Бронхиальная астма (БА) является одним из самых распространенных заболеваний на всех континентах. По оценке экспертов, уже около 235 млн. человек страдает от этого заболевания. А к 2025 г., учитывая стремительно нарастающую урбанизацию, количество больных БА может увеличиться еще на 100 млн.
Ежегодная смертность от бронхиальной астмы (БА) составляет около 250 000 человек, при этом отсутствует четкая корреляция между распространенностью и смертностью от заболевания. В Российской Федерации, согласно официальной статистике, довольно низкая заболеваемость БА — в диапазоне 0-2,5% от общей популяции. В то же время отмечается высокая смертность от БА — 28,6 случая на 100 000 населения.
Долгое время тяжесть заболевания была определяющим фактором в тактике ведения и принятии решения об объеме необходимой ингаляционной терапии у больных бронхиальной астмой (БА). Были выработаны различные критерии легкой, среднетяжелой и тяжелой БА, в соответствии с которыми предлагалось вести пациентов. Одним из основных критериев тяжести был объем форсированного выдоха за 1-ю секунду.
Однако исследования, проведенные в конце ХХ века, убедительно доказали, что степень тяжести бронхиальной астмы (БА) не всегда объективно отражает состояние пациента и его прогноз. Выявлено, что смертность от БА слабо коррелирует с тяжестью заболевания и с одинаковой частотой присутствует как у пациентов с легкой формой БА, так и у тяжелых больных.
Контроль астмы с точки зрения современной медицины подразумевает отсутствие симптомов заболевания, в настоящее время это основной ориентир клиницистов при лечении БА. Стоит отметить, что говорить о контроле заболевания начали задолго до XXI века. Первые статьи о попытках контроля бронхиальной астмы (БА) появились одновременно с применением системных глюкокортикостероидов. Так, в 1954 г. в журнале Lancet опубликована статья под названием «Длительный контроль тяжелой бронхиальной астмы с помощью перорального кортизона», где впервые говорится о попытке контролировать заболевание.
В начале 2000-х годов формируется парадигма контроля бронхиальной астмы (БА), где основными ориентирами служат клинические симптомы, потребность в короткодействующих B2-агонистах (КДБА), ночные приступы и ограничение физической или повседневной активности, связанные с БА. Этот подход получил широкое распространение во второй половине 2000-х годов.
Было доказано, что ориентация клинициста на контроль бронхиальной астмы (БА) позволяет существенно улучшить указанные выше параметры в сравнении с подходом, основанным на тяжести болезни. При этом смертность от БА также начала снижаться.
Уже в 2008 г. в международном документе Глобальная инициатива по бронхиальной астме (GINA) предлагается подходить к тактике ведения больных бронхиальной астмой (БА) с позиции контроля. А в редакции 2010 г. уходит понятие тяжести, которое рекомендуется использовать больше в научных целях, чем в ежедневной практике.
Для оценки уровня контроля бронхиальной астмы предложены удобные в использовании вопросники, у каждого из которых есть свои преимущества. На территории Российской Федерации наибольшее распространение получили тест по контролю над бронхиальной астмой (Asthma Control Test — ACT) и вопросник по контролю над бронхиальной астмой (Asthma Control Questionnaire, 5-я версия — ACQ-5). Оба теста валидизированы и рекомендованы к применению в общей рутинной практике.
Астма контроль тест (АСТ) — это вопросник, состоящий из 5 шкал, которые заполняются пациентом, этот тест продемонстрировал хорошую надежность и высокий уровень корреляции со степенью контроля над БА. Тем не менее при сумме баллов >20 достоверность наличия контролируемой БА составила только 51%. Использование этого теста затрудняет дифференцировку между контролируемой и частично контролируемой БА и может привести к тому, что пациенты, нуждающиеся в увеличении объема терапии, будут отнесены в группу контролируемой БА.
Вопросник по контролю над бронхиальной астмой (БА) АCQ-5 является производным от теста ACQ, который в изначальной редакции состоял из 7 вопросов. Из первоначального теста были изъяты вопросы об использовании короткодействующих B2-агонистов (КДБА) в течение недели и показателях функции внешнего дыхания. Это может несколько завышать уровень контроля, поскольку потребность в КДБА является одним из основных показателей в его оценке.
В то же время доказано, что вопросник ACQ-5 хорошо коррелирует с критериями контроля БА по GINA и Gaining Optimal Asthma Control (GOAL). Число баллов по ACQ-5 менее 1 позволяет выявлять пациентов с контролируемым течением БА сопоставимо с оценкой контроля по критериям GINA и GOAL. Положительным отличием ACQ-5 от АСТ является возможность прогнозирования количества обострений у больного в течение следующего года, что позволяет выявить пациентов из групп риска и заранее скорректировать терапию.
В исследовании НИКА (2012) продемонстрировано, что ACQ-5 не имел статистически значимых отклонений от оценки контроля бронхиальной астмы (БА) по критериям GINA. Вопросник ACQ-5 оценивал удовлетворительный уровень контроля у 39% больных, тогда как согласно критериям GINA симптомы контролировались у 43% пациентов. Шкала ACT позволила выявить 33% случаев контроля бронхиальной астмы, что статистически значимо отличалось от результатов полученных при использовании критериев GINA.
К положительным аспектам применения АСТ можно отнести простоту арифметических расчетов, в то время как на тест ACQ-5 может уйти несколько больше времени. Учитывая большой поток пациентов на приеме у терапевтов, пульмонологов, аллергологов, это может оказаться немаловажным.
Проведенные исследования доказывают, что оба теста могут использоваться в качестве конечных точек клинических исследований. Однако до конца их взаимозаменяемость оставляет ряд вопросов. Следует отметить, что в последней редакции GINA предложено исходить из оценки параметров в течение 1 месяца, в то время как ACQ-5 в отличие от АСТ предлагает оценку в течение 1 недели.
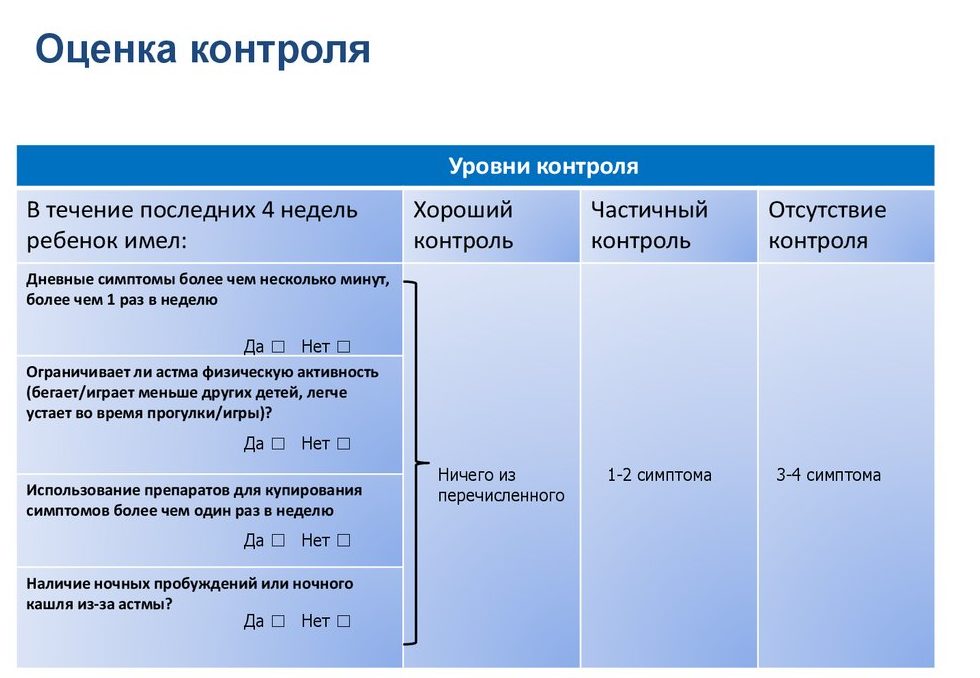
Последняя редакция GINA предельно упростила понимание оценки контроля заболевания и предлагает клиницисту задать пациенту следующие вопросы о его самочувствии в течение последних 4 недель:
- Дневные симптомы более чем 2 раза в неделю?
- Ночные пробуждения из-за симптомов астмы?
- Потребность в препаратах скорой помощи более 2 раз в неделю?
- Ограничение активности?
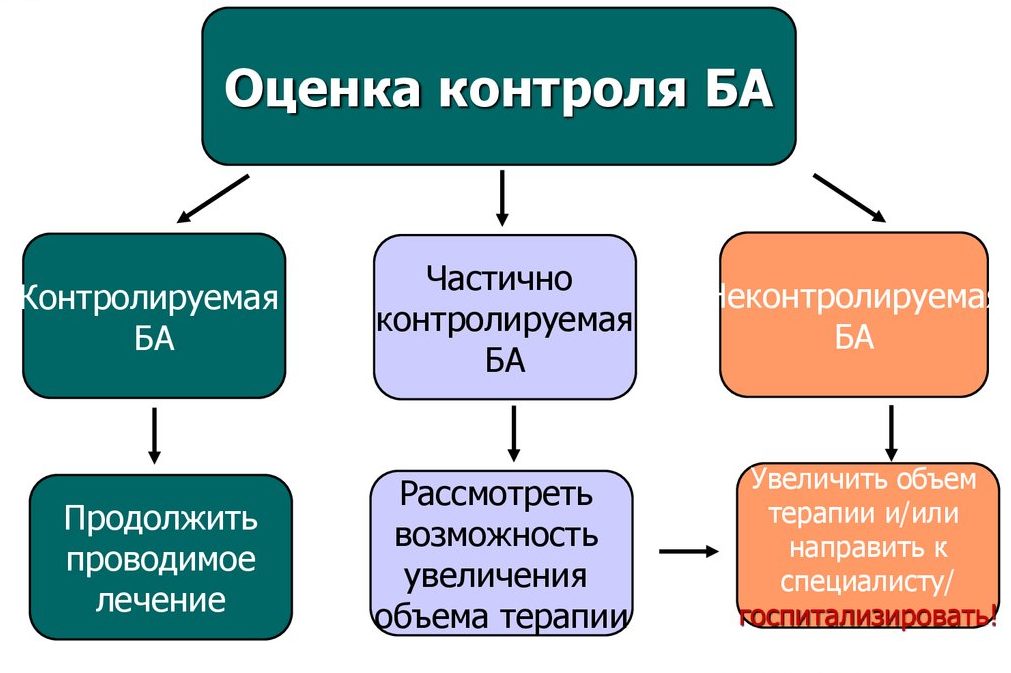
Если на все вопросы ответ отрицательный — это контролируемое течение бронхиальной астмы (БА); при положительном ответе на 1-2 вопроса — частично контролируемое; при положительном ответе на 3-4 вопроса симптомы бронхиальной астмы у пациента не контролируются и требуется серьезно пересмотреть базисную терапию.
© Аспирант Д.А. Нагаткин, Врач-пульмонолог О.В. Нагаткина, Д.м.н., профессор А.В. Жестков.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Тест по контролю над астмой у детей — надёжный инструмент для оценки эффективности лечения при бронхиальной астме.
В связи с тем что главная цель лечения больных бронхиальной астмой — достижение и длительное поддержание контроля над заболеванием, терапию необходимо начинать с оценки текущего контроля над астмой, а объём лечения регулярно пересматривать, чтобы обеспечить контроль.
Сложность и трудоёмкость оценки контроля астмы как интегрального показателя в условиях реальной практики обусловливает необходимость внедрения и использования адекватных и эффективных инструментов. В процессе разработки методов совокупного определения контроля появилось несколько инструментов оценки, в том числе вопросники — ACQ (Asthma Control Questionnaire). RCP (Royal College of Physicians), Rules of Two и др. для детей старшего возраста. Один из наиболее простых методов, показавших высокую достоверность оценки контроля астмы в реальной клинической практике, — вопросник «Тест по контролю над астмой (Asthma Control Test)». Его применение рекомендовано GINA, 2006. До начала 2007 г. «Тест по контролю над астмой» был доступен только для взрослых и детей старше 12 лет, но в 2006 г. предложена его детская версия, которая на сегодняшний день служит единственным инструментом оценки контроля над астмой у детей в возрасте 4-11 лет.
Тест по контролю астмы у детей (Childhood Asthma Control Test) состоит из семи вопросов, причём вопросы 1-4 предназначены для ребёнка (4-балльная оценочная шкала ответов: от 0 до 3 баллов), а вопросы 5-7 — для родителей (6-балльная шкала: от 0 до 5 баллов). Результат теста — сумма оценок за все ответы в баллах (максимальная оценка — 27 баллов), от величины которой будут зависеть рекомендации по дальнейшему лечению пациентов. Оценка за Тест по контролю над астмой у детей 20 баллов и выше соответствует контролируемой астме, 19 баллов и ниже означает, что астма контролирована недостаточно эффективно; пациенту рекомендуют воспользоваться помощью врача для пересмотра плана лечения. В этом случае необходимо также расспросить ребёнка и его родителей о препаратах для ежедневного применения, чтобы убедиться в правильности техники ингаляций и соблюдении режима лечения.
Цели использования Теста по контролю над астмой:
- проведение скрининга пациентов и выявление больных с неконтролируемой астмой;
- внесение изменений в лечение для достижения лучшего контроля;
- повышение эффективности внедрения клинических рекомендаций;
- выявление факторов риска неконтролируемой астмы;
- мониторирирование степени контроля астмы как клиницистами, так и пациентами в любой обстановке.
Концептуально вопросник соответствует совокупности целей лечения астмы в обновлённом руководстве GINA (2006), так как ориентирован на достижение максимального результата для каждого больного астмой. Он позволяет оценить разные аспекты состояния пациентов и проводимого лечения, удобен для использования в амбулаторных или стационарных условиях и чувствителен к изменению состояния больного. Вопросник прост в применении для медицинского персонала и пациентов. Наконец, результат легко интерпретировать, он максимально объективен и позволяет оценивать контроль астмы в динамике. Данный тест рекомендован к применению основным международным руководством по диагностике и лечению бронхиальной астмы — GINA (2006).
В национальной программе «Бронхиальная астма у детей. Стратегия лечения и профилактика» большое значение придают регулярному диспансерному наблюдению и обучению родителей и детей методам самоконтроля. С этой целью используют пикфлоуметрию с системой цветовых зон (по аналогии с сигналом светофора).
Зеленая зона: состояние ребенка стабильное, симптомы отсутствуют или минимальны. Пиковая объемная скорость выдоха более 80% нормы. Ребенок Может вести обычный образ жизни, не принимать лекарственные средства или продолжать без изменений терапию, назначенную врачом.
Желтая зона: появляются умеренно выраженные симптомы астмы — эпизоды кашля и свистящего дыхания, нарушение самочувствия, пиковая объемная Скорость выдоха менее 80% возрастной нормы.
В этом случае необходимо увеличить объем лечения, дополнительно принять лекарства, рекомендованные врачом. Если состояние не улучшается в течение 24 ч, необходима консультация врача.
Красная зона: самочувствие плохое, появляются приступы кашля, удушья, в том числе ночные приступы. Пиковая объемная скорость менее 50%. Все это — показание для срочной консультации врача. Если ранее больной принимал гормональные препараты, необходимо немедленно дать больному преднизолон внутрь в рекомендованной врачом дозе и срочно госпитализировать больного.
Первая помощь на амбулаторном этапе при легком и среднетяжелом течении бронхиальной астмы в случаях обострения: применяются ингаляции бета-агонистов короткого действия (1 вдох каждые 15-30 сек — до 10 ингаляций) через небулайзер. При необходимости ингаляции повторяют с интервалом 20 мин 3 раза в течение часа.
При обострении бронхиальной астмы тяжелого течения назначаются бронхоспазмолитики через небулайзер, усиливает эффект бета-агонистов назначение ипратропиума бромида через небулайзер по 0,25 мг каждые 6 часов. У больных с тяжелой бронхиальной астмы, получавших ранее кортикостероиды или находящихся на терапии ИГКС, назначаются системные кортикостероидами коротким курсом в таблетках или в/в через каждые 6 часов. Хороший эффект для купирования обострения оказывают ингаляции через небулайзер будесонида (пульмикорт) в дозе 0,5-1 мг/сут.
Первая помощь при остром приступе: обеспечить доступ свежего воздуха; придать ребенку удобное положение; установить причину приступа и по возможности устранить ее; дать теплое питье; провести ингаляцию бронхолитика с использованием небулайзера; при сохраняющемся затруднении дыхания повторить процедуру через 20 мин; при отсутствии эффекта от ингаляции бронхолитика ввести в/в эуфиллин, глюкокортикостероиды. При неэффективности указанных мероприятий в течение 1-2 ч необходима госпитализация больного.

источник
Сравнение шкал оценки контроля бронхиальной астмы (астт, ACQ) и индекса кооперации Текст научной статьи по специальности « Медицина и здравоохранение»
Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Евсеева Ирина Петровна, Пунин Александр Алексеевич, Воронцов Константин Евгеньевич
Проведено изучение кооперативности больных бронхиальной астмой (БА) на различных уровнях достижения контроля . В исследовании приняли участие 202 амбулаторных больных. Все респонденты были разделены на две группы в зависимости от инструмента оценки контроля (АСТ и ACQ-5). Нами установлено, что кооперация не зависит от инструментов оценки контроля БА (GINA и ACQ-5), уровня его достижения и составляет 62%.
Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Евсеева Ирина Петровна, Пунин Александр Алексеевич, Воронцов Константин Евгеньевич,
Asthma patient cooperation was studied in individuals with various levels of control over the disease. The study included 202 outpatients. All respondents were divided into two groups: asthma control in group 1 was assessed by using the asthma control test (ACT); disease control in group 2 was assessed by using the asthma control questionnaire (ACQ-5). Data showed that cooperation index was 62% and did not depend on the tool of bronchial asthma control assessment (GINA and ACQ-5) and the level of the disease control.
Текст научной работы на тему «Сравнение шкал оценки контроля бронхиальной астмы (астт, ACQ) и индекса кооперации»
reductase gene polymorphisms are associated with ischemic and hemorrhagic stroke: dual effect of MTHFR polymorphisms C677T and A1298C // Brain Res. Bull. — 2006. — Vol. 71 (1-3).
31. Szolnoki Z., Somogyv6ri F., Szaby M. et al. Interactions between the MTHFR C677T and MTHFR A1298C mutations in ischaemic stroke // Ideggyogy Sz. — 2006. — Vol. 59 (3-4). — Р. 107-112.
32. Udas A., Williams E.B., Butenas S. et al. Homocysteine inhibits inactivation of factor Va by activated protein C // J. Biol. Chem.
— 2001. — Vol. 276. — P. 4389-4439.
33. Van Beynum I. M., Smeitink J.A.M., den Heijer Martin et al. Hyperhomocysteinemia — a risk factor for ischemic stroke in children // Circulation. — 1999. — Vol. 99. — Р. 2070-2072.
34. Wald D.S., Bishop L., Wald N.J. et al. Randomized trial of folic acid supplementation and serum homocysteine levels // Arch. Intern. Med. -2001. — Vol. 161, No. 5. — P. 695-700.
35. Welch G., Loscalzo J. Homocysteine and aterothrombosis // N. Engl. J. Med. — 1998. — Vol. 338 (15). — P. 1042-1050.
36. Writing Group of the American Heart Association Stroke Council and the Council On Cardiovascular Disease in the Young «Management of stroke in infants and children. A scientific statement from a special writing group of the american heart association stroke council and the council on cardiovascular disease in the young» // Stroke. — 2008. — Vol. 39. — Р. 26442691.
37. Zak I., Sarecka-Hujar B., Kopyta I. et al. The T allele of the 677c>t polymorphism of methylenetetrahydrofolate reductase gene is associated with an increased risk of ischemic stroke in Polish children // J. Child Neurol. — 2009. — Vol. 24 (10). — Р. 12261262.
38. Zhang G., Dai C. Gene polymorphisms of homocysteine metabolism-related enzymes in Chinese patients with occlusive coronary artery or cerebral vascular diseases // Thromb. Res. -2001. — Vol. 104 (3). — Р. 187-195.
39. Zhang X., Li H., Jin H. et al. Effects of homocysteine on endothelial nitric oxide production // Am. J. Physiol. Renal Physiol. — 2000. — Vol. 279 (4). — P. 671-678.
40. http://www.ncbi.nlm.gov.projects/SNP / Электронный ресурс. Режим доступа: (дата обращения 17.07.2012).
Львова Ольга Александровна, канд. мед. наук, доцент, заведующая кафедрой неврологии детского возраста и неонатологии ГБОУ ВПО «Уральская государственная медицинская академия» Минздрава России. Адрес: 620219, г. Екатеринбург, ул. Репина, 3. E-mail: olvova@bk.ru. Гусев Вадим Венальевич, канд. мед. наук, ассистент кафедры неврологии детского возраста и неонатологии ГБОУ ВПО «Уральская государственная медицинская академия» Минздрава России, зав. неврологическим отделением МБУЗ ЦГКБ № 23. Адрес: 620219, г. Екатеринбург, ул. Репина, 3. E-mail: gusev_vadim@inbox.ru. Ковтун Ольга Петровна, докт. мед. наук, профессор, заведующая кафедрой педиатрии и неонатологии ФПК и ППС ГБОУ ВПО «Уральская государственная медицинская академия» Минздрава России. Адрес: 620219, г. Екатеринбург, ул. Репина, 3. E-mail: kovtun@usma.ru. Гаврилов Илья Валерьевич, канд. мед. наук, доцент кафедры биохимии ГБОУ ВПО «Уральская государственная медицинская академия» Минздрава России. Адрес: 620219, г. Екатеринбург, ул. Репина, 3. E-mail: Given18@yandex.ru. Решетова Лнна Николаевна, студентка ГБОУ ВПО «Уральская государственная медицинская академия» Минздрава России.
Адрес: 620219, г. Екатеринбург, ул. Репина, 3. E-mail: alony@rambler.ru. Степанова Александра Эдуардовна, студентка ГБОУ ВПО «Уральская государственная медицинская академия» Минздрава России. Адрес: 620219, г. Екатеринбург, ул. Репина, 3. E-mail: vorona013@mail.ru.
СРАВНЕНИЕ ШКАЛ ОЦЕНКИ КОНТРОЛЯ БРОНХИАЛЬНОЙ АСТМЫ (АСТ, ACQ)
И.П. Евсеева, А.А. Пунин, К.Е. Воронцов
ГБОУ ВПО «Смоленская государственная медицинская академия» Минздрава России ОГБУЗ «Клиническая больница № 1», Брянск E-mail: evseevaip@mail.ru
COMPARATIVE EVALUATION OF BRONCHIAL ASTHMA CONTROL QUESTIONNAIRES (ACT, ACQ) AND COOPERATION INDEX
I.P. Evseeva, A.A. Punin, K.E. Vorontsov
Smolensk State Medical Academy Clinical Hospital № 1, Bryansk
Проведено изучение кооперативности больных бронхиальной астмой (БА) на различных уровнях достижения контроля. В исследовании приняли участие 202 амбулаторных больных. Все респонденты были разделены на две
группы в зависимости от инструмента оценки контроля (АСТ и ACQ-5). Нами установлено, что кооперация не зависит от инструментов оценки контроля БА (GINA и ACQ-5), уровня его достижения и составляет 62%. Ключевые слова: бронхиальная астма, контроль, кооперативность.
Asthma patient cooperation was studied in individuals with various levels of control over the disease. The study included 202 outpatients. All respondents were divided into two groups: asthma control in group 1 was assessed by using the asthma control test (ACT); disease control in group 2 was assessed by using the asthma control questionnaire (ACQ-5). Data showed that cooperation index was 62% and did not depend on the tool of bronchial asthma control assessment (GINA and ACQ-5) and the level of the disease control. Key words: bronchial asthma, control, cooperation.
Согласно последнему пересмотру GINA (Global Initiative for Asthma), основной целью лечения БА становится достижение и поддержание контроля над заболеванием [6]. GINA предлагает рабочую схему определения контроля, основанную на анализе клинических проявлений болезни, функциональных показателях и наличии обострений. Однако данная схема официально еще не утверждена. В настоящее время учеными продолжается поиск универсального инструмента. Так, разработаны несколько методик помимо GINa, GOAL [10], АСQ [13], АСТ [14] и др. Представленные инструменты имеют неодинаковую чувствительность и информативность на разных этапах болезни. АСТ хорошо «предсказывает» частично контролируемую и неконтролируемую астму, но не «различает» контролируемую и частично контролируемую астму [1]. Наряду с АСТ врачами успешно используется АСQ-5 шкала. Применяя данный тест, доктор имеет возможность оценить контроль астмы сегодня и риск обострений в будущем [10]. ACQ-5 имеет высокую предсказательную ценность для диагностики контролируемой и неконтролируемой астмы, позволяет выявить клинически значимые изменения контроля над астмой даже у тех больных, у которых согласно критериям GINA астма остается неконтролируемой [1]. Однако «контроль» с позиции доктора (GINA, GOAL) и пациента ^Q-5, АСТ) имеет некоторые субъективные различия по результатам исследований [3]. Существование различных критериев и пороговых значений и отсутствие единой системы определения контроля над БА затрудняет определение врачом статуса пациента в клинической практике.
В то время как продолжается поиск более совершенных инструментов контроля, его уровень по-прежнему остается низким. Исследование уровня контроля в Европе выявило 53,3% больных с недостаточно контролируемой БА [12]. В России этот показатель в 2011 г. составил 77% [3].
Анализ причин плохого контроля показал, что одним из основных препятствий является низкая приверженность к терапии. Именно «неправильное или неадекватное применение лекарственных препаратов и ингаляторов остается самой частой причиной неудач в достижении контроля» [6]. Итак, путь к успешному лечению — соблюдение рекомендаций доктора. Комплаенс при применении ингаляционных глюкокортикостероидов (ИГКС) приближается к 50% [6]. Для оценки врачом приверженности больного существуют разные методы: ведение индивидуального дневника, самосообщение, подсчет доз, выписанных рецептов, анкетирование. В отечественном здравоохранении с этой целью определяют индекс
кооперации (ИК) — степень желания и возможности пациента следовать врачебным рекомендациям в полном объеме [9]. Взаимосвязь между кооперативностью (КП) больного и клиническим эффектом имеет прямую силу: чем больше КП, тем лучше результаты лечения. На КП оказывают негативное влияние низкое образование пациентов и врачей общей практики, недостаточный уровень сотрудничества между ними, неправильная техника ингаляции [6], тревожно-депрессивные расстройства личности [2], кратность и длительность приема доз препарата [11]. В то же время остаются открытыми вопросы, касающиеся влияния динамики состояния здоровья больного на оценку кооперации; информативности субъективных методов оценки с позиции врача и пациента. Цель работы: оценка динамики составляющих кооперации на разных этапах достижения контроля астмы по шкалам АСТ и ACQ-5.
В исследовании участвовали 202 больных БА (113 женщин, 89 мужчин), находящихся на амбулаторном наблюдении у пульмонолога. Средний возраст больных составил 55±0,95 лет (от 23 до 80 лет). На момент включения в исследование пациенты получали базисную антиастматическую терапию согласно стандартам GINA 2009: 5,2% больных — монотерапия фликсотидом, 41% — 50 мкг сальметерола и 250 мкг флутиказона, 29% — 50 мкг саль-метерола и 500 мкг флутиказона, 10,9% — будесонид 160 мкг и 4,5 мкг формотерола по 1 вдоху дважды в день, 3,8% — будесонид 160 мкг и 4,5 мкг формотерола по два вдоха дважды в день. Легкая степень тяжести определена у 23%, средняя — у 50,5%, тяжелая — у 26,4% больных. Пациенты были разделены на 2 группы в зависимости от инструмента оценки контроля: АСТ и ACQ-5. В качестве референтного метода была выбрана шкала GINA 2009 [6].
Дополнительно проводилось внутригрупповое деление согласно уровню достижения контроля над заболеванием. АСТ содержит 5 вопросов с 5-балльной шкалой. Первая группа — сумма 25 баллов означает полный контроль; вторая группа — сумма 20-24 балла означает, что астма контролируется хорошо; третья группа — сумма 19 баллов и меньше свидетельствует о неконтролируемой астме [14]. ACQ-5 тест состоит из 5 вопросов с 6-балльной шкалой ответов. Общий балл ACQ-5 вычисляется как среднее арифметическое для 5 ответов. 1-я группа: 1,5 — неконтролируемая астма [13]. Анкета использовалась в форме, предусматривающей самостоятельное заполнение без помощи врача.
Характеристики участников исследования представлены в таблице 1.
Исследование ФВД осуществлялось всем пациентам на спирометре Super Spiro, Micro Medical (Великобритания). Анализировали показатели: ОФВ1, модифицированный индекс Тиффно (ОФВ1/ФЖЕЛ). В расчет принимали исследование с максимальными значениями показателей ОФВ1. Показатели выражали в процентах по отношению к должным величинам. Всем пациентам проводилась проба на обратимость бронхиальной обструкции с 400 мкг сальбутамола [4].
Для оценки КП использовались показатели опросника «Индекса кооперации при БА» (ИкБА-50) форма «А», разработанного в НИИ пульмонологии МЗ РФ в 1997 г. Он позволяет количественно оценить 9 психологических и экономических составляющих КП: исходную КП (ИХКП); осознание опасности (ОО); потребность в безопасности (ПБ); информированность (ИНФ); доступность средств реализации (ДС); текущую КП (ТКП); удовлетворение от кооперации (УК); общий индекс кооперации (ОИК) и искренность (ИС). Расчет проводился методом суммирования рейтингов по шкале от 0 до 100% [9]. Проводилось сравнение показателей ИКБА-50 с позиции оценки уровня контроля по ординарным шкалам ACQ-5 и АСТ.
Дополнительно проводилось анкетирование по госпитальному вопроснику тревоги и депрессии — ГОТД (A.S. Zigmont, 1983) для верификации и оценки выраженности уровня тревоги (Т) и депрессии (Д).
Полученные данные были обработаны с помощью стандартных статистических методов [8]. Качественные признаки представлены в виде абсолютных и относительных значений (%) от общего числа случаев. Описание количественных признаков при нормальном распределении представлено в виде среднего значения ± ошибка среднего значения. При распределении, отличном от нормального, все численные данные представлены как медиана (Ме) c 25-75%-м интерквартильным размахом.
Характеристика участников исследования по критериям GINA
Контролируемая БА (n=B3) Частично контролируемая (n=66) Неконтролируемая БА (n=83)
Возраст, лет BB±1,B7 B7±1,61 BB±1,B7
Длительность болезни, лет B,89±0,76 9,86±1,2 12±1,37
ОФВ1, % долж. 100,4±3,13 8B,0±2,3B 62,0±2,B3
ОФВ1/ФЖЕЛ 88,2±2,41 87,9±2,37 80,1±2,40
Сравнение результатов тестов АСТ и ACQ-5 со шкалой GINA 2009
Тесты Уровень контроля над БА по GINA 2009
Контролируемая БА Частично контролируемая Неконтролируемая БА
АСТ 23,0 (21; 2B) 20,0 (17; 22) 13,0 (10; 16)
ACQ-B 0,2 (0,0; 0,4) 1,1 (0,6; 1,6) 2,8 (2,2; 3,2)
Для проверки гипотезы о нормальности распределения вариационных рядов использовался критерий Пирсона. Статистическая достоверность изменений оценивалась с использованием t-критерия Стьюдента, который в случае невыполнения законов нормального распределения заменялся U-критерием Манна-Уитни с заданным уровнем достоверности 0,95. Для установления линейной зависимости переменных при распределении, отличном от нормального, использовался коэффициент корреляции Спирмена (Spearman rank Corrélation coefficient).
В группе GINA имели контролируемое течение 26,2% больных, частичного контроля — 32,7%, неконтролируемое течение отмечено у 41,1%. В группе ACQ-5 хороший контроль определен у 35,1% больных, частичный — у 19,8%, плохой контроль — у 45%. Анкетирование по АСТ выявило полный контроль только у 8% больных, у 34,9% — частичный, у 56,6% — отсутствие контроля. Сравнение полученных результатов с референтной шкалой (табл. 2) показало, что наиболее близкие значения со шкалой GINA имеет тест ACQ-5. При оценке восприятия контроля по АСТ пациенты отмечали склонность к занижению уровня своего контроля. Вероятно, одна из причин этой переоценки лежит в последнем вопросе анкеты [1]. Схожие результаты получены при анкетировании больных по шкале ACQ в многоцентровом наблюдательном исследовании НИКА и ряде других [3, 7].
Как видно из таблицы 1, при контролируемой БА пациенты имели достоверно более высокие значения ОФВ1 и меньшую длительность заболевания, в дальнейшем с потерей контроля отмечалась тенденция к снижению функциональных показателей (р i Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Анализ составляющих кооперации в группах АСТ и ACQ-5 (табл. 3, 4) показал, что вне зависимости от уровня достигнутого контроля над БА изначальная готовность пациента к сотрудничеству составляла 50% и оказывала прямое влияние на ОИК (r=0,68; p i Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Сравнение групп пациентов по медианам с 25-75%-м интерквартильным размахом шкал КП в зависимости от уровня контроля, определенного по шкале АСа-5
Шкалы 1-я группа (n=71) 2-группа (n=40) 3-я группа (n=91)
ИХКП 56,3 (51; 60,3) 56,6 (50,3; 61,7) 55(48,7; 60,3)
ОО 37,5**(26,8; 46,3) 38,6***(30,7; 48,5) 47,4 (40,1; 57,7)
ПБ 75,2**(66,1; 82,1) 69,7 (57,6; 78,9) 69,7 (51,5; 75,8)
ИНФ 28,7 (18,0; 35,6) 28,8***(17,9; 32,4) 32,0 (25,1; 42,8)
ДС 99,1 (91,6; 100) 100 (91,8; 100) 98,3 (91,7; 100,6)
ТК 87,8* (85,2; 89,4) 85,4 (82,2; 87,6) 85,2**(79,5; 87,5)
УК 95,4** (90,1; 98,6) 95***(90,2; 95,2) 87,9 (81,7;95,5)
ИС 42,7 (33,5; 66,6) 50,1 (33,3; 58,4) 50,3 (33,3;58,3)
ОИК 62,3 (60,3; 65,4) 61,9 (58,3; 65,1) 62,2 (59,1; 66,2)
Примечание: * — статистическая значимость различий между 1 и 2-й группами; ** — между 1 и 3-й группами; *** — между 2 и 3-й группами.
контроле и его отсутствии ИНФ оказывала слабое воздействие на ИХК, ТК (г=0,27 и 0,29; p=0,006) и не влияла на эти показатели при контролируемом течении. Из этого следует, что врач на амбулаторном приеме должен уделять особое внимание образовательным беседам с больными, не достигшими контроля. Наибольшую опасность для жизни БА представляла у пациентов 3-й группы, однако больше испытывали потребность в эффективном лечении пациенты с контролируемой БА (p i Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Таким образом, отмечено влияние на ОИК таких показателей, как исходной и текущей кооперативности, информированности и удовлетворения от сотрудничества.
1. Уровень достижения контроля по критериям GINA составил 26,2%, по шкале АСТ — 8%, по ACQ — 35,1%. Вероятно, переоценка контроля по АСТ обусловлена неоднозначным пониманием больного последнего вопроса в данном тесте.
2. Общий индекс кооперации БА в представленной выборке достигает 62%.
3. Кооперативность не зависит от инструментов оценки контроля БА (АСТ и ACQ-5) и примерно имеет одинаковые результаты.
4. КП имеет высокую толерантность к внешним воздействиям и, вероятно, является отражением типа личности пациента.
5. Индивидуальная работа врача с больными позволяет повысить ТК от 55 до 85%.
6. Информированность пациентов о своем заболевании определена на уровне 30%.
7. На контроль оказывают негативное влияние тревожно-депрессивные расстройства, однако высокие исходные показатели ФВД и короткий стаж заболевания способствуют быстрому достижению контроля.
1. Авдеев С.Н. Опросник ACQ — новый инструмент оценки контроля над бронхиальной астмой // Пульмонология. -2011. — № 2. — С. 93-99.
2. Акулова М.Н. Контроль течения бронхиальной астмы — клинические, психосоматические соотношения и расстройства личности : автореф. дис. . канд. мед. наук. — М. : 2008. — 19 с.
3. Архипов В.В., Григорьева Е.В., Гавришина Е.В. Контроль над бронхиальной астмой в России: результаты многоцентрового наблюдательного исследования НИКА // Пульмонология. — 2011. — № 6. — С. 81-87.
4. Белов А.А., Лакшина Н.А. Оценка функции внешнего дыхания. — М. : Русский врач, 200б. — 68 с.
5. Бушуева Н.А., Сенкевич Н.Ю., Белевский А.С. и др. Сравнительный анализ факторов кооперативности больных бронхиальной астмой // Пульмонология. — 2000. — № 3. — C. 5361.
6. Глобальная стратегия лечения и профилактики бронхиальной астмы (пересмотр 2011 г.) / под ред. А.С. Белевского. -М. : Российское респираторное общество, 2012. — 108 с.
7. Захарова Ю.В., Пунин А.А., Федоров Г.Н. и др. Комплексная оценка уровней достижения контроля над бронхиальной астмой, по критериям GINA, тесту АСТ и показателям клеточного иммунитета // Пульмонология. — 2010. — № 2. -С. 71-75.
8. Медик В.А., Токмачёв М.С., Фишман Б.Б. Статистика в медицине и биологии : руководство в 2 т. — М. : Медицина, 2001.
9. Сенкевич Н.Ю. Качество жизни и кооперативность больных бронхиальной астмой : автореф. дис. . докт. мед. наук.
10. Bateman E.D., Boushey H.A., Bousquet J. et al. Can guideline-defined asthma control be achieved? The Gaining Optimal Asthma ControL study // Am. J. Respir. Crit. Care Med. — 2004.
11. Cochrane G.M., Horne R., Chanez P. Compliance in asthma // Respir. Med. 1999. — Vol. 93, No. 11. — P. 763-769.
12. Demoly P. et al. Repeated cross-sectional survey of patient-
reported asthma control in Europe in the past 5 years // Eur. Respir. Rev. — 2012. — Vol. 21, No. 123. — P. 66-74.
13. Juniper E.F., O’Byrne P.M., Guyatt G.H. et al. Development and validation of a questionnaire to measure asthma control // Eur. Respir. J. — 1999. — No. 14. — P. 902-907.
14. Nathan R.A., Sorkness C.A., Kosinski M. et al. Development of the asthma control test: a survey for assessing asthma control // J. Allergy Clin. Immunol. — 2004. — No. 113. — P. 59-65.
Евсеева Ирина Петровна, очный аспирант кафедры факультетской терапии ГБОУ ВПО «Смоленская государственная медицинская академия» Минздрава России.
Адрес: 214010, г. Смоленск, ул. Чапаева, 1, кв. 84. E-mail: evseevaip@mail.ru. Пунин Александр Алексеевич, докт. мед. наук, профессор, заведующий кафедрой факультетской терапии ГБОУ ВПО «Смоленская государственная медицинская академия» Минздрава России. Адрес: 214012, г. Смоленск, ул. Фрунзе 40. E-mail: 001e316@mail.ru. Воронцов Константин Евгеньевич, канд. мед. наук, главный врач ГКБ № 1 г. Брянска. Адрес: 214035, г. Брянск, ул. Камозина, 11. E-mail: hp1bryansk@mail.ru.
ИЗМЕНЕНИЯ БРОНХИАЛЬНОГО ДЕРЕВА В ОЦЕНКЕ ТЕЧЕНИЯ ЗАБОЛЕВАНИЯ, ОБЪЕМОВ И СРОКОВ ХИРУРГИЧЕСКОГО ВМЕШАТЕЛЬСТВА У БОЛЬНЫХ ФИБРОЗНО-КАВЕРНОЗНЫМ ТУБЕРКУЛЕЗОМ ЛЕГКИХ
О.А. Серов, ТА. Колпакова, В.А. Краснов
ФГБУ «НИИ туберкулёза» Минздрава России, Новосибирск E-mail: serow@ngs.ru
BRONCHIAL TREE CHANGES IN EVALUATION OF THE DISEASE COURSE, THE VOLUME AND TIMING OF SURGERY IN PATIENTS WITH FIBROTIC-CAVERNOUS PULMONARY TUBERCULOSIS
O.A. Serov, T.A. Kolpakova, V.A. Krasnov
Novosibirsk Tuberculosis Research Institute of the Ministry of Health of the Russian Federation
Проведен анализ результатов обследования 140 пациентов с фиброзно-кавернозным туберкулезом, которым выполнено хирургическое вмешательство резекционного плана по поводу туберкулеза легких. В зависимости от вариантов поражения бронхов все пациенты были разделены на две группы. При видеобронхоскопии у больных I группы (n=81; 58%) диагностировали только диффузные изменения бронхиального дерева с картиной атрофи-ческого, катарального, деформирующего бронхита. Во II группе (n=59; 42%) при видеобронхоскопии диагностировали вместе с диффузными изменениями локальные воспалительные изменения бронхов, соответствующие зоне туберкулезного поражения в легком с каверной, которые имели картину ограниченного бронхита. Продолжительность лечения до поступления в стационар пациентов I группы составила 782,6+95,88 дней, во II -795,71±50,62 дней. Фиброзно-кавернозный туберкулез у пациентов II группы характеризовался по сравнению с
источник
Таблица Оценка контроля БА у взрослых, подростков и детей в возрастелет, разработанная GINA
Уровень контроля симптомов БА
За последние 4 нед у пациента наблюдались:
Симптомы БА в дневное время
возникают чаще чем дважды в
неотложной помощи для купирования
симптомов* возникает чаще чем
Любое ограничение активности,
Б. Факторы риска неблагоприятных исходов при БА
Оценивать факторы риска на этапе установления диагноза, а также время от времени, особенно это касается пациентов, у которых наблюдаются обострения Проводить измерение ОФВ 1 в начале лечения, черезмес лечения с использованием терапии, направленной на
контроль заболевания, для регистрации самого лучшего личного показателя функции легких у пациента, затем время от времени для продолжения оценки рисков
Независимые модифицируемые факторы риска возникновения приступов (обострений)
• Симптомы неконтролируемой БА [68]
• Чрезмерное использование КДБА (>1 × аэрозольного баллончика в месяц) [69]
• Использование ИГКС, не отвечающее требованиям: ИГКС не назначен; неудовлетворительное
соблюдение предписанного режима терапии [70]; неправильная техника ингаляции [71]
• Низкий ОФВ 1 , особенно если он составляет • Значительные психологические или проблемы [74]
• Воздействия: курение [73]; воздействие аллергена при сенсибилизации [73]
• Сопутствующие заболевания: ожирение [75]; риносинусит [76]; подтвержденная пищевая аллергия [77]
• Эозинофилия мокроты или крови [78, 79]
Другие значимые в отношении приступов (обострений) независимые факторы риска
• Случаи интубации или попадания в отделение интенсивной терапии и реанимации в связи с БА [81]
• ≥1 тяжелого обострения за последние 12 мес [82]
Наличие одного или более таких факторов риска повышает риск обострений, даже если симптомы хорошо контролируются
Факторы риска развития фиксированного ограничения скорости воздушного потока
• Недостаточность терапии ИГКС [83]
• Воздействия: курение табака [84]; вредные химические соединения; профессиональные воздействия [28]
• Низкий исходный ОФВ 1 [85]; хроническая гиперсекреция слизи [84, 85]; эозинофилия мокроты или крови [85]
Факторы риска развития побочных эффектов, связанных с приемом лекарственных средств
• Системные : частое применение ПГКС; высокодозированный и/или сильнодействующий ИГКС, его долгосрочное применение; а также применение ингибиторов P450 [86]
• Местные : высокодозированные и сильнодействующие ИГКС [86, 87]; неправильная техника ингаляции [88]
* Не включает прием препаратов неотложной помощи перед физической нагрузкой. В случае детей в возрасте лет также обратитесь к табл.Чтобы ознакомиться со специальными стратегиями по снижению риска, см. табл.
Примечание. Эта основанная на консенсусе экспертов классификация видов контроля, разработанная GINA, соответствует таковой от GINA за годы, за исключением того, что сейчас показатели функции легких учитываются только при оценке «возможного риска в будущем». «Текущий клинический контроль» был переименован в «контроль симптомов», чтобы подчеркнуть, что эти параметры недостаточны для оценки контроля заболевания – также необходимо проводить и оценку риска неблагоприятных исходов в будущем. «Независимые» факторы риска представляют собой те факторы, которые остаются значимыми после корректировки уровня контроля симптомов. Показатели неудовлетворительного контроля симптомов и риска возникновения обострений не должны просто суммироваться, так как они могут иметь различные причины и требовать различных стратегий лечения.
Обозначения: ингибиторы P450 – ингибиторы цитохрома P450, такие как ритонавир, кетоконазол, итраконазол. Здесь и в табл. ПГКС – пероральный ГКС.
2. Оценка бронхиальной астмы
Категорийные методики контроля симптомов : примеры включают основанный на консенсусе экспертов метод контроля симптомов, разработанный GINA (см. табл.часть A). Для принятий решений по назначению лечения (см. рис.эта классификация способов контроля симптомов может использоваться наряду с оценкой риска (см. табл.часть Б). Данная классификация коррелирует с результатами оценки, полученными при использовании балльной оценки контроля БА [55, 56].
Методики численной оценки «контроля БА» : в этих методиках предлагаются баллы и разделительные точки для выявления различий между уровнями контроля симптомов; эти методики валидизированы на основе оценок «контроля БА», полученных в лечебных учреждениях. Доступно много переводов таких методик. Эти результаты могут быть полезны при оценке прогресса, достигнутого у пациента; они широко используются в клинических исследованиях, но могут быть объектом авторского права.
В сравнении с категорийными методиками методики балльной оценки контроля БА более чувствительны к изменению контроля симптомов [55]. Примеры:
• вопросник по контролю астмы (Asthma Control Questionnaire (ACQ)) [57, 58]. Результаты варьируют в диапазоне от 0 до 6 баллов (чем выше, тем хуже). Результатбалла классифицируется как хорошо контролируемая БА;балла – как «серая зона» и >1,5 балла – как плохо контролируемая БА. Сумма баллов согласно ACQ вычисляется как среднее по вопросам 5, 6 или 7: все версии ACQ включают вопросы по пяти симптомам;включает информацию об использовании препаратов неотложной
помощи; в сумма баллов для ОФВ 1 перед введением бронхолитика представляет собой среднее значение баллов, полученных по вопросам, посвященным симптомам и препаратам неотложной помощи. Минимальное клинически значимое различие составляет 0,5 [59];
• тест по контролю астмы (Asthma Control Test (ACT)) [56, 60, 61]. Результаты варьируют в диапазоне от 5 до 25 баллов (чем выше, тем лучше). Результатбаллов классифицируется как хорошо контролируемая БА,баллов – как не очень хорошо контролируемая БА ибаллов – как очень плохо контролируемая БА. ACT включает четыре вопроса по симптомам/препаратам неотложной помощи, а также самостоятельную оценку пациентом уровня контроля. Минимальное клинически значимое различие составляет 3 пункта [61].
При использовании различных систем для оценки контроля симптомов БА полученные результаты в целом коррелируют друг с другом, но не идентичны. Респираторные симптомы могут быть неспецифическими, таким образом, при проведении оценки изменений в контроле симптомов важно уточнить, что симптомы обусловлены БА.
Методики оценки контроля симптомов бронхиальной астмы у детей в возрасте лет
У детей, как и у взрослых, оценка контроля симптомов БА основана на симптомах, ограничении активности и использовании лекарственных средств для неотложной помощи. Очень важна тщательная оценка влияния БА на дневную активность ребенка, которая включает занятия спортом, игры и участие в общественной жизни. Многие дети с плохо контролируемой БА избегают интенсивной физической нагрузки, в связи с чем БА может казаться хорошо контролируемой. Это может приводить к плохой физической форме и повышенному риску ожирения.
У разных детей степень ограничения скорости воздушного потока, наблюдаемая перед тем, как они начинают жаловаться на одышку или использовать назначенные им препараты неотложной помощи, может значительно различаться. Часто, прежде чем родители заметят изменения в поведении ребенка, снижение показателей функции легких уже становится выраженным. Основными проблемами, которые могут отмечать родители у ребенка с неконтролируемой БА, являются возбудимость, утомляемость и изменчивость настроения. Поскольку у родителей период памяти несколько длиннее, чем у детей, которые могут вспомнить информацию только за последние несколько дней, при проведении оценки уровня контроля симптомов важно включать информацию, полученную как от родителей, так и от ребенка.
Разработано несколько систем балльной оценки контроля БА для детей. Они включают:
• тест по контролю астмы у детей (Childhood Asthma Control Test[62] с отдельными разделами для заполнения родителем и ребенком;
• вопросник по контролю астмы (Asthma Control Questionnaire (ACQ)) [63].
Некоторые системы оценки контроля БА у детей наряду с симптомами учитывают и обострения. К ним относятся:
• тест для контроля респираторных симптомов и БА у детей (Test for Respiratory and Asthma Control in Kids (TRACK))
источник
Анкета для опроса пациентов с бронхиальной астмой позволяет эффективно, дешево, а главное, быстро собрать и адекватно оценить информацию, особенно это важно для врача, когда речь идет о приеме больных в поликлинике.
Времени, чтобы определить тяжесть болезни и внести поправки в лечение, мало, а человек с этим заболеванием требует особого внимания для предотвращения опасных осложнений и даже инвалидизации и смерти.
По данным эпидемиологических исследований, количество больных с диагностированной бронхиальной астмой растет год от года. Современная медицина достигла больших успехов в изучении процессов возникновения этого заболевания, в раннем выявлении первых симптомов, в применении современных эффективных лекарственных средств и профилактических методов, но смертность от него увеличивается. Это связано со следующими причинами:
- неадекватная оценка пациентами тяжести своего заболевания;
- нерегулярность приема препаратов;
- частичное или полное невыполнение рекомендаций лечащего врача;
- неправильная техника использования ингаляционных лекарств.
Но астму можно успешно лечить и полностью контролировать, т.е. практически не испытывать неприятные симптомы ни днем, ни ночью, не принимать быстродействующие препараты для снятия приступа и даже жить полноценно, без ограничений, как люди со здоровой дыхательной системой.
Другими словами, контроль – это конечная цель терапии, когда в результате кропотливого труда врача и пациента удается достичь хорошего самочувствия при минимальном количестве препаратов.
На протяжении жизни одного человека симптомы астмы могут исчезать и появляться снова, поэтому разработан ступенчатый подход к лечению, при котором по мере нарастания тяжести заболевания увеличивается интенсивность приема лекарств.
Астматик должен всегда принимать базисный препарат, как правило, это гормональные препараты с противовоспалительным действием (ингаляционные глюкокортикостероиды). При ухудшении дозу лекарств увеличивают, добавляют препараты с другим механизмом действия, при улучшении – убирают. Цель лечения – достижение контроля течения бронхиальной астмы.
Но понятие контроля многоплановое, и долгое время не было единого объективного метода его оценки. Это привело к разработке множества диагностических систем, которые учитывают симптомы бронхиальной астмы, ночные приступы и их количество, историю развития заболевания (анкеты, вопросники), оценку результатов лабораторных исследований и показателей функции дыхания, полученных при пикфлоуметрии, спирометрии.
Аппаратными методами оценки функционирования дыхательной системы пользуются преимущественно для диагностики астмы, для ежедневного контроля они не подходят, так как сложны в исполнении, недоступны для детей до 5 лет. Их показатели могут искажаться на фоне приема бронхорасширяющих лекарств.
Анкета по бронхиальной астме стала более перспективным вариантом, и с 2008 г. публиковалось их большое количество. Наибольшее применение получили тест по контролю АСТ (Astma Control Test) и вопросник ACQ-5 (Asthma Control Questionnaire). Они имеют небольшие различия.
ACQ-5 не содержит вопросов о применении быстродействующих препаратов, снимающих спазм бронхов, поэтому его результаты могут быть несколько завышены. Его преимуществом над АСТ является возможность предсказать количество обострений у пациента в ближайший год и изменить лечение заранее.
Для оценки уровня контроля удобен простой тест АСТ, который больной может пройти сам и адекватно оценить свой статус. Его удобно проводить в любое время суток, на работе, дома или в поликлинике. Он представлен двумя формами: для взрослых и для детей. Ведущие пульмонологические центры одобрили АСТ для использования в медицинской практике.
Анкета по бронхиальной астме доказала свою достоверность: результаты теста совпадают с оцененным специалистом-пульмонологом состоянием пациента и с данными спирометрии. И если она покажет, что состояние пациента неудовлетворительное, то необходима консультация доктора для своевременной коррекции терапии.
С диагностическими целями врачом могут быть заданы дополнительные вопросы. Так в докладе рабочей группой GINA (Глобальная инициатива по бронхиальной астме) было предложено простое исследование. Необходимо задать вопросы больному астмой о состоянии его здоровья в течение последнего месяца:
- Дневные приступы астмы чаще, чем 2 раза в неделю?
- Были ли ночные приступы астмы?
- Принимали ли вы препараты быстрого действия чаще двух раз в неделю?
- Испытываете ли вы ограничение физической активности?
Результаты трактуются так:
- контролируемая бронхиальная астма, если ответ «нет» на все вопросы. Лечение остается прежним;
- частично контролируемая, если ответ «да» на 1-2 вопроса. Возможно внесение некоторых изменений в схему приема или дозировку лекарственных препаратов;
- неконтролируемая, если положительные ответы на 3-4 вопроса. Требуется срочная коррекция базисной терапии, возможна госпитализация пациента.
Если вы сомневаетесь, под контролем ли ваша бронхиальная астма, ответьте на вопросы анкеты АСТ самостоятельно. Тест легко можно найти в Интернете или получить у лечащего врача. Есть отдельные варианты для детей и для взрослых. Методика проведения теста проста и понятна.
Опросник состоит из 5 вопросов, на каждый из которых нужно выбрать один из предложенных вариантов ответа. За ответы начисляются баллы от 1 до 5, которые в итоге суммируются. По набранному количеству баллов можно оценить данные о течении заболевания за последние 4 недели.
- 25 баллов – астма полностью контролируется.
- 20-24 балла – хорошо контролируется.
- Менее 20 баллов – астма контролируется неудовлетворительно, надо обратиться к медицинскому специалисту для изменения схемы лечения и предотвращения развития возможных осложнений.
Бронхиальная астма неизлечима, но с ней можно жить полноценно, без приступов удушья и затруднения дыхания, если контролировать свою болезнь. Анкетирование астматиков позволяет своевременно выявить обострение бронхиальной астмы, предотвратить развитие опасных осложнений.
Успех лечения будет зависеть не только от выполнения врачебных рекомендаций и приема препаратов, но и от уровня осведомленности об особенностях болезни. Получать полезную информацию нужно из надежных источников (медицинская литература, специализированные веб-сайты).
источник
Asthma Control Test™, разработанный QualityMetric Incorporated, поможет вам эффективнее контролировать астму.
Американская пульмонологическая ассоциация (American Lung Association) рекомендует всем пациентам в возрасте от 12-ти лет и старше, страдающим астмой, пройти этот тест.
Ответив на 5 вопросов теста, вы получите общий балл, который поможет вами вашему врачу определить, насколько эффективен план вашего лечения, и не пора ли внести в него изменения.
Впишите номер выбранного вами ответа в квадратик и подсчитайте сумму всех баллов. Принесите тест своему врачу и обсудите с ним ваш общий балл.
1. Как часто за последние 4 недели астма мешала вам выполнять обычный объем работы в учебном заведении, на работе или дома?
| Все время — 1 | Очень часто — 2 | Иногда — 3 | Редко — 4 | Никогда — 5 |
| Чаще, чем один раз в день — 1 | Раз в день — 2 | 3-6 раз в неделю — 3 | 1-2 раза в неделю — 4 | Ни разу — 5 |
3. Как часто за последние 4 недели вы просыпались ночью или раньше, чем обычно, из-за симптомов астмы (свистящего дыхания, кашля, затрудненного дыхания, чувства стеснения или боли в груди)?
| 4 ночи в неделю или чаще — 1 | 2-3 ночи в неделю — 2 | Раз в неделю — 3 | 1-2 раза — 4 | Ни разу — 5 |
4. Как часто за последние 4 недели вы использовали быстродействующий ингалятор (Альбутерол) или небулайзер (аэрозольный аппарат) с лекарством?
| 3 раза в день или чаще — 1 | 1-2 раза в день — 2 | 2-3 раза в неделю — 3 | 1 раз в неделю — 4 | Ни разу — 5 |
5. Как бы вы оценили, насколько вам удавалось контролировать астму за последние 4 недели?
| Совсем не удавалось — 1 | Плохо — 2 | В некоторой степени — 3 | Хорошо — 4 | Полностью удавалось — 5 |
Если вы набрали 19 баллов или меньше, это может указывать на то, что вам не удается контролировать астму.
- На приеме у врача обсудите ваш общий балл Теста и выясните, не стоит ли внести изменения в Ваш план лечения астмы.
- Спросите у своего врача о препаратах для ежедневного применения, рассчитанных на продолжительный курс лечения, которые позволят вам контролировать спазмы и воспаление дыхательных путей — две главные причины появления симптомов астмы. Многим пациентам требуется ежедневно принимать лекарства от спазмов и воспаления дыхательных путей, чтобы лучше контролировать астму.
Если вы набрали 20 баллов или больше, скорее всего, вы хорошо контролируете астму; однако, вам следует обсудить ваш общий балл теста со своим врачом.
- Астма непредсказуема. Вам может казаться, что симптомы астмы у вас очень слабые, или что у вас их вообще нет; однако, они могут ярко проявиться в любой момент.
- Время от времени проходите Тест по контролю над астмой, вне зависимости оттого, насколько хорошо вы себя чувствуете, и продолжайте регулярно ходить к врачу, чтобы быть уверенным/ой в том, что вы принимаете все меры, необходимые для эффективного контроля над астмой.
источник
Современные представления о контроле бронхиальной астмы Чита, 24 мая 2012 Доцент кафедры терапии 2 Иркутской государственной медицинской академии последипломного. — презентация
Презентация была опубликована 6 лет назад пользователемchitgma.ru
Презентация на тему: » Современные представления о контроле бронхиальной астмы Чита, 24 мая 2012 Доцент кафедры терапии 2 Иркутской государственной медицинской академии последипломного.» — Транскрипт:
1 Современные представления о контроле бронхиальной астмы Чита, 24 мая 2012 Доцент кафедры терапии 2 Иркутской государственной медицинской академии последипломного образования Е.В. Григорьева
2 «Учиться это всё равно, что грести против течения: только перестанешь и тебя гонит назад.» Китайская поговорка
3 GINA — основной согласительный документ по лечению БА Пересмотр 2006 – 2011гг
4 Ступень 1Ступень 2Ступень 3Ступень 4Ступень 5 GINA: Ступенчатая терапия бронхиальной астмы Обучение пациента Контроль над окружающей средой β 2 -агонист с быстрым началом действия по потребности Быстродействующий β 2 -агонист по потребности Варианты выбора препаратов для контроля заболевания Выберите одно Добавьте один или несколько Добавьте одно из двух или оба ИГКС в низких дозах ИГКС в низких дозах плюс ДДБА ИГКС в средних или высоких дозах плюс ДДБА Пероральный глюкокортикостероид (наименьшая доза) Антилейко- триеновый препарат ИГКС в средних или высоких дозах Антилейко- триеновый препарат Анти-IgE-терапия ИГКС в низких дозах плюс антилейкотриеновый препарат Теофиллин медленного высвобождения ИГКС в низких дозах плюс теофиллин медленного высвобождения Снижать Повышать ИГКС: ингаляционный глюкокортикостероид ДДБА: β 2 -agonist длительного действия Регулярное назначение β 2 -агонистов короткого и длительного действия не рекомендуется в отсутствие регулярной терапии ингаляционными глюкокортикостероидами
5 Вариабельность тяжести астмы Calhoun WJ, et al. J Allergy Clin Immunol 2003; 112: пациенты (%) Интермитирующая недели Средняя и тяжелая Легкая 0 n = 85, 12 нед
6 GINA Главная цель лечения – достижение и поддержание КОНТРОЛЯ над астмой Лечение БА: начинается с оценки контроля над астмой; направлено на достижение контроля; объем терапии регулярно переоценивается в зависимости от достижения контроля. GINA 2011:
7 GINA 2006: уровни контроля Global Initiative for Asthma. Global strategy for asthma management and prevention. 2006, 2008 Available from: Параметры, по которым оценивается контроль над БА Уровень контроля КонтролируемаяЧастично контролируема я Не контролируемая Симптомы днемНЕТ (2 в нед)> 2 раз в недТри и более признака частичного контроля в любую неделю Ограничение активности НЕТЛЮБОЕ Симптомы ночью / пробуждения НЕТЛЮБЫЕ Потребность в ингаляциях бронхолитиков НЕТ (2 в нед)> 2 раз в нед Спирометрия (ОФВ1 или ПСВ) НОРМА 2 раз в недТри и более признака частичного контроля в любую неделю Ограничение активности НЕТЛЮБОЕ Симптомы ночью / пробуждения НЕТЛЮБЫЕ Потребность в ингаляциях бронхолитиков НЕТ (2 в нед)> 2 раз в нед Спирометрия (ОФВ1 или ПСВ) НОРМА»>
8 Полный Частичный Нет контроля Обострение Уровень контроля астмы На фоне терапии Время (месяцы) Варианты контроля бронхиальной астмы
9 Классификацию по степени тяжести целесообразно использовать при первичной диагностике и выборе начальной терапии. Для принятия решения о текущей терапии используется периодическая оценка уровня контроля над БА: контролируемая, частично контролируемая и неконтролируемая БА. GINA 2006 *В России степень тяжести будет по-прежнему использоваться для определения группы инвалидности и прочих социально-обусловленных целей. РРО, 2007
10 Сравнение результатов применения двух подходов к лечению бронхиальной астмы % пациентов, достигших контроля над БА по критериям GINA Терапия в соответствии со степенью тяжести Терапия в соответствии с уровнем контроля Лечение БА, направленное на достижение максимального возможного уровня контроля у каждого пациента, позволяло достигнуть контроля над заболеванием в десятки раз чаще, чем лечение в соответствии со степенью тяжести Rabe K.F. et al. 2000; Bateman E.D. et al. 2004
11 Тяжесть и контроль (GINA 2006) Тяжесть: Выраженность заболевания до терапии Контроль: Выраженность заболевания во время терапии; как близко находится больной к «цели» GINA 2006:
12 Reddel HK, et al, ARJCCM 2009 : 180: 59-99
13 Контроль и тяжесть (GINA 2009) Контроль Контроль астмы определяется как тот уровень уменьшения или исчезновения проявлений астмы, который может быть достигнут с помощью терапии Контроль включает 2 компонента: 1) контроль астмы в настоящее время и 2) снижение риска проявлений астмы в будущем Тяжесть астмы Тяжесть астмы определяется как сложность контроля астмы с помощью терапии. Тяжесть отражает требуемый уровень терапии и активности заболевания во время лечения Reddel HK, et al, ARJCCM 2009: 180: 59-99
14 GINA 2006 г: концепция достижения контроля Global Initiative for Asthma. Global strategy for asthma management and prevention. 2006, 2008 Available from: симптомы показатели спирометрии активность потребность в КДБД контроль сейчас
15 GINA 2009 г: концепция достижение контроля «сегодня» и снижение риска «завтра» Taylor DR et al, ERJ 2008; 32: Reddel HK, et al, ARJCCM 2009:180:59-99 симптомы показатели спирометрии активность потребность в КДБД контроль сейчас прогресси- рование ремоделиро- вание бронхов НЛР обострения снижение риска в будущем Global Initiative for Asthma. Global strategy for asthma management and prevention. 2006, 2008 Available from:
16 Ситуация в России по данным аудита клинической практики Недостаточное использование классификации БА по уровню контроля Недостаточное знание тестов оценки астмы среди врачей и пациентов У 82% больных с неконтролируемой БА терапия не пересматривается ГФК Русь, 2009
17 GINA Главная цель лечения – достижение и поддержание КОНТРОЛЯ над астмой Лечение БА: начинается с оценки контроля над астмой; направлено на достижение контроля; объем терапии регулярно переоценивается в зависимости от достижения контроля. GINA 2011:
18 «Если Вы не можете что-то измерить, Вы не сможете это улучшить»
19 Как оценить уровень контроля астмы в реальной клинической практике? По выраженности симптомов? По шкалам (тестам)?
20 Иркутск Красноярск Новосибирск Челябинск Екатеринбург Пермь Уфа Ростов-на-Дону Краснодар Н.Новгород Москва Санкт-Петербург 26 центров в 12-ти городах России 1000 больных астмой Архипов В.В. Пульмонология 2011; 6: Национальное исследование контроля над астмой (НИКА, 2011г)
21 Архипов В.В. Пульмонология 2011; 6: Врачи у своих пациентов оценивают уровень контроля существенно выше, чем он есть на самом деле контроль частичный контроль неконтролируемая астма
22 Архипов В.В. Пульмонология 2011; 6: Врачи у своих пациентов оценивают уровень контроля существенно выше, чем он есть на самом деле контроль частичный контроль неконтролируемая астма
23 Как оценить уровень контроля астмы в реальной клинической практике? По выраженности симптомов? По шкалам (тестам)?
24 Наиболее популярные тесты оценки контроля астмы ТестАвторвозможное число баллов Asthma Control Questionnaire ACQ Juniper et al oт 0 до 6 (5-7 пунктов) Asthma Control Test ACT Nathan et al oт 5 до 25 (5 пунктов)
26 Juniper EF, OByrne PM, Guyatt GH, Ferrie PJ, King DR. Development and val >
1.5 баллов – неконтролируемая астма 1. Juniper J.E. Respir Med 2005; 99: 553-558. 2. Juniper J.E. Eur Respir 2010″ title=»Опросник ACQ-5 прост и удобен в использовании¹, ² 1.5 баллов – неконтролируемая астма 1. Juniper J.E. Respir Med 2005; 99: 553-558. 2. Juniper J.E. Eur Respir 2010″ > 27 Опросник ACQ-5 прост и удобен в использовании¹, ² 1.5 баллов – неконтролируемая астма 1. Juniper J.E. Respir Med 2005; 99: Juniper J.E. Eur Respir 2010; 36: 1.5 баллов – неконтролируемая астма 1. Juniper J.E. Respir Med 2005; 99: 553-558. 2. Juniper J.E. Eur Respir 2010″> 1.5 баллов – неконтролируемая астма 1. Juniper J.E. Respir Med 2005; 99: 553-558. 2. Juniper J.E. Eur Respir 2010; 36: 1410-1416″> 1.5 баллов – неконтролируемая астма 1. Juniper J.E. Respir Med 2005; 99: 553-558. 2. Juniper J.E. Eur Respir 2010″ title=»Опросник ACQ-5 прост и удобен в использовании¹, ² 1.5 баллов – неконтролируемая астма 1. Juniper J.E. Respir Med 2005; 99: 553-558. 2. Juniper J.E. Eur Respir 2010″>
28 Исходное значение ACQ является четким предиктором обострений в будущем Контроль над БА по критериям GОAL Исходное значение ACQ-5 Число обострений в год Хороший контроль 1,50,36** Bateman ED et al. ERS 2009 * — p
29 Исходный уровень контроля по ACQ-5 Bateman ED et al. ERS 2009 Среднее число обострений Дни лечения иГКС+ДДБА ACQ-5 на момент начала лечения Исходная величина ACQ-5 сохраняет прогностическое значение для риска обострений БА длительное время Анализ SMILE, COMPASS, AHEAD (n=7898)
30 Основные различия между опросниками Тест Asthma Control Questionnaire ACQ Asthma Control Test ACT Дневная активность Одышка Ночные пробуждения Использование КДБА Хрипы Самооценка больного нет ФВД *нет Оценка воспаления ДП нет *ACQ — 7
31 Доля пациентов, % Уровень контроля астмы по мнению пациентов полный хороший Выраженность симптомов астмы по данным последних 4-х недель тяжелые среднетяжелые легкие Lai et al. J Allergy Clin Immunol 2003 Пациенты неадекватно оценивают степень контроля своей болезни Пациенты переоценивают свое состояние даже при тяжелых проявлениях бронхиальной астмы
32 Роль специализированных опросников в диагностике контроля над астмой Архипов В.В. Пульмонология 2011; 6: р=0.13 р
33 Каков реальный уровень контроля астмы?
34 Контроль астмы вчера Субоптимальный контроль Хороший контроль Только у 5% пациентов астма хорошо контролировалась Rabe et al. Eur Respir J 2000;16:802–807 5%
35 50% неконтролируемая 50% хорошо контролируемая Demoly et al. Eur Respir Rev 2009; 18: 112, 105–112 Контроль астмы сегодня Великобритания – 41% Голландия – 31% США – 21% Австралия – 45% Канада – 23%
36 Контроль астмы сегодня РКИ комбинированных препаратов – контроль в 74% случаев Bateman et al., 2009 Широкомасштабные эпидемиологические исследования (AIRCEE, AIA, AIRAP): контроль астмы — только в 5-23% случаев ! Klaus et al., 2004, Neffen H et al., 2005
37 Уровень контроля астмы в России?
38 В России растет уровень контроля над астмой: 2006 г — 4% больных (Россия) 2007 г — 20% больных (Москва) 2009 г — 21% больных (Ярославль) 2010 г — 30% больных (Иркутск) (Данные эпидемиологического исследования) Чучалин А.Г., 2005, Архипов В.В., 2007, Поярков Н.А., 2009, Секретарева Л.Б., Уровень контроля астмы в России (динамика)
39 Иркутск Красноярск Новосибирск Челябинск Екатеринбург Пермь Уфа Ростов-на-Дону Краснодар Н.Новгород Москва Санкт-Петербург 26 центров в 12-ти городах России 1000 больных астмой Архипов В.В. Пульмонология 2011; 6: Национальное исследование контроля над астмой (НИКА, 2011)
40 Уровень контроля над симптомами по критериям GINA, 2010 Архипов В.В. Пульмонология 2011; 6: контроль частичный контроль неконтролируемая астма Только 23% российских пациентов с БА достигают полного контроля заболевания (НИКА, 2011)
41 Контроль над астмой в РФ в 2011 по сравнению с 2005 и в сравнении с западными странами (1,2,3,4,5) 1.Цой АН с соавт. Пульмонология, 2006; 2: Demoly Р et al. Eur Respir Rev 2009; 18 (112): Fuhlbrigge A et al. Allergy Asthma Proc. 2009; 30(5): Архипов В.В. Пульмонология 2011; 6: Контроль над астмой в РФ Доля больных с неконтролируемой астмой РФ vs США и Европа
42 Среди больных, у которых на момент осмотра отмечалось контролируемое течение астмы, 42% имели госпитализации по поводу астмы или тяжелые приступы, требовавшие вызова скорой помощи. Общего контроля над астмой (= контроль над симптомами + отсутствие обострений в течение года) – достигли только 13.4% больных. Основная цель оказания медицинской помощи больным астмой – достижение общего контроля над астмой. Основная цель оказания медицинской помощи больным астмой – достижение общего контроля над астмой. Контроль над астмой не гарантирует больному полное отсутствие обострений (НИКА 2011) 1. Архипов В.В. Пульмонология 2011; 6: Reddel H. Am J Respir Crit Care Med 2009;180: 59–99.
43 Непрямые показатели контроля бронхиальной астмы Уровни медицинской помощи Консультации в первичном звене Врач первичного звена, личная встреча Медицинская сестра первичного звена, личная встреча Телефонная консультация Визит на дом «Плановая» консультация по инициативе врача/медицинского работника Консультация по инициативе пациента Незапланированное использование вторичной медицинской помощи Применение системных кортикостероидов Данные об экономике здравоохранения
44 Почему достижение контроля астмы имеет значение? Пациенты с плохим контролем: Госпитализируются приблизительно в 2 раза чаще, чем пациенты с хорошим контролем 1 Имеют повышенный риск будущих обострений 2 1. GINA Demoly et al. Eur Respir Rev 2010
45 Как достичь полного контроля симптомов астмы?
46 Как добиться контроля над симптомами? Ингаляционные ГКС Комбинация иГКС + ДД ß 2 -агонистов – более эффективная тактика Серетид и Симбикорт обеспечивают сходный уровень контроля над астмой «сейчас»
47 Роль ГКС и LABA в достижении контроля Pauwels RA et al N Engl J Med
48 Комбинированная терапия астмы Хороший контроль Хороший контроль у 74 % больных ¹ у 43 % больных(Швейцария) ² у 38% (РФ)³ больных Клинические исследования Те же препараты в реальной жизни Данные получены у больных, которых наблюдают специалисты-пульмонологи 1-Bateman ED еt аl ERS 2009# Leuppi et аl Curr med Res Opin Vot Секретарева Л.Б., 2010
49 Симбикорт и Серетид обеспечивают одинаковый уровень контроля над астмой «сейчас» Dahl R. et al. Respir Med, 2006; Vol. 100: 152–1162. Aalbers R at al. Current Med Res and Opinion 20, NO. 2, 2004, 225–240 Kuna P et al. Abstract presented at the ERS Congress 2006 Bousquet J. et al. Abstract presented at the ERS Congress 2008 Vogelmeier C. et al. Eur Respir J 2005; 26: 819–828 Способ оценки контроля ИсследованиеСеретидСимбикорт Доля больных с хорошим контролем астмы EXCEL (фиксированная доза Симбикорта) 70 SUND (гибкое дозирование Симбикорта) 5054 Доля бессимптомных дней COMPASS43,741,3 AHEAD48,146,7 Шкала ACQ 5 COSMOS1,871,86
50 Симбикорт в режиме единого ингалятора у больных с тяжелой БА и Серетид в фиксированной дозе Kuna P et al. Int J Clin Practice 2007 Изменение общего балла по ACQ Симбикорт ЕИ САЛМ/ФЛУ Нед. Исследование COSMOS 2143 больных с тяжелой бронхиальной астмой Улучшение контроля
51 Kuna P et al. Int J Clin Practice 2007 Изменение общего балла по ACQ Симбикорт ЕИ САЛМ/ФЛУ Нед. Исследование COSMOS 2143 больных с тяжелой бронхиальной астмой Улучшение контроля В группе Симбикорта, по сравнению с Серетидом: риск обострений БА на 33% ниже риск госпитализации на 31% ниже ср. доза ГКС на 32% ниже Симбикорт в режиме единого ингалятора у больных с тяжелой БА и Серетид в фиксированной дозе
52 КОНТРОЛЬ «СЕЙЧАС» СНИЖЕНИЕ РИСКА В БУДУЩЕМ Симбикорт = др. иГКС + ДДБА Симбикорт в режиме ЕИ более эффективен, чем альтернативные виды терапии, включая иГКС+ДДБА 2009 г: достижение концепция «сегодня» и снижение риска «завтра»
53 Demoly et al. Respir Med 2009; 103: Симбикорт для базисной терапии и по потребности обеспечивает более высокие показатели контроля, чем соблюдение существующих рекомендаций Исследование CHAMPION 18 стран – 7855 больных
55 Сроки улучшения клинических параметров течения астмы* * Woolcock et al. Clin Exp Allergy Rev 2001; 1: Годы Месяцы ДниНедели Нет ночных симптомов Нормализация утренней ПСВ Нормализация ОФВ1 Уменьшение бронхиальной гиперреактивности Нет потребности в короткодействующих 2 агонистах Доля пациентов, имеющих улучшение, % Начало терапии ИГКС Вывод: эффективную противовоспалительную терапию при астме необходимо проводить длительно (в течение месяцев и даже лет), даже в отсутствие каких-либо симптомов астмы
56 Заключение В Согласительных рекомендациях ATS/ERS, 2009 даны новые определения понятия контроль и тяжесть астмы Рекомендовано использование современных тестов оценки контроля астмы В зависимости от выявленного уровня контроля необходима коррекция фармакотерапии Достижение контроля «сейчас» одинаково возможно с помощью фиксированных комбинаций (Серетид, Симбикорт) Снижение риска «завтра» более эффективно при использовании симбикорта в режиме «единого ингалятора» для базисной терапии и по потребности Поддержание контроля должно осуществляться длительно (месяцы, годы)
57 Заключение В Согласительных рекомендациях ATS/ERS, 2009 даны новые определения понятия контроль и тяжесть астмы Рекомендовано использование современных тестов оценки контроля астмы В зависимости от выявленного уровня контроля необходима коррекция фармакотерапии Необходимо стремиться к достижению общего контроля над астмой, т.е. не только купировать симптомы, но и предотвращать обострения заболевания.
58 Дальнейшее улучшение мониторинга БА индивидуализация плана ведения и простота для пациента; новейшие технологические разработки: — портативный цифровой пикфлоуметр, — использование коммуникационных средств для интерактивного ведения пациентов, — интеллектуальные ингаляторы с функцией напоминания и регистрации принятых доз. John Rees, British Medical Journal, 2006; 332:
источник