Для понимания роли различных пищевых продуктов в развитии аллергии и приступов бронхиальной астмы у детей целесообразно сформулировать определение пищевого аллергена. Пищевые аллергены — это белки гликопротеины с молекулярной массой 10-70 кДа, содержащиеся в пищевых продуктах, реже полипептиды, гаптены, которые соединяются с белками пищи. Пищевые аллергены имеют трехмерную структуру, хорошо растворимы в воде, некоторые термостабильны, устойчивы к воздействию протеолитических ферментов. Аллергенность пищевых белков зависит от множества эпитопов, а также от пространственной конфигурации молекулы, представляющей эти эпитопы.
Эпитопы — части белковой молекулы (антигены), которые связываются со специфическими антителами. Они определяют состояние иммунореактивности. Большинство пищевых продуктов, обладающих высокой сенсибилизирующей активностью, характеризуются высоким содержанием белка. Вызывать синтез иммуноглобулина Е (IgE), в котором содержится основная масса аллергических антител, способны белки, чужеродные для человека, обладающие способностью фиксироваться на поверхности тучных клеток.
Идеальный размер аллергенных белков определяется иммуногенностью белка и способностью преодолевать барьер слизистой оболочки тощей кишки. Белки меньших размеров менее иммуногенны, соединения с молекулярной массой 10 кДa представляют нижнюю границу для иммунного ответа, пептиды малых размеров могут воздействовать на организм как гаптены. Белки, имеющие молекулярную массу 70 кДa, практически не всасываются. Аллергенные пищевые белки сохраняют свою иммуногенность в процессе приготовления пищи, термо- и кислотостабильны, устойчивы к воздействию пищеварительных ферментов.
Пищевым аллергеном может быть любой продукт. К пищевым аллергенам животного происхождения относятся: коровье молоко и молоко других домашних животных; яйцо кур и других птиц; рыба, ракообразные (раки, крабы, креветки) и другие продукты моря. К пищевым аллергенам растительного происхождения относятся: злаки (пшеница, ячмень, рожь, овес, кукуруза, сорго, просо, рис); зонтичные культуры (морковь, сельдерей, петрушка, укроп); пасленовые культуры (томат, картофель, перец, баклажан, кофе); фрукты (киви, банан, мандарин, апельсин, лимон, яблоко, персик); ягоды (земляника, клубника, арбуз); бобовые (арахис, соевые бобы, зеленый горошек); орехи (лесной орех, каштан, кокос).
В молекулярных исследованиях доказана неоднородность структуры пищевых аллергенов, что позволило составить их подробную антигенную характеристику.
Принято выделять два класса пищевых аллергенов. В первый (главный) класс входят продукты, относящиеся к водорастворимым гликопротеинам с молекулярной массой от 10 дo 70 кДа (табл. 1).
Они устойчивы к нагреванию, кислотам, протеазам, являются первичными сенсибилизаторами, вызывают сенсибилизацию через желудочно-кишечный тракт. Термостабильные аллергены встречаются среди белков животного (казеин, сывороточные белки) и растительного (протеины растений семейства бобовых) происхождения.
Второй класс пищевых аллергенов отвечает за формирование перекрестной реактивности. Как правило, это белки растительного происхождения, они имеют высокую гомологию с пыльцевыми аллергенами, термолабильные, быстро разрушающиеся, трудно изолируемые, связанные с поллинозами и пищевыми аллергическими синдромами.
Аллергенные белки, вызывающие распространенные перекрестные реакции, часто называют “пан-аллергенами”.
Клинические симптомы пищевой аллергии у детей весьма полиморфны. В аллергический процесс могут вовлекаться различные органы и системы. Пищевая аллергия может быть причинно-значимой в развитии бронхиальной астмы, аллергического ринита. Связь обострений бронхиальной астмы с пищевой аллергией наблюдается у 15-20% детей, но лишь в 4,8% случаев пищевые продукты являются единственной причиной возникновения приступов затрудненного дыхания.
Вовлечение пищевой аллергии в патогенез бронхиальной астмы чаще отмечается у детей раннего и дошкольного возраста, при этом наиболее часто в качестве причинно-значимых пищевых продуктов выступают коровье молоко, рыба, морепродукты, цитрусовые, мед, орехи, зеленый горошек, яйца, куриное мясо.
Клинически бронхиальная астма, вызванная непереносимым пищевым продуктом, часто имеет сходство с инфекционным процессом (повышение температуры, кашель, слизистое или слизисто-гнойное отделяемое из носа, гиперемия зева, сухие хрипы в легких). Эти симптомы, как правило, расцениваются как признаки острой респираторной вирусной инфекции и бронхообструктивного синдрома, что ведет к неадекватному лечению и запаздыванию выявления причинно-значимого аллергена.
У детей школьного возраста и подростков бронхиальная астма может быть вызвана некоторыми фруктами и овощами (яблоко, морковь, томаты). У ряда детей, сенсибилизированных к пыльце растений, после употребления фруктов и овощей могут возникнуть приступы затрудненного дыхания (табл. 2).
Диагноз пищевой аллергии основывается на оценке данных аллергологического анамнеза, клинических симптомов и результатов аллергологического и лабораторного обследования. При сборе анамнеза изучают характер клинических проявлений, возникающих после приема подозреваемого пищевого продукта, выясняют непереносимые пищевые продукты, оценивают тяжесть возникших симптомов, длительность времени между приемом пищи и возникновением симптомов, учитывают количество подозреваемых пищевых продуктов, время последнего возникновения реакции, проводят диетический анализ с полным перечнем продуктов и напитков в пищевом дневнике. В постановке диагноза пищевой аллергии важное значение имеет оценка пищевого дневника, проведение элиминационной и пробной провокационной диеты.
При выявлении аллергенспецифических IgE-антител к пищевым аллергенам данные сопоставляются со сведениями о переносимости пищевых продуктов из аллергологического анамнеза. Важную информацию при обследовании детей с непереносимостью пищевых продуктов могут дать кожные пробы. Они ставятся с коммерческими пищевыми аллергенами. Целесообразно вместе с кожными пробами с пищевыми аллергенами проводить кожное тестирование с аэроаллергенами. Это позволит выявить наличие перекрестной реактивности между ними.
Главным направлением в лечении пищевой аллергии у детей является элиминация причинно-значимых пищевых аллергенов, проведение фармакотерапии, нацеленной на устранение клинических симптомов и предупреждение их рецидива.
источник
Среди аллергических реакций у детей раннего возраста (от 0 до 3 лет) ведущее место занимает пищевая аллергия.
Чем кормить ребенка, склонного к аллергии, существуют ли особенности введение прикорма в этом случае? И может ли обработка пищи уменьшить аллергенность продуктов?
Обычно аллергические реакции возникают вскоре после употребления в пищу продукта, к которому имеется повышенная чувствительность, но иногда аллергия бывает и отсроченной (замедленной), проявляясь лишь через несколько часов после съеденного. Как правило, пищевая аллергия проявляется поражением кожи: разнообразные высыпания, излишняя сухость или, наоборот, намокание, покраснение кожи, зуд. Такую пищевую аллергию принято называть «диатезом», который в дальнейшем может перерасти в атопический (аллергичесский) дерматит. Другие аллергические проявления – это нарушения со стороны органов пищеварительного тракта: кишечные колики, срыгивания или рвота, боли в животе, повышенное газообразование со вздутием живота, запоры или жидкий стул. У детей с данной патологией зачастую наблюдается дисбактериоз кишечника. Значительно реже при пищевой аллергии страдает дыхательная система (аллергическая заложенность носовых ходов, затрудненное дыхание). А также возможны комбинированные проявления аллергии: поражение кожи и дыхательной системы, поражение кожи и желудочно-кишечного тракта. Факторами риска развития аллергических реакций у детей могут быть: наследственная предрасположенность, особенно при наличии аллергических реакций у матери или обоих родителей, плохая экологическая обстановка, табакокурение родителей. Определенный риск развития пищевой аллергии есть у детей, перенесших внутриутробную гипоксию (нехватку кислорода), а также рожденных от матерей с хроническими заболеваниями сердца и легких; от матерей, перенесших инфекционные заболевания во время беременности, и получавших антибиотики.
Пищевая аллергия может развиваться с первых дней или месяцев жизни ребенка. Ее появление обусловлено несовершенными функциями пищеварительного тракта (сниженная активность ферментов и защитных белков крови — антител, повышенная проницаемость слизистой оболочки кишечника, нарушение микрофлоры кишечника), перенесенными кишечными инфекциями. Возникновение аллергических реакций часто связано с неадекватным питанием матери во время беременности и в период кормления грудью (избыточное потребление цельного коровьего молока, молочных продуктов, высокоаллергенных продуктов, о чем речь пойдет ниже), с ранним переводом ребенка на искусственное вскармливание неадаптированными смесями или цельным молоком и с ранним введением прикорма. Также причиной пищевой аллергии может стать обычное перекармливание ребенка. При регулярном переедании аллергические реакции могут возникать даже на те виды продуктов, которые еще недавно прекрасно переносились малышом. Кроме того, раннее знакомство малыша с высокоаллергенными продуктами, например, с шоколадом, способно привести к развитию пищевой аллергии. Из-за вышеперечисленных возрастных особенностей желудочно-кишечного тракта малышей, не полностью расщепленные белки всасываются в кровяное русло. Их «обломки» запускают цепь аллергических реакций, что приводит к выделению гистамина – биологически активного вещества, вызывающего расширение сосудов, отек тканей, зуд.
Практически любой продукт может быть причиной развития аллергических реакций. По способности вызывать эти реакции пищевые продукты делятся на три группы.
Первая группа продуктов с высокой степенью риска развития аллергических реакций (аллергенностью): яйца, рыба, любые мясные бульоны, морепродукты, икра, пшеница, рожь, клубника, земляника, перец, помидоры, морковь, цитрусовые, киви, ананас, дыня, хурма, гранаты, какао, орехи, мед, грибы, шоколад, кофе.
Вторая группа — продукты со средней степенью аллергенности: цельное молоко, молочные продукты, куриное мясо, говядина, рис, овес, горох, гречка, соя, бобы, свекла, картофель, сахар, бананы, персики, абрикосы, вишня, шиповник, клюква, брусника, черная смородина.
И в третью группу входят продукты с низкой аллергенностью: кисломолочные продукты, мясо кролика, конина, постная свинина, индейка, постная баранина, цветная и белокачанная капуста, брокколи, кабачки, патиссоны, огурцы, кукуруза, пшено, перловка, зеленые сорта груш и яблок, огородная зелень, белая и красная смородина.
Главный аллерген, вызывающий развитие пищевой аллергии у детей первого года жизни – это коровье молоко, в котором содержатся белковые компоненты – казеин, альбумин, лактоглобулин, лактоальбумин, выступающие в роли антигенов. Поэтому ранний перевод детей на смешанное и искусственное вскармливание с использованием молочных смесей повышает риск развития аллергии. Но, бывает, что у малышей на грудном вскармливании возникает аллергия к белкам коровьего молока, и это обусловлено чрезмерным употреблением матерью молочных продуктов во время лактационного периода. Кисломолочные продукты содержат белки с низкой аллергенностью, поэтому в некоторых случаях они могут использоваться в питании детей с аллергией к цельному молоку.
Высокоаллергенным продуктом является белок куриного яйца, а также яиц других видов птиц. Аллергенные свойства яичного желтка выражены в меньшей степени, чем белка. Зачастую непереносимость белков куриного яйца сочетается с непереносимостью куриного мяса и бульона.
Среди злаковых продуктов наиболее аллергенными являются пшеница и рожь, в меньшей степени, рис, овес, гречка, не содержащие белок злаковых — глютен. Ранее считалось, что аллергия к бобовым, особенно к сое, встречается относительно редко, однако, в последние годы отмечается значительный рост пищевой аллергии к этому продукту, обусловленный значительным увеличением потребления сои в питании детей в виде заменителей молока и молочных продуктов, добавок в колбасные и кондитерские изделия.
Самый высокий процент возникновения аллергических реакций наблюдается при использовании в рационе питания ребенка рыбы и морепродуктов. Аллергены рыбы практически не разрушаются при кулинарной обработке. Считается, что аллергия к морской рыбе встречается чаще, чем к речной, однако, организм ребенка-аллергика обычно реагирует на все виды рыбы.
Частое возникновение аллергических реакций отмечается при использовании продуктов, обогащенных пищевыми добавками – красителями, ароматизаторами, эмульгаторами, консервантами, вкусовыми добавками. К ним относятся «взрослые» йогурты и фруктовые соки, супы и каши быстрого приготовления, жвачки, газированные напитки, соусы и пр.
В развитии поливалентной (множественной) пищевой аллергии большое значение имеют так называемые перекрестные реакции между различными аллергенами. Так, например, при непереносимости молока возникает реакция на сметану, творог, сливки, сливочное масло, колбасы, сардельки, говядину. При непереносимости куриного мяса лучше исключить из питания куриный бульон и мясо утки. Если есть непереносимость клубники, возможна реакция на малину, смородину, ежевику, землянику, бруснику. При аллергии на яблоки – перекрестная реакция с грушей, айвой, а у моркови — с петрушкой. При аллергии на кефир возможна реакция и на дрожжевое тесто, квас, шипучие напитки, антибиотики (пенициллины). При реакции на яблоки, персики, груши – реакция на пыльцу березы, ольхи, полыни, при аллергии на виноград – реакция на пыльцу лебеды и пр.
В период кормления грудью женщине не следует употреблять продукты, с высокой степенью риска развития аллергических реакций. С осторожностью и в небольших количествах можно употреблять фрукты и овощи оранжевого и красного цвета (красные яблоки, болгарский перец, помидоры и т. п.). Основой стола должны стать первые и крупяные блюда, мясные и рыбные блюда, кисломолочные продукты. Мясо и рыбу рекомендуется использовать в печеном, тушеном и отварном виде. При обнаружении аллергической реакции у крохи на какой-либо продукт, от него следует отказаться в первую очередь.
Первый прикорм, детям-аллергикам назначают чуть позже (примерно на 1 месяц), чем здоровым детям, с учетом индивидуальной переносимости. Первый прикорм рекомендуется в виде овощного пюре. Если здоровым детям первый прикорм рекомендуется вводить с 4 месяцев, то малышам с пищевой аллергией — с 5 месяцев. Это может быть пюре из кабачков, цветной, белокачанной, брюссельской капусты, светлоокрашенной тыквы, патиссонов и других овощей зеленой и белой окраски. Овощи в состав пюре вводят поочередно, каждый новый вид в течение 3-5 дней, постепенно доводя до полного объема. Сначала ребенку дают монокомпонентные (состоящие из одного продукта) пюре, а затем постепенно расширяют ассортимент. Овощные пюре готовят самостоятельно из свежих или замороженных овощей, а можно использовать специальные овощные консервы для детского питания.
«ФрутоНяня» выпускает монокомпонентные овощные пюре. Пюре «ФрутоНяня» «капуста брокколи» подходит для первого знакомства с овощами ребенка, страдающего аллергией, . Пюре «ФрутоНяня» «цветная капуста» содержит нежную растительную клетчатку, оно также рекомендуется к использованию при пищевой аллергии.
Второй прикорм назначается примерно с 5,5 месяцев в виде безмолочных и, желательно, безглютеновых каш – гречневой, кукурузной, рисовой. Каши готовят на воде или из специализированной смеси. Если готовят кашу самостоятельно, в нее необходимо добавить небольшое количество растительного или топленого масла (5-10 г.). При выборе каш промышленного производства предпочтение следует отдавать безмолочным безглютеновым кашам, которые дополнительно обогащены витаминами, минералами, железом и не требуют варки (информацию о составе каши можно прочитать на упаковке).
Для первого знакомства ребенка, страдающего аллергией, подойдут безмолочные каши «ФрутоНяня», не содержащие глютен, «Гречневая» и «Рисовая».
Третий прикорм в виде мясного пюре вводят с 6 месяцев. При непереносимости белков коровьего молока возможно развитие аллергии и на белки говядины, поэтому в качестве прикорма рекомендуется использовать постную свинину, конину, мясо кролика, индейки или ягненка. Начинают введение мясного прикорма с монокомпонентных пюре, тщательно отслеживая реакцию на новые сорта мяса.
Детское питание «ФрутоНяня» предлагает для ребенка, страдающего аллергией, мясные пюре, приготовленные из гипоаллергенных сортов мяса – «Индейка», «Кролик», «Свинина». Отличительной особенностью данных продуктов является отсутствие в их составе бульона, сои, специй.
Блюда из фруктов назначают с учетом индивидуальной переносимости с 5,5-6 месяцев, или позже. Используемые фрукты не должны иметь яркую окраску, предпочтение отдается зеленым яблокам, а также грушам.
Подобными продуктами являются, например, детские соки «ФрутоНяня» «Яблоко», «Груша». Из указанных выше фруктов изготовлены и фруктовые пюре «ФрутоНяня» («Яблоко», «Груша»), которые могут быть рекомендованы к использованию в питании детей, страдающих аллергией. Данные пюре не содержат сахара, они изготовлены без добавления красителей и консервантов.
Постепенно, обращая внимание на реакцию кожи, на консистенцию стула, вводят бананы, груши, желтую смородину и сливу.
Продолжительность безмолочного питания у детей с аллергией к белкам коровьего молока может составлять от 4 до 12 месяцев и более. Расширение их рациона происходит за счет введения кисломолочных продуктов (после исполнения одного года), обладающих меньшей аллергенностью по сравнению с молоком. Сначала вводят кефир, затем под контролем состояния ребенка пробуют вводить молочные каши и творог.
Белок и желток куриного яйца, а также рыба полностью исключаются из рациона питания детей с пищевой аллергией как минимум до конца первого года жизни. В дальнейшем куриные яйца целесообразнее заменить на перепелиные.
Как уменьшить аллергенность продуктов?
Существуют определенные особенности кулинарной обработки при приготовлении блюд гипоаллергенной диеты, направленные на снижение их аллергенных свойств.
Так, картофель рекомендуется мелко нарезать и вымачивать в холодной воде в течение 12-14 часов, что способствует максимальному удалению из него крахмала и нитратов (нужно периодически сливать и менять воду).
Для удаления из крупы возможных ядохимикатов (используемых при выращивании злаковых растений), ее замачивают в холодной воде в течение 1-2 часов.
При варке мяса как минимум один раз сливают бульон для полного удаления вредных веществ (например, гормонов, лекарств, которыми лечили животное).
Вся пища готовится на пару, тушится, запекается или варится.
Отваривание и запекание фруктов уменьшает их аллергенность.
В организации питания ребенка с пищевой аллергией необходимо исключить из рациона продукт или продукты, вызвавшие аллергическую реакцию. Для того, чтобы выявить этот продукт, родителям рекомендуется вести специальный дневник, с перечнем всех продуктов, получаемых ребенком в течение дня. Отдельно отмечают каждый новый продукт (час и количество), время появления и характер реакций на него — сыпь, зуд, покраснение кожи, расстройство стула и др. Новый продукт следует давать ребенку в небольшом количестве (1-2 ч. л.) в утренние часы, чтобы можно было наблюдать за развитием аллергической реакции. При отсутствии реакции через сутки можно увеличить количество продукта, и в течение 3-5 дней довести его до положенной возрастной нормы. При наличии аллергии на продукт, он исключается из рациона ребенка на срок, который для каждого случая устанавливается педиатром или диетологом индивидуально. Режим питания и суточный объем пищи должны соответствовать возрастным нормам с учетом индивидуальных показателей физического развития ребенка. Углеводы, которыми богаты мучные изделия, сладости не только могут являться непосредственными аллергенами, но и нередко усиливают проявления пищевой аллергии на другие продукты, поэтому их количество в рационе рекомендуется ограничивать. Количество растительных жиров должно быть увеличено на 25% по отношению к животным жирам, так как первые являются источником незаменимых полиненасыщенных жирных кислот, способствующих более быстрому восстановлению поврежденных участков кожи и усиливающих защитные функции организма.
Фрукты и овощи, которые не растут в нашем регионе лучше вводить попозже. А гранат вводить в 3 года.
Кормящим мамам очень полезен гранатовый сок, только помните о коварной аллергии.
источник
К сожалению, многим из нас известно такое заболевание, как бронхиальная астма. С развитием индустрии и различной промышленности, иммунная система организма ослабевает и дает определенные сбои. Вследствие чего возникает такое заболевание, как аллергия, а на его фоне — бронхиальная астма. Эта болезнь имеет множество разновидностей, которые мы с вами сегодня рассмотрим и попробуем составить правильный рацион питания для каждого из них.
Бронхиальная астма носит хронический характер. Для данного заболевания свойственно воспаление верхних дыхательных путей, с частыми приступами удушья и кашля. Астму, чаще всего, вызывает аллергические заболевания. Среди причин выделяют следующие:
|
|
Не стоит забывать и о наследственности. Также, не маловажную роль играет психологическое состояние. Симптомы астмы замечаются у людей, которые находятся в повышенном эмоциональном состоянии и стрессе. Частым сердцебиением провоцируется отек слизистых оболочек. Заболевание может возникнуть и при механических повреждениях грудной клетки.
Предугадать появление приступов астмы можно по следующим признакам:
- Тошнота, рвота;
- Тахикардия;
- Першение в горле;
- Отечность слизистых носа и глаз;
- Покраснение лица.
Сами приступы удушья и кашля, как правило, возникаю в ночное время суток. Больной становится слишком беспокойным и раздражительным. Такие приступы могут продолжаться до шести часов.
Бронхиальная астма проявляется приступами с регулярной периодичностью. И очень важным является соблюдение специальной диеты, чтобы увеличить период ремиссии и облегчить свое состояние. Правильный рацион питания способствует укреплению иммунитета, снимает воспалительные процессы, восстанавливает чувствительность слизистых оболочек. Предшественники современной медицины рекомендовали соблюдать общую гипоаллергенную диету, исключая следующие продукты питания:
|
|
Но такой вид диеты является слишком обобщенным и может не уберечь от конкретного вила астмы. Поэтому современными докторами было разработано множество правил питания, при конкретном виде и причине заболевания. Если состояние больного не отягощено другими заболеваниями, помимо данного, то стоит придерживаться такого режима питания:
- Ограничьте себя в потреблении соли;
- Питайтесь дробно;
- Не переедайте;
- После 19:00 кушать запрещено.
Если у больного астма возникла на фоне пищевой аллергии, необходимо срочно исключить из рациона продукт-аллерген и с осторожностью кушать продукты средней степени аллергенности.
В данном случае важно знать на пыльцу какого растение наблюдается поллиноз. Чтобы избежать приступов астмы из-за сенной лихорадки, нужно знать от каких продуктов-аллергенов стоит отказаться:
| Аллергия на пыльцу амброзии, полыни, подсолнечника |
|
| Аллергия на пыльцу березы, яблони, ольхи |
|
| Аллергия на пыльцу злаковых |
|
Стоит отметить, что после термической обработки некоторые продукты теряют свои аллергенные свойства. А в некоторых случаях, приступы астмы могут вызвать запахи и ароматы готовящейся еды из списка запрещенных продуктов.
При этом виде приступов, больному необходимо прекратить прием медикаментов с содержанием аспирина (Ибупрофен, Кетопрофен, Диклофенак, Толметин). Запрещается также употребление различных красителей, которые входят с состав многих кондитерских изделий. Недопустимы к приему в пищу жаренные, жирные блюда, консервы и копчености. Необходимо насытить рацион свежими фруктами и овощами такие, как апельсин, лимон, смородина, морковь, капуста, сельдерей, дабы восполнить в организме уровень витамина С и бета-кароатина. Недопустимым считается употребление орехов, алкоголя, пива. С особой осторожностью кушайте дыни, огурцы и помидоры.
Необходимо уменьшить потребление салициловой кислоты. Она в большом количестве содержится в кофе, чае, мяте, жасмине, кока-коле. А вот минимальное ее количество находится в яблоках «голден», бананах, чесноке, капусте, авокадо, свекле, зеленом салате, картофеле. Из приправ разрешается петрушка, кориандр, сельдерей.
источник
Пищевая аллергия, которая сегодня встречается все чаще, может спровоцировать приступ бронхиальной астмы. Особенно у пожилых людей.
Некоторые диетологи рекомендуют при астме весьма строгие ограничения в рационе питания, другие врачи считают, что больной должен всего лишь придерживаться правил здорового питания. Например, включать в свой рацион больше сложных углеводов — овощей, фруктов (если на них нет аллергии), а также зерновых; в умеренных количествах потреблять животный белок, есть яйца, нежирное мясо (если блюда из них не вызывают аллергии); уменьшать в питании количество жиров и сахара; по возможности использовать меньше соли.
Некоторые вещества, абсолютно безопасные для здоровых людей, у астматика могут вызывать аллергическую реакцию (особенно пищевые добавки).
Эта реакция обычно начинается довольно быстро, примерно через 30 минут после еды, но может проявиться и через несколько часов. Для нее характерны сухой надсадный кашель, сильная одышка и хрипы при дыхании, заложенность носа или увеличение отделения из носа слизистого секрета, отек губ, рвота, боль в животе, зуд кожи.
Чаще всего выявить виновный в приступе продукт помогает простое наблюдение, опыт — появление и повторение реакции после каждого употребления продукта. Если этого оказывается недостаточно, может потребоваться так называемая провокация. Ее следует делать только под контролем врача. Больной некоторое время воздерживается от употребления подозреваемого продукта, при этом тщательно оценивается работа легких. Затем пациент съедает данный продукт, и через несколько часов работа легких оценивается еще раз. Если она заметно ухудшилась, значит, виновник аллергии найден, и его надо исключить из питания.
Если больной не догадывается, какая пища может спровоцировать у него приступы астмы, врач может посоветовать прибегнуть к диете исключения. Человек на время переходит на исключительно простую, ограниченную диету (в основном в нее входят рис, зеленые овощи и фрукты) и затем постепенно расширяет ее, добавляя продукты один за другим по очереди в течение нескольких дней. Реакция на ту или иную пищу укажет, что именно вызывает аллергию.
Больные астмой должны очень внимательно анализировать реакцию организма на те или иные продукты.
Но особенно часто аллергию вызывают пищевые добавки. Некоторые из них, как показали последние медицинские исследования, очень вредны при бронхиальной астме, при других же заболеваниях и для здоровых людей они не представляют опасности. Каких же добавок следует избегать астматикам?
Метабисульфит (номер пищевой добавки 211, 220, 221, 222, 223, 224). Это консервант, добавляемый в продукты для сохранения цвета и защиты от бактерий. Он может встречаться в
- консервированных фруктовых соках в банках;
- красном и белом вине; -уксусе;
- некоторых сухофруктах, в частности абрикосах и яблоках (но не в грушах и изюме);
- йогуртах с фруктовыми добавками;
- картофельном пюре быстрого приготовления;
- колбасе и мясных консервах.
Глутамат натрия (номер пищевой добавки 621). Это усилитель запаха, добавляемый при изготовлении многих продуктов.
Добавка, как правило, содержится в
- готовых концентратах и приправах;
- колбасе и мясных консервах;
- бульонных кубиках;
- бутербродном маргарине;
- соусе мясных и овощных консервов;
- томатном соусе и кетчупе.
Близких к глутамату натрия пищевых добавок астматикам также следует избегать. К ним относятся глутаминовая кислота (номер пищевой добавки 620), калия глутамат (номер пищевой добавки 622), кальция глутамат (номер пищевой добавки 623).
Несмотря на опасность, которую может представлять глутамат натрия, он реже провоцирует приступ астмы, чем метабисульфит.
Не всегда легко понять, что именно глутамат натрия стал причиной приступа, поскольку в этом случае он обычно начинается спустя довольно большое время (до 12 часов) после того, как продукт, содержавший эту добавку, был съеден.
Тартразин (номер пищевой добавки 102). Этот пищевой краситель используется для окраски продуктов в оранжевый и желтый цвета. Людям, страдающим астмой, лучше потреблять меньше продуктов, содержащих красители.
Красители могут содержаться в
- сладких сиропах, кремах, соусах;
- фруктовых соках;
- конфетах, пирожных, бисквитах, кондитерских изделиях;
- лимонаде;
- маринадах и острых закусках;
- лекарствах, оболочки которых окрашены в желтый, оранжевый или зеленый цвета.
Ухудшить состояние может и другой краситель — желтый 2G (номер пищевой добавки 107).
При выборе продуктов могут возникнуть определенные сложности; некоторые продукты могут содержать несколько нежелательных добавок. Итак, как же их обнаружить и избежать?
- Общеизвестное правило: свежие продукты предпочтительнее консервированных.
- Обработанные продукты (консервированные, сушеные, замороженные и полуфабрикаты), которые должны долго хорошо выглядеть и какое-то время находиться на полке магазина или прилавке, скорее всего, содержат вещества, которые могут вызвать приступ бронхиальной астмы.
Поэтому, прежде чем покупать тот или иной продукт, внимательно прочтите этикетку, на которой написан его состав. Пищевые добавки часто указываются в виде номеров, поэтому полезно их знать, чтобы не ошибиться. Правильный выбор продуктов поможет избежать приступа бронхиальной астмы.
Активированный уголь может помочь при пищевой аллергии, но при аллергии на пыльцу растений он неэффективен.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!

В первую очередь симптомы аллергии затрагивают кожные покровы и слизистые оболочки организма. Далее иммунный процесс, лежащий в основе аллергии, поражает внутренние органы. Необходимо отметить, что симптомы аллергии также зависят от вида аллергической реакции. Если речь идет о первом виде аллергической реакции, которая протекает по типу анафилактического шока, то признаки этой аллергии также затрагивают дыхательную и сердечно-сосудистую систему.
Признаками аллергии являются:
- высыпания на коже и отек;
- кашель;
- насморк;
- поражение кожных покровов;
- поражение конъюнктивы глаз.
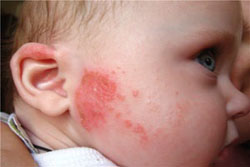
Признаки аллергии на коже являются самими ранними и самими очевидными. Даже незначительная аллергическая реакция приводит к покраснению кожных покровов. Как правило, аллергическая реакция на коже проявляется в виде различных высыпаний. Чаще всего встречается крапивница, но также может присутствовать и полиморфная (разнообразная) сыпь. Место высыпаний зависит от вида раздражителя и от пути попадания аллергенов в организм. Если это бытовой аллерген и путь передачи контактный, то высыпания часто локализуются на руках, то есть в месте контакта. Например, если это аллергия на порошок или моющее средство, то высыпания будут покрывать запястья рук. У маленьких детей высыпания чаще всего локализуются на щеках.
Аллергическая сыпь сопровождается зудом и жжением, и поэтому пациент постоянно расчесывает пораженные места. Вследствие этого могут возникать эрозии в местах поражения. Постепенно появляется полиморфная сыпь, представленная неоднородными морфологическими элементами.
Кашель также является одним из проявлений аллергической реакции. При этом дыхательные признаки при аллергии затрагивают как верхние, так и нижние дыхательные пути. Поэтому кашель может быть следствием бронхита, трахеита или трахеобронхита. Кашель при аллергии всегда сухой и не изменяет своего характера на всем протяжении заболевания.
Причиной кашля является спазм (сужение) гладкой мускулатуры, входящей в состав бронхов. В результате этого бронхи сокращаются, что клинически выражается в кашле. Часто кашель сопровождается ощущением удушья, чувством нехватки воздуха, что напоминает картину бронхиальной астмы. При этом кашлевой синдром при аллергии не отличается от такого при бронхиальной астме.
К основным видам аллергии у детей относятся:
- пищевая аллергия;
- медикаментозная аллергия;
- респираторная аллергия;
- кожная аллергия.
В отдельную группу можно отнести аллергию у грудничков (детей первого года жизни).
В более, чем 20 процентах случаев у детей обнаруживается пищевая аллергия. Она представляет собой повышенную чувствительность детского организма к различным продуктам питания. Степень выраженности аллергической реакции зависит от множества факторов.
К факторам, которые влияют на степень выраженности пищевой аллергии, относятся:
- наследственная предрасположенность к аллергиям;
- длительность грудного вскармливания;
- раннее введение искусственного питания;
- пищевой продукт;
- особенности желудочно-кишечного тракта.
Пищевая аллергия зачастую обнаруживается у детей, чьи родители также страдают этой патологией. Во многих случаях у таких детей симптомы аллергии проявляются особенно выражено. Другим предрасполагающим фактором развития пищевой аллергии является ранний отказ от грудного вскармливания и введение искусственного питания. Чем раньше в рацион ребенка вводят новые продукты, тем больше шанс развития аллергических реакций на эти продукты. Степень выраженности аллергии будет зависеть от количества и частоты потребления определенного продукта.
Развитию пищевой аллергии также способствуют особенности желудочно-кишечного тракта детского организма. Слизистая желудка и кишечника ребенка характеризуется повышенной проницаемостью, по сравнению с взрослым. Ее местный иммунитет снижен. Пищевые аллергены легче проходят желудочно-кишечный барьер и попадают в кровь в большом количестве. В дополнение к этому у детей часто нарушается нормальная микрофлора кишечника, что также стимулирует развитие различных пищевых аллергий.
Пищевую аллергию могут вызвать практически любые продукты питания. Однако некоторые из них становятся причиной аллергии чаще, чем другие, так как обладают более высокой степенью аллергизирующей активности.
Продукты питания, которые вызывают пищевую аллергию у детей, в зависимости от степени их аллергизирующей активности
|
|
Наиболее агрессивным аллергеном для детей становится коровье молоко. В более, чем 90 процентах случаев пищевых аллергий молоко является главной их причиной. На втором месте по частоте появления пищевой аллергии располагается мясо рыбы. А у примерно 87 процентов детей обнаруживается аллергия на яйца.
Сейчас все чаще причиной аллергических реакций у детей становится не сама пища, а ее добавки – ароматизаторы, красители и консервирующие вещества.
Симптомы пищевой аллергии могут быть различными.
Основными проявлениями пищевой аллергии у детей являются:
- кожные изменения;
- желудочно-кишечные симптомы;
- отечные губы;
- отек языка;
- общее недомогание;
- сонливость;
- одышка.
Первые признаки пищевой аллергии у детей – это отек губ и языка с их покраснением. Но иногда этот симптом может отсутствовать или быть слабовыраженным. Достаточно легко выявляются кожные изменения в виде покраснения кожных покровов лица и груди. Появляются различные высыпания, сопровождающиеся зудом. К этому присоединяются нарушения желудочно-кишечного тракта – запоры и диареи, метеоризм, рвота. Иногда появляются абдоминальные боли. У некоторых детей пищевые аллергические реакции могут быть настолько выраженными, что развивается анафилаксия. Анафилаксия сопровождается нарушением дыхания из-за выраженного отека языка и горла. Ребенок начинает задыхаться и теряет сознание. Его артериальное давление падает, бледнеет кожа. При таких симптомах необходимо обратится за срочной медицинской помощью.
У детей часто диагностируется медикаментозная аллергия, вызванная применением различных лекарственных препаратов. При первичном попадании лекарственного препарата в организм ребенка происходит сенсибилизация к этому препарату. Медикаментозная аллергия может развиться через 7 – 10 дней, при повторном употреблении данного лекарства.
Существует ряд лекарственных средств, которые чаще всего становятся причиной медикаментозной аллергии у детей.
Лекарственные препараты, которые вызывают медикаментозную аллергию у детей
|
Некоторые медикаменты содержат примеси белка в различной дозировке, поэтому для организма они выступают в качестве антигенов. К таким препаратам относятся вакцины, сыворотки и некоторые антибиотики. Лекарственные средства, не содержащие белковых молекул, также способны превратиться в антигены. Это может произойти во время метаболизма (трансформации) лекарства в организме с образованием новых веществ, которые способны соединятся с белками крови и тканей. Чаще всего это происходит у детей с различными ферментными патологиями печени. В ответ на проникновение или образование в детском организме антигена развивается иммунная реакция с формированием антител и сенсибилизированных клеток крови.
Медикаментозная аллергия не обладает специфическими клиническими признаками для какого-либо лекарственного препарата. Она может проявляться в виде различных симптомов, указывающих на поражение отдельных органов или систем организма.
Основными проявлениями медикаментозной аллергии являются:
- поражение слизистых оболочек ротовой полости и губ;
- кожные поражения;
- нарушения желудочно-кишечного тракта;
- нарушения нервной системы.
Поражение слизистых оболочек ротовой полости и губ
Одним из признаков медикаментозной аллергии у детей является поражение слизистой ротовой полости и губ. Особенно часто это наблюдается при применении пероральных (употребляющихся через рот) препаратов – таблеток, сиропов и микстур. Слизистые оболочки краснеют и становятся отечными. Иногда на их поверхности появляются небольшие изъязвления. Клиническая картина схожа со стоматитом (воспалением ротовой полости), гингивитом (воспалением десен), глосситом (воспалением языка).
Кожные поражения
Чаще всего медикаментозная аллергия у детей проявляется в виде различных кожных поражений. Форма и характер кожных высыпаний не являются специфичными.
К основным характеристикам кожных поражений при медикаментозной аллергии у детей относятся:
- сыпь;
- покраснение кожи;
- отечность;
- жжение;
- зуд;
- ощущение напряжения;
- легкое покалывание;
- иногда болезненность.
Иногда эти симптомы настолько выражены, что беспокоят ребенка и лишают его сна.
Нарушения желудочно-кишечного тракта
Медикаментозная аллергия у детей часто сопровождается различными нарушениями пищеварительной системы. Причиной этого становится развитие воспалительного процесса в слизистых оболочках желудка и кишечника. У ребенка определяются признаки гастрита (воспаления слизистой желудка) и энтерита (воспаления слизистой кишечника).
К симптомам медикаментозной аллергии, указывающим на поражение желудочно-кишечного тракта, относятся:
- тошнота;
- рвота;
- болевые ощущения в животе;
- диарея;
- вздутие живота;
- реже запоры.
Нарушения нервной системы
Из-за постоянного дискомфорта и кожного зуда, а также пищевых расстройств при медикаментозной аллергии у ребенка появляются нарушения центральной нервной системы.
Основными симптомами нарушения нервной системы при медикаментозной аллергии у детей являются:
- нарушение сна;
- раздражительность;
- пассивность;
- постоянная смена настроения;
- депрессия.
Также при медикаментозной аллергии у детей могут наблюдаться симптомы поражения печени, почек, дыхательной и сердечно-сосудистой системы. Однако они бывают достаточно редко.
В настоящее время у детей очень часто встречается респираторная аллергия. В качестве аллергенов выступают мелкие частицы различной природы, находящиеся во вдыхаемом воздухе.
К основным аллергенам, которые обуславливают возникновение респираторной аллергии, относятся:
- пыльца цветов;
- шерсть и перхоть животных;
- частички перьев птиц;
- частицы птичьего помета;
- библиотечная пыль;
- клещ-дерматофагоидес (пылевой клещ);
- корм для аквариумных рыбок, содержащий мелких рачков;
- споры грибков;
- дым;
- пары различных химических веществ;
- отшелушенные клетки кожи человека и волосы.
При респираторной аллергии поражается слизистая оболочка дыхательных путей (носовой полости, глотки, бронхов и альвеол). Аллергическая реакция проявляется в виде отека и воспаления стенок дыхательных путей с секрецией (выделением) слизи. При обильном выделении густой и вязкой слизи затрудняется дыхание. Существует несколько форм респираторной аллергии в зависимости от пораженного участка дыхательной системы.
Формами респираторной аллергии у детей являются:
- аллергический ринит;
- аллергический ларингит;
- астматический бронхит;
- аллергический альвеолит.
Аллергический ринит
Аллергический ринит у детей встречается примерно в 5 – 10 процентах случаев и представлен двумя формами заболеваний – поллинозом и сенной лихорадкой. Поллиноз – это аллергический ринит, который имеет сезонный характер. Его также называют сенной лихорадкой. Его симптомы появляются в период цветения деревьев и различных растений. Наибольшей аллергизирующей активностью обладает пыльца злаковых трав и деревьев. Другим видом аллергического ринита является идиопатический аллергический ринит. В отличие от поллиноза он не имеет четкого сезонного характера и чаще всего аллергеном выступает бытовая пыль. Его симптоматика менее выражена, но может сохраняться очень долгое время – от нескольких месяцев до нескольких лет.
Симптомами аллергического ринита у детей являются:
- заложенность носа;
- слизистые выделения из носа, обычно прозрачные;
- покраснение крыльев носа и кожи носогубного треугольника;
- постоянный зуд в носу;
- чихание;
- покраснение глаз;
- слезотечение;
- отечность век;
- дыхание через рот;
- иногда повышение температуры.
Аллергический ларингит
Респираторная аллергия у детей может проявляться в виде аллергического ларингита. Наиболее частой причиной этого типа аллергии являются промышленные выбросы и пары химических веществ. У детей отекает слизистая оболочка гортани, что приводит к суживанию ее просвета. Первым симптомом аллергического ларингита является тихий, сиплый голос, который может постепенно пропасть. У ребенка появляется кашель и затрудняется дыхание. Вздох становится шумным. При дыхании можно заметить выраженное втяжение межреберных промежутков и яремной ямки (углубления под грудиной). У маленьких детей слизистая оболочка гортани достаточно рыхлая и ее просвет невелик. В связи с этим отек гортани становится настолько выраженным, что может привести к дыхательной недостаточности и удушью.
Астматический бронхит
Сенсибилизация детского организма к респираторным аллергенам часто проявляется в виде астматического бронхита. В 13 – 15 процентах случаев аллергический бронхит переходит в бронхиальную астму. В отличие от астмы при астматическом бронхите отсутствуют внезапные приступы удушья. Он развивается постепенно. Отек слизистой бронхов и сужение их просвета проявляется в виде свистящих хрипов, которые иногда слышны даже на расстоянии. Затрудненное дыхание может сопровождаться периодическим кашлем с выделением слизистой мокроты.
Аллергический альвеолит
Аллергический альвеолит является самой тяжелой формой респираторной аллергии у детей и встречается достаточно редко. Аллергическая реакция протекает на уровне альвеол легких, куда могут проникнуть только мельчайшие частицы аллергена.
Основными аллергенами, вызывающими аллергический альвеолит у детей, являются:
- частицы птичьего помета, особенно попугаев и голубей;
- споры грибков;
- хлопковая пыль;
- книжная пыль.
Аллергический альвеолит характеризуется уплотнением пораженных участков легких с резким ограничением дыхательной функции. Жизненный объем легких резко уменьшается. У ребенка может повыситься температура тела, появляется кашель и одышка. При кашле выделяется большое количество мокроты.
Одной из самых часто встречаемых видов детской аллергии является кожная аллергия. Она развивается в результате непосредственного контакта кожи с аллергеном либо попадания аллергена в организм через носоглотку.
Основными аллергенами, которые вызывают кожную аллергию, являются:
- частицы порошков и кондиционеров, которые остаются на постиранных вещах;
- бытовые химические вещества (мыло, порошок, средства для мытья посуды и раковин);
- крема и масла личной гигиены;
- слюна и жало насекомых (комара, пчелы, осы, клеща);
- шерсть животных;
- растения;
- металлы, входящие в контакт с кожей – кольца, браслеты, серьги, мебель;
- пищевые продукты (цитрусовые, клубника, томаты, яйца);
- лекарственные средства (антибиотики, местные анестетики).
Аллергия у ребенка, которая появляется после прямого контакта кожи с раздражающим агентом, называется контактной аллергией или контактным дерматитом. Изменения кожных покровов являются локализованными и затрагивают только само место контакта. Они появляются спустя 12 – 24 часа после воздействия аллергена. Кожная аллергия, которая развивается после попадания раздражающего вещества с пищей, называется токсидермией. Кожные изменения при этом появляются постепенно на различных участках тела в течение 3 – 4 дней. Характер кожных поражений в обоих случаях имеет ряд схожих симптомов.
Симптомами кожной аллергии у детей являются:
- покраснение кожи;
- зуд и жжение;
- кожная сыпь;
- отек;
- припухлость;
- возможны волдыри и язвы.
Первыми из симптомов кожной аллергии появляются покраснение кожи и зуд. Из-за сильного зуда и жжения ребенок постоянно расчесывает пораженные места. Постепенно появляется различного рода сыпь, представленная однородными или неоднородными морфологическими элементами.
К морфологическим элементам кожной сыпи при детских аллергиях относятся:
- пятно;
- папула (небольшой узелок, возвышающийся над кожей);
- везикула (небольшой пузырек);
- эрозия (небольшой дефект кожи в виде углубления);
- корка;
- чешуйка.
Все эти элементы могут присутствовать как самостоятельно, так и в комбинации. Кожная сыпь постепенно разрастается и часто морфологические элементы сливаются между собой. При тяжелых случаях развития болезни пузырьки и волдыри вскрываются, образуя мокнущие раны. Когда аллергическая реакция стихает, воспаленная кожа покрывается корочками и чешуйками, которые постепенно слущиваются.
Одной из наиболее часто встречаемых типов кожных аллергий у детей является крапивница. Она проявляется в виде красных пятен и волдырей, которые имеют тенденцию к слиянию. Кожная сыпь напоминает ожог от крапивы. Часто крапивница сопровождает пищевую и медикаментозную аллергию.

Основными аллергенами, которые вызывают аллергию у детей грудного возраста, являются:
- продукты питания;
- домашняя пыль;
- обычный стиральный порошок;
- детская косметика;
- постельное белье и одежда из ненатуральных тканей;
- косметика матери.
Рано введенные в рацион грудничка продукты питания становятся потенциальными аллергенами. Аллергические реакции развиваются очень быстро – спустя несколько часов после приема пищи. Повышенная сенсибилизация детского организма на некоторые пищевые продукты зависит и от рациона кормящей мамы. Аллергены могут попасть в организм грудничка через молоко матери, когда она употребляет в пищу большое количество продуктов с высокой степенью аллергизирующей активности.
Особенно часто аллергия у грудничков встречается на искусственные смеси.
Главной причиной появления аллергии у грудничка на большинство искусственных смесей является коровье молоко, которое входит в их состав. Даже небольшое количество белка из коровьего молока выступает в качестве мощного аллергена. В основном аллергия на искусственное питание проявляется нарушениями пищеварения и эмоциональной лабильностью.
К основным симптомам аллергии грудничка на искусственное питание относятся:
- срыгивание;
- рвота;
- понос или запор;
- вздутие живота;
- постоянный плач;
- беспокойство ребенка;
- возбуждение.
Помимо нарушений работы пищеварительной системы аллергия у грудничков сопровождается кожными высыпаниями. На туловище появляются папулы и везикулы ярко-красного цвета. Часто большая часть кожных покровов покрыта крапивницей. На бровях и голове образуются множество чешуек, и кожа сильно шелушится. На щеках и в зоне носогубного треугольника отмечается диатез – выраженное шелушение кожи с сильным зудом. Ребенок постоянно потеет, даже при невыраженном перегревании. На поверхности ягодиц и в складках формируются опрелости, которые тяжело проходят без специальных гигиенических процедур. В тяжелых случаях присоединяется аллергический ринит и ларингит, по причине которых затрудняется дыхание.

Самыми частыми видами пищевой аллергии являются:
- аллергия на коровье молоко;
- аллергия на козье молоко;
- аллергия на яйца;
- аллергия на шоколад.
Аллергия на молоко коров – это часто диагностируемый вид пищевой аллергии. Некоторые люди путают это заболевание с непереносимостью молока. На самом деле это два различных заболевания. Непереносимость провоцирует отсутствие специфического фермента (лактазы), который отвечает за переваривание лактозы (молочного сахара). Аллергия же развивается по причине повышенной восприимчивости организма к одному из протеинов, входящих в состав молока.
Причины
Молоко содержит более 20 белков, которые могут стать причиной неадекватной реакции организма. Самой высокой аллергенной активностью обладают 4 белка.
Наиболее сильными аллергенами коровьего молока являются:
- Казеин. Является основным белком и составляет порядка 80 процентов всех протеинов, присутствующих в молоке. Казеин представлен в составе молока всех млекопитающих животных. Поэтому если у человека в качестве аллергена определен казеин, аллергические реакции будут развиваться не только при употреблении коровьего, но и козьего, овечьего, кобыльего молока. Также при повышенной чувствительности к казеину аллергические реакции провоцируют кисломолочные продукты. Этот белок стабилен к нагреванию, поэтому кипяченое молоко также инициирует аллергию.
- Бета-лактоглобулин. Как и казеин, входит в состав молока не только коровы, но и остальных млекопитающих. Аллергенные свойства этого белка сохраняются при термической обработке, но значительно снижаются в составе кисломолочных продуктов. Поэтому пациенты, у которых определена чувствительность к бета-лактоглобулину, могут употреблять в пищу кефир, йогурт, творог.
- Альфа-лактальбумин. Является специфичным белком и присутствует в составе только коровьего молока. Поэтому людям с чувствительностью к этому аллергену можно употреблять в пищу молоко других животных. После кипячения (не менее 20 минут) этот белок утрачивает свои аллергенные свойства и не провоцирует неадекватных реакций. В составе кисломолочных продуктов альфа-лактальбумин представлен незначительно. При восприимчивости к этому белку могут возникать перекрестные реакции на говяжье мясо и субпродукты.
- Липопротеины. В сравнении с другими белками, липопротеины провоцируют аллергию достаточно редко. Вероятность аллергической реакции определяет жирность молочного или кисломолочного продукта – чем процент жирности больше, тем выше вероятность появления неадекватного ответа со стороны иммунной системы. Чаще всего у людей с повышенной чувствительностью к этому белку аллергическая реакция развивается при употреблении сливочного масла.
Как правило, человек обладает повышенной восприимчивостью не к одному, а к нескольким белкам.
Чаще всего повышенной восприимчивостью к молоку страдают маленькие дети в возрасте от года до 3 лет. У взрослых данное расстройство встречается гораздо реже. Среди факторов, которые способствуют формированию у ребенка чувствительности к молочным белкам, наиболее значимыми являются наследственная предрасположенность, раннее отлучение от груди, избыток молочных продуктов в рационе беременной женщины.
Симптомы
В большинстве случаев у пациентов с повышенной чувствительностью к молоку наблюдается немедленная реакция, которая развивается спустя несколько минут (максимум 1 – 2 часа) после употребления аллергена. Проявляется ответ иммунной системы чаще всего кожными поражениями (сыпь, зуд, покраснение) и расстройством пищеварительного тракта (диарея, рвота, повышенное газообразование).
Иногда у людей, страдающих аллергией на молоко, развивается замедленная реакция, которая проявляется спустя 2 – 3 дня после употребления аллергена. Такие случаи значительно затрудняют диагностику заболевания.
Аллергия на яйца является распространенной формой повышенной восприимчивости организма к продуктам питания. Дети сталкиваются с этой проблемой значительно чаще, чем взрослые. При этом если аллергия развивается в младенчестве, то к 5 годам она, как правило, самостоятельно проходит. Если же чувствительность к яйцам формируется в зрелом возрасте, то сохраняется на продолжительное время или на всю жизнь.
Причины
Неадекватную реакцию организма на употребление яиц провоцируют белки, которые входят в их состав.
Аллергенами в составе яиц являются:
- Овальбумин. Является основным аллергеном в составе яйца, так как составляет порядка 50 процентов всех протеинов, присутствующих в белке. Аллергенность овальбумина значительно снижается при термической обработке. Овальбумин входит в состав вакцин против гриппа, краснухи, кори, желтой лихорадки. Поэтому при восприимчивости к этому белку необходимо применять альтернативные препараты для вакцинирования без овальбумина.
- Овомукоид. Также относится к числу наиболее значимых аллергенов, несмотря на то, что его доля в общем протеиновом составе не превышает 11 процентов. Этот белок не утрачивает своих аллергенных свойств при термической обработке. Также овомукоид на протяжении длительного времени не выводится из кишечника, поэтому реакции на него отличаются своей продолжительностью.
- Кональбумин. Аллергия на этот белок встречается значительно реже, чем на овальбумин и овомукоид. При чувствительности к кональбумину возможны перекрестные реакции на перья птиц.
- Лизоцим. Крайне редко провоцирует аллергические реакции. Если это происходит, то проявления аллергии слабые и самостоятельно проходят в скором времени.
- Вителлин. Единственный аллерген, который присутствует в составе куриного желтка. При высоких температурах утрачивает свои аллергенные свойства.
Все аллергены, присутствующие в куриных яйцах представлены в гусиных и утиных яйцах. Поэтому если организм неадекватно реагирует на куриные яйца, в большинстве случаев аллергия развивается и на другие виды яиц. Это замечание в меньшей степени касается перепелиных яиц. Существует предположение о том, что овомукоид в перепелиных яйцах не обладает аллергенной способностью, а, наоборот, помогает бороться с аллергией. Научных доказательств этой версии нет, но аллергические реакции при употреблении перепелиных яиц развиваются значительно реже.
При чувствительности к белкам (кроме вителлина) могут развиваться перекрестные реакции на мясо и субпродукты птиц.
Симптомы
Симптомы повышенной чувствительности к яйцам в большинстве случаев появляются сразу после их употребления. Интенсивность симптоматики зависит от того, какой именно белок вызывает сенсибилизацию организма. Наиболее интенсивные и продолжительные реакции развиваются при аллергии на овальбумин и овомукоид. Как правило, аллергия на этот пищевой продукт проявляется сыпью на коже, расположенной в хаотичном порядке, отеками слизистой рта, расстройством желудка.
Аллергия на шоколад – распространенная форма повышенной чувствительности организма на продукты питания. Встречается этот вид расстройства как среди детей, так и среди взрослых.
Причины аллергии на шоколадную продукцию
Шоколад представляет собой продукт с большим количеством компонентов, среди которых основным ингредиентом является какао. При этом какао редко выступает в качестве аллергена, а причиной неадекватной реакции чаще всего являются различные дополнительные компоненты.
Аллергенами в составе шоколада являются:
- Сухое молоко. Восприимчивость к этому продукту может быть следствием гиперчувствительности к молочному белку, который является одним из самых сильных провокаторов аллергии. Также существует отдельный вид аллергии, который затрагивает конкретно сухое молоко. В таком случае фактором, который инициирует аллергические реакции, являются соединения, формирующиеся при взаимодействии видоизмененных белков и жиров смеси с воздухом. Чаще всего аллергия именно на сухое молоко встречается у маленьких детей.
- Соевый лецитин (Е322). Лецитин – это соевый белок, и аллергия на этот элемент встречается достаточно часто. Чаще всего негативные реакции от употребления соевого белка наблюдаются у детей в возрасте от 2 до 3. Впоследствии этот тип аллергии проходит. Определить, что причиной аллергической реакции является именно этот аллерген можно, если аналогичные последствия развиваются после употребления вареной колбасы, сосисок, замороженных мясных полуфабрикатов, так как Е322 часто используется в производстве этих продуктов.
- Никель. Шоколад является одним из основных пищевых источников этого элемента. Аллергией на никель редко страдают дети, которым меньше 6 лет. После 12 лет дети сталкиваются с этим видом расстройства так же часто, как и взрослые. В достаточных количествах никель присутствует в бобах и сое, что нужно учитывать тем, чей организм отличается повышенной чувствительностью к никелю.
- Хитин. Это вещество входит в состав панцирей многих насекомых и является распространенным и сильным аллергеном. Какао-бобы очень любят тараканы и часто насекомых при производстве перемалывают вместе с зернами. Таким образом, хитин попадает в готовый шоколад. Тем, у кого в анамнезе присутствуют аллергические реакции на хитин, необходимо учитывать, что это вещество входит в состав многих фармакологических препаратов (аспирина, индометацина, папаверина).
- Орехи. Среди всех орехов наиболее часто негативную реакцию вызывает арахис, который является одной из самых популярных начинок для шоколада. Также в роли аллергена могут выступать грецкие орехи, кешью, фундук. Чаще всего повышенной чувствительностью к орехам страдают дети. Среди всего детского населения этим расстройством страдает порядка 22 процентов, в то время как среди взрослых аллергия на орехи диагностируется только в 5 процентах случаев.
- Пищевые добавки. В эту группу входят различные красители, консерванты, загустители, усилители вкуса как органического, так и неорганического происхождения. К числу наиболее сильных аллергенов такого типа, которые находятся в шоколаде, можно отнести бензойную кислоту (Е210, используется в качестве консерванта в шоколаде с начинкой), сульфат натрия (Е 221, продлевает срок годности продукта), октилгаллат (Е311, применяется для предотвращения окисления жиров).
Симптомы
Симптоматика аллергии на шоколад может быть различной. У маленьких детей аллергию может спровоцировать даже маленький кусочек шоколадной плитки, особенно если продукт содержит орехи. У взрослых, как правило, негативные реакции развиваются после употребления большего количества шоколада.
Если аллергию спровоцировал соевый или молочный белок, то основные симптомы аллергии проявляются со стороны органов пищеварительной системы (понос, колики, вздутие живота). Если провокатором выступают другие элементы, то чаще всего развиваются отеки (на лице, губах, языке), поражения кожи (крапивница, сыпь). Когда аллергию провоцируют орехи, к этим симптомам добавляется выраженное покраснение отдельных участков кожных покровов.
Аллергия на красные фрукты и овощи является разновидностью пищевой аллергии. Симптоматика при этом обладает рядом особенностей. Так, отмечено что у людей, болеющих поллинозом (аллергией на пыльцу), аномальная чувствительность к растительным продуктам появляется значительно чаще, а ее проявления являются более выраженными. В отличие от пищевой аллергии на продукты животного происхождения при употреблении овощей или фруктов у пациентов редко развиваются реакции в виде проблем с желудочно-кишечным трактом (рвоты, диареи, кишечных колик).
К признакам аллергии на красное относятся:
- покалывание и отечность языка;
- жжение, зуд, онемение десен, неба и губ;
- покраснение кожи в области рта, на шее;
- заложенность носа, чихание;
- конъюнктивит.
Чаще всего симптомы не являются продолжительными и самостоятельно проходят. Иногда к основным признакам может присоединяться бронхообструктивный синдром, который проявляется проблемами с дыханием, одышкой, кашлем.
Главными триггерами (пусковыми механизмами) аллергии на красные продукты являются красящие пигменты и белки, которые входят в их состав. Иногда аллергия на растительные продукты красного цвета не имеет какого-либо отношения к пигментам или белкам. Причиной могут быть химикаты, которые используются при выращивании, хранении и транспортировке овощей и фруктов. Также спровоцировать ответ иммунной системы могут другие вещества (пыльца, пыль), нечаянно попавшие на поверхность или мякоть продуктов.
Самыми распространенными продуктами-аллергенами красного цвета являются:
- помидоры;
- клубника;
- яблоки.
Аллергия на яблоки диагностируется достаточно редко. Причиной неадекватной реакции могут быть белки, которые входят в состав фруктов. Наиболее аллергенным является белок mal d1. Также спровоцировать аллергию могут пигменты, входящие в состав яблочной кожуры (ликопин, бета-каротин). Содержание того или иного аллергена во многом зависит от сорта яблок. Поэтому нередко встречается повышенная чувствительность не ко всем яблокам, а к конкретному сорту.
Максимальной аллергизирующей способностью обладают зрелые фрукты, а наименее опасны для аллергиков яблоки в запеченном виде, потому что подавляющее количество аллергенов разрушается при воздействии высоких температур. При аллергии на яблоки могут развиваться перекрестные реакции на другие виды фруктов, пыльцы, овощей.
Продуктами, на которые может реагировать организм при аллергии на яблоки, являются:
- груша;
- персик;
- абрикос;
- айва;
- слива;
- морковь;
- сельдерей;
- пыльца (березы, ольхи, яблони).
Аспирин или ацетилсалициловая кислота относится к группе нестероидных противовоспалительных средств, которые широко используются в медицине. Согласно последним статистическим данным аспирин является причиной бронхиальной астмы более чем в 10 процентах случаев. Аллергические реакции в виде крапивницы или отека Квинке встречаются в 1 – 2 процентах случаев. Причем эти данные касаются здоровых людей, то есть без факторов риска. Если генетически человек подвержен аллергической реакции, то эти цифры возрастают в 2 – 3 раза.
Причиной развития бронхиальной астмы при систематическом употреблении аспирина является сложный механизм медикамента. Так, ацетилсалициловая кислота блокирует циклооксигеназный путь метаболизма арахидоновой кислоты. Арахидоновая кислота – это полиненасыщенная жирная кислота, которая входит в состав клеток. Она может метаболизироваться (распадаться) до простагландинов или лейкотриенов. Аспирин блокирует циклооксигеназный путь метаболизма, который приводит к образованию простагландинов. В результате этого метаболизм арахидоновой кислоты идет только по липоксигеназному пути с избыточным формированием лейкотриенов. Лейкотриены являются медиаторами аллергической реакции, а основным их эффектом является бронхоспазм. Бронхоспазм – это главный механизм, лежащий в основе развития бронхиальной астмы.
источник

