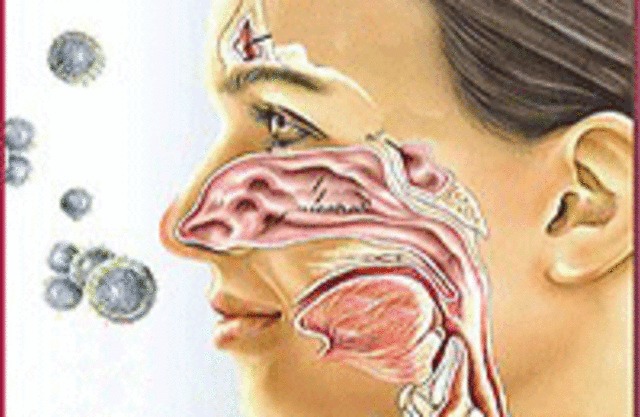
Бронхиальная астма – хроническое воспалительное заболевание дыхательных путей, имеющее в патогенезе аллергический компонент, т. е. повышенную реактивность бронхов в ответ на стимуляцию аллергеном. По данным статистических исследований, бронхиальной астмой страдают около 300 млн людей на планете.

Тяжёлая степень бронхиальной астмы значительно ухудшает качество жизни пациента, препятствует его активному взаимодействию в социуме, ограничивает трудоспособность. Физическая нагрузка и профессиональные аллергены могут выступать в качестве триггерных факторов, провоцирующих приступ.
Поэтому целесообразно проведение медико-социальной экспертизы для определения наличия противопоказаний к трудовой деятельности, прохождение медицинской комиссии для освобождения от несения воинской службы.
Медико-социальная экспертная комиссия (МСЭК) в ходе медико-социальной экспертизы (МСЭ) подтверждает ограничение трудоспособности и устанавливает инвалидность после проведения ряда протоколированных диагностических мероприятий.
Инвалидом называют человека, полностью либо частично утратившего трудоспособность в результате болезни или травмы.
При этом частичная нетрудоспособность – возможность выполнять работу вне профессии, условия труда которой вредны для больного, а полная нетрудоспособность подразумевает невозможность трудовой деятельности с потребностью в специальном режиме и непрерывном лечении.
Показаниями для направления на МСЭК являются:
- Временная нетрудоспособность длительностью более чем 4 месяца.
- Наличие профессии либо условий труда, несовместимых с диагнозом бронхиальной астмы.
- Тяжёлое неконтролируемое, осложнённое течение бронхиальной астмы в сочетании с сопутствующей патологией.
Инвалидность при бронхиальной астме устанавливается после тщательного обследования, проверки адекватности и эффективности лекарственной терапии. Первая (лёгкая) и вторая степени заболевания при отсутствии лёгочной недостаточности (ЛН) и недостаточности кровообращения (СК) либо при наличии их соответственно критериям первой степени не являются основанием 
Следует принимать во внимание понятие рационального трудоустройства. Больным бронхиальной астмой нельзя работать в условиях:
- тяжёлого физического труда (шахты, ручной труд на производстве);
- наличия загрязнённого пылью, газами, аэрозолями воздуха на рабочем месте (промышленные предприятия, парикмахерские);
- психоэмоциональной нагрузки в сочетании с потребностью в принятии напряжённых решений и неусыпного внимания (водители транспорта, операторы пультов управления, диспетчеры, машинисты);
- постоянного контакта с аллергеном, который доказан в качестве триггера приступов;
- ненормированного рабочего дня.
Полный список профессий и условий труда, представляющих опасность для здоровья пациента с бронхиальной астмой, можно получить у лечащего врача либо представителя МСЭК.
Инвалидность при бронхиальной астме у взрослых распределяется по группам и предоставляется больным с бронхиальной астмой средней степени тяжести или тяжёлым течением, наличием осложнений (ЛН, СК II-III степени, хроническое лёгочное сердце, отсутствие ответа на терапию высокими дозами глюкокортикостероидов и др.).
Берут ли в армию с бронхиальной астмой? Годность к военной службе определяется степенью заболевания, поскольку при тяжёлом течении присваивается категория «Д» (освобождение от призыва), а при среднем и лёгком варианте – категория «В» (ограниченно годен).
Это значит зачисление призывника в запас и отсутствие необходимости несения воинской обязанности в мирное время.
Если жалобы касательно бронхиальной астмы призывник предъявляет впервые, требуется освидетельствование, при этом обязательно обследование в стационаре. Если пациент предоставляет документы о ранее диагностированном заболевании и пройденном стационарном обследовании и лечении, они считаются достаточным основанием для присвоения категории «Д» либо «В».

- общий анализ крови, мочи, биохимический анализ крови;
- анализ мокроты с определением чувствительности к антибактериальным препаратам;
- определение IgE;
- обзорная рентгенография органов грудной клетки;
- электрокардиография;
- спирометрия, проба с бронхолитиком.
Если пациент длительно принимает в составе терапии глюкокортикостероиды, требуется провести определение гормонов коры надпочечников, а также денситометрию для подтверждения либо исключения остеопороза.
Для рассмотрения вопроса об оформлении инвалидности пациенту с бронхиальной астмой следует обратиться в лечебно-профилактическое учреждение по месту жительства, где при наличии показаний будет выдано направление на МСЭК.
Призывников на обследование по поводу бронхиальной астмы направляет представитель медицинской комиссии военкомата (врач-терапевт).
Как влияет на состояние организма дыхательная гимнастика.
Экспираторная и инспираторная одышка при заболевании.
Самомассаж при бронхиальной астме, правила и техника.
Какие продукты лучше употреблять при бронхиальной астме.
источник
Посвящается моему первому учителю и наставнику, замечательному человеку и грамотному аллергологу-иммунологу Галине Ивановне Цывкиной
Эпидемиологические исследования последних лет свидетельствуют о том, что от 4 до 8% населения РФ страдают бронхиальной астмой.
Для современной стоматологической практики проблема неотложных состояний у пациентов, страдающих бронхиальной астмой, особенно актуальна. Это связано с особенностью стоматологического приема больных.
Во-первых, это массовый вид специализированной помощи, которая нередко оказывается на фоне сопутствующей патологии. Кроме этого, челюстно-лицевая область является мощной рефлексогенной зоной, и требуется адекватное анестезиологическое обеспечение, что не всегда достигается. Поэтому у пациентов наблюдается страх перед стоматологическим вмешательством, что повышает чувствительность к боли. Возникают изменения в нервной и в гипоталамогипофизарно-надпочечниковой системах, которые проявляются побочными реакциями. Во-вторых, возможности обследования больного с целью выявления нарушений жизненно важных органов ограничены, и времени на них, как правило, нет. В-третьих, стоматологические вмешательства по неотложным показаниям проводятся у многих больных в период максимального психоэмоционального напряжения, обуславливая снижение порога восприятия раздражений, и, естественно, повышение до патологического уровня стресс-реакции организма. А она, как известно, сильнейшей медиатор, а при некоторых видах бронхиальной астмы и причина обострения. В-четвертых, на сегодняшний день в арсенале современной стоматологии огромное количество потенциальных аллергенов и триггеров, которые могут стать причиной развития приступа удушья. Это и множество лечебных средств, используемых в терапевтической практике, зубопротезные материалы, применяемые стоматологами-ортопедами и др. И большая часть этих веществ имеет ярко выраженные антигенные свойства. В-пятых, асфиктический синдром может спровоцировать загрязненность парами сильнопахнущих веществ стоматологического кабинета, с наиболее частым отсутствием вытяжных систем и воздухоочистителей при этом, а также низкая температура воздуха кабинетов хирургического профиля.
Практическое руководство для врача-стоматолога
Если ваш пациент страдает данным видом заболевания, первое, что вы должны сделать – это отправить на консультацию к врачу-аллергологу с целью коррекции состояния и уточнения объема противопоказаний. Оценив его состояние как удовлетворительное, уточните, какими противоастматическими препаратами на данный момент пользуется пациент и в какой дозировке. Уточните, каким бронходилататором пользуется пациент, владеет ли он правильной техникой ингаляций. Вобщем, соберите полный анамнез.
Собрав анамнез и определив пациента в группу риска, проведите ему в ОБЯЗАТЕЛЬНОМ порядке премедикацию перед лечением, пусть это даже и отсрочит дату стоматологического вмешательства. Вероятнее всего, подробную информацию о премедикации пациент получит у аллерголога, если же нет, назначьте пациенту антигистаминные препараты 2 поколения: Ксезал 5 мг, Зиртек 10 мг или Кестин 10 мг за 5 дней до стоматологического вмешательства, в день приема, в течение 5 дней после, по стандартной схеме, перорально, по 1 таблетке 1 раз в день, вне зависимости от приема пищи. Обязательна за 30 мин. до стоматологических манипуляций, превентивная ингаляция бронхорасширяющим средством, привычным для пациента, желательно короткого времени действия, такие как Саламол, Вентолин, Беротек или др. группы сальбутамола или фенотерола. Больным же бронхиальной астмой необходимо постоянно иметь при себе лекарства для профилактики и снятия приступа болезни.
Острый приступ удушья. Что делать?
Чаще всего приступ начинается с появления чувства давления в груди, зуда в области грудины и подбородочной области, реже – с головной боли и позывов на мочеиспускание. Приступ может начинаться предвестником – обильное выделение водянистого секрета из носа, чиханье, приступообразный кашель и т.п. Приступ астмы характеризуется коротким вдохом и удлиненным выдохом, сопровождающимся слышными на расстоянии хрипами, вызываемыми вибрацией воздуха, с силой проходящего через суженные дыхательные пути. Дыхание может быть настолько ограничено, что это вызывает страх невозможности выдохнуть. Речь почти невозможна, больной задыхается, «ловит воздух ртом», становится беспокойным. Из-за затруднения выдоха, пациент принимает вынужденное положение, сидит, наклонившись вперед, опираясь локтями на колени. Лицо бледное, с цианотичным оттенком, покрыто холодным потом, губы приобретают синюшный цвет. Крылья носа раздуваются при вдохе. Грудная клетка находится в положении максимального вдоха, в дыхании принимают участие мышцы плечевого пояса, спины, брюшной стенки. Межреберные промежутки и надключичные ямки втягиваются при вдохе. Шейные вены набухшие. Пульс учащен, слабого наполнения. Приступ, как правило, заканчивается отделением вязкой, густой мокроты. Приступ удушья может перейти в астматический статус, трудно поддающийся противоастматическим мероприятиям, который может закончиться комой и даже смертью больного.
Что же делать обычному врачу-стоматологу в такой ситуации!
Стоматолог, во-первых, должен помнить, что он врач, и не поддаваться панике. Это первостепенно.
Если вы столкнулись с приступом астмы, то, прежде всего, обеспечьте приток свежего воздуха в помещение. Помогите человеку принять положение, облегчающее его состояние (сидя, с опорой на руки), исключите или уменьшите контакт с аллергеном. Не помешает по возможности глоток тёплой воды, действующий как успокаивающее и лёгкое противоспазмолитическое средство.
Селективные b2-адреномиметики (сальбутамол, фенотерол) обеспечивают наиболее быстрое и выраженное расширение бронхов при минимальных побочных эффектах. Начальное лечение предусматривает подачу одной ингаляционной дозы каждые 20 минут в течение одного часа. Эффект при использовании дозированных аэрозольных ингаляторов развивается через 5–10 минут, длительность действия составляет 4–6 часов..
источник
На сегодняшний день бронхиальная астма является часто встречаемым заболеванием, которое характеризуется хроническим поражением дыхательных путей и повышенной реактивностью бронхов. Причем данная патология наблюдается у разных возрастных групп и оказывает негативное влияние на их качество жизни.
Физическая нагрузка, работа в неподходящих условиях могут не только спровоцировать приступ, но и ухудшить общее течение болезни.
Наша статья поможет разобраться, какие профессии запрещены людям, больным бронхиальной астмой, какие существуют ограничения для лиц данной категории.
Больные астмой страдают от заболевания всю свою жизнь. Данный недуг относится к неизлечимым болезням, которые при тяжелых формах могут привести к довольно серьезным осложнениям, влияющим на качество жизни.
Естественно у больных встает вопрос, можно ли с бронхиальной астмой работать. Бронхиальная астма делает порой невозможным труд человека, который нуждается в постоянном лечении, а порой и уходе.
Когда резко ухудшается состояние астматика, учащаются приступы, встает вопрос о получении инвалидности. Имеются 3 группы инвалидности, которые разнятся состоянием больного.
-
Первая группа является самой тяжелой и подразумевает полную неспособность к трудовой деятельности.
- Вторая группа считается средней, трудовая деятельность может вестись при специальных условиях или при использовании вспомогательных средств.
- Третья группа – облегченная, которая требует уменьшения объема труда, облегчения трудовых условий.
Для того, чтобы получить 3 группу инвалидности, которая разрешает трудовую деятельность с небольшими ограничениям, врачи ориентируются на следующие показатели:
- употребление гормональной терапии;
- появление дыхательной недостаточности при привычных нагрузках;
- ограниченность передвижения;
- снижение из-за болезни трудовых объемов;
- невозможность труда на обычном производстве.
Для получения 2 группы инвалидности, разрешающей частичную трудовую деятельность, у больного должны проявляться:
- при незначительной активности признаки дыхательной недостаточности;
-
признаки сердечной недостаточности;
- нарушение кровообращения;
- ограничение самообслуживания;
- сопутствующие заболевания: сбои гормональной системы, развитие сахарного диабета, сердечных патологий;
- невозможность выполнения профессиональных требований.
Для получения 1 группы инвалидности, запрещающей трудовую деятельность, врачи ориентируются на такие факторы:
- развитие сердечной недостаточности;
- появление нарушений внутренних органов;
- одышку, проявляющуюся даже при полном покое;
- постоянные ухудшения жизненных показателей;
- полную неспособность вести трудовую деятельность;
- потребность больного в уходе.
Многих интересует вопрос, кем можно работать с бронхиальной астмой. Ниже приведен перечень разрешенных профессий, составленный исходя из тяжести заболевания. Больным с легкой степенью астмы, которые не признаны инвалидами, разрешен труд:
-
слесаря-сборщика;
- медсестры;
- машиниста компрессорного цеха;
- портного;
- шорника;
- моториста;
- работника аппарата учреждения;
- все офисные специальности (бухгалтер, экономист, секретарь и т.д.)
Лицам, страдающим 3 группой инвалидности, можно работать по специальностям, которые имеют некоторые ограничения трудовой деятельности:
- диспетчера автотранспорта;
- электромонтера;
- слесаря по ремонту бытовых приборов;
- инженера;
- бухгалтера;
- санитарки;
- руководителя;
- электрика.

- переводчиком;
- корректором;
- программистом;
- педагогом дополнительного образования;
- лаборантом.
Исходя из особенностей протекания заболевания, определено, кем невозможно работать при бронхиальной астме:
- рабочим химической промышленности;
- трудящимся кожевенного ремесла;
- в литейном производстве;
- поваром;
- пекарем;
- заправщиком;
- технологом бытовой химии;
- рабочим конвейера;
- рабочим-высотником;
- парикмахером;
- шахтером;
- водителем;
- работником любой специализации, если он вынужден контактировать с аллергенами.
Люди, страдающие данным заболеванием, не могут также вести профессиональную деятельность, имеющую связь с нервно-психическим напряжением, в сильно запыленном или загазованном микроклимате, под влиянием аллергенов.

- трудовая деятельность на таком производстве, где внезапно начавшийся приступ может навредить окружающим или больному;
- работа, имеющая связь с физическим и эмоциональным перенапряжением, сильной речевой нагрузкой;
- длительное пребывание в командировке и ненормированный рабочий день.
Допустимыми условиями труда для астматиков являются те условия, которые сохраняют здоровье человека, не превышают гигиенических норм. Полученные изменения состояния здоровья должны восстанавливаться во время отдыха, ночного сна и к началу нового трудового дня не оказывать на рабочего негативного влияния. Такие условия труда являются безопасными при астме.
На вопросы, можно ли работать при данной патологии, и какие нагрузки разрешены, многие врачи не дают однозначного ответа, поскольку это зависит не только от степени заболевания, но и от условий окружающей среды.
На сегодняшний день имеется множество профессий, которые подразумевают переезд, то есть в местность с другим климатом. Перемена климата станет довольно серьезной нагрузкой для астматика. Проживание и труд в привычных, далеко не идеальных условиях труда порой будут лучше, чем даже кратковременное пребывание в самых идеальных условиях. Поскольку больной адаптировался к своей местности.

Неблагоприятные условия труда и неподходящий климат могут значительно ухудшить состояние больного астмой, поэтому к выбору профессиональной деятельности при заболевании астмой нужно относиться с особой осторожностью.
источник
При выборе профессии или места работы мало кто задумывается, как повлияет его решение на здоровье.
Однако безвредные на первый взгляд условия труда парикмахера, косметолога, библиотекаря, фармацевта или продавца зоомагазина могут способствовать развитию довольно серьезного недуга — бронхиальной астмы. Исследователи в разных странах мира пришли к неутешительному выводу — каждый пятый астматик обязан своей болезнью профессии.
Какие материалы чаще всего становятся виновниками бронхиальной астмы, обусловленной профессией?
Аллергены животного происхождения— натуральный шелк, шерсть животных, волосы, перья, пчелы, овощные мухи, глисты. С ними обычно имеют дело ветеринары, парикмахеры, работники легкой и кожевенной промышленности, продавцы зоомагазинов.
Аллергены растительного происхождения— пыльца растений, древесная пыль, эфирные масла, лен, табак, хлопок, зерновая и мучная пыль. С такими веществами контактируют работники мукомольных и кондитерских производств, сельского хозяйства, деревообрабатывающей промышленности, табачных фабрик и прядильных комбинатов, косметологи.
Химические аллергены — синтетические полимеры, красители, пестициды, формалин, соединения хрома, никеля, кобальта, марганца, платины, лекарственные препараты. С ними сталкиваются люди самых разных профессий — фармакологи, фармацевты, врачи, работники химической и микробиологической промышленности.
Профессиональную бронхиальную астму могут вызвать и вещества с раздражающим действием, например, органические растворители, газы, кварцсодержащая пыль.
Приступ начинается со слезотечения и насморка, затем наступает удушье. Все эти неприятности прекращаются, как только человек выходит из рабочего помещения. Иногда астма сопровождается аллергическими реакциями на коже дерматитом или экземой. В перерывах между приступами чаще всего сохраняется одышка с затрудненным выдохом.
Существует атопическая форма астмы, то есть связанная только с «аллергией на работу». Как правило, эта форма заболевания развивается при длительном контакте с химическими аллергенами. В первые 2-3 года заболевание протекает довольно легко. Заметное улучшение, а иногда и выздоровление может наступить при своевременном переходе на другую работу, где нет контакта с аллергенами.
Большинство астматиков не раз переносили острые респираторные инфекции, бронхиты, пневмонии. Поэтому работа, связанная с профессиональным аллергеном, может способствовать возникновению бронхиальной астмы смешанной природы. В таких случаях исключение контакта с промышленным аллергеном не приводит к прекращению приступов удушья. С кашлем выделяется слизисто-гнойная мокрота, при бактериологическом исследовании которой обнаруживаются стрептококки, стафилококки, пневмококки и другие микроорганизмы.
Замечено, что у людей, работающих с органическими растворителями, астма отличается сравнительно легким течением. Приступы удушья возникают обычно на работе, в выходные дни или во время отпуска становятся реже или вообще исчезают.
Бронхиальная астма, вызванная пылью (в концентрациях, превышающих предельно допустимые нормы), отличается более тяжелым течением. Заболевание нередко осложняется эмфиземой легких и дыхательной недостаточностью. Даже если астматик прекращает дышать пылью, самочувствие его не улучшается.
Диагноз «профессиональная бронхиальная астма» может поставить только врач-профпатолог — специалист в области профессиональных заболеваний. Для этого ему необходимо изучить:
- санитарно-гигиенические условия труда пациента;
- так называемый профессиональный маршрут (все места работы и ее продолжительность на том или ином участке);
- наличие у пациента аллергических реакций на те или иные аллергены до начала заболевания;
- особенности течения астмы.
Затем врач анализирует результаты лабораторного и инструментального обследований.
Лабораторные методы исследований, которые проводятся только в период ремиссии заболевания, могут включать:
- кожные пробы с аллергенами растительного и животного происхождения;
- провокационные ингаляционные тесты с минимальными концентрациями химических аллергенов.
Не исключено, что потребуются и инструментальные методы обследования:
- рентгенография легких;
- бронхоскопия с биопсией слизистой оболочки бронхов;
- исследование функций внешнего дыхания для определения степени нарушения бронхиальной проходимости.
Юридическое право устанавливать диагноз «профессиональная бронхиальная астма» имеют только специализированные лечебные учреждения, профцентры. Центральным учреждением, выполняющим роль арбитра в спорных случаях, является НИИ медицины труда РАМН.
Если профессиональный диагноз подтвердился, астматику должна быть предоставлена работа, исключающая контакт с аллергенами и раздражающими веществами. При этом закон запрещает его увольнение по инициативе администрации. В случае снижения трудоспособности астматика направляют в Бюро медико-социальной экспертизы (бывшая ВТЭК) для установления степени утраты трудоспособности и, возможно, группы инвалидности, по которой предприятие будет выплачивать пенсию.
Ученые постоянно ищут лекарства для лечения бронхиальной астмы. Сейчас в арсенале врачей несколько групп препаратов. В основном это бронхорасширяющие средства, противовоспалительные и отхаркивающие препараты.
Огромное значение в лечении бронхиальной астмы имеет психологический настрой. Понятно, что столь серьезное заболевание, приводящее подчас к мучительному осложнению дыхания, снижению физической и социальной активности, может закончиться невротическими расстройствами. Помочь астматику может обучение в специальных астма-школах, которые создаются на базе районных поликлиник, медцентров и стационаров.
Основа профилактики профессиональной бронхиальной астмы — строгий отбор претендентов на работу, если условия труда предполагают профессиональную вредность. Недопустимо принимать на подобную работу людей, страдающих аллергией, хроническими заболеваниями легких и верхних дыхательных путей, часто болеющих ОРВИ. Если эти условия не соблюдаются работодателями, постарайтесь сами внимательно отнестись к выбору места работы.
источник
Обычно бронхиальная астма впервые проявляется в детском возрасте, но бывает и так, что заболевания дебютирует у взрослых. При этом в 10–15 процентах случаев астма возникает из-за факторов, воздействующих на работе, и называется профессиональной.
Существует более 350 агентов, которые могут спровоцировать бронхиальную астму, среди них:
- перхоть животных,
- латекс,
- мука,
- формальдегид,
- чай,
- хлопок,
- эпоксидный клей и др.
- ветеринары,
- пекари,
- парикмахеры,
- уборщики,
- медицинские работники,
- сотрудники фармацевтических заводов,
- металлургических, деревообрабатывающих производств,
- текстильных фабрик,
- целлюлозно-бумажных комбинатов и многие другие.
Многое зависит от типа воздействующего агента. Он может вызывать и иммунный ответ, то есть быть аллергеном, а может просто раздражать дыхательные пути, вызывать лишь приступы и мало влиять на жизнь вне работы.
Аллергены бывают двух видов:
- Высокомолекулярные соединения: мука, ферменты, животные и растительные белки
- Низкомолекулярные соединения: изоционаты, металлы, лекарства, древесная пыль, красители и т. д.
Чем меньше молекулы, тем короче период от начала воздействия до первых признаков бронхиальной астмы. Низкомолекулярное соединение приведёт к возникновению симптомов в среднем через два года, а высокомолекулярное — через пять лет. В последнем случае скорее всего первым возникнет риноконъюнктивит: будут чесаться и слезиться глаза, начнётся насморк, человек станет чихать. Когда дело не в аллергене, а в раздражителе (например, газообразном хлоре, сернистом газе или сигаретном дыме), то симптомы астмы могут возникнуть уже при первых контактах.
Во всех случаях (и когда дело в аллергенах, и когда причина в раздражающих агентах) основные симптомы — такие же, как и при обычной астме: кашель, одышка, затруднённое дыхание и чувство стеснения в груди.
Если начать лечение астмы при первых признаках, то от этого заболевания можно вообще избавиться. Поэтому даже при самых ранних, не особенно ухудшающих качество жизни, симптомах нужно обратиться к врачу.
Кстати, может оказаться, что дело не в профессиональной бронхиальной астме, а:
- в обычной бронхиальной астме,
- хронической обструктивной болезни лёгких,
- неастматическом эозинофильном бронхите,
- гипервентиляционном синдроме,
- гиперсенситивном пневмоните,
- облитерирующем бронхиолите
- или другом заболевании.
Если вам никогда не ставили диагноз «бронхиальная астма», но у вас появились описанные выше симптомы риноконъюнктивита или стеснение в груди, одышка, стало тяжелее дышать, нужно обратиться к врачу — он поможет понять, в чём причина такого состояния. Перед визитом к доктору постарайтесь вспомнить, в каких ситуациях активнее всего проявляются ваши симптомы.
Если у вас есть бронхиальная астма и вы знаете, что на новой работе будете подвергаться воздействию одного из 350 агентов, провоцирующих это заболевание, то стоит обратиться к врачу. Дело в том, что такой контакт может повлиять на ваше здоровье и лучше обсудить с доктором план на случай резкого ухудшения самочувствия.
Чтобы поставить точный диагноз, врач подробно расспросит о симптомах — когда они возникают, как проходят и сколько длятся.
- Доктор проведёт осмотр: при астме слизистая носа может быть бледной и отёкшей.
- Послушает, как вы дышите: при астме на выдохе, а иногда и на вдохе обычно слышны хрипы.
После этого доктор сможет предположить, какое у вас заболевание, и определить, какие исследования необходимы.
При бронхиальной астме дыхательные пути реагируют на воздействующий агент слишком активно (это называется гиперреакцией), они сильно сужаются и воспаляются. Поэтому при подозрении на астму врач захочет оценить функцию внешнего дыхания. Обычно основное исследование для этого — спирометрия. С её помощью врач узнает, какой объём воздуха пациент в состоянии вдохнуть и выдохнуть, а также с какой скоростью он может это сделать. Исследование проходит так:
- В течение 10–15 минут человек глубоко дышит и с усилием выдыхает в устройство под названием спирометр.
- Если есть отклонения от нормы, то проводится тест с вдыханием бронхолитического средства — препарата, помогающего расширять дыхательные пути.
- Если после его использования показатели при проведении спирометрии улучшились, значит, у человека астма.
Также врач может попросить несколько раз в день в течение двух недель, в том числе на работе, измерять пиковую скорость выдоха с помощью небольшого прибора. Если самые плохие значения приходятся на рабочие часы, то скорее всего дело в профессиональной бронхиальной астме.
Если результаты спирометрии хорошие, исключать астму всё равно нельзя. В таком случае врач оценит гиперреактивность бронхов (то есть ухудшение их работы) при вдыхании метахолина или гистамина — это называется провокационный ингаляционный тест. Если и после этой пробы отклонений не выявлено, нужно её повторить и лучше на рабочем месте. Нормальные показатели при выполнении всех этих тестов притом, что типичные для астмы симптомы всё равно есть, это повод заподозрить другое заболевание и провести дополнительные исследования. В частности выполняется рентгенография грудной клетки (так, например, можно выявить гиперсенситивный пневмонит). Возможно, понадобится компьютерная томография или мазок на эозинофилы (это поможет предположить, что у человека неастматический эозинофильный бронхит).
Если после медицинского профосмотра установлено, что у пациента действительно профессиональная бронхиальная астма, выясняется, что именно вызывает приступы.
Для начала составляется список подозреваемых. В этом обязан помочь работодатель. Для некоторых агентов есть возможность провести кожные пробы и посмотреть, вызывают ли они аллергическую реакцию. Это, например, некоторые растительные и животные белки, а также соли платины и латекс.
Для других воздействующих агентов в специализированных центрах можно провести ингаляционный провокационный тест — когда человек вдыхает некоторое количество вещества, предположительно вызвавшего астму, и затем оценивается реакция организма на такое воздействие.
Безусловно, когда ставится диагноз «профессиональная бронхиальная астма», лучшее, что можно сделать, это сменить вид деятельности и прекратить контакт с провоцирующим приступы агентом. После этого состояние постепенно будет улучшаться, и примерно через два года этот процесс закончится. Но нужно понимать, что в большинстве случаев восстановление не бывает идеальным.
Если симптомы незначительные, и человек не может или не хочет поменять работу, то лучше минимизировать контакт с агентом и использовать респиратор, хотя эти рекомендации на самом деле не имеют хорошей доказательной базы.
В остальном профессиональная бронхиальная астма лечится так же, как обычная бронхиальная астма. Обычно, чтобы держать заболевание под контролем, препараты нужно принимать ежедневно. Чаще всего это ингаляционные глюкокортикостероиды. Также могут применяться блокаторы лейкотриеновых рецепторов (монтелукаст, зафирлукаст), бета2-адреномиметики длительного действия (салметерол, формотерол) или комбинированные лекарственные средства.
Во время приступа используются другие препараты: бета2-адреномиметики короткого действия или иногда бромид ипратропия. Если такие лекарственные средства приходится применять чаще, чем сказал доктор, или они не помогают, то это значит, что астму нужно контролировать лучше. Для корректировки назначений необходимо обратиться к врачу.
В тяжёлых случаях могут применяться оральные или внутривенные кортикостероиды (например, метилпреднизолон). Но у них есть серьёзные побочные эффекты, поэтому их стараются применять редко и недолго.
К сожалению, нет данных, которые бы указывали на эффективность аллерген-специфической иммунотерапии, помогающей при аллергии. Однако при бронхиальной астме, спровоцированной животными белками, можно попробовать такой метод лечения.
Есть несколько факторов, которые повышают риск развития профессиональной бронхиальной астмы.
- Концентрация воздействующего вещества: чем она больше, тем выше риски.
- Наследственная предрасположенность к аллергическим заболеваниям.
- Курение.
То есть, по сути, главное, чем можно себе помочь, это не курить и стараться избегать воздействия определённых веществ, особенно в больших концентрациях.
Исследования, которые применяются для диагностики астмы, также помогают предсказать и её скорое начало. Поэтому, если вы находитесь в группе риска, важно регулярно посещать врача и проходить соответствующие тесты. Для записи на приём к врачу звоните по телефону +7 (495) 125-30-32.
источник
В. В. Бойко
д. пс. н., профессор, заведующий кафедрой психологии и медицинской деонтологии СПбИНСТОМ
Согласованность действий врача и ассистента на стоматологическом приеме — это координация их совместных усилий на этапах подготовки, проведения и завершения лечения, что предполагает наличие у них схожей нейродинамики, активного внимания, восприятия, памяти и мышления, а также совпадение установок на качество оказания услуг пациенту — лечения и медицинского сервиса.
Если есть цель приобрести конкурентное преимущество, врач и ассистент отрабатывают систему вербальных и невербальных средств, передающих пациенту согласованность их действий.
Согласованные действия врача и ассистента — свидетельство сформировавшейся диады «врач — ассистент». Согласованность действий — важнейшее условие достижения высокого качества лечения, экономичного расходования психофизиологических ресурсов и предотвращения эмоционального выгорания медперсонала.
Согласованные действия врача и ассистента — это осязаемый пациентами фактор их профессионализма, деловитости, организованности, сосредоточенности на процессе оказании помощи. Наблюдая согласованные действия врача и ассистента, пациент переживает гамму позитивных эмоций:
- чувствует себя спокойно, в безопасности;
- убеждается в том, что медперсонал «уплотняет» лечебные манипуляции, а значит, экономит его личное время;
- видит, что ассистент — необходимый участник лечебного процесса.
Совокупность положительных впечатлений о согласованности действий медперсонала пациент включает в вывод: «стоимость лечения оправданна».
Согласованность действий врача и ассистента достигается не сразу. Обычно требуется какое-то время для взаимной адаптации, изучения особенностей работы друг друга.
Согласованность в работе врача и ассистента возникает при наличии ряда условий:
- взаимное принятие друг друга;
- толерантность участников диады по отношению друг к другу;
- психологическая гибкость, умение подстроиться к партнеру;
- обоюдное желание совершенствовать свое мастерство;
- умение планировать (координировать) свои действия;
- высокий уровень профессиональной ответственности;
- знание правил оказания стоматологической помощи «в четыре руки».
Мастерство диады «врач — ассистент» формируется в процессе осознания и тренировки отдельных аспектов согласования действий на стоматологическом приеме.
Наблюдения за работой стоматолога и его ассистента дали основание разграничить 14 аспектов лечебного приема (консультация здесь исключена), в которых правомерно добиваться согласованности их действий:
- Подготовка к лечению.
- Экипировка.
- Дезинфекция перчаток.
- Занятие рабочей зоны.
- Установка света лампы в начале лечения.
- Регулировка света.
- Подача инструментов и материалов.
- Взять, перехватить, придержать.
- Заменить.
- Регулировка режимов.
- Сушить.
- Свечение полимеризационной лампой.
- Убрать.
- Следить.
Рассмотрим содержание каждого аспекта и укажем типичные недостатки и ошибки, которые выявляются в работе медперсонала.
Подготовку к лечению осуществляет ассистент. То, как он проведет ее, скажется на всех моментах процесса лечения. Плохая подготовка к лечению не позволяет медперсоналу действовать согласованно — возникнут сбои, паузы, нервозность. Хорошая подготовка дает возможность обеспечить согласованность действий и демонстрировать ее пациенту.
Ассистент принимает во внимание предстоящие лечебные процедуры, специфику данного приема, а также все «дежурные» факторы процесса лечения. Он готовит:
- анестезию — аппликационную и инъекционную;
- наконечники — турбинный и на микромотор;
- боры — твердосплавные и алмазные, на турбинный наконечник и микромотор;
- аппаратуру к работе — радиовизиограф, электроодонтометр, апекслокатор, пьезон, физиодиспенсер и др;
- врачебные инструменты — основные (зеркало, зонд, пинцет), по специфике приема (например, при восстановлении зуба на терапевтическом приеме — набор гладилок и штопферов). С врачом оговаривается до начала приема пациента, какие дополнительные инструменты могут понадобиться в ходе конкретного лечения;
- материалы — лечебные и пломбировочные;
- перевязочный материал;
- медицинские карты пациентов, бланки направлений;
- буклеты и памятки по проблемам пациентов конкретного стоматологического профиля (например, «Лечение кариеса», «Восстановление зуба современными композиционными материалами», «Профессиональная гигиена полости рта» и т. д.);
- канцелярские принадлежности.
Очень хорошее впечатление на пациента производит «доклад» ассистента врачу. Фраза произносится в момент, когда пациенту предоставлена пауза для занятия удобного положения в кресле.
«Мария Ивановна! Кабинет подготовлен к приему».
Врач реагирует: «Спасибо, Наталья! Приступаем к работе».
Далее врач обозначает (напоминает) пациенту план мероприятий: что будет сделано, какие технологии и материалы будут использованы; напоминает о согласованной на консультации стоимости лечения или уточняет ее во избежание недоразумений после завершения лечения.
Ассистент отстает при подаче того, что необходимо врачу.
- не знает, что понадобится в процессе лечения, и потому ждет указаний врача перед выполнением тех или иных манипуляций;
- не умеет подготовить приборы к работе (например, не знает, как «загрузить» карточку пациента в радиовизиограф, чтобы выполнить снимок; не знает, как подключить стационарный пьезон и что для его работы понадобится порошок и дистиллированная вода);
- в кабинете нет того, что потребуется, или не приготовлено заранее то, что нужно к приему.
- готовит сам к работе необходимые инструменты, материалы, приборы, не дожидаясь помощи ассистента (сам достает из ящика стола нужную гладилку, бор, матрицу, цемент, композиционный материал и т. д.);
- не вербализует в нужный момент свои просьбы к ассистенту, полагаясь на его сообразительность, в результате возникает пауза, появляется напряжение в работе врача с ассистентом.
Последовательность действий, осуществляемых в поле зрения пациента, должна быть такой:
- ассистент надевает маску,
- затем подает маску врачу,
- врач надевает маску,
- ассистент надевает свои перчатки,
- врач поочередно подает ассистенту руки для того, чтобы он помог надеть перчатки,
- ассистент помогает врачу надеть перчатки.
Примечание. Экипировку ассистента и врача в поле зрения пациента надо проводить в таких случаях: пациент давно не был у стоматолога и, предположительно, не имеет представлений о современных способах обеспечения безопасности лечения или забыл о них; мнительный человек — внимательно наблюдает за действиями медперсонала; требовательный пациент — интересуется ходом лечения, задает вопросы о его безопасности и т. п.
Экипировку следует проводить вне поля зрения пациента, если это ему неприятно, о чем можно догадаться по его поведению; если он неоднократно лечился у вас и знает о том, что вы предпринимаете меры по обеспечению безопасности лечения, в частности, уже демонстрировали экипировку.
Итак, ассистент экипирует врача после того, как надел перчатки себе.
Как помочь надеть перчатки врачу-терапевту. Ассистент должен взять надеваемую перчатку за манжетку кончиками пальцев и вывернуть ее, прикрыв свои пальцы манжеткой, при этом оба больших пальца надо отвести в сторону. Надеваемая перчатка должна быть повернута к врачу ладонной стороной. После того как врач надел перчатку, ассистент расправляет манжетку на его руке.
Как помочь надеть перчатки врачу-хирургу. Ассистент подает врачу перчатки, предварительно надев свои. Во избежание инфицирования стерильной поверхности перчаток врача ассистент берет перчатку за манжетку, при этом кончики указательных и средних пальцев обеих рук вкладывает внутрь перчатки, растягивая манжетку, а безымянные пальцы и мизинцы прижимает к ладоням своих рук, чтобы не касаться стерильных перчаток врача.
При надевании перчаток следует подавать их ладонной стороной к врачу, ориентируясь по большому пальцу. После того как врач надел перчатку, он поднимает кисть вверх, а ассистент, извлекая пальцы из перчатки, расправляет манжетку.
- экипируется сам и экипирует врача за спиной у пациента (когда это не положено);
- готовит перчатки для врача несоответствующего размера;
- задерживается с подготовкой к лечению, вынуждая врача экипироваться самостоятельно;
- неправильно (неудобно) подает перчатку врачу, поэтому не получается надеть перчатку до конца.
- не дожидаясь ассистента, самостоятельно надевает перчатки;
- экипируется за спиной пациента (когда это не положено).
Примечание. Некоторые участники диады «врач — ассистент» экипируются каждый самостоятельно, причем не только на терапевтическом или ортопедическом приеме, но и на хирургическом, что неправильно и является для пациента антимаркером безопасности лечения. Утрачивается психологическое значение экипировки: пациент лишен возможности увидеть отточенность этого процесса и уважительное отношение ассистента к врачу.
Ассистент дезинфицирует:
- свои перчатки и перчатки врача перед началом лечебного приема;
- перчатки врача всякий раз в течение приема, после того как он прикоснулся к лампе, стулу, медицинской карточке, снимку и другим предметам.
Порядок дезинфекции перчаток в поле зрения пациента:
- врач подает руки в перчатках, сложенные в виде лодочки,
- ассистент обрабатывает перчатки врача дезинфектантом в виде спрея,
- ассистент обрабатывает свои перчатки.
- дезинфицирует перчатки вне поля зрения пациента;
- дезинфицирует перчатки, распыляя спрей у лица пациента;
- задерживается с обработкой перчаток, вынуждая врача дезинфицировать свои перчатки самостоятельно.
- не дожидаясь ассистента, сам дезинфицирует свои перчатки;
- подает для обработки вытянутую руку с вертикально поднятой ладонью;
- в расчете на пациента не обращается к ассистенту с просьбой дезинфицировать перчатки после прикосновения к чему-либо;
- прикоснувшись к чему-либо, дезинфицирует перчатки вне поля зрения пациента или не озвучивая это действие в расчете на пациента.
Пять причин находиться врачу и ассистенту в своей рабочей зоне:
- обоим удобно работать в полости рта пациента;
- удобно передавать инструменты;
- снижается утомляемость;
- снижается риск профессиональных заболеваний, вызванных перенапряжением костно-мышечной системы (заболевания опорно-двигательного аппарата, периферических нервов, кровеносных сосудов);
- пациенту удобно лежать в кресле.
Врач располагается в зоне «8—12 часов» абстрактного циферблата (условная линия с 12 на 6 часов проходит от головы к ногам пациента, лежащего в кресле), что дает:
- обзор операционного поля;
- возможность принимать и отдавать инструменты ассистенту.
Ассистент располагается в зоне «2—5 часов» абстрактного циферблата, что дает:
- возможность брать и передавать инструменты врачу;
- отслеживать состояния пациента.
Зона передачи инструментов проходит в зоне «5—8 часов» абстрактного циферблата, что позволяет:
- обеспечить безопасность пациента и демонстрировать ему слаженность действий врача и ассистента.
Пациента надо уложить в кресле с таким расчетом, чтобы удобно было работать врачу и ассистенту и чтобы максимально было удобно самому пациенту.
При нахождении удобной для пациента позы расположения в стоматологическом кресле нужно:
- проверить вопросом «Удобно ли вам?»;
- спросить о желании подложить под голову подушку;
- предложить надеть светозащитные очки;
- предложить лечится с накусочной резинкой;
- принять во внимание данные о здоровье пациента (например, наличие соматических заболеваний с хроническим течением — гипертоническая болезнь, вегетососудистая дистония, сердечная недостаточность, бронхиальная астма и др., а также беременность, пожилой возраст, излишний вес);
- установить подголовник с учетом роста и осанки пациента.
- не поправляет подголовник кресла для удобства пациента;
- не умеет (не считает нужным) удобно поставить подголовник с учетом осанки и роста пациента;
- не озвучивает свои действия, чтобы показать адресное отношение к пациенту: «Сергей Петрович, разрешите, я поправлю вам подголовник»;
- не интересуется у пациента, удобно ли ему.
- сам поправляет подголовник кресла для удобства пациента (это задача ассистента);
- не выясняет у пациента, удобно ли ему в кресле;
- устанавливает наклон кресла без учета данных о здоровье пациента;
- занимает зону для работы в районе «10—14 часов» абстрактного циферблата, тесня тем самым ассистента;
- высоко поднимает кресло, не принимая во внимание удобство для ассистента, которому приходится работать стоя.
Примечание. Лампа стоматологической установки — устройство для освещения операционного поля в полости рта пациента. Интенсивность излучения светильника современных установок — более 20 000 Люкс. Имеется регулятор интенсивности светового потока.
Ассистент включает и направляет свет лампы стоматологической установки, учитывая:
- удобно ли будет работать врачу;
- комфортно ли будет пациенту.
Действия ассистента:
- перед включением лампы предлагает пациенту светозащитные очки,
- лампа сначала направляется на область живота пациента,
- затем включается свет лампы,
- свет лампы перемещается в район нижней трети лица.
- не предлагает светозащитные очки пациенту перед лечением;
- рано, за несколько минут до начала осмотра, включает свет лампы;
- неправильно устанавливает свет лампы — либо он бьет в глаза пациенту, либо направлен мимо рабочей зоны врача в полости рта пациента (врач вынужден менять положение лампы);
- забывает опускать кронштейн установки с лампой вниз, вынуждая врача вставать со стула, чтобы установить свет лампы в нужном положении.
- не предлагает светозащитные очки пациенту перед лечением, если этого не сделал ассистент;
- не дожидаясь помощи ассистента, сам опускает вниз кронштейн установки с лампой;
- сам выставляет положение лампы относительно нижней или верхней челюсти пациента.
- направляет свет лампы, чтобы она непосредственно освещала необходимый для обследования или лечения участок в ротовой полости пациента;
- устанавливает освещение по-разному для каждой челюсти: при работе на нижней челюсти свет направляется прямо вниз; при работе на верхней челюсти свет должен быть направлен под углом;
- следит, чтобы свет не бил в глаза пациенту;
- своевременно включает, выключает и регулирует яркость света лампы в зависимости от этапа лечения (например, при подборе боров или работе со светоотверждающими материалами свет лампы должен убавляться).
- ассистент должен иметь возможность в любой момент переориентировать или выключить лампу, поэтому она должна находиться на расстоянии не далее вытянутой его руки;
- ассистент выключает свет лампы в следующих случаях:
- каждый раз, когда врач беседует с пациентом, обсуждая план лечения (протезирования), давая рекомендации, делая прогноз;
- при определении цвета будущей реставрации или протеза, когда нужно естественное освещение.
- неправильно выставляет свет лампы установки — участок операционного поля не освещается или освещен недостаточно;
- не убавляет яркость света лампы, работая со светоотверждаемыми материалами в полости рта пациента;
- не выключает свет лампы, когда есть возможность дать отдохнуть пациенту (например, при смене бора).
- регулирует свет лампы самостоятельно, не доверяя это ассистенту или опережая его действия, когда он медлителен.
Ассистент подает врачу: карпульный шприц с анестетиком, инструменты, материалы, которые нужны на данном этапе лечения, машинный наконечник с бором.
Правила подачи анестетика:
- ассистент подает карпульный шприц, четко называя анестетик,
- врач перехватывает шприц,
- ассистент снимает защитный колпачок с иглы,
- оба партнера вербально и невербально релаксируют пациента.
- Никогда не передавать инструменты над головой или лицом пациента.
- Ассистент передает инструмент над грудью пациента, чтобы он не испытывал дискомфорт.
- В случае передачи хирургического инструмента (например, щипцов для удаления зуба) допускается его передача за головой пациента.
- Всегда передавать инструмент врачу рабочим концом к препарируемому зубу таким образом, чтобы ручка инструмента оказалась в ближайшем и удобном для захвата положении к ведущей руке врача.
- Осторожно передавать острые инструменты или инструменты с двумя ручками (щипцы, ножницы) для исключения травм пациента или врача.
- Избегать столкновения рук ассистента с руками врача.
- Подавать требующийся инструмент необходимо в руки врача так, чтобы обеспечить перехват и предупредить падение инструмента.
- Подавать и принимать инструмент надо так, чтобы рука врача производила как можно меньше движений.
- Не поднимать инструмент, если он упал на пол.
- Если инструмент упал на пол, то для пациента надо отметить, что вы замените инструмент на стерильный. В противном случае пациент может рассмотреть падение инструмента как ситуацию, не позволяющую продолжить лечение должным образом.
Примечание. Когда ассистент надевает защитный колпачок на карпульную иглу после инъекции анестетика, ему необходимо быть максимально внимательным, не спешить, чтобы не нанести себе травму — укол иглой. Следует помнить, что игла может быть инфицирована.
- несвоевременно, с опозданием подает врачу необходимый инструмент или материал, так как не знает или не понимает, что понадобится врачу в следующий момент;
- не владеет техникой замешивания цементов, слепочных масс (при ручном смешивании стоматологических цементов и слепочных масс необходимо строго учитывать соотношение компонентов, определенное производителем, время замешивания и однородность полученного материала);
- подает врачу инструменты над лицом или головой пациента — есть опасность нанести пациенту травму и напугать его;
- передача инструмента происходит в поле зрения пациента, что вызывает у него психологическое напряжение;
- спешит или резок в движениях с инструментами — есть опасность нанесения травмы пациенту или врачу;
- не озвучивает название анестетика, материала, инструмента для врача — может произойти ошибка, поэтому врач вынужден перепроверять ассистента, задавая вопросы.
- сам берет необходимые инструменты из кассеты (лотка), не полагаясь на своевременную помощь ассистента или не доверяя ему;
- не вербализует просьбу для ассистента подать необходимое, полагаясь на его сообразительность, в результате процесс лечения замедляется, доктор начинает нервничать.
Ассистент берет или перехватывает инструмент из рук врача.
Врач берет или перехватывает инструмент из рук ассистента.
- не владеет техникой замены инструментов один на другой, не умеет передавать инструменты врачу;
- не знает или не предвидит, какой инструмент понадобится врачу в следующий момент (например, во время восстановления зуба композиционным материалом);
- не приходит врачу на помощь в моменты лечения, когда нужно придержать щеку или язык пациента, матрицу, шовный материал;
- спешит или резок в движениях с инструментами — есть опасность нанесения травмы пациенту или врачу;
- не комментирует свои действия для врача и пациента в случае необходимости.
- полагается только на себя, потому что не рассчитывает на эффективную помощь ассистента или не доверяет ему;
- не вербализует просьбу для ассистента, необоснованно рассчитывая на его сообразительность.
Ассистент меняет в зависимости от этапа приема:
- бор в механическом, турбинном наконечнике;
- наконечники на физиодиспенсере в соответствии с необходимым скоростным режимом;
- шарики-валики во рту пациента;
- использованный инструмент на необходимый для следующего этапа лечения;
- сломанный, загрязненный, расстерилизованный инструмент в кассете.
Примечание. Вскрывать упаковку со стерильным инструментом следует, производя как можно меньше шума, особенно если врач в это время разговаривает с пациентом.
Врач, в то время когда ассистент заменяет что-либо, имеет возможность:
- предложить пациенту паузу для отдыха;
- поддержать контакт с пациентом;
- поинтересоваться его самочувствием;
- проинформировать пациента о предстоящей манипуляции или этапе лечения;
- расслабиться.
- не может заменить боры в наконечнике, аппаратуру (например, прибор для снятия твердого зубного налета (пьезон) на прибор, снимающий пигментированный налет — аэр-флоу, использованные инструменты в кассете (лотке) по причине незнания или непонимания сути производимой манипуляции;
- не комментирует свои действия для врача и пациента в случае возникшей паузы при замене чего-либо;
- с шумом, на фразе врача, обращенной к пациенту, вскрывает упаковку со стерильным инструментом;
- не предлагает пациенту отдохнуть, расслабиться, используя паузу в работе, когда происходит замена чего-либо.
- сам заменяет боры, инструменты, шарики-валики во рту пациента (в простых случаях), не полагаясь на эффективную помощь ассистента или не доверяя ему;
- не вербализует просьбу для ассистента, необоснованно рассчитывая на его сообразительность;
- не заполняет паузу общением с пациентом, когда происходит замена чего-либо.
Ассистент регулирует:
- режимы работы приборов (например, пьезона, апекслокатора, физиодиспенсера);
- освещение кабинета при подборе цвета будущей реставрации зуба или ортопедической конструкции;
- режимы подачи воды, раствора на стоматологической установке, находящихся в зоне его доступа.
- не может менять те или иные режимы (работа приборов, яркость света, скорость подачи воды, растворов на установке или в аппаратуре), потому что не знает, где располагается регулятор, или не умеет действовать с ним;
- своевременно не меняет режимы, поскольку не понимает сути проводимой врачом манипуляции;
- не комментирует свои действия для врача и пациента в случае необходимости;
- не предлагает пациенту отдохнуть, расслабиться, когда возникает пауза при изменении тех или иных режимов.
- сам регулирует режимы работы приборов, аппаратуры, стоматологической установки, находящихся в зоне доступа ассистента, не надеясь на помощь ассистента или не доверяя ему;
- не вербализует просьбу для ассистента, необоснованно полагаясь на его сообразительность;
- не заполняет паузу общением с пациентом, когда приходится ждать, пока что-то регулируется.
Ассистент: сушит операционное поле марлевыми шариками, работает водным аспиратором, чтобы удалить костную стружку и избыток жидкости из операционного поля в полости рта пациента. Жидкость и твердые остатки во рту у пациента удаляются с помощью эвакуаторов (аспираторов).
Эвакуаторы — устройства для удаления воды, слюны и твердых остатков, возникающих при обработке тканей зубов.
Эвакуация необходима, чтобы врач видел операционное поле, а также чтобы предотвратить развитие асфиксии у пациента. Эвакуаторами оснащены все современные стоматологические установки. Для удобства в работе используют наконечники эвакуаторов — пылесос и слюноотсос.
Слюноотсос применяется для удаления слюны из полости рта во время стоматологических манипуляций без использования водной струи. Имеет маленький эвакуационный наконечник, состоящий из гибкой легкозаменяемой одноразовой пластмассовой трубки.
Пылесос применяется для удаления воды, слюны и твердых остатков, так как обладает большей вакуумной тягой, чем слюноотсос. Имеет больший диаметр, чем у слюноотсоса, рабочего шланга, и более объемный наконечник. Наконечники пылесоса бывают многоразовые и одноразовые.
- Не ударять наконечником пылесоса о зубы, губы или десну — это может повредить их ткани и причинить дискомфорт пациенту.
- Избегать засасывания мягких тканей ротовой полости в наконечники (особенно пылесоса) — это может способствовать образованию кровоподтека или вызвать неожиданную реакцию пациента, даже испуг, он может отпрянуть от неожиданных ощущений, когда врач работает в полости рта вращающимся инструментом.
- Дозировать вакуумный эффект в зависимости от проводимой работы и количества жидкости и твердых остатков, подлежащих эвакуации. Это делается с помощью клапана в обоих наконечниках. Сильный вакуумный эффект, например при работе слюноотсосом в подъязычном пространстве, может привести к пересушиванию слизистой. Пациент при этом испытывает сухость во рту, першение в горле и может помешать работе врача.
- Нельзя размещать наконечники слюноотсоса и пылесоса на корне языка, в районе глотки и мягкого неба — это может вызвать у пациента рвотный рефлекс.
- Фиксировать наконечник пылесоса в полости рта пациента в то время, когда врач работает наконечником бормашины. При передвижении наконечника пылесоса можно случайно задеть по наконечнику бормашины и нанести травму пациенту.
- Не опираться наконечником пылесоса на десну, губы, язык или зубы.
- Располагать наконечник пылесоса на расстоянии одного зуба от препарируемого зуба.
- При работе эвакуатором следить за тем, чтобы не закрывать врачу обзор и доступ к операционному полю.
А. Способ держания ладонью и большим пальцем (универсальный) — взять наконечник правой рукой таким образом, чтобы шланг оказался со стороны большого пальца, а большой и указательный пальцы — на вентиле перекрывающего клапана. Наконечник оказывается полностью зажатым в ладонь. Этот способ захвата особенно удобен при работе в II и III секторах зубного ряда.
Б. Способ держания «удочкой» — взять наконечник правой рукой таким образом, чтобы шланг оказался со стороны мизинца, а большой палец — на вентиле перекрывающего клапана. Этот способ захвата обычно используется при работе в I секторе зубного ряда.
В. Способ держания «пишущей ручкой» — взять наконечник правой рукой так же, как и при способе А, с той разницей, что пальцы — мизинец и безымянный — не зажимают наконечник, а располагаются вдоль него. При этом большой и указательный пальцы находятся на вентиле перекрывающего клапана. Этот способ используется при работе в дальних секторах — I и IV — зубного ряда.
Примечание. Способы захвата зависят от вида перекрывающего клапана. Если клапан закручивается (имеет вид шайбы), то надо использовать способы А или В. Если клапан в виде рычага и управляется одним большим пальцем, применяются способы А или Б.
Слюноотсос захватывается таким образом, чтобы большой и указательный пальцы располагались на вентиле перекрывающего клапана, остальные пальцы — вдоль наконечника. Шланг находится со стороны мизинца. Прием захвата схож с приемом захвата В наконечника пылесоса.
Когда ассистент занят подготовкой инструментария или пломбировочного материала, слюноотсос устанавливается стационарно, обычно в подъязычное пространство. Чтобы закрепить слюноотсос, гибкий наконечник изгибается в соответствии с анатомическим строением этого участка нижней челюсти.
- не успевает убирать жидкость в полости рта пациента во время лечения;
- в простых случаях лечения вовремя не меняет шарики-валики во рту у пациента;
- не умеет удобно для работы врача поставить воздушный аспиратор («пылесос») — закрывает доступ к рабочему участку в полости рта;
- доставляет своими действиями дискомфорт пациенту, например наконечником пылесоса сильно давит на десну или ударяет по зубам;
- не отслеживает, удобно ли врачу, когда идет работа с аспираторами;
- не отслеживает состояния пациента.
- берет на себя работу с водным аспиратором;
- не доверяет ассистенту замену шариков-валиков во рту у пациента в простых случаях лечения.
Врач наносит адгезивную систему в полость зуба (или на керамическую конструкцию), кладет порцию светоотверждаемого материала, восстанавливая полость зуба.
Ассистент отслеживает действия врача в полости рта пациента; готовит гелиолампу, настраивая нужный режим; отсвечивает порцию внесенного материала.
- не подготовил полимеризационную лампу к приему, она выключена из сети или разряжен аккумулятор;
- работает с лампой без защитных очков или щитка, нарушая технику личной безопасности;
- отсвечивает материал меньшее количество времени, чем это нужно в данном случае;
- прижимает насадку полимеризационной лампы к пломбировочному материалу;
- отсвечивает материал не с той стороны, с которой нужно.
- берет на себя отсвечивание порции материала, не доверяя это ассистенту;
- не вербализует указание ассистенту, как лучше засветить материал в том или ином случае, необоснованно полагаясь на его сообразительность;
- нарушает технику безопасности, контролируя действия ассистента во время отсвечивания материала без защитных очков или щитка;
- не поясняет пациенту (в оправданных случаях), на каком этапе осуществляется восстановление зуба и сколько времени до окончания.
Ассистент убирает:
- в полости рта пациента: валики, шарики, ретракционные нити, осколки, крошки;
- загрязнения с лица и очков пациента;
- загрязнения с рабочих инструментов;
- отодвигает подлокотник и столик стоматологической установки по окончании лечения; инструментарий в кассету со столика стоматологической установки.
- ждет, пока врач напомнит ему помочь убрать из полости рта пациента шарики, валики, ретракционные нити, осколки твердых тканей зуба, крошки пломбировочного материала, загрязнения с очков пациента и зеркала врача во время лечения;
- не замечает загрязнений на лице пациента, оставшихся после лечения, гигиенической чистки, снятия оттисков;
- не предупреждает пациента о том, что будет убирать что-либо с его лица, и делает это неожиданно для пациента;
- в необходимых случаях не комментирует свои действия для врача и пациента.
- действует за ассистента, убирая из полости рта пациента шарики, валики, ретракционные нити, осколки твердых тканей зуба, крошки пломбировочного материала, загрязнения с очков пациента и инструментов врача;
- не напоминает ассистенту о необходимости конкретных действий, когда он не выполняет свои обязанности.
Ассистент следит на протяжении лечебного приема:
- за временем начала и окончания приема;
- за состоянием пациента;
- за скоростью действий доктора;
- за временем при проведении отдельных манипуляций: нанесение ортофосфорной кислоты, фтористого геля, снятие оттисков, проведение процедуры отбеливания и т. д.;
- за наличием необходимого — материалов, инструментов, шариков-валиков на столике стоматологической установки;
- за чистотой стоматологических инструментов врача (марлевым шариком удаляет следы загрязнения со стоматологического зеркала, штопфера, гладилки и т. д.);
- за своими действиями: «все ли делаю, как надо», «успеваю ли помогать врачу», «не мешаю ли ему», «не беспокою ли пациента своими действиями».
- не обращает внимания на самочувствие пациента во время лечения, потому что не успевает этого делать либо не видит признаков его физического дискомфорта;
- ждет напоминаний врача относительно подготовки того, что необходимо для последующего этапа лечения;
- ждет напоминаний врача следить за временем выполнения манипуляции;
- ждет указаний привести в порядок стоматологические инструменты, столик;
- не отслеживает свои действия, чтобы проверить их правильность, направленность, скорость, синхронизированную с действиями доктора.
- полностью берет на себя контроль за самочувствием пациента, не доверяя ассистенту или не считая нужным включить его во взаимодействие с пациентом.
источник
 Первая группа является самой тяжелой и подразумевает полную неспособность к трудовой деятельности.
Первая группа является самой тяжелой и подразумевает полную неспособность к трудовой деятельности. признаки сердечной недостаточности;
признаки сердечной недостаточности; слесаря-сборщика;
слесаря-сборщика;