Мы не раз писали о том, что такое гормоны, чем отличаются таблетки от ингаляторов, почему ингаляционные гормоны безопасны. Но охват аудитории у нас небольшой, до всех не доберешься. Потому понятно, что встречаются люди, у которых страх перед одним только словом «гормоны» по-прежнему велик. «Только не это!» — буквально хватают они доктора за руки, когда тот начинает писать назначения. Что — только не это?» — спрашиваешь их. «Ну, только не гормоны». А спросишь их почему: «Мне кто-то сказал, я где-то слышал, мне когда-то советовали. » В общем, придется повторять.
Гормоны, или глюкокортикостероиды, — те, которые имеют отношение к астме, — вырабатываются в нашем организме надпочечниками и регулируют многие его функции. В начале 20-го века ученые создали синтетические гормоны, подобные природным, и сразу стали пытаться применять их при различных болезнях, в том числе и при астме. Эффект превзошел все ожидания. Астматики, задыхавшиеся многие годы, почувствовали себя здоровыми людьми. Чудеса да и только! Начался настоящий бум лечения астмы гормонами. Однако все оказалось не так гладко.
Выяснилось, что при длительном применении гормонов при бронхиальной астме внутрь в таблетках, а также при их регулярном введении в виде инъекций (например, длительно действующих, таких, как кеналог или дипроспан) могут появляться осложнения, которые начинают серьезно беспокоить человека. Это и увеличение веса, и округление черт лица (лунообразное лицо), и ломкость сосудов (синяки, кровоподтеки), и хрупкость костей. Кроме того, может возникать диабет, гипертония, катаракта. Страшно? Конечно! Только надо знать, что все эти нарушения возникали, когда человек глотал гормональные таблетки долго, годами.
Что же делать? Действительно, самым активным лекарством против астмы сегодня являются глюкокортикостероиды — гормоны. Но как преодолеть осложнения? Именно для этого и придуманы гормональные ингаляторы.
Поступая в бронхи, гормоны при этом не всасываются или почти не всасываются в кровь и, значит, не оказывают так называемого «системного» эффекта — то есть не действуют на весь организм. Что же в результате? Астма лечится, а побочных эффектов почти нет. «Ага, почти! — злорадствуют наши оппоненты, — значит, и тут есть какой-то подвох, что-то недоговаривают!»
Никаких секретов. При применении ингаляционных гормонов могут возникать два осложнения — молочница (грибковое заболевание полости рта) и осиплость голоса. Явления эти довольно редкие и связаны прежде всего с отложением гормона в ротовой полости и на голосовых связках. Поэтому профилактикой являются полоскание рта и горла водой после каждой ингаляции и применение спейсера.
Вот почему фармацевтические фирмы прилагают усилия для разработки все новых гормонов и более удобных форм ингаляторов. Хорошо известно, что первый гормональный ингалятор содержал беклометазон. До сих пор этот препарат успешно применяется по всему миру — его используют более 25 лет. Однако основная задача — сделать так, чтобы лекарство было удобно для применения.
Во-первых, доза. Очень часто врачи назначают 1000, а иногда и 2000 микрограмм препарата в сутки. А если в одном «пшике» 50 микрограмм? Сколько надо сделать таких «пшиков» за день? Неудобно.
Во-вторых, техника ингаляции. Опыт показывает — многие, несмотря на все усилия врачей, так и не могут научиться правильно пользоваться дозированным аэрозолем. То вдох делают слишком поздно, то нажимают на баллончик слишком рано. Нехорошо.
Британская фирма «Нортон Хелскэа» привезла в Россию свой вариант беклометазона. Однако баллончики имеют существенное отличие от уже известных в нашей стране. Главное, беклазон (так называется один из дозированных препаратов) содержит в одной дозе 100 или 250 микрограмм лекарства, что очень удобно — по сравнению с баллончиком, содержащим 50 микрограмм, вдохов надо делать в два или в пять (!) раз меньше.
Хороший ингалятор — это не только эффективное лекарство, но и удобство и легкость использования. И правда, научиться правильно использовать дозированные аэрозольные ингаляторы непросто. Тут вся штука в том, чтобы лечебная доза препарата попала в дыхательные пути. При неправильной технике ингаляции часть дозы либо проглатывается, либо выдыхается. Очевидно, что эффективность лечения при этом снижается.
Поэтому фирма «Нортон Хелскэа», учитывая привязанность большинства пациентов к аэрозольным ингаляторам, изобрела ингалятор «Легкое Дыхание». Он внешне похож на привычный, но не требует координации дыхания с нажатием на баллончик в момент вдоха. Это такой хитрый ингалятор, на который не надо нажимать. Просто открываешь крышечку, берешь мундштук в рот и вдыхаешь. Клапан открывается в начале вдоха, и аэрозоль поступает в бронхи. Легко и удобно.
Все препараты, используемые в этом ингаляторе, хорошо известны. Это беклазон (беклометазон) «Легкое Дыхание», саламол (сальбутамол) «Легкое Дыхание» и кромоген (кромогликат натрия) «Легкое Дыхание».
Существует очень много нюансов в ингаляционной терапии. И вопрос о безопасности гормонов или их вреде довольно сильно связан с техникой использования самих.
источник
Препараты при бронхиальной астме — обзор основных групп медикаментов для эффективного лечения болезни
Среди хронических заболеваний дыхательной системы часто диагностируется бронхиальная астма. Она значительно ухудшает качество жизни больного, а при отсутствии адекватного лечения может привести к осложнениям и даже летальному исходу. Особенность астмы в том, что ее нельзя вылечить полностью. Больной на протяжении всей жизни должен использовать определенные группы препаратов, которые назначает врач. Лекарства помогают приостановить болезнь и обеспечить человеку возможность вести свою обычную жизнь.
Современные препараты для лечения бронхиальной астмы имеют разные механизмы действия и непосредственные показания к применению. Поскольку заболевание полностью неизлечимо, пациенту приходится постоянно соблюдать правильный образ жизни и рекомендации врача. Только так удается снизить количество приступов астмы. Главное направление лечения болезни – прекращение контакта с аллергеном. Дополнительно лечение должно решать следующие задачи:
- снижение симптоматики астмы;
- предотвращение приступов при обострении заболевания;
- нормализация дыхательной функции;
- прием минимального количества лекарств без ущерба для здоровья пациента.
Правильный образ жизни предполагает отказ от курения и снижение массы тела. Для устранения аллергического фактора пациенту могут порекомендовать сменить место работы или климатическую зону, увлажнять воздух в спальном помещении и пр. Больной должен постоянно следить за своим самочувствием, делать дыхательную гимнастику. Лечащий врач объясняет пациенту правила пользования ингалятором.
Не обойтись при лечении бронхиальной астмы и без медикаментов. Врач выбирает лекарства в зависимости от тяжести течения болезни. Все используемые препараты делятся на 2 основные группы:
- Базисные. Сюда относятся антигистаминные средства, ингаляторы, бронхолитики, кортикостероиды, антилейкотриены. В редких случаях применяются кромоны и теофиллины.
- Средства для экстренной помощи. Эти лекарства нужны для купирования приступов астмы. Их эффект проявляется сразу после использования. За счет бронхорасширяющего действия такие препараты облегчают самочувствие больного. С этой целью применяют Сальбутамол, Атровент, Беродуал, Беротек. Бронхорасширяющие средства являются частью не только базисной, но и экстренной терапии.
Схема базисной терапии и определенные лекарства назначаются с учетом тяжести протекания бронхиальной астмы. Всего этих степеней выделяется четыре:
- Первая. Не требует базисной терапии. Эпизодические приступы купируются при помощи бронхорасширителей – Сальбутамола, Фенотерола. Дополнительно используют стабилизаторы мембранных клеток.
- Вторая. Эта степень тяжести бронхиальной астмы лечится посредством ингаляционных гормонов. Если они не приносят результата, то назначаются теофиллины и кромоны. Лечение обязательно включает один базисный препарат, который принимают постоянно. Им может выступать антилейкотриен или ингаляционный глюкокортикостероид.
- Третья. На этой стадии болезни применяют комбинацию гормональных и бронхорасширяющих лекарств. Используют уже 2 базисных медикамента и Β-адреномиметики для купирования приступов.
- Четвертая. Эта самая тяжелая стадия астмы, при которой назначают теофиллин в сочетании с глюкокортикостероидами и бронхорасширяющими средствами. Препараты используются в таблетированной и ингаляционной формах. Аптечка астматика составляет уже 3 базисных лекарства, например, антилейкотриен, ингаляционный глюкокортикостероид и бета-адреномиметики пролонгированного действия.
В целом, все лекарства при астме делятся на те, что используются регулярно, и применяемые для снятия острых приступов заболевания. К последним относятся:
- Симпатомиметики. Сюда относятся Сальбутамол, Тербуталин, Левалбутерол, Пирбутерол. Эти лекарства показаны для оказания неотложной помощи при удушье.
- Блокаторы М-холинорецепторов (холинолитики). Блокируют выработку особых ферментов, способствуют расслаблению бронхиальных мышц. Таким свойством обладают Теофиллин, Атровент, Аминофиллин.
Самым эффективным методом лечения астмы являются ингаляторы. Они снимают острые приступы за счет того, что лекарственное вещество мгновенно попадает в дыхательную систему. Примеры ингаляторов:
Базисные препараты при бронхиальной астме представлены более широким спектром лекарственных групп. Все они необходимы для облегчения симптоматики заболевания. С этой целью применяют:
- бронхолитики;
- гормональные и негормональные средства;
- кромоны;
- антилейкотриены;
- антихолинергетики;
- бета-адреномиметики;
- отхаркивающие препараты (муколитики);
- стабилизаторы мембран тучных клеток;
- противоаллергические лекарства;
- антибактериальные препараты.
Данная группа препаратов по их основному действию еще называется бронхорасширителями. Их используют как в ингаляционной, так и в таблетированной форме. Основной эффект всех бронхолитиков – расширение просвета бронхов, за счет чего снимается приступ удушья. Бронхорасширители делятся на 3 основные группы:
- бета-адреномиметики (Сальбутамол, Фенотерол) – стимулируют рецепторы медиаторов адреналина и норадреналина, вводятся ингаляционно;
- холинолитики (блокаторы М-холинорецепторов) – не дают медиатору ацетилхолина взаимодействовать с его рецепторами;
- ксантины (препараты теофиллина) – угнетают фосфодиэстеразу, уменьшая сократительную способность гладкой мускулатуры.
Бронхорасширяющие препараты при астме нельзя применять слишком часто, поскольку чувствительность дыхательной системы к ним уменьшается. В результате препарат может не подействовать, что повышает риск смерти от удушья. Примеры бронхорасширяющих лекарств:
- Сальбутамол. Суточная доза таблеток составляет 0,3–0,6 мг, разделенные на 3–4 приема. Этот препарат при бронхиальной астме используют в виде спрея: вводят по 0,1–0,2 мг взрослым и 0,1 мг – детям. Противопоказания: ишемическая болезнь сердца, тахикардия, миокардит, тиреотоксикоз, глаукома, эпилептические припадки, беременность, сахарный диабет. При соблюдении дозировки побочные эффекты не развиваются. Цена: аэрозоль – 100 рублей, таблетки – 120 р.
- Спирива (ипратропия бромида). Суточная доза – 5 мкг (2 ингаляции). Противопоказано лекарство в возрасте до 18 лет, во время первого триместра беременности. Из побочных эффектов возможны крапивница, сыпь, сухость во рту, дисфагия, дисфония, зуд, кашель, кашель, головокружение, бронхоспазм, раздражение глотки. Цена 30 капсул 18 мкг – 2500 р.
- Теофиллин. Начальная суточная дозировка – 400 мг. При хорошей переносимости ее увеличивают на 25 %. К противопоказаниям медикамента относят эпилепсию, тяжелые тахиаритмии, геморрагический инсульт, кровотечения ЖКТ, гастрит, кровоизлияние в сетчатку глаза, возраст менее 12 лет. Побочные действия многочисленны, поэтому их стоит уточнить в подробной инструкции к Теофиллину. Цена 50 таблеток 100 мг – 70 р.
Это противовоспалительные препараты для лечения астмы. Их действие – влияние на тучные клетки, специализированные клетки иммунной системы человека. Они принимают участие в развитии аллергической реакции, что и лежит в основе бронхиальной астмы. Стабилизаторы мембран тучных клеток препятствуют входу в них кальция. Это происходит за счет блокирования открытия кальциевых каналов. Такой эффект на организм производят следующие препараты:
- Недокромил. Применяется с 2-летнего возраста. Начальная дозировка – 2 ингаляции 2–4 раза в день. Для профилактики – та же доза, но дважды за сутки. Дополнительно допускается проводить 2 ингаляции перед контактом с аллергеном. Максимальная доза – 16 мг (8 ингаляций). Противопоказания: первый триместр беременности, возраст менее 2 лет. Из побочных реакций возможны кашель, тошнота, рвота, диспепсия, боль в животе, бронхоспазм, неприятный вкус. Цена – 1300 р.
- Кромоглициевая кислота. Вдыхание содержимого капсулы (порошка для ингаляций) при помощи спинхалера – 1 капсула (20 мг) 4 раза в день: утром, на ночь, 2 раза днем через 3–6 часов. Раствор для ингаляций – 20 мг 4 раза за сутки. Возможные побочные действия: головокружение, головная боль, сухость во рту, кашель, охриплость. Противопоказания: лактация, беременность, возраст до 2 лет. Стоимость 20 мг – 398 р.
Данная группа препаратов при бронхиальной астме основана на гормональных веществах. Они оказывают сильное противовоспалительное действие, снимая аллергическую отечность слизистой бронхов. Глюкокортикостероиды представлены ингаляционными препаратами (Будесонид, Беклометазон, Флутиказон) и таблетками (Дексаметазон, Преднизолон). Хорошими отзывами пользуются такие средства:
- Беклометазон. Дозировка для взрослых – 100 мкг 3–4 раза за сутки, для детей – 50–100 мкг дважды на протяжении дня (для формы выпуска, где 1 доза содержит 50–100 мкг беклометазона). При интраназальном применении – в каждый носовой ход по 50 мкг 2–4 раза ежесуточно. Противопоказан Беклометазон в возрасте до 6 лет, при остром бронхоспазме, неастматическом бронхите. Среди негативных реакций могут отмечаться кашель, чихание, першение в горле, охриплость, аллергия. Стоимость флакона 200 мкг – 300–400 р.
- Преднизолон. Поскольку этот препарат гормональный, он имеет множество противопоказаний и побочных действий. Их стоит уточнить в подробной инструкции к Преднизолону перед началом лечения.
источник
Чем раньше начать гормональное лечение астмы, тем выше его результат. Ингаляторы с гормонами нужны не для снятия приступа, а для профилактики его появления. При тяжелой астме назначают уколы кортикостероидов или курсы приема таблеток.
Запрещено самостоятельно менять дозы, препараты или резко их отменять, так как это приводит к обострению астмы. Терапия ингаляторами менее опасна, ее результативность зависит от правильности вдыхания аэрозоля. При бесконтрольном лечении таблетками существует риск осложнений (остеопороз, язвы желудка, гипертония).
При астме используют гормональные препараты, которые содержат гормоны, похожие по действию на естественный кортикостероид – кортизол надпочечников. Основные цели их применения:
- уменьшение воспаления;
- предупреждение аллергических реакций, обострений, приступов;
- улучшение течения астмы;
- повышение активности пациентов;
- улучшение качества жизни.
Очень важное свойство гормонов – способность снизить зависимость больного от бронхорасширяющих средств (например, Сальбутамола). Если этого не сделать как можно раньше, то астма приобретает тяжелое течение.
Вред препаратов и зависимость от их применения для гормонов не больше, чем для других медикаментов, используемых при лечении бронхиальной астмы. А их эффективность значительно выше. Поэтому был сделан вывод – кортикостероиды являются основным средством при заболевании.
Механизм действия основан на снижении образования веществ, вызывающих воспаление и спазм бронхов. Но при этом у гормонов есть и уникальное свойство – они действуют на ядро клетки, стимулируя образование особого белка липокортина. Он имеет ведущее значение в остановке воспалительных реакций.
А здесь подробнее о том, как стимулировать вилочковую железу.
Отказ от применения гормональных препаратов приведет к таким последствиям:
- чаще и сильнее возникают приступы;
- требуется более длительный курс и большие дозы;
- недостаточный эффект гормонов в ингаляциях;
- при запущенной астме нужно будет применять таблетки и инъекции, вред которых выше.
Несмотря на то, что по мере создания новых препаратов удалось повысить их эффективность, полностью избежать последствий терапии пока сложно. Тем не менее доказано, что все риски применения связаны с:
- хаотическим использованием ингаляторов – самостоятельное назначение и отмена;
- несоблюдением дозы и техники введения;
- отсутствием контроля за результатами лечения (редкие посещения врача и обследования на протяжении курса).
Правильное применение гормональных средств помогает пациентам:
- уменьшить выраженность приступов астмы и частоту их появления, включая и ночные приступы удушья;
- исключить риск состояний, требующих неотложной помощи;
- сократить дозы бронхорасширяющих средств, отрицательно влияющих на сердце и кровообращение;
- повысить дыхательный объем легких (больше воздуха, а значит, и кислорода, поступит в организм);
- снизить степень бронхоспазма и необратимых изменений структуры стенки бронхов на его фоне (утолщений, снижения проходимости);
- улучшить переносимость физической активности, что приведет к более высокому качеству жизни.
Терапия помогает снизить степень бронхоспазма
Современное лечение гормональными препаратами бронхиальной астмы включает медикаменты для ингаляций и системные (таблетки и уколы).
Именно они являются основой лечения астмы. Современные средства обладают такими характеристиками:
- проникают внутрь клеток, так как растворимы в жирах;
- избирательно действуют на бронхи;
- имеют хорошую способность соединяться с рецепторами, то есть обладают большой активностью;
- оказывают слабое системное (общее) действие.
Этим требованиям отвечают:
Облегчение симптомов наступает уже на 2-3 день, но курс лечения зависит от тяжести состояния пациента. При легком течении астмы их применяют в минимальной дозе около 3 месяцев, при средней степени до устойчивого улучшения понадобится не менее девяти. При тяжелой форме болезни необходимы дополнительно таблетки и уколы. Отмена и пересмотр дозы проходит строго по рекомендации врача.
Нужны при обострении (снимают приступ) или для длительного применения, если ингаляций с гормонами недостаточно. Показаны для таких случаев:
- приступ удушья возник у пациента, который пользовался гормональным ингалятором;
- после вдыхания аэрозоли не становится лучше;
- пациент все время повышает количество доз;
- ухудшились объективные показатели (измерения пикфлоуметром показывают значения пиковой скорости выдоха ниже 60%).
Для снятия приступа обычно применяют инъекции, а затем больных переводят на таблетки Преднизолона, Дексаметазона.
Чаще всего их используют курсами. При улучшении самочувствия и объективных показателей дыхания дозу постепенно снижают вплоть до полной отмены.
По окончании системной терапии пациентам необходимо:
- поддержать работу надпочечников (витамины С, В5, Этимизол, Глицирам), полноценное питание;
- использовать ингаляторы с гормонами, бронхорасширяющими средствами, Эуфиллин;
- начать профилактику обострений с применением препаратов на основе кромогликата (например, Интал).
Обычно этих мероприятий достаточно, чтобы не перевести бронхиальную астму в гормонозависимую форму.
Для того чтобы достичь нужного эффекта при бронхиальной астме, важно придерживаться основных рекомендаций:
- использовать назначенную дозу;
- соблюдать кратность ингаляций или приема таблеток, не допускать пропусков;
- все изменения в лечении согласовывать с врачом;
- не менять самостоятельно медикаменты даже с одним действующим веществом;
- изучить технику использования аэрозольных препаратов;
- максимально удалить из окружения аллергены (например, домашняя пыль, шерсть животных, пыльца растений).
Аэрозоли с гормонами улучшают течение болезни, но не применяются для непосредственного снятия приступа. Если пациенту приходится все время увеличивать дозу бронхорасширяющего средства, или ухудшились показатели самоконтроля (пикфлоуметрия), то это является поводом для срочного посещения врача.
Около 80% пациентов неправильно используют ингалятор. В результате препарат проглатывается или выдыхается в окружающий воздух.
Для того чтобы затраченные усилия и средства не пропали впустую, необходимо:
- перед использованием встряхнуть аэрозоль;
- ингаляция проводится стоя, подбородок направлен вверх, голова запрокинута;
- спокойно выдохнуть;
- на вдохе обхватить плотно загубник губами и нажать на дно баллончика (оно всегда направлено вверх);
- задержать дыхание, сосчитав про себя до 7-10;
- сделать обычный выдох.
Нужно каждый раз стараться вдыхать как можно глубже, так как местом, куда должен попасть препарат, являются мельчайшие ветвления бронхов. Иногда врач рекомендует до ингаляции гормона использовать медикаменты, которые расширяют дыхательные пути. Нужно также правильно хранить препарат – колпачок всегда плотно закрывают, а аэрозоль защищают от тепла и солнца.
Смотрите на видео о правилах применения ингалятора при бронхиальной астме:
Наибольшие трудности испытывают при применении ингаляторов дети и пожилые пациенты. Поэтому для них важно использовать специальное устройство – спейсер. Оно представляет собой насадку, которая не требует четкого поступления препарата на вдохе, а также сокращается время пребывания гормона в гортани. Это помогает избежать основных побочных действий гормональных ингаляторов.
Вне зависимости от способа введения аэрозоли существует простой вариант уменьшить их местное раздражающее действие – полоскание чистой теплой водой полости рта и горла.
При соприкосновении гормонального препарата со слизистыми оболочками возможны:
- молочница глотки, полости рта – белесоватый налет, покраснение, небольшие трещинки, эрозии (участки без эпителия), жжение, болезненность при глотании;
- раздражение голосовых связок компонентами аэрозоли – осиплость голоса, хрипота;
- першение горла, покашливание;
- сухость во рту;
- надсадный кашель без выделения мокроты.
Задержка роста у детей относится к системному эффекту ингаляторов. Ее наблюдают нечасто, менее всего опасен беклометазон.
К редким осложнениям относятся:
- высыпания и зуд кожи;
- снижение остроты зрения;
- нервозность, раздражительность, нарушение засыпания;
- спазм бронхов при вдыхании препарата.
Длительное лечение гормональными препаратами бронхиальной астмы вызывает такие последствия:
- остеопороз – снижение минеральной плотности костей, есть риск переломов при небольшой травме, особенно у пожилых пациентов;
- подавление работы надпочечников – снижение давления, мышечная слабость, головокружение, снижение аппетита, потеря веса, потемнение кожи;
- помутнение хрусталика;
- ожирение;
- растяжки на коже;
- угревая сыпь;
- язвы на слизистой желудка, двенадцатиперстной кишки;
- перепады настроения, склонность к депрессии;
- постоянная раздражительность, нервозность, беспричинная тревога;
- повышение артериального давления;
- ухудшение работы поджелудочной железы – вторичный диабет, панкреатит, ферментативная недостаточность;
- глаукома, катаракта;
- повышенное оволосение конечностей и лица у женщин, выпадение волос на голове;
- тяжелое течение инфекций, частые обострения хронических болезней;
- нарушение менструаций у женщин, полового влечения и потенции у мужчин.
Со времени введения в практику препаратов на основе монтелукаста (Сингуляр, Монтелив) у гормональной терапии появился достойный конкурент. Эти медикаменты блокируют действие веществ, вызывающих воспаление, а при курсовом лечении еще и расширяют бронхи, снижают показатели аллергических реакций (эозинофилы в крови и мокроте).
По эффективности они лишь немного (на 5-8%) уступают ингаляторам с гормонами, но позволяют:
- улучшить дневные и ночные симптомы – меньше становится кашель, хрипы, одышка, реже возникают приступы;
- повысить физическую активность;
- снизить дозу бронхорасширяющих средств;
- увеличить показатели пиковой скорости выдоха.
Неоспоримое достоинство – форма выпуска в виде жевательной или обычной таблетки, которую принимают всего один раз в день. Их назначение наиболее оправдано при легкой и средней степени тяжести бронхиальной астмы, особенно в детском возрасте (с 2 лет). К побочным действиям относится жажда, сухость во рту, боль в животе.
При доказанной аллергической природе бронхиальной астмы и тяжелом ее течении рекомендуется омализумаб (Ксолар). Он является антителом, полученным из ДНК методом генной инженерии. Связывается с иммуноглобулином, который запускает цепь реакций при аллергии.
Рекомендуется пациентам, которые нуждаются в применении высоких доз кортикостероидных препаратов. Используется как эффективное дополнение к терапии. Выпускается в виде раствора для подкожных инъекций. Побочные действия – боль в месте введения, головная, в верхних отделах живота.
Гормональная терапия бронхиальной астмы рекомендуется на ранних стадиях болезни, в том числе и при легком течении. Назначают ингаляционные препараты для предупреждения приступов. При тяжелых формах астмы гормоны вводят вначале внутривенно при неотложных состояниях, затем переводят пациентов на таблетки. При улучшении самочувствия постепенно отменяют таблетки и продолжают лечения аэрозолями.
А здесь подробнее о витаминах для надпочечников.
Для эффективной терапии нужна правильная техника ингаляций. Своевременное назначение гормонов позволяет обойтись только менее опасными ингаляционными средствами, а при системной терапии бывают осложнения. Существует и альтернатива гормонам – новые препараты, блокирующие воспаление и аллергические реакции.
Назначают гормональные травы для женщин при сбое, климаксе, проблемах с репродуктивной функцией. Есть те, которые нормализуют, восстанавливают фон, а есть выступающие как аналог природным гормонам. Какие именно и когда пить гормональные травы для женщин?
Особую роль в иммунной защите организма играет вилочковая железа, как стимулировать работу которой можно понять, выявив причину сбоя. Например, восстановление может быть травами и лекарствами, есть препараты для улучшения работы после операций, химиотерапии.
Довольно обширно применяются препараты гормонов гипофиза. При чем при многих заболевания выбирают передней, средней и задней долей. Могут быть использованы для стимуляции при бесплодии, для лечения гипофиза человека
Если есть проблемы, то врачи не сразу назначат лечение, а порекомендуют пить витамины для надпочечников. Особенно актуально для уставших, для коры органов. Это могут быть В5, Д. Какие выбрать для женщин и мужчин, чтобы поддержать надпочечники?
Подобрать витамины для гормонального фона женщины лучше сможет врач на основе анамнеза, анализов. Есть как специально разработанные комплексы для восстановления, так и подбираются индивидуально для нормализации гормонального фона женщин.
источник
На сегодняшний день, для облегчения приступов, разработаны всевозможные лекарства от бронхиальной астмы, но назначить их может только врач. Так как важно разбираться во всех группах и понимать, какие препараты для лечения будут лучшим выбором для конкретного пациента. Рассмотрим основные группы лекарств и их особенности.

- своевременная профилактика болезни;
- прием симптоматических средств для быстрого устранения проявлений болезни;
- препараты от бронхиальной астмы для нормализации дыхания;
- средства, экстренно купирующие астматический приступ;
- выбор препаратов, которые при минимальном применении дают стабильный эффект и практически не имеют побочных эффектов.
Только врач может определить схему из нескольких препаратов. Комплексная терапия подразумевает использование средств различных групп, поэтому важно, чтобы подбор конкретных лекарств от бронхиальной астмы осуществлял специалист, ведь многие группы часто между собой несовместимы.
Различают 4 стадии бронхиальной астмы, каждая из которых имеет свои подходы к лечению. Принята следующая классификация:
- I стадия — это самая легкая ступень болезни, которая даже не требует длительного лечения. Больной употребляет только препараты кратковременного действия (например, аэрозоль или спрей от бронхиальной астмы) для снятия редких приступов.
- II стадия — базисная терапия подразумевает применение гормональных ингаляционных средств. Если они противопоказаны или неэффективны, назначают теофиллины и кромоны.
- III стадия — для нее характерно использование комбинаций бронхорасширяющих и гормональных средств.
- IV стадия — наиболее выраженная ступень бронхиальной астмы. При ней нужно принимать не только ингаляционные формы гормонов и бронхорасширяющих средств, но и таблетированные гормональные препараты.
Под базисными препаратами подразумевают те противоастматические средства, которые необходимо принимать больному каждый день на протяжении длительного срока. Они не только купируют возможные приступы, но и облегчают общую картину заболевания, подавляют развитие астмы.
Базисные лекарственные препараты снимают воспаление в бронхах, борются с отеками, уменьшают аллергические симптомы. К этой группе препаратов можно отнести глюкокортикоиды, антигистаминные, антилейкотриеновые препараты, бронхолитики, кромоны.
Рассмотрим эти противоастматические препараты подробнее.
К гормональным базисным средствам относят такие препараты:
- Кленил;
- Синтарис;
- Симбикорт;
- Фликсотид;
- Буденофальк;
- Сальмекорт;
- Серетид;
- Симбикорт Турбухалер;
- Альдецин и др.
Львиную долю базисных средств для лечения бронхиальной астмы составляют негормональные препараты, такие как:
Эти препараты сделаны на основе кромоновой кислоты. Широкий ряд средств включает такие лекарства:
- Кромогексал;
- Кетотифен;
- Кетопрофен;
- Кромогликат натрия;
- Недокромил;
- Кромолин;
- Интал;
- Тайлед.
Кромоновая кислота и ее аналоги блокируют воспалительный процесс, что позволяет остановить развитие астмы. Препараты тормозят образование провоспалительных тучных клеток и нормализуют размер бронхов.
Следует помнить, что кромоны противопоказаны детям до 6 лет и не используются для экстренного лечения астмы, так как их эффект проявляется со временем. При приступе бронхиальной астмы используются другие средства — аэрозоль с гормональными веществами, антигистаминные препараты.
Эти препараты борются с воспалительным процессом и снимают бронхоспазм. Представители группы:
Любое средство указанной группы используется как дополнение к основной терапии. Могут применяться лекарства и для детей.
Это самая тяжелая группа средств, которые назначают в особо тяжелых случаях, когда основная терапия не помогает. Принцип работы глюкокортикоидов заключается в блокировании воспалительных процессов в бронхах и недопущении развития приступа.
Гормоны обладают наилучшим лечебным эффектом. Но, несмотря на хороший результат после их приема, препараты имеют много побочных действий. Поэтому эффективнее принимать их только в крайнем случае, когда другие таблетки уже не действуют.
Гормоны могут применяться в качестве ингаляционных и системных средств. К системным препаратам относят таблетки Преднизолон и Дексаметазон.
Глюкокортикостероиды противопоказаны для длительного применения детям, поскольку они могут вызывать стероидных диабет, катаракту, гипертонию, язву желудка и другие патологии.
Данные средства используются для купирования приступов астмы, а также в базисном лечении. Перечень группы следующий:
- Саламол Эко Легкое Дыхание;
- Беротек Н;
- Релвар Эллипта ;
- Форадил Комби;
- Форатил;
- Допамин;
- Фенотерол.
Они вызывают расширение бронхов, чем снимают приступ астмы. Входят в состав множественных вариантов комплексной терапии.
Ингаляции являются одним из лучших подходов для лечения астмы. Лекарственные средства через баллончик или ингалятор быстро попадают непосредственно в дыхательную систему. Таким образом, при помощи ингаляторов купируется приступ астмы. Но возможно и базисное лечение таким образом. Применяются следующие препараты:
- Альвеско;
- Саламол;
- Атровент;
- Фликсотид;
- Бекотид;
- Альвеско;
- Фликсотид и др.
Ингаляции применяются для лечения детей с астмой, возраст которых может быть меньше 3 лет. Такое средство для лечения астмы считается самым безопасным. Больным рекомендуется всегда носить с собой ингалятор от астмы или соответствующий аэрозоль, чтобы купировать возможный приступ. Кроме того, ингаляции применяются при бронхите, заболеваниях горла, поэтому для ребенка рекомендуется их иметь — это лучший профилактический способ предупреждения многих болезней.
Не стоит ожидать от базисной терапии полного излечения от астмы. У нее другие задачи:
- попытка избежания учащения приступов;
- снижение необходимости в ультракоротких препаратах;
- улучшение дыхания.
Базисные препараты необходимо применять всю жизнь и периодически корректировать их дозу. При этом все корректировки осуществляет врач. Он оценивает, насколько сократились приступы, как часто больному приходится применять короткодействующие средства, насколько выражены побочные эффекты и др.
Даже при приеме базисных средств иногда может начинаться приступ удушья. Его нужно купировать препаратами указанных ниже групп.
К симпатомиметикам короткого действия относят следующий список:
- Сальбутамол;
- Изопреналин;
- Орципреналин;
- Пирбутерол и др.
Действие препаратов заключается в немедленном расширении бронхов. Средства нужно всегда иметь при себе и принимать, чтобы оказать первую помощь при начале приступа.
- Бекарбон;
- Ипратропий;
- Белластезин;
- Атровент и др.
М-холиноблокаторы не рекомендуется применять детям, поскольку это может вызвать тяжелые сердечные патологии вплоть до смерти.
Бронхиальная астма чаще всего имеет симптомы, схожие с аллергической реакцией немедленного типа, поэтому рекомендуется параллельно принимать Дезоратадин, Левоцетиризин, Фексофенадин и другие антигистаминные средства.
Бронхиальная астма считается неизлечимой патологией. Это означает, что препараты астматику придется принимать пожизненно, иначе дыхательная функция будет сильно угнетаться, а удушье приведет к смерти. Необходимо постоянно наблюдаться у врача, не пропускать медосмотры — тогда картина болезни будет улучшаться.
Также рекомендуется соблюдать следующие советы:
- Всегда при себе носите запас лекарств на случай приступа.
- Вовремя пополняйте домашние лекарства от астмы, так как в аптеке они могут не оказаться в нужный момент.
- Знайте схему лечения, какие средства вы принимаете, и не пропускайте время приема. Чем точнее вы будете соблюдать схему, разработанную врачом, тем меньше будет приступов астмы.
- Проверяйте названия препаратов, которые вы собрались принимать, а также их дозировку.
- Соблюдайте принципы хранения препаратов.
- Если вы собрались менять схему лечения, врач должен знать об этом. Это же касается и использования различных народных методик и процедур.
- Сообщайте врачу о приеме других средств. Они могут влиять на эффективность противоастматических препаратов при одновременном приеме.
- Помните, что все лекарства имеют побочные эффекты. При их наличии необходимо немедленно прекратить прием и получить консультацию врача.
Помните, что профилактические мероприятия и базисная терапия играют куда более важную роль, чем средства для купирования приступа бронхиальной астмы. Поэтому соблюдайте все рекомендации врача и это поможет вам получить длительную ремиссию.
источник
Бронхиальная астма представляет собой хроническую патологию, развитие которой могут спровоцировать различные факторы, как внешние, так и внутренние. Люди, которым был диагностирован этот недуг, должны пройти комплексный курс медикаментозной терапии, которая позволит устранить сопровождающую симптоматику. Любое лекарство от бронхиальной астмы должен назначать только узкопрофильный специалист, которым была проведена комплексная диагностика и выявлена причина развития этой патологии.
Каждый специалист при терапии бронхиальной астмы использует различные медикаменты, в частности препараты нового поколения, которые не имеют слишком серьезных побочных эффектов, более эффективны и лучше переносятся больными. Для каждого пациента аллерголог в индивидуальном порядке подбирает схему лечения, которая включает не только таблетки от астмы, но и медикаменты, предназначенные для наружного применения.
Специалисты придерживаются следующих принципов при медикаментозной терапии бронхиальной астмы:
- Максимально быстрое устранение сопровождающей патологическое состояние симптоматики.
- Предупреждение развития приступов.
- Оказание помощи больному при нормализации дыхательных функций.
- Сведение к минимуму количества лекарственных средств, которые необходимо принимать для нормализации состояния.
- Своевременное проведение профилактических мероприятий, направленных на предупреждение рецидивов.
Такая группа медикаментов задействуется пациентами для ежедневного применения с целью купирования сопровождающей бронхиальную астму симптоматики, и предотвращения новых приступов. Благодаря проведению базисной терапии больные испытывают существенное облегчение.
К базисным медикаментам, которые способны купировать воспалительные процессы, устранить отечность и другие аллергические проявления, относятся:
- Ингаляторы.
- Антигистамины.
- Бронхолитики.
- Кортикостероиды.
- Антилейкотриеновые лекарства.
- Теофиллины, оказывающие продолжительное терапевтическое действие.
- Кромоны.
Такие медикаменты обладают большим количеством побочных эффектов, поэтому задействуются преимущественно при купировании острых астматических приступов. Специалисты прописывают больным в период обострения следующие лекарства:
- «Аммоний», неадсорбируемый, четвертичный.
- «Сульфат атропина».
Астматикам специалисты часто прописывают следующие лекарственные средства, в составе которых присутствуют гормоны:
- «Бекотид», «Ингакорт», «Беротек», «Сальбутамол».
- «Интал», «Альдецин», «Тайлед», «Беклазон».
- «Пульмикорт», «Будесонид».
Такие медикаменты назначаются больным, у которых на фоне бронхиальной астмы развились воспалительные процессы. Присутствующие в них компоненты способны тормозить процесс выработки тучных клеток, которые уменьшают размер бронхов и провоцируют воспаления. Их не задействуют при купировании астматических приступов, а также не применяют при лечении детей, не достигших шестилетнего возраста.
Астматикам прописываются следующие медикаменты из группы кромонов:
- «Интал».
- «Недокромил».
- «Кетопрофен».
- «Кетотифен».
- Кромгликат или Недокромил натрия.
- «Тайлед».
- «Кромгексал».
- «Кромолин».
При проведении комплексной терапии бронхиальной астмы врачи назначают больным негормональные лекарства, например таблетки:
Такие медикаменты применяются при воспалительных процессах, которые сопровождаются спазмами в бронхах. Специалисты прописывают астматикам следующие виды лекарств, в качестве дополнительной терапии (могут применяться при купировании астматических приступов у детей):
- Таблетки «Формотерола».
- Таблетки «Зафирлукаста».
- Таблетки «Сальметерола».
- Таблетки «Монтелукаста».
При проведении комплексной терапии бронхиальной астмы специалисты прописывают больным такие медикаменты крайне редко, так как они имеют много побочных эффектов. Каждое лекарство от астмы из этой группы способно оказать мощнейшее антигистаминное и противовоспалительное действие. Присутствующие в них компоненты тормозят процесс выработки мокроты, максимально снижают чувствительность к аллергенам.
В эту группу лекарств включаются:
- Инъекции и таблетки Метипреда, Дексаметазона, Целестона, Преднизолона.
- Ингаляции Пульмикорта, Беклазона, Будесонида, Альдецина.
Лекарственные средства, которые относятся к этой группе, специалисты применяют, как правило, при купировании астматических приступов, в частности удушья. Они способны снимать воспалительные процессы, а также нейтрализовывать спазмы в бронхах. Пациентам рекомендуется применение (полный список пациент может получить у лечащего врача):
Если у человека наблюдается обострение патологии, то его бронхиальные пути заполняются массами, имеющими густую консистенцию, которые препятствуют нормальным дыхательным процессам. В этом случае врачи назначают медицинские препараты, которые способны быстро и эффективно вывести мокроту:
При проведении лечения бронхиальной астмы зачастую задействуются специальные приборы, предназначенные для проведения ингаляций:
- Ингалятор – приспособление, которое имеет компактные размеры. Его носят с собой практически все астматики, так как с его помощью можно быстро купировать приступ. Перед задействованием ингалятор необходимо перевернуть вверх ногами, чтобы мундштук оказался снизу. Его пациент должен вставить в ротовую полость и после этого нажать на специальный клапан, дозировано подающий лекарственный препарат. Как только медикамент поступает в дыхательную систему больного, у него происходит купирование астматического приступа.
- Спейсер – специальная камера, которую необходимо перед применением надеть на баллон с лекарственным аэрозолем. Пациент должен изначально впрыснуть медикамент в спейсер, после чего сделать глубокий вдох. При необходимости больной может надеть на камеру маску, через которую будет вдыхать медикамент.
В настоящее время купирование астматических приступов посредством ингаляций считается наиболее эффективной методикой терапии. Это связано с тем, что сразу после вдоха все лечебные компоненты проникают непосредственно в дыхательную систему, благодаря чему оказывается лучший и более быстрый терапевтический эффект. Для астматиков крайне важна именно скорость оказания первой помощи, так как при ее отсутствии для них может все закончиться фатально.
Многие специалисты прописывают своим пациентам ингаляции, при проведении которых должны задействоваться препараты из группы глюкокоркостероидов. Такой выбор обусловлен тем, что присутствующие в медикаментах компоненты способны оказывать положительное воздействие на слизистые органов дыхательной системы, посредством «Адреналина». Чаще всего рекомендуется применение:
Лекарства из этой группы специалисты активно задействуют при купировании острых приступов бронхиальной астмы. Благодаря тому, что медикамент подается больному дозировано, в ингаляционной форме, исключается возможность передозировки. Таким способом могут проходить курс терапии и детки-астматики, которым еще не исполнилось и 3-х лет.
При лечении юных пациентов врачи должны более тщательно определять дозировку и контролировать ход терапии. Специалисты могут назначать малышам те же группы медикаментов, что и взрослым больным. Перед ними ставится задача – купировать воспаление и устранить астматическую симптоматику. Несмотря на то, что бронхиальная астма является неизлечимой патологией, посредством грамотно подобранной схемы лечения пациенты могут существенно облегчить свое состояние и перевести недуг в состояние стойкой ремиссии.
источник
Бронхиальной астмой называют хроническое заболевание дыхательной системы, при котором отмечается сильное сужение бронхов. Гормоны при астме нужны для оказания противовоспалительного и антиаллергического эффекта.
В базисную терапию астмы включены глюкокортикостероиды. Если их не применять для лечения заболевания, сильно возрастает зависимость от симптоматических бронходилататоров. Это является признаком неконтролируемого течения астмы.
Глюкокортикостероиды — это гормоны, производимые корой надпочечников. В организме человека вырабатывается кортизол, кортикостерон.
Разностороннее воздействие на организм этих биологически активных веществ позволило активно использовать их в лечении различных заболеваний, в том числе астмы.
Сейчас существует ряд фторированных и нефторированных синтетических глюкокортикоидов. В отличие от природных, они обладают большей активностью, поэтому действуют более эффективно.
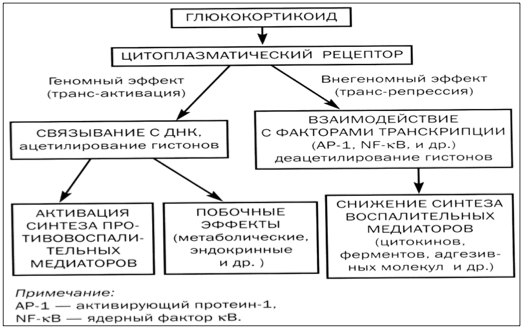
Для полного понимания, почему так активно используют гормоны от астмы, важно знать их механизм действия. В клетках человеческого организма существуют специальные рецепторы, с которыми глюкокортикостероиды связываются, проникая в цитоплазму.
Полученный в результате этого взаимодействия комплекс проникает внутрь ядра, где воздействует непосредственно на ДНК. Это позволяет активировать процесс образования различных белков:
- липокортин-1. Его действие направлено на торможение продукции арахидоновой кислоты, из которой синтезируются медиаторы воспаления;
- нейтральная эндопептидаза. Нужна для разрушения кининовых комплексов, принимающих участие в развитии воспалительного процесса;
- интерлейкин-10, оказывающий противовоспалительное действие;
- ингибитор ядерного фактора. Играет важную роль в торможении воспалительного процесса бронхов.
За счет действия комплекса гормон-рецептор наблюдается выраженное торможение образования активизирующих воспалительный процесс белков.
Глюкокортикоиды благодаря своим свойствам отлично помогают при бронхиальной астме, давая выраженный противовоспалительный эффект.
Применение глюкокортикоидов при бронхиальной астме является традиционным методом лечения данного заболевания. Их использование началось еще в середине 40-х годов ХХ века, после того, как Ф. Хенч и Э. Кендэлл смогли искусственно синтезировать ГКС.
Поняв, что глюкокортикостероиды помогают в контроле воспалительного процесса при гормональной астме, они начали активно тестировать их при лечении заболевания, однако отметили большое количество побочных эффектов и временно прекратили их использование.
В современной медицине астматикам назначается два типа гормональных препаратов: ингаляционные и системные ГКС.
Главные преимущества, объясняющие широкое применение ингаляционных глюкокортикостероидов (ИГКС) для лечения бронхиальной астмы, — высокая липофильность, малый период полувыведения, а также быстрая инактивация.
В клинической практике используются следующие ИГКС:
- беклометазона дипропионат;
- будесонид;
- мометазона фуроат;
- флутиказона пропионат;
- циклесонид.
Механизм действия ИГКС при бронхиальной астме основан на их высокой липофильности. Эпителий человеческих бронхов покрыт незначительным слоем жидкости.
Поэтому не все вещества могут быстро проникнуть сквозь этот барьер. Липофильность позволяет препарату быстро достичь слизистой оболочки бронхов и проникнуть в кровеносную систему.
Эффект от применения ингаляционных глюкокортикоидов напрямую зависит от того, каким методом они были доставлены в организм.
Так, при использовании ингаляторов с аэрозолями большая часть препарата оседает в ротовой полости либо проглатывается. Лишь 10% достигает непосредственно слизистой оболочки бронха.
При вдыхании препарата через спейсер — около 5%. В системный кровоток ИГКС попадают в виде неактивных продуктов обмена, за исключением беклометазона. Также применяется введение препаратов через небулайзер для определенных групп пациентов, а именно:
- дети;
- пожилые люди;
- люди с нарушениями сознания;
- больные с сильной бронхиальной обструкцией.
Согласно ряду клинических испытаний, ингаляционные глюкокортикостероиды крайне эффективны при бронхиальной астме.
Системные глюкокортикостероиды (СГКС) не являются препаратами экстренной помощи при бронхиальной астме, однако они крайне важны для проведения терапевтических мероприятий во время обострений. В целом они нужны для повышения качества жизни пациента и не обладают быстрым эффектом.
Согласно глобальной стратегии ВОЗ, крайне важно применять СГКС при всех обострениях астмы, за исключением самых легких. Особенно это касается следующих случаев:
- после введения ИГКС не отмечается улучшения состояния пациента;
- приступ начался, несмотря на прием ИГКС;
- требуется увеличение дозы ИГКС;
- состояние пациента постоянно ухудшается;
- снижение реакции организма на действие ИГКС;
- снижение пикфлоуметрических показателей (ПСВ ниже 60%)
Отмечается, что для длительной терапии лучше применять СГКС в форме таблеток, внутривенное введение чаще используется при приступе. Основные глюкокортикостероиды, использующиеся для системной терапии при бронхиальной астме, — это преднизолон и гидрокортизон.
При пероральном приеме отмечается крайне высокая биодоступность. Максимальная концентрация препаратов в крови при внутривенном введении достигается менее чем через час после попадания в организм.
В печени данные лекарственные средства метаболизируются, а затем выводятся вместе с мочой.
При лечении больных гормонозависимой бронхиальной астмой важно помнить, что ГКС обладают рядом побочных эффектов, которые можно разделить на две группы:
- Развивающиеся во время терапии заболевания.
- Развивающиеся после прекращения лечения (синдром отмены).
К первой группе можно отнести следующие последствия:
- метаболические нарушения;
- повышение артериального давления;
- снижение иммунного статуса;
- язвенная болезнь;
- миопатия;
- расстройства психики;
- нарушения роста у детей;
- кушингоид.
Метаболические нарушения проявляются в виде гипергликемии, нарушении жирового, а также водно-электролитного обмена. Повышение уровня сахара в крови связано с тем, что на фоне приема ГКС отмечается увеличение устойчивости тканей к действию инсулина.
При этом данное состояние наблюдается достаточно редко, и к нему более склонны люди, которые, помимо гормональной астмы, болеют сахарным диабетом.
Нарушение обмена жиров проявляется в том, что на лице и туловище наблюдается чрезмерное развитие жировой ткани. Развивается так называемый кушингоидный хабитус.
Нарушения водного и минерального обмена проявляются в виде задержки воды в организме и потери кальция и калия.
Артериальная гипертензия при приеме ГКС связана с их воздействием на стенки сосудов. Развивается при длительном лечении большими дозами препаратов.
Еще реже возникает язвенная болезнь. Именно поэтому, все больные, которые применяют в лечении астмы СГКС, должны проходить обследования на предмет наличия язв в желудке.
У некоторых больных, применяющих ГКС, может возникнуть мышечная слабость, вплоть до полной атрофии. Это напрямую связано с влиянием препаратов на минеральный обмен. Также миопатия может наблюдаться при кушингоиде, поэтому ее нельзя называть специфичным побочным эффектом.
Легкие нарушения психического состояния могут наблюдаться в самом раннем начале терапии ГКС. Так, у больных отмечаются нервозность, частая смена настроения, а также нарушения сна. Стероидные психозы развиваются крайне редко.
У детей при использовании СГКС может отмечаться нарушение роста. В особенности этому подвержены мальчики. Считается, что патология связана с нарушением продукции половых гормонов.
При синдроме отмены наблюдается повышенная утомляемость, отсутствие аппетита, лихорадка, тошнота, а также сильные головные боли. В некоторых случаях может проявиться недостаточность надпочечников. Крайне редко наблюдается клиника псевдоопухоли мозга.
Первое, что должны понимать люди, больные гормонозависимой бронхиальной астмой, — нельзя самостоятельно отказываться от применения ГКС. Лечение должно быть системным и проходить под контролем специалиста.
Если говорить о лечении астмы без гормональных препаратов, то нужно вспомнить о такой группе лекарств, как кромоны. Нужно понимать, что данные лекарственные средства в большей мере обладают профилактическим, а не лечебным эффектом.
Их рекомендуется применять в период ремиссии. Существует много форм кромонов, однако лучший эффект достигается при применении при помощи ингаляторов. Они обладают рядом преимуществ:
- простота применения;
- отсутствие привыкания;
- минимальный риск побочных эффектов.
Благодаря своим свойствам препараты кромоглициевой кислоты отлично подходят для профилактики приступов астмы у детей, страдающих легкой формой заболевания. В соответствии с глобальной стратегией ВОЗ, они являются препаратом выбора.
Согласно проведенным исследованиям, если при средней тяжести и тяжелом течении астмы применение ИГКС не вызывает вопросов, то на начальных стадиях их употребление не оправдано.
Лечение астмы без гормонов у взрослого человека, который уже длительное время применял стероиды, практически невозможно.
Медикаментозные средства, такие как ИГКС и СГКС, при лечении бронхиальной астмы важно применять под контролем лечащего врача. Препараты необходимо подбирать индивидуально, а само лечение должно носить системный характер.
При обострениях БА рекомендуется использовать ИГКС для снятия приступа, а затем, при необходимости подключать СГКС. Несмотря на риск развития побочных эффектов, данные средства являются оптимальным вариантом лечения астмы.
источник
Мы открываем на страницах сайта школу для больных бронхиальной астмой. Ее цель — дать заинтересованным читателям больше сведений об этом заболевании. Мы хотим, чтобы такие знания помогли вам научиться контролировать свое состояние, регулировать прием лекарств, не допускать обострений — словом, управлять болезнью. А это очень облегчит вам жизнь, сделает ее более активной и полноценной.
Ведет занятия сотрудник НИИ пульмонологии кандидат медицинских наук Андрей Станиславович БЕЛЕВСКИЙ.
Вопрос что такое бронхиальная астма мучает многих людей, заболевших астмой и их интерес понятен. Больше зная о болезни, можно попытаться с ней справиться. К сожалению, основную информацию больные чаще получают от знакомых, друзей по несчастью, соседей, а не от профессионалов. Вот и давайте сейчас попытаемся разобраться, что же это за болезнь.
Прежде всего надо сказать, что больных бронхиальной астмой и у нас в стране, и в мире много, а в последнее время их число увеличилось, особенно среди детей. Сотни лабораторий, институтов, организаций в разных странах работают над разрешением загадок этой болезни. Уже немало известно, а многое пересмотрено заново.
Чтобы хорошо себе представлять, что происходит в организме заболевшего бронхиальной астмой, необходимо знать, как устроены наши органы дыхания.
Посмотрите на рисунок . Воздух, который мы вдыхаем, попадает сначала в трахею — широкую трубку, начинающуюся сразу за голосовыми связками, а затем в бронхи. От трахеи отходят два главных бронха — в левое и правое легкое, а потом они делятся, как ветки на дереве. Чем дальше от ствола, тем просвет их все меньше и меньше. Самые тоненькие бронхи заканчиваются гроздьями мешочков — альвеол, окруженных кровеносными сосудами. Попав в альвеолы, воздух через их стенки отдает в кровь кислород, принимает углекислый газ и выходит из легких и бронхов при выдохе.
Астма называется бронхиальной. Следовательно, надо знать, как устроены бронхи. Они состоят из нескольких слоев. Для нас важны два, слизистый слой, или слизистая оболочка, непосредственно соприкасается с воздухом. Состоит этот слой из ряда клеток — реснитчатого эпителия. Назван он так потому, что на поверхности клеток есть тоненькие отростки — реснички, которые, колеблясь, продвигают к выходу из бронхов все, что нужно удалить. Среди этих клеток есть и другие — они вырабатывают слизь. Когда говорят, что человек откашливает мокроту, это значит, что он откашливает слизь, образовавшуюся в бронхах.
Второй слой состоит из мышц. При определенных условиях они могут сокращаться, и тогда просвет бронхов суживается.
Если у человека затрудненное дыхание или приступ удушья, значит воздух плохо проходит через бронхи. Что же происходит при этом?
Три основных изменения в бронхах имеют определяющее значение: начинает вырабатываться в повышенном количестве густая, вязкая слизь; отекает слизистый слой бронхов; возникает спазм мышц. Все это вызывает сужение просвета бронхов, и воздуху трудно доходить до альвеол. Именно поэтому у больного появляются симптомы бронхиальной астмы: затрудняется дыхание, а если просвет сужен значительно, развивается удушье. Когда мы здоровы — не замечаем, как дышим. А вот во время приступа астмы приходится “проталкивать” в легкие воздух с усилием. И тогда астматик часто слышит свист, хрип, писк в своей груди — результат сужения бронхов. Еще он может рассказать о таких симптомах бронхиальной астмы: когда возникает приступ удушья, в большинстве случаев перестает отходить мокрота, так как она становится вязкой, трудно откашливается. Этому есть объяснение: бронхи сужены, и слизи выйти из них непросто. Такое состояние врачи и называют бронхиальной астмой.
Все описанное выше симптомы бронхиальной астмы — защитная реакция: бронхи охраняют организм от проникновения в него инородных веществ. Густая слизь защищает клетки, отек бронха — его глубокие слои, а спазм затрудняет проникновение ненужных веществ в альвеолы. У здорового человека такая реакция возникает весьма редко и только в ответ на какие-то очень сильные раздражители (например, ядовитые газы), у астматика же — часто. О том, что вызывает астму, — разговор особый.
Из того, что сказано, следует вроде бы простой вывод: применяйте препараты, расширяющие бронхи, и все будет хорошо. Но больной со стажем знает: если начинается обострение астмы, бронхорасширяющие препараты помогают плохо, причем со временем их терапевтический эффект все меньше. Почему? Дело в том, что, как выяснили ученые, основная причина заболевания — воспаление в стенке бронха. Оно и влечет за собой отек слизистой, выработку густой слизи и бронхоспазм. Когда в дыхательные пути попадают вещества, способные вызвать астму, к стенке бронхов начинают срочно “подплывать” различные клетки, прежде всего эозинофилы, а также много других. Все они выделяют вещества, провоцирующие воспаление.
Мы с вами уже выяснили, что бронхиальная астма — хроническое воспалительное заболевание, характеризующееся периодическим сужением дыхательных путей. Что же является причиной бронхиальной астмы? Для этого нам придется поговорить об аллергии.
Бронхиальная астма и аллергия тесто связаны между собою, аллергия — это генетически обусловленное состояние, при котором в организме в ответ на воздействие аллергенов (домашней пыли, шерсти домашних животных и т. д.) вырабатывается группа специфических веществ. Аллергены взаимодействуют с ними, в результате чего возникают такие реакции, как сенная лихорадка, крапивница, приступ удушья при вдыхании пыльцы цветущих растений и т. п. Аллерген, попавший в бронхи, вступает в контакт с иммуноглобулином Е. Происходит цепь реакций, и развивается воспаление, а затем астматический приступ.
Аллергены разделяют на четыре основные группы — пыльцевые, бытовые, эпидермальные и пищевые. Пыльца цветущих растений — трав, кустарников, деревьев — сильный аллерген. К бытовым в первую очередь относится домашняя и библиотечная пыль. Главный компонент домашней пыли, провоцирующий аллергическую реакцию, — домашний клещ. Он невидим глазу, но присутствует в пыли всегда и в огромном количестве. Эпидермальные аллергены — это поверхностный слой кожи (эпидермис) и шерсть животных (собаки, кошки, лошади и др.). Частая причина приступа удушья — пищевые продукты. О них мы будем говорить на специальном занятии.
Постарайтесь понаблюдать и ответить на вопрос, какие аллергены вызывают приступ удушья у вас. Имейте в виду, что холод, инфекции, резкие запахи аллергенами не являются, хотя и могут вызывать сильную реакцию. Дело в том, что у бронхиальной астмы есть постоянная спутница — повышенная реактивность дыхательных путей: способность бронхиального дерева отвечать сужением на воздействие многих раздражителей. С ней нужно бороться, непрерывно подавляя воспаление в бронхах с помощью соответствующих препаратов, а также соблюдая меры профилактики вирусной инфекции.
«Пять лет назад я заболела бронхиальной астмой. Дочь уверяет, что вся беда – в собаке, которую я приютила и очень полюбила. А мне кажется, это случайное совпадение. Незадолго до того я перенесла тяжелый грипп и воспаление легких, вот и получила осложнение.
И все-таки скорее всего права ваша дочь. Аллергия на шерсть собаки очень часто провоцирует возникновение бронхиальной астмы.
Благодаря многосторонним наблюдениям и исследованиям пульмонологам удалось немало прояснить и уточнить в происхождении бронхиальной астмы, в понимании ее сущности, а значит и в определении более эффективного лечения.
Мнения об истоках этой патологии различны, но в последнее время ученые все больше убеждаются в аллергической ее природе. Как любой чужеродный элемент, аллерген, попадая в организм, вызывает ответную реакцию. Если у одного человека внутренняя защита надежна и он справляется с вторжением «агрессора», у другого иммунный ответ имеет свои особенности, и организм дает как бы неправильную реакцию. В частности, в бронхах развивается аллергическое воспаление – начинается бронхиальная астма. Задача врача состоит в том, чтобы ликвидировать это постоянное воспаление – причину тяжелых проявлений астмы, прежде всего приступов удушья.
Провокаторами болезни могут быть различные аллергены. Это и пыльца цветущих растений, и домашняя пыль, и некоторые пищевые продукты, и шерсть домашних животных. Возможно, для автора письма Л. С. Серегиной появление в доме собаки и стало роковым. Как ни трудно расстаться с любимым меньшим другом, сделать это придется. Надеюсь, удастся отдать его в «хорошие руки». Однако для установления точной причины болезни необходимо обратиться к аллергологу и провести соответствующее обследование.
Избегать контакта с аллергенами – самый простой способ уберечься от астмы. Но если появились ее признаки, прежде всего обратите внимание на домашнюю среду или условия работы и постарайтесь, насколько возможно, исключить встречу с «вредным» аллергеном.
Как же справиться с астмой, вызванной аллергическими факторами? На занятии, посвященном приступам астмы ночью, мы подробно остановимся на мерах профилактики бытовой аллергии. Сейчас же лишь скажем, что главное — ежедневная влажная уборка, проветривание квартиры, избавление от вещей, накапливающих пыль.
При лечении аллергической астмы к эпидермису животных запрещается заводить друзей меньших. На вопрос “Можно ли больному астмой взять в дом кошку, если у него аллергия на собаку?” нередко отвечают положительно. А как бы ответили вы? Важно знать, что при бронхиальной астме спектр аллергенов-провокаторов гораздо шире, чем, скажем, при обычной крапивнице. Например, к аллергии на эпидермис животных со временем может присоединиться реакция на домашнюю пыль, и наоборот. Специалисты Института пульмонологии категорически возражают против любых домашних животных в доме больного, если у него бурная реакция на эпидермис животных и домашнюю пыль. Вы должны запомнить, что “гипоаллергенных” животных нет.
Пыльцевая аллергия — реакция сезонная. Больной должен знать календарь цветения растений и стараться в это время избегать контакта с аллергенами: не ходить в лес, на луг, в определенные месяцы оставаться в городе или при возможности уезжать в районы, где цветение закончилось или еще не начиналось.
При лечении аллергической астмы к пищевым продуктам рекомендуются индивидуальные диеты (об этом мы поговорим на специальном занятии).
На фото представлен аппарат пикфлоуметр. Вероятно, немногие его видели, а между тем во всем мире он очень распространен. Если каждый больной гипертонией должен иметь аппарат для измерения артериального давления (тонометр), то каждому астматику необходим пикфлоуметр. К сожалению, в России такие аппараты только начали появляться, но есть надежда, что в ближайшем будущем ситуация изменится к лучшему.
Зачем нужен пикфлоуметр и как им пользоваться? Когда у больных исследуют функцию легких, непременно определяют пиковую, или максимальную, скорость, с которой больной способен выдохнуть воздух из легких. По-английски этот показатель называется “пикфлоу”. Отсюда и название аппарата — пикфлоуметр. Максимальная скорость выдоха зависит от многого, но самое главное — она показывает, насколько сужены бронхи. Очень важно, что изменения этого показателя идут впереди ощущений больного. Заметив уменьшение или увеличение пиковой скорости на выдохе, он может предпринять определенные действия еще до того, как существенно изменится самочувствие.
- Объективно определить, насколько эффективно лечение. Предположим, вам назначены лекарства. Вы регулярно (дома или в больнице) измеряете с помощью аппарата пиковую скорость на выдохе и смотрите, как она изменяется. Если постепенно, день ото дня она возрастает, значит, назначенное лечение благотворно, даже если вы пока этого не замечаете. Если показатель остается без изменений — терапия не приносит должного эффекта, и ее надо корректировать. Решение в конечном итоге принимает врач, однако и больной должен сориентироваться в изменении показателей.
- Следить за состоянием своих бронхов и вовремя замечать их прогрессирующее сужение (то есть наступление обострения заболевания). Постоянно пользуясь пикфлоуметром, ваш доктор и вы сами обнаружите, какой показатель станет для вас нормальным, при каких значениях надо изменять лечение, а когда необходимо срочно обращаться за медицинской помощью. Еще раз подчеркнем: снижение скорости на выдохе опережает ощущения, поэтому аппарат вовремя, на ранних стадиях покажет, что у вас начинается обострение заболевания.
- Выявить закономерность в изменении состояния бронхов. Многие астматики знают, что даже на фоне хорошего самочувствия бывают изменения дыхания, закономерность появления которых определить порой непросто. Кроме того, некоторые пациенты не могут ответить на вопрос, от чего у них возникают приступы удушья. Даже врачи в ряде случаев не знают ответа.
Проводя почасовое или ежедневное наблюдение за своими бронхами с помощью пикфлоуметра, одновременно отмечая, в каких условиях вы находитесь, какие лекарства принимаете, какую пищу едите, вы сможете выявить такую закономерность, о которой ни вы, ни ваш доктор даже не подозревали. Предположим, вы идете на работу. В течение рабочего дня пиковая скорость на выдохе постепенно увеличивается. С помощью пикфлоуметра вы отмечаете, что дома этот показатель у вас снижается. Посоветуйтесь с врачом, нет ли у вас дома аллергена, на который вы реагируете. Например, домашняя пыль, шерсть кошки или корм для аквариумных рыбок. Возможна другая ситуация: вы уходите на работу — и скорость уменьшается с того момента, как только вы пришли туда. Не исключено, что вещество-провокатор находится на вашем рабочем месте. Вы приняли от головной боли анальгин — и пиковая скорость на выдохе стала снижаться. Вероятно, это лекарство вам противопоказано. У вас регулярно снижается скорость после еды — проверьте, нет ли пищевой аллергии.
Обычно к пикфлоуметрам приложены дневники — суточный и недельный. Суточный дневник вы заполняете, измеряя пиковую скорость каждые два часа, недельный — ежедневно в течение недели 2-3 раза в день.
На протяжении определенного отрезка времени вы постоянно контролируете свой показатель, фиксируя закономерности, а потом можете использовать пикфлоуметр гораздо реже — для периодической проверки состояния своих бронхов, а также во всех случаях, когда ощущаете ухудшение дыхания.
К каждому аппарату прилагается подробная инструкция, однако общие правила пользования пикфлоуметром мы упомянем сейчас.
Типы пикфлоуметров бывают разные, но используют их одинаково: делая резкий выдох в прибор. Стрелка, отклонившись, укажет на цифру пиковой скорости на выдохе. Выдох делать лучше стоя или сидя, что несколько хуже. Производят подряд три пробы, выбирая из них максимальное значение. Его и заносят в дневник. Приборы невелики по размеру, легкие, их нетрудно взять с собой на работу или за город.
Если пикфлоуметр появится в продаже в вашем городе, районе, обязательно приобретите — он значительно облегчит самоконтроль.
Основной метод лечения бронхиальной астмы — воздействие именно на воспаление, борьба с ним, а не просто расширение бронхов. “Могу ли я вылечиться?” — такой вопрос задает каждый астматик. Скажу сразу: бронхиальная астма — заболевание хроническое. Специалисты все более убеждаются в аллергической ее природе, а “неправильная” реакция бронхов обусловлена генетически, как бы заложена от природы. Человек предрасположен именно к такой реакции. К сожалению, полностью избавить пациента от болезни не удается. Контролируя свое состояние, не допуская обострения, бороться с воспалением, и вполне успешно, можно и нужно. Можно надолго забыть об астме и вести полноценный образ жизни, если лечиться грамотно, правильно проводить профилактические мероприятия. В ряде случаев придется принимать препараты.
Некоторые, узнав об этом, сильно расстраиваются, считая, что привязаны к лекарствам на всю жизнь, но ведь никто не жалуется, что три или четыре раза в день надо есть. А тут два раза в день придется для профилактики принять таблетки. И чем раньше начато такое
Подходы к лечению бронхиальной астмы зависят от ряда факторов — тяжести болезни и наличия других заболеваний, характера и привычек пациента, его семейных обстоятельств, рода работы. Но есть и общие принципы, на которых строится терапия.
Самое большое желание человека, ощущающего приступ удушья, — быстрее от него избавиться. На прошлом занятии мы говорили, что для этого есть бронхорасширяющие лекарства: аэрозоли в специальных ингаляторах (беротек, алупент, атровент и др.), таблетки (эуфиллин, теопэк), растворы для внутривенного введения (эуфиллин). Существуют специальные микстуры, в основном для детей. Все они снимают лишь основной симптом болезни — сужение бронхов.
А как воздействовать на причину? Вспомним, что в основе астмы лежит воспаление, то есть реакция на аллерген, инфекцию и т. д. Бронхоспазм, отек, увеличение выработки слизи — результат воспаления. Если на него не воздействовать, проявления астмы будут повторяться и усиливаться. Иногда при начальных, очень легких формах заболевания врачи ограничиваются только мерами, способствующими бронхорасширению, однако в большинстве случаев требуется воздействовать на воспаление.
Идеальным вариантом борьбы с воспалением было бы исключение контакта с аллергеном, например, не выезжать за город в пору цветения тех растений, на которые вы реагируете, не заводить кошку или собаку. Но как избавишься от домашней пыли — мощного провокатора аллергического воспаления? Поэтому-то приходится назначать специальные противовоспалительные средства. Они делятся на две большие группы: негормональные, то есть не содержащие гормонов — глюкокортикостероидов, и гормональные, созданные на основе гормональных веществ.
Закономерен вопрос: как относиться к гимнастике Бутейко, иглотерапии, травникам, экстрасенсам? Помогает ли голодание? Некоторые астматики даже пробуют пить собственную мочу (так называемая уринотерапия). Что касается гимнастики, закаливания, диет, об этом мы будем говорить подробно дальше. Ко всему остальному. можно относиться по-разному. Из предлагаемых ныне методов лечения человек волен выбирать те, которые ему нравятся. В этом смысле врач не должен быть полицейским, а больница — тюрьмой.
Однако нельзя забывать и о здравом смысле. Все же сначала невредно посоветоваться со специалистом, а потом идти к экстрасенсу, травнику или обратиться к уринотерапии. Лишь на одном пульмонологи настаивают: не прерывать при этом лечения средствами официальной медицины. Терпеть плохое самочувствие, ожидая чуда, — значит подвергать себя риску осложнений.
Самые неприятные и мучительные приступы удушья бывают по ночам. Человек просыпается от того, что ему нечем дышать. В эти минуты возникают сильный страх, паника. Сон, естественно, нарушен. Это отражается на состоянии днем — снижается работоспособность, мучает сонливость. Почему же ночь — такое трудное время для астматика? Можно ли избежать ночного приступа?
Науке известно, что ночью в организме больного происходят изменения, способствующие сужению бронхов. Во-первых, снижается выработка гормонов, поддерживающих бронхиальное дерево в расправленном состоянии, во-вторых, нервная система перестраивается так, что создаются условия для бронхоспазма, поэтому у каждого астматика ночью проходимость бронхов уменьшается. Обычно это происходит под утро (в 4-6 часов), когда неблагопрятные физиологические процессы особенно интенсивны. Чем хуже вы себя чувствуете вообще (имеется в виду ваша астма), тем сильнее будет проявляться одышка в утренние часы. Поэтому, назначая противоастматическое лечение, врач стремится максимально воздействовать на состояние ваших бронхов ночью.
Иногда для лечения бронхиальной астмы ночью доктор рекомендует лекарства, расширяющие бронхи всю ночь, например, теопек, действующий 12 часов, или другой препарат длительного действия. Однако, если удушье наступило, прежде всего сядьте или встаньте и примените ингалятор, правильно (!) используя технику ингаляции. Очень важно в этот момент не поддаваться панике, так как очень часто больной начинает хвататься за то или иное лекарство, толком не соображая, что делать, “прыская” беспорядочно себе в рот огромное количество аэрозолей, которые не доходят до бронхов.
Тем, у кого такие эпизоды случаются нередко, надо держать у кровати термос с горячим питьем и во время приступа сделать несколько глотков чая или молока.
Если приступы удушья в предутренние часы повторяются часто, обязательно посоветуйтесь с врачом.
Итак, ухудшение дыхания в 4-6 часов утра зависит от изменений в организме и практически не связано с внешними обстоятельствами. Однако ночью на больного может воздействовать и аллерген, который провоцирует приступ. Удушье возникает обычно глубокой ночью, между одним и тремя часами. Если это случается регулярно, призадумайтесь, что служит провокатором.
Еще и еще раз осмотрите комнату, в которой спите. Быть может, она запылена или на стене у кровати висит ковер? Домашняя пыль скапливается в подушке? А может, вам советовали избавиться от кошки или собаки, а вы этого не сделали? Помните: сильные аллергены — перья птиц и их испражнения. Существуют и другие ситуации, когда вы можете “встречаться” с аллергеном, ложась спать.
Также важно проанализировать, какие лекарства вы принимаете на ночь: не исключено, что именно они виновники приступа.
Общее правило для всех астматиков: последний раз есть не позже чем за два часа до сна, лучше всего в 18-19 часов. Полный желудок затрудняет дыхание, что может способствовать возникновению во сне бронхоспазма.
Совершенно ясно, что максимальное удаление аллергенов из спальни избавит вас от приступов. Иногда человек не может сделать этого полностью. Тогда ему помогут противоастматические препараты, снимающие воспаление, о которых мы уже говорили.
Ложусь спать и каждый раз со страхом: неужели ночью опять приступ, опять «Скорая». А можно ли его избежать? Жить в таком постоянном страхе просто невыносимо. «
Действительно, самые тяжелые, мучительные приступы удушья случаются именно ночью. Почему? Такой закономерности есть и научное, и житейское объяснение.
Ночью в организме изменяется течение ряда биохимических процессов, перестраивается на ночной лад и нервная система. В результате сужается просвет бронхов. Больному астмой это грозит бронхоспазмом, то есть приступом удушья.
Но не исключается и бытовой фактор: злополучный аллерген – так называемый домашний клещ. Он живет в вашей подушке, матрасе, пуховом одеяле, ковре, шторах, повсюду в квартире – в домашней пыли. Невидимый простым глазом, он злейший враг больного астмой. И главные неприятности от него – чаще всего ночью, когда больной ложится на подушку и укрывается одеялом. Как же предотвратить приступ?
Самое недежное – удалить провокатора из спальни. Если же, убрав «пылесборник», полностью избавиться от него не удается, приходится прибегать к помощи врача.
Проанализируйте, какие лекарства, рекомендованные при сопутствующих заболеваниях, вы принимаете перед сном. Они могут стать виновниками приступа, так же как и поздний ужин, переполняющий желудок.
Какие меры предпринять, если ночью начался приступ удушья?
- Главное – не поддавайтесь панике!
- Не оставайтесь в лежачем положении, постарайтесь скорее сесть или встать, возьмите себя в руки.
- Примените ингалятор!
- Тем, у кого ночью такие ситуации нередки, стоит держать у кровати под рукой термос с горячим питьем и в момент приступа сделать несколько глотков.
- В тяжелых случаях надо, конечно, вызвать «Скорую».
Вирусная инфекция — частая причина обострения бронхиальной астмы, поэтому важно знать, как правильно лечить бронхиальную астму, чтобы избежать дополнительных неприятностей. В отличие от ангины, пневмонии и других болезней, вызываемых бактериями, грипп, парагрипп, аденовирусная инфекция — заболевания вирусной природы. Некоторые из них имеют одинаковые симптомы: насморк, кашель, боль в горле, слабость, общее недомогание. Но у гриппа есть свои особенности. Он начинается с высокой температуры (до 39-400), сильной головной боли, боли в глазных яблоках, мышцах. Затем присоединяются уже названные симптомы. Для других вирусных инфекций более характерно одновременное повышение температуры и появление насморка, кашля, боли в горле, а также менее выраженная интоксикация.
Для лечения гриппа применяют специальные препараты. Использование ремантадина эффективно, только если его принимают в первые 24 часа после появления симптомов гриппа. При других вирусных инфекциях или в разгар болезни такое лечение не проводят. Схема лечения ремантадином такова.
Первый день — 12 таблеток (утром шесть, днем — четыре, вечером — две).
Второй, третий и четвертый день — по 6 таблеток (утром — две, днем — две, вечером — две).
Арсенал других противовирусных препаратов невелик.
У больных астмой часто бывают рецидивы герпетической инфекции (так называемая лихорадка). Герпес сейчас эффективно лечат с помощью ацикловира (зовиракса). Мы рекомендуем при обострении инфекции пользоваться мазью ацикловир (наносить на пораженные участки несколько раз в день) или, предварительно посоветовавшись с врачом, провести курс лечения таблетками ацикловира.
В остальном лечение вирусных инфекций направлено на то, чтобы снять болезненные симптомы. Пейте много жидкости, при отсутствии противопоказаний принимайте аскорбиновую кислоту (до 1-2 г на один прием один-два раза в сутки). Важно проводить дренаж бронхиального дерева, так как при вирусных инфекциях значительно усиливается образование мокроты. Ее легче откашливать, если делать ингаляции с помощью ультразвуковых ингаляторов (“Дисоник”, “Муссон”). Для улучшения дренажа рекомендуем также принимать бромгексин (суточная доза не менее 80 мг), мукалтин, настои отхаркивающих трав (термопсис, солодка, корень алтея, мать-и-мачехи и др.). В некоторых ситуациях эффективен баночный массаж.
Если у вас появились симптомы вирусной инфекции, на период болезни увеличьте дозу принимаемых противовоспалительных противоастматических препаратов. Например, если поддерживающая терапия — ингакорт по два вдоха два раза в день, при вирусной инфекции дозу следует увеличить на один-два вдоха препарата в день. После выздоровления можно вернуться к первоначальной схеме.
Тем, кто удовлетворительно переносит высокую температуру, принимать жаропонижающие лекарства следует лишь в том случае, если она поднимается выше 380. При более высоких цифрах рекомендуются парацетамол, ацетилсалициловая кислота, анальгин. Важно помнить, что при аспириновой форме бронхиальной астмы все эти препараты категорически запрещены.
Вопрос о назначении антибиотиков решает врач. Заметим: на вирус они не дейст вуют. При обострении бронхиальной астмы эти препараты используют с осторожностью и только в том случае, когда прогрессирует гнойный бронхит или присоединилась пневмония. Самостоятельно принимать антибиотики разрешается только в исключительных ситуациях, например, если нет возможности срочно обратиться за помощью к врачу, а стаж заболевания большой и пациент хорошо переносит лекарства. В тех случаях, когда бронхиальная астма осложнилась гнойным бронхитом и при обострении регулярно откашливается желто-зеленая мокрота, можно самостоятельно начать принимать такие антибактериальные средства, как ампициллин, эритромицин, амоксициллин, амоксиклав, таривид, ципробай. Но все это лишь при условии, что уже есть положительный опыт “общения” с этими антибиотиками. Если недельный курс лечения не дал эффекта, непременно обратитесь к врачу.
Профилактика вирусных инфекций чрезвычайно важна для больных астмой. Основной путь их передачи — воздушно-капельный. Поэтому главный способ профилактики — избегать контакта с зараженным. Если болен член семьи, необходимо по возможности его изолировать. Во время эпидемии гриппа примите меры для защиты слизистой носа от попадания в нее вирусов: выходя из дома, пользуйтесь оксолиновой мазью или любым растительным маслом. Если симптомы вирусной инфекции уже появились, оксолиновая мазь бесполезна — она только затруднит носовое дыхание. Это средство предназначено исключительно для профилактики заболевания. Как предупредительную меру после контакта с больным или пребывания в общественном месте можно рекомендовать промывание носа и полоскание рта и носа проточной водой. Если нет возможности избежать контакта с больным, используйте четырехслойную марлевую маску.
Тем, кто подвержен вирусным инфекциям, помогут закаливающие процедуры по методике, которую мы дадим в одном из следующих занятий. Важно, чтобы вы представляли себе, что нужно делать в случае обострения астмы на фоне вирусной инфекции. Можно самостоятельно своевременно увеличить дозу базисных препаратов (интала, тайледа, дитека, ингаляционных и таблетированных глюкокортикоидов), начать прием мукалтина, бромгексина, настоев отхаркивающих трав, при необходимости — антибиотиков и теофиллина длительного действия, увеличить потребление жидкости. Правильное соблюдение мер профилактики и адекватное лечение при вирусных инфекциях значительно снижают риск обострения бронхиальной астмы.
“Сейчас много частных фирм широко рекламируют чудодейственные методы лечения бронхиальной астмы – чуть ли не за один-два сеанса. Моя знакомая воспользовалась услугами такой фирмы, заплатила немалые деньги, но существенного облегчения не почувствовала. Ее просто обманули недобросовестные люди”
Личное дело каждого – выбирать и пробовать на себе то, что предлагает реклама: различные гимнастики, иглотерапия, травы, горный воздух, голодание, сеансы экстрасенсов, уринотерапия. Человеческий организм таит столько загадок, резервов, а восприятие любого воздействия извне настолько индивидуально, что, возможно, кому-то травник подобрал удачное сочетание из запасов «зеленый аптеки», а кто-то почувствовал облегчение после встречи с экстрасенсом. Надо иметь в виду, что многие необычные методы чаще всего основаны на внушении, убеждении. Астма же – болезнь, весьма зависимая от состояния нервной системы. Если человеку стало лучше после добровольного эксперимента над собой – пусть радуется. Только бы такое благополучие не оказалось видимостью, самообманом и не запустить бы болезнь, не довести ее до такой стадии, когда будут нужны чрезвычайные усилия врачей. Надо сказать, пульмонологам на практике приходится нередко расхлебывать последствия доверчивости пациентов. Напомню прописную истину: предупредить осложнение намного проще, чем от него избавиться. Разумеется, человек волен распоряжаться собой, но и о здравом смысле не следует забывать.
Гормональные препараты при астме глюкокортикостероиды — самые мощные противовоспалительные средства лечения бронхиальной астмы. В настоящее время их рекомендуют использовать в виде ингаляции уже на ранних стадиях заболевания, так как на поздних несмотря на высокие дозы этого лекарства иногда не удается достичь желаемого эффекта, поскольку стенки бронхов уже утолщены. Следовательно, цель лечения — предупредить развитие этих процессов, активно воздействовать на воспаление в бронхах.
Назначение гормональных препаратов для лечения бронхиальной астмыв сегда вызывает страх у больных — опасение серьезных последствий. Однако в некоторых случаях состояние пациента может быть настолько тяжелым, что у врача нет другого выхода. Причем тяжесть состояния определяет только лечащий врач, а не сам больной.
В период обострения бронхиальной астмы курс приема системных стероидов не должен превышать 7-10 дней при постепенном уменьшении дозы. В первые 2-3 дня принимается максимальная доза препарата, что дает возможность уже с 3-4-го дня сокращать дозировку. Обычно такого курса бывает достаточно. После такого не столь длительного лечения стероидами в виде таблеток необходимо продолжить применение гормонов в виде аэрозоля. Он воздействует на стенки бронхов, проникая в кровоток и не вызывая осложнений.
Ингаляционные стероидные препараты — бекотид, бекломет, ингакорт. Они не снимают приступ удушья, как беротек или сальбутамол, но хороши для купирования обострения и как профилактическое средство. Используют эти лекарства длительно, так как сочетание ингаляционного стероидного препарата с беротеком или сальбутамолом оптимально для большинства больных.
Многие пациенты ошибочно полагают, что внутривенное применение стероидов наиболее безопасно. Дело в том, что внутривенно можно вводить препараты не более 5-7 дней и только в условиях больницы. Не стоит увлекаться и пролонгированными (длительного действия) стероидными средствами (кенолог-40), так как длительное их использование чревато серьезными осложнениями.
Ингаляция стероидов — самый лучший способ лечения препаратами такого рода. Если строго следовать правилам, не придется прибегать к внутривенному или внутримышечному введению гормонов или принимать таблетки. Чем длиннее промежуток между приступами, тем больше у вас шансов уменьшить объем поддерживающей лекарственной терапии и шире использовать немедикаментозные методы лечения бронхиальной астмы.
Более 30 лет назад английский ученый Алтунян (он сам болел тяжелой бронхиальной астмой) выделил вещество, на основе которого был создан негормональный препарат для лечения бронхиальной астмы, получивший широкое распространение во всем мире. Это интал. Химическое название интала — кромогликат натрия (кромолин-натрий, кромолин). Астматикам это нужно знать потому, что в аптеках иногда появляются аналоги интала под другими названиями. Встретив заменитель с неизвестным названием, посмотрите в инструкции его химическую формулу.
Интал предупреждает развитие аллергического воспаления в стенке бронха или снимает его, когда процесс только начался. Препарат не пригоден для снятия приступа удушья или облегчения затрудненного дыхания — это профилактическое средство.
У нас в стране интал продается в основном в капсулах. Капсулу помещают в специальный ингалятор — спинхалер, там она прокалывается, и больной вдыхает порошок. Назначать препарат, определять его дозу должен, конечно, врач. Мы напомним здесь некоторые правила.
1. Перед применением интала, особенно при обострении болезни, рекомендуется вдохнуть бронхорасширяющий препарат, так как интал лучше попадет в легкие, если бронхи раскрыты.
2. Из одной капсулы следует сделать не один, а два-три вдоха, чтобы весь порошок из нее попал в дыхательные пути.
3. При вдыхании интала запрокиньте голову, чтобы верхние дыхательные пути, в обычном положении представляющие собой изогнутую трубку, выпрямились и лекарству легче было достичь бронхов.
4. Если после ингаляции во рту ощущается привкус порошка, прополощите рот.
5. Дозировку определяет врач; обычная начальная доза интала — 4 капсулы в день.
6. Интал может действовать не сразу — в ряде случаев следует подождать несколько дней и даже недель, чтобы проявился его эффект (он будет заметен по уменьшению или исчезновению эпизодов затрудненного дыхания или приступов удушья).
7. Порошок интала в капсулах иногда раздражающе действует на бронхи, особенно на начальных этапах лечения. Тогда лучше предварительно сделать ингаляцию сальбутамола или беротека.
8. Если на фоне лечения инталом возникло обострение, дальнейшее его применение бесполезно. Врач его отменяет и назначает более сильное средство.
Часто пациенты задают вопрос: сколько времени применять интал — неделю, месяц, три месяца? Для этого лекарства не существует понятия «курс лечения». Длительность его использования зависит от того, как вы себя чувствуете, в каких условиях живете и работаете, то есть контактируете с аллергеном или нет. В принципе препарат предназначен для многомесячного лечения. Только если достаточно продолжительное время вы чувствуете себя хорошо, доктор может его отменить в благоприятное для вас время года и назначить снова, как только появятся первые признаки обострения. Интал хорошо помогает на ранних стадиях заболевания. Поэтому чем раньше он появится в вашем обиходе, тем меньше вероятность познакомиться с более мощными, а значит потенциально и более вредными препаратами. Считается, что каждый астматик на начальной стадии болезни должен лечиться инталом. Осложнений после него практически не бывает.
Это лекарство существует также в виде аэрозоля в баллончике, что удобно для тех, кто не переносит порошок. К числу других распространенных препаратов относится дитек; в его состав входит интал и немного беротека.
Интал и другие лекарства, его содержащие, используются как вспомогательные в особых ситуациях. Если вы знаете, что предстоит контакт с аллергеном, вызывающим приступ удушья (например, поездка за город, визит в дом, где есть кошка, и т. п.), за 20-30 минут до этого вдохните капсулу интала или сделайте один вдох дитека — приступ не разовьется или будет гораздо слабее по интенсивности, чем обычно. Иногда интал помогает, если его вдохнуть перед физической нагрузкой, часто провоцирующей приступ удушья (например, перед мытьем полов или сменой колеса автомобиля).
Существует еще один негормональный препарат — недокромил натрия, который можно увидеть в аптеках под названием тайлед. Это лекарство также помещено в аэрозольный баллончик. По эффективности тайлед занимает промежуточное положение между инталом и гормональными ингаляторами. Если по каким-либо причинам больному нельзя назначать ингаляционные гормоны, тайлед может быть выходом из положения. Если больного мучает кашель, тайлед способен эффективно уменьшать этот симптом.
Астма нередко сочетается с аллергическим насморком (ринитом), аллергическим воспалением слизистой глаз (конъюнктивитом), пищевой аллергией. Для таких случаев тоже есть специальные формы интала: капли в глаза — оптикром, ингалятор в нос — ломузол, капсулы для приема внутрь — налькром. Но применять их надо только по назначению врача.
«Много лет страдая астмой, живу только на лекарствах. Чувствую, что они действуют уже слабее, поэтому приходится принимать чаще и в больших дозах. Но всему есть предел. Как же быть. «
Чтобы ответить на ваш вопрос, напомню: в основе болезни лежит воспаление бронхов. Бронхоспазм, отек слизистой, гиперсекреция мокроты – все это результат воспаления. Поэтому нужно его ликвидировать с помощью лекарств, то есть воздействовать на причину бронхиальной реакции, а не на последствия воспаления. Таких лекарств сейчас немало, и они достаточно эффективны.
Видимо, ваш лечащий врач не очень сведущ в современном подходе к лечению астмы или мало знает об арсенале лекарств, которыми располагают пульмонологи. Не буду подробно останавливаться на характеристике противоастматических препаратов. Весь секрет в том, чтобы каждому пациенту были правильно подобраны лекарства в зависимости от его самочувствия и сопутствующих заболеваний. Все противоастматические препараты больные получают бесплатно.
А дальнейшее во многом зависит от пациента, и здесь очень важен самоконтроль своего состояния. Есть специальный аппарат – пикфлоуметр (импортного исполнения): он показывает максимальную скорость, с которой больной выдыхает воздух из легких, что свидетельствует, насколько проходимы бронхи. Изменения этого показателя обычно опережают ощущения больного. Зная скорость выдоха, можно самостоятельно принять меры еще до того, как почувствуете себя плохо. Как страдающему артериальной гипертонией необходим тонометр, так и больному астмой – пикфлоуметр. Он уже появился в аптеках Москвы.
Существуют различные безлекарственные методы лечения бронхиальной астмы народными средствами: дыхательная гимнастика, закаливание, массаж, иглорефлексотерапия, физиотерапия и другие. Они способствуют удлинению периода между приступами, однако не исключают и тем более не заменяют прием лекарственных препаратов. Сочетание методов дает наилучший лечебный эффект.
Дыхательная гимнастика при бронхиальной астме — это один из эффективных способов лечения бронхиальной астмы народными средствами, направленный на повышение функциональных возможностей дыхательного аппарата, прежде всего путем восстановления более свободного, экономичного дыхания.
При длительном течении заболевания развивается повышенное напряжение всех дыхательных мышц, в том числе и основной из них — диафрагмы. Снимать утомление и нпокаапряжение этих мышц крайне важно. Наряду со специальными препаратами, влияющими на состояние дыхательной мускулатуры, широко используются различные способы тренировки, помогающие поддерживать нор-мальный режим ее работы. При бронхиальной астме напряженный и укороченный вдох сменяется удлиненным и ослабленным выдохом. Различные варианты дыхательной гимнастики дают возможность включать в работу соответствующие дыхательные мышцы во время вдоха, выдоха, задержки дыхания.
Самое простое, но очень важное упражнение — тренировка дыхания путем создания положительного давления в конце выдоха. Это полезно во все периоды болезни (при обострении и ремиссии), так как улучшает механические свойства легких и нормализует газообмен. Выполнить упражнение несложно. Можно использовать негофрированный шланг различной длины (например, коктейльную соломку), через который больной дышит в банку, наполненную водой (она служит водяным затвором). Итак, сделайте как можно более глубокий вдох, а затем как можно медленнее выдыхайте через шланг в банку, наполненную водой. Желательно повторять это упражнение 4-5 раз в день по 10-15 минут.
Чтобы улучшить отхождение мокроты (что очень важно при бронхиальной астме), предлагаются форсированный выдох и так называемое диафрагмальное дыхание. С помощью диафрагмального дыхания и глухого кашля в конце упражнения можно способствовать эффективному дренажу бронхов. Если не освоить эти упражнения, возникающий непродуктивный кашель (то есть без мокроты) будет вызывать рефлекторное распространение удушья.
Предлагаю вниманию пациентов методику основных дыхательных упражнений для лечение бронхиальной астмы народными средствами, стимулирующих отделение мокроты (по Б. С. Толкачеву).
ДИАФРАГМАЛЬНОЕ ДЫХАНИЕ. Исходное положение (И. п.) — лежа на спине. На счет “один-два-три” сделайте мощный, длительный, предельной глубины выдох силой мышц брюшного пресса (живот сильно втянуть), на счет “четыре” — диафрагмальный вдох, предельно выпячивая живот. Затем глухо, мгновенным сокращением мышц брюшного пресса попытайтесь кашлянуть.
Упражнение можно делать сидя, стоя и без кашля и даже во время ходьбы и бега. Сочетание бега и ходьбы при диафрагмальном дыхании очень важно для полноценного дренажа бронхов. Такое дыхание рекомендуется также после других дыхательных упражнений.
ВЫЖИМАНИЕ ЛЕЖА. И. п. — лежа на спине. На счет “раз” плотно подтяните бедра к груди, обхватив руками голени, одновременно начинайте мощный выдох и завершите его на пределе, затем вернитесь в и. п., при этом, выполняя диафрагмальный вдох, максимально выпячивая живот, глухо кашляните силой брюшного пресса.
Выжимание можно выполнять и стоя, поочередно подтягивая к груди левое и правое бедро.
1. И. п. — стоя, ноги на ширине плеч, руки в стороны на уровне плеч, максимально отведены назад, ладони повернуты вперед, пальцы широко расставлены — вдох. На счет “раз” быстро скрестите руки перед грудью, локти под подбородок так, чтобы кисти рук ударили по лопаткам одновременно с громким и мощным выдохом. На счет “два” вернитесь в и. п.
2. И. п. — стоя на носках, прогнувшись, ноги на ширине плеч, руки в стороны вверх. На счет “раз”, опускаясь на стопы, наклонитесь вперед, округлив спину, руки махом через стороны скрестите перед грудью, больно хлестнув кистями по лопаткам (громкий мощный выдох). Затем разведите руки в стороны и снова скрестите перед грудью, 2-3 раза хлестните кистями по лопаткам, продолжая выдох. На счет “два” вернитесь в и. п., выпячивая живот диафрагмальным вдохом.
3. И. п. — стоя на носках, прогнувшись, ноги на ширине плеч, руки вверх назад, пальцы сплетены (как бы держат топор) — вдох. На счет “раз”, опускаясь на стопы, быстро наклонитесь вперед, округлив спину, и хлестните руками вперед-назад, будто рубите топором (громкий мощный выдох). На счет “два” плавно вернитесь в и. п.
4. И. п. — стоя на носках, слегка нагнувшись вперед, ноги на ширине “лыжни”, руки вперед, кисти “сжимают лыжные палки”. На счет “раз”, опускаясь на стопы, присядьте и наклонитесь вперед до касания животом бедер, руки вниз назад до отказа, кисти полураскройте (мощный выдох). На счет “два-три”, оставаясь в наклоне, пружиньте ногами и завершите выдох. Вернитесь в и. п., раздувая живот диафрагмальным вдохом.
5. И. п. — стоя на носках, ноги на ширине плеч, руки подняты вверх ладонями наружу, кисти сжаты как для “гребка” веслами. На счет “раз”, опускаясь на стопы, руки отводите назад, в стороны, вниз к бедрам (мощный выдох). На счет “два”, поднимаясь на носки, вернитесь в и. п., выпячивая живот диафрагмальным вдохом. Статические и динамические упражнения надо выполнять по 15-20 минут 2-4 раза в день.
К циклическим видам физкультуры относят бег, спортивную ходьбу, плавание. В этой связи снова встает вопрос о том, может ли больной проходящий лечение бронхиальной астмы народными средствами заниматься бегом, ходьбой и плаванием при бронхиальной астме. Ответ однозначен: в период ремиссии не только может, но и должен.
Развитию общей выносливости способствуют дозированная ходьба, бег в медленном темпе и смешанное передвижение (ходьба-бег-ходьба). По мере адаптации к физическим нагрузкам значительно увеличиваются возможности различных систем организма, происходит совершенствование физиологических механизмов.
С увеличением тренирован ности заметно повышается и качество жизни пациентов. В процессе регулярных тренировок физические нагрузки надо постепенно делать более интенсивными.
Занятия циклическими видами физкультуры рекомендуется начинать в период относительной или стойкой ремисии при ежедневном приеме базисных противоастматических препаратов. Напомню: снижать дозу или отменять поддерживающие препараты разрешается только под контролем врача.
Наиболее эффективна ходьба, сочетающаяся с короткими пробежками (в начале программы до 80-120 метров). Частота сердечных сокращений не должна превышать 160 ударов в минуту после бега, а восстановительный период должен длиться не более 3-4 минут. Постепенно под контролем врача можно увеличить время бега, а затем полностью перейти на бег трусцой. Однако, повторю, оптимальной является программа “ходьба-бег-ходьба”.
Важно сочетать циклические виды физкультуры с выполнением специальных дыхательных упражнений. Желательно, чтобы занятия проводились не реже двух раз в неделю, средняя продолжительность — 1,5-2 часа. Лучше всего тренироваться в спортивной форме, удобной обуви, на свежем воздухе.
Еще и еще раз подчеркиваю: все это ни в коей мере не исключает постоянной базисной противоастматической терапии, назначенной лечащим врачом.
А.С, Белевский, кандидат медицинских наук
В Москве действуют пять астма-школ, организованных Институтом пульмонологии. Наши научные сотрудники ведут занятия на волнах радиостанций «Надежда» и «Эхо Москвы». Много внимания уделяется просвещению больных астмой в Санкт-Петербурге, Подмосковье, Ижевске, Перми, Саратове и других городах России, в некоторых странах СНГ.
Образовательная работа с пациентами для нас, пульмонологов, – задача № 1. Мы взялись за это дело сравнительно недавно, но намерены работать интенсивно. Пробуем разные формы общения с пациентами.
Поскольку число заболевших растет, мировое сообщество предпринимает огромные усилия для того, чтобы если не победить бронхиальную астму, то хотя бы подчинить и обуздать ее. ВОЗ разработан большой международный проект «Глобальная инициатива по бронхиальной астме». В подготовке его принимала участие и Россия. В нем сформулирована стратегия действий медиков на основе мирового опыта и единых критериев диагностики и лечения. В России создается и национальная программа борьбы с бронхиальной астмой, предусматривающая шесть основных направлений, и первое – просвещение, образование больных.
И в международном проекте, и в российской национальной программе принят совершенно иной принцип взаимоотношений врача и больного – партнерский, равноправный. А к этому пациента необходимо подготовить. Он должен понимать, что астма – заболевание хроническое, неизлечимое, и не пугаться этого, а вместе с врачом добиваться длительной ремиссии, спокойного течения болезни, чтобы нормально жить и работать. Пациенту нужно знать о себе и своей болезни не меньше врача и самому активно участвовать в лечебном процессе, корректировать его в известных пределах, конечно.
Получить такие знания и помогают астма-школы. Пятилетний опыт работы их в Москве уже дал свои плоды. Врачи заметили, что больные, прошедшие курс занятий, совсем иначе относятся к назначениям, выполняют их более аккуратно и осознанно, могут «вести себя», то есть контролировать самочувствие, регулировать прием лекарств, не допускать приступов. Уже подсчитано: люди, страдающие астмой, после обучения в два раза реже вызывают «Скорую» и не попадают каждый раз в больницу. Обучение в астма-школах бесплатное, рассчитано на полтора месяца. Группы составляются по совместимости слушателей. Занятия ведут врачи-пульмонологи, специально подготовленные в нашем институте.
И еще одно новшество: в Москве работают телефоны «астма-помощи». Здесь можно получить совет во всех затруднительных ситуациях, сведения о лекарствах, а также записаться в астма-школу, узнать, где купить прибор пикфлоуметр.
источник