Посвящается моему первому учителю и наставнику, замечательному человеку и грамотному аллергологу-иммунологу Галине Ивановне Цывкиной
Эпидемиологические исследования последних лет свидетельствуют о том, что от 4 до 8% населения РФ страдают бронхиальной астмой.
Для современной стоматологической практики проблема неотложных состояний у пациентов, страдающих бронхиальной астмой, особенно актуальна. Это связано с особенностью стоматологического приема больных.
Во-первых, это массовый вид специализированной помощи, которая нередко оказывается на фоне сопутствующей патологии. Кроме этого, челюстно-лицевая область является мощной рефлексогенной зоной, и требуется адекватное анестезиологическое обеспечение, что не всегда достигается. Поэтому у пациентов наблюдается страх перед стоматологическим вмешательством, что повышает чувствительность к боли. Возникают изменения в нервной и в гипоталамогипофизарно-надпочечниковой системах, которые проявляются побочными реакциями. Во-вторых, возможности обследования больного с целью выявления нарушений жизненно важных органов ограничены, и времени на них, как правило, нет. В-третьих, стоматологические вмешательства по неотложным показаниям проводятся у многих больных в период максимального психоэмоционального напряжения, обуславливая снижение порога восприятия раздражений, и, естественно, повышение до патологического уровня стресс-реакции организма. А она, как известно, сильнейшей медиатор, а при некоторых видах бронхиальной астмы и причина обострения. В-четвертых, на сегодняшний день в арсенале современной стоматологии огромное количество потенциальных аллергенов и триггеров, которые могут стать причиной развития приступа удушья. Это и множество лечебных средств, используемых в терапевтической практике, зубопротезные материалы, применяемые стоматологами-ортопедами и др. И большая часть этих веществ имеет ярко выраженные антигенные свойства. В-пятых, асфиктический синдром может спровоцировать загрязненность парами сильнопахнущих веществ стоматологического кабинета, с наиболее частым отсутствием вытяжных систем и воздухоочистителей при этом, а также низкая температура воздуха кабинетов хирургического профиля.
Практическое руководство для врача-стоматолога
Если ваш пациент страдает данным видом заболевания, первое, что вы должны сделать – это отправить на консультацию к врачу-аллергологу с целью коррекции состояния и уточнения объема противопоказаний. Оценив его состояние как удовлетворительное, уточните, какими противоастматическими препаратами на данный момент пользуется пациент и в какой дозировке. Уточните, каким бронходилататором пользуется пациент, владеет ли он правильной техникой ингаляций. Вобщем, соберите полный анамнез.
Собрав анамнез и определив пациента в группу риска, проведите ему в ОБЯЗАТЕЛЬНОМ порядке премедикацию перед лечением, пусть это даже и отсрочит дату стоматологического вмешательства. Вероятнее всего, подробную информацию о премедикации пациент получит у аллерголога, если же нет, назначьте пациенту антигистаминные препараты 2 поколения: Ксезал 5 мг, Зиртек 10 мг или Кестин 10 мг за 5 дней до стоматологического вмешательства, в день приема, в течение 5 дней после, по стандартной схеме, перорально, по 1 таблетке 1 раз в день, вне зависимости от приема пищи. Обязательна за 30 мин. до стоматологических манипуляций, превентивная ингаляция бронхорасширяющим средством, привычным для пациента, желательно короткого времени действия, такие как Саламол, Вентолин, Беротек или др. группы сальбутамола или фенотерола. Больным же бронхиальной астмой необходимо постоянно иметь при себе лекарства для профилактики и снятия приступа болезни.
Острый приступ удушья. Что делать?
Чаще всего приступ начинается с появления чувства давления в груди, зуда в области грудины и подбородочной области, реже – с головной боли и позывов на мочеиспускание. Приступ может начинаться предвестником – обильное выделение водянистого секрета из носа, чиханье, приступообразный кашель и т.п. Приступ астмы характеризуется коротким вдохом и удлиненным выдохом, сопровождающимся слышными на расстоянии хрипами, вызываемыми вибрацией воздуха, с силой проходящего через суженные дыхательные пути. Дыхание может быть настолько ограничено, что это вызывает страх невозможности выдохнуть. Речь почти невозможна, больной задыхается, «ловит воздух ртом», становится беспокойным. Из-за затруднения выдоха, пациент принимает вынужденное положение, сидит, наклонившись вперед, опираясь локтями на колени. Лицо бледное, с цианотичным оттенком, покрыто холодным потом, губы приобретают синюшный цвет. Крылья носа раздуваются при вдохе. Грудная клетка находится в положении максимального вдоха, в дыхании принимают участие мышцы плечевого пояса, спины, брюшной стенки. Межреберные промежутки и надключичные ямки втягиваются при вдохе. Шейные вены набухшие. Пульс учащен, слабого наполнения. Приступ, как правило, заканчивается отделением вязкой, густой мокроты. Приступ удушья может перейти в астматический статус, трудно поддающийся противоастматическим мероприятиям, который может закончиться комой и даже смертью больного.
Что же делать обычному врачу-стоматологу в такой ситуации!
Стоматолог, во-первых, должен помнить, что он врач, и не поддаваться панике. Это первостепенно.
Если вы столкнулись с приступом астмы, то, прежде всего, обеспечьте приток свежего воздуха в помещение. Помогите человеку принять положение, облегчающее его состояние (сидя, с опорой на руки), исключите или уменьшите контакт с аллергеном. Не помешает по возможности глоток тёплой воды, действующий как успокаивающее и лёгкое противоспазмолитическое средство.
Селективные b2-адреномиметики (сальбутамол, фенотерол) обеспечивают наиболее быстрое и выраженное расширение бронхов при минимальных побочных эффектах. Начальное лечение предусматривает подачу одной ингаляционной дозы каждые 20 минут в течение одного часа. Эффект при использовании дозированных аэрозольных ингаляторов развивается через 5–10 минут, длительность действия составляет 4–6 часов..
источник
Я — врач-хирург на пенсии. У меня поливалентная лекарственная аллергия и осложненный пародонтоз. Возникла необходимость полного удаления всех зубов из-за невозможности медикаментозного и травяного лечения. Ранее зубы удаляли под лидокаином. Реакций не было. И вот сейчас 2 этапа удаления по 3 зуба прошли замечательно. А вот после третьего этапа также в 3 зуба через 3 часа начался отек Квинке.
Внутрикожные пробы у меня неинформативны. При отрицательной пробе аллергическая реакция на введение препарата уже случалась. Общая анестезия тоже не выход, т.к. для нее применяется, как правило, не один лекарственный препарат, а это снова большой риск.
Посоветуйте, пожалуйста, гипоаллергенный местный анестетик. Моноанестезия для меня менее рискованна. Потому что без анестезии совсем удалить еще 10 зубов я не смогу.
Как врач Вы должны понимать, что такого анестетика не существует. Но рекомендую попробовать артикаин.
Телефон для связи: 8 (495) 778-47-45
Как удалить зуб при аллергии на все обезболивающие средства?
Ответить
Возможно, Вам подойдет лечение или удаление зубов под наркозом.
Ответить
Врач-стоматолог общей практики
У меня аспириновая астма. Нужно удалить зуб, есть ли уколы анестезии, для удаления зуба при аспириновой астме?
Ответить
Необходим анамнез жизни и заболевания: как долго у вас заболевание, как часто приступы, чем купируются. Чаще всего пациентам с астмой применяются анестетики “Ультракаин” или “Артикаин” без вазоконстриктора и не в карпульной форме. Это обсуждается совместно врачом стоматологом с вашим лечащим врачом (терапевтом, пульмонологом).
Ответить
Врач-стоматолог общей практики
Мой супруг обратился к стоматологу (удаление зуба). На лидокаин реакции не было, ввели артикаин, через некоторое время почувствовал себя плохо, затем потеря сознания. По словам врача, он его спас и как мне объяснил, что по статистике много пациентов с такой реакцией умирают в кресле. Через некоторое время, почувствовал себя очень плохо, его всего трясло, сильная боль в области желудка, спазмы, вообще не мог разогнуться. Пришлось самостоятельно вести его в районную поликлинику, неоднократная потеря сознания, состояние было очень тяжёлое, пришлось применять прямой массаж сердца, реанимация. Теперь врач уверяет, что укол ему не делал, а только пробу возможна ли такая реакция на пробу? В итоге зуб только сломан, а как теперь можно удалить корень зуба, и через какое время это можно сделать, так как необходимо делать теперь новый протез.
Ответить
Если имеется аллергический статус, то необходимо обратиться к аллергологу и пройти аллергические пробы на чувствительность к стоматологическим анестетикам. На основании анализов можно подобрать обезболивающий препарат или принять решение о лечении зубов под общим наркозом.
Ответить
Врач-стоматолог общей практики
У меня на заморозку аллергия, соответственно, можно лечить зубы только без заморозки. Если придется удалять зуб мудрости, возможно ли это перетерпеть и не потерять сознание?
Ответить
Нет, без обезболивания может возникнуть состояние, которое называется болевой шок. Вам необходимо сделать аллергические пробы на чувствительность к обезболивающим стоматологическим препаратам. Если ни один из препаратов для обезболивания не подходит, то тогда удалять необходимо под общим наркозом.
Ответить
Врач-стоматолог общей практики
Удаляли зуб мудрости справа снизу, врач ставил укол в область нерва и очень сильно зажгло половину лица, глаз перестал видеть (не темнота в глазу, а просто не видит), после удаления отек нос и чихала долго. Укол супрастина помогает не надолго, нос закладывает. Скажите, пожалуйста, это аллергия? Раньше с артрикаином удаляла зубы, ничего подобного не было. Как мне и себе не навредить, и врача не пугать своей реакцией? Спасибо, если ответите.
Ответить
Данная реакция напоминает аллергическую. Аллергическая реакция, как правило, наступает при повторном контакте с аллергеном, поэтому, при первой анестезии могло и не быть аллергической реакции. Также, возможно, врач во время проведения анестезии задел нерв.
Ответить
источник
Астма – одна из главных проблем здравоохранения, уровень распространенности, заболеваемости и смертности которой возрастает [1, 2]. Результаты исследований показывают, что распространенность астмы среди взрослых составляет 11%, среди детей – значительно больше [3, 4]. Эти данные требуют внести изменения в лечение астмы и предотвращение побочных эффектов в анестезиологической практике.
Во избежание развития осложнений во время операции следует хорошо знать патогенез астмы, провести адекватную оценку и коррекцию состояния пациента в предоперационный период, а также обеспечить хорошую медикаментозную и техническую подготовку.
Патогенетическим признаком астмы является уменьшение диаметра дыхательных путей в связи с сокращением гладкой мускулатуры, сосудистым застоем, оте-ком стенки бронха и секрецией вязкой слизи [5]. Хронический воспалительный процесс повреждает ткани и приводит к последующим изменениям. Для характеристики структурных изменений широко используется термин «ремоделирование дыхательных путей» – слущивание эпителия, субэпителиальный фиброз, увеличение количества и объема слизистых клеток в эпителии, гиперплазия и гипертрофия гладкомышечной ткани в дыхательных путях, обильная васкуляризация стенки бронха [6, 7, 8]. Такие изменения во внеклеточном матриксе, гладкомышечной ткани, слизистых железах влияют на функцию дыхательных путей и реактивность пациентов с астмой, проявляются снижением объема форсированного выдоха в 1 сек (FEV1) и бронхиальной гиперреактивностью [9].
Бронхоспазм и обильное выделение слизи закрывают дыхательные пути, делая невозможными вдох и выдох. При сопротивлении появляется положительное давление в альвеолах в конце выдоха, что в свою очередь задерживает воздух и способствует перерастяжению легких и грудной клетки, учащенному дыханию, изменениям функции дыхательных мышц. Закупорка дыхательных путей возникает не всегда, несовпадение объема вентиляции и перфузии вызывает изменение в газовом составе артериальной крови [10, 11].
Определение астмы за последние десять лет изменилось. Сегодня считается, что астма – клинический синдром, который характеризуется воспалительным процессом в дыхательных путях, изменениями в паренхиме легких, закупоркой и гипереактивностью мелких дыхательных путей [12-14].
Проведен поиск литературы по базе данных PubMed (1995-2005) по терминам «закупорка дыхательных путей», «астма», «бронхиальная гиперреактивность», «анестезия» и «анестетики». Просмотрены библиографии оригинальных исследований и симпозиумов, комментарии, дополнительные ссылки. Публикации были оформлены в форме таблиц по виду исследований, 222 статьи отобраны для более тщательного рассмотрения. Большинство статей, которые не использовались в дальнейшем, содержали информацию об анафилактических реакциях, бронхиальной гиперреактивности, бронхоспазме у пациентов без астмы.
Работа анестезиолога в предоперационном периоде начинается с оценки функции легких пациента. Warner и коллеги обнаружили, что частота развития бронхо- и ларингоспазма во время оперативного вмешательства значительно меньше у пациентов с астмой. Они определили три фактора, связанные с возникновением бронхоспазма во время операции: антибронхоспастические препараты, симптоматическое обострение болезни, недавний визит в медицинское учреждение для лечения астмы. В связи с этим были сделаны следующие выводы:
- у пациентов с астмой без характерных выраженных симптомов низкий уровень риска развития осложнений при анестезии;
- у пациентов с проявлениями астмы – более высокий риск;
- неблагоприятные последствия после перенесенного бронхоспазма возникают у пациентов без астмы [16].
Подготовка пациента с астмой должна включать в себя детализированный сбор информации о повышенной реактивности дыхательных путей:
- инфекции верхних дыхательных путей;
- аллергии;
- возможные предрасполагающие факторы развития астмы;
- использование медикаментов, которые могут вызвать или предотвратить приступ;
- диспноэ ночью или рано утром.
В дальнейшем для определения реактивности бронхов у больных выясняли, есть ли у них реакция на холодный воздух, пыль, дым, проводилась ли эндотрахеальная интубация при общем наркозе [17]. Наличие в анамнезе аст-матического статуса с необходимостью интубации осложняет ведение пациента [10].
Некоторые препараты могут инициировать острые приступы астмы, поэтому очень важно распознать сужение бронхов, поскольку даже селективные антагонисты β1-адренорецепторов вызывают обструкцию дыхательных путей [5].
Триада – бронхиальная астма, полипоз носа и непереносимость аспирина – объединены терминами «астма, индуцированная аспирином» и «синдром Самтера». У таких пациентов наблюдаются перекрестная чувствительность к нестероидным противовоспалительным препаратам, которые могут быть причиной острого бронхоспазма, и другие реакции, поэтому их следует направлять в аллергологическое отделение для определения непереносимости или наличия перекрестной чувствительности к анестетикам [18].
При объективном обследовании легких может не наблюдаться никаких патологических изменений, выслушиваться стерторозное дыхание или другие дополнительные шумы. Наличие стерторозного дыхания перед операцией может значительно осложнить ее течение. Если у пациента отягощенная история болезни (наличие острых приступов астмы в анамнезе), обнаружено стерторозное дыхание при первичном обследовании, необходимо обратиться за консультацией к пульмонологу. При активной астме следует провести лабораторные исследования (газовый состав артериальной крови) и исследования функций легких, для того чтобы определить степень повреждения дыхательной системы [19]. Предоперационная спирометрия – простой способ оценить наличие и серьезность закупорки дыхательных путей и реакцию бронхиального дерева на проводимую бронхорасширяющую терапию. Увеличение на 15% форсированного объема выдоха в 1 сек считается клинически значимым [20]. Рентгенограмма грудной клетки даже при острых приступах астмы зачастую не показывает никаких нарушений [17].
Пациентам с обратимой обструкцией дыхательных путей и повышенной бронхиальной реактивностью перед операцией следует назначить агонисты β2-адренорецепторов, ослабляющие рефлекторную бронхоконстрикцию при эндотрахеальной интубации, и кортикостероиды, однако даже при этих назначениях могут появиться бронхоконстрикция и стерторозное дыхание [17, 21, 22].
Комбинированное назначение кортикостероидов и агонистов β2-адренорецепторов улучшает функцию легких, уменьшает риск возникновения стерторозного дыхания после эндотрахеальной интубации [21, 23]. Предположение о том, что назначение кортикостероидов в предоперационный период вызывает инфицирование раны и длительное заживление, не нашло подтверждения в исследованиях. В них продемонстрировано, что у данных пациентов при назначении кортикостероидов снижается риск развития послеоперационных осложнений [24]. Кортикостероиды метилпреднизолон 40 мг/сут перорально и сальбутамол уменьшают бронхоконстрикцию, вызванную интубацией, у пациентов с обратимой обструкцией дыхательных путей и отягощенным анамнезом [17, 21].
Согласно Enright при предоперационной подготовке пациентов с астмой следует иметь ввиду следующее.
источник
Особенности подготовки больного к операции удаления зуба в амбулаторных условиях при сопутствующих заболеваниях
По статистическим данным среди пациентов амбулаторного стоматологического приема не менее 30% страдают различными общесоматическими заболеваниями в компенсированной форме. Стоматологические вмешательства у таких пациентов могут сказываться на общем состоянии здоровья. Наличие сопутствующей патологии, нестабильное психоэмоциональное состояние перед стоматологическим вмешательством может привести к развитию различных осложнений, как во время, так и после проведения стоматологических манипуляций. Кроме того, особую категорию составляют беременные и кормящие женщины. Всех этих пациентов можно отнести к группе риска.
Тактика врача-стоматолога при приеме данной группы пациентов зависит от нескольких факторов. При обращении пациента в плановом порядке врач-стоматолог должен расширить объем дополнительных методов обследования с учетом общесоматической патологии, проконсультировать у узких специалистов и совместно с ними составить план профилактики осложнений и только после этого проводить стоматологические манипуляции.
Если пациент обратился в экстренном порядке, то врач-стоматолог должен самостоятельно проводить профилактику возможных осложнений, в случае их развития диагностировать и оказывать помощь.
Особенности подготовки больного с гипертонической болезнью к операции удаления зуба.Гипертоническая болезнь (эссенциальная артериальная гипертензия, первичная артериальная гипертензия) — заболевание, характеризующееся стойким повышением давления крови и нарушением тонуса сосудов разных областей (чаще головного мозга), с выраженной зависимостью течения от функционального состояния нервных механизмов регуляции артериального давления (АД). Врач-стоматолог должен тщательно собрать анамнез заболевания, при необходимости измерить артериальное давление. При высоких показателях артериального давления необходима консультация терапевта или кардиолога с рекомендациями для пациента и врача-стоматолога. ВОЗ приняты следующие критерии артериальной гипертензии: ниже 140/90 мм рт. ст. — норма; от 140/90 до 159/94 — «опасная зона» (или пограничная гипертензия), 160/95 и выше — артериальная гипертензия. Плановые хирургические вмешательства у больных пограничной и артериальной гипертензией проводят на фоне регулярного приема, стабилизирующих артериальное давление средств (гипотензивная терапия). Рекомендуется прием таких пациентов в первой половине дня.
При обращении пациента с повышенным давлением за стоматологической помощью врач-стоматолог должен снижать его введением гипотензивных средств. В этих целях рекомендуется применять нифедипин по 10-20 мг в таблетках под язык каждые 20-30 мин под контролем артериального давления, всего до 50 мг, при неэффективности внутривенное или внутримышечное введение 25% раствора сульфата магния 5-10 мл или 0,5-1% раствор дибазола по 5 мл медленно каждые 30-40 мин., в зависимости от тяжести состояния больного.
Перед стоматологическим вмешательством также необходимо проводить коррекцию психо-эмоционального статуса разъяснительной беседой, а при неэффективности – лекарственными средствами и седативными препаратами. Обычно используют настой валерианы или пустырника по 20-30 кап., транквилизаторы (сибазон, реланиум, седуксен 10 мг внутримышечно или внутривенно, диазепам по 2-10 мг в таблетках), нейролептики (галоперидол, дроперидол по 2,5-5 мг, таламонал 0,5-2,0 мл внутримышечно или внутривенно). Использование нейролептиков возможно только при наличии анестезиолога.
Особенности подготовки больного со стенокардией к операции удаления зуба. Стенокардия – клиническая форма проявления ишемической болезни сердца. Основным признаком стенокардии является внезапно возникающая приступообразная боль в груди, которая локализуется обычно за верхней или средней частью грудины или несколько влево от нее и иррадиация ее в левую лопатку, плечо, предплечье. Иногда приступ стенокардии сопровождается слабостью, потемнением в глазах, одышкой, аритмией; нередко ему сопутствует страх смерти. Как правило, стенокардия развивается на фоне атеросклероза, когда просвет коронарных сосудов уменьшается, они теряют способность расширяться и возрастает их чувствительность к различным сосудосуживающим влияниям. Различают два типа стенокардии: стенокардия напряжения и стенокардия покоя.
Приступ стенокардии всегда сигнализирует о том, что какому-то участку сердечной мышцы не хватает кислорода. Если кислородное голодание сохраняется долго, в миокарде могут произойти необратимые изменения — гибель клеток, т. е. инфаркт миокарда.
Основной проблемой на стоматологическом приеме является риск развития приступа стенокардии вследствие страха и в последующем – инфаркта миокарда. Поэтому главной задачей стоматолога является проведение коррекции психоэмоционального статуса. Для этого при плановых хирургических вмешательствах необходимо больных подготовить за несколько дней до операции. При экстренных хирургических вмешательствах для предотвращения развития приступа стенокардии врач-стоматолог должен провести разъяснительную беседу и при необходимости корректировать психо-эмоциональное состояние медикаментозными средствами (настой корня валерианы, настойка пустырника, корвалол).
Особенности подготовки больного с инфарктом миокарда к операции удаления зуба. Инфаркт миокарда – заболевание сердца, обусловленное острой недостаточностью его кровоснабжения, с возникновением очага некроза в сердечной мышце.
Любые неотложные стоматологические вмешательства в остром госпитальном периоде и в раннем восстановительном периоде (от 1месяца до 3 месяцев при мелкоочаговом инфаркте, от 1 месяца до 6 мес. при крупноочаговом инфаркте миокарда) проводятся только по экстренным показаниям с соответствующей премедикацией в условиях челюстно-лицевого стационара с привлечением врача терапевта или кардиолога и с последующим их наблюдением. Плановые стоматологические вмешательства не проводятся до истечения сроков реабилитации.
При проведении неотложных стоматологических манипуляций в острый период заболевания необходимо четко отдифферинцировать не являются ли боли в зубах нижней челюсти симптомом инфаркта миокарда.
Особенности подготовки больного с сахарным диабетом к операции удаления зуба. Сахарный диабет — болезнь обмена веществ, при котором, в первую очередь, нарушается углеводный обмен. Это заболевание характеризуется системным поражением всех внутренних органов с изменением их функциональной способности.
Врачу-стоматологу следует знать, что сахарный диабет бывает двух типов: I и II типа. Это два различных заболевания с одним и тем же конечным результатом — инсулиновая недостаточность. Сахарный диабет I типа — инсулинозависимый, II тип — инсулиннезависимый. Далее следует уточнять стадию диабета (компенсированная или декомпенсированная стадия сахарного диабета). У больных с декомпенсированным сахарным диабетом стоматологические вмешательства проводятся только в условиях стационара.
Любые стоматологические вмешательства у больных сахарным диабетом следует производить утром через 1—2 часа после приема пищи и очередной дозы противодиабетического средства (препарата инсулина или перорального противодиабетического препарата), кроме того их должны принимать вне очереди. У больных с инсулинзависимой формой сахарного диабета при большом объеме и травматичности планируемого вмешательства необходимо увеличить дозу инсулина, согласовав с эндокринологом, либо больного с инсулиннезависимой формой сахарного диабета временно перевести на инсулин. При сахарном диабете I типа во время длительных манипуляций медсестра вводит инсулин, все это делается согласованно по назначениям терапевта или эндокринолога.
Учитывая сниженную противоинфекционную резистентность больных с сахарным диабетом и как следствие этого развитие таких осложнений как нагноение или замедление репаративных процессов костной раны необходимо после травматичных и значительных по объему хирургических вмешательств применение антибиотиков.
Особенности подготовки больного с заболеваниями щитовидной железы (гипо- и гиперфункции щитовидной железы) к операции удаления зуба. Башкортостан является эндемической зоной для развития заболеваний щитовидной железы. Пациенты с данной патологией чувствительны к стрессу и боли. Психическая и эмоциональная лабильность может привести к сосудистой недостаточности, таким как обморок, коллапс. При планировании хирургических вмешательств у больных с заболеваниями щитовидной железы совместно с эндокринологом необходимо с помощью лекарственных препаратов перевести основное заболевание в стадию ремиссии. Затем перед стоматологическим вмешательством врач стоматолог проводит премедикацию седативными препаратами (настой корня валерианы, настойка пустырника, корвалол), а при необходимости и малыми транквилизаторами.
В связи с тем, что у больных с тиреотоксикозом повышена чувствительность к адреналину, местную анестезию необходимо проводить с использованием анестетиков без вазоконстриктора.
Особенности подготовки больного с бронхиальной астмой к операции удаления зуба. Бронхиальная астма — хроническое заболевание бронхов, характеризующееся наличием хронического воспаления в стенке бронхов, обусловливающего их гиперреактивность, реализуемую приступами бронхоспазма, избыточной секрецией бронхиальной слизи и приступообразным кашлем. В ответ на воздействие триггерного, т.е. «включающего», фактора (антигена, холода, пыли, эмоционального напряжения и т.п.) из гранулоцитов в стенке бронха выделяются биологически активные вещества — цитокины, обусловливающие спазм гладкой мускулатуры стенки бронха, продукцию избыточных количеств густого, вязкого секрета: возникает бронхообструкция. Выдох значительно затруднен, что определяет преобладание экспираторной одышки. Альвеолы переполняются воздухом, развивается острая эмфизема, жизненная емкость легких снижается, а объем остаточного воздуха возрастает, что приводит к артериальной гипоксемии.
У больных, страдающих бронхиальной астмой, стоматологические вмешательства могут быть безопасно проведены лишь в межприступный период под защитой бронхолитических и транквилизирующих препаратов, согласованных с терапевтом-пульмоно-логом. Пациент должен иметь с собой ингалятор с бронхолитиком. При гормонозависимой бронхиальной астме за сутки до стоматологического вмешательства доза применяемого глюкокортикоидного препарата должна быть удвоена. Многие ненаркотические анальгетики (ацетилсалициловая кислота, индометацин, бутадион, анальгин и др.) могут спровоцировать приступ, что следует учесть при премедикации перед хирургическим вмешательством
Особенности подготовки больного с эпилепсией к операции удаления зуба. Эпилепсия – хроническое заболевание головного мозга, протекающее в виде преимущественно судорожных припадков с потерей сознания. Заболевание приводит к изменению личности («вязкость» мышления, гневливость, злопамятность и т. п.). Эпилепсия может быть самостоятельным заболеванием (генуинная эпилепсия) или симптоматической (вследствие воспалительных заболеваний, опухолей, травм головного мозга и др.).
Развитию эпилептического приступа (припадка) могут способствовать шум, яркий свет, ограничение подвижности, страх, эмоциональное напряжение. Зачастую эпилептическому припадку предшествует так называемая аура — комплекс индивидуальных и весьма специфичных субъективных переживаний (например, зрительные, слуховые, обонятельные галлюцинации, раздражительность, онемение и пр.). Возникновение ауры должно быть поводом для отказа от немедленного стоматологического вмешательства. Больным эпилепсией до проведения стоматологических манипуляций требуется адекватная премедикация и оптимальная анестезия. Следует учесть, что некоторые противоэпилептические средства (барбитураты и препараты вальпроевой кислоты) ускоряют биотрансформацию местных анестетиков, т.е. укорачивают длительность анестезии.
Необходимо уточнить, систематически ли пациент принимает противосудорожные препараты (карбамазепин, бензонал, фенлипсин). Для предотвращения возникновения приступа показан профилактический прием препарата.
Для профилактики судорожного припадка при хирургическом вмешательстве в челюстно-лицевой области больному с эпилепсией за 15-20 минут до операции необходимо ввести внутривенно 4 мл (20 мг) седуксена. Вмешательство должно быть щадящим и при хорошем обезболивании.
Особенности подготовки больного с психическими заболеваниями (шизофрения, маниакально-депрессивный психоз, эндогенные и экзогенные психозы, аффективные расстройства) к операции удаления зуба.
Основными клиническими признаками для данной группы заболеваний являются: неадекватная самооценка, дезориентация в пространстве и времени, возможны бредовые идеи. Прием данных пациентов возможен только в стадии стойкой ремиссии в присутствии родственников больного.
Особенности подготовки больного с заболеваниями паренхиматозных органов (хронические гепатиты, цирроз печени, хроническая почечная и печеночная недостаточность, гломерулонефрит и др.) к операции удаления зуба.
Для данной группы больных необходимо подбирать менее токсичные анестетики и использовать их в минимальной терапевтической дозе. При выполнении хирургических манипуляций у пациентов с заболеваниями печени все манипуляции врач должен проводить максимально атравматично, т.к. есть риск возникновения кровотечений.
Особенности подготовки больного с болезнями системы крови (гемофилия, лейкозы, тромбоцитопеническая пурпура, геморрагические диатезы и синдромы – геморрагические васкулиты, болезнь Виллебранта, агранулоцитоз) к операции удаления зуба.
Главная опасность любого хирургического вмешательства у данной группы больных – высокий риск развития кровотечений как во время операции, так в раннем и позднем послеоперационном периоде. В связи с этим стоматологические манипуляции проводятся после предварительной подготовки больного в условиях гематологического стационара (гематологического отделения многопрофильной больницы). При экстренном обращении пациента за стоматологической помощью в ночное время (острая боль, ранние или поздние осложнения после удаления зуба) больной направляется в стационар челюстно-лицевой хирургии, где после предварительной консультации терапевтом или гематологом проводится требуемое вмешательство с соблюдением принципов щадящей хирургии и тщательного гемостаза (использование местных гемостатических препаратов таких как альвожил, колларгол, аминокапроновая кислота, гемостатическая губка и др., а также ушивание раны).
При гемофилии А криопреципитат вводят в зависимости от тяжести геморрагии, или тяжести хирургического вмешательства в дозах от 10 до 30 ЕД/кг 1 раз в сутки, плазму — в дозах по 300-500 мл каждые 8 ч.
При гемофилии В вводят концентраты фактора IX по 4-8 доз в сутки (под прикрытием 1500 ЕД гепарина на каждую дозу) либо донорскую плазму (до 3-4 дней хранения) по 10-20 мл/(на кг веса в сут.) ежедневно или через день. При анемии прибегают также к трансфузиям свежей (1- 2 дней хранения) одногруппной донорской крови или эритроцитарной массы.
При всех кровотечениях, кроме почечных, показан прием внутрь аминокапроновой кислоты (амфибрин, амикар) по 4-12 г в сутки (в 4- 6 приемов) на 250 мл 0,9% изотоническом растворе. При отмене препарата действие на фибринолиз сохраняется в течение 1-3 дней. В последнее время чаще используют амбен (парааминометилбензойная кислота которая в 3-7 раз активнее чем аминокапроновая кислота). Локальная гемостатическая терапия: аппликация на кровоточащую поверхность тромбина с гемостатической губкой и аминокапроновой кислотой.
Викасол и препараты кальция неэффективны и не показаны.
При подготовке к хирургическому вмешательству за 2-3 дня вводят концентрат факторов VIII или IX.
Тромбоцитопеническая пурпура (идиопатическая, приобретенная) – сборная группа заболеваний, объединяемая по принципу единого патогенеза тромбоцитопении; укорочения жизни тромбоцитов, вызванного наличием антител к тромбоцитам или иным механизмом их лизиса.
Профилактика кровотечений — назначение преднизолона в начальной дозе 1 мг/(кг сут). При недостаточном эффекте дозу увеличивают в 2-4 раза (на 5-7 дней). Гемостаз осуществляют путем тампонады лунки удаленного зуба, местного или внутривенного применения аминокапроновой кислоты, этамзилата (дицинона).
В профилактических целях дицинон вводят внутривенно или внутримышечно за 1 ч до операции в дозе 2 — 4 мл (1 — 2 ампулы), что соответствует 0, 25 — 0, 5 г этамзилата, или дают внутрь 2 — 3 таблетки (по 0, 25 г) за 3 ч до операции. При необходимости вводят 2 — 4 мл внутривенно во время операции. При опасности послеоперационного кровотечения вводят профилактически от 4 до 6 мл (2 — 4 ампулы) в сутки или дают от 6 до 8 таблеток в сутки (равномерно в течение суток) до нормализации протромбинового времени.
Главная опасность любого хирургического вмешательства у данной группы больных – высокий риск развития кровотечений как во время операции, так в раннем и позднем послеоперационном периоде. В связи с этим плановые стоматологические манипуляции проводятся после предварительной подготовки больного в условиях гематологического стационара (гематологического отделения многопрофильной больницы). При экстренном обращении пациента за стоматологической помощью в ночное время (острая боль, ранние или поздние осложнения после удаления зуба) больной направляется в стационар челюстно-лицевой хирургии, где после предварительной консультации терапевтом или гематологом проводится требуемое вмешательство с соблюдением принципов щадящей хирургии и тщательного гемостаза (использование местных гемостатических препаратов таких как альвожил, колларгол, аминокапроновая кислота, гемостатическая губка и др., а также ушивание раны).
Геморрагические диатезы и синдромы – формы патологии, характеризующиеся склонностью к кровоточивости. Различают наследственные формы (большая часть наследственных форм связана с аномалиями мегакариоцитов и тромбоцитов, дисфункцией последних либо с дефицитом или дефектом плазменных факторов свертывания крови, а также фактора Виллебранда, реже с неполноценностью мелких кровеносных сосудов — телеангиэктазия, болезнь Ослера — Рандю) с многолетней, начинающейся с детского возраста кровоточивостью. Приобретенные формы в основном вторичные (симптоматические). Большинство приобретенных форм кровоточивости связано с синдромом ДВС, иммунными и иммунокомплексными поражениями сосудистой стенки (васкулит Шенлейна — Геноха, эритемы и др. ) и тромбоцитов (большинство тромбоцитопений), с нарушениями нормального гемопозза (геморрагии при лейкозах, гипо- и апластических состояниях кроветворения, лучевой болезни), токсико-инфекционным поражением кровеносных сосудов (геморрагические лихорадки, сыпной тиф и др. ), заболеваниями печени и обтурационной желтухой (ведущими к нарушению синтеза в гепатоцитах факторов свертывания крови), воздействием лекарственных препаратов, нарушающих гемостаз (дезагреганты, антикоагулянты, фибринолитики), либо провоцирующих иммунные нарушения – тромбоцитопению, васкулиты. По патогенезу различают следующие группы геморрагических диатезов:
1) обусловленные нарушениями свертываемости крови, стабилизации фибрина или повышенным фибринолизом, в том числе при лечении антикоагулянтами, стрептокиназой, урокиназой, препаратами дефибринирующего действия (арвином, рептилазой, дефибразой и др.);
2) обусловленные нарушением тромбоцитарно-сосудистого гемостаза (тромбоцитопений, тромбоцитопатии);
3) обусловленные нарушениями как коагуляционного, так и тромбоцитарного гемостаза (болезнь Виллебранда, диссеминированное внутрисосудистое свертывание крови – тромбогеморрагический синдрома, при парапротеинемиях, гемобластозах, лучевой болезни и др.);
4) обусловленные первичным поражением сосудистой стенки с возможным вторичным вовлечением в процесс коагуляционных и тромбоцитарных механизмов гемостаза (наследственная телеангиэктазия Ослера-Рандю, гемангиомы, геморрагический васкулит Шенлейна — Геноха, эритемы, геморрагические лихорадки, гиповитаминозы С и В и др.).
Основной метод премедикации заместительная гемостатическая терапия криопреципитатом или концентратами фактора VIII (при гемофилии А) или фактор IX — препарат ППСБ (при гемофилии В) введение внутривенно струйно больших объемов свежей или свежезамороженной донорской плазмы, содержащей все необходимые факторы свертывания.
Болезнь Виллебранда — один из наиболее частых наследственных геморрагических диатезов. Аутосомно наследуемый дефицит или аномальная структура синтезируемого в эндотелии сосудов макромолекулярного компонента фактора VIII.
При кровотечениях и хирургических вмешательствах при болезни Виллебранда – введение криопреципитата и струйно свежезамороженной плазмы. Дозы и частота их введения могут быть в 2-3 раза меньше, чем при гемофилии. С целью премедикации перед удалением зуба назначают внутрь аминокапроновую кислоту (8-12 г/сут) либо гормональные препараты (преднизолон индивидуально по схеме).
Диспротромбии – геморрагические диатезы, обусловленные наследственным дефицитом факторов протромбинового комплекса -VII (гипопроконвертинемия), Х (болезнь Стюарта — Прауэра), II (гипопротромбинемия) и V (гипоакцелеринемия). Дефицит перечисленных факторов часто встречается как приобретенный дефект системы гемостаза, но редко (факторы VII, X, V) или крайне редко (фактор II) как наследственный дефект.
Для премедикации перед хирургическими вмешательствами, при наследственном дефиците факторов протромбинового комплекса применяется заместительная терапия (свежезамороженная плазма, введение препарата ППСБ внутривенно). При приобретенных формах — такая же терапия и введение водорастворимых препаратов витамина К (викасола) по 20- 40 мг внутривенно за 1-3 дня до операции и после удаления до купирования кровоточивости и нормализации протромбинового времени.
Особенности подготовки беременных женщин к операции удаления зуба. На стоматологическом приеме особую группу риска представляют беременные женщины.
Для плановой санации ротовой полости беременной женщины целесообразно выбрать период времени между 13-й и 32-й неделями беременности (второй триместр). В этот период уже заканчивается органогенез плода, заканчивается формирование или уже сформировалась плацента, функционирует фетоплацентарное кровообращение, в определенной степени стабилизируется гемодинамика, улучшаются показатели иммунологического статуса.
Период до 16-й недели (особенно 12-15-я недели) и последние недели перед родами (37-40-я недели) считаются «критическими периодами», когда повышен риск самопроизвольных выкидышей или преждевременных родов. Установлено, что при различных стоматологических вмешательствах достоверно увеличивается количество выкидышей в I триместре — 6-9% (во II триместре от 2 до 6 %). Таким образом, при физиологически протекающей беременности для проведения стоматологических вмешательств наименее опасен II триместр беременности (с 13-й по 26-ю недели).
Экстренная стоматологическая помощь беременным женщинам должна оказываться в любые сроки с учетом их сопутствующей патологии и аллергологического статуса.
В любом периоде беременности с целью профилактики осложнений стоматологические вмешательства должны проводиться абсолютно безболезненно.
При воспалительных заболеваниях челюстно-лицевой области и полости рта по показаниям и совместно с гинекологом выбираются и назначаются антибактериальные средства.
Контроль над болью и стрессом у беременных пациентов при стоматологических вмешательствах обеспечивается использованием соответствующих современных местных анестетиков без вазоконстрикторов, психотерапевтической поддержки и, по показаниям, премедикации.
Учитывая, что лекарственные препараты на основе алкоголя обладают тератогенным действием на плод во время беременности, а так же негативным воздействием на организм новорожденного рекомендуется в качестве премедикации назначать седативные препараты только растительного происхождения (валериана, пустырник, новопассит в виде таблеток). Применение малых транквилизаторов и нейролептиков не рекомендуется.
источник
Бронхиальная астма – это одно из хронических заболеваний органов дыхания, также как эмфизема легких и пневмосклероз. Но в отличие от последних, заболевание бронхиальной астмой имеет ярко выраженную наследственную предрасположенность, генетически обусловленную иммунную недостаточность, сенсибилизацию организма и аллергизацию.
В России число больных астмой 5 -7 %, если болен астмой из этого числа один из родителей – могут заболеть до 30% рожденных от них детей, если оба – могут заболеть до 70 % детей.
Во всем мире наблюдается рост числа больных этим заболеванием. Этому способствует ухудшение условий жизни людей, появление ранее не существовавших химических соединений, загрязнение окружающей среды. Смертность от бронхиальной астмы, осложненной астматическим статусом, ежегодно растет.
Общий наркоз при бронхиальной астме существенно повышает риск возникновения осложнений, но в руках опытного анестезиолога всё проходит благополучно. Об особенностях наркоза и анестезии, механизме развития осложнений у таких пациентов мы решили рассказать в этой статье.
Бронхиальная астма характеризуется нарушением механизма дыхания, вследствие:
- сужения дыхательных путей, развивающимся в результате утолщения стенок бронхов и бронхиол;
- отека слизистой оболочки бронхов и бронхиол;
- мышечного спазма и накопления густого, вязкого, плохо отделяемого слизистого секрета.
Перечисленные особенности обуславливают риск проведения общего наркоза у больных астмой.
Перед плановой операцией необходима предоперационная подготовка, улучшающая дренажную функцию легких. Она включает в себя:
- применение антигистаминных преператов (димедрол, супрастин, тавегил и др.,
- гормональных (преднизолон, дексаметазон), бронхолитики, инфузионная терапия.
- на этом фоне максимально возможное уменьшение дозы адреномиметиков, то есть тех аэрозольных препаратов, которые обычно используют больные бронхиальной астмой.
Выбор препаратов и вида наркоза напрямую зависит от исходного состояния пациента.
Врач обращает внимание на следующие параметры:
- давно ли пациент страдает астмой,
- как часто случаются приступы удушья,
- продолжительность приступов,
- чем снимается приступ,
- частота использования адреномиметиков (аэрозольных ингаляторов),
- состояние сердечно сосудистой системы,
- сопутствующие хронические заболевания,
- аллергия на препараты,
- вид и сложность предстоящей операции, её экстренность.
Часто у пациентов с бронхиальной астмой наблюдается в разной степени выраженности, в зависимости от тяжести заболевания, дефицит ОЦК – объема циркулирующей крови. Это связано с потерей жидкости в организме из-за форсированного дыхания во время приступа и применением адреномиметиков. При этом развивается относительная гиповолемия, т.е. организм борется, чтобы обеспечить достаточное кровоснабжение сердца и головного мозга, происходит уменьшение объема сосудистого русла за счет сужения мелких периферических сосудов, этому еще способствуют адреномиметики.
Именно поэтому очень важна предварительная подготовка – инфузионная терапия, т.е. переливание жидкости (физраствора, глюкозы, гормонов — преднизолон или гидрокортизон). В противном случае на вводном наркозе, в ответ на введение препаратов для наркоза, возможно критическое падение давления вплоть до коллапса.
Общий наркоз при астме у хорошо подготовленного анестезиолога не вызывает особых затруднений, если подготовка пациента была проведена правильно и в нужном объёме.
При бронхиальной астме возможны:
- перидуральная или спинальная анестезия,
- внутривенный мононаркоз на 15 — 20 минут на спонтанном дыхании,
- многокомпонентный интубационный наркоз с релаксантами.
При любом виде обезболивания в операционной всегда в «боевой готовности» наркозно – дыхательная аппаратура, следящие системы, контроль газового состава крови, ЭКГ, пульсоксиметр.
Для ознакомления перечислим некоторые препараты, которые используются при работе с пациентам с астмой. Внутривенно чаще всего используется кетамин, реже пропофол. Кетамин имеет бронхорасширяющие свойства, расслабляет бронхи, и как следствие снижает риск возникновения бронхоспазма.
Отличный вариант: севофлюран, аналог севоран. Это средство для ингалационного наркоза, на вводный наркоз и поддержание наркоза. Пациент незаметно и быстро (примерно 2 минуты) засыпает, при этом пробуждение быстрое, без озноба и галлюцинаций. А вот, например, Гексенал и тем более тиопентал натрия противопоказаны. В химической формуле, в составе молекулы тиопентала натрия входит атом серы – Sna, который может вызвать ларинго и бронхо спазм. Можно использовать также фторотан, но «травить» пациента, себя и персонал операционной совсем не хочется, поэтому использование возможно в крайних случаях, когда нет выбора.
В норме у взрослого человека нормального телосложения, без сопутствующих заболеваний, площадь поверхности легких, альвеолярная, где собственно и происходит газообмен т.е. диффузия кислорода из вдыхаемого воздуха в кровь, достигает 100 – 120 м2 . Строение легких напоминает гроздь винограда, альвеолы –виноградины. Чтобы они не спадались в них присутствует вещество — сурфактант!
Я создал этот проект, чтобы простым языком рассказать Вам о наркозе и анестезии. Если Вы получили ответ на вопрос и сайт был полезен Вам, я буду рад поддержке, она поможет дальше развивать проект и компенсировать затраты на его обслуживание.
источник
Из этой статьи Вы узнаете:
- анестезия в стоматологии – препараты,
- лучшая анестезия при лечении зубов,
- анестезия зубов при беременности и грудном вскармливании.
Статья написана хирургом-стоматологом со стажем более 19 лет.
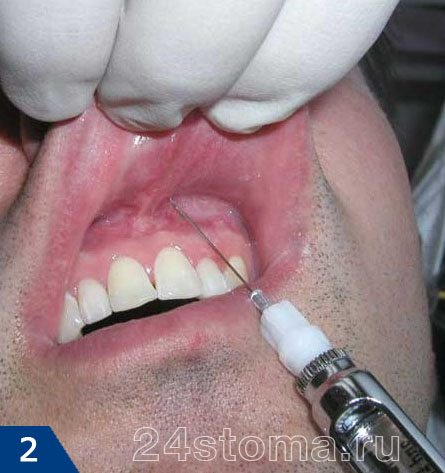
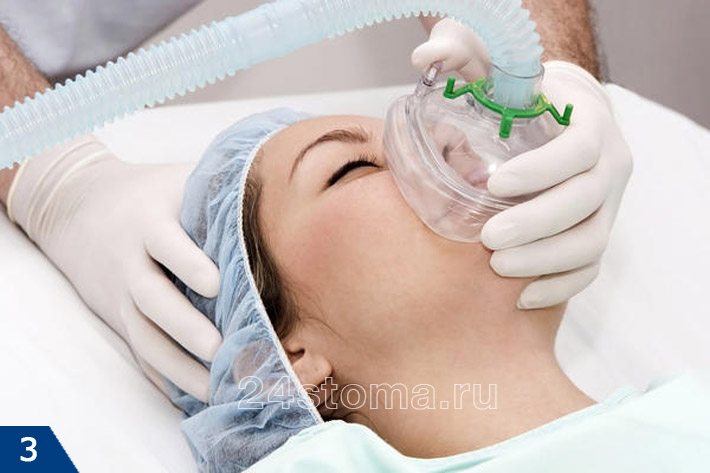
Анестезия в стоматологии бывает местной и общей. Местная анестезия – это когда обезболивается только та область, где планируется вмешательство, а пациент при этом пациент находится в сознании (рис.1-2). А вот общая анестезия в стоматологии или другими словами общий наркоз – проводится при помощи наркотических анальгетиков, вводимых в организм больного ингаляционно (рис.3) или внутривенно. При общем наркозе сознание у пациента выключается.
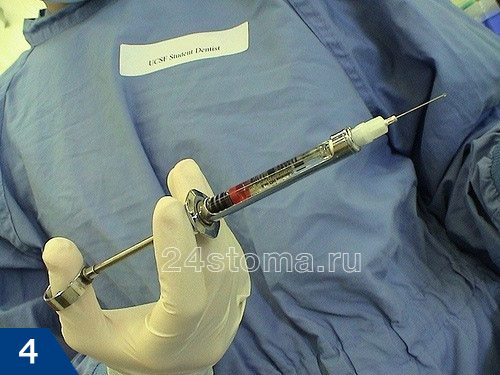
Для проведения местной анестезии сейчас используются карпульные шприцы и карпулы, в которые заключен раствор анестетика (рис.4-5). Качество проведения анестезии таким шприцом значительно выше, чем обычным одноразовым шприцем. Кроме того, иглы для карпульной анестезии во много раз тоньше, чем у обычных одноразовых шприцов (рис.6), а это значит, что укол будет не таким болезненным.
Стоимость анестетиков и анестезии –
себестоимость одной карпулы анестетика (будь то ультракаин, убистезин, септанест или другие) составляет около 30 рублей. Стоимость одной анестезии в стоматологической клинике составит в среднем 250 рублей.
Действительно, укол анестетика может быть болезненным. Болезненность будет зависеть как от порога болевой чувствительности самого пациента, так и от техники проведения анестезии врачом. По правилам одну карпулу анестетика (1,7 мл) нужно вводить в течении 40-45 секунд. Если же врач экономит время и вводит анестетик быстро, то логично, что это вызовет боль.

Препараты для снятия страха и тревожности –
также существуют препараты, которые позволяют уменьшить страх и тревогу перед предстоящим походом к стоматологу. Из безрецептурных препаратов можно выделить препарат Афобазол, который особенно удобен для тех, кому нужно совершить несколько походов к стоматологу, т.к. это препарат пьется курсом (1 упаковка на 20 дней). Препарат обладает хорошим успокаивающим/ противотревожным действием, но при этом он не вызывает сонливости. Начинать пить Афобазол нужно за 5-7 дней до визита к стоматологу – в этом случае эффект препарата будет выше.
Также можно воспользоваться настойками валерианы, пустырника, корвалолом, валокардином. Однако принимать эти препараты также желательно курсом, начиная за несколько дней до визита к врачу. Плюс эти препараты помимо успокоительного эффекта обладают снотворным эффектом, что не очень хорошо для автомобилистов и работающих людей.
Наиболее современными считаются анестетики на основе Артикаина. Это действующее вещество использовано в таких анестетиках, как Ультракаин, Убистезин, Септанест и других. Анестетики артикаинового ряда превосходят по эффективности Лидокаин – в 1,5-2 раза, а Новокаин – в 5-6 раз.
Большим плюсом анестетиков на основе артикаина является и то, что они действуют и тогда, когда нужно обезболить область воспаления. Ведь при гнойном воспалении новокаин вообще практически перестает действовать, а активность лидокаина заметно снижается.
Большинство анестетиков помимо основного обезболивающего компонента (например, артикаина) также содержат сосудо-суживающие вещества, например, адреналин или эпинефрин. Последние компоненты за счет сужения сосудов в очаге инъекции позволяют уменьшить вымывание анестетика, а это приводит к увеличению силы и продолжительности анестезии.
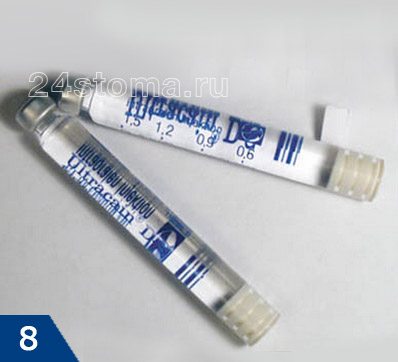
1. Ультракаин –
Ультракаин выпускается французской компанией «Санофи Авентис» в 3-х возможных вариантах, которые будут отличаться наличием/отсутствием эпинефрина в составе, а также его концентрацией:
-
«ультракаин ДС форте» – с концентрацией эпинефрина 1:100.000,
- «ультракаин ДС» – с концентрацией эпинефрина 1:200.000,
- «ультракаин Д» – без эпинефрина, без консервантов.
Этому самому популярному анестетику посвящена отдельная статья: «Ультракаин – особенности применения, инструкция производителя»
Подробное описание анестетика и его показания к применению читайте тут:
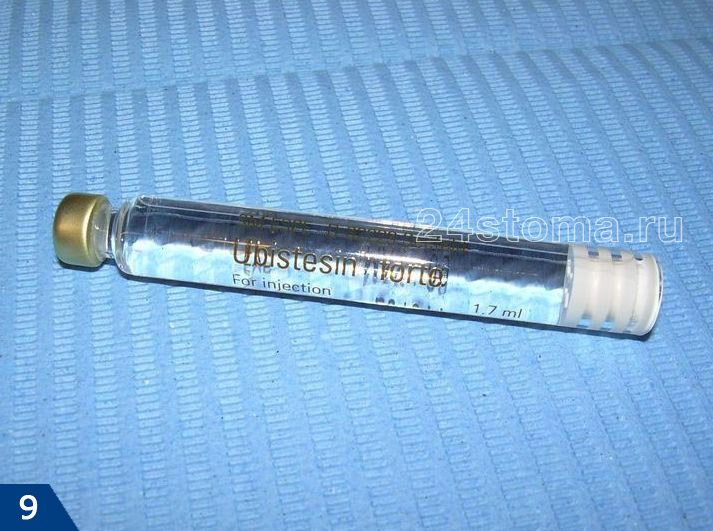
→ «Убистезин форте – инструкция по применению»
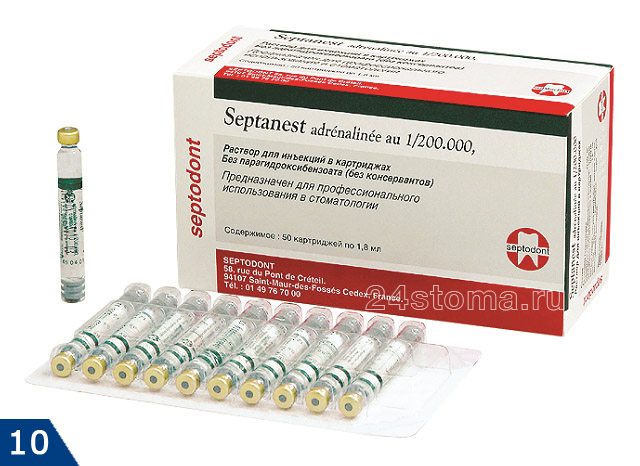
(в отличие Ультракаина и Убистезина) имеет в составе большее количество консервантов (и натрияметабисульфит, и ЭДТА), которые обладают мощным аллергизирующим действием.
Подробное описание анестетика и его показания к применению читайте тут:
→ «Септанест 1:100000 – инструкция по применению»
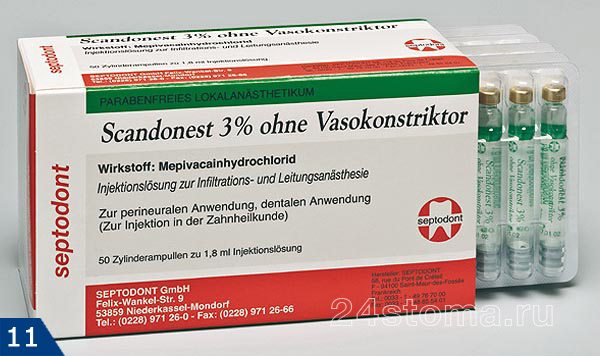
Подробное описание анестетика и показания к применению читайте тут:
→ «Скандонест – инструкция по применению»
- Если у Вас бронхиальная астма или очень высокая аллергичность –
здесь нужен анестетик без консервантов (обычно в анестетиках используется дисульфит натрия, который нужен для стабилизации эпинефрина или адреналина). Поэтому лучше всего таким пациентам подойдет анестетик «Ультракаин Д», который совсем не содержит консервантов.
- Если у вас есть заболевания щитовидной железы, сахарный диабет –
в этом случае Вам также нежелательно использовать анестетики, содержащие сосудо-суживающие компоненты – адреналин, эпинефрин. Препарат выбора, например, «Ультракаин Д», «Скандонест» или «Мепивастезин». Но, выбирая между этими тремя анестетиками, я бы отдал предпочтение первому.
- Если у вас повышенное давление и заболевание сердца –
при умеренной гипертонической болезни и компенсированных заболеваниях сердца оптимальный выбор – это анестетики, содержащие концентрацию эпинефрина (адреналина) – 1:200000. Это может быть анестетики «Ультракаин ДС» или «Убистезин 1:200000».При выраженной гипертонической болезни, декомпенсированных заболеваниях сердца – необходимо применять анестетики, которые полностью не содержат адреналина и эпинефрина. Подойдет тогда, например, «Ультракаин Д».
- Если вы здоровый человек –
если у вас нет вышеперечисленных заболеваний, то вам можно смело ставить анестетики с содержанием эпинефрина/адреналина в концентрации 1:100000. Причем человеку весом около 70 кг можно поставить до семи карпул анестетика включительно. Примером таких анестетиков может служить «Ультракаин ДС форте», «Убистезин форте» и аналоги.
Важно : но хорошее обезболивание перед вмешательством это только половина дела, ведь после лечения зубы частенько болят. О том, какие препараты лучше всего позволяют обезболить в домашних условиях – читайте в статье:
→ «Лучшие анальгетики от зубной боли»
Оптимальным выбором для проведения стоматологических вмешательств при беременности, а также при грудном вскармливании – является «Ультракаин DS» (с содержанием эпинефрина 1:200000), либо «Убистезин 1:200000». Убистезин при беременности настолько же безопасен как и ультракаин. Концентрация эпинефрина 1:200000, которая присутствует в этих анестетиках не влияет на плод, не проникает через плаценту, а также не определяется в грудном молоке.
Полностью отказаться от содержания адреналина в анестетике у беременных и кормящих пациенток ни в коем случае нельзя, т.к. адреналин сужает сосуды в области инъекции и следовательно замедляет всасывание самого анестетика в кровь, а это в свою очередь приводит к заметному снижению концентрации анестетика в крови. А вот чем выше будет концентрация анестетика в крови, тем больше шансов у анестетика проникнуть через плаценту.
Некоторые врачи используют для обезболивания у беременных анестетики Скандонест или Мепивастезин (они не содержат ни адреналина, ни эпинефрина). Однако, как Вы уже поняли – применять такие анестетики у беременных и кормящих нежелательно, т.к. из-за отсутствия сосудосуживающего компонента они всасываются в кровь очень быстро, а это означает, что в крови будет высокая концентрация анестетика, которая позволит препарату проникнуть через плаценту. Кроме того и Скандонест, и Мепивастезин по токсичности превышает новокаин в 2 раза.
Автор: стоматолог Каменских К.В., стаж 19 лет.
источник
| Местная анастезия | |
| — аппликационная | 100 руб. |
| — инфильтрационная | 450 руб. |
| — проводниковая | 500 руб. |
| Удаление подвижного зуба / удаление зуба 1 категории сложности | 700 / 1500 руб. |
| Удаление зуба 2 категории сложности | 2500 руб. |
| Удаление зуба 3 категории сложности | 4600 руб. |
| Наложение 1-го шва / Хирургическая перевязка | 600 / 400.00 руб. |
| Гемисекция | 6500 руб. |
| Удаление ретинированного дистопированного зуба | 8000 руб. |
| Лечение альвеолита (после удаления в другой клинике) | 900 — 1200 руб. |
| Послабляющий разрез | 600 руб. |
| Иссечение «капюшона» слизистой при перекоронорите | 950 руб. |
| Неоконус / Алважель | 600 руб. |
| Дренаж | 600 руб. |
| Удаление кисты | 3900 руб. |
| Резекция верхушки корня | 3900 руб. |
| Использование костно-пластического материала Колапол | 4500 руб. |
| Использование костно-пластического материала Bio Oss | 1550 руб. |
| Кюретаж лунки | 500 руб. |
Нередко пациент слышит от стоматолога заключение о том, что необходимо удалить один или несколько зубов мудрости. Как правило, такие слова врача вызывают паническую реакцию и ожидание боли. Но в современной стоматологической практике для таких целей чаще всего используется общий наркоз, что минимизирует все болевые и дискомфортные ощущения.
Зубы мудрости не выполняют жевательные функции, но часто становятся причиной многих проблем. Это связано с болезненностью их прорезывания, неправильным расположением, воспалительными процессами в «кармашках» десны и др. Удаление данных зубов нисколько не уменьшает функциональность зубочелюстной системы, а наоборот, решает множество проблем.
Существуют показания, при которых зубы мудрости удаляются всегда. К ним относятся:
- Слишком плотное расположение зубов — так называемая скученность зубов. Это ведет к трудностям с прорезыванием зуба мудрости, в результате чего он растет криво и причиняет серьезные болевые ощущения. При ретинированности зубов часто наблюдаются инфекционный и воспалительный процессы в полости рта. Решить эти проблемы можно лишь с помощью удаления патологически расположенных зубов мудрости.
- При нарушенном прикусе или кривых зубах стоматологи-ортодонты чаще всего назначают установку брекетных систем. Процесс прорезывания зубов мудрости смещает весь зубной ряд, и из-за этого может возникнуть болезненность при ношении брекетов. Во избежание данной проблемы зубы мудрости заранее удаляются, даже если процесс их прорезывания еще не начался.
- Стоматологические болезни зуба мудрости (пульпит, периодонтит, кариес) становятся частой причиной его удаления. Терапевтические методы лечения такого зуба связаны с серьезными трудностями, а сам зуб не несет никакой полезной функции. Поэтому избавляться от больного зуба мудрости можно без сожалений.
Процедура удаления зубов мудрости может быть проведена под местным или общим наркозом. К показаниям для использования общей анестезии можно отнести:
- неадекватное психологическое состояние пациента, панику;
- удалить требуется более одного зуба;
- рвотный рефлекс при стоматологических манипуляциях;
- аллергия на местную анестезию.
Во избежание аллергической реакции на общий наркоз проводится полное обследование пациента, препарат и доза подбирается в индивидуальном порядке.
Удаление зубов мудрости под общим наркозом имеет много противопоказания. Например, нельзя использовать общую анестезию при наличии следующих патологий:
- гормонозависимые болезни;
- острые невротические и психиатрические заболевания (эпилепсия и другие);
- различные виды нарушений сердечного ритма: замедление сердечной деятельности, приступы тахикардии с частотой сердцебиения более 140 ударов в минуту, мерцательная аритмия с частотой свыше 100 ударов в минуту;
- наличие проблем с кровообращением мозга, начавшихся 6 месяцев назад;
- инфаркт миокарда, случившийся менее чем за полгода до операции;
- нестабильная стенокардия или стабильная стенокардия напряжения тяжелой степени;
- когда у больного диастолическое артериальное давление выше 110 мм рт.ст;
- некомпенсированная сердечная недостаточность с явно выраженными отеками на ногах, слабостью и сильной одышкой;
- тяжелый стеноз митрального или аортального клапана сердца;
- тяжелая бронхиальная астма;
- острые заболевания дыхательной системы, сопровождающиеся температурой или кашлем;
- воспаление легких;
- обострение хронического бронхита или острый бронхит;
- наркотическое или алкогольное опьянение;
- туберкулезе, воспалении легких, ОРВИ, обострении бронхиальной астмы;
- заболеваниях сердечно-сосудистой системы, сопровождающихся повреждением сердечной мышцы, нарушением кровообращения и склеротическими изменениями в сосудах;
- нарушении функций почек и печени;
- гипертиреозе, сахарном диабете, недостаточности надпочечников.
Беременным женщинам, а также лицам, проходившим вакцинацию не ранее двух недель до операции, общий наркоз также противопоказан.
В стоматологических клиниках «Оптимальный выбор» средняя стоимость удаления крайних моляров обойдется в 4 500 рублей, но цена может варьироваться. Окончательная стоимость услуги складывается из различных факторов: сложность операции, применяемая анестезия и др.
Узнать цены подробнее вы можете на странице нашего прейскуранта.
Данная процедура совершенно безболезненна, так как проводится под общим наркозом. Но даже если будет выбрана местная анестезия, то пациент не испытывает болевых ощущений, но может наблюдаться некоторый дискомфорт. Данный вид анестезии показан для тех пациентов, которые панически боятся удалять зубы мудрости, в особо сложных случаях и тогда, когда удалению нужно подвергнуть сразу несколько зубов.
Незначительные болевые ощущения могут быть после удаления зуба мудрости, когда действие анестезии прекращается. Для снятия болевого синдрома врач назначает анальгетики.
Удаление зубов мудрости может быть простым или сложным. В первом случае врач применяет местную анестезию (чаще всего Ультракаин), а во втором не обойтись без общего наркоза, так как процедура занимает значительное время.
Предварительный этап подготовки к операции включает в себя сбор анамнеза и различные обследования и анализы. Это является обязательным перед любым хирургическим вмешательством, где будет применяться общий наркоз. Врач должен выяснить, имеются ли у пациента противопоказания или аллергии.
Анестезиолог подбирает подходящий препарат, метод анестезии и дозу для каждого пациента в индивидуальном порядке. Наркоз может использоваться парентреральный или ингаляционный, в некоторых случаях применяется комбинированная анестезия.
После того, как наркоз подействовал, хирург удаляет патологический зуб мудрости вместе с корнем. В случае необходимости разрезается десна и зуб выпиливается.
По окончании операции лунку требуется промыть антисептическим средством и закрыть Альвожилем. Это современный противовоспалительный препарат, который не позволит болезнетворным бактериям размножаться в ранке.
Когда лунка обработана, рана зашивается и на нее накладывается стерильный ватно-марлевый тампон.
После проведения сложного удаления зуба мудрости под общим наркозом врач прописывает пациенту антибиотики и антисептики, последние нужно применять в виде ванночек. Через двое-трое суток после операции необходимо посетить врача для осмотра.
Среди наиболее распространенных негативных последствий общего наркоза можно назвать следующие:
Следует отметить, что такие реакции встречаются лишь у незначительного числа пациентов, большинство после операции чувствуют себя хорошо. В наших клиниках общий наркоз не используется.
Для того, чтобы период реабилитации проходил быстрее, а также не возникло негативных последствий, требуется соблюдать следующие рекомендации:
- Не позднее, чем через 10 минут после того, как на рану был наложен стерильный тампон, его нужно извлечь из ротовой полости. Это позволит избежать инфекции и воспаления.
- В течение трех часов после операции и наркоза нельзя есть. При возникновении жажды можно выпить чистой воды.
- Физическая активность, горячие водные процедуры (в том числе душ, ванна, сауна, баня) противопоказаны в течение пары дней после операции. Также нельзя греть щеку.
- Нельзя курить и пить спиртные напитки в течение нескольких дней, это поможет избежать расхождения швов.
- Если пациент испытывает сильную боль, то снизить болевые ощущения поможет компресс со льдом. Прикладывать холод можно на время не больше пяти минут. Врач также может назначить обезболивающие средства.
- Пациенту необходимо принимать все назначенные препараты.
Через несколько дней после операции нужно показаться лечащему врачу, а если возникли неприятные или сильные болевые ощущения, то раньше.
В наших клиниках общий наркоз не используется.
Вопрос: Насколько безопасен общий наркоз?
Ответ: В клиниках «Оптимальный выбор» применяется качественная современная анестезия, и работают высококвалифицированные хирурги и анестезиологи. Препарат, метод анестезии и дозировка подбирается с учетом индивидуальных особенностей каждого пациента. Поэтому не стоит бояться негативных последствий, их вероятность сведена к минимуму.
Вопрос: Сколько по времени длится операция по удалению зуба мудрости?
Ответ: В каждом случае длительность операции может быть разной. Это зависит от сложности процедуры, количества удаляемых зубов и других факторов. В среднем, удаление одного зуба при отсутствии осложнений длится около 25 минут.
Вопрос: Почему стоит отдать предпочтение общему наркозу?
Ответ: Общая анестезия имеет целый ряд серьезных преимуществ перед местной. Во-первых, пациент не будет испытывать дискомфорта (в том числе психологического) и боли во время операции. Во-вторых, больной не будет своими действиями и реакциями мешать работать врачу. В-третьих, хирург может провести сложные манипуляции и удалить неудобно расположенные зубы мудрости, а также сразу несколько зубов.
источник



 «ультракаин ДС форте» – с концентрацией эпинефрина 1:100.000,
«ультракаин ДС форте» – с концентрацией эпинефрина 1:100.000,