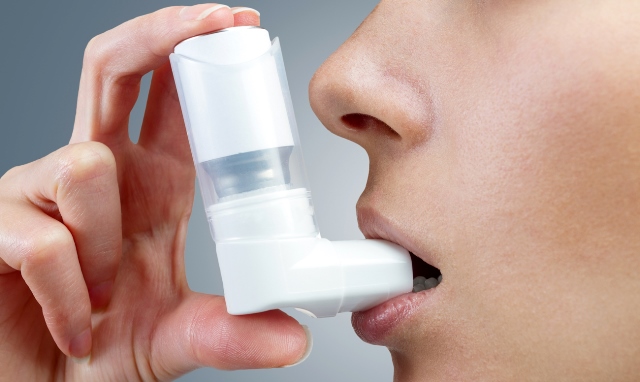
На сегодняшний день, для облегчения приступов, разработаны всевозможные лекарства от бронхиальной астмы, но назначить их может только врач. Так как важно разбираться во всех группах и понимать, какие препараты для лечения будут лучшим выбором для конкретного пациента. Рассмотрим основные группы лекарств и их особенности.

- своевременная профилактика болезни;
- прием симптоматических средств для быстрого устранения проявлений болезни;
- препараты от бронхиальной астмы для нормализации дыхания;
- средства, экстренно купирующие астматический приступ;
- выбор препаратов, которые при минимальном применении дают стабильный эффект и практически не имеют побочных эффектов.
Только врач может определить схему из нескольких препаратов. Комплексная терапия подразумевает использование средств различных групп, поэтому важно, чтобы подбор конкретных лекарств от бронхиальной астмы осуществлял специалист, ведь многие группы часто между собой несовместимы.
Различают 4 стадии бронхиальной астмы, каждая из которых имеет свои подходы к лечению. Принята следующая классификация:
- I стадия — это самая легкая ступень болезни, которая даже не требует длительного лечения. Больной употребляет только препараты кратковременного действия (например, аэрозоль или спрей от бронхиальной астмы) для снятия редких приступов.
- II стадия — базисная терапия подразумевает применение гормональных ингаляционных средств. Если они противопоказаны или неэффективны, назначают теофиллины и кромоны.
- III стадия — для нее характерно использование комбинаций бронхорасширяющих и гормональных средств.
- IV стадия — наиболее выраженная ступень бронхиальной астмы. При ней нужно принимать не только ингаляционные формы гормонов и бронхорасширяющих средств, но и таблетированные гормональные препараты.
Под базисными препаратами подразумевают те противоастматические средства, которые необходимо принимать больному каждый день на протяжении длительного срока. Они не только купируют возможные приступы, но и облегчают общую картину заболевания, подавляют развитие астмы.
Базисные лекарственные препараты снимают воспаление в бронхах, борются с отеками, уменьшают аллергические симптомы. К этой группе препаратов можно отнести глюкокортикоиды, антигистаминные, антилейкотриеновые препараты, бронхолитики, кромоны.
Рассмотрим эти противоастматические препараты подробнее.
К гормональным базисным средствам относят такие препараты:
- Кленил;
- Синтарис;
- Симбикорт;
- Фликсотид;
- Буденофальк;
- Сальмекорт;
- Серетид;
- Симбикорт Турбухалер;
- Альдецин и др.
Львиную долю базисных средств для лечения бронхиальной астмы составляют негормональные препараты, такие как:
Эти препараты сделаны на основе кромоновой кислоты. Широкий ряд средств включает такие лекарства:
- Кромогексал;
- Кетотифен;
- Кетопрофен;
- Кромогликат натрия;
- Недокромил;
- Кромолин;
- Интал;
- Тайлед.
Кромоновая кислота и ее аналоги блокируют воспалительный процесс, что позволяет остановить развитие астмы. Препараты тормозят образование провоспалительных тучных клеток и нормализуют размер бронхов.
Следует помнить, что кромоны противопоказаны детям до 6 лет и не используются для экстренного лечения астмы, так как их эффект проявляется со временем. При приступе бронхиальной астмы используются другие средства — аэрозоль с гормональными веществами, антигистаминные препараты.
Эти препараты борются с воспалительным процессом и снимают бронхоспазм. Представители группы:
Любое средство указанной группы используется как дополнение к основной терапии. Могут применяться лекарства и для детей.
Это самая тяжелая группа средств, которые назначают в особо тяжелых случаях, когда основная терапия не помогает. Принцип работы глюкокортикоидов заключается в блокировании воспалительных процессов в бронхах и недопущении развития приступа.
Гормоны обладают наилучшим лечебным эффектом. Но, несмотря на хороший результат после их приема, препараты имеют много побочных действий. Поэтому эффективнее принимать их только в крайнем случае, когда другие таблетки уже не действуют.
Гормоны могут применяться в качестве ингаляционных и системных средств. К системным препаратам относят таблетки Преднизолон и Дексаметазон.
Глюкокортикостероиды противопоказаны для длительного применения детям, поскольку они могут вызывать стероидных диабет, катаракту, гипертонию, язву желудка и другие патологии.
Данные средства используются для купирования приступов астмы, а также в базисном лечении. Перечень группы следующий:
- Саламол Эко Легкое Дыхание;
- Беротек Н;
- Релвар Эллипта ;
- Форадил Комби;
- Форатил;
- Допамин;
- Фенотерол.
Они вызывают расширение бронхов, чем снимают приступ астмы. Входят в состав множественных вариантов комплексной терапии.
Ингаляции являются одним из лучших подходов для лечения астмы. Лекарственные средства через баллончик или ингалятор быстро попадают непосредственно в дыхательную систему. Таким образом, при помощи ингаляторов купируется приступ астмы. Но возможно и базисное лечение таким образом. Применяются следующие препараты:
- Альвеско;
- Саламол;
- Атровент;
- Фликсотид;
- Бекотид;
- Альвеско;
- Фликсотид и др.
Ингаляции применяются для лечения детей с астмой, возраст которых может быть меньше 3 лет. Такое средство для лечения астмы считается самым безопасным. Больным рекомендуется всегда носить с собой ингалятор от астмы или соответствующий аэрозоль, чтобы купировать возможный приступ. Кроме того, ингаляции применяются при бронхите, заболеваниях горла, поэтому для ребенка рекомендуется их иметь — это лучший профилактический способ предупреждения многих болезней.
Не стоит ожидать от базисной терапии полного излечения от астмы. У нее другие задачи:
- попытка избежания учащения приступов;
- снижение необходимости в ультракоротких препаратах;
- улучшение дыхания.
Базисные препараты необходимо применять всю жизнь и периодически корректировать их дозу. При этом все корректировки осуществляет врач. Он оценивает, насколько сократились приступы, как часто больному приходится применять короткодействующие средства, насколько выражены побочные эффекты и др.
Даже при приеме базисных средств иногда может начинаться приступ удушья. Его нужно купировать препаратами указанных ниже групп.
К симпатомиметикам короткого действия относят следующий список:
- Сальбутамол;
- Изопреналин;
- Орципреналин;
- Пирбутерол и др.
Действие препаратов заключается в немедленном расширении бронхов. Средства нужно всегда иметь при себе и принимать, чтобы оказать первую помощь при начале приступа.
- Бекарбон;
- Ипратропий;
- Белластезин;
- Атровент и др.
М-холиноблокаторы не рекомендуется применять детям, поскольку это может вызвать тяжелые сердечные патологии вплоть до смерти.
Бронхиальная астма чаще всего имеет симптомы, схожие с аллергической реакцией немедленного типа, поэтому рекомендуется параллельно принимать Дезоратадин, Левоцетиризин, Фексофенадин и другие антигистаминные средства.
Бронхиальная астма считается неизлечимой патологией. Это означает, что препараты астматику придется принимать пожизненно, иначе дыхательная функция будет сильно угнетаться, а удушье приведет к смерти. Необходимо постоянно наблюдаться у врача, не пропускать медосмотры — тогда картина болезни будет улучшаться.
Также рекомендуется соблюдать следующие советы:
- Всегда при себе носите запас лекарств на случай приступа.
- Вовремя пополняйте домашние лекарства от астмы, так как в аптеке они могут не оказаться в нужный момент.
- Знайте схему лечения, какие средства вы принимаете, и не пропускайте время приема. Чем точнее вы будете соблюдать схему, разработанную врачом, тем меньше будет приступов астмы.
- Проверяйте названия препаратов, которые вы собрались принимать, а также их дозировку.
- Соблюдайте принципы хранения препаратов.
- Если вы собрались менять схему лечения, врач должен знать об этом. Это же касается и использования различных народных методик и процедур.
- Сообщайте врачу о приеме других средств. Они могут влиять на эффективность противоастматических препаратов при одновременном приеме.
- Помните, что все лекарства имеют побочные эффекты. При их наличии необходимо немедленно прекратить прием и получить консультацию врача.
Помните, что профилактические мероприятия и базисная терапия играют куда более важную роль, чем средства для купирования приступа бронхиальной астмы. Поэтому соблюдайте все рекомендации врача и это поможет вам получить длительную ремиссию.
источник
Какие препараты обычно назначают при бронхиальной астме. Какой основной алгоритм сейчас для этого применяется: лечение астмы в соответствии со ступенью болезни.
Ныне все больше и больше людей страдают бронхиальной астмой. В связи с этим способы лечения и лекарственные средства, которые для этого применяют, претерпевают изменения. Какие-то препараты вовсе исчезают из стандартного перечня назначений, другие же, напротив, доказывая свою эффективность, прочно занимают место в современных лечебных схемах.
Каждому из взрослых пациентов необходимо знать, какие группы препаратов против астмы сейчас наиболее востребованы, чтобы грамотно скорректировать состав своей домашней аптечки.
Практически все группы препаратов, применяемых при бронхиальной астме, оказывают тормозящее влияние на то или иное звено целостного механизма развития болезни. Остановимся на последнем несколько подробнее.
На схеме представлены основные участники реакции бронхов при бронхиальной астме
В основе возникновения симптомов болезни лежит преходящая разнокалиберная бронхообструкция, то есть временное сужение разных отделов бронхиального дерева, которое проявляется в неодинаковой степени.
Всё начинается с того, что на слизистую оболочку бронхов воздействует агент, к которому последняя обладает повышенной чувствительностью. Этот агент вызывает и поддерживает хроническое воспаление в ней. Микрососуды слизистой оболочки переполняются кровью, в воспалительный очаг мигрируют клетки воспаления, к которым относятся следующие:
В гранулах тучной клетки находятся медиаторы воспаления
Клетки воспаления выделяют специфические вещества, которые именуются медиаторами воспаления, например, гистамин, лейкотриены. Эти вещества приводят к тому, что возникает спазм гладкомышечных клеток в стенках бронхов, что и сопровождается сужением просвета последних. Препараты, которые обычно применяют при бронхиальной астме, препятствуют этому процессу.
Сейчас в медицинском мире принята недавно разработанная концепция контроля бронхиальной астмы. Она предполагает, что лекарственные средства должны назначаться по ступени заболевания. Всего выделяют пять ступеней бронхиальной астмы. С каждой новой ступенью аптечка пациента получается наполненной больше на один препарат. Если заболевание протекает не слишком тяжело, пациенту достаточно использовать лекарственные средства по требованию, то есть лишь во время приступа.
Решающим звеном в определении ступени болезни у взрослых пациентов являются частота и степень тяжести приступов астмы.
- I ступень предполагает так называемое интермиттирующее течение болезни, иными словами, астма в таком случае именуется эпизодической. Это означает, что симптомы болезни, такие как одышку, кашель и хрипы, напоминающие свист, появляются у больного не более 1 раза в неделю. При этом приступы ночью случаются не более 2 раз в месяц. Между приступами симптомы заболевания и вовсе не беспокоят больного. Легкие, по данным спирометрии и пикфлуометрии, функционируют нормально.
- II ступень соответствует легкой персистирующей астме. Это означает, что симптомы болезни настигают пациента 1 раз в неделю или даже чаще, но не каждый день. Приступы по ночам случаются чаще, чем 2 раза в месяц. Во время обострения привычная активность пациента может быть нарушена. Данные пикфлуометрии таковы, что свидетельствуют о некотором нарастании чувствительности бронхов больного.
- III ступень соответствует персистирующей астме средней степени тяжести. Это означает, что симптомы болезни больной отмечает каждый день, обострения значительно нарушают его привычную активность и покой. Приступы по ночам случаются более 1 раза в неделю. Обычно пациент уже не может обойтись ни дня хотя бы без препаратов короткого действия.
- IV ступень соответствует тяжелой персистирующей астме. Это означает, что симптомы сопровождают больного ежедневно на протяжении всего дня. Болезнь накладывает серьезные ограничения на привычную активность пациента. По данным спирометрии обычно все показатели значительно снижены и составляют меньше, чем 60 % от должных, то есть нормальных для человека с такими же параметрами, как у конкретного больного.
- V ступень. Характеризуется крайне частыми обострениями и серьезнейшими отклонениями. Часто приступы возникают, как будто, без видимой причины, не один раз за день. Больной нуждается в активной поддерживающей терапии.
Препараты, которые обычно применяют при бронхиальной астме, имеют различные механизмы действия, степени эффективности и непосредственные показания для назначения. Рассмотрим основные средства, которыми должна быть представлена аптечка астматика.
Бронхолитики объединяют под своим названием все те средства, которые расширяют просвет бронхов, снимая бронхоспазм. К ним относят следующие препараты:
- Β-адреномиметики короткого действия.
Стимулируют рецепторы медиаторов адреналина и норадреналина. Вводятся обычно ингаляционно. Оказывают бронхорасширяющее действие. Примерами являются сальбутамол, фенотерол. - Β-адреномиметики длительного действия.
Вводятся также ингаляционно. Примерами являются формотерол, сальметерол. Применяют как базисную терапию, то есть постоянно. - Холинолитики или блокаторы М-холинорецепторов.
Холинолитики – это бронхолитики, которые мешают взаимодействию медиатора ацетилхолина с его рецепторами. Холинолитики назначаются также, чтобы уменьшить спазм мускулатуры бронхов.
Холинолитики можно представить примером ипратропия бромида (Спирива), так как это наиболее часто назначаемое средство среди последних. - Ксантины или препараты теофиллина.
Ксантины – это бронхолитики, которые являются производными вещества ксантина. - ГКС
Глюкокортикостероиды. Лекарственные средства этой группы являют собой вещества гормональной природы. Они противовоспалительные. Также оказывают противоаллергическое и противоотечное действие на слизистую оболочку бронхов. ГКС могут быть ингаляционными, то есть получаемыми пациентом через вдох. К ним относятся беклометазон, будесонид и флутиказон.
Вместе с тем, обычно при тяжелом течении заболевания, ГКС вводятся в организм больного системно. К системным ГКС относятся преднизолон, дексаметазон.
- Стабилизаторы мембран тучных клеток.
Препарат кромоглициевой кислоты
Препараты этой группы также противовоспалительные. Они оказывают влияние на тучные клетки, принимающие активное участие в воспалительных реакциях. Стабилизаторами мембран тучных клеток являются такие препараты, как кромоглициевая кислота, недокромил.
- Антагонисты лейкотриеновых рецепторов.
Лейкотриены – медиаторы воспаления, а антилейкотриеновые средства оказывают противовоспалительное действие. К препаратам этой группы относятся зафирлукаст и монтелукаст (Сингуляр).
- Моноклональные антитела к иммуноглобулину Е.
Препараты моноклональных антител относительно новые. Специфические антитела, которые связываются с иммуноглобулином Е и выводят его из аллергической реакции в том случае, если бронхиальная астма носит аллергический характер. Чтобы применять такие средства, факт аллергической природы астмы должен быть доказан, то есть подтвержден дополнительным исследованием уровня иммуноглобулина Е в крови больного.
Производятся за рубежом. В лабораторных условиях, обычно на мышах.
Муколитики, то есть отхаркивающие средства, скорее применяются не для лечения собственно заболевания, а для некоторого облегчения состояния больного в целом. Бронхи астматика продуцируют много густой стекловидной слизи, облегчение ее отделения, конечно, будет способствовать хорошему самочувствию и более свободному дыханию больного. Муколитики иллюстрируют такие препараты, как ацетилцистеин, амброксол.
На I ступени заболевания препараты необходимы больному лишь эпизодически, для остановки приступа, которые время от времени могут заканчиваться и самостоятельно. С целью купирования приступа заболевания ингаляционно применяют Β-адреномиметики короткого действия, сальбутамол или фенотерол.
На II ступени заболевания аптечка больного уже должна содержать в себе один базисный препарат. Базисные препараты принимаются постоянно. Они служат основой лечения. Обычно это противовоспалительные средства, которые благоприятно влияют на слизистую оболочку бронхов, уменьшая хроническое воспаление в ней. Базисными препаратами II ступени обычно являются ингаляционные ГКС или антилейкотриеновые средства. Также пациент продолжает применять бронхолитики короткого действия по требованию для купирования приступов болезни.
На III ступени болезни, наряду с β-блокатором короткого действия для купирования приступа, обычно применяют 2 базисных лекарства. Для достижения наилучшего эффекта для больного могут быть испробованы различные их комбинации. Одной из лучших считается комбинация низких доз ингаляционных ГКС с длительно действующими β-адреноблокаторами. Также хорошо сочетаются ингаляционные ГКС и антилейкотриеновые средства, как и на II ступени. Кроме того, могут быть назначены пролонгированные теофиллины в низких дозах, то есть теофиллины длительного действия. Такие препараты, как теопек или теотард.
Однако, эти препараты должны быть тщательно оттитрованы. Это означает, что применяют их начиная с минимальных доз, со временем доводя дозу до адекватной для конкретного пациента. Обычно теофиллины назначаются на ночь.
Важно помнить, что строжайшим противопоказанием к применению препаратов теофиллина является наличие у пациента мерцательной тахиаритмии.
Осложнения в таком случае могут быть весьма плачевны. Вплоть до остановки сердца.
На IV ступени болезни аптечка пациента должна содержать уже как минимум 3 базисных препарата. Например, это могут быть представители группы ингаляционных ГКС, группы β-блокаторов длительного действия, а также антилейкотриеновые препараты. Некоторые пациенты также принимают пролонгированные теофиллины на ночь. Для купирования приступа по-прежнему могут использоваться β-блокаторы короткого действия или холинолитики. Однако, последнее менее эффективны.
На V ступени заболевания состав аптечки астматика наиболее многочислен и разнообразен. Применяют всевозможные базисные препараты. Кроме ингаляционных ГКС, начинают использовать также и системные или пероральные ГКС, которые могут обладать массой побочных явлений. Также могут быть использованы моноклональные антитела к иммуноглобулину Е, если его повышенное содержание в крови и связь последнего с астмой доказаны.
Всякому астматику необходимо узнать, какие льготы, включая бесплатные лекарственные средства, ему могут быть предоставлены в связи с болезнью.
Конечно, льготы при бронхиальной астме связаны не только с выдачей лекарственных средств. Также существуют льготы, позволяющие получить бесплатные проезд и частичное проживание. Перечень, который составляют льготы астматика, достаточно разнообразен.
Льготы, касающиеся лечения, также включают в себя льготы по получению санаторно-курортных путевок. Пациент получает возможность бесплатно пройти ряд укрепляющих процедур, что также способствует более благоприятному течению его болезни.
Ныне медикаментозное лечение бронхиальной астмы приобрело определенную структурность. Рациональная фармакотерапия бронхиальной астмы заключается в лечении болезни в зависимости от ступени заболевания, которая определяется в процессе обследования больного. Новые стандарты такого лечения предполагают достаточно четкие алгоритмы назначения астматику различных групп препаратов. Несмотря на то, что среди взрослых пациентов нередко встречается астма IV или даже V ступени, обычно всё же удается облегчить состояние больного.
Практически все из взрослых пациентов имеют право на льготы в связи с болезнью. Состав этих льгот определяется соответствующими законами. Важно, что пациенты могут получить бесплатные препараты. Какие препараты можно получить, необходимо узнать у своего лечащего врача, ибо обычно лекарственные средства выдаются на базе лечебного учреждения.
источник
Бронхиальная астма представляет собой хроническую патологию, развитие которой могут спровоцировать различные факторы, как внешние, так и внутренние. Люди, которым был диагностирован этот недуг, должны пройти комплексный курс медикаментозной терапии, которая позволит устранить сопровождающую симптоматику. Любое лекарство от бронхиальной астмы должен назначать только узкопрофильный специалист, которым была проведена комплексная диагностика и выявлена причина развития этой патологии.
Каждый специалист при терапии бронхиальной астмы использует различные медикаменты, в частности препараты нового поколения, которые не имеют слишком серьезных побочных эффектов, более эффективны и лучше переносятся больными. Для каждого пациента аллерголог в индивидуальном порядке подбирает схему лечения, которая включает не только таблетки от астмы, но и медикаменты, предназначенные для наружного применения.
Специалисты придерживаются следующих принципов при медикаментозной терапии бронхиальной астмы:
- Максимально быстрое устранение сопровождающей патологическое состояние симптоматики.
- Предупреждение развития приступов.
- Оказание помощи больному при нормализации дыхательных функций.
- Сведение к минимуму количества лекарственных средств, которые необходимо принимать для нормализации состояния.
- Своевременное проведение профилактических мероприятий, направленных на предупреждение рецидивов.
Такая группа медикаментов задействуется пациентами для ежедневного применения с целью купирования сопровождающей бронхиальную астму симптоматики, и предотвращения новых приступов. Благодаря проведению базисной терапии больные испытывают существенное облегчение.
К базисным медикаментам, которые способны купировать воспалительные процессы, устранить отечность и другие аллергические проявления, относятся:
- Ингаляторы.
- Антигистамины.
- Бронхолитики.
- Кортикостероиды.
- Антилейкотриеновые лекарства.
- Теофиллины, оказывающие продолжительное терапевтическое действие.
- Кромоны.
Такие медикаменты обладают большим количеством побочных эффектов, поэтому задействуются преимущественно при купировании острых астматических приступов. Специалисты прописывают больным в период обострения следующие лекарства:
- «Аммоний», неадсорбируемый, четвертичный.
- «Сульфат атропина».
Астматикам специалисты часто прописывают следующие лекарственные средства, в составе которых присутствуют гормоны:
- «Бекотид», «Ингакорт», «Беротек», «Сальбутамол».
- «Интал», «Альдецин», «Тайлед», «Беклазон».
- «Пульмикорт», «Будесонид».
Такие медикаменты назначаются больным, у которых на фоне бронхиальной астмы развились воспалительные процессы. Присутствующие в них компоненты способны тормозить процесс выработки тучных клеток, которые уменьшают размер бронхов и провоцируют воспаления. Их не задействуют при купировании астматических приступов, а также не применяют при лечении детей, не достигших шестилетнего возраста.
Астматикам прописываются следующие медикаменты из группы кромонов:
- «Интал».
- «Недокромил».
- «Кетопрофен».
- «Кетотифен».
- Кромгликат или Недокромил натрия.
- «Тайлед».
- «Кромгексал».
- «Кромолин».
При проведении комплексной терапии бронхиальной астмы врачи назначают больным негормональные лекарства, например таблетки:
Такие медикаменты применяются при воспалительных процессах, которые сопровождаются спазмами в бронхах. Специалисты прописывают астматикам следующие виды лекарств, в качестве дополнительной терапии (могут применяться при купировании астматических приступов у детей):
- Таблетки «Формотерола».
- Таблетки «Зафирлукаста».
- Таблетки «Сальметерола».
- Таблетки «Монтелукаста».
При проведении комплексной терапии бронхиальной астмы специалисты прописывают больным такие медикаменты крайне редко, так как они имеют много побочных эффектов. Каждое лекарство от астмы из этой группы способно оказать мощнейшее антигистаминное и противовоспалительное действие. Присутствующие в них компоненты тормозят процесс выработки мокроты, максимально снижают чувствительность к аллергенам.
В эту группу лекарств включаются:
- Инъекции и таблетки Метипреда, Дексаметазона, Целестона, Преднизолона.
- Ингаляции Пульмикорта, Беклазона, Будесонида, Альдецина.
Лекарственные средства, которые относятся к этой группе, специалисты применяют, как правило, при купировании астматических приступов, в частности удушья. Они способны снимать воспалительные процессы, а также нейтрализовывать спазмы в бронхах. Пациентам рекомендуется применение (полный список пациент может получить у лечащего врача):
Если у человека наблюдается обострение патологии, то его бронхиальные пути заполняются массами, имеющими густую консистенцию, которые препятствуют нормальным дыхательным процессам. В этом случае врачи назначают медицинские препараты, которые способны быстро и эффективно вывести мокроту:
При проведении лечения бронхиальной астмы зачастую задействуются специальные приборы, предназначенные для проведения ингаляций:
- Ингалятор – приспособление, которое имеет компактные размеры. Его носят с собой практически все астматики, так как с его помощью можно быстро купировать приступ. Перед задействованием ингалятор необходимо перевернуть вверх ногами, чтобы мундштук оказался снизу. Его пациент должен вставить в ротовую полость и после этого нажать на специальный клапан, дозировано подающий лекарственный препарат. Как только медикамент поступает в дыхательную систему больного, у него происходит купирование астматического приступа.
- Спейсер – специальная камера, которую необходимо перед применением надеть на баллон с лекарственным аэрозолем. Пациент должен изначально впрыснуть медикамент в спейсер, после чего сделать глубокий вдох. При необходимости больной может надеть на камеру маску, через которую будет вдыхать медикамент.
В настоящее время купирование астматических приступов посредством ингаляций считается наиболее эффективной методикой терапии. Это связано с тем, что сразу после вдоха все лечебные компоненты проникают непосредственно в дыхательную систему, благодаря чему оказывается лучший и более быстрый терапевтический эффект. Для астматиков крайне важна именно скорость оказания первой помощи, так как при ее отсутствии для них может все закончиться фатально.
Многие специалисты прописывают своим пациентам ингаляции, при проведении которых должны задействоваться препараты из группы глюкокоркостероидов. Такой выбор обусловлен тем, что присутствующие в медикаментах компоненты способны оказывать положительное воздействие на слизистые органов дыхательной системы, посредством «Адреналина». Чаще всего рекомендуется применение:
Лекарства из этой группы специалисты активно задействуют при купировании острых приступов бронхиальной астмы. Благодаря тому, что медикамент подается больному дозировано, в ингаляционной форме, исключается возможность передозировки. Таким способом могут проходить курс терапии и детки-астматики, которым еще не исполнилось и 3-х лет.
При лечении юных пациентов врачи должны более тщательно определять дозировку и контролировать ход терапии. Специалисты могут назначать малышам те же группы медикаментов, что и взрослым больным. Перед ними ставится задача – купировать воспаление и устранить астматическую симптоматику. Несмотря на то, что бронхиальная астма является неизлечимой патологией, посредством грамотно подобранной схемы лечения пациенты могут существенно облегчить свое состояние и перевести недуг в состояние стойкой ремиссии.
источник
Лекарства от бронхиальной астмы – это основа лечения пациентов-астматиков всех возрастов. Их применение позволяет облегчить общее состояние больного путём купирования симптомов.
Сегодня предлагается множество препаратов для лечения бронхиальной астмы. Тем не менее, разрабатываются более усовершенствованные лекарства, направленные на получение максимального эффекта и снижение негативного воздействия на организм. При этом схема терапии у каждого пациента будет индивидуальной в зависимости от степени заболевания. Каждый астматик должен знать, какие лекарства необходимы ему при обострении астмы.
Бронхиальная астма – заболевание, характеризующееся периодическим сужением дыхательных путей. Оно вызывает одышку и свистящее дыхание. Астма может развиться в любом возрасте, но 50% случаев диагностируется у детей младше 10 лет, причём больше у мужской половины человечества. В основном астма является семейным заболеванием.
Главным фактором риска для развития астмы является курение. Категорически нельзя курить женщинам во время беременности, родителям рядом с детьми. Пассивное курение является одним из основных факторов риска для детей.
Болезнь возникает по 3 причинам:
- Попадание аллергена в организм;
- Проникновение инфекции в дыхательные пути;
- Психосоматическая реакция на жизненную ситуацию.
Механизм возникновения приступов един: под действием неблагоприятных факторов трахея и бронхи спазмируются, отекают, повышается выработка слизи, дыхательный проход сужается и человеку становится трудно дышать. Характерная черта приступа – затруднённый выдох. Препараты предотвращают или купируют (устраняют) проявления болезни.
Также имеет значение генетическая предрасположенность и психосоматика, как ответ на стрессовые ситуации. Под воздействием негативных факторов происходит обструкция, выделение большого объёма вязкого гиперсекрета, что приводит к недостаточности дыхания.
Без лечения приступы астмы учащаются и со временем могут перейти в астматический статус – осложнённую реакцию, при которой чувствительность к лекарствам от удушья значительно снижается. Повышается риск летального исхода.
Признаки астмы могут развиться постепенно, поэтому заболевший человек может поначалу не обращать на них внимания вплоть до первого приступа астмы. Так, контакт с аллергеном или респираторная инфекция могут вызвать первоначальные симптомы, такие как:
- Свистящее дыхание;
- Безболезненное стеснение в груди;
- Трудности с выдохом;
- Сухой персистирующий кашель;
- Чувство паники;
- Потливость.
Данные симптомы резко обостряются ночью и в ранние утренние часы.
При тяжелой форме астмы развиваются следующие симптомы:
- Свистящее дыхание становится неслышным, поскольку слишком мало воздуха проходит по дыхательным путям.
- Больной не может закончить фразу из-за одышки;
- Синеют губы, язык, пальцы рук и ног по причине нехватки кислорода;
- Спутанность сознания и кома.
Если у больного развивается тяжёлый приступ астмы или симптомы продолжают ухудшаться, необходимо срочно вызвать скорую помощь.
Лекарственные препараты от астмы направлены на следующее воздействие:
- Контроль воспаления и предотвращение хронических симптомов (кашель и удушье).
- Облегчение приступов астмы при их появлении (быстрое купирование симптомов).
Основные принципы терапевтического лечения астмы:
- Соблюдение профилактических мер.
- Снижение симптоматики заболевания.
- Предотвращение развития астматического приступа при обострении.
- Возможность принимать минимальное количество лекарственных препаратов без ущерба для больного.
- Своевременная помощь в нормализации дыхательной функции.
Схема лечения с использованием различных групп лекарств может назначаться только лечащим врачом. Медикаментозная терапия предполагает использование различных лекарств и ингаляций, которые воздействуют на все органы больного.
Предлагаем перечень основных препаратов для лечения бронхиальной астмы
Данные препараты предназначены для купирования симптомов астмы и предотвращения приступов. В результате применения базисной терапии больной ощущает значительное облегчение симптоматики.
К этой группе относятся антигистаминные, кортикостероиды, антилейкотриеновые средства, бронхолитики, ингаляторы. В редких случаях взрослым могут назначаться теофиллины длительного воздействия, а также кромоны (препараты негормонального характера).

- Беклазон, Сальбутамол (ингаляторы);
- Будесонид, Пульмикорт;
- Тайлед, Альдецин;
- Интал, Беротек;
- Ингакорт, Бекотид.
- Сингуляр, Серевент;
- Оксис, Формотерол;
- Сальметер, Форадил.
Данная группа предусматривает использование лекарственных препаратов, в состав которых входит кромоновая кислота. Эти лекарства служат для купирования воспалительных процессов. Они обладают противоастматическим действием, замедляют выработку тучных клеток, провоцирующих воспаление и уменьшающих диаметр бронхов. Перечислим основные среди них:
-
Недокромил, Кетопрофен;
- Кромогликат натрия, Кетотифен;
- Недокромил Натрия, Интал;
- Кромогексал, Тайлед, Кромолин.
Кромоны используются в базовой терапии, но такими препаратами не рекомендуется лечить приступ астмы при обострении, также нельзя назначать их детям младше 6 лет.

К ним относятся такие препараты, как:
Кромоны и Антилейкотриеновые средства следует с осторожностью применять детям, так как существует вероятность побочных проявлений.
Применяются с целью быстрого купирования приступа астмы. Наиболее часто используются:
- Сульфат атропина;
- Аммоний четвертичный.
Данные препараты способны вызвать множество осложнений, поэтому при лечении детей используются редко.

К системным глюкокортикоидам относятся:
Не рекомендуется лечить глюкокортикостероидами продолжительное время. Длительное использование может привести к диабету, гипертонии, катаракте и т.д. В детском возрасте их назначают только в крайнем случае.
Препараты данной группы используются для снятия приступов удушья.
Комбинированные бета-2-адреномиметики включают в себя такие препараты, как:
- Серетид, Сальбутамол;
- Формотерол, Вентолин;
- Салметерол, Форадил;
- Симбикорт.
Все комбинированные средства нейтрализуют бронхоспазмы и снимают острые воспалительные процессы. Современная методика терапии бронхиальной астмы относит комбинированные препараты к основам лечения при обострении.
Назначаются при обострении заболевания. У всех больных бронхиальные пути перекрыты вязким густым содержимым, препятствующим нормальной дыхательной деятельности. Принудительно вывести мокроту можно, если применять отхаркивающие средства.

- Ацетилцистеин (АЦЦ, Мукомист);
- Меркаптоэтансульфонат (Ммистаброн);
- Амброксол (Амбросан, Амброксол, Лазолван);
- Бромгексин (Бизолвон, Сольвин);
- Щелочная смесь с гидрокарбонатом натрия;
- Карбоксиметилцистеин (Мукопронт, Мукодин, Карбоцистеин);
- Йодистый Калий.
Снятие астматических приступов при помощи ингаляций – наиболее эффективный способ лечения болезни, так как лекарство мгновенно попадает в дыхательную систему. Это очень важно, поскольку приступы необходимо купировать максимально быстро. Ингаляторы чаще всего используют при обострении. Между периодами обострения лечить заболевание можно при помощи таблеток, сиропов, инъекций.
Эффективную помощь оказывают ингаляторы с глюкокортикостероидами. Они снижают отёки слизистых оболочек с помощью Адреналина. К таковым относятся:
- Фликсотид, Будесонид;
- Бекотид, Флунисолид;
- Флутиказон, Беклометазон;
- Бенакорт, Ингакорт, Бекломет и т.д.
При помощи ингаляций могут лечиться дети – астматики до 3 лет при условии тщательного соблюдения дозировки и наблюдения врача. В этом случае возможность побочных проявлений минимальна.
Астма опасна внезапно развивающимися приступами удушья. Мгновенно купировать эти приступы можно лекарственными средствами нескольких групп. К ним можно отнести:
-
Симпатомиметики (Сальбутамол, Пирбутерол, Тербуталин, Левалбутерол). Эти препараты расширяют бронхиальные пути в течение нескольких минут после применения, поэтому астматикам рекомендуется всегда иметь их при себе. Особенно важно оказать первую помощь при развитии приступа удушья у ребёнка.
- Блокаторы М-холинорецепторов (Атровент, Ипратропий, Теофиллин, Аминофиллин). Данные аэрозоли способствуют расслаблению бронхиальных мышц, блокируя выработку специальных ферментов. Использование М-холинорецепторов ограниченно в детском возрасте, так как эти лекарства могут вызвать тяжёлые осложнения, связанные с нарушениями в работе сердца, а при отсутствии своевременной помощи могут вызвать смерть маленького пациента.
Приступ удушья необходимо снять как можно быстрее, так как длительный интервал между приступами снижает эффективность использования лекарственных препаратов. Именно поэтому врачи рекомендуют с этой целью принимать во время приступов стероидные препараты для ингаляций (Бекотид, Ингакорт, Бекломет). Для профилактики развития приступов можно использовать Брикаил или Вентолин. Это позволяет избежать назначения инъекций.
Кроме ингаляций, противоастматические лекарства для маленьких детей могут назначаться в виде сиропа. Эта форма более всего удобна для малышей.
Бронхиальная астма чаще всего протекает с аллергической симптоматикой, поэтому рекомендуется приём таких препаратов, как:
- Лоратадин;
- Дифенгидрамин;
- Терфенадин;
- Цетиризин.
На некоторые антигистаминные препараты для больных-астматиков существуют определённые льготы. К примеру, многие лекарства входят в список бесплатных. Какие именно препараты включены в льготы для астматиков, следует уточнить у врача.
Лечение астмы у детей включает те же группы препаратов и аналогичные принципы терапии, что и у взрослых. Главная цель лечения – устранить воспаление. Отличаются только дозы и медикаменты, которые предназначены для разных возрастных групп. Детям назначают Интал, Тайлед, Сингуляр, Аколат, Альцедин, Фликсотид, Пульмикорт, Сальбутамол, Беродуал, Эуфиллин, Тевакомб.
Гайморит: лечение народными средствами в домашних условиях описано в этой статье.
Бронхиальная астма относится к категории неизлечимых заболеваний. Все перечисленные группы препаратов предназначены для улучшения дыхательной деятельности и возвращения пациента к нормальной жизнедеятельности. Если точно соблюдать рекомендации врача, регулярно проходить медицинские осмотры, положительная динамика будет сохраняться постоянно.
Какие рекомендации можно дать больным или родителям ребёнка-астматика?
-
Лекарства от астмы – залог правильного контроля заболевания. Больному необходимо всегда иметь запас лекарственных средств.
- Свяжитесь с аптекой или приёмной лечащего врача как минимум за двое суток до того, как запас лекарств будет исчерпан. Имейте всегда под рукой телефонный номер аптеки, названия препаратов и дозировку, чтобы в случае необходимости быстро сделать новый заказ.
- Изучите схему лечения: как и когда нужно принимать лекарства. Схема разработана специально для того, чтобы наилучшим образом контролировать симптомы. Вы должны полностью понимать суть схемы и уметь пользоваться ею.
- Мойте руки перед приёмом лекарств.
- Не торопитесь. Проверяйте название и дозировку всех препаратов перед приёмом.
- Храните лекарства согласно инструкции и рецепту.
- Чаще проверяйте состояние жидких лекарственных средств. Если они поменяли цвет или кристаллизовались, выбросьте их и приобретите новые.
- Проконсультируйтесь с врачом по поводу применения любых других препаратов. Некоторые из них могут повлиять на действие противоастматических препаратов, если принимать их одновременно.
- Любое лекарство, даже самое безопасное, может иметь побочные действие. Расспросите врача или фармацевта о побочных эффектах назначаемого препарата. Сообщите врачу о том, если у вас они проявились после приёма лекарств.
Огромную роль играет профилактика в совокупности с базисной терапией и постоянное наблюдение у лечащего врача. При соблюдении всех рекомендаций можно добиться длительной ремиссии болезни.
Данное видео расскажет о лечении бронхиальной астмы.
Бронхиальная астма – неизлечимая хроническая болезнь. При правильном лечении её сводят к редким и лёгким проявлениям. Во время приступа обязательно применение определённых бронхорасширителей, при систематической терапии – противовоспалительных, бронхорасширяющих, антилейкотриеновых и комбинированных препаратов нового поколения. Незамедлительно обратитесь к врачу при появлении симптомов астмы. Доктор назначит исключительно те средства, которые подойдут в вашем случае. Строго следуйте схеме лечения, и бронхиальная астма будет под контролем.
Астма не единственное заболевание, которое относят к угрожающим жизни болезням. Есть еще ХОБЛ – хроническая обструктивная болезнь легких, методы лечения которой описаны тут с названиями препаратов и дозировками. Кроме этого есть и туберкулез, лечение которого проводится с помощью химиотерапии.
источник
Нужны ли антибиотики и другие препараты больным астмой?
Довольно сложным и спорным является вопрос о применении антибиотиков при астме.
Рис. Скопление микробов на ресничках мерцательного эпителия
Но если теоретики медицины все еще муссируют вопрос о целесообразности назначения этих средств при обострении астмы, то практики давно решили эту проблему однозначно: обострения астмы, особенно в периоды эпидемий респираторных инфекций, требуют назначения высокоэффективных антибактериальных препаратов. В первой части, рассказывая о прогрессировании заболевания, я не случайно отметил, что течение бронхиальной астмы существенно ухудшается при присоединении вторичной инфекции на фоне ежегодных эпидемий респираторных заболеваний. Именно это обстоятельство и определяет необходимость назначения антибактериальных средств в период обострения болезни или на фоне ОРВИ. Если вы посмотрите на рисунок (так выглядит фотография, снятая с помощью электронного микроскопа), то увидите, как в обострении заболевания «удобно» устроились микробы золотистого стафилококка на ресничках мерцательного эпителия, повреждая его функцию, нарушая работу мукоцилиарного механизма и усугубляя хронический воспалительный процесс. Рядом научных исследований доказано, что назначение высокоэффективных антибиотиков широкого спектра действия повышает эффективность лечения обострений астмы и в конечном итоге улучшает ее прогноз.
Для врачей приведу несколько правил, обязательных при назначении антибактериальной терапии больным астмой:
1. Никогда не назначать препараты группы пенициллина и сульфаниламиды, так как наибольшее количество (90%) аллергических реакций вызывают именно они.
2. Нецелесообразно использовать следующие препараты и их аналоги: линкомицин, левомицетин, тетрациклины, макролиды первого поколения. Все они не только малоэффективны, но и часто опасны: тетрациклины нарушают рост и развитие костей у детей, разрушают зубную ткань; левомицетин отрицательно влияет на кроветворение (вызывая цитопенические реакции). А эффективность их действия на хроническую микробную инфекцию, «прижившуюся» в дыхательных путях, минимальная.
3. Выбирать конкретный антибактериальный препарат только с учетом чувствительности к нему высеваемой из мокроты микробной флоры. Если нет возможности определить чувствительность микроорганизмов к антибиотику, следует использовать препараты последних поколений с максимально широким спектром антимикробного действия. При этом стремиться выбирать антибиотик с минимальными токсическими свойствами.
4. Соблюдать продолжительность курсового лечения антибиотиками не менее 7–12 дней и обязательно доводить курс лечения до конца.
5. В ЛЮБОМ СЛУЧАЕ ЛЕЧЕНИЕ АНТИБАКТЕРИАЛЬНЫМИ ПРЕПАРАТАМИ ДОЛЖНО ПРОХОДИТЬ ПОД НАБЛЮДЕНИЕМ ВРАЧА.
Исходя из вышеперечисленных соображений, наиболее предпочтительными являются цефалоспорины, фторхинолоны и макролиды последнего поколения, обладающие бактерицидным действием.
Таблица. Наиболее эффективные антибактериальные препараты
| Группа | Препарат | Коммерческое название |
| Цефалоспорины | Цефалексин Цефаклор Цефуроксим Цефотаксим Цефтазидим | Цепорекс, Споридекс и пр. Цефаклор, Цеклор и пр. Зиннат, Кетоцеф и пр. Цефотаксим, Клафоран и пр. Кефадим, Фортум и пр. |
| Фторхинолоны | Офлоксацин Пефлоксацин Ципрофлоксацин Ломефлоксацин | Офлоксацин, Таривид и пр. Абактал Ципробай, Ципролет и пр. Максаквин |
| Макролиды | Азитромицин Мидекамицин | Сумамед Макропен |
Все эти препараты более предпочтительны еще и потому, что используются преимущественно внутрь, и это гораздо удобнее, чем инъекции. Почти все эти антибиотики (за исключением цефалексина) достаточно дороги. Исходя из экономических соображений, можно использовать комбинированную терапию, например тетрациклины в сочетании с эритромицином и пр. Но, как правило, конечный результат даже в этих случаях будет неудовлетворительным, особенно при неверифицированной микробной флоре. Поэтому альтернативой подобным попыткам является применение цефалексина, выпуск которого налажен в России. Я не буду далее развивать эту тему, ибо не ставлю своей задачей написать руководство по антибактериальной терапии, а дополнительную информацию об этом можно найти как в справочниках по лекарственной терапии вообще, так и по антибактериальной терапии в частности.
5. 1. Препараты, назначаемые дополнительно при астме
Целенаправленное лечение астмы не ограничивается лекарствами, перечисленными выше. Нередко возникает необходимость назначения антигистаминных, иммуностимулирующих и других препаратов, ведь лечить приходится не болезнь, а больного. А каждый больной — это отдельная проблема, особенно при наличии сопутствующих заболеваний: сердечно-сосудистых, желудочно-кишечных и пр. Поэтому необходимость дополнительных лекарственных назначений определяется конкретной ситуацией, индивидуальными особенностями пациента. В УМЕНИИ СДЕЛАТЬ ЭТО И ЗАКЛЮЧАЕТСЯ ПРОФЕССИОНАЛИЗМ И ИСКУССТВО ВРАЧА. Хотя следует сказать, что даже минимум препаратов (бронхорасширяющих противовоспалительных и отхаркивающих), назначенных по рациональной системе, может обеспечить астматику жизнь без тяжелых проблем.
К наиболее важным из дополнительно назначаемых препаратов относятся антигистаминные средства. Как уже говорилось, именно гистамин является ключевым медиатором в развитии процесса аллергического воспаления. Рекламные акции по продвижению на рынок антилейкотриеновых средств сопровождаются утверждениями (больше голословными, чем научно и корректно доказанными) о ведущей роли лейкотриенов в развитии астмы. Пока это не факт! Зато давно доказанный научный факт, что запускающий механизм астмы — это распад тучных клеток (мастоцитов) и выброс из них огромного количества гистамина, вызывающего все симптомы астмы. Но противовоспалительные (таблетированные и ингаляционные стероиды), противоаллергические средства (интал, недокромил) неспособны защитить каждую тучную (как и любую другую) клетку от повреждения и разрушения. Поэтому «прорывающийся» сквозь инталовую или гормональную защиту гистамин усугубляет в бронхиальном дереве воспалительный процесс. А предотвратить это явление способны дополнительно назначаемые антигистаминные средства.
Основной механизм действия этих препаратов заключается в конкурентном связывании ими гистаминовых рецепторов гладкой мускулатуры бронхов и сосудов микроциркуляторного русла, в результате чего уменьшается воспалительный отек слизистой оболочки бронхов и снимается их спазм. Существует два основных типа гистаминовых рецепторов: H1 и H2. Нет нужды подробно останавливаться на этом вопросе. Достаточно сказать, что в патологических механизмах астмы задействованы H1-гистаминовые рецепторы и, естественно, все используемые при астме антигистаминные средства относятся к блокаторам H1-рецепторов. Блокируя H1-рецепторы, они предотвращают спазм гладких мышц бронхов и развитие воспаления в дыхательных путях и повышают эффективность проводимого лечения. Основные представители этих лекарственных средств приведены в таблице.
Таблица. Наиболее распространенные антигистаминные средства
| Препарат | Коммерческоеназвание | Форма выпуска и доза |
| Клемастин | Тавегил, Мекластини пр. | Табл. по 1 мг, сироп для детей |
| Хлоропирамин | Супрастин, Аллерган S | Табл. по 25 мг |
| Лоратадин | Кларитин, Лорфаст | Табл. по 10 мг, сироп для детей |
| Астемизол | Гисманал, Астелонг, Гисталонг и пр. | Табл. по 10 мг, суспензия для детей |
| Цетирезин | Зиртек, Цетрин | Табл. по 10 мг, капли |
| Кестин | Эбастин | Табл. по 10 мг |
| Терфенадин | Трексил, Гистадини пр. | Табл. 60 и 120 мг, суспензия для детей |
| Мебгидролин | Диазолин, Омерил и пр. | Табл. (драже) по 50и 100 мг |
| Фенкарол | Фенкарол, Квифенадин | Табл. по 10, 25 и 50 мг |
Наиболее предпочтительными для длительного лечения являются выделенные в таблице пять препаратов: они практически не вызывают сонливости, головной боли, сухости слизистых и прочих побочных действий, свойственных большинству антигистаминных средств. Кроме того, они назначаются только один раз в день и действуют в течение 24 ч. Существенным их недостатком является высокая стоимость. Поэтому альтернативой этим лекарствам могут стать во многих случаях отечественные препараты фенкарол и диазолин, также не вызывающие сонливости, головной боли и сухости во рту. Однако препятствием к их назначению являются хронические заболевания органов пищеварения, так как при длительном применении эти препараты раздражают слизистые оболочки желудочно-кишечного тракта.
Таким образом, реализуя все цели и задачи назначаемого лечения, с учетом особенностей действия тех или иных препаратов, можно для каждого конкретного пациента подобрать индивидуальное и максимально эффективное лечение, и при этом даже незначительный успех будет хорошим стимулом для дальнейшей систематической терапии.
Итак, основой поддерживающей терапии при бронхиальной астме должны быть не две, как предлагает «Глобальная стратегия…», а, по крайней мере, три группы препаратов: 1) бронхорасширяющие дозированные аэрозоли; 2) противовоспалительные, противоаллергические и 3) отхаркивающие средства. Регулярное и систематическое лечение с помощью трех-четырех лекарств из этих групп во ряде случаях позволяет страдающему бронхиальной астмой чувствовать себя удовлетворительно и не ощущать симптомов заболевания. БОЛЬНОЙ ДОЛЖЕН ЗНАТЬ, ЧТО ЭТА ТЕРАПИЯ НАПРАВЛЕНА НЕ НА ТО, ЧТОБЫ ВЫЛЕЧИТЬ АСТМУ(!), А НА ТО, ЧТОБЫ ОСТАНОВИТЬ ПРОГРЕССИРОВАНИЕ БОЛЕЗНИ И СОХРАНИТЬ ЗДОРОВЬЕ И ЖИЗНЬ.
В период обострения болезни или в случае, когда ситуация не контролируется поддерживающими препаратами, по рекомендации врача дополнительно назначаются антибиотики, сложные микстуры, антигистаминные препараты, различные средства в виде инъекций и прочее. В силу объективной необходимости ингаляционные гормональные препараты могут на две-три недели заменяться таблетированными или увеличивается их доза. Но это решает опытный специалист-пульмонолог. Поэтому совет больным: НЕЛЬЗЯ ЗАНИМАТЬСЯ САМОЛЕЧЕНИЕМ НИ ПРИ КАКИХ ОБСТОЯТЕЛЬСТВАХ, ОСОБЕННО КОГДА ВЫ ПЛОХО СЕБЯ ЧУВСТВУЕТЕ!
Ну а подвести итог содержанию первых глав этой части книги можно следующим образом: бронхорасширяющие аэрозоли и микстуры — это симптоматические средства. Они устраняют симптомы астмы: одышку, затруднение дыхания, приступы удушья, снимая спазм гладкой мускулатуры и отек слизистой бронхов. Противовоспалительные, антиаллергические и отхаркивающие средства воздействуют на патологические процессы болезни — они уменьшают воспаление в бронхиальном дереве и способствуют его очищению от скопившегося секрета. Составление наиболее эффективной программы лечения на основе этих лекарств и является принципиальной задачей. Оптимальная лечебная программа определяет не только конкретные препараты и их дозы, но и частоту приема, а также длительность курсового лечения, которая в каждом отдельном случае подбирается индивидуально.
5. 2. Антилейкотриеновые средства: 20 лет исследований и неопределенная перспектива
Последние десятилетия «навязчивой» идеей многих фармакологов стал поиск альтернативных противоастматических препаратов. В этой связи основные усилия были направлены на создание средств, воздействующих на патологические механизмы с участием лейкотриенов.
Как уже говорилось, лейкотриены — метаболиты арахидоновой кислоты — имеют определенное значение в развитии так называемой аспириновой астмы. В процессе биохимических реакций образуются лейкотриены различных типов. Считается, что наиболее важную роль в реализации воспалительных механизмов астмы играют цистеиновые, или сульфидопептидные, лейкотриены (в дальнейшем будем называть их просто лейкотриены). И до настоящего времени окончательно не выяснены все детали, объясняющие участие и вклад лейкотриенов в реализацию воспалительных механизмов астмы. Не изучены достаточно и сами лейкотриеновые рецепторы, а также не выяснена их роль в механизмах сокращения гладкой мускулатуры бронхов, повышения проницаемости сосудов и пр. Тем не менее, более 20 лет назад несколько десятков фармацевтических компаний включились в «гонку» по созданию антилейкотриеновых противоастматических средств. Основные усилия были направлены на создание двух групп препаратов: ингибиторов синтеза лейкотриенов и веществ, конкурентно связывающих лейкотриеновые рецепторы (подобно антигистаминным препаратам, связывающим соответствующие гистаминовые рецепторы). В результате этих исследований были синтезированы сотни (если не тысячи) соединений, из которых оказались активными всего четыре.
Речь идет о следующих фармакологических веществах: зилеутоне, влияющем на синтез лейкотриенов, а также защищающих соответствующие рецепторы зафирлукасте, монтелукасте и пранлукасте. Как только зафирлукаст и монтелукаст под торговыми марками «Аколат» и «Сингулар» появились на российском фармацевтическом рынке, началась их широкая рекламная кампания.
Если кто-то из читателей внимательно следил за прессой, он согласится, что я нисколько не преувеличиваю: мелькали сообщения и о Нобелевской премии, и о «новой эре» в лечении астмы, и о том, что с этими лекарствами все проблемы будут решены раз и навсегда. Сообщения об этих «чудо-препаратах» и сейчас появляются в некоторых газетах, но страсти уже улеглись: ни один из принимавших эти лекарства пациентов в «новую эру» здоровья не попал, и астма, как сразу было ясно, у них не исчезла.
Ну а когда были подведены итоги первых широких клинических испытаний выяснилось, что они выглядят довольно скромно. Чтобы не быть голословным, приведу некоторые цифры. Так, у пациентов, принимавших зафирлукаст, по данным одного из исследований, снизилась потребность в бронхорасширяющих аэрозолях на 17%, по-видимому, на одну (!) ингаляционную дозу. В других лекарствах потребность снизилась на 19% — отмечают исследователи. Правда, при этом больной стал принимать на один препарат больше! Но наука об этом умалчивает. Приведу выдержки из одного на-учного исследования (журнал «Materia Medica». Бюллетень для врачей и фармацевтов, 1998, № 2 (18), Фармарус Принт, Российская Медицинская Ассоциация.): «…зафирлукаст (Аколат) является принципиально новым лекарственным препаратом для базисной терапии БА (бронхиальной астмы) ЛЕГКОГО И СРЕДНЕТЯЖЕЛОГО течения… и может сочетаться с ингаляционными глюкокортикоидами и бета-2-агонистами… На фоне лечения Аколатом отмечается уменьшение ночных и утренних проявлений БА. улучшаются показатели ФВД». И тут же приводится динамика данных пока-зателей ФВД: до лечения скорость воздушного потока на уровне крупных, средних и мелких бронхов составила соответственно 46, 34 и 26% от нормы. А через 6 мес. после лечения цифры следующие: 46, 30 и 24%. Единственным показателем, величина которого «сдвинулась» с мертвой точки, был ОФВ1: за 6 мес. лечения он вырос с 66 до 75% (данные о статистической достоверности при этом не приводятся). К этому следует добавить, что ошибка измерения этого показателя может составлять до 10%. Так что результаты лечения «больных с легкой и среднетяжелой астмой» выглядят довольно скромно (при том, что обследовано было всего 20 пациентов). А что же говорить о тяжелобольных астматиках?
Вообще говоря, критический анализ опубликованных клинических испытаний антилейкотриеновых средств наводит на мысль, что во многих случаях желаемое выдается за действительное. А ситуация в целом выглядит несколько странно: многие заявляют об их высокой эффективности и «полном контроле астмы» (это цитата одного из сообщений в Интернет), но никто этого объективно не доказал. Скорее всего, антилейкотриеновые препараты каким-то образом улучшают субъективное самочувствие, не восстанавливая сколь-либо существенно проходимость дыхательных путей. Но цена этого и в прямом, и в переносном смысле слишком высока. Цена в медицинском смысле — это высокий риск побочных действий, а цена в экономическом выражении — несоответствие конечного результата стоимости этих лекарств.
И чтобы это стало ясно, приведу выдержки из аннотации к одному из препаратов — зафирлукасту: «Аколат не показан для купирования бронхоспазма при острых астматических приступах. Аколат не должен резко замещать терапию ингаляционными кортикостероидами. Возможно … взаимодействие с … аспирином, эритромицином, терфенадином, эуфиллином. Необходимо проявлять осторожность в решении вопроса о снижении дозы стероидных гормонов у больных с тяжелой астмой» и т. д. В инструкции имеются даже указания на проявление «…ранних признаков гепатотоксичности» при приеме этого препарата и «повышение частоты инфекций», к счастью, «обычно легких», но, к несчастью, «у пожилых больных».
По-видимому, требуются еще многие годы корректных научных исследований, чтобы определить место антилейкотриеновых средств в лечении астмы. Наиболее вероятно, что антилейкотриеновые вещества окажутся полезными у некоторых больных с аспириновой астмой, но не более того. Не буду далее развивать эту тему, ибо, по данным на сегодняшний день, рано делать окончательные выводы.
5. 3. Качество лекарств — залог успешного лечения
Итак, как вы уже поняли, даже при самом благоприятном течении болезни невозможно обойтись без современных лекарственных препаратов. Еще 5–10 лет назад ассортимент противоастматических средств был ограничен продукцией всего нескольких компаний (в основном стран «социалистического содружества»), выпускающих большинство своих лекарств по лицензии известных фирм, например, «Glaxowellcome», «Fisons» (Великобритания), «Boehringer Ingelheim» (Германия) и др. Сегодня ситуация существенно изменилась: фармацевтический рынок России стремятся завоевать все больше и больше иностранных компаний. В качестве примера достаточно привести ситуацию с известными препаратами «Сальбутамол» и «Астмопент»: в настоящее время в России зарегистрировано около десятка компаний, предлагающих эти препараты под различными коммерческими названиями. Не будет преувеличением сказать, что предложение сегодня значительно превышает спрос. Активный фармацевтический бизнес в России развивают США, бывшие социалистические страны — Польша, Венгрия, страны бывшей Югославии, Болгария; страны Балтии; Востока — Индия, Турция; арабские страны. Традиционно на российском рынке многие годы известна фармацевтическая продукция Финляндии, Швеции и других стран.
Зайдя сегодня практически в любую аптеку, вы можете увидеть на витрине несколько различных по названию лекарств, содержащих одно и то же действующее вещество, но существенно различающихся по стоимости. Как говорится, рынок есть рынок, и ничего не поделаешь. Как же сделать оптимальный выбор и приобрести наиболее качественный препарат по минимальным ценам? Постараюсь дать несколько советов. Думаю, что они будут полезны как пациентам и практическим врачам, так и работникам аптек.
С точки зрения качества целесообразно приобретать препараты у компаний, их разработавших (как правило, это европейские, скандинавские или американские фирмы). В этом случае, как обещает реклама, вы получите настоящее качество, хотя и не при минимальной цене. На сегодняшний день, как это не парадоксально, самые низкие цены не всегда устанавливают фирмы-лидеры, традиционно занимающиеся разработкой и производством противоастматических средств в течение последних десятилетий. Например, часто встречающееся бронхорасширяющее средство «Сальбутамол» под разными коммерческими названиями («Вентолин», «Асталин» и пр.) предлагают американские, европейские, индийские, арабские, турецкие компании, и одна упаковка стоит чуть больше 2–3 US $. В то же время ряд фирм-посредников предлагает эти же лекарства дороже на 0,5–1 US $. Одни фирмы, выпускающие этот препарат по лицензии, продают его дешевле, другие — дороже. Качеством же эти лекарства, как правило, отличаются друг от друга меньше, чем ценой.
Аналогичная ситуация наблюдается и с другими препаратами. Причем фармацевтическая продукция второстепенных производителей по качеству если и бывает хуже, то не намного, чем у фирм-разработчиков. Поэтому лично я, назначая лекарственное лечение, руководствуюсь не только имиджем известных фирм, например, «Boehringer Ingelheim», «Orion», «Astra», «Upjohn» и др. Ведь справедливости ради следует отметить, что и компании бывших социалистических стран: «Zdravle», «Pliva», «Polfa» и многие другие по лицензии фирм-разработчиков производят под различными коммерческими названиями практически все популярные противоастматические препараты: «Беротек», «Сальбутамол», «Интал», «Бекотид» и др. И качество лекарственных средств, выпускаемых по лицензии в странах Восточной Европы, как правило, достаточно высокое. Раньше исключение составляли фирмы Азии, Индии и Ближнего Востока. В последнее десятилетие они активно выходят на наш фармацевтический рынок. Сегодня, спустя 10 лет после выхода моей первой книги «Астма и больной», могу на основании личного опыта совершенно ответственно сказать: «Многие лекарственные препараты, поступающие из этих стран, соответствуют всем мировым стандартам». Ведь большинство из них производится по лицензии известных фирм.
И ни для кого не секрет, что фирма, продавшая лицензию на производство, всегда контролирует качество выпускаемой продукции, особенно если на ней стоит зарегистрированное название или торговая марка. В основном же качество любого лекарственного препарата определяется уровнем технологии, культурой производства и квалификацией персонала. И этим требованиям сегодня вполне соответствуют производства, организованные ведущими европейскими, скандинавскими и американскими компаниями в других странах. Поэтому и препараты других стран, например индийские, себя окончательно зарекомендовали с положительной стороны.
Что-то более определенное о различиях в качестве противоастматических средств тех или иных стран сказать вообще трудно. На научных симпозиумах и конгрессах, зачастую финансируемых заинтересованной фирмой, всегда приводятся данные об очень высокой эффективности какого-либо лекарства. Но когда я обратился к ряду зарубежных фирм, предложив им предоставить для сравнительного анализа информацию о производимых ими препаратах, представившись в качестве независимого эксперта, многие ответили, что предпочитают иметь дело с официальными представителями Минздрава России. И это понятно: вдруг независимое мнение не совпадет с интересами компании.
Ну а теперь несколько слов о выборе лекарств с экономической точки зрения. В этом смысле немаловажное значение имеет форма выпуска или расфасовка применяемого препарата. Например, если вам назначен бронхорасширяющий аэрозоль «Беротек» по 1 ингаляционной дозе 3 раза в день, то баллончика, содержащего 200 ингаляционных доз, хватит как минимум на 2 мес. В то же время (об этом я рассказывал выше) вариантом замены «Беротека» может быть «Сальбутамол», и в этом случае баллончика, содержащего 200 ингаляционных доз, также хватит на 2 мес. Но на сегодняшний день «Сальбутамол» дешевле «Беротека» в среднем на 50%. В таком случае при наличии в аптеке одновременно двух вышеназванных лекарственных аэрозолей предпочтение следует отдать «Сальбутамолу». То же самое относится к различным таблеткам и микстурам: одинаковые на первый взгляд упаковки аналогичных препаратов, но с разными торговыми марками, могут содержать неодинаковое количество лекарства (в разовой дозе или в пересчете на общее количество) даже при одинаковой стоимости.
Подвести итог всему сказанному можно следующим образом: во-первых, приобретая лекарственные препараты, свой выбор следует останавливать на продуктах с проверенным качеством. Лицензионные продукты следует приобретать только от зарекомендовавших себя производителей, например восточноевропейских или индийских. Препараты других стран Азии и Востока покупать в том случае, если отсутствуют оригинальные противоастматические средства. Во-вторых, при выборе конкретного продукта из экономических соображений необходимо обращать внимание не на цену упаковки, а на себестоимость одной дозы, таблетки и т. д. В этой связи хотел бы сказать, что из всех европейских производителей самое низкое соотношение цена/качество имеет продукция немецких фирм, среднее — английских, а самое высокое — скандинавских. Поэтому, если вы приобретаете лекарства за свои деньги и не пользуетесь бесплатными рецептами, рекомендую обратить внимание на эту информацию. Еще более выгодное соотношение цены и качества соответствует лицензионным препаратам из Индии.
И последнее, о чем я хотел бы вас предупредить: иногда при отсутствии какого-либо лекарственного препарата работники аптек предлагают вариант замены, который часто и не является аналогом того, что вам выписали. Чтобы убедиться в том, что замена действительно равноценна, достаточно просмотреть аннотацию к этому средству. Если это замена полноценная, то независимо от коммерческого названия в аннотации будет указано международное фармакологическое название активного вещества. Например, в препаратах «Задитен», «Кетотифен», «Астафен», «Кетасма» и пр. в качестве активного действующего вещества в аннотации указан кетотифен. Если же действующее вещество в аннотации имеет другое название, значит, вам предлагают не совсем то, что необходимо для лечения.
Таким образом, руководствуясь этими простыми советами, вы никогда не сделаете ошибки, а рекомендации лечащего врача будут выполнены абсолютно точно и принесут максимальную пользу. И последнее, о чем я хотел бы рассказать, касаясь лекарственной терапии, — о побочных действиях некоторых препаратов.
источник


