От того, как происходит течение бронхиальной астмы, зависит для пациента многое. Выбор лекарств, подбор комплекса терапевтических мер, а также образ жизни. Всё это напрямую связано с особенностями развития болезни у того или иного человека.

Основной признак развития астмы – это легкие или тяжелые приступы ухудшения дыхания, сильного удушья в обычных условиях для больного. Среди других признаков патологии выделяют:
- сильный свист в дыхании во время приступа;
- хлюпанье и свист при прослушивании легких;
- выдохи в несколько раз протяженнее вдохов;
- больной принимает позу, сильно подавшись вперед, а плечевой пояс заметно приподнимается;
- кашель начинается перед приступом и завершает его;
- пациента мучает беспокойство, раздражительность и даже приступы паники;
- больного астмой беспокоит чихание, слезотечение и жидкие прозрачные носовые выделения;
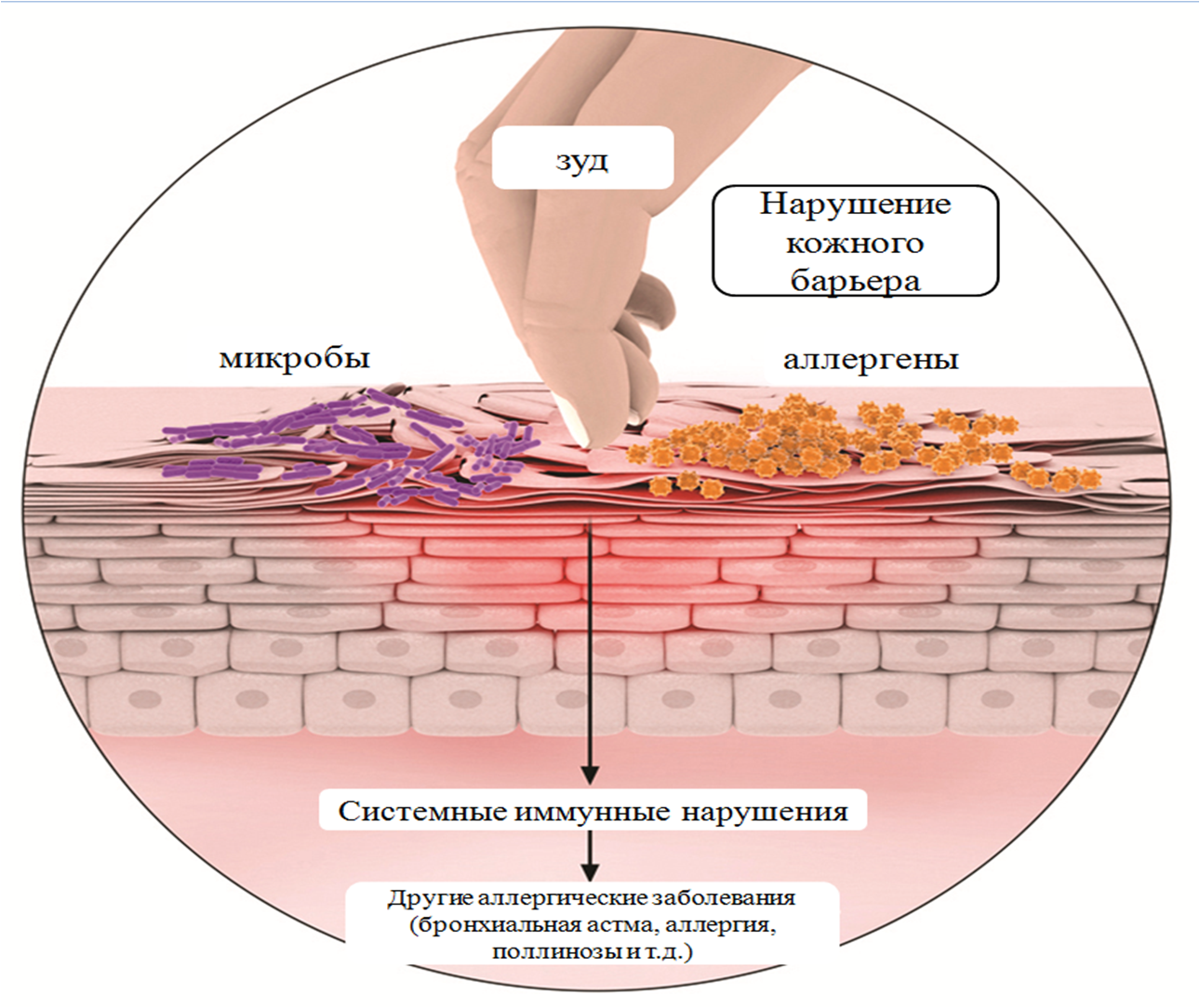
- нередко развивается зуд глаз, кожи, появляются такие болезни, как дерматит и экзема;
- головокружения и головные боли также преследуют людей, страдающих астмой.
Существует множество классификаций течения астмы. Они варьируются от одной школы медицины к другой, определений для них также может быть несколько.
Бронхиальная астма легкого течения часто проходит атипично, что выражается сухим кашлем без сильного дыхательного дискомфорта, характерного для заболевания. Вместе с кашлем присутствует и характерный свист. Всего же можно выделить около 10 различных вариантов течения такой болезни, как бронхиальная астма.
Риск заболеть выше у тех, у кого родственники страдали от астмы или других аллергических реакций. Экзема, ринит, хронический конъюнктивит и непереносимость продуктов у близких – повод для профилактики астмы с раннего детства.
Однако не всегда предрасположенность к заболеванию непременно приводит к его развитию. Ему способствуют неблагоприятные условия и неправильный образ жизни. Бывают и такие случаи, что при «чистой» наследственности у человека начинает развиваться астма.
Инфекционно зависимая бронхиальная астма тяжелого течения часто формируется у пациентов, склонных к респираторным болезням. Бронхит, частая пневмония и заражение вирусами – вот болезни, которые приводят к астме.
Аллергическая патология – атопическая форма бронхиальной астмы в персистирующем течении – еще один вид болезни, который даже у здорового человека может возникнуть на фоне неблагоприятных условий жизни. Обычно сюда относят:
- частое пребывание в грязных помещениях с повышенным уровнем запыленности;
- работа в неблагоприятной среде с химикатами и другими опасными веществами;
- содержание в квартире большого количества домашних животных (или в доме без надлежащего ухода за ними);
- неправильное питание, включающее много жирного и жареного, консервантов и красителей, а также продуктов-провокаторов аллергии типа орехов, шоколада и цитрусовых фруктов.
Существует еще один вид – «аспириновая» астма, которая развивается при непереносимости лекарства с одноименным названием. Дополнительно среди симптомов развиваются полипы в носу и пазухах. Развивается подобная атопическая бронхиальная астма с легким персистирующим течением и на другие обезболивающие лекарства.
Нередко люди с такой формой болезни плохо переносят лекарства желтого цвета, а также продукты с подобным оттенком. В их состав, как и в аспирин, входит тартразин.
Болезнь, возникающая после нагрузок, называется астмой физического усилия. Для нее характерны приступы удушья сразу же после интенсивных упражнений.
Существует и такой тип астмы, как дисгормональная. Она развивается на фоне изменения гормонов эндокринной системы, развивается с возрастом, часто возникает у пациенток при климаксе.
Психогенная астма появляется при сильных психических и эмоциональных нагрузках. Может возникнуть при сильном однократном потрясении.
Эти 3 вида астмы часто возникают вместе с другими типами болезни и крайне редко бывают самостоятельными. Обычно они идут вместе с аллергической астмой.
Иногда атопическая форма бронхиальной астмы легкого персистирующего или другого типа течения сменяется иным типом болезни. Например, в молодости это могла быть чисто аллергическая астма, а к старости она перерастает в инфекционно зависимый тип.
Бронхиальная астма интермиттирующего течения (легкого) требует наблюдения у специалиста, однако приступы для нее характерны эпизодические. Лечение назначается в зависимости от уровня контроля заболевания:
- Контролируемая бронхиальная астма не персистирующего течения (не постоянная). Медикаменты принимаются периодически в малых дозах, так как симптоматика практически не проявляется, либо наступает очень редко.
- Частично контролируемая астма. Легкая форма бронхиальной астмы персистирующего течения, при котором симптомы проявляются часто, но слабо. Дозировка препаратов увеличивается до того момента, пока астма не становится контролируемой.
- Неконтролируемое течение бронхиальной астмы. Симптомы при такой форме патологии носят выраженный характер, а дозировки лекарств постоянно приходится корректировать.
Лечение астмы подбирается индивидуально, и определенного плана в этом вопросе не существует. Специалист назначает несколько методик лечения неконтролируемой астмой, устраняются контакты с аллергенами, подбираются уникальные дозировки лекарств.
Течение бронхиальной астмы делят на 2 этапа, которые сменяют друг друга: периоды восстановления и затишья, а также сезоны обострения. Тяжесть болезни оценивают по комплексу критериев:
- число обострений дыхания днем и ночью в течение определенного срока, обычно 1 недели;
- необходимость применения препаратов-агонистов короткого воздействия;
- проблемы со сном и активностью;
- характеристики объема форсированного выдоха (ОФВ1) и пиковой объемной скорости выдоха (ПОС);
- общие изменения ежедневных показателей ПОС в процентах от нормы.

Всего выделяют 4 степени астмы в 2 группах – с постоянными (персистирующими) приступами и периодическими:
- Интермиттирующая астма легкого течения (возникает изредка). Ночные приступы случаются не более 2 раз в течение месяцев, а дневные настигают человека примерно 1 раз в неделю. Возможны нерегулярные обострения, длительность которых не превышает нескольких дней. ОФВ1 и ПОС больше 80% от нормы, колебания ПОС находятся в пределах 20%.
- Бронхиальная астма персистирующего течения легкой формы. Приступов по ночам становится больше 2 в месяц, а в дневное время они преследуют человека от 2 раз в неделю, обычно приступы случаются не чаще раза в сутки. Физические упражнения и сон нарушены в течение дня. Колебания ПОС превышают 20%, но не достигают 30%.
- Астма средней тяжести хронического течения. Приступы мучают человека чаще 4 раз в месяц по ночам, а днем случаются минимум 1 раз в сутки. Активность, сон и другие признаки повседневной жизни сильно затруднены.
- Астма тяжелого хронического течения. Сопровождается постоянными ночными и дневными рецидивами, а также регулярными обострениями. Атопическая бронхиальная астма персистирующего течения и другие формы сопровождаются нарушениями сна и существенными проблемами с активностью, показатели анализов ниже 60% от нормы.
Для определения точной формы болезни и установки техники лечения необходимо пройти полное пульмонологическое обследование в клинике.
источник
В настоящее время существует огромное множество болезней бронхов. Одной из тяжелых форм считается бронхиальная астма персистирующая. Она наступает периодически, мешает нормальному существованию больного. Поэтому необходимо знать ее симптомы и методы лечения.
Из-за данного недуга бронхи неадекватно реагируют на различные состояния, поэтому значительно сужается просвет и появляется избыток слизи. Именно это и вызывает основные симптомы болезни.
Основными причинами проявления бронхиальной астмы считаются:
- Наследственный фактор – если у родственников имеется астма, то велик шанс появления такого недуга;
- Избыток жира в организме – лишний вес плохо вентилирует легкие;
- Астме больше подвержены мальчики. Происходит это из-за определенного строения бронхиального дерева;
- Аллергические компоненты: пыль, шерсть, цитрусы, плесень, орехи;
- Сильные физические нагрузки;
- Воздействие окружающей среды;
- Дым сигарет.
Это основные факторы, которые вызывают данное заболевание.
- Легкая форма характеризуется появлением хрипа, небольшого кашля, одышки в состоянии покоя. Проявляются такие симптомы раз в неделю, за квартал могут появиться до четырех раз. При отсутствии симптомов легкие никак себя не проявляют;
- Вторая форма отличается появлением легочной недостаточности. Ночных приступов нет, но больной становится менее активным;
- Средняя тяжесть астмы – при таком проявлении болезни приступы беспокоят каждый день, как днем, так и ночью;
- Тяжелая форма заболевания. В этом случае появляется боль, кашель без мокроты, удушливые приступы. При этой форме человек страдает бессонницей. Его необходимо срочно помещать в стационар.
Благодаря появлению симптомов существует возможность быстро начать лечение.
Выявить данное заболевание у ребенка до пяти лет возможно благодаря бронхографии – в легкое вводится немного йодированного растительного масла, таким образом, диагностируют легочные заболевания.
Причины возникновения атопической формы у детей такие же, как и у взрослых. Иногда может добавиться диатез, а также сильные физические нагрузки.
Очень важно следить за своим ребенком, потому как атопическая форма вызывает самые опасные осложнения.
Чаще всего при половом созревании все симптомы исчезают, но нужно внимательно следить за ребенком, потому как возможны рецидивы.
Начало болезни приходится на бронхи, в них попадает аллерген или инфекционный возбудитель, из-за чего начинаются приступы кашля с удушьем. При этом начинают развиваться определенные клетки, бронхи начинают разрушаться, появляется отек, спазмы бронхиальной системы.
Когда начинается приступ астмы, бронхиальный секрет перекрывает просвет для прохождения воздуха. Поэтому появляется одышка, из-за которой слышно сильный свист или хрипы.
Обязательного и незамедлительного лечения требует персистирующая бронхиальная астма. Что это такое больному расскажет доктор, который проведет полное обследование, поставит точный диагноз и назначит грамотное лечение.
Методы борьбы с персистирующей бронхиальной астмой
Для того чтобы избавиться от данного недуга нужно применять комплекс мер. Каждый этап лечения проходит с использованием определенных медикаментов, которые с улучшением состояния понемногу сводятся на нет. При сильном обострении состояния необходимо избавиться от удушья, а когда наступает ремиссия, нужно укреплять организм.
Удушье наступает во всех формах заболевания. В случае, когда у человека легкая форма текучести бронхиальной астмы нужно использовать бета-стимуляторы. Таковыми являются:
- Беротек – используется для профилактики астмы, купирует приступы, расширяет легкие. Побочными эффектами могут выступать боли в голове, головокружения, нервозное состояние. Противопоказаниями считаются сильная чувствительность, сердечная недостаточность. Аккуратно надо использовать при беременности, лактации, детям до 4 лет;
- Вентолин – используется для лечения различных болезней бронхов. Также избавляет от приступов, лечит астму, используется для профилактики. Запрещено применять детям до 2 лет, при угрозе выкидыша. Побочными действиями могут быть головная боль, тахикардия;
Данные препараты используются либо самостоятельно, либо совместно с ингалятором. Самолечение использовать запрещено, потому как дозировку должен назначить лечащий врач.
Среднюю тяжесть лечат с помощью медицинских работников. Определенные лекарства вводят в вены. Такими медикаментами считаются:
- Эуфиллин – применяется для лечения астмы, сердечной недостаточности, снятия отеков. Противопоказан при эпилепсии, инфаркте, язве. Вводится внутривенно;
- Преднизолон – используется для снятия отеков, при лечении артрита, астмы. Побочными действиями может быть нарушение менструального цикла, нарушение сердечной работы. Противопоказан при нарушении работы желудка, кишечника, почек.
Вводят данные препараты внутривенно.
Такая болезнь имеет периоды ремиссии, в которые необходимо проводить специальную профилактику. Это нужно для уменьшения появления приступов кашля с удушьем.
При легкой степени текучести бронхиальной астмы, как правило применяют следующие медикаменты:
- Кромогликат – используется для лечения астмы. Противопоказан при беременности и кормлении. Имеет множество побочных действий;
- Эреспал – используется для лечения бронхиальных заболеваний. Противопоказан при наличии аллергии
Дозировку каждого препарата назначает только врач.
При средней форме бронхиальной астмы персистирующем течении доктора выписывают преднизолон. Назначают не сильно большую дозировку. Также комплексом используют следующие препараты:
- Сальметерол – лечит бронхиальную астму и используется для профилактики. Не рекомендовано использовать при аллергии, беременности и кормлении;
- Серевент – используют для лечения астмы, профилактики ее. Противопоказан детям до 4 лет и при сильной чувствительности к препарату.
Чтобы полностью контролировать приступы, нужно использовать немалые дозировки гормональных медикаментов. Делают это с помощью ингаляторов.
Важно понимать, что как только появляется клокотание в груди, сильная боль, одышка, давление на грудь, затруднения дыхания, нужно незамедлительно обращаться к специалисту за обследованием. Только он сможет провести осмотр, поставить точный диагноз, назначить грамотное лечение, которое вызовет ремиссию.
Когда она наступает нужно обязательно проводить профилактику, чтобы избежать появления частых рецидивов. Для этого убирают беспокоящий аллерген, убирать внешние факторы, вовремя проводить вакцинацию, правильно питаться, исключив соленое, жирное и сладкое. Также нельзя запускать течение болезни, потому как есть риск появления тяжелых осложнений. Никогда не занимайтесь самолечением, это может быть опасно для жизни. Лучше всего сразу обращаться в стационар, где смогут помочь грамотные специалисты.
источник
Бронхиальная астма – хроническое заболевание респираторной системы. Этиология недуга включает в себя следующее факторы:
- наследственность;
- экология;
- профессия;
- аллергия;
- питание и избыточный вес.
Атопическая астма вызвана реакцией организма на аллергены, часто носит сезонный характер.
Методы диагностирования и терапии зависит от происхождения болезни. Обычно процесс диагностики включает анализы крови и исследование мокроты. Для лечения выписывают антигистаминные препараты и бронхолитики.
Атопия – это генетическая предрасположенность к аллергическим реакциям. Астма – воспаления дыхательных путей, которое носит хронический характер. Следовательно, атопическая форма астмы – это болезнь дыхательных путей, связанная с хронической или сезонной аллергией.
Симптоматика выражается во внезапной нехватке воздуха. Проявляется приступами, первыми признаками могут стать заложенность носа, ринит, кашель, чихание, зуд кожных покровов.
Для постановки точного диагноза необходимо сдать специальные пробы и анализы.
Развитие атопической астмы связано с иммунными процессами в организме человека. Иммунологическим механизмом атопической бронхиальной астмы является сенсибилизация, то есть развитие повышенной чувствительности к аллергенам.
Человек становится особенно восприимчив к некоторым веществам. При повторном попадании их в организм возникают аллергические реакции, вследствие которых развивается атопическая астма.
Это происходит из-за выброса в организме медиаторов воспаления – гистамина, цитокинов и лейкотриенов. Повышенная чувствительность бронхов к аллергену приводит к обструкции. При этом происходит их сужение, сокращение гладкомышечных волокон и выделение вязкого секрета. В связи с этим уменьшается вентиляция легких из-за ограниченного прохождения воздушного потока.
Таким образом, патогенез атопической бронхиальной астмы обусловлен:
- Проникновением в организм антигена.
- Синтезом иммуноглобулинов E и G4 и их закреплением на наружной поверхности клетки.
- Выделением медиаторов воспаления (цитокинов, лейкотриенов, хемокинов и др.)
- Развитием ранней и поздней астматической реакции.
Для неатопической бронхиальной астмы механизм развития немного другой. Сначала появляются нарушения в работе механизма защиты слизистой органов дыхания. После этого организм подвергается воздействию инфекции. В ответ он выделяет медиаторы воспаления.
Далее активируются ферменты и происходят изменения в работе нервных рецепторов. Заканчивается процесс нарушениями в работе вегетативной нервной системы. Таким образом, болезнь связана с функциональными нарушениями, а не действием аллергенов.
Так, бронхиальная астма имеет различные механизмы развития и патогенез. Но проявляет себя одинаково – приступами удушья.
В зависимости от вида аллергена, атопическую астму делят на несколько типов.
Грибковая – это астма, возбудителями которой являются различные виды грибков. Это могут быть грибы рода Candida, Aspergillums, Hormodendrum, Cladosporium, Alternaria и Penicilinum. В первых двух случаях болезнь обостряется с сентября по март, во вторых трех — с июля по сентябрь, а в последнем — круглогодично.
Количество грибков за счет размножения в дневное время суток увеличивается к вечеру. Именно в это время и ночью наблюдаются обострения. Ослабление болезни возможно в холодный период, но с наступлением тепла резко начинается обострение. Это также связано с увеличением численности колоний микроорганизмов.
Главное место развития грибка в доме – ванная комната. Необходимо обязательно следить за уровнем влажности в ней и сразу бороться с первыми признаками плесени.
Нутритивная астма является реакцией на различные пищевые продукты. Сопровождается обычно крапивницей, отеком слизистых, сухим кашлем, зудом в горле и ушах.
Чаще всего аллергия, приводящая к пищевой астме, возникает на следующие продукты:
Обычно приступ развивается в одно мгновение. Человек ощущает сильное затруднение дыхания. Но бывают ситуации, когда проходит более 4 часов до первых симптомов аллергии. Степень тяжести тоже разнится: от заложенности носа до удушья.
Особое внимание стоит уделить консервированной продукции. Дело в том, что консервы содержат большое количество салицилатов — химических веществ, которые в большом количестве могут вызвать аллергическую реакцию и стать причиной анафилактического шока. Салицилаты содержатся и в лекарствах. Они усугубляют пищевую аллергию, осложняя течение болезни лекарственной аллергией.
Астма пыльцевая – заболевание, вызванное пыльцой растений. Наиболее легкая форма астмы, которая предшествует слезотечение и ринит. Чаще всего бывает сезонной, но возможен и круглогодичный вариант болезни.
Приступы купируются с помощью антигистаминных лекарств быстрее, чем при других типах. Но это не значит, что при лечении болезни нужно ограничиться только этим. Обязательно необходимо посетить врача. Обычно в таких случаях применяются бронхорасширяющие препараты. Они, в свою очередь, действуют на специфические рецепторы дыхательных путей.
Болезнь обостряется с апреля по сентябрь, как раз в период цветения растений. Чувствительность организма повышена к пыльце березы, тополя, ольхи, амброзии и другой растительности. Круглогодично такая реакция может проявляться на орешник или подсолнух. В этом случае не рекомендуется употребление в пищу орехов и растительного масла.
Эпидермальная – астма, обостряющаяся при контакте с животными. В данном случае аллергическая реакция проявляется на их шерсть, частицы эпидермиса и слюну. Приступ начинается с чихания, заложенности носа, кашля и переходит в удушье. Может наблюдаться небольшое повышение температуры тела.
Такой тип болезни встречается реже других, примерно в 5-7 % случаев. Чаще ему подвержены люди, профессия которых связана с животными. Это могут быть животноводы, дрессировщики, работники приютов.
Дома такая аллергия встречается на котов, собак, хомяков, кроликов и попугаев. Примечательно, что птицы занимают второе место в этом списке после кошек. Астмой, спровоцированной птичьим пухом, страдают многие люди.
Главный фактор, способствующий развитию болезни, – наследственность. Если у человека в семье есть люди, страдающие атопической астмой, то, скорее всего, ему передастся аллергия на те же аллергены.
Особенно это касается пыльцевой, то есть сезонной, бронхиальной астмы. Аллергическая реакция на пыльцу, как правило, передается в каждом поколении. Но стоит заметить, что чаще по женской линии. В этом заключается главное отличие от эндогенной, то есть неатопической астмы.
Что касается, внешних причин, то такими могут стать экология, плесневый грибок в квартире, наличие аллергена в пище и в быту, прием лекарств без назначения врача. Приступы удушья могут спровоцировать:
- употребление сладкого, цитрусовых, орехов, молока и других аллергенных продуктов;
- лекарственные препараты;
- шерсть домашних любимцев;
- бытовая пыль;
- сигаретный дым;
- воздух, насыщенный газами промышленных производств;
- перепад температур и высокая влажность.
Поэтому у людей, проживающих в зоне холодного климата с высокой влажностью или в местности, застроенной заводами, риск возникновения атопической формы астмы в два раза выше, чем у других.
Легкое персистирующие течение – степень, при которой заболевание выражено слабо. Применение постоянной терапии не обязательно. Приступы удушья происходят около одного-двух раз в неделю. Они кратковременны, проходят самостоятельно, ухудшают качество жизни и требуют обращения к специалистам.
Средняя тяжесть – характерны ежедневные приступы и нарушение сна. Их необходимо купировать бронхолитиками – бронхорасширяющими препаратами, назначенными врачом.
Тяжелая форма заболевания характеризуется ежедневными приступами по несколько раз за день и ночь. Нормальная активная жизнь при такой форме становится невозможной. Течение болезни в таком случае должно быть под строгим контролем медиков.
Типичной особенностью атопической бронхиальной астмы является астматический статус — состояние, при котором происходит длительное удушье вплоть до потеря сознания. В таком случае при отсутствии быстрой и квалифицированной медицинской помощи возможен летальный исход.
Симптомы атопической бронхиальной астмы следующие:
- свист в груди;
- ощущение хрипов;
- чихание;
- зуд в горле;
- сухой кашель;
- одышка;
- боль и давящее чувство в груди;
- удушье;
- страх, возможна паническая атака.
Болезнь может проявляться в различных сочетаниях перечисленных симптомов.
Атопической астмой могут болеть и дети. Это связано с высокой вероятность передачи болезни от родителей. Часто заболевание у малышей путают с бронхитом.
Но опытные специалисты могут поставить правильный диагноз. Ребенку необходима консультация педиатра и врача-аллерголога. В начале болезни прослеживаются: затрудненное дыхание, кашель, шумы в грудной клетке.
Обычно атопическую бронхиальную астму диагностируют в возрасте 6-10 лет. Но есть случаи, когда заболеванию подвержены совсем маленькие дети. Тогда болезнь проявляется после года жизни. Если диагноз уже поставлен, то под рукой всегда должны быть препараты, купирующие приступы.
Комната ребенка регулярно должна проветриваться, как минимум несколько раз в день. В экстренных ситуациях, когда приступ не проходит с помощью бронхолитиков за 5 минут, обязательно вызывать скорую помощь.
Диагностикой бронхиальной астмы занимается терапевт. При подозрении на атопическую форму болезни следует незамедлительно записаться к аллергологу и пульмонологу. После этого врач, который занимается выявлением болезни, начинает выяснять, какой именно аллерген мог способствовать появлению атопической бронхиальной астмы.
Для этого он вводит инъекцию аллергена и наблюдает за развитием реакций организма, если симптомы астмы возникают, тогда подтверждается диагноз. Также для диагностирования болезни врачи используют такие виды лабораторных исследований:
- ингаляции с выявленными антигенами;
- кожные пробы;
- определение уровня иммуноглобулина.
Терапия при атопической астме зависит от степени ее тяжести. Легкая форма заболевания лечится бронхолитиками короткого действия непосредственно при приступах.
Способ применения может быть пероральным или ингаляционным. В случае тяжелого течения болезни на постоянной основе используются противовоспалительные препараты. Кроме того, проводится гормональное лечение кортикостероидами.
При астматическом статусе назначают оксигенотерапию, в крайних ситуациях применяется искусственная вентиляция легких, сильнодействующие анальгетики и введение в бронхи специального раствора для очистки от слизи.
Чтобы уменьшить в плазме количество иммунных клеток, чувствительных к воспалению, можно применять плазмаферез. Также для понижения уровня антигенов в крови применяют гемосорбцию. При заболевании показаны иммунокоррекция, лечебная физкультура и санитарно-курортное лечение.
Во время приступа экстренная помощь должна быть такой:
- попытаться убрать все возможные источники аллергической реакции;
- вызвать скорую помощь;
- обеспечить больному доступ к свежему воздуху;
- освободить верхнюю часть туловища от сдавливающей одежды;
- воспользоваться бронхорасширяющим препаратом, уточнив дозировку заранее.
Пациенту с таким недугом необходимо поддерживать здоровый образ жизни и заниматься спортом. Это поможет увеличить максимальный объем легких. В доме астматика должна постоянно проводиться влажная уборка, устраняющая бытовую пыль и шерсть животных.
В случае пищевой аллергии необходимо выбрать нужную диету и соблюдать ограничения в питании. Пациенту настоятельно рекомендуется отказаться от курения и выбирать экологически чистые места для жизни.
Четких инструкций по профилактике атопической бронхиальной астмы нет. В случае если болезнь никак не проявлялась, специалисты могут дать такие рекомендации: вести здоровый образ жизни, полностью отказаться от курения, регулярно убираться дома, своевременно лечить простудные заболевания и больше проводить времени на свежем воздухе.
Для больных астмой и для людей, находящихся в группе риска, меры профилактики будут гораздо строже:
- употреблять в пищу только гипоаллергенные продукты;
- отказаться от парфюмерии, освежителей воздуха и косметики;
- убрать все цветущие растения;
- осторожно относиться к резкой перемене климата;
- избегать чрезмерных физических нагрузок[М54] .
Все это поможет избежать атопической астмы.
источник
Публикации по теме:
ОПРЕДЕЛЕНИЕ И КЛАССИФИКАЦИЯ
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, в котором принимают участие многие клетки и клеточные элементы. Хроническое воспаление обусловливает развитие бронхиальной гиперреактивности, которая приводит к повторяющимся эпизодам свистящих хрипов, одышки, чувства заложенности в груди и кашля, особенно по ночам и ранним утром. Эти эпизоды обычно связаны с распространенной, но изменяющейся по своей выраженности обструкцией дыхательных путей в легких, которая часто бывает обратима, либо спонтанно, либо под действием лечения (GINA, 2006).
В последних международных документах развивается концепция о нецелесообразности выделения степени тяжести БА для обычной клинической практики и целесообразности перехода на деление БА по уровню контроля. Классификация БА по степени тяжести рекомендуется только для научных целей. Однако, по мнению экспертов РРО, учитывая важность первоначальной оценки тяжести БА, а также социальные и экспертные особенности нашей страны, целесообразно сохранение классификации по степени тяжести БА для РФ. Тяжесть БА традиционно определялась как внутренний индивидуальный уровень активности болезни. Наиболее правильная оценка тяжести БА может быть сделана только перед началом терапии или какого- либо вмешательства (элиминационные мероприятия). Итак, по степени тяжести БА делится на интермиттирующую, легкую, среднетяжелую и тяжелую персистирующую (табл.1).
В соответствии с последней номенклатурой аллергических болезней, астму, опосредованную иммунологическими механизмами, следует называть аллергической астмой. Аллергические механизмы имеют преобладающее значение почти в 80% случаев детской астмы и более чем в 50% случаев у взрослых. Если доказано участие 1дЕ антител в формировании астмы, то следует обозначать ее IgE — опосредованной аллергической астмой. В нашей стране эту форму бронхиальной астмы принято называть атопической. Термин атопия следует использовать только после документированного подтверждения IgE сенсибилизации: выявлением специфических IgE антител в сыворотке крови или положительными результатами кожных тестов с аллергенами, то есть проведения специфического аллергологического обследования, кото¬рое выполняется только врачом аллергологом- иммунологом.
В GINA, 2006 рекомендована классификация БА по уровню контроля с выделением контролируемой, частично-контролируемой и неконтролируемой БА (табл.2). Такой подход лучше описывает состояние болезни относительно проводимых лечебных мероприятий, отражает понимание того, что тяжесть БА зависит не только от выраженности симптомов заболевания, но и от ответа на терапию и что у конкретного пациента степень тяжести может изменяться в течение нескольких месяцев или лет. Контроль БА может достаточно быстро изменяться в ответ на воздействие триггеров или проводимую терапию, и хотя он частично определяется тяжестью болезни, он также включает оценку адекватности проводимой терапии.
Примеры формулировки диагноза БА:
Бронхиальная астма, атопическая форма, легкого персистирующего течения, частично- контролируемая. Интермиттирующий аллергический ринит, ремиссия. Аллергический конъюнктивит, ремиссия. Аллергия к клещу домашней пыли, шерсти домашних животных (кошка).
Классификация БА по степени тяжести.
| Характеристики | Интермиттирующая БА | Легкая персистирующая БА | Среднетяжелая персистирующая БП | Тяжелая персистирую- щая БА |
| Дневные симптомы | Реже 1 раза в неделю | Чаще 1 раза в нед., но реже 1 раза в месяц | Ежедневные | Ежедневные |
| Обострения | Кратковременные | Могут нарушать активность и сон | Могут нарушать активность и сон | Частые |
| Ночные симптомы | S 2 раз в месяц | Чаще 2 раз в месяц | >1 раза в неделю | Частые Ограничение физической активности |
| ОФВ1 или ПСВ | >80% от должных значений | 80% от должных значений | 60-80% от должных значений | 260% от должных значений |
| Вариабельность ПСВ или ОФВ1 | 30% | >30% |
Классификация БА по уровню контроля болезни (GINA, 2006)
| Характеристики | Контролируемая БА (все нижеперечисленное) | Частично- контролируемая БА (любое проявление в течение любой недели) | Неконтролируемая Б А | |||||||||||||||||||
| Дневные симптомы | Отсутствуют или S2 эпизодов в неделю | > 2 эпизодов в неделю | ||||||||||||||||||||
| Отсутствуют | Любые | Наличие трех или более признаков частично- контролируемой БА в течение любой недели | ||||||||||||||||||||
| Ночные симптомы/ пробуждения | Отсутствуют | Любые | Наличие трех или более признаков частично- контролируемой БА в течение любой недели | |||||||||||||||||||
| Потребность в препаратах неотложной помощи | Отсутствуют или S2 эпизодов в неделю | > 2 эпизодов в неделю | ||||||||||||||||||||
| Функция легких (ПСВ или ОФВ1) | Нормальная | 70% от должного, средняя: ОФВ, =50-60% , тяжелая: ОФВ, 12% (или >200мл) по сравнению с со значением до ингаляции бронхолитического препарата. В качестве бронходилятационных агентов рекомендовано использовать: 1) (32-агонисты короткого действия (сальбутамол, фенотерол — до 800 мкг, тербуталин — до 1000 мкг) с измерением бронходилатационного ответа через 15 мин. Положительная проба говорит об обратимости имеющих место нарушений показателей бронхиальной проходимости или о наличии скрытого бронхоспазма в случае неизмененных исходных показателей. Пиковая скорость выдоха (ПСВ) измеряется с помощью пикфлоуметра и является важным методом диагностики (при отсутствии возможности проведения спирометрии) и оценки эффективности терапии БА. Современные пик- флоуметры отличаются портативностью, сравнительно невысокой стоимостью, простотой в обращении и являются идеальным выбором для ежедневной оценки выраженности бронхиальной обструкции пациентами в домашних условиях. Следует рекомендовать пациентам измерять ПСВ утром, сразу после пробуждения и до приема препаратов; обычно при этом получают близкое к минимальному значение ПСВ. Вечернее измерение проводится перед сном, получая более высокий показатель ПСВ. Суточную вариабельность ПСВ определяют как амплитуду ПСВ (разность между максимальным и минимальным значениями в течение дня) выраженную в процентах от средней за день ПСВ [ и усредненную за 1-2 недели. Другой метод определения вариабельности ПСВ заключается в определении минимальной за 1 неделю ПСВ (утренней) в процентах от самого лучшего в этот же период показателя (Min%Max). Мониторинг ПСВ полезен в следующих | случаях: — Подтверждение диагноза БА (при отсутствии возможности проведения спирометрии): Е прирост ПСВ после ингаляции бронхолитика на 60 л/мин (или на 20%) по сравнению с ПСВ до ингаляции; либо изменение ПСВ в течение [ суток более чем на 20%. — Оценка контроля БА, особенно у больных f недооценивающих симптомы астмы. График или дневник пикфлоуметрии служат дополнительным s инструментом оценки эффективности терапии. — Выявление факторов окружающей среды (аллергены, профессиональные факторы, физическая нагрузка, другие триггеры), провоцирующих появление симптомов БА. Для этой цели рекомендуется проведение пикфлоуметрии несколько раз в день в течение периода предполагаемого воздействия факторов риска на работе или дома, а также в период их отсутствия. Выявление бронхиальной гиперреактивности (БГР). Наличие БГР является одним из важных критериев диагноза БА. Гипервосприимчивость дыхательных путей проявляется ; чрезмерной бронхоконстрикторной реакцией [ на различные раздражители. Основным методом измерения дыхательной гипервосприимчивости является бронхоконстрикторный тест с [ метахолином, гистамином, физической нагрузкой. Оценка результатов бронхопровокационного теста проводится по динамике ОФВг Тест считается положительным при падении ОФВ, на 20% и более (от исходного значения) после ингаляции бронхоконстрикторного агента или после физической нагрузки. Специфическое аллергологическое обследование проводится в фазу ремиссии БА врачом аллергологом-иммунологом. Оно включает в себя: проведение кожных проб с небактериальными аллергенами, провокацион¬ных тестов с аллергенами, лабораторных тестов для определения специфических lgE-антител. В настоящее время для диагностики аллергических заболеваний применяют аппликационные, скарификационные, внутрикожные тесты и тест уколом (prick-тест). Их постановка и оценка осуществляется на коже волярной поверхности предплечья или спины по общепринятым методикам. Выбор аллергенов для тестирования и вид проб определяются результатами аллергологического анамнеза и клинической картиной заболевания. За 3-7 дней до постановки аллер- гопроб отменяются антигистаминные препараты. Проведение провокационных (назального, бронхиального, орального) тестов с аллергенами осуществляется при наличии показаний. Учитывая высокую частоту атопической БА у детей и взрослых, каждый пациент с подозрением на БА или имеющий установленный диагноз БА должен быть проконсультирован врачом аллергологом-иммунологом, который определяет необходимость и объем специфического аллергологического обследования, а в дальнейшем — специфического лечения. СОВРЕМЕННЫЕ ПРИНЦИПЫ ТЕРАПИИ БРОНХИАЛЬНОЙ АСТМЫ У ВЗРОСЛЫХ К сожалению, на сегодняшний день мы не можем полностью излечить больного от бронхиальной астмы, однако мы можем добиться полного контроля над болезнью у большинства пациентов. Качество жизни этих больных может быть значительно улучшено, и не отличаться от здоровых лиц в том случае, если своевременно поставлен диагноз и назначена адекватная терапия, контролирующая астму. Контроль БА означает контроль клинических проявлений заболевания, критерии которого определены в международном документе GINA, 2006, как
В идеале полный контроль БА должен означать отсутствие не только симптомов болезни «нормальную функцию легких, но и отсутствие признаков воспаления в нижних дыхательных путях, ибо хорошо известно, что даже при отсутствии клинических симптомов, воспаление слизистой бронхиального дерева может сохраняться и приводить к бронхиальной гиперреактивности. Воспалительные изменения и ремодулинг (фиброзирующие изменения) бронхиальной стенки наблюдаются не только у пациентов со среднетяжелой и тяжелой астмой, но и у больных с легкой формой болезни, у которых они отличаются лишь меньшей интенсивностью. У пациентов с легкой БА могут развиваться тяжелые обострения болезни. 30-40% госпитализаций по поводу обострения БА приходится на долю пациентов с легкой формой болезни. Именно для этих пациентов характерна переоценка контроля своей астмы, использование симптоматического лечения и отсутствие адекватной противовоспалительной терапии. Основными составляющими контроля БА являются:
Обучение пациента Бронхиальная астма не однородное заболевание. Аллергические механизмы имеют преобладающее значение почти в 80% случаев детской астмы и более чем в 50% случаев астмы у взрослых. Поэтому меры по элиминации или сокращению аллергена (аллергенов) рассматриваются как первая линия терапии, и даже когда они не могут быть выполнены полностью, они существенно редуцируют необходимую фармакотерапию (Приложение). Как показали международные клинические исследования, на сегодняшний день достижение полного или хорошего контроля БА возможно у большинства пациентов, при условии правильной оценки тяжести, существующего уровня контроля БА и назначения адекватной противоастматической длительной базисной терапии. Фармакотерапия — неотъемлемая часть лечения любой бронхиальной астмы. Все препараты для медикаментозного лечения астмы делятся на два вида:
К препаратам первой группы относятся быстро действующие |3-адреномиметики (сальбутамол, фенотерол, тербуталин, формотерол), ингаляционные антихолинергические препараты (ипратропиума бромид), комбинированные препараты ингаляционных р2-адреномиметиков и ипратропиума бромида, теофиллин короткого действия. Ко второй группе относятся препараты, обладающие противовоспалительным действием: ингаляционные и системные кортикостероиды, кромогликат и недокромил натрия, длительно действующие β2-агонисты в комбинации с ингаляционными кортикостероидами, пролонгированные теофиллины, антагонисты лейкотриеновых рецепторов и антитела к IgE. Эквипотентные суточные дозы ИГКС у взрослых.
Препараты базисной поддерживающей терапии Среди препаратов этой группы безусловный приоритет имеют ингаляционные глюкокортикостероиды (ИГКС). Группу ИГКС, представленных на нашем рынке, составляют: беклометазона дипропионат (торговые названия: беклазон — эко, беклазон — эко легкое дыхание, бекотид, кленил), будесонид (бенакорт, пульмикорт), флутиказона пропионат (фликсотид) и мометазона фуроат. ИГКС, составляющие основу базисной противовоспалительной терапии астмы, предотвращают развитие симптомов и обострений болезни; улучшают функциональные показатели легких; уменьшают бронхиальную гиперреактивность и некоторые компоненты ремоделинга бронхиальной стенки, в частности утолщение базальной мембраны эпителия и ангиогенез слизистой бронхов. Раннее назначение ИГКС может улучшать контроль бронхиальной астмы и нормализовать функцию легких, а также предотвратить развитие необратимого поражения дыхательных путей. Они показаны для лечения персистирующей бронхиальной астмы любой степени тяжести (Рис. 3). Степень выраженности клинических проявлений астмы и степень нарушения функции легких определяют начальную дозу ИГКС. У большинства взрослых пациентов эффект достигается при применении сравнительно низких доз ИГКС, эквивалентных 400 мкг будесонида в сутки. В таблице 4 представлены эквипотентные суточные дозы ИГКС у взрослых. Вероятность системных эффектов ИГКС определяется их активностью и биодоступностью: при применении дозированных аэрозоле* без спейсера около 80% дозы проглатываете» и поступает в желудочно-кишечный тракт. Благодаря активной биотрансформации в печени, ИГКС обладают очень низкой системной биодоступностью (беклометазона дипропионат 20%, будесонид — 11%, флутиказона пропионат — 1%), что делает риск развития системны* эффектов незначительным. Что касается местных побочных эффектов, то они одинаковы дли всей группы ИГКС и заключаются в возможности развития кандидоза полости рта и горла, дис- фонии, возникновения рефлекторного кашля* парадоксального бронхоспазма. Предупредить возникновение этих нежелательных явлений помогают следующие мероприятия: использование спейсера, полоскание рта после ингаляции ИГКС; снижение кратности приема препарата, что существенно снижает риск развития кандидоза. Парадоксальный бронхоспазм необходимо немедленно купировать ингаляционными (β2-агонистами короткого действия. Иногда предварительное (непосредственно перед ингаляцией ИГКС) применение β2-агонистов оказывается эффективным способом профилактики рефлекторного кашля и бронхоспазма и может быть рекомендовано на начальном этапе лечения ИГКС, особенно при использовании высоких доз ИГКС и выраженной бронхиальной гиперреактивности. ИГКС в низких и средних дозах редко вызывают нежелательные побочные эффекты и обладают хорошим показателем «риск/польза». Для достижения контроля бронхиальной астмы необходим длительный постоянный прием ИГКС в адекватных для данного конкретного пациента дозах. После достиже* ния стабильного контроля астмы, поддерживающая доза ИГКС подбирается индивидуально. Если контроль бронхиальной астмы стабильно поддерживается на протяжении 3 месяцев и больше, возможно уменьшение дозы ИГКС но 50%. ИГКС позволяют добиться полного контроля бронхиальной астмы, однако они не излечивают астму и прекращение приема ИГКС зачастую приводит к возвращению симптомов болезни. Эффект ИГКС имеет дозозависимый характер и контроль болезни может быть достигнут быстрее при применении более высоких доз. Однако с повышением доз ИГКС увеличивается риск развития нежелательных побочных эффектов. Поэтому при отсутствии контроля бронхиальной астмы, добавление к ИГКС препаратов другого класса следует предпочесть увеличению доз ИГКС. Наиболее эффективной и перспективной является комбинация ИГКС и длительнодействующего β2-агониста. Это направление фармакотерапии астмы активно развивается в настоящее время: создаются и регистрируются новые комбинированные препараты. На Российском фармацевтическом рынке существуют 2-а таких препарата: саль- метерол/флутиказона пропионат (серетид) и формотерол/будесонид (симбикорт), ожидается регистрация еще одного комбинированного препарата — формотерол/беклометазона дипропионат. Создание этой группы препаратов имело строгое научное обоснование. Два разных класса препаратов, соединенные водном ингаляторе, обладают комплементарным действием на патофизиологию БА (Рис 2). ИГКС подавляет хроническое воспаление и уменьшает бронхиальную гиперреактивность |БГР), тогда как длительнодействующий (32- агонист (ДД(ЗА) не только вызывает расслабление гладких мышц бронхов, но и подавляет высвобождение бронхоконстрикторных медиаторов из тучных клеток дыхательных путей, уменьшает отек слизистой бронхов и может также подавлять активацию сенсорных нервных окончаний в бронхах. Комбинированная терапия ИГКС и длительно действующими β2-агонистами является эффективной в лечении БА, начиная с 3-й ступени (Рис.3). Однако, в последние годы активно изучается стратегия раннего назначения комбинированных препаратов при БА. В частности, в ряде исследований показано, что сальметерол/ флутиказона пропионат в качестве стартовой поддерживающей терапии обеспечивает пациентам дополнительные клинические преимущества (улучшение функции легких, контроль симптомов) по сравнению с монотерапией ИГКС при сравнимом профиле безопасности. В июле 2008 г зарегистрировано новое показание для препарата сальметерол/флутиказона пропионат в качестве стартовой поддерживающей терапии у пациентов с персистирующей бронхиальной астмой (ежедневное возникновение симптомов, ежедневное использование средств для быстрого купирования симптомов) при наличии показаний к назначёнию препаратов кортикостероидов для достижения контроля над заболеванием. Раннее назначение комбинированной терапии ИГКС и длительнодействующими (β2— агонистами имеет ряд преимуществ. Быстрое достижение эффекта увеличивает приверженность лечению со стороны пациента, профи- лактирует развитие обострений и формирование необратимых изменений бронхиальной стенки. Кроме этого, сочетание двух препаратов в одном ингаляторе удобно для пациента и является гарантией приема противовоспалительного препарата — ИГКС. Настоящий уровень знаний и опыт международных клинических исследований не рекомендуют использование длительнодействующих β2-агонистов в качестве систематической монотерапии при бронхиальной астме, ибо такое лечение может маскировать хроническое воспаление в нижних дыхательных путях и увеличивать риск развития тяжелых обострений бронхиальной астмы. Системные глюкокортикостероиды не рекомендуются для поддерживающей терапии БА из-за развития побочных эффектов. Эти препараты применяются для лечения тяжелых обострений БА. Терапевтический эффект системных ГКС начинает проявляться через 4-6 часов после применения и предупреждает дальнейшее прогрессирование обострения, способствуют более быстрому разрешению обструкции. Предпочтительнее использование пероральных (таблетированных) форм системных ГКС, которые также эффективны как парентеральные формы, но легче дозируются. Стандартный короткий курс лечения обострения БА: 30-50 мг преднизолона в сутки (в 1-2 приема) в течение 5-10 дней в зависимости от тяжести обострения. После купирования симптомов обострения и возвращения функциональных показателей к обычным значениям пациента возможна отмена или постепенное снижение дозы пероральных ГКС (до полной отмены) на фоне поддерживающей терапии ИГКС. Антилейкотриеновые препараты. Ци стеиниловые лейкотриены являются одними из важных медиаторов БА, продуцирующимися преимущественно тучными клетками и эозинофилами. Они способны вызывать бронхокон- стрикцию, повышать секрецию слизи в бронхах, сосудистую проницаемость и вызывать отек. Существует два пути угнетения активности этих медиаторов: подавление синтеза и блокада их эффектов на уровне клеток. На основании первого механизма основано действие ингибитора 5- липоксигеназы (зилеутон), второго — действие антагонистов рецепторов цистеиниловых лейкотриенов: зафирлукаста (аколат), монтелукаста (сингуляр) и пранлукаста. В России зарегистрированы: зафирлукаст и монтелукаст. Антилейкотриеновые препараты обладают слабым бронхолитическим действием, уменьшают выраженность симптомов БА, улучшают функциональные показатели, интенсивность воспаления в слизистой бронхов, снижают частоту обострений БА. Как видно из рисунка 3, они могут быть альтернативой ИГКС при легкой персистирующей БА для пациентов, категорически не желающих использовать ИГКС. Однако в качестве монотерапии, они безусловно уступают ИГКС по своей противовоспалительной активности, а стало быть и клиническому эффекту. Возможно использование антилейко— триеновых препаратов в дополнение к ИГКС, когда монотерапия ИГКС (низкими, средними или высокими дозами) недостаточна для контроля БА, хотя в ряде клинических исследований убедительно показана большая эффективность комбинации ИГКС с длительнодействующими β2-агонистами. Тем не менее, этот класс препаратов имеет свои преимущества, заключающиеся в системном противоаллергическом действии, эффективности при аспириновой БА и бронхоспазме, вызванном физической нагрузкой. Антилейкотриеновые препараты предназначены для приема внутрь, поэтому способны оказывать системные противовоспалительный, противоаллергический эффекты при сочетании БА и аллергического ринита. Они способны предотвращать развитие аспирининдуцировонного бронхоспазма у больных аспириновой БА, а также постнагрузочного бронхоспазма у больных с проявлениями бронхоспазма, вызванного физической нагрузкой. Достоинством препаратов антагонистов рецепторов цистеини- ловых лейкотриенов является их хорошая переносимость и низкая частота побочных эффектов. Взаимосвязь терапии антилейкотриеновы- ми препаратами и развитием синдрома Чердж- Стросс (системный гранулематозный васкулит), описываемая несколько лет назад ( с частотой 1 случай в год на 25000 — 150000 пролеченных пациентов ), объясняется прежде всего быстрым снижением дозы системных или ингаляционных ГКС у пациентов с тяжелой БА, что привело, по-видимому, к проявлению фонового заболевания. Однако у некоторых пациентов нельзя все же полностью исключить причинноследственной связи. Кремоны. Кромоны — это препараты ди- натриевой соли кромоглициевой кислоты: кромогликат натрия (интал, кропоз) и недокромил натрия (тайлед). Действие этих препаратов обусловлено стабилизацией клеточной мембраны тучных клеток и торможением процесса высвобождения медиаторов аллергической реакции, развивающегося после связывания аллергена со специфическими IgEна мембране тучных клеток. До конца механизм этого действия кромонов неизвестен. Предполагают, что они блокируют кальциевые каналы мембраны тучной клетки, ингибируют фосфодиэстеразу и окислительное фосфорилирование. Кромоны подавляют активность нейтрофилов, эозинофилов, моноцитов и макрофагов, а также снижают чувствительность афферентных нервов. Эффективность кромонов при БА у взрослых незначительная, они существенно уступают ИГКС, и поэтому могут быть использованы только при легкой персистирующей БА. Причем в случае отсутствия контроля БА на фоне терапии кромонами в течение 4-х недель, необходимо назначить больному ИГКС. Достоинство этих препаратов — в их безопасности. Кромо- гликат и недокромил натрия практически полностью лишены побочных эффектов, что дает им предпочтение при лечении детей с легкой персистирующей БА. Теофиллины длительного действия. Теофиллин является бронхолитиком и в низких дозах обладает слабым противовоспалительным действием. Теофиллины длительного действия (с замедленным высвобождением) можно принимать один или два раза в сутки внутрь. Имеющиеся на сегодняшний день данные, позволяют предположить незначительную эффективность теофиллина замедленного высвобождения в качестве первого препарата для длительного поддерживающего лечения БА. Теофиллины длительного действия могут быть использованы в комбинации с ИГКС, однако в данном случае они уступают по своей эффективности и безопасности длительнодей- ствующим р2-агонистам. Существуют следующие формы выпуска препарата теофиллина с замедленным высвобождением: теопэк (таблетки 300 мг), теотард (капсулы 200 и 350 мг), теофиллин-Н.С. (таблетки 300 мг) Средняя доза для взрослого составляет 300 мг 2 раза в сутки (из расчета 10-15 мг/кг/сут в 2 приема). К нежелательным эффектам, проявляющимся при применении высоких доз теофиллина (10 мг/кг/сут и более) относятся: тошнота, рвота, жидкий стул, нарушения ритма сердца, судороги. Побочные эффекты можно уменьшить путем тщательного подбора доз и мониторинга концентрации препарата в крови; при длительном применении побочные эффекты уменьшаются или исчезают. Антитела к IgE.В последние годы активно изучается эффективность применения ре- комбинантных человеческих анти- 1дЕ-антител (омализумаб, ксолар) у больных аллергическими заболеваниями, в частности, средне-тяжелой и тяжелой атопической бронхиальной астмой, устойчивой к терапии ингаляционными корти- костероидами. Омализумаб (Ксолар) зарегистрирован в России. Терапевтический эффект достигается с помощью нескольких типов воздействия омализумаба. Во-первых, омализумаб связывает IgE, препятствуя его взаимодействию с FceRI(высокоаффинные 1дЕ-рецепторы на клетках воспаления). После лечения омали- зумабом уровень свободного IgEв сыворотке снижается. Кроме того, омализумаб существенно уменьшает количество рецепторов FceRIна базофилах (возможно, потому что плотность рецепторов FceRIрегулируется уровнем свободного IgEв сыворотке) и тем самым снижает чувствительность клетки к действию аллергенов. Применение анти-lgEограничивается пациентами с повышенным уровнем IgEв сыворотке. Результаты клинических испытаний показали, что при лечении омализумабом снижается интенсивность ранней и поздней фаз аллергической реакции, уменьшается количество эозинофилов в мокроте. В ходе трех больших плацебо-контролируемых исследований доказано преимущество омализумаба в качестве дополнительной терапии при лечении атопической бронхиальной астмы среднего и тяжелого течения. Наибольшая эффективность препарата проявилась при лечении больных с тяжелыми формами заболевания. Анти-lgEтерапия включена в руководство GINA2006 на 5 ступени терапии (Рис.3) в качестве дополнения к лечению ИГКС, длительнодействующими (32-агонистами и другими препаратами аллергической формы БА. Применение омализумаба ограничено из-за высокой стоимости и возможности использования только инъекционных форм, а также отсутствия результатов длительных наблюдений. Решение о проведении данного вида лечения, а также и проведение собственно анти-lgEтерапии, находится в компетенции врача специалиста (аллерголога-иммунолога или пульмонолога). Препараты неотложной помощи Препараты неотложной помощи показаны всем больным БА, независимо от тяжести и уровня контроля болезни, для быстрого купирования бронхоспазма и сопутствующих ему симптомов. Ингаляционные (β2-агонисты короткого действия являются препаратами выбора для купирования острого бронхоспазма, а также для профилактики бронхоспазма, вызванного физической нагрузкой. На отечественном фармацевтическом рынке эти препараты представлены сальбутамолом (асталин, венто- лин, саламал эко, саламол эко легкое дыхание, сальгим) и фенотеролом (беротек Н). Бронхорасширяющий эффект ингаляционных короткодействующих (32-агонистов наступает в течение нескольких минут. Эти препараты рекомендуется применять только по потребности, которая должна быть минимальной или отсутствовать вовсе у больных с контролируемой БА. Растущее, особенно ежедневное, применение этих препаратов указывает на потерю контроля БА и требует пересмотра терапии. Наиболее распространенными побочными эффектами короткодействующих β2-агонистов являются: тахикардия, тремор, головная боль. Эти эффекты дозозависимые и проявляются обычно при использовании высоких доз препарата. Длительнодействующий β2-агонист формотерол, благодаря быстрому началу бронхолитического действия, также может использоваться для облегчения симптомов БА, но только у пациентов, получающих базисную противовоспалительную терапию ИГКС. источник |