Кашель, хрипы, одышка при бронхиальной астме свидетельствуют о развитии данного заболевания. Изначально эти признаки выражены в слабой форме и не вызывают особого дискомфорта.
Однако со временем недуг прогрессирует, что ведет к усугублению первоначальной симптоматики. Дальнейшее развитие астмы сопровождается нарушением дыхания, регулярными обострениями и другими проблемами.
Бронхиальная астма – распространенная патология дыхательных путей, клиническая картина которой включает хрипы, сухой кашель, одышку. Главная особенность заболевания – это периодическое возникновение приступов удушья. Спровоцировать это состояние способны следующие факторы:
- различные аллергены (пыльца, шерсть животных, косметика, продукты питания и т. д.);
- некоторые лекарственные препараты;
- сигаретный дым;
- загрязненный воздух;
- инфекции органов дыхания;
- переживания, стрессовые ситуации;
- чрезмерные физические нагрузки.
Удушье сопровождается следующими признаками: хрипы, свисты, характерные при астме шумы в бронхах, сильный кашель, боль в груди. Возникают проблемы с дыханием, ощущается недостаток воздуха.
Аускультация является первоочередным методом исследования при подозрении на наличие патологических процессов в бронхах. Этот вид диагностики используется для выявления свистящих и хрипящих при дыхании, что характерно для бронхиальной астмы.
В современной медицине врач использует стетоскоп, с помощью которого легко уловить даже самые слабые шумы. Раньше практиковалась прямая аускультация. В этом случае прослушивание органов[М4] пациента проводилось только посредством прикладывания к телу уха.
Для формирования полной клинической картины специалисту нужно исследовать все отделы грудной клетки. Очередность такого прослушивания – передняя область, затем боковая и задняя.
Для получения достоверного результата больному необходимо придерживаться правил:
- принимать позы, установленные врачом;
- дышать как можно глубже;
- стараться не двигаться;
- соблюдать тишину, не разговаривать.
Для выбора дальнейшего лечения для астматика врачу важно определить, какой именно вид хрипов слышен при дыхании. Хрипы подразделяются на сухие (появляются при выдохе), влажные (слышны при вдохе) или смешанные.
В основном у больных БА выявляются сухие свистящие хрипы, которые прослушиваются по всей поверхности легких.
Чтобы выявить другие признаки заболевания, врач назначает дополнительные диагностические исследования. При данной патологии используют такие методы, как бронхоскопия, томография, спирография, рентгенография.
Бронхиальная астма сопровождается определенными признаками. При воздействии провоцирующих обострение факторов у больного развивается отдышка, сухой кашель, першение в горле, проблемы с дыханием.
Хрипы, возникающие при астме, являются типичным симптомом. На начальном этапе приступа они очень тихие и практически не прослушиваются. Дальнейшее прогрессирование обострения значительно усугубляет ситуацию.
Кашель усиливается, начинается приступ удушья. Свист и хрипы становятся громкими и длительными, проявляются на выдохе, слышны на расстоянии. При нарушении дыхания происходит напряжение диафрагмы, что провоцирует болевые ощущения в грудной клетке.
Если была оказана своевременная помощь, симптомы утихают и самочувствие налаживается. В противном случае могут возникнуть осложнения, вплоть до развития астматического статуса.
Хрипы при приступе бронхиальной астмы подразделяются на два типа – сухие и влажные. Каждый вид имеет свои особенности, зависящие от того, какие патологические процессы протекают в бронхах.
Влажные хрипы появляются вследствие обильного накопления жидкой слизи в бронхах. Прослушиваются при дыхании за счет соприкосновения воздуха с мокротой.
В результате такого взаимодействия в последней формируется большое количество пузырьков, которые лопаются и издают шум. Причина таких хрипов — развитие воспалительных процессов в бронхолегочной системе. Чем сильнее прогрессирует болезнь, тем крупнее образуются пузырьки и громче хрипы.
Сухие хрипы возникают из-за накопления густой слизи в бронхах. Вязкая мокрота способна образовывать перегородки в дыхательных путях, мешая нормальному прохождению воздуха.
Также наблюдается оседание слизи на стенках бронхов, из-за этого значительно уменьшается просвет. Сужение происходит неравномерно (где-то в большей, а где-то в меньшей степени). Совокупность представленных факторов и вызывает свистящие хрипы при бронхиальной астме. Такое явление наблюдается при бронхоспазме.
Разного рода шумы сопровождают дыхательные патологии воспалительного характера. Они прослушиваются при бронхите, пневмонии, туберкулезе, ларингите и других заболеваниях дыхательных путей.
Хрипы, вызванные развитием бронхиальной астмы, имеют свои особенности:
- во время начала приступа наблюдаются тихие, едва различимые шумы. При дальнейшем прогрессировании этого процесса хрипы становятся громкими, различимыми даже на расстоянии;
- часто при обострении БА возникают сухие хрипы, напоминающие свист;
- шумы отмечаются при прослушивании по всей площади легких, в то время как при других заболеваниях органов дыхания они локализованы в конкретной области;
- сухие хрипы обнаруживаются на вдохе и выдохе, а влажные — только на вдохе;
- при тяжелом приступе никаких звуков в легких не прослушивается, даже при использовании медицинского оборудования.
Частые проявления хрипов и кашля при астме говорят о прогрессировании заболевания и развитии возможных осложнений. Поэтому при наличии этих симптомов необходимо срочно начать лечение.
Чтобы вовремя купировать приступ бронхиальной астмы и тем самым убрать хрипы и шумы в легких, необходимо грамотное лечение. При данном заболевании используется комплексная терапия, призванная обеспечить контроль над течением заболевания и предотвратить обострения.
В зависимости от особенностей патологии, для лечения бронхиальной астмы и купирования ее симптомов используют:
- Антибактериальные препараты. Часто при инфекционных осложнениях назначаются лекарства широкого спектра действия. Направлены на ликвидацию очага инфекции. Эффективны при обширном воспалительном процессе, наличии скоплений гноя в бронхах. Назначаются в комплексе со средствами, восстанавливающими микрофлору желудка.
- Ингаляции. Разжижают и выводят даже застоявшуюся мокроту, помогают снять бронхоспазм. Для процедуры понадобится специальный прибор — небулайзер, в который заливают выписанное врачом лекарство. Ингаляции проводят с интервалом в четыре часа, пока не наступит улучшение.
- Аэрозоли. Доставляют нужный препарат сразу в бронхи, чем объясняется их мгновенное терапевтическое воздействие. Чаще всего это бронходилататоры, которые за короткий срок купируют спазм.
- Ингаляционные глюкокортикостероиды. Противовоспалительные лекарственные средства, используемые в виде основной терапии бронхиальной астмы. При продолжительном применении помогают больному контролировать течение болезни, продлевать состояние ремиссии.
- Бронхоскопия. С помощью специального прибора (фибробронхоскопа) проводится обработка бронхиального дерева антисептиками и другими лекарствами. Процедура назначается с целью разжижения и удаления мокроты, подавления инфекционных процессов, снятия воспаления. Для терапии используются антибиотики, муколитики[М29] , антисептики, бронхолитики. Такой способ применяется при отсутствии положительной динамики от перорального приема препаратов.
Некоторые пациенты отдают предпочтение народным методам. Хорошо помогают чаи на основе следующих лекарственных трав, обладающих целебными свойствами:
- ромашка аптечная — выводит аллергены и токсины;
- куркума – ликвидирует воспаление, оказывает противомикробное действие;
- трава иссопа – снимает спазмы бронхов;
- корень солодки – способствует восстановлению дыхания;
- мать-и-мачеха – убирает кашель и хрипы.
Врачи допускают народную терапию, но только в качестве дополнения к основному лечению после предварительной консультации с врачом.
Побороть бронхиальную астму полностью невозможно, однако купировать неприятные симптомы и снизить количество приступов реально. Важно не только проводить своевременную терапию, но и использовать методы профилактики. Если бросить вредные привычки, вести здоровый образ жизни и избегать аллергенов, период ремиссии будет долгим.
Чтобы контролировать течение болезни, необходимо посещать пульмонолога не реже двух раз в год, а при тяжелом течении патологии – ежемесячно. Врач назначает обследование, чтобы определить наличие воспалительных процессов в организме. Диагностика позволяет оценить состояние дыхательной системы. Это помогает астматику заботиться о своем здоровье и избежать возможных осложнений.
источник
Смитиенко Анна Викторовна
Кандидат медицинских наук
Бронхиальная астма — хроническое воспалительное заболевание бронхов, основными проявлениями которого выступают приступы удушья, свистящего дыхания, кашля, вызванные обратимым сужением просвета бронхов, беспокоящие больного преимущественно в ночное время или рано утром.
Бронхиальная астма — довольно распространенное заболевание и, как и многие другие хронические заболевания, она требует очень внимательного отношения к лечению, обязательного обучения основам самоконтроля за течением болезни и регулярного посещения врача. На сегодняшний день абсолютно очевидно, те люди, которые тщательно выполняют предписания врача и трепетно относятся к своему здоровью, в 10 раз реже страдают обострениями бронхиальной астмы и практически всегда избегают тяжелых осложнений болезни. Кажущаяся сложность лечения со временем входит в образ жизни и в дальнейшем существенно помогут улучшить Ваше самочувствие. Правильное лечение — залог активной жизни, которая по своему качеству и продолжительности практически никак не отличается от людей, не страдающих астмой!
Приступ удушья (острая нехватка воздуха) с резким затруднением выдоха — основное проявление бронхиальной астмы. Чаще всего, удушье возникает после вдыхания пыли, дыма, резких запахов, на фоне физической нагрузки. Другими признаками астмы могут быть сухой кашель, ощущение дискомфорта в груди, свистящие хрипы. Чаще эти симптомы беспокоят ночью или рано утром.
У некоторых людей заболевание носит сезонный характер (симптомы возникают, в основном, в весенне-летнее время — например, во время цветения различных растений) или появляются только при контакте с аллергеном (например, с животными). Такую форму бронхиальной астмы называют эпизодической, или интермиттирующей. У других людей симптомы могут беспокоить в течение всего года — в этом случае говорят о постоянной (персистирующей) форме бронхиальной астмы. В любом случае, даже при легкой персистирующей бронхиальной астме, необходимо лечение.
При правильном лечении осложнения бронхиальной астмы практически невозможны.
Тем не менее, при неадекватном лечении может формироваться стойкое сужение бронхов (хроническая обструктивная болезнь легких), разрушение «дыхательного аппарата» легких — альвеол (эмфизема) и стойкая дыхательная недостаточность.
При отсутствии противовоспалительной терапии и передозировки короткодействующими бета2-адреномиметиками (например, сальбутамолом) приступы астмы могут протекать очень тяжело и может развиться так называемый астматический статус — выраженное сужение бронхов с формированием слизистых пробок в мелких воздухоносных путях. Самостоятельное исчезновение данного осложнения, как и самостоятельное его лечение, невозможно, необходима срочная госпитализация!
При тяжелом приступе бронхиальной астмы может также развиться спонтанный пневмоторакс — проникновение воздуха в плевральную полость через разрыв в легком, что также требует экстренной госпитализации.
Диагноз устанавливают на основании описания типичных проявлений бронхиальной астмы. Диагностическое значение имеет и быстрый эффект (уменьшение затрудненного дыхания) после ингаляции бронхорасширяющего препарата. Важно выяснение наследственной предрасположенности, провоцирующих приступы факторов. Полноценное обследование, особенно при первичном обращении, включает общеклинические анализы (общий анализ крови с оценкой лейкоцитарной формулы; определение уровня общего белка и оценка белковых фракций; исследование иммуноглобулинов М, G, E; общий анализ мокроты), исследование функции внешнего дыхания (спирометрия) рентгенографию органов грудной клетки, определение возможных аллергенов, чаще всего с помощью кожных тестов на аллергию.
К средствам «самодиагностики» и самоконтроля относят пиковую флоуметрию (пикфлоуметрия), которая помогает определить скорость выдоха и при постоянном проведении — вовремя зафиксировать начинающееся обострение бронхиальной астмы.
На основании частоты возникновения симптомов астмы и показателей функции внешнего дыхания определяется тяжесть болезни и в зависимости от ее степени подбирается адекватное лечение.
1. В случае развития приступа удушья или перед предполагаемой физической нагрузкой необходимы ингаляции быстродействующих бронхорасширяющих средств, назначаемых врачом, из группы бета2-адреномиметиков (например, сальбутамол, фенотерол).
Важно правильно выполнять ингаляцию, желательно пользоваться спейсером (см. «Правила пользования ингаляторами»). К сожалению, почти все люди, не прошедшие обучения, делают очень много ошибок при ингаляциях. Отнеситесь к этому очень ответственно!
После ингаляций полощите рот обычной водой!
В случае развития тяжелого приступа бронхиальной астмы, который не снимают ингаляции быстродействующего бронхорасширяющего средства, необходимо, не откладывая, обратиться за медицинской помощью.
2. В основе лечения бронхиальной астмы лежит применение ингаляционных глюкокортикоидов (исключение только составляет только интермитирующая форма бронхиальной астмы). Эти вещества подавляют воспаление в бронхах, уменьшают частоту и выраженность приступов удушья и других симптомов заболевания. Поскольку ингаляционные глюкокортикоиды используются в виде ингаляций, только малая часть препарата попадает кровь, и, следовательно, нежелательные лекарственные реакции встречаются редко. Уменьшить частоту их развития Вы сможете, если после использования ингаляторов будете полоскать рот обычной водой.
Возможно применение (1-2 раза в день) длительнодействующих лекарственных препаратов (бета2-адреномиметиков длительного действия, лейкотриенов, теофиллина), для предупреждения развитие приступов бронхиальной астмы. При тяжелых формах бронхиальной астмы возможно использование оральных глюкокортикоидов и антител к иммуноглобулину Е.
3. Для аллергиков могут быть рекомендованы противоаллергические средства. В случае известного аллергена и плохого контроля заболевания возможна специфическая иммунотерапия аллергенами (аллергенспецифическая иммунотерапия).
Кроме того, важно исключить воздействие аллергенов, при помощи простых мероприятий.
- Надевайте непроницаемые покрытия на матрасы, подушки и одеяла.
- Постельные принадлежности стирайте еженедельно в горячей воде (55-60°С).
- По возможности удалите ковры и ковровые покрытия.
- Все ковры обрабатывайте акарицидами и/или таниновой кислотой.
- По возможности избавьтесь от мебели с тканевой обивкой.
- Используйте жалюзи или занавески, легко стирающиеся в горячей воде.
- Мягкие игрушки стирайте в горячей воде или периодически замораживайте. Дети не должны спать с мягкими игрушками в кровати.
- Проводите мероприятия для уменьшения контакта с аллергенами домашних животных.
- Используйте воздухоочистители.
- Ограничьте контакты с поллютантами (загрязнителями воздуха) вне помещений.
- Избегайте курения и прокуренных помещений.
- Избегайте контакта с пылью и другими раздражающими факторами, такими как спреи для волос, краска, сильные запахи или любой дым.
4. При бронхиальной астме нельзя применять некоторые лекарства (например, многим пациентам противопоказана ацетилсалициловая кислота и схожие с ней препараты, так как они могут способствовать сужению бронхов).
5. Крайне важно своевременно и правильно лечить инфекционные заболевания дыхательных путей!
Насколько эффективно Вы лечите свое заболевание?
При адекватном лечении можно достичь полноценной ремиссии (отсутствия признаков болезни), которая определяется следующими основными компонентами:
- Симптомы астмы возникают не чаще 2 раз в неделю.
- У Вас нет ограничений по обычной ежедневной деятельности, включая умеренную физическую нагрузку.
- Вы не просыпаетесь ночью из-за удушья или кашля.
- У Вас не возникает необходимость более 2 раз в неделю пользоваться ингаляторами.
- Функция дыхания нормальная или близка к нормальным показателям, а колебания пиковой скорости выдоха в течение суток составляют не более 20%.
Использование дозированных аэрозольных ингаляторов без спейсера
- Встряхнуть ингалятор перед использованием.
- Сделать глубокий выдох.
- Мягко обхватить мундштук ингалятора губами (зубы как бы прикусывают ингалятор).
- Начать медленно вдыхать.
- Сразу после начала вдоха один раз нажать на ингалятор.
- Медленно продолжить вдох до максимума.
- Задержать дыхание на 10 секунд или при невозможности так долго — задержать дыхание насколько возможно, желательно не вынимая ингалятор изо рта.
- Сделать выдох через рот.
- Повторная ингаляция не ранее чем через 30 секунд.
- Прополоскать рот водой.
- Встряхнуть ингалятор перед использованием.
- Прикрепить ингалятор к спейсеру
- Сделать глубокий выдох.
- Плотно обхватить мундштук спейсера губами.
- Один раз нажать на ингалятор.
- Медленно начать вдыхать.
- Медленно продолжить вдох до максимума.
- Задержать дыхание на 10 секунд или при невозможности так долго — задержать дыхание насколько возможно, не вынимая спейсер изо рта.
- Сделать выдох через рот обратно в спейсер.
- Снова медленный вдох через рот без впрыскивания новой ингаляционной дозы препарата
- Снова задержка дыхание и выдох через уже без спейсера.
- Повторная ингаляция не ранее чем через 30 секунд.
- Прополоскать рот водой.
- Помните, что в отличие от аэрозольных ингаляторов, при использовании порошковых ингаляторов следует делать сильный глубокий вдох, задержать дыхание на 5 секунд! Если Вам трудно делать сильный и глубокий вдох обязательно обратите на это внимание Вашего врача, возможно он порекомендует аэрозольный ингалятор со спейсером или портативный небулайзер.
- При использовании порошковых ингаляторов спейсер не используется.
- Не забывайте после ингаляции прополоскать рот водой.
Также Вы можете воспользоваться представленными ниже формами для того, чтобы задать вопрос нашему специалисту, записаться на прием в клинику или заказать обратный звонок. Задайте вопрос или укажите проблему, с которой Вы хотели бы к нам обратиться, и в самое ближайшее время мы свяжемся с Вами для уточнения информации.
источник
- Приступообразный сухой кашель, чаще рано утром или ночью, который может сопровождаться свистящими хрипами в груди. По окончании приступа возможно отделение небольшого количества вязкой желтой мокроты.
- Одышка с преимущественным затруднением выдоха.
- Чувство нехватки воздуха.
- Чувство заложенности в груди.
- Свист в грудной клетке.
- Приступы удушья.
Указанные симптомы беспокоят чаще всего ночью, ранним утром и при контакте с различными провоцирующими факторами:
- аллергенами: некоторые продукты питания (например: цитрусы, шоколад, молоко, орехи и т.п.), лекарственные препараты (например, антибиотики), домашняя и библиотечная пыль, пыльца растений, шерсть животных;
- вдыхание холодного воздуха;
- контакт с продуктами бытовой химии (чистящие средства, порошки, парфюмерия);
- физические нагрузки (например, бег);
- острые респираторные вирусные заболевания (простуда) и т.п.
В момент приступа человек старается принять сидячее положение с упором рук в стол или сиденье стула (так легче дышать).
Формы бронхиальной астмы:
- преимущественно аллергическая – ее возникновение связано с установленным аллергеном, например, некоторыми продуктами питания (цитрусы, шоколад, молоко, орехи и т.п.), домашней, библиотечной пылью, пыльцой растений, шерстью животных. В рамках аллергической формы выделяют так называемую атопическую бронхиальную астму: как правило, возникает она с раннего детства и имеет склонность к повышенной чувствительности к бытовым факторам (например, чистящие средства, стиральные порошки и т.д.);
- неаллергическая – связана с факторами неаллергической природы (например, с гормональными изменениями у женщин в период менструального цикла). К этой форме относится так называемая идиосинкразическая (или аспириновая) бронхиальная астма, проявляющаяся непереносимостью аспирина, нестероидных противовоспалительных препаратов и всех лекарств желтого цвета, симптомами бронхиальной астмы (приступы удушья, сухого кашля, одышки с затруднением выдоха) и образованием полипов (доброкачественные разрастания мягких тканей, выступающие над слизистой оболочкой) в полости носа;
- смешанная (сочетает признаки двух вышеуказанных форм).
Отдельно выделяют кашлевой вариант бронхиальной астмы, который проявляется только приступами кашля, без одышки и удушья.
По тяжести течения заболевания выделяют следующие формы заболевания.
- Бронхиальная астма интермиттирующего (перемежающегося) течения легкой степени:
- редкие приступы астмы (приступы одышки и кашля) – реже 1 раза в неделю;
- в ночное время приступов астмы нет;
- нормальные показатели функции внешнего дыхания по данным спирометрии (метод исследования функции дыхания): ОФВ1 (объем форсированного выдоха за первую секунду) более 80%;
- нормальные показатели функции внешнего дыхания по данным пикфлоуметрии (метод исследования функции дыхания, применяемый пациентами для самоконтроля в домашних условиях с помощью специального прибора — пикфлоуметра): разброс ПСВ (пиковая скорость выдоха – параметр, оценивающий состояние функции дыхания) между утренними и вечерними показателями менее 20%.
- Бронхиальная астма персистирующая (постоянная) легкой степени:
- приступы астмы не менее 1 раза в неделю (но не более 1 раза в день);
- возможны приступы астмы в ночное время;
- нормальные показатели функции внешнего дыхания по данным спирометрии (метод исследования функции дыхания): ОФВ1 более 80%;
- небольшие нарушения функции внешнего дыхания по данным пикфлоуметрии: разброс ПСВ между утренними и вечерними показателями от 20% до 30%.
- Бронхиальная астма персистирующая средней тяжести:
- приступы астмы чаще 1 раза в неделю;
- обострения заболевания нарушают работоспособность (учащение приступов днем или ночью);
- ночные приступы астмы более 1 раза в неделю;
- умеренные нарушения функции внешнего дыхания по данным спирометрии (метод исследования функции дыхания): ОФВ1 60-80%;
- разброс между утренними и вечерними показателями ПСВ более 30%.
- Бронхиальная астма персистирующая тяжелой степени:
- постоянные приступы в течение дня;
- работоспособность сильно ограничена;
- частые ночные приступы астмы;
- значительные нарушения функции внешнего дыхания по данным спирометрии (метод исследования функции дыхания): ОФВ1менее 60%;
- разброс между утренними и вечерними показателями ПСВ более 30%.
По уровню контроля над заболеванием (по выраженности проявлений бронхиальной астмы) выделяют следующие его формы.
- Контролируемая:
- дневных симптомов нет или меньше 2 в неделю;
- нет ночных симптомов;
- нет ограничения физической активности;
- нет потребности в бронхолитиках (препараты для быстрого снятия приступа) или потребность в их использовании менее 2 раз в неделю;
- нет обострений в течение года;
- нормальные показатели функции внешнего дыхания.
- Частично контролируемая (неполностью контролируемая) – при наличии любого из нижеперечисленных признаков:
- дневные симптомы более 2 в неделю;
- есть ночная симптоматика;
- есть ограничение физической активности;
- потребность в бронхолитиках (препараты для быстрого снятия приступа) более 2 раз в неделю;
- есть обострения в течение года;
- сниженные показатели функции внешнего дыхания.
- Неконтролируемая – выставляется при наличии трех и более признаков частично контролируемой бронхиальной астмы.
- Обострение – резкое ухудшение течения заболевания, нарастание всех симптомов.
В основе заболевания лежит гиперреактивность (то есть неадекватно сильная реакция, выражающаяся в сужении просвета, избыточной выработке слизи и отеке) бронхов на действие различных раздражителей.
Факторы, имеющее значение в развитие бронхиальной астмы, разделяются на следующие группы.
- Факторы, обусловливающие развитие заболевания (внутренние факторы):
- наследственная предрасположенность — наличие среди ближайших родственников больных бронхиальной астмой или любыми формами аллергии;
- ожирение – предрасполагает к развитию астмы вследствие более высокого стояния диафрагмы и недостаточной вентиляции легких;
- пол — в детском возрасте заболевание чаще развивается у мальчиков, что можно объяснить анатомическими особенностями строения бронхиального дерева (просветы бронхов более узкие), в зрелом возрасте чаще встречается у женщин.
- Факторы, провоцирующие симптомы (внешние факторы):
- аллергены – запускают аллергическую реакцию на уровне бронхиального дерева: домашняя и библиотечная пыль;
- продукты питания (чаще всего цитрусовые, орехи, шоколад, рыба, молоко);
- шерсть животных, перо птиц;
- плесень;
- цветочная пыльца;
- лекарственные препараты (например, аспирин, некоторые антибиотики).
Часто у больных бронхиальной астмой выявляется аллергия на несколько различных аллергенов.
- Триггеры – факторы, которые приводят к спазму бронха:
- табачный дым;
- физические нагрузки (например, бег);
- контакт с бытовой химией (чистящие средства, порошки, парфюмерия);
- воздействие факторов, загрязняющих окружающую среду (например, выхлопные газы в городах);
- климатические факторы (сухой климат, холодный воздух);
- острые респираторные вирусные инфекции (ОРВИ).
Врач терапевт поможет при лечении заболевания
- Анализ жалоб и анамнеза заболевания:
- наличие приступов одышки (или удушья), провоцируемых контактом с аллергенами (пищевыми и непищевыми). Приступы прекращаются после применения бронхолитиков;
- наличие приступов одышки по ночам;
- частота дневных и ночных приступов (этим фактором определяется тяжесть заболевания и процесс лечения);
- наличие бронхиальной астмы у родственников;
- сезонность заболевания (например, в весенне-летний период — время цветения растений).
- Общий осмотр:
- возможно наличие на коже аллергических высыпаний (бугорков, покраснений), которое указывает на склонность к аллергическим реакциям;
- выслушивание легких (наличие хрипов, жесткого дыхания; при полностью контролируемой астме хрипов может и не быть);
- при приступе бронхиальной астмы: громкие, иногда слышные без фонендоскопа хрипы в бронхах, свистящее дыхание, выдох удлинен. Возможно беспокойство, чувство страха, побледнение лица.
- Аллергические пробы: на кожу наносятся капли экстрактов различных аллергенов, и оценивается реакция кожи на них (наличие покраснения говорит об аллергии).
- Анализ крови: возможны признаки аллергических реакций (увеличение количества эозинофилов).
- Определение иммуноглобулинов IgE (антител) в крови: обычно уровень антител (специфические белки иммунной системы, основной функцией которых является распознавание чужеродного агента и дальнейшая его ликвидация) в крови повышен. IgE ответственны за реализацию аллергических реакций.
- Анализ мокроты: при полном контроле над заболеванием изменений может не быть, в фазу обострений в мокроте обнаруживаются особые элементы, видимые под микроскопом, состоящие из слизи и продуктов распада эозинофилов (клетки крови, обуславливающие аллергические реакции); повышается содержание эозинофилов в мокроте.
- Рентгенография грудной клетки: обычно не выявляет изменений, используется для исключения других заболеваний (например, туберкулеза (инфекционное заболевание, чаще развивающееся при снижении иммунитета и поражающее легкие)).
- Пикфлоуметрия: метод оценивает пиковую скорость выдоха (ПСВ) — скорость выдоха за первую секунду (при бронхиальной астме снижается). Для этого человеку предлагают после глубокого вдоха с силой выдохнуть в специальную трубку аппарата (пикфлоуметр), скорость выдоха рассчитывается автоматически. Метод хорошо подходит для самоконтроля пациентами состояния функции дыхания в домашних условиях.
- Спирометрия (спирография): метод определения объемов легких, а также скорости выдоха. Суть метода в форсированном выдыхании воздуха из легких в специальную трубку, являющуюся частью аппарата. При бронхиальной астме в первую очередь снижается скорость выдоха за первую секунду, что говорит о наличии бронхообструкции (сужение просвета бронхов). Является основным методом оценки состояния функции внешнего дыхания.
- Проба с бронходилятатором – выполнение спирометрии до и после ингаляции препарата, расширяющего бронх. Применяется для оценки обратимости сужения бронха. При бронхиальной астме бронхиальная проводимость улучшается, и показатели спирометрии увеличиваются.
- Провокационный (бронхоконстрикторный) тест – применяется для провокации симптомов астмы, если на момент исследования функция внешнего дыхания не нарушена. Заключается в выполнении спирометрии после ингаляции метахолина или гистамина (вещества, сужающие бронх при наличии его гиперреактивности) на 3, 6, 9 и 12 минутах. При бронхиальной астме показатели функции внешнего дыхания снижаются.
- Бодиплетизмография – метод оценки функции внешнего дыхания, который позволяет определять все объемы и емкости легких, в том числе те, которые не определяются спирографией.
- Исследование газового состава крови: при бронхиальной астме в зависимости от тяжести заболевания возможно уменьшение концентрации кислорода в крови и увеличение концентрации углекислого газа.
- Определение оксида азота в выдыхаемом воздухе (метод подходит для первичной диагностики бронхиальной астмы, когда пациент еще не принимал лекарственные препараты).
- Возможна также консультация пульмонолога.
Немедикаментозная терапия.
- Элиминация (исключение контакта) аллергенов: исключить из рациона продукты, на которые у человека аллергия (цитрусы, шоколад, молочные продукты и т.п.), а также контакт с возможными непищевыми аллергенами (пыльца растений, лекарственные препараты, шерсть животных).
- Не заводить домашних животных в случае, если человек страдает множественной аллергией (например, на пищевые продукты, лекарственные препараты).
- Ежедневная влажная уборка в жилых помещениях.
- По возможности сменить место жительства (климат). Благотворно влияет морской климат с умеренной влажностью.
- Адекватная физическая нагрузка:
- ходьба в умеренном ритме;
- плавание;
- дыхательная гимнастика (по различным методикам: надувание шариков, выдувание воздуха через соломинку, диафрагмальное дыхание), которая направлена на тренировку дыхательных мышц.
- Посещение « Астма-школ», где врачи в доступной для пациента форме рассказывают об особенностях заболевания, дают рекомендации по режиму, физической нагрузке, знакомят со спектром лекарственных препаратов и тонкостями их приема, обучают правилам пользования ингаляторами.
Медикаментозная терапия — все препараты для лечения бронхиальной астмы можно разделить на 3 группы.
- Препараты « скорой помощи» — средства, быстро расширяющие бронх. Используются для устранения приступа бронхиальной астмы:
- бета-2-агонисты короткого действия;
- М-холинолитики короткого действия;
- теофиллины короткого действия (обладают слабым эффектом и выраженными побочными реакциями, поэтому в настоящее время используются все реже);
- глюкокортикостероидные гормоны внутривенно или внутрь в таблетках (используются при затянувшемся приступе бронхиальной астмы, не поддающемся действию вышеуказанных препаратов).
Основными препаратами для снятия приступа являются Бета-2-агонисты короткого действия, М-холинолитики короткого действия и их комбинации.
- Они выпускаются в виде аэрозольных ингаляторов.
- Эти средства всегда должны находиться рядом с человеком, страдающим астмой (на прикроватном столике, в сумке и т.д.).
- Препараты быстро снимают приступ бронхиальной астмы путем устранения спазма бронха и уменьшения его отечности.
- Данные лекарственные средства лишь устраняют симптомы, но не лечат само заболевание.
- Поэтому использовать их в качестве единственного препарата можно только при легком течении бронхиальной астмы.
- При более тяжелом течении они должны дополнять базисные противовоспалительные препараты и использоваться « по потребности», то есть только для снятия приступа.
- Использовать их можно не более 6-8 раз в день, в дальнейшем чувствительность к ним снижается, что может привести к астматическому статусу (осложнение бронхиальной астмы, представляет собой тяжелый затянувшийся приступ).
Базисные (противовоспалительные) препараты – основные препараты для лечения бронхиальной астмы.
- Глюкокортикостероидные гормоны в таблетках (в обострение) и в ингаляционной форме.
- Ингаляционные формы глюкокортикоидов являются главными препаратами для лечения бронхиальной астмы, поскольку они способны подавлять воспаление в бронхиальном дереве.
- Многие пациенты опасаются принимать гормональные препараты, так как бытует мнение о большом количестве их побочных эффектов.
- Серьезные побочные эффекты (сахарный диабет, повышение артериального (кровяного) давления, остеопороз (снижение массы кости и нарушение структуры костной ткани, приводящее к увеличению хрупкости кости и риску возникновения перелома)) могут вызывать гормоны, вводимые в организм в виде таблеток или инъекционно.
- Ингаляционные формы гормонов в средних назначаемых дозах лишены этих побочных эффектов, поскольку действуют на точке приложения – в бронхиальном дереве.
- Так как при бронхиальной астме воспаление хроническое, эти препараты требуют длительного, постоянного приема.
- Оценить полное действие данных препаратов можно только после 3 месяцев их применения.
- Отказ от их приема может перевести заболевание в более тяжелое течение.
- Из побочных эффектов ингаляционных форм гормонов можно назвать охриплость голоса и кандидоз полости рта (грибковое заболевание, характеризуется появлением белого налета на языке, слизистой оболочке полости рта), которые легко предотвратить полосканием рта после каждой ингаляции.
- Блокаторы лейкотриеновой системы (антагонисты лейкотриенов) – один из видов базисных препаратов, подавляющих воспаление в бронхиальном дереве. Однако в целом эффект значительно меньше, чем у ингаляционных глюкокортикостероидов. Могут использоваться как дополнение к ингаляционным гормонам. Оказывают хороший эффект при приаспириновой бронхиальной астме.
- Кромоны (стабилизаторы мембран тучных клеток) — один из видов базисных препаратов, подавляющих воспаление в бронхиальном дереве. Однако в целом эффект значительно меньше, чем у ингаляционных глюкокортикостероидов. Применяются в основном при нетяжелой бронхиальной астме.
- Блокаторы (антитела к) IgE – назначаются только в обострение лицам с аллергической бронхиальной астмой и высоким уровнем IgE в крови при отсутствии эффекта от гормональной терапии.
Препараты контроля – позволяют длительно поддерживать бронх в раскрытом состоянии:
- бета-2-агонисты длительного действия (обеспечивают эффект в течение 12-ти или 24-х часов) – основные препараты данной группы. Используются как дополнение к базисным препаратам;
- теофиллины длительного действия – возможно их добавление к длительно действующим бета-2-агонистам в случае, если трудно бороться с ночной симптоматикой. Самостоятельного применения в настоящее время не имеют.
Особенности приема ингаляционных лекарственных препаратов:
- правильное пользование ингаляторами – зачастую отсутствие эффекта от назначенных препаратов связано с неправильной техникой ингаляции. Просите Вашего врача объяснить Вам, как правильно пользоваться назначенным ингалятором. Препарат должен поступать строго в бронхиальное дерево, в противном случае эффект от терапии значительно снижается вплоть до полного отсутствия;
- облегчить ингаляцию препаратов может помочь спейсер – специальная насадка на ингалятор, способствующая осаждению крупных частиц аэрозоля (раздражающих слизистую оболочку глотки) и проникновению более мелких частиц в бронхиальное дерево. Спейсер способствует более полной доставке дозы препарата в бронх, препятствуя рассеиванию в окружающем воздухе;
- в обострение лучшая доставка препаратов в бронхиальное дерево возможна с помощью небулайзера – аппарата, который разбивает молекулу лекарственного средства до мельчайших частиц, проникающих в самые мелкие бронхи;
- препараты базисной терапии необходимо использовать через 15 минут после ингаляции препаратов « скорой помощи», так как бронх расширяется и позволяет гормональным препаратам проникнуть глубже в бронхиальное дерево.
Дополнительные способы лечения:
- аллергенспецифическая иммунотерапия: в фазу ремиссии возможно проведение гипосенсибилизирующей (снижающей чувствительность к аллергенам) терапии: введение малых доз аллергенов способствует “ привыканию” организма к этим веществам, что в последующем снижает выраженность аллергических реакций;
- санаторно-курортное лечение: морской климат, солевые комнаты.
Первая помощь при приступе бронхиальной астмы:
- успокоить и усадить пациента;
- обеспечить доступ свежего воздуха: открыть окно, освободить шею для свободного дыхания;
- дать вдохнуть 1-2 дозы ингалятора с бронхолитиком;
- при отсутствии эффекта через 5-10 минут повторить вдыхание бронхолитика.
источник
В любом возрасте, если человек здоров, процесс дыхания осуществляется совершенно бесшумно, никаких посторонних звуков и неприятных ощущений не возникает. Если же формируется свист и затруднено дыхание, необходимы усилия для вдоха и выдоха, есть ощущение нехватки воздуха — это серьезная проблема, требующая внимания врача. Если же такое возникает внезапно, требуется помощь медиков, вплоть до реанимации. Причинами подобного состояния и свистов в процессе дыхания могут стать приступы бронхиальной астмы, либо формирование аллергии с отеком гортани, хронический бронхит. Острое состояние может вызвать попадание инородных тел в респираторный тракт, а также некоторые иные патологии.
Респираторная система состоит из верхних отделов, проводящих воздух, и нижних, где осуществляется само дыхание с газообменом. Чтобы понять процессы, которые происходят при дыхании, кратко вспомним работу всей системы. Воздух проникает в нос при вдохе и там согревается, очищается от примесей и увлажняется, а при затруднении носового дыхания, подключается вдох с выдохом через рот. Воздух далее проходит сквозь глотку ниже, в полость гортани, проходя сквозь голосовые связки, затем через трахею и проникает в бронхи. Они имеют вид «дерева» с разветвлениями на уменьшающиеся в диаметре «ветви», по которым воздух достигает легких. В этой зоне и происходит дыхание, обмен газами с насыщением крови кислородом и выделением в просвет альвеол углекислоты. Бронхи имеют эластично-мышечное строение, за счет чего их просвет может меняться. Если на пути воздуха, когда осуществляется дыхание, есть препятствия или воздухоносные пути сужены, необходимо больше усилий, дабы протолкнуть воздушную смесь как внутрь, так и на выход. За счет препятствий в процессе дыхания — если это мокрота, сужение просвета бронхиального дерева либо гортани — возникают свисты и различные звуки (хрипы).
Возникновение свиста, когда затруднено дыхание, обычно происходит на выдохе, когда он форсируется за счет усилий дыхательных мышц. Как результат проблем при прохождении воздуха, возникают типичные высокие звуки, воспринимаемые ухом. Это результат расстройств проводимости воздуха, начиная с верхних дыхательных путей — носоглотки, гортани либо трахеи, а также проблемы бронхов. Может быть слышен свист и затруднено дыхание в силу четырех основных механизмов:
- Бронхи или другие части дыхательной системы сдавлены лимфоузлами, объемными процессами, гематомами снаружи.
- Стенка бронхов отекает и сужается просвет, аналогичное также типично и для области гортани.
- Спазмируются мышечные элементы бронхов либо гортани с сужением просвета
- Внутри дыхательных путей копится вязкая тягучая мокрота, гнойное содержимое, образуются полипы, опухоли, попадают инородные предметы.
Как результат этих процессов, изменяется ширина просвета воздухопроводящих путей для тока воздуха. Чтобы тому же объему пройти по суженым путям, нужны усилия, возникают завихрения воздуха, отсюда формируются свисты и резко затруднено дыхание.
Наиболее часто причиной свиста и приступов затрудненного дыхания является бронхиальная астма. Данная патология имеет аллергическую природу, она формирует в стенках бронхов прогрессирующее хроническое воспаление, поддерживаемое периодическим контактом с аллергенами. На фоне попадания причинно значимого аллергена возникает эпизод бронхиальной астмы с спазмированием бронхов, резким усилением воспаления, возникает шумное, затрудненное дыхание, хрипы со свистами. Чтобы обеспечить насыщение крови кислородом, люди с бронхиальной астмой дышат с выраженным усилием, и для облегчения состояния им необходимы препараты, снимающие бронхиальный спазм и отек, приводящий к усилению воспаления. Обычно такие лекарства применяются в виде ингаляторов. Дополнительные свисты бронхиальная астма формирует в силу образования комков густой и вязкой слизи — прохождение воздуха вызывает их колебания и образование звуков. Появление свистов и одышки сигнализирует о серьезном приступе бронхиальной астмы, приводящей к цианозу лица и посинению пальцев рук, гипоксии тканей. В подобной ситуации необходима помощь врачей.
Нередко проблемы в зоне гортани также приводят к свистам во время дыхания. Обычно причиной этого становится аллергия с формированием опасного осложнения — отека Квинке. В гортани зона голосовых связок обладает особым строением, область клетчатки вокруг нее очень рыхлая, может задерживать большой объем жидкости. В результате мощного выброса в кровь при аллергии веществ-медиаторов — гистамина, брадикининов — усиливается сосудистая проницаемость и происходит выход плазмы в ткани. Клетчатка в области гортани впитывает жидкость, связки отекают, что резко сужает просвет голосовой щели и гортани, воздух проходит с трудом, возникают свисты и удушье. Аллергия подобного типа может возникать в ответ на укусы насекомых, введение медикаментов в вену или в мышцу, при вдыхании аллергенов через рот и нос. Подобный приступ аллергии опасен тем, что развивается стремительно, без оказания помощи пострадавший может погибнуть от удушья.
Если шумное дыхание и свисты формируются на протяжении времени, особенно к пожилому возрасту или на фоне наличия вредных привычек, их причиной может стать хронический бронхит. Постоянное воспаление или раздражение стенок бронхов приводит к их прогрессивному изменению, сужению просвета и деформации, развитию хронического обструктивного бронхита. Особенно часто бронхит встречается среди курильщиков или рабочих вредных предприятий, где присутствуют пыль и гарь, копоть, раздражающие вещества. Для него типичны кашель, одышка при нагрузке и затруднение дыхания, в периоды обострения к ним присоединяются свистящие хрипы.
Если приступы кашля и свисты при дыхании возникли резко, на фоне полного здоровья, особенно у детей или пожилых людей с проблемами памяти, стоит подозревать наличие инородного тела в бронхах. Оно могло попасть изо рта путем вдыхания и встать в просвете одного их бронхов, создавая препятствие для тока воздуха и нетипичные звуки. Подобное состояние требует неотложной помощи и удаления инородного тела в стационаре.
источник
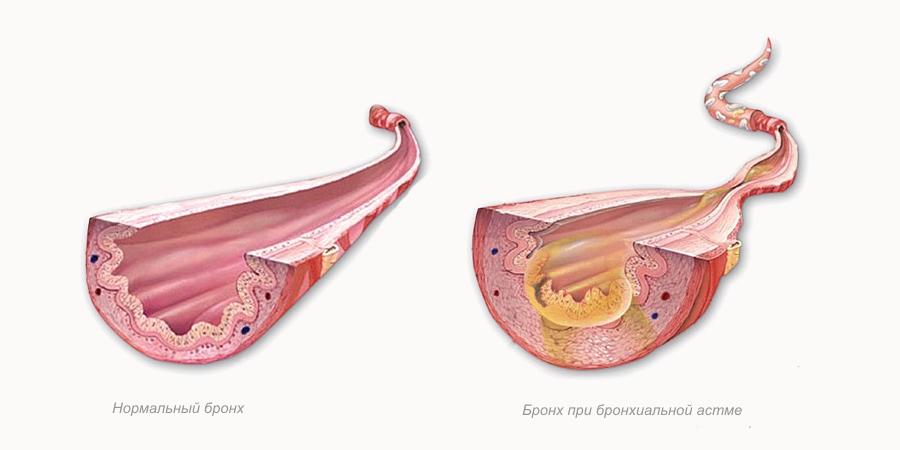
Бронхиальная астма (БА) — хроническое воспаление дыхательных путей, которое проявляется повторяющимися и обратимыми приступами бронхоконстрикции (сужением бронхов).
Бронхиальная обструкция (бронхоспазм), в свою очередь, приводит к появлению (тяжело выдохнуть), (которые часто слышны на расстоянии), . Эти симптомы чаще всего проявляются ночью или рано утром.
В основном, развитие болезни связано с (наследственно обусловленная атопия и гиперреактивность бронхов).
Под атопией понимают склонность (предрасположенность) человека к заболеванию. Т.е. у определенных индивидуумов генетически запрограммирована избыточная выработка Ig Е (антитела, участвующие в аллергических реакциях) в ответ на действие аллергенов. Эти Ig Е запускают цепь биохимических процессов, которые и приводят к спазму бронхов и усилению продукции слизи в бронхах (мокроты).
А гиперреактивность бронхов означает, что они очень чувствительны к действию любых раздражителей (которые у обычных людей не вызывают никакой реакции) и эта чувствительность проявляется бронхоспазмом.
Для того чтобы реализовались запрограммированные генетические дефекты, необходимо воздействие , т.е. аллергенов (пыльца, пищевые продукты, лекарства, пыль и т.п.);
Помочь в формировании приступа БА могут (наличие вирусной или бактериальной инфекции; изменение климата (влажности) и температуры, стрессовые воздействия и физическая нагрузка, механические или химические раздражители (производственная пыль, дым, пары).
Т.е. для развития приступа необходимы (повышенная чувствительность бронхов и атопия) + воздействие (того, что запустит приступ): аллергены, раздражение слизистой бронхов холодным воздухом или пылью, курение, инфекции дыхательных путей, физическая нагрузка, эмоциональный стресс.
Из этого ясно, что сами по себе триггеры не могут вызвать развитие астмы, если изначально нет болезни, т.е. нет генетических факторов.
- Неинфекционные аллергены:
- Лекарства (антибиотики — чаще пенициллины и тетрациклины; НПВС; аспирин; b2 — адреноблокаторы (пропранолол);
- Бытовые аллергены (домашняя пыль, пыльца растений, шерсть животных, плесень и грибок, парфюмерные и косметические изделия, бытовая химия);
- Пищевые продукты (многие ароматизаторы, красители и консерванты; пряности, яйца, рыба, молоко, орехи, злаки, фрукты и ягоды, шоколад и какао, морепродукты).
аллергенные продукты
классификация овощей по степени аллергенности
фрукты в зависимости от степени аллергенности
Инфекции дыхательных путей.
Вирусы и бактерии нарушают защитную функцию слизистой бронхов, вызывают воспалительный процесс, что облегчает доступ аллергенов.
- Производственная пыль ( металлическая, силикатная, древесная и т.п.);
- Дым (сигаретный и производственный) и пары раздражающих веществ (кислот, щелочей);
- ГЭРБ;
В итоге, под влиянием внутренних и внешних факторов, развивается БРОНХОСПАЗМ, ГИПЕРСЕКРЕЦИЯ СЛИЗИ (мокрота) и ОТЕК СЛИЗИСТОЙ БРОНХОВ. Клинически это все проявляется приступом удушья.
Удушье возникает в ответ на действие аллергенов, при вдыхании холодного воздуха, во время физической нагрузки и т. п. Также для БА характерно наличие ночных приступов (ближе к утру).
Непосредственно перед самим приступом (за минуты или часы) могут появиться так называемые предвестники приступа, а именно:
- может появиться заложенность носа, чихание или зуд около носа;
- першение в горле, единичные покашливания или длительный, сухой кашель;
- могут чесаться глаза (раздражение, резь в глазах).
Однако периода предвестников может и не быть.
Непосредственно сам приступ начинается с внезапного удушья (тяжело выдохнуть весь воздух), чувства тяжести в грудной клетке. С одышкой также появляется изнуряющий сухой кашель. При этом, больной вынужден принять определенную позу: он сидит и упирается во что-нибудь руками (в колени или кровать). 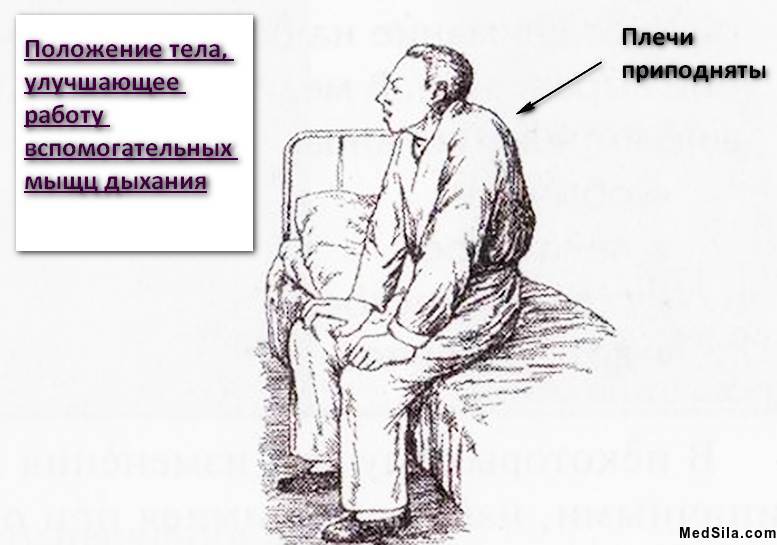
В этот период больной почти ничего не может сказать, вдох у него быстрый и резкий, а выдох медленный и трудный. Лицо может стать припухшим, багровым. При тяжелом приступе может и посинеть (особенно губы и носогубный треугольник). Человек в период приступа будет испуган и значительно напряжен.
Характерным для приступа БА будет наличие сухих свистящих хрипов, которые можно услышать невооруженным ухом (окружающие слышат свист на расстоянии). Ввиду сильного напряжения дыхательной системы, повышается артериальное давление и учащается пульс (тахикардия).
После того, как человеку станет легче дышать, у него появится вязкая мокрота (кашель станет продуктивным) .
Вне приступа люди, страдающие бронхиальной астмой, чувствуют себя вполне здоровыми и при обследовании врачи могут не найти никаких признаков, свидетельствующих о наличие заболевания. Только если болезнь прогрессирует и приступы учащаются, становятся тяжелее, тогда астма осложняется хронической легочной недостаточностью и эмфиземой легких, а вскоре подключается и сердечная недостаточность.
- : когда сами приступы кратковременные и возникают реже 1 раза за неделю. Ночные приступы повторяются не более 2 раз за месяц и общее состояние пациента вне приступа не нарушено;
- : удушье возникает чаще 1 раза за неделю, но не каждый день. Ночные приступы более 2 раз в месяц. Может нарушаться физическая активность и нормальный сон;
- : приступы удушья каждый день. Ночные эпизоды более 1 раза в неделю. Изменяются показатели дыхательной функции (функция внешнего дыхания — ФВД);
- : помимо ежедневных дневных приступов, подключаются постоянные ночные симптомы. Значительно снижается физическая активность и ФВД.
Отдельно выделяют такое состояние, как АСТМАТИЧЕСКИЙ СТАТУС. Это тяжелое, неотложное состояние, характеризующееся формированием стойкого, интенсивного и длительного бронхообструктивного синдрома, продолжающегося > 2-3 ч. Статус не купируется подобранной терапией и проявляется выраженными нарушениями ФВД и, как следствие, газового состава крови (уменьшается концентрация кислорода в крови), приводящими к формированию острой дыхательной недостаточности (большой риск смертельного исхода).
В первую очередь важен анамнез жизни. Т.е. наличие характерных для приступа бронхиальной астмы симптомов + связь этих приступов с вышеназванными внешними факторами натолкнет врача на постановку диагноза. Однако перед выставлением диагноза вам придется пройти некоторые лабораторные и инструментальные методы исследования:
- ОАК: если приступы астмы связаны с аллергической реакцией, то в общем анализе крови будут повышены эозинофилы;
- Мокрота: придется сдать мокроту, в которой лаборанты обнаружат специфические элементы, характерные для мокроты от больного бронхиальной астмой (спирали Куршмана, кристаллы Шарко-Лейдена, тельца Креолы, эозинофилы). Но актуален этот анализ только во время приступа;
- Рентген легких: только во время приступа возможно обнаружить эмфизему (повышенную воздушность легких). Вне приступа изменений не будет (постоянная эмфизема с переходом в пневмосклероз появляется только при длительном и тяжелом течении заболевания);
- ФВД (спирография): в межприступный период, как правило, все показатели в норме (за исключением тяжелого течения, когда все показатели ФВД снижены). Изменения врач обнаружит только при бронхоспазме. Поэтому врачи используют методики, которые вызывают бронхоспазм (нагрузочные тесты, тесты с гистамином). И если, после прохождения тестов, показатели ФВД снизились, значит, у пациента имеется приходящая бронхоконстрикция. После этого пациенту дают возможность использовать ингалятор, который расширяет бронхи. Затем опять определяют показатели ФВД, которые должны значительно возрасти за счет приема ингаляционных лекарств;
- Пикфлуометрия: измеряют пиковую скорость вдоха, которая помогает выявить обструкцию бронхов на ранних этапах и определяет обратимость этой обструкции. С помощью пикфлоуметра можно оценить тяжесть бронхиальной астмы и эффективность подобранного лечения;
- Пробы на аллергены (скарификационные пробы) – они определяют наличие аллергической реакции на различные аллергены.
Схема лечения зависит от степени тяжести заболевания и проводится по четырем ступеням. В лечении используют : ингаляционные и/или системные глюкокортикостероиды , ингаляционные b2-агонисты короткого и длительного действия, ингаляционные М-холиноблокаторы, эуфиллин.
Помимо базисной терапии назначается дыхательная гимнастика, массажи, постуральный дренаж, иглорефлексотерапия, спелеотерапия.
Необходимо также оградить больного от возможных аллергенов (проводить частую влажную уборку квартиры; избавиться от мягких игрушек, ковров, перьевых подушек, старых книг; отказаться от содержания животных и цветущих растений; уменьшить уровень влажности в квартире; изменить условия труда, если они связаны с высокой влажностью и запыленностью) . См. статью профилактика приступов удушья
источник
Что такое бронхиальная астма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сергеева А. Л., аллерголога со стажем в 10 лет.
Бронхиальная астма (БА) — заболевание, характерным проявлением которого является хроническое воспаление дыхательных путей, респираторные симптомы (свистящие хрипы, одышка, заложенность в груди и кашель), которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей. [1]
БА занимает лидирующую позицию по распространенности среди населения. Если верить статистике, за 15 лет зафиксировано удвоение количества заболевших этой патологией.
По оценкам ВОЗ, сегодня БА болеет примерно 235 млн человек, а к 2025 году прогнозируется увеличение до 400 млн человек в мире. [1] Так, в исследованиях 3 фазы (ISSAC) также выявлен рост мировой заболеваемости БА у детей в возрасте 6-7 лет (11,1-11,6%), среди подростков 13-14 лет (13,2-13,7%). [2] [3]
На появление и развитие БА влияет ряд причин.
Внутренние причины:
1. пол (в раннем детстве преимущественно болеют мальчики, после 12 лет девочки);
2. наследственная склонность к атопии;
3. наследственная склонность к гиперреактивности бронхов;
Внешние условия:
1. аллергены:
- неинфекционные аллергены: бытовые, пыльцевые, эпидермальные; грибковые аллергены;
- инфекционные аллергены (вирусные, бактериальные);
2. инфекции дыхательных путей. [4]
Характерные симптомы БА, на которые жалуются большинство больных, включают:
- кашель и тяжесть в груди;
- экспираторная одышка;
- свистящее дыхание.
Проявления БА изменчивы по своей тяжести, частоте появления и зависят от контакта с различными аллергенами и другими триггерными факторами. Зависят они и от подобранного противоастматического лечения, количества и тяжести сопутствующих заболеваний. Чаще всего симптомы БА беспокоят в ночное время или в ранние утренние часы, а также после физических усилий, что приводит к снижению физической активности больных. Воспалительные изменения в бронхиальном дереве и гиперреактивность дыхательных путей выступают основными патофизиологическими признаками БА. [5]
Механизмы, вызывающие основные симптомы БА [5]
| Симптом | Механизм |
|---|---|
| Кашель | Раздражение рецепторов бронхов, сокращение гладкой мускулатуры бронхов |
| Свистящее дыхание | Бронхообструкция |
| Заложенность в груди | Констрикция мелких дыхательных путей, воздушные ловушки |
| Одышка | Стимулированная работа дыхания |
| Ночные симптомы | Воспалительный процесс, гиперреактивность бронхов |
Патогенез бронхиальной астмы можно наглядно представить в виде схемы:
Сегодня есть огромное количество классификаций БА. Ниже представлены основные, они помогают в понимании причин и необходимы для статистики. Кроме того, приведен современный подход в рассмотрении проблемы астмы, как выделение фенотипов астмы. [1] [6]
Классификация астмы по причинам развития
В России используется следующая классификация БА:
Классификация БА (МКБ-10)
| J45, J45.0 Астма с преобладанием аллергического компонента |
| аллергическая экзогенная |
| атопическая |
| Бронхит аллергический без доп. уточнений |
| Ринит аллергический с астмой |
| Сенная лихорадка с астмой |
| J45.1 Астма неаллергическая |
| идиосинкратическая |
| эндогенная неаллергическая |
| J45.8 Астма сочетанная |
| ассоциация с состояниями, упомянутыми в J45.0, J45.1 |
| J45.9 Астма без уточнения |
| астма поздно начавшаяся |
| астматический бронхит без доп. уточнений |
| J46 Астматический статус |
| астма тяжелая острая |
Приоритетное внимание сейчас уделяется персонализированной медицине, которая на данный момент не имеет возможности создания индивидуального лекарственного препарата и способов обследования или предупреждения развития заболевания для конкретного больного, но предложено выделять отдельные категории. Эти подгруппы больных называют фенотипами БА, характеризующимися особенностями в причинах, развитии, методах обследования и терапии. [1] [8]
На данный момент существуют следующие фенотипические формы БА:
- Аллергическая БА. Этот тип не представляет сложности в диагностике — дебют заболевания выпадает на детский возраст, связан с отягощенным аллергологическим анамнезом. Как правило, у родственников также имеются респираторные или кожные проявления аллергии. У людей с этой разновидностью БА зафиксировано иммунное воспаление в бронхиальном дереве. Эффективно лечение больных этим типом БА местными кортикостероидами ( ГКС).
- Неаллергическая БА. Этим типом БА болеют преимущественно взрослые, в анамнезе нет аллергопатологии, наследственность по аллергии не отягощена. Характер воспалительных изменений в бронхах этой категории бывает нейтрофильно-эозинофильным, малогранулоцитарным или сочетать эти формы. ИГКС плохо работают в лечении этого типа БА.
- Астма с постоянной констрикцией дыхательных путей. Есть такая группа пациентов, у которых начинаются необратимые изменения в бронхах, как правило, это люди с неконтролируемыми симтомами БА. Изменения в бронхиальном дереве характеризуются перестройкой стенки бронхов. Терапия данных пациентов сложна и требует пристального внимания.
- Астма с запоздалым началом. Большинство больных, в основном женского пола, заболевают астмой в солидных годах. Эти категории больных требуют назначения повышенных концентраций ИГКС или становятся почти резистентными к базовой терапии.
- Астма в сочетании с лишним весом. Этот тип учитывает, что категория людей с превышением веса и БА страдают более тяжелыми приступами удушья и кашлем, постоянно бывает одышка, а изменения в бронхах характеризуются умеренным аллергическим воспалением. Лечение данных пациентов начинается с коррекции эндокринологических отклонений и диетотерапии.
Если вовремя не поставить диагноз бронхиальной астмы и не подобрать терапию, которая позволит контролировать течение болезни, могут развиться осложнения:
- легочное сердце, вплоть до острой сердечной недостаточности;
- эмфизема и пневмосклероз легких, дыхательная недостаточность;
- ателектаз легких;
- интерстициальная, подкожная эмфизема;
- спонтанный пневмоторакс;
- эндокринные расстройства;
- неврологические расстройства.
Бронхиальная астма представляет собой клинический диагноз, который устанавливает врач, учитывая жалобы, анамнестические особенности пациента, функциональные методы диагностики с учетом степени обратимости обструкции бронхов, специального обследования на наличие аллергопатологии и дифференциальной диагностики с прочими болезнями со схожими жалобами. Дебют развития заболевания чаще всего происходит в возрасте от 6 лет, реже после 12 лет. Но появление возможно и в более позднем возрасте. [9] Пациенты жалуются на эпизоды затрудненного дыхания ночью, в предутренние часы или связывают жалобы с эмоциональной, а иногда и физической перегрузкой. Эти симптомы сочетаются с затруднением дыхания, с нарушениями выдоха, «свистами» в груди, рецидивирующим кашлем с небольшим количеством мокроты. Эти симптомы могут купироваться самостоятельно или с использованием лекарственных бронхорасширяющих препаратов. Необходимо связать появления признаков БА после взаимодействия с аллергенными веществами, сезонность появления симптомов, связь с клиническими признаками насморка, присутствие в анамнезе атопических заболеваний или астматических проблем.
При подозрении на диагноз БА следует задать вопросы:
- Беспокоят ли вас приступы похрипывания в легких?
- Бывает ли покашливание в ночное время?
- Как вы переносите физическую нагрузку?
- Беспокоят ли вас тяжесть за грудиной, покашливание после пребывания в запыленных помещениях, контакта с шерстью животных, в весенне-летний период?
- Заметили ли вы, что чаще болеете дольше двух недель, и заболевание часто сопровождается кашлем и одышкой?
Специфические методы постановки диагноза
1. Оценка функции работы легких и степени возвратимости бронхиальной констрикции
- Спирометрия — это основной и простой метод исследования тяжести и возвратимости обструкции бронхов, применяемый также для последующей оценки течения БА. При проведении ФВД можно выявить тип изменений бронхиального дыхания (обструктивный, рестриктивный, смешанный), оценить тяжесть состояния. Для точной диагностики возвратимости бронхиальной констрикции можно применить пробу с бронхорасширяющими препаратами. Общепринятым положительным тестом считается прирост ОФВ1≥12%. Применяют следующие виды бронходилататоров: β2-агонисты быстрого эффекта (сальбутамол, фенотерол, тербуталин) с контролем ответа в течение 14 минут. Положительный тест свидетельствует об обратимости значений нарушений при БА. [9]
- Пикфлоуметрия. Часто применяется измерение пиковой скорости выдоха с помощью специального простого аппарата — пикфлоуметра. Необходимо объяснить больным, как измерять ПСВ в утренние часы (до пользования лекарственными препаратами); в этом случае измеряем самое минимальное значение ПСВ. Измерение ПСВ необходимо сделать и поздним вечером, это будет самый высокий уровень ПСВ. Изменчивость в течение суток ПСВ называют амплитудой ПСВ. Фиксирование ПСВ следует проводить около 2-3 недель. Данное исследование оценивает ПСВ в домашних и рабочих условиях, что позволяет определить, как влияют факторы внешней обстановки на самочувствие пациента (аллергены, профессиональные факторы, физическая нагрузка, стрессы и другие триггеры). [10]
- Определение гиперреактивности бронхов. Присутствие гиперреактивности бронхиального дерева считается важным критерием для постановки диагноза БА. Самым используемым методом исследования гипервосприимчивости бронхов на данный момент является бронхоконстрикторный тест с биологически активными веществами (метахолином, гистамином), а также физической нагрузкой. Оценка показателей исследования оценивается по изменениям ОФВ1. При уменьшении показателей ОВФ1 более чем на 20% (от первоначальных цифр) тест можно считать положительным. [8]
2. Аллергообследование. Подразумевает проведение аллергопроб на коже, тестов-провокаторов с некоторыми видами аллергенов, лабораторного исследования для выявления специфических IgE-антител. Наиболее распространенными являются кожные пробы, так как это простые методы по технике выполнения, достоверно точные и безопасные для пациентов.
2.1. Существуют следующие виды кожных аллергопроб по технике выполнения:
- скарификационные аллергопробы;
- пробы уколом (prick-test);
- внутрикожные пробы;
- аппликационные пробы
Чтобы проводить кожные пробы, необходимы данные из истории болезни пациента, свидетельствующие за однозначную связь жалоб и контакта с тем аллергеном или их группой в патогенезе болезни, IgE-зависимый тип аллергической реакции.
Кожное тестирование не проводится в случаях:
- обострения аллергического заболевания;
- острых вирусных или бактериальных заболеваний (ОРВИ, назофарингиты, бронхиты и др.);
- тяжелой формы астмы, ее неконтролируемого течения (ОФВ1 [10]
2.2. Провокационный ингаляционный тест. Эксперты Респираторного Общества из Европы рекомендуют проводить данное исследование. Перед исследованием проводят спирометрию, и если уровень ОФВ1 не снижается ниже отметки 70% от нормы, пациент допускается до провокации. Используют небулайзер, с помощью которого можно струей выдавать определенные дозы аллергена, и пациент делает несколько ингаляций с определенными разведениями аллергенов под постоянным контролем врача-аллерголога. После каждой ингаляции оцениваются результаты через 10 мин трижды. Тест расценивается как положительный при уменьшении ОФВ1 на 20% и больше от начальных показателей.
2.3. Методы лабораторной диагностики. Диагностика в лаборатории выступает неосновным методом. Проводится, если необходимо еще одно исследование для подтверждения диагноза. Основными показаниями для назначения лабораторной диагностики являются:
- возраст до 3-х лет;
- в анамнезе тяжелые аллергические реакции на кожное обследование;
- основное заболевание протекает тяжело, практически без периодов ремиссии;
- дифференциальная диагностика между IgE-опосредованными и не-IgE-опосредованными типами аллергических реакций;
- обострение кожных заболеваний или особенности строения кожи;
- требуется постоянный прием антигистаминных препаратов и глюкокортикостероидов;
- поливалентная аллергия;
- при проведении кожного тестирования получают ложные результаты;
- отказ больного от кожных проб;
- результаты кожных проб не совпадают с клиническими данными.
В лабораториях применяют следующие методы определения общего и специфического IgE — радиоизотопный, хемилюминисцентный и иммуноферментный анализы.
Самый новый подход к диагностике аллергических заболеваний на данный момент — это молекулярное аллергообследование. Оно помогает более точно поставить диагноз, рассчитать прогноз течения болезни. Для диагностики важно учитывать следующие нюансы:
- отличие истинной сенсибилизации и перекрестных реакций у больных с полиаллергией (когда имеется широкий спектр сенсибилизации);
- снижение риска тяжелых системных реакций при проведении аллергообследования, что улучшает приверженность пациентов;
- точное определение подтипов аллергенов для проведения аллерген-специфической иммунотерапии (АСИТ);
- наиболее распространена технология чипов Immuna Solid phase Allergen Chip (ISAC). Это самая полноценная платформа, которая включает в себя более 100 аллергенных молекул в одном исследовании.
Сегодня, к сожалению, современная медицина не может вылечить больного от бронхиальной астмы, однако все усилия сводятся к созданию терапии с сохранением качества жизни пациента. В идеале при контролируемой БА должны отсутствовать симптомы заболевания, сохраняться нормальными показатели спирометрии, отсутствовать признаки патологических изменений в нижних отделах легких. [1]
Европейскими рекомендациями предложен ступенчатый подход к лечению:
Фармакотерапию БА можно разделить на 2 группы:
- Препараты ситуационного использования
- Препараты постоянного использования
Препараты для купирования приступов следующие:
- коротко-действующие β-адреномиметики;
- антихолинергические препараты;
- комбинированные препараты;
- теофиллин.
К препаратам для поддерживающей терапии относят:
- ингаляционные и системные глюкокортикостероиды;
- комбинации длительно действующих β2-агонистов и ГКС;
- теофиллины с длительным действием;
- антилейкотриеновые препараты;
- антитела к имммуноглобулину Е.
Для терапии БА важны как лекарственные препараты, так и способы введения данных веществ в организм и дыхательные пути. Препараты могут назначаться внутрь per os, парентерально, ингаляционно.
Выделяют следующие группы доставки лекарственных препаратов через дыхательные пути:
- аэрозольные ингаляторы;
- порошковые ингаляторы;
- небулайзеры.
Самым современным и исследованным методом лечения аллергической БА с подтвержденной эффективностью является АСИТ (аллерген-специфическая иммунотерапия). АСИТ на данный момент является единственным способом терапии, который меняет развитие болезни, действуя на механизмы патогенеза астмы. Если вовремя провести АСИТ, данное лечение способно приостановить переход аллергического ринита в астму, а также пресечь переход легкой формы в более тяжелую. А также преимущества АСИТ — это возможность не дать появиться новым сенсибилизациям.
АСИТ при БА проводится пациентам с:
- легкой или средней тяжести формой заболевания (цифры ОФВ1 должны быть не менее 70% от нормы);
- если симптомы астмы не полностью контролируются гипоаллергенным бытом и лекарственной терапией;
- если у пациента имеются риноконъюнктивальные симптомы;
- если пациент отказывается от постоянной формакотерапии;
- если при проведении фармакотерапии возникают нежелательные эффекты, которые мешают пациенту.
Сегодня мы можем предложить пациентам следующие виды АСИТ:
- инъекционное введение аллергенов
- сублингвальное введение аллергенов
В современных условиях нет доказательств, что экологические, климатические факторы, нарушения питания могут ухудшать течение БА, и устранение этих триггеров поможет снизить тяжесть заболевания и уменьшить объем фармакотерапии. Требуется проведение дальнейших клинических наблюдений в этом ключе. [7]
Выделяют первичную профилактику. Она включает:
- элиминацию аллергенов во время беременности и в первые годы жизни ребенка (гипоаллергенный быт и гипоаллергенная диета);
- кормление грудью;
- молочные смеси;
- пищевые добавки во время беременности (существует несколько гипотез протективного эффекта рыбьего жира, селена, витамина Е);
- отказ от курения во время беременности.
Вторичная профилактика включает:
- избегать поллютантов (повышение концентраций озона, окислов озона, взвесей частиц, аэрозолей кислот);
- борьба с клещами домашней пыли;
- не заводить домашних животных;
- отказ от курения в семье.
источник


 аллергенные продукты
аллергенные продукты  классификация овощей по степени аллергенности
классификация овощей по степени аллергенности  фрукты в зависимости от степени аллергенности
фрукты в зависимости от степени аллергенности