Астма – хроническая болезнь, образующая в результате протекания воспалительного инфекционного процесса в дыхательных путях. Существует много факторов, способствующих образованию астмы. Очень часто возникает астма от пыли, проявляется она в основном у тех, кто имеет повышенную чувствительность к аллергенам.
Бронхиальная астма аллергического характера – наиболее распространенный вид болезни. Астма может возникать, если у человека присутствует аллергия на пыль. Аллергия – особая чувствительность к влиянию многих факторов.

Сегодня у многих людей наблюдается аллергия на пыль, которая провоцирует возникновение бронхоспастических реакций. Частички пыли неоднородные, потому что они состоят из различных компонентов.
Очень опасными может быть:
- книжная пыль;
- микроскопические грибки (плесень);
- пыль из обивки мебели и ковров.
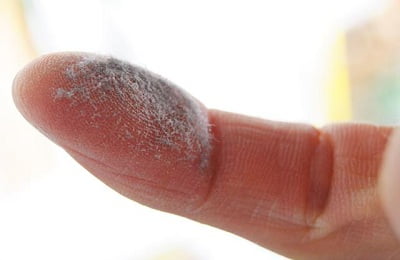
Если происходит приступ, сначала бронхи подвергаются спазму, а затем ткани опухают, возникает воспалительный процесс и образуется много слизи. В результате этого размер просветов бронхов и трахеи становится меньше и человеку становится тяжело вдыхать и выдыхать.
Важно! Аллергическая астма образуется в результате ингаляционного контакта с раздражителем.
Признаки астмы могут быть разными, все зависит от сложности течения болезни. Если астму спровоцировала аллергия на пыль, то наблюдаются достаточно тяжелые приступы, которые могут продолжаться даже несколько дней. Изначально образуется:
- зуд в области шеи;
- выделение мокроты;
- болезненные ощущения в груди.
При астме изначально кашель сухой, усугубляется ночью и при значительных физических нагрузках. Очень часто появляется одышка и увеличивается потоотделение. Когда приступ очень тяжелый, то больному очень сложно разговаривать.
При сильном приступе человек становится вялым, сонливым, кожные покровы приобретают синюшный оттенок, что свидетельствует о сложности проблемы и необходимости вызвать скорую помощь.
При астме очень важно провести своевременную диагностику и оценить сложность ситуации, потому что от этого зависит качество проведения лечения. Доктор должен правильно оценить состояние пациента и определить причины, которые спровоцировали приступ.

При проведении диагностики стоит помнить, что именно в период приступа четко просматриваются признаки болезни. В период ремиссии симптомы несколько затихают, поэтому если это промежуток довольно большой, то может полностью восстановиться проходимость просвета бронхов, и поставить диагноз будет гораздо сложнее.
Обследование подразумевает под собой применение целого комплекса действий, а именно:
- обследование органов грудной клетки (аускультация, рентген);
- электрокардиограмма;
- изучение мокроты в лаборатории.
Иногда пациенту назначается исследование при помощи спирографа для определения степени нарушения дыхательной функции. Сейчас также часто используются тесты на определение дыхательной функции.
Чтобы определить, есть ли аллергия на пыль, применяются аллергологические методы обследования, что помогает определить факторы, которые могут спровоцировать резкий приступ, чтобы можно было их устранить.
Если у пациента определена бронхиальная астма аллергического характера, то терапия подразумевает под собой устранение приступа и последующее лечение болезни.

- устранить спазм;
- расслабить мускулатуру бронхов;
- уменьшить отечность.
В зависимости от состояния пациента, доктор подбирает препараты или при необходимости их комбинацию. Среди этих медикаментозных средств лидирующие позиции занимают симпатомиметики, подразделяющиеся на 4 отдельные группы:
- К первой группе относятся такие препараты, как Бронхолитин, Эфедрин, Норадреалин). Они быстро устраняют спазмы бронхов, уменьшают количество мокроты и отечность слизистой. Но стоит помнить, что не все пациенты хорошо переносят эти медикаментозные средства, поэтому важно провести предварительное обследование, чтобы выявить наличие противопоказаний.
-
Ко второй группе относятся Симпатол, Мезатон, Фенилэфрин. Такие препараты помогают уменьшить отечность и блокировать спазмы. Но стоит очень внимательно придерживаться схемы лечения, назначенной доктором, потому что при передозировке могут возникнуть серьезные осложнения.
- К третьей группе относятся препараты, которые в своем составе содержат бета-стимуляторы. Они способствуют расширению бронхов, особенно при ингаляционном способе введения. Действие препаратов продолжается на протяжении нескольких часов, но эта группа препаратов имеет много побочных действий, поэтому обязательно нужно принимать их только по назначению доктора.
Чаще всего назначаются такие препараты, как Беротек, Вентолин, Тербуталин. Они хорошо переносятся пациентами и практически не имеют противопоказаний. Кроме того, для проведения лечения применяются и такие средства, как Теобромин, Эуфиллин, Кофеин. Они оказывают положительное воздействие на нервную систему, устраняют спазмы и улучшают кровообращение.
Важно! Лечением бронхиальной астмы, возникающей от пыли, занимаются врач-пульмонолог и аллерголог, которые смогут определить, какие аллергены провоцируют приступ и провести качественную терапию.
Чтобы предотвратить приступы, возникающие в результате обострения астмы, нужно бороться с аллергеном. Если аллергеном выступает бытовая пыль, то больному необходимо выполнять следующие несложные правила, чтобы уменьшить проявление симптомов:
- Регулярно проводить влажную уборку.
- Так как натуральные ковры и ковровые покрытия могут накапливать много пыли, то стоит избавиться от этих предметов. При наличии аллергических реакций лучше всего использовать в доме небольшие коврики и дорожки, которые при надобности можно очень легко и быстро постирать, желательно в достаточно горячей воде.
-
Лучше не покупать мягкую мебель, потому что гладкие поверхности собирают гораздо меньше пыли. Мебель с текстильной обивкой, лучше сменить на деревянную, пластиковую или кожаную.
- Стоит избавиться от слишком тяжелых штор, лучше заменить их легкими воздушными занавесками. Вместо штор можно установить жалюзи, за которыми очень легко ухаживать. Книги нужно держать только за стеклом, потому что они могут накапливать много пыли.
- Мягкие игрушки нужно или полностью убрать или регулярно стирать.
- Не нужно приобретать одеяла и подушки на пуху, их стоит заменить изделиями из синтетического материала, которые можно часто стирать.
Астма, возникающая от пыли, – это довольно серьезное заболевание, вызывающее массу негативных симптомов. Однако стоит помнить, что излечить его можно – достаточно устранить источник пыли и выполнять рекомендации лечащего врача.
источник
Среда обитания человека, в связи с проживанием значительной доли населения в крупных городах, значительно изменилась. Жизнь в мегаполисах часто предполагает проведение значительного количества времени в многоквартирных домах, офисах и учреждениях. С одной стороны, урбанизация облегчила жизнь человечеству, с другой, породила широкий спектр проблем со здоровьем, обусловленных постоянным контактом с особыми микробиологическим факторами и аллергенами. Частым явлением стала аллергическая реакция на компоненты домашней пыли и бытовые аллергены.
Длительно находясь в зданиях и различных помещениях, особенно в условиях организованного коллектива, человек постоянно сталкивается с различными бытовыми и биологическими аллергенами, количество разновидностей которых может достигать нескольких сотен.
Почему для одного человека пребывание в квартире и офисе достаточно комфортно, а у другого вызывает появление специфичных жалоб, подчас значительно ухудшающих качество жизни и комфорт? Всё дело в особой способности иммунной системы некоторых людей патологически реагировать на те, или иные вещества (аллерген). Подобный характер иммунного ответа, заключающийся в выработке повышенного количества IgE (иммуноглобулина Е), носит название атопия (аллергия). Эта особенность передаётся по наследству. В настоящее время, во всех крупных городах регистрируется рост атопических (аллергических) заболеваний как в среде детей, так и у взрослого населения.
Бытовой аллерген (или аллергены) часто являются ключевыми в развитии таких заболеваний, как бронхиальная астма, атопический (аллергический) дерматит.
Из всех аллергенов квартир (домов) и офисов особо выделяется бытовая (домашняя пыль), дрожжевые и плесневые грибки, некоторые бактерии, аллергены бытовой химии и косметики, шесть животных, перья. Не следует сбрасывать со счетов, что некоторые современные отделочные материалы, используемые при ремонте, могут содержать аллерген и провоцировать аллергическую реакцию.
Аллергены домашней пыли являются доминирующими среди причин, вызывающих аллергические болезни и их обострения. Домашняя пыль содержит слущенный эпителий человека, перхоть, на которых с успехом размножаются несколько десятков видов пылевых клещей. Кроме того, домашняя пыль содержит другие аллергены биологического происхождения (продукты жизнедеятельности и выделения тараканов, муравьёв, грызунов), шерсть животных, пух.
Микроскопический клещ, обитающий в пыли домов и квартир, для определённой группы людей — довольно сильный аллерген. Клещи имеют малые размеры (не более 0,3 мм), поэтому не видны на глаз. Аллергичными являются не сколько сами клещи, сколько выделяемые ими продукты метаболизма (экскременты членистоногих). Имея малые размеры, микрочастицы выделений клеща сохраняются в квартирах годами. При вдыхании воздуха, содержащего клещевой аллерген, у лиц с атопией развиваются аллергические проявления, и прежде всего бронхиальная астма. Её особенностью является круглогодичное течение, так как численность популяции клеща в зависимости от сезона значительно не меняется.
В 1 грамме домашней пыли может обнаруживаться от нескольких сотен до десятков тысяч клещей. Их количество в пыли может подвергаться значительным колебаниям в зависимости от вида и способа уборки. Распространёнными местами жизни микроклещей домашней пыли являются мягкая мебель, складки постельного белья, ковры и паласы, мягкие ворсистые игрушки, гардины и ткани с ворсом, мех, постельные пренадлежности, пледы.
Домашние клещи для своего развития и размножения находят комфортную температуру и влажность в жилых помещениях (18-26 градусов). Пылевой клещ погибает при действии на них акарицидных веществ, экстремальных температур (выше 50, ниже 10 градусов), кипячении, замораживании.
Кроме домашнего клеща, значительную роль в развитии такого аллергического заболевания, как бронхиальная астма, могут играть плесневые, дрожжевые грибки и их ассоциации с патогенными микроорганизмами. В замкнутых помещениях, в ванных комнатах, на балконах, под отделочными материалами могут создаваться условия повышенной влажности. При определённой температуре, грибковая флора находит для себя благоприятную среду. Интенсивно размножаясь, грибы образуют споры и выделяют в жилую среду продукты обмена. Все эти вещества могут являться аллергенами, вызывать и поддерживать реакцию гиперчувствительности (аллергическая реакция).
Больной с атопией (чувствительностью к аллергенам), находясь в среде, насыщенной аллергенами, начинает замечать, что с его дыхательной системой что-то не так. Некоторые обращают внимание на то, что «банальные» острые инфекции носа, глотки и бронхов перестали быть простыми, длящимися несколько дней и проходящими без следа. Это уже не обычная простуда, а состояние, беспокоящее несколько недель и более, сопровождающееся длительным сухим кашлем, либо кашлем со скудной, вязкой мокротой (малопродуктивный кашель).
Со временем, бронхиальная астма прогрессирует. При контакте с аллергеном, начинает беспокоить одышка, с преимущественным затруднением выдоха, сиплое дыхание. Хрипы, выслушиваемые вначале только с помощью фонендоскопа, могут быть ощутимыми даже на расстоянии. Больной человек чувствует слабость, снижение работоспособности и апатию. В типичном случае заболевание проявляется приступами затрудненного дыхания (одышкой), и даже удушьем. Тогда больному срочно требуется неотложная помощь. Так выглядит типичная картина бронхиальной астмы.
Бронхиальная астма и аллергия на домашнюю пыль может сопровождаться выделением прозрачного слизистого секрета из носа (ринит) и слезотечением. В некоторых случаях, вместо типичных приступов астмы, наблюдается длительное сухое покашливание или затяжной кашель, снижение аппетита, плохая переносимость физических нагрузок и переохлаждения.
Так как же не пропустить первые признаки астмы, не допустить появления приступов удушья? Выявить астму в дебюте (начале болезни) не всегда возможно, поскольку первые симптомы болезни могут маскироваться другими заболеваниями респираторной системы. В стадии развёрнутой картины приступа, диагноз поставить не сложно, но тяжесть состояния больного будет требовать неотложных, а порой и экстренных мер.
Иногда бронхиальная астма принимается за обычный бронхит или респираторную инфекцию, по поводу которых очень часто необоснованно назначаются антибиотики. В такой ситуации самочувствие человека не улучшается, а может даже резко ухудшиться. Дело все в том, что бронхиальная астма — это аллергическое заболевание, антибактериальные препараты не находят места приложения. При неправильном назначении могут усилить аллергию.
Если у больного, при наличии вышеуказанных жалоб, имели место эпизоды аллергии на пыль, пыльцу растений, шерсть домашних животных, плесень, парфюмерию, косметику, бытовую химию, лекарственные препараты, то вероятность того, что симптомы болезни принадлежат именно бронхиальной астме, многократно увеличиваются.
Иногда отмечается непереносимость молока, морепродуктов и рыбы, цитрусовых, помидоров, шоколада и клубники, это тоже может быть в пользу того, что у больного не затянувшийся бронхит, а бронхиальная астма.
Очень поможет в предположении диагноза «бронхиальная астма» информация о других имеющихся аллергических заболеваниях. К ним относят, например, сезонный поллиноз, атопический дерматит, перенесенный в детстве диатез.
При первом подозрении на астму, или появлении необычных симптомов со стороны дыхательной системы, не занимайтесь лечением и диагностикой самостоятельно, обратитесь к пульмонологу-аллергологу, чтобы не допустить усиления жалоб и прогрессирования заболевания.
Если приступы все же появились и обусловлены астмой, врач поможет свести их количество к минимуму, или сделать так, чтобы они вообще вас не беспокоили. Возможности современной медицины настолько широки, что бронхиальную астму, в большинстве случаев, можно держать под контролем.
Если болезнь распознана, аллергия на бытовые аллергены или домашнюю пыль диагностирована, врач назначает средства, расширяющие бронхи, а также гормональные препараты в ингаляциях.
Неотъемлемой частью лечения астмы является специальная диета, исключающая потенциальные аллергены. Важнейшими мероприятиями признаются элиминационные меры, направленные на уменьшение содержания в воздухе аллергенов (домашние клещи, плесень, шерсть и другие). Перечислим основные из них:
- по возможности заменить мягкую мебель на мебель с гладким покрытием (кожа, заменитель). Можно закрыть мебель чехлами из указанных материалов;
- убрать из помещения мягкие игрушки и вещи, являющиеся местами накопления пыли (тяжёлые ворсовые гардины, меховые пледы, паласы), так как удалить клещей из них невозможно;
- производить уборку только влажным способом, не допуская образования сухой пыли;
- не допускать к уборке больного с астмой, особенно в обострении;
- использовать специальные модели пылесосов;
- заменить подушки, одеяла с натуральным пухом на гипоаллергенные, убрать перины;
- регулярно проветривать помещение, применять воздухоочистители;
- уменьшать концентрацию клещей с помощью кипячения, вывешивания вещей на мороз, проглаживания;
- при невозможности температурного воздействия, пользоваться специальными акарицидными средствами для уничтожения клещей;
- не допускать рост плесневых и дрожжевых грибков, используя разрешённые фунгициды и дезинфектанты, уменьшать влажность помещений.
источник
Профессиональная бронхиальная астма – это респираторный аллергоз, протекающий с обструкцией дыхательных путей, развивающейся на фоне воздействия производственных аллергенов. Профессиональная бронхиальная астма проявляется приступами удушья, кашля, экспираторной одышки, свистящего дыхания, которые возникают непосредственно при контакте с триггерными веществами на работе. Для подтверждения диагноза необходимо установление ассоциации между профессиональной деятельностью и возникновением симптомов астмы. Проводятся аллергопробы, провокационные тесты, пикфлоуметрия. Лечение — исключение контакта с аллергеном (по возможности), фармакотерапия (десенсибилизаторы, бронходилататоры, ГКС и др.), физиотерапия.
Профессиональная бронхиальная астма (ПБА) – бронхиальная астма, вызванная взаимодействием с различными сенсибилизирующими веществами на рабочем месте. При постановке диагноза «профессиональная бронхиальная астма» важно учитывать отсутствие предшествующего анамнеза, т. е. отсутствие субклинического или клинического течения заболевания на момент начала работы в данных условиях. В промышленно развитых странах бронхиальная астма профессионального генеза встречается в 2-15% всех случаев данной патологии. В структуре же прочих профессиональных заболеваний на долю бронхиальной астмы приходится около 12%. Высокий удельный вес заболеваемости объясняется интенсивной химизацией производства и постоянным появлением новых промышленных аллергенов. Разработкой медицинской стратегии в отношении профессиональной бронхиальной астмы занимаются специалисты в области профпатологии, клинической пульмонологии и аллергологии-иммунологии.
Этиология профессиональной бронхиальной астмы обусловлена постоянным воздействием на респираторный тракт производственных агентов. Их вдыхание может быть связано с нарушением технологических процессов, плохим кондиционированием воздуха в производственных помещениях, пренебрежением индивидуальными средствами защиты. Производственные факторы, имеющие отношение к развитию ПБА, делятся на индукторы и триггеры. Первые из них (индукторы) провоцируют воспалительную реакцию и гиперреактивность бронхов; вторые (триггеры) непосредственно вызывают бронхообструкцию и обострение профессиональной бронхиальной астмы. В роли индукторов выступают неинфекционные и инфекционные аллергены, роль триггеров могут играть метеофакторы, стрессы, гипервентиляция, физическая нагрузка, активное или пассивное курение или те же индукторы (аллергены, ОРВИ, обострение ринита, синусита и пр.).
В настоящее время выявлено более 300 производственных факторов, провоцирующих ПБА. У фермеров, ветеринаров, сотрудников лабораторий и зоомагазинов профессиональную бронхиальную астму могут вызывать шерсть и волосы животных, перо птицы, продукты пчеловодства, корма и т. д. Сельхозрабочие, пекари, работники текстильной и пищевой промышленности чаще сталкиваются с респираторной аллергией на растительные протеины, содержащиеся в зерновой и мучной пыли, хлопковом, льняном, шелковом волокне, семенах. Рабочие, занятые в столярном, мебельном и деревообрабатывающем производстве, страдают от вдыхания древесной пыли, содержащей высокоаллергенные низкомолекулярные соединения. Частой причиной профессиональной бронхиальной астмы у маляров, красильщиков, рабочих строительных специальностей служит профессиональный контакт с красками, клеем, растворителями. Высокой сенсибилизирующей способностью обладают морепродукты (креветки, крабы, моллюски), поэтому рабочие, занятые их добычей и переработкой, подвержены возникновению ПБА.
К группе риска по развитию профессиональной бронхиальной астмы относятся работники фармацевтической и химической промышленности, медицинские работники (из-за контакта с лекарственными препаратами, моющими средствами, латексными перчатками, дезинфектантами), парикмахеры и мастера ногтевого сервиса, взаимодействующие с красителями для волос, декоративными лаками и пудрой для ногтей. Кроме ПБА, у этих и других лиц может развиваться аллергический ринит, ринофарингит, конъюнктивит, аллергические дерматозы, экзема. Ингалирование некоторых веществ (хлора, йода, фтора, угля, силикатов) может вызывать первичное поражение респираторного аппарата в виде экзогенного аллергического альвеолита, пылевого бронхита или пневмосклероза, а профессиональная бронхиальная астма является осложнением пневмокониоза.
В отечественной классификации принято выделять три формы профессиональной бронхиальной астмы: аллергическую, неаллергическую и ПБА с сочетанным механизмом развития. Патогенез аллергической ПБА может быть опосредован IgE- и IgG-обусловленными реакциями, клеточными иммунными механизмами (ЦИК) или всеми типами иммунных реакций. Для данного типа профессиональной бронхиальной астмы типичен латентный период, во время которого происходит сенсибилизация организма к причинному агенту. Неаллергическая форма ПБА протекает без участия иммунных механизмов; здесь на первый план выходит прямое раздражающее воздействие на бронхи ирритантов, высвобождение гистамина из тучных клеток, изменение нейрогенной регуляции бронхиального тонуса. В развитии ПБА с сочетанным механизмом участвуют иммунные и неиммунные механизмы.
Течение каждой из названных форм может быть:
- интермиттирующим — редкие (реже одного раза в неделю) и кратковременные обострения, умеренно выраженные симптомы. Значения ОФВ1 и ПОС выдоха >80% от нормы; разброс между утренними и вечерними показателями не превышает 20%.
- персистирующим :
- легким – симптомы ПБА возникают чаще одного раза в неделю. Значения ОФВ1 и ПОС выдоха >80% от нормы, разброс между утренними и вечерними показателями 20–30%.
- средней тяжести — симптомы ПБА возникают ежедневно; для купирования приступов требуются ингаляции симпатомиметиков. Во время обострений нарушается физическая активность и сон. Значения ОФВ1 и ПОС выдоха 60-80% от нормы, разброс между утренними и вечерними показателями >30%.
- тяжелым – постоянные симптомы и частые приступы ПБА (в т. ч. ночные), выраженные ограничения активности. Значения ОФВ1 и ПОС выдоха 30%.
В зависимости от уровня контроля подразделяют контролируемую, частично контролируемую и неконтролируемую профессиональную бронхиальную астму.
Проявления профессиональной бронхиальной астмы в целом не отличаются от астмы другого генеза. Перед приступом бронхообструкции могут наблюдаться предвестники: пароксизмальный кашель, першение в горле, чиханье, ринорея, затрудненное дыхание. Иногда появляются кожно-аллергические симптомы: зуд, контактный дерматит, крапивница, отек Квинке.
Непосредственно астматический приступ возникает во время работы с веществами-сенсибилизаторами или вскоре после ее окончания. Возникает ощущение удушья, экспираторная одышка, вынуждающая пациента занять положение, сидя с опорой на руки, с включением в процесс дыхания и напряжением вспомогательных мышц. Прослушивается шумное свистящее дыхание, возникает тахикардия; обращает внимание бледность кожных покровов. По окончании приступа отделяется вязкая прозрачная мокрота. В раннем периоде профессиональной бронхиальной астмы приступ удушья заканчивается вместе с прекращением воздействия производственного аллергена; в позднем – для его купирования требуется применение специальных ингаляторов. Затяжной или тяжелый астматический приступ может закончиться смертью пациента от асфиксии в результате закупорки бронхиол вязкой мокротой.
При легкой форме профессиональной бронхиальной астмы в межприступном периоде клинические симптомы отсутствуют. Во время светлого промежутка при среднетяжелом течении астмы может ощущаться умеренная одышка, связанная с нагрузкой, небольшой кашель со слизистой мокротой. При тяжелой форме у больных диагностируется хронический обструктивный бронхит, легочное сердце, эмфизема легких и пневмосклероз.
Клиническими критериями, на основании которых диагностируется профессиональная бронхиальная астма, служат: связь возникновения заболевания с профессиональной деятельностью; наличие других признаков профессиональной аллергии (кожных, респираторных, глазных); снижение выраженности или прекращение симптомов астмы в выходные дни и в период отпуска и ухудшение состояния при возвращении на работу; обратимость бронхообструкции.
Кроме клинических симптомов, профессиональный характер бронхиальной астмы подтверждает анализ условий труда, профмаршрута пациента, данные обследования иммунного и аллергологического статуса. Для этого к диагностике привлекаются специалисты: пульмонологи, аллергологи-иммунологи, отоларингологи, дерматологи, однако диагноз ПБА выставляет только врач-профпатолог. Простейшие диагностические тесты включают проведение пикфлоуметрии дома и на рабочем месте, элиминационных проб.
В период ремиссии профессиональной бронхиальной астмы осуществляется постановка кожных аллергопроб с эпидермальными, пылевыми, бытовыми, пыльцевыми аллергенами и провокационных ингаляторных проб с производственными аллергенами, предположительно спровоцировавшими заболевание. Иммунодиагностика включает определение общего и специфического IgE, циркулирующих иммунных комплексов, реакцию дегрануляции базофилов, серологические реакции.
Рентгенография органов грудной клетки может показать изменения, характерные для поздних стадий течения профессиональной бронхиальной астмы, поэтому основная ее роль заключается в исключении другой патологии дыхательной системы. Для оценки степени тяжести астмы исследуется функция внешнего дыхания. Диагнозами-исключениями служат атопическая бронхиальная астма, хронический бронхит.
В лечении профессиональной бронхиальной астмы используются те же принципы, что и при других формах заболевания. Непременным условием является устранение контакта с виновными аллергенами. Пациенту подбираются ингаляционные лекарственные препараты для купирования астматических приступов (сальбутамол, ипратропия бромид + фенотерол и др.), а также для длительного контроля над симптомами астмы (антигистаминные препараты, бронходилататоры, ингаляционные и системные глюкокортикоиды, муколитики). Аллергенспецифическая иммунотерапия, как метод патогенетической терапии профессиональной бронхиальной астмы, не нашел широкого применения.
В межприступные периоды пациентам с профессиональной бронхиальной астмой рекомендуется бальнеолечение, физиотерапия (УФО, лазеротерапия, спелеотерапия), иглорефлексотерапия, фитотерапия, ЛФК, перкуссионный и вибрационный массаж. Больного обучают методам аутотренинга, медитации, дыхательной гимнастики. Для некоторых больных рекомендуется своевременное планирование отпуска для предотвращения обострений.
Вопрос о дальнейшей профессиональной пригодности пациента решает врачебно-трудовая экспертиза. В зависимости от возраста больного, тяжести течения астмы и профессии может быть рекомендован перевод работника на работу, исключающую контакт с аллергенами; профессиональная переквалификация; решение вопроса об инвалидности и другие варианты. С целью предупреждения развития бронхиальной астмы профессионального генеза необходимо обеспечение должных санитарно-гигиенических условий и требований охраны труда на производстве, тщательный профессиональный отбор сотрудников вредных производств, регулярное проведение профосмотров.
источник
Профессиональная астма – заболевание, связанное с воспалением и обструкцией дыхательных путей, которое развивается под воздействием производственных факторов. При таком состоянии больной испытывает приступ удушья, кашель, одышку, дыхание становится свистящим.
Диагностика включает в себя проведение провокационных тестов, проб. Необходимо установить связь между профессиональной деятельностью пациента и проявляющимися симптомами астмы.
Для эффективности лечения важно предотвращение контакта человека с аллергеном. Применяется медикаментозная терапия, физиотерапевтические процедуры.
Профессиональная бронхиальная астма представляет собой заболевание, которое диагностируется методом выявления аллергена, связанного с производством.
При установлении диагноза важно установить отсутствие клинических симптомов до того, как человек начал трудовую деятельность на конкретном рабочем месте.
Симптомы профессиональной астмы начинают проявляться через несколько лет постоянного контакта с аллергеном. При сочетании нескольких провоцирующих факторов клиническая картина усугубляется, диагностика и лечение заболевания затрудняются.
Основной причиной развития профессиональной бронхиальной астмы является воздействие на организм производственного аллергена.
Чаще это заболевание диагностируется у представителей рабочих профессий, чья деятельность связана с химической и пищевой промышленностью. Высока вероятность развития астматических симптомов у работников сельского хозяйства и у людей, занятых в медицинской отрасли.
В настоящее время известно более трехсот типов специфических аллергенов, способных спровоцировать развитие астмы. Это не только вредные химические соединения, имеющие в своем составе опасные компоненты.
Вызвать воспаление в бронхах могут любые вещества, находящиеся в окружающем воздухе. Животноводы, ветеринары часто страдают от астмы, вызванной такими аллергенами, как шерсть, перо, пух животных и птиц, различные комбинированные корма.
У тех, кто занят на текстильном и пищевом производстве, может возникнуть реакция организма в виде приступов удушья и кашля на вещества, содержащиеся в волокнах шелковых, льняных, хлопковых тканей, в мучной и зерновой пыли, семенах. Низкомолекулярные соединения, содержащиеся в древесной пыли могут спровоцировать астму у людей, имеющих дело с древесиной.
Выработка стойкой респираторной аллергии и развитие бронхиальной астмы наблюдается у людей, чья профессия связана с использованием красок, лаков, клея, растворителей. В группе риска также находятся работники парикмахерских и салонов красоты, люди, занимающиеся рыбным промыслом.
Все многообразие причин, способствующих развитию бронхиальной астмы, обусловленной профессией, можно разделить на несколько групп:
Усугубить течение заболевания могут другие факторы:
- нервное перенапряжение;
- интоксикация организма вследствие контакта с вредными веществами;
- физическое утомление;
- плохая экология места проживания;
- лекарственные препараты.
Комплексное воздействие внешних раздражителей и профессиональных особенностей деятельности человека может усилить проявление симптоматики.
Клинические проявления профессиональной бронхиальной астмы имеют общие черты с другими видами этого заболевания, когда провоцирующий фактор не связан с профессиональной деятельностью больного.
Длительное время бронхиальная астма может протекать без ярко выраженной симптоматики. Особенно это касается профессиональной разновидности заболевания, при которой контакт с аллергеном может продолжаться длительное время.
Перед началом приступа – основного признака астмы – состояние больного ухудшается. Появляются первые симптомы, предвещающие развитие удушья. Появляется одышка, дыхание становится жестким и прерывистым.
Выдыхая воздух, человек испытывает незначительную боль грудной клетке. Каждый выдох сопровождается хрипами. Может появиться кашель с незначительным выделением мокроты. При физической нагрузке больному становится тяжелее дышать.
Воздействие аллергена и последующее развитие приступа астмы также сопровождается появлением зуда – чешутся нос, глаза. Больной жалуется на слезотечение и жжение в глазах, насморк. Работа быстро утомляет, нет возможности сосредоточиться на нужных моментах. Как результат, снижается трудоспособность или выполнение обязанностей становится невозможным.
Часто на эти проявления не обращают должного внимания, особенно когда болезнь находится на начальной стадии развития. Состояние усталости и недомогания связывают с перенапряжением, возникающим в процессе работы.
Профессиональная астма проявляется постоянными признаками – приступами удушья, кашлем с выделением вязкой мокроты. Чаще астматический приступ проявляется в процессе работы, когда происходит контакт с аллергеном.
Он также может возникнуть после взаимодействия с раздражающим веществом, когда вредный компонент уже попал в организм. Ощущение удушья сопровождается одышкой, что требует смены позы больного.
Он садится, опирается на руки. Дыхание становится свистящим, кожа бледнеет, ритм сердца учащается. Выделяется вязкая мокрота.
При тяжелой степени астмы к типичным ее проявлениям добавляются признаки сопутствующих заболеваний: бронхита, эмфиземы легких и других патологий.
Интенсивность проявлений симптоматики профессиональной астмы связана с тем, какая степень тяжести диагностируется в каждом конкретном случае.
В медицинской практике выделяется несколько степеней тяжести астмы, связанной с профессиональной деятельностью человека:
Характерны временные обострения, которые длятся недолго и имеют периодичность не чаще 1 раза в 7 дней. Умеренно выраженная симптоматика, которую удается купировать лекарственными препаратами.
- Стойкая (персистирующая) легкого течения.
Приступы случаются в основном в дневное время несколько раз в неделю.
- Персистирующая средней тяжести.
Симптомы беспокоят каждый день. Появляются в любое время суток, часто нарушают ночной сон. Приступы возникают даже при незначительной физической нагрузке.
Проявления беспокоят постоянно. Их количество увеличивается в ночное время. Нарушается сон, человек задыхается в положении лежа. Ухудшается качество жизни больного.
Отличительной особенностью профессиональной астмы является внезапное начало приступа. При этом обычно ничто не предвещает ухудшения состояния. Больной чувствует себя нормально.
Эта начальная стадия развития заболевания, на которой приступ можно купировать, приняв соответствующее лекарственное средство. Поэтому астматикам необходимо всегда иметь под рукой нужный препарат. Контакт больного с производственным аллергеном должен быть немедленно прекращен.
Астма, связанная с профессиональной деятельностью, имеет обратимый характер. Если сменить место работы и исключить воздействие провоцирующего фактора, то симптоматика астмы может не беспокоить человека.
Даже непродолжительное отсутствие контакта с производственным аллергеном, например, во время отпуска, значительно улучшает состояние и самочувствие пациента.
Для постановки точного диагноза необходимо проведение комплексного обследования. При подозрении на профессиональную астму пациент направляется на лабораторное исследование крови, выделяемой мокроты, а также рентгенографию грудной клетки.
Чтобы установить или опровергнуть связь спазмов в бронхах с производственной деятельностью, проводится ингаляционная проба с производственным аллергеном.
На основании данных анамнеза и результатов обследования устанавливается точный диагноз и назначается соответствующее лечение.
Лечение профессиональной бронхиальной астмы носит комплексный характер. Оно назначается с учетом симптомов и тяжести течения болезни.
Важно, чтобы на время лечения человек прекратил контакт с аллергеном. Лечится профессиональная астма в несколько этапов. При этом особое внимание уделяется индивидуальным особенностям организма, также учитывается возраст пациента.
Главная цель терапии при астме состоит в том, чтобы контролировать симптомы, вовремя купировать приступы, снизить вероятность возникновения последствий и осложнений.
Комплексная терапия включает прием лекарственных препаратов, специальную гимнастику для улучшения дыхательной функции, физиотерапию.
После проведения диагностики заболевания и ряда исследований на определение вида аллергена, назначаются лекарственные средства. В качестве основных препаратов от астмы применяются:
К этой группе относятся препараты противовоспалительного и противоаллергического действия. Они снижают отечность слизистой бронхов, подавляют астматические проявления. Применение лекарственных средств может быть противопоказано при туберкулезе и грибковых поражениях. Противопоказанием также является наличие астматического статуса и затянувшиеся приступы.
- Препараты муколитического и отхаркивающего действия.
Способствуют разжижению и отхождению мокроты. Защищают дыхательные пути от проникновения патогенных микроорганизмов. Улучшается работа реснитчатого эпителия.
Эффект заметен после 5 дней применения лекарственного средства. Минимум побочных эффектов делает препараты этой группы популярными у астматиков.
Современные лекарственные средства бронхорасширяющего действия.
Предупреждают ночные и дневные приступы, купируют спазмы. Бывают побочные эффекты в виде головной боли и расстройств системы пищеварения.
Препараты бронхорасширяющего действия. Улучшают отхождение мокроты и работу мерцательного эпителия ткани бронхов, позволяют избавиться от спазмов и купировать приступы.
Применение лекарственных средств требует предварительной консультации с врачом. Самостоятельное назначение недопустимо.
Перед приемом препарата необходимо ознакомиться с инструкцией, чтобы узнать о противопоказаниях и побочных эффектах. Даже самый современный препарат может быть запрещен при аллергии на входящие в его состав компоненты.
Физиотерапевтические методы лечения применяются в периоды ремиссии, когда приступы не беспокоят больного. Лечение направлено на профилактику обострений и осложнений. Применяются следующие процедуры:
- Специальная дыхательная гимнастика – улучшает газообмен, устраняет спазмы и кислородное голодание. Проводится несколькими методами. Требуется предварительное согласование с врачом.
- Магнитотерапия – улучшает проходимость бронхов, повышает иммунитет, нормализует дыхание.
- Баротерапия – улучшает работу сосудов, выводит токсические вещества из легких.
- Фонофорез – стимулирует дренажную функцию бронхов.
- Климатотерапия. Длительное пребывание в зоне с морским или горным климатом позволяет значительно сократить частоту приступов.
В некоторых случаях по окончании лечения требуется изменить условия труда пациента. При тяжелом течении профессиональной астмы необходим полный отказ от определенных видов деятельности. При астме в легкой форме больному необходимы щадящие условия труда.
Экспертиза трудоспособности проводится врачом, который специализируется на заболеваниях, связанных с профессиональной деятельностью. Для оценки влияния условий работы на здоровье человека назначается комиссия.
Ее деятельность направлена на установление факторов, которые стали причиной нарушения способности человека выполнять трудовые обязанности в связи с состоянием здоровья.
При проведении экспертизы учитываются следующие факторы:
- санитарное состояние рабочего места пациента. Оно оценивается санитарным врачом организации, где работает больной, или специалист назначается проверяющей комиссией;
- вид аллергена и его наличие на данном месте работы;
- стаж работы больного. Важно выяснить, как долго пациент контактирует с потенциальными аллергенами;
- способ воздействия аллергена на человека.
При диагностике профессиональной бронхиальной астмы необходимо дифференцировать ее признаки от других заболеваний бактериальной и вирусной природы.
Если в результате работы комиссии установлен профессиональный характер астматических проявлений, будет рассматриваться вопрос о том, можно ли пациенту остаться на данном месте работы.
Больной может быть полностью отстранен от своих трудовых обязанностей, что связано с исключением контакта с аллергеном. В некоторых случаях достаточно перевода на более щадящие условия труда.
Человек, страдающий профессиональной бронхиальной астмой, должен соблюдать меры профилактики. Выполняя рекомендации врача на рабочем месте, можно избежать развития осложнений.
Спецодежда, маска, респиратор и другие средства защиты, которые требуются по технике безопасности, всегда должны использоваться в процессе работы.
Соблюдение гигиены, санитарных норм является обязательным условием профилактики заболевания.
При работе на вредном производстве необходимо прохождение медкомиссии дважды в год.
Если человек, пройдя курс лечения, вновь попадает в среду, содержащую аллергены, высока вероятность обострения заболевания и развития осложнений.
источник
Во время исследований было зафиксировано более нескольких сотен веществ, способных спровоцировать заболевание. Профессиональная бронхиальная астма относится к категории патологий, которые диагностируются методом определения аллергена. Это играет роль не только при лечении, но и важно с юридической стороны, когда требуется перевод пациента на другую работу или оформление инвалидности.
Поступление большого количества агентов в воздушную среду объясняется несовершенством технологических процессов на производстве, что включает плохую герметизацию, вентиляцию, очистку, утилизацию. По последним данным принято разделять все факторы, относящиеся к патологии, на триггерные и индукторные. Первые агенты не способны вызывать воспаление дыхательной системы, в отличие от вторых, но приводят к обструкции на фоне уже имеющихся заболеваний. Традиционно профессиональная бронхиальная астма диагностируется по следующему этиологическому списку:
- Белковые вещества животного происхождения: работники сельского хозяйства, ветеринары, сотрудники исследовательских учреждений
- Красители: тканевое и меховое производство, парикмахерские, косметические и парфюмерные изделия
- Протеиновые элементы растительного происхождения: пищевая промышленность, фермерство, выращивание зерновых, пекарни, текстильные мастерские
- Пыль древесины: столярная, мебельная и деревообрабатывающая промышленность.
- Смола колофонская: электрики, радиоэлектронщики
- Ферменты, энзимы: фармацевтика, производство косметики, моющих средств, активных добавок
- Сенсибилизирующие металлы и галогены: строители, сварщики, металлурги, теплоэнергетики
- Полимеры: производство клея, пластмасс, лака, полиуретана
- Антиоксиданты и латексные эластомеры: работники машиностроительной промышленности
- Каучук: производство резины
- Изоцианатные вещества: кровельщики, строители, ремонтные бригады
- Активные вещества препаратов: медики, ветеринары, фармацевты.
Кроме профессиональных этиологических факторов присутствует показатель предрасполагающих причин. Увеличивают риск развития и осложнений генетическая предрасположенность, климатические условия, вредные привычки, низкий уровень жизни. Нередко имеет место сочетание сразу нескольких провоцирующих агентов, что усугубляет течение заболевания и тяжелее поддается диагностике и лечению.
Воздействие аллергических веществ на органы дыхания приводит к многоступенчатому комплексу ответных реакций организма. При исследованиях было выяснено, что профессиональная бронхиальная астма характерна различными иммунологическими нарушениями. В зависимости от типа контакта с антигеном выделяют первичную и вторичную реакцию. Производственные патологии относятся к виду, который развивается после повторного взаимодействия с одним и тем же агентом.
Генная память организма сохраняет информацию о длительно существующих лимфоцитных клонах, находящихся в фазе полуактивности и отвечающих за сбор данных. Из-за этого синтез антител наступает через три дня после толчка. При зависимом ответе распознающие рецепторы связываются с антигеном, затем его поглощают и переваривают посредством фагосомных лимфоцитов. В результате полученные пептиды возвращаются на поверхность, что приводит к стимуляции хелперов, пролиферации и трансформации в продуцирующие плазматические клетки.
При взаимодействии аллергических агентов и реагентов происходит дегрануляция с выделением сиротонина и гистамина. Эти вещества влияют на проявление одышки, спазма, недостаточности. Посредником между всеми реакциями выступает аденилциклазный фермент, связанный с клеточными мембранами, который способствует переходу аденозинтрифосфорной кислоты в циклическую форму. Неполноценность этого механизма также способно влиять на развитие заболевания в качестве пускового фактора.
Классификация подразумевает подразделение на три типа: аллергическая, неаллергическая и смешанная профессиональная бронхиальная астма. Для первого вида характерен латентный период, подразумевающий длительное воздействие, ведущее к привыканию организма. Вторая форма отличается отсутствием протекания иммунных механизмов. Здесь ведущую роль играет прямое влияние ирритантов раздражителей на бронхи, при котором высвобождаются гистамины. Третий тип – это участие комбинации факторов.
Атмосфера рабочей зоны содержит аллергены и раздражающие вещества: растворители, газообразные, щелочные, кислотные, токсичные элементы. Каждый из медиаторов приводит к воспалению слизистой, атрофическим и деструктивным процессам, продуцированию метаболитов, связанных с синтезом антител.
Симптомы, присущие профессиональной патологии, не отличаются от признаков болезни другого патогенеза. Перед приступом возникают предварительные проявления: першение в гортани, чихание, назофарингит, одышка. Также возможны аллергические кожные реакции: зуд, сыпь, покраснение, воспалительный дерматит контактного типа, вплоть до отека.
Дальнейшие симптомы выражаются в острых приступах во время взаимодействия с провоцирующими агентами:
- Одышка обструктивная
- Положение сидя, опираясь на руки, с наклоном туловища вперед
- Напряжение вспомогательных мышц
- Тахикардия
- Бледность или синюшность кожных покровов
- Дыхание со свистом
- Мокрота вязкая, не имеет примесей, прозрачная
- Конъюнктивит.
Течение каждой разновидности патологии имеет определенной развитие:
- Периодическая форма бронхиальной астмы профессионального типа характеризуется кратковременными обострениями, проявляющимися не чаще одного раза в неделю. Симптомы выражены умеренно, разница между данными спирометрии в 8.00 и 20.00 не превышает 20%.
- Стойкая форма болезни бывает легкой, с проявлениями два-три раза в семь дней. Разброс величин в начале и конце дня составляет 30%.
- Средне течение – ежедневные приступы с нарушением сна и невозможностью осуществления даже минимальных физических нагрузок. Разлет параметров спирометрии – от 40%.
- Тяжелая форма характерна почти беспрерывными симптомами. Приступы, в основном, ночные. Разница показатели превышает 40%
Специфическое заболевание профессиональная бронхиальная астма отличается моделирующими проявлениями. Первоначальные приступы удушья наблюдается через полтора часа после начала работы пациента. Им предшествуют характерные производственные реакции: ринит, слезотечение, чихание, частый сухой кашель. Более поздние симптомы начинаются спустя 8 часов, могут продолжаться до двух суток. Симптомы профессиональной патологии могут появиться за несколько лет до характерных признаков, присущих бронхиальной астме.
При сочетании с бактериальными аллергенами кашель имеет штаммы стафилококка, стрептококка, пневмококка. У таких пациентов приступы обструкции не сменяются периодами ремиссии при прекращении контакта или смене работы. В отличие от остальных типов развивается, как в первые моменты взаимодействия с патогеном, но и может обнаруживаться через 10 лет.
Пациент с подозрением на профессиональный тип астмы, требующий лечения, должен обратиться к терапевту, фтизиатру, пульмонологу, аллергологу и онкологу. При обследовании учитываются субъективные факторы, включающие жалобы человека. Объективная информация подразумевает проведение следующих анализов и тестов:
- Данные санитарно-гигиенических условий труда
- Характер производственной деятельности с проверкой агентов и их активностью
- Кожная скарификация со стандартным набором аллергенов
- Ингаляционные провокационные пробы ( в период ремиссии)
- Иммуноферментные тест-системы
- Мониторинг скорости и объема выдоха
- Общие биохимические обследования
- Рентгенография грудной полости
- Исследование мокроты на бактерии, атипичные вирусы, состояние микрофлоры
- Компьютерная и магнитно-резонасная томография.
Точная постановка диагноза профессионального типа бронхиальной астмы и определение лечения основывается на следующих критериях:
- Подтверждение гиперчувствительности дыхательных путей
- Наличие астматических предвестников
- Связь между симптомами и местом работы
- Начало проявлений в течение 24 часов после контакта с агентом и продолжение, по меньшей мере, на протяжении 3 месяцев
- Обнаружение признаков обструкции
- Данные биохимических и инструментальных обследований.
Терапия профессионального типа патологии основывается на тех же принципах, что и общие методики при астме. Обязательное условие – прекращение контактирования с местом, воздух которого наполнен отравляющими и аллергическими веществами. Главная цель лечения состоит в контроле над клиническими проявлениями: купирование обострения, снижение риска развития осложнений и побочных реакций.
Комплексные схемы подразумевают применение медикаментозных препаратов, физиопроцедуры, специальную гимнастику. В список лекарственных средств включены следующие наименования:
Бронхорасширяющий препарат из группы лигандов бета-два-адренорецепторов. Купирует астматические приступы, подходит для кратковременного воздействия, поэтому не используется для предотвращения симптомов. Тормозит высвобождение гистаминов и липидных активных элементов. Подавляет реактивность и снимает спазм, увеличивает емкость легочного отдела при лечении. Средство влияет на выработку секрета, помогает отхождению мокроты. Не допускает активность воспалительных медиаторов и улучшает работу мерцательной эпителиальной ткани бронхов.
Эффект после приема начинается через 5 минут и продолжается на протяжении 6 часов. Выпускается в алюминиевых баллонах для ингаляций, в форме таблеток и сиропа. Дозировка составляет 2 дозы каждые 4 часа, но не более 5 раз в сутки. Таблетки принимают по единице 4 раза в день. Противопоказан при проблемной беременности и патологии развития плода. Аналогами являются Фенотерол, Сальметерол, Тербуталин.
Глюкокортикоид с противовоспалительным и антиаллергическим эффектом. Он способен подавлять активность метаболитов арахидиновой кислоты. Помогает транспортировать макрофаги и нейтрофилы в клетки, что снижает отеки слизистой и гиперфункции бронхов. При приеме повышается восприимчивость к дилататорам и улучшается их воздействие. Препарат обладает антитоксическими и противошоковыми свойствами. Подходит для лечения в случае неэффективности ксантинов.
Используется для подавления приступа астмы в виде аэрозоля. При легком и среднем течении заболевания назначаются по две дозы ингаляций трижды в сутки. Тяжелая стадия предусматривает удвоенное количество. Противопоказан при поражениях штаммами туберкулеза и грибками. Н назначают препарат при затянувшихся приступах и астматическом статусе. Аналогами являются Беклазон, Ринокленил, Насобек.
Бронхорасширяющее средство нового поколения со способностью противодействовать лейкотриеновым рецепторам. Оно ингибирует цистеиниловую активность эпителиальных клеток дыхательной системы, что позволяет купировать спазм. Дополняет функции бетаадреномиметиков, сохраняет дилатирующее влияние при лечении на протяжении 2 часов. Эффективен для предупреждения, как ночных, так и дневных симптомов. При использовании следует учитывать уменьшение свойств препаратов теофиллиновой группы, коагулянтов.
Дозировка составляет 0,01 г один раз в сутки, лучше принимать таблетки вечером. В качестве побочных явлений возможна головная боль, диспептические расстройства. Противопоказание – повышенная восприимчивость к компонентам.
Средство, стимулирующее мукоцилиарные функции, оказывающее отхаркивающее влияние. Необходимо при нарушении дренажной деятельности бронхов. Муколитик помогает ресничками свободно двигаться, тем самым восстанавливает образование секрета с пониженной вязкостью. Ускоряя продуцирование сурфактантов, он не допускает проникновения патогенных бактерий в дыхательные пути. Кроме того, способен оказывать противовоспалительное и антиоксидантное воздействие. Заметный клинический эффект развивается через 5 дней после начала лечения.
Дозировка составляет 10 мг/кг массы тела в стуки, разделенные на 4 приема, при недостаточности дыхания. Препарат хорошо переносится, его не назначают только в случае непереносимости компонентов. Синонимами являются Лазолван, Линдоксил, Мукозан.
Лечение в периоды между приступами основывается на профилактике обострения и осложнения патологии при помощи следующих процедур:
- Баротерапия представляет собой воздействие в зоне скорректированного давления. Проводится в герметичной камере с присоединенными насосами. При низких величинах улучшается микроциркуляция в сосудах, при высоких – быстрее выводятся токсины из легких.
- Фонофорез предназначен для стимуляции дренажных функций бронхов. Во время процедуры используются препараты, содержащие гидрокартизон, кальциевые ионы, анальгетики для снижения болевого синдрома.
- Магнитотерапия позволяет улучшить бронхиальную проходимость, повысить иммунную резистентность организма, нормализовать дыхательную деятельность.
- Климатическое лечение показано всем пациентам с диагностированной профессиональной формой астмы. Длительное пребывание в приморском или горном регионе обеспечивает устойчивую реабилитацию и восстановление.
- Дыхательная гимнастика позволяет улучшить газообмен, устранить кислородное голодание, убрать спазм и обеспечить нормализацию выработки секрета. Существует несколько методик, но все они требуют предварительной консультации с врачом.
При первичных проявлениях патологии достаточно устранить возможности контакта с аллергеном, чтобы человек полностью выздоровел. Более тяжелое течение требует рационального трудоустройства, вне зоны действия сенсибилизирующих, токсичных веществ и раздражителей. В особо сложных случаях пациенту присваивается третья группа инвалидности на период переквалификации.
Основное условие предупреждения болезни – соблюдение гигиенических, санитарных мер безопасности на рабочем месте. Важно помнить о способах индивидуальной защиты и вовремя использовать все рекомендованные средства. Прогноз неблагоприятный, если человек с признаками астмы возвращается к пребыванию в среде с наличием провоцирующих агентов после курса лечения. Осложнения заболевания выражаются в ателектазе, ацидозе, пневмотораксе, дисциркуляторной энцефалопатии.
Людей, страдающих от аллергических патологий или имеющих предрасположенность к ним, допускать у работе на потенциально опасных предприятиях категорически запрещено. Для этого должны существовать специальные методики профессионального отбора. Кроме того, весь персонал обязан проходить медицинский осмотр дважды в год.
источник
Бронхиальная астма относится к числу распространенных форм профессиональных заболеваний. Этиологическими факторами в развитии профессиональной бронхиальной астмы являются различные аллергены,
с которыми больному приходилось иметь контакт в процессе его трудовой деятельности.
Производственными аллергенами могут быть вещества как органического, так и неорганического происхождения, которые в виде пыли, аэрозоля или паров проникают в организм преимущественно респираторным путем.
Органическими аллергенами являются многие виды растительной пыли: зерна, муки, хлопка, льна, табака; пыльца растений, пыль различных пород древесины, натурального шелка, волосы, шерсть животных, перья, чешуйки эпидермиса и др. Кроме того, органическими аллергенами могут выступать эфирные масла, некоторые продукты жизнедеятельности насекомых, червей, глистов и т. п. Бронхиальная астма, обусловленная воздействием указанных аллергенов, обычно встречается у работников сельского хозяйства и производств по переработке и использованию в качестве сырья продуктов растительного и животного происхождения (у мукомолов, рабочих хлопко- и деревообрабатывающих, льно- и шелкопрядильных предприятий, скорняков и т. п.), а также у ветеринаров, парикмахеров, персонала косметических кабинетов и др.
Среди производственных аллергенов встречаются самые разнообразные по химической структуре и составу вещества. К ним относятся металлы (никель, хром, платина, кобальт и др.) и их соединения, некоторые нитрокраски, урсол, канифоль, формалин, этахлоргидрин, битум, синтетические полимеры и др. Указанные вещества применяются во многих отраслях промышленности, а поэтому профессиональная астма может встречаться
у представителей ряда профессий. Производственными аллергенами
являются и различные лекарственные препараты (антибиотики, сульфаниламиды, ипекакуана, анальгетики, аминазин, некоторые бальзамы, гормоны, витамины и пр.). Профессиональная бронхиальная астма от лекарственных препаратов может наблюдаться у рабочих химико-фармацев-тической промышленности, у работников аптек и медицинского персонала, которые имеют контакт с лекарственными препаратами.
Многие виды производственной пыли, аэрозолей и паров обладают
не только аллергическими свойствами, но и способностью механически травмировать, а также вызывать раздражение слизистых оболочек дыхательных путей. Поэтому по характеру действия на органы дыхания они распределяются на следующие группы:
1. Вещества, обладающие выраженным сенсибилизирующим действием. Например, лекарственные препараты (антибиотики, сульфаниламиды, витамины, аминазин и др.), канифоль, некоторые виды древесной пыли, битум и др.
2. Вещества-сенсибилизаторы, которые одновременно обладают
и местнораздражающим действием, а некоторые из них вызывают развитие пневмофиброза. К ним относят хром, хлорид никеля, хлорамин, урсол, формальдегид, некоторые виды пыли (от муки, хлопка, табака, шерсти, цемента), электросварочный аэрозоль и др. Являясь сенсибилизаторами, они вызывают развитие бронхиальной астмы. В то же время
в зависимости от химической структуры и физических свойств подобных аллергенов в клинической картине первоначально могут наблюдаться поражения респираторного аппарата в виде хронического токсического или пылевого бронхита, токсического пневмосклероза или пневмокониоза. В дальнейшем уже на фоне указанных заболеваний легких возможно развитие бронхиальной астмы.
Клиническая картина. Характеризуется удушьем, обусловленном дисфункцией дыхательной системы с распространенным бронхоспазмом
и повышенной секрецией слизистой оболочки бронхиол, спазмом мускулатуры бронхиол, отеком.
Профессиональная бронхиальная астма часто возникает на фоне полного здоровья во время работы, внезапно. При прекращении контакта
с сенсибилизирующими веществами проходит. Сначала приступ быстро купируется при приеме бронхолитических веществ. Выраженное удушье могут спровоцировать предшествующий ринит, переохлаждение. В клинической картине можно выделить два основных периода: приступный
и межприступный.
Для приступного периода характерно свистящее дыхание, которое слышно на расстоянии. Больной принимает вынужденную сидячую позу. Грудная клетка расширена. Губы, ногтевые ложа, кожные покровы синюшны. Ограничена подвижность нижних краев легких. При простукивании звук над легкими коробочный. Дыхание жесткое, с удлиненным выдохом; прослушивается обильное количество рассеянных сухих хрипов на вдохе и выдохе. Вследствие закупорки бронхиол сгустками мокроты дыхание на соответствующих участках легких не прослушивается.
В крайне тяжелых случаях дыхательные шумы могут вообще отсутствовать («немое легкое»). Тяжелое и длительное течение приступа бронхиальной астмы (status asthmaticus), а также распространенная закупорка бронхиол вязкой мокротой могут явиться непосредственной причиной смерти больного.
В межприступный период клинические симптомы бронхиальной астмы могут полностью отсутствовать. Чаще это наблюдается при начальных стадиях и легких формах заболевания. Более выраженные формы бронхиальной астмы в межприступном периоде нередко сопровождаются несколько затрудненным дыханием, умеренной одышкой, преимущественно при физическом напряжении, кашлем, иногда с отделением
небольшого количества слизистой мокроты. В легких у таких больных отмечается жесткое дыхание, прослушиваются нередко рассеянные сухие хрипы, особенно при форсированном выдохе.
Нередко обнаруживаются нарушения функции внешнего дыхания, гемодинамики малого круга, а также изменения некоторых лабораторных показателей. Уже на ранних стадиях развития бронхиальной астмы, особенно в приступный период, выявляется дыхательная недостаточность. Для диагностики эмфиземы легких, пневмосклероза и легочного сердца следует использовать дополнительные рентгенологические и электрокардиографические методы.
Для бронхиальной астмы весьма характерны эозинофилия в периферической крови и появление небольшого количества стекловидной слизистой мокроты. Чаще они появляются на высоте приступов, а в межприступный период могут отсутствовать. По характеру течения различают легкую, среднюю и тяжелую степени бронхиальной астмы,
Для профилактики бронхиальной астмы большое значение имеет тщательный профессиональный медицинский отбор лиц, поступающих на производства, где возможен контакт с производственными аллергенами. Поэтому в перечень медицинских противопоказаний для работ с веществами, обладающими сенсибилизирующим действием, включены различные заболевания как аллергического, так и неаллергического характера, которые могут способствовать развитию профессиональной бронхиальной астмы.
Существенными профилактическими мероприятиями при профессиональной бронхиальной астме являются раннее выявление начальных признаков заболевания и рациональное трудоустройство вне контакта с производственными аллергенами. В таких случаях иногда удается предупредить дальнейшее развитие бронхиальной астмы и сохранить трудоспособность больного.
Вопросы для самоконтроля
1. Особенности производственной пыли.
3. Проявления заболеваний при воздействии кремниевой пыли.
5. Условия развития и признаки металлокониозов.
6. Особенности реакции организма при воздействии органической пыли.
7. Проявления различных форм бериллиевой интоксикации.
4. Профессиональные заболевания
при воздействии высоких
и низких температур
4.1. Воздействие повышенной температуры на организм человека.
4.2. Воздействие пониженной температуры на организм человека.
4.1. Воздействие повышенной температуры
на организм человека
Трудовая деятельность человека на открытом воздухе может сопровождаться воздействием низких, высоких температур. Это относится
к сельскохозяйственным рабочим, строителям, горнорабочим, шахтерам, нефтяникам, лесозаготовителям, рыбакам. Некоторые производственные процессы могут сопровождаться влиянием интенсивного теплового излучения. В основном это цеха литейного производства.
Клиническая картина. При перегревах различают формы заболевания: гинертермическую и судорожную. К перегревам относят солнечный удар.
Гипертермическая форма перегрева может возникнуть внезапно или постепенно. В легких случаях отмечаются головная боль, головокружение, общая слабость, сухость во рту, жажда, шум в ушах, потемнение перед глазами, иногда предметы кажутся окрашенными в зеленый или красный цвет, появляется рвота. Температура тела повышается до 38—39 °С. Кожа, особенно лица, гиперемирована, на ощупь горячая и влажная. Дыхание поверхностное и учащенное. Пульс частый, слабого наполнения. Все указанные явления при оказании соответствующей медицинской помощи быстро исчезают, и обычно спустя 1—2 дня заступает полное выздоровление.
Тяжелое течение гипертермической формы перегрева наблюдается при так называемом тепловом ударе, который может сопровождаться коллапсом и потерей сознания. Кожные покровы при этом бледные,
с синюшным оттенком; температура тела повышена до 40—41 °С, отмечается выраженное потоотделение. Пульс и дыхание учащены. Появляются болезненные ощущения в икроножных мышцах в виде чувства стягивания, подергивания отдельных групп мышц. Возможны эпилептические припадки, кризы тетанического характера, расстройства психической сферы (двигательное возбуждение, галлюцинации, бредовое состояние) с последующим переходом в кому.
Судорожная форма перегрева возникает обычно остро при резком нарушении водно-солевого обмена вследствие прогрессирующего обезвоживания организма. В этих случаях наряду с явлениями, характерными для теплового удара, наблюдаются выраженные тетанические судороги, распространяющиеся на различные группы мышц, особенно икроножные, бедер, плеч, предплечий, и резкая болезненность их во время движений. Больные адинамичны, черты лица их заострены, вокруг глаз темные круги. Кожа приобретает синюшный оттенок, сухая, на ощупь холодная. Отмечается расстройство сердечно-сосудистой деятельности: пульс учащенный, до 110—120 ударов в минуту, нитевидный, артериальное давление низкое, тоны сердца глухие. Диурез 50—100 мл в сутки, содержание хлоридов в моче резко снижено. Выявляются признаки сгущения крови: увеличивается количество эритроцитов и гемоглобина, повышается вязкость крови.
В тяжелых случаях появляются эпилептические припадки, а иногда параличи или расстройства психики.
После перенесенной судорожной формы перегрева может наблюдаться полное выздоровление; иногда восстановление здоровья протекает медленно, могут сохраняться нервно-психические расстройства. В редких случаях остаются стойкие изменения в центральной нервной системе. Солнечный удар является своеобразной формой перегрева, обусловленной непосредственным локальным действием солнечных лучей на незащищенную голову, при этом может не наблюдаться общего перегревания организма. Появляются общая слабость, чувство недомогания, головная боль, головокружение, мелькание «мушек» перед глазами, стеснение
в грудной клетке, шум в ушах, иногда носовые кровотечения, тошнота, рвота, расстройства стула. Кожа лица становится красной, усиливается потоотделение. В тяжелых стадиях заболевания возникают выраженные нарушения со стороны центральной нервной системы; затемненное сознание, резкое возбуждение, судороги, непроизвольные движения, эпилептиформные припадки, галлюцинации, бред. Повышение температуры тела нехарактерно.
Помимо указанных форм перегревов, у лиц, систематически работающих в условиях воздействия высоких температур, могут наблюдаться функциональные расстройства со стороны нервной и сердечно-сосудистой систем, желудочно-кишечного тракта, почек, которые обусловлены сдвигами в водно-солевом обмене и повышенным распадом белков. Клинически такие изменения проявляются неврастенией, сосудистой гипотонией, угнетением секреторной функции желудочныx желез, понижением концентрационной функции почек. Тепловое излучение
в производственных условиях может сочетаться с инфракрасным (в горячих цехах) или ультрафиолетовым (при газо- и электросварке) излучением. Инфракрасное излучение вызывает развитие катаракты, а ультрафиолетовое — острые кератоконъюнктивиты , электроофтальмию.
4.2. Воздействие пониженных температур
на организм человека
Трудовая деятельность человека на открытом воздухе может сопровождаться воздействием низких, высоких температур. Это относится
к сельскохозяйственным рабочим, строителям, горнорабочим, шахтерам, нефтяникам, лесозаготовителям, рыбакам. Некоторые производственные процессы могут сопровождаться влиянием интенсивного теплового излучения. В основном это литейные, прокатные, мартеновские цеха.
При воздействии низких температур и повышенной влажности развивается облитерирующий эндартериит. Признаками заболевания являются побеление кожи пальцев, понижение болевой чувствительности, парестезии, затрудненное движение конечностей и ослабление пульса на периферических сосудах. Различают четыре стадии облитерирующего эндартериита: Первая стадия (спастическая) заболевания характеризуется функциональными ангиоспастическими нарушениями. У больных появляются боль, чувство похолодания и онемения в конечностях, ослабление пульса на периферических сосудах. Такие явления могут наблюдаться длительное время, периодически исчезая и вновь появляясь. При II стадии (ишемической) ангиоспастический синдром становится более постоянным
и выраженным вследствие развития стойких структурных изменений
в стенках сосудов. В этой стадии возможно образование тромбов в сосудах. Третья стадия (некротическая) характеризуется появлением язв на конечностях, обусловленных нарушением питания тканей. При IV стадии (гангренозной) наблюдается развитие сухой или влажной гангрены.
В возникновении облитерирующего эндартериита, помимо охлаждения, большое значение имеет повышенная влажность.
Отморожение, как и облитерирующий эндартериит, характеризуется локальными повреждениями тканей организма вследствие воздействия холода.
Клинические признаки отморожения обычно появляются спустя некоторое время после прекращения воздействия холода. Различают три степени отморожения. При отморожении I степени появляются чувство жжения, зуда, покалываний, а также побеление, затем покраснение на пораженных участках тела. Указанные изменения быстро исчезают без каких-либо последствий. Для II степени характерно снижение чувствительности кожи, сопровождающееся побелением ее и отечностью на пораженных участках. Кроме того, появляются пузыри, наполненные серозно-кровянистой жидкостью. При отморожении III степени развивается гангрена.
Отморожению способствуют сочетание холода с повышенной влажностью, гиподинамия, местные нарушения в кровоснабжении тканей из-за тесной обуви или одежды.
Общее охлаждение тела (гипотермия, замерзание) наблюдается при длительном воздействии холода на весь организм. Для гипотермии характерны нарушение углеводного и белкового обмена, замедление окислительных процессов, повышение проницаемости сосудистых стенок.
В клинической картине общего охлаждения тела отмечаются общая слабость, сонливость, синюшная окраска кожных покровов. Температура тела и артериальное давление снижены. Пульс и дыхание редкие. Сознание может быть спутанным. Обнаруживаются признаки сгущения крови. При тяжелых формах возникают тетанические судороги, непроизвольное мочеиспускание; возможны летальные исходы.
У лиц, перенесших тяжелые формы гипотермии, нередко наблюдаются параличи, эпилептиформные припадки, изменения со стороны психической сферы.
Лица, перенесшие легкие формы переохлаждений, после проведенного лечения и полного выздоровления могут быть возвращены на свою прежнюю работу. Если после перенесенных тяжелых форм переохлаждений имеются остаточные явления с функциональными нарушениями, препятствующими выполнению прежней работы, то таких больных с учетом степени функциональных расстройств следует рационально трудоустраивать или направлять на ВТЭК для определения группы инвалидности.
Профилактика. Для предупреждения переохлаждений следует использовать рациональную спецодежду, теплую обувь, следить за их исправностью, принимать своевременно горячую пищу, предоставлять работающим в условиях воздействия низких температур во время работы перерывы для обогреваний в специальных помещениях.
Вопросы для самоконтроля
1. Условия воздействия высоких температур на производстве.
2. Формы проявления перегревания в производственных условиях.
3. Проявления общего и местного переохлаждения.
5. Профессиональные заболевания
при производственных интоксикациях
5.1. Общие сведения о профессиональных интоксикациях.
5.2. Отравления соединениями свинца.
5.3. Интоксикация ароматическими углеводородами.
5.4. Интоксикация угарным газом.
5.5. Интоксикация ртутью и ее неорганическими соединениями.
5.6. Интоксикация марганцем.
5.7. Интоксикация сероуглеродом.
5.8. Интоксикация фтором и его неорганическими соединениями.
5.9. Интоксикация веществами раздражающего действия.
5.10. Интоксикация пестицидами.
5.1. Общие сведения
о профессиональных интоксикациях
В производственных условиях нередко применяют вещества, обладающие токсическим действием. Такими веществами могут быть исходные, промежуточные и конечные продукты химической промышленности, различные растворители, лаки, краски, инсектофунгициды и др. Подобные вещества могут образовываться и при некоторых процессах, связанных
с переработкой нефти, каменного угля, газо- и электросваркой, взрывными работами и т. п.
К токсическим веществам относятся различные химические элементы, неорганические и органические соединения, которые, попадая в организм в небольших количествах, принимают участие в биохимических реакциях, происходящих в клетках и тканях, нарушают нормальные обменные процессы и вызывают структурные и функциональные изменения.
Основные пути проникновения в организм промышленных ядов — органы дыхания и кожа, значительно реже — желудочно-кишечный тракт.
Через органы дыхания в основном проникают токсические вещества, находящиеся в газо- и парообразном состоянии, а также в виде аэрозоля
и пыли. Диффундируя через слизистую оболочку дыхательных путей
и стенки легочных альвеол, они попадают непосредственно в кровь, минуя печень. Этим может быть объяснена более медленная нейтрализация многих токсических веществ.
Токсические вещества, хорошо растворяющиеся в жирах и липоидах, легко проникают в организм через неповрежденную кожу. К таким веществам относятся органические растворители, эфиры, амино- и нитросоединения ароматического ряда, тетраэтилсвинец, хлор- и фосфорорганические инсектофунгициды и др. Через кожные покровы могут поступать токсичные вещества, находящиеся в жидком, газообразном состоянии и в виде пыли.
В условиях производства возможно проникновение токсических веществ через желудочно-кишечный тракт. В основном такие случаи наблюдаются при аварийных ситуациях, заглатывании распыленных в воздухе токсических аэрозолей, а также при засасывании ртом ядовитых растворов в пипетки и шланги. Из желудочно-кишечного тракта через воротную вену токсические вещества попадают в печень. Это имеет
немаловажное значение, так как многие яды задерживаются и нейтрализуются в печени.
Распределение в организме, превращение и выделение токсических веществ зависят от их физических и химических свойств. Для многих ядов характерно неравномерное распределение их в различных органах
и тканях (подкожная клетчатка, кости, мышцы, печень, стенка толстого кишечника, почки, мозг и т. п.). Отчасти это обусловлено степенью их растворимости в биологических средах и способностью проникать в соответствующие ткани. Так, например, яды, растворяющиеся в липоидах, легко проникают в клетки и накапливаются преимущественно в подкожном жировом слое. Кроме того, избирательное накопление ядов в определенных органах можно объяснить сходством химической структуры яда со структурой биологических веществ, содержащихся в данном органе,
а также участием яда в биохимических процессах. В подобных случаях обычно наблюдаются конкурентные отношения между специфичными для организма веществами и ядом, поступившим в организм.
Поступившие в организм токсические вещества некоторое время могут в неизмененном виде циркулировать в крови. В дальнейшем многие из них подвергаются частичному или полному обезвреживанию в результате окисления, восстановления, гидролитического расщепления, дезаминирования, ацетилирования, метилирования, соединения с другими веществами. Обезвреживание токсических веществ происходит в различных органах, однако основная роль в нейтрализации их принадлежит печени.
Ряд токсических веществ (ртуть, свинец, марганец, мышьяк, фосфор, фтор и др.) обладает способностью на длительное время задерживаться
в тканях организма, образуя депо. При депонировании обычно не наблюдается нейтрализации яда, однако концентрация его в циркулирующей крови значительно уменьшается и поэтому снижается токсическое действие.
Токсические вещества могут выделяться из организма в неизмененном и измененном виде через легкие, желудочно-кишечный тракт, почки, кожу (потовые и сальные железы), слюнные и молочные железы.
Через легкие с выдыхаемым воздухом в неизмененном видах обычно выделяются легко испаряющиеся углеводороды, спирты, эфиры, хлор, окись углерода и др. Труднорастворимые и нерастворимые яды, попавшие в желудочно-кишечный тракт (при заглатывании и из крови через стенку толстого кишечника), удаляются с калом. Многие яды и продукты их превращений выводятся с мочой. Через слюнные железы в основном выделяются тяжелые металлы (ртуть, свинец). Яды, растворимые в жирах, и некоторые металлы выходят через кожные покровы.
Необходимо учитывать, что у женщин в период лактации при контакте с токсическими веществами последние могут обнаруживаться в молоке. Через плаценту яды могут попадать в кровь плода.
Характер действия токсических веществ на организм человека зависит от многих причин: химической структуры, физических свойств, концентрации, продолжительности контакта и путей поступления вещества. Имеют значение также пол, возраст и индивидуальная чувствительность
к яду.
Степень токсичности некоторых соединений может возрастать или снижаться при изменении их химической структуры (замена одних элементов другими, введение дополнительных групп). Например, при замене атомов водорода хлором в классе производных метана токсичность таких веществ возрастает. При замещении атома водорода в бензоле метиловой группой — СН3 токсичность образующегося вещества толуола снижается.
Физические свойства ядов (агрегатное состояние, дисперсность, летучесть, растворимость) нередко определяют их токсичность, в частности, способность проникать в организм, распределяться в нем и выделяться. В производственных условиях твердые токсические вещества опасны, если они употребляются в виде мелкодисперсной пыли или аэрозоля, которые могут проникать в организм через дыхательные пути и кожу. При этом имеют значение дисперсность их частиц и растворимость. Примером может служить цинк, который по существу не относится к ядам, однако образующиеся в процессе плавки мельчайшие частицы цинка могут вызывать развитие так называемой литейной лихорадки. Одни и те же токсические вещества, находящиеся в газообразном или жидком состоянии (особенно обладающие летучестью и способностью легко растворяться
в липоидах), более токсичны, чем твердые, так как они быстрее приникают в организм.
Опасность интоксикации и степень тяжести ее при воздействии токсических веществ зависят от количества и продолжительности поступления яда в организм. Это особенно верно для ядов, у которых интенсивность нейтрализации и провес выведения замедлены. Кроме того, имеет значение путь проникновения яда в организм. Как указывалось, многие яды, поступающие через желудочно-кишечный тракт, быстрее подвергаются нейтрализации в печени. Поэтому токсическое действие ядов при респираторном и кожном путях их поступления более выражено, чем при желудочно-кишечном. Повышенная индивидуальная чувствительность к ядам может быть объяснена особенностями биохимических процессов и состоянием функциональной активности физиологических систем организма, участвующих в превращении и выведении токсических веществ. Имеют значение и перенесенные заболевания. Например, при заболеваниях печени наблюдается повышенная чувствительность к гепатотропным ядам, при заболевании нервной системы — к нейротропным ядам, при заболевании органов дыхания — к веществам, обладающим раздражающим действием, и т. п.
Следует отметить, что чувствительность к некоторым токсическим веществам у мужчин и женщин различна, что обусловлено их избирательным действием на гонады. Например, женщины более чувствительны к воздействию ароматических углеводородов, а мужчины — соединений бора. Повышенная чувствительность ко многим ядам, особенно обладающим нейротропным действием, отмечается у лиц молодого возраста. Поэтому подросткам контакт с токсическими веществами противопоказан.
Токсическое действие промышленных ядов может изменяться в зависимости от наличия сопутствующих неблагоприятных факторов и характера производственных процессов (метеорологические условия, физическое напряжение).
При высокой температуре воздуха обычно наблюдаются расширение сосудов кожи, усиление потоотделения, ускорение кровотока, увеличение минутного объема сердца и учащение дыхания. Это способствует более интенсивному проникновению яда в организм и повышению его токсичности. Токсическое действие ядов, оседающих на поверхности кожи, также заметно возрастает при повышенной влажности воздуха. При высоком атмосферном давлении токсичность ядов, находящихся в газо- и парообразном состояниях, повышается вследствие увеличения их парциального давления в альвеолярном воздухе и более быстрого проникновения в кровь.
Развитию интоксикации может способствовать физическое напряжение, которое обычно сопровождается усилением легочной вентиляции
и кровообращения. В таких случаях количество ядов, поступающих респираторным путем, увеличивается.
При комбинированном воздействии токсических веществ между ними могут возникнуть различные взаимоотношения. Поэтому в одних случаях наблюдается усиление, а в других — ослабление токсического эффекта. Например, окись углерода усиливает токсическое действие сероуглерода, в то время как щелочи уменьшают токсическое действие кислот.
По клинической картине различают острые, подострые и хронические формы интоксикаций.
Острые интоксикации развиваются вследствие однократного поступления в организм больших количеств токсических веществ. При этом клинические симптомы воздействия их обычно появляются сразу или через короткий промежуток времени после проникновения ядов. Продолжительность латентного (бессимптомного) периода интоксикации может быть от нескольких минут до суток и более.
Подострые интоксикации, как и острые, возникают при однократном поступлении яда в организм, но в меньших количествах, и характеризуются менее выраженными расстройствами.
Хронические интоксикации развиваются медленно вследствие продолжительного поступления в организм небольших количеств токсических веществ или в результате повторных острых интоксикаций, а также при материальной или функциональной кумуляции яда.
Ряд токсических веществ, обладая избирательным действием, вызывает преимущественно изменения в отдельных органах и системах (органы дыхания, печень, органы кроветворения, кожа, нервная система, орган зрения и т. д.). Большинство токсических веществ обладает политропным действием, обусловливая нарушения со стороны многих органов и систем.
Например, избирательное действие оказывают хлор, окислы азота, вызывая изменения в органах дыхания. К группе кровяных ядов относятся мышьяковистый водород, бензол, окись углерода, анилин. Преимущественное поражение нервной системы наблюдается при интоксикациях
металлической ртутью, марганцем, сероуглеродом. В то же время при отравлениях свинцом, мышьяком и некоторыми его соединениями отмечаются изменения во многих органах и системах.
В клинике профессиональных болезней особого внимания заслуживают острые интоксикации, при которых пострадавшие обычно нуждаются
в неотложной медицинской помощи. Своевременные и обоснованные лечебные мероприятия в таких случаях нередко предрешают благоприятный исход интоксикации, предупреждают развитие осложнений и отдаленных последствий, а кроме того, способствуют восстановлению трудоспособности больного.
Основными общими принципами оказания неотложной помощи при острых интоксикациях являются:
1) немедленное прекращение дальнейшего поступления токсического вещества в организм пострадавшего;
2) выведение токсических веществ, проникших в организм;
3) нейтрализация токсических веществ, находящихся в организме;
4) восстановление функции наиболее важных для жизнедеятельности органов и систем.
В тех случаях, когда токсические вещества содержатся во вдыхаемом воздухе, пострадавшего необходимо как можно быстрее удалить из зоны их действия. При попадании токсических веществ на кожу или одежду следует тщательно обмыть теплой водой пораженные участки кожных покровов и удалить загрязненную одежду. Если яды поступили в желудочно-кишечный тракт, производят тщательное промывание желудка
с последующим введением через зонд адсорбирующих средств (уголь активированный). Если яды не вызывают раздражения слизистой оболочки желудка и не обладают прижигающим действием, можно назначить рвотные средства. Кроме того, для ускорения выведения яда, проникшего в кишечник, рекомендуются солевые слабительные.
При многих интоксикациях для выведения и нейтрализации находящегося в организме яда используют соответствующие антидоты и комплексоны (унитиол, натрия тиосульфат, тетацин-кальций, пентацин, пеницилламин, метиленовый синий, амилнитрит и др.). Унитиол применяется при острых и хронических интоксикациях мышьяком, ртутью и их соединениями, хромом, висмутом и некоторыми другими металлами, способными блокировать реактивные сульфгидрильные (тиоловые) группы ферментов. Вследствие соединения циркулирующих в крови указанных ядов с сульфгидрильными группами унитиола образуются нетоксичные комплексы, которые выводятся с мочой, что способствует восстановлению функции ферментных систем. Натрия тиосульфат используется
в качестве антидота при интоксикациях мышьяком, ртутью, свинцом, солями брома, йода, синильной кислотой и ее солями. При взаимодействии его с мышьяком, ртутью и свинцом образуются нетоксичные соединения сульфатов, а с синильной кислотой — менее растворимые роданистые соединения.
Последнее изменение этой страницы: 2016-06-19; Нарушение авторского права страницы
источник
 Ко второй группе относятся Симпатол, Мезатон, Фенилэфрин. Такие препараты помогают уменьшить отечность и блокировать спазмы. Но стоит очень внимательно придерживаться схемы лечения, назначенной доктором, потому что при передозировке могут возникнуть серьезные осложнения.
Ко второй группе относятся Симпатол, Мезатон, Фенилэфрин. Такие препараты помогают уменьшить отечность и блокировать спазмы. Но стоит очень внимательно придерживаться схемы лечения, назначенной доктором, потому что при передозировке могут возникнуть серьезные осложнения. Лучше не покупать мягкую мебель, потому что гладкие поверхности собирают гораздо меньше пыли. Мебель с текстильной обивкой, лучше сменить на деревянную, пластиковую или кожаную.
Лучше не покупать мягкую мебель, потому что гладкие поверхности собирают гораздо меньше пыли. Мебель с текстильной обивкой, лучше сменить на деревянную, пластиковую или кожаную.



