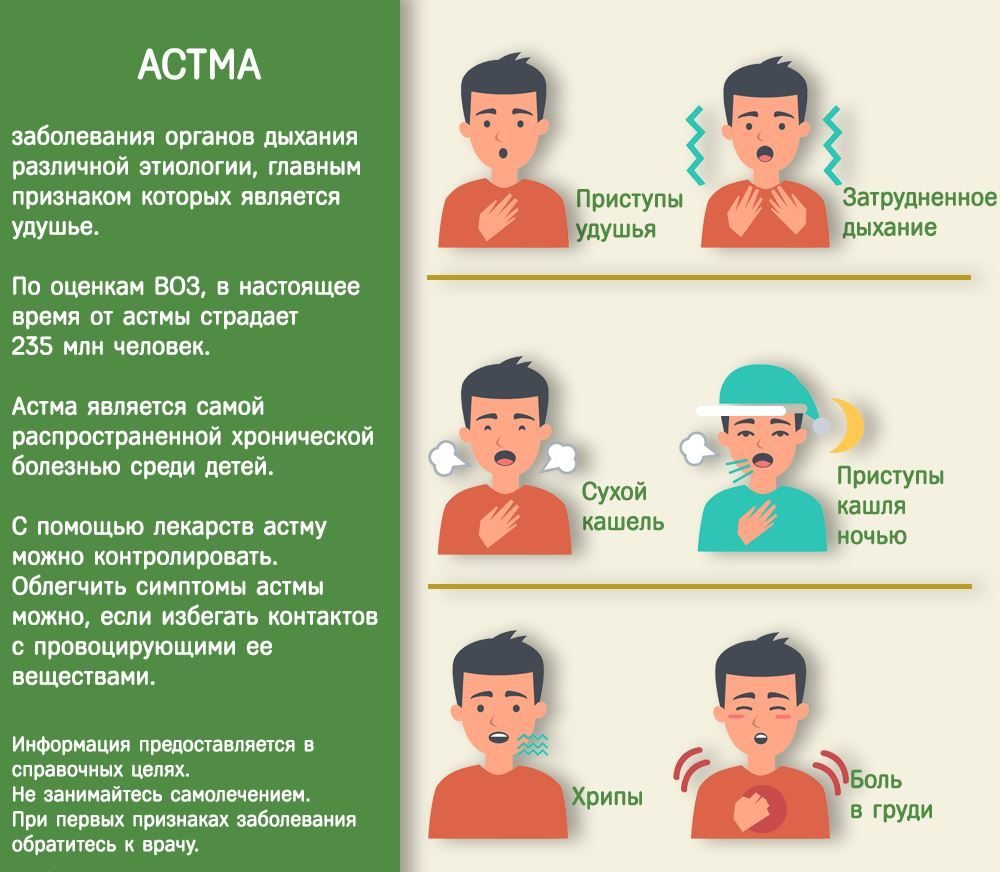
Передаётся ли астма по наследству? Учёные-генетики давно занимаются изучением этого вопроса и, по их мнению, наследственность и астма имеют взаимосвязь, но ген бронхиальной астмы не обнаружен, хотя существует предрасположенность к заболеванию. Поэтому в некоторых семьях, где все здоровы, может появиться ребёнок с высокой степенью риска заболеть бронхиальной астмой, а в семьях, где все больны, рождаются здоровые дети.
Для наследственных заболеваний, сопровождающихся бронхиальной астмой, характерна повышенная продукция IgE, которая сопровождается бронхиальной астмой, аллергическим ринитом и непереносимостью ацетилсалициловой кислоты (аспириновой триадой). Организм в этих условиях отвечает неадекватной воспалительной реакцией дыхательных путей на пусковые факторы.
Основную роль в воспалительном процессе выполняют эозинофилы, тучные клетки и лимфоциты.
Высок риск заболевания, если совпадают такие условия:
- предрасполагающие факторы – генетическая предрасположенность;
- влияние аллергенов с последующей сенсибилизацией организма;
- факторы, вызывающие обострения в бронхах или провоцирующие острый бронхоспазм, их называют триггерами.
Болезнь может проявить себя у детей в любом возрасте. Из общего количества болеющих астмой детей, к 2 годам болезнь диагностируется у 50 % детей, к школьному возрасту — у 80 %.
Внешними причинными факторами могут стать продукты питания (молоко, рыба, яйца); ингаляционные аллергены: цветочная пыльца, шерсть и выделения животных, пыль домашняя и пылевой клещ; инфекции – ОРЗ, грипп, парагрипп и др.; лекарственные аллергены – антибиотики, чаще пенициллинового ряда, сульфаниламиды, витамины, ацетилсалициловая кислота; техногенные загрязнения окружающей среды; психологические стрессы.
К таковым относят внутренние предпосылки в организме ребёнка, которые уже есть на момент развития астмы: врождённая гиперактивность бронхов на воздействие вдыхаемых аллергических и неаллергических раздражителей из внешней среды; хронические заболевания органов дыхания; атопический дерматит (аллергическое заболевание кожных покровов с хроническим, рецидивирующим течением); аутоиммунные заболевания; склонность к истерии; аутоиммунные процессы в организме.
Отмечается и половая принадлежность. В детстве чаще болеют мальчики, во взрослом состоянии — женщины.
Причинными факторами астматических приступов у малыша первых месяцев жизни может стать курение женщины во время беременности и употреблении ей большого количества продуктов повышенной аллергизации – мёда, рыбы, яиц, перенесённые инфекционные заболевания в этом периоде и применение лекарственных средств.
Согласно статистическим данным:
- если никто из родителей не болеет бронхиальной астмой или аллергией – риск рождения ребёнка с предрасположенностью к астме составляет 10 %;
- если один из родителей астматик или аллергик – риск появления такого ребёнка в семье увеличивается до 20 %, если оба – 35 %;
- при наличии аллергии у обоих родителей, и один из них астматик – 42 %;
- если оба родителя страдают от аллергии и бронхиальной астмы – риск рождения ребёнка, который может заболеть астмой до 7 лет, возрастает до 75 %.
Предрасположенность к заболеванию может передаваться и через поколение от больных астмой бабушки или дедушки.
Факторы способные вызвать или стимулировать острый бронхоспазм: воздействие аллергенов, инфекции дыхательных путей или носоглотки, эмоциональные или физические нагрузки, холодный воздух, загрязнение воздуха промышленными, автомобильными выбросами или табачным дымом, резкая смена погоды или климатических условий.
Ребёнок у больной бронхиальной астмой матери может родиться совершенно здоровым или получить наследственную предрасположенность органов дыхания к усиленной воспалительной реакции при воздействии пусковых факторов в результате многоформного изменения генов. Эти же причины у людей без наследственной предрасположенности никакой ответной реакции не вызывают.
Появиться первые приступы могут в любом возрасте, не только в детстве.
Также и отец может передать наследственный фактор ребёнку.
Если у матери не родившегося ещё ребёнка имеется аллергия, она должна выяснить, на какие вещества её организм реагирует неадекватным воспалением, и во время беременности избегать контакта с ними.
Хорошо укрепляет иммунную систему ребёнка длительное грудное вскармливание.
Если родители страдают аллергией или бронхиальной астмой, нужно ребёнку сделать тест на аллерген и по возможности исключить контакт с ним.
- регулярную влажную уборку жилого помещения, лучше с использованием пылесоса со встроенным водяным фильтром;
- не давать для игры мягкие игрушки;
- приобрести постельное бельё с гипоаллергенным искусственным наполнителем;
- книги разместить в шкафах с дверцами;
- заменить мягкую мебель или закрыть её чехлами без ворса;
- если в месте проживания воздух сильно загрязнён, стоит подумать о перемене места жительства;
- ограничить пребывание на воздухе во время цветения растений; можно гулять вечером или после дождя;
- при приступах после физических усилий снизить физическую активность ребёнка.
Постоянное внимательное наблюдение за состоянием и питанием ребёнка позволит понять, потребление каких продуктов или контакт с какими предметами вызывают одышку или кожные высыпания. Все эти факторы необходимо устранить.
Тревога родителей, болеющих бронхиальной астмой, за здоровье будущего малыша обоснована. Риск рождёния ребёнка, который может получить от родителей тяжёлое неизлечимое заболевание, высок. Но не все 100 % детей получают от родителей такое наследство, тщательное обследование и выполнение всех рекомендаций врача до появления малыша на свет даёт надежду на рождение здорового ребёнка.
источник
Передается ли действительно бронхиальная астма по наследству? Это довольно весомый вопрос, возникающий у родителей, которые долгое время страдают от симптомов заболевания и упорно занимаются их лечением. Ведь согласно медицинским исследованиям возникновение бронхиальной астмы напрямую связано с наследственностью. Однако в отличие от других наследственных патологий при соблюдении определенных правил жизни симптомы астмы можно предупредить.
С этой целью будущим родителям нужно точно определиться с причинами развития заболевания у матери и отца, а также определиться имеет ли место аллергическая предрасположенность, ведь именно из-за аллергии чаще всего развивается бронхиальная астма.
Краткое содержание статьи
Причиной возникновения заболевания является не наследственность, а совокупность факторов, что говорит о мультифакторности заболевания. С течением времени медицина выявляет новые причины провоцирующие возникновение бронхиальной астмы. Самыми распространенными факторами развития являются экзогенные и эндогенные.
К экзогенным или внешним факторам относят:
- присутствие триггеров (пыльца, грибковая плесень, пыль, пищевые продукты и прочее);
- наличие вирусов и бактерий;
- предрасположенность к патологии из-за работы с вредоносными веществами;
- плохая экология и курение;
- неправильное питание.
Эндогенными или внутренними факторами являются:
- избыточный вес;
- частое заболевание бронхитом;
- отягощенная генетическая предрасположенность;
- гендерный признак индивида (большая тяжесть заболевания характерна для способа его передачи по женской линии).
ВАЖНО! Если заболевание передается по женской линии, то можно ожидать, что его симптомы, течение и лечение будет намного тяжелей, чем у болезни, передавшейся по мужской линии.
Если мать или отец страдают от бронхиальной астмы, то наследственная предрасположенность к недугу становится высокой. Однако паниковать нет смысла, а необходимо детально изучить вопрос генетического фактора.
Немало времени у ученых заняло проведение высоко опытных анализов, чтобы определить основополагающую причину возникновения заболевания. Современной медициной доказано, что в запуске механизма развития симптомов и бронхиальной астмы как патологии в целом участвует множество причин, а также генов различных типов. Соответственно, выработка организмом высоких норм специфических соединений, которые способствуют развитию аллергии, имеет генетическую обусловленность. Также согласно наследственности передается высокая клеточная и тканевая возбудимость тракта дыхательной системы, что однозначно влечет развитие бронхиальной астмы. Кроме того, у многих больных астмой наблюдается нарушение механизма ответа иммунной системы либо формирование специфических веществ, которые являются причинами воспалительных процессов.
Исследования ряда семей, способствовали определению ряда хромосомных пластов, которые берут участие в образовании склонности к болезни. Однако стремление выявить отдельные гены-провокаторы бронхиальной астмы не прекращается из-за неоднозначных результатов медицинских исследований.
Кроме генов, которые определяют линию развития болезни, есть гены, которые способны ответить на вопрос, какое лечение будет актуальным при астме и сколько времени уйдет на устранение ее симптоматики. Изучение подобных генов позволяет подробнее изучить развитие заболевания и причины таких разных реакций индивида на терапию.
Последние исследования ведущего медицинского института в Башкирии выявили, что бронхиальная астма в основном передается по материнской линии. Однако мужскому полу ребенка присущ больший риск развития заболевания. Особенно это касается мальчиков до 15 лет. В этом возрастном промежутке они болеют астмой в 2 раза чаще девочек этого же возраста.
ВАЖНО! Чем ребенок становиться старше, тем менее заметны симптомы патологии и возрастные различия. У взрослых же людей заболевание чаще встречается у женщин.
Первое на что стоит обратить внимание, так это то, что у бронхиальной астмы нет отдельного кодирующего гена. А это говорит о том, что все исследования последних десятилетий, утверждающие, что патология передается по наследству, однозначно не актуальны. Так ребенок, родивший у матери и отца астматиков, может и не приобрести данный недуг.
Если у женщины во время вынашивания плода наблюдается бронхиальная астма с легким течением, то ребенок будет вне опасности, его развитие будет в пределах нормы, родится он в срок, а риск патологии будет не высоким.
Однако при тяжелом течении болезни не исключены роды до положенного срока или недобор новорожденным нужного веса. Клиническими случаями также определено, что у недоношенных младенцев дыхательный тракт защищен в меньшей степени, а значит, опасность развития бронхиальной патологии становится выше. Исполнение советов врача относительно первого года жизни ребенка (грудного вскармливания, введения прикорма, режима дня и прочее), а также максимальное устранение бытовых триггеров болезни помогут избежать ее возникновения.
Кроме того, во врачебной практике есть случаи, когда симптомы недуга у новорожденного являются лишь способом привлечения внимания родителей. В этом случае необходима дополнительная консультация психотерапевта.
При бронхиальной астме, как и при любой болезни, лучше осуществлять профилактику, нежели заниматься лечением запущенного недуга. Важным аспектом является устранение воздействия рисковых причин, ведь уменьшить влияние врожденных и внутренних факторов нет возможности.
Важным залогом предотвращения заболевания у ребенка является отказ беременной женщины от курения. Эта пагубная привычка не должна возобновляться и после рождения малыша, ведь вторая важная профилактическая мера – это грудное вскармливание.
Профилактические меры относительно бронхиальной патологии можно разделить на 3 группы:
- Устранение влияния бытовых аллергенов.
- Снижение воздействия внешних провокаторов.
- Минимизация влияния прочих факторов.
К первой группе мер можно отнести:
- регулярное проведение в доме влажной уборки и проветривание помещений;
- устранение тараканов и грибковой плесени;
- отказ родителей от курения;
- периодическая замена комплектующих у системы кондиционирования.
Ко второй группе способов профилактики можно отнести:
- недопущение проникновения растительной пыльцы в дом в период цветения растений;
- избежание физической перегрузки в прохладную пору года или при плохой экологии в регионе проживания;
- соблюдение меню, в котором нет аллергенных продуктов;
- осторожное использование медикаментов (аспирина и нестероидных противовоспалительных средств);
- своевременная противогриппозная вакцинация.
К третьей группе мер относят:
- своевременное лечение сопутствующих недугов;
- соблюдение норм веса;
- минимизация сильных эмоциональных проявлений.
ВАЖНО! Бронхиальная астма довольно распространенная патология в силу того, что очень часто человек не может избежать ее развития, потому что имеет наследственную предрасположенность к данной болезни.
Ведущие специалисты утверждают, что заболевание однозначно не передается наследственным путем. Передается только предрасположенность к нему, а это значит, что при соблюдении профилактических указаний и врачебных рекомендаций можно свести риск появления астмы к минимуму.
источник
Передается ли астма по наследству? Этот вопрос интересует родителей, страдающих от этого заболевания на протяжении многих лет. Опасность возникновения бронхиальной астмы у малыша заставляет серьезно задуматься некоторые семейные пары.
Для ответа на этот вопрос следует знать причины развития астмы, пути передачи и профилактические меры для предупреждения астматических заболеваний.
Многочисленные исследования ученых выявили, что бронхиальная астма является наследственным заболеванием, однако ее огромное отличие от других форм заключается тем, что соблюдая определенные правила, возможно, ее предупреждение. Поэтому будущим родителям необходимо выяснить анамнез заболевания со стороны матери и отца, а также определить возможную аллергическую предрасположенность, так как очень часто аллергия провоцирует развитие бронхиальной астмы.
Причинами развития заболевания являются несколько совокупных факторов, то есть бронхиальная астма, по сути, мультифакторное заболевание.С каждым годом обнаруживаются множество новых причин возникновения бронхиальной астмы, однако наиболее вероятными факторами развития являются:
- как правило, заболевание может быть вызвано аллергенами (грибок, пыльца цветущих растений, насекомые и т.д.);
- острые и хронические инфекции;
- профессиональная деятельность, связанная с вредными веществами;
- никотиновая зависимость;
- неблагоприятная экология;
- неправильное питание.
- избыточная масса тела;
- длительное заболевание бронхитом;
- отягощенная наследственность;
- пол больного (наиболее тяжело протекает заболевание, когда оно передается по женской линии).
Однако не следует поддаваться панике при наследственной предрасположенности пациента. Для этого необходимо более подробно узнать о том, что такое генетическая предрасположенность.
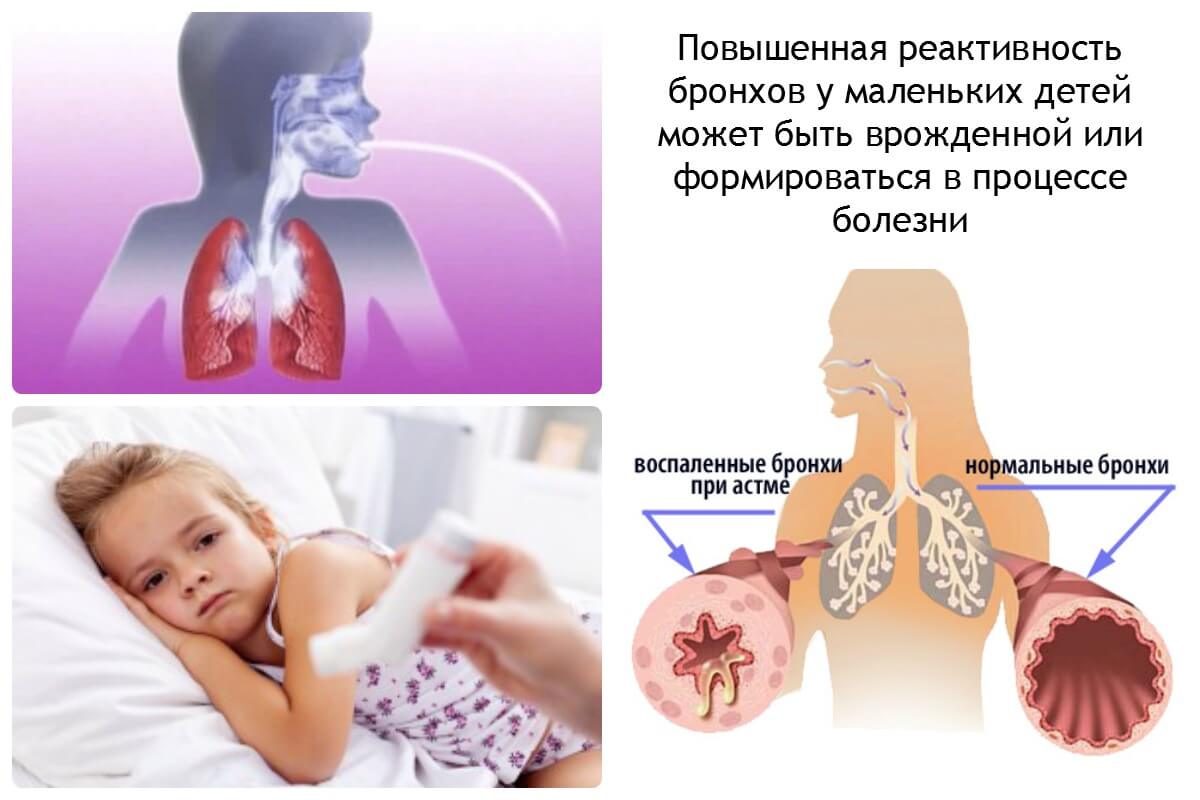
В этом случае генетика обусловлена особенностями строения и повышенной чувствительности бронхов, а также реакцией иммунной и эндокринной системы на воздействие раздражителя. В нормальном состоянии человек обладает гладкой дыхательной мускулатурой, которая сокращается при раздражении, отвечая защитной реакцией в виде кашля. Он способствует избавлению от слизи из бронхов.
Существует определенное количество пациентов, которые обладают повышенной чувствительностью мускулатуры, выражаясь удушливым кашлем даже на незначительное раздражение (запах табака, духи и т.д.). Кроме того, могут передаваться по наследству иммунные реакции, провоцирующие аллергические приступы. Сочетание всех этих факторов, в свою очередь, приводит к развитию бронхиальной астмы.
Важно учитывать, что огромное значение имеет питание грудного ребенка. Малыши, которые находятся на искусственном вскармливании, намного чаще болеют бронхиальной астмой, чем дети, получающие грудное молоко. Взрослые пациенты тоже должны придерживаться диеты, предусматривающей повышенное содержание свежих фруктов и овощей, в которых присутствует большое количество клетчатки, способствующей хорошей работе пищеварительного тракта.
На ранней стадии заболевания достаточно выяснения причины развития бронхиальной астмы и максимально оградить пациента от возможных провокаторов симптоматики (нормализовать питание, сменить обстановку и т.д.). Однако при нарастании удушья необходимо срочное обращение за медицинской помощью.
- В последнее время медикаментозная терапия чаще всего использует ингаляционные методы лечения, когда лекарственное средство при помощи ингаляции проникает в легкие. Кроме того, достаточно распространено назначение противовоспалительных препаратов (Тайлед, Интал и т.д.) в ингаляционной форме;
- эти лекарственные средства называются ингаляционными адреномиметиками и направлены на нейтрализацию острого астматического приступа, сопровождающегося удушьем. Чаще всего такая методика используется при лечении детей, оказывая на них минимальное отрицательное воздействие;
- хорошую эффективность показали небулайзеры при использовании для лечения пациентов любого возраста. Эти аппараты предназначены для превращения лекарственной жидкости в пар при нагревании, который вдыхает пациент для снятия астматического приступа;
- лекарственные средства для небулайзеров абсолютно безопасны и, в отличие от остальных препаратов для лечения бронхиальной астмы, не оказывают побочного эффекта.
Одновременно с ингаляционными способами лечения активно используется иглотерапия, баротерапия и соляные комнаты.
Профилактические мероприятия по предотвращению наследственного возникновения бронхиальной астмы у детей, начинаются еще во время беременности будущей матери. Женщина должна придерживаться строгой диеты, избегая продуктов высокой аллергенности.
- Необходимо избавиться от вредных привычек и, особенно от курения в любой форме (пассивного и активного), так как даже вдыхание никотинового дыма может отрицательно сказаться на внутриутробном состоянии малыша. Доказано, что курение во время беременности в 90% случаев способно спровоцировать аллергическую симптоматику у новорожденного ребенка, что напрямую ведет к бронхиальной астме.
- Основной профилактической мерой от наследственной передачи заболевания ребенку является грудное вскармливание, особенно в первых 12 месяцев. В этот период времени происходит формирование иммунной системы ребенка и материнское молоко выполняет защитную функцию в организме малыша. Кроме того, необходимо своевременное проведение влажной уборки и проветриваний в помещении, где большую часть времени находится ребенок.
- В том случае, когда родители страдают бронхиальной астмой, важно защитить ребенка, убрав из комнаты все предметы, на которых может оседать пыль (ковры, мягкую мебель и т.д.). Кроме того, следует избегать возможных контактов с домашними животными, чтобы не спровоцировать аллергическую реакцию. Если есть опасение, что может возникнуть бронхиальная астма рекомендуется закалять ребенка по мере взросления.
- Благотворно влияет морской и лесной воздух, поэтому рекомендуется больше времени проводить на свежем воздухе и заниматься водными процедурами. Это позволит предотвратить возможного наследственного развития заболевания и связанных с этим тяжелых осложнений.
Несмотря на то, что бронхиальная астма представляет серьезную угрозу для современного общества, ученые утверждают, что это заболевание не способно передаваться наследственным путем. Передаваться может только предрасположенность к нему. При выполнении всех необходимых мероприятий существует возможность минимального риска астматических заболеваний.
источник
Бронхиальная астма – мультифакторальная болезнь. Это означает, что предрасположенность к ней передается по наследству, сам же недуг развивается в силу воздействия на человека целого ряда внешних факторов. Означает ли это, что у ребенка, родители которого страдают аллергическими заболеваниями, тоже будет аллергия?
Многие ошибочно считают, что бронхиальная астма – наследственная болезнь. На самом деле это не совсем так. Обусловленное генными мутациями заболевание в большинстве начинается у людей независимо от того, какие факторы окружающей среды на них воздействуют. Для того же, чтобы развилась бронхиальная астма, полигенное мультифакториальное заболевание, необходимо совпадение двух условий:
- наследственная предрасположенность к недугу;
- влияние патогенных внешних факторов.
Для определения риска развития бронхиальной астмы у детей ученые проводят генетические и статистические исследования.
Так, статистика говорит следующее:
- У ребенка, родители которого не являются астматиками или аллергиками, риск развития бронхиальной астмы – около 10%.
- Если один из родителей страдает той или иной атопией, риск увеличивается до 20%, если оба родителя – до 35%.
- Если оба родителя – аллергики, а у одного из них астма, с вероятностью 42 % ребенок унаследует предрасположенность к этому заболеванию.
- У супругов-астматиков в 75% случаев рождается ребенок, у которого астма развивается в возрасте до 7 лет.
Генетикам удалось выяснить, что за развитие атопии (атопической бронхиальной астмы) отвечают более чем 50 генов, находящихся в 5-ой и 11-ой хромосомах. Они отвечают за независимые компоненты болезни, а именно выработку специфических Е-антител, возникновения атопии, бронхиальную гиперреактивность.
Этим объясняется сложность фенотипирования заболевания:
- астма проявляется в детском или уже взрослом возрасте (если женщина или мужчина заболевают после 60-ти лет, это не означает отсутствие у них предрасположенности);
- астма может быть атопической и неатопической, то есть возникать вследствие инфекции, воздействия холодного воздуха, физического перенапряжения, ожирения, лечения ацетилсалициловой кислотой и др.;
- особенности протекания болезни, острота приступов, продолжительность ремиссии, ответ на терапию у всех больных различные.
Исследования, проводимые на однояйцевых близнецах еще в 1982 году, выявили, что в паре с высоким риском развития недуга более чем в 80% случаев заболевает только один из близнецов. Получается, что болезнь возникает из-за:
- генетической предрасположенности;
- особенностей внутриутробного развития (например, повышают риск развития бронхиальной астмы у детей вирусные болезни у их матерей незадолго до или во время беременности);
- воздействия определенных факторов окружающей среды.
Последние делятся на пять групп:
- Инфекционные (бактерии, вирусы, грибы).
- Аллергические (растения, животные, насекомые, пыль, лекарства, производственные факторы, пары кислот, дым, прочее).
- Физические (физическое перенапряжение, хроническая усталость, прочее).
- Погодные (колебания температур, влажности, атмосферного давления, прочее).
- Нервно-психологические (заболевания ЦНС, стрессы, прочее).
Родители ребенка с предрасположенностью к бронхиальной астме должны понимать, что создав определенные условия, они могут предупредить у него эту болезнь.
В первую очередь, еще на стадии планирования беременности или уже в ее период необходимо выяснить, есть ли у него в роду астматики или аллергики с одной или обеих сторон. Тогда родители смогут оценить риски и осознать, какие меры профилактики им необходимо предпринять.
Этой профилактикой является:
- Правильное питание.
Во время беременности будущая мать ребенка, у которого может развиться астма, должна придерживаться правильного диетического питания. Во-первых, из рациона должны быть исключены продукты, на которые возможна аллергическая реакция (экзотические фрукты, некоторые виды мяса, мясные бульоны, колбасы и копчености, шоколад, прочее), а также любые генетически модифицированные продукты, трансжиры, синтетические добавки. Во-вторых, свежие и натуральные продукты должны проходить щадящую термическую обработку – их нужно варить, тушить, запекать, готовить на пару, но ни в коем случае не жарить (при жарке выделяются экстрактивные вещества, способные спровоцировать аллергию и бронхиальную астму).
Подобное питание должно сохраняться и в период грудного вскармливания. В рацион кормящей материи, а после 6 месяцев и в рацион ребенка, продукты-аллергены должны вводиться с большой осторожностью и только в случае крайней необходимости.
Необходимо отметить, что правильно организованное грудное вскармливание само по себе уже является профилактикой бронхиальной астмы. Желательно сохранить его на 12-24 месяца. - Воздержание от контакта с бытовыми аллергенами.
Все в доме у ребенка, который может заболеть астмой, должно быть гипоаллергенным: постельное белье, одежда, бытовая химия, игрушки, прочее. - Чистота.
Бороться с пылью помогают регулярные уборки пылесосом и влажные уборки. В интерьере должно быть как можно меньше поглощающих пыль элементов: ковров, плотных штор, накидок на мебель, мягких игрушек. Книги должны храниться исключительно в закрытых шкафах. - Отказ от курения.
Родители должны побороть пагубную привычку, чтобы ребенок не вдыхал табачный дым пассивно. - Отсутствие домашних животных.
Не только их шерсть, но и слюна, ороговевшие частички кожи – это сильные аллергены. - Прием медикаментов только по назначению врача.
Риск возникновения аллергии и бронхиальной астмы возрастает у детей, которые в первые годы жизни часто проходили антибактериальную терапию. - Укрепление иммунитета.
Чтобы исключить инфекционный фактор развития бронхиальной астмы, необходимо увеличить сопротивляемость организма ребенка к инфекционным заболеваниям. Для этого ему необходимы правильное, витаминизированное питание, закаливание, занятия спортом.
Если ребенок с детства привыкнет жить по указанным выше правилам, они станут привычкой и сохранятся и во взрослой жизни. Возможно, это поможет ему не заболеть астмой.
источник
Сизякина Людмила Петровна — директор НИИ клинической иммунологии, д.м.н„ профессор, заслуженный врач РФ, лауреат премии главы Администрации (губернатора) Ростовской области «Лучший ученый года»
Амелина Светлана Сергеевна — профессор кафедры по курсу генетики и лабораторной генетики, доктор медицинских наук. Врач генетик высшей квалификационной категории
Карпов Владимир Владимирович, Кандидат медицинских наук, Заведующий кафедрой детских болезней №3
Андриященко Ирина Ивановна, Врач-педиатр высшей квалификационной категории
Забродина Александра Андреевна, Врач-педиатр, аллерголог-иммунолог, МБУЗ «Детская городская больница №2» города Ростова-на-Дону
Дегтерева Елена Валентиновна — ассистент кафедры по курсу генетики и лабораторной генетики, врач-генетик первой категории
Редактор страницы: Крючкова Оксана Александровна
«Иммунологические процессы — первичное и важнейшее звено всех аллергических реакций. Они же являются пусковым механизмом всех последующих патохимических и патофизиологических процессов, характеризующих аллергические реакции и болезни».
Возможность развития аллергической реакции и ее характер зависят от многочисленных факторов, которые можно разделить на две группы. К первой относятся факторы, характеризующие свойства, дозу и распознавание антигена, т. е. тип антигена и его специфичность, физико-химические свойства антигена и его количество, путь введения и т. д. Вторую группу составляют факторы, связанные с особенностями хозяина, такие, как генетические факторы, онтогенетическое и филогенетическое развитие, гормональные влияния и др.
Чрезвычайное разнообразие перечисленных факторов, участвующих в реализации аллергических реакций, обусловливает и разнообразие клинических проявлений атопии.
Типы аллергических реакций, как известно, определяются классом иммуноглобулинов, к которому относятся антитела, участвующие в аллергической реакции, и сенсибилизированными лимфоцитами.
В настоящее время большинство исследователей пользуются классификацией аллергических реакций, предложенной Gell, Coombs (1968), которые описывают 4 типа реакций. Схематическое их изображение (рис. 55) дано по К- Aas (1972).
В реализации иммунного конфликта антиген + антитело при атопической бронхиальной астме основная роль принадлежит аллергической реакции I типа (реагин- зависимая реакция), которая по своим патохимическим и патофизиологическим механизмам соответствует аллергической реакции немедленного типа по классификации, предложенной А. Д. Адо (1970).
При этом типе аллергической реакции сенсибилизация тканевых, преимущественно тучных, клеток респираторной системы происходит в основном реагинами. Комбинация антигена с реагинами на поверхности тучной клетки приводит к развитию аллергической реакции с выделением биологически активных веществ.
Рис. 55. Типы аллергических реакций (цит. по К. Aas, 1972).
I — реагинзависимый: а — тучная клетка с фиксированными на ее поверхности тучной клетки гранул биологически активных веществ. II — цитотоксический: генам антитела соединяются с клетками, вызывая их повреждение и разру- в присутствии комплемента ведет к образованию внутри сосудов и вокруг них ленный: попадание аллергена приводит к образованию сенсибилизированных шение.
Атопическая бронхиальная астма: наследственная предрасположенность
Атопическая бронхиальная астма: наследственная предрасположенность
Реагины1 — патологические антитела, относящиеся по своим иммунологическим свойствам к классу имму-
реагинами IgE; б — блокирование аллергеном двух молекул IgE и выход и» аллергены фиксируются на поверхности клеток, образующиеся к этим аллер- шение. III — иммунокомплексный: соединение антигена и антитела (IgG, IgM) микропреципитатов, что вызывает тромбоз, альтерацию и некроз. IV — замед- Т-лимфоцитов, которые, воздействуя на клетки-мишени, вызывают из разру-
ноглобулинов Е [Ishizaka К., 1966] и являющиеся специфическим маркером атопии. Они определяются в повышенных концентрациях при аллергических, бласто- матозных и некоторых паразитарных заболеваниях. В частности, при атопической бронхиальной астме у детей высокий уровень IgE выявлен нами у 75—83% больных. Эти данные согласуются с результатами, полученными Т. С. Соколовой (1978), М. Н. Родовым (1983), Lun- quist (1973) и др.
Не следует, однако, отождествлять понятия IgE и реагины (специфические IgE), хотя их физико-химические характеристики во многом одинаковы. Реагины составляют только часть общего IgE и характерны, как было сказано выше, для аллергических заболеваний. В то же время иммуноглобулин Е в определенных концентрациях встречается у всех здоровых людей.
Полагают, что уровень IgE у больных бронхиальной астмой зависит от особенностей течения заболевания и нарастает пропорционально его тяжести. Однако прямая зависимость между уровнем IgE и тяжестью заболевания не всегда определяется. При попытке установить корреляцию между тяжестью течения бронхиальной астмы и содержанием IgE в сыворотке крови нами было отмечено, что у некоторых больных при тяжелом течении бронхиальной астмы определялось низкое содержание иммуноглобулина Е. Можно полагать, что у больных с тяжелым течением заболевания большая часть реагинов связана с клетками шокового органа и не выявляется с помощью общепринятых методов определения, циркулирующих IgE. Кроме того, по нашим данным, на высоте приступа бронхиальной астмы отмечалось закономерное снижение уровня IgE в сыворотке крови, в то время как в межприступном периоде уровень IgE увеличивался в 2 раза и более. В этом плане динамика иммуноглобулина Е соответствует закономерностям иммуноглобулинов классов А, М и G, уровень которых снижается, как показали проведенные нами исследования, на высоте приступа бронхиальной астмы, а в межприступном периоде повышается. Однако колебания уровня иммуноглобулинов этих классов не выходили обычно за пределы возрастной нормы.
Было установлено, что в ряде случаев при атопических заболеваниях в аллергических реакциях I типа участвуют реагины, относящиеся к иммуноглобулинам класса G, к 4-му подклассу. В лаборатории, руководимой А. А. Адо, была установлена гетерогенность реагинов и выделена фракция с коэффициентом седиментации около 7S, что соответствовало таковому у IgG. Это» положение подтвердилось и реакцией непрямой дегрануляции тучных клеток мышей, на которых был определен рецептор для IgG и которые пассивно сенсибилизировались прогретыми сыворотками, полученными от страдающих атопическими заболеваниями.
II тип аллергической реакции—цитотоксический, при котором антитела IgG и IgM направлены на клеточные или тканевые антигены, или на комбинацию антигенов. Однако в настоящее время полагают, что аллергическая реакция II типа не играет существенной роли в реализации приступа бронхиальной астмы.
При реакциях этого типа с антигенной детерминантой на клеточной поверхности связывается фрагмент Fab иммуноглобулиновой молекулы; в реакции часто участвует комплемент. Примером участия реакции II типа при заболеваниях легких является синдром Гудпасчера, при котором антитела реагируют с базальной мембраной альвеолярных капилляров.
III тип аллергической реакции (типа феномена Артюса) также является реакцией гуморального типа. Однако в отличие от I типа она носит характер поздней реакции и возникает через 2—6 ч после антигенной стимуляции. При этой реакции антиген реагирует с преципитирующими антителами, относящимися к иммуноглобулинам класса G. В результате реакции внутри и вокруг сосудов образуются микропреципитаты, приводящие к тромбозу и разрушению сосудов. Активизируется комплементарная система, особенно 5, б и 7-й компоненты комплементарного комплекса, разрушающие нейтрофилы. На интенсивность реакции иммунного комплекса влияют соотношения антигена и антител. Как считает М. Тернер-Уорвик (1982), растворимый комплекс антиген—антитело образуется при некотором избытке антигена. Когда особый механизм повышает проницаемость капилляров, эти растворимые комплексы могут преципитироваться. Примером этого явления можно считать легочный отек при вирусемии и бактериемии.
Комплексы, образующиеся с избытком антител, обычно нерастворимы, их появление в межтканевых пространствах индуцирует типичную реакцию Артюса. При эквивалентных количествах антигена и антитела в эксперименте в тканях животных наблюдалась гранулематозная реакция. Имеются доказательства реакций III типа в бронхах, перибронхиальной и альвеолярной ткани [Pepys J., 1973]. Возможность возникновения аллергической реакции III типа у лиц без генетической предрасположенности к атопии связана со способностью человека к быстрому образованию преципитирующих антител.
Местная реакция Артюса в легких развивается с первичным вовлечением бронхиол и альвеол, что ведет к возникновению экзогенного аллергического альвеолита. J. Pepys (1973) полагает, что некоторые варианты течения бронхиальной астмы с незаметным началом, длительным течением, плохой обратимостью симптомов, высокой температурой и лейкоцитозом также находятся в связи с участием в их патогенезе аллергических реакций III типа. Применение бронхолитических препаратов и интала не предохраняет от развития приступа и необратимых изменений в бронхолегочной системе.
По данным анамнеза можно предполагать развитие реакции III типа в случаях, если астматический приступ наступает через несколько часов после антигенной стимуляции. Признаком реакции III типа при постановке кожной пробы является развитие выраженного отека, максимум у которого определяется через 5—б ч после пробы и удерживается в течение 24—36 ч.
У людей, предрасположенных к атопии, IgE-анти- тела, вызывающие реакцию немедленного типа, могут явиться первичным фактором, пусковым механизмом для развития аллергической реакции III типа.
При сочетании реакций I и III типа в клинических проявлениях астмы также обнаруживаются некоторые особенности. Вслед за кратковременным приступом через несколько часов развиваются более тяжелые и продолжительные симптомы, сопровождающиеся повышением температуры и лейкоцитозом. При анализе клинической картины заболевания у каждого больного следует помнить о такой возможности, что важно для терапевтических мероприятий.
Типичным примером сочетания аллергической реакции I и III типа считается легочный аллергический аспергиллез. Развивается это заболевание у страдающих атопической бронхиальной астмой в течение длительного времени. Рентгенологически выявляется легочная инфильтрация, могут отмечаться высокая температура и кашель. В мокроте обнаруживаются много эозинофилов и мицелий гриба Aspergillius fumigatus. Кожные пробы с грибковым антигеном дают два типа реакций: немедленную — в виде гиперемии и волдыря и позднюю — в виде феномена Артюса. В сыворотке крови определяются эозинофилия, преципитирующие антитела, относящиеся к классу IgG, к антигену гриба, и очень высокий уровень Е.
Инфильтративные изменения в легких исчезают при применении кортикостероидов.
Аллергические реакции гуморального типа (I, III) протекают с выделением биологически активных веществ, воздействие которых на шоковый орган ведет в свою очередь к развитию бронхоспазма, отека и гиперсекреции слизистых оболочек бронхиальных желез. Эти явления обусловливают клинические проявления приступа бронхиальной астмы.
При аллергической реакции большое значение имеют гистамин, серотинин, ацетилхолин, гепарин, гиалуровая кислота, медленно действующие вещества анафилаксии (МДВ-А), брадикинин и др. (табл. 9). Высвобождение большей части медиаторов при аллергической реакции гуморального типа связывают с функцией мастоцитов—’высоко специализированных и дифференцированных клеток, расположенных в соединительной ткани. Высвобождение гистамина при аллергических реакциях осуществляется ферментативными системами, активизирующимися комплексом антиген — антитело, изменяющим мембрану мастоцитов и освобождающим гистамин из гепаринпротеинового комплекса. Исследования, проведенные В. Unvas (1957), показали, что высвобождение гистамина осуществляется активацией серинэстераз, которые играют важную роль, как начальный момент в осуществлении реакции антиген — антитело. В эту реакцию вовлекается и циклический аденозинмонофосфат (цАМФ).
А. М. Чернух и соавт. (1975) полагают, что гистамин и некоторые другие активные вещества действуют на сосуды преимущественно на участке, где они образуются. Гистамин вызывает спазм гладкой мускулатуры, расширение микрососудов, стимулирует секрецию некоторых желез.
Предполагают, что гистамин действует путем повышения уровня внутриклеточной фосфодиэстеразы. Открыты два различных тканевых рецептора для действия
Атопическая бронхиальная астма: наследственная предрасположенность
В частности, действие Нгрецептора связывается с констрикторным эффектом гистамина на гладкую мускулатуру, в том числе бронхов.
Несмотря на то что многими исследователями было отмечено повышение содержания гистамина в крови у детей и взрослых, страдающих бронхиальной астмой, существуют сообщения других авторов [Porter J., Mit- cher R., 1972], не обнаруживших разницы в уровне гистамина у здоровых и больных бронхиальной астмой детей.
При аллергических заболеваниях нарушается способность гистамина связываться с белками плазмы (гистаминопексия). Снижение гистаминопексии предшествует развитию клинических симптомов заболевания. Установлено, что либерация гистамина лейкоцитами крови подавляется p-адренергическими агентами, повышающими внутриклеточное содержание циклического 3,5-аденозинмонофосфата. Кроме того, стимуляция а-адренорецепторов сопровождается противоположным эффектом. Существует обратная связь между образованием цАМФ и секрецией биогенных аминов и МДВ-А.
Внутриклеточное увеличение содержания цАМФ ведет к расслаблению гладкой мускулатуры и расширению бронхов, его уменьшение — к спазму бронхов. Повышению внутриклеточного уровня циклического аденозинмонофосфата способствует увеличение активности аденилциклазы и уменьшение активности фосфодиэстеразы.
Адренергические стимуляторы по-разному влияют на содержание цАМФ в клетках у здоровых и страдающих бронхиальной астмой людей. Эта ответная реакция у больных бронхиальной астмой понижена, что подтверждает теорию A. Szentiraniy о блокаде адренорецепторов у этой категории больных. Полученные Г. Ухерецки и Е. Лапиш (1984) данные свидетельствуют о том, что атопическая бронхиальная астма характеризуется функциональной недостаточностью (^-адренергической системы. В связи с этим длительное «профилактическое» применение адреностимуляторов при атопической бронхиальной астме нецелесообразно.
Биогенный амин — серотонин — продукт триптофа- нового обмена. У человека он концентрируется не в мастоцитах, а в желудочно-кишечном тракте и тромбоцитах. В механизме аллергических реакций серотонину принадлежит второстепенная роль. Участие брадикинина в осуществлении аллергических реакций основывается на его свойствах вызывать спазм гладкой мускулатуры, вазодилатацию и повышенную сосудистую проницаемость.
При иммунных процессах высвобождение гистамина и серотонина обусловливает повреждение клеточных элементов, повышенную проницаемость сосудистой стенки, что способствует переходу кининогенов сыворотки в ткани. Вследствие высвобождения веществ из клеточных элементов протеолитическими ферментами образуются кинины и, в частности, брадикинин.
Ацетилхолин, образующийся в парасимпатических синапсах дыхательных путей и гладких мышц, вызывает спазм бронхов и секрецию мукоидных желез.
Медленно действующие вещества анафилаксии образуются при повреждении тканей и клеток и вызывают более медленные сокращения гладкой мускулатуры. Действие этого вещества более слабое, но более длительное, чем гистамина. Показано, что МДВ-А влияют на эластические свойства легочной ткани. Антигистаминные препараты не подавляют действия МДВ-А, тогда как кортикостероиды дают выраженный угнетающий эффект.
Существенную роль в развитии аллергических реакций играют простагландины. В настоящее время известно 14 видов простагландинов, подразделяемых на 4 группы А, В, Е, F. Имеются указания о том, что простагландины E синтезируются тканями при анафилактическом шоке.
Простагландин Е в эксперименте полностью предупреждает бронхоспазм, вызываемый гистамином, бра- дикинином, серотонином и ацетилхолином.
Простагландины группы F оказывают бронхоспастическое действие. Изучение системы простагландинов, соотношение отдельных групп в норме и при аллергических состояниях, несомненно, перспективно для поиска новых лекарственных препаратов, которые могут быть либо производными простагландинов, либо их антагонистами [Вельтищев Ю. Е., 1980].
В последние годы накоплен большой фактический материал, свидетельствующий об изменениях в мембранной структуре тучных клеток, лимфоцитов, базофилов в процессе связывания реагинов или митогенов на поверхности клеток-мишеней. Изменение физико-химических свойств цитоплазматических мембран выражается, в частности, в высвобождении биологически активных веществ. Установлено также, что спонтанное высвобождение медиаторов может происходить при определенном изменении фосфолипидов мембраны. Выявлен новый класс биологически активных веществ — лейкотриенов, которые образуются из арахидоновой кислоты фосфолипидных клеточных мембран. Лейкотриены (С* и D4) являются активными компонентами медленно действующего вещества анафилаксии и принимают участие в клеточных и гуморальных реакциях.
У детей, страдающих атопической бронхиальной астмой, установлены специфические изменения спектра фосфолипидов, жирных кислот и уровня перекисного окисления в мембранах лейкоцитов, которые отражаются на рецепции клетки — системе циклических нуклеотидов.
Современная концепция патогенеза бронхиальной астмы таким образом предполагает возможность прямого воздействия аллергена на тучные клетки в слизистой оболочке бронхов, освобождение медиаторов, раздражающих афферентные волокна блуждающего нерва (вагуса), что вызывает развитие бронхоспазма, повышение бронхиальной секреции и дегрануляции тучных клеток в легких.
Аллергическая реакция IV типа является клеточной и соответствует реакции замедленного типа по классификации А. Д. Адо. В реакции IV типа антитела не участвуют. Антигены после переработки их макрофагами стимулируют превращение малых лимфоцитов в сенсибилизированные клетки, секретирующие ряд растворимых факторов, играющих роль химических медиаторов в клеточно-опосредованной аллергической реакции. Эти вещества D. С. Dumonde назвал лимфокинами. Лимфокины причисляют к так называемым лимфоцитарным медиаторам. К этой группе относятся и так называемые трансфер-факторы. Многочисленные экспериментальные исследования и теоретические данные показывают, что лимфокины и трансфер-факторы играют важную роль в осуществлении иммунного ответа, однако их биологическая зависимость еще не выяснена
На основании новых методов, разработанных для выявления сенсибилизированных лимфоцитов, можно
полагать, что реакция IV типа происходит также при болезнях, которые ранее объяснялись только тканевыми повреждениями I и III типа, т. е. при бронхиальной астме и экзогенном аллергическом альвеолите.
Подтверждением участия реакции IV типа при атопической бронхиальной астме у детей являются исследования бластной трансформации лимфоцитов под воздействием специфического митогена-аллергена из домашней пыли и пищевых аллергенов, проведенные М. М. Орнатской, В. Н. Нестеренко, Р. Н. Терлецкой. Известно, что трансформация лимфоцитов в властные формы под влиянием неспецифического митогена— фитогем агглютинина происходит у всех людей. Трансформация лимфоцитов под воздействием специфических антигенов in vitro происходит только в том случае, если взяты лимфоциты людей, специфически сенсибилизированных к антигену, применяемому в качестве митогена.
Проведенные исследования показали, что у детей, страдающих бронхиальной астмой, с повышенной чувствительностью к домашней пыли, выявленной по клиническим данным и в результате аллергологического обследования, имеется сенсибилизация лимфоцитов к небактериальным аллергенам. Это проявляется повышенной способностью сенсибилизированных лимфоцитов к бластогенезу под воздействием специфического митогена — указанных аллергенов.
Терапевтическое влияние при аллергической реакции IV типа представляет трудную задачу. В настоящее время реакция гиперчувствительности замедленного типа подавляется в основном кортикостероидами и цитостатическими препаратами, хотя их общее действие не всегда благоприятно. Ю. Е. Вельтищев (1977) полагает, что в комплексе терапевтических мероприятий при IV типе аллергической реакции большое значение имеет применение средств, направленных на предотвращение внутрисосудистого свертывания крови (гепарин).
Как известно, у страдающих аллергическими заболеваниями изменена функция иммунокомпетентной системы, что выражается, в частности, дисгаммаглобулинемией. В последние годы наряду с изучением уровня иммуноглобулина Е и в особенности специфических IgE, являющихся одним из диагностических тестов при бронхиальной астме, значительный интерес вызывает изучение иммуноглобулина класса D. IgD является поверхностным рецептором В-лимфоцитов и играет большую роль в распознавании антигена и иммунной регуляции. Уровень IgD в сыворотке крови низок, он составляет около 0,2% от уровня всех иммуноглобулинов. Около 80% содержания иммуноглобулина D находится в сосудистом русле.
IgD не проникает через плаценту, не обладает способностью переноса пассивной кожной анафилаксии, не связывает комплемент. Сведения об уровне иммуноглобулина D при аллергических заболеваниях разноречивы. Некоторые авторы выявили повышение IgD при аллергических заболеваниях [Simila et al., 1977]. Однако G. Bracher и соавт. [цит. по Адо А. Д., 1983] не обнаружили различий в уровне этого иммуноглобулина у здоровых людей и имеющих атопические проявления.
По данным П. Петковой-Переновской, полученным в Московском НИИ педиатрии и детской хирургии, у детей с бронхиальной астмой в сыворотке крови отмечен высокий уровень IgD. Аналогичные результаты получены N. Kikindjanin (1981), который также наблюдал нарастание уровня IgD под влиянием специфической гипосенсибилизации поливалентной вакциной. А. Д. Адо и соавт. (1983) выявили статистически достоверное повышение уровня IgD у взрослых больных с бронхиальной астмой, что объясняется, возможно, накоплением в этом классе иммуноглобулинов специфических антител, могущих играть определенную патогенетическую роль в заболевании.
Роль иммуноглобулина D и его участие в различных аллергических реакциях при атопии до настоящего времени остаются неясными и требуют дальнейшего изучения.
Патофизиологические механизмы разнообразных клинических проявлений при атопической бронхиальной астме, безусловно, трудно отнести к описанным типам аллергических реакций. По-видимому, чаще всего в реализации приступа бронхиальной астмы принимают участие различные типы реакций и на разных этапах можно говорить о преобладании того или иного типа реакций. Важно подчеркнуть, что изучение механизма аллергических реакций и путей их регуляции имеет не только теоретический интерес, но и большое практическое значение.
источник
Многих родителей, страдающих заболеваниями дыхательных путей, волнует вопрос о генетической предрасположенности детей к этим болезням. Многие не знают точно, передается астма по наследству или нет. Генетики предполагают, что есть высокая вероятность заболеть, если родитель страдает от хронического воспаления дыхательных путей.
Радует то, что с симптомами заболевания реально бороться. Но нужно быть осторожным, чтобы, например, обычная аллергия не переросла в астму. Если в семье есть аллергик или астматик, родителям стоит быть настороже и заботиться о здоровье своих детей.
Астма считается мультифакторным заболеванием. Это значит, что в ее развитии принимает участие много внешних и внутренних факторов. И в этом случае наследственность отходит на второй план.
Можно даже говорить о том, что астма по наследству не передается. По мере развития медицинской науки выявляются новые источники, которые влияют на развитие болезни. Среди них стоит выделить две основные группы:
- Внешние факторы прямого воздействия.
- Физиологическое состояние организма.
Первая группа — экзогенные факторы. К ним можно отнести провокаторы аллергической реакции. Это:
- плесневые грибы, различные продукты, пыльца растений, шерсть животных;
- бактерии и вирусы;
- вредная работа на опасных производствах, частый контакт с раздражающими веществами;
- экологическая ситуация;
- курение сигарет;
- инфекционные заболевания;
- неправильное питание.
Вторая группа — эндогенные факторы:
- ожирение разной степени тяжести;
- бронхит, который возникает чаще, чем несколько раз в год;
- наличие определенных заболеваний у матери или отца;
- гендерность. Если передача заболевания происходит на генетическом уровне, то чаще всего от матери.
Следует уточнить, что передача предрасположенности к астме со стороны женщин провоцирует более тяжелое течение заболевания. Если ген передал мужчина, то симптомы будут не такими яркими, а сама астма протекает намного легче.
Конечно, если родители страдают бронхиальной астмой, то велик риск ее появления у наследников. Но это не на 100%, потому как генетику спрогнозировать невозможно. Стоит отметить, что на развитие заболеваний дыхательных путей влияет излишняя гигиена.
Часто это происходит, пока ребенок маленький. Медики утверждают, что если мыть руки много раз в день, особенно антибактериальным мылом, нарушится естественная микрофлора. Иммунитету будет просто не с чем бороться. Для его хорошей работы нужны и болезнетворные бактерии, чтобы он активизировался.
При избыточной гигиене иммунитет начнет реагировать на любые поступающие в организм вещества и даст реакцию в виде аллергии. Многим известно, что те дети, которым дают больше самостоятельности, меньше подвержены бронхиальным заболеваниям.
Напротив, если соблюдать все меры предосторожности, постоянно мыть руки, то можно заболеть. Все хорошо в меру, о гигиене стоит беспокоиться, но растить ребенка в стерильных условиях неправильно.
Стоит сразу отметить, что сама астма не передается по наследству. А вот предрасположенность к ней переходит. Если родитель беспокоится, передается ли бронхиальная астма от родителей по наследству, то можно сказать, что на заболевание влияет не только генный фактор. Чтобы у ребенка проявились астматические симптомы, должно сойтись несколько условий:
- предрасположенность на генном уровне;
- наличие экзогенных факторов, которые оказывают воздействие на развитие бронхиальной астмы.
Чтобы понять, как гены родителей влияют на появление заболевания у детей, генетики постоянно проводят исследования, а также ведут статистический учет.
Несколько статистических данных:
- В 10% случаев дети абсолютно здоровых родителей, без признаков бронхиальной астмы, могут ею заболеть.
- Когда от недуга страдает мать или отец, болезнь может развиться в 20% случаев. Вероятность в 35% наблюдается, когда болеют оба родителя.
- Ситуация осложняется, если у родителей наблюдаются аллергические проявления, и к тому же один из них астматик. Целых 42% говорят о том, что ребенок может унаследовать болезнь.
- Когда от астмы страдают оба родителя, то в 75 случаях из 100 у детей может возникнуть астма. Болезнь заявляет о себе до семилетия ребенка.
Ученые нашли, какие гены отвечают за предрасположенность к развитию бронхиальной астмы. Их более 50. Находятся они в пятой и одиннадцатой хромосоме. Задача этих генов — вырабатывать специфические антитела.
Заболевание сложно выявить :
- Бронхиальная астма может развиться в разном возрасте. Больше вероятность того, что она проявится у детей до семи лет. Возникает также у взрослых, которые не реагировали на проявления аллергии, и она переросла в астму. Можно заболеть и в пожилом возрасте, если есть предрасположенность.
- Заболевание возникает на фоне внутренних факторов. Это может быть инфекционное заболевание, простуда, наличие лишнего веса, применение лекарственных препаратов.
- Так как реакции больных индивидуальны, то классифицировать признаки можно только приблизительно. Приступы у больных разных возрастных групп проходят по-разному, реакция организма на применяемые лекарственные препараты тоже отличается .
Стоит отметить, что проявления астматической болезни при наследственной предрасположенности можно предупредить. Для этого нужно соблюдать осторожность еще при внутриутробном развитии ребенка, а после его рождения принимать профилактические меры.
Беременность – это очень ответственное время. Каждая стадия важна для развития будущего ребенка. Например, во время эмбрионального развития закладываются зачатки будущего иммунитета.
Возможность бороться с различного рода вирусами, микробами, находится в прямой зависимости от того, какие гены в этом участвовали. Так как ДНК ребенка содержит гены отца и матери, то и проблемы он унаследует в равной степени.
Астма по наследству может передаться, если даже один из родителей болел. Эти гены уже будут в ДНК. Развитие заболевания зависит от того, сколько генов, перешедших от носителя, займут место в генной структуре эмбриона. Соответственно, чем больше количество, тем больше предрасположенность.
Родителям, конечно же, хочется знать, унаследовал ли новорожденный предрасположенность к астме. Если она есть, то у ребенка может возникнуть приступ удушья. Его появление могут спровоцировать следующие факторы:
- перевод с грудного молока на сухую смесь;
- начало прикорма;
- пыль в помещении;
- шерсть;
- цветочная пыльца.
Бывает, что астма никак не проявляет себя, вплоть до преклонного возраста человека. Это говорит о том, что хоть у него и была высокая вероятность заболеть, но при этом иммунитет был очень высоким. Поэтому болезнь долгое время себя никак не проявляла. Со временем защитная функция иммунитета ослабевает, и человек сталкивается с первым приступом астмы.
Обобщая, можно сказать, что, как и отец, мать может передать предрасположенность к заболеванию дыхательных путей. Но при этом развитие болезни можно приостановить, если соблюдать профилактические меры.
Будущие родители часто задают себе вопрос, может ли астма передаться по наследству от отца. Медициной установлено, что если болезнь идет по женской линии, то протекать у ребенка астма будет сложнее.
Генетики доказали, что отец также может передать предрасположенность к бронхиальной астме. Поэтому с определенной долей вероятности можно утверждать, что если будущий отец болен, то и ребенок попадает в группу риска. Примерно в 10% случаев виноват в развитии болезни отец.
Особенности проявления заболевания таковы:
- дети мужского пола болеют чаще, но симптомы бронхиальной астмы у них не сильно выражены;
- девочки могут болеть не так часто, но при этом астма будет тяжело протекать.
Если предрасположенность к бронхиальной астме передается со стороны матери, то автоматически повышается риск развития осложнений. Основные симптомы при этом состоянии:
- частые приступы нехватки воздуха;
- непрекращающийся кашель;
- повышенное выделение пота;
- нехватка кислорода.
Что характерно, если папа болеет астмой, то велика вероятность, что и ребенок заболеет. А вот уже родившегося ребенка заразить отец не может. Когда у отца бронхиальная астма, а у матери она отсутствует, такое сочетание порождает высокую степень сопротивляемости.
Врачами установлено, что передается предрасположенность к возникновению астмы, а не само заболевание. Поэтому, астма – это результат воздействия наследственных и внешних факторов.
Когда болеет один из родителей, то риск передачи генов заболевания ребенку очень велик. Хоть на возникновение бронхиальной астмы и влияет наследственность, но болезнь поддается корректировке, если принимать меры профилактики.
Самое первое, что могут сделать родители ребенка, — это расспросить ближайших родственников о наличии аллергических проявлений. Между бронхиальной астмой и обычной аллергией есть прямая связь. Из-за реакции на пыльцу у отца начинается насморк.
В будущем у его ребенка может появиться экзема. Если не заниматься ее лечением, то велика вероятность развития бронхиальной астмы на фоне кожной болезни. Вот так простая аллергическая реакция на цветочную пыль запускает генетический механизм развития болезни дыхательных путей.
Астма не всегда проявляется в детском возрасте. Можно спокойно прожить более половины жизни, а потом столкнуться с этим недугом. Объясняется это тем, что у человека был высокий иммунитет, а внешние факторы не имели на него влияния.
Некоторые матери подвержены приступам бронхиальной астмы во время беременности. Если они быстро проходят и их можно купировать, то опасности для ребенка нет. С ним все будет в порядке, родится он в срок, с низким риском развития патологий.
Но не всегда астма протекает легко. Если приступы тяжелые, то это состояние скажется на ребенке. Возникает большой риск преждевременных родов, ребенок может родиться с недостаточным весом . Врачи предупреждают о том, что за такими детьми нужно следить внимательнее. Вследствие того что дыхательные пути не защищены в должной степени, риск развития болезней более высокий.
Развитие астматических проявлений реально избежать, если:
- кормить ребенка грудью хотя бы один год;
- правильно вводить прикорм;
- соблюдать режим сна и питания;
- исключить внешние факторы, провоцирующие болезнь (бытовая пыль, пыльца, шерсть).
Для того чтобы болезнь не получила развития, следует принимать профилактические меры. Это гораздо легче, чем лечить бронхиальную астму. Для родителей важно заняться устранением экзогенных причин, ведь на эндогенные повлиять никак нельзя.
Если женщина раньше курила, то в период беременности сигареты должны исчезнуть из ее жизни. Курение — это один из усугубляющих факторов, который влияет на развитие заболевания дыхательных путей. Родив ребенка, к вредной привычке возвращаться не нужно, потому что предстоит грудное вскармливание.
От него нельзя отказываться ни в коем случае. С молоком матери ребенок получает антитела, способствующие развитию иммунитета . К тому же грудное вскармливание является хорошей профилактической мерой.
Нельзя недооценивать влияние на развитие болезни внешних факторов, потому что, хоть передается астма на генном уровне, но провоцируют ее развитие экзогенные факторы.
Условно существует три вида факторов:
- бытовые аллергены;
- воздействие окружающей среды;
- прочие факторы.
Для устранения провокаторов первого вида должны соблюдаться следующие рекомендации:
- В течение дня несколько раз следует проветривать комнаты, делать влажную уборку.
- Вытравить насекомых, в первую очередь тараканов.
- Побороть плесень.
- Родителям нужно отказаться от сигарет.
- Своевременно менять и чистить фильтры в кондиционерах.
- Не допускать контакт с цветочной пыльцой.
- Избегать физического переутомления в холодное время года.
- С осторожностью применять лекарственные препараты, содержащие аспирин.
- Проходить ежегодную вакцинацию от гриппа.
- Вовремя лечить сопутствующие болезни.
- Следить за весом.
- Избегать стрессов.
Если бронхиальная астма уже проявилась, задача родителей — следить за интенсивностью приступов. Нельзя допускать, чтобы острые приступы были частым явлением. Когда предрасположенность к заболеванию передается от мамы, приступы удушья случаются чаще. Чтобы снизить их проявление, следует соблюдать правила профилактики:
- В идеале вся семья должна придерживаться принципов правильного питания. На примере родителей ребенок должен видеть, что отсутствие вредных привычек – это норма.
- Нужно регулярно заниматься физическими упражнениями, а также освоить дыхательную гимнастику.
- Лекарственные препараты принимать только по рекомендации врача. Самолечение может негативно сказаться на состоянии больного.
- Не стоит приобретать продукты, в которых содержаться консерванты.
- Инфекции усугубляют протекание болезни, поэтому их надо быстро лечить.
- Каждые полгода или год следует проходить медосмотр.
- По возможности отказаться от домашних животных.
- После вирусного заболевания следует оградить ребенка от общения с другими детьми и взрослыми. Это временная мера, пока не восстановится иммунитет.
- Полезно закаляться с помощью холодной воды. Эта процедура благотворно влияет на иммунитет.
- Нужно исключить из рациона ребенка копчености, газировку, цитрусы, чересчур острые блюда.
Бронхиальная астма – это болезнь дыхательных путей, которая передается по наследству. Точнее сказать, передается предрасположенность к ней.
Ученые выявили гены, которые за это отвечают. Если носителем гена является женщина, то у ребенка бронхиальная астма может протекать довольно тяжело. У девочек зафиксированы более острые приступы, а у мальчиков они происходят чаще.
Если оба родителя являются астматиками, то им нужно очень пристально следить за развитием своего ребенка. У него болезнь может проявиться до семи лет.
Чтобы облегчить жизнь ребенка, родителям следует принимать профилактические меры. Гораздо легче предупредить развитие заболевания, чем лечить его.
источник