Бронхиальная астма относится к тяжелым заболеваниям дыхательной системы, для лечения которой применяется ряд препаратов различной силы воздействия. К сожалению, при несоблюдении рекомендаций врача, режима терапии или, напротив, из-за чрезмерного воздействия лекарственных средств возможно появление осложнений, связанных с нарушением функциональных способностей тех или иных систем органов.
Осложнения бронхиальной астмы затрагивают дыхательную, сердечно-сосудистую, пищеварительную и нервную систему, что не только ухудшает состояние больного, но и может представлять большую опасность для его жизни.
Бронхиальная астма – тяжелое заболевание органов дыхательной системы, отличающееся хроническим течением. Тем не менее даже постоянное использование необходимых препаратов не приводит к полному излечению патологии, однако значительно увеличивает промежутки между приступами и улучшает самочувствие больного.
В случае пренебрежения рекомендациями лечащего врача возможно появление тяжелых осложнений, что также приводит к усугублению основной болезни. Опасность заболевания заключается в:
- прогрессировании болезни при недостаточном внимании со стороны врача или несоблюдении режима лечения, приводящем к учащению приступов и увеличению их продолжительности с выраженными признаками удушья;
- прогрессировании патологии при соблюдении рекомендаций специалиста из-за наличия раздражающих факторов и ухудшения общего состояния;
- развитии астматического статуса;
- развитии тяжелых осложнений, связанных с нарушением работы различным систем организма.
Некоторые из возможных последствий развиваются как самостоятельные заболевания, нуждающиеся в специализированной терапии. Этот факт делает патологии не менее опасными, чем основная болезнь.
Как и сама бронхиальная астма, осложнения заболевания разделяются на несколько категорий в зависимости от тех или иных критериев.
Классификация по течению патологичного процесса:
В отличие от внезапного ухудшения состояния, связанного с острыми нарушениями, хронические патологии проявляются в виде регулярных приступов. Однако и те, и другие заболевания представляют большую опасность для здоровья и жизни больного.
Классификация по локализации нарушения в той или иной системе органов:
- легочная группа (хронические и острые);
- сердечно-сосудистая группа;
- группа нарушений со стороны нервной системы;
- группа нарушений пищеварительной системы;
- нежелательные изменения обмена веществ.
В случаях таких тяжелых состояниях, как астматический статус, человеку необходима срочная медицинская помощь и прохождение дальнейшей терапии в условиях стационара.
К группе негативных последствий, затрагивающих дыхательную систему, относятся:
- Астматический статус: тяжелое нарушение, проявляющееся через сильные, продолжительные приступы удушья. Состояние больного во время приступа оценивается как крайне тяжелое и не поддающееся самостоятельному лечению. Такая форма осложнений бронхиальной астмы требует неотложного вмешательства скорой помощи, а также оказания комплексных мер лечения в условиях пульмонологического стационара.
- Острая дыхательная недостаточность: состояние, при котором наблюдается критическое сужение просвета в бронхах, нарушение дыхательной функции и, как следствие, недостаточное поступление кислорода. В случае появления симптомов больному требуется проведение искусственной вентиляции легких и назначение длительного курса бронхорасширяющих лекарственных средств.
- Пневмония: инфекционный процесс, причиной которого является образование застойных явлений в бронхах и поражение легочных тканей.
- Спонтанный пневмоторакс – патологические изменения, развивающиеся при недостаточном лечении основного заболевания. Наблюдается повышение давление в легких во время астматических приступов, что повышает риск разрыва тканей органа во время сильного кашля. Разрыв тканей провоцирует попадание воздуха в плевральную полость и частичное или полное спадание легкого, что приводит к высокому риску для жизни больного. Лечение патологичного состояния проходит в отделении торакальной хирургии. Осложнение развивается у астматиков в возрасте от 20 до 40 лет, а также у детей с врожденной слабостью плевры.
- Ателектаз: коллабирование (сдавливание тканей) легкого, развивающееся при перекрывании дыхательных путей, вызванных полным заполнением бронхов вязкой и трудноотделимой мокротой. При развитии ателектаза наблюдается сильная боль в грудной области, кашель, одышка, признаки цианоза, движения в области спавшего легкого во время дыхания не происходит. Симптомы патологии могут частично или полностью перекрывать признаки бронхиальной астмы, пациенту необходимо прохождение комплексной терапии.
Кроме патологий, относящихся к острым осложнениям, возможно развития хронических нарушений.
К вторичным заболеваниям хронической природы относятся:
- Эмфизема: потеря эластичности легочной ткани, вызванная перерастяжением альвеол. Также наблюдается образование воздушных полостей в легких. Из-за запоздалой диагностики, вызванной поздней симптоматикой заболевания, патология провоцирует развитие хронического кислородного голодания.
- Хронический обструктивный бронхит: частое осложнение, характеризующееся появлением отека и утолщения стенок бронхиального дерева, приводящих к нарушению проникновения воздуха в ткани легкого.
- Гиперинфляция лёгких: нарушение, характеризующееся дисфункцией лёгочных тканей с последующим нарушением поступления кислорода в ткани.
Лечение хронических болезней не способно полностью излечить человека, однако прохождение терапии значительно улучшает общее состояние человека и уменьшает проявление патологий.
Кроме опасных вторичных заболеваний, затрагивающих работу дыхательной системы, возможно развитие патологий, значительно ухудшающих функциональные способности других систем органов. Нарушения работы сердечно-сосудистой, нервной и пищеварительной систем, а также патологичные изменения метаболизма человека способны значительно усложнить лечение бронхиальной астмы и угрожать сохранности жизни человека.
К возможным вторичным изменениям работы сердечно-сосудистой системы относятся:
- гипотонический криз;
- сердечная недостаточность;
- аритмия;
- внезапная остановка сердца;
- инфаркт миокарда;
- дистрофия миокарда;
- хроническое легочное сердце.
Кроме недостаточного лечения бронхиальной астмы причиной возникновения нарушений в работе сердечно-сосудистой системы, как и других систем органов, является побочное действие некоторых лекарственных препаратов, необходимых для проведения терапии против астмы.
Так, бета2-адреномиметики способны спровоцировать тахикардию и другие формы нарушения работы сердца.
К возможным осложнениям со стороны нервной системы относятся:
- дыхательная энцефалопатия;
- головные боли;
- задержка, нарушение физического и психологического развития у детей;
- беттолепсия или кашлевой обморок;
- повышенная раздражительность или апатия;
- депрессия;
- астения;
- нарушение памяти.
Изменения работы головного мозга связаны с недостаточным количеством поступающего к тканям кислорода (гипоксии) и избытка углекислого газа – гиперкапнии.
К возможным осложнениям со стороны пищеварительной системы относятся:
- гастрит;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- желудочно-кишечный рефлюкс;
- недержание мочи и кала.
Причиной заболеваний является длительный прием сильнодействующих препаратов.
К возможным нарушениям пищеварения, связанным с осложнениями бронхиальной астмы, относятся:
- гипокалиемия;
- метаболический ацидоз;
- гиперкапния.
Изменение метаболизма у астматиков напрямую связано с недостатком кислорода, калия и избытком углекислого газа. Для устранения недомоганий пострадавшим требуется срочная специализированная помощь.
Помимо перечисленных вторичных патологий, встречающихся у взрослых пациентов, у детей возможно появление неврозов из-за нарушения работы нервной системы либо развитие изменений грудной клетки (приобретение бочкообразной формы) из-за раздутия легочной ткани.
Осложнения бронхиальной астмы – группа вторичных патологий, развивающихся из-за недостаточных мер лечения или приема сильных препаратов. Для профилактики заболеваний необходима своевременная диагностика и соблюдение рекомендаций лечащего врача. Недостаточное лечение, а также игнорирование симптомов может повлечь серьезные последствия и развитие нарушений до самостоятельных заболеваний.
источник
Бронхиальная астма (БА) представляет собой хроническое воспалительное заболевание дыхательных путей, при котором нередко возникают спазмы бронхов. Происходит это под влиянием негативных внешних факторов.
Но опасность заболевания заключается не только в его резких и острых приступах. Если отсутствует правильное и эффективное лечение, бронхиальная астма приведет к тому, что возникнут осложнения, касающиеся не только органов дыхания, но и всего организма в целом.
Осложнения бронхиальной астмы можно разделить на несколько групп, которые относятся к разным органам.

- дыхательные (острого или хронического типа);
- сердечные;
- проблемы ЖКТ;
- мозговые;
- иные.
Знание данных осложнений необходимо пациентам, поскольку не все считают нужным выполнять рекомендации врача. Иногда больные считают, что астму вылечить невозможно, поэтому нет необходимости даже пытаться. Но, зная последствия бронхиальной астмы, которые могут быть очень масштабными, люди становятся более ответственными по отношению к своему здоровью.
Осложнения бронхиальной астмы, характерные для дыхательной системы, могут быть острыми и хроническими. Среди острых можно выделить:
- Астматический статус. Данная проблема представляет собой острый приступ удушья. Этот приступ отличается длительностью, во время него отекают бронхиолы, и в них накапливается мокрота. Избавиться самостоятельно от этой патологии невозможно, нужна срочная помощь квалифицированного специалиста.
-
Дыхательная недостаточность. При наличии этой патологии в процессе дыхания кислород почти не поступает в легкие, из-за чего возникает удушье, а также возрастает нагрузка на остальные органы и системы (из-за кислородного голодания).
- Пневмоторакс спонтанного типа. Характеризуется он разрывом ткани легкого, из-за чего в плевральной полости скапливается воздух. Кроме этого, больной испытывает сильную боль в груди.
- Ателектаз. Для этого состояния характерно нарушение вентиляции легких. Возникает оно из-за того, что альвеолы неправильно функционируют, образовывая и накапливая плотную слизь в бронхах. По своим проявлениям данный недуг похож на приступ БА, но длится слишком долго, его не удается купировать с помощью обычных препаратов.
Основные хронические дыхательные заболевания, возникающие из-за БА:
- Гиперинфляция легких. Этот диагноз означает тенденцию легких переполняться воздухом. В этом случае пациент во время выдоха не может полностью опустошить легкие, что означает неправильное функционирование системы дыхания.
Эмфизема легких. В этом случае происходит расширение бронхиол и видоизменение альвеолярных стенок. Работа легких оказывается нарушенной. Частыми симптомами болезни являются кашель, одышка.
При бронхиальной астме организм пациента может испытывать дефицит кислорода, что ухудшает деятельность многих органов. В первую очередь это отражается на сердце, которое вынуждено сокращаться интенсивнее, чтобы снабдить организм полезными веществами.
Другой проблемой являются чрезмерные нагрузки на сосуды, что приводит к их истончению, а также к повышению давления.
Осложнения в работе желудочно-кишечного тракта возникают не из-за самой бронхиальной астмы. Болезнь является лишь косвенным стимулом. Дело в том, что процесс лечения БА отличается длительностью, и пациент вынужден ежедневно принимать лекарственные средства.
Несмотря на то, что с помощью лекарств нейтрализуется бронхиальная астма, их частое употребление вызывает последствия, неблагоприятные для организма.
Проявляется это не только в нарушениях пищеварения – в некоторых случаях может начаться внутреннее кровотечение. Поэтому следует стараться предупредить данное осложнение.
Этот вид последствий является наиболее тяжелым, поскольку мозг влияет на работу всех остальных органов. Мозговые осложнения бронхиальной астмы обусловлены тем, что на работу мозга пагубно воздействуют любые изменения в составе и количестве крови.
Одно из мозговых осложнений астмы называется беттолепсией. Оно возникает как реакция на сбой в процессе мозгового кровоснабжения. Сильный кашель провоцирует повышение давления в области груди, за счет чего во время такого приступа может ненадолго нарушиться сознание.
К числу этих осложнений относятся те, которые связаны с болезнями, сопровождающими бронхиальную астму. Возникают эти последствия редко, но при их наличии человеку приходится непросто.
- Недержание мочи и кала. Во время приступов агрессивного кашля может повышаться внутрибрюшное давление. Если пациенту характерна такая особенность, как слабость сфинктеров, есть вероятность возникновения данных проблем.
-
Выпадение матки. Те же самые причины, что и в предыдущем случае в сочетании со слабой мышцей промежности, могут привести к такому явлению. Также иногда происходит выпадение прямой кишки.
- Грыжи разного типа. Они возникают во время сильных астматических приступов.
- Разрывы внутренних органов, внутренние кровотечения. Данный вид осложнений возникает редко, его провоцирует лишь очень тяжелое течение бронхиальной астмы.
к оглавлению ↑
У каждого из перечисленных последствий имеются свои причины. Однако у всех можно выделить один фактор, который является решающим. Осложнения при бронхиальной астме чаще всего возникают при невнимательности пациентов к своему здоровью.
Избежать возможных проблем удастся лишь при правильном лечении. Пациент обязательно должен следовать советам врача, не прерывать прием препаратов, а о любых отклонениях и побочных эффектах сообщать специалисту. При бронхиальной астме недопустима самодеятельность.
Очень важной считается профилактика ухудшений. Поскольку они могут возникнуть из-за астмы, нужно постараться не допустить ее дальнейшего развития. Для этого нужно:
- отказаться от вредных привычек;
- свести к минимуму контакты с раздражителями;
- не пренебрегать уборкой;
- избегать стрессов и чрезмерных физических нагрузок.
Смерть от астмы возможна при тяжелом течении болезни, когда приступы происходят часто и отличаются агрессивностью. В этом случае необходима своевременная квалифицированная помощь, получить которую иногда просто негде. Нередко пациенты умирают от того, что в момент обострения у них не оказалось нужного лекарства, или из-за ошибочных действий при оказании им первой помощи.
Чтобы этого не произошло, нужно спросить врача, как действовать в таких ситуациях, а препарат для купирования приступа всегда носить с собой.
Если больной склонен к приступам паники во время обострения астмы, то высока вероятность того, что он в этот момент не сможет предпринять никаких действий. Таким людям нежелательно оставаться в одиночестве.
Кроме опасности, которую представляет для жизни пациента сама бронхиальная астма, нельзя забывать и о том, как могут повлиять осложнения. Некоторые из них при отсутствии врачебной помощи тоже могут оказаться смертельными.
источник
Осложнения бронхиальной астмы не являются редкостью. Часто причиной появления подобного явления становится беспечность пациентов, которые поздно обращаются за медицинской помощью и начинают лечение несвоевременно. Поэтому чтобы избежать осложнений, нужно сразу обращаться в больницу.
Астма является опасным и неприятным заболеванием, которое может стать причиной развития многих форм осложнений. Нарушается функционирование органов, которые играют большую роль в жизнеобеспечении организма. Поэтому важно уделять значительное внимание лечению бронхиальной астмы, чтобы осложнения не появились в дальнейшем. Рекомендуется посещать врача с целью профилактики, что позволит своевременно распознать астму и приступить к лечению.
Первая система, которая страдает большего всего от болезни, представлена дыхательной. Характер патологий в большинстве случаев быстроразвивающийся, поэтому подобные осложнения чрезвычайно опасны для больного. Какие же имеются последствия пренебрежительного отношения к своему здоровью? Развивается дыхательная недостаточность острого характера. Во время данной патологии в легкие почти не поступает кислород. Положение больного становится крайне тяжелым, ему требуется срочная помощь, которая может быть оказана расширяющими бронхи лекарствами и искусственной вентиляцией легких.

Пневмоторакс спонтанного типа возникает при разрыве тканей легких, что провоцирует накопление в плевральной полости воздуха. У пациента во время приступа сильно выражены боли в районе груди, иногда они переходят в область живота или спины. Наблюдается интенсивное развитие одышки.
Аналогичный процесс происходит при пневмомедиастинуме, однако накопление воздуха наблюдается в клетчатке средостения. Как и в предыдущем случае, при пневмомедиастинуме наблюдаются болевые ощущения в груди, больной чувствует ухудшение своего состояния, усиливается одышка.
При пневмонии любая возникающая патология приводит к появлению вторичной инфекции, которая и вызывает воспалительные процессы в тканях легких пациента. Острым состоянием является ателектаз, во время которого происходит нарушение вентиляции органа. Это возникает по причине накопления слизи в бронхах, что связано со сбоем работы альвеол. Лекарственные средства могут не принести избавления от тягостного состояния, а сам приступ характеризуется непрерывностью.

Часто развивается гиперинфляция легких, при которой они сильно расширяются или чрезмерно наполняются воздухом. Во время процесса выдыхания происходит неполное освобождение легких от воздуха. Данную патологию вылечить невозможно, но приостановить ее течение под силу специалистам и пациенту.
При эмфиземе конечные бронхиолы имеют расширенное воздушное пространство. В это же время наблюдается изменение альвеолярных стенок. Это приводит к нарушению работы легких, что вызывает одышку. К плохому состоянию пациента присоединяется кашель, который может происходить вне приступа бронхиальной астмы. Кожа принимает синеватый оттенок.
Еще одно опасное состояние называется пневмосклерозом, во время которого развиваются патологические процессы. Они способствуют нарушению работы тканей легких, бездействующие ткани начинают замещать активные. Одышка у больного пациента наблюдается в течение всего времени, кашель становится сухим и его трудно остановить, снижается вес, появляется апатия и вялость, в области груди постоянно присутствуют болевые ощущения.

У тех больных, которые имеют большой стаж болезни, врачи часто диагностируют дистрофию легочного сердца или миокарда. Что касается состояниятипа первого хронического объеме, то происходит увеличение сердца, утолщаются его стенки. Во время указанной патологии вбрасываемая кровь уменьшается в Данная.
легочных патология имеет 2 стадии. На 1 стадии компенсации отсутствуют симптомы, которые позволили бы определить наличие осложнения. На 2 стадии декомпенсация выявляется по снижению уровня аппетита, развитию головной боли, обморочным состояниям, присутствию шума в голове.
Одновременно у больного наблюдается повышенная утомляемость и апатия, он вял, страдает от головокружения. В области груди возникают неприятные ощущения, отеки периферического характера, учащается сердцебиение.

Наиболее то это последствием считается повреждение мозга, так как любые изменения качества и количества крови могут вызвать необратимые изменения в его работе. Так как при астме кровь плохо насыщена столь необходимым для человека кислородом, утомленным очень пагубно сказывается на функциях главного центра управления.
Подобное приводит к расстройству памяти и даже сознания, появляется беспричинная раздражительность и агрессивность, но пациент может быть вялым, обеспечения и апатичным. Развивается эмоциональная нестабильность, появляется астения, обмороки и депрессивные состояния.
При сбое — мозга кровью беттолепсии — нт пр у пациента повышается давление внутри груди по причине достижения пика кашля. Это может приводить к потере сознания или его нарушения. Пациеданноми недуге тяжелом внезапно теряет сознание во время кашля, а затем быстро приходит в себя. Однако имеются варианты не только кратковременной потери сознания, но и более длительного приступа, во время которого у больного может наблюдаться недержание кала и мочи, образуются судороги. В любом случае подобные нарушения тоже являются опасными для здоровья больного.
Нужно обратить внимание, что развитие осложнений может происходить не только по причине наличия бронхиальной астмы. Часто встречается категория последствий, которые связаны с теми или иными проявлениями болезни. Так, при нарастании кашля, может повыситься внутрибрюшное давление больного. При слабом состоянии сфинктеров возникает недержание мочи и кала.
Если мышцы промежности тоже ослаблены, то может произойти выпадение прямой кишки и матки у женщин. Кроме того, астматический приступ может проявиться вместе с различными грыжами. При протекании болезни имеется риск разрыва внутренних органов, что однозначно становится предпосылкой для кровотечения.
Таким образом, осложнения бронхиальной астмы могут привести к опасным последствиям, при которых нарушается работа многих важных органов тела человека.
Отсутствие лечения только усугубляет положение больного, доводя ситуацию до критической степени.
источник
Инконтиненция, или недержание мочи, – непроизвольное, неконтролируемое волевым усилием вытекание мочи. Это симптом патологического процесса различного генеза, самостоятельным заболеванием подобное состояние не является.
Инконтиненция – одна из самых часто диагностируемых урологических патологий в мире, приводящих к ухудшению качества жизни людей разных возрастов. По усредненным статистическим данным исследователей в области урологии от 15 до 40% населения России страдает от той или иной формы недержания, а у 20% женщин состояние носит постоянный характер. Среди детей показатели выше, составляют от 12 до 70%.
Инконтиненция чаще наблюдается у пожилых людей и детей дошкольного возраста. В возрастной группе до 40 лет недержание преимущественно диагностируется у женщин. С возрастом частота подобного патологического состояния увеличивается у обоих полов: у женщин в силу ослабления сфинктеров, опущения матки и других проблем; у мужчин из-за возрастных изменений и заболеваний простаты.
Самопроизвольная утечка мочи влияет на все аспекты жизни, приводя к психоэмоциональным расстройствам, социальной, профессиональной, семейной, бытовой дезадаптации.
Причин развития инконтиненции множество. У разных полов в силу анатомических особенностей они разные.
Причины недержания мочи у детей:
-
детский церебральный паралич;
- гиперактивность детей;
- позвоночно-спинномозговые или черепно-мозговые травмы, нарушающие нервную регуляцию функций органов таза;
- инфекции – миелит, арахноидит и т. п.;
- психические заболевания – аутизм, эпилепсия, шизофрения, олигофрения;
- инфравезикулярная обструкция;
- гипоспадия;
- эктопия устья мочеточника;
- гипоспадия;
- нарушение секреции вазопрессина – антидиуретического гормона;
- аллергические болезни – бронхиальная астма, аллергический ринит, атопический дерматит – способствуют повышенной возбудимости мочевого пузыря;
- урогенитальные заболевания – уретрит, цистит, баланопростит у мальчиков, вульвовагинит у девочек;
- стрессы, психоэмоциональные переживания.
Причины недержания мочи у взрослых:
- ожирение;
- хронические воспалительные болезни – цистит, эндометрит, уретрит, простатит;
- тяжелые или многократные роды;
- климакс с дефицитом эстрогенов у женщин;
- пролапс или полное выпадение влагалища и матки;
- возрастное ослабление мышц и связок органов, которые расположены в малом тазу;
- аденома простаты;
- злокачественные новообразования в мочевом пузыре, простате или других органах;
- хирургические вмешательства – трансуретральная резекция простаты, радикальная простатэктомия у мужчин;
- тяжелый труд или занятия силовыми видами спорта;
- болезни нервной системы – болезнь Альцгеймера или Паркинсона, рассеянный склероз, инсульт;
- гистерэктомия у женщин;
- травмы промежности;
- лучевое облучение низа живота, применяемое при лечении онкологии;
- хронические запоры;
- рубцовые и спаечные процессы вследствие травм и операций в малом тазу;
- фармакологические препараты – антидепрессанты, транквилизаторы, альфа-адреноблокаторы, наркотики, нейролептики;
- поражение нервов, регулирующих процесс мочеиспускания, при травмах или операциях на позвоночнике.
Предрасполагающие факторы:
- аномалии развития мочеполовой сферы;
- генетическая предрасположенность;
- женский пол;
- тяжелые условия труда;
- расовый фактор;
- коллагеновый статус.
Патогенез инконтиненции может быть различным в зависимости от этиологического фактора, ее вызвавшего, но появление симптома невозможно без заболевания, например, простатита, или нарушения анатомического соотношения органов.
Утечка мочи может иметь два пути возникновения:
- нарушение дислокации уретровезикального сегмента и мочеиспускательного канала вследствие слабости связочного аппарата;
- патология самой уретры и/или сфинктеров, приводящая к нарушению функции замыкания.
При тяжелых осложненных родах, ожирении, в преклонном возрасте тазовые мышцы могут растягиваться либо ослабевать, утрачивая способность удерживать органы малого таза в физиологически правильном положении. Мочевой пузырь, опускаясь вниз, начинает давить на влагалище, нарушая сократительную способность сфинктера уретры. Утечку небольшого количества мочи вызывает дополнительное давление на пузырь при кашле, напряжении брюшной стенки при запорах, смехе, чихании или физической активности.
В другом случае патология тазовой диафрагмы, связок или мышц тазового дна вызывает смещение вниз передней стенки влагалища, которая из-за тесной анатомической связи влечет за собой мочевой пузырь. В результате дно последнего грыжевым мешком выпячивается в полость влагалища или за ее пределы, формируя цистоцеле. Месторасположения мочеиспускательного канала при этом часто меняется: происходит опущение – уретроцеле.
Международная классификация предусматривает несколько видов или форм утечки мочи:
- Стрессовое. Типы: 0, 1, 2, 2а, 2б или 3.
- Ургентное.
- Парадоксальное, или недержание переполнения.
- Транзиторное, или временное.
- Смешанное.
В соответствии с другой классификацией инконтиненция бывает:
- Стрессовая.
- Экстрауретральная.
- Ночной энурез.
- Императивная форма.
- Неосознанная (рефлекс-недержания).
- Утечка после мочеиспускания.
Это самый часто выявляемый вид инконтиненции. Непроизвольное вытекание небольшого количества мочи провоцируется смехом, кашлем, бегом, поднятием тяжести или другими физическими нагрузками, за счет которых повышается внутрибрюшное и внутрипузырное давление.
Причина развития патологии в этом случае – ослабление связок тазового дна из-за понижения коллагена. В результате развивается гипермобильность шейки мочеиспускательного канала и нарушение функционирования уретрального сфинктера, который при повышении внутрипузырного давления смыкается неполностью, вызывая частичное выделение мочи. Позыв к мочеиспусканию отсутствует.
Стрессовое недержание диагностируется у курильщиков, женщин в период постменопаузы, у мужчин после хирургического удаления или других операций на простате.
Вытекание мочи связано с нестерпимо сильным позывом к мочеиспусканию, который возникает неожиданно. Человек не может отложить мочеиспускание даже на несколько минут, испытывая потребность немедленно помочиться. Часто больные жалуются, что моча начинает вытекать до того, как они успевают добежать до туалета. Иногда при императивном недержании позывы выражены слабо или отсутствуют.
Причиной является повышение активности мочевого пузыря. Провоцирующими факторами выступают: звук льющейся воды, перемена температуры окружающего воздуха, алкоголь, нервное перевозбуждение.
В урологической практике чаще наблюдается комбинирование нескольких типов инконтиненции, особенно стрессового + ургентного. В таких случаях речь идет о смешанной форме утечки мочи, характерной для женщин пожилого возраста. Пациентки жалуются на самопроизвольное вытекании мочи при отсутствии позывов к мочеиспусканию во время кашля, подъема тяжести или до того, как успели помочиться при неудержимом позыве.
Развивается при алкогольном опьянении, запорах, остром воспалительном процессе мочевого пузыря, влагалища и других внешних факторах, при устранении которых неконтролируемое выделение мочи самостоятельно прекращается, процесс мочеиспускания приходит в норму.
С проблемой недержания следует обратиться сначала к урологу или гинекологу, который назначит ряд диагностических исследований, направленных на выяснение причины патологического состояния. Не исключено, что может потребоваться консультация и лечение у врача-невролога, психиатра, эндокринолога, онколога.
-
Опрос больного необходим для сбора анамнеза. Врач выясняет причину недержания, детали развития патологии, продолжительность, степень выраженности непроизвольного выделения мочи, частоту мочеиспусканий в ночное и дневное время, принимает ли пациент лекарственные препараты и какие. Собирает сведения об имеющихся гинекологических или урологических заболеваниях.
- Гинекологический осмотр необходим для оценки гинекологического статуса. Выявляются воспалительные процессы, опущение или полное выпадение матки и влагалища, цистоцеле.
- Пальпация низа живота помогает выявить локализацию болей (если они есть), наличие опухоли и т. д.
- Аускультация в этом случае не проводится.
Пациент на протяжении 2 дней должен вести дневник, в котором записывать чистоту мочеиспусканий за сутки, объем мочи, выделенной при каждом опорожнении пузыря, количество эпизодов неконтролируемой утечки мочи.
- Посев мочи на микрофлору. После посева проводится бактериологический анализ с целью идентификации микроорганизма и определения его восприимчивости к антибиотикам или другим химиотерапевтическим препаратам.
- Общий анализ мочи. Для выявления воспаления.
- Гистологическое и цитологическое исследование биоптата, взятого во время пункции либо удаления новообразования хирургическим путем. Диагностика направлена на выяснение характера опухоли, если она обнаружена во время общего обследования.
- УЗ-диагностика мочевого пузыря и остальных органов, располагающихся в малом тазу. Направлено на определение анатомического состояния тазового дна, воспалительных заболеваний, опухолевых образований.
- Ретроградная цистометрия – уродинамическое обследование мочевого пузыря. Оценивается резервуарная функция органа путем определения внутрипузырного давления при его наполнении.
- Цистография– рентген мочевого пузыря с контрастным веществом.
- Урофлоуметрия – исследование уродинамики. Метод широко используется для оценки сократительной функции мышц тазового дна и проходимости уретры. Проводится регистрация скорости вытекания струи мочи во время мочеиспускания.
- Уретроцистоскопия – эндоскопический метод диагностики полости мочевого пузыря с применением цистоскопа.
- Электромиография – электрофизиологический метод диагностики, во время которого регистрируется электрическая активность мышц и нервов мочевого пузыря. Оценивается сократительная способность сфинктеров и мышц.
- Цистоуретрограма – рентгенодиагностика мочевого пузыря. Делается рентгенологический снимок пузыря после его опустошения и введения йодсодержащего контраста.
-
Стресс-тест мочевого пузыря. При наполненном пузыре пациента просят покашлять или потужиться. Врач подтверждает факт самопроизвольного вытекания мочи.
- Тест Бонни разработан для выявления недержания при напряжении. Мочевой пузырь наполняется жидкостью, после чего пациента просят сильно покашлять или напрячь мышцы живота. Этот тест отличается от обычного стрессового теста поднятием шейки пузыря специальным инструментом или пальцем, который вводят через влагалище.
- Тест прокладок. Обычные одноразовые прокладки помогают определить примерный объем самопроизвольно вытекающей мочи и частоту утечек.
Возможны другие тестирования: одночасовой прокладочный тест; проба Вальсальвы; стоп тест с введенным тампоном-аппликатором.
Инконтиненция лечится консервативно (немедикаментозная и медикаментозная терапия) или оперативно. Способ лечения, выбор медикаментов и их дозировок, а также длительность подбирается доктором индивидуально в зависимости от тяжести патологии, степени выраженности недержания мочи, возраста больного. Вопрос об оперативном вмешательстве решается при неэффективности медикаментозного лечения.
- соблюдение диеты: резкое ограничение продуктов и напитков, раздражающих слизистую уретры и мочевого пузыря;
- борьба с лишними килограммами и дальнейший контроль веса;
- специальные упражнения для тренировки мышц мочевого пузыря;
- стимулированное мочеиспускание;
- мочеиспускание по индивидуально составленному графику;
- использование специальных медицинских устройств, например пессария.
Лекарственная терапия является неотъемлемой частью избавления от любой формы недержания, особенно эффективна при урогенитальном недержании.
Назначаются лекарства из следующих клинико-фармакологических групп:
-
спазмолитики;
- блокаторы м-холинорецепторов;
- антихолинергитики;
- антидепрессанты.
Дозировки подбираются индивидуально. Лечение длительное. В большинстве случаев продолжительность курсового приема лекарств не дольше 3 месяцев. Эффект от лечения сохраняется на протяжении нескольких месяцев, после чего требуется повторное проведение курса.
Вид и тактика вмешательства определяется, отталкиваясь от формы патологии и результата ранее проводимого консервативного лечения. Оперативное лечение чаще показано пациентам с парадоксальной или стрессовой формой недержания, реже – с ургентной.
- инъекционное лечение: пациенту делают инъекции гомогенизированного аутожира, коллагена, тефлоновой пасты;
- слинговые операции с использованием синтетических материалов – протезов:
- уретропластика (цистоуретропексия) синтетической петлей;
- парауретральные инъекции с введением биополимеров;
- установка искусственного сфинктера (имплантата) мочевого пузыря.
- кольпосуспензия.
источник
Медицинский справочник болезней
Бронхиальная Астма (БА) — повышенная реактивность нижних дыхательных путей на различные стимулы; эпизодические и с обратимой обструкцией приступы затруднений дыхания; их выраженность может варьировать по степени тяжести от легких, без ограничения активности больного, до тяжелых и угрожающих жизни. Обструкция дыхательных путей длительностью в несколько дней или недель известна как status asthmaticus.
Эпидемиология и этиология:
Принято считать, что 5% взрослых и более 10% детей пережили эпизоды бронхиальной астмы.
Основные нарушения — это гиперчувствительность дыхательных путей как к специфическим, так и к неспецифическим факторам. У всех больных отмечается выраженная бронхоконстрикция при ингаляции метахолина или гистамина (неспецифические бронхоконстрикторы) .
У некоторых больных развивается Аллергическая БА , обострение симптомов у них связано с воздействием пыльцы растений или других аллергенов. У этих больных в анамнезе имеются другие аллергические заболевания (ринит, крапивница и экзема). Кожные пробы к аллергенам положительны, уровень IgE в сыворотке крови может быть повышен. Ингаляция специфических аллергенов провоцирует бронхоконстрикцию.
Значительное число больных бронхиальной астмой не имеют аллергии в анамнезе и не реагируют на кожные или ингаляционные пробы со специфическими аллергенами. У многих бронхоспазм развивается после острого респираторного заболевания.
В отношении этих больных говорят об Идиосинкразии или Эндогенной БА.
У ряда больных симптомы возникают при физической нагрузке, пребывании на холоде или воздействии профессионально неблагоприятных факторов. Отмечается усиление свистящего дыхания после ОРЗ или в ответ на эмоциональный стресс.
Патогенез.
В основе патогенеза астматического диатеза лежит неспецифическая гиперчувствительность трахеобронхиального дерева.
Этиология гиперреактивности дыхательных путей при бронхиальной астме неясна, но известно, что в ее основе — воспалительные заболевания дыхательных путей. Чувствительность дыхательных путей может изменяться, что коррелирует с клиническими симптомами.
Реактивность дыхательных путей могут усиливать многие факторы: аллергены, фармакологические вещества, поллютанты, производственные факторы, инфекция, эмоциональный стресс, чрезмерная физическая нагрузка. Среди наиболее типичных повреждающих факторов выделяют: аллергены воздушной среды, аспирин, В-адреноблокаторы (пропранолол, тимолол); сульфиты в пище; воздушные поллютанты (озон, азота диоксид) и респираторные инфекции.
Симптомы.
Свистящее дыхание, одышка, кашель, лихорадка, образование мокроты, другие аллергические нарушения. Возможные способствующие факторы (аллергены, инфекция и т.д.), ночное возникновение приступов астмы. Приступы поддаются медикаментозному лечению.
Исход предшествующих приступов (например, необходимость в госпитализации, лечение стероидами).
Физикальное обследование.
Общее: тахипноэ, тахикардия, участие вспомогательной дыхательной мускулатуры, цианоз, парадоксальный пульс (включение вспомогательной мускулатуры и парадоксальный пульс коррелируют с тяжестью обструкции). Легкие: адекватная аэрация, при аускультации определяют симметричность дыхания, хрипы, удлиненный выдох, увеличение объема легких. Сердце: признаки ХСН. Аллергические ринит и (или) синусит или дерматит.
Лабораторные данные.
Несмотря на то, что функциональные пробы легких не являются решающими в диагностике, они помогают оценить выраженность обструкции дыхательных путей и последующей реакции на терапию в хронических и острых ситуациях.
ЖЕЛ, ФЖЕЛ,, ОФВ, максимальная скорость потока воздуха в середине выдоха, максимальная скорость выдоха (тест Тиффно), ОФВ/ЖЕЛ уменьшены; остаточный объем (ОО) и общая емкость легких (ОЕЛ) повышены во время эпизодов обструкции.
Уменьшение ФЖЕЛ, Общий анализ крови: эозинофилия.
Содержание IgE незначительно повышено, выраженное увеличение подозрительно на аллергизацию (при аспергиллезе легких).
Анализ мокроты : эозинофилия, спирали Куршмана (цилиндры из бронхиол), кристаллы Шарко — Лейдена; нейтрофилез доказывает наличие инфекции бронхов.
Газы артериальной крови: характерны признаки гипоксемии во время приступов; обычно выражены гипокапния и респираторный алкалоз; нормальное или повышенное парциальное давление РСО2 свидетельствует о значительном утомлении дыхательной мускулатуры и обструкции дыхательных путей.
Рентгенография грудной клетки необходима не всегда, она может документировать увеличение объема легких, участки инфильтратов, обусловленные ателектазом дистальнее закупоренных дыхательных путей; этот признак важен при подозрении на их инфицирование.
Дифференциальная диагностика.
«Любое свистящее дыхание — еще не бронхиальная астма». Дифференцируют с ЗНС, хроническим бронхитом и (или) эмфиземой, обструкцией ВДП, вызванной инородным телом; опухолью; отеком гортани; карциноидными опухолями (обычно сопровождающимися стридорозным, а не свистящим дыханием); повторной эмболией легких, эозинофильной пневмонией, дисфункцией голосовых складок, системным васкулитом с поражением легких.
Применяют 5 групп фармакологических препаратов , после устранения провоцирующего фактора (если возможно).
- В -ад ренергические сионисты.
Рутинные ингаляции дают более быстрый эффект и лучший терапевтический индекс; изотарин, албутерол,тербуталин (бриканил), метапротеренол, фенотерол (беротек) или изопротеренол применяют с помощью спрэя или дозирующего ингалятора. Адреналин 0,3 мл, в разведении 1:1000, подкожно (в острых ситуациях, при отсутствии поражения сердца). Внутривенное введение радренергических средств в тяжелых случаях БА не оправдано вследствие токсического влияния на организм.
- Метилксантины.
Теофиллин и различные его соли; дозу регулируют до концентрации препарата в крови 10-20 мкг/мл; назначают внутрь или внутривенно (как аминофиллин). Клиренс теофиллина широко варьирует и снижается с возрастом, при дисфункции печени, декомпенсации сердца, легочном сердце, лихорадке. Многие препараты также изменяют клиренс теофиллина (снижают период полувыведения: сигареты, фенобарбитал, дифенин; повышают — эритромицин, аллопуринол, циметидин, пропранолол). Детям и молодым курящим взрослым назначают ударную дозу: 6,0 мг/кг, затем инфузионно 1 мг/кг в час в течение 12 ч, после чего дозу снижают до 0,8 мг/кг в час. У других больных, не получавших теофиллин, ударная доза остается той же, а поддерживающую снижают до 0,1-0,5 мг/кг в час. У больных, уже получивших теофиллин, ударную дозу не применяют или уменьшают.
- Глюкокортикоиды.
Преднизолон 40-60 мг в день внутрь с последующим снижением дозы на 50% каждые 35 дней; гидрокортизон, ударная доза 4 мг/кг внутривенно, затем 3 мг/кг каждые 6 ч; метилпреднизолон 50-100 мг внутривенно каждые 6 ч. Большие дозы глюкокортикоидов, дающие кумулятивный эффект, не имеют преимуществ перед обычными дозами. Эффект стероидов во время приступа бронхиальной астмы проявляется через 6 ч и позже. Ингаляционные формы глюкокортикоидов служат важным дополнением к постоянной терапии; их не используют при острых приступах. Эффект ингаляционных стероидов зависит от дозы.
- Кромолин натрия (интал).
Не относится к бронходилататорам; применяется в базисной терапии как профилактическое средство; не назначается при острых приступах; применяют с помощью дозирующего ингалятора или вдувания порошка (по 2 вдувания в день). Эффективность препарата определяется лишь после применения в течение 46 нед.
- Антихолинергические средства.
Аэрозольный атропин и родственные препараты, такие как ипратропиум,неабсорбируемый четвертичный аммоний. Бронходилатация может быть выше, чем от симпатомиметиков, но эффект наступает медленнее (пик бронходилатации через 6090 мин). Ипратропиум можно применять с помощью дозирующего ингалятора, 2 вдоха каждые 6 ч. К лечению острой или хронической бронхиальной астмы добавляют отхаркивающие и муколитические средства.
Неотложная помощь при Бронхиальной астме!
В-агонисты в аэрозоле применяют в первичной терапии острых приступов БА.
Дают каждые 20 мин до 3 доз; затем каждые 2 ч до купирования приступа.
Аминофиллин после первого часа может ускорить наступление эффекта.
Парадоксальный пульс, участие вспомогательной мускулатуры и выраженное увеличение ЖЕЛ служат индикаторами тяжести заболевания и показаниями к определению содержания газов в артериальной крови и пик флоуметрии — ПСВ (определению пика скорости выдоха) или ОФВ.
Ожидаемое значение: ПСВ Постоянное лечение.
- Терапия первой линии также складывается из применения В-агонистов.
- При сохранении симптомов необходимо добавить Противовоспалительные препараты (глюкокортикоиды или стабилизаторы клеточных мембран). Регулирование лекарственной терапии основано на объективном измерении функции легких (тест Тиффно, ОФВ).
источник
 Дыхательная недостаточность. При наличии этой патологии в процессе дыхания кислород почти не поступает в легкие, из-за чего возникает удушье, а также возрастает нагрузка на остальные органы и системы (из-за кислородного голодания).
Дыхательная недостаточность. При наличии этой патологии в процессе дыхания кислород почти не поступает в легкие, из-за чего возникает удушье, а также возрастает нагрузка на остальные органы и системы (из-за кислородного голодания).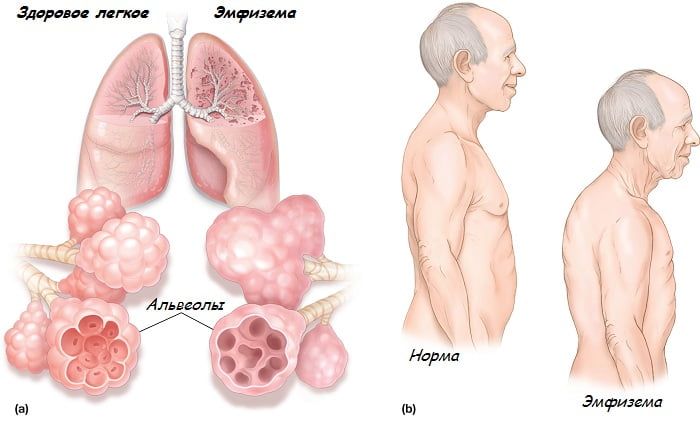
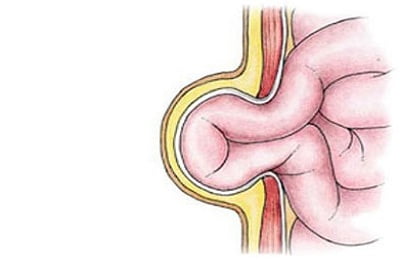 Выпадение матки. Те же самые причины, что и в предыдущем случае в сочетании со слабой мышцей промежности, могут привести к такому явлению. Также иногда происходит выпадение прямой кишки.
Выпадение матки. Те же самые причины, что и в предыдущем случае в сочетании со слабой мышцей промежности, могут привести к такому явлению. Также иногда происходит выпадение прямой кишки. детский церебральный паралич;
детский церебральный паралич; Опрос больного необходим для сбора анамнеза. Врач выясняет причину недержания, детали развития патологии, продолжительность, степень выраженности непроизвольного выделения мочи, частоту мочеиспусканий в ночное и дневное время, принимает ли пациент лекарственные препараты и какие. Собирает сведения об имеющихся гинекологических или урологических заболеваниях.
Опрос больного необходим для сбора анамнеза. Врач выясняет причину недержания, детали развития патологии, продолжительность, степень выраженности непроизвольного выделения мочи, частоту мочеиспусканий в ночное и дневное время, принимает ли пациент лекарственные препараты и какие. Собирает сведения об имеющихся гинекологических или урологических заболеваниях. Стресс-тест мочевого пузыря. При наполненном пузыре пациента просят покашлять или потужиться. Врач подтверждает факт самопроизвольного вытекания мочи.
Стресс-тест мочевого пузыря. При наполненном пузыре пациента просят покашлять или потужиться. Врач подтверждает факт самопроизвольного вытекания мочи. спазмолитики;
спазмолитики;