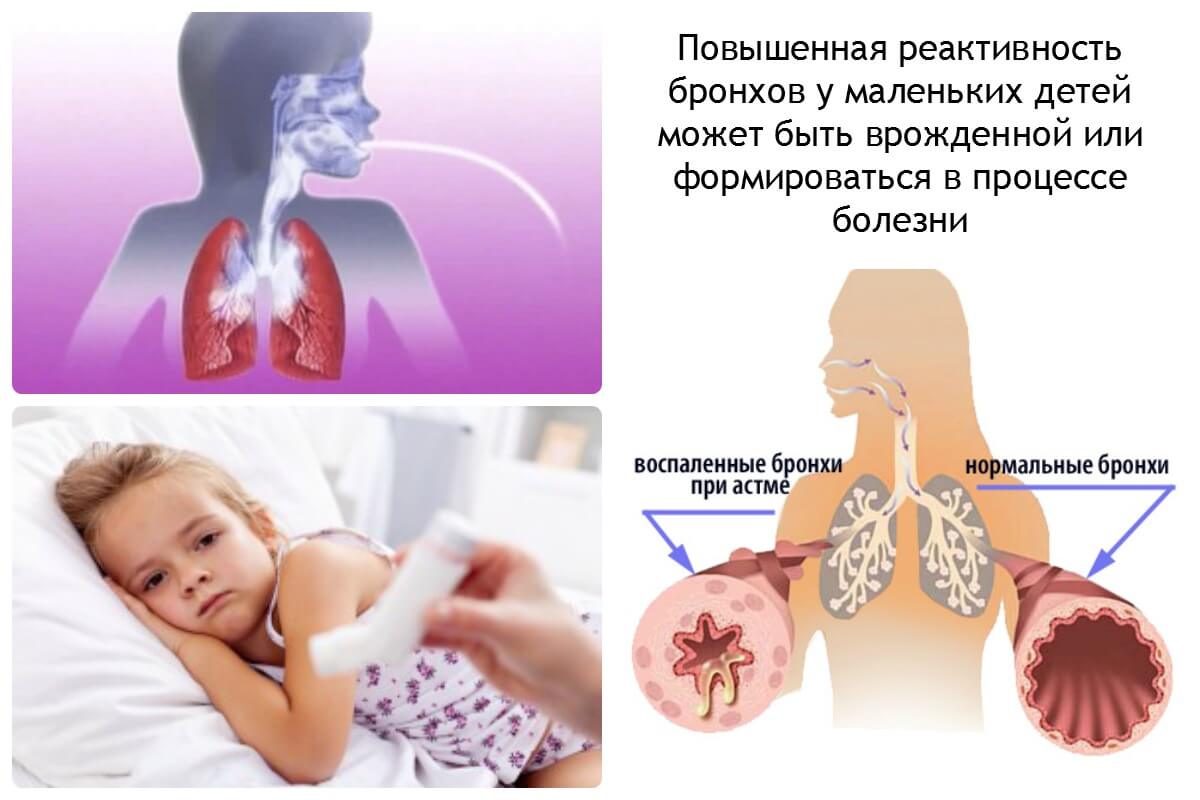
Бронхиальная астма (БА) – это самостоятельное заболевание, в основе которого лежит хроническое воспаление дыхательных путей, сопровождающееся изменением чувствительности и реактивности бронхов и проявляется пристуром удушься, астмотическим статусом, или при отсутствии таковых симптомами дыхательного дискомфорта (приступообразный кашель, одышка, дистанционные хрипы) обратимой бронхиальной обструкции на фоне наследственной предрасположенности к аллергическим заболеваниям, внелегочных признаклв аллергии, эозинофилии крови и (или) эозинофилии мокроты.
Выделяют следующие формы БА:
1)экзогенная – атопическая БА
a) бытовые аллергены (домашняя пыль, шерсть, домашних животных )
b) пыльцевые аллергены (сезонная пыльца трав)
c) лекарственные аллергены (антибиотики, НПВС), пищевые добавки (красители, углекислый газ)
d) профессиональные аллергены (пыль пшеничной муки, кофейных бобов)
2)эндогенная – идиопатическая БА
b) нервно – психические нарушения
d) нарушение метаболизма архидоновой кислоты (аспириновая астма)
e) нарушение рецепторного баланса и электролитного постоянства дыхательных путей
b) загрязнение воздуха (табачный дым, аэрозоли)
c) влияние холодного воздуха и изменений погоды
Классификация:
1)преимущественно аллергическая БА
a) аллергический бронхит, не обозначенный как хронический
b) Аллергический ринит +приступы удушья
a) Медикаментозная неаллергическая (аспириновая астма)
b) Эндогенная (внутренняя, идиопатическая) БА
d) Неуточненная БА (включает 2 варианта: астматический бронхит и поздно возникшая БА)
e) Астматический статус (острая тяжёлая БА)
Клинико – патогенетические варианты БА:
1) Атопический ( до 20% всех форм БА)
2) Инфекционно –зависимый (опосредованный) (более 50%)
3) Аутоиммунный (встречается редко)
4) Дисгормональный (нередко развивается у женщин в периоде климакса или при заболеваниях эндокринной системы)
6) Выраженный адренергический дисбаланс
7) Холинергический, ваготонический дисбаланс (10%)
8) Первично – измененная реактивность бронхов (15%) (БА физического усилия (8%), апириновая БА(5%), холодовая БА(2%)).
Клиническая картина:
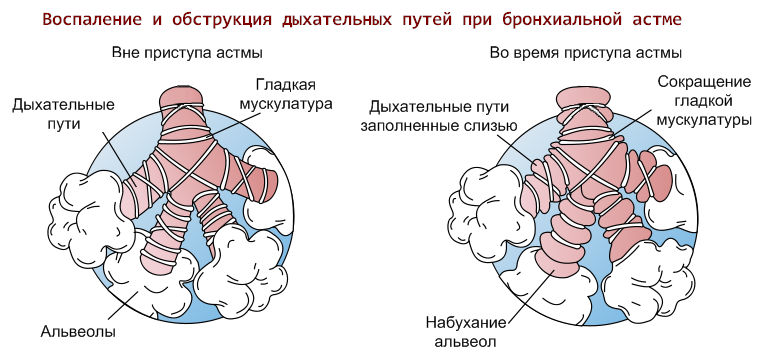
Основной клинически й признак БА – приступ удушья вследствие спазмогладких мышц бронхов, гиперсекреции и отёка слизистой оболочки бронхов.
В развитии приступов БА можно выделить 3 периода:
1)предвестников (иногда их нет)
3)обратного развития приступа
Период предверстника наступает за несколько минут, часов дней до начала приступа и проявляется следующими симптомами:
1) Обильное выделение водянистого секрета из носа
4) Приступообразным кашлем
10) Психической депрессией
Для периода разгара приступа характерны внезапное проявление экспираторного удушья (нельзя “свободно”дышать), тяжести в грудной клетке (“трудно проходит воздух” по дыхательным путям) чаще под утро при вставании с постели. Обычно в период приступа больной садится в кровати, занимает вынужденное положение – “позу кучера”с упором рук для включения в акт дыхания вспомогательных мышц; ему трудно говорить (речь прерывистая, только коротки фразы) и дышать . Вдох быстрый, а выдох долгий (в 2- 4 раза больше вдоха)), трудный, мучительный. При сильной обструкции дыхание замедленно до 10 – 12 в минуту. Имеется малопродуктивный, изнуряющий кашель с небольшим количеством густой , клейкой мокроты вследствие нарушения дренажа бронхов. В некоторых случаях после откашливания мокроты наступает некоторое облегчение.
Объективно выделяют тахипноэ (чаще), удлиненный выдох, удушья в ое фазы дыхания, набухание шейных вен лица, участие в акте дыхания вспомогательных мышц плечевого пояса, спины и брюшной стенки; бледный цианоз губ, ушей; в глазах – испуг; лицо, грудь покрыты холодным потом.
При перкуссии над легкими выявляется коробочный звук, границы легких опущены, подвижность нижнего легочного края ограничена. Пульс учащён, слабого наполнения, тоны сердца приглушены.
При аускультации лёгких на фоне частого ослабленного дыхания определяются разнообразные сухие “музыкальные”хрипы, указывающие на поражение бронхов различного калибра; они слышны и просто ухом и на расстоянии.
В период обратного развития (окончания приступа) больному становится легче дышать; уменьшается потливость, а затем начинает отходить вязкая, со сгустками мокрота; больной хочет отдохнуть, прилечь, некоторых мучает голод или жажда. Приступ длится разное время и разрешается спонтанно, безлечения (или с ним), заканчивается продуктивным кашлем с выделением небольшого количества слизистой мокроты (слизистых пробок).
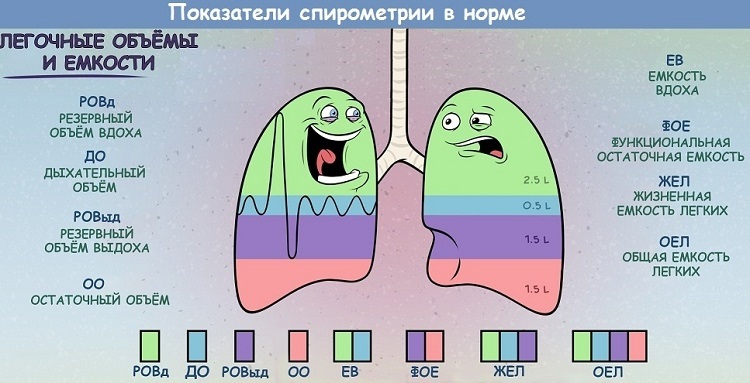
Диагностика:проведение аллергических проб при атопическом варианте БА, анализ мокроты ( эозинофилы, кристаллы, Шарколейдена , спирали Куршмана), анализ крови (эозинофилы, спирография, спирометрия, пневмотахиметрия)
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Только сон приблежает студента к концу лекции. А чужой храп его отдаляет. 8538 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Бронхиальная астма представляет собой хронический воспалительный процесс, локализованный в дыхательных путях, характеризующийся волнообразным течением, ведущим этиопатогенетическим фактором которого является аллергия.
В данной статье вы узнаете, какие болезни сходны по течению с бронхиальной астмой, каковы их отличия друг от друга, какие осложнения она может спровоцировать, а также ознакомитесь с принципами лечения данного заболевания. Начнем.
Приступ удушья не обязательно является признаком бронхиальной астмы – сходные проявления имеют и некоторые другие заболевания, основными из которых являются:
- болезни органов дыхания (хроническое обструктивное заболевание легких (ХОЗЛ), инородное тело в бронхе, спонтанный пневмоторакс, опухоли бронхов, бронхоаденит);
- болезни сердечно-сосудистой системы (патология сердечной мышцы – инфаркт, кардиосклероз, кардиомиопатия, миокардит; тромбоэмболия ветвей легочной артерии, острые аритмии, пороки сердца, гипертензивный криз, системные васкулиты);
- геморрагический инсульт (кровоизлияние в ткани мозга);
- острый нефрит;
- эпилепсия;
- сепсис;
- отравление героином;
- истерия.
Рассмотрим некоторые из указанных болезней подробнее.
Особенно часто специалисту приходится дифференцировать бронхиальную астму от астмы, связанной с сердечной патологией. Приступы сердечной астмы характерны для лиц пожилого возраста, страдающих острой или хронической патологией сердца и сосудов. Приступ развивается на фоне подъема АД, после физического или психического перенапряжения, переедания или приема большого количества алкоголя. Больной испытывает чувство резкой нехватки воздуха, одышка носит инспираторный (т. е. больному сложно сделать вдох) или смешанный характер. Носогубный треугольник, губы, кончик носа, кончики пальцев при этом синеют, что носит название акроцианоз. Мокрота жидкая, пенистая, зачастую розовая – окрашенная кровью. При обследовании пациента врач отмечает расширение границ сердца, влажные хрипы в легких, увеличенную в размерах печень, отеки конечностей.
В случае хронического бронхита симптомы бронхообструкции не проходят даже после приема препаратов, расширяющих бронхи, – данный процесс необратим. Кроме того, бессимптомных периодов при этом заболевании нет, а в мокроте отсутствуют эозинофилы.
При закупорке дыхательных путей инородным телом или опухолью также могут возникнуть сходные с приступами при бронхиальной астме приступы удушья. При этом пациент шумно, со свистом дышит, зачастую отмечаются и дистанционные хрипы. В легких хрипы, как правило, отсутствуют.
У молодых женщин иногда встречается состояние, называемое «истероидная астма». Это своеобразное нарушение нервной системы, при котором дыхательные движения больной сопровождаются судорожным плачем, стоном, надрывным смехом. Грудная клетка активно движется, усилены и вдох, и выдох. Объективно признаки обструкции отсутствуют, в легких хрипов нет.
Осложнениями данного заболевания являются:
Наиболее опасным для жизни пациента является астматический статус – затяжной приступ, который не купируется приемом лекарственных средств. Бронхообструкция при этом носит стойкий характер, дыхательная недостаточность неуклонно нарастает, перестает отходить мокрота.
Течение данного состояния можно разделить на 3 стадии:
- Первая стадия по клиническим проявлениям весьма сходна с обычным затяжным приступом удушья, однако больной не реагирует на бронхорасширяющие препараты, а иногда после их введения состояние больного резко ухудшается; перестает отходить мокрота. Приступ может продолжаться 12 и более часов.
- Вторая стадия астматического статуса характеризуется усугублением симптоматики первой стадии. Просвет бронхов забивается вязкой слизью – воздух не поступает в нижние отделы легких, и врач, прослушивая легкие больного на данной стадии, обнаружит отсутствие в нижних отделах дыхательных шумов – «немое легкое». Состояние больного тяжелое, он заторможен, кожные покровы с синим оттенком – цианотичны. Изменяется газовый состав крови – организм испытывает резкий недостаток кислорода.
- На третьей стадии в связи с резким недостатком в организме кислорода развивается кома, нередко завершающаяся летальным исходом.
К сожалению, полностью излечить бронхиальную астму на сегодняшний день невозможно. Целью лечения является максимально возможное улучшение качества жизни больного. Для того чтобы определить оптимальное лечение в каждом конкретном случае, разработаны критерии контроля бронхиальной астмы:
- Течение контролируемое:
- отсутствуют обострения;
- дневные симптомы отсутствуют полностью или же повторяются менее 2 раз в неделю;
- ночные симптомы отсутствуют;
- физическая активность больного не ограничена;
- потребность в бронхорасширяющих препаратах минимальна (реже 2 раз в неделю) или же отсутствует вообще;
- показатели функции внешнего дыхания в пределах нормы.
- Контроль над заболеванием частичный – каждую неделю отмечается любой из признаков.
- Течение неконтролируемое – каждую неделю отмечается 3 и более признаков.
На основании уровня контроля бронхиальной астмы и лечения, получаемого больным на данный момент, определяется тактика дальнейшего лечения.
Этиологическое лечение – исключение контакта с аллергенами, вызывающими приступы, или же снижение чувствительности организма к ним. Данное направление лечения возможно лишь в том случае, когда достоверно известны вещества, вызывающие гиперчувствительность бронхов. На ранней стадии бронхиальной астмы полное исключение контакта с аллергеном нередко приводит к стойкой ремиссии заболевания. Чтобы минимизировать контакт с потенциальными аллергенами, необходимо выполнять следующие рекомендации:
- при подозрении на повышенную чувствительность к пыльце растений – насколько это возможно, сократить контакты с ней вплоть до перемены места жительства;
- в случае аллергии на шерсть домашних животных – не заводить их и не контактировать с ними вне дома;
- при аллергии на домашнюю пыль – убрать из дома мягкие игрушки, ковры, ватные одеяла; матрацы покрыть моющимся материалом и регулярно (не реже 1 раза в неделю) проводить их влажную уборку; книги держать на застекленных полках, регулярно проводить влажную уборку в квартире – мыть полы, протирать пыль;
- при аллергии на продукты питания – не употреблять их и другие продукты, способные усилить симптомы аллергии;
- в случае наличия профессиональных вредностей – сменить работу.
Параллельно с осуществлением вышеописанных мер больному следует принимать препараты, уменьшающие симптомы аллергии – антигистаминные средства (препараты на основе лоратадина (Лорано), цетиризина (Цетрин), терфенадина (Телфаст)).
В период стойкой ремиссии в случае доказанной аллергической природы астмы больному стоит обратиться в аллергологический центр для проведения специфической или неспецифической гипосенсебилизации:
- специфическая гипосенсебилизация заключается в введении в организм больного аллергена в медленно повышаемых дозах, начиная с крайне низких; таким образом организм постепенно привыкает к воздействию аллергена – чувствительность к нему снижается;
- неспецифическая гипосенсебилизация заключается в подкожном введении медленно возрастающих доз специального вещества – гистоглобулина, состоящего из гистамина (медиатора аллергии) и гамма-глобулина крови человека; в результате лечения организм больного вырабатывает антитела против гистамина и приобретает способность снижать его активность. Параллельно с введением гистоглобулина больной принимает кишечные сорбенты (Атоксил, Энтеросгель) и адаптогены (настойку женьшеня).
Симптоматические средства, или препараты скорой помощи, необходимы для купирования острого приступа бронхоспазма. Наиболее яркими представителями средств, используемых с этой целью, являются β2-агонисты короткого действия (сальбутамол, фенотерол), холинолитики короткого действия (ипратропия бромид), а также их комбинации (фенотерол + ипратропий, сальбутамол + ипратропий). Данные средства – это препараты выбора при начинающемся приступе удушья, способные ослабить или предотвратить его.
При данном заболевании с целью достижения максимального контроля над ним необходим ежедневный прием препаратов, уменьшающих воспаление в бронхах и расширяющих их. Эти препараты относятся к следующим группам:
- ингаляционные глюкокортикостероиды (беклометазон, будесонид);
- системные глюкокортикостероиды (преднизолон, метилпреднизолон);
- ингаляционные β2-агонисты (бронхолитики) пролонгированного действия (Сальметерол, Формотерол);
- кромоны (кромогликат натрия – Интал);
- модификаторы лейкотриенов (Зафирлукаст).
Наиболее эффективными для базисной терапии бронхиальной астмы являются ингаляционные глюкокортикостероиды. Путь введения в виде ингаляций позволяет достигнуть максимального местного эффекта и в то же время избежать побочных эффектов системных глюкокортикостероидов. Доза препарата напрямую зависит от тяжести течения заболевания.
В случае тяжелого течения бронхиальной астмы больному могут быть назначены системные глюкокортикостероиды, однако срок их использования должен быть как можно более короткий, а дозировки – минимальны.
β2-агонисты пролонгированного действия оказывают бронхолитический эффект (т. е. расширяют бронхи) более 12 часов. Их назначают тогда, когда терапия средними дозами ингаляционных глюкокортикоидов не привела к достижению контроля над болезнью. В этом случае вместо того, чтобы повысить дозу гормонов до максимума, в дополнение к ним назначают бронхолитики пролонгированного действия. В настоящее время разработаны комбинированные препараты (флютиказон-сальметерол, будесонид-формотерол), использование которых позволяет достигнуть контроля над бронхиальной астмой у подавляющего числа больных.
Кромоны – это препараты, вызывающие ряд химических реакций, результатом которых является уменьшение симптомов воспаления. Применяются при легкой персистирующей бронхиальной астме, а на более тяжелых стадиях малоэффективны.
Модификаторы лейкотриенов – новая группа противовоспалительных средств, применяемых с целью профилактики бронхоспазма.
Для успешного контроля бронхиальной астмы разработана так называемая ступенчатая терапия: каждая ступень подразумевает определенную комбинацию препаратов. При эффективности их (достижении контроля над заболеванием) осуществляют переход на ступень ниже (более легкая терапия), при неэффективности – на ступень выше (более жесткое лечение).
- 1 ступень:
- лечение «по требованию» – симптоматическое, не чаще 3 раз в неделю;
- ингаляционные β2-агонисты короткого действия (Сальбутамол) или кромоны (Интал) перед ожидаемым воздействием аллергена или физической нагрузкой.
- 2 ступень. Симптоматическая терапия и 1 средство базисной терапии ежедневно:
- ингаляционные кортикостероиды в низкой дозировке, или кромоны, или модификатор лейкотриенов;
- ингаляционные β2-агонисты короткого действия при необходимости, но не чаще 3–4 раз в день;
- если необходимо, переход на средние дозы ингаляционных кортикостероидов.
- 3 ступень. Симптоматическая терапия плюс 1 или 2 средства базовой терапии ежедневно (выбрать одно):
- ингаляционный глюкокортикоид в высокой дозировке;
- ингаляционный глюкокортикоид в низкой дозировке ежедневно плюс ингаляционный β2-агонист пролонгированного действия;
- ингаляционный глюкокортикоид в низкой дозировке ежедневно плюс модификатор лейкотриенов;
- ингаляционные β2-агонисты короткого действия при необходимости, но не чаще 3–4 раз в день.
- 4 ступень. К лечению, соответствующему 3 ступени, добавляют кортикостероид в таблетках в минимально возможной дозировке через день или ежедневно.
Небулайзер – это прибор, преобразующий жидкость в аэрозоль. Использование таких приборов особенно показано лицам, страдающим хрническими заболеваниями легких – бронхиальной астмой и хронической обструктивной болезнью легких.
Преимуществами небулайзерной терапии являются:
- отсутствие необходимости координировать вдох с ингаляцией лекарственного средства;
- быстрая доставка лекарственного средства к месту назначения;
- ингаляция не требует форсированного вдоха, поэтому легко доступна детям, пожилым людям и обессиленным больным;
- можно ввести большую дозу препарата.
Среди препаратов, предназначенных для лечения бронхиальной астмы, есть такие, которые показано применять при помощи небулайзера. Если у больного имеется возможность использовать для лечения данный прибор, не стоит пренебрегать ею.
Наиболее мощный противовоспалительный и противоотечный эффекты оказывают препараты из группы глюкокортикоидов, поэтому в случае астматического статуса в первую очередь используют именно их – большие дозы препарата вводят внутривенно, повторяя инъекцию или инфузию каждые 6 часов. Когда больному становится легче, инфузию продолжают, однако дозу гормона снижают до поддерживающей – вводят по 30–60 мг каждые 6 часов.
Параллельно с введением гормона больной получает оксигенотерапию.
Если на фоне введения глюкокортикоида состояние больного не улучшается, вводят эфедрин, адреналин и эуфиллин, а также растворы глюкозы (5 %), натрия гидрокарбоната (4 %) и реополиглюкин.
Для профилактики развития осложнений применяют гепарин и ингаляции увлажненного кислорода.
В случае, когда вышеуказанные лечебные мероприятия неэффективны, а доза гормонов повышена в 3 раза по сравнению с исходной, проводят следующее:
- больного интубируют (через трахею вставляют специальную трубку, через которую он дышит),
- переводят на искусственную вентиляцию легких,
- промывают бронхи теплым раствором хлорида натрия с последующим отсасыванием слизи – проводят санационную бронхоскопию.
Одним из весьма эффективных методов лечения бронхиальной астмы является спелеотерапия – лечение в соляных пещерах. Лечебными факторами в данном случае являются сухой аэрозоль хлорида натрия, постоянный режим температуры и влаги, сниженное содержание бактерий и аллергенов в воздухе.
В фазе ремиссии могут быть использованы массаж, закаливание, иглорефлексотерапия, дыхательная гимнастика (о ней подробно в нашей статье).
Методом первичной профилактики данного заболевания является рекомендация не вступать в брак лицам, страдающим астмой, поскольку у их детей будет высокая степень риска заболевания бронхиальной астмой.
Чтобы не допустить развитие обострений болезни, необходимо проводить профилактику и своевременное адекватное лечение ОРВИ, а также исключить или минимизировать контакты с потенциальными аллергенами.
источник
Бронхиальная астма является довольно частым и коварным заболеванием. При ее обострении не всегда удается в короткие сроки оказать быструю и ощутимую помощь. Осложнения бронхиальной астмы вызывают тяжелые приступы удушья случаются у 5% хронических астматиков, а риск летального исхода в такой ситуации достигает 10%.
Для определенной степени тяжести бронхиальной астмы, характерны свои симптомы. Чтобы узнать насколько сильно она развита, необходимо оценить выраженность следующих факторов:
- частота приступов удушья в ночное время в течение суток, недели и месяца;
- количество дневных удушений за сутки, неделю и месяц;
- определить функцию внешнего дыхания (ФВД) и колебание показаний в течение одного дня.
- общее физическое состояние астматика.
Во время приступа удушья внимание обращают на следующие признаки:
- наличие свиста при выдохе;
- затруднена ли речь;
- частота пульса;
- возбужденность;
- ограничение двигательной активности.
По классификации, заболевание может протекать в четырех основных стадиях: интермиттирующая, персистирующая легкого течения, персистирующая средней тяжести и персистирующая тяжелого течения. У каждой присутствуют свои выраженные признаки, и лечить обострившуюся астму определенной стадии нужно по специальной схеме.
- Интермиттирующая (I стадия) – приступы удушья довольно редкие. По ночам симптомы астмы проявляются не более пары раз за месяц.Обычно приступы случаются после контакта с аллергенами, во время простуд или при столкновении с пылью.Состояние здоровья человека почти не изменяется, но некоторые симптомы все же присутствуют: выдох более длинный с тихим свистом, дыхание слегка затрудненное, а сердце бьется в ускоренном темпе.Лечение, как таковое, отсутствует. Единственное: зная о подобной предрасположенности к бронхиальной астме, больной должен всегда носить с собой ингалятор.
- Персистирующая легкого течения (II стадия) – развитие удушья постепенное и мучает человека не чаще одного раза в шесть дней, преимущественно в ночное время.На этой стадии проявляется затрудненный выдох и отдышка. В легких можно услышать сухие хрипы. Во время приступа, с кашлем выделяется мокрота, иногда даже с гноем. При физической нагрузке, человек начинает задыхаться. Эти симптомы проявляются даже в отсутствии приступов.В период удушья у астматика возбужденное состояние. Кожа бледнеет, а губы приобретают синий оттенок. Выдох более длинный, с характерным свистом.Лечение такого заболевания должно проводиться ежедневно. Приступ может застать в любое время, поэтому пациенту назначают профилактические препараты, с помощью которых можно контролировать астму.
- Персистирующая средней тяжести (III стадия) – проявление ночных приступов несколько раз в неделю и практически ежедневно удушье в дневное время.Проявить себя астма может в любое мгновение без видимой причины. На этой стадии, во время бронхоспазма, у человека наблюдается расстройство дыхания, повышенное давление, паника с холодным потом и громкий свист, который можно услышать на большом расстоянии.Контролировать развитие такой болезни не получится, поэтому все силы направлены на облегчение жизни астматика. Одновременно с пролонгированными бронходилататорами проводятся курсы приема пероральных кортикостероидов.
- Персистирующая тяжелого течения (IV стадия) – без применения глюкокортикостероидных препаратов уже не обойтись. С этой стадии легко можно перейти на астматический статус.
Если лечение не оказывает видимого эффекта, в таком случае идет развитие астматического статуса, при котором требуется незамедлительное подключение больного к аппаратам, регулирующим жизненно важные процессы.
Простимулировать развитие статуса может передозировка лекарственных средств или полная отмена их приема, простуда или воздействие большого количества аллергенов.
Бронхиальная астма является хроническим заболеванием, и с течением времени возможно развитие осложнений. Несвоевременная диагностика и неправильно выбранное лечение могут привести к обострениям различной степени тяжести.
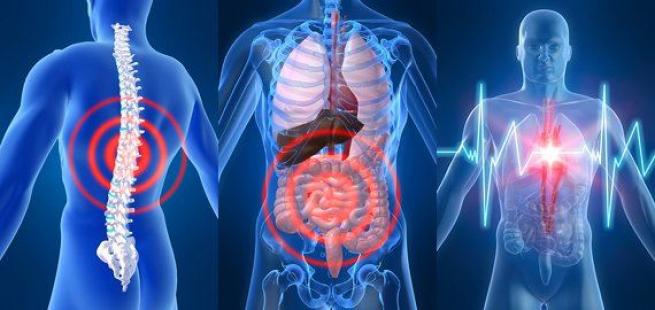
Осложнения бронхиальной астмы затрагивают многие внутренние органы. Среди них: дыхательная система, сердце, желудочно-кишечный тракт, мозг и другие.
Осложнения в дыхательной системе, разделяются на острые и хронические.
Острые дыхательные осложнения:
- Астматический статус. Характеризуется тяжелыми и продолжительными приступами, во время которых отекают бронхиолы. Справиться с ними самому не представляется возможным, поэтому незамедлительно нужно обратиться к врачу;
- Дыхательная недостаточность. Эта патология опасна тем, что затруднено поступление кислорода в легкие. В таком случае необходима срочная квалифицированная помощь для расширения пути воздуха в бронхах;
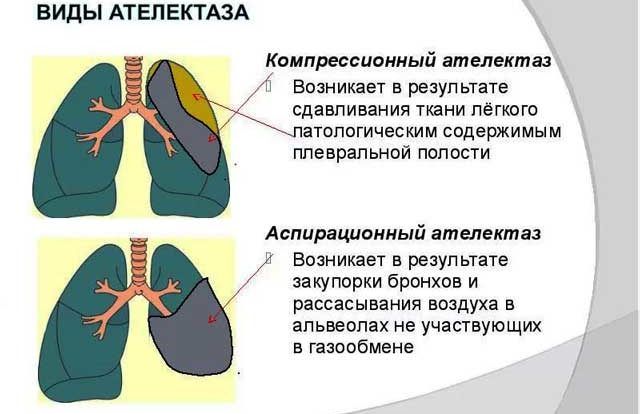
• Пневмоторакс спонтанного типа. В период приступа, из-за сильного давления на легкие, может произойти разрыв, вследствие которого в плевральную полость попадет кислород. Такое осложнение сопровождается болью в области грудной клетки; - Ателектаз. Во время подобного осложнения бронхиальной астмы нарушается циркуляция воздуха в легких по причине того, что в бронхах собралось большое количество слизи. Это очень похоже на обычный приступ удушья, только более длительный, и препараты не в силах помочь.
- Гиперинфляция легких. Кислород с избытком заполняет легкие, вследствие чего они увеличиваются. При выдохе часть воздуха остается внутри, и это является нарушением дыхания;
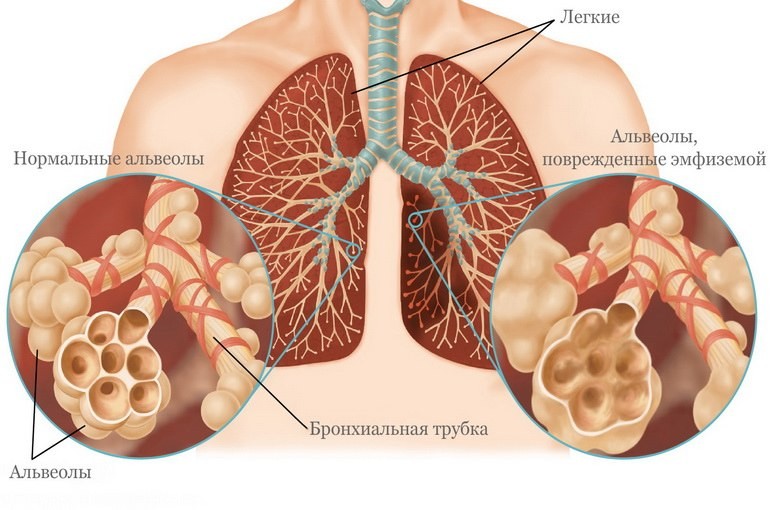
- Эмфизема легких. Со временем бронхиолы расширятся, а стенки альвеол разрушаются. Функционирование легких нарушено. Сопутствующими симптомами являются отдышка и кашель;
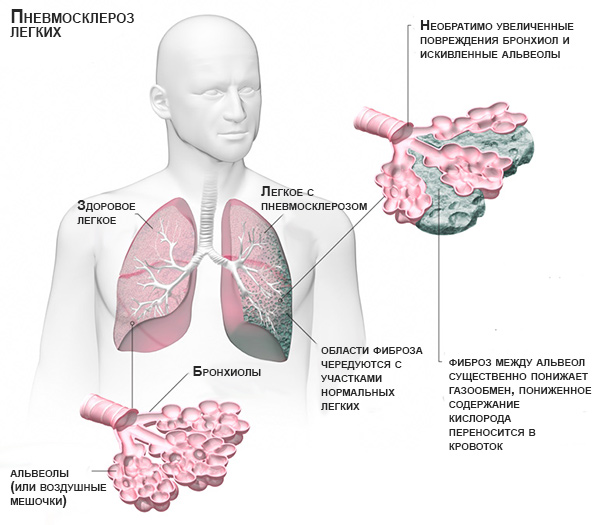
- Пневмосклероз. Патология заключается в том, что здоровые участки ткани легких замещаются бездействующими. Появляются постоянная отдышка, безостановочный кашель и боль в груди.
Дефицит кислорода, который пациент испытывает при бронхиальной астме, ухудшает работу многих органов. Одним из первых страдает сердце, сокращения которого становятся интенсивней, дабы обеспечить организм всеми нужными веществами.
При частом подобном явлении, в работе сердца происходят изменения. К самым распространенным относится развитие легочного органа. При этой патологии сердце увеличивается, а его стенки утолщаются. Нередко, следствием становятся частые обмороки.
Еще одной проблемой является повышение давления, за счет большой нагрузки на сосуды.
Сама бронхиальная астма никак не вредит органам пищеварения. Они страдают от препаратов, которыми купируют приступы и лечат обострившуюся болезнь. Больше всего достается печени.
Также, возможно развитие гастрита и язвы двенадцатиперстной кишки. В запущенном состоянии может начаться внутреннее кровотечение.
Для правильного функционирования, мозгу необходимо хорошо снабжаться кислородом. Его дефицит может привести к внутричерепному давлению и отеку органа.
Патологические процессы в мозге приводят к периодическим головным болям. Нарушение функций может отразиться на памяти и концентрации внимания. Частым явлением бывает расстройство психики, которому сопутствуют раздражительность и агрессивность.
Еще одно осложнение бронхиальной астмы характеризуется развитием беттолепсии. Это реакция на сбой в кровоснабжении мозга, вследствие чего во время удушья может временно нарушиться сознание.
- За счет того, что в момент приступа на легкие оказывается большое давление, это может привести к разрывам внутренних органов и кровотечениям;
- При сильном кашле повышается внутрибрюшное давление, поэтому недержание кала или энурез – нормальная реакция на подобное;
- Если у женщины слабые половые мышцы, то вероятно выпадение матки или геморрой;
У малышей чаще всего случается ателектаз. У бронха отекает слизистая, и просвет сужается из-за наличия густой слизи. Спровоцировать ателектаз может нарушенная вентиляция в легких. В запущенной стадии начинает развиваться пневмосклероз.
Нередким случаем бывает, когда осложнения бронхиальной астмы доводят до эмфиземы. В хроническую форму заболевание может перерасти у детей более старшего возраста. В связи с ним, нарушатся сердечно-сосудистая деятельность и функциональность легких.
Чтобы купировать удушье, очень важно не тянуть время до приезда скорой, а начать принимать меры самостоятельно. Если астматик научится помогать себе сам, то он не только поверит в собственные силы, но и сможет контролировать заболевание. Для этого нужно вовремя распознавать появление признаков удушья и знать, прием каких препаратов необходим.
Самостоятельно обычно принимают:
- бронхолитики (они ликвидируют бронхиальную обструкцию);
- кортикостероиды (блокируют воспаление и уменьшают выделения бронхов).
Если произошло обострение бронхиальной астмы, а самостоятельно справиться не получилось, уже не обойтись без госпитализации.
Для начала, по видимым признакам, врач определяет степень тяжести заболевания. Далее, проводит осмотр на наличие возможных осложнений, собирает историю болезни, с целью узнать группу риска больного, назначен ли прием каких-либо препаратов, были ли случаи попадания в больницу с подобными симптомами. Затем выполняется сбор анализов для исследования.
Но лечить начинают до обследования. С помощью маски насыщают легкие кислородом и вводят бронходилататоры. Основное лечение – кортикостероиды, которые вводятся в повышенной дозировке. Снижают ее постепенно, пока ФВД не покажет нормальное значение.
Если лечение не произвело нужного эффекта, больного переводят в интенсивную терапию или в реанимацию.
- При присоединении к астматическим приступам бактериальной инфекции, назначается прием антибиотиков;
- Применение муколитиков достаточно противоречиво – они могут повлиять на усиление кашля и спазмы бронхов;
- Препараты седативного действия не разрешены, в силу их возможности угнетать дыхательные функции;
- Антигистаминные средства могут нанести вред, вследствие нарушения отхождения мокроты;
- Астматикам, у которых случилось тяжелое обострение, противопоказана лечебная физиотерапия.
Для начала оценивают насколько тяжелое обострение бронхиальной астмы. От этого зависит рекомендуемое лечение.
- При легком обострении: каждые 20 минут по 2 вдоха β2-агонистов короткого действия.При хорошей реакции: прием продолжается каждые четыре часа в течение двух суток. Необходимо консультирование с лечащим врачом.При отрицательной реакции: добавление внутрь кортикостероидов, продолжение лечения β2-агонистами, госпитализация.
- Обострение средней тяжести: каждые 20 минут по 2 вдоха β2-агонистов, кортикостероиды перорально, наблюдение за реакцией.При положительной: продолжить прием β2-агонистов (каждые четыре часа в течение двух суток) и кортикостероидов.При отрицательной: незамедлительная госпитализация. К приему β2-агонистов прибавляется ингаляционные холинолитики, кортикостероиды каждые 6 часов и оксигенотерапия. При угрозе смерти – искусственная вентиляция легких.
- Тяжелое обострение: β2-агонисты постоянно через небулайзер, кортикостероиды внутривенно (редко перорально), срочная госпитализация.При хорошей реакции: прием β2-агонистов ингаляционно, по 2 вдоха каждые четыре часа в течение двух суток. Продолжить принимать кортикостероиды.При плохой реакции: срочная интенсивная терапия, прием β2-агонистов с кислородом через небулайзер, ингаляционные холинолитики, кортикостероиды парентерально, оксигенотерапия, в некоторых случаях прием теофиллина короткого действия. При угрозе – ИВЛ.
Бронхиальная астма хоть и хроническое заболевание, но жить с ним вполне можно. Главное, научиться самостоятельно справляться с обострениями или вовремя обращаться за медицинской помощью.
источник
Любые заболевания респираторных органов страшны не только своим тяжелым течением, но и тем, что во время них ухудшается, нарушается одна из важнейших функций организма – дыхательная. Вследствие этого могут наступить негативные последствия для других его органов и систем. Например, если лечение бронхиальной астмы отсутствует, либо болезнь протекает в тяжелой форме, осложнения могут возникнуть не только со стороны бронхов или легких, но также мозга, сердца и даже желудка.
Бронхиальная астма – это серьезное заболевание часто аллергической природы, которое ни в коем случае не пройдет само собой. Больному этим недугом, связанным с нарушением проходимости бронхов, показано серьезное и длительное лечение. К сожалению, даже оно не приводит к полному выздоровлению, а лишь помогает сдержать астму настолько, чтобы человек смог жить более-менее нормальной жизнью. Миллионы взрослых и детей по всему миру вынуждены круглосуточно носить с собой карманные ингаляторы, чтобы суметь оказать себе помощь в случае очередного приступа.
Все же есть такие люди, которые, несмотря на диагностированную бронхиальную астму, игнорируют предписания врачей, не предпринимают назначенное им лечение или выполняют его не в полном объеме. Они не до конца понимают, чем опасна эта болезнь, насколько она может усугубиться.
Во-первых, сама бронхиальная астма прогрессирует, периодические приступы удушья сначала учащаются и становятся более продолжительными, а после и вовсе переходят в астматический статус. А при нем карманным ингалятором уже не обойтись. Больному понадобится серьезное и длительное лечение в медучреждении.
Во-вторых, у взрослых и детей могут возникнуть осложнения со стороны различных систем организма. Некоторые из них являются отдельными заболеваниями, лечение которых не менее серьезное, нежели лечение самой астмы.
Примечательно, что атопическая (аллергическая) астма у взрослых и детей может протекать без осложнений годами и даже десятилетиями, тогда как инфекционная осложняется очень быстро.
В зависимости от того, чем именно осложнилась бронхиальная астма, со стороны какого органа или системы, ее негативные последствия подразделяются на несколько категорий:
- осложнения бронхиальной астмы со стороны органов дыхания;
- патологии сердечно-сосудистой системы;
- патологии нервной системы;
- патологии обмена веществ;
- патологии органов пищеварения и др.
Патологии органов респираторной системы, сопровождающие астму, бывают острыми (непосредственными) и хроническими.
Если рассматривать первый блок последствий, астма приводит к:
- Астматическому статусу
Это вторая, более тяжелая форма заболевания. Приступы удушья тяжелые и продолжительные. Купировать их самостоятельно больной не может. Его состояние оценивается как крайне тяжелое. Из-за ярко выраженной дыхательной недостаточности возникает угроза его жизни. Неотложная помощь оказывается исключительно профессиональными медработниками, а последующее лечение является комплексным и сложным, происходит оно в пульмонологическом стационаре. - Острой дыхательной недостаточности
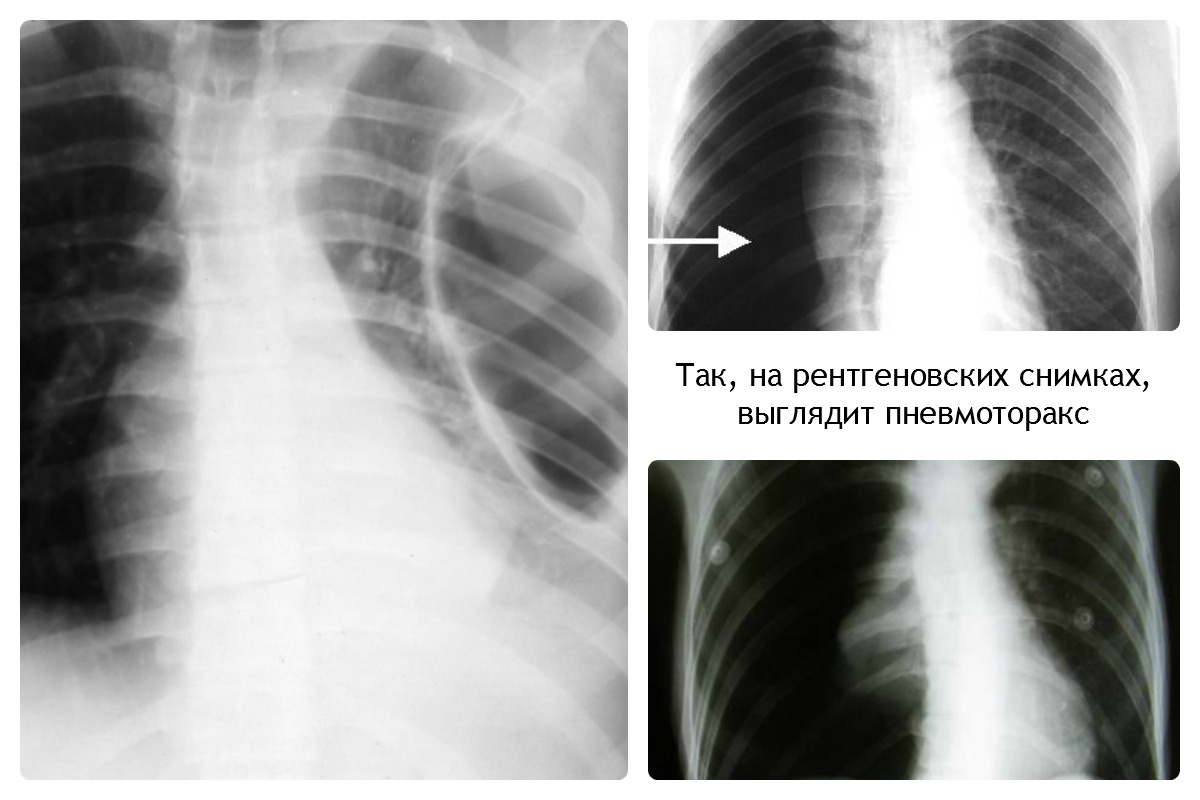
Происходит критическое сужение бронхиального просвета, нарушается функция дыхания, в связи с чем легкие наполняются кислородом в объеме, недостаточном для нормального функционирования организма. Больной нуждается в искусственной вентиляции легких и длительной терапии бронхорасширяющими препаратами. - Спонтанному пневмотораксу
Если лечение бронхиальной астмы недостаточное, ее приступы частые и затяжные, в легочной ткани могут происходить патологические изменения. Из-за повышенного давления в легких во время приступа, при сильном кашле после него может произойти их разрыв, из-за чего в плевральную полость при дыхании поступает воздух. Легкие спадаются полностью или частично, возникает угроза жизни больного. Лечение вызванного астматическим приступом спонтанного пневмоторакса будет проходить в отделении торакальной хирургии. Чаще спонтанный пневмоторакс случается у взрослых от 20 до 40 лет. Но если у детей врожденная слабость плевры, это состояние у них также может возникнуть. - Ателектазу
Легкое может коллабироваться (спасться), если бронхи полностью забьются вязкой, трудно отделяемой слизью. Подобное состояние чаще возникает у детей в силу связанной с возрастом узости бронхиальных просветов. Возникает оно остро, своими симптомами перекрывает симптомы бронхиальной астмы. Возникает резкая боль в груди, кашель и одышка учащаются, налицо становятся признаки цианоза, дыхательные движения в области спавшегося легкого ограничиваются. Комплексное лечение ателектаза включает в себя устранение его причины, то есть очищение бронхиальных просветов посредством отсасывания выделений и приема разжижающих мокроту средств. Профилактика такого состояния заключается в обильном питье и приеме муколитиков после приступов удушья. Необходимо не допустить чрезмерного скопления слизи в бронхах. - Острому бронхиту и воспалению легких
Обострение бронхиальной астмы приводит к ослаблению иммунитета. Слизь, скапливающаяся в просветах бронхов, является плодородной почвой для размножения болезнетворных бактерий, в связи с этим возможно присоединение вторичной бактериальной инфекции. В воспалительный процесс могут быть включены бронхи и легкие. Пневмония у больных астмой протекает крайне тяжело. Необходимой является антибиотикотерапия, антибактериальные препараты вводят инъекционно. Детей с воспалением легких, обычно, госпитализируют.
Хронические последствия для органов дыхания у астматиков редко представляют угрозу жизни, но возникают довольно часто. К ним можно отнести:
- Эмфизему легких
Из-за астмы в легочной ткани со временем происходят изменения, она перерастягивается и теряет эластичность. При перерастяжении альвеол стенки между ними разрушаются, в легких образуются воздушные полости. Диагностика эмфиземы у астматиков затрудняется, так как ее симптомы проявляются довольно поздно, они схожи с симптомами заболевания-первопричины. Следствием сочетания этих двух заболеваний является хроническое кислородное голодание. К счастью, изменения в легочной ткани происходят не моментально, обычно, эмфизема легких диагностируется у астматиков «со стажем» (обычно, они не придерживались плана лечения астмы), и практически не встречается у детей. - Хронический бронхит
Бронхит и астма неразрывно связанны. Воспаление бронхиального дерева либо является причиной астматических приступов, либо их следствием. У детей в раннем возрасте, например, приступы удушья случаются крайне редко. Им ставят диагноз «астматический бронхит». При исследовании бронхиальной слизи у них обнаруживают не бактерии, а эозинофилы, что подчеркивает атопическую природу заболевания. По мере взросления этих детей астматический бронхит у них трансформируется в классический вариант бронхиальной астмы.
Сердечно-сосудистая система человека страдает из-за хронического кислородного голодания. Оно проявляется особенно остро во время приступов удушья. Кроме того, негативно на сердце и сосудах сказываются бета2-адреномиметики, которыми производится профилактика и купирование приступов удушья.
У больных астмой во время приступа случаются:
- гипотония;
- аритмия;
- внезапная остановка сердца (редко);
- инфаркт миокарда (редко).
Побочными эффектами от приема бета2-адреномиметиков часто являются учащение сердечных сокращений и тахикардия.
Для нормальной работы мозг должен получать достаточное количество кислорода. Даже при незначительном снижении его содержания в крови нервная система дает бурную реакцию. Дыхательная энцефалопатия возникает при длительной гипоксии (кислородное голодание) в сочетании с гиперкапнией (избыток углекислого газа) проявляется отеком мозга и повышением внутричерепного давления. В результате:
- возникает интенсивная головная боль;
- нарушаются функции мозга;
- происходят изменения в психике.
Дыхательная энцефалопатия у детей способна вызвать задержки в их физическом и психологическом развитии.
Для недопущения подобных тяжких последствий важна профилактика кислородного голодания мозга. Больным бронхиальной астмой необходимо чаще бывать на чистом, свежем воздухе, заниматься дыхательной гимнастикой.
Органам пищеварения, в этом случае, вредит не сама болезнь, а препараты, применяемые для ее лечения. Первой от них страдает печень. Длительное использование глюкокортикостероидов вызывает гастрит, язвенную болезнь желудка и двенадцатиперстной кишки.
Косвенно же с бронхиальной астмой связывают желудочно-кишечный рефлюкс, недержание мочи и кала.
Метаболические осложнения у астматиков крайне серьезные. Изменения происходят в составе крови. В ней недостаточно кислорода и калия, зато часто она перенасыщена углекислым газом. Эта патология приводит к нарушению клеточного метаболизма, к нарушению функционирования всех его тканей и органов.
Повышенное давление в легких во время приступа удушья, сильный кашель после него, редко, но приводят к:
- разрывам внутренних органов;
- внутренним кровотечениям;
- паховой или диафрагмальной грыже;
- выпадению матки или прямой кишки.
Все описанные выше осложнения астмы страшны, но их можно избежать, если правильно лечить заболевание. А вот его последствие в виде общего снижения иммунитета наблюдается практически у всех астматиков независимо от «стажа» и возраста. Они чаще болеют ОРВИ, вирусными, бактериальными и грибковыми заболеваниями. Поэтому взрослые и дети, больные бронхиальной астмой, должны приложить максимум усилий для укрепления собственного иммунитета, то есть соблюдать правила личной гигиены, правильно питаться, посильно заниматься физкультурой, отказаться от вредных привычек, принимать витамины.
источник
Лечение больных бронхиальной астмой (БА) является комплексным, оно включает медикаментозное и немедикаментозное лечение с соблюдением противоаллергического режима.
Для медикаментозного лечения заболевания применяются два вида лекарственных препаратов: препараты для оказания экстренной помощи и профилактические препараты для длительного контроля БА.
в2-агонисты короткого действия — сальбутамол, фенотерол, тербуталин — вызывают расслабление гладкой мускулатуры бронхов, усиление мукоцилиарного клиренса, снижение сосудистой проницаемости. Предпочтительным способом введения этих препаратов является ингаляционный. Для этого в2-агонисты выпускаются в виде дозированных аэрозолей, порошковых ингаляторов и растворов для небулизации. При необходимости введения больших доз используются ингаляции сальбутамола или фенотерола через небулайзер.
Антихолинергические препараты (ипратропиума бромид) — менее мощные бронходилататоры, чем в2-агонисты, и, как правило, начинают действовать позже. Следует отметить, что ипратропиума бромид усиливает действие в2-агонистов при их совместном применении (фиксированная комбинация с фенотеролом — беродуал). Способ введения ингаляционный.
Системные глюкокортикостероиды (ГКС) (преднизолон, метилпреднизолон, триамцинолон, дексаметазон, бетаметазон). Способ введения парентеральный или пероральный. Предпочтение отдается пероральной терапии.
Теофиллины короткого действия — бронходилататоры, которые в целом менее эффективны, чем ингаляционные в-адреностимуляторы (АдС). Теофиллин обладает значительными побочными действиями, которых можно избежать, правильно дозируя препарат и проводя мониторинг его концентрации в плазме крови. Если больной получает препараты с медленным высвобождением теофиллина, определение концентрации теофиллина в плазме перед его назначением является обязательным.
Ингаляционные ГКС (беклометазона дипропионат, будесонид, флунизолид, флютиказона пропионат, триамцинолона ацетонид). Применяются как противовоспалительные средства для контроля течения бронхиальной астмы на протяжении длительного времени. Дозы определяются степенью тяжести БА. Лечение ингаляционными ГКС назначают через спейсер, что способствует более эффективному контролю БА и уменьшает некоторые побочные действия.
Кромоны (кромогликат натрия и недокромил) — ингаляционные противовоспалительные препараты нестероидной структуры для длительного контроля бронхиальной астмы. Эффективны для предотвращения бронхоспазма, спровоцированного аллергенами, физической нагрузкой и холодным воздухом.
в2-агонисты длительного действия (сальметерол, формотерол, сальтос). Особенно эффективны для предупреждения ночных приступов удушья. Применяют в сочетании с противовоспалительными базисными препаратами. Способы применения — пероральный или ингаляционный.
Способ применения пероральный. Благодаря пролонгированному действию уменьшается частота ночных приступов, замедляются ранняя и поздняя фазы аллергической реакции. Необходимо мониторировать содержание теофиллина в плазме, чтобы избежать передозировки с серьезными осложнениями.
Антагонисты лейкотриеновых рецепторов (зафирлукаст, монтелукаст) — новая группа противовоспалительных противоастматических препаратов. Способ применения — пероральный. Препараты улучшают функцию внешнего дыхания (ФВД), уменьшают потребность в в2-агонистах короткого действия, эффективны для предотвращения бронхоспазма, спровоцированного аллергенами, физической нагрузкой.
Системные ГКС применяют при тяжелом течении БА. Их следует назначать в минимальной дозе для ежедневного приема или, если возможно, то применять через день.
Несмотря на то, что ингаляционные ГКС являются основой терапии БА, они не всегда позволяют полностью контролировать воспалительный процесс в бронхиальном дереве и, соответственно, проявления бронхиальной астмы. В связи с этим возникала необходимость в добавлении к ингаляционным ГКС длительнодействующих АдС.
На фармацевтическом рынке они представлены двумя препаратами: формотеролом и сальметеролом. Добавление в2-агонистов длительного действия рекомендуется при недостаточном контроле БА монотерапией ингаляционными ГКС (начиная со ступени 2). В ряде исследований было показано, что комбинация ингаляционных ГКС с в2-агонистами длительного действия более эффективна, чем удвоение дозы ингаляционных ГКС, и приводит к лучшему контролю над симптомами БА и более значимому улучшению функции легких.
Было показано также снижение количества обострений и улучшение качества жизни у пациентов, получающих комбинированную терапию. Таким образом, создание комбинированных препаратов, составными компонентами которых являются ингаляционные ГКС и в2-агонисты длительного действия, стало следствием эволюции взглядов на терапию бронхиальной астмы.
Как было сказано выше, в настоящее время из комбинированных препаратов применяют серетид и симбикорт.
При лечении БА в настоящее время применяют ступенчатый подход, при котором интенсивность терапии возрастает по мере увеличения степени тяжести БА (наименьшая тяжесть соответствует ступени 1, а наибольшая — ступени 4). Схемы ступенчатой терапии бронхиальной астмы у взрослых представлены в таблице 5.
Таблица 5. Рекомендуемые лекарственные средства в зависимости от степени тяжести заболевания
| Степень тяжести | Препараты базисной терапии | Другие варианты терапии |
| Ступень 1 Интермиттирующая БА | • Курсовое лечение не требуется | |
| Ступень 2 Легкая персистирующая БА | • ингаляционные глюкокортикостероиды (ИГКС) ( 1000 мкг беклометазона дипропионата или эквивалентные дозы других ИГКС) или • ИГКС (500-1000 мкг беклометазона дипропионата или эквивалентные дозы других ИГКС) + антагонисты лейкотриенов | |
| Ступень 4 Тяжелая персистирующая БА | • ИГКС (>1000 мкг беклометазона дипропионата или эквивалентные дозы других ИГКС) + ингаляционные в2-агонисты длительного действия + при необходимости, один или несколько из ниже перечисленных средств: — теофиллины медленного высвобождения — антагонисты лейкотриенов — пероральные в2-агонисты длительного действия — пероральные глюкокортикоиды |
Примечание: На любой ступени, если контроль над бронхиальной астмой достигнут и сохраняется, по меньшей мере, 3 месяца, следует предпринять попытку ступенчатого уменьшения объема поддерживающей терапии для определения минимального объема терапии, необходимого для контролирования заболевания. На любой ступени в дополнение к базисной терапии назначают ингаляционные в2-агонисты короткого действия по потребности для облегчения симптомов, но не более 3-4 раз в день.
Целью ступенчатой терапии является достижение контроля БА с применением наименьшего количества лекарственных препаратов. Количество, частота приема и дозировка лекарств увеличиваются (ступень вверх), если течение бронхиальной астмы ухудшается, и уменьшаются (ступень вниз), если течение БА хорошо контролируется. На каждой ступени необходимо избегать воздействия триггерных факторов или контролировать их.
Ступень 1. Интермиттирующее (эпизодическое) течение БА. Длительная терапия противовоспалительными препаратами, как правило, не показана.
Лечение включает профилактический прием лекарств перед физической нагрузкой, контактом с аллергеном или другим провоцирующим фактором (ингаляционные в2-агонисты, кромогликат или недокромил). Как альтернатива ингаляционным в2-агонистам короткого действия могут быть предложены антихолинергические препараты, пероральные в2-агонисты короткого действия или теофиллины короткого действия, хотя у этих препаратов более позднее начало действия и/или выше риск развития побочных эффектов.
Ступень 2. Легкое персистирующее течение бронхиальной астмы. Больные с легким персистирующим течением БА нуждаются в ежедневном длительном профилактическом приеме лекарств: ингаляционных ГКС 200-500 мкг/сут или кромогликата натрия или недокромила в стандартных дозах.
Если симптомы персистируют, несмотря на начальную дозу ингаляционных ГКС, и врач уверен в том, что больной правильно использует препараты, дозу ингаляционных глюкокортикостероидов следует увеличить от 400-500 до 750-800 мкг/сут беклометазона дипропионата или эквивалентной дозы другого ингаляционного ГКС. Возможная альтернатива увеличению дозы ингаляционных ГКС, особенно для контроля ночных симптомов — добавление к дозе ингаляционных ГКС не меньше чем 50 мкг в2-агонистов длительного действия (формотерол, сальметерол) на ночь.
Если контроля бронхиальной астмы не удается достичь, что выражается более частыми симптомами, увеличением потребности в бронходилататорах короткого действия или падением показателей ПСВ, то следует перейти на ступень 3.
Ступень 3. Среднетяжелое течение БА. Больные со средней тяжестью течения БА требуют ежедневного приема профилактических противовоспалительных препаратов для установления и поддержания контроля над бронхиальной астмой. Доза ингаляционных ГКС должна быть на уровне 800-2000 мкг беклометазона дипропионата или эквивалентной дозы другого ингаляционного ГКС.
Бронходилататоры длительного действия могут быть также назначены в дополнение к ингаляционным ГКС, особенно для контроля ночных симптомов (можно применять теофиллины и в2-агонисты длительного действия). Купировать симптомы следует в2-агонистами короткого действия или альтернативными препаратами. При более тяжелых обострениях следует провести курс лечения пероральными ГКС.
Если контроля БА не удается достичь, что выражается более частыми симптомами, увеличением потребности в бронходилататорах или падением пиковой скорости выдоха (ПСВ), то следует перейти на 4 ступень.
Ступень 4. Тяжелое течение БА. У больных с тяжелым течением бронхиальной астмы полностью контролировать БА не удается. Целью лечения становится достижение лучших возможных результатов: минимального количества симптомов, минимальной потребности в в2-агонистах короткого действия, лучших возможных показателей ПСВ, минимального разброса ПСВ и минимальных побочных эффектов от приема препаратов. Лечение обычно проводят с помощью большого количества контролирующих течение БА препаратов.
Первичное лечение включает ингаляционные ГКС в высоких дозах (800-2000 мкг/сут беклометазона дипропионата или эквивалентные дозы других ингаляционных ГКС). К ингаляционным ГКС рекомендуется добавить пролонгированные бронходилататоры. Можно применять антихолинергический препарат (ипратропиума бромид), особенно у больных, которые отмечают побочные явления от в2-агонистов.
Ингаляционные в2-агонисты короткого действия можно использовать, при необходимости, для облегчения симптомов, но частота их приема не должна превышать 3-4 раз в сутки. Более тяжелое обострение может потребовать проведения курса пероральных ГКС.
Методы оптимизации противоастматической терапии можно описать в виде блоков следующим образом.
Блок 1. Первый визит пациента к врачу, оценка степени тяжести, определение тактики ведения больного. Если состояние больного требует экстренной помощи, то лучше его госпитализировать. При первом визите точно установить степень тяжести сложно, так как для этого необходимо знать колебания ПСВ и выраженности клинических симптомов в течение недели. Обязательно следует учитывать объем проводимой терапии до первого визита к врачу. Следует продолжить уже назначенную терапию на период мониторирования. При необходимости, можно рекомендовать дополнительный прием АдС короткого действия.
Если больному предположительно БА легкой или средней степени тяжести не требуется экстренного назначения терапии в полном объеме, то назначается вводный недельный период мониторирования. В противном случае необходимо проводить адекватное лечение и мониторировать больного в течение 2 недель. Пациент заполняет дневник клинических симптомов и регистрирует показатели ПСВ в вечерние и утренние часы.
Блок 2. Определение степени тяжести БА и выбор соответствующего лечения проводят на основании классификации бронхиальной астмы по степени тяжести. Предусматривается визит к врачу через неделю после первого визита, если не назначена терапия в полном объеме.
Блок 3. Двухнедельный период мониторирования на фоне проводимой терапии. Пациент заполняет дневник клинических симптомов и регистрирует показатели ПСВ.
Блок 4. Оценка эффективности терапии. Визит через 2 недели на фоне проводимой терапии.
Ступень вверх. Увеличить объем терапии следует, если контроля БА не удается достичь. Однако при этом следует оценить, правильно ли больной принимает лекарства соответствующей ступени и нет ли контакта с аллергенами или другими провоцирующими факторами.
Контроль бронхиальной астмы считается неудовлетворительным, если у больного:
— эпизоды кашля, свистящего или затрудненного дыхания возникают более 3 раз в неделю;
— симптомы появляются ночью или в ранние утренние часы;
— увеличивается потребность в использовании бронходилататоров короткого действия;
— увеличивается разброс показателей ПСВ.
Ступень вниз. Снижение поддерживающей терапии возможно, если БА остается под контролем не менее 3 месяцев. Это помогает снизить риск побочного действия и повышает восприимчивость больного к планируемому лечению. Уменьшать терапию следует ступенчато, постепенно понижая дозу или отменяя дополнительные препараты. Необходимо наблюдать за симптомами, клиническими проявлениями и показателями ФВД.
Таким образом, хотя БА — заболевание неизлечимое, вполне уместно ожидать, что у большинства больных может и должен быть достигнут контроль над течением заболевания.
Важно также отметить, что подход к диагностике, классификации и лечению бронхиальной астмы с учетом тяжести ее течения позволяет создавать гибкие планы лечения и специальные лечебные программы в зависимости от доступности противоастматических препаратов, системы регионального здравоохранения и особенностей конкретного больного.
Следует еще раз напомнить, что одно из центральных мест в лечении БА в настоящее время занимает образовательная программа для больных и диспансерное наблюдение.
Саперов В.Н., Андреева И.И., Мусалимова Г.Г.
источник
Бронхиальная астма (БА) — весьма распространенное хроническое заболевание. Постоянно присутствующее воспаление в дыхательных путях сопровождается увеличенной активностью бронхов. Внешние факторы, воздействующие на организм, могут спровоцировать приступ заболевания. Чтобы его купировать, часто требуется срочная медицинская помощь.
Осложнения при бронхиальной астме достаточно распространенное явление. При отсутствии адекватного и своевременного лечения в организме человека начинаются изменения, ведущие к развитию других патологий. При этом страдают не только органы, участвующие в процессе дыхания, но и кровеносная, нервная и даже пищеварительная система.
Бронхиальная астма – серьезное заболевание. Пациенту требуется серьезное и длительное лечение. Только следуя всем указаниям лечащего врача, можно добиться значительного улучшения состояния. При этом число приступов БА снижается к минимуму, появляется возможность вести практически нормальный образ жизни. При этом больному постоянно приходится носить с собой лекарственные средства, позволяющие снять приступ в случае обострения болезни.
Если врачебные назначения не выполняются и больной недостаточно внимателен к своему здоровью, возможно развитие опасных осложнений. Вначале начинает прогрессировать сама болезнь. Промежутки между приступами уменьшаются, а сами приступы становятся все более тяжелыми. Наступает момент, когда самостоятельные меры уже не помогают, и для спасения жизни требуется срочная медицинская помощь.
Последствиями бронхиальной астмы становятся следующие виды осложнений:
- Легочные — поражение органов дыхания.
- Внелегочные — нарушение метаболизма, проблемы с сердцем и сосудами, повреждение головного мозга, воздействие на ЖКТ и прочие патологии.
Легочные осложнения
Бронхиальная астма может вызывать осложнения различной степени тяжести. Их подразделяют на:
Осложнения при бронхиальной астме могут проявляться острой симптоматикой. Состояние больного быстро становится тяжелым, наблюдаются ярко выраженные проблемы с дыханием.
Существует несколько возможных осложнений:
- Астматический статус.
- Острая дыхательная недостаточность.
- Спонтанный пневмоторакс.
- Ателектаз легкого.
- Пневмония.
В первую очередь эти осложнения характеризуются быстротечностью и представляют значительную угрозу для жизни. Необходимо срочно обратиться за помощью в медицинское учреждение.
Угрожающее жизни состояние пациента. Приступ удушья длится более 30 минут. Симптомы нарастают постепенно. Лекарственные средства не оказывают какого-либо значимого эффекта. Самостоятельно астматический статус не купировать.
При этом наблюдается образования отека в тканях бронхов и значительное накопление мокроты. Все это вызывает удушье и, как результат, гипоксию.
Пациент пребывает в сознании до наступления третьей, максимально тяжелой, стадии осложнения, при которой сознание угасает, и начинаются судороги. Экстренное лечение подразумевает введение кортикостероидных препаратов и диуретиков. Также назначают прием лекарств, помогающих отхождению мокроты. Третья стадия осложнения требует искусственной вентиляции легких.
Диагностируется при практически полном прекращении поступления воздуха в легкие.
Симптомы этого осложнения:
- дыхание учащенное, поверхностное;
- сильный, иногда мучительный кашель.
- появление страха смерти;
- постепенно усиливающееся удушье.
Острая дыхательная недостаточность угрожает жизни пациента и требует экстренного медицинского вмешательства. Для облегчения состояния требуется любой ценой увеличить поступление кислорода в организм. Для этого применяют:
- искусственную подачу воздуха в легкие;
- введение гормональных препаратов и диуретиков;
- применение препаратов бронхолитического действия.
Во время приступа чаще всего больной принимает характерную для данной патологии позу, направленную на облегчение состояния и улучшение поступления воздуха в легкие. Для этого пациент упирается руками в стол или иную твердую поверхность и слегка наклоняется вперед.
Очень тяжелое осложнение, характеризующееся повреждением ткани легкого. Вследствие этого в плевральной полости происходит накопление воздуха. При этом пациента беспокоят сильные боли. Требуется срочное хирургическое вмешательство, направленное на удаление воздуха и восстановление целостности легкого.
Чаще всего такая патология возникает во время длительных и тяжелых приступов бронхиальной астмы.
Если при астматических приступах образуется мокрота достаточно плотной и вязкой консистенции, появляется риск перекрытия ею просветов бронхов. При этом легкое значительно уменьшается в размере, и может развиться коллапс.
Первым признаком осложнения является поверхностное дыхание. Постепенно состояние ухудшается, больному становится трудно дышать, возникает боль в груди. Приступ похож по симптоматике на обычный, но состояние не улучшается после приема обычных лекарственных препаратов.
При пневмонии в легких развивается воспаление. Чаще всего заболеванию подвержены дети. У малышей это осложнение протекает в более тяжелой форме и требует более тщательного лечения.
На фоне сниженного иммунитета при астме возможно присоединение вторичных инфекций, что также ухудшает состояние больного.
Для лечения врач назначает лекарственную терапию:
- антибиотики;
- муколитики;
- бронхолитические препараты.
Лечение на дому опасно, требуется госпитализация.
Осложнения при бронхиальной астме могут носить и затяжной характер. Чаще всего они появляются не ранее, чем через несколько лет после диагностирования астмы.
К таким патологиям относят:
- Гиперинфляция легких.
- Пневмосклероз.
- Эмфизема легких.
- Хронический бронхит.
Эти проблемы редко напрямую угрожают жизни человека. Однако плохое самочувствие значительно ухудшает качество жизни больного. Лечение обязательно.
При этом осложнении легкие переполняются воздухом из-за того, что больной не может полностью выдохнуть весь воздух.
Это приводит к нарушению работы легких.
В легочной ткани начинают развиваться хронические воспалительные процессы, приводящие к нарушению ее эластичности. Активные участки замещаются соединительной тканью.
При этом наблюдается одышка, непрерывный кашель. Больной начинает терять в весе. На фоне этой патологии возможно развитие других осложнений, таких как легочное сердце.
Заболевание, характеризующиеся расширением просвета бронхиол. Нарушается нормальная работа легких, возникает кислородная недостаточность.
Появляются кашель и одышка. Эмфизема относится к неизлечимым осложнениям БА. Но медикаментозно возможно поддерживать состояние больного на удовлетворительном уровне.
Астма и бронхит – два сопутствующих друг другу заболевания. При бронхите происходит утолщение стенок бронхиального дерева.
При этом значительно сокращается поступление кислорода.
Последствия бронхиальной астмы проявляются не только в нарушении работы легких. Возможно поражение и многих других органов и систем.
Наиболее часто заболевание отражается на:
В первую очередь на недостаток кислорода реагирует сердечно-сосудистая система. Особенно сильно она страдает во время приступов, когда поступление воздуха сильно ограничено. Также на работу сердца оказывает влияние лекарственная терапия, которую вынуждены назначать врачи для купирования симптомов бронхиальной астмы.
Осложнения, связанные с функционированием сердца и сосудов, характеризуются следующими симптомами:
- В момент приступа значительно падает артериальное давление. Это может привести к потере сознания.
- Нарушения в работе сердечной мышцы способствуют развитию инфаркта миокарда. Возможна остановка сердца.
- У больных, страдающих много лет БА, увеличен риск развития осложнения под названием «легочное сердце». При этом происходят изменения в тканях сердца, приводящие к нарушениям в его работе.
Также следует учесть влияние болезни на сосуды, которые из-за увеличенной нагрузки становятся менее прочными.
Одним из наиболее тяжелых осложнений при бронхиальной астме является патология обмена веществ. В первую очередь это отражается на составе крови. Недостаток калия и кислорода при переизбытке углекислого газа – стандартная клиническая картина у таких пациентов. Это все вызывает сбои в функционировании организма.
Наиболее распространенные патологи нарушения обмена веществ:
- Гипокалиемия. Недостаток калия в организме. Больные в этом случае жалуются на повышенную утомляемость и недостаточную работоспособность. Возможно появление болей в руках и мышечных судорог. В запущенных случаях страдают все органы человека. Возможно развитие паралича.
- Метаболический ацидоз. При этом осложнении внутренние среды в организме начинают закисляться. Пациент испытывает тошноту, иногда возникает рвота, у него появляется сонливость, изменяется ритм дыхания. Если не принять меры, возможно появление аритмии, в самых тяжелых случаях — кома.
- Гиперкапния. Характеризуется избыточным содержанием углекислого газа в крови. При этом увеличивается частота сердцебиения, повышается давление. Возможна аритмия. Цвет кожи изменяется и приобретает синеватый оттенок. Возможны головные боли и разнообразные нарушения сознания.
Почти всегда осложнения БА, связанные с нарушением обменных процессов, лечатся в условиях стационара, так как они могут привести к необратимым для организма последствиям.
При астме нередки осложнения, связанные с работой пищеварительной системы. Жизненно необходимые препараты, особенно глюкокортикостероиды, пагубно воздействуют на стенки желудка и кишечника.
Самыми распространенными патологиями являются:
- Язвенная болезнь желудка и 12-перстной кишки. Повреждения могут затрагивать либо один орган пищеварительной системы, либо оба одновременно. Из-за неправильного обмена веществ разрушается слизистая оболочка. Это вызывает длительные болевые ощущения. Возможно появление тошноты, рвоты и значительная потеря веса.
- Прободная язва. Если язвенную болезнь не начать лечить вовремя, стенки желудка или кишечника могут истончаться и разрываться, при этом содержимое ЖКТ попадает в брюшную полость. Состояние опасно для жизни больного. Требуется срочное хирургическое вмешательство.
При лечении БА важно следить за работой ЖКТ и проводить поддерживающую терапию.
Приступы бронхиальной астмы вызывают тяжелейшие формы осложнений, связанных с работой центральной нервной системы. Недостаточное снабжение кислородом головного мозга приводит к следующим нарушениям:
- Дыхательная энцефалопатия. Поражаются ткани головного мозга. Симптомами являются: головная боль, посторонний шум в ушах, изменение чувствительности. Возможно снижение зрения и слуха.
- Беттолепсия. Обморок, связанный с мучительным кашлем. Потеря сознания может быть как кратковременной, так и длительной.
- Дисфункция головного мозга. Происходят разнообразные изменения, связанные с работой головного мозга: расстройства поведения, снижение или изменение чувствительности и так далее.
Такие осложнения лечатся обязательно под наблюдением невропатолога.
Осложнения бронхиальной астмы возникают и у детей. Наиболее часто среди прочего наблюдается ателектаз. Возможна также эмфизема, диагностируемая с помощью рентгена. Если у детей при лабораторном исследовании слизистых выделений из бронхов диагностируют не бактериальные составляющие, а эозинофилы, это показывает, что заболевание не имеет инфекционной природы, оно является атопическим.
Если ребенка не начать лечить вовремя или не придерживаться рекомендаций врача, возможно развитие бронхоэктаза. Он характеризуется гнойным воспалительным процессом, протекающим в тканях бронхов. Зафиксированы также случаи пневмосклероза.
Предотвращение осложнений у детей является важной составляющей лечения бронхиальной астмы.
Осложнения от бронхиальной астмы всегда имеют тяжелые последствия для больного. И, как любую другую болезнь, их проще предотвратить, чем лечить.
В первую очередь важно не допускать обострений основного заболевания. Для этого рекомендовано:
- Выполнять все предписания врача.
- По возможности исключить риск заражения острыми респираторными заболеваниями. Для этого существует целый комплекс мероприятий, связанных как с укреплением иммунитета, так и с личной гигиеной.
- Исключить вредные привычки. Особенно опасно курение.
- Следить за питанием. Продукты, содержащие аллергены, могут спровоцировать приступ.
- Каждый день выполнять дыхательную гимнастику.
Важно понимать, что, выполняя мероприятия по предотвращению обострения болезни, можно значительно улучшить качество жизни, снизить негативное влияние заболевания на организм и избежать серьезных осложнений.
источник