Известно, что наиболее тяжкими осложнениями бронхиальной астмы являются те, которые возникают со стороны сердечно-сосудистой системы. Если сердце страдает слишком серьезно ввиду тяжести протекания астмы, игнорирования лечения, человек может стать инвалидом и утратить возможность жить нормальной жизнью.
Справа на рисунке изображен суженный бронх при астме.
Вылечить бронхиальную астму полностью невозможно, по крайней мере, современная медицина еще не придумала такой способ. Но можно взять под контроль то, как поведет себя болезнь, повлиять на ее исход. Люди, которые внимательно относятся к своему здоровью и имеютдиагноз «астма», что был поставлен на ранней стадии, ввиду чего и лечение было начато своевременно, могут годами не вспоминать, что эта болезнь у них есть. В отсутствие же лечения астма обостряется чаще, приступы удушья становятся длительными, тяжелыми и неконтролируемыми. Это приводит к нарушению работы не только органов дыхания, но и всего человеческого организма. Вслед за дыхательной системой страдает сердечно – сосудистая.
У больных бронхиальной астмой сердце начинает работать хуже, так как:
- во время обострения болезни возникает дыхательная недостаточность;
- во время приступа повышается давление в грудной клетке;
- побочные реакции со стороны сердца возникают ввиду систематического использования астматиками бета2-адреномиметиков.
У астматиков могут возникать такие осложнения со стороны сердечно–сосудистой системы:
- аритмии (от экстрасистол до фибрилляции желудочков);
- легочная гипертензия;
- острое и хроническое легочное сердце;
- ишемия миокарда.
Аритмия – это нарушение сердечного ритма во время приступов бронхиальной астмы и между ними. В норме сердце человека сокращается в синусовом ритме, то есть пульс составляет 60-90 ударов в минуту. Отклонения от синусового ритма в большую сторону называются тахикардией. Именно она наблюдается у астматиков во время приступа удушья, когда пульс учащается до 130-140 ударов. Между приступами в период обострения пульс держится по верхней границе нормы или выходит за нее (90-100 ударов в минуту). При этом может нарушаться не только частота, но и ритмичность сердечных сокращений. Чем более тяжелое течение принимает астма, тем более выраженной и длительной становится синусовая тахикардия.
Изменение сердечного ритма при бронхиальной астме обусловлено тем, что стремясь компенсировать недостаток кислорода из-за нарушенной функции дыхания, от которого страдают все ткани и органы в организме, сердцу приходится качать кровь быстрее.
Больной бронхиальной астмой с тахикардией может ощущать:
- Неровность работы сердца. Больные описывают это состояние как «сердце трепещет», «сердце вырывается из груди», «сердце замирает».
- Слабость, головокружение. Это общий симптом и для тахикардии, и для выраженной дыхательной недостаточности, которая развивается во время приступа удушья.
- Нехватку воздуха. Больные жалуются на одышку, чувство сдавленности в груди.
К счастью, синусовая тахикардия при бронхиальной астме случается нечасто. Обычно, у больных с таким осложнением имеются сопутствующие патологии со стороны сердечно-сосудистой и дыхательной систем. Тахикардия у астматиков требует дифференцированной терапии. Ввиду ее отсутствия возможно быстрое развитие сердечной недостаточности, увеличивается риск внезапной остановки сердца во время приступа удушья.
Собственно лечение нарушений сердечного ритма у больных астмой имеет два направления:
- Необходимо перевести заболевание-первопричину из фазы обострения в фазу стойкой ремиссии.
- Необходимо нормализовать работу сердца посредством кислородотерапии и приема медикаментов:
- бета-блокаторов (бисопролол, соталол, небиволол и другие);
- ингибиторов If-каналов синусового узла (ивабрадин, кораксан, пр.);
- растительных препаратов (боярышника, валерианы, пустырника), если у астматика нет на них аллергии.
Одной из наиболее частых причин развития приобретенной легочной гипертензии являются хронические болезни органов дыхания – бронхиальная астма, туберкулез, ХОБЛ, фиброз легких и другие. Заболевание характеризуется увеличением давления в легочной артерии, которое в состоянии покоя превышает нормальное на 20 мм ртутного столба, а при нагрузке – на 30 мм ртутного столба и более. Как и синусовая тахикардия, легочная гипертензия у астматиков имеет компенсаторный характер.
Симптомами легочной гипертензии являются одышка (присутствует в состоянии покоя и усиливается при физической нагрузке), сухой кашель, боль справа под ребрами, цианоз.
Это патологическое состояние также устраняется кислородотерапией. Для снижения давления в легочной артерии применяют:
- блокаторы медленных кальциевых каналов (нифедипин);
- аденозинергические средства (аминофиллин);
- диуретики (фуросемид).
Острое легочное сердце, или правожелудочковая недостаточность, часто развивается во время продолжительного приступа удушья или при астматическом статусе. Патология заключается в остром расширении правых отделов сердца (со снижением их сократительной функции) и легочной артерии. Развивается гипоксемия. Происходит застой в большом круге кровообращения. Легкие отекают, в их ткани происходят необратимые изменения.
Хроническое легочное сердце, характеризующееся крайней степенью дистрофии правого желудочка, часто несовместимо с жизнью, помочь не могут даже реанимационные меры.
Легочное сердце имеет такие симптомы:
- ощущение сдавливания в груди;
- ощущение нехватки воздуха;
- головокружение;
- отеки верхних, нижних конечностей, шеи, лица;
- рвота;
- скачки артериального давления;
- обморок.
Задачами лечения легочного сердца являются сохранение жизни больного, нормализация у него кровообращения. Для этого применяют консервативные и оперативные методы.
Консервативный метод включает в себя прием антикоагулянтов, бета-блокаторов, сосудорасширяющих препаратов. С целью облегчения состояние больного, ему назначают обезболивающие лекарства.
В отсутствие эффекта от медикаментозного лечения или по прямым показаниям больному проводят кардиологическую операцию.
Ишемическая болезнь сердца возникает в том случае, когда при бронхиальной астме нарушается кровоснабжение миокарда, в результате чего сердечная мышца получает кислород в недостаточном количестве.
Острой формой ишемии миокарда является инфаркт, хронический же патологический процесс проявляется в периодических приступах стенокардии.
Больной с ишемией жалуется на одышку, нарушение сердечного ритма, учащенный пульс, боль в груди, общую слабость, отеки конечностей.
Прогноз заболевания во многом зависит от того, насколько быстро и в полной мере больному была оказана медицинская помощь.
Лечение ишемии миокарда проводится препаратами, относящимися к трем группам:
- антиагреганты (клопидогрел);
- β-адреноблокаторы (бисопролол, карведилол);
- гипохолестеринемические препараты (ловастатин, розувастатин).
Выявить те или иные осложнения со стороны сердечно-сосудистой системы у человека с диагнозом «бронхиальная астма» только по их симптомам непросто потому, что они во многом схожи с симптомами основного заболевания. Поэтому необходимым становится применение дополнительных методов диагностики, таких как:
- Аускультация сердца.
- Электрокардиография.
- Эхокардиография.
- УЗИ.
- Рентгенологическое исследование.
Причиной смерти астматиков в подавляющем большинстве случаев являются именно сердечно–сосудистые заболевания. Поэтому с того момента, как человеку была поставлендиагноз бронхиальной астмы, возникает необходимость в осуществлении контроля над работой его сердца. Раннее выявление любых возможных осложнений со стороны этого органа в разы увеличивает возможность жить долго и полноценно.
источник
Этот файл взят из коллекции Medinfo
FidoNet 2:5030/434 Andrey Novicov
Пишем рефераты на заказ — e-mail: medinfo@mail.admiral.ru
В Medinfo для вас самая большая русская коллекция медицинских
рефератов, историй болезни, литературы, обучающих программ, тестов.
Заходите на http://www.doktor.ru — Русский медицинский сервер для всех!
ЛЕКЦИЯ ПО ВНУТРЕННИМ БОЛЕЗНЯМ.
Актуальность темы: Заболевания бронхолегочной системы, грудной клетки имеют большое значение в поражении сердца. Поражение сердечно-сосудистой системы при заболеваниях бронхолегочного аппарата большинство авторов обозначает термином легочное сердце.
Хроническое легочное сердце развивается примерно у 3% больных страдающих хроническими заболеваниями легких, а в общей структуре смертности от застойной сердечной недостаточности на долю хронического легочного сердца приходится 30% случаев.
Легочное сердце — это гипертрофия и дилятация или только дилятация правого желудочка возникающая в результате гипертонии малого круга кровообращения, развившейся вследствие заболеваний бронхов и легких, деформации грудной клетки, или первичного поражения легочных артерий. (ВОЗ 1961).
Гипертрофия правого желудочка и его дилятация при изменениях в результате первичного поражения сердца, или врожденных пороков не относятся к понятию легочному сердцу.
В последнее время клиницистами было подмечено , что гипертрофия и дилятация правого желудочка являются уже поздними проявлениями легочного сердца, когда уже невозможно рационально лечить таких больных, поэтому было предложение новое определение легочного сердца:
« Легочное сердце — это комплекс нарушений гемодинамики в малом кругу кровообращения , развивающийся вследствие заболеваний бронхолегочного аппарата, деформаций грудной клетки, и первичного поражения легочных артерий, который на конечном этапе проявляется гипертрофией правого желудочка и прогрессирующей недостаточностью кровообращения».
ЭТИОЛОГИЯ ЛЕГОЧНОГО СЕРДЦА.
Легочное сердце является следствием заболеваний трех групп:
Заболевания бронхов и легких, первично влияющих на прохождение воздуха и альвеол. Эта группа насчитывает примерно 69 заболеваний. Являются причиной развития легочного сердца в 80% случаев.
хронический обструктивный бронхит
пневмосклероз любой этиологии
туберкулез, не сам по себе, как посттуберкулезные исходы
СКВ, саркоидоиз Бека (Boeck), фиброзирующие альвеолиты (эндо- и экзогенные)
Заболевания, первично поражающие грудную клетку, диафрагму с ограничением их подвижности:
множественные повреждения ребер
синдром Пиквика при ожирении
плевральные нагноения после перенесенных плевритов
Заболевания первично поражающие легочные сосуды
первичная артериальная гипертония ( болезнь Аерза, disease Ayerza`s)
рецидивирующая тромбоэмболия легочной артерии (ТЭЛА)
сдавление легочной артерии из вен (аневризма, опухоли и т.д.).
Заболевания второй и третьей группы являются причиной развития легочного сердца в 20% случаев. Вот почему говорят, что в зависимости от этиологического фактора различают три формы легочного сердца:
Нормативы величин, характеризующих гемодинамику малого круга кровообращения.
систолическое давление в легочной артерии
дистолическое давление в легочной артерии
среднее давление в легочной артерии
общее легочное сопротивление
Систолическое давление в легочной артерии меньше систолического давления в большом кругу кровообращения примерно в пять раз.
О легочной гипертензии говорят если систолическое давление в легочной артерии в покое больше 30 мм.рт.ст, диастолическое давление больше 15, и среднее давление больше 22 мм.рт.ст.
В основе патогенеза легочного сердца лежит легочная гипертензия. Так как наиболее часто легочное сердце развивается при бронхолегочных заболеваниях, то с этого и начнем. Все заболевания, и в частности хронический обструктивный бронхит прежде всего приведут к дыхательной (легочной) недостаточности. Легочная недостаточность — это такое состояние при котором нарушается нормальный газовый состав крови.
Это такое состояние организма при котором либо не обеспечивается поддержание нормального газового состава крови , либо последний достигается ненормальной работой аппаратом внешнего дыхания, приводящее к снижению функциональных возможностей организма.
Существует 3 стадии легочной недостаточности.
гипоксемия (снижается парциальное давление кислорода в крови), но сочетается с нормокапнией ( 45 мм.рт.ст)
гипоксемия и гиперкапния с метаболическим ацидозом
Артериальная гипоксемия лежит в основе патогенеза лежит в основе при хронических заболеваниях сердца, особенно при хроническом обструктивном бронхите.
Все эти заболевания приводят к дыхательной недостаточности. Артериальная гипоксемия приведет к альвеолярной гипоксии одновременно вследствие развития пневмофиброза, эмфиземы легких повышается внутриальвеолярное давление. В условиях артериальной гипоксемии нарушается нереспираторная функция легких — начинают вырабатываться биологические активные вещества, которе обладают не только бронхоспастическим, но и вазоспастическим эффектом. Одновременно при это происходит нарушение сосудистой архитектоники легких — часть сосудов гибнет, часть расширяется и т.п. Артериальная гипоксемия приводит к тканевой гипоксии.
Второй этап патогенеза: артериальная гипоксемия приведет к перестройке центральной гемодинамики — в частности повышение количества циркулирующей крови, полицитемии, полиглобулии, повышении вязкости крови. Альвеолярная гипоксия приведет к гипоксемической вазоконстрикции рефлекторным путем, с помощью рефлекса который называется рефлексом Эйлера-Лиестранда. Альвеолярная гипоксия привела к гипоксемической вазоконстрикции , повышеню внутриартериального давления, что приводит к повышению гидростатического давления в капиллярах. Нарушенисю нереспираторной функции легких приводит к выделению серотонина, гистамина, простогландинов, катехоламинов, но самое основное , что в условиях тканевой и альвеолярной гипоксии интерстиций начинает вырабатывать в большем количестве ангиотензин превращающий фермент. Легкие — это основной орган где образуется этот фермент. Он превращает ангиотензин 1 в ангиотензин 2. Гипоксемическая вазоконстрикция, выделение БАВ в условиях перестройки центральной гемодинамики приведут не просто к повышению давления в легочной артерии, но к стойкому повышению его ( выше 30 мм.рт.ст), то есть к развитию легочной гипертензии. Если процессы продолжаются дальше, если основное заболевание не лечится, то естественно часть сосудов в системе легочной артерии гибнет, вследствие пневмосклероза, и давление стойко повышается в легочной артерии. Одновременно стойкая вторичная легочная гипертензия приведет к тому что раскрываются шунты между легочной артерией и бронхиальными артериями и неоксигенированная кровь поступает в большой круг кровообращения по бронхиальным венам и также способствует увеличению работы правого желудочка.
Итак, третий этап — это стойкая легочная гипертония, развитие венозных шунтов, которые усиливают работу правого желудочка. Правый желудочек не мощный сам по себе, и в нем быстро развивается гипертрофия с элементами дилятации.
Четвертый этап — гипертрофия или дилятация правого желудочка. Дистрофия миокарда правого желудочка будет способствовать также, как и тканевая гипоксия.
Итак, артериальная гипоксемия привела к вторичной легочной гипертонии и гипертрофии правого желудочка, к его дилятации и развитию преимущественно правожелудочковой недостаточности кровообращения.
Патогенез развития легочного сердца при торакодиафрагмальной форме: при этой форме ведущим является гиповентиляция легких вследствие кифосколиозов, плевральных нагноений, деформаций позвоночника, или ожирения при котором высоко поднимается диафрагма. Гиповентиляция легких прежде всего приведет к рестриктивному типу дыхательной недостаточности в отличие от обструктивного который вызывается при хроническом легочном сердца. А далее механизм тот же — рестриктивный тип дыхательной недостаточности приведет к артериальной гипоксемии, альвеолярной гипоксемии и т.д.
Патогенез развития легочного сердца при васкулярной форме заключается в том, что при тромбозе основных ветвей легочных артерий, резко уменьшается кровоснабжение легочной ткани, так как наряду с тромбозом основных ветвей, идет содружественные рефлекторные сужения мелких ветвей. Кроме того при васкулярной форме, в частности при первичной легочной гипертензии развитию легочного сердца способствуют выраженные гуморальные сдвиги, то есть заметное увеличение количества сертонина, простогландинов, катехоламинов, выделение конвертазы, ангиотензинпревращающего фермента.
Патогенез легочного сердца — это многоэтапный, многоступенчатый, в некоторых случаях не до конца ясный.
КЛАССИФИКАЦИЯ ЛЕГОЧНОГО СЕРДЦА.
Единой классификации легочного сердца не существует, но первая международная классификация в основном этиологическая (ВОЗ,1960):
Предложена отечественная классификация легочного сердца, которая предусматривает деление легочного сердца по темпам развития:
Острое легочное сердце развивается в течение нескольких часов, минут максимум дней. Подострое легочное сердце развивается в течение нескольких недель, месяцев. Хроническое легочное сердце развивается в течение нескольких лет (5-20 лет).
Эта классификация предусматривает компенсацию, но острое легочное сердце всегда декомпенсировано, то есть требует оказания немедленной помощи. Подострое может компенсировано и декомпенсировано преимущественно по правожелудочковому типу. Хроническое легочное сердце может быть компенсированным, субкомпенсированным, декомпенсированным.
По генезу острое легочное сердце развивается при васкулярной и бронхолегочных формах. Подострое и хроническое легочное сердце может быть васкулярным, бронхолегочным, торакодиафрагмальным.
Острое легочное сердце развивается прежде всего:
при эмболии — не только при тромбоэмболии, но и при газовой, опухолевой, жировой и т.д.,
при пневмоторакске (особенно клапанном),
при приступе бронхиальной астмы (особенно при астматическом статусе — качественно новое состояние больных бронхиальной астмой, с полной блокадой бета2-адренорецепторов, и с острым легочным сердцем);
при острой сливной пневмонии
правосторонний тотальный плеврит
Практическим примером подострого легочного сердца является рецидивирующая тромбомболия мелких ветвей легочных артерий, при приступе бронхиальной астмы. Классическим примером является раковый лимфангоит, особенно при хорионэпителиомах, при периферическом раке легкого. Торакодифрагмальная форма развивается при гиповентиляции центрального или периферического происхождения — миастения, ботулизм, полиомиелит и т.д.
Чтобы разграничить на каком этапе легочное сердце из стадии дыхательной недостаточности переходит в стадию сердечной недостаточности была предложена другая классификация. Легочное сердце делится на три стадии:
скрытая латентная недостаточность — нарушение функции внешнего дыхания есть — снижается ЖЕЛ/КЖЕЛ до 40%, но нет изменений в газовом составе крови, то есть эта стадия характеризует дыхательную недостаточность 1-2 стадии.
стадия выраженной легочной недостаточности — развитие гипоксемии, гиперкапнии, но без признаков сердечной недостаточности на периферии. Есть одышка в покое, которую нельзя отнести к поражению сердца.
стадия легочно-сердечной недостаточности разной степени ( отеки на конечностях, увеличение живота и др.).
Хроническое легочное сердце по уровню легочной недостаточности , насыщению артериальной крови кислородом, гипертрофией правого желудочка и недостаточностью кровообращения делится на 4 стадии:
первая стадия — легочная недостаточность 1 степени — ЖЕЛ/КЖЕЛ снижается до 20%, газовый состав не нарушен. Гипертрофия правого желудочка отсутствует на ЭКГ, но на эхокардиограмме гипертрофия есть. Недостаточности кровообращения в этой стадии нет.
легочная недостаточность 2 — ЖЕЛ/КЖЕЛ до 40%, насыщаемость кислородом до 80%, появляются первые косвенные признаки гипертрофии правого желудочка, недостаточность кровообращения +/-, то есть только одышка в покое.
третья стадия — легочная недостаточность 3 — ЖЕЛ/КЖЕЛ менее 40%, насыщаемость артериальной крови до 50%, появляются признаки гипертрофии правого желудочка на ЭКГ в виде прямых признаков. Недостаточность кровообращения 2А.
четвертая стадия — легочная недостаточность 3. Насыщение крови кислородом менее 50%, гипертрофия правого желудочка с дилятацией, недостачность кровообращения 2Б (дистрофическая, рефрактерная).
КЛИНИКА ОСТРОГО ЛЕГОЧНОГО СЕРДЦА.
Наиболее частой причиной развития является ТЭЛА, острое повышение внутригрудного давления вследствие приступа бронхиальной астмы. Артериальная прекапиллярная гипертония при остром легочном сердце, как и при васкулярной форме хронического легочного сердца сопровождается повышением легочного сопротивления. Далее идет быстрое развитие дилятации правого желудочка. Острая правожелудочковая недостаточность проявляется выраженной одышкой переходящей в удушье инспираторного характера, быстро нарастающий цианоз, боли за грудиной различного характера , шок или коллапс, быстро увеличиваются размеры печени, появляются отеки на ногах, асцит, эпигастральная пульсация, тахикардия (120-140), дыхание жесткое, в некоторых местах ослабленное везикулярное; прослушиваются влажные, разнокалиберные хрипы особенно в нижних отделах легких. Большое значение в развитии острого легочного сердца имеют дополнительные методы исследования особенно ЭКГ: резкое отклонение электрической оси вправо (R3>R2>R1, S1>S2>S3), появляется Р-pulmonale — заостренный зубец Р, во втором, третьм стандартной отведениях. Блокада правой ножки пучка Гиса полная или неполная, инверсия ST (чаще подъем), S в первом отведении глубокий, Q в третьем отведении глубокий. Отрицательный зубец S во втором и третьем отведении. Эти же признаки могут и при остром инфаркте миокарда задней стенки.
Неотложная помощь зависит от причины вызвавшей острое легочное сердце. Если была ТЭЛА то назначают обезболивающие средства, фибринолитические и антикоагулянтные препараты (гепарин, фибринолизин), стрептодеказа, стрептокиназа), вплоть до хирургического лечения.
При астматическом статусе — большие дозы глюкокортикоидов внутривенно, бронхолитические препараты через бронхоскоп, перевод на ИВЛ и лаваж бронхов. Если это не сделать то пациент погибает.
При клапанном пневмотораксе — хирургическое лечение. При сливной пневмонии наряду с лечением антибиотиками, обязательно назначают мочегонные и сердечные гликозиды.
КЛИНИКА ХРОНИЧЕСКОГО ЛЕГОЧНОГО СЕРДЦА.
Больных беспокоит одышка, характер которой зависит от патологического процесса в легких, типа дыхательной недостаточности (обструктивный, рестриктивный, смешанный). При обструктивных процессах одышка экспираторного характера с неизмененной частотой дыхания, при рестриктивных процессах продолжительность выдоха уменьшается, а частота дыхания увеличивается. При объективном исследовании наряду с признаками основного заболевания появляется цианоз, чаще всего диффузный, теплый из-за сохранения периферического кровотока, в отличие от больных с сердечной недостаточностью. У некоторых больных цианоз выражен настолько, что кожные покровы приобретают чугунный цвет. Набухшие шейные вены, отеки нижних конечностей, асцит. Пульс учащен, границы сердца расширяются вправо, а затем влевою тоны глухие за счет эмфиземы, акцент второго тона над легочной артерией. Систолический шум у мечевидного отростка за счет дилятации правого желудочка и относительной недостаточности правого трехстворчатого клапана. В отдельных случах при выраженной сердечной недостаточности можно прослушать диастолический шум на легочной артерии — шум Грехем-Стилла, который связан с относительной недостаточностью клапана легочной артерии. Над легкими перкуторно звук коробочный, дыхание везикулярное, жесткое. В нижних отделах легких застойные , незвучные влажные хрипы. При пальпации живота — увеличение печени ( один из надежных, но не ранних признаков легочного сердца, так как печень может смещаться за счет эмфиземы). Выраженность симптомов зависит от стадии.
Первая стадия: на фоне основного заболевания усиливается одышка, появляется цианоз ввиде акроцианоза, но правая граница сердца не расширена,печень не увеличена, в легких физикальные данные зависят от основного заболевания.
Вторая стадия — одышка переходит в приступы удушья, с затрудненным вдохом, цианоз становится диффузным, из данных объективного исследования: появляется пульсация в эпигастральной области, тоны глухие, акцент второго тона над легочной артерией не постоянный. Печень не увеличена, может быть опущена.
Третья стадия — присоединяются признаки правожелудочковой недостаточности — увеличение правой границы сердечной тупости, увеличение размеров печени. Постоянные отеки на нижних конечностях.
Четвертая стадия — одышка в покое, вынужденное положение, часто присоединяются расстройства ритма дыхания типа Чейн-Стокса и Биота. Отеки постоянные, не поддаются лечению, пульс слабый частый, бычье сердце, тоны глухие, систолический шум у мечевидного отростка. В легких масса влажных хрипов. Печень значительных размеров, не сокращается под действием гликозидов и мочегонных так как развивается фиброз. Больные постоянно дремлют.
Диагностика торакодиафрагмального сердца часто сложна, надо всегда помнить о возможности его развития при кифосколиозе, болезни Бехтерева и др. Наиболее важным признаком является раннее появление цианоза, и заметное усиление одышки без приступов удушья. Синдром Пиквика характеризуется триадой симптомов — ожирение, сонливость, выраженный цианоз. Впервые этот синдром описал Диккенс в «Посмертных записках пиквикского клуба». Связан с черепно-мозговой травмой, ожирение сопровождается жаждой, булимией, артериальной гипертонией. Нередко развивается сахарный диабет.
Хроническое легочное сердце при первичной легочной гипертензии называется болезнью Аерза (описан в 1901). Полиэтиологическое заболевание, не ясного генеза, преимущественно болеют женщины от 20 до 40 лет. Патоморфологическими исследованиями установлено что при первичной легочной гипертензии происходит утолщение интимы прекапиллярных артерий, то есть в артериях мышечного типа отмечается утолщение медии, и развивается фибриноидный некроз с последующим склерозом и быстрым развитием легочной гипертензии. Симптомы разнообразны, обычно жалобы на слабость, утомляемость, боли в сердце или в суставах, у 1/3 больных могут появляться обмороки, головокружения, синдром Рейно. А в дальнейшем нарастает одышка, которая является тем признаком , который свидетельствует о том что первичная легочная гипертензия переходит в стабильную завершающую стадию. Быстро нарастает цианоз, который выражен до степени чугунного оттенка, становится постоянным, быстро нарастают отеки. Диагноз первичной легочной гипертензии устанавливается методом исключения. Наиболее часто этот диагноз патологоанатомический. У этих больных вся клиника прогрессирует без фона в виде обструктивного или рестриктивного нарушения дыхания. При эхокардиографии давление в легочной артерии достигает максимальных цифр. Лечение малоэффективны, смерть наступает от тромбоэмболии.
Дополнительные методы исследования при легочном сердце: при хроническом процессе в легких — лейкоцитоз, увеличение количества эритроцитов (полицитемия, связанная с усилением эритропоэза, вследствие артериальной гипоксемии). Рентгенологические данные: появляются очень поздно. Одним из ранних симптомов является выбухание ствола легочной артерии на рентгенограмме. Легочная артерия выбухая, часто сглаживая талию сердца, и это сердце многие врачи принимают за митральную конфигурацию сердца.
ЭКГ: появляются косвенные и прямые признаки гипертрофии правого желудочка:
отклонение электрической оси сердца вправо — R3>R2>R1, S1>S2>S3, угол больше 120 градусов. Самый основной косвенный признак — это повышение интервала зубца R в V1 больше 7 мм.
прямые признаки — блокада правой ножки пучка Гиса, амплитуда зубца R в V1 более 10 мм при полной блокаде правой ножки пучка Гиса. Появление отрицательного зубца Т со смещением зубца ниже изолинии в третьем, второй стандартном отведении, V1-V3.
Большое значение имеет спирография, которая выявляет тип и степень дыхательной недостаточности. На Экг признаки гипертрофии правого желудочка появляются очень поздно, и если появляются только лишь отклонения электрической оси вправо, то уже говорят о выраженной гипертрофии. Самая основная диагностика — это доплерокардиография, эхокардиография — увеличение правых отделов сердца, повышение давления в легочной артерии.
ПРИНЦИПЫ ЛЕЧЕНИЯ ЛЕГОЧНОГО СЕРДЦА.
Лечение легочного сердца заключается в лечении основного заболевания. При обострении обструктивных заболеваний назначают бронхолитические средства, отхаркивающие средства. При синдроме Пиквика — лечение ожирения и т.д.
Снижают давление в легочной артерии антагонистами кальция (нифедипин, верапамил), периферические вазодилататоры уменьшающие преднагрузку (нитраты, корватон, нитропруссид натрия). Набольшее значение имеет нитропруссид натрия в сочетании с ингибиторами ангиотензинпревращающего фермента. Нитропруссид по 50-100 мг внутривенно, капотен по 25 мг 2-3 раза в сутки, или эналаприл (второе поколение, 10 мг в сутки). Применяют также лечение простогландином Е, антисеротониновые препараты и др. Но все эти препараты эффективны только в самом начале заболевания.
Лечение сердечной недостаточности: мочегонные, гликозиды, оксигенотерапия.
Антикоагулянтная , антиаггрегантная терапия — гепарин, трентал и др. Вследствие тканевой гипоксии быстро развивается миокардиодистрофия поэтому назначают кардиопротекторы (оротат калия, панангин , рибоксин). Очень осторожно назначают сердечные гликозиды.
Первичная — профилактика хронического бронхита. Вторичная — лечение хронического бронхита.
источник
Легочное сердце – патология правых отделов сердца, характеризующаяся увеличением (гипертрофией) и расширением (дилатацией) правого предсердия и желудочка, а также недостаточностью кровообращения, развивающейся вследствие гипертензии малого круга кровообращения. Формированию легочного сердца способствуют патологические процессы бронхолегочной системы, сосудов легких, грудной клетки. К клиническим проявлениям острого легочного сердца относятся одышка, загрудинные боли, наростание кожного цианоза и тахикардии, психомоторное возбуждение, гепатомегалия. Обследование выявляет увеличение границ сердца вправо, ритм галопа, патологическую пульсацию, признаки перегрузки правых отделов сердца на ЭКГ. Дополнительно проводят рентгенографию органов грудной клетки, УЗИ сердца, исследование ФВД, анализ газового состава крови.
Легочное сердце – патология правых отделов сердца, характеризующаяся увеличением (гипертрофией) и расширением (дилатацией) правого предсердия и желудочка, а также недостаточностью кровообращения, развивающейся вследствие гипертензии малого круга кровообращения. Формированию легочного сердца способствуют патологические процессы бронхолегочной системы, сосудов легких, грудной клетки.
Острая форма легочного сердца развивается быстро, за несколько минут, часов или дней; хроническая – на протяжении нескольких месяцев или лет. Почти у 3% больных хроническими бронхолегочными заболеваниями постепенно развивается легочное сердце. Легочное сердце значительно отягощает течение кардиопатологий, занимая 4-е место среди причин летальности при сердечно-сосудистых заболеваниях.
Бронхолегочная форма легочного сердца развивается при первичных поражениях бронхов и легких в результате хронического обструктивного бронхита, бронхиальной астмы, бронхиолита, эмфиземы легких, диффузного пневмосклероза различного генеза, поликистоза легких, бронхоэктазов, туберкулеза, саркоидоза, пневмокониоза, синдрома Хаммена — Рича и др. Эту форму могут вызывать около 70 бронхолегочных заболеваний, способствующих формированию легочного сердца в 80% случаев.
Возникновению торакодиафрагмальной формы легочного сердца способствуют первичные поражения грудной клетки, диафрагмы, ограничение их подвижности, значительно нарушающие вентиляцию и гемодинамику в легких. В их число входят заболевания, деформирующие грудную клетку (кифосколиозы, болезнь Бехтерева и др.), нервно-мышечные болезни (полиомиелит), патологии плевры, диафрагмы (после торакопластики, при пневмосклерозе, парезе диафрагмы, синдроме Пиквика при ожирении и т. п.).
Васкулярная форма легочного сердца развивается при первичных поражениях легочных сосудов: первичной легочной гипертензии, легочных васкулитах, тромбоэмболии ветвей легочной артерии (ТЭЛА), сдавлении легочного ствола аневризмой аорты, атеросклерозе легочной артерии, опухолями средостения.
Основными причинами острого легочного сердца являются массивная ТЭЛА, тяжелые приступы бронхиальной астмы, клапанный пневмоторакс, острая пневмония. Легочное сердце подострого течения развивается при повторных ТЭЛА, раковом лимфангоите легких, в случаях хронической гиповентиляции, связанных с полиомиелитом, ботулизмом, миастенией.
Ведущее значение в развитии легочного сердца имеет артериальная легочная гипертензия. На начальной стадии она также связана с рефлекторным увеличением сердечного выброса в ответ на усиление дыхательной функции и возникающую при дыхательной недостаточности гипоксию тканей. При васкулярной форме легочного сердца сопротивление кровотоку в артериях малого круга кровообращения увеличивается в основном за счет органического сужения просвета легочных сосудов при закупорке их эмболами (в случае тромбоэмболии), при воспалительной или опухолевой инфильтрации стенок, заращении их просвета (в случае системных васкулитов). При бронхолегочной и торакодиафрагмальной формах легочного сердца сужение просвета легочных сосудов происходит за счет их микротромбоза, заращения соединительной тканью или сдавления в зонах воспаления, опухолевого процесса или склерозирования, а также при ослаблении способности легких к растяжению и спадении сосудов в измененных сегментах легких. Но в большинстве случаев ведущую роль играют функциональные механизмы развития легочной артериальной гипертензии, которые связаны с нарушениями дыхательной функции, вентиляции легких и гипоксией.
Артериальная гипертензия малого круга кровообращения приводит к перегрузке правых отделов сердца. По мере развития заболевания происходит сдвиг кислотно-щелочного равновесия, который первоначально может быть компенсированным, но в дальнейшем может произойти декомпенсация нарушений. При легочном сердце наблюдается увеличение размеров правого желудочка и гипертрофия мышечной оболочки крупных сосудов малого круга кровообращения, сужения их просвета с дальнейшим склерозированием. Мелкие сосуды нередко поражаются множественными тромбами. Постепенно в сердечной мышце развивается дистрофия и некротические процессы.
По скорости нарастания клинических проявлений различают несколько вариантов течения легочного сердца: острое (развивается за несколько часов или дней), подострое (развивается на протяжении недель и месяцев) и хроническое (возникает постепенно, в течение ряда месяцев или лет на фоне длительной дыхательной недостаточности).
Процесс формирования хронического легочного сердца проходит следующие стадии:
- доклиническую – проявляется транзиторной пульмонарной гипертензией и признаками напряженной работы правого желудочка; выявляются только при инструментальном исследовании;
- компенсированную – характеризуется гипертрофией правого желудочка и стабильной пульмонарной гипертензией без явлений недостаточности кровообращения;
- декомпенсированную (сердечно-легочная недостаточность) — появляются симптомы недостаточности правого желудочка.
Выделяют три этиологические формы легочного сердца: бронхолегочную, торакодиафрагмальную и васкулярную.
По признаку компенсации хроническое легочное сердце может быть компенсированным или декомпенсированным.
Клиническая картина легочного сердца характеризуется развитием явлений сердечной недостаточности на фоне легочной гипертензии. Развитие острого легочного сердца характеризуется появлением внезапной боли за грудиной, резкой одышки; снижением артериального давления, вплоть до развития коллапса, синюшностью кожных покровов, набуханием шейных вен, нарастающей тахикардией; прогрессирующим увеличением печени с болями в правом подреберье, психомоторным возбуждением. Характерны усиленные патологические пульсации (прекардиальная и эпигастральная), расширение границы сердца вправо, ритм галопа в зоне мечевидного отростка, ЭКГ- признаки перегрузки правого предсердия.
При массивной ТЭЛА за несколько минут развивается шоковое состояние, отек легких. Нередко присоединяется острая коронарная недостаточность, сопровождающаяся нарушением ритма, болевым синдромом. В 30-35 % случаев наблюдается внезапная смерть. Подострое легочное сердце проявляется внезапными умеренными болевыми ощущениями, одышкой и тахикардией, непродолжительным обмороком, кровохарканьем, признаками плевропневмонии.
В фазе компенсации хронического легочного сердца наблюдается симптоматика основного заболевания с постепенными проявлениями гиперфункции, а затем и гипертрофии правых отделов сердца, которые обычно неярко выражены. У некоторых пациентов отмечается пульсация в верхней части живота, вызванная увеличением правого желудочка.
В стадии декомпенсации развивается правожелудочковая недостаточность. Основным проявлением служит одышка, усиливающаяся при физической нагрузке, вдыхании холодного воздуха, в лежачем положении. Появляются боли в области сердца, синюшность (теплый и холодный цианоз), учащенное сердцебиение, набухание шейных вен, сохраняющееся на вдохе, увеличение печени, периферические отеки, устойчивые к лечению.
При обследовании сердца выявляется глухость сердечных тонов. Артериальное давление в норме или понижено, артериальная гипертония характерна для застойной сердечной недостаточности. Более выраженными симптомы легочного сердца становятся при обострении воспалительного процесса в легких. В поздней стадии усиливаются отеки, прогрессирует увеличение печени (гепатомегалия), появляются неврологические нарушения (головокружение, головные боли, апатия, сонливость) снижается диурез.
Диагностическими критериями легочного сердца считают наличие заболеваний — причинных факторов легочного сердца, легочной гипертензии, увеличения и расширения правого желудочка, правожелудочковой сердечной недостаточности. Таким пациентам необходима консультация пульмонолога и кардиолога. При осмотре пациента обращают внимание на признаки нарушения дыхания, синюшность кожи, боли в области сердца и т. д. На ЭКГ определяются прямые и косвенные признаки гипертрофии правого желудочка.
По данным рентгенографии легких наблюдается одностороннее увеличение тени корня легкого, его повышенная прозрачность, высокое стояние купола диафрагмы со стороны поражения, выбухание ствола легочной артерии, увеличение правых отделов сердца. С помощью спирометрии устанавливается тип и степень дыхательной недостаточности.
На эхокардиографии определяется гипертрофия правых отделов сердца, легочная гипертензия. Для диагностики ТЭЛА проводится легочная ангиография. При проведении радиоизотопного метода исследования системы кровообращения исследуется изменение сердечного выброса, скорость кровотока, объем циркулирующей крови, венозное давление.
Основные лечебные мероприятия при легочном сердце направлены на активную терапию основного заболевания (пневмоторакса, ТЭЛА, бронхиальная астма и т. д.). Симптоматическое воздействие включает применение бронхолитиков, муколитических средств, дыхательных аналептиков, оксигенотерапии. Декомпенсированное течение легочного сердца на фоне бронхиальной обструкции требует постоянного приема глюкокортикоидов (преднизолона и др.).
С целью коррекции артериальной гипертензии у пациентов с хроническим легочным сердцем возможно применение эуфиллина (внутривенно, внутрь, ректально), на ранних этапах — нифедипина, при декомпенсированном течении — нитратов ( изосорбида динитрата, нитроглицерина) под контролем газового состава крови из-за опасности усиления гипоксемии.
При явлениях сердечной недостаточности показано назначение сердечных гликозидов и мочегонных средств с соблюдением предосторожности ввиду высокой токсичности действия гликозидов на миокард, особенно в условиях гипоксии и гипокалиемии. Коррекция гипокалиемии проводится препаратами калия (аспарагинатом или хлоридом калия). Из диуретиков предпочтение отдается калийсберегающим препаратам ( триамтерену, спиронолактону и др.).
В случаях выраженного эритроцитоза проводят кровопускания по 200-250 мл крови с последующим внутривенным введением инфузионных растворов низкой вязкости (реополиглюкина и др.). В терапию пациентов с легочным сердцем целесообразно включать применение простагландинов мощных эндогенных вазодилататоров, дополнительно обладающих цитопротективным, антипролиферативным, антиагрегационным действиями.
Важное место в терапии легочного сердца отводится антагонистам рецепторов эндотелина (бозентану). Эндотелин является мощным вазоконстриктором эндотелиального происхождения, уровень которого повышается при различных формах легочного сердца. При развитии ацидоза проводят внутривенную инфузию раствора гидрокарбоната натрия.
При явлениях недостаточности кровообращения по правожелудочковому типу назначаются калийсберегающие диуретики (триамтерен, спиронолактон и др.), при левожелудочковой недостаточности применяются сердечные гликозиды (коргликон внутривенно). С целью улучшения метаболизма сердечной мышцы при легочном сердце рекомендуется назначение мельдония внутрь, а также оротата либо аспарагината калия. В комплексной терапии легочного сердца используется дыхательная гимнастика, ЛФК, массаж, гипербарическая оксигенация.
В случаях развития декомпенсации легочного сердца прогноз для трудоспособности, качества и продолжительности жизни неудовлетворительный. Обычно трудоспособность у пациентов с легочным сердцем страдает уже на ранних этапах заболевания, что диктует необходимость рационального трудоустройства и решения вопроса о присвоении группы инвалидности. Раннее начало комплексной терапии позволяет значительно улучшить трудовой прогноз и увеличить продолжительность жизни.
Для профилактики легочного сердца требуется предупреждение, своевременное и эффективное лечение приводящих к нему заболеваний. В первую очередь, это касается хронических бронхолегочных процессов, необходимости предупреждения их обострений и развития дыхательной недостаточности. Для профилактики процессов декомпенсации легочного сердца рекомендуется придерживаться умеренной физической активности.
источник
Распространенность данной патологии сердца в мире оценить очень трудно. Большинство исследователей сходится на том, что эта проблема в той или иной степени присутствует у 5 – 10% всех пациентов с заболеваниями дыхательной и сердечно-сосудистой системы. По другим данным она является третьей по распространенности (после ишемической болезни сердца и артериальной гипертензии) патологией сердца. Точную оценку ситуации дать трудно, потому что у многих пациентов при специальном обследовании можно обнаружить признаки расширения правого желудочка, но клинические симптомы наблюдаются далеко не всегда. Считается, что болезнь несколько чаще поражает мужчин и в целом нетипична для пациентов молодого возраста. Большинство людей обращаются с характерными жалобами и симптомами после 40 – 50 лет, но случаи среди молодежи тоже отмечаются.
Так или иначе, легочное сердце является достаточно серьезным заболеванием, которое создает много проблем для кардиологов. В зависимости от тяжести патологии пациенты могут не замечать болезнь вовсе или, наоборот, страдать от ее серьезных проявлений. Обычно легочное сердце склонно к прогрессированию и состояние больных постепенно ухудшается.
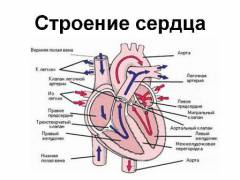
Процесс обогащения крови кислородом проходит следующие этапы:
- поступление венозной крови в правые отделы сердца;
- поступление венозной крови в легочную артерию;
- газообмен в легких;
- поступление артериальной крови в левые отделы сердца;
- разнесение артериальной крови по организму.
Венозная кровь богата углекислым газом. Он образуется во всех живых клетках организма и является результатом их жизнедеятельности. Венозная кровь поступает в сердце по верхней и нижней полым венам. Первая собирает кровь от верхних конечностей и головы. Вторая – от большей части туловища, внутренних органов и нижних конечностей. В месте слияния этих сосудов образуется небольшая полость (синус), который соединяется с правым предсердием. Именно оно является первой камерой сердца, принимающей венозную кровь.
Из правого предсердия кровь попадает в правый желудочек. Он имеет развитую мышечную стенку, которая может сокращаться с большой силой. Ее сокращение (систола) ведет к выбросу крови в легочную артерию. После этого наступает диастола (расслабление мышцы), и полость снова наполняется кровью из предсердия. Односторонний ток крови обеспечивается специальными клапанами сердца (трехстворчатый клапан и клапан легочной артерии).
Легкие состоят из трахеи, расположенной за грудиной, бронхиального дерева (ветвящихся бронхов различного калибра) и мешочков альвеол. Последние представляют собой небольшие полости с воздухом, опутанные сетью тонких капилляров. Именно в этих капиллярах происходит газообмен. Из капиллярной крови в полость альвеолы попадает углекислый газ, а кровь обогащается кислородом. В норме для этого процесса необходимо поддержание нормального уровня давления как в сосудах, так и в альвеолах.
Если баланс в этой системе нарушается, газообмен не происходит, а давление начинает расти. Чаще всего такой патологический процесс наблюдается при поражении тканей легких (во время пневмонии, приступа астмы и других болезней). Газообмен прекращается, кровь не обогащается кислородом, а кровоток в капиллярах замедляется. Из-за этого начинает возрастать давление в легочной артерии.
Левый желудочек во время систолы выбрасывает артериальную кровь под большим давлением в аорту. Отсюда она расходится по остальным артериям и разносит кислород во все органы и ткани. В редких случаях к легочной гипертензии могут привести и патологии на этом уровне. Любое сужение (например, устья аорты) ведет к повышению давления в предыдущем отделе системы. То есть оно будет последовательно расти в левом желудочке, затем в левом предсердии, затем в легочной вене. В итоге, так или иначе, будет нарушена работа всей системы газообмена и кровоснабжения.
Необходимо отметить, что под термином «легочное сердце» понимают не любые нарушения. В частности, легочную гипертензию, развившуюся из-за нарушений в работе клапанов или поражения левых отделов сердца, сюда не относят. Подразумевается совокупность заболеваний легких и сосудов малого круга кровообращения, которые ведут к повышению давления.
Само легочное сердце подразумевает расширение правого желудочка и иногда правого предсердия. Дело в том, что эти отделы выполняют насосную функцию для малого круга кровообращения. При легочной гипертензии любой природы перекачивать кровь становится труднее.
Вследствие этого возникают два типичных варианта нарушений:
- Если давление возрастает быстро и сильно, то происходит растяжение стенок правого желудочка. Они не могут сократиться с достаточной силой, чтобы выбросить всю кровь в легочную артерию. Часть венозной крови остается в полости желудочка. При поступлении новой порции из предсердия происходит растяжение стенок этой камеры. Данный вид расширения характерен для острого течения болезни.
- Если давление возрастает постепенно, сердце успевает приспосабливаться к этому. В правом желудочке медленно разрастается мышечный слой. Увеличивается количество мышечных клеток и их размеры. Миокард (сердечная мышца) начинает сокращаться сильнее, обеспечивая проталкивание крови, несмотря на возросшее давление. В итоге правые отделы сердца расширяются не за счет растяжения стенок, а за счет их значительного утолщения.
В обоих случаях имеет место нарушение работы правых отделов сердца и газообмена. Комплекс симптомов, который при этом возникает, имеет характерные особенности. Это и позволило вынести легочное сердце в разряд самостоятельных заболеваний.
У данного синдрома может быть множество причин. Логичнее всего рассматривать их в зависимости от скорости развития симптомов и их выраженности. С этой точки зрения существует две основных группы причин. Первая вызывает быстрое повышение давления и расширение сердца. Вторая характеризуется незначительной гипертензией, и легочное сердце развивается длительное время без каких-либо проявлений. Первопричинами в обоих случаях являются различные патологии легких и органов грудной полости.
Причинами развития острого легочного сердца могут быть следующие заболевания:
- тромбоэмболия легочной артерии (ТЭЛА);
- пневмоторакс;
- экссудативный плеврит;
- тяжелый приступ бронхиальной астмы.
Тромбоэмболией легочной артерии называется закупорка просвета этого сосуда тромбом. Обычно тромб формируется в просвете вен длительное время. Он может постепенно расти практически в любой части организма. Чаще всего это происходит в венах нижних конечностей, где кровоток наиболее медленный. Достигнув значительных размеров, тромб отрывается и продвигается по венам в сердце. Отсюда он выбрасывается в легочную артерию.
Полное перекрытие просвета этого сосуда происходи нечасто, так как его диаметр весьма велик. Обычно тромб фиксируется в одной из ветвей артерии. Это ведет к резкому росту давления в малом круге кровообращения. Кровь начинает застаиваться в правых отделах сердца (приводя к развитию острого легочного сердца), а в левые отделы, наоборот, не поступает достаточный объем крови.
Тромб может сформироваться не только в венах нижних конечностей. На практике образования в этой области редко вызывают ТЭЛА (всего в 1 – 5% случаев). Более велика опасность при образовании тромба непосредственно в правом желудочке. Это происходит при некоторых пороках клапанов, аритмии или инфекционном эндокардите (тогда формируется не тромб, а так называемая вегетация из бактерий). Иногда имеет место эмболия не твердыми веществами, а капельками жира или пузырьками воздуха (соответственно жировая и воздушная эмболии). Они «застревают» в просвете сосудов из-за присущих в жидкой среде сил поверхностного натяжения. Кровоток при этом не так сильно затруднен, как при фиксации тромба. Однако легочная гипертензия все равно развивается, а устранение подобной проблемы представляет серьезные трудности. У пациентов с жировой или газовой эмболией высок риск летального исхода.
Факторами, повышающими риск ТЭЛА и развития острого легочного сердца, являются:
- гиподинамия – сидячий образ жизни (отсутствие движений ведет к застою крови в нижних конечностях и облегчает формирование тромба);
- переломы крупных трубчатых костей (костный мозг содержит жиры, которые могут стать причиной жировой эмболии);
- ожирение (лишний вес способствует гиподинамии);
- сахарный диабет (повышенный уровень глюкозы нарушает кровообращение в капиллярах и облегчает формирование тромбов);
- травмы с повреждением крупных вен (высок риск затягивания воздуха в сосуд и развитие воздушной эмболии);
- онкологические заболевания (метастазы опухоли также могут попадать в кровоток и приводить к закупорке легочной артерии);
- повышенная вязкость крови;
- пожилой возраст;
- длительный прием пероральных контрацептивов.
ТЭЛА является классической причиной развития острого легочного сердца, так как механизм развития болезни при этом очевиден.
Пневмотораксом называется скопление воздуха в плевральной полости. Данная полость представляет собой узкую щель, которая отделяет собственно легкие от грудной стенки. Благодаря этой полости происходит нормальное сжатие легких на выдохе и их наполнение воздухом при вдохе. В норме в плевральной полости поддерживается постоянное давление за счет герметичности ее стенок.
Целостность плевральной полости может быть нарушена в следующих случаях:
- травма грудной клетки;
- повреждение легкого при медицинских процедурах;
- искусственное заполнение полости воздухом (пневмоторакс в лечебных целях);
- нарушение целостности легкого из-за разрушения легочной ткани (тогда полость сообщается с внешней средой через один из бронхов).
Проблема заключается в том, что рост давления в плевральной полости ведет к спаданию легкого. Орган быстро уменьшается в размерах и как бы сжимается в грудной полости под действием собственной эластичности. Особенно опасен так называемый клапанный или напряженный пневмоторакс. При нем давление в плевральной полости увеличивается с каждым вдохом.
Легочная гипертензия возникает, так как в спавшемся легком все капилляры оказываются пережатыми. Не происходит ни газообмена (так как альвеолы слиплись), ни собственно прохождения крови по малому кругу кровообращения. Давление в таких случаях возрастает резко и развивается острое легочное сердце.
Плевритом называется воспаление наружной оболочки легкого – плевры. При некоторых вариантах течения данного заболевания происходит выпот жидкости в плевральную полость. По мере ее накопления легкое все больше сдавливается. Оно не может полностью развернуться на вдохе и заполниться воздухом. Особенно сильно сдавливаются нижние доли, поскольку кровь скапливается внизу под действием силы тяжести. Сдавливание и нарушение газообмена приводят к замедлению кровотока в капиллярах и повышению давления в легочной артерии. Обычно выпот происходит достаточно быстро (в течение нескольких часов или дней). Без своевременного удаления жидкости из плевральной полости давление также вырастет быстро, и разовьется острое легочное сердце.
В редких случаях аналогичные симптомы может вызвать не плеврит, а эмпиема плевры. Так называется скопление гноя в плевральной полости. Однако этот процесс реже заканчивается развитием легочного сердца. Накопление гноя занимает больше времени, а его общее количество не так велико и редко приводит к значительному сдавливанию легкого.
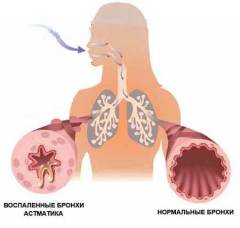
Астма может стать причиной развития как острого, так и хронического легочного сердца. Влияние этой болезни на сердце будет зависеть от частоты приступов. Для развития острого легочного сердца необходим длительный приступ астмы с тяжелым нарушением дыхательной функции. Такую форму болезни называют еще астматическим статусом. Он возникает, если вовремя не купировать постепенно нарастающий приступ. Основными нарушениями в организме являются отек слизистой оболочки бронхов, спазм бронхиол (сжатие бронхов мелкого калибра) и скопление мокроты в их просвете. Из-за этого воздух практически не попадает в альвеолы и не происходит обмен газов.
Остановка газообмена, в свою очередь, ведет к переполнению сосудистой сети легких кровью. Возникает застой, и повышается давление в легочной артерии. Если вовремя не решить проблему с дыханием и не снять приступ, происходит расширение правых отделов сердца. Без квалифицированной помощи в таких случаях летальный исход наблюдается в 5 – 7% случаев.
Таким образом, причин развития острого легочного сердца не так уж много. Все их объединяет угроза для жизни пациента и необходимость срочной госпитализации. В большинстве случаев врачам приходится бороться с патологией легких, а проблема расширения сердца уходит на второй план. Совсем по-другому происходит развитие хронического легочного сердца. Здесь непосредственная угроза для жизни пациента возникает только в случае развития осложнений. Лечебные мероприятия связаны не только и не столько с лечением патологии легких. Основной задачей является восстановление нормальной гемодинамики и предотвращение осложнений со стороны сердца.
Причинами развития хронического легочного сердца являются следующие патологии:
- туберкулез;
- пневмокониозы;
- фиброзирующий альвеолит;
- некоторые врожденные патологии легких;
- саркоидоз;
- хронический бронхит;
- бронхоэктазы;
- бронхиальная астма;
- эмфизема легких;
- некоторые заболевания сосудов;
- некоторые нейромышечные заболевания;
- нарушения работы дыхательного центра;
- деформация грудной клетки.
Туберкулез является тяжелым инфекционным заболеванием, которое характеризуется затяжным течением и высокой вероятностью обострений в будущем. Быстро победить туберкулез очень сложно, так как возбудители этой болезни почти невосприимчивы к большинству обычных антибиотиков. Однако без лечения вовсе туберкулез быстро прогрессирует.
Основной проблемой является разрушение легочной ткани. В местах размножения микобактерий (возбудителей туберкулеза) появляются патологические полости. Стенки альвеол и бронхиол здесь претерпевают так называемый казеозный некроз, превращаясь в густую творожистую массу. Разумеется, ни о каком газообмене в пораженных участках не может быть и речи. Пациент страдает от тяжелой дыхательной недостаточности. Данный процесс является необратимым. Даже полное излечение туберкулеза не восстановит нормальную легочную ткань. Творожистые массы будут удалены, но на их месте останутся огромные (иногда до 6 – 7 сантиметров в диаметре) пустые полости. Однако гемодинамика может быть нарушена даже без разрушения альвеол. Хронический воспалительный процесс ведет к пневмосклерозу. При нем альвеолы и бронхиолы зарастают соединительной тканью, и прохождение по ним воздуха становится попросту невозможным.
У пациентов с туберкулезом легочное сердце развивается постепенно. Даже самые агрессивные формы этой болезни в отсутствие лечения вызывают значительное разрушение ткани и пневмосклероз в течение нескольких месяцев. В связи с этим сердце успевает приспособиться к нарастающему давлению. Миокард правого желудочка утолщается, и эта камера постепенно увеличивается в размерах.
Пневмокониозами называется фиброз (склерозирование) легочной ткани, который вызван длительным регулярным попаданием пыли различного рода. В бытовых условиях это заболевание встречается достаточно редко и в основном в сильно запыленных регионах земного шара. В медицинской практике пневмокониозы чаще относят к профессиональным патологиям. Они характерны для людей, работающих на производстве с повышенным содержанием пыли в воздухе.
В зависимости от вида вдыхаемой пыли различают следующие виды пневмокониозов:
- силикоз – при вдыхании пыли из диоксида кремния (развивается у рабочих на производстве строительных материалов, строителей и шахтеров)
- асбестоз – при вдыхании пыли асбеста (на производстве асбеста);
- сидероз – при пыли, образующей во время шлифовки и обработки железа (у рабочих в автомобилестроении, машиностроении и сталепрокатной промышленности);
- антракоз – при вдыхании угольной пыли (у шахтеров);
- талькоз – при вдыхании талька (у работников керамической, лакокрасочной, бумажной и других отраслей промышленности);
- металлозы – при вдыхании пыли различных металлов.
Попадание пыли в легкие ведет к воспалительным и аллергическим процессам в бронхиолах. Мельчайшие ее частицы способны проникать и в альвеолы. При длительном попадании пыли в легкие (месяцы или годы – в зависимости от природы пылевых частиц) происходит постепенное огрубение и утолщение стенок бронхов. Со временем развивается диффузный пневмосклероз, охватывающий большую часть легких. Данный процесс является необратимым, и единственный способ избежать его – это использование на производстве специальных защитных масок и респираторов.
Развившийся пневмосклероз затрудняет прохождение крови по капиллярам легких. Развивается дыхательная недостаточность и легочное сердце. Поскольку данный процесс требует длительного времени, правый желудочек увеличивается постепенно, за счет утолщения стенок.
Данное заболевание встречается достаточно редко (всего 5 – 7 случаев на 100 тысяч населения). Оно характеризуется поражением альвеол с их последующим замещением соединительной тканью. Предполагается, что в основе этого процесса лежат аутоиммунные реакции, при которых организм вырабатывает антитела против собственных клеток (в данном случае, против клеток в стенках альвеол). Болезнь может быть запущена и внешними факторами, давшими толчок к аномальной аллергической реакции.
Фиброзирующий альвеолит развивается постепенно, в течение нескольких лет. Большинство пациентов начинает замечать первые симптомы заболевания лишь в возрасте 45 – 50 лет и позже. Фиброз легких, который является результатом альвеолита, ведет к развитию легочной гипертензии и хронического легочного сердца.
Существует ряд врожденных патологий, которые ведут к выраженному нарушению работы легких. Чаще всего эти заболевания проявляются с самого детства, и ребенок может отставать в росте и развитии от сверстников. Причиной развития таких болезней являются генетические дефекты, которые с трудом поддаются лечению. Из-за выраженной дыхательной недостаточности у таких пациентов легочное сердце может встретиться уже в молодом возрасте.
Врожденными заболеваниями, серьезно нарушающими работу легких, являются:
- Муковисцидоз. При данном заболевании у пациентов с рождения имеется дефект в одном из белков в железах внешней секреции. Из-за этого слизь и другие жидкости, производимые этими железами, становятся более вязкими. В бронхах при муковисцидозе застаивается вязкая слизь. Она с трудом откашливается и препятствует нормальному прохождению воздуха. Это нарушает процесс обмена газов и вызывает застой крови в малом круге кровообращения.
- Поликистоз. При поликистозе наблюдается множественное образование патологических полостей (кист) в ткани легких. Они пережимают и перекрывают воздухоносные пути и затрудняют газообмен. Кроме того, при крупных образованиях пережатыми могут оказаться и ветви самой легочной артерии. Все это способствует развитию легочной гипертензии.
- Гипоплазия легких. Гипоплазией легких называется недоразвитие этого органа в процессе созревания эмбриона. Чаще всего это заболевание встречается у недоношенных детей, родившихся раньше положенного срока. Это объясняется тем, что легкие у эмбриона развивают позже, нежели другие внутренние органы. При гипоплазии малый круг кровообращения оказывается не в состоянии принять весь объем крови, который поступает в него из правого желудочка. В результате этого повышается давление в легочной артерии, а сам правый желудочек гипертрофируется (утолщается и увеличивается в размерах).
Саркоидоз является патологией с невыясненной этиологией. Это означает, что до сих пор неизвестны все механизмы, которые ведут к развитию данной болезни. Легкие при саркоидозе поражаются более чем в 80% случаев. Патологический процесс сводится к образованию крупных гранулем, которые сдавливают близлежащие ткани. Пережатие бронхиол или кровеносных сосудов нарушает нормальную работу легких. Результатом становится легочная гипертензия и хроническое легочное сердце.
Саркоидоз обычно развивается медленно. Гранулемы проходят несколько стадий в своем развитии и не сразу достигают больших размеров. Функция легких из-за этого нарушается постепенно. Иногда пораженным оказывается лишь один из сегментов легких (в зависимости от локализации гранулем). Хроническое легочное сердце на фоне саркоидоза развивается в основном у людей после 50 лет, так как это заболевание не характерно для молодого возраста.
Бронхитом называется заболевание дыхательной системы, при котором воспалительный процесс развивается на уровне бронхов. Чаще причиной воспаления становится попадание патогенных микроорганизмов (бактерий или вирусов), но возможны и другие причины. Характерными изменениями в организме при бронхите являются воспалительный отек слизистой оболочки бронхов и усиленное образование слизи (мокроты). Согласно общепринятой классификации, различают острое и хроническое течение бронхита.
Острый бронхит не сопровождается изменениями в сердце, так как полное излечение происходит слишком быстро, а гемодинамика в малом круге кровообращения нарушена незначительно. Гораздо серьезнее обстоят дела при хроническом течении болезни. В этом случае воспалительный процесс в бронхах длится несколько месяцев или даже лет с периодическими обострениями. Это становится причиной постепенных изменений в структуре бронхов. Ухудшается вентиляция легких и повышается выделение вязкой мокроты. Все это ведет к медленному, но прогрессирующему росту давления в легочной артерии. Как следствие, у пациентов (обычно через несколько лет) развивается хроническое легочное сердце.
Бронхоэктатическая болезнь является сравнительно частым заболеванием дыхательной системы, которое может встречаться в любом возрасте. Как правило, она развивается вторично, на фоне других хронических болезней легких. Основной проблемой при данной патологии является формирование бронхоэктазов. Так называются измененные бронхи. Они деформируются, принимая вид расширенных цилиндров, мешочков или спирали. Все это ухудшает вентиляцию легких в целом и способствует хроническим инфекционным процессам. Нередко больные жалуются на гнойную мокроту, которая появляется в результате жизнедеятельности микробов в полости бронхоэктазов.
Тяжесть болезни зависит от количества видоизмененных бронхов. В тяжелых случаях наблюдается зарастание просвета бронхов соединительной тканью и развитие пневмосклероза. Как следствие, затрудняется кровоток в капиллярной сети легких и развивается легочное сердце.
Как уже отмечалось выше, тяжелые длительные приступы бронхиальной астмы могут привести к развитию острого легочного сердца с расширением правых отделов органа. Менее острое течение болезни с периодическими обострениями не повышает давление в легочной артерии так резко. Поэтому у пациентов формируется не острое, а хроническое легочное сердце.
Бронхиальная астма является весьма распространенным заболеванием, которое считается одной из основных причин развития легочного сердца. Она характеризуется спазматическим сокращением гладких мышц, которые расположены в стенках бронхов. Закрытие бронхов останавливает приток воздуха в альвеолы и газообмен, из-за чего возникает дыхательная недостаточность. Единой теории о причинах развития астмы не существует, несмотря на многочисленные исследования.
Причинами спазма гладких мышц в бронхах считают:
- аллергические реакции;
- нарушения на уровне иннервации бронхов;
- вдыхание слишком холодного или слишком горячего воздуха;
- курение;
- неправильное питание;
- плохая экологическая обстановка;
- наследственные факторы.
Хроническое легочное сердце развивается далеко не у всех больных с бронхиальной астмой. Гипертрофия миокарда нарастает лишь во время приступов. Устранение вышеперечисленных неблагоприятных факторов и симптоматическое лечение позволит уменьшить число обострений астмы до минимума. В таких условиях поражение сердца крайне маловероятно.
Эмфиземой легких называется патологическое увеличение объема этого органа из-за расширения бронхов. Болезнь встречается достаточно часто и может быть вызвана различными причинами. В первую очередь, расширение бронхов является следствием снижения их эластичности. Она наблюдается при некоторых врожденных заболеваниях. Тогда эмфизема развивается с возрастом. Приобретенный вариант болезни встречается при длительном и усиленном растяжении легких. Такая эмфизема характерна, например, для музыкантов, играющих на духовых инструментах. Редко встречается расширение легких с установлением эмфиземы после баротравмы (когда человек резко попадает в зону повышенного давления).
Нарушения при данной патологии заключаются в разрушении стенок мелких бронхов и их сильной деформации. Это мешает прохождению воздуха и газообмену. Происходит постепенный застой крови в малом круге кровообращения с расширением правых отделов сердца.
Некоторые заболевания сосудов могут затрагивать легочную артерию и мелкие капилляры в легких. При этом в отличие от вышеперечисленных патологий значительного нарушения дыхания не происходит. Проблема заключается непосредственно в поражении сосудистого русла. Воспалительный процесс локализуется в стенках сосудов различного размера, приводя к нарушению их проходимости (васкулит). Из-за этого тот же объем крови будет проходить уже с трудом. Давление в легочной артерии постепенно возрастает до очень высоких показателей. Это ведет к быстрому развитию легочного сердца с выраженным утолщением миокарда правого желудочка.
Заболеваниями, которые могут привести к поражению сосудистой сети легких, являются:
- узелковый периартериит;
- болезнь Кавасаки;
- микроскопический полиангиит;
- болезнь Бехчета;
- васкулиты при заболеваниях соединительной ткани (системная красная волчанка, ревматизм).
Поражение сосудов может быть вызвано и некоторыми бактериальными или вирусными инфекциями, но в этих случаях легочное сердце развивается редко. Дело в том, что инфекционные васкулиты обычно проходят довольно быстро (несколько недель). За такой короткий срок миокард не успевает сильно увеличиться в размерах. Поражение сердца характерно лишь для болезней, при которых воспаление сосудов легких длится по несколько месяцев или с периодическими обострениями.
Иногда легочное сердце развивается не на фоне поражения сосудов или бронхиального дерева легких. Эта патология может быть обнаружена и у людей с дыхательной недостаточностью другого рода. Например, при некоторых нейромышечных заболеваниях возникает слабость дыхательной мускулатуры. Дело в том, что вдох является активным процессом, в котором участвуют различные группы мышц. При поражении нервов, которые руководят работой этих мышц, вдох затруднен, ритмичность дыхания нарушена, и газообмен не происходит с нормальной скоростью. Таким образом, застой крови в легких возникает даже при отсутствии структурных изменений в самом органе.
Нейромышечные заболевания, влияющие на работу дыхательной системы, могут быть как врожденными, так и приобретенными. Во втором случае речь идет о некоторых инфекциях, поражающих нервную систему. Чаще всего перебои в ритме дыхания не вызывают его острую остановку, поэтому давление в легочной артерии растет медленно, а сердце длительное время компенсирует это наращиванием мышечного слоя.
Легочное сердце можно обнаружить при следующих нейромышечных заболеваниях:
- миастения;
- врожденные или приобретенные мышечные дистрофии;
- миопатии различного происхождения;
- полиомиелит.
В редких случаях легочное сердце развивается у пациентов с поражением дыхательного центра. Так называется область в стволе головного мозга (продолговатый мозг), которая отвечает за регуляцию дыхания. Если работа этого центра нарушена, он не в состоянии посылать импульсы дыхательным мышцам и поддерживать процесс дыхания. При серьезных нарушениях в его работе газообмен практически не происходит. Застой крови в малом круге ведет к резкому подъему давления в легочной артерии. Временные перебои повышают давление постепенно. Таким образом, заболевания, отражающиеся на работе дыхательного центра, могут привести к развитию как острого, так и хронического легочного сердца.
Причинами повреждения дыхательного центра могут быть:
- травмы головы;
- рассеянный склероз;
- повышенное внутричерепное давление;
- отек мозга;
- отравления некоторыми веществами;
- менингит;
- инсульт.
Во всех вышеперечисленных случаях механизмы поражения нейронов будут различными, но эффект практически всегда схож. Он заключается в постепенном угнетении дыхательной функции.
Легочное сердце является частой патологией у людей с деформированной грудной клеткой. В норме ребра, позвоночник и грудина образуют достаточно большую полость, чтобы в ней свободно размещались легкие, сердце и органы средостения. Некоторые заболевания или аномалии развития могут привести к дефектам в росте и развитии костной ткани. Это часто отражается на форме грудной клетки. В результате подобных изменений легкие начинают хуже работать, а сосуды, идущие от сердца к легким и обратно, оказываются пережатыми. Организм приспосабливается к подобным условиям, но вентиляция легких и кровоток в малом круге кровообращения все равно обычно затруднены. Результатом является гипертрофия правых отделов сердца.
Деформация грудной клетки может быть врожденной аномалией развития, результатом рахитизма, которым пациент страдал в детстве, или дефектом после тяжелой травмы. Поскольку в каждом конкретном случае степень затруднения дыхания и кровотока различна, то легочное сердце развивается не у всех больных. Тем не менее, его частота у таких людей повышена по сравнению с распространенностью этой патологии в целом. Болезнь в этих случаях может развиться в любом возрасте.
Данная патология имеет место при постепенном наращивании давления. Процесс расширения правого предсердия и желудочка, а также утолщения их стенок может занять долгие месяцы и годы. Этот вид характеризуется постепенным появлением симптомов, которые часто сопровождаются признаками поражения дыхательной системы. Основная опасность при хронической форме заключается в развитии различных осложнений. Дело в том, что в норме миокард правого предсердия не так сильно развит. Он перекачивает кровь по более короткому малому кругу кровообращения. Вследствие этого ему не требуется такое интенсивное питание, как миокарду левого желудочка.
Проблема при хроническом легочном сердце заключается в том, что в стенке правого желудочка становится больше мышечных волокон. Этот отдел постоянно работает в усиленном режиме и потребляет больший объем кислорода. Но анатомически к нему подходит меньше коронарных артерий (сосуды, снабжающие сердечную мышцу питательными веществами). Таким образом, возникает дисбаланс между потреблением и поставкой кислорода.
Кроме различия на хроническое и острое легочное сердце иногда говорят о его компенсированной и декомпенсированной форме. В первом случае сердце способно длительное время преодолевать возросшее давление за счет более сильных сокращений. Вследствие этого пациент может не иметь жалоб вовсе. Однако механизмы и ресурсы, за счет которых происходит компенсация, истощаются. Наступает декомпенсированная стадия. При ней сердце не может преодолеть давление в малом круге кровообращения. Газообмен не происходит, и организм без срочной помощи извне быстро погибает от одновременной остановки сердца и дыхания.
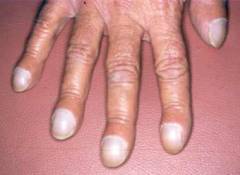
Наиболее характерными проявлениями легочного сердца являются:
- тахикардия;
- аритмия;
- боли в области сердца;
- одышка;
- головокружение и обмороки;
- кашель;
- повышенная утомляемость;
- отеки;
- посинение кожных покровов;
- набухание шейных вен;
- «барабанные» пальцы;
- боли в правом подреберье;
- асцит.
Тахикардия – это учащенное сердцебиение, которое нередко замечает сам пациент. При хроническом легочном сердце она является одним из наиболее распространенных симптомов. Тахикардия развивается для компенсации недостаточного кровообращения. Еще до утолщения миокарда правого желудочка сердце начинает биться быстрее, чтобы не допустить застоя крови и протолкнуть ее через легочную артерию, несмотря на повышенное давление. Учащение сердцебиения может быть одним из первых симптомов при хроническом легочном сердце.
Поначалу пациенты жалуются на приступы, которые со временем повторяются все чаще. На поздних стадиях при хронических процессах в легких тахикардия может наблюдаться постоянно, но частота сердечных сокращений в этих случаях не превышает обычно 90 – 100 ударов в минуту. Основным механизмом компенсации все же остается гипертрофия миокарда.
Аритмия – это нарушение нормального сердечного ритма, при котором сокращения происходят хаотично, через разные промежутки времени. При хроническом легочном сердце аритмия может изредка появляться на ранних стадиях, но все же более характерен этот симптом для запущенной болезни.
Механизм появления аритмии достаточно сложен. Этот симптом развивается из-за значительной гипертрофии миокарда. Дело в том, что сердечное сокращение происходит под действием биоэлектрического импульса. Этот импульс разносится по сердечной мышце с помощью специальных волокон, составляющих проводящую систему сердца. В норме эти волокна отвечают за равномерное и ритмичное сокращение всех отделов сердца. Однако увеличение в размерах правого предсердия и утолщение его мышцы затрудняет этот процесс. Результатом становятся нарушения в проведении импульса, и, как следствие, аритмия.
Как уже отмечалось выше, при хроническом легочном сердце наблюдается дисбаланс между потребностью миокарда в кислороде и возможностями коронарных сосудов. Этот дисбаланс особенно выражен во время физической нагрузки, когда сердце работает в усиленном режиме. Боль появляется из-за острого кислородного голодания клеток. Как правило, она локализуется за грудиной. Если при этом продолжить давать нагрузку на сердце и не предпринимать никаких мер, может развиться инфаркт миокарда (смерть мышечных клеток из-за нехватки кислорода).
На боль в области сердца жалуются пациенты на разных этапах болезни. Однако наиболее велика угроза гипоксии (кислородного голодания) у людей с уже гипертрофированным миокардом, то есть со сформировавшимся легочным сердцем. Такие боли не всегда отвечают на прием нитроглицерина. Эффективнее они снимаются эуфиллином. Некоторые проблемы они представляют при диагностике, так как обычно от нехватки кислорода страдает левый желудочек с хорошо развитым миокардом. Это может сбить с толку неопытного врача при первичном осмотре, однако дальнейшие диагностические обследования дают правильное представление об истинном источнике боли.
Одышка является одним из самых распространенных симптомов у пациентов с легочным сердцем. Она представляет собой вариант нарушения дыхания. При ней дыхание не останавливается, но пациенту бывает трудно восстановить его нормальный ритм. Нередко для этого приходится принять специфическую позу (слегка склонившись вперед и облокотившись на что-то руками). В такой позе задействуются дополнительные группы дыхательных мышц, что облегчает дыхание и восстанавливает его ритм.
На ранних этапах одышка вызвана не легочным сердцем (которое попросту еще не сформировалось), а патологией легких, которая впоследствии приведет к гипертрофии миокарда правого желудочка.
Причиной появления одышки могут быть следующие процессы в легких:
- воспаление тканей легких;
- скопление мокроты в бронхах;
- деформация бронхов;
- сдавливание легких.
При появлении одышки важно обратиться к врачу для установления ее причины. Дело в том, что некоторые болезни, вызывающие этот симптом, проходят быстро и не требуют специфического лечения. Однако если одышка появилась на фоне заболеваний, которые могут привести к развитию легочного сердца, необходимо срочно начать лечение и профилактические меры.
На поздних этапах болезни, когда миокард уже гипертрофирован и легочное сердце сформировалось, одышка может быть вызвана нарушениями кровотока. Снижение газообмена ведет к тому, что в артериальной крови падает процентное содержание кислорода. Это воздействует на специфические рецепторы и раздражает дыхательный центр в мозге. Однако попытка центра стимулировать дыхание ведет лишь к одышке, так как газообмен нарушен по причине плохой работы сердца.
Кожа при хроническом легочном сердце синеет из-за переполнения венозной кровью и низкого содержания кислорода в артериальной крови. В первую очередь это наблюдается в области пальцев рук и ног, а также в так называемом носогубном треугольнике. Губы и кончик носа имеют синюшный оттенок (иногда фиолетовый) и быстро замерзают. Такое лицо также именуется лицом Корвизара. Кожа вне носогубного треугольника бледная, иногда с желтоватым оттенком.
Иногда на фоне общей бледности у больных может наблюдаться болезненный румянец на щеках. Он объясняется токсическим действием углекислого газа, содержание которого в крови повышено. Это вызывает расширение капилляров внутри кожи, что и ведет к появлению румянца. Иногда параллельно с румянцем наблюдается покраснение белков глаз из-за расширения капилляров и в этой области.
Повышение давления в нижней полой вене серьезно отражается на кровотоке в печени. Дело в том, что портальная вена, проходящая через этот орган, впадает как раз туда. Эта вена формируется не только за счет крови из печени. Она представляет собой как бы «выходное отверстие» разветвленной сети. Эта сеть собирает венозную кровь от многих органов брюшной полости (селезенка, кишечник, желудок, и др.). Вся эта кровь поступает в печень, но не может покинуть ее в полном объеме из-за поражения сердца. Тогда печень переполняется кровью.
Сама печень практически не имеет чувствительных нервных окончаний. Однако капсула, которая окружает этот орган, очень восприимчива к боли. При увеличении печени на несколько сантиметров (что характерно для хронического легочного сердца) капсула сильно растягивается, и у пациента появляются боли в правом подреберье. Они могут сопровождаться чувством тяжести и дискомфорта в этой области. Боль усиливается при движении и физической нагрузке (в этот момент печень немного смещается в брюшной полости, еще сильнее растягивая капсулу).
Асцитом называется скопление жидкости в брюшной полости. При правосторонней сердечной недостаточности он является весьма характерным поздним симптомом. Когда кровь плохо перекачивается последовательно возрастает давление во всех венах, которые впадают в правое предсердие. Асцит всегда сопровождается увеличением печени и обусловлен повышением давления в портальной вене и нижней полой вене. Этот симптом характерен не только для легочного сердца, но и для многих болезней печени.
Когда сосуды внутренних органов переполняются кровью, часть жидкости просачивается сквозь их стенки. Обычно клетки крови (эритроциты, лимфоциты) выходят лишь в небольших количествах, но жидкая фракция крови и мелкие молекулы способны пройти между клетками сосудистой стенки. Эта жидкость скапливается в полости брюшины. В редких случаях ее количество может превышать 10 литров. Разумеется, такой объем накапливается очень долгое время (недели, месяцы). Естественного рассасывания не происходит, потому что оно должно идти через вены или лимфатические сосуды, которые и так переполнены.
Больной с асцитом выглядит как полный человек с большим животом, но определенные отличия все же есть. При пальпации или перкуссии брюшной полости отчетливо чувствуется скопление жидкости. Жировая ткань у полных людей сильно отличается на ощупь. Кроме того, на передней брюшной стенке можно увидеть просвечивающие переполненные вены под растянутой кожей. Пупок несколько выпячивается.
Вышеперечисленные симптомы и проявления болезни характерны в основном для хронического легочного сердца. При острой форме такие симптомы как асцит, отеки или пальцы Гиппократа попросту не успевают сформироваться. На первое место выходит боль в груди, выраженное нарушение дыхания, набухание шейных вен. При появлении этих симптомов необходимо срочно вызвать скорую медицинскую помощь и госпитализировать больного для выяснения диагноза и срочного лечения.
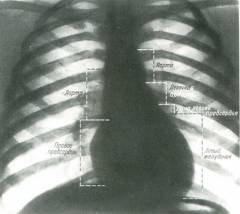
Основными методами, применяемыми в диагностике легочного сердца, являются:
- общий осмотр пациента;
- перкуссия сердца;
- аускультация;
- электрокардиография (ЭКГ);
- эхокардиография;
- рентгенологическое исследование.
Общий осмотр пациента проводится с целью выявить основные симптомы, характерные для легочного сердца. Нередко пациент во время визита к врачу сообщает лишь о тех изменениях, которые его беспокоят. В то же время такой симптом, как, например, «барабанные» пальцы не сопровождается какими-либо неприятными ощущениями, и люди не придают ему большого значения, списывая на возрастные изменения. В связи с этим при поступлении требуется произвести тщательный общий осмотр пациента для сбора наиболее полной информации.
Во время общего осмотра могут быть обнаружены следующие характерные признаки хронического легочного сердца:
- пальцы Гиппократа;
- набухание шейных вен;
- отеки;
- увеличение печени;
- асцит.
Все это уже наводит врача на правильный диагноз. Квалифицированному специалисту при этом даже не нужно проводить дополнительных обследований, чтобы понять, что у пациента правосторонняя сердечная недостаточность, вызванная легочным сердцем или тяжелой хронической болезнью легких.
В некоторых случаях общий осмотр позволяет предположить, какое заболевание стало причиной развития легочного сердца. Характерным признаком эмфиземы, например, является бочкообразная форма грудной клетки, а при пневмосклерозе кожа между ребрами как бы втянута.
Перкуссия сердца проводится в рамках первичного осмотра пациента. Она представляет собой «простукивание» области сердца для приблизительного определения границ органа. Врач ставит одну руку на область сердца, а другой постукивает по собственному пальцу. При этом важно слушать, какой звук получается при ударах. Над легкими этот звук будет более гулким. Над сердцем происходит его притупление, так как под рукой врача уже не полость, а более плотные ткани.
Во время перкуссии у пациентов с хроническим легочным сердцем отмечается смещение правой границы сердца вправо. Это говорит о выраженной гипертрофии правого желудочка. Данное изменение характерно именно для легочного сердца и при других патологиях встречается редко.
Аускультацией называют акустическое исследование, которое проводится с помощью специального инструмента – стетофонендоскопа (слушалка). Исследование должно проводиться в максимальной тишине, так как даже инструмент не позволяет точно расслышать все патологические звуки.
При аускультации сердца врач оценивает работу его клапанов, ритм и силу сокращений. В ряде случаев удается предположить и увеличение правых отделов сердца (при этом точки выслушивания несколько смещаются, потому что сердце меняет форму). Более информативна аускультация легких. Она позволяет услышать хрипы, характер которых может помочь в диагностике первичного заболевания.
Типичными изменениями при аускультации сердца являются:
- акцент второго сердечного тона на легочной артерии;
- при выслушивании во втором межреберье слева второй тон расщепляется, что говорит о гипертрофии правого желудочка;
- выслушивается пульмональный компонент второго тона, который появляется из-за позднего закрытия створок клапана;
- первый сердечный тон может быть ослаблен на поздних стадиях болезни, так как гипертрофированный миокард сокращается дольше.
Электрокардиография (ЭКГ) является одним из наиболее распространенных и информативных методов в диагностике сердечных заболеваний. Данное исследование основывается на создании электрического поля вокруг сердца с помощью специальных электродов. После этого аппарат записывает распространение сердечных импульсов, их направление и силу. Таким образом, у врача появляется возможность оценить функциональное состояние органа. Опытный специалист может по ЭКГ определить и структурные нарушения.
При легочном сердце на ЭКГ видны следующие признаки заболевания:
- зубец Р усиливается и имеет заостренную вершину в отведениях II, III и aVF (на ранних стадиях);
- в отведении V1 наблюдается появление патологического комплекса QRS;
- смещение электрической оси сердца вправо;
- в отведениях III, aVF, V1 и V2 может появиться отрицательный зубец Т, а весь сегмент RS-T смещается ниже изолинии.
Существуют и другие признаки легочного сердца на ЭКГ, позволяющие более точно определить особенности поражения сердца. В большинстве случаев эти признаки появляются из-за гипертрофии миокарда правого желудочка, изменения формы сердца и его поворота вокруг своей оси. Проведение ЭКГ может назначаться повторно для отслеживания изменений в течение болезни. Эта процедура является абсолютно безвредной и безболезненной. Расшифровку записи должен проводить опытный врач-кардиолог.
Эхокардиография (ЭхоКГ) представляет собой исследование структуры сердца с помощью ультразвуковых волн. С его помощью можно получить изображение отделов сердца, измерить толщину его стенок, скорость и направление тока крови, объем камер. ЭхоКГ является наиболее точным подтверждением наличия гипертрофии правого предсердия и желудочка. Кроме того, возможно обнаружить признаки легочной гипертензии. Все это служит достаточным аргументом для постановки окончательного диагноза. Измерение таких параметров как объем систолического выброса, может сильно помочь в назначении правильного лечения, так как дает более полную картину патологического процесса.
ЭхоКГ рекомендуется проводить всем пациентам с подозрением на легочное сердце. Это исследование является безболезненным и не причиняет какого-либо вреда, поэтому может проводиться повторно по ходу лечения.
Рентгенологическое исследование основано на прохождении через грудную клетку пациента рентгеновских лучей. Часть этого излучения поглощается плотными анатомическими структурами. За счет этого получается изображение, на котором видны различия тканей по плотности. Это позволяет судить о размерах и локализации внутренних органов.
При хроническом легочном сердце на рентгенограмме могут быть следующие изменения:
- набухание легочной артерии (ее дуга лучше заметно в косой проекции);
- увеличение правого желудочка;
- шарообразная форма сердца;
- уменьшение средостения;
- расширение корней легких (признак легочной гипертензии);
- усиление легочного рисунка или выявление новообразований в легких (признаки патологии легких, которая вызвала развитие легочного сердца).
Рентгенологическое исследование предполагает облучение пациента минимальными дозами радиации. Оно не рекомендуется детям или беременным женщинам. Остальным пациентам проводится единожды. Повторных облучений по возможности лучше избегать, прибегая к другим методам исследования.
Для определения причин развития легочного сердца и определения тяжести болезни могут быть назначены дополнительные анализы и исследования:
- анализ крови;
- бактериологический анализ;
- исследование дыхательной функции.
Правосторонняя сердечная недостаточность, которая наблюдается у пациентов с легочным сердцем, нередко приводит к изменениям в составе крови. В связи с этим лабораторный анализ крови (общий анализ крови и биохимический анализ крови) желательно назначать всем пациентам при поступлении. По ходу лечения могут проводиться повторные анализы крови как из вены, так и из пальца.
Типичными изменениями в анализе крови являются:
- Эритроцитоз (увеличение количества эритроцитов). Появляется как компенсаторная реакция, поскольку именно эритроциты переносят кровь к органам. Норма составляет 3,5 – 5,0 Х 10 12 клеток в 1 л крови.
- Повышенный уровень гемоглобина. Так как кислорода не хватает, организм производит больше белков, которые его переносят. Таким образом, в меньшем объеме крови сможет раствориться больший объем кислорода. Нормальный уровень гемоглобина колеблется от 120 до 160 г/л.
- Уменьшение СОЭ (скорости оседания эритроцитов). Данное изменение типично для больных с дыхательной недостаточностью. При воспалительных заболеваниях легких СОЭ может быть на нормальном уровне или повышаться (норма 3 – 15 мм/ч).
- Повышение уровня лейкоцитов. Данное изменение обнаруживается при ряде воспалительных, инфекционных или аллергических процессов. Они не являются следствием легочного сердца, а вызваны хроническим заболеванием легких.
Кроме того, при проведении специального анализа можно обнаружить повышенный уровень натрия в крови, пониженное содержание кислорода и повышенное – углекислого газа. Это подтверждает наличие дыхательной недостаточности и указывает на необходимость применения тех или иных методов лечения.
Бактериологический анализ проводится при подозрении на инфекционный процесс в легких. Этот процесс может стать причиной длительного воспаления и ухудшения дыхательной функции. В этом случае для лечения понадобится идентификация микроорганизмов и определение их чувствительности к антибиотикам.
Материалом для бактериологического анализа обычно является мокрота. Определение вида микроорганизмов может проводиться различными способами (посев на питательные среды, микроскопия, полимеразная цепная реакция). После идентификации возбудителя болезни появляется возможность назначить правильный антибиотик. Восстановление нормального газообмена в легких останавливает гипертрофию миокарда и облегчает симптомы болезни.
Поскольку развитие легочного сердца обычно связано с хроническими заболеваниями дыхательной системы, в процессе диагностики может понадобиться тщательное исследование функции легких. Это позволит определить, какая именно патология вызывает повышенное давление в легочной артерии. Параллельное лечение основного заболевания облегчит и симптомы легочного сердца.
Для исследования функции легких могут понадобиться:
- определение емкости легких;
- определение остаточного объема легких;
- вычисление индекса Тиффно;
- максимальная объемная скорость выдоха.
Все эти исследования проводятся с помощью специальной аппаратуры в пульмонологическом отделении. Они являются безболезненными. Повторное измерение может понадобиться лишь в конце курса лечения, чтобы оценить его эффективность.
Медикаментозное лечение легочного сердца ведется в следующих направлениях:
- коррекция низкого уровня кислорода в крови;
- снижение сосудистого сопротивления в легких;
- снижение вязкости крови;
- лечение правосторонней сердечной недостаточности;
- лечение основного заболевания;
- профилактика осложнений.
Основной проблемой, которую предстоит решить врачу, является пониженное содержание кислорода в артериальной крови. Это влияет на работы практически всех органов и систем и повышает риск серьезных осложнений. Если у больного имеются характерные симптомы, ему назначаются препараты и процедуры, повышающие уровень кислорода в крови и улучшающие его доставку к тканям организма. Показаниями к срочному применению этих мер является падение парциального давления кислорода в крови ниже 65 мм ртутного столба.
Для повышения уровня кислорода рекомендуются следующие процедуры:
- Ингаляция кислорода. В легкие через специальный зонд (обычно носовой) подают газовую смесь, обогащенную кислородом. Его содержание в ней не должно превышать 40% (иначе может наступить угнетение дыхательного центра и остановка дыхания). Эту процедуру выполняют только в условиях стационара под надзором врачей. Применение кислорода в качестве лечебного средства может проводиться длительно время (по несколько часов в день в течение недель).
- Применение бронхолитиков. Бронхолитиками называются препараты, расширяющие просвет бронхов путем стимуляции рецепторов в их стенках. Существуют различные группы бронхолитиков. Подбор препарата и его дозировка зависит от характера нарушений в легких (от основного заболевания, вызвавшего появление легочного сердца). Наиболее распространенными медикаментами из этого ряда являются сальбутамол, теофиллин, тербуталин. Для удаления из просвета бронхов мокроты назначают бромгексин и его аналоги. Самостоятельный выбор препаратов не рекомендуется из-за риска побочных эффектов и наличия возможных противопоказаний.
- Назначение антибиотиков. Из-за плохой вентиляции легких и ослабления организма в целом у больных с легочным сердцем велик риск инфекционных заболеваний. При этом целесообразно профилактическое назначение антибиотиков. Выбор препарата при этом также осуществляет врач, так как он знает, как сочетается действие различных препаратов.
| Фармакологическая группа | Механизм действия | Название препарата | Рекомендуемые суточные дозы |
| Блокаторы кальциевых каналов | Расширяют капилляры в малом круге кровообращения за счет расслабления гладких мышц в стенках сосудов. | Нифедипин | 60 – 120 мг |
| Дилтиазем | 360 – 600 мг | ||
| Исрадипин | 5 – 20 мг | ||
| Ингибиторы АПФ (ангиотензинпревращающего фермента) | Препятствуют формированию и работе некоторых биологически активных веществ и ферментов, которые вызывают спазм сосудов. Назначаются с осторожностью (больным с декомпенсированным легочным сердцем – меньшие дозы). | Каптоприл | 12,5 – 75 мг |
| Эналаприл | 5 – 40 мг | ||
| Периндоприл | 2 – 8 мг | ||
| Нитраты | Уменьшают возврат венозной крови к правому предсердию, «разгружая» сердце. | Изосорбид-динитрат | Подбирается индивидуально по состоянию пациента. |
| Изосорбид-5-мононитрат | |||
| Альфа-1-адреноблокаторы | Избирательно воздействует на рецепторы в стенках капилляров, приводя к их быстрому расширению. | Доксазозин | 0,5 – 2 мг |
Сгущение и повышение вязкости крови происходит отчасти из-за выпота некоторого количества жидкости из сосудистого русла, отчасти – из-за активации свертывающей системы крови. Густая кровь труднее проходит по мелким капиллярам в легких, из-за чего давление возрастает. Пациентам назначают курс препаратов, разжижающих кровь. Это не только облегчает нагрузку на сердце, но и снижает риск некоторых осложнений.
Для снижения вязкости крови могут быть предприняты следующие меры:
- Кровопускание в объеме до 300 мл за один раз. Данная процедура выполняется как экстренная мера, потому что она не стабилизирует процесс, а лишь временно улучшает ситуацию.
- Назначение фраксипарина. Данный препарат назначают по 0,6 мг дважды в сутки в виде подкожных инъекций. При необходимости он может использоваться в течение нескольких месяцев. Основным эффектом является предотвращение склеивания тромбоцитов. Также его иногда назначают при тромбоэмболии ветвей легочной артерии для разрушения тромбов.
- Назначение реополиглюкина. Препарат применяют в виде капельницы в дозе 200 – 400 мл за один раз. Процедуру проводят 1 раз в 3 – 4 дня. Препарат способствует разжижению крови.
Основной проблемой при правожелудочковой сердечной недостаточности является застой венозной крови. Это ведет к слишком серьезной нагрузке на сердце, так как ему приходится перекачивать большой объем крови.
Для борьбы с признаками правосторонней недостаточности применяются следующие группы препаратов:
- Диуретики (мочегонные препараты). Данная группа медикаментов способствует удалению излишка жидкости естественным путем. Увеличивается фильтрация крови в почках и образование мочи. Курс лечения начинают с минимальных доз, чтобы не допустить быстрого падения артериального давления. Постепенно пациенту подбирают индивидуальную дозу, которая позволяет эффективно снизить нагрузку на сердце без опасности осложнений.
- Сердечные гликозиды. Данная группа препаратов применяется с осторожность и в небольших дозах. Они способствуют более сильному сокращению сердца в период систолы. Это повышает давление в легочной артерии. При неправильном приеме гликозиды могут усугубить ситуацию.
- Ингибиторы АПФ. О действии данных препаратов говорилось выше. С их помощью снимается нагрузка на сердце и устраняются многие симптомы заболевания.
Профилактика осложнений легочного сердца включает ограничение физической нагрузки, стресса и других факторов, нагружающих сердце. При необходимости больной может пройти специальную медицинскую комиссию и получить группу инвалидности (если его состояние не позволяет нормально работать). Другим важным направлением в профилактике является соблюдение диеты, которая при легочном сердце несильно отличается от других сердечных заболеваний.
Рекомендуется придерживаться следующих принципов в питании:
- соль потребляется ограниченно (до 5 г в сутки);
- исключение алкоголя;
- исключение продуктов, богатых животными жирами (сало, свинина, наваристый бульон, сливочное масло);
- увеличение потребления витаминов;
- ограничение потребления воды (временно, при отеках);
- ограничение калорийности рациона.
Все это помогает избежать серьезных осложнений, которыми и опасно легочное сердце. При соблюдении диеты и приеме назначенных препаратов прогноз болезни обычно остается благоприятным. Важнейшей мерой профилактики является периодическое посещение врача-кардиолога.
Инфаркт миокарда правого желудочка является наиболее характерным осложнением легочного сердца. При других патологиях это осложнение практически не встречается. Смерть мышечных клеток (кардиомиоцитов) наступает из-за недостаточного поступления кислорода. Причинами является ухудшение газообмена (низкое содержание кислорода в артериальной крови) и несоразмерно слабое кровоснабжение, так как коронарные сосуды не в состоянии обеспечивать работу увеличенной мышцы. Инфаркт встречается чаще у пожилых людей во время физической нагрузки.
Риск этого осложнения повышают следующие факторы:
- курение (ведет к спазму коронарных сосудов);
- повышенное содержание холестерина в крови (из-за несоблюдения диеты);
- атеросклероз (отложение холестериновых бляшек в коронарных сосудах);
- отказ от поддерживающего медикаментозного лечения.
Язвенная болезнь желудка и двенадцатиперстной кишки является следствием застоя крови в портальной вене. Именно в нее оттекает кровь из большей части пищеварительного тракта. Из-за застоя крови и кислородного голодания слизистая оболочка желудка претерпевает некоторые изменения. В частности, она становится более восприимчивой к различного рода повреждениям и хуже восстанавливается. В таких условиях язва формируется быстро.
Другими предрасполагающими к этому осложнению факторами являются:
- нерегулярное питание;
- алкоголизм;
- потребление чрезмерно острой, соленой или кислой пищи;
- наличие хронического гастрита;
- инфекция Helicobacter Pylori.
При правосторонней сердечной недостаточности образовавшиеся язвы очень плохо поддаются лечению. Приходится соблюдать строгую диету и параллельно бороться с нехваткой кислорода. Для более эффективного лечения этого осложнения требуются совместные усилия гастроэнтеролога и кардиолога.
источник