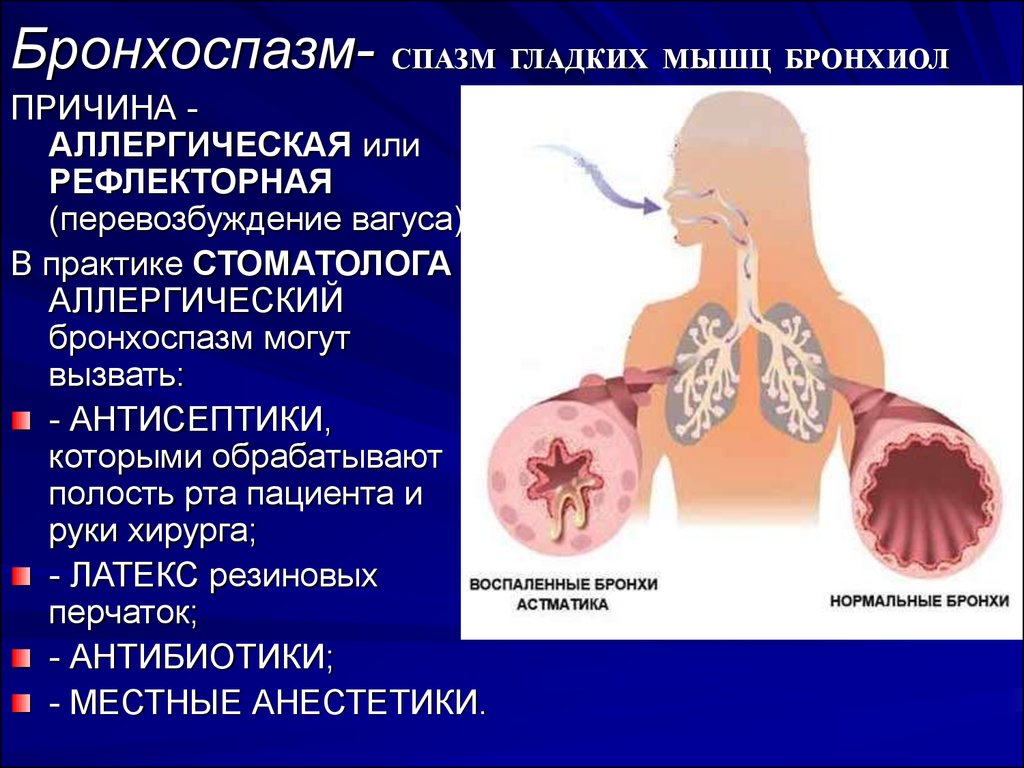
Дыхательная система человека устроена подобно дереву: воздух проходит из трахеи бронхи, сначала в крупные, а затем во все более мелкие (мелкие бронхи называются бронхиолами) и потом уже попадают в альвеолы, откуда кислород уже и всасывается в кровь.
Бронхиальная астма — это заболевание, в основе которого лежит повышенная чувствительность бронхов к различным раздражителям (в частности, аллергенам). В ответ на действие этих раздражителей развивается сужение (обструкция) бронхов. Этот процесс обусловлен несколькими причинами: повышением тонуса бронхов, избыточного отделяемого в просвет бронхов и их воспаления. При астме приступы чаще всего возникают эпизодически, например после контакта с раздражителем. При тяжелой астме обструкция бронхов часто сохраняется и между приступами.
Одно из наиболее опасных осложнений бронхиальной астмы — астматический статус — угрожающий жизни приступ, не поддающийся обычному лечению. Такие пациенты нуждаются в немедленной госпитализации в отделение реанимации.
Бронхиальная астма — очень распространенное заболевание, ею страдает примерно 5% населения. Среди детей распространенность астмы еще выше, во многих случаях у детей она проходит. Бронхиальная астма у взрослых — это хроническое заболевание, требующее постоянного лечения под руководством специалиста.
Большую роль в возникновении астмы играет наследственность: если один из родителей страдает астмой, то вероятность того, что она возникнет у ребенка составляет почти 50%, а если оба — 65%.
У многих больных бронхиальной астмой вырабатываются антитела к одному или нескольким аллергенам. Эта форма получила название аллергической бронхиальной астмы. Она нередко сочетается с кожными болезнями (нейродермитом) и аллергическим ринитом (насморком). Аллергическую бронхиальную астму называют еще экзогенной, в противоположность эндогенной бронхиальной астме, в развитии которой не играют роль ни предрасположенность к аллергии, ни аллергены из окружающей среды.
Аллергическая бронхиальная астма обычно развивается в детском и молодом возрасте. К самым частым аллергенам относятся пыльца, плесневые грибы, тараканы, домашняя пыль и эпидермис (внешний слой кожи) животных, особенно кошек.
Пищевые аллергены бывают причиной астмы гораздо реже, чем воздушные, но некоторые продукты и пищевые добавки могут провоцировать тяжелые приступы. Нередко у больных бронхиальной астмой обнаруживают рефлюкс-эзофагит (заброс кислого содержимого желудочка обратно в пищевод), и его лечение может уменьшить тяжесть бронхиальной астмы.
При бронхиальной астме повышена чувствительность дыхательных путей к целому ряду раздражителей, в том числе к холодному воздуху, парфюмерии, дыму. Приступ удушья могут спровоцировать тяжелая физическая нагрузка и учащенное, избыточное дыхание (вызванное смехом или плачем).
Лекарственные средства служат причиной примерно 10% приступов бронхиальной астмы. Самый частый вид лекарственной астмы — аспириновая астма. Непереносимость аспирина и других нестероидных противовоспалительных средств обычно развивается в 20—30 лет.
Приступ бронхиальной астмы могут спровоцировать бета-адреноблокаторы (пропранолол, метопролол, тимолол), в том числе те, которые входят в состав глазных капель.
Основные жалобы — одышка (ощущение удушья, нехватки воздуха), кашель, свистящее дыхание.
Одышку периодически то нарастает, то уменьшается. Нередко она усиливается ночью, и может выясниться, что появилась она после острого респираторного заболевания (простуды) или вдыхания какого-либо раздражающего вещества. Хотя при обструкции бронхов сопротивление воздушному потоку усиливается на выдохе, больные обычно жалуются на затруднение вдоха (что вызвано усталостью дыхательных мышц).
Кашель иногда бывает единственной жалобой, тогда подтвердить диагноз помогает исчезновение или ослабление его после назначения бронходилататоров (средств, расширяющих бронхи). Появление кашля с мокротой во время приступа предвещает его окончание. Приступ астмы обычно развивается в течение 10—30 минут после контакта с аллергеном или раздражающим веществом.
Основной метод диагностики бронхиальной астмы — спирометрия (исследование функции внешнего дыхания). Спирометрия заключается в том, что пациент совершает форсированный (усиленный) выдох в аппарат, и тот рассчитывает основные параметры дыхания. К главным из них относятся объем форсированного выдоха за 1-ю секунду и пиковая объемная скорость. Спирометрия почти обязательно включает в себя и исследование реакции на бронходилататоры: для этого пациенту дают сделать несколько (обычно четыре) вдоха сальбутамола или иного бронходилататора быстрого действия и проводят спирометрию повторно.
Спирометрию необходимо проводить и для контроля за ходом лечения астмы: необходимо ориентироваться не только на наличие или отсутствие жалоб на фоне лечения, но и на объективные показатели, которые дает спирометрия. Существуют несложные приборы (пикфлуометры) для самостоятельного использования больными астмой.
В межприступный период функция легких может быть нормальной; иногда в этих случаях проводят провокационные пробы, обычно с метахолином. Отрицательная проба с метахолином исключает бронхиальную астму, но положительная — еще не подтверждает этот диагноз. Проба с метахолином положительна у многих здоровых людей; она может быть положительной, например, в течение нескольких месяцев после респираторной вирусной инфекции.
Рентгенография грудной клетки обязательна при тяжелых приступах, так как позволяет выявить скрытые осложнения, требующие немедленного лечения.
Лечение назначают в соответствии с тяжестью и длительностью заболевания. Течение бронхиальной астмы предсказать невозможно, и ее лечение требует от врача индивидуального подхода к каждому больному. Показано, что частота госпитализаций ниже среди тех больных, за которыми тщательно наблюдают и которых обучают правильно применять лекарственные средства.
Форма назначения противоастматических препаратов бывает разной: широко используют ингаляторы (индивидуальные и компрессорные — так называемые небулайзеры) и турбухалеры (для вдыхания порошкообразных препаратов). Преимущество ингаляционного введения в сравнении с пероральным (внутрь) и парентеральным (внутривенно) путями введения состоит в том, что в легких достигается более высокая концентрация препарата, а число побочных эффектов минимально. Иногда целесообразно назначить лекарственное средство именно внутрь или реже парентерально, так как эти пути введения позволяют препарату достичь тех участков легких, в которые не может проникнуть аэрозоль из-за тяжелого бронхоспазма и закупорки бронхов мокротой.
Широко применяют ингаляционные бета-адреностимуляторы, в том числе сальбутамол, тербуталин, битолтерол и пирбутерол. Эти препараты действуют дольше, чем их предшественники, и реже вызывают сердечно-сосудистые осложнения. Самым продолжительным действием обладает сальметерол. Его можно использовать для профилактики ночных приступов. Однако эффект сальметерола развивается медленно, и препарат не подходит для лечения приступов.
Есть опасение, что к адреностимуляторам развивается привыкание. И хотя этот процесс воспроизводится в эксперименте на лабораторных животных, клиническое значение привыкания пока не ясно. В любом случае возникшая у больного потребность в более частом применении препарата должна побудить пациента немедленно обратиться к своему врачу, так как может быть признаком перехода астмы в более тяжелую форму и необходимости в дополнительном лечении. Раньше ингаляционные адреностимуляторы рекомендовали применять регулярно (например, по 2 вдоха 4 раза в сутки), но ввиду частых сердечно-сосудистых осложнений и привыкания в настоящее время при легком течении бронхиальной астмы допускается более редкое применение, а также применение по необходимости.
Ингаляционные глюкокортикоиды широко применяют при бронхиальной астме. Они предназначены для достижения максимального местного эффекта при минимальном всасывании и наименьших осложнениях. Их можно использовать для отмены глюкокортикоидов после длительного приема, для ослабления зависимости от адреностимуляторов и уменьшения частоты приступов при физической нагрузке. Кандидозный стоматит можно устранить или предупредить, если тщательно полоскать рот после вдыхания препарата. Следует иметь в виду, что ингаляционные глюкокортикоиды не дают быстрого эффекта. Для того чтобы состояние стало улучшаться, их надо регулярно применять в течение нескольких недель, а чтобы добиться максимального эффекта — в течение нескольких месяцев.
Метилксантины (теофиллин, эуфиллин) для лечения бронхиальной астмы в настоящее время почти не используют.
Антагонисты лейкотриенов — препараты, блокирующие лейкотриеновые рецепторы (зафирлукаст, монтелукаст), как правило, применяют при легком или среднетяжелом течении астмы, обычно в комбинации с другими препаратами.
Ингаляционные M-холиноблокаторы (например, ипратропия бромид) применяют главным образом при хроническом обструктивном бронхите, но в ряде случаев — и при бронхиальной астме.
При бронхиальной астме, обусловленной аллергией на клещей и отдельные виды пыльцы, в отсутствие помощи от обычного медикаментозного лечения может помочь десенсибилизация, хотя наиболее эффективна она все-таки при аллергическом рините.
источник
Основное и наиболее опасное проявление бронхиальной астмы – бронхоспазм. Он представляет собой резкое сужение бронхиальных стенок, что препятствует нормальному прохождению воздуха по дыхательным путям. Это становится причиной недостаточного снабжения организма кислородом и перенасыщения его углекислым газом. Самочувствие больного ухудшается, ему делается тяжело дышать, может наблюдаться удушье и одышка.
Недостаток кислорода оказывает воздействие на деятельность сердца и сосудов, поэтому сердечный ритм возрастает, также наблюдается повышение давления.
Выраженность неприятных симптомов зависит от того, насколько тяжела форма астмы у пациента, от особенностей его организма и от причин, которые вызвали спазм бронхов. В некоторых случаях данное явление может привести к смерти больного, если не оказать ему своевременную помощь. Поэтому следует узнать основные особенности этой проблемы.
Бронхоспазм при бронхиальной астме является реакцией бронхов на негативное воздействие внешних факторов. Поскольку астма развивается под влиянием определенных раздражителей, то любой контакт человека с ними вызывает подобную реакцию, из-за чего и происходит бронхоспазм.
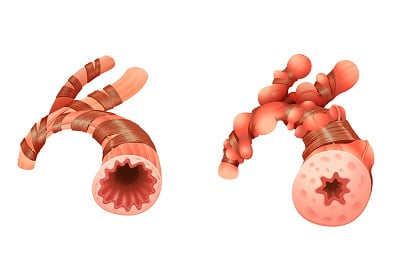
Чтобы компенсировать нехватку кислорода, человек начинает дышать чаще. Но из-за суженного прохода в бронхах наблюдаются трудности не только с вдыханием воздуха, но и с его выдыханием. Часть воздуха остается в легких, что приводит к их распиранию. Также при проблемах с выдыханием воздуха в легких остается меньше места для последующих вдохов, а это еще больше усугубляет ситуацию.
Для ликвидации данного явления используются быстродействующие лекарственные препараты, способствующие расслаблению бронхиальных мышц. Однако предупредить астматический бронхоспазм проще, чем купировать, поэтому стоит знать те факторы, которые могут его спровоцировать. В этом случае можно избегнуть их воздействия, что снизит вероятность обострений. Основные из этих факторов:
- аллергены;
- вещества химического происхождения;
- раздражение дыхательных путей механическим способом (воздействие инородных предметов);
-
вирусы и бактерии, оказавшиеся в дыхательных путях;
- грибковые инфекции;
- лекарственные препараты, стимулирующие раздражение бронхов;
- ингаляционные анестетики;
- стресс;
- физические нагрузки;
- холод;
- особенности климата;
- вредные экологические условия.
Реакции на перечисленные факторы возникают не у всех людей. Обычно для их возникновения необходимы определенные организменные особенности, такие как:
- наследственная предрасположенность;
- склонность к возникновению аллергии;
- чувствительность бронхов;
- курение (активное и пассивное);
- занятость на вредном производстве.
Эти обстоятельства, сочетаясь с неблагоприятными факторами, легко вызывают спазм бронхов.
Пациентам необходимо точно знать признаки данного явления, чтобы своевременно воспользоваться необходимыми лекарственными средствами. Это:
-
тяжесть в груди;
- нехватка воздуха;
- короткие вдохи и продолжительные тяжелые выдохи;
- кашель;
- бледность;
- усиленное потоотделение;
- хрипы.
Для тех, у кого бронхоспазм возник впервые, данные симптомы являются поводом для обращения к врачу.
В некоторых случаях перед возникновением спазма тоже проявляются некоторые признаки, по которым можно предположить его приближение.
Это существенно упрощает его купирование, иногда даже есть возможность предупредить его появления. Среди этих признаков можно назвать:
- головную боль;
- приступы сильного кашля;
- чихание;
- заложенность носа;
- раздражение глаз;
- кожный зуд;
- усталость;
- раздражительность.

Полностью избавиться от бронхоспазмов невозможно, однако, есть возможность минимизировать их количество. Поскольку данное явление – защитная реакция бронхов на неблагоприятные внешние воздействия, то для избегания его следует свести к минимуму контакты с раздражающими веществами. Но прежде необходимо выяснить, какие именно раздражители вызывают такую реакцию. Для этого существуют специальные аллергические и провокационные пробы.
Общие рекомендации по предупреждению бронхоспазмов заключаются в следующем:
- Отказаться от курения.
-
Бывать на свежем воздухе и проветривать жилые помещения.
- Не подвергаться длительному воздействию холода.
- Исключить контакты с аллергенами.
- Укреплять иммунитет.
- Избегать эмоциональных переживаний.
- Соблюдать правила гигиены.
- Выполнять назначения лечащего врача.
Если не выполнять профилактические мероприятия и не лечить основное заболевания, есть риск возникновения серьезных осложнений. В некоторых случаях спазм бронхиальных мышц может стать причиной смерти. Кроме этого, среди основных последствий можно назвать:
- дыхательную недостаточность;
- сердечную недостаточность;
- эмфизему легких;
- легочное сердце и пр.
Многие заболевания, возникающие из-за нехватки кислорода в организме, имеют необратимый характер, поэтому лучше не допускать их возникновения.
Как было сказано выше, при бронхоспазмах очень велик риск развития осложнений, поэтому очень важно своевременно их устранять. Нередко для этих целей врачи назначают специальные препараты, которые характеризуются быстрым действием. Эти препараты пациенту стоит всегда держать при себе, особенно если спазмы бронхов – нередкое явление для его организма.
Для устранения бронхоспахма используются сильные препараты, которые быстро нейтрализуют симптомы проблемы. Это:
- Бронхорасширяющие (Сальбутамол, Бронхолитин, Синглон);
- Растворы гормональных препаратов для ингаляций (Флутиказон, Атровент, Беродуал);
- Глюкокортикостероиды (Преднизолон),
- Отхаркивающие (Амбробене, Флуимуцил).
Важно, чтобы лекарственные средства и их дозировка были подобраны врачом, поскольку болезнь каждого пациента имеет свои особенности, которые нужно учесть. Ни в коем случае нельзя самостоятельно изменять дозировку лекарства или прекращать лечение. При обнаружении побочных эффектов или при отсутствии результата от применяемого средства нужно обратиться к врачу, чтобы процесс лечения был откорректирован.
Кроме лекарственных средств, помогают при таком состоянии следующие меры:
-
Устранение травмирующего фактора.
- Принятие полусидячего положения.
- Ослабление сжимающих деталей одежды (при бронхоспазме стоит ослабить галстук, расстегнуть ремень и пуговицы, чтобы не мешать дыханию).
Если спазм возник впервые, лучше обратиться за помощью к врачу.
Лишь он сможет определить причины данного явления и назначить лечение. Самостоятельно принимать лекарственные средства или игнорировать явные симптомы заболевания недопустимо. Также врачебная помощь нужна, если использование назначенных лекарств не приносит никаких результатов в течение часа. Это свидетельствует о развитии осложнений, и определить их может только специалист.
источник
Бронхиальный спазм представляет собой патологическое состояние, при которой мышцы бронхов начинают непроизвольно сокращаться, что приводит к уменьшению просвета в них.
При этом прекращается поступление кислорода в организм и выведение углекислого газа. У больного наблюдаются сложности при выдыхании и вдыхании воздуха, создается ощущение тяжести.
Причин для возникновения таких приступов достаточно много, это может быть аллергия или респираторное заболевание.
Данное патологическое состояние – это реакция на какой-либо раздражитель. В бронхах происходит непроизвольное сокращение мышц, что уменьшает просвет дыхательных путей, в результате дышать становится тяжелее.
Дыхание человека затрудняется, в легкие не попадает достаточное количество кислорода, может наступить удушье. Чтобы восполнить нехватку кислорода, больной начинает активно дышать.
В это время требуется немедленная помощь, нужно как можно быстрее снять приступ и нормализовать дыхание.
Выделяют несколько форм бронхоспазма:
- С возможностью восстановления дыхания при помощи медицинских препаратов.
- С необратимой закупоркой бронхов.
Также бронхоспазм может быть:
- Парциальный – в легких имеются участки, сохранившие свои функции.
- Тотальный – спазм мышц охватил все бронхи.
Чаще всего бронхоспазмы наблюдаются у больных бронхиальной астмой. Однако патология может возникнуть как результат:
- обструктивного бронхита – данный тип в основном встречается у людей с аллергией;
- бронхиолита – часто диагностируется у детей как последствие вирусных инфекций и респираторных заболеваний, которые поражают мелкие бронхи и альвеолы. Заболевание протекает очень быстро и может приводить к развитию пневмонии;
- аллергии – это может быть ринит, пищевая или бытовая аллергия. При данных заболеваниях бронхи становятся особо чувствительными к любым негативным воздействиям. В результате бронхоспазмы начинают проявляться при воздействии аллергенов. При таком заболевании следует пройти обследование и исключить все риски, чтобы заболевание не привело к астме;
- муковисцидоза – это врожденное заболевание, из-за которого нарушается образование бронхиального секрета;
- сердечной астмы – реакция бронхов возникает по причине застоя крови в легочных капиллярах;
- попадания в дыхательные пути инородного тела. Бронхоспазм возникает на фоне перекрытия просвета посторонним предметом, отека стенок бронхов. Особую опасность представляют острые предметы, которые могут повредить слизистую и вызвать повышенное выделение слизи;
- отравления – бронхоспазм возникает при рвоте, когда мелкие частицы могут попасть в бронхи и привести к раздражению слизистой. Чаще всего возникает у детей;
- постоянные стрессы;
- воздействие неблагоприятных погодных условий.
- Наследственная предрасположенность к заболеваниям дыхательных путей.
- Частые простуды в детстве, бронхиты и аденоиды.
- Особенности развития дыхательных путей, из-за чего возможно недостаточное очищение бронхов от скопившегося там секрета.
У людей, склонных к аллергии, предрасполагающими факторами к развитию заболевания является:
- Острые респираторные и вирусные заболевания.
- Частые контакты с аллергенами.
- Прием некоторых лекарственных средств (пенициллин, бета-блокаторы для снижения артериального давления и прочие).
- Пассивное курение.
- Чрезмерные физические нагрузки.
Сжатие мышц бронхов при негативном на них воздействии – это реакция на раздражитель. При бронхоспазме мышцы долго не расслабляются, это приводит к усилению притока крови, отеку слизистой и сужению просвета бронхов.
В результате развивается дыхательная недостаточность. Если не принять срочные меры для снятия приступа, начинается кислородное голодание, которое может привести к летальному исходу.
Основными симптомами развития приступа являются:
- Постоянное ощущение нехватки воздуха, тяжесть в грудной клетке.
- Одышка, т.е. короткий вдох и длинный выдох.
- Сильный кашель, в редких случаях с отхождением мокроты.
- Побледнение кожных покровов.
- Учащенное сердцебиение.
- Обильное потоотделение.
- Шумное свистящее дыхание.
Пациент в такие моменты находится в напряженном состоянии, его тело слегка наклонено вперед с опорой на руки, а голова втянута.
Существует симптоматика приступа, по которой можно судить о приближающейся патологии:
- Чихание с обильным выделением слизи из носа.
- Покраснение глаз, кожный зуд.
- Сильный кашель.
- Цефалгия.
- Частые позывы в туалет.
- Слабость, апатия.
Даже по внешнему виду человека можно понять, что у него бронхиальный спазм: ему сложно дышать, усиленно работает дыхательная мускулатура.
У пациентов с астмой такие приступы могут случаться по любым причинам, будь то насморк или контакт с аллергеном. При бронхите с обструкцией кашель с удушьем может проявиться внезапно.
Сначала человека мучает сильная одышка, после проявляется удушье и невозможность сделать полноценный вдох. Отчетливо слышны хрипы в легких.
При продолжительном бронхоспазме возможно отравление организма углекислым газом, который не выводится из организма.
Нарушение дыхания приводит к увеличению объема легких, недостатку кислорода в крови, застою крови в верхней и нижней полой вене, остановке работы сердца и кровообращения.
При отсутствии экстренной помощи возможна смерть больного!
Для выявления причин нарушения дыхания требуется проведение тщательной диагностики:
- Для начала проводится осмотр пациента для выявления отеков, артериальной гипертензии и пр. У пациентов отмечается неполный выход воздуха из легких при выдохе, а также сопротивление вдоху.
- Собирается анамнез, который помогает выяснить, что стало причиной заболевания.
- Аппаратные исследования:
- спирометрия – используется для выявления возможной обструкции легких;
- пикфлоуметрия – позволяет определить, насколько сужены бронхи.
- бодиплетизмография – помогает получить информацию о состоянии дыхательной и газообменной функции легких.
Медикаментозное лечение лишь снимает симптомы и предотвращает неприятные последствия заболевания. Главное — это устранить причину приступов.
Лечение бронхоспазмов включает:
- прием бронхорасширяющих препаратов, которые расслабляют мышцы бронхов, это помогает снять приступ;
- использование ингаляторов с гормональными средствами, расширяющими бронхи, снимающими спазмы и воспаление;
- применение глюкокортикостероидов;
- частое и теплое питье, употребление отхаркивающих препаратов, которые помогают вывести мокроту.
Если в течение часа такое лечение не дает результатов, следует обратиться к врачу. Дальнейшее лечение пациент проходит в стационаре под пристальным наблюдением специалистов.
В каждом случае лечение будет отличаться, но главное — исключить контакты с факторами, которые вызвали спазм. Если это аллергия, то нужно выйти на свежий воздух, промыть нос и прополоскать горло.
Бронхоспазмы при астме требуют немедленного принятия лекарственных средств, которые снимут спазм, и расширят просвет в бронхах. Через полчаса можно принять отхаркивающие препараты.
Первая помощь при бронхоспазме заключается в следующем:
Необходимо открыть окно для притока свежего воздуха. Следует быть осторожным, если причиной заболевания послужили аллергены, которые находятся на улице (пыльца, запах и т. п.).
- Вызвать бригаду скорой помощи.
- Если приступ случился не в первый раз, то следует принять препараты, которые помогут снять спазм.
- Успокоиться, сесть удобнее.
- Дышать ровно, без волнения, ведь паника только усугубит состояние.
У астматиков в аптечке всегда должны быть препараты, позволяющие снять бронхоспазм. Они помогают увеличить просвет в бронхах, расслабить мышцы, снять отек слизистой и дать возможность отхождению мокроты. К таким препаратам относят:
- Симпатомиметики в форме ингаляторов.
- Глюкокортикостероиды – гормональные препараты, которые бывают в форме спрея или раствора для ингаляций.
- Противоаллергические.
- Холиноблокаторы для ингаляций.
Все препараты должны быть назначены компетентным врачом. Самолечение в данном случае строго запрещено.
После того как приступ был снят, лечение должно продолжаться. Это необходимо для устранения причин, его вызвавших.
- Если это была респираторная инфекция, то назначают антибиотики и противовирусные лекарства, ингаляции.
- При аллергии – антигистаминные препараты, глюкокортикостероиды.
Чтобы предотвратить повторное развитие бронхоспазмов у ребенка и взрослого, необходимо принимать меры для профилактики:
- своевременно лечить вирусные и инфекционные заболевания, которые могут послужить факторами развития спазмов бронхов;
- избегать избыточной физической нагрузки;
- контролировать свое психическое и эмоциональное состояние;
- отказаться от вредных привычек.
- по возможности исключить неблагоприятное воздействие окружающей среды.
Для предотвращения таких спазмов во время операции и после нее назначается курс десенсибилизирующей терапии с использованием антигистаминов и кортикостероидов.
Во время оперативного вмешательства показан общий наркоз с вентиляцией легких, который поможет нормализовать газообмен.
Спазмы бронхов – это серьезное и опасное состояние, которое может привести к летальному исходу. Первые симптомы должны стать поводом для обращения к врачу.
Пациенты с обструктивным бронхитом и астмой должны беречь свое здоровье и регулярно проходить врачебные осмотры.
Следует исключить любые контакты с аллергенами, не находиться в местах с большим скоплением людей в периоды эпидемий, а при любых признаках простуды немедленно начинать лечение.
источник
Иногда на фоне острого инфекционного или хронического заболевания у человека развивается опасное патологическое состояние – удушье, приводящее к кислородному голоданию, перенасыщению крови углекислым газом и, в тяжёлом случае, к смерти. В медицинской литературе это явление носит название «бронхоспастический синдром».
Бронхоспазм – это рефлекторный ответ бронхов на какой-либо раздражитель. Гладкая мускулатура сокращается и резко сужает просвет, по которому воздух двигается к лёгким и обратно. Эволюционно этот механизм возник для защиты организма от загрязнённого, задымлённого или отравленного воздуха. Когда механизм нормальной регуляции калибра бронхов нарушается, может возникнуть опасное патологическое состояние со следующими симптомами:
- Чувство сдавленности в груди и нехватки воздуха.
- Форсированное дыхание с судорожными краткими вдохами и свистящими долгими выдохами.
- Непродуктивный тяжёлый кашель.
- Тахикардия.
Визуальные признаки, позволяющие заподозрить у человека развитие бронхоспазма:
- Характерная поза: наклоненный вперёд корпус с опорой на руки.
- Общая бледность, цианоз в области носогубного треугольника и под глазами.
- Набухшие шейные сосуды, втянутые крылья носа, проступивший пот.
- Втянутые межрёберные промежутки.
Затяжной бронхоспазм вызывается отёком стенок бронхов из-за непрекращающегося давления мускулатуры. При этом повышается секреция густой мокроты. Накапливаясь в дыхательных путях, она ещё сильнее перекрывает бронхиальный просвет. Поэтому при первых признаках спазма больному необходима помощь.
Есть множество причин развития этого феномена. Иногда он может возникать даже у вполне здоровых людей. Например, около четверти профессиональных спортсменов переживали состояние, описанное в медицинской литературе термином «бронхоспазм физической нагрузки». К группе риска относятся также аллергики, курильщики, работники вредных производств, жители экологически неблагополучных районов.
В зависимости от этиологии триггерами приступа могут выступать:
- Обострение хронического заболевания (бронхиальная астма, хронический бронхит и т.д.).
- Острое респираторное заболевание с общей интоксикацией.
- Аллергическая реакция.
- Раздражение дыхательных путей летучими химическими веществами, дымом, инородным телом, частицами пыли.
- Интоксикация при гельминтозах.
- Употребление некоторых лекарственных средств.
- Холодный или слишком сухой воздух.
- Сильный стресс.
Не стоит упускать из внимания и наследственную предрасположенность к гиперреактивности бронхов. Именно по её вине одинаковые раздражители у кого-то провоцируют развитие спазма, а у кого-то нет.
Бронхиальная астма – это хроническое воспаление дыхательных путей. Чувствительная слизистая оболочка бронхов астматика возбуждает немедленный ответ гладкой мускулатуры на действие раздражителя. Эпизоды обострения этого заболевания всегда сопровождаются приступами удушья. Их картина полностью аналогична вышеописанной. Однако у многих пациентов с гиперреактивностью бронхов нет диагноза «астма». Поэтому бронхоспазм – это ещё не всегда астма. Но астма – практически всегда бронхоспазм.
Чтобы не провоцировать рецидивов астматического приступа, больной должен вести определённый образ жизни:
- Избегать простудных заболеваний.
- Избегать контакта с аллергенами: пылью, шерстью и пером домашних животных, цветочной пыльцой, комнатными растениями, пищевыми аллергенами.
- Избегать переутомления и стрессов.
- Осторожно обращаться с фармакологическими препаратами.
- Заниматься дыхательной гимнастикой и лечебной физкультурой.
- Принимать лекарства, назначенные врачом.
Следует помнить: несоблюдение этих правил может приводить к учащению проявления бронхоспастического синдрома, который вызывает обструкцию бронхов. Частые затяжные приступы становятся причиной развития состояния с высоким летальным потенциалом – астматического статуса.
Есть целая группа заболеваний, при тяжёлом течении которых может развиваться бронхоспазм:
- Бронхиты – острый, хронический, обструктивный.
- Аллергический риноконъюнктивит (поллиноз).
- Периартериит (некротизирующий васкулит) с поражением сосудов дыхательной системы.
- Аденоидит.
- Ларингит и ларинготрахеит.
- Эмфизема лёгких.
- Респираторная форма муковисцидоза.
- Кардиты.
Если спазм бронхов возник у человека впервые, нужно обязательно пройти комплексное обследование с участием терапевта, пульмонолога, отоларинголога и аллерголога. Только специалисты могут выяснить истинную причину состояния, поставить диагноз и назначить адекватное лечение.
Приступ обычно наступает внезапно, а его клиника может развиваться стремительно. Очень важно не упустить время. Иногда за час или немногим меньше больной может почувствовать заложенность и сдавленность в груди, появляется сухой кашель и небольшая затруднённость выдоха. У астматиков за некоторое время до спазма иногда может начаться сильный насморк с водянистым отделяемым, першение в горле, кашель, частое чихание.
Во всех случаях важно знать, как помочь больному до приезда врача.
- Усадить больного в положение полусидя.
- Снять с него тесную одежду, галстук, расстегнуть воротник.
- Обеспечить приток свежего воздуха (окно открывать, если под ним нет цветущих растений).
- Устранить вероятные источники аллергенов (животных, растения, пыль, подушки и т.д.).
- Если больному уже выписан бронхорасширяющий препарат, помочь ему принять его.
- Дать тёплое питьё, которое улучшает отхождение слизи из бронхов.
- Вызвать врача.
- Давать успокоительные, антигистаминные средства и препараты для подавления кашля.
- Растирать больного разогревающими мазями и ставить горчичники.
- Давать травяные отвары и мёд.
Бронхоспазм любой этиологии – опасное для жизни состояние. Если его не купировать вовремя, человек может впасть в кому и умереть. Всевозможные народные средства применять категорически нельзя. Заниматься лечением должен только специалист.
источник
Сколько времени человек может прожить без кислорода? Как правило, мозг погибает уже через 6 минут после прекращения дыхания. Если же в организм поступает небольшое количество воздуха, но человек испытывает его сильный дефицит – процесс умирания происходит значительно медленнее. При этом все ткани без исключения находятся в состоянии «голодания», так как часть жизненно-важные химических процессов останавливаются без кислорода. Если своевременно не восполнить количество этого газа, то неизбежен летальный исход.
Острый бронхоспазм может стать причиной, как быстрой смерти, так и резкого ухудшения самочувствия. Это очень опасное нарушение, которое нередко приводит к полному прекращению поступления воздуха в легкие. Почему оно возникает, как распознать это состояние и чем можно быстро снять приступ вы узнаете из данной статьи.
Перед тем как вдыхаемый кислород поступит в легкие, он проходит через гортань, трахею и нижние дыхательные пути. Они начинаются с двух крупных бронхов, которые разветвляются на более мелкие части. В стенке каждого из них обязательно присутствуют слизистая оболочка, мышечная ткань и эластичные волокна, позволяющие им растягиваться. Самые маленькие из них называются бронхиолы, их диаметр составляет меньше 1 мм. Эти структуры открываются в альвеолы – микроскопические образования, где происходит обмен газами (кислородом и углекислотой).
Что же такое бронхоспазм? Это состояние, при котором сокращаются мышцы и резко суживается просвет бронхов. В результате возникает затруднение или полное прекращение поступления воздуха к альвеолам и, следовательно, в кровь. Чем дольше сохраняется данное нарушение, тем сильнее выражено «кислородное голодание» в тканях. В результате могут возникнуть тяжелые осложнения, связанные с поражением головного мозга, сердца и почек.
Опознать это острое состояние можно достаточно легко. У человека, резко ухудшается самочувствие, и появляются признаки дыхательной недостаточности. Первыми признаками сужения бронхов являются:
- Сухой сильный кашель;
- Одышка в состоянии покоя, значительно усиливающаяся при нагрузке;
- Удушье;
- Чувство «недостатка воздуха» — больной не может надышаться;
- Характерное положение тела – человек сидит, опершись руками, или стоит в наклоне;
- Побледнение кожи и слизистых;
- Помутнение сознания – возникает при значительном дефиците кислорода.
При спазме редко наблюдаются все перечисленные симптомы – человек может описывать свое состояние по-разному. Но если у него внезапно возникли эти признаки, существует высокая вероятность, что это начало дыхательной обструкции (непроходимости).
Временное сужение бронхов может возникнуть из-за большого количества вредных факторов. Это может быть воздействие бактерии или вируса, вдыхание токсичных веществ, приступ астмы, побочное действие лекарства и многое другое. Чтобы оказать первую помощь при бронхоспазме, в большинстве случаев, нет необходимости точно определять причину приступа. Однако для проведения правильной терапии и профилактики повторных эпизодов, необходимо точно определить вредный фактор/болезнь и устранить их.
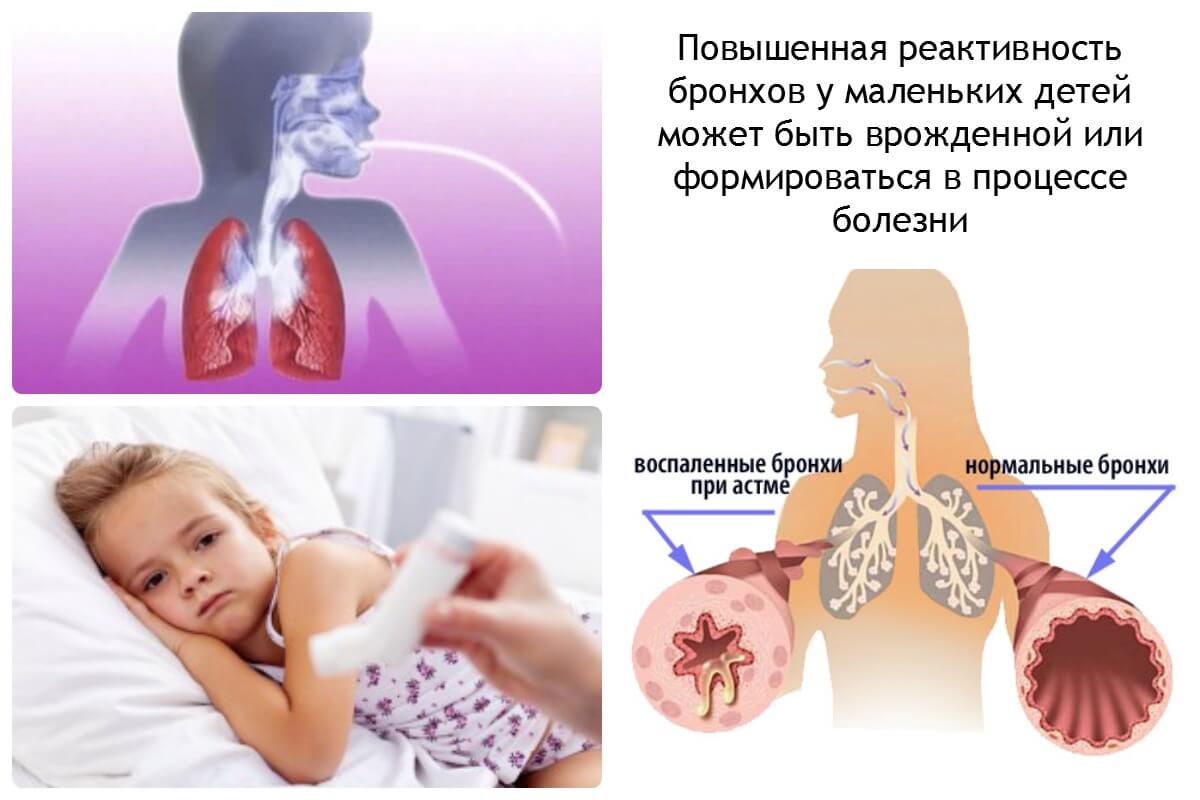
Симптомы бронхоспазма могут возникнуть у человека любого возраста, но у детей они протекают значительно тяжелее. Это связано с особенностями строения их дыхательных путей – бронхи ребенка очень сильно отзываются на любое повреждающее воздействие, будь это инфекция, инородное тело или аллергическая реакция. Поэтому возникновение у них стойкого спазма дыхательных путей требует быстрой диагностики и неотложной помощи.
Наиболее часто бронхоспазм у детей возникает по одной из перечисленных ниже причин.
Наиболее актуальна эта причина для детей младшего возраста (до 5-ти лет). Любопытство побуждает их попробовать или проглотить небольшие предметы: батарейки, игрушки, косточки и т.д. Однако это безобидное занятие может трагично закончиться, при попадании инородного тела в нижние дыхательные пути.
Помимо того, что предмет может полностью перекрыть просвет бронха и прекратить поступление воздуха, он может вызвать сильный бронхоспазм. Это состояние – попытка организма защитить себя от чужеродного предмета. К сожалению, она делает только хуже и нередко приводит к летальному исходу.
Когда следует предполагать наличие данной причины? Ее следует ставить на первое место в следующих случаях:
- Характерный возраст – до 5-ти лет;
- Ребенок был какое-то время без присмотра;
- На фоне полного здоровья, появился сильный кашель, затруднения вдоха, одышка и другие признаки нарушения дыхания (побледнение/посинение кожи, выраженная слабость, потеря сознания);
- Часто, попадание инородного предмета в бронх сопровождается осиплостью голоса. Причина – повреждение голосовых связок в гортани;
- Если дома есть фонендоскоп (например, в наборе с ручным тонометром), можно прослушать правую и левую половину грудной клетки. Если произошла закупорка только одного из легких – на соответствующей половине не будет слышно дыхание.
В домашних условиях восстановить проходимость дыхательных путей практически невозможно. Поэтому первым действием родителей, заподозривших данное состояние у ребенка, должен быть вызов бригады скорой помощи.
Астма является частой причиной бронхоспазма у взрослых и у детей. Однако если большинство больных старшего возраста знают о своем заболевании и методах его лечения, то у маленьких пациентов эту болезнь необходимо правильно диагностировать. Часто, первым ее проявлением является именно приступ удушья/одышки.
Бронхиальную астму, в первую очередь, следует подозревать у детей-аллергиков. Нередко ребенок, страдающий от этой патологии, сталкивался в прошлом с другими аллергическими болезнями (экземой, крапивницей, ринитом, дерматитом и другие). В большинстве случаем, приступ бронхоспазма возникает после вдыхания частичек определенного вещества. Это может быть практически что угодно – бытовая пыль, загрязненный воздух, пыльца, шерсть животных и т.д.
Проявляется он достаточно типично – очень быстро развивается сухой кашель, больному трудно совершить выдох, дыхание может быть настолько затруднено, что появляется ощущение удушья. Возникать такие эпизоды могут как несколько раз в сутки, так и не больше 1 раза в год, в зависимости от особенностей организма. Следует помнить, что аллергический бронхоспазм может появиться не только в дневное время, но и ночью. Поэтому не рекомендуется оставлять ребенка совсем без наблюдения на время сна.
Если вы подозреваете, начинающийся приступ астмы – следует как можно быстрее обратиться за помощью специалиста, который определит необходимый объем лечения и даст рекомендации по изменению образа жизни при аллергии.
Подробнее о симптомах бронхиальной астмы у детей читайте здесь.
Интенсивные упражнения могут вызывать бронхоспазм как у детей, так и у людей старшего возраста. Наиболее часто данное нарушение развивается у ребенка, занимающегося спортом или тяжелым трудом. Это состояние, как правило, возникает в момент наибольшего напряжения физических сил. Чрезмерная нагрузка приводит к выбросу в кровь биологически-активных веществ, которые обладают способностью быстро суживать просвет бронхов. В результате, человек начинает испытывать сильную нехватку кислорода, которая проявляется всеми типичными симптомами.
Нередко для устранения всех проявлений патологии достаточно прервать выполнение физического труда. Кашель и одышка, в большинстве случаев, исчезают в течение нескольких минут, окраска кожи нормализуется через 5-10 минут. Однако в некоторых случаях сужение бронхом может быть достаточно стойким. Поэтому если дыхание не восстанавливается в ближайшее время, а состояние человека ухудшается, следует вызвать скорую помощь, которая расширит дыхательные пути лекарственными препаратами.
Инфекционные болезни у детей протекают значительно тяжелее, чем у взрослых. Как правило, острый бронхит не является причиной бронхоспазма, но у маленьких пациентов (особенно если их возраст менее 7-ми лет), воспаление может вызвать этот тяжелый синдром. Чтобы предотвратить его возникновение, следует своевременно распознать заболевание и провести правильную терапию.
Заподозрить развивающийся острый бронхит и отличить его от астмы можно по следующим признакам:
| Характерный симптом | Острый бронхит | Отличие от астмы |
| Кашель | Как правило, в начале болезни кашель сухой, но уже через несколько дней становится влажным. При этом может отделяться прозрачная или гнойная мокрота. | Кашель сухой, приступообразный, сохраняется непостоянно. В большинстве случаев, появляется только во время обострений. |
| Температура тела | Часто повышена (более 38 о С). | Остается в пределах нормы. |
| Наличие признаков интоксикации (слабость, потливость, потеря аппетита) | Практически всегда наблюдаются при бронхите. | Отсутствуют. |
| Наличие признаков поражения верхних дыхательных путей (насморк, боль в горле, осиплость голоса) | ||
| Приступы одышки | Могут появляться в разгар болезни, чаще у маленьких детей. | Возникают только во время приступа. |
| Когда возникает бронхоспазм? | Во время вдыхания аллергена, стресса или при значительных физических нагрузках. Обострения чаще возникают летом или весной, как правило, на фоне полного здоровья. |
Перечисленные признаки у ребенка обнаружить достаточно легко. Заподозрив наличие патологии, следует обратиться к квалифицированному доктору, который точно диагностирует заболевание и определит правильную тактику лечения.
Временное сужение бронхов возникает не только у детей, но и у людей старшего возраста. Это состояние может быть вызвано различными причинами, в том числе и теми, которые были перечислены выше. Типичные симптомы у взрослых нередко вызывают бронхит, обострение астмы или чрезмерная физическая нагрузка. Однако для этой группы пациентов более характерны другие патологии, приводящие к бронхоспазму.
Так как дыхательные пути взрослого не так активно реагируют на различные вредные факторы, как у ребенка, для развития спазма необходим более серьезный раздражитель. Нередко в зрелом возрасте причиной уменьшения просвета бронха являются хронические заболевания или токсическое воздействие на организм. Для того чтобы заподозрить наличие определенного заболевания, достаточно проанализировать сопутствующие симптомы и эпизоды нарушения дыхания.
Хроническая болезнь легких обструктивного характера (сокращенно – ХОБЛ) является частой причиной нарушения дыхания и функций сердца у курильщиков и представителей «вредных» специальностей – шахтеров, рабочих на заводе, строителей и других. С течением времени, эта хроническая патология у них приводит к повреждению стенок бронхов и стойкому сужению их просвета. В запущенных стадиях ХОБЛ, ткани дыхательных путей могут быть травмированы настолько, что даже сильнодействующие лекарства не оказывают на такого пациента существенного эффекта.
Во время обострения этой патологии, у больного могут возникать временные нарушения дыхания и бронхоспазм. Как правило, главными виновниками таких эпизодов являются вредоносные бактерии. Проникая в организм, они начинают активно размножаться и выделять токсины, что приводит к выбросу биологически-активных веществ. Именно они и могут вызвать быстрое сужение нижних дыхательных путей.
Как определить наличие ХОБЛ и своевременно обратиться к специалисту? Для этого существуют четкие критерии, которые позволят провести первичную диагностику любому человеку. Они включают в себя только два пункта:
- В прошлом больной работал на вредном производстве (не менее 2-3 лет) или курил;
- В течение нескольких лет, человека беспокоил постоянный кашель с мокротой (не менее 2-х лет).
Для окончательной постановки диагноза, необходимо дополнительное обследование (проведение спирометрии) и осмотр доктора. Поэтому при наличии типичных признаков хронической болезни легких настоятельно рекомендуется обратиться в медицинское учреждение для проведения диагностики.
Подробнее о лечении ХОБЛ читайте здесь.
Вопреки распространенному заблуждению, к нарушению дыхания могут приводить не только патологии внутренних органов. Истерия – наиболее частая причина спазма бронхиального дерева, которая связана с болезнью души. Это особое психическое нарушение, которое возникает у людей с определенным складом характера. Как правило, они очень эмоциональны, склонны к драматизации и преувеличению обыденных событий.
Опознать истерический припадок, который привел к бронхоспазму, бывает достаточно сложно, особенно неподготовленному человеку. Для того чтобы отличить его от других острых состояний, необходимо оценить наличие следующих признаков:
- Перед приступом больной пережил сильное переживание, стресс или радость;
- Наличие жестов, мимики и криков «театрального» характера – драматичных вскрикиваний, срывания одежды, искаженное мукой выражение лица и т.д.;
- У больного имеется определенный склад личности (ипохондричный или гиперэмоциональный);
- Эпизод нарушения дыхания развивается на фоне нормального самочувствия или жалобы больного имеют хаотичный характер (объективно не связаны между собой, несмотря на то, что пациент видит между ними связь). Например, появление удушья с покалыванием в пояснице и т.д.
Наличие 2-х и более признаков – повод подозревать истерию у человека. Необходимо знать, что это психическое нарушение также является болезнью, требующей правильного лечения. Поэтому после оказания первой помощи, следует вызвать бригаду скорой или обратиться в больницу амбулаторно, в зависимости от состояния человека.
Как уже говорилось выше, спазм бронхиального дерева – это защитная реакция организма на вредный фактор. Она может возникать при различных болезнях и состояниях, в том числе при вдыхании раздражающих или ядовитых веществ. С ними можно легко столкнуть в окружающей нас обстановке, поэтому необходимо знать, как быстро обнаружить это состояние и правильно оказать помощь.
К наиболее распространенным веществам, способным вызвать нарушения дыхания при вдыхании, относятся:
- Содержимое перцовых баллончиков;
- Острые специи;
- Пары бензина;
- Испарения аммиака;
- Нашатырный спирт;
- Промышленная пыль (например, от медного или хлорного производства).
У определенных лиц, перечисленные газы и жидкости способны вызвать выраженные нарушения дыхания. Как правило, такие ситуации складываются неожиданно, как для самого больного, так и для окружающих. Поэтому главное – помнить о возможности развития бронхоспазма под действием раздражающих веществ и своевременно оказать помощь человеку.
Некоторые фармакологические препараты обладают достаточно специфичным побочным эффектом – они суживают бронхиальную стенку, что приводит к симптомам дыхательной недостаточности. Такое действие проявляется далеко не у каждого пациента. В среднем, частота проявления этих реакций составляет 1 пациент на 10000 и реже.
Бронхоспазм при астме имеет много общего с лекарственной формой. Она также возникает под действием специфического вещества (препарата) и носит достаточно кратковременный характер. Риском данного побочного действия обладают:
| Группа лекарства | Представители |
| Противовоспалительные негормональные препараты |
|
| Ингибиторы АПФ (снижающие давление) |
|
| Ингибиторы кальциевых каналов (снижающие давление) |
|
| М-холиномиметики |
|
| Бета-адреноблокаторы |
|
Перечисленные вещества при приеме внутрь могут стать причиной дыхательной недостаточности у некоторых людей, которые имеют к ним повышенную чувствительность. Поэтому начиная их прием необходимо внимательно оценивать свое самочувствие, чтобы определить наличие негативных реакций. Однако это не значит, что следует отказываться от использования препаратов, вызывающих бронхоспазм, и пренебрегать назначениям доктора.
Купирование (или устранение) бронхоспазма следует начинать сразу после его возникновения, не дожидаясь приезда врача. Это поможет снизить риск неблагоприятных последствий и улучшить состояние больного. В первую очередь, следует выполнить следующие действия в установленном порядке:
- Усадить больного поближе к свежему воздуху и устранить действие любых раздражающих веществ (аллергенов, сильных раздражающих запахов и т.д.);
- Освободить грудную клетку от одежды и любых стесняющих предметов (ремней, корсетов, подтяжек и других);
- При наличии под рукой любых ингаляционных препаратов от бронхоспазма, улучшающих проходимость дыхательных путей (Сальбутамол, Формотерол, Беродуал, Импратропия или Тиотропия бромид), необходимо сделать 2-3 ингаляции;
- Вызвать бригаду скорой медицинской помощи.
Перечисленные действия при бронхоспазме необходимо выполнять, независимо от причины, вызвавшей это острое состояние. Ее диагностика и лечение это дело докторов стационара или амбулаторной службы, в зависимости от состояния пациента. На момент обнаружения резкого сужения бронхов, главное – снять бронхоспазм и восстановить доступ кислорода к легким.
Официальная медицина не признает такого понятия, как и «сердечная астма». Механизм развития и лечение этого состояния существенно отличается от обычного сужения бронхов, так как нарушение дыхания при поражениях сердца возникают из-за отека легких.
Крайне не рекомендуется использовать какие-либо средства народной медицины, особенно сильно ароматизированные или способные раздражающе воздействовать на кожу. Они могут только усилить приступ. Снятие бронхоспазма рекомендуется выполнять проверенными медикаментозными методами.
Этот нюанс определяет лечащий врач, в зависимости от причины приступа. Поэтому перед проведением терапии, доктор назначает необходимые диагностические мероприятия для определения болезни, вызвавшей сужение бронхов.
Так как нарушение проходимости дыхательных путей это не заболевание, а состояние организма – оно не передается детям. Однако в ДНК может быть заложена склонность к развитию определенной болезни, способной привести к данному нарушению.
источник

Что такое бронхоспазм у детей? Рассматриваемое явление возникает на фоне воздействия на дыхательную систему отрицательных факторов, к которым относят вирусы, бактерии, аллергены. Таким способом в слизистой накапливается кровь, что приводит к отеку и повышению секреции мокроты. Она приобретает густую консистенцию, обогащенную антивирусами и антимикробами.

Спазм бронхов не является самостоятельным недугом. Это признак другой патологии. Приступ продолжается от нескольких минут до нескольких суток. Его опасность — летальный исход, если не оказать своевременную первую помощь. Рассматриваемое состояние может возникать у ребенка и взрослого, у мужчины и женщины.
Лечебная манипуляция проводится после выяснения причины бронхоспазма. Приступ развивается на фоне проникновения разных аллергенов в дыхательную систему. К частым причинам приступа относят аллергию на химические вещества, дым. Иногда ребенок или взрослый задыхается из-за раздражения воздухоносных путей инородным телом.
Если развит бронхоспазм, симптомы у взрослых и детей можно устранить путем проведения специальных медицинских манипуляций. К факторам риска приступа относят курение, генетическую предрасположенность, трудовую деятельность во вредных условиях.
Лечащий врач может поставить диагноз скрытый бронхоспазм, признаки которого длительный период не проявляются до проникновения в воздухоносные пути раздражителя. Если это случилось, клиническая картина развивается стремительно. В таком случае у бронхоспазма симптомы у взрослых будут следующие:
- шумное дыхание;
- свист при выдохе;
- нарушенное общее состояние.
Скрытая форма приступа развивается на фоне кардита, бронхита, ринита, ларингита и прочих заболеваний. При парадоксальном бронхоспазме признаки проявляются спонтанно. Состояние пациента быстро ухудшается, поэтому требуется срочная медицинская помощь. До ее оказания необходимо:
- обеспечить доступ свежего воздуха;
- снять стесняющую одежду;
- принять бронходилататоры, действие которых направлено на снятие напряжения глазных мышц.
Чаще такое состояние связано с аллергией.
Симптоматика может проявляться медленно либо стремительно. При этом наблюдается следующая клиника: постепенное расширение грудной клетки, появление шумного дыхания. Вдохи становятся долгими. Они сопровождаются тяжестью в груди и кислородным голоданием. При этом вздуваются вены в области шеи. Происходит постепенное нарастание одышки, которой свойственно переходить в удушье.
Пациент может чихать, выделяя прозрачную слизь. Появляется кашель с вязкой слизью. Пациента беспокоят бессонница, цианоз. Если принять определенное положение, облегчается дыхание. Но страх смерти не исчезает. Постоянно присутствует чувство испуга. На вдохе крылья носа втягиваются, кожа бледнеет, отмечается тахикардия. При аускультации появляются свистящие хрипы в легких.

Если приступ у ребенка, включается горячая вода. На фоне повышения влажности улучшается общее его самочувствие. Во время приступа противопоказано пить антигистаминные препараты и противокашлевые средства. Не допускается прием народных рецептов.
Если развился приступ, проводится терапия для нормализации дыхательной функции. Пациенту назначают холиноблокаторы, глюкокортикоиды, симптоматические медикаменты для ингаляции, противоаллергические средства. Последующая терапия проводится в стационаре. Предварительно устраняется болезнь, спровоцировавшая приступ. Пациенту прописывают антибиотики, противовирусные средства. Если есть склонность к аллергии, принимают глюкокортикоиды и антигистамины.
Если появилась одышка, запрещено:
- пользоваться лекарствами с резким запахом, нельзя растирать грудь ароматическим маслом, мазями, противопоказаны горчичники;
- в момент приступа не принимается успокаивающее средство;
- пить антигистамины 1 поколения (Димедрол), так как они тормозят отхождение мокроты;
- находиться в сухом помещении.
Если наблюдается многократный бронхоспазм, допускается применение народных средств. Но только под наблюдением врача. При этом такая терапия проводится вне приступа. Можно воспользоваться разными отварами, настойками и продуктами пчеловодства.
Вне приступа ежедневно съедается по 1 ч.л. меда, смешанного с чесночной смесью. Параллельно можно смешать сок брусники с пчелиным медом. Настой принимается до еды. Можно залить тимьян кипятком, прогрев состав на воде. С помощью вышеописанных народных лекарств можно устранить воспаление, восстановить проходимость бронхов.
При приступе проводится терапия медикаментами. Но они принимаются после консультации с врачом. Для избавления от приступа принимаются:
- бронхорасширяющие медикаменты (Бронхолитин, Синглон, Сальбутамол);
- прием бронхолитиков в виде ингалятора (Вентолин);
- ультразвуковая ингаляция с раствором бронхорасширяющего, спазмолитического, противовоспалительного препарата (Беродуал, Атровент, Флутиказон);
- для снятия отечности принимается глюкокортикостероид (Дексаметазон, Преднизолон);
- дополнительная терапия муколитиками, отхаркивающими препаратами (Амбробене, Флуимуцил). Пить медикаменты для разжижения и активного вывода мокроты можно через 1/4 часа после бронхорасширяющего лекарства.

Если выявлен бронхоспазм у детей, рекомендуется:
- избавиться от действия аллергена, ребенка необходимо увести из опасного места, затем рекомендуется умыть лицо, прополоскать рот и горло, промыть нос;
- ребенка усаживают в положение полусидя, расстегивается тесная одежда, открывается окно;
- используется ингалятор либо бронхорасширяющее средство;
- прием дополнительного препарата, улучшающего отток мокроты.
Если через час состояние ребенка не улучшилось, требуется помощь врача. Во время бронхоспазма противопоказано растирать ребенка скипидаром, бальзамом. Противопоказан прием бронхолитиков, так как они ухудшают процесс отхождения мокроты.
Если пациент всегда пользуется ингалятором, проходит базисное лечение бронхиальной астмы либо принимает гормональные средства, подобные меры не снимают приступ, а только его предупреждают. Спазмы в бронхах иногда угрожают жизни человека. Поэтому важно принять профилактические меры, снижающие риск приступа.
источник
 вирусы и бактерии, оказавшиеся в дыхательных путях;
вирусы и бактерии, оказавшиеся в дыхательных путях; тяжесть в груди;
тяжесть в груди; Бывать на свежем воздухе и проветривать жилые помещения.
Бывать на свежем воздухе и проветривать жилые помещения.

 Устранение травмирующего фактора.
Устранение травмирующего фактора.