Что такое бронхиальная астма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сергеева А. Л., аллерголога со стажем в 10 лет.
Бронхиальная астма (БА) — заболевание, характерным проявлением которого является хроническое воспаление дыхательных путей, респираторные симптомы (свистящие хрипы, одышка, заложенность в груди и кашель), которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей. [1]
БА занимает лидирующую позицию по распространенности среди населения. Если верить статистике, за 15 лет зафиксировано удвоение количества заболевших этой патологией.
По оценкам ВОЗ, сегодня БА болеет примерно 235 млн человек, а к 2025 году прогнозируется увеличение до 400 млн человек в мире. [1] Так, в исследованиях 3 фазы (ISSAC) также выявлен рост мировой заболеваемости БА у детей в возрасте 6-7 лет (11,1-11,6%), среди подростков 13-14 лет (13,2-13,7%). [2] [3]
На появление и развитие БА влияет ряд причин.
Внутренние причины:
1. пол (в раннем детстве преимущественно болеют мальчики, после 12 лет девочки);
2. наследственная склонность к атопии;
3. наследственная склонность к гиперреактивности бронхов;
Внешние условия:
1. аллергены:
- неинфекционные аллергены: бытовые, пыльцевые, эпидермальные; грибковые аллергены;
- инфекционные аллергены (вирусные, бактериальные);
2. инфекции дыхательных путей. [4]
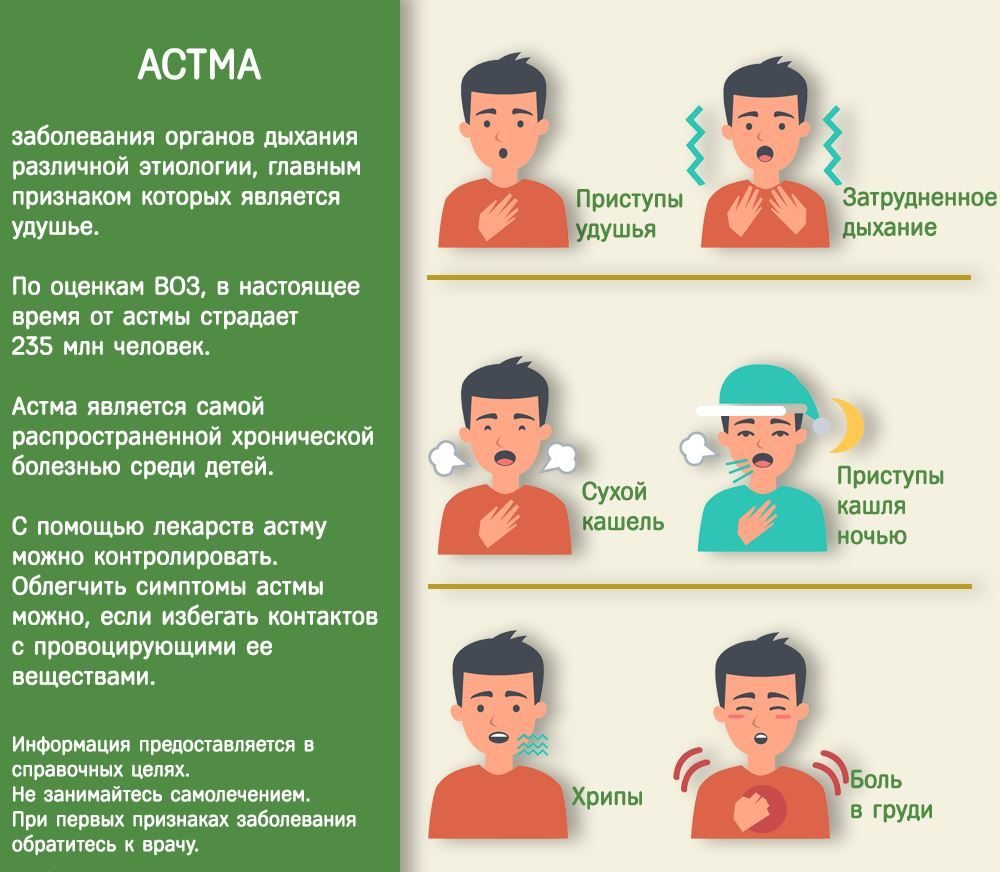
Характерные симптомы БА, на которые жалуются большинство больных, включают:
- кашель и тяжесть в груди;
- экспираторная одышка;
- свистящее дыхание.
Проявления БА изменчивы по своей тяжести, частоте появления и зависят от контакта с различными аллергенами и другими триггерными факторами. Зависят они и от подобранного противоастматического лечения, количества и тяжести сопутствующих заболеваний. Чаще всего симптомы БА беспокоят в ночное время или в ранние утренние часы, а также после физических усилий, что приводит к снижению физической активности больных. Воспалительные изменения в бронхиальном дереве и гиперреактивность дыхательных путей выступают основными патофизиологическими признаками БА. [5]
Механизмы, вызывающие основные симптомы БА [5]
| Симптом | Механизм |
|---|---|
| Кашель | Раздражение рецепторов бронхов, сокращение гладкой мускулатуры бронхов |
| Свистящее дыхание | Бронхообструкция |
| Заложенность в груди | Констрикция мелких дыхательных путей, воздушные ловушки |
| Одышка | Стимулированная работа дыхания |
| Ночные симптомы | Воспалительный процесс, гиперреактивность бронхов |
Патогенез бронхиальной астмы можно наглядно представить в виде схемы:
Сегодня есть огромное количество классификаций БА. Ниже представлены основные, они помогают в понимании причин и необходимы для статистики. Кроме того, приведен современный подход в рассмотрении проблемы астмы, как выделение фенотипов астмы. [1] [6]
Классификация астмы по причинам развития
В России используется следующая классификация БА:
Классификация БА (МКБ-10)
| J45, J45.0 Астма с преобладанием аллергического компонента |
| аллергическая экзогенная |
| атопическая |
| Бронхит аллергический без доп. уточнений |
| Ринит аллергический с астмой |
| Сенная лихорадка с астмой |
| J45.1 Астма неаллергическая |
| идиосинкратическая |
| эндогенная неаллергическая |
| J45.8 Астма сочетанная |
| ассоциация с состояниями, упомянутыми в J45.0, J45.1 |
| J45.9 Астма без уточнения |
| астма поздно начавшаяся |
| астматический бронхит без доп. уточнений |
| J46 Астматический статус |
| астма тяжелая острая |
Приоритетное внимание сейчас уделяется персонализированной медицине, которая на данный момент не имеет возможности создания индивидуального лекарственного препарата и способов обследования или предупреждения развития заболевания для конкретного больного, но предложено выделять отдельные категории. Эти подгруппы больных называют фенотипами БА, характеризующимися особенностями в причинах, развитии, методах обследования и терапии. [1] [8]
На данный момент существуют следующие фенотипические формы БА:
- Аллергическая БА. Этот тип не представляет сложности в диагностике — дебют заболевания выпадает на детский возраст, связан с отягощенным аллергологическим анамнезом. Как правило, у родственников также имеются респираторные или кожные проявления аллергии. У людей с этой разновидностью БА зафиксировано иммунное воспаление в бронхиальном дереве. Эффективно лечение больных этим типом БА местными кортикостероидами ( ГКС).
- Неаллергическая БА. Этим типом БА болеют преимущественно взрослые, в анамнезе нет аллергопатологии, наследственность по аллергии не отягощена. Характер воспалительных изменений в бронхах этой категории бывает нейтрофильно-эозинофильным, малогранулоцитарным или сочетать эти формы. ИГКС плохо работают в лечении этого типа БА.
- Астма с постоянной констрикцией дыхательных путей. Есть такая группа пациентов, у которых начинаются необратимые изменения в бронхах, как правило, это люди с неконтролируемыми симтомами БА. Изменения в бронхиальном дереве характеризуются перестройкой стенки бронхов. Терапия данных пациентов сложна и требует пристального внимания.
- Астма с запоздалым началом. Большинство больных, в основном женского пола, заболевают астмой в солидных годах. Эти категории больных требуют назначения повышенных концентраций ИГКС или становятся почти резистентными к базовой терапии.
- Астма в сочетании с лишним весом. Этот тип учитывает, что категория людей с превышением веса и БА страдают более тяжелыми приступами удушья и кашлем, постоянно бывает одышка, а изменения в бронхах характеризуются умеренным аллергическим воспалением. Лечение данных пациентов начинается с коррекции эндокринологических отклонений и диетотерапии.
Если вовремя не поставить диагноз бронхиальной астмы и не подобрать терапию, которая позволит контролировать течение болезни, могут развиться осложнения:
- легочное сердце, вплоть до острой сердечной недостаточности;
- эмфизема и пневмосклероз легких, дыхательная недостаточность;
- ателектаз легких;
- интерстициальная, подкожная эмфизема;
- спонтанный пневмоторакс;
- эндокринные расстройства;
- неврологические расстройства.
Бронхиальная астма представляет собой клинический диагноз, который устанавливает врач, учитывая жалобы, анамнестические особенности пациента, функциональные методы диагностики с учетом степени обратимости обструкции бронхов, специального обследования на наличие аллергопатологии и дифференциальной диагностики с прочими болезнями со схожими жалобами. Дебют развития заболевания чаще всего происходит в возрасте от 6 лет, реже после 12 лет. Но появление возможно и в более позднем возрасте. [9] Пациенты жалуются на эпизоды затрудненного дыхания ночью, в предутренние часы или связывают жалобы с эмоциональной, а иногда и физической перегрузкой. Эти симптомы сочетаются с затруднением дыхания, с нарушениями выдоха, «свистами» в груди, рецидивирующим кашлем с небольшим количеством мокроты. Эти симптомы могут купироваться самостоятельно или с использованием лекарственных бронхорасширяющих препаратов. Необходимо связать появления признаков БА после взаимодействия с аллергенными веществами, сезонность появления симптомов, связь с клиническими признаками насморка, присутствие в анамнезе атопических заболеваний или астматических проблем.
При подозрении на диагноз БА следует задать вопросы:
- Беспокоят ли вас приступы похрипывания в легких?
- Бывает ли покашливание в ночное время?
- Как вы переносите физическую нагрузку?
- Беспокоят ли вас тяжесть за грудиной, покашливание после пребывания в запыленных помещениях, контакта с шерстью животных, в весенне-летний период?
- Заметили ли вы, что чаще болеете дольше двух недель, и заболевание часто сопровождается кашлем и одышкой?
Специфические методы постановки диагноза
1. Оценка функции работы легких и степени возвратимости бронхиальной констрикции
- Спирометрия — это основной и простой метод исследования тяжести и возвратимости обструкции бронхов, применяемый также для последующей оценки течения БА. При проведении ФВД можно выявить тип изменений бронхиального дыхания (обструктивный, рестриктивный, смешанный), оценить тяжесть состояния. Для точной диагностики возвратимости бронхиальной констрикции можно применить пробу с бронхорасширяющими препаратами. Общепринятым положительным тестом считается прирост ОФВ1≥12%. Применяют следующие виды бронходилататоров: β2-агонисты быстрого эффекта (сальбутамол, фенотерол, тербуталин) с контролем ответа в течение 14 минут. Положительный тест свидетельствует об обратимости значений нарушений при БА. [9]
- Пикфлоуметрия. Часто применяется измерение пиковой скорости выдоха с помощью специального простого аппарата — пикфлоуметра. Необходимо объяснить больным, как измерять ПСВ в утренние часы (до пользования лекарственными препаратами); в этом случае измеряем самое минимальное значение ПСВ. Измерение ПСВ необходимо сделать и поздним вечером, это будет самый высокий уровень ПСВ. Изменчивость в течение суток ПСВ называют амплитудой ПСВ. Фиксирование ПСВ следует проводить около 2-3 недель. Данное исследование оценивает ПСВ в домашних и рабочих условиях, что позволяет определить, как влияют факторы внешней обстановки на самочувствие пациента (аллергены, профессиональные факторы, физическая нагрузка, стрессы и другие триггеры). [10]
- Определение гиперреактивности бронхов. Присутствие гиперреактивности бронхиального дерева считается важным критерием для постановки диагноза БА. Самым используемым методом исследования гипервосприимчивости бронхов на данный момент является бронхоконстрикторный тест с биологически активными веществами (метахолином, гистамином), а также физической нагрузкой. Оценка показателей исследования оценивается по изменениям ОФВ1. При уменьшении показателей ОВФ1 более чем на 20% (от первоначальных цифр) тест можно считать положительным. [8]
2. Аллергообследование. Подразумевает проведение аллергопроб на коже, тестов-провокаторов с некоторыми видами аллергенов, лабораторного исследования для выявления специфических IgE-антител. Наиболее распространенными являются кожные пробы, так как это простые методы по технике выполнения, достоверно точные и безопасные для пациентов.
2.1. Существуют следующие виды кожных аллергопроб по технике выполнения:
- скарификационные аллергопробы;
- пробы уколом (prick-test);
- внутрикожные пробы;
- аппликационные пробы
Чтобы проводить кожные пробы, необходимы данные из истории болезни пациента, свидетельствующие за однозначную связь жалоб и контакта с тем аллергеном или их группой в патогенезе болезни, IgE-зависимый тип аллергической реакции.
Кожное тестирование не проводится в случаях:
- обострения аллергического заболевания;
- острых вирусных или бактериальных заболеваний (ОРВИ, назофарингиты, бронхиты и др.);
- тяжелой формы астмы, ее неконтролируемого течения (ОФВ1 [10]
2.2. Провокационный ингаляционный тест. Эксперты Респираторного Общества из Европы рекомендуют проводить данное исследование. Перед исследованием проводят спирометрию, и если уровень ОФВ1 не снижается ниже отметки 70% от нормы, пациент допускается до провокации. Используют небулайзер, с помощью которого можно струей выдавать определенные дозы аллергена, и пациент делает несколько ингаляций с определенными разведениями аллергенов под постоянным контролем врача-аллерголога. После каждой ингаляции оцениваются результаты через 10 мин трижды. Тест расценивается как положительный при уменьшении ОФВ1 на 20% и больше от начальных показателей.
2.3. Методы лабораторной диагностики. Диагностика в лаборатории выступает неосновным методом. Проводится, если необходимо еще одно исследование для подтверждения диагноза. Основными показаниями для назначения лабораторной диагностики являются:
- возраст до 3-х лет;
- в анамнезе тяжелые аллергические реакции на кожное обследование;
- основное заболевание протекает тяжело, практически без периодов ремиссии;
- дифференциальная диагностика между IgE-опосредованными и не-IgE-опосредованными типами аллергических реакций;
- обострение кожных заболеваний или особенности строения кожи;
- требуется постоянный прием антигистаминных препаратов и глюкокортикостероидов;
- поливалентная аллергия;
- при проведении кожного тестирования получают ложные результаты;
- отказ больного от кожных проб;
- результаты кожных проб не совпадают с клиническими данными.
В лабораториях применяют следующие методы определения общего и специфического IgE — радиоизотопный, хемилюминисцентный и иммуноферментный анализы.
Самый новый подход к диагностике аллергических заболеваний на данный момент — это молекулярное аллергообследование. Оно помогает более точно поставить диагноз, рассчитать прогноз течения болезни. Для диагностики важно учитывать следующие нюансы:
- отличие истинной сенсибилизации и перекрестных реакций у больных с полиаллергией (когда имеется широкий спектр сенсибилизации);
- снижение риска тяжелых системных реакций при проведении аллергообследования, что улучшает приверженность пациентов;
- точное определение подтипов аллергенов для проведения аллерген-специфической иммунотерапии (АСИТ);
- наиболее распространена технология чипов Immuna Solid phase Allergen Chip (ISAC). Это самая полноценная платформа, которая включает в себя более 100 аллергенных молекул в одном исследовании.
Сегодня, к сожалению, современная медицина не может вылечить больного от бронхиальной астмы, однако все усилия сводятся к созданию терапии с сохранением качества жизни пациента. В идеале при контролируемой БА должны отсутствовать симптомы заболевания, сохраняться нормальными показатели спирометрии, отсутствовать признаки патологических изменений в нижних отделах легких. [1]
Европейскими рекомендациями предложен ступенчатый подход к лечению:
Фармакотерапию БА можно разделить на 2 группы:
- Препараты ситуационного использования
- Препараты постоянного использования
Препараты для купирования приступов следующие:
- коротко-действующие β-адреномиметики;
- антихолинергические препараты;
- комбинированные препараты;
- теофиллин.
К препаратам для поддерживающей терапии относят:
- ингаляционные и системные глюкокортикостероиды;
- комбинации длительно действующих β2-агонистов и ГКС;
- теофиллины с длительным действием;
- антилейкотриеновые препараты;
- антитела к имммуноглобулину Е.
Для терапии БА важны как лекарственные препараты, так и способы введения данных веществ в организм и дыхательные пути. Препараты могут назначаться внутрь per os, парентерально, ингаляционно.
Выделяют следующие группы доставки лекарственных препаратов через дыхательные пути:
- аэрозольные ингаляторы;
- порошковые ингаляторы;
- небулайзеры.
Самым современным и исследованным методом лечения аллергической БА с подтвержденной эффективностью является АСИТ (аллерген-специфическая иммунотерапия). АСИТ на данный момент является единственным способом терапии, который меняет развитие болезни, действуя на механизмы патогенеза астмы. Если вовремя провести АСИТ, данное лечение способно приостановить переход аллергического ринита в астму, а также пресечь переход легкой формы в более тяжелую. А также преимущества АСИТ — это возможность не дать появиться новым сенсибилизациям.
АСИТ при БА проводится пациентам с:
- легкой или средней тяжести формой заболевания (цифры ОФВ1 должны быть не менее 70% от нормы);
- если симптомы астмы не полностью контролируются гипоаллергенным бытом и лекарственной терапией;
- если у пациента имеются риноконъюнктивальные симптомы;
- если пациент отказывается от постоянной формакотерапии;
- если при проведении фармакотерапии возникают нежелательные эффекты, которые мешают пациенту.
Сегодня мы можем предложить пациентам следующие виды АСИТ:
- инъекционное введение аллергенов
- сублингвальное введение аллергенов
В современных условиях нет доказательств, что экологические, климатические факторы, нарушения питания могут ухудшать течение БА, и устранение этих триггеров поможет снизить тяжесть заболевания и уменьшить объем фармакотерапии. Требуется проведение дальнейших клинических наблюдений в этом ключе. [7]
Выделяют первичную профилактику. Она включает:
- элиминацию аллергенов во время беременности и в первые годы жизни ребенка (гипоаллергенный быт и гипоаллергенная диета);
- кормление грудью;
- молочные смеси;
- пищевые добавки во время беременности (существует несколько гипотез протективного эффекта рыбьего жира, селена, витамина Е);
- отказ от курения во время беременности.
Вторичная профилактика включает:
- избегать поллютантов (повышение концентраций озона, окислов озона, взвесей частиц, аэрозолей кислот);
- борьба с клещами домашней пыли;
- не заводить домашних животных;
- отказ от курения в семье.
источник
ГОУ ВПО Тверская ГМА Росздрава
Кафедра факультетской терапии
Под редакцией профессора В.В. Чернина
Цель занятия: Научиться ставить диагноз бронхиальной астмы с указанием степени тяжести, предполагаемого патогенетического варианта, проводить дифферинциальную диагностику и выбирать тактику лечения пациента.
В результате освоения темы студент должен знать:
Определения бронхиальной астмы;
Классификацию бронхиальной астмы;
Патогенетические механизмы развития бронхиальной астмы;
Основные клинические симптомы;
Методы лабораторной и инструментальной диагностики бронхиальной астмы;
Дифференциально-диагностические критерии бронхиальной астмы;
Принципы лечения бронхиальной астмы.
На основании полученных данных студент должен уметь:
Целенаправленно собрать жалобы и анамнез у пациента с бронхиальной астмой;
Провести клинический осмотр больного;
Составить план обследования больного с заболеванием органов дыхания;
Интерпретировать результаты дополнительных методов обследования;
Поставить диагноз бронхиальной астмы при типичном течении заболевания;
Выяснить степень тяжести бронхиальной астмы;
Провести дифференциальный диагноз с другими заболеваниями, протекающими со сходной клинической картиной;
Назначить соответствующее лечение.
Основные термины: бронхиальная астма, конрролируемая бронхиальная астма, триггеры, внутренние факторы, легкая интермитирующая бронхиальная астма, легкая персистирующая астма, персистирующая астма средней тяжести, тяжелая персистирующая астма, бронходилататоры, базисная терапия бронхиальной астмы.
Бронхиальная астма – хроническое воспалительное заболевание дыхательных путей, сопровождающееся гиперреактивностью бронхов, кашлем, одышкой и приступами удушья, вызванными нарушением бронхиальной проходимости разной степени и выраженности.
Термин происходит от греческого слова – одышка, удушье.
По данным статистики число больных бронхиальной астмой в странах Европы и США в настоящее время достигает 5-7% от общей численности населения. При этом среди детей распространенность заболевания составляет 10-15%. В последние годы наблюдается увеличение не только числа случаев астмы, но и углубляется тяжесть течения заболевания. Это связано с загрязнением окружающей среды и появлением большого числа новых негативно действующих пневмофакторов, с ослаблением иммунитета, ростом стрессовых ситуаций. Несмотря на успехи, достигнутые в лечении данного страдания, смертность от астмы не снижается. По данным профессора Rabe (U.K.) в 2004 году только 10-15 % больных имели контролируемую астму, а в 2006 г это число снизилось до 5%.
Этиологические факторы вызывающие бронхиальную астму можно разделить на две группы. Факторы риска, которые предопределяют возможность развития заболевания и состояния, реализующие эту предопределенность.
Основным фактором риска является наследственность. Наличие предрасположенности достаточно очевидно в связи с преобладанием случаев астмы среди родственников. Наследование предрасположенности к данной патологии связано с различными генами, определяющими способность к гиперпродукции IgE, склонность к развитию сенсибилизации. Первый признак связан с В-лимфоцитами и наследуется по аутосомно-рецессивному типу. Другой признак, связанный с повышенной восприимчивостью к аллергии, определяется типами генов иммунного ответа, экспрессированными на Т-лимфоцитах. Функция Т-системы лимфоцитов обусловливается соотношением ее супрессорной и хелперной активности. Именно с повышенной хелперной активностью клеток связывают участие Т-лимфоцитов в развитии аллергического воспаления. Генетически обусловлено и образование интерлейкинов, определяющих стимуляцию синтеза IgE, дифференцировку базофилов, эозинофилов из предшественников и их миграцию в ткань бронхов. Наследственная предрасположенность вызывает развитие спастической реакции в ответ на гистамин, в то время как введение гистамина здоровым людям не приводит к бронхоспазму.
Развитие бронхиальной астмы связано с разнообразными факторами внешней среды, стимулирующими иммунопатологические реакции в бронхах, изменение свойств их ткани, нервно-рефлекторное раздражение, определяющее и поддерживающее бронхоспазм. Наибольшее значение имеют соединения, поступающие в организм с вдыхаемым воздухом (пневмоаллергены), а также компоненты пищевых продуктов, приобретающих свойства аллергена в результате их расщепления и всасывания в кровь через кишечную стенку. Среди пневмоаллергенов наиболее распространенны пыльца растений и трав, домашняя пыль и ее компоненты (особенно микроскопические клещи и продукты их метаболизма), частички эпидермиса, шерсть и перья домашних животных, споры плесневых грибов. Достаточно большое значение имеют две группы факторов: связанных с содержанием в атмосфере различных загрязняющих веществ и влияющих на развитие профессиональной бронхиальной астмы в условиях производственного контакта.
Отдельная проблема связана с курением. Курение, безусловно, является фактором, стимулирующим гиперреактивность бронхов. Имеется положительная зависимость между курением и умеренным повышением уровня антител. Однозначная статистика существует для астмы в детском возрасте: частота развития заболевания в раннем детстве совпадает с курением матери в период беременности и грудного вскармливания.
В развитии бронхиальной астмы имеют значение вирусные (в большей степени), бактериальные и грибковые инфекции. Внедрение вируса в дыхательные пути закономерно вызывает транзиторную гиперреактивность бронхов, сохраняющуюся в течение нескольких недель с начала заболевания. Вирус нарушает целостность дыхательного эпителия, повышает его проницаемость, облегчает доступ различных раздражителей к ирритантным рецепторам блуждающего нерва и стимуляцию бронхоспазма. Существенное значение имеет вовлечение периферических отделов бронхиального дерева. Особенность бактериальной инфекции при астме связана с участием не только патогенных, но условно патогенных и сапрофитных микроорганизмов, преобладанием сенсибилизирующего эффекта над токсическим.
Лекарственная аллергия является распространенным фактором риска при бронхиальной астме. При этом прямым противопоказанием для больных данной патологией является назначение β-адреноблокаторов.
Бронхоспазм в ответ на вдыхание холодного воздуха и изменение его влажности представляет характерный признак астмы. Его выраженность соответствует степени гиперреактивности бронхов. Механизм спазма связан с непосредственным раздражением ирритативных рецепторов и/или набуханием слизистой оболочки бронхов в условиях повышенной влажности с последующей дегрануляцией тучных клеток и высвобождением из них медиаторов бронхоспазма. Развитие внезапного тяжелого приступа астмы возможно при резком изменении окружающей температуры.
Провокаторами, реализующими возможность развития бронхиальной астмы, являются также сопутствующие заболевания (заболевания носоглотки, тиреотоксикоз, желудочно-пищеводный рефлюкс и др.).
Выраженное проявление эмоций могут приводить к гипервентиляции и вызывать бронхоспазм.
В основе патогенеза бронхиальной астмы лежат две основные закономерности: гиперреактивность бронхиального дерева и характерная картина воспалительного процесса. При этом каждый из механизмов стимулирует и поддерживает развитие другого.
Особенности воспаления при бронхиальной астме. Пусковым механизмом заболевания является повышенная дегранулирующая активность тучных клеток бронхов. В норме количество тучных клеток возрастает по направлению от внутренней поверхности (просвета) бронхов глубину, достигая максимума в составе базальной мембраны и далее. При астме эта закономерность приобретает противоположный характер: наблюдается повышенная инфильтрация тучными клетками эпителиального слоя, при этом эти клетки обладают постоянной дегранулирующей активностью. Основным медиатором тучных клеток является гистамин. Спастическая реакция в ответ, на который — один из основных признаков гиперреактивности бронхов. Кроме того, тучные клетки продуцируют специальный фактор хемотаксиса эозинофилов, стимулирующий миграцию эозинофилов к месту дегрануляции. Во всех случаях астмы находят активированные или разрушенные эозинофилы в тканях бронхов и повышенное содержание эозинофильных белков в их промывных водах. Из эозинофилов выделяется медленно реагирующая субстанция аллергии. По сравнению с гистамином, спазмогенный эффект этого вещества выражен более чем в 1000 раз и проявляется в течение нескольких часов после действия аллергена и, наряду со спазмом мускулатуры, сопровождается расширением посткапиллярных венул, выпотом из сосудов, отеком ткани и повышенным слизеобразованием. Состав медленно реагирующий субстанции определяют лейкотриены, обладающие выраженной спазмогенной и воспалительной активностью.
Наряду с характерной для астмы кооперацией тучных клеток и эозинофилов, в процесс воспаления закономерно вовлекаются другие клетки бронхов, в частности, макрофаги, лимфоциты, нейтрофилы. Макрофаги стимулируют реакции тканевого воспаления путем синтеза простагландинов, лейкотриенов, других факторов и, в первую очередь, цитокинов, вовлекающих в дальнейший процесс различные типы клеток. Совместно с макрофагами, способностью к образованию цитокинов обладают клетки бронхиального эпителия. Они первыми вступают в контакт с пневмофакторами окружающей среды. В процессе развития бронхиальной астмы эпителий подвергается необратимому повреждению вплоть до обнажения подлежащей пластинки и массивного слущивания клеток в просвет бронхов. Кроме того, эпителиальные клетки больных астмой отвечают более выраженной продукцией цитокинов по сравнению со здоровыми людьми, и эта особенность еще больше проявляется на фоне активации воспалительного процесса. Участие цитокинов стимулирует различные этапы воспалительной реакции бронхов и создает устойчивую кооперацию клеток, поддерживающую течение воспалительного процесса. Еще одним важным фактором воспаления при астме являются нейтрофилы. Они не участвуют в немедленной бронхоспастической реакции, а вовлекаются в процесс постепенно. При дегрануляции из тучных клеток высвобождается специальный фактор хемотаксиса нейтрофилов. Стимулированные нейтрофилы мигрируют из крови в ткань и вызывают поздний и повторный бронхоспастический эффект спустя 4 часа после «немедленного» бронхоспазма. Если патологический процесс принимает устойчивый характер, нейтрофилы инфильтрируют стенку бронха, создавая лейкоцитарный вал вокруг источника воспаления, и провоцируют дальнейшие изменения в ткани за счет высвобождения собственных медиаторов: простагландинов, лейкотриенов и лизосомальных ферментов, вызывающих дезорганизацию ткани бронха и развитие устойчивого повреждения. С активностью этих реакций связан переход к хроническому течению астмы с устойчивой обструкцией дыхательных путей, постоянным отеком слизистой оболочки бронхов. У больных бронхиальной астмой по сравнению со здоровыми людьми усилена агрегация тромбоцитов, а также повышено их отложение в ткани бронхов. Тромбоциты содержат вещества, обладающие спазмогенной активностью. Источником привлечения тромбоцитов является специальный фактор их агрегации, высвобождающийся из различных клеток, участвующих в воспалении бронхов. Этот фактор обладает бронхоспастической активностью, является мощным индуктором внутрисосудистой проницаемости и отека дыхательных путей, причем способен оказывать не только быструю спастическую реакцию (подобно гистамин-индуцированному бронхоспазму), но отсроченную и замедленную (при действии медиаторов из макрофагов и нейтрофилов).
Таким образом, в воспалении при бронхиальной астме участвуют многие клеточные элементы и выделяющиеся из них биологически активные вещества.
Гиперреактивность бронхов при бронхиальной астме. Гиперреактивность представляет собой устойчивую спастическую реакцию бронхов по отношению к факторам окружающей среды и внутренним медиаторам воспаления. Изменение бронхиального тонуса подвержено закономерным колебаниям в связи с биологическими ритмами организма, возрастом, влиянием эндокринного профиля. Повышение реактивности бронхов закономерно проявляется при инфекциях дыхательных путей, в первую очередь, вирусных, и при контакте с различными неблагоприятными факторами среды. В этих случаях гиперреактивность имеет транзиторный характер, при выздоровлении постепенно нормализуется или становится устойчивой в связи с длительным попаданием раздражителя в бронхи.
Гиперреактивность связана с сочетанным проявлением нескольких признаков: активацией кашлевого рефлекса, усиленным слизеобразованием, повышением тонуса гладкой мускулатуры. Повышенная реактивность бронхов сопровождается нарушением нервной регуляции бронхиального тонуса и повышением чувствительности к тканевым факторам бронхоспазма. Развитие гиперреактивности связано с повышением тонуса блуждающего нерва. У больных бронхиальной астмой наблюдается увеличение массы мускулатуры стенки бронхов. Независимо от того, первично ли это явление (определяет склонность к бронхоспазму) или вторично (развивается как результат болезни), объем мышечной ткани влияет на спастическую активность.
В GINA 2002 г. Предусмотрено выделение четырех степеней тяжести течения БА. (4 ступени заболевания). К критериям, определяющим степень тяжести, относят количество ночных и дневных приступов затруднения дыхания, выраженность нарушения физической активности и сна, частоту применения β2— адреномиметиков короткого действия, изменение показателей ОФВ1 и ПСВ, а также суточное изменение ПСВ.
I ступень: легкая интермиттирующая астма – симптомы заболевания возникают в ночное время не чаще 2 раз в месяц, в дневное время не чаще 1 раза в неделю. ОФВ1 и ПСВ составляют 80 % от должных величин, суточное изменение ПСВ менее 20%. Качество жизни не страдает.
II ступень: легкая персистирующая астма – симптомы возникают в ночное время чаще 2 раз в месяц, в дневное время чаще 1 раза в неделю, но не ежедневно. ОФВ1 и ПСВ вне приступа составляют 80 % от должных величин, суточное изменение ПСВ 20-30%. Обострения могут нарушать нормальную активность и сон.
III ступень: персистирующая астма средней степени тяжести – симптомы заболевания возникают ежедневно, в ночное время чаще 1 раза в неделю. ОФВ1 и ПСВ составляют 60-80 % от должных величин, суточные колебания ПСВ превышают 30%. Необходим ежедневный прием β2— адреномиметиков короткого действия. Снижается качество жизни больных.
IV ступень: тяжелая персистирующая астма — симптомы заболевания возникают несколько раз а течении дня и ночью. ОФВ1 и ПСВ ниже 60 % от должных величин, суточные колебания ПСВ превышают 30%. Частый ежедневный прием β2-адреномиметиков короткого действия. Значительно изменяется качество жизни больных.
В пересмотре GINA 2006 г. Рекомендуется классификация по степени контроля (контролируемая, частично контролируемая и неконтролируемая БА), отражающая представление о том, что степень тяжести БА зависит не только от выраженности ее проявлений, но и ответа на терапию.
Контролируемая БА: дневные симптомы отсутствуют (или ≤ 2 эпизодов в неделю), ночные симптомы отсутствуют, показатели ОФВ1 и ПСВ в N, обострения отсутствуют, потребность в бронходилататорах отсутствует (или ≤ 2 эпизодов в неделю).
Частично контролируемая БА: дневные симптомы > 2 эпизодов в неделю, ночные симптомы любые, показатели ОФВ1 и ПСВ 2 эпизодов в неделю.
Неконтролируемая БА: наличие трех или более признаков частично контролируемой БА в течение любой недели, обострение 1 в течение любой недели.
Клинические проявления бронхиальной астмы.
При обострении заболевания характерны приступ удушья или экспираторная одышка (укорочения вдоха при удлинении выдоха), раздувание крыльев носа при вдохе, прерывистая речь, возбуждение, постоянный или эпизодический кашель, возможно участие в акте дыхания вспомогательной дыхательной мускулатуры, могут быть сухие, свистящие хрипы, усиливающиеся на вдохе и выслушиваемые на расстоянии (дистанционные хрипы). При тяжелом течении приступа пациент сидит, опираясь руками о колени, при легком течении заболевания больной сохраняет нормальную активность. Кашель при бронхиальной астме отличается рядом особенностей: имеет сухой приступообразный характер как ″дебют″ астматического приступа, при прогрессировании приступа исчезает, возобновляется при разрешении приступа с отхождением вязкой мокроты (″слепков бронхов″). Для больных астмой характерно скудное и трудное отделение мокроты, которая чаще имеет слизистый характер, белый цвет. При объективном обследовании во время приступа удушья нижние края легких опущены, их подвижность ограничена, при перкуссии возможен звук с коробочным оттенком, при аускультации часто выслушиваются сухие хрипы на фоне дыхания с удлиненным выдохом. Однако даже на фоне выраженного приступа удушья сухие хрипы могут отсутствовать, что предположительно связано с преобладающим вовлечением в процесс мелких бронхов. При развитии эмфиземы легких к проявлениям бронхиальной астмы присоединяются симптомы эмфиземы. Вне приступа удушья возможно отсутствие физикальных симптомов заболевания.
Лабораторная диагностика бронхиальной астмы.
Мокрота больных бронхиальной астмой содержит ряд характерных элементов:
— спирали Куршмана, представляющие собой штопорообразно извитые сгустки слизи (слепки бронхов), отделяющиеся по мере выхода больного из состояния приступа удушья,
— кристаллы Шарко-Лейдена, состоящие из продуктов разрушенных эозинофилов,
— тельца Креола, представляющие скопления эпителиальных клеток бронхов,
— метахроматические клетки (тучные клетки, базофилы).
В клиническом анализе крови пациентов с бронхиальной астмой отмечается эозинофилия. У больных с инфекционно-зависимым вариантом астмы могут регистрироваться лейкоцитоз на фоне эозинофилии крови, увеличение СОЭ.
Определение наличия характера сенсибилизации требует проведения специфической диагностики: постановки кожных проб с предполагаемыми аллергенами, определения уровня IgE в крови и антител этого класса иммуноглобулинов.
Представление о функции внешнего дыхания основано на определении ряда показателей спирографии – ОФВ1 (объем форсированного выдоха за первую секунду) и ФЖЭЛ (форсированная жизненная емкость легких). При этом в плане проведения дифференциальной диагностики с хронической обструктивной болезнью легких, хроническим обструктивным бронхитом имеет значение проведение пробы с бронходилятатором (β2— адреномиметиком короткого действия) – абсолютный прирост ОФВ1 более чем на 200 мл и прирост бронходилатационного коэффециента (ʌ ОФВ1 = ОФВ1 исх. в мл-ОФВ1 дилат. в мл/ ОФВ1 исх. в млX100%) ≥ 15% от исходных показателей свидетельствует об обратимости обструкции и характерен для бронхиальной астмы.
Однако величина ОФВ1 преимущественно отражает состояние крупных бронхов, на которые в большей степени приходится сопротивление воздушному потоку в начале выдоха. Для оценки состояния не только крупных бронхов, но и бронхов более мелкого калибра проводят плетизмографию.
С целью самоконтроля больных за своим состоянием широкое использование получило определение пиковой скорости форсированного выдоха (ПСВ) с помощью пикфлоуметра. Это исследование, проводимое ежедневно 2 раза в день, позволяет диагностировать обструкцию бронхов на ранних сроках развития бронхиальной астмы, оценить тяжесть течения заболевания, степень гиперреактивности бронхов и эффективность лечения.
Во время развития приступа бронхиальной астмы содержание кислорода в крови снижается в зависимости от выраженности спазма бронхов и объема захваченной им дыхательной поверхности. При этом участки легких с сохранившейся вентиляцией берут на себя компенсаторную функцию по удалению углекислоты, что вместе с увеличением частоты дыхания приводит к снижению ее уровня в крови. Таким образом, вслед за состоянием гипоксемии проявляется гипокапния и происходит сдвиг величины рН в щелочную сторону (состояние компенсированного алкалоза). Если степень бронхиальной обструкции продолжает нарастать, то нормально функционирующие альвеолы уже не справляются с компенсаторной функцией выведения углекислоты. Ее напряжение в крови постепенно возрастает. Гипокапния сменяется нормокапнией, а затем гиперкапнией, на фоне постоянно возрастающей гипоксемии. Состояние алкалоза сменяется ацидозом: дыхательным – за счет увеличения напряжения углекислоты и метаболическим – за счет недоокисленных продуктов.
При тяжелом течении бронхиальной астмы на ЭКГ выявляются перегрузка и/или гипертрофия правого желудочка, нарушения проводимости по правой ножке пучка Гиса. Во время приступа астмы возможна тахикардия, которая уменьшается в межприступный период.
Для бронхиальной астмы характерны скудность и отсутствие специфических рентгенологических признаков, часто обнаруживается повышенная воздушность легких.
Лечение бронхиальной астмы.
Все препараты, применяемые при лечении бронхиальной астмы, делятся на две группы:
Средства для профилактики приступов заболевания (не купируют приступ удушья!) составляют базисную терапию — стабилизаторы мембран тучных клеток, глюкокортикоиды, антагонисты лейкотриеновых рецепторов, β2-адреномиметические средства длительного действия.
Бронхорасширяющие препараты, используемые для купирования приступов астмы, дают симптоматический эффект и частота их применения служит индикатором эффективности базисной терапии — β2-адреномиметические средства короткого действия, М-холиноблокаторы, препараты теофиллина.
Глюкокортикоиды обладают широким спектром иммуномодулирующего и противовоспалительного действия: блокируют синтез простагландинов и лейкотриенов, подавляют синтез и эффекты цитокинов, стимулируют созревание β-адренергических рецепторов клеток и, тем самым, восстанавливают чувствительность клеток к действию адренергического стимула, влияют на систему иммунитета, преимущественно на Т-лимфоциты, уменьшая иммунологическое воспаление в ткани бронхов, подавляют дегрануляция тучных клеток и базофилов, угнетают активность слизеобразования, как базального, так и индуцированного медиаторами воспаления. В качестве препаратов первой линии в лечении БА рассматриваются ингаляционные глюкокортикостероиды (ИГКС), т.к. их действие является местным и, следовательно, они имеют большую безопасность при длительном применении, по сравнению с системными глюкокортикостероидами (СГКС). Побочные эффекты ИГКС: орофарингеальный кандидоз, дисфония вследствии миопатии или пареза мышц голосовых связок, раздражение слизистой глотки. Дозировка ИГКС определяется достижением контроля БА, целезообразно использовать высокие начальные дозы со снижением до поддерживающих (оптимальный срок применения до пересмотра дозы не менее 3 месяцев). Дозу распределяют на 2-3 приема, предпочтительно использовать спейсер, после ингаляции полоскать полость рта.
Будесонид (бупранал, транстек, эднок),
беклометазон (альдецин, бекотид, беклазон Эко),
флутиказон+салметерол (серетид, серетид мультидиск),
СГКС назначают тогда, когда не достигнут эффект ИГКС (как дополнение к ИГКС). После получения желаемого эффекта дозу СГКС следует постепенно снижать до минимальной, при которой сохраняется терапевтический эффект или до полной отмены. Предпочтение отдается СГКС средней продолжительности действия (преднизолон, метилпреднизолон). Назначают СГКС в виде одной утренней дозы или большую часть препарата (2/3-3/4) утром меньшую часть днем.
Механизм действия стабилизаторов мембран тучных клеток состоит в снижении чувствительности тучных клеток к дегранулирующим агентам: специфическим при действии аллергена на сенсибилизированную клетку и неспецифическим – при прямом дегранулирующем эффекте химических и физических факторов, за счет уменьшения концентрации внутриклеточного кальция, включающего механизмы дегрануляции. Предварительное введение препаратов этой группы предотвращает или уменьшает выраженность бронхоспазма в ответ на последующее поступление аллергена. При этом снижается уровень гистамина, стимулирующего бронхоспазм по немедленному типу, и факторов хемотаксиса, привлекающих эозинофилы и нейтрофилы в очаг воспаления бронхов. Кроме того, установлено непосредственное действие стабилизаторов мембран тучных клеток на активность эозинофилов, нейтрофилов, моноцитов. Таким образом, подавляется не только ранняя, но и поздняя фаза астматической реакции, спустя 3-4 часа после провоцирующего действия. Данная группа препаратов эффективно предупреждают приступы удушья, провоцируемые физической нагрузкой, а также при атопической астме, связанной с прогнозируемым повышением содержания аллергена в воздухе (в первую очередь при пыльцевой астме).
Кетотифен (кетостерил, задитен) 1мг×2 р, per os;
кромоглициевая кислота (ифирал, кромогексал) – 20 мг×4р, ингаляционно;
недокромил натрия 4 мг×2-4р, ингаляционно;
кромогликат натрия (интал, кромоген) 1-2 мг×3-4р, ингаляционно. Комбинированные препараты (стабилизаторы мембран тучных клеток + β2-адреномиметики) интал+, дитек.
Антагонисты лейкотриеновых рецепторов — фармакологическая активность препаратов проявляется на основных клетках мишенях, участвующих в патогенезе астмы (эозинофилах, нейтрофилах, моноцитах, тучных клетках): длительное использование снижает активность немедленной и замедленной фазы астматической реакции, уменьшает гиперреактивность бронхов. Эта группа препаратов является терапией выбора при аспириновой бронхиальной астме. Используются с сочетанной терапии при применении ИГКС (усиливая их действие).
источник
Бронхиальная астма является недугом с хроническим течением. Она опасна для жизни больного из-за приступов удушья и оказывает существенное воздействие на работу сердца, сосудистой и дыхательной систем. Такое действие обусловлено приступами бронхиальных спазмов, которые вызывают сбои в дыхании, отеками слизистых оболочек и увеличением секреции слизи в бронхиальном дереве.
Данное заболевание встречается очень часто – им поражено до 10% всего населения планеты. При этом особую категорию риска составляют дети – бронхиальная астма диагностируется у 12-15% маленьких пациентов. Заболевание может классифицироваться по множеству признаков, поэтому выделяют разные виды, формы и фазы. Эффективность терапии и прогноз зависят во многом от степени тяжести недуга.
Бронхиальную астму относят к категории заболеваний, провоцируемых аллергической реакцией на отдельные раздражители, в результате чего нарушается дыхание пациента. Спазм бронхов, отечность их слизистых оболочек, усиление секреции слизи приводит к уменьшению поступления в легкие кислорода, вследствие чего происходит удушье.
Возникает заболевание чаще всего из-за чрезвычайной чувствительности к аллергенам, которые в большом количестве присутствуют во внешней среде. Часто встречается тяжелая форма, которую приобретает бронхиальная астма из-за отсутствия квалифицированного лечения.
Основа недуга – гиперреактивность бронхов при воздействии внешних раздражителей. Это очень сильная реакция, сопровождающаяся сужением просвета при формировании отека и продуцировании слизи в большом количестве. К таким процессам приводит несколько групп факторов. Во-первых, это причины внутреннего происхождения, которые обусловливают прогрессирование недуга:
- генетические предпосылки – присутствие в кругу родственников лиц, страдающих подобным недугом или аллергиями;
- чрезмерная масса тела, поскольку при ожирении диафрагма расположена высоко, а легкие вентилируются в недостаточной степени;
- половая принадлежность – мальчики больше предрасположены к болезни из-за узости просветов бронхов, хотя в зрелом возрасте недугу больше подвержены женщины.
Во-вторых, существуют факторы внешнего происхождения, которые провоцируют развитие заболевания. Это аллергены, которые вызывают реакцию организма в области бронхиального дерева:
- частицы пыли в помещении;
- продукты и отдельные ингредиенты – шоколад, морепродукты, молочные продукты, орехи и т. д.;
- шерсть домашних любимцев, птичьи перья;
- плесень или грибки в помещениях;
- медикаментозные средства.
Не является редкостью аллергическая реакция на несколько типов раздражителей. При этом не следует забывать и о триггерах, т. е. факторах, которые могут непосредственно провоцировать спазмы в бронхах. К ним относят:
- дым при курении табачных изделий;
- слишком высокие физические нагрузки;
- разное по частоте и регулярности взаимодействие со средствами бытовой химии – порошками, парфюмерными продуктами, чистящими средствами;
- вещества-загрязнители окружающей среды, например выхлопы автомобилей, выбросы промышленных предприятий;
- особенности климатических условий – чрезмерно сухой или холодный воздух;
- инфекционные недуги респираторного типа.
Бронхиальная астма во многих случаях может развиваться как обычный бронхит, и не все врачи сразу идентифицируют недуг. Среди симптомов выделяются:
- приступы удушья;
- сильная одышка, сопровождающаяся кашлем;
- затрудненное дыхание со слышимыми свистами и хрипами;
- ощущение тяжести в груди.
Эти типичные признаки недуга могут самопроизвольно исчезать. В некоторых случаях они устраняются вследствие приема медикаментов с противовоспалительным эффектом. Симптомы могут проявляться вариативно, однако характерной для заболевания является повторяемость обострений под действием аллергенов, вследствие повышения влажности воздуха, снижения температуры или больших нагрузок.
При бронхиальной астме возникают приступы, сопровождающиеся удушьем и кашлем. Их провоцируют воспалительные процессы иммунного характера, которые активизируются под действием аллергенов или из-за поражения организма возбудителями респираторных заболеваний.
На следующем этапе продуцируются биологически активные вещества, происходит изменение тонуса мышц бронхов, что сопровождается нарушением их функций. Результатом становятся развитие отека слизистой оболочки бронхов, изменение количества выделяемого секрета при одновременно происходящих спазмах гладкой мускулатуры.
Во время приступа астмы увеличивается вязкость выделяемого секрета, который начинает закупоривать просветы бронхов. Продвижение воздуха по ним становится затрудненным. Сложность выдоха провоцирует проявление одышки экспираторного характера. Именно на этот специфический признак недуга следует обращать внимание в первую очередь. Результатом становится появление свистов и хрипов при дыхании.
При отсутствии лечения может развиваться тяжелая форма бронхиальной астмы — становится более выраженной симптоматика и усложняется купирование приступов удушья. Поэтому своевременная диагностика и адекватное лечение становятся залогом быстрого облегчения состояния больного, увеличения длительности периода ремиссии. Чтобы оценить степень бронхоспазма, применяются разнообразные методы, например:
- спирография, оценивающая объемные характеристики дыхания;
- пикфлоуметрия для измерения максимальной объемной скорости выдоха.
Заниматься самолечением при бронхиальной астме недопустимо, поскольку это может вызвать осложнения, а приступ удушья способен привести даже к летальному исходу. Устранить приступ собственными силами можно исключительно в случаях недуга атопического типа, когда проблема провоцируется цветением растительности во время отдельных сезонов.
Особенность течения заболевания состоит в том, что на раннем этапе оно не всегда может точно диагностироваться. Часто ставится ложный диагноз «бронхит», а поэтому адекватное лечение в этот период не назначается. Все терапевтические усилия оказываются безрезультатными.
Течение недуга характеризуются сменяющимися периодами обострения и временного затишья (ремиссии). При этом важно правильно оценить тяжесть заболевания. Сделать это можно при помощи нескольких параметров:
- число наблюдающихся приступов ночью в течение недели;
- общее число приступов, которые возникают днем на протяжении недели;
- частота и длительность применения лекарственных средств с краткосрочным эффектом типа «бета2-агонисты»;
- проблемы со сном и ограничения в физической активности пациента;
- значения параметров ОФВ1 и ПОС и их динамика при обострении недуга;
- изменения показателя ПОС на протяжении суток.
Тяжесть недуга может быть разной, поэтому при классификации бронхиальной астмы выделяют такие виды:
- недуг с интермиттирующим типом течения (периодический);
- заболевание персистирующего типа с легким течением;
- персистирующая астма с проявлениями средней тяжести;
- тяжелая астма персистирующего типа.
Бронхиальная астма легкой степени может иметь интермиттирующее течение. В этом случае обострения недуга являются краткосрочными, возникающими эпизодически. Длительность составляет несколько часов, но может достигать и нескольких суток.
Дневные проявления удушья в виде одышки или кашлевого синдрома возникают реже 1 раза в течение 1 недели. А вот ночью приступ может случиться до 2 раз за 30 дней. Скорость выдоха на пиковом уровне равна 80% от базового нормального значения. Суточные колебания скорости не превышают 20%.
Во время ремиссии астма в такой форме никак не проявляется, симптомы попросту отсутствуют, благодаря чему функционирование легких остается в норме.
Обычно приступы начинаются вследствие непосредственного взаимодействия с аллергенами. Также может быть обострение из-за простудных недугов. Пациенты отмечают, что обострение случается после бытовых работ, связанных с уборкой в помещении или на улице.
Вдыхание пыльцы растений, общение с животными, действие запахов или дыма от сигарет становятся провокаторами приступа. В этом случае особых изменений в состоянии пациента не наблюдается, активность не падает, речь не изменяется. Однако на некоторые признаки стоит обратить внимание:
- увеличенная длительность выдоха;
- тяжелое дыхание;
- появление слабых свистов во время выдоха;
- дыхание становится более жестким, возникают признаки хрипов;
- сердцебиение ускоряется.
В данной форме недуг выявляется недостаточно часто. Это обусловлено рядом факторов:
- Невыраженность симптоматики и отсутствие существенных изменений в самочувствии приводит к игнорированию признаков самими больными.
- Эпизодическая астма по своей симптоматике схожа с другими недугами, поражающими органы дыхания.
- Провоцирующие факторы оказывают смешанное воздействие – заболевание становится результатом действия аллергенов и инфекционных болезней.
Постановка диагноза проводится при помощи обследований:
- общих анализов крови и мочи;
- кожных аллергопроб;
- рентгенологического исследования органов грудной полости;
- оценки функциональных параметров внешнего дыхания под воздействием бета2-агонистов.
Для легкого течения бронхиальной астмы в данной форме характерна скорость выдоха на пиковом уровне до 80% от первоначального базового уровня. На протяжении 24 часов данный показатель может меняться в пределах 30%. Приступы удушья, сопровождающиеся кашлем и одышкой, происходят не более 1 раза в день, но могут быть реже – всего 1 раз в неделю.
Ночные приступы случаются не чаще двух раз в течение 30 дней. Проявляющиеся симптомы, связанные с обострением недуга, непосредственно влияют на работоспособность пациента, могут снижать активность в течение дня, ухудшать сон ночью.
Астма в среднетяжелой форме проявляется симптоматикой, которая негативно воздействует на активность больного в течение дня и его сон в ночной период. Если дневные приступы происходят практически ежедневно, то ночью удушье наблюдается не реже 1 раза в течение недели. Пиковая скорость при выдохе составляет 60-80% от требуемого уровня.
Для астмы средней тяжести характерны следующие особенности:
- показатели проходимости бронхов существенно ухудшены – дыхание приобретает жесткость, отмечается отдышка, выдох затруднен;
- слышны четкие хрипы;
- в процессе кашля может выделяться мокрота;
- грудная клетка бочкообразная, при перкуссии слышен коробочный звук;
- нагрузка физического характера сопровождается одышкой;
- симптомы заболевания проявляются и в период отсутствия приступа.
Приступы удушья случаются часто, они могут угрожать жизни. Пациент испытывает сильный страх, его кожный покров бледнеет, а носогубный треугольник приобретает оттенок синюшности. Во время приступа человек наклоняется вперед и опирается руками, например, о стол, при дыхании используется дополнительная мускулатура.
Астма носит смешанный характер. Провоцирующими факторами выступают триггеры в виде аллергических раздражителей и инфекции. Обострения достаточно частые, приступы могут повторяться каждый день и каждую ночь. Пиковая скорость при выдохе не превышает 60% от нормы. Колебания могут превышать 30%.
Состояние больного очень тяжелое. Физическая активность ограничена, бронхоспазмы проявляются в спонтанной форме без видимых причин. Обострения отличаются высокой частотой и интенсивностью. Тяжелое течение бронхиальной астмы не поддается контролю со стороны пациента. Для мониторинга состояния каждый день проводится пикфлоуметрия.
Приступ характеризуется рядом проявлений:
- нарушения дыхания;
- устойчивая тревожность, нарастание паники, страха, появление холодного пота;
- вынужденная поза пациента;
- свистящие звуки при дыхании, которые можно услышать на расстоянии;
- повышение артериального давления и появление тахикардии;
- сильные хрипы сухого или влажного типа при дыхании.
Терапия астмы тяжелого течения не всегда эффективна, а поэтому может наблюдаться развитие астматического статуса, когда необходимо применение специальных аппаратов для поддержания жизненно важных процессов. Причиной такого состояния могут быть:
- массированное воздействие аллергена;
- присоединение ОРВИ;
- передозировка бета2-агонистами;
- резкое изменение лечения, отказ от гормональных средств.
Астматический статус развивается, если приступ не удается купировать на протяжении 6 часов. При этом содержание кислорода в крови падает, происходит накопление углекислого газа, прекращается выведение мокроты из бронхов. Лечение проводится исключительно в стационарных условиях.
Эффективность терапии интермиттирующей астмы зависит от правильности лечения. На ранних стадиях требуется создать условия для предотвращения прогрессирования недуга и максимального увеличения периодов ремиссии. Врачи назначают бета2-агонисты с коротким периодом действия, а также теофиллины. Цель – купирование приступов и предотвращение ухудшения состояния.
Препараты назначаются в форме ингалятора или таблеток для перорального приема. Обычно их употребляют перед нагрузками или до взаимодействия с раздражающими компонентами. Для повышения эффективности лечения пациенту рекомендуется изменить образ жизни. Антивоспалительные средства обычно не применяются.
Больные астмой в легкой персистирующей форме уже требуют серьезного ежедневного лечения. Профилактика обострений проводится с помощью кортикостероидов в форме ингаляторов, а также препаратов с кромогликатом натрия, недокромилом, теофиллинов.
Дозировка кортикостероидов на начальном этапе составляет 200-500 мкг в сутки. При прогрессировании недуга дозу повышают до 750-800 мкг ежедневно. Перед сном следует использовать бронходилататоры продолжительного действия.
Больные астмой средней персистирующей степени вынуждены каждый день принимать бета2-агонисты и противовоспалительные медикаментозные препараты. Такая комплексная терапия позволяет предотвратить ухудшение состояния пациента. Назначаются беклометазона дипропионат, а также другие ингаляторы-аналоги, содержащие кортикостероиды.
Дозировка — 800-2000 мкг (в каждом случае — подбирается индивидуально!). Однако и без употребления бронходилататоров длительного действия не обойтись. Они оказываются незаменимыми при ночных приступах. В курс терапии включаются теофиллины.
При тяжелом течении бронхиальной астмы курс терапии направлен на смягчение симптоматики. Назначают прием таких препаратов:
- Кортикостероиды в больших дозах. Приемлемой на начальном этапе дозой считается та, что обеспечивает контроль симптоматики. После появления эффекта дозировка часто уменьшается. Врачи назначают глюкокортикостероиды системного действия. Форма этих препаратов различна – это могут быть ингаляторы с аэрозолем, таблетки, капли.
- Бронхолитики. К этим препаратам относятся средства разных групп. Предпочтение отдается метилксантинам и бета2-агонистам. Дадут определенный эффект холинолитики.
- Нестероидные противовоспалительные средства. Использование данных медикаментов связано со смешанной этиологией недуга – астма возникает из-за аллергенов, физических нагрузок, климатических условий. Применяют препараты с кромогликатом или недокромилом натрия.
Лечение тяжелой астмы проводится с использованием лекарств, которые часто обладают существенными побочными эффектами и противопоказаниями. В большинстве случаев лечение ведется в условиях стационара.
Для детей характерна атопическая форма недуга. Она непосредственно связана с аллергическими проявлениями. Провоцирующим фактором выступают проблемы с питанием в течение первых лет жизни и условия окружающей среды. В этот период требуется:
- обеспечить регулярное и непрерывное грудное вскармливание новорожденных;
- вводить прикорм не раньше, чем малыш достигнет 6-месячного возраста, причем необходимо исключать продукты, которые могут вызвать аллергию;
- создать наилучшие условия для жизни и развития малыша;
- исключить воздействие провоцирующих аллергию факторов, например, сигаретного дыма или агрессивной бытовой химии;
- своевременно диагностировать и лечить болезни органов дыхания у малышей.
Взрослые пациенты сталкиваются с астмой как осложнением болезней органов дыхания в хронической форме или последствием длительного воздействия вредных условий окружающей среды – табачного дыма, выхлопов авто, промышленных выбросов. Поэтому следует своевременно исключить эти факторы и начать лечение болезней системы дыхания.
Важно принимать меры, направленные на уменьшение тяжести недуга и предотвращение обострения. Это особенно важно, если у пациентов диагностирована бронхиальная астма в тяжелой степени. Для этого целесообразно исключить контакт с аллергеном, который предварительно надо точно выявить. Чтобы уменьшить вредное воздействие аллергенов, следует:
- регулярно проводить влажную уборку, не реже 1-2 раз в 7 дней;
- в жилье астматиков исключить наличие ковровых изделий, мягкой мебели, предметов, на которых может оседать пыль;
- стирать постельное белье еженедельно с использованием горячей воды и хозяйственного мыла;
- применять чехлы для подушек или матрацев;
- уничтожать насекомых;
- не включать в рацион продукты, провоцирующие аллергическую реакцию организма.
Все указанные меры помогут не допустить развитие недуга и повысить эффективность терапии.
В комплекс мероприятий включаются действия по предотвращению аллергических реакций и недугов органов дыхательной системы.
Они особенно важны для лиц со склонностью к аллергии, а также людей в состоянии предастмы, когда заболевание еще не развилось. Профилактические мероприятия необходимы для:
- лиц с наследственной предрасположенностью к астме;
- пациентов с аллергическими реакциями;
- лиц с иммунологически доказанной сенсибилизацией.
Им нужна терапия, направленная на десенсибилизацию, с использованием препаратов противоаллергического действия.
источник