Экзогенные факторы представляют белковый субстракт,на который возникает аллергическая реакция.К ним можно отнести- пыль, шерсть, пух, клещи,еда и др.
Эндогенная БА (чаще у взрослых)
Эндогенные факторы представляют собой ТРИГГЕРЫ — факторы риска, вызывающие обострения БА путем стимуляции воспаления или провоцирования острого бронхоспазма и включают длительное воздействие причинных факторов, которых дыхательные пути больного БА уже сенсибилизированы. К триггерам относят воздейтсвие физической нагрузки, холодного воздуха,инфекции, раздражающих газов и резких запахов, изменения погоды и чрезмерной эмоциональной нагрузки,а так же реакцию на лекарственные препараты.
Для идентификации каждого индивидуального триггера требуется тщательное изучение анамнеза заболевания.
Респираторная инфекция может утяжелять БА с помощью различных механизмов (1. повреждения эпителия и провоцирование воспаленния в бронхиальном дереве вирусом и 2. выработка специфичных иммуноглобулинов E –антител) , физическая нагрузка и гипервентиляция. Отрицательное воздействие метеорологических факторов обусловлено как непосредственным их воздействием на дыхательные пути,так и изменением концентрации аллергенов и поллютантов в воздухе.
ПО СТЕПЕНИ ТЯЖЕСТИ БА классифицируют на легкое, среднетяжелое и тяжелое заболевание. Тяжесть течения определяется врачом на основании комплекса клинических и функциональных признаков, включающих в себя частоту, тяжесть и продолжительность приступов экспираторного диспноэ, а также состояние больного в периоды, свободные от приступов. Степень тяжести течения заболевания можетбыть характеризована следующими критериями.
При легкой степени тяжести (с интермиттирующим и персистирующим течением) обычно характеризуется отсутствием классических развернутых приступов удушья.
Обострения наблюдаются не чаще 1 раза в год,длятся менее 1 месяца.
Вне периода обострения-симптомы отмечаются реже 1-2 раз в неделю и кратковременны. Ночной сон пациентов характеризуется пробуждением от респираторного дискомфорта реже 1-2 раз в месяц(рпи персистсрующем течении).
Оценка функциональных показателей ПОСвыд или ОФВ1> 80% от должных величин, суточный разброс показателей менее 20%.
Исследуемые показатели принимают нормальные должные значения после ингаляции бронходилататоров.
При БА с интермиттирующим течением терапия проводится курсом после обострения .При БА с персистирующим течением требуется постоянная базисная терапия.
Астма среднетяжелого течения
Обострения наблюдаются 1-2 раза в году,длительностью 1-1.5 месяца.
Вне периода обострения-характеризуется возникновением развернутых приступов удушья, возникающих чаще 1-2 раз в неделю.
Приступы ночной астмы рецидивируют чаще 2-х раз в месяц. Отмечается ежедневная потребность в симпатомиметиках.
ПОСвыд или ОФВ1 составляет 60-80’% от должных величин., восстанавливающийся до нормальных значении после повторных ингаляций бронхолитиков, суточный разброс показателей колеблется в пределах 20-30%.
Астма тяжелого течения характеризуется :
Частыми обострениями заболевания(ежеквартально), представляющими опасность для жизни пациента,частыми ночными симптомами,снижением физической активности,
Наличием сохраняющихся симптомов в межприступный период.
Наличием в анамнезе астматических статусов в течение последних 5-ти лет,а также гормональнозависиная БА
источник
- Подозрение на опухоль трахеи и бронхов
- Кровохарканье
- Подозрение на наличие инородного тела в просвете дыхательных путей
- Ожоги нижних дыхательных путей
- Пневмония с затяжным течением, рецидивирующие пневмонии
- Деструктивная/аспирационная пневмония, абсцесс легкого
- Хронические заболевания бронхов и легких невыясненной причины
- Признаки диссеминированных патологических процессов на рентгене (мелких очагов, кист, полостей)
- Длительная одышка (при исключении бронхиальной астмы и сердечной недостаточности)
- Немотивированный кашель, продолжающийся свыше 1 месяца
В настоящее время врачи снижают количество противопоказаний к бронхоскопии. Но при некоторых патологиях обследование может принести больше вреда, чем пользы.
- Обострение хронической обструктивной болезни легких (ХОБЛ) и бронхиальной астмы (проведение процедуры в этот момент может усилить спазм бронхов и усугубить состояние больного).
- Инфаркт миокарда и инсульт, перенесенные менее 4 недель назад (стресс и спазм сосудов и некоторая нехватка кислорода во время процедуры могут вызвать повторный случай нарушения кровообращения).
- Неконтролируемая аритмия
- Выраженные нарушения свертываемости крови (тромбоцитопения менее 20000)
- Аневризма аорты
- Психические заболевания, такие как шизофрения и эпилепсия (стресс и снижение концентрации кислорода в крови могут спровоцировать приступ судорог)
- Исследование проводят строго натощак, полностью исключается прием пищи за 8-10 часов и жидкости за 4–6 часов до начала процедуры. Вечером накануне исследования (до 18:00) — лёгкий ужин. В день исследования от курения следует воздержаться.
- Отменить пероральные антикоагулянты (препараты для разжижения крови) накануне исследования, пауза п/к введения гепарина за 4-6 часов до процедуры.
- На обследование при себе необходимо иметь амбулаторную карту, результаты КТ грудной клетки или описание рентгенограммы легких, полотенце (так как после процедуры возможно непродолжительное кровохарканье). Если Вы страдаете бронхиальной астмой, то не забудьте ингалятор.
- Во время предварительной беседы сообщите врачу об аллергии на медикаменты (особенно если есть аллергия на обезболивающие препараты) и имеющихся у Вас хронических заболеваниях (бронхиальная астма, сердечная недостаточность).
Исследование проводят в положении сидя. При этом нельзя вытягивать вперед голову и выгибать грудную клетку, чтобы аппарат не травмировал слизистую дыхательных путей. С целью местной анестезии непосредственно перед исследованием проводится обработка носовой и ротовой полости 10% Лидокаин-спреем. Он вызывает онемение неба, чувство комка в горле, легкую заложенность носа. Анестезия помогает подавить кашлевой и рвотный рефлекс. В процессе исследования анестетиком поэтапно орошается слизистая гортани, голосовых связок, трахеи и бронхов. Вопреки тревожным ожиданиям большинства пациентов, во время бронхоскопии они совершенно не чувствуют боли.
Трубка бронхоскопа имеет очень маленький диаметр, поэтому дыханию обследуемого она не мешает. Во время продвижения трубки по дыхательным путям в них может ощущаться легкое давление, но выраженного дискомфорта Вы при этом не испытываете. Чтобы снизить рвотный рефлекс в момент введения бронхоскопа, рекомендуем Вам дышать поверхностно и как можно чаще.
После процедуры чувство онемения остается на протяжении получаса. Не рекомендуется курить и принимать пищу на протяжении 2-х часов после завершения процедуры.
Процедура бронхоскопии, выполненная на современном цифровом оборудовании, сопровождается фиксацией полученного материала в виде фото– или видеозаписи, что позволяет проследить изменения состояния слизистой органов в динамике.
О результатах исследования Вам сообщит врач–эндоскопист сразу же после обследования, результаты цитологического исследования будут готовы через 3-4 дня, морфологическое заключение будет готово через 8–12 дней
- Биопсия слизистой оболочки/новообразования
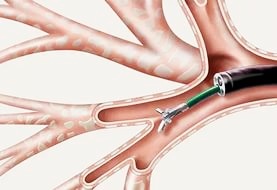
- Смыв со стенок бронхов

- Бронхоальвеолярный лаваж

Неясные изменения могут быть инфекционной, неинфекционной, злокачественной этиологии. Даже в тех случаях, когда лаваж не является диагностическим, по результатам его можно предположить диагноз, и тогда внимание врача будет сфокусировано на нужных дальнейших исследованиях. Например, даже в нормальной лаважной жидкости высока вероятность обнаружения различных нарушений. В дальнейшем бронхоальвеолярный лаваж потенциально используется в установлении степени активности заболевания, для определения прогноза и необходимой терапии.
- Санация трахеобронхиального дерева
Санация трахеобронхиального дерева — это лечебная мера, позволяющая устранить скопление слизи на пораженных бронхах. Основными задачами санационной бронхоскопии являются воздействие на характер секрета слизистых желез, улучшение дренажной функции бронхов за счет удаления секрета, проведение противовоспалительной терапии. Однократные курсы лечебной санационной бронхоскопии эффективны при пневмонии, нагноившейся кисте легкого, абсцессе легкого, а при хронической обструктивной болезни легких, хроническом обструктивном бронхите, бронхоэктазах, муковисцидозе необходимо многократное курсовое лечение.
Как правило, данное исследование хорошо переносится пациентами, но иногда возникают потеря или охриплость голоса, боль в горле, а в случае биопсии может наблюдаться кровохарканье. Эти явления носят временный характер. Вас должны насторожить длительное кровохарканье, интенсивная неослабевающая боль в груди, появление отёка на лице и вокруг шеи, тошнота и рвота, а также повышение температуры тела и озноб. При появлении указанных симптомов немедленно обратитесь к врачу.
Прохождение процедур бронхоскопии и ларингоскопии в нашем центре возможно только после предварительной записи в регистрационном журнале (см. раздел Контакты), при наличии на руках результатов КТ грудной клетки или описания рентгенограммы легких.
Бронхоскопия и ларингоскопия выполняются ИСКЛЮЧИТЕЛЬНО под местной анестезией.
На амбулаторном этапе процедура выполняется на платной основе. Оплатить исследование можно в регистратуре поликлиники центра на 1-м этаже.
Направление от других специалистов для прохождения исследования не требуется.
источник
Пульмонология Е.В. Климанская
Всероссийский детский научно-методический и консультативный центр эндоскопии при клинике детских болезней ММА им. И.М. Сеченова
Оставляя в стороне неоспоримую роль эндоскопии в дифференциальной диагностике заболеваний, проявляющихся обструктивным синдромом, отождествляющим их развитие с астмой, — инородные тела, новообразования, врожденные пороки трахео-бронхиального дерева и т.п., — следует подчеркнуть, что мнения о целесообразности проведения бронхоскопии у больных бронхиальной астмой расходятся.
Одни авторы [1-3], придавая большое патогенетическое значение эндобронхиальному воспалению и уже с 60-х годов достаточно широко используя бронхоскопическую санационную терапию, указывают на высокую эффективность метода. Другие [4, 5] — осторожно подходят к решению этого вопроса, ссылаясь на небезопасность бронхоскопии при бронхиальной астме.
Наряду с этим, с позиций современного понимания бронхиальной астмы как хронического персистирующего воспаления дыхательных путей, чрезвычайно важно своевременное распознавание и адекватное лечение воспалительного процесса в бронхах. Все это обосновывает необходимость четкого определения роли и места бронхоскопии, пределов и перспектив ее диагностических и терапевтических возможностей при бронхиальной астме.
Бронхоскопия относится к наиболее информативным методам диагностики патологического процесса в нижних дыхательных путях. Более чем 30-летний опыт бронхологических исследований при бронхиальной астме у детей, которым располагает клиника детских болезней ММА им. И.М. Сеченова, позволяет сформулировать показания к бронхоскопии при бронхиальной астме, при определении которых мы выделяем диагностические и терапевтические аспекты.
Диагностическая бронхоскопия показана:
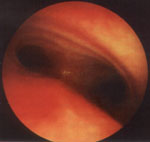
1) при терапевтически резистентном обструктивном синдроме, когда следует исключить наличие дополнительного препятствия вентиляции необратимого характера (инородное тело, новообразование, пороки развития трахео-бронхиального дерева) (рис. 1);
Рис. 1. Выбухание задней стенки надбифуркационной зоны трахеи (эндофото).
Ребенок 9 лет с клиническим диагнозам: бронхиальная астма, среднетяжелое течение. Диагноз после бронхоскопии: врожденный порок — двойная дуга аорты, сосудистый стеноз трахеи.
2) при откашливаний гнойно-слизистой мокроты для уточнения характера и степени эндобронхиального воспаления.
Лечебная бронхоскопия при бронхиальной астме имеет целью улучшение вентиляционной функции бронхов и легочного газообмена и проводится:
1) у больных с обильной секрецией, когда есть риск застоя содержимого бронхов и обтурационной непроходимости;
3) при гнойном эндобронхите;
4) при резистентном к терапии астматическом статусе с угрозой асфиксии.
Противопоказанием к проведению бронхоскопии являются острые воспалительные и инфекционные заболевания, сердечная недостаточность, нарушения свертывающей системы крови, непереносимость анестетиков и препаратов для общего обезболивания. Однако эти противопоказания могут быть относительными, если бронхоскопия применяется при угрозе асфиксии, обусловленной трахеобронхиальной непроходимостью (инородные тела, опухоли, врожденные пороки развития легких).
Использование бронхоскопии с целью диагностики бронхиальной астмы всегда вызывает большие сомнения, поскольку визуально определяемые изменения слизистой оболочки неспецифичны и присутствуют при различных обструктивных и необструктивных заболеваниях легких. Наши многолетние наблюдения свидетельствуют, что постоянным эндоскопическим признаком атопической бронхиальной астмы является отек слизистой оболочки бронхов; он выявляется у 94% обследованных детей. Наибольшая интенсивность отека отмечается в приступном периоде заболевания, и, как показали гистологические исследования, экссудация не ограничивается только собственно слизистой оболочкой, она проникает глубоко в стенку бронха, расслаивая мышечные пучки. Цвет слизистой оболочки варьирует от бледного с легким цианотичным оттенком до ярко-красного. Покраснение слизистой оболочки обусловлено присоединением инфекции. Секреторные нарушения зависят от фазы течения заболевания и определялись у 88% больных. Видимое сужение просвета бронхов наблюдается в детском возрасте у 70% обследованных детей, больных бронхиальной астмой. Непосредственной причиной обструктивного синдрома у детей младшего возраста следует считать отек и гиперсекрецию (см. рис. 2, 3).
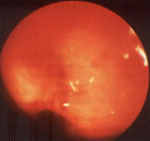
Рис. 2. Правый главный бронх. Выраженный отек слизистой оболочки, суживающий устье верхнедолевого бронха (эндофото).
Ребенок 3 лет, диагноз: бронхиальная астма.
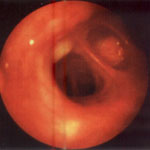
Рис. 3. Гнойно-катаральный эндобронхит с застоем содержимого в сегментарных бронхах (эндофото).
Ребенок 6 лет. Диагноз: бронхиальная астма, послеприступный период.
Для длительно и тяжело болеющих бронхиальной астмой детей характерны утолщение бронхиальных шпор (место деления бронхов) и выраженная складчатость слизистой оболочки, являющиеся проявлением длительного бронхоспазма и утолщения гиалиновой мембраны бронхов.
Помимо визуальной оценки, решающими в уточнении природы эндобронхита являются результаты лабораторных исследований субстратов, получаемых во время эндоскопии. Обнаружение в аспирате большого количества нейтрофилов и патогенных микробов в этиологически значимых концентрациях свидетельствует в пользу инфекции, стимулирующей бронхоконстрикцию и удушье при бронхиальной астме. Визуально определяемые диффузный отек, светлый без примеси гноя секрет, содержащий в большом количестве эозинофилы, кристаллы Шарко-Лейдена, спирали Куршмана, с известной осторожностью позволяют говорить об аллергическом, абактериальном воспалении.
Трудную диагностическую проблему представляет бронхиальная астма у детей раннего возраста, так как многие заболевания нижних отделов респираторного тракта сопровождаются у них симптомами, сходными с бронхиальной астмой. Исследование функции внешнего дыхания и тесты на гиперчувствительность бронхов у этой группы больных трудны по исполнению и в практике не проводятся. Это ведет к запоздалой диагностике, оттягивает сроки противоастматической терапии и ухудшает исход болезни, что расширяет показания к бронхоскопии у этой категории больных.
Подтвердить или исключить аллергическую этиологию эндобронхиального воспаления может бронхоскопия с биопсией слизистой оболочки из нижних отделов дыхательных путей с дифференциально-диагностической целью. При гистологическом и гистохимическом исследовании бронхобиоптатов, по нашим данным [6], наиболее типичными для бронхиальной астмы изменениями оказались отек слизистой оболочки и мышечных пучков, утолщение и гомогенизация базальной мембраны, ее гофрированность. Электронномикроскопические и гистохимические исследования констатировали увеличение содержания коллагена в базальной мембране. Более поздние наши исследования показали, что клеточный состав инфильтрата слизистой оболочки при бронхиальной астме характеризуется достоверно большим количеством на 1 мм2 клеток-продуцентов IgЕ, IgА, дегранулированных тучных клеток и эозинофилов, чем при необструктивном бронхите.
Основными задачами бронхоскопии при лечении бронхиальной астмы являются:
1) ликвидация обтурационных нарушений бронхиальной проходимости;
2) подавление активности инфекционно-воспалительного процесса в нижних дыхательных путях путем прямого воздействия антибиотиками на этиологически значимую микробную флору.
Тактика лечебного воздействия, объем и характер бронхологического пособия зависят от фазы течения заболевания, степени выраженности обструктивного синдрома и обусловленной им дыхательной недостаточности. При обострении бронхиальной астмы легкой и средней тяжести иногда осуществляют бронхиальный лаваж (БЛ) — промывание бронхов, дробными введениями 15-20 мл (и более в зависимости от возраста ребенка) теплого физиологического раствора в долевые и сегментарные бронхи с последующей аспирацией содержимого. По окончании процедуры логически обосновано интрабронхиальное введение антибиотиков, если доказана роль инфекционного фактора в поддержании бронхоконстрикции у удушья. Оптимизация эндобронхиальной антибиотикотерапии достигается оригинальными, разработанными в нашей клинике, режимами введения антибиотиков [7, 8]. При гнойном эндобронхите с высокой степенью активности бронхиальной инфекции курс лечения включает 3-5 процедур в течение 3 недель.
Чрезвычайно сложным представляется вопрос об эффективности и безопасности проведения бронхоскопии при тяжелом обострении бронхиальной астмы, переходящем в астматический статус. С одной стороны, в развитии терминального состояния и генеза смертельного исхода у больных в астматическом статусе на первый план выступает острая дыхательная недостаточность, вызванная закупоркой терминальных бронхов плотными сгустками слизи. С другой — инструментальное вмешательство на определенных этапах именно у этой категории больных может осложняться бронхоспазмом и ларингоспазмом, поэтому высок риск гипоксических нарушений, представляющих угрозу жизни больного. В этой связи использование БЛ при затянувшихся приступах удушья и выраженной дыхательной недостаточности представляет терапевтическую дилемму, в решении которой должны участвовать квалифицированные анестезиологи-реаниматологи, бронхологи и клиницисты, имеющие опыт в лечении больных бронхиальной астмой.
Накопление опыта по применению бронхоскопии у больных, находящихся в status asthmaticus, еще продолжается. Поэтому вопросы повышения эффективности и безопасности бронхоскопии, а также уточнение показаний и противопоказаний к ее применению в астматическом статусе остаются актуальными [9, 10].
Методологические аспекты бронхоскопии при бронхиальной астме.
В целях повышения терапевтической эффективности и снижения риска возможных осложнений необходимо соблюдение определенных принципов.
Во-первых, это касается выбора аппарата и метода анестезии. При обострении легкой степени у детей школьного возраста, эмоционально устойчивых и контактных в общении с врачом, бронхоскопия может быть выполнена под местной анестезией фибробронхоскопом. При обострении астмы средней и тяжелой степени, независимо от возраста больного, оптимальные условия для осуществления полноценного бронхиального лаважа, хорошей оксигенации и достаточной элиминации углекислоты в течение всей процедуры обеспечиваются только при использовании ригидного инжекционного бронхоскопа и наркоза с мио-релаксантами при непрерывной искусственной вентиляции легких [8].
Во-вторых, перед предстоящей бронхоскопией целесообразно насыщение организма больного жидкостью, регидратация, поскольку это способствует размягчению бронхиальных сгустков и повышает эффективность бронхоаспирации.
Больным, находящимся в тяжелом обострении и в астматическом статусе, необходимо проведение интенсивной медикаментозной и инфузионной терапии, так как даже временное ослабление бронхоспазма и гипоксемии снижает риск бронхологического вмешательства. Лаваж бронхов у этого контингента больных является реанимационным пособием и должен проводиться в условиях реанимационного отделения опытными специалистами.
1. Климанская Е.В.; Сосюра В.Х. Бронхоскопия под наркозом у детей с бронхиальной астмой// Педиатрия. 1968. N9. С. 39-42.
2. Tbal W. Kinderhronchologie. Leipzig, 1972. S. 260-264.
3. Hofmann A. Stellenwert der Bmnchiallalage undder broncho-alveolaren avage beim Asthma broncbiale im Kindesalter/ /Kindercbir. 1988. Bd 43. Supp. 1. S. 16-18.
4. Балаболкин И.И. Бронхиальная астма у детей// Болезни органов дыхания у детей. М., 1987. С. 77-81.
5. Каганов С.Ю., Розанова Н.Н., Голикова Т.М. и др. Хронические заболевания легких у детей и критерии их диагностики. М., 1979. С. 211-217.
6. Климанская Е.В. Кодолова И.М., Сосюра В.Х., Тюрин Н.А. Клинико-морфологические сопоставления при бронхиальной астме и хронической неспецифической пневмонии у детей// Педиатрия. 1974. N7. С. 12-16.
7.Клячкин Л.М., Шварцман А.Б., Чушинский С.А. Клинико-эндоскопические варианты бронхоастматического статуса и его дифференцированное лечение// Клин. медицина. 1984. Т. 62. N12. С. 33-37.
8. Лукомский Г.И., Вайсберг Л.А. и др. Бронхологическое пособие при астматическом cтатуce// Coв. медицина. 1974. N2. С. 37-40.
9.Апоян B.Е., Подольский Г.А. Особенности санации трахеи и бронхов при тяжелом течении бронхиальной астмы// Вестн. хирургии им. И.И. Гpекoвa. 1979. Т. 122. N1. С. 80-82.
10. Бориско А.С. Интенсивная терапия и реанимация при астматическом состоянии// Анестезиология и реаниматология. 1978. N4. C. 77-81.
источник
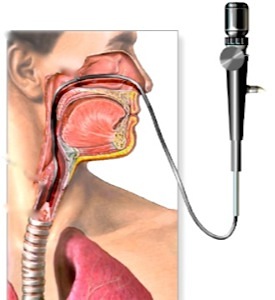
Бронхоскопия – это процедура, позволяющая осмотреть изнутри трахею и бронхи, взять для гистологического исследования участок подозрительной ткани, достать инородное тело, очистить дыхательные пути от вязкой мокроты. Это самый информативный метод изучения трахео-бронхиального дерева. Он позволяет увидеть минимальные образования и опухоли, но только в трахее, крупных и средних бронхах. Бронхоскопия бронхов – это также оптимальный способ очистки (лаважирования) дыхательных путей у тех людей, которым приходится длительно находиться на аппаратном дыхании.
Бронхоскопия представляет собой манипуляцию, которая проводится только в стационаре. Под местным (обработка слизистых лидокаином) или общим наркозом врач вводит в дыхательные пути специальный аппарат – бронхоскоп, который представляет собой или гибкую, или жесткую трубку. На одном конце прибора осветитель, другой заканчивается оптической системой, куда врач смотрит непосредственно глазами.
Сбоку бронхоскопа имеются отверстия, куда можно подсоединять:
- шприц: для промывания дыхательных путей или для аспирации мокроты для анализов;
- электроотсос: он будет «всасывать» мокроту или кровь – содержимое трахеи и бронхов;
- специальные щипцы или щеточки для взятия биопсии;
- электрод коагулятора – устройство для прижигания кровоточащих сосудов.
Для этих инструментов в теле прибора имеется специальный канал, через который они и проходят. Кроме того, прибор может сообщаться с видеоаппаратурой, чтобы врач оценивал состояние бронхов, глядя не в «трубку» самого аппарата, а глядя на монитор.
Обычно бронхоскоп вводится через рот. Некоторые врачи используют для этого ларингоскоп – прибор, который будет одновременно освещать путь для бронхоскопа и отжимать корень языка и надгортанник – хрящ, в который гибкий бронхоскоп может упираться.
Поскольку сделать бронхоскопию во многих случаях является жизненно важным (например, если имеется повреждение или аномалия развития шеи, а нужно обеспечить дыхание с помощью дыхательного аппарата), бронхоскоп можно вводить через нос.
Также, если больной дышит через трахеостому (отверстие в трахее, через которое вводится специальная канюля, связанная с дыхательным аппаратом), бронхоскоп вводится непосредственно в трахеостомическое отверстие. В этом случае отдельного обезболивания не требуется.
Что показывает бронхоскопия:
- трахею;
- главные – правый и левый – бронхи;
- долевые бронхи: справа три, слева два.
Более мелкие бронхи и бронхиолы бронхоскоп не визуализирует. Если есть подозрение, что опухоль или воспаление располагается именно там, проводится компьютерная или магнитно-резонансная томография.
Надеемся, что объяснено доступно, что это такое – бронхоскопия легких, хотя правильнее эту манипуляцию называть просто бронхоскопией (она в переводе означает «визуализация бронхов»).
Пройти бронхоскопию нужно, если:
- имеется одышка при отсутствии патологий сердца или бронхиальной астмы;
- мучит кашель, а рентгенография ничего не показывает;
- имеется кровохарканье;
- часто повторяются бронхиты и/или пневмонии;
- выделяется зловонная мокрота;
- есть ощущение неполного вдоха или выдоха, при этом заболевания сердца и грудного отдела позвоночника исключены;
- имело место быстрое снижение веса при отсутствии каких-либо диет;
- имеется муковисцидоз;
- на рентгенограмме легких обнаружен диссеминированный процесс – множество участков затемнения, что может быть как метастазами, так и легочным туберкулезом;
- по данным компьютерной томографии невозможно отличить участок нагноения от рака легких с распадом;
- установлен диагноз «туберкулез легких»;
- нужно установить причину тяжелой пневмонии, когда больной находится на аппаратном дыхании;
- необходимо оценить динамику лечения после резекции легкого, бронха;
- повторная бронхоскопия нужна после того, как при помощи этой методики была удалена опухоль;
- если на рентгенограмме видны расширения или сужения бронхов.
Это – бронхоскопия диагностическая и используется она для постановки диагноза.
Есть также лечебная процедура, которая используется, когда:
- в дыхательные пути попало инородное тело;
- невозможно провести интубацию трахеи с целью перевода больного на искусственную вентиляцию: для выполнения оперативного вмешательства или в критических ситуациях. Это кома, вызванная различными причинами; состояния, когда дыхание отключается (травмы шейного отдела спинного мозга, ботулизм, миопатии);
- нужно очистить дыхательные пути от мокроты или крови. Это крайне важно при лечении пневмонии, особенно на фоне муковисцидоза, когда мокрота очень вязкая;
- нужно остановить легочное кровотечение;
- один из бронхов перекрыла опухоль, спайки или мокрота, в результате чего возник ателектаз (выключение из дыхания участка легкого);
- нужно вывести гной из абсцесса легкого, расположенного возле бронха;
- пневмония протекает тяжело: дополнительный антибиотик лучше ввести непосредственно в нужный бронх.
В основном, бронхоскопия проводится с помощью гибкого бронхоскопа – фибробронхоскопа. Он довольно тонкий и может сгибаться в разные стороны. Но в некоторых случаях необходимо введение жесткого (металлического) прибора, который не гнется и не может быть введен в бронхи, отходящие под углом.
Показания к бронхоскопии жестким бронхоскопом – это удаление инородных тел, расширение суженных воспалением или спаечными процессами бронхов. На жесткий бронхоскоп удобнее надеть стент (расширяющую трубку из жесткого гофрированного пластика), и установить последний в суженный бронх. Его лучше применять во время торакальных операций – при лечении состояний, связанных с попаданием в плевральную полость гноя, воздуха или жидкости, а также с легочным кровотечением. Тогда бронхоскопом можно перекрыть бронх с больной стороны, где работают хирурги, и вентилировать аппаратом второе легкое.
Кроме жесткой и гибкой бронхоскопии разработан еще один вид исследования – виртуальная бронхоскопия. Он представляет собой компьютерную томографию легких и бронхов, которую обрабатывает особая компьютерная программа, воссоздающая трехмерную картинку бронхов.
Метод не такой информативный, но зато неинвазивный. При нем нельзя взять анализ мокроты, промывные воды или биопсию подозрительного участка, нельзя достать инородное тело или промыть бронхи от мокроты.
Подготовки к виртуальной биопсии не требуется. По методике выполнения она не отличается от компьютерной томографии. Пациент ложится на кушетку, которую помещают внутрь источника рентгеновского излучения.
Хоть рентгеновское излучение – низкодозное, метод не подходит для детей, беременным.
Подготовка к бронхоскопии очень важна, так как манипуляция – очень серьезная, относится к разряду инвазивных и требует только специального оснащения и особых навыков у врача.
Поэтому нужно начать с детальной беседы с лечащим терапевтом. Он скажет, какие консультации узких специалистов нужны. Так, если человек перенес инфаркт миокарда, ему нужно, по согласованию с кардиологом, за 2 недели до исследования увеличить дозу бета-блокаторов. Если человек страдает аритмией, ему нужно пересмотреть антиаритмическую терапию и, возможно, увеличить дозу препаратов или добавлять какой-либо другой антиаритмик. То же касается и сахарного диабета, и артериальной гипертонии.
Также всем нужно пройти такие исследования и показать их результаты:
- Рентген или компьютерная томограмма легких.
- ЭКГ.
- Анализы крови: общий, биохимический, коагулограмма.
- Анализ газов крови. Для этого нужны венозная и артериальная кровь.
Последний прием пищи – не позже 8 вечера. Тогда же можно принять последние плановые таблетки. Необходимость их приема с утра обсуждается отдельно.
Обязательно нужно вечером опорожнить кишечник с помощью клизмы, микроклизмы «Микролакс» («Норгалакс»), глицериновых свечей.
Нельзя курить в день исследования. Непосредственно перед процедурой нужно опорожнить мочевой пузырь. С собой необходимо взять полотенце или пеленку, чтобы можно было вытереться после исследования, страдающим аритмией – антиаритмические препараты, страдающим бронхиальной астмой – ингалятор. Съемные зубные протезы необходимо будет снять.
Обязательно нужно ознакомить врача, который будет проводить процедуру, с перенесенными заболеваниями и аллергиями, а также постоянно принимаемыми препаратами.
Подробно о том, как проходит бронхоскопия. Сначала поговорим о том, как эту процедуру выполняют без наркоза – под местной анестезией:
- Пациент приходит в кабинет, его просят раздеться до пояса и далее или лечь на кушетку в средине комнаты, или сесть на стул возле аппаратуры.
- Ему делают укол под кожу – в области плеча. Обычно это препарат «Атропин» — средство, которое будет подавлять выделение слюны и бронхиального содержимого. От него пересыхает во рту и учащается сердцебиение.
- Могут ввести препарат внутримышечно. Это успокаивающее, чтобы манипуляция легче переносилась.
- Также в рот распыляют препараты «Сальбутамол» или «Беродуал». Они нужны для расширения бронхов.
- Далее врач проводит местную анестезию. Он брызгает или смазывает анестетиком (обычно это лидокаин 10%) корень языка и чуть глубже. Таким же раствором обрабатывают и наружную часть бронхоскопа.
- После этого начинают аккуратно вводить бронхоскоп в рот. Перед введением в рот могут вставить загубник – пластмассовое приспособление, удерживающее зубы. Оно нужно для того, чтобы пациент не перекусил бронхоскоп.
- Если проведение бронхоскопии выполняется в лежачем положении, врач, обойдя голову пациента, может вводить в его рот и гортань прибор ларингоскоп. Это также сопровождается разбрызгиванием местного анестетика в дыхательные пути. Ларингоскоп откроет путь для бронхоскопа, поэтому последний будет введен быстрее и безопаснее.
- Скажем честно: введение бронхоскопа будет сопровождаться рвотным рефлексом, а также чувством нехватки воздуха. Первое связано с тем, что производится воздействие на корень языка. А воздуха не хватает, так как бронхоскоп займет 3/4 диаметра трахеи. Для устранения обоих этих эффектов нужно часто и поверхностно дышать («по-собачьи»).
- Исследование проводится довольно быстро, чтобы не вызвать выраженную гипоксию. Контроль уровня кислорода должен проводиться по прибору пульсоксиметру. Его датчик – «прищепка» – надевается на палец.
Во время бронхоскопии нельзя сгибаться, чтобы не повредить дыхательные пути бронхоскопом (особенно если используется жесткий прибор).
Если проводится бронхоскопия с биопсией, то это безболезненно. Ощущается только дискомфорт за грудиной. Слизистая оболочка бронхов практически не имеет болевых рецепторов. Введение лидокаина перед манипуляцией обусловлено необходимостью отключить вагальные (от слова «nervus vagus» – «блуждающий нерв») рефлексы с корня языка и голосовых связок, которые могут привести к остановке сердца.
Если проводится бронхоскопия под наркозом, она выполняется в положении пациента лежа. Тогда инъекции выполняются внутривенно, и человек в результате засыпает. Ему в трахею вводят трубку из жесткого полипропилена, которая подсоединяется к дыхательному аппарату. Некоторое время воздух в легкие нагнетается дыхательным аппаратом (выдох получается самопроизвольно), потом через трубку вводится бронхоскоп, и выполняется бронхоскопия. Как делают бронхоскопию, человек не чувствует.
Процедура под наркозом выполняется в детском возрасте, людям, которые сильно боятся процедуры, людям с неустойчивой психикой. Ее делают пациентам, которые уже находились на аппаратном дыхании, а также при необходимости проведения оперативного вмешательства.
После бронхоскопии ощущаются:
- тяжесть или давление за грудиной – в течение суток;
- онемение ротовой полости и гортани – в течение 2-3 часов;
- охриплость или гнусавость – в течение нескольких часов;
- может откашливаться мокрота с прожилками крови.
Нужно соблюдать такие правила:
- 3 часа находиться в стационаре под наблюдением персонала;
- 3 часа не есть, не пить и не курить. Еда и пища могут попасть в трахею, тогда как курение ухудшает заживление слизистой после манипуляции;
- в течение 8 часов не садиться за руль, так как вводились препараты, значительно снижающие скорость реакции;
- 2-3 последующих суток исключить физические нагрузки.
Необходимо также наблюдать за своим состоянием. Не должно быть:
- выделения из дыхательных путей крови в виде сгустков или жидкой крови;
- одышки;
- боли в грудной клетки при дыхании;
- повышения температуры;
- тошноты или рвоты;
- хрипов.
Первые результаты бронхоскопии врач пишет сразу же после исследования. Это могут быть такие слова:
- Эндобронхит. Это – воспаление внутренней оболочки бронха. Если он «катаральный», значит, слизистая оболочка была красная. «Атрофический» — оболочка истончена. «Гипертрофический» — бронхиальная оболочка утолщена, следовательно, просвет бронхов сужен. «Гнойный» — воспаление бактериальное, нужны антибиотики. «Фиброзно-язвенный» — воспаление сильное, привело к формированию язв, которые постепенно замещаются рубцовой (фиброзной) тканью.
- «Плотные бледно-розовые инфильтраты, возвышаются над слизистой» — признаки туберкулеза.
- «Сужение диаметра»: воспаление, муковисцидоз, опухоли, туберкулез.
- «Широкая основа новообразования, есть эрозии, они кровоточат, покрыты некрозом, неправильных контуров» — признаки рака.
- «Густая мокрота, сужение просвета» — признаки муковисцидоза.
- «Свищи» — признаки туберкулеза.
- «Втяжение стенки бронха, уменьшение просвета, отечная стенка» — признаки опухоли, растущей извне бронха.
- «Веретенообразные, мешкообразные расширения бронхов, густая гнойная мокрота» — признаки бронхоэктатической болезни.
- «Слизистая отечна, покрасневшая. Стенки бронхов выбухают. Мокроты много прозрачной, не гнойной» — признаки бронхиальной астмы.
Существуют такие противопоказания к бронхоскопии (именно диагностической):
- артериальная гипертензия с диастолическим («нижним») давлением более 110 mm Hg;
- психические заболевания;
- неподвижность (анкилоз) нижней челюсти;
- недавний инфаркт миокарда или инсульт (менее 6 месяцев назад);
- аневризма аорты;
- значительные нарушения ритма;
- нарушения свертывания;
- значительное сужение (стеноз) гортани;
- хроническая дыхательная недостаточность III степени.
В этих случаях может быть выполнена виртуальная бронхоскопия.
Отложить процедуру нужно во время острого инфекционного заболевания, обострения бронхиальной астмы, женщинам – во время менструации и с 20 недели беременности.
Когда бронхоскопия призвана помочь интубации, или нужна для извлечения инородных тел, стентирования бронхов или других лечебных целей, противопоказаний не существует. Такую процедуру проводят совместно врач-эндоскопист и врач-анестезиолог, под наркозом, после правильной интенсивной подготовки.
При бронхоскопии последствия могут быть следующими:
- бронхоспазм – сжатие стенок бронхов, из-за чего кислород перестает поступать в легкие;
- ларингоспазм – то же, что и предыдущее осложнение, только спазмируется и смыкается голосовая щель (гортань);
- пневмоторакс – попадание воздуха в плевральную полость;
- кровотечение из стенки бронха (может быть при биопсии);
- пневмония – вследствие инфицирования мелких бронхов;
- аллергические реакции;
- эмфизема средостения – попадание воздуха из бронха в клетчатку, окружающую сердце, отходящие от него крупные сосуды, пищевод и трахею;
- у страдающих аритмией – усиление ее.
Бронхоскопия может проводиться у детей с периода новорожденности – при условии, что в стационаре имеется аппарат такого маленького диаметра. Процедура проводится только под наркозом, а после нее назначаются антибиотики.
Бронхоскопию детям проводят при:
- резком затруднении дыхания, вызванном, по всей вероятности, инородным телом;
- точном определении наличия инородного тела в дыхательных путях;
- тяжелой пневмонии, особенно на фоне муковисцидоза;
- туберкулезе бронхов – для постановки диагноза или остановки кровотечения;
- если при наличии одышки на рентгенографии виден участок ателектаза;
- абсцессе легкого.
У детей больше вероятности развития ларинго- или бронхоспазма вследствие богатого кровоснабжения дыхательных путей. Поэтому общий наркоз зачастую дополняется местным.
Кроме того, осложнениями могут стать коллапс (резкое снижение артериального давления), анафилактический шок. Прободения трахеи встречаются крайне редко, так как бронхоскопия проводится гибкими бронхоскопами.
Бронхоскопия при туберкулезе – важная лечебно-диагностическая процедура. Она позволяет:
- с помощью аспирации бронхиального содержимого и бактериологического его исследования – выделить микобактерию туберкулеза (особенно если бакпосев был отрицательным) и определить чувствительность к противотуберкулезным препаратам;
- дренировать каверны (туберкулезные полости) от некроза;
- вводить противотуберкулезные препараты местно;
- рассечь фиброзную (рубцовую) ткань в бронхах;
- остановить кровотечение;
- оценить динамику лечения (для этого нужны повторные бронхоскопии);
- осмотреть швы после операции по удалению легкого;
- очистить бронхи от некротических масс и гноя, когда они прорвались туда из каверны или внутригрудных лимфоузлов;
- оценить состояние бронхов перед операцией;
- удалить свищи – соединения между очагом туберкулеза легких и бронхом.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Исследование функции внешнего дыхания у больных бронхиальной астмой является обязательным и позволяет объективизировать степень бронхиальной обструкции, ее обратимость и вариабельность (суточные и недельные колебания), а также эффективность проводимого лечения.

Спипография — графическая регистрация объема легких во время дыхания Характерными спирографическими признаками нарушения бронхиальной проходимости у больных бронхиальной астмой являются следующие:
- снижение форсированной жизненной емкости легких (ФЖЕЛ) и объема форсированного выдоха за первую секунду (ОФВ1), причем ОФВ — наиболее чувствительный показатель, отражающий степень бронхиальной обструкции;
- снижение индекса Тиффно (соотношение ОФВ1/ЖЕЛ), как правило он менее 75%. При бронхиальной обструкции снижение ОФВ более выражено, чем ФЖЕЛ1, поэтому индекс Тиффно всегда снижается.
Измерение указанных подателей следует производить 2-3 раза и за истинное значение принимать наилучший показатель. Полученные абсолютные величины сопоставляют с должными, которые вычисляют по специальным номограммам с учетом роста, пола, возраста пациента. Кроме вышеназванных изменений спирограммы, при обострении бронхиальной астме значительно возрастает остаточный объем легких и функциональная остаточная емкость.
При частых обострениях заболевания и развитии эмфиземы легких выявляется снижение жизненней емкости легких (ЖЕЛ).
Пневмотахография регистрация в двухкоординатной системе петли «поток-объем» — скорости экспираторного потока воздуха на участке 25-75% ФЖЕЛ, т.е. у середине выдоха. С помощью этого метода рассчитывают пиковуно объемную скорость (ПОС), максимальные объемные скорости иа уровне 25%, 50%, 75% ФЖЕЛ (МОС25, МОС50, М0С75) и средние объемные скорости СОС25, 75.
По данным пневмотахографии (анализа петли «поток-объем») можно диагностировать нарушение бронхиальной проходимости на уровне крупных, средних или мелких бронхов. Для обструкции преимущественно на уровне центральных дыхательных путей, крупных бронхов характерно выраженное снижение объемной скорости форсированного выдоха в начальной части нисходящей ветви кривой «поток/объем» (ПОС и МОС25 в % к должным величинам снижены более значительно, чем MOC50 и МОС75). При периферической бронхиальной обструкции, наблюдающейся при бронхиальной астме, характерны вогнутый xaрактер кривой выдоха ц значительное снижение максимальной объемной скорости на уровне 50-75% ФЖЕЛ (МОС50, МОС75).
Определение ОФВ1 индекса Тиффно и пневмотахографию с построением кривой «поток-объем» целесообразно проводить до и после применения бронходилататоров, а также для оценки степени тяжести заболевания и контроля за течением бронхиальной астмы (2 раза в год).
Пикфлуометрия — метод измерения максимальной (пиковой) объемной скорости воздуха во время форсированного выдоха (пиковой скорости выдоха) после полного вдоха.
Показатель пиковой скорости выдоха (ПСВ) тесно коррелирует с ОФВ1. В настоящее время сконструированы и широко применяются портативные индивидуальные пикфлоуметры. Пикфлоуметрия проводится несколько раз в течение суток, до и после приема бронходилататоров. Обязательным является измерение ПСВ утром (сразу после подъема больного), затем через 10-12 ч (вечером). Пикфлоуметрия должна производиться врачом во время приема больного, а также ежедневно самим больным. Это позволяет сказать о стабильности и тяжести течения бронхиальной астмы, выявить факторы, вызывающие обострение заболевания, эффективность проводимых лечебных мероприятий.
Нормальные величины ПСВ у взрослых можно определить с помощью номограммы.
Для достоверной бронхиальной астмы характерны следующие изменения ПСВ:
- увеличение ПСВ более, чем на 15% через 15-20 минут после ингаляции бета2-стимуляторов короткого действия;
- суточные колебания ПСВ составляют 20% и более у больных, получающих бронхолитики, и 10% и более у пациентов без бронхолитической терапии;
Суточные колебания ПСВ определяются по следующей формуле:
Суточные колебания ПСВ в % (ПСВ сут в %) = ПСВ макс — ПСВ мин / ПСВ средн х 100%
- уменьшение ПСВ на 15% и более после физической нагрузки или после воздействия других триггеров.
Бронходилатационные пробы используются для уточнения степени обратимости бронхиальной обструкции. Определяют показатели ОФВ1, индекс Тиффно, показатели кривой «поток-объем» (пневмотахографии) и пикфлоуметрии до и после применения бронходилататора. О состоянии бронхиальной обструкции судят на основании абсолютного прироста ОФВ1 (Δ ОФВ1исх%)»
ΔОФВ1исх % = ОФВ1дилат (мл)-ОФВ1исх(мл) / ОФВ1исх(мл) х 100%
Примечания: ОФВ1дилат (мл) — объем форсированного выдоха за первую секунду после применения бронходилататоров; ОФВ1 исх (мл) — объем форсированного выдоха за первую секунду исходный, до применения бронходилататоров.
Специфических изменений при рентгенологическом исследовании легких не выявляется. Во время приступа бронхиальной астмы, а также при частых ее обострениях обнаруживаются признаки эмфиземы легких, повышенная прозрачность легких, горизонтальное положение ребер, расширение межреберных промежутков, низкое стояние диафрагмы
При инфекционно-зависимой бронхиальной астме рентгенологическое исследование может выявить признаки, характерные для хронического бронхита (см соответствующую главу), пневмосклероза.
Во время приступа бронхиальной астмы обнаруживаются признаки повышенной нагрузки на миокард правого предсердия: высокие остроконечные зубцы Р в отведениях II, III, aVF,V„ V„ возможен поворот сердца вокруг продольной оси по часовой стрелке (правым желудочком вперед), что проявляется появлением глубоких зубцов S в грудных отведениях, в том числе и в левых. После купирования приступа указанные ЭКГ-изменения исчезают. При тяжелом течении бронхиальной астмы, частых ее обострениях постепенно формируется хроническое легочное сердце, что проявляется ЭКГ-признаками гипертрофии миокарда правого предсердия и правого желудочка.

Определение газового состава артериальной крови позволяет более объективно оценить тяжесть обострения заболевания, а также является необходимым при астматическом статусе. Выраженная бронхиальная обструкция (ОФВ1 — 30-40% от должного, ПСВ

- Клиническое наблюдение и выявление глюкокортикоидной недостаточности: отсутствие эффекта при длительном лечении глюкокортикоидами, кортикозависимость, возникновение пигментации кожи, наклонность к артериальной гипотензии, ухудшение состояния (иногда развитие астматического состояния) при отмене преднизолона или уменьшении дозы.
- Снижение содержания в крови кортизола, 11-ОКС, уменьшение выделения с мочой 17-ОКС, недостаточное повышение экскреции с мочой 17-ОКС после введения адренокортикотропного гормона, уменьшение количества глюкокортикоидных рецепторов на лимфоцитах.

- Ухудшение состояния больной перед или во время менструального цикла, в связи с беременностью и во время климакса.
- Цитологическое исследование влагалищного мазка: признаки уменьшения содержания прогестерона (неполноценность второй фазы цикла или ановуляция).
- Измерение базальной (ректальной) температуры: снижение во вторую фазу менструального цикла.
- Радиоиммунологическое определение содержания эстрогенов и прогестерона в плазме крови: повышение содержания эстрогенов во вторую фазу менструального цикла, нарушение соотношения эстрогены/прогестерон.

- Тяжелое, беспрерывно рецидивирующее течение заболевания (при исключении других причин тяжести течения болезни).
- Положительная внутрикожная проба с аутолимфоцитами.
- Высокий уровень кислой фосфатазы в крови.
- Положительная РБТЛ с фитогемагглютинином.
- Снижение в крови уровня комплемента и выявление циркулирующих иммунных комплексов, противолегочных антител.
- Наличие выраженных, часто инвалидизирующих осложнений глюкокортикоидной терапии.

- Клиническое наблюдение — выявление факторов, способствующих формированию адренергического дисбаланса: чрезмерное применение симпатомиметиков, вирусная инфекция, гипоксемия, ацидоз, эндогенная гаперкатехоламинемия вследствие стрессовой ситуации, трансформация приступа бронхиальной астмы в астматический статус.
- Парадоксальное действие симпатомиметиков — усиление бронхоспазма при их использовании.
- Лабораторная и инструментальная диагностика:
- функциональное исследование проходимости бронхов до и после ингаляции селективных бета2-адреномиметиков: отсутствие возрастания или уменьшение ФЖЕЛ, скорости выдоха после ингаляции симпатомиметика;
- снижение степени гипергликемического ответа на адреналин, появление парадоксальных реакций (снижение уровня глюкозы в ответ на введение адреналина);
- эозинопенический тест с адреналином: снижение эозинопенического ответа на введение адреналина (абсолютное количество эозинофилов в 1 мм 3 крови уменьшается в ответ на введение адреналина менее чем на 50 %);
- гликогенолиз лимфоцитов: снижение степени гликогенолиза в лимфоцитах после инкубации с адреналином.

- Выявление нарушений нервно-психической сферы в преморбидном периоде, в процессе развития заболевания, по данным анамнеза — психологические особенности личности; наличие в анамнезе психических и черепно-мозговых травм, конфликтных ситуаций в семье, на работе, расстройств в сексуальной сфере, ятрогенных воздействий, диэнцефальных нарушений.
- Уточнение нервно-психических патогенетических механизмов (производится психотерапевтом) — определяются истероподобный, неврастеноподобный, психастеноподобный механизмы, которые способствуют возникновению приступов удушья.

- Нарушение бронхиальной проходимости преимущественно на уровне крупных и средних бронхов.
- Бронхорея.
- Высокая эффективность ингаляционных холинолитиков.
- Системные проявления ваготонии — частое сочетание с язвенной болезнью двенадцатиперстной кишки, гемодинамические расстройства (брадикардия, гипотензия), мраморность кожи, потливость ладоней.
- Лабораторные признаки: высокое содержание в крови ацетилхолина, значительное снижение активности сывороточной холинэстеразы, повышение содержания в крови и моче циклического гуанозинмонофосфата.
- Выявление преобладания тонуса парасимпатической нервной системы методом вариационной пульсометрии.

- Клинические наблюдения — возникновение приступов удушья после физической нагрузки, при вдыхании холодного или горячего воздуха, перемене погоды, от резких запахов, табачного дыма при отсутствии доказательств ведущей роли других патогенетических механизмов, формирующих измененную реактивность.
- Снижение показателей бронхиальной проходимости, по данным спирографии и пикфлоуметрии, пробы с вдыханием холодного воздуха, ацетилхолином, PgF2а, обзиданом.
- Положительный ацетилхолиновый тест. Непосредственно перед исследованием готовят растворы ацетилхолина в концентрациях 0.001%; 0.01%; 0.1%; 0.5% и 1% и определяют ОФВ1 и индекс Тиффно. Затем с помощью аэрозольного ингалятора больной вдыхает аэрозоль ацетилхолина в самом высоком разведении (0.001%) в течение 3 минут (если у больного начинается кашель ранее 3 минут — ингаляцию прекращают раньше).
Через 15 минут оценивают состояние больного, производят аускультацию легких и определяют ОФВ1 и индекс Тиффно. Если по клиническим и инструментальным данным нарушений бронхиальной проходимости не выявляется, повторяют исследование со следующим разведением. Тест считается положительным, если индекс Тиффно падает на 20% и более. Даже реакция на 1% раствор учитывается как положительная. Положительный ацетилхолиновый тест патогномоничен для всех форм бронхиальной астмы.
В ряде случаев для определения гиперреактивности бронхов применяется ингаляционный гистаминовыи тест. В этом случае концентрация гистамина
Портал iLive не предоставляет медицинские консультации, диагностику или лечение.
Информация, опубликованная на портале, предназначена только для ознакомления и не должна использоваться без консультации со специалистом.
Внимательно ознакомьтесь с правилами и политикой сайта. Вы также можете связаться с нами!
Copyright © 2011 — 2019 iLive. Все права защищены.
источник
Бронхиальная астма – диагноз клинический, то есть врач ставит его на основании прежде всего жалоб, истории заболевания и данных осмотра и внешнего исследования (пальпации, перкуссии, аускультации). Однако дополнительные методы исследования дают ценную, а в некоторых случаях определяющую диагностическую информацию, поэтому они широко применяются на практике.
Диагностика бронхиальной астмы с помощью дополнительных методов включает проведение лабораторных анализов и инструментальных исследований.
Пациенту с астмой могут быть назначены следующие анализы:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мокроты;
- анализ крови для выявления общего IgE;
- кожные пробы;
- определение в крови аллергенспецифических IgE;
- пульсоксиметрия;
- анализ крови на газы и кислотность;
- определение оксида азота в выдыхаемом воздухе.
Разумеется, не все эти тесты выполняются у каждого больного. Некоторые из них рекомендуются лишь при тяжелом состоянии, другие – при выявлении значимого аллергена и так далее.
Общий анализ крови выполняется у всех пациентов. При бронхиальной астме, как и при любом другом аллергическом заболевании, в крови отмечается увеличение количества эозинофилов (EOS) более 5% от общего количества лейкоцитов. Эозинофилия в периферической крови может возникать не только при астме. Однако определение этого показателя в динамике (повторно) помогает оценить интенсивность аллергической реакции, определить начало обострения, эффективность лечения. В крови может определяться незначительный лейкоцитоз и увеличение скорости оседания эритроцитов, однако это необязательные признаки.
Биохимический анализ крови у больного с астмой часто никаких отклонений не выявляет. У некоторых пациентов отмечается увеличение уровня α2- и γ-глобулинов, серомукоида, сиаловых кислот, то есть неспецифических признаков воспаления.
Обязательно проводится анализ мокроты. В ней находят большое количество эозинофилов – клеток, участвующих в аллергической реакции. В норме их меньше 2% от всех обнаруженных клеток. Чувствительность этого признака высокая, то есть он обнаруживается у большинства больных с астмой, а специфичность средняя, то есть, помимо астмы, эозинофилы в мокроте встречаются и при других заболеваниях.
В мокроте нередко определяются спирали Куршмана – извитые трубочки, образующиеся из бронхиальной слизи при спазме бронхов. В них вкраплены кристаллы Шарко-Лейдена – образования, которые состоят из белка, образующегося при распаде эозинофилов. Таким образом, два этих признака говорят о снижении бронхиальной проходимости, вызванном аллергической реакцией, что часто и наблюдается при астме.
Кроме того, в мокроте оценивается наличие атипичных клеток, характерных для рака, и микобактерий туберкулеза.
Анализ крови на общий IgE показывает уровень в крови этого иммуноглобулина, который вырабатывается в ходе аллергической реакции. Он может быть повышен при многих аллергических заболеваниях, но и нормальное его количество не исключает бронхиальную астму и другие атопические процессы. Поэтому гораздо более информативным является определение в крови специфических IgE – антител к конкретным аллергенам.
Для анализа на специфические IgE используются так называемые панели – наборы аллергенов, с которыми реагирует кровь больного. Тот образец, в котором содержание иммуноглобулина будет выше нормы (у взрослых это 100 ед/мл), и покажет причинно-значимый аллерген. Используются панели шерсти и эпителия разных животных, бытовые, грибковые, пыльцевые аллергены, в некоторых случаях – аллергены лекарств и пищевые.
Для выявления аллергенов применяются и кожные пробы. Их можно проводить у детей любого возраста и у взрослых, они не менее информативны, чем определение IgE в крови. Кожные пробы хорошо себя зарекомендовали в диагностике профессиональной астмы. Однако при этом существует риск внезапной тяжелой аллергической реакции (анафилаксии). Результаты проб могут меняться под действием антигистаминных препаратов. Их нельзя проводить при кожной аллергии (атопическом дерматите, экземе).
Пульсоксиметрия – исследование, проводимое с помощью небольшого прибора – пульсоксиметра, который обычно надевается на палец пациента. Он определяет насыщение артериальной крови кислородом (SpO2). При снижении этого показателя менее 92% следует выполнить исследование газового состава и кислотности (рН) крови. Снижение уровня насыщения крови кислородом свидетельствует о тяжелой дыхательной недостаточности и угрозе для жизни больного. Определяемое при исследовании газового состава снижение парциального давления кислорода и увеличение парциального давления углекислого газа свидетельствует о необходимости искусственной вентиляции легких.
Наконец, определение оксида азота в выдыхаемом воздухе (FENO) у многих больных с астмой выявляет увеличение этого показателя выше нормы (25 ppb). Чем сильнее воспаление в дыхательных путях и больше доза аллергена, тем показатель выше. Однако такая же ситуация бывает и при других болезнях легких.
Таким образом, специальные лабораторные методы диагностики астмы – кожные пробы с аллергенами и определение в крови уровня специфических IgE.
Методы функциональной диагностики бронхиальной астмы включают:
- исследование вентиляционной функции легких, то есть способности этого органа доставлять необходимое количество воздуха для газообмена;
- определение обратимости бронхиальной обструкции, то есть снижения проходимости бронхов;
- выявление гиперреактивности бронхов, то есть их склонности к спазму под действием вдыхаемых раздражителей.
Основной метод исследования при бронхиальной астме – спирометрия, или измерение дыхательных объемов и скоростей воздушных потоков. С него обычно начинается диагностический поиск еще до начала лечения больного.
Главный анализируемый показатель – ОФВ1, то есть объем форсированного выдоха за секунду. Проще говоря, это количество воздуха, которое человек способен быстро выдохнуть в течение 1 секунды. При спазме бронхов воздух выходит из дыхательных путей медленнее, чем у здорового человека, показатель ОФВ1 снижается.
Если при первичной диагностике уровень ОФВ1 составляет 80% и больше от нормальных показателей, это говорит о легком течении астмы. Показатель, равный 60 – 80% от нормы, появляется при астме средней тяжести, менее 60% – при тяжелом течении. Все эти данные применимы только к ситуации первичной диагностики до начала терапии. В дальнейшем они отражают не тяжесть астмы, а уровень ее контроля. У людей с контролируемой астмой показатели спирометрии в пределах нормы.
Таким образом, нормальные показатели функции внешнего дыхания не исключают диагноз «бронхиальная астма». С другой стороны, снижение бронхиальной проходимости обнаруживается, например, при хронической обструктивной болезни легких (ХОБЛ).
Если обнаружено снижение бронхиальной проходимости, то важно выяснить, насколько оно обратимо. Временный характер бронхоспазма – важное отличие астмы от того же хронического бронхита и ХОБЛ.
Итак, при снижении ОФВ1 для выявления обратимости бронхиальной обструкции проводятся фармакологические тесты. Пациенту дают препарат посредством дозированного аэрозольного ингалятора, чаще всего 400 мкг сальбутамола, и через определенное время снова проводят спирометрию. Если показатель ОФВ1 увеличился после использования бронхолитика на 12% и больше (в абсолютных цифрах на 200 мл и больше), говорят о положительной пробе с бронходилататором. Это означает, что сальбутамол эффективно снимает спазм бронхов у данного пациента, то есть бронхиальная обструкция у него непостоянна. Если показатель ОФВ1 увеличивается менее чем на 12%, это признак необратимого сужения бронхиального просвета, а если он уменьшается, это говорит о парадоксальном спазме бронхов в ответ на использование ингалятора.
Прирост ОФВ1 после ингаляции сальбутамола на 400 мл и больше дает практически полную уверенность в диагнозе «бронхиальная астма». В сомнительных случаях может быть назначена пробная терапия ингаляционными глюкокортикоидами (беклометазон по 200 мкг 2 раза в день) в течение 2 месяцев или даже таблетками преднизолона (30 мг/сут) в течение 2 недель. Если показатели бронхиальной проходимости после этого улучшаются – это говорит в пользу диагноза «бронхиальная астма».
В некоторых случаях даже при нормальных показателях ОФВ1 применение сальбутамола сопровождается приростом его величины на 12% и больше. Это говорит о скрытой бронхиальной обструкции.
В других случаях нормальной величины ОФВ1 для подтверждения гиперреактивности бронхов применяют ингаляционную пробу с метахолином. Если она будет отрицательной, это может служить причиной для исключения диагноза астмы. Во время исследования пациент вдыхает возрастающие дозы вещества, и определяется минимальная концентрация, которая вызывает снижение ОФВ1 на 20%.
Применяются и другие пробы для выявления гиперреактивности бронхов, например, с маннитолом или физической нагрузкой. Падение ОФВ1 в результате использования этих проб на 15% и более с высокой степенью достоверности указывает на бронхиальную астму. Проба с физической нагрузкой (бег в течение 5 – 7 минут) широко применяется для диагностики астмы у детей. Применение ингаляционных провокационных проб у них ограничено.
Еще один важнейший метод инструментальной диагностики астмы и контроля за ее лечением – пикфлоуметрия. Пикфлоуметр должен быть у каждого пациента с этим заболеванием, ведь самоконтроль – основа эффективной терапии. С помощью этого небольшого аппарата определяют пиковую скорость выдоха (ПСВ) – максимальную скорость, с которой пациент может выдохнуть воздух. Этот показатель, так же как и ОФВ1, прямо отражает бронхиальную проходимость.
ПСВ можно определять у больных начиная с 5-летнего возраста. При определении ПСВ делается три попытки, записывается лучший показатель. Измеряют величину показателя утром и вечером каждого дня, а также оценивают его вариабельность – разницу между минимальным и максимальным значениями, полученными в течение дня, выраженную в процентах от максимальной величины за день и усредненную за 2 недели регулярных наблюдений. Для людей с бронхиальной астмой характерна повышенная вариабельность показателей ПСВ – более 20% при четырех измерениях в течение дня.
Показатель ПСВ используется преимущественно у людей с уже установленным диагнозом. Он помогает держать астму под контролем. В течение наблюдений определяют максимальный лучший показатель для данного больного. Если отмечается снижение до 50 – 75% от наилучшего результата – это говорит о развивающемся обострении и необходимости усилить интенсивность лечения. При снижении ПСВ до 33 – 50% от лучшего для пациента результата диагностируют тяжелое обострение, а при более значительном уменьшении показателя возникает угроза жизни больного.
Определяемый дважды в день показатель ПСВ нужно записывать в дневник, который приносят на каждый прием к врачу.
В некоторых случаях проводятся дополнительные инструментальные обследования. Рентгенография легких выполняется в таких ситуациях:
- наличие эмфиземы легких или пневмоторакса;
- вероятность воспаления легких;
- обострение, несущее угрозу жизни больного;
- неэффективность лечения;
- необходимость искусственной вентиляции легких;
- неясный диагноз.
У детей младше 5 лет используется компьютерная бронхофонография – метод исследования, основанный на оценке дыхательных шумов, и позволяющий выявить снижение бронхиальной проходимости.
При необходимости дифференциальной диагностики с другими заболеваниями выполняют бронхоскопию (осмотр бронхиального дерева с помощью эндоскопа при подозрении на рак бронхов, инородное тело дыхательных путей) и компьютерную томографию органов грудной клетки.
О том, как проводится исследование функции внешнего дыхания:
источник