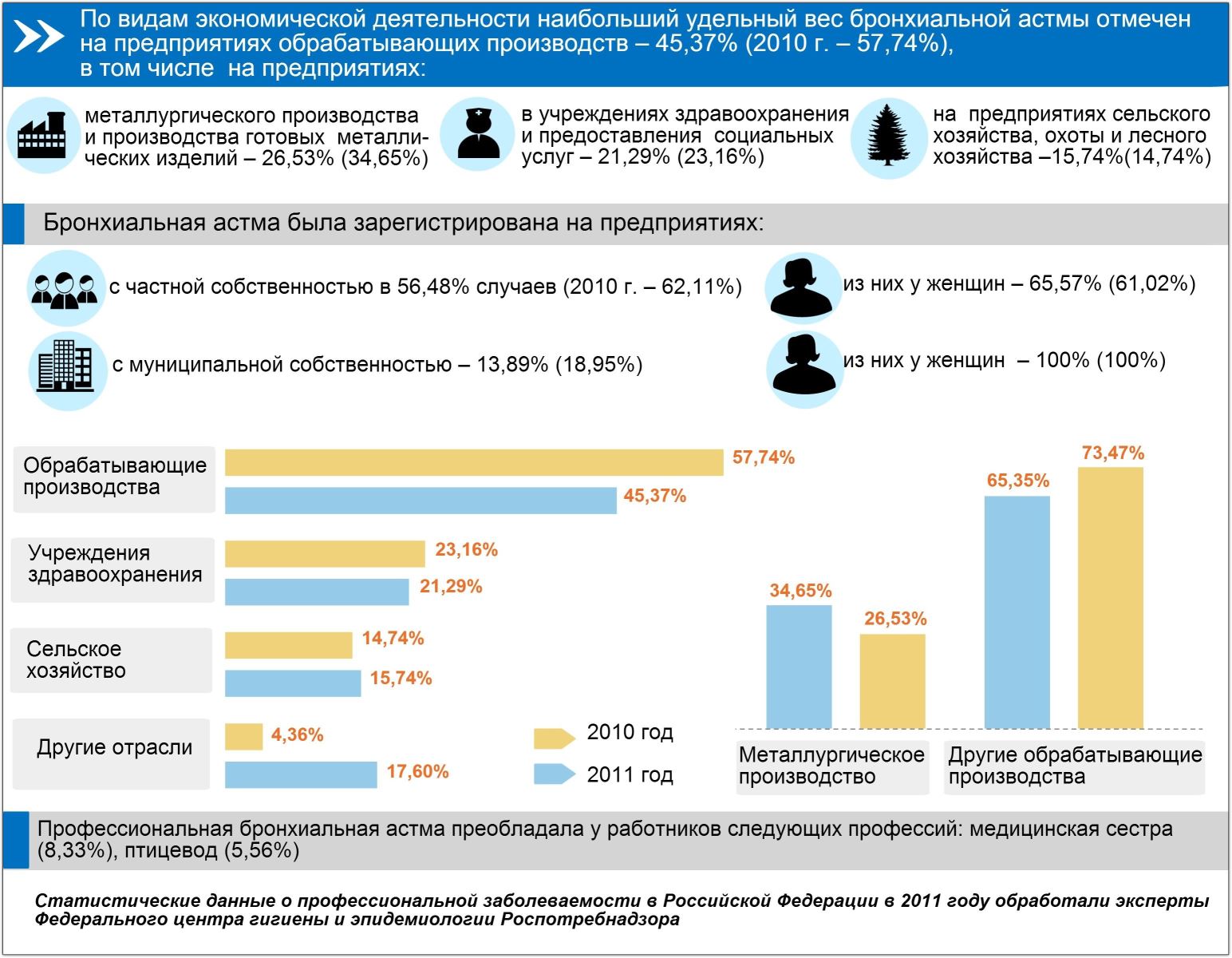
Частота распространенности бронхиальной астма у детей
1.2РАСПРОСТРАНЕННОСТЬ ЭПИДЕМИОЛОГИЧЕСКИХ ПОКАЗАТЕЛЕЙ БРОНХИАЛЬНОЙ АСТМЫ У ДЕТЕЙ 6-7 ЛЕТ
РАСПРОСТРАНЁННОСТЬ И ОСОБЕННОСТИ КЛИНИЧЕСКОГО ТЕЧЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ У ДЕТЕЙ, ПРОЖИВАЮЩИХ В Г. СЫКТЫВКАРЕ
1.4. Распространенность симптомов бронхиальной астмы у детей Душанбе
2 Всемирный день борьбы с бронхиальной астмой
МЕТОДИКА ОРГАНИЗАЦИИ ЗАНЯТИЙ В АСТМА-ШКОЛЕ
ОБРАЗОВАТЕЛЬНАЯ ПРОГРАММА аСТМА-ШКОЛЫ
ОбУЧЕНИЕ В АСТМА- ШКОЛЕ
2 .4Роль медсестры в обучении пациента
3.1. Организация исследования
5 Использованные литературы
Зерттеу мақсаты: Балалардағы бронхиалды астманың алдын алудағы мейірбике рөлінің тиімділігін бағалау. Балалардағы бронхиалды астманың алдын алудағы мейірбикенің рөлін анықтау, ол үшін №3 емханадағы аймақтық мейірбикенің №38 формасына және осы аймақтар бойынша бронхиалды астманың аурушаңдық көрсеткіштерін алу, салыстыру, талдау, баға беру. Тақырып өзектілігі.Қазіргі таңда әлемде бронхиалды астмамен 300 млн адам ауырады,бұл сан 2025 жылға дейін 100 млн тағы қосылуы мүмкін деген болжам бар.Бронхиалды астманың таралуы әр елде 1 ден 18 %ға дейін өсіп жатыр.Мысалы:Ресейде 3,4 % дан 10,6 % ға артқан.Бронхиалды астма адамдардың орта өмір сүру уақыттын қысқартады:әйелдерде:13,5 жас,ерлерде:6,6 жасқа.Және 1,5% адам осы ауру салдарынан мүгедектікке шалдығады.Сонымен қатар әлемде 250млн адам осы ауру салдарынан қайтыс болады.
2003-2012 жылдар аралығында Қазақстан Республикасы бойынша 65892 бронхиалды астмамен тіркелді.Олардың ішінде 20967 -15 жасқа дейінгі балалар,3892-(15-17жас аралығындағы)жасөспірімдер және 40359-ересектер.
· Бронхиалды астма туралы еуропалық сайттарға кіружәне әдебиеттер оқу;
· №3емханадағы 8 аймақтық мейірбикенің 2013-2016 жылдар аралығындағы №38 формасын алу;
· Әдебиеттерден жұмыстың зерттеу түрін ,дизайнын ,тандамасынжәне әдісін оқу,зерттеу жұмысына қажетті ақпараттарды анализдеу;
· №3 қалалық емханадағы2013-2016 жылдардағы аймақтық 3-10 жас аралығындағы балалардағы бронхиалды астманың аурушаңдық денгейін анықтау,салыстыру, талдау.
· Мейірбике өзінің балалардағы бронхиалды астма туралы санитарлық ағарту жұмысын бағалау үшін №38 формаға өзгерістер еңгізуді ұсыну.
Зерттеу объектісі: №3 қалалық емхана, 8 аймақтық мейірбикенің жұмысын бағалау
1.1. Частота распространенности бронхиальной астмау детей
Бронхиальная астма (БА) остается по-пре-жнему серьезной проблемой в мире. На всех континентах люди разных возрастов страдают этим хроническим заболеванием дыхательных путей. Еще более серьезным моментом представляется угроза при недостаточно эффективном лечении, при котором значительно ограничивается повседневная жизнь пациентов, ухудшается качество жизни, приводящее к ранней инвалидизации.
По данным зарубежных источников, наиболее высокие показатели заболеваемости отмечаются в промышленно развитых странах Северной Америки и Европы. Так, в США 17,7 % всего населения имеют аллергические заболевания верхних дыхательных путей. Таким образом, бронхиальной астмой болеют примерно 5 % взрослого населения, что составляет 4 % всей популяции. Клинические проявления бронхиальной астмы отмечены у 34 % англичан в возрасте 40-70 лет и у 10-15 % детей школьного возраста (1/3-1/2 случаев бронхиальной астмы) [114]. Частота возникновения новых случаев бронхиальной астмы в Великобритании составляет примерно 0,6 % в год, в Скандинавских странах — до 25 % общего числа больных аллергией, в Италии — 20 %, в Японии 0,5-12,4 %. Очень высокий процент больных с патологией легких в Австралии и Новой Зеландии — 27 % детского населения.
По данным российских исследователей, распространенность бронхиальной астмы варьируется от 10 до 30 % в зависимости от клима-тогеографических условий, достигая 50 % и более в экологически неблагоприятных регионах. В республиках СНГ заболеваемость бронхиальной астмой находится в пределах от 0,1 до 30 %.
По результатам исследования Г. М. Курмановой [1], заболеваемость бронхиальной астмой в Казахстане изучалась по обращаемости и на юге республики составила 1-1,3 на 1 тыс. населения, 1,5-3,7 — на севере [ 7 ]. В г. Алматы — 1,5 обращений на 1 тыс. населения [85]. Число больных, обратившихся в лечебно-профилактичес-кие учреждения по поводу бронхиальной астмы, возрастает ежегодно на 7-8 %. Заболеваемость, выявляемая при массовых осмотрах, превышала заболеваемость по обращаемости в среднем по республике в 3 раза. При этом авторами от-
мечалась тенденция к ежегодному росту аллергической патологии верхних дыхательных путей.
Распространенность аллергических заболеваний в целом по региону Средней Азии и Казахстана изучалась в конце 80-х — начале 90-х гг. В работе Г. Т. Турлугуловой проведено исследование уровня и структуры бронхиальной астмы в 1988-1989 гг. методом активного выявления. Бронхиальная астма встречалась с частотой 17,3 %. В Казахстане в последние годы изучалась распространенность аллергической патологии среди населения г. Алматы в зависимости от степени загрязнения атмосферного воздуха. Всего было обследовано ЗОЮ детей и выявлено 318 детей с различными формами аллергии. При этом заболеваемость составила 105,65 на 1000 детей. Бронхиальная астма встречалась у 4,98 % обследованных.
2003-2012 жылдар аралығында Қазақстан Республикасы бойынша 65892 бронхиалды астмамен тіркелді.Олардың ішінде 20967 -15 жасқа дейінгі балалар,3892-(15-17жас аралығындағы)жасөспірімдер және 40359-ересектер.
1.2РАСПРОСТРАНЕННОСТЬ ЭПИДЕМИОЛОГИЧЕСКИХ ПОКАЗАТЕЛЕЙ БРОНХИАЛЬНОЙ АСТМЫ У ДЕТЕЙ 6-7 ЛЕТ
Материалы и методы исследования. Иссле- дование проведено с использованием русифици- рованной версии программы ISAAC (I фаза) [4]. Для выявления симптомов БА было проведено сплошное анкетирование учащихся 6-7 лет общеоб- разовательных школ в 6 территориально-администра- тивных районах Гродненской области: г. Гродно, г.п. Зельва, г. Слоним и Слонимский район, г. Волко- выск, г. Сморгонь, г. Щучин. Метод выборки школ был случайным. В соответствии с протоколом иссле- дования по программе ISAAC анкеты детей первых классов заполняли родители. Для анализа было ото- брано 836 правильно заполненных анкет. По полу дети распределились следующим образом: мальчики – 411, девочки – 425. Статистическая обработка полученных дан- ных выполнена с использованием пакета программ STATISTICA 6,0. Качественные признаки описы- вались абсолютными и относительными частотами (долями) для каждого. Для относительных частот проводился расчет границ 95% доверительных ин- тервалов (ДИ). Статистическую значимость разли- чий частот определяли сравнением их ДИ: если ДИ не пересекались, то различия частот считались ста- тистически значимыми. Для оценки различий абсо- лютных частот применяли критерий χ2 . Критиче- ской величиной уровня значимости считали
Заключение Таким образом, результаты эпидемиологиче- ских исследований по программе ISAAC (I фаза), впервые проведенных в Республике Беларусь, про- демонстрировали распространенный характер сим- птомов БА в Гродненской области у школьников 1 – затрудненное шумное хрипящее дыхание, свисты в грудной клетке когда-либо; 2 – затрудненное хрипящее дыхание, свисты в грудной клетке за последние 12 месяцев; 3 – ни одного приступа затрудненного шумного хрипяще- го дыхания; частота приступов затрудненного шумного хрипящего дыхания: 4 – от 1 до 3, 5 – от 4 до 12, 6 – более 12; частота нарушения ночного сна из-за затрудненного шумного хрипящего дыхания: 7 – никогда не просыпался, 8 – менее чем одну ночь в неделю, 9 — одну и более ночей в неделю; 10 – затрудненное хрипящее шумное дыхание достаточно тяжелое, чтобы ограничить речь до 1-2 слов между вдохами; 11 – хрипы в грудной клетке во время или после физических упражнений, занятий физкультурой; 12 – сухой кашель по ночам, кроме кашля, связанного с простудой или инфекцией дых
В образовательную программу входят сле- дующие темы: 1. Что такое БА? 2. Почему возникает приступ. Аллергия и БА. 3. Хроническое воспаление и БА. Механизмы обструкции при БА. 4. Неаллергические причины БА. 5. Пикфлоуметрия. Бронхолитический тест. Правила построения графиков пикфлоуметрии. 6. Индивидуальные зоны контроля. 7. Ингаляционная терапия БА. Симптома- тическое лечение БА. 8. Лечение хронического воспаления при БА. 9. Глюкокортикостероидная терапия при БА. 10. Лечение обострения БА. 11. Лечение и профилактика вирусной и бакте- риальной инфекции
ОбУЧЕНИЕ В АСТМА- ШКОЛЕ
БА – наиболее распространенное заболевание бронхолегочной системы. Она может развиться в любом возрасте, однако почти у половины больных начинается в детстве. Чаще болеют БА лица жен- ского пола. Ею страдают 5–10% взрослого населения, что и определяет ее высокую социальную значи- мость [2, 4]. За последние 10 лет заболеваемость БА во многих странах увеличилась более чем на 50% (рис.1). В от- дельных африканских странах распространенность некоторых симптомов БА достигла 70% и более. Высок уровень заболеваемости (более 10% взрослого населения) в Австралии, Новой Зеландии, на Кубе. В странах Западной Европы распространенность БА составляет 50%. В России болеют БА примерно 2% на- селения, из которых около 1 млн имеют инвалид- ность в связи с этим заболеванием [4]. К сожалению, в большинстве стран мира не только не снижается заболеваемость БА, но и увели- чивается смертность от нее. Например, в США от БА ежегодно умирают 4 из 10 тыс. больных, а в Великобритании – 20. С середины 70-х годов про- шлого столетия в промышленно развитых странах отмечается постепенное возрастание смертности больных в возрасте от 5 до 35 лет, что является след- ствием нарастания тяжести течения процесса [5]. Заболеваемость БА у детей – от 2 до 15% с досто- верной тенденцией к росту. Проблемой остаются ги- подиагностика заболевания и недостаточное исполь- зование медикаментозных средств, в том числе у детей и подростков. БА у детей диагностируют в любом возрасте, даже на 1-м году жизни. У 50% детей болезнь стартует в возрасте до 3 лет, у 80% – в дошко- льном возрасте. Дебют БА у взрослых чаще рассматри- вают как экзацербацию БА детского возраста после длительной ремиссии, трактовавшейся как изле- чение [6]. Около 30% больных редко прибегают к использо- ванию противоастматических препаратов, 30% поль- зуются ими регулярно, 20–25% болеют тяжелой формой заболевания и вынуждены прибегать к приему нескольких антиастматических препаратов, 8–10% страдают инвалидизирующей формой болезни [6]. Расходы на борьбу с этим недугом ложатся тя- желым бременем на бюджет любой страны. Поэтому эта проблема и социальная, и экономическая.
На базе МСЧ в период проведения профосмотров была создана астма-школа. Это – тестовый вариант такой школы, так как на сегодня в Светогорске нет не только астма-школы, но и группы здоровья по ка- кому-либо заболеванию. Задачи астма-школы: повышение уровня знаний больных • о заболевании; обучение методам само- и взаимопо- • мощи; обучение методам пикфлоуметрии; • составление режима питания • и меню; формирование у пациентов правиль- • ного понятия о здоровом образе жизни; изменение отношения пациентов • к своему заболеванию и здоровью. Слушатели астма-школы были проан- кетированы до и после курса занятий, для чего использовались общая анкета и ан- кета, основанная на опроснике ТОБОЛ. Большинство пациентов отметили улучшение самочувствия. Уменьшились выраженность тревоги, раздражитель- ности (рис. 4). У больных улучшилось настроение, они меньше стали предаваться унынию и грусти, меньше думают о возможности неприятных ситуаций (рис. 5). Пациенты отметили улучшение сна. Если до посещения астма-школы сон часто прерывала необходимость приема лекар- ственных средств, вследствие чего были сонливость по утрам, слабость, снижение трудоспособности, то после занятий таких случаев стало меньше, увеличилась про- должительность сна. Пациенты чувствуют себя более бодрыми утром (рис. 6). Если до посещения астма-школы 75% респондентов не придерживались опреде- ленной диеты и режима питания или до- пускали погрешности, то после занятий в школе эта цифра снизилась до 60%. До посещения астма-школы 35% больных предпочитали одиночество, оста- вались со своей проблемой один на один, не считали нужным ее обсуждать; после курса занятий таких больных стало на 15% меньше. До посещения астма-школы 28 че- ловек проявляли определенную насторо- женность по отношению к врачам и медсестрам, а после за- нятий такое отношение к медицинским работникам сохрани- лось только у 20 человек. До посещения астма-школы большинство больных считали, что предложенное врачом лечение в большей или меньшей сте- пени им не подходит; после курса занятий увеличилось число Медицинская сестра 2011 № 5 пациентов, считающих, что предложенная терапия соответствует их состоянию (рис. 7). Причинами нарушения приема лекарственных средств до посещения астма-школы были высокая стоимость лекарственных средств, слабый видимый эффект, боязнь осложнений, трудности в использо- вании ингаляционных глюкокортикоидов. После по- сещения занятий отношение к приему лекарст- венных препаратов существенно изменилось; осо- бенно это касается приема ингаляционных глюко- кортикоидов (20% пациентов перестали их игнорировать). В результате обучения в астма-школе изменилось отношение к будущему: большинство пациентов счи- тают, что соблюдение назначенного лечения и ре- жима может сказаться на нем положительно. После курса занятий в астма-школе, которые про- водила медсестра, мы попросили больных оценить ее работу по 5-балльной системе. Большинство оценили работу медсестры как от- личную. Медсестра помогла пациентам овладеть в полном объеме необходимой информацией, нау- чила методике пикфлоуметрии, правильному ис- пользованию ингаляторов, само- и взаимопомощи, была доброжелательна, корректна.
Частота распространенности бронхиальной астма у детей
1.2РАСПРОСТРАНЕННОСТЬ ЭПИДЕМИОЛОГИЧЕСКИХ ПОКАЗАТЕЛЕЙ БРОНХИАЛЬНОЙ АСТМЫ У ДЕТЕЙ 6-7 ЛЕТ
источник
Бронхиальная астма – это заболевание дыхательной системы, которое с каждым годом, как показывает статистика, все чаще встречается во всем мире. Характеризуется недуг воспалительным процессом в хронической форме, а также бронхиальной обструкцией из-за сужения бронхиальных просветов. Наибольшее количество астматиков проживают в мегаполисах и больших городах.
Краткое содержание статьи
Статистика заболеваемости астмой растет с каждым днем. Этот факт связан с тем, что человека окружают вредные вещества, которые вырабатываются заводами, станциями и иными источниками. Также человека окружает огромное количество пыли в больших городах и некачественное питание. Итак, основными причинами роста болезни являются:
- Загрязнение воздуха. Согласно данным, с каждым днем наша атмосфера становиться более грязной из-за выхлопов и выбросов вредных веществ. Много аллергенов человека окружают постоянно.
- Плохое питание. Технология идет вперед, а продукты становятся искусственными. Все реже можно встретить хороший натуральный продукт.
ВАЖНО! Статистика бронхиальной астмы в России зафиксировала 900 тысяч больных, что составляет 6,2% населения. Это огромное количество людей, большинство из которых – жители больших городов. Также стоит отметить, что дети болеют в два раза чаще, нежели взрослые.
Если рассматривать рост больных в числовом показателе, то цифры не всегда покажут реальную картину. Связанно это с тем, что не все больные обращаются за медицинской помощью вовремя, либо человеку ставиться другой диагноз из-за схожести симптомов.
Согласно данным, лишь один человек из пяти вовремя обращается за помощью своевременно по причине ярко выраженной симптоматики. Данный пациент сможет намного легче побороть недуг, ведь на поздних стадиях это проблематично. Чаще всего диагноз ставиться на поздних сроках болезни, когда сомнений в наличии бронхиальной астмы нет, однако лечение затруднительное и сложное. Вылечить тяжелую форму указанного недуга достаточно нелегко.
Дети очень часто подвергаются заболеванию бронхиальной астмой, это связанно с неустойчивостью организма деток к различного рода раздражителям. Рассмотрим причины, которые способствуют развитию недуга у деток разной возрастной категории. Итак:
- дети от рождения до годика – превышает воздействие пищевых аллергенов;
- от 1 до 3 лет – грибки, а также раздражители бытового и эпидермального характера;
- 3 – 4 года – пыльца растений.
Среди всех раздражителей, согласно данным, наиболее часто негативное влияние оказывает бытовая химия. Это касается детей всех возрастных категорий. Нередко дети раннего возраста страдают от употребления яиц, шоколада, молока и клубники.
Если рассматривать общую обстановку в доме, то домашняя пыль очень вредна из-за клещей. Много данных вредителей выбирают для жилья ковры, мягкие игрушки, мягкую мебель, пространство за плинтусами. Статистика показывает, что 70 % случаев бронхиальной астмы у малышей выпадает именно на аллергию от пылевого клеща. Такие пациенты страдают обострением болезни весной и осенью.
Эпидермиальные аллергены включают в себя шерсть, слюну, пух домашних питомцев. Если ребенок неустойчив к таким компонентам, то недуг незамедлительно может проявиться. Дети очень тесно контактируют с любимыми котами, собаками, птицами и т.д. Если убрать из дома животное, то моментального эффекта не будет, так как аллерген способен находиться в доме несколько лет. Также часто негативно влияют на детей грибки, которые могут заселять влажные помещения, например: кухня и ванна.
Если проанализировать количество заболевших детей в России, то из 40 миллионов деток 3,5 миллиона поражено данным недугом. Как правило, это малыши дошкольного возраста. Больных деток, согласно данным, которые находятся в возрасте до 4 лет, является 1 миллион. Это очень большой показатель. Также у мальчишек в 3 раза чаще диагностируют недуг, нежели у девочек.
Пугает и статистика смертности среди детей, которые страдают бронхиальной астмой. Примерно 7 тысяч малышей умирают во время приступов в медицинском заведении. Отчасти, виной такому показателю выступает врачебная ошибка. Многим детям не было поставлено адекватного диагноза.
ВАЖНО! Если у ребенка есть проявления бронхиальной астмы (хрипы, кашель, одышка), следует незамедлительно обращаться в поликлинику. Врач должен провести дифференциальную диагностику и поставить правильный диагноз.
Не стоит забывать и о факторе риска, который увеличивает возможность заболевания. В фактор риска попадают следующие дети:
- рожденные раньше срока;
- рожденные от матери, которая имела патологию во время беременности;
- часто болеющие ОРВИ;
- имеющим нерациональное питание;
- попадающие под воздействие табачного дыма;
- живущих в местности с сильным загрязнением воздуха.
Среди взрослого населения бронхиальная астма также очень часто встречается. Среди больных 77,6 % – это люди работоспособного возраста. Следует отметить, что женщин в данной статистике больше – 68%.
Из-за того, что взрослые люди несвоевременно обращаются за медицинской помощью, данный недуг перерастает в тяжелую форму. Примерно 71% больных сложно борются с астмой из-за тяжести течения. Также процент высокий по причине развития интернета, ведь люди зачастую ищут методы лечения именно в этом источнике, который не всегда является достоверным.
Статистика также отмечает, что 2 % больных астмой заболели в результате профессиональной деятельности. Это, как правило, мужчины, ведь их работа чаще связанна с производством и иными пыльными делами. Также следует отметить следующие профессии, обладатели которых находятся в зоне риска:
- Ветеринары. Приблизительно 6 % астматиков работают с животными. Это не только доктора, но и продавцы зоологических препаратов, фермеры, работники зоопарков и тому подобное.
- Пекари. 20 % пациентов имеют постоянный контакт с мукой, которая является раздражителем слизистой оболочки дыхательных путей.
- Работники промышленности. Особенно большое количество людей, которые работают с химическими элементами.
Также можно в отдельную группу внести курильщиков. Постоянное раздражение слизистой табачным дымом может запросто спровоцировать болезнь. Статистика отмечает, что в нашей стране около 60% мужского населения и 25 % россиянок имеют эту пагубную привычку. Остальная часть населения против своей воли пассивно курят благодаря окружающим.
Несомненно, огромную роль в развитии болезни играет развитость страны, медицины, а также регион, в котором проживает человек. Статистика фиксирует большие цифры заболевания в регионах, где очень развита промышленность. Также в зону риска попадают жители мегаполисов и те, которые проживают рядом с магистралями.
Если смотреть ситуацию страны в общем, то на развитие болезни влияет:
- низкий уровень жизни населения – не все могут позволить дорогостоящие обследования и лечение;
- большие цены на медикаменты и их нехватка;
- отсутствие должного информирования населения об указанном недуге;
- неадекватная терапия, связанная с врачебной ошибкой.
ВАЖНО! Для того, чтобы немного обезопасить себя от бронхиальной астмы, следует укреплять иммунитет, питаться натуральной пищей и почаще бывать на природе (подальше от вредных выхлопов).
Данный вопрос рассматривают уже на протяжении многих лет. Статистика заболеваемости бронхиальной астмой в России по сравнению с другими болячками очень велика. Астма в 33 раза чаще встречается, нежели рак легких. В 300 раз чаще болеют люди данным заболеванием, нежели ишемической болезнью сердца. Рак молочной железы уступает недугу в 29 раз. ВИЧ-инфекция встречается в 5 раз реже, чем указанный недуг, а инсульт – в 15 раз. Однако данные цифры с каждым днем возрастают.
Если рассматривать эту болячку в России по отношению к мировой статистике, то на первом месте находится Китай, а затем Россия. Также пугают цифры смертности: на 100 тысяч россиян зафиксировано 20,6 летальных исходов.
Проанализировав вышеизложенную информацию можно сделать вывод о том, что каждый должен беспокоиться о своем здоровье. В случае наличия подозрительных симптомов следует незамедлительно обращаться за медицинской помощью и не искать ответов в интернете. По возможности выбирать сравнительно чистые от выхлопов и пыли районы проживания и чаще отдыхать в чистых регионах у моря, в горах либо в лесах. Если вовремя лечить болезнь, то статистика будет уменьшаться. Будьте здоровы!
источник
Бронхиальная астма является заболеванием дыхательных путей, которое имеет неинфекционный характер. Обструкция бронхов развивается на фоне контакта с аллергенами, что приводит к развитию заболевания.
В России бронхиальная астма, как свидетельствует статистика, диагностирована у 300 миллионов человек.
Заболевание сопровождается затруднением прохождения воздуха в дыхательных путях. В соответствии с данными, которыми располагает официальная статистика о распространенности бронхиальной астмы, патология более часто развивается у представительниц слабого пола. У мужчин астма выявляется в 30% случаев. Причин появления патологии очень много. Она развивается на фоне воздействия разнообразных раздражителей.
В соответствии с данными о заболеваемости бронхиальной астмой, наиболее часто она появляется у пациентов работоспособного возраста при воздействии экзогенных аллергенов. Поражение дыхательных путей развивается при попадании в них пыли и пыльцы различных растений. Заболевание также появляется у людей при аллергической реакции на определенные продукты питания.
При бронхиальной астме у пациентов наблюдается соответствующая симптоматика. Статистика свидетельствует, что патология сопровождается затруднениями дыхания, кашлем, а также ощущением сдавленности в груди. Наблюдаются и другие проявления бронхиальной астмы, которые встречаются у пациентов не так часто: одышка, хрипы на выдохе.
Астма появляется у людей при воздействии разнообразных провоцирующих факторов. Патология у взрослых чаще всего развивается после пневмонии. При этом возникновение бронхиальной астмы у детей предполагает генетическую предрасположенность к заболеванию, гораздо реже встречаются случаи, когда подобных предпосылок нет.
Если у одного из родителей была диагностирована астма, это может стать причиной появления ее и у ребенка. Провоцирующим фактором при этом является аллергия, раздражители могут быть любыми. Бронхиальная астма может сопровождаться аллергическими ринитами, конъюнктивитом.
В соответствии с данными статистики заболеваемости бронхиальной астмой, количество пациентов увеличивается ежедневно. Это объясняется большим количеством выбросов промышленных предприятий, которые негативно воздействуют на организм человека. Распространенность в мире бронхиальной астмы объясняется наследственностью и общей загрязненностью планеты. Заболевание появляется также при некачественном питании.
Статистика бронхиальной астмы по Российской Федерации называет цифру в 900 000 пациентов. Это 6,2 процента от всего населения государства. У детей патология диагностируется в несколько раз чаще, чем у взрослых пациентов.
Точную картину распространенности заболевания установить очень сложно. Это объясняется тем, что при появлении симптоматики болезни пациенты не всегда своевременно обращаются к доктору. Именно поэтому начало патологического процесса не фиксируется.
Своевременно обращаются к врачам только 20% людей, которые наиболее часто имеют ярко выраженные признаки болезни. У таких пациентов лечение проходит успешно. В остальных случаях побороть патологию сложно, что объясняется запущенностью состояния.
О том, кто чаще болеет бронхиальной астмой: мужчины или женщины, задается вопросом много пациентов, у которых выявлена эта болезнь. У представительниц слабого пола патология диагностируется в 68 процентах случаев из всех. В большинстве случаев заболеванием страдают люди работоспособного возраста – более 77 процентов.
Заболеваемость бронхиальной астмой в тяжелой форме объясняется несвоевременным обращением к врачу. Именно поэтому зачастую астма диагностируется уже тогда, когда вылечить её невозможно: тогда появляются симптомы удушья и затруднения дыхания.
Все чаще выявляются такие случаи, когда у пациентов развивается тяжелая форма патологии в связи с тем, что они при появлении первых симптомов болезни пытаются найти решение проблемы в Глобальной сети, но не обращаются к помощи официальной медицины.
Статистика утверждает, что у 2 процентов пациентов патологию диагностируют на фоне профессиональной деятельности. Бронхиальная астма выявляется чаще у тех, кто работает на производственных предприятиях. В группе риска находятся пациенты, которые работают:
- Пекарями. Большинство из них постоянно работают с мукой. Она раздражает слизистые оболочки дыхательных путей, что приводит к патологии;
- Ветеринарами. Их деятельность связана с постоянным контактом с животными. Это может привести к аллергии на шерсть. По этой причине астма может появиться также и у работников зоомагазинов, фермеров, работников зоопарков;
- На промышленных предприятиях с вредными условиями производства. Эти люди контактируют с химическими веществами, это приводит к болезни.
У взрослых людей, которые имеют такую вредную привычку, как курение, болезнь появляется часто. Табачный дым раздражает дыхательные пути, что является провоцирующим фактором астмы. Пассивное курение также позволяет отнести человека к группе риска.
Бронхиальная астма у детей развивается часто, что объясняется недостаточной сформированностью иммунной системы и организма в целом. Статистика говорит, что у детей возрастом до 1 года патологический процесс диагностируется при аллергии на определенные продукты. Если возраст малыша составляет от 1 до 3 лет, болезнь появляется как реакция на бытовые аллергены. В возрасте 3-4 года у деток патология диагностируется при аллергических реакциях на пыльцу растений.
Что касается статистики по распространенности бронхиальной астмы, то среди детей данная болезнь выявляется в 10% от общего числа случаев. При этом у мальчиков астма выявляется в 3 раза чаще, чем у девочек, что прямо противоположно заболеваемости у взрослых. Симптомы болезни чаще появляются в младенчестве и дошкольном возрасте, среди подростков случаи выявления астмы случаются в несколько раз реже.
Дети обычно страдают аллергической формой бронхиальной астмы. У 80% детей это бывает вызвано тем, что их организм специфически реагирует на некоторые вещества-аллергены, т. е. у них обнаруживается атопия. Появлению заболевания способствует в том числе и гиперреактивность бронхов, которая достаточно часто наблюдается в детском возрасте.
В большинстве случаев бронхиальной астмы у малышей болезнь диагностируется при аллергии на бытовую химию. Развитие ребенка предполагает высокую чувствительность к ее ингредиентам, в связи с чем проявляется аллергия. По этой причине патология появляется у детей независимо от их возраста. В раннем возрасте болезнь возникает при аллергии на шоколад, яйца, клубнику, молоко.
Причиной заболевания также может являться домашняя пыль. При несвоевременной влажной уборке в доме наблюдается ее скопление и распространение пылевых клещей. Вредители собираются в мягких игрушках, коврах, трещинах и т. д. У пациентов наблюдается обострение болезни в весеннее и осеннее время.
Что касается вероятности появления астмы, в группе риска находятся следующие дети:
- рожденные недоношенными;
- болеющие вирусными инфекциями 5-6 раз в год;
- растущие в семье курильщиков;
- получающие мало питательных веществ и витаминов;
- живущие в районах с повышенной загрязненностью воздуха;
- те, чья мать во время беременности болела каким-либо заболеванием.
Если родителей беспокоит кашель ребенка, появившаяся отдышка или хрипы, стоит незамедлительно обратиться ко врачу, который сможет осмотреть малыша и поставить правильный диагноз. Важно, чтобы доктор провел дифференциальную диагностику: при неправильно поставленном диагнозе лечение может усугубить болезнь, которая перейдет в тяжелую форму. Не обязательно будет выявлена бронхиальная астма, но такой подход помогает вовремя назначить эффективное лечение при любой патологии.
Болезнь появляется также при воздействии эпидермальных аллергенов – слюны, шерсти и пуха животных. При неустойчивости организма малыша к ним наблюдается развитие патологии. Если при появлении первых симптомов болезни из дома убрать питомца, то моментального эффекта от этого наблюдаться не будет.
Так происходит потому, что аллерген способен сохраняться в течение нескольких лет в доме в виде микроскопических частиц, витающих в воздухе. Поэтому в таком доме рекомендуется провести генеральную уборку, чтобы минимизировать воздействие аллергенов.
Статистика говорит, что заболевание диагностируется примерно у 10 процентов детей. Наиболее часто патологический процесс развивается в дошкольном возрасте. В России страдает заболеванием один миллион детей в возрасте до 4 лет. У мальчиков патологический процесс развивается в три раза чаще, чем у девочек.
При бронхиальной астме высокий уровень смертности детей. В период приступов при нахождении в медицинском учреждении смертность диагностируется у 7 000 детей. Частично это случается из-за недостаточного опыта медиков. Большинству умерших детей диагноз был поставлен неправильно.
О статистике заболеваемости бронхиальной астмой говорят многие российские ученые. Конкретные цифры свидетельствуют, что астму диагностируют в 33 раза чаще, чем рак легких. Болезни сердца возникают в 300 раз чаще, чем бронхиальная астма.
У представительниц слабого пола онкологические заболевания молочной железы и астма встречаются в соотношении 1:3. ВИЧ-инфекцию диагностируют в 4-5 раз реже, чем это заболевание.
Мировая статистика свидетельствует, что бронхиальная астма диагностируется наиболее часто у жителей Китая. В России наблюдается 20 процентов летальных исходов при приступах болезни.
Учитывая вышеописанную статистику, можно сделать вывод, что астма должна диагностироваться своевременно. Если у пациента появляются первые симптомы патологии, то он должен обратиться за помощью к доктору. Только опытный специалист после проведения соответствующих диагностических мероприятий сможет поставить верный диагноз и назначить правильное лечение.
Статистика заболеваемости астмой позволила специалистам сделать выводы об особенностях развития болезни. Показатель заболеваемости бронхиальной астмой напрямую зависит от региона проживания человека. Статистика свидетельствует, что астма фиксируется наиболее часто в тех регионах, где развита промышленность, и, соответственно, количество выбросов вредных веществ в атмосферу увеличено. Это касается химических производств, металлургических и иных предприятий, которые, к сожалению, не соблюдают установленные нормативы, определяющие оптимальное число отходов.
Большее количество людей, проживающих в районах с активным движением транспорта и рядом с промышленными объектами, страдает астмой, что объясняется загрязненностью воздуха. Если человек живет возле автомобильной дороги, то риск развития у него бронхиальной астмы увеличивается. При оценке ситуации в стране в общем статистика показывает следующее: астма появляется при воздействии целого ряда неблагоприятных факторов.
Наиболее подвержены заболеванию бедные категории населения. Это происходит потому, что у них попросту не хватает денежных средств, чтобы пройти полноценное медицинское обследование и получить действенное лечение. Распространение астмы объясняется достаточно высокой стоимостью лекарственных средств, а также их нехваткой, особенно это касается детской заболеваемости.
Во избежание развития болезни пациенту рекомендовано направить все действия на укрепление иммунной системы. При выборе продуктов питания нужно отдавать предпочтение натуральным, с минимальным количеством вредных веществ, таких как красители и ароматизаторы. Отличной профилактической мерой являются регулярные прогулки на свежем воздухе.
После проведенных исследований Всемирной организацией здравоохранения была обнародована статистика бронхиальной астмы. Специалисты организации говорят о том, что это важная проблема здравоохранительных учреждений.
Организация координирует международные действия по устранению патологии в мире. ВОЗ определила факторы влияния на заболеваемость и разработала схему действий по устранению возможности развития патологии.
Положения программы должны реализовывать определенные цели. Для того чтобы картографировать масштабы распространения астмы, рекомендовано ужесточение эпиднадзора.
Также планируется проанализировать факторы, ее вызывающие, промониторить тенденции и обратить внимание на людей, относящихся к бедным и незащищенным слоям населения.
источник
Бронхиальная астма (БА) – чрезвычайно распространенное.
Многие пациенты, страдающие бронхиальной астмой, имеют обост.
Когда рождается на свет новый ребенок, главным желанием роди.
- клиническими проявлениями атопии (экзема, аллергический ринит, конъюнктивит, пищевая аллергия), эозинофилией и/или повышенным уровнем общего иммуноглобулина (Ig) E в крови;
- специфической IgE-опосредованной сенсибилизацией к пищевым аллергенам в грудном и раннем детском возрасте и к ингаляционным аллергенам в последующем;
- сенсибилизацией к ингаляционным аллергенам в возрасте до 3 лет, прежде всего при сенсибилизации и высоком уровне экспозиции бытовых аллергенов в домашних условиях;
- наличием бронхиальной астмы у родителей.
Исследователи обнаружили, что дети, спящие на шерсти живо.
Исследование, опубликованное в журнале Science Translational.
Около 6,8 млн. детей в США страдают бронхиальной астмой. Точ.
Аденотонзиллотомия (АТТ) это операция, которая обычно исполь.
Согласно результатам нового Кохрановского обзора, у пациенто.
Как показало исследование, опубликованное в выпуске журнала .
Наличие в анамнезе бронхиальной астмы может служить предикто.
В статье, которая была опубликована в журнале Archives of Di.
На прошедшей в Чикаго ежегодной научной конференции Америк.
- ИГКС;
- антагонисты лейкотриеновых рецепторов;
- β2-агонисты длительного действия (ДД) – только в комбинации с ИГКС;
- теофиллины замедленного высвобождения;
- кромоны;
- анти-IgE-антитела;
- пероральные ГКС.
- препараты выбора для лечения интермиттирующей бронхиальной астмы и острых эпизодов бронхиальной астмы у детей, а также для предотвращения бронхоспазма, вызываемого нагрузкой (однако наличие постнагрузочного бронхоспазма может быть показанием для начала регулярной превентивной терапии ИГКС или АЛР);
- рекомендуется минимальная эффективная доза, которая обеспечивает адекватный клинический контроль при минимуме нежелательных эффектов;
- сальбутамол, наиболее часто используемый препарат, имеет благоприятный профиль эффективности и безопасности у детей 2–5 лет;
- безопасность и эффективность тербуталина и формотерола сравнимы с сальбутамолом, показания к использованию сходны.
- при обострении бронхиальной астмы комбинируют с β2-агонистами;
- нежелательные эффекты незначительны, показано пробное использование с β2-агонистами, если монотерапия ими недостаточно эффективна.
- первая линия в лечении персистирующей бронхиальной астмы;
- уменьшают частоту и тяжесть обострений;
- должны быть использованы как начальная поддерживающая терапия, если отсутствует контроль бронхиальной астмы;
- атопия и снижение функциональных показателей предполагают благоприятный ответ на использование ИГКС;
- если контроль бронхиальной астмы неадекватен на низкой дозе ИГКС в течение 1–2 мес, то доза ИГКС увеличивается или применяется их комбинация с АЛР или с β2-агонистами ДД.
- альтернативная терапия первой линии при персистирующей бронхиальной астме;
- полученные доказательства поддерживают использование монтелукаста в качестве начальной контролирующей терапии при легкой бронхиальной астме у детей, так как монтелукаст обеспечивает бронхопротекцию и уменьшает воспаление в дыхательных путях (снижает уровень выдыхаемого NO у дошкольников с аллергической бронхиальной астмой);
- младший возраст (
Лечение тяжелой формы бронхиальной астмы
Как следует из результатов исследования, которое было пред.
- Диагноз бронхиальной астмы возможен, если зарегистрировано более 3 эпизодов обратимой бронхообструкции в течение предыдущих 6 мес.
- Эпизодический прием β2-агонистов (ингаляционно, через небулайзер или перорально) служит терапией первого выбора, хотя данные противоречивы.
- АЛР используются для ежедневной контролирующей терапии при обструкции на фоне вирусной инфекции (длительное или кратковременное лечение).
- ИГКС через небулайзер или дозированный аэрозольный ингалятор со спейсером применяются в качестве ежедневной контролирующей терапии при персистирующей бронхиальной астме, особенно тяжелой или требующей частых курсов пероральных ГКС.
- Наличие аллергии снижает порог для использования ИГКС, и они могут быть использованы в таких случаях как терапия первой линии.
- Пероральные ГКС (преднизолон 1–2 мг/кг) применяют в течение 3–5 дней при острых и частых рецидивирующих эпизодах бронхообструкции.
- АЛР уменьшают частоту симптомов бронхиальной астмы у детей в возрасте 2–5 лет, и есть некоторые доказательства, что АЛР могут быть эффективны и у детей младше 2 лет.
- ИГКС – препараты первого выбора (будесонид 100–200 мкг 2 раза в день или флутиказона пропионат 50–125 мкг 2 раза в день через дозированный аэрозольный ингалятор);
- β2-агонисты КД по потребности (сальбутамол 100 мкг или тербуталин 250 мкг по 1–2 дозы с интервалом 4 ч);
- АЛР могут быть использованы как монотерапия вместо ИГКС при интермиттирующей и легкой персистирующей БА;
- если с помощью ИГКС полный контроль бронхиальной астмы не достигнут, добавить АЛР монтелукаст 4 мг/сут (в гранулах или в жевательных таблетках);
- если контроль БА не достигается, обсудить следующие действия (не в порядке применения): добавить β2-агонисты ДД (по крайней мере эпизодически, хотя пока недостаточно данных, поддерживающих их использование в данной возрастной группе), повысить дозу ИГКС, добавить теофиллин.
- ингаляции β2-агонистов КД через спейсер по 2–4 вдоха сальбутамола каждые 10–20 мин в течение 1 ч, при отсутствии улучшения показана госпитализация;
- β2-агонисты через небулайзер – 2,5–5 мг сальбутамола можно повторять каждые 20–30 мин;
- ипратропия бромид смешивают с раствором β2-агониста в дозе 250 мкг и ингалируют через небулайзер каждые 20–30 мин;
- кислородотерапия для обеспечения нормальной оксигенации;
- пероральные и внутривенные ГКС имеют сходную эффективность, пероральные ГКС предпочтительнее ингаляционных ГКС. Доза преднизолона – 1–2 мг/кг (более высокие дозы могут быть использованы в стационаре), обычно достаточно до 3 дней лечения;
- β2-агонисты внутривенно: раннее добавление болюсных доз сальбутамола внутривенно (15 мкг/кг) может быть полезным, затем проводится продолжительная инфузия в дозе 0,2 мкг/кг/мин;
- ребенок должен быть переведен в отделение интенсивной терапии, если наблюдается прогрессивное ухудшение состояния и не поддерживается достаточная оксигенация. Маленькие дети с ограничением вентиляционных резервов имеют наибольший риск развития дыхательной недостаточности;
- аминофиллин используется в условиях отделения интенсивной терапии при тяжелом и жизнеугрожающем бронхоспазме, не отвечающем на максимальные дозы бронхолитиков и системных ГКС. Вначале его вводят в дозе 6 мг/кг в течение 20 мин, мониторируя ЭКГ, затем продолжают длительную внутривенную инфузию. Необходима особая осторожность при наличии факторов, влияющих на метаболизм аминофиллина.
- дневные симптомы не чаще 2 раз в неделю (и не более 1 раза в день);
- нет ограничений активности из-за симптомов бронхиальной астмы;
- ночные симптомы не чаще 1 раза в месяц (2 раз в месяц, если ребенок старше 12 лет);
- использование препаратов неотложной терапии не чаще 2 раз в неделю;
- нормальная функция легких (если есть возможность измерить);
- не более 1 обострения за прошедший год.
Американское торакальное общество (ATS) выпустило новые реко.
источник
В России бронхиальная астма, судя по литературным данным, до 1900 г. была сравнительно редким заболеванием. В русских медицинских журналах того времени мы встретили сообщение о единичных заболеваниях бронхиальной астмой у взрослых и детей с описанием результатов исследований мокроты и крови (А. А. Кисель, 1894; Л. Свержевский, 1894; Д. П. Кишенский, 1896; С. Б. Вермель, 1900; Е. Я. Столкинд, 1903, и др.).
В Петербурге, по статистическим данным амбулатории одной из детских больниц, с 1887 по 1895 г. на 178 755 амбулаторных посещений было всего 6 посещений больных бронхиальной астмой (Е. Я. Столкинд, 1903).
По данным Елизаветинской больницы в период с 1871 по 1893 г., на 14 450 стационарных больных был зарегистрирован лишь 1 больной бронхиальной астмой.
В Москве в 1935—1936 гг. на 1000 обследованных здоровых людей были выявлены 3 больных бронхиальной астмой: 1 мужчина и 2 женщины (Н. Н. Малкова, 1936).
По данным 3 детских поликлиник г. Москвы (1946—1949 гг.), бронхиальная астма встретилась в 0,1% (С. Г. Звягинцева, 1948).
В период с 1923 г. по первую половину 1926 г. количество больных бронхиальной астмой в факультетской терапевтической клинике I Ленинградского медицинского института составляло 1,7%. В других терапевтических клиниках Ленинграда в этот же период — от 0,5 до 2,0% (М. Я. Арьев, 1926).
По нашим данным, начиная с 1935 г. по первую половину 1941 г., количество больных бронхиальной астмой в клиниках I Ленинградского медицинского института по отношению ко всем больным составляло от 0,20 до 0,35%, а по отношению к терапевтической группе больных — от 0>45 до 0,9%.
По данным 31-й поликлиники при I Ленинградском медицинском институте, в 1958 г. первичная обращаемость по поводу бронхиальной астмы составляла для женщин 0,3%), для мужчин — 0,4%, общая обращаемость для мужчин и женщин составила 0,37%. В течение этого же года в поликлинику обратилось с заболеваниями органов дыхания всего мужчин 6,0%, женщин 6,0% от общего числа больных.
По данным клиник I Ленинградского медицинского института, из числа выбывших из клиник больных бронхиальной астмой, было в 1958 г.—.5,4%, в 1959 г. —7%, в 1960 г. —6,4% и в 1961 г.— 5,8%. В то же время удельный вес бронхиальной астмы среди всех заболеваний составил в 1958 г.— 1,24, в 1959 г. —2,2, в 1960 г. — 1,7 и в 1961 г. — 1,55.
Возросшая частота заболевания бронхиальной астмой в настоящее время по сравнению со второй половиной XIX столетия зависит, очевидно, от ряда факторов. Среди них следует отметить улучшение распознавания этого заболевания врачами, что дало возможность чаще диагностировать его в тех случаях, где ранее оно просматривалось.
В отношении распределения заболевших бронхиальной астмой среди мужчин и женщин единого мнения не существует. Все же почти все авторы отмечают незначительное преобладание среди заболевших мужчин. Наши данные указывают на некоторое преобладание числа женщин (55,6%) над числом мужчин (43,4%), больных бронхиальной астмой. Это преобладание во многом зависит от условий, имевших место во время Великой Отечественной войны и блокады Ленинграда. Свои наблюдения мы проводили в Ленинграде и в это время. По нашим данным, до Великой Отечественной войны количество мужчин и женщин, больных бронхиальной астмой, было одинаковым.
Согласно наблюдениям, сделанным в Англии, в возрасте с 1-го года жизни и до полового созревания мальчиков среди больных бронхиальной астмой было почти втрое больше, нежели девочек. В возрасте от 15 до 45 лет женщины заболевали несколько чаще, чем мужчины. После 45-летнего возраста мужчины заболевают чаще, чем женщины (Брей, 1950).
По данным Бааге (Baaghe, 1958), бронхиальной астмой заболевают в Дании в любом возрасте, однако наибольшее количество заболевших среди мужчин было в возрасте до 5 и после 40 лет.
В Германии больные бронхиальной астмой зарегистрированы преимущественно в детском и юношеском возрасте (Клевиц, 1929).
В таблице 1 приводятся данные о возрасте, когда началось заболевание бронхиальной астмой у больных, находившихся под наблюдением различных исследователей, а также наблюдавшихся нами. Из таблицы следует, что бронхиальной астмой наиболее часто заболевают в период от рождения и до 10 лет (данные М. Я. Арьева, П. К. Булатова, С. Г. Звягинцевой, Брея, Кука — Coke, и др.) и в период с 21 года и до 40 лет. В период от 41 года до 50 лет и старше количество заболевших бронхиальной астмой оказалось наименьшим.
Таблица 1. Распределение больных бронхиальной астмой по возрасту (в %), в котором они заболели
Мы полагаем, что эти два подъема заболеваемости можно связать с следующими двумя основными моментами.
Токсикоинфекционные процессы часто разыгрываются впервые годы жизни именно в органах дыхания. Чаще всего это бронхиты и бронхопневмонии, которые встречаются в первые два года жизни, реже — с 2 до 5 лет (М. С. Маслов, 1951). Протекают эти заболевания тяжело, длительно и имеют большую наклонность к рецидивам. Коревые и коклюшные пневмонии в этом возрасте встречаются также довольно часто. По Ослеру (Osier, 1928) и другим авторам, коклюшные пневмонии у детей до 5 лет занимают одно из первых мест среди всех острых инфекций.
Второй подъем заболеваемости приходится на цветущий рабочий возраст, от 21 года до 40 лет. В этом возрасте организм проявляет повышенную реактивность. Следует отметить, что большая часть аллергических заболеваний проявляется именно в этом возрасте.
Возраст поступивших к нам в клинику больных колебался от 1 года до 70 лет. Половину всех больных составили больные в возрасте от 31 года до 50 лет. Несколько меньшие группы составили больные возраста от 51 года до 60 лет, от 21 года до 30 лет и от 11 до 20 лет. Далее шли прочие группы. В таблице 2 приводятся также данные других авторов.
Таблица 2. Распределение вольных бронхиальной астмой, поступивших на лечение в госпитальную терапевтическую клинику 1 ЛМИ и другие клиники по возрасту (в %)
Таким образом, основной контингент составляют больные возрастных групп от 31 года до 50 лет, что почти совпадает с данными других исследователей.
По давности заболевания больные, наблюдавшиеся другими авторами, а также нами, распределились следующим образом. Основную группу составили больные, имевшие давность заболевания до 5 лет, далее с ростом срока заболевания имело место постепенное снижение частоты заболевания (таблица 3).
Таблица 3. Распределение больных бронхиальной астмой по давности заболевания (в %)
Из данных таблицы следует, что 1/3 наблюдавшихся нами больных болела в течение почти 5 лет, 1/5 часть — от 6 до 10 лет, 1/4 — от 11 до 20 лет, и свыше 21 года— 1/4 часть больных. Наши показатели приближаются к данным, полученным М. Израэлем и отличаются от данных С. Г. Готесфрида, полученных в курортных условиях г. Кисловодска.
источник
ЧАСТОТА ВСТРЕЧАЕМОСТИ БРОНХИАЛЬНОЙ АСТМЫ У ДЕТЕЙ
Иноятова Шахноза Шухрат кизи
Тошпулатова Гуласал Турабек кизи
студенты 3- курса Ташкентского Педиатрического
Республика Узбекистан, г. Ташкент
Бобониязов Комилжон Куранбаевич
ассистент кафедры детской неврологии и медицинской генетики
Республика Узбекистан, г. Ташкент
Каратаева Лола Абдуллаевна
научный руководитель, канд. мед. наук, доцент кафедры Судебно-медицинской экспертизы, патологической анатомии с секционным курсом, Республика Республика Узбекистан, г. Ташкент
Бронхиальная астма это одно из зловредных заболеваний современного мира. Современная новая концепция определения бронхиальной астмы (БА) исходит из следующих основных положений: заболевание формируется чаше у лиц с наследственной аллергической отягощенностью, основным фактором в развитии БА является хроническое аллергическое воспаление, сопровождающееся развитием гиперреактивности бронхов, чувствительность которых резко повышается на действие, как специфического аллергена, так и неспецифических физиологических, патологических факторов, а в механизме развития спазма бронхиол (бронхообструкции) решающее значение имеет сокращение гладких мышц бронхиол, гиперсекреция слизи и отек стенки бронхов [4; 5].
Эти основные положения о сущности БА у детей имеют принципиальное значение для повышения качества специфической диагностики и разработки лечебно-профилактических мероприятий, основанных на этиологическом и патогенетическом принципах [1; 7].
БА относится к широко распространенным аллергическим заболеваниям. Однако частота заболеваемости населения БА в разных странах мира не одинаковая. Это связано с тем, что в разных странах, разные авторы при проведении эпидемиологических исследований и при диагностике БА, придерживаются разных принципов и применяют разные методы исследований.
БА имеет глобальное значение, так как она широко распространена во всех странах мира [2]. Не вызывает сомнений увеличение аллергической заболеваемости взрослого и детского населения за последние два-три десятилетия. Однако частота БА в разных странах мира не одинаковая. Дело в том, что при эпидемиологических исследованиях разные авторы, при диагностике БА, придерживаются разных принципов, применяют разные методики исследований [8].
Так, например, эпидемиологические исследования, проведенные на основе изучения обращаемости больных в медицинские лечебно — профилактические учреждения не отражают истинную картину распространенности БА, так как не все случаи астмы регистрируются.
Полагают, что БА страдает от 4 до 8 % взрослого и 5–10 % детского населения нашей планеты [1; 3; 4]. В США количество больных с аллергией превышает 40 млн. человек, из них 8,9 млн. страдает БА, 25–30 млн. – поллинозами, 11,8 млн. – другими аллергическими заболеваниями [5]. В Германии аллергические заболевания выявлены у четверти населения, а в некоторых городах России частота аллергической заболеваемости, по данным эпидемиологических исследований, находится в пределах от 2 до 18,3 %, что значительно выше, чем данные официальной статистики [7].
Удельная частота бронхиальной астмы у детей, проживающих в г. Ташкенте, в конце восьмидесятых годов прошлого века составляла 4,1%, а на 1000 детского населения – 1,7. Частота аллергической заболеваемости детского населения, в том числе заболеваемость БА у детей, проживающих в экологически неблагоприятных зонах гор. Бухары, выше в 1,5–2,9 раза, а риск трансформации бронхообструктивного синдрома в бронхиальную астму – в 4 раза [6].
По данным эпидемиологических исследований, в гор. Новосибирске симптомы БА были выявлены у детей 13–14 лет в 23,4 %, а у первоклассников – в 27,8 % случаев. По данным же официальной статистики органов практического здравоохранения г. Новосибирска диагноз БА был зафиксирован всего у 2,4 % детей.
Частота распространенности БА у детей, в определенной степени, зависит от тяжести клинического течения. По данным эпидемиологических исследований легкая форма составляет 70 %, среднетяжелая – 25 %, тяжелая – 5 %. По данным официальной медицинской статистики, соответственно, 20 % – 70 % – 10 %, что не отражает реальную действительность.
У детей раннего возраста БА имеет свои особенности. Им часто ставят диагноз астматический бронхит. На самом деле это раннее проявление БА.
БА у детей 3–4 лет является «переходной» формой, так как имеет свойства, характерные для детей раннего возраста и в то же время приобретает отчетливые черты «взрослой астмы».
БА у детей старшего возраста (5–14) во многом отношении близка к таковой у взрослых: по механизму развития, клинической картине и терапевтическим подходам.
По данным некоторых ученых, частота сенсибилизации организма на аллерген домашней пыли – 61,7 %, пыльцевые аллергены: лебеда – 57,5 %, айлантус – 56,7 %, чинара – 55 %, грецкий орех – 45 %, кокон тутового шелкопряда – 31,7 % Сравнительная оценка диагностической эффективности некоторых одноименных пыльцевых (лебеда, полынь марь) и бытовых (домашняя пыль) аллергенов Узбекистана и других регионов (Москва, Ставропольский край) убедительно показало преимущество местных аллергенов. Частота положительных результатов и интенсивность воспалительного процесса на коже, по результатам скарификационных тестов оказались больше в 1,4–1,6 раз, а частота отрицательных результатов меньше в 1,4–3,5 раз.
К факторам, предрасполагающим к развитию БА относятся наследственное предрасположение, атопия и гиперреактивность бронхов. Считают, что риск развития БА у ребенка, родители которого имеют признаки атопии (аллергии) в 2–3 раза выше, чем у детей, родители которых не имеют признаки атопии [3; 6].
К факторам, вызывающим обострение бронхиальной астмы, то есть триггерам относятся: аллергены, вирусные респираторные инфекции, физическая и психоэмоциональная нагрузка, изменение метеоситуации, экологические воздействия, непереносимые продукты питания, лекарства и др. [9].
Таким образом, анализ источников литературы свидетельствует, что в настоящее время интенсивно изучается проблема бронхиальной астмы у детей, однако остаются немало актуальных вопросов, подлежащих изучению. Между тем решение этих аспектов проблемы бронхиальной астмы у детей имеет большое значение в практическом здравоохранении.
Список литературы:
- Андрианова Е.Н., Геппе Н.А., Рывкин А.И. Бронхиальная астма у детей. Иваново, 2002. – 224 с.
- Балаболкин И.И. Бронхиальная астма у детей. М., «Медицина», 2003, – .320 С.
- Болевич С.Б. Бронхиальная астма и свободнорадикальные процессы: патогенетические, клинические и терапевтические аспекты. М.:Медицина, 2006. – 256 с.
- Геппе Н.А. Ингаляционная небулайзерная терапия заболеваний респираторной системы у детей: Практическое руководство для врачей. М., 2008. – 82 с.
- Геппе Н.А. Современные представления о тактике лечения бронхиальной астмы у детей. РМЖ, – 2002, – Том 10, – № 7, – С. 353–358.
- Мизерницкий Ю.Л., Цыпленкова С.Э. Бронхиальная гиперреактив- ность. Функциональные состояния и заболевания в педиатрии / под ред. А.Д. Царегородцева, В.В. Длина. М.: Оверлей, 2011. – С. 332–353.
- Ревякина В.А., Филатова Т.А. От атопического дерматита до брон- хиальной астмы у детей. // Лечащий врач. – 2006. – № 1. – С. 16–20.
- Стволйнский И.Ю. Методология изучения здоровья детей социального риска, проживающих в семьях // Социальная педиатрия: избранные проблемы. СПб. – 2006. – С. 166–192.
- Чучалин А.Г., Белевский А.С., Смирнов Н.А. и соавт. Влияние сопутствующих заболеваний и состояний на качество жизни детей с бронхиальной астмой Аллергология – 2004. – № 4. – С. 5–11.
источник
Бронхиальная астма — хроническое прогрессирующее воспалительное заболевание дыхательных путей, характеризующееся обратимой бронхиальной обструкцией и гиперреактивностью бронхов.
Воспалительная природа заболевания проявляется в морфологических изменениях стенки бронхов — дисфункции ресничек мерцательного эпителия, деструкции эпителиальных клеток, инфильтрации клеточными элементами, дезорганизации основного вещества, гиперплазии и гипертрофии слизистых и бокаловидных клеток. Длительное течение воспалительного процесса приводит к необратимым морфо функциональным изменениям в виде резкого утолщения базальной мембраны, нарушения микроциркуляции и склероза стенки бронха.
В развитии и поддержании воспалительного процесса принимает участие целый ряд клеточных элементов. В первую очередь это эозинофильные лейкоциты, тучные клетки, макрофаги. Наряду с ними в развитии и поддержании воспаления в бронхиальной стенке имеют значение эпителиальные клетки, фибробласты, эндотелиальные клетки. Все эти клетки в процессе активации выделяют целый ряд биологически активных веществ (лейкотриены, цитокины, хемотаксические факторы, фактор активации тромбоцитов и др.), обладающих провос-палительным действием.
В результате описанных изменений формируется бронхообструктивный синдром, обусловленный отеком слизистой оболочки бронхиального дерева, гиперсекрецией слизи и дискринией, спазмом гладкой мускулатуры бронхов и склеротическими изменениями стенки бронхов.
Установлено, что воспаление — обязательный компонент аллергических поражений легких. Весьма существенно, что хроническое воспаление выявлено в стенке бронхов даже в периоды стойкой ремиссии бронхиальной астмы.
Распространенность бронхиальной астмы, по данным зарубежных эпидемиологических исследований, колеблется от 4 до 8% (10-15% детей и около 5% взрослых). В нашей стране заболеваемость регистрируется на меньшем уровне (1-2%), что не отражает истинной ситуации.
Бронхиальная астма может развиваться в любом возрасте, однако почти у половины больных она начинается в детском возрасте и еще у 30% — в возрасте до 40 лет. Чаще бронхиальной астмой болеют лица женского пола. Последние десятилетия характеризуются прогрессирующим ростом заболеваемости бронхиальной астмой во всем мире. Этому способствуют рост хронических неспецифических заболеваний легких, распространение курения, увеличение сенсибилизации населения в связи с широким распространением химии в быту и на производстве, увеличение потребления лекарств, вакцин, сывороток и возрастание частоты стрессовых ситуаций.
Этиология и патогенез. В развитии бронхиальной астмы имеют значение внутренние факторы и факторы внешней среды.
Природа внутренних факторов до конца не установлена. Известное значение имеют наследственная предрасположенность, чаще всего выражающаяся в генетически детерминированной способности к повышенной выработке иммуноглобулинов Е, распределении антигенов гистосовместимости, обусловливающих изменение биохимизма и иннервации в бронхах.
Факторы внешней среды, имеющие значение в возникновении и обострении бронхиальной астмы, могут быть объединены в 5 групп:
1) неинфекционные аллергены (пылевые, пыльцевые, производственные, лекарственные и др.);
3) механические и химические ирританты (металлическая, древесная, силикатная, хлопковая пыль, дымы, пары кислот, щелочей и др.);
4) физические и метеорологические агенты (изменение температуры и влажности воздуха, колебания барометрического давления, магнитного поля и др.);
5) нервно-психические воздействия.
В основе патогенеза бронхиальной астмы лежит гиперреактивность бронхов, являющаяся прямым следствием воспалительного процесса в бронхиальной стенке. Гиперреактивность бронхов — это свойство дыхательных путей отвечать бронхоспастической реакцией на разнообразные специфические (аллергические) и неспецифические (холодный, влажный воздух, резкие запахи, физическая нагрузка, смех и др.) стимулы, индифферентные для здоровых людей.
Несвоевременно взятый под контроль воспалительный процесс в бронхах способствует увеличению чувствительности бронхиального дерева к разнообразным стимулам с развитием состояния хронической гиперреактивности бронхов и прогрессированием признаков бронхиальной обструкции. Неспецифическая гиперреактивность бронхов является универсальным признаком астмы, чем выше гиперреактивность — тем тяжелее бронхиальная астма.
Бронхоспастический ответ на антигенное воздействие протекает в две фазы: раннюю и позднюю. В основе появления ранней реакции, развивающейся через несколько минут после антигенной стимуляции, лежит бронхоспазм, обусловленный выходом из тучных клеток биологически активных веществ (гистамин, лейкотриены и др.). Поздняя реакция характеризуется повышением неспецифической реактивности бронхов и связана с миграцией в стенку бронхов клеток воспаления (эозинофилы, тромбоциты), выделением ими цитокинов и развитием отека слизистой бронхов.
У значительной части больных бронхиальной астмой изменение реактивности и чувствительности бронхов происходит в результате аллергической реакции в бронхиальном дереве. При бронхиальной астме развиваются в основном аллергические реакции I, III и IV типов (по Cell и Coombs ).
I тип иммунологического реагирования (анафилактический) связан с повышенной выработкой IgE при подавлении супрессорной функции Т-лимфоцитов. Одновременно с этим происходит повышение чувствительности тканей к антителам IgE. Особенно высок уровень IgE при атопической астме. Подавление функции Т-супрессоров происходит под влиянием вирусной инфекции, при действии аллергенов, метеорологических и других факторов.
Аллергические реакции III типа (иммуннокомплексные) формируются циркулирующими антителами IgG , IgA , IgM и антигенами в присутствии комплемента и при избытке антигена. Этот тип иммунного реагирования чаще встречается при пылевой (домашняя пыль) сенсибилизации, а также при инфекционном (бактериальном, грибковом) процессе.
Участие аллергических реакций ГУ типа чаще всего связано с микробной аллергизацией.
Инфекционное воспаление бронхов часто приводит к повреждению тканей бронхов и легких, появлению циркулирующих легочного антигена и иммунных комплексов с легочным антигеном, т. е. может способствовать развитию иммунопатологических изменений. В то же время необходимо отдельно выделить роль инфекции в этиологии и патогенезе бронхиальной астмы. Установлено, что продукты метаболизма бактерий, грибов, субстанции вирусов и бактерий могут вызывать сенсибилизацию инфекционными факторами, хотя до сих пор не получено прямых доказательств возникновения инфекционной аллергии. Инфекционный процесс в бронхах приводит к изменению реактивности бронхов под влиянием протеолитических энзимов, токсических факторов, за счет снижения чувствительности β-адренорецепторов и повышения чувствительности α-адренорецепторов, развития гиперкатехоламинемии при инфекционном процессе.
При бронхиальной астме происходят изменения и местного иммунитета — уменьшение концентрации иммуноглобулина в секрете бронхов.
В патогенезе бронхиальной астмы имеют значение и нарушения эндокринной системы — дисгормональные механизмы. Наиболее изученными гормональными нарушениями, способствующие бронхиальной обструкции, являются глюкокортикоидная недостаточность, ги-перэстрогенемия, гипопрогестеронемия, гипертиреоз.
Глюкокортикоидная недостаточность может быть надпочечнико-вого и вненадпочечникового происхождения. Возникновению надпочечниковой недостаточности способствуют снижение ответа коры надпочечников на повышение концентрации АКТГ, аллергическое повреждение коры,» а также лечение глюкокортикоидными гормонами. Вненадпочечниковая недостаточность глюкокортикоидов возникает в результате повышенной активности транскортина, выработки антител к гормонам, снижения чувствительности клеток к гормонам. Глюкокортикоидная недостаточность способствует повышению уровня гистамина, снижению синтеза катехоламинов, повышению тонуса гладкой мускулатуры бронхов, повышению выработки лейкотриенов, снижению чувствительности β-адренорецепторов к катехоламинам.
Дизовариальные расстройства, в частности гиперэстрогенемия, способствуют повышению активности транскортина, уровня гистамина, снижению активности β-адренорецепторов и повышению активности α-адренорецепторов.
Развитию и прогрессированию бронхиальной астмы способствует повышение активности тиреоидных гормонов.
Практически у всех больных в развитии бронхиальной астмы принимают участие изменения центральной и вегетативной нервной системы. Регуляция тонуса бронхиальной мускулатуры находится под контролем парасимпатической и симпатической нервной системы. Стимуляция парасимпатического отдела вегетативной нервной системы приводит к повышению тонуса бронхиальной мускулатуры, стимулирует секрецию слизистых желез дыхательных путей. Эти реакции опосредуются выделением ацетилхолина в окончаниях постганглионарных нервных волокон. Блуждающие нервы контролируют тонус мускулатуры преимущественно крупных и средних бронхов, действие их снимается атропином. Развитие бронхиальной астмы связывают с формированием патологического рефлекса, реализуемого через блуждающий нерв и проводящего к выраженному и стойкому бронхоспазму.
Повышение тонуса симпатической нервной системы осуществляется через адренорецепторы и суммарно дает бронходилатационный эффект. Однако в бронхах находятся разные виды адренорецепторов α и β . Действие катехоламинов на α-адренорецепторы вызывает сокращение гладкой мускулатуры , а на β2-адренорецепторы — расслабление ее тонуса. Таким образом, тонус бронхиальной мускулатуры, и, следовательно, состояние бронхиальной проходимости зависит от сбалансированности симпатической и парасимпатической иннервации бронхов, а также от соотношения и активности адренорецепторов бронхиального дерева — угнетение β2адренорецепции ведет к преобладанию эффекта стимуляции α-рецепторов и к развитию бронхоспазма. Кроме того, в последние годы появились сведения о существовании неадренергической ингибирующей системы, действующей как антагонист парасимпатической иннервации на протяжении всего бронхиального дерева. Конкретные механизмы действия неадренергической иннервации еще не установлены.
Имеет значение и состояние центральной нервной системы. Во-первых, она контролирует действие вегетативного отдела нервной системы. Во-вторых, воспалительный процесс в бронхиальном дереве может стать источником патологической импульсации, ведущим к формированию очага парабиотического возбуждения в центральной нервной системе, в частности центров вегетативной иннервации, регулирующих тонус мускулатуры и секрецию бронхиальных желез. Кроме того, состояние центральной нервной системы имеет существенное значение в регуляции тонуса бронхиальной мускулатуры, деятельности мукоцилиарного аппарата. Эмоциональные реакции отрицательной направленности, нервное и физическое переутомление, ятрогения, расстройства в сексуальной сфере, особенности личности больного, органические поражения нервной системы могут приводить к развитию приступов удушья.
Реализация измененной реактивности бронхов в ответ на действие внутренних или внешних раздражителей осуществляется местными клеточными и гуморальными реакциями. Центральной клеткой местного реагирования является тучная клетка. Кроме нее в реакции принимают участие базофилы, эозинофилы, нейтрофилы, тромбоциты, альвеолярные макрофаги, лимфоциты, эндотелиальные клетки. Тучные клетки и другие участники реакции обладают большим набором биологически активных веществ, регулирующих функцию эффекторных клеток на раздражение и обеспечивающих в норме адаптацию организма к изменяющимся условиям внешней среды. В условиях патологии эти же вещества приводят к значительным нарушениям.
Биологически активные вещества (БАВ) можно разделить на три группы: 1) заранее синтезированные в клетке — гистамин, эозинофильный и нейтрофильный хемотаксические факторы, протеазы и др.;
2) вторичные или вновь синтезируемые клеткой в процессе осуществления реакции вещества — медленно реагирующая субстанция анафилаксии, простагландины, тромбоксаны; 3) вещества, образующиеся вне тучных клеток, но под влиянием выделенных ими активаторов -брадикинин, фактор Хагемана.
Выделяющиеся и образующиеся биологически активные вещества вызывают отек слизистой оболочки бронхов, утолщение базальной мембраны и появление в просвете бронхов вязкого секрета — т. е. поддерживают воспалительный процесс в бронхиальном дереве. Вместе с тем, взаимодействуя на волокна блуждающего нерва, биологически активные вещества вызывают рефлекторный бронхоспазм.
В стимуляции тучных клеток принимают участие иммунные и неиммунные механизмы.
Иммунный механизм изменения реактивности бронхиального дерева лежит в основе атопической бронхиальной астмы. При этом попадающий в легкие аллерген взаимодействует с антителами IgE , фиксированными на тучных клетках бронхов. В результате этого реагирования (иммунологическая стадия аллергической реакции) происходит изменение проницаемости клеточных мембран (патохимическая стадия), связанное с активацией протеолитических ферментов, изменением метаболизма арахидоновой кислоты, соотношения циклических нуклеотидов в клетке, содержание ионов Са и др. Происходит усиленное образование в тучных клетках БАВ, выброс их во внеклеточное пространство с развитием реакции тканей-мишеней -гладкая мускулатура, слизистые железы и др. (патофизиологическая стадия).
При неиммунных механизмах происходит стимуляция тучных клеток неиммунными факторами, т. е. нет первой стадии иммунной реакции. Остальные механизмы идентичны в обоих случаях.
При инфекционно-зависимой астме в реализацию бронхоспазма включается промежуточное звено — перибронхиальная воспалительная реакция (инфильтрация нейтрофилами, эозинофилами, лимфоцитами). Клетки этого воспалительного инфильтрата реагируют с бактериальными агентами с выделением медиаторов типа лимфокинов, хемотаксических факторов и др. Образовавшиеся медиаторы действуют не на гладкую мускулатуру бронхов, а на тучные клетки и макрофаги, которые выделяют медиаторы второго порядка — гистамин, простагландины, лейкотриены и др., которые и реализуют бронхоспазм, гиперсекрецию, отек, т. е. развитие приступа удушья.
Классификация. Г. Б. Федосеев предложил модификацию классификации бронхиальной астмы А. Д. Адо и П. К. Булатова. Эта классификация выделяет:
I. Этапы развития бронхиальной астмы:
1) Биологические дефекты у практически здоровых людей.
3) Клинически выраженная бронхиальная астма.
II. Формы бронхиальной астмы:
III.. Клинико-патогенетические варианты бронхиальной астмы:
1) Атонический, с указанием аллергена.
2) Инфекционно-зависимый — с указанием инфекционных агентов.
4) Дисгормональный — с указанием эндокринного органа, функция которого изменена, и характера дисгормональных изменений.
6) Адренергический дисбаланс.
7) Первично измененная ,. реактивность бронхов
IV. Тяжесть течения: 1) Легкое течение. 2) Течение средней тяжести. 3) Тяжелое течение.
V. Фазы течения: 1) Обострение. 2) Затухающее обострение. 3) Ремиссия.
1) Легочные: эмфизема легких, легочная недостаточность, ателектаз, пневмоторакс и др.
2) Внелегочные: дистрофия миокарда, легочное сердце, сердечная недостаточность и т.
Следует отметить, что состояние предастмы не нозологическая форма, а признак угрозы возникновения клинически выраженной бронхиальной астмы. При этом нет еще главного проявления астмы -приступа удушья, но имеет место бронхит с явлениями бронхоспазма (обструктивный) в сочетании с вазомоторными расстройствами верхних дыхательных путей и/или проявлениями аллергии (в виде кожных изменений, медикаментозной аллергии, других аллергических заболеваний).
С современных позиций выделение состояний «предастма и клинически очерченная астма» нерационально: любое проявление гиперреактивности бронхов должно квалифицироваться как бронхиальная астма.
Уровень наших знаний и возможности клинического обследования больных во многих случаях не позволяют с достоверностью установить форму бронхиальной астмы (иммунологическая или неиммунологическая). Об иммунологической форме астмы с определенностью можно говорить при установленной и аллергологически подтвержденной атонической бронхиальной астме. В связи с этим указание в клиническом диагнозе формы бронхиальной астмы необязательно.
Как упоминалось раньше, многими авторами оспаривается возможность инфекционной аллергии у больных бронхиальной астмой, поэтому лучше говорить об инфекционно-зависимой (а не инфекционно-аллергической) астме.
Первично измененная реактивность бронхиального дерева может быть врожденной или приобретенной. О приобретенной первично измененной реактивности говорят тогда, когда она формируется без участия измененных реакций иммунной, эндокринной, нервной систем. Она характеризуется приступами удушья при физической нагрузке, воздействии холода.
У больного бронхиальной астмой возможны комбинации различных патогенетических вариантов, но ведущим, как правило, является какой-то один. Ведущими клинико-патогенетическими вариантами являются атопический и инфекционно-зависимый.
Для обострения бронхиальной астмы характерно увеличение частоты дыхательных симптомов, их продолжительности, необходимость более частого применения бронхолитиков короткого действия, ухудшение показателей бронхиальной проходимости.
Оценка тяжести бронхиальной астмы основывается на клинических проявлениях (частота и продолжительность проявлений «дыхательного дискомфорта» и приступов удушья в дневное и ночное время) и определении бронхиальной проходимости (форсированная жизненная емкость легких за 1 сек — ФЖЕЛ’ или объем форсированного ыдоха за 1 сек — ОФВ’, максимальная скорость воздушного потока на выходе по данным пикфлоуметрии — ПФМ). Учитывается вариабельность изменения бронхиальной проходимости в течение суток (утреннее снижение показателей в сравнении с вечерними — в норме +10%).
— отсутствуют клинически выраженные приступы удушья;
— симптомы «дыхательного дискомфорта» возникают эпизодически, носят кратковременный характер, отмечаются 1-2 раза в неделю;
— ночные симптомы не чаще 1-2 раз в месяц;
— межприступный период бессимптомный;
— ПФМ > 80% должного значения;
— вариабельность бронхиальной проходимости
— развернутые приступы удушья > 2 раз в неделю;
— ночные симптомы > 2 раз в месяц;
— обострения могут вызывать нарушения активности, сна;
— необходимость ежедневного приема бронхолитиков короткого действия;
— ПФМ 80-60% от должного, восстанавливается до нормы после ингаляции бронхолитиков;
Появление развернутых приступов удушья свидетельствует как минимум о средней тяжести течения астмы. Тяжелое течение:
— ежедневные приступы удушья;
— частые ночные симптомы (и приступы);
— ограничение физической активности;
— постоянное применение бронхолитических препаратов;
• Клиника. Ночные или утренние хрипы в груди — почти универсальный, а хрипы после физической нагрузки — хороший диагностический признак астмы.
Основным клиническим проявлением бронхиальной астмы является типичный приступ экспираторного удушья, характеризующийся пароксизмально возникающей обратимой обструкцией бронхов. Больные во время приступа занимают характерное положение с наклоном уловища вперед и упором на руки с фиксацией плечевого пояса. Во время приступа отмечается непродуктивный кашель и слышно свистящее дыхание с дистанционными хрипами. Во время приступа отмечаются признаки эмфизематозного вздутия легких, при перкуссии -над легкими коробочный звук, нижние границы легких опущены, подвижность легочного края резко уменьшена, при аускультации на фоне жесткого дыхания выслушиваются сухие свистящие, пищащие (реже жужжащие) хрипы, преимущественно на выдохе, что свидетельствует о поражении мелких бронхов.
Клинико-патогенетические варианты бронхиальной астмы отличаются особенностями проявления приступа удушья и его возникновения. Приступы удушья при атоническом варианте связаны с быстротой и обратимостью В-зависимых Е-глобулиновых аллергических реакций. Для них характерно быстрое развитие экспираторного удушья, возникающего без очевидной причины на фоне хорошего самочувствия. Нередко развернутому приступу удушья предшествуют про-дромальные явления: появление зуда в носу, носоглотке, зуд глаз, чувство заложенное™ в носу или обильное жидкое отделяемое из носа, приступы чихания, может быть кожный зуд. Приступ удушья начинается с сухого непродуктивного кашля, отсутствовавшего до того, а затем быстро развивается экспираторное удушье различной интенсивности. Приступы удушья при атопической астме сравнительно быстро купируются применением симпатомиметиков (чаще внутрь или в ингаляциях) или внутривенным введением эуфиллина. По окончании приступа отделяется небольшое количество светлой, вязкой, слизистой мокроты, и в межприступном периоде больные чувствуют себя практически здоровыми людьми: полностью восстанавливается свободное дыхание, исчезают хрипы. Приступы могут быстро купиро-ваться после прекращения контакта с аллергеном (если возможно его удаление).
Инфекционно-зависимая астма связана с бронхиальной инфекцией (вирусной, бактериальной, грибковой). Этот вариант заболевания развивается чаще в зрелом возрасте, обычно на фоне длительного существовавшей бронхолегочной инфекции (что хорошо устанавливается анамнестически). Заболевание протекает, как правило, тяжелее, чем атопический вариант. Приступы удушья возникают в результате острого или обострения хронического воспалительного заболевания органов дыхания. При этом варианте бронхиальной астмы приступы удушья возникают постепенно, как бы являясь отражением прогрес-сирования обструктивного бронхита, протекают тяжелее, продолжительность их дольше, они хуже купируются симпатомиметиками и эуфиллином. Но даже после прекращения приступа удушья в легких стается жесткое дыхание и сухие хрипы на выдохе, кашель у таких больных постоянный, нередко со слизисто-гнойной мокротой. У больных инфекционно-зависимой астмой нередко имеется патология верхних дыхательных путей — синуиты, гайморит, полипы носа. Следует сказать, что у ряда больных приступы удушья возникают впервые на фоне или вскоре после вирусной инфекции верхних дыхательных путей, в том числе гриппа, и порою заболевание в таких ситуациях приобретает очень тяжелое течение.
Приступы удушья при нервно-психическом варианте бронхиальной астмы возникают в результате отрицательных эмоций, нервно-психического стресса, на фоне истощающей учебной или трудовой нагрузки, расстройств в сексуальной сфере, ятрогении. Определенное значение могут иметь органические поражения центральной нервной системы, травмы и заболевания головного мозга.
Для дисгормонального варианта, связанного с нарушением функции половых гормонов, характерно развитие приступов удушья у женщин в предменструальном периоде и в климактерическом состоянии.
Основным проявлением аспириновой астмы является развитие приступов удушья на прием аспирина или других нестероидных противовоспалительных средств.
Крайним проявлением бронхиальной астмы является астматическое состояние (астматический статус). Причины развития астматического статуса многообразны, но основными из них являются:
— передозировка симпатомиметиков (бесконтрольный их прием более 6 раз в сутки);
— внезапное прекращение приема глюкокортикоидов;
— контакт с аллергеном (особенно с большой его концентрацией);
— обострение воспалительного процесса (особенно бронхолегочного);
— нервно-психическое или физическое перенапряжение;
— климато-погодные факторы (изменение барометрического давления, сырая, влажная и холодная погода, большая концентрация пыли и др.);
— неправильное проведение специфической гипосенсибилизации и др.
Иногда причину развития астматического статуса не удается установить.
А. Г. Чучалин рассматривает астматический статус как «качественно новое состояние, основными патогенетическими механизмами которого являются наряду с выраженным бронхоспазмом, отеком слизистой оболочки бронхов и гиперсекрецией слизи- полная блокада -адренорецепторов бронхиального дерева, выраженные гиперкапния, гипоксия, аноксия тканей, полицитемия и синдром острого легочного сердца».
Основными клиническими критериями астматического состояния являются: возрастающая резистентность к терапии бронхолити-ками симпатомиметического действия, развитие синдромов «рикошета» и «запирания» от их применения, выраженное кардиотоксиче-ское действие симпатомиметиков (сердцебиения, боли в области сердца, аритмия, повышение АД); плохая переносимость ранее хорошо воспринимаемого эуфиллина (диспепсические расстройства, головные боли, боли в области сердца).
Важно отметить, что выраженность приступа удушья, его продолжительность не могут быть признаками, определяющими астматическое состояние, поэтому неправомочно ставить знак равенства между затяжным или тяжелым приступом удушья и астматическим статусом. Прогрессирующая блокада β2-адренорецепторов приводит к нарушению функции мукоцилиарного аппарата с продукцией вязкого стекловидного секрета, закрывающего воздухоносные пути. Одновременно с этим усугубляется отек слизистой оболочки бронхов, усиливается спазм бронхиальной гладкой мускулатуры. Дополнительным фактором нарушения проходимости дыхательных путей является экспираторный коллапс мелких и средних бронхов в результате повышения внутригрудного давления на выдохе.
Выделяют две формы астматического статуса — анафилактическую и метаболическую. При анафилактической форме ведущим механизмом нарастающей бронхиальной обструкции является спазм гладкой мускулатуры, развивающийся очень быстро и быстро приводящий к картине острой дыхательной недостаточности. Метаболическая форма астматического статуса формируется постепенно и характеризуется медленно прогрессирующим нарастанием обструкции, в основе которой чаще лежит отек слизистой оболочки бронхов и дис-криния. Анафилактическая форма статуса чаще развивается в результате аллергической реакции на медикаменты, а метаболическая — при развитии синдрома «рикошета» или «запирания». Синдром «рикошета» возникает при использовании неселективных симпатомиметиков, когда на фоне блокады β2-адренорецепторов преобладает эффект α-адреностимуляции, выражающийся в тотальном спазме гладкой мускулатуры бронхов. Чрезмерное использование селективных адреноми-метиков (стимуляция β2-адренорецепторов) приводит к значительной вазодилатации бронхиальных сосудов, замедлению кровотока, пропотеванию плазмы с развитием отека слизистой оболочки бронхиального дерева и нарушению проходимости бронхов — их «запиранию».
В течение астматического статуса выделяют три стадии.
I стадия — стадия относительной компенсации. Она характеризуется нарастающей бронхиальной обструкцией с повышением вязкости секрета, гиповолемией. В клинической картине обращает внимание усиление кашля с резким уменьшением количества мокроты, нарастание удушья, при котором характерно усиление интенсивности дистанционно определяемых хрипов при уменьшении их количества в легких при аускультации. Положение больных вынужденное — сидя с фиксированным плечевым поясом и включением вспомогательной дыхательной мускулатуры. Отмечается бледный цианоз, выраженная тахикардия, иногда — аритмия, нередко — повышение АД, снижение диуреза.
II стадия — декомпенсации или «немого» легкого, проявляется выраженным несоответствием между шумным, свистящим дыханием и почти полным отсутствием хрипов в легких, резким ослаблением дыхания или отсутствием его в некоторых участках легкого. Кожные покровы у больных бледно-серые, влажные, тахикардия свыше 120 ударов в минуту, аритмия, резкое повышение АД (может быть и значительное снижение АД после повышения его в I стадии). Отмечается возбуждение больного, которое может сменяться апатией.
III стадия — стадия гиперкапнической (гипоксемической) комы. Она характеризуется тяжелой артериальной гипоксемией (РаО2 40 — 55 мм рт. ст.) и резко выраженной гиперкапнией (РаСО2 80-90 мм рт. ст. и выше). В клинике этой стадии превалирует нервно-психическая симптоматика — психоз с дезориентацией во времени и месте, бредовое состояние или глубокая заторможенность и утрата сознания. Нередко отмечается диффузный «красный цианоз», резкая потливость, слюнотечение. Дыхание становится все более поверхностным, урежается, при аускультации резко ослаблено, сухие хрипы не выслушиваются. Нередко наблюдается расстройство сердечного ритма, нарастает артериальная гипотония вплоть до коллапса, могут быть судороги.
При астматическом статусе развивается гиповолемия и экстра-целлюлярная дегидратация, на высоте астматического состояния развивается синдром диссеминированного внутрисосудистого свертывания (ДВС). Факторами риска ДВС-синдрома при бронхиальной астме являются длительность и тяжесть астматического статуса, гормональная зависимость, присоединение инфекции, особенно гнойной.
Диагностика бронхиальной астмы в первую очередь основывается на клинической картине заболевания — выявлении признаков гиперреактивности бронхов, типичного приступа удушья.
Установлению клинико-патогенетического варианта бронхиальной астмы будет способствовать умело собранный анамнез. Так, сведе ния о наследственной отягощенности по астме или другим аллергическим заболеваниям, повышенной чувствительности к экзоаллергенам, наличие внелегочных аллергических заболеваний (аллергический вазомоторный ринит, нейродермит, экзема, крапивница) дают основание предположить атопический вариант бронхиальной астмы.
Тесная связь развития и течения заболевания с острыми вирусными респираторными заболеваниями, наличием обострения очагов хронической инфекции в дыхательных путях позволяет определить инфекционно-зависимый вариант.
Отмечено, что у многих больных в начальной стадии болезни действует какой-то один патогенетический вариант. В дальнейшем присоединяются другие варианты и определение ведущего патогенетического механизма становится очень нелегким. Поэтому очень важно при сборе анамнеза выяснить у больного, как начиналось заболевание, как протекали первые приступы удушья — что им сопутствовало, что предшествовало, как формировался сам приступ, чем купировался, т. е. важна именно ранняя диагностика бронхиальной астмы, так как на этом этапе наиболее эффективна проводимая терапия.
В диагностике атопической астмы (в меньшей мере — инфекционно-зависимой) существенное место занимает специфическая аллергодиагностика. Она включает в себя аллергологический анамнез, кожные аллергические пробы, провокационные аллергические тесты и лабораторные методы.
Правильно собранный аллергологический анамнез позволяет определить всю совокупность бытовых и профессиональных контактов с аллергеном, сезонность заболевания и предположить наиболее вероятные аллергены, вызывающие заболевание.
Кожные аллергические тесты позволяют подтвердить (или отвергнуть) предполагаемые антигены. Следует помнить, что проведение проб требует осторожности и внимательности. Для их постановки существуют противопоказания:
— обострение основного заболевания;
— острые инфекционные заболевания;
— обострение хронических заболеваний, декомпенсированные состояния при заболеваниях сердечно-сосудистой системы, почек, печени, заболевания крови;
— туберкулез (в период обострения), ревматизм и другие заболевания соединительной ткани, опухолевые процессы и психические заболевания.
Не рекомендуется проводить аллергологическое обследование на фоне лечения глюкокортикоидами и антигистаминными средствами.
При недостаточной четкости результатов кожных проб могут п роводиться провокационные пробы — интраназальные, ингаляционные и конъюнктивальные. В то же время постановка их сопряжена с опасностью обострения заболевания (вплоть до развития астматического статуса).
Из методов лабораторной диагностики могут быть использованы реакция лизиса лейкоцитов, реакция микропреципитации по Уанье, реакция дегрануляции базофилов (тест Шелли), показатель повреждения нейтрофилов (по Фрадкину) и другие.
Лечение бронхиальной астмы должно быть длительным и постоянным. Вместе с тем необходима индивидуализация лечения в зависимости от формы болезни, особенностей патогенеза и фазы заболевания.
Задачей лечения бронхиальной астмы является поддержание максимально высокого качества жизни пациентов, длительного сохранения вентиляции легких на необходимом уровне.
Достижение такого состояния возможно только при активном участии больного в лечебном процессе. Поэтому необходима достаточная информированность пациентов о своем заболевании. Больной должен знать о причинах и характере своего заболевания, основных механизмах нарушения бронхиальной проходимости и действии лекарственных препаратов при этом, должен владеть правильной техникой ингаляционной терапии. Очень важно научить больного методам самоконтроля за заболеванием (ведение дневника самонаблюдения, мониторирование бронхиальной проходимости при помощи индивидуального пикфлоуметра). Больной бронхиальной астмой должен осознать, что вылечить болезнь в биологическом смысле невозможно, но можно эффективно контролировать ее.
Так как у большинства больных бронхиальной астмой заболевание связано с экзогенным воздействием на бронхиальное дерево, то в лечебной программе большое значение имеет устранение вредных факторов внешней среды. С этой целью необходимо:
— поддержание чистоты воздуха в жилище;
— борьба с домашней пылью (удаление ковров из спальни, отказ от пуховых и перьевых подушек и матрацев, стирка постельного белья с кипячением и другое);
— отказ от содержания в жилых помещениях домашних животных, птиц, аквариумных рыб;
Кроме того, необходимо устранение или резкое ограничение неспецифических раздражающих факторов — различные аэрозоли, профессиональные воздушные загрязнения, табачный дым. Элементом профилактики обострения астмы является предотвращение респираторных вирусных инфекций.
Основой медикаментозного лечения бронхиальной астмы в соответствии с современным пониманием патофизиологии заболевания является применение препаратов противовоспалительного действия. Эффект действия этих средств проявляется не сразу, но их применение ведет в подавлению воспалительного процесса в бронхах и продолжительному уменьшению симптомов заболевания. Они не купируют приступа удушья, а используются для предупреждения развития бронхоспазма. Поэтому противовоспалительные средства должны применяться при любой форме астмы постоянно, даже при отсутствии клинически очерченных симптомов.
Наряду с противовоспалительным лечением в большинстве случаев имеется необходимость применения лекарственных средств спазмолитического действия (уменьшающих или отменяющих бронхиальную обструкцию). Эти препараты не воздействуют на сущность болезни (воспаление), а только купируют приступ удушья.
При лечение бронхиальной астмы предпочтительнее вводить лекарственные препараты путем ингаляций. Это обеспечивает непосредственное проникновение препарата в место основного процесса, увеличивает эффективность его действия при меньшей дозе лекарства.
К ним относятся кромолин-натрий, недокромил натрия, корти-костероиды.
Кромолин-натрий (хромогликат) — тормозит активацию и дегра-нуляцию тучных клеток, эозинофилов, тормозит рефлекторный брон-хоспазм (неврогенный механизм). Оказывает противовоспалительное действие при длительном применении. Предотвращает появление пос-леаллергенного бронхоспазма и бронхиальную обструкцию после физической нагрузки. Выпускается в виде препаратов:
Интал — капсулы с содержанием порошкообразного вещества по 20 мг, для ингаляций с помощью специального ингалятора — «Спин-халер».
Кромоген — аэрозоль в дозаторе по 5 мг/доза. Используется по 1 дозе 4 раза в день.
В качестве побочных эффектов указанных препаратов можно отметить появление кашля после ингаляции.
Недокромил натрия — новый противовоспалительный препарат, в 4-10 раз превосходящий кромолин-натрий по способности предотвращать бронхоспастическую реакцию. Механизм его действия связан с ингибированием активации и выхода медиаторов из различных клеток воспаления. Оказывает защитное действие в отношении антигенных раздражителей, физических и химических факторов, при нейрогенном воздействии. Препарат рекомендуется для длительного применения, развитие эффекта — постепенное. Не рекомендуется применять беременным и женщинам в период кормления грудью.
Препарат недокромила натрия — тайлед — аэрозоль в дозаторе -4 мг/доза. По 1 дозе 2-4 раза в день. При тяжелом течении заболевания может рекомендоваться временное увеличение дозы в 2 раза в начале лечения (до получения эффекта).
Кортикостероиды (КС) — группа наиболее эффективных противовоспалительных средств. Введение КС перед провокацией аллергеном подавляет поздний бронхоспазм, но не действует на раннюю реакцию.
Длительный пероральный или парентеральный (системный) прием КС в суточной дозе более 10 мг преднизолона чреват развитием побочных эффектов — синдромом Кушинга, стероидный диабет, васкулит, ожирение, язвы желудочно-кишечного тракта и др. Минимум побочных эффектов на системное введение КС отмечается при коротком курсе лечения. Поэтому такая схема введения целесообразна при выраженном обострении астмы. При необходимости длительного перорального приема глюкокортикоидов при бронхиальной астме частоту и выраженность побочных эффектов можно уменьшить при назначении их с интервалом через день. Такая схема основана на том, что антиастматический эффект КС длится 48 часов, а подавление ими гипоталамо-гипофизарно-надпочечниковой системы проходит через 24 часа. Поэтому лечение проводят приемом двойной дозы парепарата 1 раз в два дня.
Местное применение КС — ингаляционные формы — дает значительно меньше побочных эффектов. Вместе с тем ингаляционные глюкокортикоиды не способны купировать приступ удушья.
В лечении бронхиальной астмы следует отдавать предпочтение ингаляционным стероидам, даже если некоторым больным их будет недостаточно. В таких случаях высокие дозы ингаляционных стероидов следует сочетать с низкими дозами пероральных КС. При длительном приеме ингаляционных КС обострение астмы предпочтительнее лечить короткими курсами пероральных (или парентеральных) КС. Схема лечения ингаляционными кортикоидами предусматривает достаточно высокую начальную дозу с последующим ее снижением.
Препараты ингаляционных КС:
Беклометазона дипропионат (бекотид, беклокорт, альдецин, бекломет, беклазон) 50 и 250 мкг/доза.
Будесонид (пульмикорт) 50 — 200 мкт/доза. Применяются 2-4 раза в день, дозы 200 — 1000 мкг/сутки (в тяжелых случаях до 2000 мкг/сутки).
Ингакорт (флунизолид) 0,25 мг/доза. Применяется по 2 дозы 2 раза в день. Побочные явления: кандидоз полости рта, дисфония (охриплость голоса). Опасность развития кандидоза значительно уменьшается при полоскании полости рта сразу после ингаляции.
СРЕДСТВА СПАЗМОЛИТИЧЕСКОГО (БРОНХОЛИТИЧЕСКОГО) ДЕЙСТВИЯ
К ним относятся симпатомиметики, метилксантины, антихоли-нергические препараты.
Симпатомиметики предотвращают развитие немедленной брон-хоконстрикции, но не предупреждают замедленную (позднюю) астматическую реакцию.
Ингаляции симпатомиметиков должны применяться не чаще 3-4 раз в день. Регулярное длительное использование симпатомиметиков может привести к ухудшению течения астмы.
Симпатомиметики по действию на адренорецепторы разделяют на:
1) стимуляторы а- и β1-2-адренорецепторов: адреналин, эфедрин;
2) стимуляторы β1-2-адренорецепторов: изадрин, эуспиран, ново-дрин и др.;
3) селективные β2-адреностимуляторы: алупент, астмопент, беротек.
При избыточном применении неселективных адреностимуляторов может развиться синдром «рикошета» — усиление бронхоспазма в результате накопления продуктов метаболизма адреномиметиков, вызывающих блокаду β2-адренорецепторов. Для лечения бронхиальной астмы более эффективно использование селективных β2-адрености-муляторов, обеспечивающих выраженное бронхолитическое действие при почти полном отсутствии кардиотоксического действия. Однако и их использование в больших количествах приводит к обратному эффекту — усилению обструкции в результате синдрома «запирания» (отек слизистой оболочки бронхов вследствие выраженной вазодилатации). В период обострения бронхиальной астмы усиливается кардиотоксическое действие симпатомиметиков. Следует помнить, что с возрастом (особенно у пожилых и старых больных) чувствительность к β-адреностимуляторам снижается, в то же время усиливается аритмогенное действие адреномиметиков. Механизм бронхолитического действия этих препаратов связан с повышением внутриклеточного содержания цАМФ. Действуют β-адреномиметики преимущественно на рецепторы мелких бронхов. В настоящее, время появились β2-миметики пролонгированного действия (до 12 часов) — сальмотерол, формотерол. Они должны быть наиболее эффективны для предотвращения ночного удушья, однако место их в лечении астмы еще не установлено.
Антихолинергические препараты блокируют мускариновые рецепторы в бронхах, снижают стимуляцию блуждающего нерва, тем самым способствуют бронходилатации.
Среди холинолитиков наиболее распространенным препаратом является атропин и другие алкалоиды этой группы. В обычных дозах эти средства обладают выраженными побочными эффектами -уменьшают секрецию и сгущают бронхиальный секрет, и поэтому самостоятельного значения в лечении бронхиальной астмы не имеют. Считается, что холинолитики действуют преимущественно на крупные бронхи.
В клинической практике используются комбинированные лекарственные средства, содержащие в своем составе алкалоиды группы атропина: солутан, антастман, астматол. Лучшим препартом этой группы является атровент (аэрозоль 20 мкг/доза), который применяется по 2 вдоха через 6-8 часов. Созданы препараты комбинированного действия: сочетание β2 -агониста с антихолинергическим средством:
Беродуал (фенотерол + ипратропиума бромид).
Дитек — аэрозоль, сочетающий бронхолитический и противовоспалительный эффект (фенотерол + динатрия хромогликат).
Ксантиновые (метилксантиновые) препараты — теофиллин, эуфиллин, дипрофиллин — являются ингибиторами фосфодиэстеразы, замедляя дегрануляцию цАМФ, тучных клеток и базофилов, предотвращают спазм бронхиальной мускулатуры. Кроме того, метилксантины блокируют аденозиновые рецепторы, вероятно, ингибируют мобилизацию внутриклеточного Са^, стимулируют выделение катехоламинов надпочечниками, активность цилиарной системы бронхов и тормозят влияние простагландинов на бронхи.
В последние годы появились препараты теофиллина пролонгированного действия (ретафил, теопек, теодур, филаконтин и Др.). С их помощью можно более стабильно поддерживать эффективную концентрацию препарата в крови и снизить их токсический эффект. Пролонгированное действие указанных медикаментов имеет особое значение для профилактики ночных приступов удушья, так как терапевтическая концентрация теофиллина поддерживается в течение 10 — 12 часов. Пролонгированные препараты способны предупредить приступ удушья в ответ на физическую нагрузку.
В отличие от симпатомиметиков метилксантины минимально угнетают раннюю реакцию бронхов на антиген, но вызывают почти полную блокаду поздней астматической реакции.
Эффект ксантинов зависит от концентрации вещества в плазме крови: отчетливая бронходилатация отмечается только при концентрации от 10 мг/л до 20 мг/л. Превышение этой концентрации, особенно выше 35 мг/л, приводит к значительному усилению побочных эффектов. К последним относятся тошнота, рвота, изжога, понос, головная боль, раздражительность, бессонница, лихорадка, гипогликемия, гипотензия, сердечные аритмии, судороги, нарушение мозговых функций и даже смерть. Такие симптомы, как нарушение функций желудочно-кишечного тракта, бессонница и сердечные аритмии, могут возникать и при терапевтических концентрациях препарата в крови. Важно помнить, что нет линейной связи между дозой и сывороточной концентрацией (увеличение дозы на 25% может привести к 50%-ному повышению концентрации в крови).
Доза ксантинов должна быть снижена:
— при правожелудочковой сердечной недостаточности;
У курильщиков доза ксантинов должна быть повышена.
Кроме того, для профилактического лечения бронхиальной астмы могут использоваться препараты из группы протекторов тучных клеток — кетотифен, задитен. Это антигистаминовые средства, они воздействуют на раннюю и позднюю бронхоспастическую реакцию, предотвращают развитие блокады β2-адренорецепторов. Основные побочные эффекты — седативное действие, стимуляция аппетита, увеличение массы тела.
Кетотифен (задитен) — капсулы и таблетки 0,001. Применяются длительно по 1 мг 1-2 раза в день.
Тактика лечения бронхиальной астмы основывается на оценке тяжести течения астмы, показателей бронхиальной проходимости. Так, уменьшение значений пикфлоуметрии ниже 50% от индивидуальной нормы говорит о тяжести обструкции. Значения ПФМ меньше 100 л/мин свидетельствуют о необходимости срочной госпитализации. Колебания ПФМ в течение дня более 20% являются показателем недостаточного контроля заболевания.
Для эффективного лечения бронхиальной астмы необходимо обязательное прекращение курения.
При аллергической астме вне периода обострения (при установленном аллергене) показана специфическая гипосенсибилизация.
Больному с редкими и легкими проявлениями астмы в виде эпизодов дыхательного дискомфорта не чаще 1 раза в неделю не требуется постоянного лечения, достаточно симптоматического приема бронходилататоров короткого действия внутрь или в ингаляциях.
Более частые симптомы и (или) продолжительная обструкция (по данным ПФМ или другим) требуют постоянного лечения. Важные показатели степени тяжести астмы — нарушение сна, ограничение дееспособности (работа, учеба, игры) из-за дыхательных симптомов.
Соответственно тяжести течения Международным соглашением по диагностике и лечению бронхиальной астмы выделяют 4 ступени з лечении заболевания. Стабилизация течения астмы, исчезновение симптомов являются основанием для перевода фармакологического лечения на более низкую ступень. Отсутствие эффекта или ухудшение в течении астмы являются показанием для перехода на более высокую ступень лечения.
Ступень I — легкое течение астмы:
— симпатомиметики короткого действия при необходимости, но не чаще 3-4 раз в неделю;
— спазмолитики (β2-агонисты) или интал перед физической нагрузкой, предстоящим воздействием аллергена, перед выходом на холод (можно использовать комбинированный препарат дитек).
Ступень II- астма средней тяжести:
— обязательное ежедневное применение противовоспалительных препаратов: кромолин-натрий, недокромил натрия или ингаляционных КС по 200 — 500 мкг/сутки;
— при необходимости доза ингаляционных стероидов может быть увеличена до 400 — 750 мкг/сутки;
— ингаляционные β2-агонисты короткого действия, вводимые «по требованию», но не чаще 3-4 раз в день;
— возможно применение пролонгированных бронхолитиков. Ступень III- астма средней тяжести, но с частыми ночными симптомами:
— ингаляционные КС ежедневно 800 — 1000 мкг/сутки (более 1000 мкг — только под наблюдением специалиста);
— пролонгированные теофиллины, пероральные рд-агонисты длительного действия, возможно — ингаляционные холинолитики;
— ингаляционные (β2—агонисты короткого действия «по требованию», не чаще 3-4 раз в день.
— ингаляционные КС 800 — 1000 мкг/сутки и более (до 2000 мкг/ сутки);
— пролонгированные теофиллины и/или (^-адреномиметики;
— ингаляционные β2 -агонисты короткого действия, ингаляционные холинолитики не чаще 3-4 раз в день;
— системные глюкокортикостероиды (внутрь или парентерально).
Для восстановления бронхиальной проходимости назначают также отхаркивающие средства, способствующие уменьшению вязкости мокроты. Наиболее эффективны при астме препараты йода (при условии хорошей переносимости).
При инфекционно-зависимой астме и только при наличии явных признаков активной инфекции могут применяться антибактериальные препараты. Следует отметить, что антибиотики показаны больным бронхиальной астмой значительно реже, чем их назначают.
В комплексной терапии бронхиальной астмы в последние годы с успехом применяются методы экстракорпоральной терапии — плазмаферез, гемосорбция, ксеносорбция. С их помощью можно быстро прекратить очередное обострение болезни, улучшить переносимость лекарственных средств, уменьшить их дозу.
В период стабилизации состояния больного атопической астмой должны проводиться:
— элиминационные мероприятия (устранение аллергена);
— спелеотерапия (лечение в соляных шахтах).
При инфекционно-зависимой астме обязательно санирование очагов хронической инфекции. При аспириновой астме может быть проведена десенсибилизация ацетилсалициловой кислотой.
В период ремиссии бронхиальной астмы широко используются методы немедикаментозного лечения: разгрузочно-диетическая терапия (РДТ), психотерапия, иглорефлексотерапия, ЛФК, физиотерапия, санаторно-курортное лечение, баротерапия и спелеотерапия.
Для лечения астмы физического усилия эффективно применение интала, антагонистов кальция. При этой форме астмы КС неэффективны.
Выявление аутоиммунных нарушений требует назначения имму-номодуляторов. У больных с выраженными нервно-психическими нарушениями применяют различные виды психотерапии, иглорефлек-сотерапию, седативные препараты и антидепрессанты.
Лечение астматического статуса строится на следующих основных принципах:
— минимум лекарственных средств, только жизненно необходимые на данный момент медикаменты;
— полная отмена препаратов симпатомиметического действия (если они использовались в лечении), отказ от их применения как средств для оказания первой помощи;
— обязательное назначение глюкокортикостероидов.
Медикаментозная терапия складывается из следующего:
— коррекция кислотно-щелочного состояния,
Глюкокортикоиды применяются одновременно парентерально (внутривенно) и внутрь. Доза КС для парентерального применения определяется клинической картиной. Однократная начальная доза КС (в пересчете на преднизолон) для внутривенного введения при I стадии астматического статуса — 60 — 90 мг, при II стадии — 90 — 120 мг, при III стадии — 120 — 150 мг.
При отсутствии или недостаточности эффекта (сохранение бронхоспазма) через 0,5 — 1 час преднизолон вводится повторно в вену в той же дозе или в большей. Терапия КС проводится до полного купирования астматического статуса. Так как при парентеральном введении происходит обязательное связывание КС с белками крови, что как минимум наполовину снижает клинический эффект, то необходимо одновременно назначать КС перорально в суточной дозе 40 — 60 мг и более (в зависимости от тяжести течения астмы, предшествующего приема гормонов и др.). Целесообразно при сочетании путей введения использовать разные группы КС.
Выход больного из астматического статуса является показанием для снижения дозы КС. Тактика отмены (снижения) дозы КС такова:
ежедневное в течение 3-5 дней уменьшение дозы внутривенно вводимого гормона наполовину с полной отменой. После этого также в течение 3-5 дней отменяется пероральный прием гормонов. Если уменьшение дозы КС сопровождается появлением признаков заболевания — переходят к подбору поддерживающей дозы препарата для дальнейшего лечения.
Для борьбы с обезвоживанием, с целью усиления бронхиальной экссудации и улучшения тканевого обмена назначается введение достаточного количества жидкости — регидратация тканей. Лучше использовать 5%-ный раствор глюкозы и физиологический раствор. В течение первых суток лечения вводится 3-4 литра жидкости. Для улучшения микроциркуляции и предотвращения развития ДВС-синдрома вводимые растворы гепаринизируют из расчета 5000 ЕД гепарина на 1 литр жидкости. При появлении эффективного кашля (с хорошим отхождением мокроты) и устранении бронхиальной обструкции регидратация прекращается.
Ликвидация бронхиальной обструкции при астматическом статусе достигается применением препаратов метилксантинового ряда -эуфиллина. Начальная доза внутривенно струйно 5-6 мг/кг. После этого проводится внутривенное капельное введение препарата в дозе 0,9 мг/кг/час до улучшения состояния, а затем в той же дозе в течение 6-8 часов. Суточная доза эуфиллина может достигать 2 г (но не более). При сочетании астматического статуса с артериальной гипертезией могут быть рекомендованы ганглиотики (5%-ный раствор пен-тамина по 0,3 — 0,5 мл п/к или в/в).
Появление резко выраженного токсического эффекта при применении эуфиллина (головная боль, тошнота, рвота, боли в области сердца) может быть основанием для назначения глюкозо-новокаино-вой смеси (5%-ный раствор глюкозы 150-200 мл + 0,25%-0,5%-ный раствор новокаина 30-50 мл) для внутривенного применения.
Разжижение мокроты при астматическом статусе лучше всего достигается назначением йодистого калия (3%-ный раствор внутрь или 10%-ный раствор в/в — 5-10 мл). Отхаркивающие средства муколитического действия при астматическом статусе противопоказаны.
Для астматического статуса свойственно развитие дыхательного и метаболического ацидоза. Поэтому необходим контроль за рН крови (должная величина не менее 7,3). Устранение ацидоза достигается назначением щелочных растворов, парентеральное применение которых возможно только под контролем рН, так как алкалоз значительно более губителен для клеток организма, чем ацидоз. При невозможности динамического контроля за рН крови уменьшения ацидоза можно добиться или приемом щелочных растворов внутрь, или введением их в клизме (особенно у больных в бессознательном состоянии).
Оксигенотерапия — важный фактор в лечении астматического статуса, но следует помнить, что эффект ее будет зависеть от состояния бронхиальной проходимости.
Лечение больных с III стадией астматического статуса должно проводиться в условиях реанимационного отделения, так как в этих случаях необходим чаще всего перевод больного на искусственную вентиляцию легких, промывание (лаваж) бронхов с отсасыванием бронхиальной слизи, нередко — длительная перидуральная блокада, фторотановый наркоз.
источник