Аспириновая астма (АА) — это заболевание, при котором основным причинным фактором является прием лекарства, обладающего обезболивающим, жаропонижающим и противовоспалительным эффектами, относящегося к нестероидным противовоспалительным препаратам (НПВС). Это особый вид, встречающийся в среднем у 10-40% пациентов, страдающих бронхиальной астмой.
Что это такое? Это патологическое состояние, когда дыхательная система человека излишне остро реагирует на проникновение в организм любым путем (через рот, внутривенно и т. д.) вещества по типу аспирина. Избирательное поражение бронхов и легких, проявляющееся затруднением дыхания, маскируется под признаками бронхиальной астмы и тяжело поддается стандартному лечению.
Аспириновая бронхиальная астма (БА) — это один из клинических вариантов бронхиальной астмы, обладающий особым патогенетическим механизмом, связанным с непереносимостью обезболивающих и жаропонижающих (нестероидных противовоспалительных) лекарственных средств.
Наиболее часто причиной развития аспириновой астмы выступают представители группы салицилатов (аспирин) и производные индолуксусной кислоты (индометацин).
Однако необходимо помнить, что аспириновую астму могут провоцировать комбинированные медикаменты, имеющие в своем составе действующее вещество ацетилсалициловой кислоты, а также пищевые продукты, содержащие салицилаты (цитрусовые, ягоды, томаты,) или пищевые добавки/красители, придающие желтоватый оттенок продуктам (тартразин).
Обращает внимание клиническая особенность данной формы бронхиальной астмы, характеризующаяся осложненным течением с частыми обострениями. При этом добиться полного восстановления проходимости дыхательных путей бывает сложно.
На сегодняшний день не существует единой общепринятой патогенетической теории, объясняющей аспириновую астму. Путем исследований выяснено, что после приема аспириносодержащих и других нестероидных противовоспалительных средств изменяется нормальный механизм превращения арахидоновой кислоты, необходимый для образования веществ-регуляторов функций важных органов, на патологический.
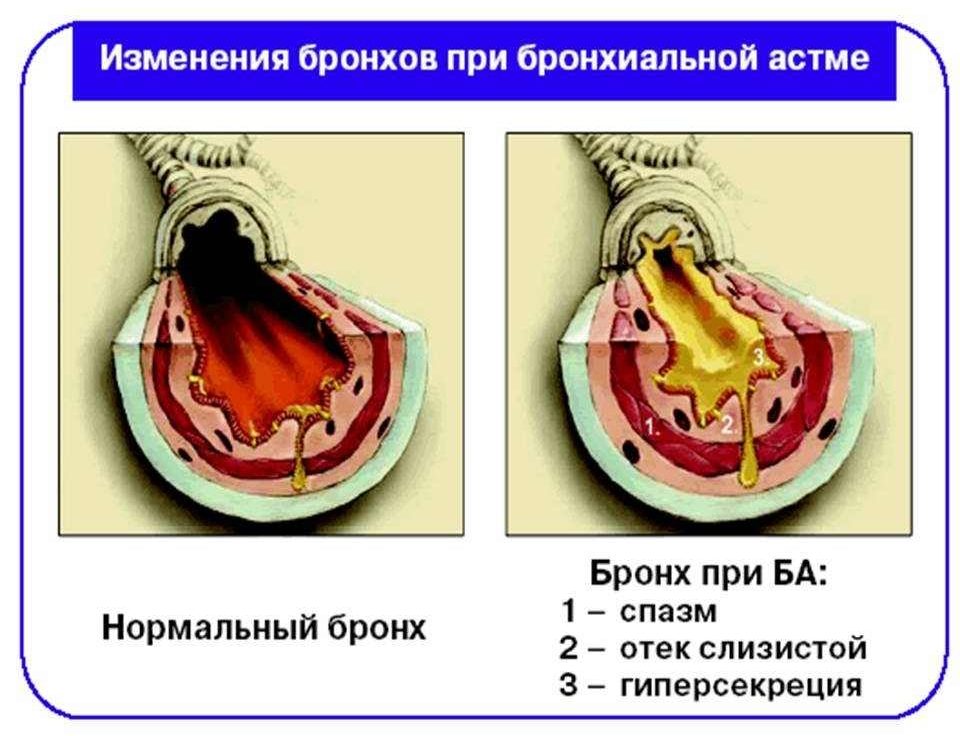
В результате измененного цикла арахидоновой кислоты наблюдается избыток (гиперпродукция) лейкотриенов. Эти вещества усиливают воспалительную реакцию, под их действием развивается отек и повышается сократимость бронхов, увеличивается секреция слизи, уменьшается кровоснабжение миокарда и сила сердечных сокращений.
При бронхиальной астме степень тяжести заболевания зависит не только от интенсивности воспалительного процесса в бронхах, но и от того, где локализуются эти процессы. Особенностью патогенеза аспириновой астмы является вовлечение не только крупных и средних бронхов, но и мелких дыхательный путей (диаметр которых составляет менее 2 мм), а также ткани легких.
Обширное воспалительное повреждение слизистой оболочки органов дыхания приводит к необратимым нарушениям функции газообмена (вдыхание кислорода и выдыхание углекислого газа). В результате формируются такие осложненные формы, как астма физического усилия, ночная астма, тяжелая бронхиальная астма с высоким риском повторных обострений, тяжело контролируемая астма.
Описано и изучено несколько клинических вариантов аспириновой астмы:
- «чистая» форма;
- астматическая триада;
- сочетание непереносимости НПВС с аллергической БА.
В первом варианте прослеживается четкая схема возникновения симптомов астмы в виде появления острой нехватки воздуха и кашля после приема производных салицилатов.
Вторую форму, согласно ее названию, можно представить формулой: анафилактоидные реакции на НПВС + астматическое удушье + патология слизистой носа в виде образования полипов.
Отличительными признаками триады являются заложенность носа, снижение или отсутствие обоняния, боль в проекции околоносовых пазух, головная боль. Когда эти симптомы начинают сочетаться с признаками спазмирования бронхов, что приводит к дыхательной недостаточности, следует оценить связь с приемом аспирина или других НПВС. При прогрессировании заболевания возрастает вероятность появления анафилактоидных проявлений по типу высыпаний, воспаления слизистой носа, конъюнктивита, расстройств пищеварительной системы.
Для третьей, более сложной формы существует риск развития тяжелой патологии дыханя, поскольку аспириновая астма устойчива к лечению глюкокортикоидными гормонами, а последние являются основной группой препаратов для оказания помощи при жизнеугрожающих приступах удушья.
В целом, рассматривая симптоматику аспириновой непереносимости, можно выделить большой спектр клинических проявлений:
- покраснение кожи лица или верхней части тела;
- приступы одышки и кашля;
- воспаление слизистой носа и слизистой оболочки глаз (конъюнктивит);
- высыпание по типу крапивницы;
- ангионевротического отека (типа Квинке);
- повышение температуры тела;
- понос;
- боль в верхней части живота, иногда сопровождающаяся тошнотой или рвотой.
- астматический статус как тяжелое обострение БА;
- остановка дыхания,
- потеря сознания
- шок.
При этом первые признаки начинающегося заболевания могут включать лишь чихание, насморк или заложенность носа и покраснение лица. А возникают данные симптомы через 1-3 часа после приема аспирина или другого НПВС.
Для подтверждения диагноза «аспириновая бронхиальная астма» следует учитывать характерные диагностические параметры:
- Приступ нехватки воздуха, вызванный приемом провоцирующего вещества (производных салицилатов или пищевой добавки тартразина), возникает в диапазоне 1-2 часов.
- Возможное развитие астматической триады: аспириновая астма + непереносимость салицилатов + риносинусит или патология слизистой носа по типу полипоза.
- Снижение показателей внешнего дыхания (например: жизненная емкость легких, пиковая (максимальная) скорость выдоха и др.).
- Положительный тест с аспирином или другие модификации провокационных тестов (например, с индометацином или тартразином).
Следует помнить, что диагностические пробы следует проводить при наличии реанимационного отделения и опытных врачей.
Острое нарушение дыхания (приступ) развивается при обострении аспириновой астмы и может возникать непредсказуемо при контакте с причинным фактором или нарушении эмоционального состояния пациента.
При возникновении дыхательной недостаточности нужно предложить больному занять удобное полусидячее положение и обеспечить поступление в помещение прохладного свежего воздуха. Необходимо измерить артериальное давление и контролировать изменения пульса и частоты дыхания.
Легкую форму приступа возможно устранить путем ингаляции препарата из группы селективных стимуляторов β2-адренорецепторов каждые 20 мин в течение 1-го часа.
Среднетяжелую форму приступа следует устранять инъекционными бронхоспазмолитиками.
Самая тяжелая форма приступа называется «астматический статус», который можно распознать по таким критериям:
- острый приступ затрудненного дыхания (частота дыхания — до 40 в 1 мин):
- преобладание затрудненного выдоха над вдохом в покое;
- синюшный оттенок кожи;
- повышенная потливость;
- учащается сердцебиение;
- подъем артериального давления до высоких показателей;
- вовлечение в дыхание вспомогательной мускулатуры (межреберные мышцы, мышцы плечевого пояса и др.);
- мучительный кашель;
- пациент вынужден принять положение сидя для облегчения дыхания.
Неотложная помощь при астматическом статусе включает:
- Ингаляция увлажненного кислорода.
- Применение системных гормонов.
- Внутривенная инфузия бронхолитиков.
- Инфузионная терапия, направленная на устранение патологии кровообращения и предотвращение[М28] сгущения крови.
- При необходимости — искусственная вентиляция легких.
- Симптоматическая терапия.
Оказание экстренной помощи должно сопровождаться постоянным мониторингом лабораторных показателей и проводиться под руководством врача.
Определение тактики лечения аспириновой астмы рекомендовано выполнять под руководством врача-аллерголога. Выбор направления, продолжительности и способа лечения зависит от тяжести заболевания, возраста пациента и наличия сопутствующих патологий.
Терапия обязательно включает такие компоненты:
- Соблюдение диеты.
- Исключение риска попадания в организм медикаментов, содержащих салицилаты или компоненты нестероидных противовоспалительных средств.
- Базовая фармакотерапия бронхиальной астмы, направленная на разрыв цепочки образования воспалительных веществ.
- Формирование толерантности (нечувствительности, невосприимчивости) к повторному действию производных салицилатов.
Что касается диеты, то надо помнить, что салицилаты есть природные, содержащиеся в продуктах (например, некоторые ягоды, фрукты, овощи, напитки с добавлением зелени или продукты, приготовленные из корнеплодов), а также синтетические, используемые для консервирования. Кроме этого, надо знать про неблагоприятный эффект от использования пищевого красителя тартразина. Поскольку зафиксировано, что у 30% больных с непереносимостью аспирина наблюдается перекрестная побочная реакция к тартразину (обозначение на упаковках — Е-102), рекомендуется отслеживать наличие такой добавки в продуктах или визуально определять ее присутствие в кондитерских изделиях, мороженом, содовой воде, явно имеющих желтый цвет или оттенок.
Вторым важным условием успешного лечения является исключение вероятности проникновения в организм медикаментов, в состав которых входят производные аспирина или синтезированные химические вещества, отнесенные к группе НПВС. Следует внимательно изучать состав действующих веществ лекарственного средства и возможные побочные реакции, связанные с его приемом.
Кроме этого, следует помнить что пищевую добавку тартразин также можно обнаружить в некоторых медикаментах или медицинских изделиях по типу поливитаминных комплексов, зубных паст и других.
Базовая терапия бронхиальной астмы должна соответствовать современным клиническим протоколам лечения и проводиться специалистами. Согласно международным рекомендациям, такое лечение должно включать следующие компоненты:
- мембраностабилизирующие препараты;
- блокаторы (антагонисты) лейкотриеновых рецепторов. Одни из них блокируют рецепторы лейкотриенов (действующее вещество — монтелукаст), другие ингибируют фермент липоксигеназу и снижают синтез лейкотриенов.
- лечение глюкокортикоидами, преимущественно при тяжелой форме заболевания.
Для формирования невосприимчивости (толерантности) организма к салицилатам клинически доказана эффективность метода десенситизации. В основе его лежит свойство иммунной системы пациента не отвечать на повторное введение провоцирующего вещества, поскольку наблюдается истощение рецепторов дыхательных путей. Для формирования такого эффекта схемой предусмотрено введение аспирина в первоначальной минимальной дозе (например, 5-10 мг) с последующим контролем функции дыхания. Если отсутствует негативная реакция организма, дозу повышают на 5-10 мг, и цикл мониторинга повторяется далее. По достижении порога чувствительности на провоцирующий фактор подбирается поддерживающая доза аспирина.
Обязательным условием для десенситизации является проведение опытным врачом в стационаре при наличии средств для оказания экстренной помощи.
Пациентам с аспириновой астмой рекомендовано воздерживаться от употребления пищи по типу копченых мясных изделий, поскольку они могут содержать производные салициловой кислоты. Еще один источник салицилатов – овощи, корнеплоды, цитрусовые. Природные салицилаты содержатся в черной смородине, малине, абрикосах, вишне. Употребление этих продуктов даже в маленьких количествах может спровоцировать спазм бронхов.
В некоторых продуктах питания присутствует химическое соединение, которое является аналогом аспирина по принципу действия на организм человека. Это тартразин (Е-102) – синтетическая добавка/краситель желтого цвета, используемая в кондитерском и консервном производстве.
Больным необходимо тщательно изучать состав таких продуктов или полностью отказаться от них, чтобы предотвратить обострение болезни, тем более что указанные на упаковке компоненты не всегда соответствуют тем, которые производитель на самом деле включил в состав продукта.
Комплекс мероприятий, при выполнении которых будет обеспечено предупреждение появления признаков аспириновой бронхиальной астмы и устранены факторы риска ее обострения, включает:
- соблюдение диеты и требований к качеству и составу продуктов питания;
- исключение вероятности приема лекарственных средств, обладающих обезболивающим, жаропонижающим и противовоспалительным эффектами, относящихся к нестероидным противовоспалительным препаратам (НПВП);
- применение лекарств группы блокаторов лейкотриеновых рецепторов, способных предупредить дневные и ночные симптомы бронхиальной астмы, уменьшить проявления сопутствующего сезонного и круглогодичного аллергического ринита.
В любом случае, своевременное обращение к врачу минимизирует вероятность развития осложнений и поможет в эффективном лечении.
источник
Специфический способ лечения аспириновой астмы состоит в проведении десенсибилизации к нестероидным противовоспалительным средствам. В его основе лежит характерная особенность триады: после приступа, вызванного применением нестероидных препаратов (наиболее демонстративно – при приеме «Аспирина» и «Индометацина»), у больных развивается толерантность к последующему приему этих же препаратов, которая сохраняется в течение двух–трех суток. Продолжение приема указанных медикаментов непосредственно после перенесенного приступа может быть использовано в виде длительных курсов лечения больных.
Предполагаемый механизм десенсибилизации состоит в том, что первое назначение нестероидных средств вызывает стимуляцию и последующее истощение активности дефектной ферментной системы (на этом фоне развивается приступ), а прием последующих доз поддерживает ее угнетение. Если прием препарата прекратить, то в течение двух–трех суток непереносимость восстанавливается, и больной вновь реагирует приступом удушья на прием лекарств.
Однократный прием «Аспирина» в дозе 650 мг приводил к устойчивому снижению уровня простагландина F, обладающего выраженным бронхоспастическим действием (доктор медицины Асад С.И., 1984 г.). Вслед за перенесенным приступом больные сохраняли толерантность к повторному приему «Аспирина», поддерживалось угнетение уровня простагландина в крови и наблюдалось постепенное улучшение течения астмы.
Десенсибилизация проводится по следующей схеме. В условиях стационара при отсутствии обструктивного синдрома больному назначают прием «Аспирина» или «Индометацина» в возрастающих дозах. Лечение проводят, начиная с утра. Исходную дозу препарата (10–20 мг) увеличивают с интервалом 2–3 часа при постоянном контроле над состоянием больного. Учитывают появление ранних (продромальных) признаков непереносимости, предшествующих развитию астматического приступа: чувство сдавливания в висках, появление или усиление насморка и т. д. По возникновению этих симптомов определяют пороговую дозу, вызывающую развитие непереносимости, назначают ее повторно и продолжают повышать вплоть до развития приступа. Десенсибилизацию можно считать достигнутой, когда в ответ на назначение терапевтической дозы «Аспирина» больной не отвечает развитием бронхоспазма.
Вслед за десенсибилизацией назначают длительный прием «Аспирина» или его аналогов. На фоне лечения, как правило, удается добиться клинического улучшения в состоянии больных (уменьшения выраженности риносинусопатии, частоты приступов астмы) и снижения суммарной дозы лекарственных препаратов. Таким больным целесообразно рекомендован длительный (как минимум – несколько месяцев) прием «Аспирина» в дозе до 300–500 мг ежедневно или через день.
Серьезным фактором, ограничивающим применение десенсибилизации, является опасность развития тяжелого приступа удушья. Поэтому при проведении лечения обязательно соблюдение определенных условий.
1. Отбор больных со сравнительно легким течением и отсутствием выраженного обструктивного синдрома.
2. Стационарный режим проведения лечения с постоянным врачебным контролем и возможностью оказания помощи в лечении приступа.
Десенсибилизация должна закончиться обязательным инструктажем больных о недопущении перерывов в лечении нестероидными препаратами и о восстановлении непереносимости в течение двух–трех суток после прекращения их приема.
Перспективным является достижение лечения с помощью производных «Аспирина», в частности, его лизинового аналога – «Ацетилсалицилата лизина» (доктор медицины Мелилло Николас, 1993 г.). Введение препарата в нос в виде водного раствора начинали спустя месяц после хирургического удаления полипов и далее проводили еженедельно с повышением дозы от 20 до 2000 мкг. За два последующих года наблюдения до 80% больных не давали рецидивов полипоза.
Жизненно важным профилактическим мероприятием является разъяснительная работа с больным об опасности приема нестероидных препаратов. Критическая ситуация может возникнуть при оказании неотложной медицинской помощи (в частности, с использованием «Баралгина») по поводу астматического приступа и других состояний (например, печеночной или почечной колики).
источник
Возбудителем аспириновой астмы являются нестероидные противовоспалительные препараты, способствующие сужению бронхов.К НПВП относится и аспирин, или ацетилсалициловая кислота, которая применяется как обезболивающее, противовоспалительное средство. Очень часто аспириновая астма сочетается с инфекционной бронхиальной астмой (9-22 % больных страдают двумя видами астмы), но она может существовать и в чистом виде.
Аспириновая астма является не врожденным, а приобретенным заболеванием. Симптомы аспириновой астмы в основном проявляются после перенесенной атопической бронхиальной астмы, поэтому ею не болеют дети. В большинстве случаев заболевают женщины в возрасте 30-50 лет.
Симптомами является сильная заложенность носа и ринит, а как следствие, снижение обоняния и головная боль. Далее в носу и носовых пазухах появляются полипы и следом начинаются приступы удушья и непереносимость НПВП.
Причиной является вмешательство аспирина в метаболизм арахидоновой кислоты, которая содержится в клеточной оболочке. В здоровом состоянии эта кислота под воздействием фермента циклооксигеназы превращается в соединение, способствующее запуску воспалительной реакции. А НПВП в данной ситуации блокируют фермент, не позволяя ей развиваться. У больных аспириновой астмой фермент циклооксигеназы имеет дефект и организм использует другую, липоксигеназу, которая превращает арахидоновую кислоту в лейкотриены, способствующие отеку бронхов, выработке мокроты. В результате начинают проявляться симптомы аспириновой бронхиальной астмы.
Больному не стоит принимать лекарства пиразолонового ряда: теофедрин, анальгин, спазмалгон, баралгин, амидопирин, темпалгин, реопирин, аспирин и другие НПВП, а также средства, в состав которых они входят: диклофенак, индометацин, ибупрофен, сулиндак, пироксикам, напроксен и т.д.
При необходимости как боле- и жароутоляющее можно принимать парацетамол, солпадеин, трамадол (или трамал), фенацетин.
Наряду с перечисленными препаратами, аспириновая бронхиальная астма может проявиться от присутствия в пище желтого красителя тартразина (как в пище, так и в препаратах). По своему химическому составу он схож с аспирином.
Больным нельзя употреблять кондитерские продукты и алкогольные напитки желтого цвета (содержат тартразин).
Вредны и салицилаты: природные (томаты, малина, апельсины, черная смородина, слива, огурцы, абрикосы, вишня), промышленные (консервы и гастрономия). Природные салицилаты содержат тартразин в маленьких количествах, поэтому редко вызывают приступ. Выработка гистамина опасна для больного, этот процесс провоцируют цитрусовые, рыба, свежая капуста.
Иногда человек не подозревает присутствие этого недуга у себя и принимает аспирин. Если появляются первые симптомы (уже через 5-10 мин начинается насморк, кашель, затруднено дыхание), необходимо:
- промыть желудок: выпить 1 л кипяченой воды, потом нажать на корень языка, чтобы очистить желудок. Если выскочила таблетка, то последующие действия выполнять не нужно;
- выпить 10 таблеток активированного угля и таблетку антигистаминного ряда (тавегил, супрастин, кларитин и т.п.);
- когда приступ миновал, нужно записаться на прием к врачу-аллергологу.
Для выявления аспириновой астмы могут проводиться специальные тесты in vivо. Под присмотром врача-аллерголога со специальным оснащением (на случай приступа) пациенту дают аспирин (или другой препарат, относящийся к НПВП). Было проведено испытание, в котором участвовали 100 человек: у трети испытуемых симптомы аспириновой астмы отсутствовали, у второй трети наблюдался бронхоспазм, который иногда даже не фиксировался клинически, и только у остальной трети наблюдалась серьезная реакция на препарат.
Проводятся тесты in vitro, но в данном случае опасность приступа отсутствует, т.к. исследования на реакцию проводятся с клетками крови (необходимо просто сдать кровь).
Реакция на НПВП может проявиться в любом месте дыхательной системы, а в некоторых случаях может поражаться кишечник, желудок и другие слизистые. Отрицательно это сказывается и на иммунной системе, что проявляется в форме сильных и затяжных воспалительных заболеваний.
Десенситизация — это один из способов лечения аспириновой астмы, основанный, как и тесты in vivо, на провокации, только небольшими дозами в течение определенного времени. Лечение обязательно должно проводиться в диспансере под наблюдением специалистов с использованием всего необходимого оснащения. Например, с интервалом в 30 мин пациенту дают препарат аспирина с постоянным увеличением дозы: 3, 30, 60, 100, 150, 325 и 650 мг. Но этот быстрый метод достаточно жесткий, который в основном заканчивается приступом удушья. Поэтому увеличение дозы лучше проводить через сутки.
Перед десенситизацией необходимо снять обострение астмы и проверить на противопоказания, которыми являются: беременность, кровоточивость, язва желудка или двенадцатиперстной кишки.
Проводятся ингаляции не только как базовый метод, но и в случае язвенной болезни двенадцатиперстной кишки или желудка (в данном случае можно использовать и иньекции аспирин-лизина). Очень удобен в применении альдецин (США), т.к. он имеет съемную носовую насадку, что очень важно при полипозной риносинусопатии.
Операционное вмешательство еще больше развивает симптомы и усложняет болезнь.
Если пациент плохо переносит десенситизацию, проводится гемосорбция в течение недели и снова десенситизация. Если симптомы проявления болезни слабые, то гемосорбция способна полностью излечить пациента, страдающего аспириновой бронхиальной астмой.
После излечения в стационаре пациенту назначается поддерживающий курс лечения амбулаторно, суть которого состоит в регулярном принятии аспирина в течение года после еды, запивая щелочной минеральной водой, под строгим наблюдением врача.
Лечение антилейкотриеновыми препаратами — это лечение антагонистами (с греч. переводится как «противник») лейкотриенов. Но наряду с ингаляционными гормональными средствами, рекомендуется использовать и таблетированные.
Около 20-ти лет назад много компаний занялось разработкой антилейкотриенов по двум направлениям: ингибиторы (вещества, подавляющие какую-либо реакцию) синтеза лейкотриенов и вещества, которые связывают лейкотриеновые рецепторы (как антигистамины). Было синтезировано огромное количество соединений, но только четыре из них активны: зилеутоне (первое направление); зафирлукасте, монтелукасте и пранлукасте (по второму направлению). Но как оказалось на практике, аспириновая астма не излечивалась полностью, лишь уменьшалось количество дополнительных препаратов и количество приступов.
Лейкотриеновые препараты до сих пор находятся в разработке. Они относятся к группе препаратов, способствующих контролированию аспириновой бронхиальной астмы и являются сопутствующими в лечении больных.
Сложная и тяжелая аспириновая бронхиальная астма лечится посредством комбинации гемосорбции и внутривенного лазерного облучения крови.
Суть гемосорбции состоит в удалении из организма токсических или патологических веществ посредством влияния сорбента вне организма.
Лазерное облучение крови (фотогемотерапия, внутрисосудистое лазерное облучение крови, ВЛОК) — метод эфферентной терапии (экстракорпоральной детоксикации, гравитационной хирургии крови), который состоит в дозированном воздействии низкоинтенсивными лазерами.
Метод ВЛОК влияет на процессы субклеточного и клеточного уровней, поэтому восстанавливается нормальное функционирование тканей и органов. Важно то, что чужеродные вещества не вносятся в организм для воздействия на какое-либо отдельное звено развития заболевания, а только корректируется система саморегулирования организма. Поэтому этот метод очень эффективен, универсален и безопасен.
ВЛОК делается каждый день (или через день), курс определяется доктором и составляет в среднем от 3 до 10 процедур. Время процедуры — 15-20 минут. Лазерное облучение крови безболезненно.
источник
Аспириновая астма – одна из разновидностей данного заболевания, она возникает при применении препаратов на основе ацетилсалициловой кислоты и других противовоспалительных обезболивающих препаратов. У данной формы существуют свои диагностические критерии, стоит разобрать, в каких случаях возникает данное заболевание, какими симптомами оно обычно проявляет себя, какие бывают методы лечения.
Аспириновая бронхиальная астма не самая распространенная разновидность данной патологии. Она развивается из-за воздействия ацетилсалициловой кислоты на организм, при этом предсказать возможную повышенную восприимчивость к данному веществу довольно сложно.
По статистике большинство заболевших – женщины в возрасте от 30 до 50 лет. Нет проверенной информации о наследственной передачи склонности к данному заболеванию. В целом, случаи аспириновой формы составляют больше 20 – 40 процентов от всех случаев астмы, в разных источниках приводится разная информация.
У детей данное заболевание обычно встречается не так часто, однако такая вероятность существует. В целом, в большинстве случаев наличие данного заболевания определяется только при начале лечения какого-либо состояния с помощью обезболивающих и противовоспалительных препаратов.
Для аспириновой астмы характерна триада симптомов, если она раскрывается не полностью, говорят о неполной триаде. Данная триада является одним из основных диагностических критериев данного заболевания, если она отсутствует, об аспириновой астме говорить нельзя в большинстве случаев. К триаде обычно относят следующие признаки:
- воспалительный процесс на слизистой оболочке носа, обычно приводит к возникновению ринита разных видов;
- приступы осложненного дыхания, удушья;
- выявление непереносимости аспирина и других противовоспалительных обезболивающих нестероидных препаратов.
Важно! В некоторых случаях симптоматика данного заболевания маскируется под аллергические реакции.
Патогенез при данном заболевании представляет собой довольно сложный процесс, существует несколько теорий, почему некоторые люди становятся слишком чувствительны к ацетилсалициловой кислоты. Формирование аспириновой астмы связано с обменными процессами в организме.
Если триада аспириновой астмы отсутствует, причина возникновения симптомов может быть в другом. В целом, при возникновении признаков бронхиальной астмы нужно провести полноценное обследование, которое поможет точно установить причину.
Основной симптом данного заболевания – одышка, сильный кашель, переходящий в удушье, как у любой разновидности астмы. Чем дальше, тем тяжелее становятся симптомы, особенно если их основная причина, наличие ацетилсалициловой кислоты, не исчезает.
Данное заболевание в большинстве случаев начинает развиваться с воспалительного процесса в носоглотке. Обычно он представляет собой ринит, очень часто с образованием полипов на слизистой носа. Также при данной форме астмы заболевшие могут отметить следующие вещи:
- недавно приходилось принимать обезболивающие противовоспалительные нестероидные препараты, симптомы начинают усиливаться с приемом аспирина и других лекарств;
- перед астмой был период, напоминающий обычную простуду, предастма;
- порой все вышеперечисленные симптомы сопровождаются появлением высыпаний на коже, обычно они представляют собой сыпь вроде крапивницы;
- обычно возникает экспираторная одышка, когда выдыхать становится тяжелее, чем вдыхать.
При возникновении подобных симптомов нужно обязательно обратиться к врачу. Стоит отметить, что данными признаками могут сопровождаться другие виды астмы, поэтому перед началом лечения требуется полноценная диагностика.
Важно! Если не лечить астму, приступы удушья могут стать слишком интенсивными, привести к потере сознания и даже летальному исходу.
При возникновении приступов астмы и признаков данного заболевания можно обратиться к отоларингологу или напрямую к пульмонологу. Возможно, потребуется консультация аллерголога и других специалистов.
Большинство разновидностей данной патологии нельзя полностью вылечить, поскольку они зависят от внутренних процессов организма, повлиять на которые крайне сложно. Однако избегая раздражителей, приема противовоспалительных препаратов, подобрав подходящее лечение, чтобы купировать приступы, можно привести заболевание к стойкой ремиссии.
Лечение данного заболевания обычно комплексное, оно включает в себя несколько различных методов. Их обязательно нужно сочетать, чтобы добиться наиболее выраженного результата:
- Диета. В некоторых продуктах содержится ацетилсалициловая кислота, поэтому их советуют убрать из рациона. К таким продуктам обычно относят консервы, различные мясные полуфабрикаты, многие цитрусовые, в том числе мандарины, многие разновидности орехов и ягод, некоторые овощи. Также нельзя употреблять пиво, советуют избегать краситель тартразин.
- Десенситизация при аспириновой астме. Данный метод применяют, если по показаниям нельзя полностью исключать противовоспалительные препараты. Данный метод основан на том, что невосприимчивость к аспирину растет, если принимать повышенные дозы в течение 24 – 72 часов после приступа.
- Различные препараты. Они помогают снимать последствия приступов. Обычно применяются различные средства против ринита, для купирования самой астмы используют антагонисты лейкотреновых рецепторов: зафирлукаст и другие препараты, снижающие продукцию лейкотриенов.
При образовании полипов в носу может потребоваться их хирургическое удаление. В целом, план лечения может изменяться в зависимости от показаний. Терапию астмы можно проходить исключительно под контролем врача.
Антибиотики при данном заболевании обычно не назначаются, они могут быть использованы, если из-за ринита развилась какая-либо инфекция дыхательных путей и носоглотки. Применение подобных лекарств не запрещено при данной разновидности астмы.
Чем сбить температуру при аспириновой астме? Во время простудных заболеваний тяжело обойтись без обезболивающих и противовоспалительных препаратов. Если нужно сбить температуру, можно обойтись более простыми средствами: например, холодными компрессами, приемом жидкостей, обычной воды, в больших количествах.
Если при заболевании невозможно обойтись без противовоспалительных средств данного ряда, то желательно обратиться к методу дисенситизации. При наличии показаний его всегда стараются осуществить.
Поскольку большинство обезболивающих препаратов при данном заболевании оказывается под запретом, подобрать подходящее лекарство становится сложно. В большинстве случаев, если обойтись без аспирина и подобных препаратов невозможно, требуется дисенситизация.
Обычно разрешены гормональные обезболивающие, на основе стероидов. Однако стоит учитывать, что подобные препараты обычно могут применяться исключительно по рецепту. В целом, при аспириновой астме нужно соблюдать осторожность при подборе препаратов против жара и боли. В ряде случаев при приеме обезболивающих средств назначают антигистаминные препараты, помогающие сгладить симптомы аспириновой астмы.
Исследования показывают, что лидокаин не ухудшает состояние больных с астмой аспириновой формы. Поэтому его можно применять в качестве обезболивающего. Однако стоит отметить, что нужно четко соблюдать дозировки, перед началом лечения нужно обязательно проконсультироваться с врачом.
источник
Аспириновая бронхиальная астма – это псевдоаллергическое хроническое воспаление дыхательных путей, обусловленное гиперчувствительностью к аспирину и другим нестероидным противовоспалительным средствам и проявляющееся заложенностью носа, ринореей, затруднением дыхания, кашлем, приступами удушья. Течение болезни тяжелое. Диагностика предусматривает тщательный анализ анамнестических данных и жалоб, оценку результатов физикального обследования, функции внешнего дыхания. Лечение основано на исключении нестероидных противовоспалительных препаратов, соблюдении специальной диеты, применении бронходилататоров, глюкокортикоидов, антагонистов лейкотриеновых рецепторов.
Аспириновая бронхиальная астма – это особый вариант бронхиальной астмы, при котором развитие бронхоспастического синдрома обусловлено повышенной чувствительностью к нестероидным противовоспалительным средствам (НПВС), в том числе к ацетилсалициловой кислоте, а также природным салицилатам. Возникающее при этом нарушение метаболизма арахидоновой кислоты приводит к появлению бронхоспазма и сужению просвета бронхов. Аспириновая бронхиальная астма имеет тяжелое течение, слабо реагирует на введение бронхолитиков и требует раннего назначения ингаляционных глюкокортикостероидов для предотвращения осложнений.
Встречается заболевание в основном у взрослых, причем чаще болеют женщины в возрасте 30-40 лет. Непереносимость НПВС наблюдается у 10-20% больных бронхиальной астмой, причем эти цифры увеличиваются при сочетании астмы с риносинуситами. Впервые гиперчувствительность к аспирину с развитием ларингоспазма и затрудненного дыхания была выявлена еще в начале XX века, вскоре после открытия и внедрения в клиническую практику ацетилсалициловой кислоты.
Возникновение аспириновой бронхиальной астмы обусловлено повышенной чувствительностью к аспирину и другим НПВС: диклофенаку, ибупрофену, индометацину, кетопрофену, напроксену, пироксикаму, мефенамовой кислоте и сулиндаку. Причем в большинстве случаев в отношении вышеперечисленных медикаментов отмечается перекрестная реакция, то есть при наличии повышенной чувствительности к аспирину в 50-100% случаев будет наблюдаться гиперчувствительность и к индометацину, сулиндаку и т. д.
Нередко гиперреакция с развитием бронхоспазма отмечается не только на лекарственные препараты, но и на природные салицилаты: помидоры и огурцы, апельсины и лимоны, яблоки и перец, некоторые ягоды (малина, клубника, земляника и др.), приправы (корица, куркума). Кроме того, повышенная чувствительность нередко развивается на желтый краситель тартазин, а также различные консервированные продукты, в состав которых входят производные салициловой и бензойной кислоты.
Механизм развития бронхоспазма и связанных с ним приступов удушья при аспириновой астме обусловлен не классической аллергией, а нарушением метаболизма арахидоновой кислоты (зачастую такое нарушение генетически обусловлено) под действием нестероидных противовоспалительных препаратов. При этом в избытке образуются медиаторы воспаления – цистеиниловые лейкотриены, которые усиливают воспалительный процесс в дыхательных путях и приводят к развитию бронхоспазма, провоцируют избыточную секрецию бронхиальной слизи, повышают сосудистую проницаемость. Это позволяет считать данную патологию респираторной псевдоатопией (псевдоаллергией).
Кроме этого у больных происходит угнетение циклооксигеназного пути метаболизма арахидоновой кислоты с уменьшением образования простагландинов E, расширяющих бронхи и увеличением количества простагландинов F2a, суживающих бронхиальное дерево. Еще один патогенетический фактор, участвующий в развитии аспириновой бронхиальной астмы – усиление активности тромбоцитов при поступлении в организм нестероидных противовоспалительных средств. Повышенная агрегация тромбоцитов приводит к усиленному выделению из них таких биологически активных веществ, как тромбоксан и серотонин, вызывающих спазм бронхов, повышенную секрецию бронхиальных желез, нарастание отека слизистой оболочки бронхов и развитие бронхообструктивного синдрома.
Выделяют несколько вариантов течения аспириновой бронхиальной астмы – чистая аспириновая астма, аспириновая триада и сочетание гиперчувствительности к нестероидным противовоспалительным препаратам с атопической бронхиальной астмой. Заболевание чаще всего развивается у больных, страдающих хроническим риносинуситом или астмой, нередко впервые появляясь на фоне вирусной или бактериальной инфекции при приеме в связи с этим какого-либо жаропонижающего средства. Обычно в течение 0,5-1 часа после попадания в организм аспирина или его аналогов появляется обильная ринорея, слезотечение, покраснение лица и верхней части грудной клетки, развивается приступ удушья, соответствующий классическому течению бронхиальной астмы. Нередко приступ сопровождается тошнотой и рвотой, болями в животе, снижением артериального давления с головокружением и обморочными состояниями.
При изолированной («чистой») аспириновой бронхиальной астме характерно развитие приступа удушья вскоре после приема НПВС при отсутствии других клинических проявлений и относительно благоприятном течении заболевания. При аспириновой триаде отмечается сочетание признаков риносинусита (заложенность носа, насморк, головная боль), непереносимости нестероидных противовоспалительных препаратов (боль в висках, ринорея, приступы чихания и слезотечения).
Тяжелое прогрессирующее течения астмы сопряжено с частыми приступами удушья, развитием астматического статуса. При сочетании аспириновой и атопической бронхиальной астмы, наряду с аспириновой триадой, отмечаются признаки аллергических реакций с развитием бронхоспазма на попадание в организм пыльцы растений, бытовых и пищевых аллергенов, а также нередкие признаки поражения других органов и систем, в том числе явления рецидивирующей крапивницы, экземы, атопического дерматита.
Правильный диагноз при аспириновой бронхиальной астме можно установить при условии тщательного сбора анамнеза, установления четкой связи развития астматических приступов с приемом ацетилсалициловой кислоты и других НПВС, а также лекарственных препаратов, в состав которых входит аспирин, «природных» салицилатов и пищевого красителя тартазина.
Облегчает диагностику наличие у больных аспириновой бронхиальной астмой, так называемой аспириновой триады, то есть сочетания непереносимости НПВС, тяжелых приступов удушья и клинических признаков хронического полипозного риносинусита (подтверждаемых при проведении рентгенографии придаточных пазух носа и эндоскопическом исследовании носоглотки).
Для подтверждения диагноза информативны провокационные тесты с ацетилсалициловой кислотой и индометацином. Вводить НПВС можно перорально, назально или ингаляционно. Исследования должны проводиться только в специализированном медицинском учреждении, оснащенном средствами сердечно-легочной реанимации, так возможно развитие анафилактоидных реакций во время проведения провокационного теста. Проба считается положительной при появлении признаков удушья, нарушения носового дыхания, насморка, слезотечения и снижении ОФВ1 (объема форсированного выдоха за первую секунду) при исследовании функции внешнего дыхания.
Необходимо проведение дифференциальной диагностики аспириновой бронхиальной астмы с другими заболеваниями (атопическая астма, хроническая обструктивная болезнь легких, острые респираторные инфекции, туберкулезные и опухолевые поражения бронхов, сердечная астма и др.). При этом выполняются необходимые инструментальные и лабораторные исследования, в том числе рентгенография органов грудной клетки, КТ легких, бронхоскопия, спирометрия, УЗИ сердца. Проводятся консультации пульмонолога и других специалистов: аллерголога-иммунолога, кардиолога, отоларинголога .
Лечение больных аспириновой БА проводится в соответствии с общими рекомендациями, разработанными для оказания помощи при различных вариантах бронхиальной астмы. Важно исключить употребление аспирина и других НПВС, а также продуктов питания, содержащих природные салицилаты. При необходимости по согласованию с лечащим врачом может быть разрешен прием относительно безопасных препаратов, например парацетамола.
Основные лекарственные средства, используемые для предупреждения приступов удушья у больных аспириновой бронхиальной астмой – ингаляционные глюкокортикостероиды (беклометазона дипропионат, будесонид, флутиказона пропионат), ингаляционные b2-агонисты длительного действия (формотерол и сальметерол), а также антилейкотриеновые препараты (зафирлукаст, монтелукаст, зилеутон). Кроме того, проводится плановое лечение хронических риносинуситов и назальных полипов.
В период обострения при приступе удушья назначаются быстродействующие ингаляционные b2-агонисты (сальбутамол, фенотерол), антихолинергические препараты (ипратропия бромид), теофиллин, эуфиллин. При тяжелом течении аспириновой бронхиальной астмы используются пероральные и инъекционные глюкокортикостероиды, инфузионная терапия. При наличии сопутствующего хронического полипозного риносинусита может проводиться хирургическое лечение с эндоскопическим удалением полипов.
источник
Нестероидные противовоспалительные средства оказывают комплексное действие на воспаление и боль. Их употребление часто сопровождается различными побочными эффектами, одним из которых является реактивное сужение бронхов после употребления ацетилсалициловой кислоты. Это явление получило название «аспириновая астма» из-за характерной для астмы клинической картины.
Аспириновая астма представлена триадой Фернана-Видаля, в которую входят:
- развитие полипозного риносинусита;
- явления приступов удушья;
- непереносимость к нестероидным противовоспалительным средствам (НПВС).
Основными провоцирующими факторами развития аспиринозависимого удушья выступают вещества и лекарственные средства, содержащие салицилаты (аспирин и другие НПВС). Однако механизмы воздействия аспирина на дыхательную систему до конца не изучены. Современный патогенез аспириновой бронхиальной астмы базируется на двух теориях её возникновения.
Одни исследователи считают, что возникновение непереносимости к салицилатом проявляется из-за нарушения метаболических процессов с арахидоновой кислотой, которая участвует в развитии воспалительных реакций. Салицилаты угнетают механизмы создания циклооксигеназы, тем самым подавляя метаболическую реакцию с арахидоновой кислотой и запуская другие механизмы воспаления. Появляется большое количество лейкотриенов, которые выступают причиной отечного состояния и спазма бронхов.
Другая теория говорит о возникновении в связи с употреблением НПВС дисбаланса простагландинов в организме, а конкретно, о росте количества простагландина F, который вызывает спазм бронхов, приводящий к удушью. Некоторые медицинские сообщества связывают избыточное накопление простагландинов с наследственной предрасположенностью.
Кроме того, природные салицилаты содержатся в некоторых продуктах, а их постоянное употребление вызывает симптомы астмы. К развитию аспириновой астмы в большей степени склонны женщины. Она редко развивается у детей и взрослых мужчин.
Клинически течение аспиринозависимой астмы делится на 2 периода. Начальный этап больные часто не связывают с приемом препаратов, а когда заболевание начинает прогрессировать, проявляя симптомы удушья, обращаются к врачу.
Ранние проявления не касаются дыхательной системы, а зачастую затрагивают функциональные особенности эндокринной и иммунной систем. Каждый шестой заболевший страдает патологией щитовидной железы. У женщин наблюдаются расстройства менструации, ранняя менопауза.
Многие больные отмечают уменьшение функций иммунной системы, что проявляется в жалобах на частые ОРВИ. В процесс часто вовлекается нервная система. Расстройства неврологического характера характеризуются:

- сильной эмоциональной реакцией на стрессы;
- чувством внутренней напряженности;
- постоянной тревожностью;
- проявлениями меланхоличной депрессии.
Позднее появляются первые симптомы вовлечения дыхательной системы. Развивается ринит, лечение которого не приводит к выздоровлению.
Разгар заболевания начинается с появления приступов удушья или состояний, близких к бронхоспазму. Болезнь проявляет себя во время гормональных перестроек, которому соответствует возраст:
- 30-40 лет – у женского пола;
- 40-50 – у мужского;
- пубертатный период у детей.
Большинство больных говорят о связи приступа удушья с некоторыми факторами, к которым относят:
- вдыхание резких запахов;
- физическую нагрузку;
- изменение температуры вдыхаемого воздуха вечером и утром.
Приступ удушья аспиринового генеза симптоматически отличается от обычной астмы. В течение 60 минут после употребления аспирина и веществ, содержащих салицилаты, у больного появляются характерные затруднения дыхания, которые сопровождаются:
- истечением большого количества слизи из носовых пазух;
- слезотечением;
- краснотой лица и шеи.
Кроме того, у некоторых больных имеются и другие проявления, сопровождающие приступ аспириновой астмы:

- снижение давления;
- увеличение секреции слюны;
- рвота;
- боль в области желудка.
В отличие от обычной астмы, аспириновое удушье быстро теряет привязку к сезонности приступов. Больные ощущают постоянную заложенность в груди. Обычные бронхолитики не помогают им улучшить состояние. Тяжелые серии приступов появляются более четырех раз за год и вызываются различными факторами: от приема НПВС до вдыхания переохлажденного воздуха и эмоциональных переживаний. У многих женщин отмечена связь обострений со второй стадией менструального цикла.
В диагностических мероприятиях аспиринового синдрома удушья нет отличий от обыкновенной астмы. Начинают исследования больного со сбора анамнеза и физикального обследования. Очень часто жалобы на заложенность носа и удушье могут отсутствовать.
Далее в диагностику включают лабораторные и инструментальные исследования. Самым надежным способом выявления аспириновой астмы является провокационная проба с аспирином. Она очень опасна и должна проводиться медицинским специалистом в центре, где имеется противошоковая палата или реанимационное отделение.
Дополнительными методами являются исследование крови, которое выявляет эозинофилию, и томография пазух носа, на ней обнаруживаются полипы. Для установления степени удушья исследуют функциональные нарушения дыхания, устанавливают их степень.
Основные принципы терапии аспириновой бронхиальной астмы (БА) были сформированы пульмонологами в методических рекомендациях на глобальной конференции, посвященной проблемам астматиков. Согласно этим принципам, необходимо:
- Контролировать симптомы БА.
- Выполнять мероприятия для предупреждения обострений, в том числе развития астматического статуса.
- Поддерживать близкое к нормальному функциональное состояние дыхательной системы.
- Добиться нормальной физической активности больного.
- Устранить негативные провоцирующие лекарственные факторы.
- Не допустить возникновения необратимой закупорки дыхательных путей.
- Предотвратить летальный исход от удушья.
Для достижения этих целей необходимо проводить особую терапию. Первостепенным выступает исключение лекарственных средств группы НПВС и продуктов, содержащих природную ацетилсалициловую кислоту. Далее назначают прием препаратов (Эпиталамина, Эпифамина) и мероприятия, направленные на увеличение в организме мелатонина, которые помогает астматику нормально спать.
Назначают антиоксиданты – вещества, уменьшающие окислительные процессы в организме. Кроме того, различными методами улучшают микроциркуляцию в бронхолегочной системе. Назначают противовоспалительную терапию для стабилизации мембран клеток и уменьшения лейкотриенов. Включают в лечение иммуномодуляторы для увеличения защитных сил организма.
Иногда применяют десенситизацию ацетилсалициловой кислоты. Больной под контролем врачей начинает прием аспирина с маленьких доз. Такое лечение приводит к снижению чувствительности к салицилатам.
В последние годы эффективно используются блокаторы лейкотриеновых рецепторов, с помощью которых больные аспириновой астмой могут даже принимать салицилаты без последствий. Основные препараты этой группы: Монтелукаст, Зафирлукаст.
Прогноз благоприятный при рациональной терапии, но полное излечение от болезни невозможно. Астма является пожизненным заболеванием, поэтому комплексная терапия и исключение салицилатов из рациона не приводят к выздоровлению, но снижают количество обострений и приступов, помогая достигнуть ремиссии.
Профилактические меры направлены на снижение количества приступов и улучшение общего состояния больного. Необходимо:
- исключить аспирин и все НПВС;
- соблюдать диету, исключая консервы, большинство фруктов, пиво, вещества и продукты, содержащие тартразин;
- исключить курение и употребление алкоголя.
Нерегулярная терапия, отказ от диеты и домашнее лечение народными средствами могут привести к появлению астматического статуса. В этом состоянии приступы удушья развиваются практически без причины, часто и не снимаются лекарственными препаратами, что может привести к смерти.
Чтобы избежать тяжелых осложнений, больной должен понять, что астму необходимо лечить пожизненно.
источник
Аспириновая бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей, спровоцированное длительным употреблением лекарственных средств. Для данной болезни характерно приступообразное течение, обострения которого сопровождаются приступами удушья больного.
Данное заболевание отличается прогрессивным течением и сложным процессом лечения, а факторы, которые провоцируют развития данного недуга, все больше распространены. Подробно о том, каковы причины возникновения, симптомы проявления, а также лечения заболевания аспириновая бронхиальная астма, поговорим в данной статье.
Патогенез аспириновой астмы лежит в повышенной чувствительности бронхов, выработанной на основе приема нестероидных противовоспалительных средств. Именно по этой причине возникают приступы. Содержание в организме нестероидных препаратов способствуют сужению бронхов и блокируют выработку веществ, расширяющих их.
Симптомы, по которым проявляется аспириновая бронхиальная астма в организме человека, отличаются тяжестью от прочих форм данного заболевания. Для аспириновой астмы характерно тяжелое течение болезни с продолжительными и частыми приступами.
К основным признакам проявления аспириновой бронхиальной астмы относятся:
- давно наблюдаемая или недавно выявленная непереносимость нестероидных противовоспалительных лекарственных средств;
- частые наступления одышки или удушья, особенно в возрасте после 30 лет;
- обильные выделения слизи из носовых проходов, что является причиной для ошибочного диагноза (грипп и проч.);
- образование полипов на слизистой носа и воспалительные процессы в носовых проходах;
- интенсивный сухой кашель;
- затрудненное дыхание с удлинением выдоха;
- заметные хрипы при дыхании.
Обострение заболевания (бронхиальный приступ) провоцируется приемом нестероидных противовоспалительных средств. Симптомы приступа проявляются не сразу, а постепенно, в течение двух часов после приема препарата.
Через полчаса у больного бронхиальной астмой проявляются затруднения в осуществлении дыхания, из носа выделяется водянистая жидкость. Затем развивается одышка, проявляются первые приступы удушья, становится слышен свистящий хрип при выдыхании воздуха.
Поза, которую больной принимает при наступлении обострения (приступа), в медицине носит название ортопноэ. Характерное положение больного при этом выглядит следующим образом: пациент присаживается на поверхность (кровать, стул и проч.), хватаясь за нее руками и широко расставив локти в стороны. Зафиксированное в таком положении, тело больного активизирует дополнительные возможности органов дыхания, что помогает нормализовать состояние и сократить время приступа.
Выделяется несколько типов данного типа бронхиальной астмы по степени тяжести течения болезни. к ним относятся:
- астма легкой степени тяжести;
- астма средней степени тяжести;
- тяжелая степень;
- крайне тяжелая степень.
Легкая степень аспириновой астмы или интермиттирующая астма проявляется в незначительных и редких обострениях, которые не доставляют больному большого дискомфорта. По этой причине пациенты редко обращаются к врачу на ранней стадии.
Астма средней степени тяжести или персистирующая астма легкого течения характеризуется тем, что в дневное время пациента беспокоят обострения заболевания не менее одного раза в неделю. Начинают наблюдаться ночные приступы.
Тяжелая степень течения аспириновой астмы или персистирующая астма средней степени тяжести отличается ежедневным наступлением обострений и значительно сказывается на физической активности больного. Ночные приступы астмы учащаются и наступают более 1 раза в неделю.
Крайне тяжелая степень течения или персистирующая аспириновая астма тяжелого течения характеризуется постоянными приступами в дневное и ночное время. Общее состояние организма больного значительно ухудшается и без стационарного лечения может наступить летальный исход.
Лечение заболевания аспириновая бронхиальная астма учитывает симптомы и их интенсивность на момент обращения к врачу, а также их изменения после начала лечения. Весть процесс поделен на этапы, в конце каждого из которых проводится контрольное обследование и корректировка курсу.
В том случае, если назначенное лечение не устранило симптомы болезни и состояние больного не изменилось, курс пересматривается полностью. Если же терапия показывает полный или частичный результат, корректировка проводится в тех направлениях, где еще остались проблемы. Этот подход помогает минимизировать побочные эффекты от лекарственных средств и сократить затраты на медикаменты.
Основной подход в лечении заболевания аспириновая астма предусматривает использование лекарственных средств, устраняющих не только симптомы заболевания, но и причины их проявления. Отличием от процесса лечения прочих форм бронхиальной астмы является то, что в данном случае больному запрещено принимать нестероидные противовоспалительные средства.
Препараты, использующиеся для лечения делятся на профилактические и симптоматические. Первая группа позволяет стабилизировать состояние больного и отсрочить наступление нового приступа. Вторая группа применяется при обострении для быстрого купирования приступа. Для достижения полного контроля над болезнью в курс лечения включаются лекарственные средства обеих категорий.
К профилактическим средствам относятся препараты категорий:
- ингаляционные и системные глюкокортикоиды;
- b2-агонисты;
- ксантины;
- антилейкотриеновые препараты.
Перечисленные группы препаратов способствуют расслаблению гладкой мускулатуры бронхов, устранению аллергена из организма и выработке веществ, расширяющих бронхи. Средства, используемые при наступлении приступа:
- ингаляционные b2-агонисты сильного действия;
- глюкокортикостероиды;
- антихолинергические вещества;
- адреналин (инъекции).
Существует ряд мер, применяя которые можно избежать обострения болезни и, в принципе, ее развития. Рекомендации по предотвращению болезни бронхиальная астма включают в себя:
- умеренное употребление лекарственных средств;
- исключение нестероидных противовоспалительных препаратов;
- регулярные занятия спортом для улучшения состояния легких и сердца;
- максимальное пребывание на свежем воздухе;
- соблюдение чистоты в жилом помещении (регулярные влажные уборки);
- устранение пагубных для здоровья привычек (курение).
При первом же проявлении заболевания важно обратиться к врачу-пульмонологу для получения консультации. Чем раньше начнется процесс лечения, тем проще будет взять болезнь под контроль и свести количество приступов заболевания к минимуму. Это поможет больному вернуться к полноценной жизни.
Аспириновая бронхиальная астма – это псевдоаллергическое хроническое воспаление дыхательных путей, обусловленное гиперчувствительностью к аспирину и другим нестероидным противовоспалительным средствам и проявляющееся заложенностью носа, ринореей, затруднением дыхания, кашлем, приступами удушья. Течение болезни тяжелое. Диагностика предусматривает тщательный анализ анамнестических данных и жалоб, оценку результатов физикального обследования, функции внешнего дыхания. Лечение основано на исключении нестероидных противовоспалительных препаратов, соблюдении специальной диеты, применении бронходилататоров, глюкокортикоидов, антагонистов лейкотриеновых рецепторов.
Аспириновая бронхиальная астма – это особый вариант бронхиальной астмы, при котором развитие бронхоспастического синдрома обусловлено повышенной чувствительностью к нестероидным противовоспалительным средствам (НПВС), в том числе к ацетилсалициловой кислоте, а также природным салицилатам. Возникающее при этом нарушение метаболизма арахидоновой кислоты приводит к появлению бронхоспазма и сужению просвета бронхов. Аспириновая бронхиальная астма имеет тяжелое течение, слабо реагирует на введение бронхолитиков и требует раннего назначения ингаляционных глюкокортикостероидов для предотвращения осложнений.
Нередко гиперреакция с развитием бронхоспазма отмечается не только на лекарственные препараты, но и на природные салицилаты: помидоры и огурцы, апельсины и лимоны, яблоки и перец, некоторые ягоды (малина, клубника, земляника и др.), приправы (корица, куркума). Кроме того, повышенная чувствительность нередко развивается на желтый краситель тартазин, а также различные консервированные продукты, в состав которых входят производные салициловой и бензойной кислоты.
Механизм развития бронхоспазма и связанных с ним приступов удушья при аспириновой астме обусловлен не классической аллергией, а нарушением метаболизма арахидоновой кислоты (зачастую такое нарушение генетически обусловлено) под действием нестероидных противовоспалительных препаратов. При этом в избытке образуются медиаторы воспаления – цистеиниловые лейкотриены, которые усиливают воспалительный процесс в дыхательных путях и приводят к развитию бронхоспазма, провоцируют избыточную секрецию бронхиальной слизи, повышают сосудистую проницаемость. Это позволяет считать данную патологию респираторной псевдоатопией (псевдоаллергией).
Кроме этого у больных происходит угнетение циклооксигеназного пути метаболизма арахидоновой кислоты с уменьшением образования простагландинов E, расширяющих бронхи и увеличением количества простагландинов F2a, суживающих бронхиальное дерево. Еще один патогенетический фактор, участвующий в развитии аспириновой бронхиальной астмы – усиление активности тромбоцитов при поступлении в организм нестероидных противовоспалительных средств. Повышенная агрегация тромбоцитов приводит к усиленному выделению из них таких биологически активных веществ, как тромбоксан и серотонин, вызывающих спазм бронхов, повышенную секрецию бронхиальных желез, нарастание отека слизистой оболочки бронхов и развитие бронхообструктивного синдрома.
Выделяют несколько вариантов течения аспириновой бронхиальной астмы – чистая аспириновая астма, аспириновая триада и сочетание гиперчувствительности к нестероидным противовоспалительным препаратам с атопической бронхиальной астмой.
Заболевание чаще всего развивается у больных, страдающих хроническим риносинуситом или астмой, нередко впервые появляясь на фоне вирусной или бактериальной инфекции при приеме в связи с этим какого-либо жаропонижающего средства. Обычно в течение 0,5-1 часа после попадания в организм аспирина или его аналогов появляется обильная ринорея, слезотечение, покраснение лица и верхней части грудной клетки, развивается приступ удушья, соответствующий классическому течению бронхиальной астмы. Нередко приступ сопровождается тошнотой и рвотой, болями в животе, снижением артериального давления с головокружением и обморочными состояниями.
При изолированной («чистой») аспириновой бронхиальной астме характерно развитие приступа удушья вскоре после приема НПВС при отсутствии других клинических проявлений и относительно благоприятном течении заболевания.
При аспириновой триаде отмечается сочетание признаков риносинусита (заложенность носа, насморк, головная боль), непереносимости нестероидных противовоспалительных препаратов (боль в висках, ринорея, приступы чихания и слезотечения) и тяжелого прогрессирующего течения астмы с частыми приступами удушья, развитием астматического статуса.
При сочетании аспириновой и атопической бронхиальной астмы, наряду с аспириновой триадой, отмечаются признаки аллергических реакций с развитием бронхоспазма на попадание в организм пыльцы растений, бытовых и пищевых аллергенов, а также нередкие признаки поражения других органов и систем, в том числе явления рецидивирующей крапивницы, экземы, атопического дерматита.
Правильный диагноз при аспириновой бронхиальной астме можно установить при условии тщательного сбора анамнеза, установления четкой связи развития астматических приступов с приемом ацетилсалициловой кислоты и других НПВС, а также лекарственных препаратов, в состав которых входит аспирин, «природных» салицилатов и пищевого красителя тартазина.
Облегчает диагностику наличие у больных аспириновой бронхиальной астмой, так называемой аспириновой триады, то есть сочетания непереносимости НПВС, тяжелых приступов удушья и клинических признаков хронического полипозного риносинусита (подтверждаемых при проведении рентгенографии придаточных пазух носа и эндоскопическом исследовании носоглотки).
Для подтверждения диагноза информативны провокационные тесты с ацетилсалициловой кислотой и индометацином. Вводить НПВС можно перорально, назально или ингаляционно. Исследования должны проводиться только в специализированном медицинском учреждении, оснащенном средствами сердечно-легочной реанимации, так возможно развитие анафилактоидных реакций во время проведения провокационного теста. Проба считается положительной при появлении признаков удушья, нарушения носового дыхания, насморка, слезотечения и снижении ОФВ1 (объема форсированного выдоха за первую секунду) при исследовании функции внешнего дыхания.
Необходимо проведение дифференциальной диагностики аспириновой бронхиальной астмы с другими заболеваниями (атопическая астма, хроническая обструктивная болезнь легких, острые респираторные инфекции, туберкулезные и опухолевые поражения бронхов, сердечная астма и др.). При этом выполняются необходимые инструментальные и лабораторные исследования, в том числе рентгенография органов грудной клетки, КТ легких, бронхоскопия, спирометрия, УЗИ сердца, проводятся консультации пульмонолога, аллерголога-иммунолога, кардиолога, отоларинголога и других специалистов.
Лечение больных аспириновой бронхиальной астмой проводится в соответствии с общими рекомендациями, разработанными для оказания помощи при различных вариантах бронхиальной астмы. Важно исключить употребление аспирина и других НПВС, а также продуктов питания, содержащих природные салицилаты. При необходимости по согласованию с лечащим врачом может быть разрешен прием относительно безопасных препаратов, например парацетамола.
Основные лекарственные средства, используемые для предупреждения приступов удушья у больных аспириновой бронхиальной астмой – ингаляционные глюкокортикостероиды (беклометазона дипропионат, будесонид, флутиказона пропионат), ингаляционные b2-агонисты длительного действия (формотерол и сальметерол), а также антилейкотриеновые препараты (зафирлукаст, монтелукаст, зилеутон). Кроме того, проводится плановое лечение хронических риносинуситов и назальных полипов.
В период обострения при приступе удушья назначаются быстродействующие ингаляционные b2-агонисты (сальбутамол, фенотерол), антихолинергические препараты (ипратропия бромид), теофиллин, эуфиллин. При тяжелом течении аспириновой бронхиальной астмы используются пероральные и инъекционные глюкокортикостероиды, инфузионная терапия. При наличии сопутствующего хронического полипозного риносинусита может проводиться хирургическое лечение с эндоскопическим удалением полипов.
Аспириновую астму провоцирует прием НПВС. Особенно опасна для пациентов ацетилсалициловая кислота (АСК).
К лекарственным средствам, содержащим АСК относятся:
Данную группу лекарств используют при лечении аритмий, ОРЗ, гипертермии, артритах, артрозах, головных болях, миалгии.
Кроме АСК болезнь могут спровоцировать и НПВС:
- Ибупрофен;
- Напроксен;
- Диклофенак;
- Индометацин;
- Кеторолак;
- Лорноксикам;
- Нимесулид;
- Фенилбутазон;
- Мелоксикам;
- Пироксикам.
Аспириновую БА способны запустить и некоторые продукты, богатые салицилатами:
- красные и оранжевые овощи;
- огурцы;
- цитрусовые;
- яблоки;
- ягоды (малина, клубника, земляника);
- специи (корица, куркума).
Продукты желтого цвета (природный краситель тартразин) также не стоит употреблять.
Механизм запуска болезни можно объяснить влиянием АСК на циклооксигеназу (ЦОГ). Ацетилсалициловая кислота способна полностью заблокировать данный фермент. У пациентов с АсБА вместо ЦОГ синтезируется липооксигеназа, которая катализирует синтез арахидоновой кислоты. Это ведет к образованию лейкотриенов в организме больного.
Лейкотриены способны провоцировать бронхообструктивный синдром, который плохо купируется обычными бронхолитиками и приводит к сильному удушью.
Ученые выяснили, что АСК разрушает тромбоциты. Из них высвобождаются различные медиаторы воспаления, запускающие псевдоаллергическую реакцию. При АсБА синдром бронхообструкции спровоцирован отеком слизистой бронхов, а не спазмом мышечных структур их в стенках. Этим объясняется плохая эффективность терапии бронхолитиками.
Аспириновая астма подразделяется на несколько вариантов клинических проявлений: «чистая» аспириновая астма, аспириновая триада (триада Фернана-Видаля), повышенная чувствительность к НПВС с атопической формой бронхиальной астмы.
Часто заболевание проявляется у пациентов с хронической патологией лор-органов, а также больных страдающих классической формой бронхиальной астмы. Впервые болезнь начинается на фоне респираторной вирусной инфекции после приема жаропонижающего средства.
Больной отмечает появление заложенности носа после приема Аспирина или Ибупрофена. В дальнейшем присоединяется сильное течение из носа, румянец на лице, гиперемия кожных покровов в области шеи и верхних отделов грудной клетки, дыхательная недостаточность. Выдох у больного удлинен. Клинические проявления болезни схожи с типичным течением БА. Приступ удушья сопровождается диспепсическими расстройствами, низким артериальным давлением и обмороками. При неэффективном лечении может развиться анафилактический шок.
Симптомы «Чистой» АсБА проявляются практически сразу после приема АСК или НПВС. Клиника аспириновой триады сопровождается риносинуситом, непереносимостью НПВС, тяжелым течением БА с развитием астматического статуса.
Если у больного аспириновая астма сочетается с атопической формой БА, то приступы провоцируются попаданием следующих аллергенов в организм: пыльцы, пыли, шерсти и т. д. Данная разновидность БА сопровождается атопическим дерматитом, крапивницей и экземой. Больной также жалуется на наличие аллергической формы конъюнктивита.
Аспириновая астма у женщин провоцирует бесплодие, нарушение менструального цикла, частые выкидыши, раннюю менопаузу. При данной патологии наблюдаются нарушения синтеза тиреоидных гормонов.
Если был зафиксирован случай АсБА у пациента, необходимо обратиться к врачу. Он соберет полные анамнестические сведения о наличии всех хронических заболеваний, оценит аллергический статус больного. Врачу для обоснования диагноза понадобится общий анализ крови и анализ мокроты.
Для исключения сопутствующих легочных болезней, доктор назначает рентгенологическое обследование легких. Пациенту проводят аллергопробы на Аспирин и прочие НПВС, а также лекарства и продукты, имеющие салицилаты и тартразин.
Самым распространенным диагностическим мероприятием считается провокационный тест с АСК и Индометацином. Препараты вводят интраназально, через рот или с помощью ингаляционного аппарата. Данное обследование разрешено только в специальных лечебно-диагностических учреждениях, чтобы была возможность быстрого купирования приступа. Тест является положительным, если у больного появились дыхательная недостаточность, ринит, слезотечение, снизились показатели спирографии.
Для подтверждения наличия аспириновой триады врач направляет больного на рентгенологическое исследование носовых пазух. Также проводят эндоскопическое обследование носовой полости и глотки.
Для исключения сопутствующих заболеваний пациента направляют к специалистам узкого профиля, проводят компьютерную топографию, бронхоскопию, ультразвуковое исследование сердца.
Лечебные мероприятия включают в себя диетотерапию и медикаментозное лечение, десенсибилизирующие мероприятия, хирургическое лечение.
Для уменьшения концентрации аспирина необходимо промыть желудок кипяченой водой. Для этого пациент должен выпить 1 литр кипяченой воды и вызвать рвоту. Если симптомы бронхообструкции сохраняются, больному нужно дать активированный уголь (1 таблетка на 10 килограмм веса). При ухудшении состояния необходимо вызвать скорую помощь. До приезда врача, по возможности, использовать муколитики (Беродуал, Сальбутамол и т. д.).
Пациенту следует исключить соленые и консервированные продукты, колбасы, копчености, фрукты и овощи желтого, красного и оранжевого цветов (яблоки, абрикосы, цитрусовые, помидоры, перец сладкий, изюм, кукуруза и т.д). Больным с АсБА необходимо отказаться от пива, винных напитков, кондитерских изделий, содержащих краситель тартразин (торты, пирожные, напитки, мармелад, попкорн и т. д.). Пациенту разрешено употреблять рыбу, мясо, молочные продукты, крупы, а также необходимо пить не меньше 1,5 литров воды в сутки, в дополнение к чаю, супам и компотам.
При развитии бронхообструкции врачи назначают лекарства расширяющие бронхи. При аспириновой астме применяют антагонисты лейкотриеновых рецепторов. К данной группе бронходилататоров относятся: Зафирлукаст, Пранлукаст, Побилукаст, Монтелукаст. Широко применяются блокаторы 5-липоксигеназы (Зилеутон). Благодаря этим препаратам спадает отек в бронхиальном дереве. Зафирлукаст помогает снизить приступы удушья и улучшить показатели дыхательной функции. Монтелукаст хорошо переносят дети дошкольного возраста.
Для предупреждения тяжелых симптомов удушья применяют ингаляции с глюкокортикостероидами (Беклометазона дипропионат, Будесонид, Флутиказона пропионат), b2-агонистами (Формотерол и Сальметерол), антихолинергические лекарственные средства (Ипратропия бромид, Теофиллин, Эуфиллин).
Применяют симптоматическую терапию для лечения ринофарингита и синуситов.
К хирургическому лечению прибегают, если у пациента обнаружены хронические заболевания лор-органов (аденоиды, носовые полипы). Это помогает избежать тяжелых ринитов и фарингитом во время обострений.
Десенсибилизация — это процедура, направленная на снижение чувствительности больного к Аспирину. Лечение проводят в стационаре, под наблюдением врача. Сначала пациенту назначают маленькие дозировки лекарственных средств, содержащих АСК или НПВС. Постепенно дозу увеличивают. Если у больного появляются симптомы бронхоспазма или другие проявления астмы, необходимо добавить антагонисты лейкотриеновых рецепторов. При успешной десенсибилизационной терапии пациента выписывают из стационара и назначают Аспирин амбулаторно. Данные мероприятия помогают снизить частоту приступов АсБА.
Аспириновая астма требует соблюдения определенных правил профилактики. При покупке продуктов в магазине необходимо внимательно читать состав на этикетке. Не применять препараты из группы НПВС. Если прием показан по причине наличия у больного патологии сердца и суставов, следует проконсультироваться с лечащим врачом. В периоды ремиссии лучше пройти курс десенсибилизации, что облегчит течение болезни, увеличит промежуток между обострениями. В редких случаях данные мероприятия помогают избавить от заболевания. При выполнении всех рекомендаций врачей прогноз по заболеванию благоприятный.
Врачи ошарашены! Защита от ГРИППА и ПРОСТУДЫ!
Нужно всего лишь перед сном.

Аспириновая астма проявляется не только при использовании лекарственных препаратов, но и при употреблении продуктов, в состав которых входят природные салицилаты. По статистике, среди людей, страдающих бронхиальной астмой, каждый пятый имеет гиперчувствительность к аспирину и другим НПВС. Данное заболевание не является врожденным, чаще им страдают женщины в возрасте старше 30 лет. Аспириновая бронхиальная астма отличается ярко выраженными клиническими проявлениями, сопровождающимися общим тяжелым состоянием больного.
При воздействии аспирина на стенки бронхов изменяется метаболизм архидоновых кислот, что приводит к нарушению равновесия между веществами, стимулирующими спазм бронхов, и веществами, бронхи расширяющими. В результате бронхи сужаются, стенки их начинают вырабатывать большое количество густого вязкого секрета, что затрудняет процесс дыхания. Провоцируется аспириновая астма не только воздействием ацетилсалициловой кислоты, но и другими препаратами группы НПВС, к примеру, «Ибупрофеном», «Ксефокамом», «Кеторолаком» и др.
Аспириновая бронхиальная астма характеризуется тяжелыми упорными приступами и проявляется в качестве триады Фернана-Видаля, включающей в себя развитие полипозного риносинусита, приступы удушья различной степени тяжести и непереносимость препаратов из группы НПВС.
На ранних этапах развития заболевание способно вызывать гормональный дисбаланс, что может проявляться нарушением менструального цикла у женщин, ранним началом менопаузы, невынашиваемостью беременности. Аспириновая астма проявляется и в виде сбоев в работе щитовидной железы.
Главным признаком аспириновой бронхиальной астмы являются приступы удушья, имеющие определенные характерные черты:
- Выдыхать воздух больному тяжелей, чем вдыхать его.
- Во время приступа человек не может выполнять активные физические движения, так как не хватает кислорода и резко наступает головокружение.
- При приступе больной обычно занимает положение сидя, с наклоном туловища вперед, опираясь руками о стол или другую мебель.
- На расстоянии слышны сухие свистящие хрипы, усиливающиеся на выдохе.
- Приступ часто сопровождает кашель, но слизистые выделения трудно выводятся из дыхательных путей. Такой непродуктивный кашель также может быть симптомом бронхиальной астмы.
Часто заболевание начинается с длительного обильного насморка, который практически не реагирует на лечебные мероприятия. Нередко ринит переходит в полипозный риносинусит, объединяющий следующие приметы:
- Образование полипов на слизистой носа, напоминающих по форме горошины размером до 4 мм, чаще безболезненные.
- Затрудненность носового дыхания и много слизи в носу.
- Определенная степень снижения обоняния.
- Возможно появление кашля, заложенности ушей, повышенной температуры.
- При переходе воспаления на пазухи появляется боль в области надпереносья или лица.
Такие симптомы, как удушье и непереносимость препаратов, могут проявляться одновременно, с небольшим временным интервалом. К примеру, реакция на прием лекарственного препарата может появиться через 30 — 60 минут, тогда как удушье развивается намного быстрее.
Симптомами гиперчувствительности к группе лекарств НПВС могут быть:
- Покраснение лица.
- Острый ринит с зудом и жидкими выделениями.
- Зуд кожи лица и верхней половины туловища.
- Появление крапивницы — сильно зудящих розовых высыпаний на всем теле, выступающих над окружающими тканями.
- Развитие аллергического конъюнктивита, сопровождающегося слезотечением, покраснением глаз, ощущением песка под веками.
- При тяжелой степени непереносимости начинается аллергическая реакция по типу ангионевротического отека (отек Квинке), при котором резко отекают ткани лица (в основном носогубный треугольник) и языка, что может привести к удушью. Возможны отеки в области гениталий или, реже, на теле.
- Анафилактический шок — самое тяжелое проявление непереносимости препаратов. При этом резко снижается артериальное давление, отмечаются покраснение кожи лица и туловища, переходящее в посинение, частое дыхание и пульс, возможны боли в области живота, потеря сознания. Это состояние требует срочной медицинской помощи.
При своевременном обращении к врачу и добросовестном следовании его рекомендациям больным удается свести к минимуму подобные проявления и жить полноценной жизнью.
Для диагностирования астмы врачом проводятся сбор анамнеза (для точной постановки диагноза больной должен максимально полно и четко описать проявления заболевания) и жалоб пациента; рентгенография легких для исключения других патологий органов дыхательной системы и выявления повышенной воздушности тканей (эмфиземы); измерения показателей внешнего дыхания. При необходимости проводят аллергопробу на аспирин или другие препараты.
При обильном разрастании полипов в носовой полости предлагается их хирургическое удаление, после чего становится легче дышать носом.

Если у вас или ваших близких участилось дыхание, и вы заподозрили неладное, то прочтите эту статью, и вы разберетесь в причинах и лечении данного недуга. Если же вы заметили учащенное дыхание у ребенка, то лечение будет другим, учтите это.
Все о синдроме обструктивного апноэ во сне вам расскажет данная статья, за авторством нашего опытного пульмонолога.
Лечение бронхиальной аспириновой астмы включает в себя не только медикаментозную помощь, но и соблюдение определенного режима и диеты, что позволяет усилить защитные силы организма.
Диета при бронхиальной астме подразумевает следующее:
- Отказ от всех продуктов, содержащих краситель Е102, придающий пище желтый оттенок. Сюда относятся газированные напитки, соки, супы быстрого приготовления, полуфабрикаты и многое другое.
- Отказ от употребления сильных аллергенов, таких, как цитрусовые, экзотические фрукты, грибы, мед.
- Ограничение соли.
- Полное исключение копченостей, засоленных блюд, уксуса и продуктов с консервантами.
- Ограничение блюд с ароматизаторами и вкусовыми добавками.
- Употребление достаточного количества жидкости.
Таким образом, каждый человек, столкнувшийся с данным заболеванием, может жить полноценной жизнью и заниматься спортом. Для этого он должен крайне внимательно относиться к своему здоровью, строго соблюдать диету и режим дня, а также следовать указаниям специалиста.
О существовании бронхиальной астмы знают практически все. И именно для людей с этим заболеванием в инструкции к нестероидным противовоспалительным препаратам (НПВП) предусмотрен отдельный пункт, предупреждающий о возможных побочных эффектах. Связано это с тем, что существует аспириновая бронхиальная астма, и приём подобных средств может не только не принести пользы, но и заметно навредить здоровью.
Поговорим подробнее об этом заболевании, его симптоматике, а также способах лечения и профилактики.
Итак, что представляет собой заболевание, о котором пойдёт речь? Аспириновая астма – это одна их форм бронхиальной астмы. Появляется она в результате непереносимости организмом препаратов, содержащих в своём составе аспирин (ацетилсалициловая кислота и другие НПВП).
Как правило, заболевание начинает проявлять себя после перенесённой атопической бронхиальной астмы, поэтому среди детей оно не встречается. Обычно патология поражает людей в возрасте от 30 до 50 лет. При этом, как показывает статистика, чаще от нее страдают женщины, а не мужчины.
Появление аспириновой астмы связано с нарушениями обмена некоторых видов кислот в организме. Способствовать этому может наследственная предрасположенность либо вирусные инфекции.
У здоровых людей в организме под воздействием фермента циклооксигеназы арахидоновая кислота превращается в вещества, которые способствуют появлению воспалительной реакции (тромбоксан, простогландин). Принцип действия ацетилсалициловой кислоты и других НПВП состоит в том, что аспирин, который находится в их составе, блокирует этот фермент, и развитие воспалительной реакции прекращается.
У больных аспириновой бронхиальной астмой наблюдаются некоторые отличия в работе организма. Вместо циклооксигеназы для переработки арахидоновой кислоты он использует липоксигеназу. Это провоцирует образование лейкотриенов, которые способствуют отёку бронхов, а также появлению вязкой мокроты и сильного спазма. Результатом этого становится развитие приступа сильного удушья.
Как уже говорилось выше, аспирин содержится не только в ацетилсалициловой кислоте, но и во многих других нестероидных противовоспалительных препаратах (НПВП). Наиболее известные из них следующие:
- «Диклофенак».
- «Индометацин».
- «Кеторолак».
- «Мелоксикам».
- «Фенилбутазон».
- «Ибупрофен».
- «Кетопрофен».
- «Лорноксикам».
- «Нимесулид».
- «Фенилбутазон.
Кроме этого, с особой осторожностью нужно относиться к приёму таблеток, покрытых оболочкой жёлтого цвета. В их составе может быть тартазин, применение которого категорически запрещено при аспириновой бронхиальной астме.
Всем известно, что НПВП обладают отличным жаропонижающим, противовоспалительным и обезболивающим эффектом. Что делать, если их применение просто необходимо? Какое можно принять обезболивающее при аспириновой астме?
Очень эффективным средством является «Парацетамол». Он отличается быстрым действием и практически не вызывает симптомов непереносимости аспириновых препаратов. Но перед его применением обязательно необходимо проконсультироваться с врачом для определения максимально допустимой дозы во избежание проявления побочных реакций.
Как проявляет себя аспириновая астма? Симптомы могут отличаться в зависимости от степени тяжести заболевания. Рассмотрим те варианты, которые являются точными показателями патологического процесса.
Во-первых, для аспириновой астмы характерно развитие ринита. Он сопровождается заложенностью носа, появлением из него выделений и снижением обоняния. Могут наблюдаться боли в лобной части головы. Кроме этого, в носу и носовых пазухах могут появиться полипы.
Во-вторых, аспириновая астма провоцирует возникновение сильного приступа удушья. Иногда это приводит к потере сознания. В некоторых случаях заболевание может стать причиной появления крапивницы, сильного зуда, желудочно-кишечных расстройств и конъюнктивита.
Аспириновая астма не является врождённым заболеванием, поэтому до определённого момента о ней могут даже не догадываться. Симптомы появляются уже спустя 5-10 минут после приёма НПВП, поэтому при их обнаружении важно принять все необходимые меры:
- Промывание желудка. Для этого больному нужно выпить около одного литра кипячёной воды и нажать на корень языка, чтобы спровоцировать появление рвотного рефлекса. Если после проведенного действия таблетка выпала, никакие особые меры больше предпринимать не нужно. Если нет, то переходим ко второму пункту.
- Не допустить отравление организма и продолжение развития аллергических реакций. Для этого нужно выпить 10 таблеток активированного угля и одну таблетку какого-либо антигистаминного препарата («Кларитин», «Тавегил», «Супрастин» и т. д.).
При этом после окончания приступа необходимо обязательно обратиться к аллергологу. Он проведет специальные тесты на выявление заболевания и назначит необходимое лечение. При этом будут учитываться все возможные особенности организма.
Лечение аспириновой астмы проходит только в условиях стационара под постоянным присмотром специалистов. Это поможет избежать или вовремя устранить появление возможных реакций и побочных эффектов.
Одним из способов лечения является проведение десенситизации. Суть процесса состоит в том, что больному дают препараты, в составе которых есть аспирин. Происходит это через равные промежутки времени с постоянным увеличением дозы активного вещества. Метод является довольно жёстким и часто может заканчиваться приступами удушья. Именно поэтому рекомендуется проводить увеличение дозы аспирина один раз в сутки, а не во время каждого приёма.
Существуют некоторые противопоказания к использованию данного способа лечения: беременность, язва желудка либо двенадцатиперстной кишки, кровоточивость. В этих случаях аспирин применяется в виде ингаляций.
Если наблюдается плохая переносимость пациентом десенситизации, сначала назначается проведение гемосорбции. При слабой симптоматике заболевания этого процесса бывает достаточно для полного излечения. Если же нет, то через неделю опять проводится десенситизация.
По окончанию курса лечения больному назначается приём аспирина на протяжении года уже в амбулаторных условиях. Делать это нужно после еды, запивая достаточным количеством щелочной минеральной воды. В результате организм привыкает к действию препарата, и аллергические реакции больше не возникают.
Для уменьшения выработки лейкотриенов, которые и являются провокаторами развития заболевания, практикуется использование антагонистов. Применение этих препаратов возможно в виде таблеток либо с помощью ингаляций. Важно запомнить, что эти средства необходимо использовать только в сочетании с другими составляющими терапии, так как они не способны самостоятельно победить заболевание. Хотя общее количество приступов после их применения заметно уменьшается.
Параллельно с лечением аспириновой астмы происходит избавление и от сопутствующих заболеваний: синусита, ринита и так далее. Для этого используют симптоматическую терапию.
Для успешного лечения не достаточно приёма лекарственных препаратов. Ещё одним обязательным условием является соблюдение режима питания. Что можно и нельзя использовать в пищу при диагнозе «аспириновая астма»? Диета, разработанная специалистами, запрещает следующие продукты:
- Мясные: колбасы и колбасные изделия, буженина, ветчина.
- Фрукты и ягоды: абрикосы, апельсины, яблоки, персики, виноград, сливы, изюм, дыня, чернослив, клубника, малина, ежевика, чёрная смородина, вишня.
- Овощи: огурцы, картофель, перец (сладкий и горький), помидоры, кабачки.
- Морепродукты: креветки.
- Злаковые: кукуруза и попкорн.
- Сладости: жевательная резинка, карамель, мёд, варенье, конфеты с ароматизаторами мяты, лакрицы, фруктов и ягод.
- Полуфабрикаты и консервы.
- Алкоголь: сухое вино, шампанское, пиво.

Как уберечь себя от появления признаков такого заболевания, как аспириновая астма? В первую очередь нужно исключить из употребления все препараты, в составе которых содержится аспирин, салициллаты, тартазин. В предыдущем разделе мы рассмотрели список запрещённых продуктов, поэтому не будем повторно обращаться к этому вопросу.
Тем, кто ещё не знает о наличии у себя возможного заболевания, нужно с осторожностью относиться к приёму аспириносодержащих препаратов и НПВП, чётко придерживаться инструкции и максимально разрешённой дозировки, не использовать их не по назначению.
Также всем нужно ознакомиться с порядком действий во время приступа астмы. Как говорится, предупреждён – значит, вооружён.
источник