автор не бойтесь. У этих двух заболеваний разная причина и разный механизм развития.
Вам уже написали, что круп — вирусной природы, бронхиальная астма — аллергической.
При крупе поражается гортань(происходит воспалене слизистой, отек и сужение просвета гортни под водействием вируса) , при астме — бронхи (под действием аллергена происхдит отек слизистой и спазм гладкой мускулатуы бронхов, за счет этого сужается их просвет).
Это вообще разные болезни.
Порсле выздоровления вполне можно идти в сад. как и при любом другом ОРВИ.
Ой спасибочки.:flower:
А то я вчера разревелась. (
Мы ушли под расписку.
К нам ходит м/сестра и колет а/б и ушки закапывает фурацилиновым спиртом(сказали, что надо, т.к. отит уже есть, но пока не страшный, чтобы не было хуже).
Вобщем выполняем все предписания врачей: дышим, колемся и проч.
Ой спасибочки.:flower:
А то я вчера разревелась. (
Мы ушли под расписку.
К нам ходит м/сестра и колет а/б и ушки закапывает фурацилиновым спиртом(сказали, что надо, т.к. отит уже есть, но пока не страшный, чтобы не было хуже).
Вобщем выполняем все предписания врачей: дышим, колемся и проч.
Если есть отит, антибиотики вам показаны. А где лежали?
Девочки, помогите.
У нас стеноз гортани при орви.
СО всех сторон слышу, что это начало астмы.
Боюсь до дрожи в коленях.
И еще вопрос: чем стеноз при орви отличается от стеноза при аллергии (ну аллергическая реакция)
Это вам врач такое сказал? Нам ставят под вопросом БА , но у нас ОБСТРУКЦИИ, т.е. сужение бронхиол происходит — аллергическая р-ция на вирус или лекарство. А про стеноз я такое впервые слышу. у меня самой в детстве были стенозы при ОРВИ, но на этом все и кончилось:009:
Это вам врач такое сказал? Нам ставят под вопросом БА , но у нас ОБСТРУКЦИИ, т.е. сужение бронхиол происходит — аллергическая р-ция на вирус или лекарство. А про стеноз я такое впервые слышу. у меня самой в детстве были стенозы при ОРВИ, но на этом все и кончилось:009:
Нет конечно. Врач утверждает, что это возрастное и т.п. А знакомые говорят, что у них сын астматиком до 12 лет был из-за того, что сначала думали, что это стеноз при орви (и соответственно лечили), а выявилось что это аллергическая реакция.И парня просто «залечили» антибиотиками. (
Нет конечно. Врач утверждает, что это возрастное и т.п. А знакомые говорят, что у них сын астматиком до 12 лет был из-за того, что сначала думали, что это стеноз при орви (и соответственно лечили), а выявилось что это аллергическая реакция.И парня просто «залечили» антибиотиками. (
Астматиком нельзя быть до 12 лет, им можн либо не быть, либо быть всю жизнь.
А вообще хороший грамотный педиатр Вам в помощь.
Астматиком нельзя быть до 12 лет, им можн либо не быть, либо быть всю жизнь.
А вообще хороший грамотный педиатр Вам в помощь.
Спасибо. Вы мне очень помогли. Развеяли сомнения.
:flower::flower::flower:
у сына с года стеноз,постоянные обструк.бронхиты,атиты,в полтора поставили(пульманолог)бронхиальную астму,но в 2,5 года(этим лето) нас по направлеию аллерголога положили в больницу на обследование и не обнаружили деагноз брон. астмы,а у нас анатомическое строение горла ,как начинает заболевать через день или два происходит стеноз,чесно говоря уже устала,но что поделаешь,надеюсь скоро перерастёмврачи у нас попадались не компетентные и пульмонолог,которая постоянно выписывала антибиотики,а под конец назначила нам болончики для асматиков(на что врачи в больнице были в шоке),педиатр которая не разбиралась а только разводила руками и ничего не могла объяснить,слава Богу за аллерголога а за врачей в педиатрическом
Да, вот это врачи.
я здесь нашла хорошего специалиста на форуме (пульманолога)
источник
Несмотря на многие сходные проявления, сердечная астма и бронхиальная астма имеют отличительные признаки, позволяющие дифференцировать их друг от друга. Это важно для проведения правильной диагностики и назначения лечения, так как эти состояния в корне отличаются происхождением и требуют разных методов воздействия.
Оба вида проявляются приступами удушья, но вызываются они совершенно разными причинами. Сердечную форму нельзя считать самостоятельным заболеванием, так как она является следствием наличия у больного нескольких проблем с сердечно-сосудистой системой, приводящих к развитию сердечной недостаточности.
Бронхиальная астма – это отдельное заболевание, чаще всего аллергической природы, поражающее легкие и бронхи, но никак не связанное с сердечной деятельностью. В этом состоит основное отличие бронхиальной астмы от сердечной астмы. Для назначения лечения важно различать эти два состояния, так как воздействовать на них нужно различными методами и препаратами.
Грамотная диф. диагностика бронхиальной астмы и сердечной астмы помогает распознать картину заболевания и начать его лечение на самых ранних стадиях, задолго до развития осложнений.
Приступ сильного удушья, который возникает при различных кардиологических проблемах, принято называть сердечной астмой. Это состояние нужно вовремя распознавать, так как оно может сопровождать такое опасное для жизни больного заболевание, как инфаркт миокарда. Также приступ может развиться при разных типах пороков сердца, кардиосклерозе и других заболеваниях, сопровождающихся сердечной недостаточностью.
Сердечная форма астмы возникает как проявление недостаточности левого желудочка, вызванной застоем крови в малом круге кровообращения и отеком легких. Приступ развивается внезапно, начинаясь с одышки и переходя в сильный, надсадный кашель сухого типа, ощущением недостатка воздуха, страхом смерти и другими симптомами.
Больному нужна срочная помощь, добиться купирования приступа можно приемом нитроглицерина и других нитратов, а также иных препаратов по назначению врача. Так как причиной такого состояния может быть инфаркт, больному нужно вызвать скорую помощь и госпитализировать его.
Особенность бронхиальной астмы состоит в том, что это заболевание имеет воспалительную природу, поражает дыхательные пути и клеточные элементы. В основном эта болезнь имеет аллергическое или иммунологическое происхождение, сопровождается сильнейшими приступами удушья с характерными признаками.

При обследовании при подозрении на наличие такой астмы проводится бронхоальвеолярный лаваж. Это диагностический смыв нейтральным раствором легких и бронхов, исследование которого позволяет установить точную причину заболевания.
Отличие сердечной астмы от бронхиальной заключается в различной природе заболеваний и проявляется разными признаками:
-
Сердечная астма является следствием сердечной недостаточности, возникает при ишемической болезни, пороках, инфаркте миокарда, артериальной гипертензии. Развивается в основном в среднем и пожилом возрасте, сопровождается акроцианозом, то есть посинением максимально удаленных от сердца участков тела, отеками, при этом у больного холодные руки и ноги. При приступе больной предпочитает находиться в сидячем положении, ему не хватает воздуха, он издает влажные хрипы, словно внутри лопаются пузыри, у него выделяется обильная пенистая мокрота, которая указывает на ухудшение состояния. Если вовремя не принять меры, у пациента может развиться отек легких. Купировать приступ помогают нитраты, например, Нитроглицерин.
- Бронхиальная астма обычно начинается в раннем возрасте, может быть наследственным заболеванием, вызываться экологическими и профессиональными факторами. Она проявляется спазмом бронхов, при котором человек не может выдохнуть воздух. Состояние сопровождается свистящими хрипами, разлитым цианозом из-за нехватки кислорода, наличием малого количества прозрачной, стекловидной мокроты. Ее появление свидетельствует о завершении приступа. При нем больной старается находиться сидя или опираться на руки, его конечности остаются теплыми. Прием Нитроглицерина не улучшает состояния больного.Характерными отличиями при разных типах астмы является отхождение мокроты и тип удушья. При сердечной астме появление мокроты означает ухудшение состояния, а при бронхиальной – наоборот, завершение приступа с облегчением состояния больного. При сердечной форме больной никак не может вдохнуть воздух, а при бронхиальной – его выдохнуть.
Различия между заболеваниями очень важны, так как для лечения используются совершенно разные препараты и способы.
Дифференциальная диагностика сердечной и бронхиальной астмы предусматривает использование различных методов обследования. При подозрении на бронхиальное происхождение приступов применяются следующие способы обследования:
-
Спирометрия. Она позволяет оценить уровень обструкции и ее обратимости. При методике исследуется объем усиленного выдоха за секунду и форсированная жизненная емкость легких.
- Пикфлоуметрия помогает вычислить пиковую скорость выдоха, которая является на только способом диагностики, но и методом определения правильности назначенного лечения.
Кроме этих способов, больного опрашивают, узнают, имелись ли случаи заболевания в роду, осматривают, прослушивая легкие, отдают на анализ мокроту, сдают кровь, а также проводят различные аллергологические пробы.
Для выявления сердечной формы и ее дифференциации от других заболеваний со сходными признаками (астматического бронхита, стеноза гортани, уремической одышки, медиастинального синдрома, истерического припадка) применяются следующие методики:
- осмотр пациента;
- сбор анамнеза;
- ЭКГ;
- рентгенография области грудной клетки.
При сердечной астме присутствуют шумы при дыхании, но они все равно отличаются от звуков при бронхиальных проявлениях, позволяют уловить глухие тона сердца и разграничить проявления разных состояний.
После получения полноценных данных и выявления картины заболевания врач может поставить точный диагноз и начать правильное, целевое лечение. Так как сердечные приступы несут непосредственную опасность жизни пациента и могут быть проявлением инфаркта миокарда, при котором уровень выживаемости больных зависит от скорости госпитализации, человеку нужно обязательно вызывать «скорую помощь» для предотвращения ухудшения состояния.
Бронхиальная астма имеет хроническое течение и требует постоянного применения выписанных врачом препаратов, прохождения специализированного лечения для снижения частоты и тяжести приступов.
источник
Бронхиальная астма и бронхит относятся к категории заболеваний дыхательных путей, воспалительного характера. Оба заболевания имеют схожие симптомы, и все же причина возникновения этих двух заболеваний разная. Различаются эти болезни и по методике лечения.
Бронхиальная астма – это хроническое заболевание, которое поражает нижние дыхательные пути. Под действием раздражитель происходит сужение бронхов, что приводит к приступу удушья. Астматически кашель чаще всего носит непродуктивный характер, это сухой кашель, без обильной мокроты.
В большинстве случаев причиной астмы является аллергия. Астматический приступ начинает прогрессировать в ответ на воздействие аллергена. Это атопический вариант заболевания. Кроме этого, отмечают инфекционно-аллергический вариант. В этом случае обострение болезни наступает после перенесенной простуды или ОРВИ.
Астматики очень чувствительны к внешним воздействиям окружающей среды.
- химические раздражители;
- дым;
- загазованность воздуха;
- пыль;
- резкие запахи.
Все эти факторы служат причиной развития бронхоспазма. Приступ удушья сопровождается следующими симптомами:
- мучительный кашель;
- отдышка с затрудненным выдохом;
- хрипы и свистящие звуки, сопровождающие дыхание.
Бронхиальная астма – это заболевание, которое передается по наследству. Если у одного из родителей есть такой диагноз, очень высок риск развития болезни у ребенка. При этом, бронхиальная астма не обязательно проявиться сразу после рождения, она может начаться в любом возрасте.
Бронхит сопровождается воспалительными процессами в бронхах. Причиной его возникновения являются вирусы и бактерии, в большинстве случаев это:
- пневмококки;
- гемофильная палочка;
- вирусы гриппа;
- стрептококки;
- аденовирусы.
Инфекция проникает в организм воздушно-капельным путем.
Диагностируют две формы бронхита: острую и хроническую. Острый бронхит очень часто переходит в хроническую форму. Причиной этому является слабый иммунитет, плохая экология, курение.
Основной симптом бронхита – кашель. Первоначально развивается сухой кашель, затем появляется обильная мокрота. При наличии инфекции мокрота будет окрашена в желтый или зеленый цвет. Острая форма недуга сопровождается насморком и повышением температуры.
Хроническая форма заболевания характеризуется чередованием периодов ремиссии и обострения. Обострение бронхита вызывают ОРЗ, грипп, переохлаждение. При запущенной форме болезни возникает одышка.
Отличить бронхиальную астму от бронхита иногда бывает очень сложно из-за схожей симптоматики. Но различать эти два заболевания очень важно, поскольку лечатся они по-разному. Если лечение было назначено некорректно, пользу оно не принесет.
Существует несколько признаков, на которые можно ориентироваться при постановке диагноза:
- Источник возникновения. Бронхит развивается на фоне вирусной инфекции. Аллергическая реакции для данного вида заболевания дыхательных путей не характерна. При бронхиальной астме решающим фактором является преимущественно аллергическая реакция. Бронхиальная астма – это заболевание бронхиального дерева, имеющее иммуно-аллергическую природу. Приступы одышки могут возникать и после физической нагрузки, и в состоянии покоя, в ночной период.
- Одышка. Каждый астматический приступ сопровождается одышкой. При бронхите одышка характерна только для хронической формы заболевания и только в период обструкции.
- Кашель. Бронхит всегда сопровождается кашлем. При этом на начальном этапе заболевания он сухой, спустя два-три дня он переходит в продуктивный кашель с обилием мокроты. Для бронхиальной астмы характерен сухой кашель. И лишь при его купировании отходит небольшое количество мокроты.
- Мокрота. При бронхите образуется обильная мокрота. Она может быть и прозрачной, и желтой, и зеленой. Консистенция ее также разнообразна – от жидкой прозрачной до густой с гнойными комками. При бронхиальной астме мокроты много не бывает. Мокрота слизистая и имеет прозрачный цвет.
- Хрипы. Если у пациента диагностируют бронхит, то при прослушивании легких определяют влажные хрипы. Астма отличается свистящими сухими хрипами.
- Анализ крови. Во время обструкции бронхита в анализе крови наблюдают лейкоцитоз и повышение СОЭ. При бронхиальной астме анализ крови в большинстве случаев положительный.
В большинстве случаев бронхиальная астма сохраняется на протяжении всей жизни, тогда как от бронхита, при правильно составленном курсе лечения можно избавиться. И это еще одно отличие этих двух недугов.
Для того чтобы поставить точный диагноз, потребуется пройти полное обследование, на основании которого врач определит какой именно недуг прогрессирует в организме больного.
Далеко не всегда удается отличить бронхиальную астму от бронхита по одним лишь симптомам. Особенно, если заболевание находится на начальной стадии и симптоматика еще не явно выражена.
Для того чтобы дифференцировать бронхиальную астму прибегают к лабораторным методам исследования крови. По анализу крови можно определить, имеет ли место аллергическая реакция. Как известно, бронхит не относится к разряду аллергических заболеваний.
Анализ мокроты укажет на наличие микрочастиц, которые характерны только для бронхиальной астмы.
Чтобы уточнить наличие аллергена и его характер, делают кожные пробы.
Очень эффективным методом диагностики, который позволяет дифференцировать бронхиальную астму и бронхит, является спирометрия. Процедура заключается в измерении объема выдыхаемого воздуха за одну секунду времени. У бронхиальной астмы и бронхита эти показатели различны, но в обоих случаях ниже нормы.
Иногда прибегают к рентгенографическому исследованию. Но на начальных этапах болезни такой метод диагностики мало информативен. Для постановки диагноза потребуется пройти полную диагностику, на основе ее показателей картина заболевание будет видна гораздо отчетливее.
Для того, чтобы правильно разработать курс лечения, нужно знать, как отличить бронхит от астмы. А лечатся эти два заболевания по-разному.
При бронхите лечебные действия направлены на:
- расширение просвета бронхов;
- облегчение отхождения мокроты путем назначения отхаркивающих препаратов;
- устранение обструкции;
- устранение вирусов и бактерий.
Лечение бронхиальной астмы проводится комплексно. Астму лечат на протяжении нескольких лет. Основные направления лечения:
- исключение контакта с аллергеном;
- терапия по выработке антител к аллергенам;
- снижение воспалительных процессов;
- устранение бронхоспазма.
При правильно подобранной терапии можно значительно облегчить состояние больного бронхиальной астмой, продлить периоды ремиссии и сократить количество рецидивов. Но полностью вылечить болезнь удается крайне редко.
источник
Всем родителям полезно знать, что такое стеноз гортани, ведь патология зачастую касается детского возраста. Для того чтобы знать, как помочь ребенку и вылечить заболевание, нужно понимать откуда оно берется и как проявляется. Важно понимать, стеноз может развиваться очень быстро, требуя немедленного оказания помощи.
Содержание статьи

В большинстве случаев с проблемой стеноза верхних дыхательных путей дети сталкиваются в осенне-весенний период, поэтому именно в это время нужно родителям усилить профилактику и позаботиться о здоровье ребенка с особым вниманием.
Почему же так опасен стеноз? Дело в том, что вследствие сужения дыхательных путей затрудняется поступление кислорода в легкие и соответственно в кровеносное русло и к внутренним органам. Особенно чувствительным к кислородному голоданию органом является головной мозг.
Гипоксия, или иначе недостаток кислорода, приводит к нарушению функционирования ЦНС, от чего зависит сознание ребенка, работа сердца и дыхание. Гипоксия в течение 5 минут приводит к необратимым изменениям в структурах мозга, что заканчивается смертью.
Заметим, чем меньший возраст ребенка, тем выше риск удушья из-за стеноза гортани. Почему так? У детей:
- в зоне гортани находится большое количество чувствительных рецепторов, быстро реагирующих на действие провоцирующих факторов. В результате этого наблюдается ларингоспазм;
- гортань напоминает по форме воронку (у взрослых — цилиндр) – чувствуете разницу?
- здесь концентрируется множество желез, из-за чего повышается риск воспаления и отека;
- голосовые связки покрыты тонким эпителием, что предрасполагает его легкой травматизации;
- окружающая клетчатка отличается рыхлостью и хорошей кровеносной сеткой, в результате чего даже малейшее воспаление может привести к выраженной отечности тканей.
По времени развития и течению стеноз может протекать как острый или хронический процесс. В плане гипоксии наиболее опасна – острая форма, ведь органы не успевают приспособиться и не срабатывают компенсаторные реакции. Если же развивается хроническое сужение гортани, организм постепенно привыкает к недостаточному поступлению кислорода и страдает от гипоксии в меньшей степени.
Наиболее часто причиной стеноза гортани является вирусное заражение и размножение патогенных микроорганизмов, однако нельзя недооценивать влияние других предрасполагающих факторов. Итак, когда могут сужаться дыхательные пути?
- при поражении гортани как осложнение основного заболевания, например, флегмонозного ларингита;
- при заражении ребенка вирусами или бактериями с развитием гриппа, скарлатины или дифтерии;
- в случае врожденной аномалии гортани (генетические мутации);
- после контакта с аллергеном, когда развивается аллергический отек;
- при вдыхании ребенка инородного элемента или повреждения тканей при операции или горячей жидкостью;
- при нарушении иннервации и изменениях в мускулатуре.
Родителям важно помнить, что первые признаки сужения гортани сходны с симптомами простуды, что затрудняет первичную диагностику. У детишек обычно начинается насморк, кашель, появляется боль в горле, а также повышается температура.
Насторожить родителей должно появление «лающего» кашля в виде приступов и осиплость голоса. Заметив эти признаки, нужно немедленно начать интенсивное лечение.
Не обратив внимания на ухудшение состояния ребенка, дыхание становится трудное, кашель усугубляется, что указывает на сужение гортани.
Наиболее часто стеноз гортани развивается у детей 2-5 лет.
| Степень сужения | Общее состояние | Дыхание | Пульс | Кожные покровы |
|---|---|---|---|---|
| 1 (компенсация) | Средней степени тяжести, периодическое возбуждение | Учащенное. Одышка – при значительной физнагрузке | Без изменений | Практически не изменяются |
| 2 (субкомпенсация) | Возбуждение, капризность | Вдох удлиняется, дыхание учащено, одышка – при небольшой физнагрузке | Учащен | Синюшность губ, ушей, кончиков пальцев |
| 3 (декомпенсация) | Тяжелое состояние, заторможенность | Шумное дыхание, вдох удлинен, втягиваются межреберные промежутки. Ребенок задыхается в лежачем положении. | Еще более учащенный | Синюшный оттенок распространяется на конечности, лицо |
| 4 (асфиксия) | Крайне тяжелое, отсутствие сознания | Поверхностное дыхание, неритмичное | Редкий, плохо прощупывается | Землянистый оттенок |
Когда ребенок начинает задыхаться при остром сужении дыхательных путей, на диагностику не остается времени. Врачи бегло опрашивают родителей о состоянии ребенка накануне удушья и его болезнях. После оказания неотложной помощи и обеспечения доступа кислорода можно приступить к диагностике. Она помогает выявить причину тяжелого состояния и назначить эффективное лечение.

- ларингоскопия, которая дает возможность оценить степень сужения, обнаружить опухоль, отек или инородные элементы в гортани;
- фиброларингоскопия относится к эндоскопическим методикам, которые выполняются гибким эндоскопом. Результаты обследования отображаются на экране;
- рентгенография груди – для исключения заболеваний легких и сердца;
- электрокардиография, чтобы исключить одышку кардиального происхождения;
- ультразвуковое исследование щитовидной железы;
- бактериологический анализ с посевом материала из ротоглотки;
- магнитно-резонансная, компьютерная томография и биопсия проводятся в крайних случаях, когда не удается поставить диагноз.
В ходе диагностики врачу нужно провести дифференцировку между ложным, истинным крупом, опухолью, болезнями бронхолегочной системы (бронхиальная астма) и травматическим повреждением.
Итак, что же делать, когда у ребенка приступообразный кашель, сильная одышка и осиплый голос. Важно для родителей – сохранять спокойствие! Первым делом нужно вызвать скорую помощь, не дожидаясь, когда ребенок начнет задыхаться. Затем:
- успокоить ребенка, взять на руки, укачать, погладить, отвлечь – в общем, сделать все, чтобы прекратить плач, истерику и восстановить дыхание;
- открыть окно или балкон на несколько минут, чтобы впустить кислород в комнату, облегчить дыхание и насыщение внутренних органом кислородом;
- увлажнить воздух в комнате с помощью специального увлажнителя или, развесив мокрые простыни в комнате. Кстати родителям нельзя забывать о регулярной влажной уборке и увлажнении воздуха в детской комнате;
- при лихорадке выше 38 градусов необходимо дать жаропонижающие лекарства, например, Нурофен, Панадол или Эффералган. Это поможет уберечь ребенка от обезвоживания и уменьшить одышку;
Жаропонижающие средства, в состав которых входит ацетилсалициловая кислота, запрещены при ларингоспазме.
- антигистаминные препараты (Цетрин, Тавегил, Эриус, Супрастин) снижают отек тканей и облегчают дыхание;
- ингаляции с гормональными бронхолитиками. Они широко используются при бронхиальной астме, тяжелых обструктивных бронхитах и аллергических бронхоспазмах. Их действие направлено на уменьшение воспаления и отека.
Родителям обязательно нужно иметь гормональный препарат для ингаляций, ведь это самое мощное лекарство в борьбе со спазмом дыхательных путей. Наиболее распространен Пульмикорт с действующим веществом – Будесонид. Он выпускается в форме суспензии во флакончиках по 2 мл и готов к использованию. Его применяют для небулайзеров для оказания неотложной помощи. Для процедуры используется только компрессорное устройство, ведь ультразвуковое – не подходит. После сеанса необходимо пополоскать рот или умыть лицо, если ингаляция проводилась через маску. После вскрытия флакона его можно хранить лишь 12 часов в затемненном месте. Перед применением остатков суспензии следует встряхнуть флакон.
Перечисленные лечебные мероприятия окажут помощь при спазме инфекционного или аллергического характера. Если же сужение дыхательных путей произошло из-за травмы, эффект от лекарств будет значительно меньший. В таком случае вопрос решается о хирургическом вмешательстве.
Начинать лечить стеноз гортани нужно после выявления причины его развития. От этого зависит, что назначать и каким курсом. Из лекарственных препаратов в лечении используются:
- антибактериальные средства (Сумамед, Амоксиклав) – 7-10 дней. Назначаются только при подтверждении бактериального заражения с помощью результатов бакпосева и антибиотикограммы;
- пробиотики принимаются параллельно или после антибиотикотерапии для восстановления флоры. Для детей разрешены Биогая, Бифиформ Бэби, Ацилакт, Бифидумбактерин;
- антигистаминные препараты (Супрастин, Лоратадин) помогают справиться с отеком тканей;
- назальные капли с сосудосуживающим действием (Називин, Отривин) – уменьшают просвет кровеносных сосудов, отек слизистой и выработку слизи, что облегчает носовое дыхание;
- гормональные препараты для ингаляций (Пульмикорт) – при тяжелом течении.
Как мы разобрали, стеноз гортани чаще развивается на фоне вирусной инфекции, поэтому в большинстве случаев назначаются противовирусные средства. Они могут использоваться несколькими способами:
- ингаляторно. С помощью ингалятора можно использовать Интерферон, который оказывает иммуностимулирующее действие и борется с вирусами;
- перорально в форме таблеток (Амиксин), капель (Афлубин) или порошка (Оцилококцинум);
- интраназально (капли для носа Назоферон).
Не стоит забывать о борьбе с кашлем. Муколитические и отхаркивающие медикаменты необходимы для уменьшения вязкости мокроты и улучшения ее выведения. Для детей могут использоваться:
- растворы для приема внутрь (Эреспал, Аскорил, Амброксол, Флюдитек);
- растворы для ингаляций (Амбробене, Лазолван, Ацетилцистеин);
- таблетки (Мукалтин, Бромгексин).
Кроме того, полезно проводить ингаляции с щелочной минеральной (негазированной) водой. Это позволяет «растворить» мокроту и легче вывести ее наружу.
Особое внимание нужно уделить общему режиму ребенка. Родителям необходимо:
- увеличить питье за счет щелочной негазированной воды, теплого молока с содой, чая и компотов. Это поможет уменьшить гипертермию, вязкость мокроты и восполнить жидкостные потери организма, предупредив обезвоживание;
- контролировать соблюдение постельного режима;
- в питании увеличить количество витаминных продуктов, запрещаются острые, горячие, соленые блюда, твердые продукты и газированные напитки;
- регулярно проводить влажную уборку, проветривать помещение;
- увлажнять воздух в детской комнате;
- уменьшить влияние стрессов;
- контролировать соблюдение голосового покоя. На протяжении лечения не нужно громко разговаривать, кричать и сильно смеяться, чтобы не спровоцировать ларингоспазм.
Когда диагностируется субкомпенсированный стеноз гортани у детей, лечение должно проводиться в условиях стационара. Помимо перечисленных лекарств врачи могут назначать кислородотерапию, гормональные средства для внутримышечного применения и седативные препараты.
При угрозе удушья проводится трахеостомия с продолжением медикаментозного лечения.
При аллергическом спазме требуется выявить провоцирующий аллерген и устранить его, иначе лечение может оказаться неэффективным.
Чтобы уберечь детей от стеноза гортани, нужно вовремя обнаружить патологию и принять меры по лечению основного заболевания. Чтобы вовсе избежать угрозы асфиксии и противостоять инфекциям, рекомендуется:
- соблюдать личную гигиену;
- регулярно посещать стоматолога для лечения кариеса;
- санировать хронические очаги инфекции при тонзиллите или пиелонефрите;
- своевременно лечить инфекционные болезни, не дожидаясь осложнений;
- правильно питаться (фрукты, свежие овощи, каши). Желательно максимально снизить количество употребляемых консервантов, пищевых добавок и сухариков;
- пить достаточно жидкости в сутки (чай, компот, вода);
- проводить закаливание организма;
- ежедневно прогуливаться на свежем воздухе;
- избегать контакта с больными инфекционной патологией людьми;
- не посещать места с большим скоплением людей в периоды эпидемии гриппа;
- не злоупотреблять холодными напитками и мороженым;
- не отказываться от грудного вскармливания, ведь с молоком поступают к детям иммунные компоненты, необходимые для построения своего иммунитета.
Если ребенок склонен к частым аллергиям, нужно проконсультироваться с аллергологом и иммунологом для выяснения причин. От этого зависит стойкость иммунной защиты организма от инфекции.
источник
Однако следует помнить, что при затянувшемся приступе сердечной астмы, вследствие присоединения застойного бронхита, она может приобретать некоторые черты бронхиальной астмы (экспираторный характер одышки, сухие свистящие хрипы).
Опросите больного с эмфиземой легких и выявите жалобы: одышка, которая постепенно упорно прогрессирует и носит обычно экспираторный характер.
Соберите анамнез:часто встречающаяся так называемая вторичная эмфизема легких развивается на фоне хронического обструктивного бронхита, бронхиальной астмы. В этих случаях эмфизема диффузная. В происхождении довольно редкой первичной эмфиземы легких ведущее значение отводится генетическим факторам и, в частности, дефициту 1-анти-трипсина, который при определенных условиях может привести к избыточному действию ферментов, в.
Бронхиальную астму делят на инфекционно-аллергическую и атоническую. Причиной развития инфекционно-аллергической формы являются воспалительные заболевания носоглотки, бронхов и легких. Атоническая форма возникает при повышенной чувствительности к аллергенам внешней среды.
Приступы бронхиальной астмы могут быть вызваны самыми разными причинами как экзогенного, так и эндогенного характера. В основе приступа бронхиальной астмы лежит спазм гладкой мускулатуры бронха. Присоединяющийся отек слизистой оболочки и накопление вязкого секрета нарушают легочную вентиляцию, при этом выдох как пассивный акт значительно затруднен.
Сердечная астма — это острая недостаточность работы левого желудочка, которая характеризуется застойными процессами малого круга кровообращения.
Заболевание очень часто сопровождается отеками в легких. Астматические сердечные приступы способны сопровождаться острой недостаточностью кислорода, мучительным непродуктивным кашлем, учащением пульса, посинением носогубного треугольника, подъемом АД, повышенной возбудимостью и страхом перед смертью.
Важно отметить, что астма, как самостоятельное заболевание, не угрожает жизни пациента, однако в случае развития острого приступа, когда не оказана своевременная доврачебная помощь, способен развиться отек легких. Эти осложнения являются достаточно серьезными и способны привести к смерти пациента.
Острая сердечная недостаточность способна появиться в результате любого кардиологического заболевания.
Особенно часто ее вызывают.
АСТМА СЕРДЕЧНАЯ — приступ удушья, развивающийся в результате острой левожелудочковой недостаточности сердца. Сердечная астма, как правило, осложняет течение гипертонической болезни, атеросклеротического кардиосклероза, инфаркта миокарда, митрального и аортального порока сердца; может встречаться и при сифилитическом поражении сердечно-сосудистой системы, миокардите, остром и хроническом нефрите. В сложном патогенезе сердечной астмы важнейшую роль играют острая слабость левого желудочка либо механическое препятствие оттоку крови на уровне левого предсердножелудочкового отверстия при сохранной сократительной функции правого желудочка, продолжающего энергично нагнетать кровь в легочную артерию. Важными патогенетическими факторами являются рефлекторный спазм бронхов, выпотевание в просвет бронхов серозной жидкости (при наличии застоя), а также острое нарушение кровоснабжения центральной нервной системы и раздражение дыхательного центра. Различное сочетание всех.
Сердечная астма — это приступы удушья, возникающие в результате острой левожелудочковой недостаточности. Застой крови в малом круге кровообращения возникает, как правило, из-за слабости мышц левого желудочка. При этом жидкая часть крови — плазма — выходит за пределы кровеносных сосудов легких, пропитывая их ткань и даже мелкие бронхи, легочная ткань отекает, в результате затрудняется дыхание, появляется одышка, а в тяжелых случаях наступает удушье.
Сердечная астма и отек легких — синдром острой левожелудочковой недостаточности, проявляющийся приступами удушья, развивающимися из-за острого застоя в малом круге кровообращения.
Возникает чаще при наличии органических изменений сердечно-сосудистой системы, ведущих к ослаблению сократительной способности левого желудочка (гипертоническая болезнь, острый инфаркт миокарда, кардиосклероз, стеноз левого венозного отверстия, аортальные пороки сердца, диффузный гломерулонефрит и т.д.).
Сердечная астма — это медицинская характеристика заболевания, являющегося следствием застойной сердечной недостаточности. Данное заболевание имитирует обычную астму, проявляясь аналогичными симптомами. Некоторые исследования показывают, что треть от общего количества больных с сердечной астмой приходится на долю пожилых пациентов, имеющих проблемы с сердцем или больных сердечной недостаточностью. Сердечную астму также называют пароксизмальной ночной одышкой.
В зависимости от степени выраженности симптомов сердечная астма может быть классифицирована как состояние, требующее неотложной медицинской помощи. В особенности это относится к накоплению жидкости в легких, отеку легких, а также скоплению жидкости внутри и вокруг дыхательных путей.
Различие между истинной астмой и сердечной астмой особенно важно, поскольку некоторые методы.
Сердце является одним из важнейших органов тела человека. Оно отвечает за подачу крови к тканям. Без этого процесса организм погибнет из-за недостатка кислорода и питательных веществ. Одним из тяжелейших расстройств сердца является сердечная астма. Что это такое можно объяснить следующим образом: происходит застой крови в малом круге кровообращения, из-за чего к легким не поступают нужные вещества.
Из-а скопления крови в капиллярах дыхательных органов, происходит их отек, как следствие, невозможность нормальной работы, человек ощущает приступы удушения. В такой ситуации необходима скорая помощь, находящихся рядом людей и, конечно, медиков.
Как правило, одышка вызывается потому, что человек перетрудился в течение дня физически или психологически. Приступ одышки может случится в любое время суток, но чаще ночью. Поскольку в лежачей позе жидкость застаивается в капиллярах дыхательных путей. Поэтому, больной ощущает сдавливание грудной клетки и.
Сердечная астма – это тяжелое состояние, для которого характерны приступы удушья продолжительностью от нескольких минут до нескольких суток. Оно не является самостоятельным заболеванием, а развивается вследствие острой сердечной недостаточности левого желудочка, вызванной другими заболеваниями. Чаще всего возникает при врожденном или приобретенном пороке сердца. инфаркте миокарда. кардиосклерозе. гипертонической болезни, остром коронарном синдроме и прочих заболеваниях связанных с сердечной недостаточностью. В редких случаях причиной сердечной астмы могут стать острое нарушение мозгового кровообращения или инфекционные заболевания почек. Как правило, встречается у пациентов старше 60 лет, но не исключено развитие приступов и у более молодых больных.
Развитие сердечной астмы провоцирует недостаточность левого желудочка сердца или митральный стеноз. Глубокие органические изменения миокарда затрагивают главным образом левый.
Сердечная (кардиальная) астма – тяжёлый клинический синдром, представляющий собой появление внезапных приступов удушья. Главная причина приступа сердечной астмы заключается в нарушении функционирования левой половины сердца (острая левожелудочковая недостаточность), возникающего чаще всего на фоне протекания заболеваний системы кровообращения.
Сердечная астма характеризуется снижением работоспособности миокарда и, как следствие, застойными состояниями в малом круге кровообращения. Последние становятся причиной острых нарушений в дыхательной и кровеносных системах. К группе риска относятся лица старше 60, однако не исключено появление приступов в молодом возрасте, так как в последнее время наблюдается тенденция к увеличению случаев заболеваний сердечно-сосудистой системы среди молодёжи.
Определяющие причины при данном синдроме – острая левожелудочковая недостаточность, митральный стеноз (сужение митрального клапана), аортальная.
Сердечная астма – это не самостоятельное заболевание, а осложнение гипертонической болезни, инфаркта миокарда, пороков сердца, миокардита, кардиосклероза. Сердечная астма проявляется, как приступ одышки и удушья, он обусловлен острым застоем крови в сосудах лёгких из-за левожелудочковой недостаточности.
источник
Стенозом принято называть любое патологическое сужение трубчатых органов или кровеносных сосудов, в том числе и отверстий сердца. Сужение или стриктура (врождённое или приобретённое сужение мочеиспускательного канала), говоря языком медиков, может наблюдаться в течение долгого времени и сама по себе она не проходит.
Причинами стеноза бывают не только врожденные аномалии, заболевание может развиться в результате механического воздействия (так называемый органический стеноз), когда происходит сдавление сосудов или полых органов опухолью, нарушаются обменные процессы. Стеноз может быть последствием травм и воспалительных заболеваний. Стеноз артерий чаще всего является следствием тромбоза или атеросклеротических изменений в сосудах, функциональный или неорганический стеноз развивается как следствие спазма гладкой мускулатуры.
Между органическими и неорганическими стенозами мало отличий, поскольку функционально спастические процессы рано или поздно приводят к органическому сужению отверстия (пилоростеноз, гипертония) именно за счет гипертрофии тех элементов, которые участвуют в сокращении и придают стенкам органов или сосудов упругие свойства (гладкая мускулатура, эластичные волокна).
Дегенеративная форма стеноза развивается в основном у людей пожилого возраста, как результат естественного старения организма. Последствия стенозов зависят от локализации, давности и характера самого процесса, приводящего к стенозу.
Признаки и симптомы стеноза различны и проявляются в зависимости от того, в каком именно органе или сосудах развивается структура.
Стеноз артерий часто протекает бессимптомно. Может вызывать кратковременные ишемические атаки в виде одностороннего ухудшения зрения, речи, моторной функции. Длится приступ обычно не более 20 минут и в течение часа проходят все признаки недомогания.
Стеноз гортани может развиться и в острой и в хронической форме. Для острой формы характерно внезапное начало с приступами удушья, чаще в темное время суток. При хронической форме нарастает на протяжении длительного периода времени, состояние больного медленно ухудшается. Сопровождается свистящим дыханием, сухим непрекращающимся кашлем. Появляется осиплость голоса, кожные покровы бледные с синеватым оттенком.
Аортальный стеноз на ранних стадиях не имеет клинических проявлений, по мере развития у больного могут случаться обмороки, появляется головокружение при наклонах, вставании, одышка. Появляется отечность и в особо тяжелых случаях бывают приступы удушья.
Митральный стеноз при малой степени не имеет характерной симптоматики, при более выраженных признаках наблюдается посинение носогубного треугольника, ногтевых пластин. Кроме этого, присутствуют признаки сердечной недостаточности. Митральный стеноз в большинстве случаев является следствием врожденного порока развития сердечного клапана и выявляется в самом раннем возрасте, в идеальном варианте – на первом году жизни детей.
Стеноз желудка и 12-перстной кишки чаще всего локализуется в привратнике (место, где желудок переходит в 12-перстную кишку). Развивается постепенно, в 3 этапа. Характерные симптомы: кислый привкус во рту, появление отрыжки, чувство не переваривания пищи. При дальнейшем нарастании стеноза появляется ощущение распирания желудка и рвота после приема пищи, приносящая облегчение. Болезненные ощущения возникают даже после приема малого количества пищи. Со временем рвота учащается и больному грозит истощение.
Стеноз пищевода сопровождают неприятные ощущения при приеме жесткой пищи, рвота, отрыжка, изжога.
Методы диагностики стеноза также зависят от его локализации:
· Стеноз артерий можно определить при прослушивании сонной артерии обычным стетоскопом, как дополнительные методы применяются ультразвуковое исследование и магнитно-резонансная ангиография;
· При стенозе устья аорты диагноз ставится на основании электрокардиограммы, рентгенологического исследования, катетеризации сердца;
· Эндоскопические методы диагностики, такие как рентген, с контрастными веществами, эзофагоскопия, гастродуоденоскопия позволяют выявить стеноз пищевода и привратника желудка;
· Экскреторная урография, рентген с радиоизотопами, сканирование почек и ангиография с рентген контрастным веществом назначаются при подозрении на стеноз почечной артерии;
· Для установления диагноза «стеноз гортани» достаточно простых методов – аускультации (выслушивания) и осмотра больного, а также тщательного сбора анамнеза.
В подавляющем числе случаев лечение стеноза проводится с помощью хирургического вмешательства. Медикаментозное лечение бывает эффективным очень редко, в основном, его применяют при стенозе гортани и стенозе привратника желудка в послеоперационном периоде. В любом случае, при малейшем дискомфорте общего состояния организма лучше всего обратиться за квалифицированной врачебной помощью.
Эксперт-редактор: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
источник
Стеноз гортани такое заболевание, при котором возникает сужение гортани в результате воздействия разнообразных факторов. Патология возникает и в детском возрасте и у взрослых больных.
Частота возникновения выше в детском возрасте, потому что у детей имеются анатомические особенности в строении.
Эти особенности способствуют возникновению стеноза гортани.
Признаки первой стадии стеноза гортани:
- наличие глубокого, редкого дыхания;
- появление брадикардии;
- сопровождается одышкой при умеренных физических нагрузках;
- длительный вдох, укороченный выдох.
Вторая стадия имеет следующие признаки:
- больной тяжело вдыхает воздух;
- общая реакция проявляется возбуждением больного;
- умеренная гипертония;
- у больного в покое появляется одышка;
- в дыхательных движениях участвует вспомогательная мускулатура;
- дыхание становится шумным, слышным на расстоянии.
Признаки третьей стадии стеноза гортани отличаются следующим:
- выражается появлением стридора (шумного дыхания);
- больной находится в вынужденной позе, он может только сидеть;
- синеватый оттенок кожных покровов обусловлен развитием гипоксии тканей, в первую очередь дистальных отделов;
- усиливается выраженность одышки;
- присоединяется тахикардия;
- усиливается потоотделение.
О четвертой стадии стеноза можно говорить, когда появляются следующие симптомы:
- дыхание по типу Чейн-Стокса (прерывистый ритм);
- полная остановка дыхательной деятельности;
- отсутствие пульса;
- больной в бессознательном состоянии;
- землистый оттенок кожи и слизистых;
- непроизвольные испражнения;
- судорожное состояние.
Неоказание помощи может привести к тяжелым последствиям, вплоть до смерти пациента.
Когда у больного появляются клинические проявления сужения просвета гортани, обязательна консультация специалиста. Необходима консультация отоларинголога.
При развитии клиники в короткий промежуток времени больному нужна экстренная помощь.
При диагностики в первую очередь обращают внимание на присутствие клинических проявлений, оценивают стадию стеноза и степень.
Степень стеноза уточняется посредством ларингоскопического обследования.
Для оценки состояния изнутри, проводят эндоскопию гортани. Такое обследование позволяет увидеть распространение процесса, провести оценку сужения, точно установить расположение патологического процесса.
Для оценки выраженности дыхательной недостаточности проводится оценка внешнего дыхания. Проводится спирография.
Определить наличие патологии соседних органов можно при проведении ультразвукового исследования.
Патологические процессы органов средостения можно выявить при рентгенологическом исследовании, томографическом обследовании (магнитно-резонансном, компьютерном).При сложных патология гортани проводят также компьютерную томографию.
Когда развиваются клинические проявления стеноза гортани, требуется как можно быстрое обращение за медицинской помощью.
Если процесс не молниеносный можно срочно обратиться самостоятельно к отоларингологу или в отделение неотложной помощи.
Лечение острого стеноза и декомпенсированного хронического стеноза осуществляется в стационаре. Больной госпитализируется в профильное отделение.
Выраженные степени сужения лечат в первые дни в палате интенсивной терапии, а затем долечивают в профильном отделении. При быстром нарастании выраженности заболевания нужно оказать больному первую помощь.
Для этого необходимо выполнить комплекс рекомендаций. В первую очередь увлажнить вдыхаемый воздух в помещении.
Обязательно обеспечение доступа свежего воздуха. При контактировании с аллергеном нужно дать больному противоаллергический препарат:
Для ускорения снятия интоксикации дать пострадавшему сорбенты: Порошок Полисорб; Активированный уголь белый или черный; Неосмектин.
Также с целью снятия интоксикации обеспечить обильный питьевой режим. Можно сделать горячую ножную ванну с целью отвлекающей терапии.
- При попадании инородного тела, если возможно, то необходимо удалить его. Для снятия отека и спазма эффективны небулайзерные ингаляции лекарственных средств.
Применяют ингаляции со следующими средствами:
- Адреналин;
- 9% Физраствор;
- Капли Беродуала;
- Пульмикорт;
- Гидрокортизон.
- При отсутствии данных препаратов, можно применить минеральную воду.
Для оказания специализированной помощи медработники применяют внутривенное или внутримышечное введение медикаментов.
- Раствор Хлорпирамина;
- Раствор Тавегила;
- Раствор Супрастина.
Гормональная терапия проводится такими препаратами:
Для усиления снятия отека при нормальных показателях артериального давления вводят мочегонные препараты:
Если у больного появилась асфиксия и консервативная терапия не дает эффекта, больному проводят установку трахеостомы. И экстренно госпитализируют в реанимационное отделение.
Также по возможности проводят такому пациенту интубацию трахеи. В стационаре проводится полная диагностика и оказывается специализированное лечение.
Если причиной стеноза гортани является вирусная инфекция назначаются противовирусные средства:
- Ингавирин;
- Человеческий лейкоцитарный интерферон;
- Арбидол;
- Амиксин.
Врач может прописать и другие противовирусные препараты.
При установлении бактериального воспалительного процесса назначаются антибактериальные средства:
- Ампициллин;
- Амоксициллин;
- Цефазолин;
- Цефтриаксон;
- Эритромицин.
Для того, чтобы антибактериальная терапия была эффективной, нужно предварительно провести бакпосев и определить возбудителя.
Если у больного рубцовые изменения, врожденные пороки развития, опухолевые образования, то ему показано оперативное лечение. После операции ставят в просвет гортани стенты, для поддержания просвета.
При наличии паралича мышц гортани больному удаляют с одной стороны голосовую связку и хрящи, для обеспечения беспрепятственного дыхания.
Применяют в лечении и лазерные методики.
Для того, чтобы лечение данной патологии было успешным, необходимо рано обратиться к врачу, пройти полное обследование, вовремя получить лечение и в дальнейшем соблюдать все рекомендации.
При развитии хронического стеноза у больного возникает хроническая гипоксия органов и тканей. Органам и тканям не хватает кислорода и наступают тяжелые поражения органов сердечно-сосудистой, нервной систем.
Если больной не вылечивает стеноз гортани, то он начинает часто болеть острыми респираторными заболеваниями. При которых происходит усиление отека слизистых, и соответственно, усиливается стеноз. Развивается декомпенсация состояния.
При несвоевременной или некачественной неотложной помощи состояние может закончиться летальным исходом.
Это является самым серьезным и тяжелым исходом.
Основное направление в профилактике стеноза — это предупреждение этой патологии. Для этого нужно своевременно диагностировать и лечить заболевания, при которых может развиться данный патологический процесс.
Также нужно своевременно лечить любые респираторные заболевания верхних дыхательных путей, обязательно долечивать их до полного выздоровления.
Во время оперативных вмешательств на гортани максимально избегать повреждения слизистых и стенок органа.
Предупреждение травмирования шеи. После оперативных вмешательств необходимо раннее удаление интубационной трубки.
Больным, у которых был приступ или имеются заболевания гортани, рекомендуется регулярный осмотр врачом отоларингологом.
источник
Симптомы таких болезней как сердечная и бронхиальная астма критически похожи и определиться с диагнозом трудно даже опытному врачу. Однако отличить приступ этих недугов – важнейшая задача, потому что эти разные болезни нуждаются в применении различных препаратов. Особенно это касается неотложной помощи.
Для ликвидации приступов БА категорически запрещено использовать наркотические анальгетики. Равносильным этому является использование адренергических медикаментов при приступе сердечной астмы (далее СА). Эти средства купируют приступ бронхиальной астмы, но не приносят абсолютно никакого результата при приступе сердечной. Чем быстрее врач определит отличие этих недугов и поставит правильный диагноз, тем успешнее будет лечение.
Краткое содержание статьи
Это болезнь не относится к самостоятельным, а лишь является последствием нарушений в работе сердца и сердечно-сосудистой системы в целом.
Среди причин можно выделить 8 основных заболеваний:
- Желудочковая тахикардия.
- Обширный инфаркт и прединфарктное состояние.
- Отрыв аневризмы.
- Ишемия и прочие нарушения кровотока миокарда.
- Гипертония с наличием кризов.
- Миокардит.
- Кардиомиопатия.
- Эндокардит.
Кроме дисфункций сердечно-сосудистой системы и сердца, в медицинской практике есть пациенты, у которых СА возникала в таких случаях:
- болезни почек;
- нерегулярные нагрузки на организм;
- инфицирование тяжелыми недугами (к примеру – пневмония);
- употребление наркотических и психотропных веществ;
- бронхиальная астма на запущенном этапе;
- нарушение психологического и эмоционального баланса;
- прединсультное состояние.
ВАЖНО! Если человек страдает ожирением и постоянными запорами, то он однозначно попадает в зону риска этого заболевания. Кроме того, беременные или родившие ребенка женщины в возрасте после 45 лет тоже могут приобрести СА.
Определить первопричину возникновения приступов сердечной астмы может исключительно специалист. Ведь возникать и проявляться этот недуг может абсолютно по-разному.
Если у больного выявлены нарушения в работе сердечно-сосудистой системы или обнаружены прочие серьезные заболевания, то особое внимание стоит уделить приступам сухого кашля. Ведь они присущи не только бронхиальной астме. Кроме того, нужно уделить внимание биохимическим процессам организма: их нарушения тоже сигнализируют о сердечной астме.
Приступ СА сопровождается тахикардией, слабым наполнением пульса и повышенным или пониженным давлением (см. базовый недуг). Причины сердечной недостаточности можно просмотреть при исследовании электрокардиограммы. Отличить сердечную астму от бронхиальной не составит труда в том случае, когда она проявляется типичными сигналами. Если приступы сопровождаются бронхоспазмом, то это затрудняет и запутывает отличие. Во избежание этого следует рассказать врачу о хронических недугах, аллергиях и патологиях легких.
Чтобы не допустить серьезных осложнений, нужно знать базовую симптоматику недуга, особенно если известно о сердечной недостаточности:
- Усиленное биение сердца с ощущением сдавливания в области груди.
- Нехватка кислорода и удушье.
- Одышка, психологическая неадекватность и учащенные вдохи ртом – все это присуще страху смерти.
- Облегчение состояния при принятии положения стоя или сидя.
- Обострение известных сердечных болезней.
Самыми распространенными причинами возникновения этого недуга являются инфекции дыхательных путей и вдыхание или употребление аллергенов. Среди аллергенов лидирующее место занимают:
- пыль бытовая;
- клещи пылевые;
- растительная пыльца;
- шерсть домашних питомцев;
- бытовая химия;
- пищевые продукты (шоколад, орехи и др.).
Наличие аллергенов или инфекций отягощают течение бронхиальной астмы, делают выход затрудненным, свистящим и хрипящим. В этом состоит одно из отличий бронхиального недуга от сердечного, ведь при приступе сердечной астмы пациент может свободно вдохнуть.
ВАЖНО! Это заболевание характерно для более молодого возраста, что обусловлено перенесением бронхитов, пневмоний и прочих серьезных болезней в детстве.
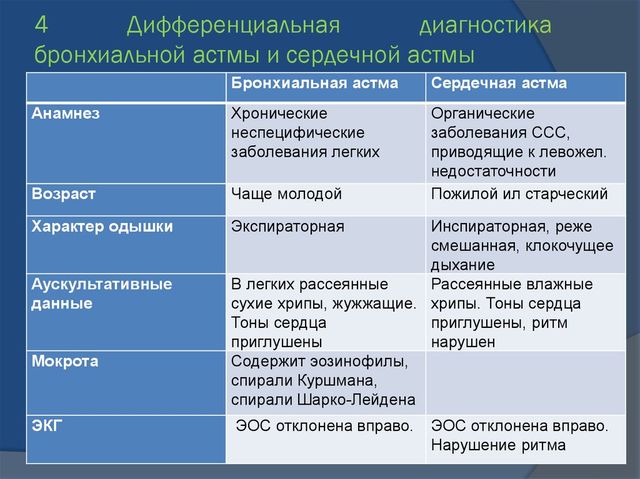
| Признаки | Бронхиальная астма | Сердечная астма |
|---|---|---|
| Анамнез | Хронические неспецифические заболевания легких, повторные пневмонии, аллергия | Болезни сердечно-сосудистой системы, приводящие к левожелудочковой сердечной недостаточности |
| Характер одышки | Экспираторная (затруднен выдох) | Смешанная |
| Вынужденное положение | Сидя или стоя с фиксированным плечевым поясом | Ортопноэ (вынужден сидеть) |
| Цианоз | Диффузный | Периферический |
| Тип грудной клетки | Эмфизематозная | Не изменена |
| Перкуссия легких (простукивание) | Коробочный звук | Притупление звука в нижних отделах легких |
| Аускультация легких (выслушивание) | Ослабленное везикулярное дыхание. Сухие свистящие хрипы | Ослабленное везикулярное дыхание. Влажные мелкопузырчатые не звонкие хрипы |
| Перкуссия сердца | Абсолютная тупость сердца отсутствует или уменьшена. Границы относительной сердечной тупости достоверно определить не удается | Абсолютная тупость сердца не изменена или увеличена. Левая граница относительной сердечной тупости смещена кнаружи |
| Аускультация сердца | Тоны сердца ослаблены, ритмичны | Тоны сердца ослаблены, тахикардия, часто ритм галопа аритмии |
| Мокрота | Слизистая, скудная, вязкая, стекловидная, содержит эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена, выделяется в конце приступа | Серозная, розовая, пенистая, жидкая (при альвеолярном отеке легкого), может содержать сидерофаги (“клетки сердечных пороков”) |
| ЭКГ | Отклонение электрической оси сердца вправо нагрузка на правое предсердие | Отклонение электрической оси влево, гипертрофия левого желудочка, признаки ишемии миокарда, аритмии |
♦ Приступы бронхиальной и сердечной астмы сопровождаются попаданием плазмы крови в легкие. Однако происхождение мокроты абсолютно разное: при приступе бронхиальной астмы мокрота попадает в легкие из-за сверхусилий работы правого желудочка сердца, а при сердечной – из-за недостаточного функционирования левого желудочка сердца.
Эти факты осложняют симптоматику заболеваний, однако болезни все равно нужно как можно раньше отличить друг от друга. Главные факторы для отличия недугов можно найти в анамнезе. Основное отличие заболеваний состоит в их первопричинах и возрастном цензе. Для бронхиальной – это бронхиты и воспаления легких в детском возрасте, а для сердечной – недуги сердечно-сосудистой системы в более зрелом возрасте.
♦ Второе отличие – это разный характер дыхания. В отличии от бронхиальной, где трудно выдохнуть, при СА наоборот трудно вдохнуть.
♦ Третье отличие заключается в различной локации хрипов при прослушивании. Влажные хрипы в нижних отделах легких присущи сердечному заболеванию, в то время как для приступов второго характерны сухие хрипы на выходе.
Только правильное отслеживание симптоматики и диагностирование болезни позволит избежать осложнений в течении недуга, а следовательно жизнь и здоровье больного будут в безопасности.
Честно говоря я не знала, что астма бывает бронхиальной и сердечной. Прочитав статью я так поняла, что их легко перепутать, а неуместное лечение может привести к летальному последствию. Тут говорится, что сердечная астма может проявляться при запущенном виде бронхиальной астмы. Задается вопрос, а как назначают терапию в данном обстоятельстве? Что нужно излечить первостепенно? Еще меня интересует одно, какое из этих заболеваний может передаватья генетически или формироваться еще в зародыше?
источник
 Сердечная астма является следствием сердечной недостаточности, возникает при ишемической болезни, пороках, инфаркте миокарда, артериальной гипертензии. Развивается в основном в среднем и пожилом возрасте, сопровождается акроцианозом, то есть посинением максимально удаленных от сердца участков тела, отеками, при этом у больного холодные руки и ноги. При приступе больной предпочитает находиться в сидячем положении, ему не хватает воздуха, он издает влажные хрипы, словно внутри лопаются пузыри, у него выделяется обильная пенистая мокрота, которая указывает на ухудшение состояния. Если вовремя не принять меры, у пациента может развиться отек легких. Купировать приступ помогают нитраты, например, Нитроглицерин.
Сердечная астма является следствием сердечной недостаточности, возникает при ишемической болезни, пороках, инфаркте миокарда, артериальной гипертензии. Развивается в основном в среднем и пожилом возрасте, сопровождается акроцианозом, то есть посинением максимально удаленных от сердца участков тела, отеками, при этом у больного холодные руки и ноги. При приступе больной предпочитает находиться в сидячем положении, ему не хватает воздуха, он издает влажные хрипы, словно внутри лопаются пузыри, у него выделяется обильная пенистая мокрота, которая указывает на ухудшение состояния. Если вовремя не принять меры, у пациента может развиться отек легких. Купировать приступ помогают нитраты, например, Нитроглицерин. Спирометрия. Она позволяет оценить уровень обструкции и ее обратимости. При методике исследуется объем усиленного выдоха за секунду и форсированная жизненная емкость легких.
Спирометрия. Она позволяет оценить уровень обструкции и ее обратимости. При методике исследуется объем усиленного выдоха за секунду и форсированная жизненная емкость легких. Родителям обязательно нужно иметь гормональный препарат для ингаляций, ведь это самое мощное лекарство в борьбе со спазмом дыхательных путей. Наиболее распространен Пульмикорт с действующим веществом – Будесонид. Он выпускается в форме суспензии во флакончиках по 2 мл и готов к использованию. Его применяют для небулайзеров для оказания неотложной помощи. Для процедуры используется только компрессорное устройство, ведь ультразвуковое – не подходит. После сеанса необходимо пополоскать рот или умыть лицо, если ингаляция проводилась через маску. После вскрытия флакона его можно хранить лишь 12 часов в затемненном месте. Перед применением остатков суспензии следует встряхнуть флакон.
Родителям обязательно нужно иметь гормональный препарат для ингаляций, ведь это самое мощное лекарство в борьбе со спазмом дыхательных путей. Наиболее распространен Пульмикорт с действующим веществом – Будесонид. Он выпускается в форме суспензии во флакончиках по 2 мл и готов к использованию. Его применяют для небулайзеров для оказания неотложной помощи. Для процедуры используется только компрессорное устройство, ведь ультразвуковое – не подходит. После сеанса необходимо пополоскать рот или умыть лицо, если ингаляция проводилась через маску. После вскрытия флакона его можно хранить лишь 12 часов в затемненном месте. Перед применением остатков суспензии следует встряхнуть флакон.