Сколько времени человек может прожить без кислорода? Как правило, мозг погибает уже через 6 минут после прекращения дыхания. Если же в организм поступает небольшое количество воздуха, но человек испытывает его сильный дефицит – процесс умирания происходит значительно медленнее. При этом все ткани без исключения находятся в состоянии «голодания», так как часть жизненно-важные химических процессов останавливаются без кислорода. Если своевременно не восполнить количество этого газа, то неизбежен летальный исход.
Острый бронхоспазм может стать причиной, как быстрой смерти, так и резкого ухудшения самочувствия. Это очень опасное нарушение, которое нередко приводит к полному прекращению поступления воздуха в легкие. Почему оно возникает, как распознать это состояние и чем можно быстро снять приступ вы узнаете из данной статьи.
Перед тем как вдыхаемый кислород поступит в легкие, он проходит через гортань, трахею и нижние дыхательные пути. Они начинаются с двух крупных бронхов, которые разветвляются на более мелкие части. В стенке каждого из них обязательно присутствуют слизистая оболочка, мышечная ткань и эластичные волокна, позволяющие им растягиваться. Самые маленькие из них называются бронхиолы, их диаметр составляет меньше 1 мм. Эти структуры открываются в альвеолы – микроскопические образования, где происходит обмен газами (кислородом и углекислотой).
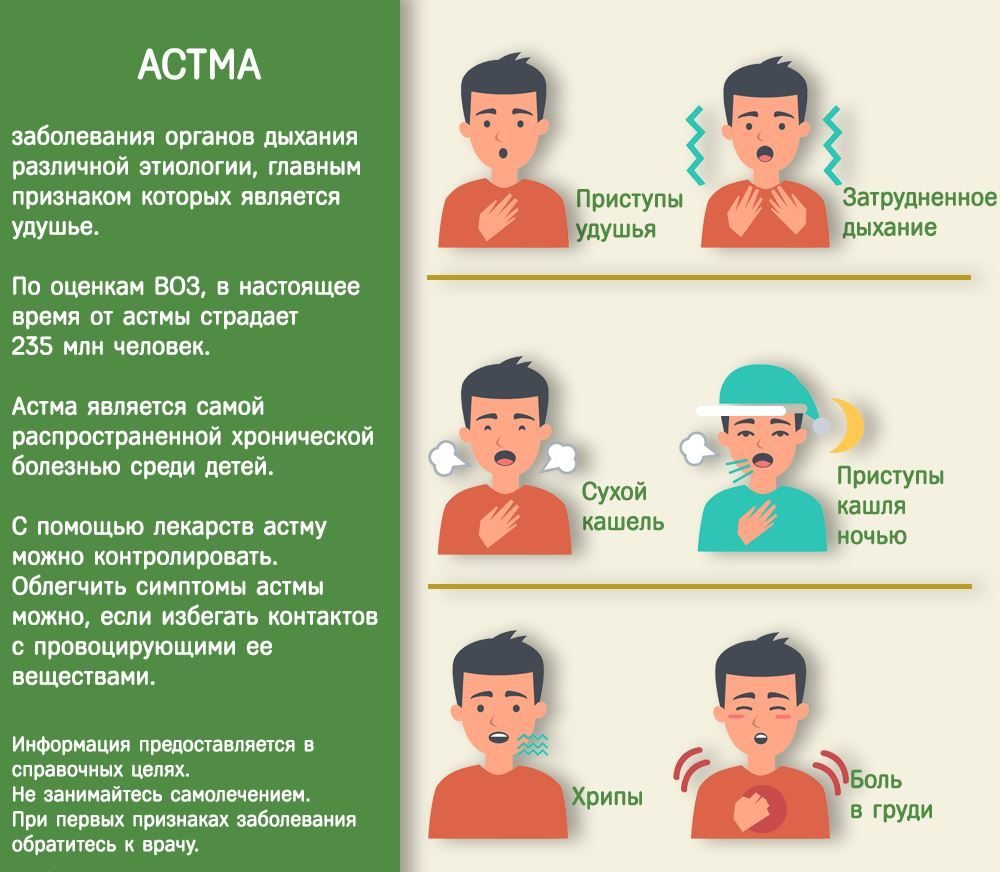
Что же такое бронхоспазм? Это состояние, при котором сокращаются мышцы и резко суживается просвет бронхов. В результате возникает затруднение или полное прекращение поступления воздуха к альвеолам и, следовательно, в кровь. Чем дольше сохраняется данное нарушение, тем сильнее выражено «кислородное голодание» в тканях. В результате могут возникнуть тяжелые осложнения, связанные с поражением головного мозга, сердца и почек.
Опознать это острое состояние можно достаточно легко. У человека, резко ухудшается самочувствие, и появляются признаки дыхательной недостаточности. Первыми признаками сужения бронхов являются:
- Сухой сильный кашель;
- Одышка в состоянии покоя, значительно усиливающаяся при нагрузке;
- Удушье;
- Чувство «недостатка воздуха» — больной не может надышаться;
- Характерное положение тела – человек сидит, опершись руками, или стоит в наклоне;
- Побледнение кожи и слизистых;
- Помутнение сознания – возникает при значительном дефиците кислорода.
При спазме редко наблюдаются все перечисленные симптомы – человек может описывать свое состояние по-разному. Но если у него внезапно возникли эти признаки, существует высокая вероятность, что это начало дыхательной обструкции (непроходимости).
Временное сужение бронхов может возникнуть из-за большого количества вредных факторов. Это может быть воздействие бактерии или вируса, вдыхание токсичных веществ, приступ астмы, побочное действие лекарства и многое другое. Чтобы оказать первую помощь при бронхоспазме, в большинстве случаев, нет необходимости точно определять причину приступа. Однако для проведения правильной терапии и профилактики повторных эпизодов, необходимо точно определить вредный фактор/болезнь и устранить их.
Симптомы бронхоспазма могут возникнуть у человека любого возраста, но у детей они протекают значительно тяжелее. Это связано с особенностями строения их дыхательных путей – бронхи ребенка очень сильно отзываются на любое повреждающее воздействие, будь это инфекция, инородное тело или аллергическая реакция. Поэтому возникновение у них стойкого спазма дыхательных путей требует быстрой диагностики и неотложной помощи.
Наиболее часто бронхоспазм у детей возникает по одной из перечисленных ниже причин.
Наиболее актуальна эта причина для детей младшего возраста (до 5-ти лет). Любопытство побуждает их попробовать или проглотить небольшие предметы: батарейки, игрушки, косточки и т.д. Однако это безобидное занятие может трагично закончиться, при попадании инородного тела в нижние дыхательные пути.
Помимо того, что предмет может полностью перекрыть просвет бронха и прекратить поступление воздуха, он может вызвать сильный бронхоспазм. Это состояние – попытка организма защитить себя от чужеродного предмета. К сожалению, она делает только хуже и нередко приводит к летальному исходу.
Когда следует предполагать наличие данной причины? Ее следует ставить на первое место в следующих случаях:
- Характерный возраст – до 5-ти лет;
- Ребенок был какое-то время без присмотра;
- На фоне полного здоровья, появился сильный кашель, затруднения вдоха, одышка и другие признаки нарушения дыхания (побледнение/посинение кожи, выраженная слабость, потеря сознания);
- Часто, попадание инородного предмета в бронх сопровождается осиплостью голоса. Причина – повреждение голосовых связок в гортани;
- Если дома есть фонендоскоп (например, в наборе с ручным тонометром), можно прослушать правую и левую половину грудной клетки. Если произошла закупорка только одного из легких – на соответствующей половине не будет слышно дыхание.
В домашних условиях восстановить проходимость дыхательных путей практически невозможно. Поэтому первым действием родителей, заподозривших данное состояние у ребенка, должен быть вызов бригады скорой помощи.
Астма является частой причиной бронхоспазма у взрослых и у детей. Однако если большинство больных старшего возраста знают о своем заболевании и методах его лечения, то у маленьких пациентов эту болезнь необходимо правильно диагностировать. Часто, первым ее проявлением является именно приступ удушья/одышки.
Бронхиальную астму, в первую очередь, следует подозревать у детей-аллергиков. Нередко ребенок, страдающий от этой патологии, сталкивался в прошлом с другими аллергическими болезнями (экземой, крапивницей, ринитом, дерматитом и другие). В большинстве случаем, приступ бронхоспазма возникает после вдыхания частичек определенного вещества. Это может быть практически что угодно – бытовая пыль, загрязненный воздух, пыльца, шерсть животных и т.д.
Проявляется он достаточно типично – очень быстро развивается сухой кашель, больному трудно совершить выдох, дыхание может быть настолько затруднено, что появляется ощущение удушья. Возникать такие эпизоды могут как несколько раз в сутки, так и не больше 1 раза в год, в зависимости от особенностей организма. Следует помнить, что аллергический бронхоспазм может появиться не только в дневное время, но и ночью. Поэтому не рекомендуется оставлять ребенка совсем без наблюдения на время сна.
Если вы подозреваете, начинающийся приступ астмы – следует как можно быстрее обратиться за помощью специалиста, который определит необходимый объем лечения и даст рекомендации по изменению образа жизни при аллергии.
Подробнее о симптомах бронхиальной астмы у детей читайте здесь.
Интенсивные упражнения могут вызывать бронхоспазм как у детей, так и у людей старшего возраста. Наиболее часто данное нарушение развивается у ребенка, занимающегося спортом или тяжелым трудом. Это состояние, как правило, возникает в момент наибольшего напряжения физических сил. Чрезмерная нагрузка приводит к выбросу в кровь биологически-активных веществ, которые обладают способностью быстро суживать просвет бронхов. В результате, человек начинает испытывать сильную нехватку кислорода, которая проявляется всеми типичными симптомами.
Нередко для устранения всех проявлений патологии достаточно прервать выполнение физического труда. Кашель и одышка, в большинстве случаев, исчезают в течение нескольких минут, окраска кожи нормализуется через 5-10 минут. Однако в некоторых случаях сужение бронхом может быть достаточно стойким. Поэтому если дыхание не восстанавливается в ближайшее время, а состояние человека ухудшается, следует вызвать скорую помощь, которая расширит дыхательные пути лекарственными препаратами.
Инфекционные болезни у детей протекают значительно тяжелее, чем у взрослых. Как правило, острый бронхит не является причиной бронхоспазма, но у маленьких пациентов (особенно если их возраст менее 7-ми лет), воспаление может вызвать этот тяжелый синдром. Чтобы предотвратить его возникновение, следует своевременно распознать заболевание и провести правильную терапию.
Заподозрить развивающийся острый бронхит и отличить его от астмы можно по следующим признакам:
| Характерный симптом | Острый бронхит | Отличие от астмы |
| Кашель | Как правило, в начале болезни кашель сухой, но уже через несколько дней становится влажным. При этом может отделяться прозрачная или гнойная мокрота. | Кашель сухой, приступообразный, сохраняется непостоянно. В большинстве случаев, появляется только во время обострений. |
| Температура тела | Часто повышена (более 38 о С). | Остается в пределах нормы. |
| Наличие признаков интоксикации (слабость, потливость, потеря аппетита) | Практически всегда наблюдаются при бронхите. | Отсутствуют. |
| Наличие признаков поражения верхних дыхательных путей (насморк, боль в горле, осиплость голоса) | ||
| Приступы одышки | Могут появляться в разгар болезни, чаще у маленьких детей. | Возникают только во время приступа. |
| Когда возникает бронхоспазм? | Во время вдыхания аллергена, стресса или при значительных физических нагрузках. Обострения чаще возникают летом или весной, как правило, на фоне полного здоровья. |
Перечисленные признаки у ребенка обнаружить достаточно легко. Заподозрив наличие патологии, следует обратиться к квалифицированному доктору, который точно диагностирует заболевание и определит правильную тактику лечения.
Временное сужение бронхов возникает не только у детей, но и у людей старшего возраста. Это состояние может быть вызвано различными причинами, в том числе и теми, которые были перечислены выше. Типичные симптомы у взрослых нередко вызывают бронхит, обострение астмы или чрезмерная физическая нагрузка. Однако для этой группы пациентов более характерны другие патологии, приводящие к бронхоспазму.
Так как дыхательные пути взрослого не так активно реагируют на различные вредные факторы, как у ребенка, для развития спазма необходим более серьезный раздражитель. Нередко в зрелом возрасте причиной уменьшения просвета бронха являются хронические заболевания или токсическое воздействие на организм. Для того чтобы заподозрить наличие определенного заболевания, достаточно проанализировать сопутствующие симптомы и эпизоды нарушения дыхания.
Хроническая болезнь легких обструктивного характера (сокращенно – ХОБЛ) является частой причиной нарушения дыхания и функций сердца у курильщиков и представителей «вредных» специальностей – шахтеров, рабочих на заводе, строителей и других. С течением времени, эта хроническая патология у них приводит к повреждению стенок бронхов и стойкому сужению их просвета. В запущенных стадиях ХОБЛ, ткани дыхательных путей могут быть травмированы настолько, что даже сильнодействующие лекарства не оказывают на такого пациента существенного эффекта.
Во время обострения этой патологии, у больного могут возникать временные нарушения дыхания и бронхоспазм. Как правило, главными виновниками таких эпизодов являются вредоносные бактерии. Проникая в организм, они начинают активно размножаться и выделять токсины, что приводит к выбросу биологически-активных веществ. Именно они и могут вызвать быстрое сужение нижних дыхательных путей.
Как определить наличие ХОБЛ и своевременно обратиться к специалисту? Для этого существуют четкие критерии, которые позволят провести первичную диагностику любому человеку. Они включают в себя только два пункта:
- В прошлом больной работал на вредном производстве (не менее 2-3 лет) или курил;
- В течение нескольких лет, человека беспокоил постоянный кашель с мокротой (не менее 2-х лет).
Для окончательной постановки диагноза, необходимо дополнительное обследование (проведение спирометрии) и осмотр доктора. Поэтому при наличии типичных признаков хронической болезни легких настоятельно рекомендуется обратиться в медицинское учреждение для проведения диагностики.
Подробнее о лечении ХОБЛ читайте здесь.
Вопреки распространенному заблуждению, к нарушению дыхания могут приводить не только патологии внутренних органов. Истерия – наиболее частая причина спазма бронхиального дерева, которая связана с болезнью души. Это особое психическое нарушение, которое возникает у людей с определенным складом характера. Как правило, они очень эмоциональны, склонны к драматизации и преувеличению обыденных событий.
Опознать истерический припадок, который привел к бронхоспазму, бывает достаточно сложно, особенно неподготовленному человеку. Для того чтобы отличить его от других острых состояний, необходимо оценить наличие следующих признаков:
- Перед приступом больной пережил сильное переживание, стресс или радость;
- Наличие жестов, мимики и криков «театрального» характера – драматичных вскрикиваний, срывания одежды, искаженное мукой выражение лица и т.д.;
- У больного имеется определенный склад личности (ипохондричный или гиперэмоциональный);
- Эпизод нарушения дыхания развивается на фоне нормального самочувствия или жалобы больного имеют хаотичный характер (объективно не связаны между собой, несмотря на то, что пациент видит между ними связь). Например, появление удушья с покалыванием в пояснице и т.д.
Наличие 2-х и более признаков – повод подозревать истерию у человека. Необходимо знать, что это психическое нарушение также является болезнью, требующей правильного лечения. Поэтому после оказания первой помощи, следует вызвать бригаду скорой или обратиться в больницу амбулаторно, в зависимости от состояния человека.
Как уже говорилось выше, спазм бронхиального дерева – это защитная реакция организма на вредный фактор. Она может возникать при различных болезнях и состояниях, в том числе при вдыхании раздражающих или ядовитых веществ. С ними можно легко столкнуть в окружающей нас обстановке, поэтому необходимо знать, как быстро обнаружить это состояние и правильно оказать помощь.
К наиболее распространенным веществам, способным вызвать нарушения дыхания при вдыхании, относятся:
- Содержимое перцовых баллончиков;
- Острые специи;
- Пары бензина;
- Испарения аммиака;
- Нашатырный спирт;
- Промышленная пыль (например, от медного или хлорного производства).
У определенных лиц, перечисленные газы и жидкости способны вызвать выраженные нарушения дыхания. Как правило, такие ситуации складываются неожиданно, как для самого больного, так и для окружающих. Поэтому главное – помнить о возможности развития бронхоспазма под действием раздражающих веществ и своевременно оказать помощь человеку.
Некоторые фармакологические препараты обладают достаточно специфичным побочным эффектом – они суживают бронхиальную стенку, что приводит к симптомам дыхательной недостаточности. Такое действие проявляется далеко не у каждого пациента. В среднем, частота проявления этих реакций составляет 1 пациент на 10000 и реже.
Бронхоспазм при астме имеет много общего с лекарственной формой. Она также возникает под действием специфического вещества (препарата) и носит достаточно кратковременный характер. Риском данного побочного действия обладают:
| Группа лекарства | Представители |
| Противовоспалительные негормональные препараты |
|
| Ингибиторы АПФ (снижающие давление) |
|
| Ингибиторы кальциевых каналов (снижающие давление) |
|
| М-холиномиметики |
|
| Бета-адреноблокаторы |
|
Перечисленные вещества при приеме внутрь могут стать причиной дыхательной недостаточности у некоторых людей, которые имеют к ним повышенную чувствительность. Поэтому начиная их прием необходимо внимательно оценивать свое самочувствие, чтобы определить наличие негативных реакций. Однако это не значит, что следует отказываться от использования препаратов, вызывающих бронхоспазм, и пренебрегать назначениям доктора.
Купирование (или устранение) бронхоспазма следует начинать сразу после его возникновения, не дожидаясь приезда врача. Это поможет снизить риск неблагоприятных последствий и улучшить состояние больного. В первую очередь, следует выполнить следующие действия в установленном порядке:
- Усадить больного поближе к свежему воздуху и устранить действие любых раздражающих веществ (аллергенов, сильных раздражающих запахов и т.д.);
- Освободить грудную клетку от одежды и любых стесняющих предметов (ремней, корсетов, подтяжек и других);
- При наличии под рукой любых ингаляционных препаратов от бронхоспазма, улучшающих проходимость дыхательных путей (Сальбутамол, Формотерол, Беродуал, Импратропия или Тиотропия бромид), необходимо сделать 2-3 ингаляции;
- Вызвать бригаду скорой медицинской помощи.
Перечисленные действия при бронхоспазме необходимо выполнять, независимо от причины, вызвавшей это острое состояние. Ее диагностика и лечение это дело докторов стационара или амбулаторной службы, в зависимости от состояния пациента. На момент обнаружения резкого сужения бронхов, главное – снять бронхоспазм и восстановить доступ кислорода к легким.
Официальная медицина не признает такого понятия, как и «сердечная астма». Механизм развития и лечение этого состояния существенно отличается от обычного сужения бронхов, так как нарушение дыхания при поражениях сердца возникают из-за отека легких.
Крайне не рекомендуется использовать какие-либо средства народной медицины, особенно сильно ароматизированные или способные раздражающе воздействовать на кожу. Они могут только усилить приступ. Снятие бронхоспазма рекомендуется выполнять проверенными медикаментозными методами.
Этот нюанс определяет лечащий врач, в зависимости от причины приступа. Поэтому перед проведением терапии, доктор назначает необходимые диагностические мероприятия для определения болезни, вызвавшей сужение бронхов.
Так как нарушение проходимости дыхательных путей это не заболевание, а состояние организма – оно не передается детям. Однако в ДНК может быть заложена склонность к развитию определенной болезни, способной привести к данному нарушению.
источник
Сходство между астмой и бронхитом достаточно велико, из-за чего эти болезни часто путают. Однако первая патология значительно тяжелее, чем вторая. Поэтому необходимо знать, чем отличается астма от бронхита.
Нужно понимать, что существует несколько видов бронхита, и некоторые из них относятся к предастматическим состояниям. У них похожие на астму симптомы, и лечение тоже строится по общим принципам. Тем не менее это не одно и то же заболевание. Поэтому следует выяснить, в чем разница между БА и астматическим бронхитом.
Бронхит и астма относятся к заболеваниям дыхательных путей. При хроническом течении бронхита их симптоматика приобретает схожие черты, особенно если бронхит сопровождается обструкцией (нарушением проходимости бронхов). Астма – хроническое заболевание, бронхит тоже может протекать в хронической форме.
При отсутствии лечения бронхит может стать причиной астмы. Но различия между обструктивным бронхитом и астмой все же существуют, и их необходимо знать, чтобы не пропустить момент перехода одной болезни в другую.
Критериев, по которым отличают эти заболевания, несколько. Один из них — этиологические различия. Это различие в причинах, вызывающих бронхиальную астму и бронхит.
Поэтому стоит рассмотреть, чем отличается бронхит от бронхиальной астмы по провоцирующим факторам.
Из заболеваний, которые сопровождаются обструкцией, можно назвать:
- Хронический бронхит. Он представляет собой осложненную форму острого заболевания. Первопричиной является инфекционный процесс, вызванный бактериями, грибком или вирусом. При неправильном лечении или его отсутствии нарушения приобретают постоянный характер, что и ведет к переходу в хроническую форму. Также эти нарушения могут быть вызваны воздействием химических веществ, патологически влияющих на дыхательные пути.
- Бронхиальная астма. Эта болезнь имеет неинфекционное происхождение. Она связана с повышенной чувствительностью бронхов. При этой патологии в бронхах всегда присутствует воспалительный процесс, который обостряется при воздействии провоцирующих факторов. В зависимости от первопричины выделяют аллергический, неаллергический и смешанный тип болезни.
- Обструктивный бронхит. Патология имеет инфекционное происхождение. Основной особенностью является воспаление бронхов и их обструкция. Такое заболевание бывает острым и хроническим.
- Астматический бронхит. Он возникает при наличии в организме склонности к аллергическим реакциям. Если в бронхах дополнительно развивается инфекционный процесс с хроническим течением, может развиться такой тип патологии. Дальнейшее обострение болезни может стать причиной возникновения астмы.
Согласно сказанному, бронхит и астма различаются механизмом возникновения. Первое заболевание провоцирует инфекция, во втором случае этот фактор не относится к числу провоцирующих. Тем не менее у БА есть значительное сходство с бронхитом.
При отсутствии медицинских знаний трудно понять, какое заболевание вызвало симптоматику: бронхиальная астма или обструктивный бронхит. В некоторых случаях обструкция возникает даже при ОРВИ. Это возможно при слабом организме, именно поэтому она часто наблюдается у детей.
У этих болезней есть схожие симптомы, что и создает путаницу. К ним относятся:
- одышка (наблюдается на выдохе);
- навязчивый кашель, усиливающийся в ночное время;
- увеличение вен на шее;
- цианоз;
- необходимость использовать вспомогательные группы мышц при дыхании;
- раздувание ноздрей при вдохах;
- усиление патологической симптоматики после вирусных заболеваний органов дыхания, физической активности, в стрессовых ситуациях, при контакте с аллергенами.
Все эти симптомы характерны для обоих заболеваний. Поэтому знание их необходимо не для того, чтобы понять, как отличить бронхит от астмы, а чтобы вовремя обратиться к специалисту для постановки правильного диагноза.
Чтобы разобраться, как отличить астму от бронхита, необходимо подробно рассмотреть проявления обеих патологий. Самостоятельно ставить диагноз и начинать лечение не следует, но знание симптомов позволит заметить нарушения, характерные для более опасного заболевания.
Поскольку болезнь встречается в нескольких формах, то стоит рассмотреть признаки, присущие для каждой из них.
Острый бронхит больше всего отличается от бронхиальной астмы. Особенностью этого заболевания является отсутствие тенденции к рецидивам. Оно развивается вследствие инфекционного процесса, затрагивающего бронхи. При правильном лечении болезнь проходит без осложнений. Она характеризуется сильным кашлем, повышением температуры, одышкой, выделением мокроты.
При бронхите хронического типа болезнь приобретает рецидивирующий характер. Обострения наблюдаются два или три раза в год при воздействии неблагоприятных факторов. Эту патологию характеризуют следующие симптомы:
- Кашель с обилием мокроты, в которой могут присутствовать примеси гноя. Тенденция к усилению симптома в вечернее и ночное время отсутствует.
- Повышение температуры.
- Одышка разной степени тяжести.
Тяжелых приступов, которые сопровождаются удушьем, при этом заболевании не наблюдается. Также отсутствует астматический статус.
При обструктивной форме патологии больные жалуются на сухой кашель (изредка он бывает влажным). Мокрота почти не выделяется. Во время приступов пациент старается прокашляться, но облегчения не наступает. В груди слышны хрипы, которые распознаются без фонендоскопа.
Вдохи удлиненные, воздух проникает в дыхательные пути с присвистом. Поскольку возникает обструкция обычно при воздействии провоцирующих факторов, то пациенты могут замечать усиление симптоматики в конкретных обстоятельствах (под воздействием холода, при вдыхании веществ с резким запахом и пр.). Приступы удушья для такого заболевания не характерны.
Признаки астматической разновидности бронхита очень похожи на проявления астмы, поэтому ее и называют предастмой. Такая форма заболевания характеризуется следующими симптомами:
- затруднения во время дыхания;
- шумные и резкие вдохи;
- выдох сопровождается одышкой;
- хрипы;
- гипертермия;
- сухой кашель.
Когда приступ завершается, выделяется мокрота, что вызывает облегчение. Астматический статус при этой болезни не наблюдается. Если астматический бронхит имеет аллергическую природу, то его обострения отмечаются после контакта с раздражителями.
Бронхиальная астма является серьезным и опасным заболеванием дыхательных путей. При ее наличии необходимо внимательно следить за своим самочувствием, поскольку обострение может привести к летальному исходу. В связи с этим необходимо вовремя обнаружить это заболевание. Поэтому нужно знать, чем астма отличается от бронхита.
Чтобы определить, как отличить астму от бронхита, необходимо изучить ее симптомы. Основной особенностью болезни является механизм развития патологических проявлений. Бронхиальная обструкция при бронхиальной астме обусловлена повышенной чувствительностью бронхов к определенным воздействиям.
Они могут быть как внутренними, так и внешними. БА не вызвана инфекциями и вирусами. Воспалительный процесс возникает под влиянием раздражения, которое провоцируют аллергены, неблагоприятные погодные условия и т.д. Именно из-за этого присутствует разница в симптоматике.
К проявлениям заболевания относятся:
- Удушье, вызванное бронхоспазмом. Это явление возникает из-за воздействия провоцирующих факторов.
- Сухой кашель. Этому симптому присущ систематический характер. Реакция может усиливаться при взаимодействии с раздражителями.
- Хрипы. Они слышны при вдохах. При обострениях хрипы можно услышать без фонендоскопа.
- Затрудненное дыхание. При этом возникает ощущение тяжести в груди, кашель и хрипы, но температура тела больного не повышается.
- Учащение случаев ОРВИ.
- Астматический статус. Степень тяжести состояния может колебаться в зависимости от интенсивности воздействия аллергена.
Болезнь характеризуется частыми обострениями, которые либо сопровождают инфекционные заболевания органов дыхания, либо возникают сами по себе. Иногда они носят сезонный характер. Это возможно при аллергическом типе патологии. В этом случае бронхиальную астму могут сопровождать другие аллергические проявления (ринит, конъюнктивит, обильное слезотечение и т.д.).
На начальном этапе болезни признаки отличаются малой выраженностью, из-за чего пациенты не обращаются к врачу.
У двух рассматриваемых болезней есть много общего, из-за чего отличить бронхит от астмы не всегда могут даже специалисты. Поэтому необходимо использование разных диагностических процедур.
- Анализ крови, общий и биохимический. По результатам можно установить наличие аллергической реакции. Также на БА указывает повышенное содержание эозинофилов. Количество иммуноглобулинов в крови увеличивается. На обструктивный бронхит указывает лейкоцитоз и повышение СОЭ.
- Анализ мокроты. При БА мокрота содержит множество эозинофилов. На бронхит указывает присутствие в мокроте слизи и гноя, также в ней обнаруживаются нейтрофилы.
- Рентгенография. Ее применяют для выявления патологических изменений в бронхах и легких и анализа их особенностей. Этот метод считается дополнительным из-за малой информативности на начальном этапе болезни.
- Спирометрия. Это исследование позволяет изучить функцию внешнего дыхания. Для обоих заболеваний характерно снижение показателей, но в каждом случае они разные.
- Аллергические пробы. Их проводят при подозрении на аллергическую природу БА.
Одно из основных отличий бронхиальной астмы заключается в отсутствии возможности вылечиться полностью. Эту болезнь можно только контролировать. Бронхит любого типа (кроме астматического) поддается лечению.
Поскольку даже специалисты выявляют отличия бронхиальной астмы от бронхита при помощи диагностических процедур, самостоятельно делать выводы о собственном состоянии недопустимо. Неправильные действия провоцируют развитие осложнений.
Рассматривая такие патологии, как бронхит и бронхиальная астма, необходимо выяснить, в чем заключается разница между лечением этих заболеваний. Поскольку это разные болезни, для борьбы с ними предусмотрен разный терапевтический подход. Также особенности лечения зависят от формы патологии и особенностей организма.
Основу лечения бронхита и астмы составляет устранение вызывающих их причин. В первом случае необходима борьба с инфекцией. Для этого используются антибактериальные и противовирусные средства. При обострении астмы очень важно ограничить контакт больного с раздражителем. Если этого не сделать, приступы будут повторяться, как только пройдет действие лекарств.
Остальные меры в обоих случаях подразумевают смягчение симптоматики. Бронхит требует использования муколитических препаратов, с помощью которых происходит разжижение и выведение мокроты. При повышенной температуре больному назначают жаропонижающие средства. Иногда могут понадобиться препараты, способствующие расширению сосудов. Если пациент страдает от обструктивной разновидности болезни, в дополнение к перечисленным лекарствам следует принимать бронхорасширяющие средства.
Во время астматического приступа возникает спазм бронхов, из-за которого появляются все симптомы. Поэтому одной из основных групп препаратов являются бронхолитики. Они помогают устранить бронхоспазм, а вместе с ним кашель и затруднения в процессе дыхания.
Поскольку эта болезнь сопровождается воспалением бронхов, то необходимо использовать противовоспалительные средства. Полностью избавиться от воспалительного процесса не удастся, но лекарства помогут ослабить их проявления и снизить вероятность повторного приступа.
Еще одной частью лечения является иммунотерапия. БА обусловлена повышенной чувствительностью организма к определенным раздражителям. Укрепление иммунитета позволяет уменьшить эту чувствительность и ослабить реакции. Пациенту назначают иммуномодулирующие средства и витаминные комплексы.
Также ему рекомендуют улучшенное питание, посильные физические нагрузки и закаливающие процедуры. Лечение астматического бронхита аналогично терапии при бронхиальной астме, поскольку эти болезни очень похожи. При склонности организма к аллергии дополнительно используют антигистаминные препараты.
Дозировки лекарств в каждом случае врач определит индивидуально. Изменять их без его назначения нельзя, равно как и использовать другие лекарственные средства.
Лечение бронхита при астме подразумевает применение всех указанных мер.
Чтобы понять, может ли бронхит перейти в астму, нужно проанализировать сходство между этими болезнями. В обоих случаях наблюдается воспалительный процесс в бронхах, только при первом заболевании он носит эпизодический характер, а во втором — постоянный. При неправильном лечении воспаление сохраняется в течение длительного времени, что становится благоприятным фактором для развития осложнений. Одним из них является БА.
Хронический бронхит нередко переходит в астму еще и потому, что из-за частого приема сильных антибиотиков ослабевает иммунная система пациента. Это ведет к повышению чувствительности организма к внешним раздражителям. Ситуация может осложняться неправильным образом жизни больного, например, вредными привычками.
Рассматриваемые заболевания принадлежат к одной группе патологий и обладают похожими симптомами. Основное отличие бронхита от бронхиальной астмы заключается в том, что первую болезнь можно излечить при правильном подходе.
Поэтому при первых проявлениях необходимо обратиться к специалисту, чтобы он поставил дифференциальный диагноз и назначил необходимые препараты. Самолечение запрещено.
источник
Бронхоспазм – это сочетание клинических признаков, характеризующееся внезапным возникновением удушья и возникающее в результате патологического сжатия гладкомышечных волокон в стенках бронхов, а также отека их слизистой оболочки и нарушения отхождения мокроты. Эти патофизиологические механизмы обусловлены раздражающим влиянием некоторых факторов на слизистую оболочку бронхов.
При воздействии пускового механизма, или триггера, например, бактерий или вирусов, в стенке бронхов активируются защитные реакции, в результате чего слизистая оболочка становится отечной и полнокровной, а также усиливается образование мокроты – вязкого густого секрета, обогащенного антимикробными и противовирусными веществами и скоплениями погибших микроорганизмов. При бронхоспазме секрет не может вывестись наружу при откашливании, поэтому легкие буквально забиваются мокротой. Однако, спазм бронхов может возникнуть и при отсутствии вирусного или бактериального компонента, как, например, при аллергических реакциях, или применении некоторых медикаментов. В любом случае, просвет бронхов становится меньше, стенки их спадаются, и воздух не может свободно проводиться к легочным альвеолам.
Бронхоспазм является не болезнью, а синдромом, обусловленным тем или иным заболеванием. Такое состояние может длиться несколько минут, а может затянуться на несколько часов или суток, как это бывает во время астматического статуса при бронхиальной астме.
Опасность бронхоспастического синдрома заключается в том, что если пациенту вовремя не оказать помощь, приступ может угрожать его жизни вследствие полной закупорки и перекрытия просвета бронхов.
Бронхоспазм является основным механизмом в формировании бронхиальной астмы, и встречается чаще всего у данной категории пациентов, но может возникнуть и при таких заболеваниях:
- Острый или хронический обструктивный бронхит. Отличается от обычного бронхита развитием обструкции, что как раз и является проявлением бронхоспазма. Такой тип бронхита чаще развивается у лиц с предрасположенностью к аллергии.
- Бронхиолит – воспаление бронхов более мелкого калибра, но с более тяжелым течением. Чаще встречается у детей, и возникает в основном при воздействии вирусов, в частности, респираторно-синтициального вируса, поражающего мелкие бронхи и легочные альвеолы. Тяжесть течения обусловлена преимущественным поражением нижних дыхательных путей и быстрым развитием пневмонии.
- Аллергические заболевания (ринит, полинноз, пищевая и бытовая аллергия) формируют общий аллергический фон в организме, в результате чего даже малейшее раздражение стенки бронхов приводит к реакциям гиперчувствительности. При аллергии бронхоспазм возникает не только вследствие бронхитов и вирусных заболеваний верхних дыхательных путей, но и при контакте с аллергенами (пища, пыльца растений, пыль и т.д.). Аллергический бронхоспазм требует более тщательного обследования у аллерголога и пульмонолога для определения риска развития бронхиальной астмы.
-
Муковисцидоз – тяжелое врожденное заболевание, характеризующееся нарушением образования секрета бронхиальных желез и в клетках поджелудочной железы. Значительно усугубляет течение респираторных инфекций из-за постоянного застоя мокроты в легких.
- Сердечная недостаточность с развитием сердечной астмы может приводить к рефлекторному спазму бронхов вследствие застоя крови в капиллярах легких.
- Инородное тело бронха вызывает не только механическое препятствие на пути следования воздуха, но и рефлекторный отек и спазм его стенки, особенно если предмет с острыми краями повредил слизистую оболочку и вызвал повышенное отделение слизи в этом месте,
- Пищевое отравление – в связи с тем, что чаще всего отравление протекает с рвотой, возможно попадание мелких частиц желудочного содержимого в трахею и бронхи (аспирация), которое раздражает их слизистую оболочку. Чаще бронхоспазм при отравлении возникает у детей, чем у взрослых.
Предрасполагающими факторами для развития бронхоспазма являются:
- Отягощенная наследственность и наличие бронхиальной астмы или хронического обструктивного бронхита у членов семьи,
- Частые простудные заболевания в детском возрасте,
- Увеличенные аденоиды, частые ларинготрахеиты и бронхиты у детей,
- Врожденные особенности строения трахеи и бронхов при соединительнотканной дисплазии, обуславливающие не достаточный дренаж (очищение) бронхиального дерева от скапливаемого секрета.
Провоцирующими факторами у лиц с аллергической предрасположенностью или с бронхиальной астмой могут служить:
- Острые респираторные заболевания вирусной, бактериальной или смешанной природы,
- Контакт с аллергеном – употребление в пищу продуктов, не желательных для данного пациента, контакт с животными, цветение растений и др,
- Употребление некоторых лекарственных веществ – антибиотиков, особенно пенициллинового ряда; средств для снижения артериального давления, в частности бета-блокаторов (метопрол, атенолол, эгилок, конкор, коронал и др); нестероидных противовоспалительных средств (наиболее часто аспирина, а также диклофенака, нимесулида и др),
- Пассивное курение и вдыхание табачного дыма взрослым или ребенком с предрасположенностью к аллергии,
- Вдыхание холодного или сухого воздуха,
- Избыточные физические нагрузки.
Несмотря на то, что бронхоспазм возникает внезапно и быстро, признаки его приближения пациент может ощутить уже за несколько дней или часов. Его беспокоят чувство заложенности и саднения в грудной клетке, периодические затруднения выдоха, появляется небольшой сухой кашель.
При развитии бронхоспазма в течение нескольких минут нарастает одышка, чувство удушья и затруднений при выдыхании воздуха, тяжесть и болевые ощущения в груди. Быстро возникает чувство паники и выраженная тревога. Пациент пытается откашлять мокроту, но безуспешно. Выдох осуществляется с трудом, заметно увеличивается время выдоха, и его сопровождают свистящие хрипы, слышимые самим пациентом и окружающими. Кожа становится бледной, а при тяжелых нарушениях дыхания быстро развивается цианоз – синеватое окрашивание кожи. Некоторое облегчение дыхания наступает в положении сидя с упором рук на твердую опору – так увеличивается наполняемость воздухом легких, и создаются условия для лучшей работы межреберных мышц, участвующих в дыхании. При неоказании помощи могут развиться тяжелые нарушения дыхания, влекущие за собой гипоксию (нехватку кислорода) и летальный исход.
Симптомы бронхоспазма у детей мало чем отличаются от его проявлений у взрослых. Тем не менее, у ребенка особенно важно не пропустить его возникновение, так как приступы чаще могут приводить к тяжелым осложнениям, чем у взрослого человека.
При бронхиальной астме приступ может возникнуть на фоне полного благополучия, при контакте с аллергическими веществами или во время банального насморка.
При обструктивном бронхите симптомы бронхоспазма нужно отличать от кашля, потому что во время болезни даже при нахождении ребенка в спокойном состоянии тоже слышны свистящие хрипы. Основное отличие – это внезапное появление одышки, удушья и невозможности выдохнуть воздух. Ребенок напуган, ощущает выраженное беспокойство, плачет, кожа приобретает бледный оттенок с цианозом носогубного треугольника. Кашель навязчивый, не продуктивный, и отхаркивания мокроты не происходит или она отходит в скудном количестве. Частота дыхательных движений увеличивается, к акту дыхания присоединяются вспомогательные мышцы – межреберные и брюшные. Возникает видимое на глаз втяжение межреберных промежутков.
Иногда при простудных и хронических заболеваниях (ларинготрахеит, поллиноз, аденоидит) может развиться скрытый бронхоспазм – гиперреактивность бронхов, не проявляющаяся явными симптомами во время болезни, но способная привести к приступу после выздоровления на фоне полного здоровья.
При появлении вышеописанных симптомов впервые в жизни следует незамедлительно вызвать скорую помощь, а если пациент или родители ребенка обучены оказанию первой доврачебной помощи, нужно сразу приступить к проведению необходимых мероприятий.
Если у пациента хотя бы раз произошел приступ бронхоспазма, ему необходимо получить консультацию участкового терапевта, аллерголога, пульмонолога и ЛОР – врача при необходимости.
При тяжелом течении приступа, общем тяжелом состоянии пациента, выраженном цианозе кожных покровов, потере сознания, а также при неэффективности проводимого лечения следует вызвать бригаду скорой медицинской помощи.
В случае, когда во время приступа пациента госпитализировали в специализированное отделение больницы, необходимая лечебно – диагностическая помощь в полном объеме ему будет оказана в условиях стационара.
Для того, чтобы снять бронхоспазм в домашних условиях, необходимо провести ряд таких мероприятий, как:
- Открыть окно для доступа свежего воздуха, если на улице не наблюдается цветение растений, вызвавшее аллергический бронхоспазм,
-
Вызвать скорую помощь,
- Применить лекарственные препараты, если они уже были назначены врачом, например, ингаляции через небулайзер с беродуалом или пульмикортом при обструктивном бронхите или бронхиолите,
- Успокоить пациента, особенно ребенка, усадить в удобную позу, расстегнуть воротник, снять галстук,
- Объяснить, что дышать нужно стараться как можно ровнее и спокойнее, так как паника резко увеличивает потребление кислорода.
Если приступ у пациента развивается не в первый раз, у него всегда должны быть дома или в дорожной аптечке препараты для купирования бронхоспазма. К ним относятся лекарства, позволяющие расслабить стенку бронхов и расширить их просвет, а также устранить отек слизистой оболочки и облегчить отхождение мокроты:
- Симпатомиметические средства в ингаляционной форме – беротек, беродуал, сальбутамол, серетид, астмопент и др,
- Глюкокортикоидные гормоны в форме аэрозоля или раствора для ингаляций -беклазон, пульмикорт и др,
- Противоаллергические препараты, имеющие в составе кромоглициевую кислоту – интал, налкром,
- Холиноблокаторы в форме раствора для ингаляций – спирива, атровент.
Все препараты должны назначаться только врачом, поэтому при впервые возникшем бронхоспазме необходимо получить врачебную помощь для назначения оптимальных препаратов в каждом конкретном случае и использования их в дальнейшем.
Иногда в результате применения ингаляционных лекарственных средств, спазм бронхов может еще больше усугубиться, и тогда возникает парадоксальный бронхоспазм, развивающийся вследствие раздражения слизистой оболочки бронхов лекарственным веществом или аллергической реакции на определенные вещества в составе лекарства. Лечиться такой вид приступа должен в стационаре.
Дальнейшее лечение бронхоспазма заключается в назначении антибиотиков и противовирусных препаратов при респираторных инфекциях, противоаллергических препаратов, глюкокортикоидов (преднизолон, дексаметазон) и эуфиллина в таблетированной или инъекционной форме для внутривенных инфузий.

источник
Иногда на фоне острого инфекционного или хронического заболевания у человека развивается опасное патологическое состояние – удушье, приводящее к кислородному голоданию, перенасыщению крови углекислым газом и, в тяжёлом случае, к смерти. В медицинской литературе это явление носит название «бронхоспастический синдром».
Бронхоспазм – это рефлекторный ответ бронхов на какой-либо раздражитель. Гладкая мускулатура сокращается и резко сужает просвет, по которому воздух двигается к лёгким и обратно. Эволюционно этот механизм возник для защиты организма от загрязнённого, задымлённого или отравленного воздуха. Когда механизм нормальной регуляции калибра бронхов нарушается, может возникнуть опасное патологическое состояние со следующими симптомами:
- Чувство сдавленности в груди и нехватки воздуха.
- Форсированное дыхание с судорожными краткими вдохами и свистящими долгими выдохами.
- Непродуктивный тяжёлый кашель.
- Тахикардия.
Визуальные признаки, позволяющие заподозрить у человека развитие бронхоспазма:
- Характерная поза: наклоненный вперёд корпус с опорой на руки.
- Общая бледность, цианоз в области носогубного треугольника и под глазами.
- Набухшие шейные сосуды, втянутые крылья носа, проступивший пот.
- Втянутые межрёберные промежутки.
Затяжной бронхоспазм вызывается отёком стенок бронхов из-за непрекращающегося давления мускулатуры. При этом повышается секреция густой мокроты. Накапливаясь в дыхательных путях, она ещё сильнее перекрывает бронхиальный просвет. Поэтому при первых признаках спазма больному необходима помощь.
Есть множество причин развития этого феномена. Иногда он может возникать даже у вполне здоровых людей. Например, около четверти профессиональных спортсменов переживали состояние, описанное в медицинской литературе термином «бронхоспазм физической нагрузки». К группе риска относятся также аллергики, курильщики, работники вредных производств, жители экологически неблагополучных районов.
В зависимости от этиологии триггерами приступа могут выступать:
- Обострение хронического заболевания (бронхиальная астма, хронический бронхит и т.д.).
- Острое респираторное заболевание с общей интоксикацией.
- Аллергическая реакция.
- Раздражение дыхательных путей летучими химическими веществами, дымом, инородным телом, частицами пыли.
- Интоксикация при гельминтозах.
- Употребление некоторых лекарственных средств.
- Холодный или слишком сухой воздух.
- Сильный стресс.
Не стоит упускать из внимания и наследственную предрасположенность к гиперреактивности бронхов. Именно по её вине одинаковые раздражители у кого-то провоцируют развитие спазма, а у кого-то нет.
Бронхиальная астма – это хроническое воспаление дыхательных путей. Чувствительная слизистая оболочка бронхов астматика возбуждает немедленный ответ гладкой мускулатуры на действие раздражителя. Эпизоды обострения этого заболевания всегда сопровождаются приступами удушья. Их картина полностью аналогична вышеописанной. Однако у многих пациентов с гиперреактивностью бронхов нет диагноза «астма». Поэтому бронхоспазм – это ещё не всегда астма. Но астма – практически всегда бронхоспазм.
Чтобы не провоцировать рецидивов астматического приступа, больной должен вести определённый образ жизни:
- Избегать простудных заболеваний.
- Избегать контакта с аллергенами: пылью, шерстью и пером домашних животных, цветочной пыльцой, комнатными растениями, пищевыми аллергенами.
- Избегать переутомления и стрессов.
- Осторожно обращаться с фармакологическими препаратами.
- Заниматься дыхательной гимнастикой и лечебной физкультурой.
- Принимать лекарства, назначенные врачом.
Следует помнить: несоблюдение этих правил может приводить к учащению проявления бронхоспастического синдрома, который вызывает обструкцию бронхов. Частые затяжные приступы становятся причиной развития состояния с высоким летальным потенциалом – астматического статуса.
Есть целая группа заболеваний, при тяжёлом течении которых может развиваться бронхоспазм:
- Бронхиты – острый, хронический, обструктивный.
- Аллергический риноконъюнктивит (поллиноз).
- Периартериит (некротизирующий васкулит) с поражением сосудов дыхательной системы.
- Аденоидит.
- Ларингит и ларинготрахеит.
- Эмфизема лёгких.
- Респираторная форма муковисцидоза.
- Кардиты.
Если спазм бронхов возник у человека впервые, нужно обязательно пройти комплексное обследование с участием терапевта, пульмонолога, отоларинголога и аллерголога. Только специалисты могут выяснить истинную причину состояния, поставить диагноз и назначить адекватное лечение.
Приступ обычно наступает внезапно, а его клиника может развиваться стремительно. Очень важно не упустить время. Иногда за час или немногим меньше больной может почувствовать заложенность и сдавленность в груди, появляется сухой кашель и небольшая затруднённость выдоха. У астматиков за некоторое время до спазма иногда может начаться сильный насморк с водянистым отделяемым, першение в горле, кашель, частое чихание.
Во всех случаях важно знать, как помочь больному до приезда врача.
- Усадить больного в положение полусидя.
- Снять с него тесную одежду, галстук, расстегнуть воротник.
- Обеспечить приток свежего воздуха (окно открывать, если под ним нет цветущих растений).
- Устранить вероятные источники аллергенов (животных, растения, пыль, подушки и т.д.).
- Если больному уже выписан бронхорасширяющий препарат, помочь ему принять его.
- Дать тёплое питьё, которое улучшает отхождение слизи из бронхов.
- Вызвать врача.
- Давать успокоительные, антигистаминные средства и препараты для подавления кашля.
- Растирать больного разогревающими мазями и ставить горчичники.
- Давать травяные отвары и мёд.
Бронхоспазм любой этиологии – опасное для жизни состояние. Если его не купировать вовремя, человек может впасть в кому и умереть. Всевозможные народные средства применять категорически нельзя. Заниматься лечением должен только специалист.
источник
Патологическое состояние, при котором человек начинает тяжело дышать и даже задыхаться, называется «бронхоспазм». Симптомы, лечение, оказание первой помощи – все эти пункты будут описаны в статье. Также определим, к кому следует обращаться в случае возникновения приступа. Выясним, что категорически запрещается препринимать по отношению к больному, страдающему от бронхоспазма. А еще определим профилактические меры предупреждения развития этой проблемы.
Это патологическое состояние, при котором нарушается проходимость бронхов, в результате чего дезорганизовывается легочная вентиляция и затрудняется отток бронхиального секрета. Такие негативные изменения в организме приводят к нехватке кислорода в органах и тканях, возникновению ощущения удушья.
Бронхоспазм у детей можно почувствовать заранее. Если поймать момент и оказать оперативную помощь ребенку еще до того, как начнется приступ, то можно предупредить его наступление. Итак, перед тем как происходит бронхоспазм, признаки появляются следующие:
Зачастую приступ случается в позднее время, поэтому еще одним симптомом приближения бронхоспазма является неожиданное пробуждение малыша среди ночи.
Если родители будут следить за состоянием ребенка, то они могут помочь ему справиться с этим опасным явлением.
Признаки бронхоспазма могут быть такими:
— Ненормальное дыхание больного: удлиненный выдох и свист, слышимый даже на расстоянии.
— Мучительный сухой кашель. Пациенту тяжело откашляться, он краснеет или даже синеет.
— Больной сидит, опираясь на руки. В такой позе ему легче.
— На лице четко выражен испуг.
Бронхоспазм у детей опасен тем, что может привести к летальному исходу. Ребенку становится тяжело дышать, у него может случиться приступ удушья. Чтобы этого не произошло, родители должны знать, как оказать малышу первую помощь:
- Посадить больного, расстегнуть ему одежду.
- Проветрить помещение, если причина бронхоспазма — не аллергия. В противном случае ребенка нужно вывести из пыльной комнаты, закрыть все окна в доме.
- Умыть, прополоскать больному рот, промыть нос.
- Дать лекарство, которое будет расширять бронхи (например, препарат «Эуфиллин» или «Эфедрин»).
- Напоить теплым чаем, компотом.
- Дать отхаркивающие препараты.
- Незамедлительно вызвать доктора.
Этот вид патологии встречается как у детей, так и у взрослых. Развивается аллергический бронхоспазм при повышенной чувствительности организма к внешним и внутренним аллергенам.
К первому типу относятся такие возбудители:
— Шерсть, перхоть, пух, волосы.
— Химические возбудители: краска, порошок, различные моющие средства, консерванты.
— Лекарства (противовоспалительные, антибактериальные препараты).
Аллергический бронхоспазм может развиваться в двух формах:
Избавиться от этой патологии помогут определение и устранение аллергена.
Многие родители теряются и не понимают, что им делать, когда у ребенка случается бронхоспазм. Что это такое, знают далеко не все, поэтому некоторые допускают ошибки, которые могут даже стоить жизни. Важно запомнить нижеприведенные действия, которые категорически нельзя препринимать по отношению к человеку, страдающему бронхоспазмом:
- Растирать больного ароматическими маслами, кремами, ставить горчичники, давать мед или лекарственные травы. Прием этих средств только усугубит ситуацию, ухудшит состояние пациента.
- Давать препараты, которые подавляют кашель. Например, «Кодеин».
- Принимать антигистаминные лекарства. Например, препараты «Супрастин», «Димедрол» способны ухудшать отхождение мокроты.
- Давать успокаивающие лекарства.
Абсолютно все препараты должны быть назначены доктором. Родственники, близкие могут оказать первую помощь, а основное лечение назначается специалистом.
Мужчины и женщины не реже детей страдают от такого явления, как бронхоспазм. Причины появления этой патологии могут быть такими:
Бронхоспазм у взрослых может быть вызван:
— Приемом спиртных напитков.
— Повышенной аллергической реактивностью.
— Плохой экологической обстановкой.
Иногда даже докторам тяжело понять причины такого опасного состояния, как бронхоспазм. Симптомы у взрослых и детей могут и не наблюдаться, однако проблема будет существовать. В этом случае речь идет о скрытой патологии, вызванной наличием таких заболеваний, как:
Поставить точный диагноз может только доктор, досконально обследовав больного.
Скрытый бронхоспазм опасен тем, что вовсе не ощущается на физическом уровне. Но при воздействии, например, холодного воздуха или аллергена молниеносно нарушает дыхательную функцию. У больного появляются одышка, хрипы, приступы кашля. Быстро выявить проблему помогает компьютерная бронхофонография, которая часто назначается пульмонологами или аллергологами для подтверждения диагноза.
Развивается эта патология как побочный эффект от применения бронходилататоров (спреи «Вентолин», «Атимос», «Сальбутамол»). Весь парадокс заключается в том, что при лечении этими медикаментами спазм еще больше усугубляется.
Бронхоспазм, лечение которого должно проводиться только под контролем врача, лучше всего ликвидировать в стационарных условиях. Обычно доктор назначает такие медикаменты:
— Глюкокортикоиды. Они оказывают противовоспалительное действие.
— Адреномиметики. Эти препараты способны расширять гладкую мускулатуру бронхов.
— Муколитические, отхаркивающие препараты.
— М-холиноблокаторы, действие которых направлено на расширение бронхов. Можно, например, использовать спрей «Атровент».
Предупредить появление патологии помогут различные мероприятия, направленные на устранение факторов риска возникновения такой проблемы, как бронхоспазм. Что это такое и как проявляется недуг, мы выяснили. Теперь нужно узнать о профилактических мерах:
- Вылечить основной недуг.
- Если человек курит, то нужно отказаться от этой пагубной привычки.
- Стараться чаще гулять на улице.
- Принимать витамины.
- Исключить контакт с аллергенами.
Если случился бронхоспазм, то нужно записаться на прием к пульмонологу, аллергологу, ведь только квалифицированный специалист сможет помочь.
Есть действенные народные средства, за счет которых можно улучшить состояние больного:
- Ингаляции. Благодаря им теплый и влажный воздух, попадая в бронхи, будет разжижать мокроту и облегчать ее естественный выход. При этом человек будет кашлять еще сильнее, но это хорошо, ведь тогда не будет повторяться бронхоспазм. Как снять это патологическое состояние, какими приспособлениями воспользоваться? Взрослые могут делать ингаляции с помощью обычного чайника, залив в него лекарственные средства. А вот детям для этой цели лучше приобрести специальное устройство – небулайзер.
- Прогревание. Это следующий этап после ингаляции. Правда, греть больное место можно только в том случае, если у пациента нет температуры. Отварной картофель в кожуре, специальные банки, шерстяная одежда – метод прогревания каждый выбирает индивидуально.
- Массаж и дыхательная гимнастика. Это обязательно нужно выполнять, если бронхоспазм наблюдается у детей. Дело в том, что малыши не умеют правильно откашливаться, поэтому взрослые должны помочь им поскорее вывести мокроту. Положение ребенка во время массажа – лежа на животе или стоя на четвереньках. Мама или папа проводят постукивания сверху вниз, от поясницы до шеи. Потом траектория движений меняется.
Иногда доктору недостаточно тех жалоб, которые озвучивает пациент, чтобы поставить точный диагноз и выявить причину возникновения такого опасного явления, как бронхоспазм. Симптомы у взрослых и детей могут быть разными, поэтому для правильной оценки состояния назначаются такие исследования:
— Клинический и биохимический анализы крови.
— Капнография. Этот анализ позволяет специалисту оценить глубину дыханияисходя из того, в каком количестве содержится углекислый газ во вдыхаемом пациентом воздухе.
— Бронхофонография. Проводится с помощью компьютерного оборудования. Позволяет исследовать функцию дыхания даже у младенцев. Этот метод используется в основном по отношению к деткам.
— Пульсоксиметрия – позволяет определить количество кислорода, находящегося в крови, а также частоту пульса, изменение которого наблюдается при бронхоспазме.
Отказываться от вышеперечисленных методов диагностики нельзяведь только так доктор сможет понять причину появления приступа и сделать все возможное, чтобы он больше не повторялся.
Сужение просвета бронхов называется «бронхоспазм». Что это такое, как проявляется эта проблема, мы выяснили. Также поняли, в каких случаях может возникнуть приступ. Уяснили, что категорически нельзя делать во время бронхоспазма, а также какие меры необходимо соблюдать для облегчения состояния. Поход к терапевту, педиатру, пульмонологу, аллергологу должен быть обязательным. Только специалист поможет подобрать правильное лечение.
источник



 Муковисцидоз – тяжелое врожденное заболевание, характеризующееся нарушением образования секрета бронхиальных желез и в клетках поджелудочной железы. Значительно усугубляет течение респираторных инфекций из-за постоянного застоя мокроты в легких.
Муковисцидоз – тяжелое врожденное заболевание, характеризующееся нарушением образования секрета бронхиальных желез и в клетках поджелудочной железы. Значительно усугубляет течение респираторных инфекций из-за постоянного застоя мокроты в легких. Симптомы бронхоспазма у детей мало чем отличаются от его проявлений у взрослых. Тем не менее, у ребенка особенно важно не пропустить его возникновение, так как приступы чаще могут приводить к тяжелым осложнениям, чем у взрослого человека.
Симптомы бронхоспазма у детей мало чем отличаются от его проявлений у взрослых. Тем не менее, у ребенка особенно важно не пропустить его возникновение, так как приступы чаще могут приводить к тяжелым осложнениям, чем у взрослого человека. Вызвать скорую помощь,
Вызвать скорую помощь,