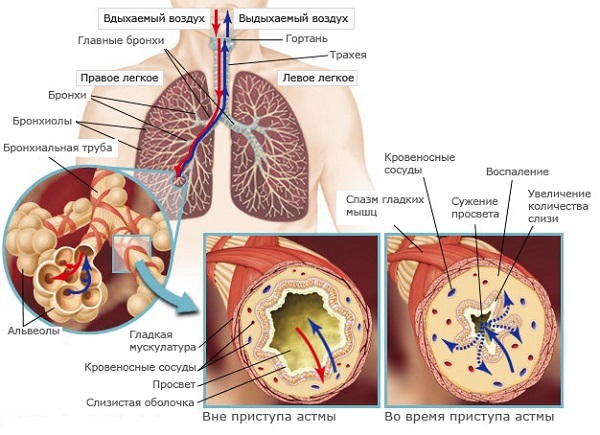
Застойные процессы в бронхах, наблюдаемые во время обострения астмы или развития сопутствующих заболеваний, представляют значительную опасность для человека из-за выраженных нарушений дыхательной функции.
Мокрота при бронхиальной астме имеет слизистую консистенцию и отличается большим количеством специфических формаций, представленных спиралями Куршмана и кристаллами Шарко-Лейдена.
Мокрота – биологическая смесь, состоящая из накопленного трахеобронхиального секрета, слюны, слизистых жидкостей носа и околоносовых пазух. Слюна и слизь, образующиеся в полости носа, отличаются выраженными бактерицидными свойствами, в то время как образование секрета бронхов и трахей направлено на очищение организма от продуктов клеточного метаболизма.
Объем образованного трахеобронхиального секрета варьирует от 10 до 100 мл в сутки. Стоит отметить, что при нормализованной работе дыхательной системы вся продуцируемая слизь проглатывается.
Появление слизевых застоев связано с:
- увеличением количества синтезируемого секрета;
- изменением состава слизи из-за развития воспалительных процессов в области бронхов (аллергия, инфекционное заражение);
- нарушением механизма выхода жидкости из трахеобронхиальных структур.
В случае развития острого воспалительного процесса наблюдается ослабевание работы реснитчатого эпителия, приводящее к образованию застойных явлений в бронхах.
Стадия и форма бронхиальной астмы определяется по функциональным способностям внешнего дыхания и частоте приступов, в то время как характеристики мокротных масс позволяют выявить наличие сопутствующих патологий.
В зависимости от масштабов развития сопутствующих болезней мокрота может отличаться по:
Именно эти критерии, а также проведение лабораторного анализа способствуют постановке диагноза.
Особенности мокротных образований:
- начальная стадия бронхиальной астмы: пенистая слизь прозрачная или белого цвета в случае отсутствия сопутствующих инфекционных заболеваний;
- развитие вторичной инфекции: слизь имеет неприятный, резкий запах, наблюдаются гнойные вкрапления желтоватого оттенка;
- обширное распространение воспаления в области органов дыхания: наблюдаются гнойные вкрапления зеленоватого цвета, слизь густой консистенции, трудноотделяемая (в случае наличия резкого неприятного запаха возможно развитие онкологических процессов);
- кровотечения в области органов дыхательной системы: наблюдаются вкрапления коричневого или красного цвета;
- внутренние разрывы кровеносных сосудов: розоватый оттенок слизи.
Также стоит отметить, что образование мокроты не является отличительным признаком бронхиальной астмы, однако при её появлении рекомендуется провести исследование для выявления природы биологического материала и выявления наличия специализированных формаций. В случае неосложненного течения бронхиальной астмы выделения мокроты проявляются в конце приступа, объем слизевой жидкости небольшой.
К специализированным формациям относятся:
- Спирали Куршмана: белые или прозрачные образования штопорообразной формы, наблюдаемые в бронхах у астматиков.
- Кристаллы Шарко-Лейдена: гладкие кристаллы в форме октаэдров, не имеют цвета.
Для обнаружения формаций возможно назначение проведения анализа при помощи бактериального посева.
Образование мокроты у больных астмы значительно усиливается в периоды обострения. Кроме того, затруднение выхода слизи, вызванное увеличением густоты жидкости, способно спровоцировать нежелательные осложнения:
- перекрывание дыхательных ходов;
- нехватка дыхания, удушье;
- появление хрипов во время приступов;
- деформация бронхиальных просветов, непроходимость бронхов;
- структурные изменения бронхов.
Изучение микробиологической природы мокроты и наличия инфекции позволяет составить правильную стратегию лечения для более эффективной терапии.
Основной задачей лечения застоев является устранение накопленной жидкости из бронхов при помощи различных методик и медикаментозной терапии, направленной на улучшение отхаркивания.
Возможные способы лечения:
- Медикаментозная терапия.
- Лечебный массаж в области грудной клетки.
- Дыхательная гимнастика.
- Физиотерапия.
- Применение народных рецептов.
Перед использованием домашних методов необходимо убедиться в отсутствии аллергии на компоненты средств и проконсультироваться с врачом.
Медикаментозная терапия включает:
- стимулирующие отхаркивание средства и муколитики (способствуют разжижению и выведению мокроты) — Лазолван, Амбробене, Амброксол, Флюдитек, Либексин-Муко;
- антигистаминные средства – Телфаст, Тайлед, Интал;
- травяные сборы для разжижения и выведения мокроты.
Антигистаминные средства необходимо использовать при развитии удушья и застоев мокроты из-за реакции на аллерген.
Кроме того, если лечение направлено на устранение инфекционного заболевания, стоит помнить, что комбинировать разжижающие мокроту средств и кашлевые блокаторы строго запрещается.
Лабораторная диагностика мокротных масс назначается в случае:
- длительного кашля с выделением мокроты;
- подозрений на развитие бронхита, пневмонии и других инфекционных форм воспалительного процесса органов дыхательной системы;
- опасности развития туберкулеза легких;
- подозрений на развитие злокачественных новообразований в области органов дыхания (при появлении кровяных включений также необходимо пройти диагностику методами бронхоскопии и компьютерной томографии).
Повышенная вязкость слизи является опасной проблемой для людей с бронхиальной астмой. Своевременная диагностика способна не только обезопасить человека от развития тяжелого удушья вследствие перекрывания дыхательных путей, но и быстрее справиться с причиной патологичного состояния.
Застойные процессы в бронхах — патологичный процесс, развивающийся на почве аллергической реакции или воспаления инфекционной природы. Накопление мокротных масс в бронхах является особенно опасным состоянием для астматиков, так как патология может стать причиной развития удушья и тяжелых нарушений дыхания. Лечение направлено на стимуляцию отхаркивания, восстановления дыхания и разжижение слизи при помощи физиотерапевтических методов и лекарственных препаратов.
источник
Под мокротой медработники понимают секрет, который выделяется клетками бронхов, куда примешиваются содержимое носа и его пазух, а также слюна. В норме она прозрачная и слизистая, ее немного, и она выделяется только по утрам у людей, которые курят, работают на пыльном производстве или проживают в условиях сухого воздуха.
В этих случаях ее называют трахеобронхиальным секретом, а не мокротой. При развитии же патологий в мокроту могут попадать: гной, когда в дыхательных путях имеется бактериальное воспаление, кровь, когда на пути от носа до окончания бронхов произошло повреждение сосуда, слизь в случаях воспаления небактериального характера. Это содержимое может становиться более или менее вязким.
Патологические процессы как причины скопления мокроты в горле без кашля обычно занимают локализацию от носоглотки, куда стекает содержимое носа и его придаточных пазух, до трахеи. Если же болезнь затронула более глубокие структуры: трахею, бронхи или ткань легких, выделение мокроты будет сопровождаться кашлем (у детей младшего возраста аналогом откашливания может стать рвота с большим количеством слизи или другого содержимого). Бронхит и пневмония могут, конечно, протекать без кашля, но тогда и отделение мокроты здесь беспокоить не будет.
Слизистая оболочка бронхов состоит из клеток, на поверхности которых имеются реснички – микротрубочки, умеющие совершать движения (в норме – в направлении вверх, к трахее). Между реснитчатыми клетками расположены небольшие железки – бокаловидные клетки. Их в 4 раза меньше, чем реснитчатых, но расположены они не так, что после каждых четырех реснитчатых идет 1 бокаловидная: есть участки, состоящие только из одних, или только из клеток второго типа. Железистые клетки полностью отсутствуют в мелких бронхах и бронхиолах. Бокаловидные и реснитчатые клетки объединяются общим названием – «мукоцилиарный аппарат», а процесс передвижения слизи в бронхах и трахее – мукоцилиарным клиренсом.
Слизь, вырабатываемая бокаловидными клетками – это основа мокроты. Она нужна, чтобы вывести из бронхов те частички пыли и микробы, которые, в виду своей микроскопической величины, не были замечены клетками с ресничками, которые есть в носу и в горле.
К слизистой оболочке бронхов плотно прилегают сосуды. Из них выходят иммунные клетки, осуществляющие контроль над отсутствием чужеродных частиц в идущем в легкие воздухе. Некоторые клетки иммунитета имеются и в самой слизистой оболочке. Их функция – та же.
Поэтому мокрота, точнее, трахеобронхиальный секрет, есть и в норме; без него бронхи покрылись бы изнутри копотью и примесями, были бы постоянно воспаленными. Его количество – от 10 до 100 мл в сутки. Он может содержать небольшое количество лейкоцитов, но в нем не определяются ни бактерии, ни атипичные клетки, ни волокон, содержащихся в ткани легких. Секрет образуется медленно, постепенно, и когда он достигает ротоглотки, здоровый человек, не замечая, проглатывает это минимальное количество слизистого содержимого.
Это происходит вследствие или повышенной выработки секрета, или ухудшения его выведения. Причин этих состояний много. Вот основные из них:
- Работа на предприятиях с повышенным уровнем загрязнения воздуха частицами силикатов, угля или других.
- Курение.
- Раздражение горла алкогольными напитками, холодной, острой или горячей пищей может вызвать ощущение мокроты без кашля. В этом случае нет ни недомогания, ни ухудшения дыхания, никаких других симптомов.
- Фаринго-ларингеальный рефлюкс. Так называется заброс содержимого горла, куда поступили ингредиенты желудка, не имеющие выраженной кислой среды, ближе к дыхательному горлу. Другие симптомы этого состояния это першение в горле, кашель.
- Острый гайморит. Основными симптомами будет ухудшение состояния, повышение температуры, головная боль, выделение обильного количества соплей. Эти симптомы выходят на первый план.
- Хронический гайморит. Скорее всего, именно эту патологию будут описывать как «мокрота в горле без кашля». Она проявляется затруднением носового дыхания, ухудшением обоняния, утомляемостью. Из пазух в глотку выделяется густая мокрота, и происходит это постоянно.
- Хронический тонзиллит. Здесь человека беспокоит «мокрота», неприятный запах изо рта, на миндалинах могут быть видны беловатые массы, которые могут сами и при определенны движениях мышцами рта выделяться, их запах неприятен. Горло не болит, температура может быть повышена, но – в пределах 37 – 37,3°C.
- Хронический катаральный ринит. Здесь вне обострения нос закладывает только на холоде и то – одну половину; иногда из носа выделяется небольшое количество слизистого отделяемого. При обострении появляются густые обильные сопли, они и создают ощущение мокроты в горле.
- Хронический гипертрофический ринит. Здесь основной симптом – затруднение дыхания носом, его одной половиной, из-за чего человека может беспокоить головная боль в этой половине. Также ухудшается обоняние, вкус, появляется легкая гнусавость. Отделяемое скапливается в горле или выделяется наружу.
- Вазомоторный ринит. В этом случае человека периодически могут «настигать» приступы чихания, которое возникает после зуда в носу, полости рта или глотки. Носовое дыхание периодически затруднено, а из носа наружу или в полость глотки выделяется жидкая слизь. Эти приступы связаны со сном, могут появляться после смены температуры воздуха, переутомления, приема острой пищи, эмоционального стресса или повышения артериального давления.
- Фарингит. Здесь мокрота в горле возникает на фоне першения или боли в нем. Чаще все-таки сумма этих ощущений вызывают кашель, который или сухой, или здесь выделяется малое количество жидкой мокроты.
- Синдром Шегрена. При этом отмечается снижение выработки слюны, и из-за сухости во рту кажется, будто в горле скопилась мокрота.
По этому критерию можно заподозрить:
- слизистая белая мокрота свидетельствует в пользу грибкового (чаще – кандидозного) тонзиллита;
- прозрачная мокрота с белыми прожилками может сопровождать хронический катаральный фарингит;
- мокрота зеленого цвета, густая, может свидетельствовать о хроническом гипертрофическом фарингите;
- а если отходит мокрота желтая, и кашля при этом нет, это говорит в пользу гнойного процесса верхних дыхательных путей (ринита, фарингита, ларингита).
Отделение мокроты по утрам может говорить о:
- рефлюкс-эзофагите – забросе содержимого желудка в пищевод и горло. В этом случае отмечается слабость круговой мышцы, которая не должна пропускать то, что попало в желудок, обратно. Сопровождается эта патология обычно изжогой, которая возникает при принятии горизонтального положения после еды, а также периодически возникающей отрыжкой воздухом или кислым содержимым. Возникая во время беременности и сопровождаясь постоянной изжогой, является ее симптомом, связанным со сдавлением органов брюшной полости беременной маткой;
- хроническом гайморите. Симптомы: затруднение носового дыхания, ухудшение обоняния вплоть до его полного отсутствия, слизь в горле;
- хроническом бронхите. В этом случае мокрота имеет слизисто-гнойный (желтый или желто-зеленый) характер, сопровождается слабостью, невысокой температурой тела.
- быть первым признаком острого бронхита. Здесь отмечается повышение температуры, слабость, ухудшение аппетита;
- развиваясь в весенне-осенний период, говорить о бронхоэктатической болезни. Другими симптомами будут недомогание, повышение температуры. Летом и зимой человек вновь чувствует себя относительно неплохо;
- появляясь на фоне заболеваний сердца, свидетельствовать об их декомпенсации, то есть о появлении застоя в легких;
- развиваясь у детей младшего возраста, говорить об аденоидите. В этом случае носовое дыхание нарушено, дети дышат ртом, но температуры или признаков ОРЗ здесь нет.
Если человек отмечает появление кашля, после которого выделяется мокрота, это говорит о заболевании трахеи, бронхов или легких. Оно может быть острым и хроническим, воспалительным, аллергическим, опухолевым или носить застойный характер. По одному только наличию мокроты диагноз поставить невозможно: необходим осмотр, прослушивание легочных шумов, рентген-снимок (а иногда и компьютерная томография) легких, анализы мокроты — общий и бактериологический.
В некотором роде сориентироваться по диагнозу поможет цвет мокроты, ее консистенция и запах.
Если при кашле выделяется мокрота желтого цвета , это может говорить о:
- гнойном процессе: остром бронхите, пневмонии. Отличить эти состояния возможно только по данным инструментальных исследований (рентген или компьютерная томограмма легких), так как симптомы у них одинаковы;
- наличии большого количества эозинофилов в легочной или бронхиальной ткани, что также свидетельствует об эозинофильных пневмониях (тогда цвет желтый, как канарейка);
- синусите. Здесь отмечается плохое дыхание носом, отделение не только мокроты, но и соплей желтого слизисто-гнойного характера, головная боль, недомогание;
- желтая жидкая мокрота с малым количеством слизи, появившаяся на фоне желтушного окрашивания кожи (при гепатите, опухоли, циррозе печени или перекрытии желчевыводящих путей камнем) говорит о том, что произошло поражение легких;
- желтый цвета охры говорит о сидерозе – заболевании, встречающееся у людей, работающих с пылью, в которой содержатся оксиды железа. При этой патологии особых симптомов, кроме кашля, нет.
Мокрота желто-зеленого цвета говорит о:
- гнойном бронхите;
- бактериальной пневмонии;
- быть нормальным признаком после туберкулеза, который был вылечен специфическими препаратами.
Если откашливается отделяемое ржавого цвета , это свидетельствует о том, что в дыхательных путях произошло травмирование сосудов, но кровь, пока дошла до полости рта, окислилась, и гемоглобин стал гематином. Это может быть при:
- сильном кашле (тогда будут прожилки ржавого цвета, которые исчезнут через 1-2 дня);
- пневмонии, когда воспаление (гнойное или вирусное), расплавляя легочную ткань, привело к повреждению сосудов. Здесь будут: повышение температуры, одышка, слабость, рвота, отсутствие аппетита, иногда – понос;
- ТЭЛА тромбоэмболия легочной артерии.
Если откашливается слизь коричневого цвета , это также говорит о наличии в дыхательных путях «старой», окислившейся крови:
- если легкие имели такую, почти всегда врожденную патологию, как буллы (полости, заполненные воздухом). Если такая булла лежала недалеко от бронха, а потом разорвалась, будет отделяться коричневая мокрота. Если при этом воздух еще и попал в полость плевры, будет отмечаться одышка, чувство нехватки воздуха, которое может нарастать. «Больная» половина грудной клетки не дышит, а во время разрыва буллы отмечалась боль;
- гангрены легкого. Здесь на первый план выходит значительное ухудшение общего состояния: слабость, помутнение сознания, рвота, высокая температура. Мокрота не только коричневого цвета, но еще и имеет гнилостный запах;
- пневмокониозе – болезни, возникающей из-за производственной (каменно-угольной, кремниевой) пыли. Характерны боли в груди, сначала сухой кашель. Постепенно бронхит становится хроническим, часто приводит к возникновению пневмоний;
- раке легких. Заболевание долго не дает о себе знать, постепенно возникают приступы кашля. Человек резко худеет, начинает ночью потеть, ему все труднее становится дышать;
- туберкулезе. Здесь отмечается слабость, потливость (особенно ночная), отсутствие аппетита, потеря массы тела, длительный сухой кашель.
Мокрота цветом от светло зеленого до темно зеленого говорит о том, что в легких имеется бактериальный или грибковый процесс. Это:
- абсцесс или гангрена легкого. Симптомы патологий очень похожи (если речь идет об остром, а не о хроническом абсцессе, симптоматика которого более скудна). Это выраженная слабость, недомогание, одышка, боли в груди, очень высокую, практически не реагирующую на жаропонижающие, температуру тела;
- бронхоэктатическая болезнь. Это хроническая патология, связанная с расширением бронхов. Для нее характерно течение с обострениями и ремиссиями. При обострении с утра и после нахождения на животе отходит гнойная мокрота (зеленая, желто-зеленая). Человек ощущает недомогание, у него повышена температура;
- актиномикозный процесс. В этом случае отмечается длительно повышенная температура, недомогание, откашливается слизисто-гнойная зеленоватая мокрота;
- муковисцидоз – заболевание, когда практически все секреты, вырабатываемые железами организма, становятся очень вязкими, плохо эвакуируются и нагнаиваются. Для него характерны частые пневмонии и воспаления поджелудочной, отставание в росте и массе тела. Без специальной диеты и приема ферментов такие люди могут умереть от осложнений пневмонии;
- гайморит (его симптомы описаны выше).
Мокрота белого цвета характерна для:
- ОРЗ: тогда мокрота прозрачно-белая, густая или пенистая, слизистая;
- рака легких: она не только белая, но в ней есть прожилки крови. Отмечаются также похудение, быстрая утомляемость;
- бронхиальной астмы: она густая, стекловидная, выделяется после приступа кашля;
- заболеваний сердца. Цвет такой мокроты белесый, консистенция – жидкая.
Прозрачная, стекловидная, трудно отделяемая мокрота характерна для бронхиальной астмы. Болезнь характеризуется обострениями, когда отмечается затруднение дыхания (трудно выдохнуть) и слышные на расстоянии хрипы, и ремиссии, когда человек чувствует себя удовлетворительно.
Для того, чтобы оценить этот критерий, необходимо производить отхаркивание мокроты в стеклянную прозрачную емкость, оценить ее сразу, а затем убрать, накрыв крышкой, и дать ей настояться (в некоторых случаях мокрота может расслоиться, что окажет помощь в диагностике).
- Слизистая мокрота : она выделяется, в основном, при ОРВИ;
- Жидкая бесцветная характерна для хронических процессов, развивающихся в трахее и глотке;
- Пенистая мокрота белого или розоватого цвета выделяется при отеке легкого, который может сопровождать как сердечные заболевания, так и отравление ингаляционными газами, и пневмонию, и воспаление поджелудочной железы;
- Мокрота слизисто-гнойного характера может выделяться при трахеите, ангине, бактериальном бронхите, осложненном муковисцидозе и бронхоэктатической болезни;
- Стекловидная : характерна для бронхиальной астмы и ХОБЛ.
Неприятный запах характерен для осложнившейся бронхоэктатической болезни, абсцессе легкого. Зловонный, гнилостный запах характерен для гангрены легкого.
Если при отстаивании мокрота разделяется на 2 слоя, это, вероятно, абсцесс легкого. Если слоя три (верхний – пенистый, затем жидкий, затем – хлопьевидный), это может быть гангрена легкого.
Мокрота при туберкулезе имеет следующие характеристики:
- слизистая консистенция;
- необильная (100-500 мл/сутки);
- потом появляются прожилки гноя зеленоватого или желтоватого цвета, белые вкрапления;
- если в легких появились полости, которые нарушили целостность ткани, в мокроте появляются прожилки крови: ржавые или алые, большей или меньшей величины, вплоть до легочного кровотечения.
При бронхите мокрота имеет слизисто-гнойный характер, практически не имеет запаха. Если повреждается сосуд, в мокроту попадают ярко-алые прожилки крови.
При пневмонии, если не произошло гнойного расплавления сосудов, мокрота имеет слизисто-гнойный характер и желто-зеленый или желтый цвет. Если воспаление легких вызвано вирусом гриппа, или бактериальный процесс захватил большую площадь, отделяемое может иметь ржавый цвет или прожилки ржавой или алой крови.
Мокрота при астме слизистая, вязкая, белесая или прозрачная. Выделяясь после приступа кашля, похожа на расплавленное стекло, ее называют стекловидной.
источник
Одной из причин бронхиальной обструкции является выделение густого секрета. На этапе диагностики очень важно понять причину возникновения болезни, для этого необходимо сделать анализ мокроты.
По результатам анализа можно судить о тяжести хронического воспаления бронхов, а также об эффективности назначенного лечения. При бронхиальной астме на основе исследования секрета можно сделать выводы о прогрессировании болезни и дальнейшем прогнозе.
В норме в просвет дыхательных путей выделяется небольшое количество слизи. Она необходима для смазывания стенок, предохранения их от инфекции и пересыхания.
При воспалении выработка секрета усиливается, он становится более вязким и густым, изменяется цвет. Также изменяется его запах, что зачастую свидетельствует о тяжелой патологии.
Мокрота при бронхиальной астме выделяется с кашлем, может содержать в себе примеси крови или эпителия бронхов. Выведение вязкого секрета наружу довольно затруднительно, поэтому он скапливается в просвете бронхов, нарушая дыхание больного.
Это становится одной из причин приступа удушья.
Для дифференциального диагноза имеет большое значение характеристика отделяемого из респираторного тракта. Для этого необходимо внимательно исследовать материал:
- Прозрачный цвет мокроты с белым оттенком при бронхиальной астме говорит о заболевании дыхательной системы в начальной стадии. Слизь при этом вырабатывается активно из-за воздействия аллергенов, которые таким образом выводятся наружу из дыхательных путей.
- Отделяемое желтого цвета означает, что в дыхательной системе развивается инфекционный воспалительный процесс.
- Зеленоватые выделения появляются при воспалении средней и тяжелой степени.
- Густая коричневая слизь свидетельствует о повреждении сосудов и недавнем кровотечении.
- Розовая пенистая мокрота при астме указывает на наличие кровотечения из-за повреждения стенки сосуда.
О характере мокроты при бронхиальной астме нужно спрашивать пациента в первую очередь, так как это напрямую влияет на лечение заболевания и прогноз. Обязательно на этапе диагностики проводится анализ слизи, выделяемой при кашле.
Целесообразно проведение анализа мокроты при подозрении на бронхиальную астму и любые другие болезни органов дыхания. Обязательно исследуется состав, качественные и количественные характеристики, проводится посев материала для выявления болезнетворных микроорганизмов и на чувствительность к антибактериальным средствам (при необходимости).
При наличии бронхиальной астмы такой анализ является одним из ключевых в диагностике болезни. По его результатам можно предположить причину возникновения астмы и, исходя из этого, выбрать метод лечения.
Перед сдачей мокроты на анализ очень важно подготовиться. Правильно проведенная подготовка влияет на достоверность полученного результата:
- За 8-12 часов до сдачи материала пациент должен употреблять больше жидкости. Это необходимо для улучшения отхождения секрета.
- Биоматериал сдается обычно в утренние часы, перед отхаркиванием нужно почистить зубы для удаления остатков пищи и микроорганизмов.
- За несколько дней до анализа нельзя употреблять алкоголь, исключается курение и тяжелая пища, ограничиваются физические нагрузки.
- Откашливание слизи проводится в чистую посуду, перед этим вся слюна обязательно сплевывается. Рекомендуется перед сбором экссудата прочистить носоглотку.
Для анализа будет достаточно 3-5 мл отделяемого при кашле. Материал необходимо доставить в лабораторию в течение 2-3 часов: это оптимальный срок для получения достоверного результата.
Экссудат сдается в лабораторию, где проводится его детальный анализ: оцениваются физико-химические свойства, исследуется клеточный состав. На основании полученных данных назначается лечение с обязательным учетом вида обнаруженной микрофлоры.
Процесс исследования образца материала при бронхиальной астме обычно длится не менее трех дней от момента сдачи его в лабораторию. Из особенностей оценки материала: огромную роль играет цвет отделяемого и примеси, среди которых можно в тяжелых случаях увидеть фрагменты тканей стенки бронхиального дерева.
В полученном результате лаборант обязательно указывает клеточный состав материала, по которому устанавливается природа и характер заболевания:
- при повышенном содержании эритроцитов можно предположить повреждение сосудов ввиду деструктивного процесса в тканях респираторного тракта;
- большое количество эозинофилов в слизи характерно для бронхиальной астмы, они свидетельствуют о ее аллергической природе;
- кристаллы Шарко-Лейдена указывают на аллергический процесс и его прогрессирование;
- количество мерцательного эпителия увеличивается при бронхиальной обструкции или воспалении бронхов;
- спирали Куршмана в анализе являются патогномоничным признаком астмы, говорят о спазме бронхов и скоплении густого секрета в просвете;
- макрофаги в отделяемой слизи подтверждают диагноз астмы.
Не менее важно соотношение содержания этих клеток. В зависимости от преобладания тех или иных клеточных структур назначается лечение.
Если в материале выявлены болезнетворные микроорганизмы, то необходимо провести бактериологический посев.
Мокроты при астме в бронхах вырабатывается очень много во время приступа. Она становится очень густой, перекрывая просвет. Это влечет за собой следующие последствия:
- закупорка дыхательных путей в результате невозможности выведения слизи и, как следствие, удушье;
- малопродуктивный кашель с мокротой и хрипами, недостаток воздуха;
- непроходимость бронхов, которые деформируются в процессе длительного воспаления, изменение структуры их тканей.
Одной из главных задач при лечении бронхиальной астмы является улучшение отхождения мокроты по бронхиальному дереву. Это можно обеспечить при помощи медикаментозных препаратов.
Также необходимо соблюдение общих рекомендаций.
При бронхиальной астме с мокротой назначают:
- отхаркивающие средства (улучшают отхождение слизи);
- муколитики (способствуют разжижению и ускоренному выведению мокроты);
- антигистаминные препараты (уменьшают отек, в случае аллергии борются с причиной);
- растительные средства в виде отваров для приема внутрь и ингаляций (помогают вывести слизь).
В помещении, где живет человек с бронхиальной астмой, должна поддерживаться повышенная влажность. Для этого можно использовать специальные увлажнители воздуха.
Астматику необходимо пить не менее полутора литров жидкости в сутки, проводить ингаляции паром с добавлением пихтового масла.
Бронхиальная астма — хроническое заболевание, но его можно и нужно держать под контролем. Для этого необходимо вовремя обратиться к врачу, который назначит обследование.
Одним из важнейших при диагностике астмы является исследование мокроты. Оно помогает отличить ее от других заболеваний и назначить правильное лечение.
источник
Во время кашля происходит выделение мокроты – слизи, которая производится бронхиальными железами. Слизь может быть прозрачной, бесцветной, мутной, беловатой, зеленоватой, желтой, что говорит о присутствии гнойного процесса, ржавого или рыжего оттенка – бронхиальная астма или крупозное воспаление легких. Зачастую изменение оттенка мокроты пугает людей, так как это может свидетельствовать о серьезных патологиях в бронхах и легких. Иногда эти переживания не оправдываются, так как мокрота может окрашиваться из-за причин, не связанных с серьезными болезнями.
Мокрота черного оттенка говорит о присутствии пневмокониозов (группа профессиональных болезней легких). При продолжительном вдыхании загрязненного воздуха, угольной пыли, табачного дыма наблюдается развитие фиброзного процесса (рубцевание тканей) в области легких. Изменения такого типа зачастую необратимы, поэтому вылечить их практически невозможно. Болезнь проходит в хронической форме. Существуют случаи, когда заболевание проявляется не сразу, а лишь спустя 5-10 лет после взаимодействия с запыленным воздухом. Степень изменений, происходящих в организме, зависит от присутствия сопутствующих болезней дыхательных путей или сердечно – сосудистой системы. Болезнь имеет несколько стадий развития.
Все причины, из-за которых возникает черная мокрота условно можно разделить на два типа:
- Связанные с проникновением различных компонентов, способных перекрасить мокроту в различные оттенки.
- Спровоцированные болезнями, зачастую опасными.
Окрашивание мокроты происходит в таких случаях:
- При проникновении красящих компонентов – крепкого кофе, черного чая, разновидности напитков, таких как Кока-Кола или Пепси.
- При легких, наполненных мелкой крошкой минералов или пылью. Такая ситуация наблюдается у шахтеров, которые занимаются выработкой угля в шахтах, а также у рабочих, деятельность которых связана со значительным количеством пыли, оседающей в легких.
- Во время кашля у курильщиков. У курильщиков легких наполнены элементами табачной пыли, вредными смолами, следами горения табака. Это свидетельствует не только о присутствии черной мокроты, но и выступает одной из причин болезни. Среди курильщиков с большим стажем наблюдаются такие заболевания – хронический бронхит, эмфизема легких, онкологические болезни.
- Присутствие кровянистых прожилок, гноя, черной, темной мокроты говорит о запущенной форме туберкулеза легких, раковых опухолях, гангрене легких, метастазах.
Даже самостоятельное выделение черной мокроты свидетельствует об определенной опасности, но если это связано с простым окрашивание, то никакой опасности для организма нет, так как достаточно отказаться от газировок темного цвета и крепкого кофе и чая.
К опасным симптомам, помимо черной мокроты, можно отнести:
- Очень сильное и резкое похудение
- Отказ от приема пищи вплоть до анорексии
- Кожные покровы имеют бледный восковый оттенок
- Проявление в мокроте крови, сгустков гноя, черных волокон
- Неприятный аромат при дыхании
- Чувство стеснение и болевые ощущения в области груди
- При незначительных движениях, а иногда даже в состоянии покоя, возникает одышка.
Если во время кашля у человека проявляется черная мокрота, следует сразу исключить вероятность печальных прогнозов. Это можно осуществить, проведя комплексную диагностику:
- Рентгенография
- Компьютерная томография
- Магнитно – резонансная томография
Благодаря этим исследованиям можно определить состояние внутренних органов, находящихся в грудной клетке – легких, сердца, трахей и бронхов.
Дополнительная информация. При помощи диагностики можно определить опухоли, метастазы, каверн в ткани легких, воспаленные и увеличенные узлы, абсцессы.
Проведенные процедуры, позволят точно определить природу образования мокроты: при диагностике под микроскопом можно различить угольную пыль от другой пыли, элементы разлагающейся ткани или частички крови.
Учитывая причину возникновения черной мокроты, специалист прописывает надлежащую эффективную терапию:
- Если бронхит, воспаление легких, абсцесс, плеврит либо другая болезнь, спровоцированная бактериями, доктор прописывает определенные антибиотики, иногда допускается комбинация нескольких средств – это зависит от сложности процесса и количества присутствующих возбудителей.
- В случае туберкулеза легких применяется определенный комплекс препаратов, который включает в себя специализированные препараты, витаминные комплексы, антибиотики, общеукрепляющие и противовоспалительные препараты, иммунномодуляторы и прочие средства.
- Терапия бронхиальной астмы подразумевает употребление препаратов, направленных на очистку и расширение бронхов, откашливающие и антигистаминные препараты.
- При ларингите, бронхите, фарингите, трахеите и прочих болезнях, сопровождающихся сильным кашлем с существенным выделением мокроты, специалист прописывает комплекс средств противокашлевого, противовоспалительного, антиаллергического направления.
- Учитывая, что значительное количество болезней органов дыхания сопровождается существенным ослаблением иммунитета, следует употреблять иммунные и общеукрепляющие средства, минеральные добавки, витамины, биологические стимуляторы, которые способствуют тому, что организм быстрее справляется с болезни и устраняет мокроту.
- Если же в результате диагностики был обнаружен рак, то назначается операция, химиотерапия, курс лучевой терапии. Помимо этого, прописываются препараты, направленные на повышение иммунитета, а также необходимо сбалансированное и калорийное питание.
Народная медицина направлена на то, чтобы за короткие сроки вывести черную мокроту с организма. В этих целях применяют откашливающие средства, направленные на выведение мокроты. К ним относят такие известные лекарственные растения, как солодка голая, алтей, сироп из плюща, подорожника, грудной сбор, а также весьма сильное, но неприятное растение – исландский мох.
В случае не опасного заболевания, можно использовать общедоступные средства, такие как горячее молоко со сливочным маслом и медом. Весьма эффективным является молоко с козьим жиром, которое позволяет избавиться от плотной мокроты. Козий жир следует растопить в небольшом количестве молока, остудить до комнатной температуры, добавить столовую ложку натурального меда, например, майского, липового или разнотравья. Это средство можно употреблять при простудных болезнях, а также курильщикам при застойном кашле. В древние времена козий жир способствовал лечению некоторых стадий туберкулеза. При лечении им, важно отсутствие у больного аллергической реакции на мед, а также молочную продукцию.
Помимо употребления средств во внутрь, весьма эффективным является прогревание.
В случае бронхита, при длительном не прохождении остаточных явлений пневмонии, при сильном кашле с большим количеством отходящей мокроты, можно делать компрессы из отварной картошки или творога. Они хорошо рассасывают инфильтраты, способствуют выведению излишков слизи, устраняют отеки, существенно улучшают общее состояние пациента.
Любая болезнь при беременности требует незамедлительного посещения специалиста. Необходимо осознавать, что черная мокрота не возникает внезапно, зачастую это явление сопровождается рядом негативных симптомов, связанных с органами дыхания. Если беременная стала откашливать темную мокроту, значит, она пребывает в очень загрязненной атмосфере или же работает в неподходящих для беременной условиях. Также черная мокрота может проявляться в результате употребления определенных препаратов.
Но для точного установления диагноза следует обратиться к специалисту и пройти необходимое исследование. Это позволит успокоиться и перестать тревожиться или же своевременно приступить к лечению.
Заболевание бронхиальная астма развивается постепенно, переходя в хроническую форму. Если ее не лечить, развиваются опасные для жизни больного сопутствующие заболевания. Чтобы не допустить существенного осложнения здоровья, которое может привести к инвалидизации, нужно как можно раньше приступить к лечению. Одним из важных пунктов в постановке диагноза являются анализы мокроты.
Имея на руках результаты анализов, врач может определить количество эозинофилов и нейтрофилов (подвидов лейкоцитов). Анализ позволит правильно оценить состояние бронхов и выявить, есть ли инфекция в дыхательных путях. Отторжение большого количества слизи обычно указывает на наличие других заболеваний, отличающихся от астмы. Количество мокроты, которое отходит во время приступа у больного бронхиальной астмой, обычно небольшое. Но ее достаточно для того, чтобы провести микроскопическое исследование.
Кроме этого анализ мокроты позволяет обнаружить кровь и гной. В результате комплексного исследования и анализа врач устанавливает диагноз больному, определяет причины развития бронхиальной астмы, назначает лечение. Одним из видов анализов является проверка реакции возбудителей на определенные лекарственные средства.
Анализ мокроты назначается пациенту, если у него:
- Длительное время наблюдается кашель с выделением слизи
- Есть бронхит, особенно обструктивный, или заболевание легких
- При подозрении на онкологическое заболевание
- При угрозе заражения туберкулезом
Слизь в незначительных количествах отходит из органов дыхательной системы даже у здоровых людей. Она защищает стенки от пересыхания и помогает вывести из системы мелкие частицы, которые случайно попали в трахею или бронхи. Количество мокроты увеличивается у курящих людей или у больных простудными заболеваниями, бронхитом или воспалением легких. Но она в большинстве случаев легко откашливается. Если объем мокроты в сутки не превышает 100 мл, то состояние бронхолегочной системы считается удовлетворительным.
У больных бронхиальной астмой ее количество может быть большим, но отходит она слабо, скапливаясь в проходах и вызывая приступы.
- Увеличивается ее образование
- Изменяется состав из-за аллергических реакций и инфекционных процессов
- Нарушается механизм вывода из бронхов и трахеи
- Густые выделения могут привести к закупорке дыхательных путей, в результате чего может произойти удушье
При этом наблюдаются такие явления:
- В результате процессов, происходящих в бронхах, ткани деформируются, изменяется их структура, уменьшается прохождение воздуха.
- Кашель малопродуктивный, долго не прекращается. При этом слышны хрипы, ощущается недостаток воздуха.
Характер мокроты при бронхиальной астме, которая выделяется во время приступа, отличается от выделений при других заболеваниях дыхательной системы внешне и по запаху. Они зависят от стадии заболевания:
- Мокрота прозрачная или белого оттенка, пенистой консистенции указывает на начальную стадию болезни без сопутствующих инфекций. Ее количество небольшое, отходит она в конце приступа.
- Желтый цвет и неприятный запах указывает на развитие воспалительного инфекционного процесса.
- Зеленый цвет вкраплений и густая консистенция указывает на то, что заболевание переходит в тяжелую форму.
- Коричневые вкрапления в слизи, высокая ее плотность указывает на повреждение сосудов и мелкие кровотечения.
- Розовая мокрота пенистой консистенции говорит о том, что кровотечение длится в настоящее время, происходят внутренние разрывы кровеносных сосудов бронхов.
При бронхиальной астме средней и тяжелой формы слизь очень плотная, образует пробки, которые с трудом выходят из бронхов. Часто они имеют разветвленную форму в виде дерева. Из-за своей консистенции слизь получила название «стекловидной» мокроты.
Встречаются микроскопические элементы, которые имеют специальные названия:
- Спирали Куршмана штопорообразной формы белого цвета или прозрачные.
- Кристаллы Шарко-Лейденатонкие, бесцветные, вытянутой веретеновидной формы.
Их нельзя разглядеть невооруженным глазом, для определения выполняют бактериальный посев.
Мокрота при бронхиальной астме может содержать гной и следы крови в форме прожилок, части тканей стенок бронхов. Цвет слизи в таком случае желтого или желто-зеленого оттенка. Если от мокроты исходит неприятный запах, это может указывать на наличие злокачественных образований.
Слизь собирают во время кашля. Посуда для сбора должна быть стерильной. Лучше купить в аптеке специальную пластиковую баночку. Проще сделать это утром, потому что всю ночь мокрота из бронхов не выводилась. Для того, чтобы можно было сделать общий анализ, нужно собрать не меньше 3-5 мл слизи.
Так как мокрота при астме отходит слабо, предварительно выполняют такие процедуры:
- За сутки перед сдачей общего анализа пьют много жидкости, чтобы слизь отходила легче.
- Перед проведением процедуры используют ингалятор или проводят перкуссионный массаж.
- В начале сбора делают три глубоких вдоха.
Выполняют еще ряд предписаний, которые влияют на правильность анализа:
- Перед самой процедурой чистят зубы, полощут полость рта и чистят носоглотку.
- Несколько дней до сдачи анализа не употребляют алкоголя, не курят.
- Пища, потребляемая несколько дней перед процедурой, должна быть легкой.
- Избегают физических нагрузок.
- Не собирают слюну, берут только мокроту.
- Сдать собранный материал нужно не позже 2-3 часов после сбора.
Если это не поможет, вводят в трахею катетер и через него берут нужное количество слизи для анализа. Такую процедуру может сделать только медицинский работник. Результат анализа мокроты при бронхиальной астме получают не меньше чем через 3 дня после сдачи в лабораторию.
Чтобы улучшить состояние больного, выполняют процедуры, которые способствуют уменьшению количества мокроты, более легкому ее отхождению:
- Применяют отхаркивающие препараты, муколитики для разжижения слизи (Лазолван, Амброксол Либестин-Муко).
- Антигистаминные препараты для уменьшения отека тканей как реакции на аллерген (Телфаст, Интал).
- Выполняют ингаляции с лекарственными растениями, пихтовым маслом.
- Дыхательная гимнастика улучшает отхождение мокроты.
- Увлажняют воздух в помещении, где находится больной.
- Применяют физиотерапевтические процедуры.
- Пьют от 1,5 л жидкости в сутки.
- Используют народные средства.
Перед началом приема препаратов и народных средств консультируются с врачом и проводят тесты или проверяют другим способом на отсутствие аллергии на них. Ни в коем случае нельзя принимать одновременно разжижающие препараты и средства от кашля.
Бронхиальная астма представляет опасность тем, что в бронхах собирается слизь, которая перекрывает суженные проходы. В результате ее скопление может привести к удушью, ухудшению самочувствия. Вовремя сданные анализы смогут быстро и правильно определить причины болезни и назначить адекватное лечение.
источник

Анализ мокроты является обязательным при диагностике, с помощью которого врач может определить количество эозинофилов. Их показатель позволит дать точную оценку состоянию бронхов и наличие инфекции в дыхательной системе.
Сама же мокрота позволит изучить слизь на выявление бактерий, на присутствие или отсутствие гноя. Кроме того, если у больного частые и сильные приступы удушья, возможно наличие крови. Также о тяжести заболевания свидетельствует в наличии слизи повышенное количество нейтрофилов.
Выделение у больного мокроты при приступе является важным показателем наличия бронхиальной астмы. У каждого пациента она имеет свои особенности. При ее изучении можно определить характер течения болезни и подобрать соответствующее лечение, которое ослабит симптоматику и предотвратит приступы.
Бронхиальная слизь при исследовании имеет особенный цвет, запах и консистенцию, которые характерны именно для астмы. Она может быть вязкой, иметь слизисто-гнойные включения или кровяные прожилки. Если присутствует неприятный запах – это говорит о проблемах с органами дыхания или злокачественных образованиях. Если мокрота довольно густая, есть большой риск закупорки дыхательных путей.
Если цвет слизи имеет желтый или желто-зеленый оттенки, можно утверждать, что происходит распад в организме эозинофилов.
Именно поэтому проводят анализ мокроты, чтобы исключить у больного какие-либо другие заболевания дыхательной системы. Собранные данные позволят специалисту подобрать лечебную терапию, а также оценить ее эффективность.
С помощью этого диагностического метода врач определяет наличие бронхиальной астмы у больного. Лабораторные исследования слизи включают в себя определение ее физических составляющих, цитологию и бактериальный состав.
У здорового человека мокрота легко откашливается или проглатывается. У курящих людей, а также больных бронхитом или воспалением легких мокрота отхаркивается. Это нормальный показатель, который не должен вызывать беспокойства. Если количество выделений не превышает 100 мл в сутки – состояние крупных бронхов и трахей в норме.
Для организма слизь является важным компонентом. Она выполняет не только защитную функцию, но и способствует выведению из дыхательной системы мелких частиц, которые человек вдыхает, а также способствует очищению бронхиальной системы.
Если же выявлены патологии при лабораторных исследованиях, у больного присутствуют приступы удушья с незначительным количество мокроты, врач диагностирует астму. Поэтому анализ мокроты – один из главных показателей, который говорит о наличии или отсутствии заболевания.
Анализ могут назначать в следующих случаях:
- если больной страдает длительным кашлем с выделением мокроты;
- если диагностирован бронхит, воспаление легких и другие заболевания, связанные с дыхательной системой;
- при подозрении у больного туберкулеза;
- если есть подозрения на наличие злокачественных образований.
Собирать мокроту необходимо в стерильную емкость при приступе кашля. Лучше всего это делать в утреннее время, так как в этот промежуток времени в бронхах скапливается максимальное количество слизи. Необходимо собрать примерно 5 мл, чтобы у врача была возможность точно изучить все необходимые показатели.
Если слизь отходит плохо, можно для стимуляции выделения использовать ингалятор или провести специальный перкуссионный массаж. Если же данные манипуляции не будут способствовать отхождению выделений, больному ставят катетер. Его вводят в трахею для получения необходимого количества слизи.
Существуют правила, которые рекомендуется выполнять для сбора мокроты:
- За сутки перед сдачей анализа больному рекомендуется употреблять большое количество жидкости.
- Перед сбором обязательно проводят гигиенические процедуры ротовой полости.
- Прежде чем собирать слизь, сделать как можно глубже 3 вдоха.
- Собирают только слизь без слюны.
Емкость сдают максимум чем через 2 часа после сбора. Там проводится оценка слизи. Подсчитывается наличие в ней нейтрофилов, бактерий, фибрина и клеток эпителия. Для этого берут от 5 до 10 образцов, которые наносят на предметные стекла и высушивают перед анализом около 10 минут с использованием метилового спирта. Образцы окрашивают методами Грама и Романовского-Гимзе и изучают.
При высоком уровне нейтрофилов можно говорить о наличии инфекции. Если их больше 25 клеток, большая вероятность, что у больного бронхиальная астма. Если при анализе количество лейкоцитов составляет 50-90%, анализ подтверждает присутствие у человека астмы.
У здорового человека можно обнаружить цилиндрический мерцательный эпителий. При астме этот показатель выше 25. Обнаружение при анализе даже одного макрофага подтверждает наличие заболевания.
Если в анализе обнаружены спирали Куршмана и кристаллы Шарко-Лейдена, которые представляют собой желтоватые выделения в слизи, можно уверенно утверждать о наличии астмы у пациента.
В большинстве случаев она имеет вязкую консистенцию с наличием слизи, небольшого количества гноя или вкраплений крови. Чаще всего у нее неприятный запах, который связан с распадом или ростом злокачественных образований.
При тяжелых формах заболеваниях слизи довольно много, в результате чего она вызывает закупорку дыхательных путей, провоцируя приступ. Если при простудных заболевания она имеет прозрачный оттенок, при астме она желтого или зеленоватого оттенков. В некоторых случаях возможно наличие кровяных сгустков.
Узнайте какой у Вас кашель! Если у Вас долгое время присутствует кашель, то это возможно астма, проверьте:
Анализ мокроты – это важная составляющая для диагностики астмы. С его помощью врач подбирает лечение или корректирует его при недостаточной эффективности.
источник
Мокрота при астме – нормальное явление, которое свидетельствует о нарушении в функционировании слизистой бронхов. Из-за особенностей заболевания пациенту необходимо сдать ряд анализов для определения причины и степени тяжести патологии. Только после этого врач назначает соответствующее лечение.
Анализ мокроты позволяет определить тип возбудителя, что особенно важно для лечения бактериальных патологий дыхательных путей, так как врач должен подобрать действенный антибиотик.
Чтобы анализ мокроты при бронхиальной астме был максимально точным, нужно следовать правилам:
- сдавать слизь рекомендуется утром;
- в день сдачи нужно пить много воды;
- перед процедурой следует прополоскать рот водным раствором соды: это поможет убить бактерии в ротовой полости и снизить шанс ложного диагноза.
При отхаркивании в емкость должна попасть именно мокрота, а не слюна. Обычно пациенты провоцируют кашель, чтобы облегчить ее выведение, при этом достаточно 3–5 мл слизи. Взрослым стоит показать ребенку пример, как нужно правильно сдавать биоматериал на анализ.
Бывает, что пациент не может отхаркнуть слизь, тогда врач предлагает ингаляцию или перкуссионный массаж. Если мокрота не отходит, остается один вариант – применить катетер, который вводится в трахею и выкачивает немного биоматериала. Такой метод не распространен, поскольку провоцирует бронхиальные спазмы, от которых помогают только средства экстренной помощи.
Благодаря анализу мокроты можно выявить количество микроорганизмов, нейтрофилов, клеток эпителия, макрофагов и фибринов. Лаборант делит полученный биоматериал для применения разных методов диагностики: микроскопии и бакпосева. От полученных показателей во многом зависит курс лечения, поэтому к процедуре нужно подойти серьезно.
Состав слизи при астме индивидуален для каждого пациента. Как правило, мокрота стекловидная, она не имеет запаха и цвета, выглядит вязкой и поэтому трудно выводится из бронхов. Однако при запущенной форме астмы в ней можно заметить неспецифические включения: сгустки гноя или крови. Зеленоватый цвет и гнойный запах обычно являются признаками бактериальной инфекции или опухоли.
Нужно отметить, что изменение оттенка мокроты не всегда свидетельствует о жизнедеятельности опасных для здоровья микроорганизмов. Желтый или зеленый цвет может указывать на то, что в бронхах начался распад эозинофилов – подвида лейкоцитов крови.
Красные сгустки в мокроте говорят о травме сосуда слизистой, возникающей из-за напряженного кашля. При этом разрыв стенки капилляра может произойти в любом органе дыхательного пути, поэтому нужно провериться на наличие других заболеваний.
Если мокроты становится все больше, это может означать обострение астмы. Тем не менее для этого заболевания не характерны большие объемы слизи, поэтому при серьезном повышении отделимого нужно провериться на другую патологию, например, на воспаление легких.
На самом деле вязкая слизь вырабатывается в бронхах постоянно. Она является частью очистительной системы дыхательных путей и имеет важное свойство – задерживает частицы пыли и грязи, а затем выходит вместе с инородными веществами, поднимаясь к глотке. Бронхиальный секрет выталкивается благодаря ресничкам на слизистой бронхов. В норме за сутки вырабатывается не более 150 мл мокроты.
Обычно человек либо отхаркивает слизь, либо проглатывает, при этом ее наличие в глотке не вызывает особого дискомфорта. Другое дело – мокрота при астме, которая несет прямую опасность для пациента. Слизистая бронхов производит большое количество секрета, который может закупорить дыхательный просвет. Ситуацию осложняет то, что больной постоянно кашляет из-за бронхиального спазма, который и так приводит к ухудшению прохождения воздуха. При позднем или неправильном лечении последствия могут быть тяжелыми, вплоть до сердечных заболеваний, поэтому при первых признаках патологии необходимо обратиться к врачу.
Важно помнить, что терапия должна быть обговорена со специалистом, поскольку самостоятельное назначение лекарств приводит к ухудшению самочувствия.
Как правило, при астме выбор медикаментов ограничивается следующими группами препаратов:

- Антибиотики: Амоксициллин, Азитромицин, Ципрофлоксацин. После бактериального посева мокроты врач определяет наилучшее антибактериальное средство, к которому у инфекции нет устойчивости. Данные препараты уничтожают не только патогенную микрофлору, но и полезную, поэтому необходимо принимать дополнительные профилактические средства, например, лактобактерии.
- Муколитики: Мукалтин, Амбробене. Эти лекарства нужны для разжижения мокроты и усиления работы ресничек, что улучшает отхождение секрета и не дает ему застаиваться.
- Отхаркивающие средства: Бромгексин, АЦЦ, Термопсол. Препараты стимулируют функционирование гладкой мускулатуры и мерцательного эпителия, за счет чего мокрота легче выводится.
Вместе с аптечными лекарствами используются рецепты народной медицины для избавления от излишнего бронхиального секрета. Помогают следующие «классические» методы:
- мед и алоэ в пропорции 1:5;
- сироп из чеснока и лука;
- редька с медом.
Эффективным средством считается сосновое молоко: берется 3 зеленых шишки, кусочек смолы и ½ л подогретого молока. Ингредиенты смешиваются, настаиваются пару часов, а затем смесь процеживается. Отвар из сосновых почек также помогает вывести мокроту, так как оказывает муколитическое и антисептическое действия.
Мокрота при астме – опасный симптом, который может привести к удушью. Его необходимо правильно лечить, чтобы не нанести вреда организму дополнительной аллергической реакцией или ухудшением состояния из-за побочных эффектов. Если следовать рекомендациям врача, терапия пройдет успешно, и болезнь может перейти в стадию ремиссии.
источник
бывает — черная, бывает -зеленая.. .
есть хорошее средство — АЦЦ 200.
( витамин С и масса безвредных инградиентов расщепляющих образования типа мокроты в носоглотке и лёгких.. .
рекомендуют пить для профилактики даже астматикам и туберкулезникам.. . сама пью раз в полгода.. .
и про бронхит курильщика совсем забыла — уже лет 8 как ).
врачей и лекарства — не люблю и боюсь.. .
макроту народными средствами не выводят и не лечат.. .
попробуйте — поможет и навредить не сумеет .
Вам надо срочно обратиться к врачу. Возможно вам назначат рентген лёгких.
это отличное явление. лёгкие значит у вас очищаются)) просто пейте отхаркивающие средства))
Беги, дурак, бегом, дурак, в больницу, дурак.
К врачу! А отхаркивание «принудительное»? Лучше всего по-Стрельниковой гимнастику делайте, но только после постановки диагноза.
По-моему, это признак хорошей очистки легких от векового мусора. Коричневая бывает от курения. Может быть, это отложения никотина отчищаются? Хорошо разжижает мокроту и облегчает ее отделение содовая ингаляция, растирание с маслом Витаон, чай с солодкой и анисом.
Медицинские специалисты применяют к такому понятию, как кашель с мокротой, термин «продуктивный». Это означает, что во время кашлевого приступа выделяется продукция бронхов – слизистые выделения, которые выводятся с кашлевыми движениями наружу.
Считается, что такие выделения – это признак очищения легочной системы, а значит, один из симптомов скорого выздоровления. Тем не менее, не следует забывать, что наличие слизистого секрета может указывать также на развитие серьезных болезней, например, бронхиальной астмы, воспаления легких, онкологии органов дыхания, ишемической болезни сердца.
Выделения при отхаркивании могут появиться исключительно при болезнях дыхательных путей, представляя собой результат повышенной продукции и секреции бронхов (во время бронхита или астмы), выпота кровяной плазмы из сосудистой сети в легочную полость (во время отека легких), выхода гноя из полостей (при абсцессе, туберкулезных кавернах, бронхоэктазах).
Наиболее распространенными причинами считаются:
- инфекции верхних дыхательных путей (респираторные вирусные инфекции и патологии);
- обструктивная форма воспаления бронхов;
- воспаление легких;
- аллергические состояния, в том числе бронхиальная астма;
- ринит;
- абсцесс легких;
- туберкулез.
Точную причину срабатывания кашлевого рефлекса можно определить только диагностическим путем, при этом огромное значение имеет характеристика бронхиальных выделений, а также наличие других сопутствующих симптомов.
Заразен ли человек, если он кашляет продуктивно? Этот вопрос часто интересует многих пациентов, особенно мамочек маленьких детей, которые сомневаются насчет того, можно ли вести ребенка в садик, если приступы стали продуктивными и стала откашливаться слизь.
Стоит заметить, что кашлевой синдром бывает заразным независимо от того, влажный он или сухой, если он вызван вирусной инфекцией. В среднем период «заразности» (в медицине – контагиозности) вирусного заболевания колеблется от 5 до 10 суток с момента появления первых симптомов. Однако некоторые болезни могут представлять опасность для окружающих более длительный период:
- дифтерия – до 2-х недель;
- коклюш – до 18 суток от начала болезни. Как правило, после 28 дней пациент, переболевший коклюшем, точно не будет представлять опасности, даже если кашлевые приступы продолжают беспокоить больного.
Поэтому не совсем правильно полагать, что если у ребенка стабилизировалась температура, и появился слизистый секрет, то риск заразить других детей аннулирован. Вирус зачастую все ещё продолжает существовать в организме и выделяется пациентом при выдыхании и чихании.
По мере прогрессирования симптомов болезни с накоплением выделений бронхиального дерева возникает необходимость в очищении дыхательных путей от скопившегося секрета. В таком случае срабатывает кашлевой рефлекс – позыв к резкому выдыханию воздуха, вследствие раздражения стенок бронхов слизистым секретом.
Когда появляется обилие слизи, важно отличить очистительный процесс от перехода воспалительной патологии к хронической форме.
Обычно кашлевое движение берет свое начало с резкого и глубокого вдоха, который длится не более 2-х секунд. После этого гортанная мускулатура, прикрывающая голосовую щель, так же резко сокращается. Бронхиальные мышцы моментально приходят к тонусу, брюшные мышцы сокращаются – такое действие мышечных волокон направлено на преодоление сопротивления сомкнутой голосовой щели. В этот момент значение давления внутри полости грудной клетки составляет около 100 мм рт. ст. Далее наблюдается внезапное открытие голосовой щели и усиленный выдох. В основном, если бронхи накопили выделения, кашлевой рефлекс срабатывает непроизвольно, однако сам пациент способен вызвать его и самостоятельно.
Как правило, сам по себе кашлевой приступ и слизистые выделения бронхов болезнью не являются – это лишь симптомы другого заболевания, которое важно обнаружить и вылечить. Не следует игнорировать и другие признаки, указывающие на наличие болезни:
- затруднение дыхания, одышка;
- повышение температуры;
- потеря аппетита;
- боли внутри грудной клетки;
- хрипы при дыхании;
- изменение цвета и других свойств мокроты.
При беременности любое заболевание воспринимается крайне негативно: ещё бы, неизвестно как болезнь повлияет на плод, а также на саму беременность, да и лекарства на протяжении этого периода нужно принимать очень избирательно. Однако существует неоспоримый факт, что у беременных женщин иммунитет заведомо ослаблен, поэтому ОРЗ с ОРВИ во время вынашивания, к сожалению, не редкость.
Кашлевой синдром при беременности тоже встречается часто: лечить его не только можно, но и нужно. Неграмотное или несвоевременное лечение может представлять серьезную угрозу для беременности. В первую очередь, кашлевые толчки могут спровоцировать повышенный тонус матки, что может привести к болезненным спазмам и даже отслойке. Одновременно повышается артериальное и внутрибрюшное давление, что может спровоцировать выкидыш на ранних сроках или преждевременные роды на более поздних этапах вынашивания.
При респираторных заболеваниях необходимо обязательно показаться врачу, да и не только: будет лучше, если женщина будет вспоминать о докторе при любых тревожных или подозрительных симптомах. Необходимо учитывать, что кашлевые приступы и выделение слизи из бронхов может сопровождать не только простуду, а также заболевания желудка, щитовидной железы, сердца. Не следует приступать к лечению самостоятельно, пусть этим займется медицинский специалист.
Бронхиальные слизистые накопления – это патологические выделения, которые выходят в процессе кашлевых толчков из дыхательных путей. У здоровых людей тоже вырабатывается слизь внутри бронхов: такая слизь выполняет защитную функцию, не позволяя пыли, химическим веществам и бактериям проникать к легким. Если количество этой слизи увеличивается, к ней прибавляется гной с прочими примесями, то обычно говорят о появлении влажных выделений. Выделения подразделяют на несколько видов, что зависит от их количества, цвета, запаха, плотности, многослойности.
Поговорим о разновидностях слизистых выделений при респираторных заболеваниях.
- Зеленая мокрота при кашле обыкновенно является спутником многих воспалительных патологий с вовлечением в процесс бронхов и легких. Такие заболевания могут провоцироваться бактериальной и вирусной инфекцией, либо иметь аллергическую природу. К перечисленным болезням относят затяжной бронхит, крупозную пневмонию, бронхиальную астму, туберкулез, онкологию, пр. Как правило, зеленая плотная слизь – это признак застойного гнойного процесса в легких.
- Кашель с трудноотделяемой мокротой появляется чаще всего как следствие ОРВИ или ОРЗ, а ещё может быть результатом застойных явлений в легких. Если слизистый секрет имеет слишком плотную консистенцию и вязкость, то ему сложно выйти из дыхательных путей, она накапливается внутри бронхов, провоцируя постоянные кашлевые толчки, не приносящие облегчения.
- Кровь в мокроте при кашле способна появиться как вследствие небольшого и безобидного кровотечения из капиллярных сосудов бронхиального дерева, которые могли лопнуть во время кашлевого приступа, так и вследствие серьезной болезни. Поэтому наличие крови должно насторожить, особенно если такой признак присутствует на протяжении нескольких дней, либо если выделения содержат большое количество крови. Не следует забывать, что примесь крови может попасть к секрету из больных миндалин, носоглотки, кровоточащих десен.
- Желтая мокрота при кашле – это следствие появления гноя в выделениях. Чаще всего это признак недолеченного бронхита, либо его перехода к хронической форме. Если и дальше пренебрегать лечением, то со временем такой секрет может изменять цвет от соломенно-желтого до ржавого или зеленого (явный признак гнойного процесса).
- Кашель с гнойной мокротой часто указывает на развитие застоя внутри легких, особенно если выделения становятся значительно гуще. Бронхам становится сложно выводить гнойный секрет, который накапливается и может приобрести неприятный запах и вкус. Как правило, без терапии антибиотиками при такой ситуации не обойтись.
- Белая мокрота при кашле потенциально способна появляться при воспалении лёгких. Если белый секрет выделяется комками, либо напоминает творог, то это однозначно означает, что возбудителем пневмонии является грибковая инфекция. При такой ситуации антибиотики не помогут: понадобится специальная антигрибковая терапия.
- Черная мокрота при кашле в большинстве случаев является профессиональным признаком – такие выделения характерны для шахтеров, каменщиков, землекопов. Чтобы подробнее узнать о наличии или отсутствии заболевания, придется сдать отделяемый секрет на анализ.
- Серая мокрота при кашле, так же как черная, зачастую сопровождает респираторные заболевания у представителей некоторых профессий, чья работа связана с присутствием в воздухе и вдыхании большого количества пыли со взвешенными частицами. К этой же категории относят заядлых курильщиков, внутри органов дыхания которых откладываются никотиновые смолы, придающие секретируемым выделениям серый оттенок.
- Розовая мокрота при кашле – признак присутствия небольшого количества крови внутри слизи. Чаще всего это результат кровоточивости лопнувших капилляров, что может произойти при слишком агрессивных кашлевых приступах. Однако за такими розовыми выделениями необходимо наблюдать: если они продолжаются более 3-х дней, либо изменяют цвет на интенсивно-красный, то следует немедленно обратиться к специалисту.
- Красная мокрота при кашле говорит о появлении в выделениях кровяной примеси. Это может рассматриваться как кровохаркание при туберкулезе, актиномикозе, онкологии органов дыхания, при абсцессе, легочном инфаркте, сердечной недостаточности или отеке легких. Такое состояние считается очень опасным и требует немедленной помощи врача. В редких случаях покраснение секрета может быть вызвано приемом некоторых лекарственных препаратов.
- Прозрачная мокрота при кашле – наиболее безобидный вид слизистых выделений. Обычно такой признак сопровождает начало респираторных болезней, когда еще отсутствуют осложнения, а заболевание можно вылечить без каких-либо негативных последствий. Тем не менее, если слизь вязкая, «стекловидная», то это может быть признаком бронхиальной астмы.
- Пенистая мокрота при кашле появляется при сибирской язве или отеке легких. И то, и другое заболевание считаются очень серьезными, что требует немедленного обращения к врачу.
- Густая мокрота при кашле обычно появляется на начальных стадиях перехода сухого процесса во влажный, либо при застойных явлениях. Чтобы слизистый секрет не был густой, используют разжижающие медикаменты, массаж грудной клетки. Также рекомендовано употребление большого количества щелочной теплой жидкости.
Как видите, характеристика выделений имеет важнейшее диагностическое значение. Не менее важную роль играет и описание кашлевых приступов, поэтому далее остановимся подробно и на этом симптоме.
Влажный кашлевой синдром считается природным физиологическим явлением, при помощи которого происходит выведение скопившейся слизи из трахеобронхиального дерева. Однако многих настораживает, что такой симптом не всегда бывает одинаков. Может ли это о чем-нибудь свидетельствовать? В некоторых случаях действительно может, ведь проявления кашлевого рефлекса – ценный информативный момент при постановке правильного диагноза.
- Болезненный кашель с мокротой способен указывать на то, что слизь является слишком вязкой для того, чтобы беспрепятственно выйти наружу. Поэтому для того чтобы вытолкнуть густые выделения, дыхательным путям требуется приложить намного больше усилий, что вызывает болезненность или даже тяжесть по ходу бронхов. Чтобы облегчить выход слизи, применяют медикаменты, разжижающие её.
- Кашель с вязкой мокротой зачастую характерен для крупозной пневмонии, воспалительной реакции в органах дыхания. При правильно назначенном лечении через короткое время такая слизь становится жидкой, начинает хорошо отхаркиваться.
- Приступы кашля с мокротой могут наблюдаться при большом скоплении слизи в бронхах. Если выделений много, они постепенно начинают раздражать бронхиальные стенки, что провоцирует кашлевой приступ. Такой приступ продолжается до тех пор, пока все выделения не покинут дыхательные пути. Далее накопление происходит заново, а процесс повторяется. Для того чтобы слизь не накапливалась в больших количествах, рекомендуется периодически двигаться, ходить по комнате, делать легкую гимнастику. Полезен массаж грудной клетки.
- Кашель после еды с мокротой чаще всего не является признаком респираторных заболеваний. Он имеет другие причины, связанные с патологией органов пищеварения. Данный симптом характерен для язвенной болезни желудка, гастроэзофагеального рефлюкса, а также других заболеваний ЖКТ. Для уточнения диагноза лучше обратиться к гастроэнтерологу.
- Кашель с мокротой без температуры – характерный симптом ОРЗ или вирусной инфекции у пациентов с ослабленным иммунитетом. Отсутствие повышенной температуры на данном этапе не является поводом к игнорированию болезни. Лечение назначают соответственно с другими имеющимися симптомами.
- Кашель с мокротой и температурой 37°C считается одним из типичных признаков ОРЗ. Данная температура не является опасной, она не требует назначения жаропонижающих препаратов. Более того, применение таблеток и микстур, «сбивающих» температуру, при такой ситуации крайне не рекомендуется. Температурные значения около 37-37,8°C означают, что иммунитет работает, а организм борется с заболеванием собственными силами. Мешать ему в данном случае не нужно.
- Аллергический кашель с мокротой бывает реже, чем без неё. Обычно не сопровождается повышением температуры, возможно появление насморка. Если бронхиальный секрет выделяется, то он, как правило, не содержит примеси гноя или крови – на вид выделения прозрачные. Приступы случаются чаще ночью или после контакта с аллергеном: шерстью животных, пылью, пыльцой, пр. 8.
- Кашель с мокротой и насморк – обычное явление при ОРВИ или при аллергии. Следует отличать эти два заболевания: при ОРВИ зачастую присутствует повышение температуры, а при аллергии её быть не должно.
- Одышка и кашель с мокротой во многих случаях означают начальную стадию бронхиальной астмы. Данная болезнь заключается в ухудшении проходимости бронхов вследствие бронхоспазма, воспалительной отечности слизистых, попадания в бронхи слизи. Все перечисленные факторы носят комплексное название «обструкция бронхов». Одышка с ухудшением состояния возникают приступообразно: в перерывах между приступами пациент обычно ощущает себя вполне удовлетворительно.
- Кашель курильщика с мокротой – тяжелый, с хрипами, возникает большей степенью по утрам. Слизь из бронхов может быть светлая, иногда с серым оттенком, с неприятным запахом никотиновых смол. Кашлевой рефлекс срабатывает в ответ на раздражение бронхиальных стенок сигаретным дымом, на закупорку бронхиол табачными смолами, на скопление защитного секрета в органах дыхания. Наблюдается регулярно, практически постоянно, может сопровождаться воспалительными процессами (хроническими) трахеи, бронхов, гортани.
- Кашель с мокротой по утрам наблюдается при бронхоэктазах, хронической форме бронхита, желудочно-пищеводной рефлюкс-болезни, а также у курильщиков со стажем. Чтобы установить причину утренних приступов, зачастую необходимо проверять не только дыхательную систему, но также органы пищеварения, так как часто слизь внутри легких представляет собой секрецию желудка, заброшенную при ночном сне внутрь дыхательных путей. Такое случается во время заболеваний пищевода – рефлюкс-эзофагите.
- Ночной кашель с мокротой встречается при бронхиальной астме, недостаточности сердечной деятельности, гайморите, коклюше. При диагностике такого вида кашлевых проявлений следует обращать внимание также на другие симптомы: болезненность внутри грудной клетки или в сердце, цвет выделений, наличие температуры, насморка.
- Лающий кашель с мокротой может выступать признаком обструктивного бронхита, коклюша, ложного крупа, что зачастую встречается у пациентов детского возраста. У взрослых это может быть признаком фарингита, ларингита, а также воспалительного процесса в бронхах и (или) в трахее.
- Кашель до рвоты с мокротой у детей встречается часто, так как кашлевой и рвотный центр у них находятся практически рядом. Поэтому даже несильный приступ может спровоцировать появление рвоты, особенно если малыш недавно поел. У взрослых пациентов такая реакция может быть признаком нарушений работы пищеварительной системы, а именно – язвенной болезни.
- Постоянный кашель с мокротой – явный признак хронического поражения дыхательной системы. Такое состояние можно наблюдать у заядлых курильщиков, у лиц, работающих внутри пыльных непроветриваемых помещений или на химических производствах, а также у пациентов, которые недостаточно лечили острый бронхит. Хронические заболевания органов дыхания сложнее поддаются терапии. Если болезнь связана с профессиональной деятельностью, то смена места работы может быть обязательной.
- Приступообразный кашель с мокротой – частый спутник аллергии, например, бронхиальной астмы. Во время приступов пациент испытывает одышку может выделяться слизистый прозрачный секрет из бронхов. В перерывах между приступами больного, как правило, ничего не беспокоит – он ощущает себя практически здоровым.
Как видно, кашлевой рефлекс с выделением секрета может наблюдаться при различных поражениях трахеи, бронхов, легких, гортани, сердца или пищеварительной системы. Поэтому самостоятельно определить причину недомогания очень-очень сложно. Доверьтесь хорошему врачу: комплексная диагностика поможет определить заболевание, чтобы своевременно начать лечение респираторных проблем.
Сбор данных об истории заболевания имеет большое значение для диагностики респираторных патологий. Доктор начнет с получения следующей информации:
- Когда началось заболевание?
- Предшествовали ли ему другие болезни, например, вирусные инфекции?
- Прослеживается ли сезонность патологии, наблюдаются ли приступы затрудненного дыхания или одышки?
- Присутствуют ли дополнительные симптомы, такие как насморк, заложенность в носу, изжога, боль в желудке, пр.?
- Есть ли повышение температуры?
- Что особенного в выделениях из бронхов? Какого они цвета? Есть ли запах?
- Имеются ли хронические заболевания, вредные привычки?
- В чем особенности профессиональной деятельности?
- Есть ли склонность к аллергии?
- Принимал ли больной препараты-ингибиторы АПФ (каптоприл, эналаприл, престариум и пр.)?
После выяснения анамнеза доктор приступает к ряду дополнительных исследований.
- Физикальное обследование (общий осмотр). Включает в себя обнаружение признаков болезней сердца, осмотр полости рта, горла. Врач обращает внимание на увеличение лимфоузлов, на наличие свободного носового дыхания, на чистоту поверхности языка и миндалин. Проводит прослушивание легких на наличие хрипов, свистов, крепитации, а также на характер перечисленных симптомов.
- Рентгенограмма грудной клетки. Проводится для выявления новообразований и туберкулезных изменений внутри легких, также можно обнаружить бронхоэктазы и саркоидоз.
- Оценка функциональности внешнего дыхания – позволяет обнаружить обструкции бронхов, интерстициальные болезни легких, бронхиальную астму.
- Анализ бронхиальных выделений с микроскопией материала. Мазки окрашивают по Граму и Цилю-Нильсену, проводят посев слизи и цитологическое исследование.
- Инструментальные способы исследования. Используются методы бронхоскопии с цитологией и гистологией (в основном при подозрении на онкологическое заболевание), биопсия подозрительных тканей, трансбронхиальная биопсия легкого, компьютерная томография.
Диагноз ставится на основании комплекса исследований, по результатам общего осмотра, анализов откашливаемого материала и инструментальной оценки состояния дыхательной системы.
Некоторые считают, что если выделяется бронхиальная слизь, то заболевание в лечении не нуждается. Это большое заблуждение. Лечение и на таком этапе является обязательным. Оно должно быть направлено на облегчение отхождения выделений и устранение основного заболевания.
Если выделения плохо отхаркиваются и длительно находятся в полости бронхов, то это может привести к бактериальным осложнениям. Поэтому наиболее используемые медикаменты при данной ситуации – это отхаркивающие лекарства, муколитики и комбинированные средства. Одни из них делают слизь более жидкой, а другие контролируют её выработку, чтобы произвести ровно такое количество выделений, которое организму вывести легче всего.
Разжижение мокроты при кашле может произойти при приеме отхаркивающих средств:
- растительных (на основе растений) – представлены пектусином, солутаном, туссином, грудными сборами, сиропом «Доктор Мом»;
- синтетических – представлены бромгексином, лазолваном, амброксолом, АЦЦ.
Растительные препараты, возможно, обладают меньшим количеством побочных эффектов, однако они в большей степени могут вызвать аллергию, особенно у пациентов детского возраста. Все это необходимо обязательно учитывать при выборе средств лечения.
Лечение кашля с трудноотделяемой мокротой должно проводиться только при помощи отхаркивающих и муколитических медпрепаратов. Ни в коем случае нельзя использовать противокашлевые средства – они блокируют кашлевой рефлекс, и трудновыводимая слизь вообще перестает выводиться. В итоге мы получаем накопление слизи внутри бронхов и легких, присоединение бактериальной инфекции и осложнения, порой в виде воспаления легких. Подбирать медикаменты следует осторожно, предварительно проконсультировавшись с врачом. Напоминаем, что такие лекарства должны разжижать и облегчать выведение из бронхов слизи, очищая дыхательные пути изнутри. Одновременно лечится основное заболевание, проводится симптоматическое лечение, иммуностимулирующая терапия.
Если слизь из бронхов трудно отделяется и выводится, врачи рекомендуют пить много теплой жидкости, включая травяные чаи и компоты. Применяют медикаменты, устраняющие воспаление, имеющие обволакивающий, отхаркивающий и бронхолитический эффект, снижающие чувствительность бронхиальных стенок, увеличивающие кашлевой порог. Если не противопоказано, можно применять паровые ингаляции с добавлением различных препаратов и трав. Ингаляции помогают увлажнить слизистую, унять боль, улучшить состав слизи, расслабить гладкие бронхиальные мышцы.
В тоже время медикаменты на основе термопсиса или ипекакуаны не следует использовать в раннем детском возрасте, так как они могут стимулировать усиление раздражения органов дыхания и появление рвоты.
Рассмотрим наиболее действенные средства подробнее.
Ингаляции при кашле с мокротой чаще всего предусматривают использование растительных средств: листьев эвкалипта, шалфея, календулы, ромашки, зверобоя, а также препаратов Сальвина и Ромазулона. При ингаляциях паром рекомендуется применять фитонциды – всем известный лук или чеснок, пропорция 1:50. В аптеке можно приобрести луковую настойку на спирту – её используют на количество 25 кап./100 мл чистой воды. Хороший эффект ожидается от таких простых средств, которые используют на 0,5 л воды:
- морская соль или пищевая сода (1 ч. л.);
- эфирное масло 10 кап. (эвкалипт, мята, хвоя, анис, персик);
- бальзам «Звездочка» — на кончике ложки.
Можно применять масла для ингаляций – из облепихи, оливок, шиповника, розмарина.
Лекарства от кашля с мокротой делятся на несколько категорий:
- средства на основе бромгексина (Бромгексин, Аскорил, Солвин);
- средства на основе амброксола (Амбробене, Амбросал, Флавамед и пр.);
- средства на основе карбоцистеина (Бронхобос, Флуифорт);
- средства на основе ацетилцистеина (АЦЦ, Флуимуцил);
- растительные препараты на основе алтея, аниса, девясила, подорожника, пр. (Мукалтин, Пектуссин, Бронхикум и пр.). •
Таблетки от кашля с мокротой:
- Карбоцистеин – стабилизирует консистенцию слизи, способствует её выходу из бронхо-легочной системы. Назначают по 2 капсулы трижды за сутки, по мере улучшения переходят на 1 капсулу трижды за сутки;
- Ликорин – нормализует секрецию бронхиальных желез, расслабляет спазмированные гладкомышечные структуры бронхов. Принимают по ½ или целой таблетке от 3-х до 4-х раз за день после приема пищи;
- Ликвиритон – препарат солодки, устраняет воспаление, спазм, способствует улучшению отхаркивания. Назначают по 1-2 таблетки до 4-х раз в день за полчаса до приема пищи;
- Мукалтин – препарат алтея, мягкое отхаркивающее средство. Применяют перорально по 1-2 таблетки до 3-х раз в сутки до приема пищи. •
Антибиотики при кашле с мокротой назначают лишь в запущенных случаях заболевания, а также при подозрении на возможность развития осложнений. В большинстве случаев считаются эффективными следующие антибиотики:
- пенициллиновый ряд представлен амоксициллином (Флемоксин), аугментином, амоксиклавом, ампициллином и пр. Перечисленные медикаменты губительно действуют на большинство бактерий, которые вызывают воспалительную реакцию в органах дыхания. Если один из данных препаратов не проявляет ожидаемого эффекта, его заменяют другим, принадлежащим к другой группе антибиотиков;
- фторхинолоновый ряд представлен левофлоксацином, моксифлоксацином (Авелокс). Такие препараты обычно назначают, если антибиотики из ряда пенициллинов неэффективны;
- цефалоспориновый ряд представлен цефуроксимом (он же Зиннат, Аксетин), цефиксимом (Супракс) и пр. Данные антибиотики часто используют для лечения воспалительных процессов в бронхах, легких, плевре и др.;
- макролидный ряд представлен азитромицином (Сумамед), который зачастую принимают при атипичной пневмонии, где возбудителями являются микоплазма или хламидии. •
Сироп от кашля с мокротой – это очень популярное средство, особенно в детской практике. Многие сиропы являются аналогами таблеток, с подобным составом и действием. Дети более охотно принимают сиропы: им легче проглотить сладкую ароматную жидкость, чем глотать горькую таблетку. Выбирать сироп желательно, руководствуясь рекомендациями врача:
- Линкас – растительный медпрепарат, устраняет повышение температуры, спазмы органов дыхания, улучшает продукцию слизи бронхами. Назначается при фарингите, трахеобронхите;
- растительный сироп Суприма-Бронхо – может быть назначен при ларингите, фарингите, воспалении легких, коклюше, трахеобронхите. Может вызывать аллергическую реакцию;
- сироп Лазолван – средство из группы амброксола. Очень распространенный и эффективный препарат. Используется при воспалениях бронхов, легких, при бронхиальной астме, застойных явлениях, бронхоэктазиях;
- Гербион – сироп из подорожника. Лечит воспаления органов дыхания, помогает даже при кашлевом синдроме курильщика;
- Бромгексин-сироп – муколитик, способствует отхаркиванию, разжижению вязкой слизи. Улучшает и облегчает секрецию выделений;
- Эреспал при кашле с мокротой – сироп на основе Фенспирида, антибронхоконстриктор. Снимает спазмы, устраняет воспаление, снижает секрецию слизи бронхами. Активно применяется при бронхиальной астме, бронхоспазмах, хронической форме бронхита, коклюше, фарингите. Может использоваться у детей с момента рождения, от 2-х ч. л. до 6 ст. л. за сутки до еды. При приеме может возникать сонливость, расстройства ЖКТ. •\
Травы от кашля с мокротой – наиболее приемлемое лечение без применения лекарств. В качестве компонентов для сборов или лечебных смесей используют сосновые почки, лук, чеснок, алтей, мяту, ромашку, подорожник, мать-и-мачеху, зверобой, девясил, шалфей. Травы можно использовать в виде отваров, настоев для ингаляций, травяных чаев для приема внутрь. Хороший эффект дают специальные грудные сборы, которые можно приобрести в любой аптеке. Таких сборов существует 4 вида:
- №1 – корневище алтея, душица, лист мать-и-мачехи;
- №2 – мать-и-мачеха, подорожник, корневище солодки;
- №3 – корневище алтея, анис, корневище солодки, сосновые почки, шалфей;
- №4 – ромашковый цвет, багульник, календула, фиалка, корневище солодки, мята.
Растительные компоненты в составе таких сборов оказывают комплексный муколитический, отхаркивающий, бронхорасширяющий и антивоспалительный эффект. Секрет начинает отходить вовремя, кашлевой рефлекс постепенно купируется.
Какие ещё народные средства применяют в лечении респираторных болезней с отхаркиванием секрета:
- Кладем целый лимон в воду, кипятим на протяжении 10 минут. Снимаем с огня, остужаем. Разрезаем лимон на 2 равные части, выжимаем сок, в который добавляем 2 ст. л. глицерина, доливаем до 200 мл медом, смешиваем. Принимаем по 1 ст. л. полученной массы трижды в день до приема пищи и перед сном.
- Смешиваем равные части свежевыжатого сока моркови, черного редиса и молока. Употребляем 6 раз в сутки по 1 ст. л.
- Смешиваем два куриных желтка, 2 ст. л. свежего сливочного масла, 2 ч. л. натурального меда, 1 ч. л. муки. Употребляем полученную массу по 1 ч. л. на протяжении дня, можно многократно.
- Берем черный редис (7 шт.), нарезаем слайсами, каждый кусочек присыпаем сахаром, оставляем на 6 ч. Образовавшийся сок сливаем, затем принимаем по 1 ст. л. через каждые 60 минут.
- Готовим кисель из калины на меду, пьем на протяжении дня.
- Готовим настой шалфея (1 ст. л. на 250 мл горячей воды), настаиваем, фильтруем, доливаем равным количеством кипяченого молока. Пьем по 100 мл несколько раз в день, с медом или сахаром.
- Мелко нарезаем 0,5 кг лука, добавляем 400 г сахара и 40-60 г меда, увариваем с 1 л воды 3 ч на малом огне. Далее остужаем, жидкость сливаем. Употребляем по 1 ст. л. около 5 раз в сутки, можно во время кашлевых приступов.
Применение народных средств может быть более эффективным, если комбинировать их с ингаляциями паром, с использованием пищевой соды, лекарственных трав. Положительный эффект наблюдается при добавлении к жидкости для ингаляций масла пихты, кедра, эвкалипта. Такие процедуры лучше всего проводить на ночь, перед отходом ко сну.
Появление или усиление присутствия гноя в слизистых выделениях, значительное увеличение количества секрета, повышение температурных показателей (предварительные признаки обострения) могут быть поводом к возможно более раннему и скорому назначению антибиотикотерапии. Начинают такое лечение с применения ампициллина (по 1 г от 4-х до 6 раз в день), левомицетина (по 0,5 г четырежды в сутки), тетрациклина, цефазолина, линкомицина.
Для активации защитного иммунного механизма рекомендуется принимать витаминные напитки и поливитаминные препараты. Для того чтобы стимулировать неспецифическую сопротивляемость организма, используют биогенные стимуляторы:
- экстракта алоэ жидкого инъекционного в/м или п/к по 1 мл в сутки на протяжении месяца;
- биоседа в/м инъекционно по 1 мл (2 мл) каждый день. На протяжении 20-30 дней.
Из растительных средств рекомендуется добавить препараты из бузины, листьев крапивы, корня петрушки, коры ивы.
Если состояние стойко ухудшается, то о самостоятельном лечении не может идти речи. Терапия должна осуществляться под контролем врача – терапевта, пульмонолога, отоларинголога, фтизиатра.
Во время приступа основным видом помощи может стать ускорение выведения слизистого секрета из дыхательных путей. В гортанной или бронхиальной полости могут накапливаться болезнетворные микроорганизмы, а удалить их можно только при хорошем отхаркивании. Насколько быстро получится прочистить дыхательные пути от выделений, настолько быстрее организм почувствует облегчение и начнет восстанавливаться.
Одновременно с употреблением назначенных врачом медикаментов, для облегчения отхождения слизи пациенту следует пить большое количество теплой жидкости. Это значительно улучшит выведение выделений и очищение органов дыхания. В качестве питья полезно использовать травяные чаи на основе липового цвета, шиповника, малины, смородины, прочих лечебных растений.
Если в бронхах присутствует слизистый секрет, то применять препараты, блокирующие кашлевой рефлекс, ни в коем случае нельзя. К таким препаратам относится, например, кодеин, а также все средства на его основе.
Можно дать несколько советов тем, кто не может справиться с заболеванием:
- следите за влажностью воздуха в помещении (в норме влажность должна колебаться от 40 до 60%);
- если вы курите – бросайте. Более того, избегайте накуренных мест;
- избегайте переохлаждения и резкого перегрева, не выходите из жаркого помещения на морозный воздух;
- избегайте вдыхать пары различных химических спреев, моющих-чистящих средств;
- не подавляйте желание откашляться – таким образом вы очищаете бронхи, облегчая свое состояние.
Срабатывание кашлевого рефлекса в большинстве случаев является симптомом заболевания дыхательной системы, поэтому его можно предотвратить, если вовремя подумать о профилактике респираторных болезней, таких как бронхит, ОРВИ, ОРЗ, ларингит, пр.
Для профилактики следует избегать факторов, которые могут спровоцировать такие заболевания: это переохлаждения, сквозняки, ослабление иммунитета, физические перегрузки, стрессы, авитаминоз.
Избегайте ситуаций, которые могут привести к раздражению легких: уходите из задымленных, прокуренных, запыленных и химически обработанных помещений. Работа с химикатами, лако-красящими веществами может спровоцировать развитие хронического поражения органов дыхания. Если нахождение в таких помещениях неизбежно, используйте соответствующие меры по защите – это марлевые повязки, респираторы, пр.
При склонности к аллергии или при бронхиальной астме старайтесь избегать провоцирующих факторов (контакта с потенциальными аллергенами).
Стоит ли говорить, что курение – один из основных факторов появления хронического кашлевого синдрома – очень вредно для здоровья в целом. Если вы курите – расстаньтесь с этой привычкой. Остальным же можно посоветовать избегать мест, где курят. Пассивное курение раздражает дыхательные пути не меньше, чем курение активное.
Хороший профилактический эффект дает закаливание организма. Начинать процедуры лучше всего летом, когда организму легче перенести перепады температур, да и иммунитет в летний период считается более крепким. Подойдут обливания прохладной водой, контрастный душ, купания в открытых водоемах, воздушные и солнечные ванны, занятия спортом на свежем воздухе. Зимой закаливанием лучше заниматься под присмотром специалиста, ведь неграмотное чрезмерное охлаждение организма может произвести обратный эффект.
Прогноз напрямую зависит только от основной болезни, которая спровоцировала срабатывание кашлевого рефлекса. Если данный симптом сопровождает острую вирусную или микробную инфекцию органов дыхания, то он благополучно устраняется после того, как будет вылечено основное заболевание.
Если причиной приступа является аллергия или употребление некоторых лекарственных препаратов, то устранение аллергена с заменой препаратов на другие поможет устранить неприятный симптом.
Здоровый образ жизни, полноценное питание, отсутствие вредных привычек, активное времяпрепровождение могут быть залогом благоприятного прогноза респираторных заболеваний.
Если кашель с мокротой носит хронический характер, то избавиться от него будет сложнее – это может потребовать сложного комплексного лечения, часто с применением сильнодействующих препаратов и антибиотикотерапии.
Мокротой называется слизь, отхаркиваемую человеком во время кашля. Мокрота с кровью наблюдается при некоторых заболеваниях дыхательных органов. Как только при кашле замечена кровь, необходимо сразу же обратиться к врачу.
Основные причины, по которым во время кашля выделяется мокрота с кровью, это такие заболевания, как:
- Разрыв мелкого сосуда. При сильном и резком кашле может выделяться мокрота с красными прожилками или мокрота, окрашенная в коричневатый цвет. Через 2-3 дня это прекращается – именно столько нужно времени для того, чтобы поврежденный сосуд смог восстановиться.
- Туберкулез. Мокрота с прожилками крови, выделяющаяся, даже если больной в это время совсем не кашляет. Характерными для этого заболевания являются: повышение температуры во второй половине дня, выпадение волос, стремительное снижение массы тела, потливость, слабость. В самом начале заболевания может в течение трех или четырех недель наблюдаться сухой кашель.
- Острый или хронический бронхит. В первое время наблюдается продолжительный сухой кашель, затем с мокротой алого оттенка; повышенная температура; слабость, пациенту сложно дышать.
- Острое воспаление легких. Выделение при этом заболевании может быть либо ржавого цвета, либо обычного с красными вкраплениями. У больного сильно поднимается температура, появляется слабость, потливость и одышка, почти не прекращающийся кашель.
- Бронхоэктазы. Хронический кашель с гнойными выделениями, в которых присутствуют красные примеси, при этом повышается температура, одышка, слабость, постоянное желание спать.
- Абсцесс легкого. Выделение при этом заболевании обычно бывает зеленоватого оттенка с красными сгустками. Часто от слизи исходит резкий неприятный запах. Температура тела постоянно повышенная, у больного пропадает желание принимать пищу, появляется сильная боль в груди, слабость и одышка.
- Инфаркт легкого. При этом заболевании у пациента мокрота с кровью фактически не наблюдается, но плюется он кровью. Мокрота с красными выделениями появляется через несколько дней. Сердцебиение больного сильно учащено, постоянно увеличивающаяся боль в грудной клетке, повышенная температура, озноб и тяжелое дыхание.
- Аденома в бронхе. Тяжелое заболевание, при котором больного постоянно сопровождает кашель с гнойными и кровяными выделениями. При этом наблюдаются сильная одышка, затрудненное дыхание, потеря в весе.
- Грибковая инфекция в легких. Во время кашля появляется слизь со сгустками крови. Больной ощущает острую боль в легких, слабость.
- Инфекция в легких, вызванная паразитами. Сухой кашель, иногда с выделением алой или ярко-красной мокроты, могут наблюдаться кожные высыпания на теле или другие аллергические реакции, одышка, спазмы в бронхах.
- Повреждение легкого (огнестрельное или ножевое ранение, ожог легкого). При отхаркивании наблюдается мокрота с кровью. У пациента постоянная одышка, сильная боль в области травмированного легкого.
- Рак легких. Частое беспричинное выделение алого цвета, боль в легких, постоянная слабость.
- Разрыв или инфицирование кисты в бронхах. У больного наблюдается гнойное выделение с кровью, повышение температуры, боль в груди, слабость, затрудненное дыхание.
- Гипоплазия в сосудах легких. Выделение мокроты с кровью наблюдается очень редко. Для этого заболевания характерны боль в легких, одышка, иногда повышение температуры.
- Муковисцидоз. Мокрота с кровью, слабость, боль в легких.
- Наследственные заболевания легких. Постоянное присутствие крови в мокроте, анемия, могут наблюдаться кровотечения в желудке и кишечнике.
- Закупорка легочной артерии. Боль в грудной клетке, температура то резко повышается, то, наоборот, резко снижается. Красная слизь появляется не сразу – через 2 или 3 дня после закупорки.
- Отек легкого. Одышка, затрудненное дыхание, боль в области легкого, пенистая слизь алого цвета.
- Митральный стеноз. Кровь в мокроте после тяжелых физических нагрузок.
- Болезни крови. Кровяные тельца в мокроте наблюдается из-за кровоизлияния в легкое. Наблюдаются: снижение иммунитета, боль в легких, одышка, затрудненное дыхание, потеря потребности в еде, сильное увеличение селезенки и печени.
- Саркоидоз. При этой болезни поражается лимфатическая система легких, вследствие чего в мокроте наблюдается несколько кровяных прожилок. У больного сильно затруднено дыхание, постоянное присутствие одышки, не прекращающийся сильный кашель, возможны кожные высыпания.
- Узелковый полиартериит. Мокрота с кровью является прямым следствием кровоизлияния в легкое. При этом у больного часто повышается температура, сердцебиение учащено, сильная потливость, быстрая утомляемость, потеря аппетита и резкое похудение.
Когда возникает необходимость обратиться к врачу:
- при сильном долгое время не прекращающемся кашле с кровавыми выделениями;
- внезапная одышка, даже если пациент находится в состоянии покоя;
- сильная периодически возникающая боль в области грудной клетки;
- резкое снижение веса, потеря потребности в еде, слабость, быстрая утомляемость;
- сильный и продолжительный кашель у курильщиков, при кашле выделение мокроты гнойное или с кровью.
Взрослым нельзя просто вылечить кашель с мокротой, так как такое выделение может относиться к какому-нибудь определенному заболеванию, которое может определить врач после получения результатов анализов. Только после того как врач узнает, от чего возникает кашель со слизью, он сможет назначить лечение от этого заболевания.
У детей же кашель с мокротой и кровью редко бывает связан с каким-нибудь серьезным заболеванием, но не мешает все же провериться и убедиться, что ничего серьезного нет, и только после этого лечить кашель.
Часто врачи-педиатры для отхождения мокроты у детей назначают специальный массаж. Массаж этот необходимо делать по утрам. Перевернуть ребенка на живот и положить так, чтобы ноги ребенка были подняты как можно выше, а руками он мог упираться в пол. Нужно тихонько постукивать и поглаживать спинку малыша в течение 1 или 2 минут.
Ингаляции также эффективны для отхаркивания. Можно дать подышать ребенку над свежесваренной картошкой.
Если причиной мокрого кашля у ребенка является трахеит, то порошок горчицы – это очень хорошее средство, чтобы излечиться от него. На ночь ребенку необходимо надеть теплые колготки и носки, сверху надеть теплые носки с насыпанным в них порошком горчицы.
Отвар из сухих листьев крапивы. Одну столовую ложку высушенных листьев крапивы залить 0.5 литра кипятка. Заваривать желательно в термосе. Настаивать 20 минут и можно давать пить ребенку несколько раз в день. Для улучшения вкуса можно добавить чайную ложечку меда.
На кончик языка ребенка можно капать пихтовое масло по 3-4 капли. Капать необходимо на ночь и по утрам.
В кипяченое молоко добавить морковный сок или сок редьки. Тщательно взболтать и поить этим соком ребенка несколько раз в день.
Черную редьку почистить, натереть на терке и выдавить из нее сок, добавить в него мед. Поить ребенка небольшими порциями 5-6 раз в день.
В стакан теплого молока добавить чайную ложку меда, соды и сливочного масла. Давать пить ребенку на ночь.
Если следовать вышеперечисленным советам, то можно облегчить откашливание у больного, но все же посетить квалифицированного врача необходимо.
Под мокротой медработники понимают секрет, который выделяется клетками бронхов, куда примешиваются содержимое носа и его пазух, а также слюна. В норме она прозрачная и слизистая, ее немного, и она выделяется только по утрам у людей, которые курят, работают на пыльном производстве или проживают в условиях сухого воздуха.
В этих случаях ее называют трахеобронхиальным секретом, а не мокротой. При развитии же патологий в мокроту могут попадать: гной, когда в дыхательных путях имеется бактериальное воспаление, кровь, когда на пути от носа до окончания бронхов произошло повреждение сосуда, слизь в случаях воспаления небактериального характера. Это содержимое может становиться более или менее вязким.
Патологические процессы как причины скопления мокроты в горле без кашля обычно занимают локализацию от носоглотки, куда стекает содержимое носа и его придаточных пазух, до трахеи. Если же болезнь затронула более глубокие структуры: трахею, бронхи или ткань легких, выделение мокроты будет сопровождаться кашлем (у детей младшего возраста аналогом откашливания может стать рвота с большим количеством слизи или другого содержимого). Бронхит и пневмония могут, конечно, протекать без кашля, но тогда и отделение мокроты здесь беспокоить не будет.
Слизистая оболочка бронхов состоит из клеток, на поверхности которых имеются реснички – микротрубочки, умеющие совершать движения (в норме – в направлении вверх, к трахее). Между реснитчатыми клетками расположены небольшие железки – бокаловидные клетки. Их в 4 раза меньше, чем реснитчатых, но расположены они не так, что после каждых четырех реснитчатых идет 1 бокаловидная: есть участки, состоящие только из одних, или только из клеток второго типа. Железистые клетки полностью отсутствуют в мелких бронхах и бронхиолах. Бокаловидные и реснитчатые клетки объединяются общим названием – «мукоцилиарный аппарат», а процесс передвижения слизи в бронхах и трахее – мукоцилиарным клиренсом.
Слизь, вырабатываемая бокаловидными клетками – это основа мокроты. Она нужна, чтобы вывести из бронхов те частички пыли и микробы, которые, в виду своей микроскопической величины, не были замечены клетками с ресничками, которые есть в носу и в горле.
К слизистой оболочке бронхов плотно прилегают сосуды. Из них выходят иммунные клетки, осуществляющие контроль над отсутствием чужеродных частиц в идущем в легкие воздухе. Некоторые клетки иммунитета имеются и в самой слизистой оболочке. Их функция – та же.
Поэтому мокрота, точнее, трахеобронхиальный секрет, есть и в норме; без него бронхи покрылись бы изнутри копотью и примесями, были бы постоянно воспаленными. Его количество – от 10 до 100 мл в сутки. Он может содержать небольшое количество лейкоцитов, но в нем не определяются ни бактерии, ни атипичные клетки, ни волокон, содержащихся в ткани легких. Секрет образуется медленно, постепенно, и когда он достигает ротоглотки, здоровый человек, не замечая, проглатывает это минимальное количество слизистого содержимого.
Это происходит вследствие или повышенной выработки секрета, или ухудшения его выведения. Причин этих состояний много. Вот основные из них:
- Работа на предприятиях с повышенным уровнем загрязнения воздуха частицами силикатов, угля или других.
- Курение.
- Раздражение горла алкогольными напитками, холодной, острой или горячей пищей может вызвать ощущение мокроты без кашля. В этом случае нет ни недомогания, ни ухудшения дыхания, никаких других симптомов.
- Фаринго-ларингеальный рефлюкс. Так называется заброс содержимого горла, куда поступили ингредиенты желудка, не имеющие выраженной кислой среды, ближе к дыхательному горлу. Другие симптомы этого состояния это першение в горле, кашель.
- Острый гайморит. Основными симптомами будет ухудшение состояния, повышение температуры, головная боль, выделение обильного количества соплей. Эти симптомы выходят на первый план.
- Хронический гайморит. Скорее всего, именно эту патологию будут описывать как «мокрота в горле без кашля». Она проявляется затруднением носового дыхания, ухудшением обоняния, утомляемостью. Из пазух в глотку выделяется густая мокрота, и происходит это постоянно.
- Хронический тонзиллит. Здесь человека беспокоит «мокрота», неприятный запах изо рта, на миндалинах могут быть видны беловатые массы, которые могут сами и при определенны движениях мышцами рта выделяться, их запах неприятен. Горло не болит, температура может быть повышена, но – в пределах 37 – 37,3°C.
- Хронический катаральный ринит. Здесь вне обострения нос закладывает только на холоде и то – одну половину; иногда из носа выделяется небольшое количество слизистого отделяемого. При обострении появляются густые обильные сопли, они и создают ощущение мокроты в горле.
- Хронический гипертрофический ринит. Здесь основной симптом – затруднение дыхания носом, его одной половиной, из-за чего человека может беспокоить головная боль в этой половине. Также ухудшается обоняние, вкус, появляется легкая гнусавость. Отделяемое скапливается в горле или выделяется наружу.
- Вазомоторный ринит. В этом случае человека периодически могут «настигать» приступы чихания, которое возникает после зуда в носу, полости рта или глотки. Носовое дыхание периодически затруднено, а из носа наружу или в полость глотки выделяется жидкая слизь. Эти приступы связаны со сном, могут появляться после смены температуры воздуха, переутомления, приема острой пищи, эмоционального стресса или повышения артериального давления.
- Фарингит. Здесь мокрота в горле возникает на фоне першения или боли в нем. Чаще все-таки сумма этих ощущений вызывают кашель, который или сухой, или здесь выделяется малое количество жидкой мокроты.
- Синдром Шегрена. При этом отмечается снижение выработки слюны, и из-за сухости во рту кажется, будто в горле скопилась мокрота.
По этому критерию можно заподозрить:
- слизистая белая мокрота свидетельствует в пользу грибкового (чаще – кандидозного) тонзиллита;
- прозрачная мокрота с белыми прожилками может сопровождать хронический катаральный фарингит;
- мокрота зеленого цвета, густая, может свидетельствовать о хроническом гипертрофическом фарингите;
- а если отходит мокрота желтая, и кашля при этом нет, это говорит в пользу гнойного процесса верхних дыхательных путей (ринита, фарингита, ларингита).
Отделение мокроты по утрам может говорить о:
- рефлюкс-эзофагите – забросе содержимого желудка в пищевод и горло. В этом случае отмечается слабость круговой мышцы, которая не должна пропускать то, что попало в желудок, обратно. Сопровождается эта патология обычно изжогой, которая возникает при принятии горизонтального положения после еды, а также периодически возникающей отрыжкой воздухом или кислым содержимым. Возникая во время беременности и сопровождаясь постоянной изжогой, является ее симптомом, связанным со сдавлением органов брюшной полости беременной маткой;
- хроническом гайморите. Симптомы: затруднение носового дыхания, ухудшение обоняния вплоть до его полного отсутствия, слизь в горле;
- хроническом бронхите. В этом случае мокрота имеет слизисто-гнойный (желтый или желто-зеленый) характер, сопровождается слабостью, невысокой температурой тела.
- быть первым признаком острого бронхита. Здесь отмечается повышение температуры, слабость, ухудшение аппетита;
- развиваясь в весенне-осенний период, говорить о бронхоэктатической болезни. Другими симптомами будут недомогание, повышение температуры. Летом и зимой человек вновь чувствует себя относительно неплохо;
- появляясь на фоне заболеваний сердца, свидетельствовать об их декомпенсации, то есть о появлении застоя в легких;
- развиваясь у детей младшего возраста, говорить об аденоидите. В этом случае носовое дыхание нарушено, дети дышат ртом, но температуры или признаков ОРЗ здесь нет.
Если человек отмечает появление кашля, после которого выделяется мокрота, это говорит о заболевании трахеи, бронхов или легких. Оно может быть острым и хроническим, воспалительным, аллергическим, опухолевым или носить застойный характер. По одному только наличию мокроты диагноз поставить невозможно: необходим осмотр, прослушивание легочных шумов, рентген-снимок (а иногда и компьютерная томография) легких, анализы мокроты — общий и бактериологический.
В некотором роде сориентироваться по диагнозу поможет цвет мокроты, ее консистенция и запах.
Если при кашле выделяется мокрота желтого цвета, это может говорить о:
- гнойном процессе: остром бронхите, пневмонии. Отличить эти состояния возможно только по данным инструментальных исследований (рентген или компьютерная томограмма легких), так как симптомы у них одинаковы;
- наличии большого количества эозинофилов в легочной или бронхиальной ткани, что также свидетельствует об эозинофильных пневмониях (тогда цвет желтый, как канарейка);
- синусите. Здесь отмечается плохое дыхание носом, отделение не только мокроты, но и соплей желтого слизисто-гнойного характера, головная боль, недомогание;
- бронхиальной астме. Болезнь характеризуется обострениями, когда отмечается затруднение дыхания (трудно выдохнуть) и слышные на расстоянии хрипы, и ремиссии, когда человек чувствует себя удовлетворительно;
- желтая жидкая мокрота с малым количеством слизи, появившаяся на фоне желтушного окрашивания кожи (при гепатите, опухоли, циррозе печени или перекрытии желчевыводящих путей камнем) говорит о том, что произошло поражение легких;
- желтый цвета охры говорит о сидерозе – заболевании, встречающееся у людей, работающих с пылью, в которой содержатся оксиды железа. При этой патологии особых симптомов, кроме кашля, нет.
Мокрота желто-зеленого цвета говорит о:
- гнойном бронхите;
- бактериальной пневмонии;
- быть нормальным признаком после туберкулеза, который был вылечен специфическими препаратами.
Если откашливается отделяемое ржавого цвета, это свидетельствует о том, что в дыхательных путях произошло травмирование сосудов, но кровь, пока дошла до полости рта, окислилась, и гемоглобин стал гематином. Это может быть при:
- сильном кашле (тогда будут прожилки ржавого цвета, которые исчезнут через 1-2 дня);
- пневмонии, когда воспаление (гнойное или вирусное), расплавляя легочную ткань, привело к повреждению сосудов. Здесь будут: повышение температуры, одышка, слабость, рвота, отсутствие аппетита, иногда – понос;
Если откашливается слизь коричневого цвета, это также говорит о наличии в дыхательных путях «старой», окислившейся крови:
- если легкие имели такую, почти всегда врожденную патологию, как буллы (полости, заполненные воздухом). Если такая булла лежала недалеко от бронха, а потом разорвалась, будет отделяться коричневая мокрота. Если при этом воздух еще и попал в полость плевры, будет отмечаться одышка, чувство нехватки воздуха, которое может нарастать. «Больная» половина грудной клетки не дышит, а во время разрыва буллы отмечалась боль;
- гангрены легкого. Здесь на первый план выходит значительное ухудшение общего состояния: слабость, помутнение сознания, рвота, высокая температура. Мокрота не только коричневого цвета, но еще и имеет гнилостный запах;
- пневмокониозе – болезни, возникающей из-за производственной (каменно-угольной, кремниевой) пыли. Характерны боли в груди, сначала сухой кашель. Постепенно бронхит становится хроническим, часто приводит к возникновению пневмоний;
- раке легких. Заболевание долго не дает о себе знать, постепенно возникают приступы кашля. Человек резко худеет, начинает ночью потеть, ему все труднее становится дышать;
- туберкулезе. Здесь отмечается слабость, потливость (особенно ночная), отсутствие аппетита, потеря массы тела, длительный сухой кашель.
Мокрота цветом от светло зеленого до темно зеленого говорит о том, что в легких имеется бактериальный или грибковый процесс. Это:
- абсцесс или гангрена легкого. Симптомы патологий очень похожи (если речь идет об остром, а не о хроническом абсцессе, симптоматика которого более скудна). Это выраженная слабость, недомогание, одышка, боли в груди, очень высокую, практически не реагирующую на жаропонижающие, температуру тела;
- бронхоэктатическая болезнь. Это хроническая патология, связанная с расширением бронхов. Для нее характерно течение с обострениями и ремиссиями. При обострении с утра и после нахождения на животе отходит гнойная мокрота (зеленая, желто-зеленая). Человек ощущает недомогание, у него повышена температура;
- актиномикозный процесс. В этом случае отмечается длительно повышенная температура, недомогание, откашливается слизисто-гнойная зеленоватая мокрота;
- муковисцидоз – заболевание, когда практически все секреты, вырабатываемые железами организма, становятся очень вязкими, плохо эвакуируются и нагнаиваются. Для него характерны частые пневмонии и воспаления поджелудочной, отставание в росте и массе тела. Без специальной диеты и приема ферментов такие люди могут умереть от осложнений пневмонии;
- гайморит (его симптомы описаны выше).
Мокрота белого цвета характерна для:
- ОРЗ: тогда мокрота прозрачно-белая, густая или пенистая, слизистая;
- рака легких: она не только белая, но в ней есть прожилки крови. Отмечаются также похудение, быстрая утомляемость;
- бронхиальной астмы: она густая, стекловидная, выделяется после приступа кашля;
- заболеваний сердца. Цвет такой мокроты белесый, консистенция – жидкая.
Для того, чтобы оценить этот критерий, необходимо производить отхаркивание мокроты в стеклянную прозрачную емкость, оценить ее сразу, а затем убрать, накрыв крышкой, и дать ей настояться (в некоторых случаях мокрота может расслоиться, что окажет помощь в диагностике).
- Слизистая мокрота: она выделяется, в основном, при ОРВИ;
- Жидкая бесцветная характерна для хронических процессов, развивающихся в трахее и глотке;
- Пенистая мокрота белого или розоватого цвета выделяется при отеке легкого, который может сопровождать как сердечные заболевания, так и отравление ингаляционными газами, и пневмонию, и воспаление поджелудочной железы;
- Мокрота слизисто-гнойного характера может выделяться при трахеите, ангине, бактериальном бронхите, осложненном муковисцидозе и бронхоэктатической болезни;
- Стекловидная: характерна для бронхиальной астмы и бронхита с астматическим компонентом.
Неприятный запах характерен для осложнившейся бронхоэктатической болезни, абсцессе легкого. Зловонный, гнилостный запах характерен для гангрены легкого.
Если при отстаивании мокрота разделяется на 2 слоя, это, вероятно, абсцесс легкого. Если слоя три (верхний – пенистый, затем жидкий, затем – хлопьевидный), это может быть гангрена легкого.
Мокрота при туберкулезе имеет следующие характеристики:
- слизистая консистенция;
- необильная (100-500 мл/сутки);
- потом появляются прожилки гноя зеленоватого или желтоватого цвета, белые вкрапления;
- если в легких появились полости, которые нарушили целостность ткани, в мокроте появляются прожилки крови: ржавые или алые, большей или меньшей величины, вплоть до легочного кровотечения.
При бронхите мокрота имеет слизисто-гнойный характер, практически не имеет запаха. Если повреждается сосуд, в мокроту попадают ярко-алые прожилки крови.
При пневмонии, если не произошло гнойного расплавления сосудов, мокрота имеет слизисто-гнойный характер и желто-зеленый или желтый цвет. Если воспаление легких вызвано вирусом гриппа, или бактериальный процесс захватил большую площадь, отделяемое может иметь ржавый цвет или прожилки ржавой или алой крови.
Мокрота при астме слизистая, вязкая, белесая или прозрачная. Выделяясь после приступа кашля, похожа на расплавленное стекло, ее называют стекловидной.
- Обратиться к врачу. Первым должен стать терапевт, затем – отоларинголог (ЛОР) или пульмонолог. Направление к ним даст терапевт. Также надо поговорить о целесообразности сдачи мокроты.
- Купить 2 стерильные баночки для сдачи мокроты. Весь этот день принимать обильное количество теплой жидкости. Утром, натощак, сделать 3 глубоких вдоха и откашлять (не сплюнуть) мокроту. В одну баночку нужно больше отделяемого (это должно пойти в клиническую лабораторию), в другую – меньше (в бактериологическую лабораторию).
- Если симптомы напоминают туберкулез, сдачу мокроты в клиническую лабораторию, где под микроскопом будут обнаружены микобактерии туберкулеза, нужно производить трижды.
- Самостоятельно не нужно ничего предпринимать. Максимум – сделать ингаляцию с «Беродуалом» в возрастной дозировке (если мокрота отделялась после кашля) или рассосать антисептик типа «Стрепсилс», «Септолете», «Фарингосепт» (если кашля не было). Не зная некоторых нюансов, например, что при кровохаркании принимать муколитики (АЦЦ, карбоцистеин) нельзя, можно сильно навредить своему организму.
Мокрота естественным образом производится поверхностью слизистой оболочки рта, носа, горла, легких и желудочно-кишечного тракта. Отхождение накопленной слизи может происходить даже при отсутствии у человека какого-либо недуга, однако изменение ее цвета может служить тревожным сигналом имеющегося патологического процесса в организме.
Если вы не являетесь курильщиком, мокрота желтого, коричневого или зеленого цвета может служить признаком серьезного заболевания дыхательной системы. Желтая слизь часто появляется под воздействием различных факторов. Иногда такие выделения образуются в процессе обыкновенной простуды, а также у людей, страдающих пневмонией, кистозным фиброзом и бронхитом.
Мокрота становится желтой из-за большого скопления лимфоцитов, которое возникло из-за воспалительного процесса. В таком случае многие врачи должны выписать антибиотики для улучшения состояния. Тем не менее, важно, чтобы специалист был способен дифференцировать ваше заболевание от обыкновенной простуды, которая вызывается вирусной инфекцией, или кистозного фиброза, являющегося генетическим. Использование доктором дополнительных методов диагностики необходимо, если кашель длится уже долгое время.
Коричневая слизь особенно часто выделяется по утрам у заядлых курильщиков. Выделения из легких такого цвета возникают у людей, которые проживают в зоне сильного загрязнения воздуха. Стоит отметить, что некоторые бактериальные инфекции дыхательных путей могут сделать мокроту коричнево-зеленого оттенка. Этот симптом является очень серьезным, если слизь получает такой цвет из-за попадания в нее частичек крови, что говорит о серьезном поражении и внутреннем кровотечении легких.
Отхаркивание чистой, прозрачной мокроты является нормальным, однако иногда появление слизи говорит об аллергической реакции, хроническом бронхите, заболеваниях носа и гастроэзофагеальной рефлюксной болезни. Белая или серая слизь – симптом вирусного заражения или заболевания синусовых пазух. Такое проявления часто встречается среди пациентов, которые имеют вирусный и хронический бронхит, астму, заболевания горла и различные аллергии.
Розовая мокрота говорит о серьезном хроническом состоянии, например, сердечной недостаточности. Обычно такие выделения сопровождаются усталостью, общей слабостью, воспалениями живота, частым кашлем и нерегулярным сердцебиением. Легочная эмболия, абсцесс легкого, травма, тропическая эозинофилия могут являться другими причинами для выделения крови или розовой слизи. Гастроэзофагеальная рефлюксная болезнь, пневмония и легочная эдема часто провоцируют образование пенистой мокроты.
Зеленая мокрота при кашле говорит о воспалительном процессе в бронхах, трахее или легких с образованием слизисто-гнойного или гнойного экссудата.
При интенсивном воспалении экссудат скапливается и попадает в выделения слизистых оболочек дыхательных путей, пораженных инфекцией.
Основные причины появления зеленой мокроты при кашле непосредственно связаны с теми заболеваниями, симптомом которых является продуктивный (влажный) кашель. Такими заболеваниями являются трахеобронхит, острый бронхит и обострение хронического бронхита, пневмонии, бронхопневмония, бронхоэктатическая болезнь, постпневмонийный гнойный плеврит (эмпиема плевры), а также абсцесс легкого.
Как отмечают специалисты, если при кашле отходит зеленая мокрота, значит, к возникновению данных болезней причастны такие грамположительные и грамотрицательные бактерии, как Staphylococcus aureus, Streptococcus viridans, Streptococcus pneumoniae, Haemophilus influenzae, Escherichia coli, Proteus mirabilis, Klebsiella spp., Serratia marcescens и др.
Бронхотрахеит инфекционной этиологии развивается из трахеита на фоне достаточно высокой температуры, ринита, фарингита или ларингита, когда воспалительный процесс спускается из верхних отделов дыхательных путей в нижние. Если в начале заболевания кашель сухой, с приступами по утрам, то примерно на 4-5-й день кашель становится продуктивным, и появляется желто-зеленая мокрота при кашле.
Для острого бронхита, а также обострения его хронической формы характерен сильный кашель, при котором больной откашливает слизисто-гнойный экссудат вязкой консистенции желтого или зеленоватого цвета.
Среди клинических признаков бронхоэктатической болезни, возникающей вследствие повреждения стенок бронхов и их расширения, отмечается зеленая мокрота при кашле, часто — с кровянистыми включениями и частицами отмерших эпителиальных тканей бронхов.
В большинстве случаев воспаления легких (пневмонии) виновата бактерия Streptococcus pneumoniae, которую врачи называют пневмококком. Однако пневмония может вызываться и вирусами (в основном, RS-вирусом), и грибковой инфекцией (пневмомикозы, развивающиеся из-за грибов рода Candida, Actinomyces, Histoplasma и др.), и даже паразитами (пневмоцистная пневмония). Но откашливание мокроты зеленоватого цвета может быть при любой этиологии пневмонии.
А при особо тяжелых формах воспаления легких в их тканях может сформироваться пиогенная капсула — полость с гнойно-некротическим содержимым. В таком случае диагностируется абсцесс легкого, который, в конце концов, прорывается в бронхи, и тогда при кашле отходит зеленая мокрота с гноем, имеющая выраженный гнилостный запах.
Точную причину заболеваний органов дыхания, которые сопровождаются кашлем с зеленой мокротой, призвана установить диагностика. К сожалению, наличие зеленой мокроты при кашле не всегда подвергается всестороннему исследованию с применение проверенных диагностических методик. Это приводит к тому, что при назначении антибиотиков не учитывается возбудитель воспалительного процесса, а, значит, при одинаковом симптоме антибактериальные препараты могут не подействовать и не привести к излечению заболевания или намного замедлить выздоровление и стать причиной осложнений.
Для выяснения истинного происхождения кашля необходимо более тщательное обследование на основе:
- общего анализа крови;
- биохимического анализа крови;
- анализа крови на эозинофилы, микоплазму и др.;
- посева мокроты на микрофлору;
- бактериоскопии мазки мокроты;
- общего анализа мочи;
- анализа мочи на антигены;
- копрологического исследования (анализа кала);
- рентгеноскопии грудной клетки;
- спирометрического исследования показателей дыхания;
- бронхоскопии;
- УЗИ или КТ грудной клетки.
В настоящее время в клинической практике этиологическое лечение зеленой мокроты при кашле, вернее заболеваний, имеющих данный симптом, проводится с помощью антибиотиков.
Назначается прием Ампициллина (синонимы — Ампексин, Домипен, Опицилин, Пентрексил, Риомицин, Цимексиллин и др.): взрослым — по 500 мг 4 раза в день; суточная дозировка для детей рассчитывается по 100 мг на килограмм массы тела и делится на 6 приемов в течение 24 часов.
Амоксициллин (синонимы — Аугментин, Флемоксин) взрослые и дети старше 10 лет принимают после еды по 0,5 г — трижды в сутки, дети 5-10 лет — по 0,25 г, дети 2-5 лет — по 0,125 г три раза в сутки. Минимальный курс лечения составляет 5 дней.
В лечении зеленой мокроты при кашле у взрослых (при пневмониях) может применяться эффективный фторхинолоновый антибиотик третьего поколения Левофлоксацин (Левофлоцин, Таваник, Тайгерон, Флексид и др.) в таблетках: до еды дважды в день по 0,25-0,5 г; продолжительность приема — 5 дней.
Практикуется пятидневный курс лечения стрептококковых инфекций дыхательных путей антибиотиком Ровамицин (в таблетках по 1,5 и 3 млн. МЕ). Взрослым следует принимать его по 3 млн. МЕ трижды в течение дня, детям суточная доза рассчитывается на килограмм веса тела — по 150 тыс. МЕ в сутки — и распределяется на три приема. Также используется Азитромицин (Сумамед) и Эритромицин. А Джозамицин (Вильпрафен) особенно эффективен при воспалении дыхательных путей, спровоцированном Peptococcus spp. или Peptostreptococcus spp. Врачи рекомендуют принимать препарат по 500 мг трижды в сутки.
При пневмонии грибковой этиологии лечение зеленой мокроты при кашле следует проводить противогрибковыми антибиотиками, к примеру, Амфоглюкамином. Рекомендованное применение этого составляет от 10 до 14 дней: взрослым — по 200-500 тыс. ЕД дважды в день (после еды); детям — в зависимости от возраста (по 25- 200 тыс. ЕД. 2 раза в сутки).
При медикаментозной терапии вирусных бронхитов и пневмоний антибиотики следует дополнять противовирусными средствами (Ремантадин, Ацикловир, Виразол и т.д.), которые врач назначает индивидуально — в зависимости от конкретного возбудителя заболевания.
Ключевой принцип, которого придерживаются все врачи, назначая симптоматическое лечение зеленой мокроты при кашле – ни в коем случае не подавлять кашлевой рефлекс, а способствовать откашливанию накопившего экссудата.
Отхаркивающие средства действуют путем расширения бронхиол, что и облегчает выведение мокроты. Таблетки Терпингидрат (по 0,25 и 0,5 г) назначаются по одной таблетке трижды в день. Мукалтин (на основе алтея лекарственного) нужно принимать до еды по 0,05-0,1 г прием 2-3 раза (до еды). Ликорина гидрохлорид — по 0,1-0,2 мг 3-4 раза в день (примерно за 30-45 минут до приема пищи). Нашатырно-анисовые капли следует принимать при кашле в такой дозировке: взрослым — по 10-15 капель 2-3 раза в день; детям – из расчета одна капля на каждый год жизни. Наконец, Пертуссин, содержащий в своем составе экстракт чабреца и бромид калия, стимулирует физиологическую активность мерцательного эпителия и перистальтику бронхиол, благодаря чему любая, в том числе зеленая мокрота при кашле продвигается из нижних отделов дыхательных путей в верхние, а оттуда выводится наружу. Взрослым следует принимать Пертуссин по столовой ложке трижды в день, детям – по чайной или десертной ложке 2-3 раза.
Препараты-муколитики делают мокроту менее вязкой, что значительно облегчает ее выведение из дыхательных путей. Рекомендуемый медиками Бромгексин (Бронхостоп, Солвин) применяется взрослыми и детьми старше 14 лет по 8-16 мг 3-4 раза в сутки; детьми 6-14 лет — по 8 мг трижды в сутки, 2-6 лет – по 4 мг, детьми до 2 лет – по 2 мг 3 раза в день. Курс лечения — 5 дней.
Амброгексал (другие торговые названия – Амброксол, Лазолван, Бронхопронт, Мукозан, Муковент, Мукоброксол и др.) повышает выработку слизи в дыхательных путях. Взрослым препарат назначается по одной таблетке 2-3 раза в день (после еды) или по 10 мл препарата в виде сиропа – трижды в день. Детям старше 6-12 лет рекомендованная доза сиропа составляет 5 мл (2-3 раза в день); детям в возрасте 2-5 лет — по 2,5 мл; до 2 лет — по 2,5 мл дважды в течение дня.
Ацетилцистеин (Ацестин, АЦЦ, Муконекс и др. торговые названия) взрослым и детям старше 14 лет назначают по 200 мг 3 раза в сутки; детям 6-14 лет — по 200 мг дважды в день; детям 2- 5 лет препарат рекомендуется принимать в виде шипучих таблеток АЦЦ — по 100 мг 2 раза в сутки.
Также можно применять при кашле с зеленой мокротой аптечные растительные сборы, в состав которых входят корень солодки или алтея, трава мать-и-мачехи и душицы, цветки бузины черной, листья подорожника большого, семена аниса. Готовится лекарственный отвар просто: столовая ложка смеси заливается 250 мл кипятка (или две столовые ложки на пол-литра воды) и настаивается под крышкой на водяной бане четверть часа; затем отвар нужно остудить, процедить и принимать по полстакана дважды в день (после еды).
Профилактика зеленой мокроты при кашле состоит в эффективном лечении кашля при любых патологиях дыхательных путей, не доводя его до состояния застоя мокроты в бронхах и легких. Чем быстрее вы избавитесь от мокроты, тем благоприятнее будет прогноз зеленой мокроты при кашле. Так, острый бронхит можно одолеть дней за десять, а вот с хроническим придется бороться намного дольше – полтора-два месяца, а то и больше.
Помните, что воспаление в дыхательных путях может привести к гнойному бронхиту, хронической пневмонии, бронхоэктатической болезни, абсцессу легкого. В последнем случае, как утверждают пульмонологи, возникают серьезные проблемы, для решения которых может понадобиться неотложное хирургическое вмешательство.
Поэтому необходимо обращаться к врачу, если у вас появилась зеленая мокрота при кашле.
источник