Сердце и легкие связаны между собой, поэтому часто болезни одного органа отражаются на состоянии другого. Яркий пример такого взаимодействия — сердечная астма. Острое состояние, которое проявляется выраженным затрудненным дыханием и в тяжелых случаях может вызвать отек легких, на самом деле вызвано проблемами с миокардом. MedAboutMe расскажет, что провоцирует приступ, в какой неотложной помощи нуждается больной и как предотвратить обострения.
Сердечная астма — это острое состояние, которое возникает на фоне недостаточности левых камер сердца. Эти отделы отвечают за забор артериальной крови из легких. Если сократительная способность миокарда понижается, в левом желудочке может задерживаться определенное количество крови. Это приводит к нарушению гемодинамики в малом круге сердечно-сосудистой системы, вследствие чего в венах легких повышается давление, стенки капилляров становятся более проницаемыми, и через них в ткань легких попадает плазма крови. Эта жидкость вызывает отек, нарушает работу органов дыхания, сказывается на газообмене и приводит к характерным симптомам — приступам удушья. Чаще всего они развиваются ночью, поскольку застой крови в легких образовывается быстрее в лежачем положении. Но в некоторых случаях сильная одышка может развиться во время бодрствованья, после стрессов или чрезмерных физических нагрузок.
По статистике, такие приступы тревожат 1-5% всего населения и чаще возникают у пациентов старше 60 лет. Связано это с тем, что к пожилому возрасту сердечно-сосудистая система начинает работать хуже, возникают различные заболевания, а миокард просто не может справляться со своими функциями.
Поскольку кардиальная астма непосредственно связана с патологией левого желудочка, приступы могут говорить о первичном заболевании — левожелудочковой недостаточности. Однако чаще всего это все же следствие других проблем с сердцем. Удушье может возникать у пациентов со следующими диагнозами:
- Ишемическая болезнь сердца. При этом приступ может развиться и во время инфаркта миокарда.
- Пороки, в частности, патологии клапанов и аорты.
- Хроническая сердечная недостаточность.
- Воспалительные заболевания, прежде всего, миокардит.
- Опухоли, тромбы в полостях сердца или сосудах малого круга.
- Кардиосклероз.
- Артериальная гипертензия.
- Аневризма сердца.
Развитие сердечной астмы могут вызывать болезни, приводящие к задержке жидкости. Прежде всего, речь идет о заболеваниях почек. В результате таких нарушений увеличивается объем крови в сердечно-сосудистой системе и в легких может повыситься давление.
Перечисленные болезни не всегда приводят к выраженной одышке. Врачи обращают внимание, что чаще всего обострения встречаются на фоне провоцирующих факторов. Среди них:
- Переутомление.
- Чрезмерная физическая нагрузка.
- Стрессы, нервное напряжение.
- Алкоголь.
- Чрезмерное потребление жидкости.
Приступ сердечной астмы, как правило, развивается ночью. Связано это с тем, что в лежачем положении сердце хуже справляется с перекачиванием крови, и давление в сосудах легких повышается. При этом многие пациенты отмечают, что перед обострением за 2-3 дня наблюдаются предвестники — первые незначительные симптомы. Среди них:
- Давящее дискомфортное ощущение в грудной клетке.
- Незначительная одышка, которая может возникать после плотной еды, ходьбы в быстром темпе и прочего.
- Кашель, особенно после физической нагрузки.
Во время самого приступа у пациента развиваются такие признаки астмы:
- Сильная одышка, переходящая в удушье. При этом дыхание затруднено именно на вдохе, человеку сложно наполнить легкие воздухом, он с трудом может говорить. Симптом существенно усиливается, если человек принимает горизонтальное положение (ортопноэ) — так сердечно-сосудистая система не может правильно перераспределить кровь.
- Сильный сухой кашель. Это рефлекторная реакция на отек слизистых дыхательных путей — так организм пытается очистить бронхи и легкие. Но поскольку дыхание затруднено не по причине застоя слизи, кашель не приносит облегчения и может быть достаточно продолжительным.
- Изменение цвета кожи. У человека белеет лицо, если дыхательная недостаточность выражена сильно, может синеть носогубный треугольник.
- Обильный холодный пот.
- Набухание вен в области шеи (признак недостаточной работы сердца).
Кроме того, во время приступа человек крайне возбужден, он может впадать в панику, у него возникает страх смерти. Такие эмоциональные реакции вполне естественны, поэтому близким важно успокоить больного и быстро оказать первую помощь.
Первое, что должны сделать окружающие при приступе сердечной астмы — вызвать скорую помощь. Нужно быть готовым к тому, что больной будет госпитализирован — стационарное лечение показано практически при всех случаях сердечной астмы.
От тяжелого приступа ортопноэ человек резко просыпается и садится. Очень важно, чтобы такое положение тела сохранялось, ведь в положении лежа симптомы сердечной астмы будут только нарастать. Ноги должны быть обязательно спущены с кровати — так можно обеспечить отток крови из легких к конечностям. Больному не стоит пытаться встать, во время дыхательной недостаточности может проявляться мышечная слабость, человек просто не устоит и может упасть.
Горячая ванночка для ног также поможет уменьшить давление в сосудах легких. Повышение температуры способствует притоку крови, поэтому значительное ее количество спустится в нижнюю часть тела.
В некоторых случаях рекомендовано наложение жгутов — они помогают задержать кровь в конечностях и снизить давление в малом круге сердечно-сосудистой системы. Однако если близкие не умеют делать процедуру, от нее лучше отказаться, поскольку неправильное наложение жгута может ухудшить ситуацию. Когда человеку немного полегчает и он может принять лекарство, можно дать таблетку нитроглицерина.
Чтобы избежать новых приступов, человеку необходимо уделить внимание здоровью сердца. Важно пройти полное обследование и выявить причину левожелудочковой недостаточности, ведь лечение основного заболевания — главная составляющая правильной терапии.
Немаловажную роль играет и образ жизни. Устранить риск сердечной астмы и ее осложнений помогут общие правила профилактики:
- Снижение избыточного веса.
- Достаточный сон (лучше использовать высокие подушки).
- Умеренные физические нагрузки (какие именно подойдут, может посоветовать лечащий врач).
- Отказ от курения, алкоголя.
Очень важно обратить внимание на рацион питания больного. При сердечной недостаточности рекомендуется соблюдать правильный питьевой режим — общее количество жидкости в день не должно превышать 1,5 литра. Кроме этого, стоит оказаться от слишком соленых блюд, устраивать бессолевые дни, поскольку избыток натрия задерживает воду в организме и увеличивает риск отеков. Крайне вредно переедание.
Людям, у которых были приступы, важно обратить внимание на артериальное давление. Гипертония плохо влияет на сердце в целом и существенно увеличивает риск развития астмы.
источник
Астмой (греч. Asthma – удушье) в медицине называют приступ затрудненного дыхания, возникающий внезапно и периодически повторяющийся. Причины приступообразной одышки могут быть различны, но чаще всего этот термин употребляется в отношении бронхиальной астмы (как самостоятельного заболевания) и сердечной астмы (как синдрома при различных болезнях сердечно-сосудистой системы).
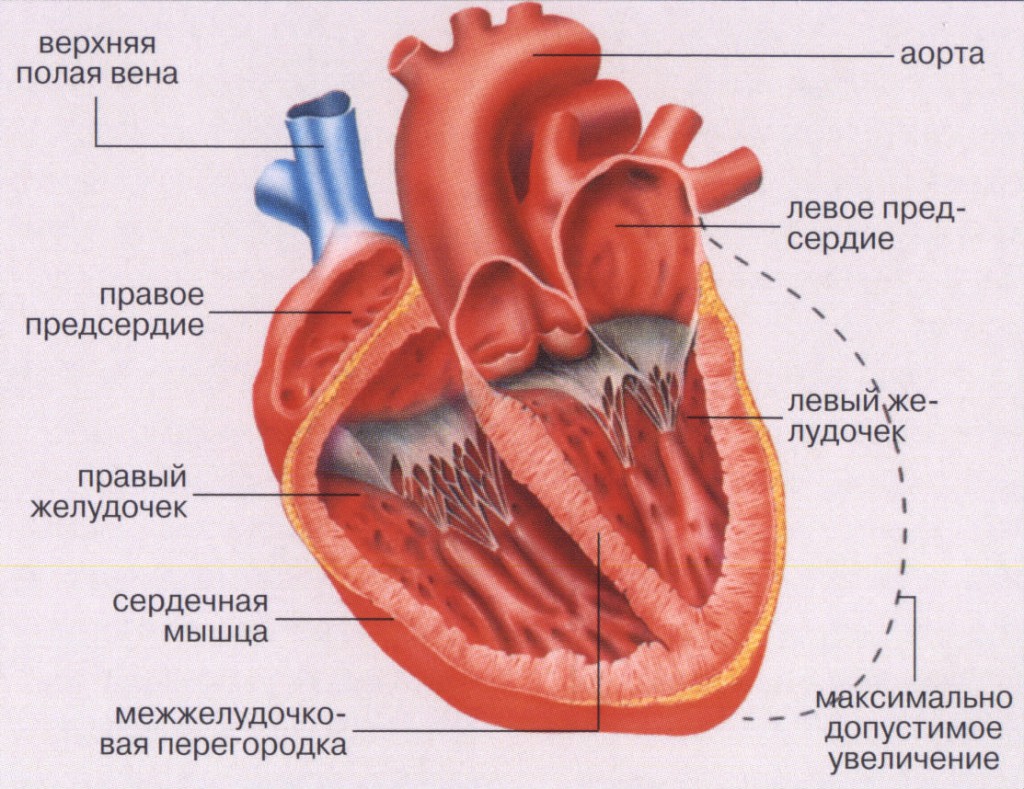
Наше сердце – это насос. Оно разделено на две половины – левую и правую. Каждая половина имеет предсердие и желудочек, сообщающиеся между собой и разделенные клапанами.
Кровь, идущая от легких (из малого круга кровообращения), попадает в левое предсердие, оттуда – в левый желудочек, который является самой мощной камерой нашего сердца. Он выталкивает кровь в аорту и далее она идет по большому кругу кровообращения ко всем органам и тканям нашего организма.
Сокращение левого желудочка для выброса порции крови называется систолой. После сокращения сердечная мышца расслабляется (диастола), камера вновь готова принять очередную порцию крови из предсердия.
В ситуациях, когда левый желудочек не может вытолкнуть всю кровь, она скапливается в нем и, соответственно, в диастолу он уже может принять крови из предсердия меньше, чем нужно. В нем нарастает диастолическое давление, по цепной реакции оно растет и в предсердии и легочных венах и капиллярах. Но поскольку объем крови остается постоянным, ей нужно куда то деваться. Жидкая часть крови (плазма) вследствие повышенного давления просачивается через стенку легочных капилляров и выходит в интерстициальную ткань, которая окружает мелкие бронхи и альвеолы.
В какой- то период времени жидкости накапливается столько, что она сдавливает мелкие бронхи, приводит к их отеку. Следствием этого и становится приступ удушья.
Таким образом, приступ сердечной астмы – это синдром левожелудочковой или левопредсердной недостаточности (реже). Также его синонимом является интерстициальный отек легких. При прогрессировании патологии он может перейти в альвеолярный отек, когда жидкость пропотевает в полость альвеол. Удушье при этом усиливается и без лечения такое состояние может привести к смерти.
Итак, к сердечной астме приводят три основных патогенетических механизма:
- Слабость сердечной мышцы.
- Повышение сопротивления на выходе из левого желудочка.
- Перегрузка левых камер избыточным объемом крови.
Сердечная астма – это не самостоятельный диагноз, а синдром, который может быть при различных заболеваниях сердца. Все эти заболевания имеют свои симптомы, свой патогенез, свои стадии течения. Но в один не очень прекрасный момент у них наступает схожее для всех обострение – острая недостаточность левых отделов сердца, которое ведет к приступу удушья.
Рассмотрим основные заболевания, которые могут к этому привести.
- Острый инфаркт миокарда. Как известно, инфаркт – это отмирание части сердечной мышцы. Какая-то часть миокарда просто выключается из работы и не может выполнять свою насосную функцию. Поэтому помимо боли и падения давления инфаркт может проявляться и сердечной астмой. Существует также атипичная форма инфаркта миокарда – астматическая, которая проявляется только удушьем.
- Постинфарктный рубец. Не только свежий инфаркт, но и ранее перенесенный может стать причиной резкого снижения сердечного выброса.
- Алкогольная кардиомиопатия. Происходит дистрофия сердечной мышцы, камеры сердца растягиваются и не сокращаются с должной силой.
- Миокардит. Воспаление сердечной мышцы различного происхождения также приводит к ее ослаблению
- Стеноз аортального клапана. Порок клапана, чаще после перенесенного ревматизма. Сужение отверстия, ведущего в аорту, приводит к тому, что левый желудочек вынужден преодолевать большое сопротивление и работать на пределе. Стенки его при этом утолщаются, но в определенный момент он все же не справляется со своей работой.
- Гипертоническая болезнь. Механизм развития сердечной астмы при этой патологии аналогичен предыдущему пункту: повышение давления в аорте, гипертрофия сердечной мышцы, недостаточность левого желудочка. Острая недостаточность проявляется при резком скачке давления (гипертоническом кризе).
- Недостаточность митрального клапана. Этот порок характеризуется тем, что клапан между левым предсердием и желудочком не полностью закрывается во время систолы. Кровь в желудочек продолжает поступать, нарушая его нормальную работу. Объем крови увеличивается, давление в левом предсердии нарастает. Далее – все по тому же кругу (малому).
- Митральный стеноз. Здесь механизм несколько другой, и касается в основном предсердия: из-за сужения митрального отверстия предсердие не может перекачать всю скопившуюся в нем кровь в желудочек.
- Нарушения ритма сердца. Различные тахикардии, аритмии приводят к тому, что слаженная работа камер сердца нарушается, объем крови, перекачиваемый за сердечный цикл, уменьшается. Диастолическое давление в левом желудочке повышается, далее механизм прежний.
- Опухоли или тромбы в камерах сердца. Не такая частая причина, но впервые может проявиться именно сердечной астмой.
- Острая или хроническая почечная недостаточность. Почки не выводят полностью мочу, объем крови увеличивается. Сердце (особенно если оно уже нездоровое) не справляется с избыточным количеством крови.
Пациенты с хроническими сердечно-сосудистыми заболеваниями при соблюдении должного режима, правильном питании и выполнении всех назначений могут прожить всю жизнь и ни разу не испытать на себе сердечную астму.
Провоцирующими моментами для приступа являются:
- физическое переутомление;
- нервное напряжение, стресс;
- прием алкоголя;
- прием большого количества поваренной соли и жидкости;
- внутривенные вливания различных растворов (в реанимации, после операции, при инфекционных заболеваниях);
- заболевания нижних дыхательных путей – бронхиты, пневмонии;
- длительный постельный режим;
- обильная еда и питье на ночь;
- аллергия.
Сердечная астма редко возникает среди полного здоровья. Как правило, у таких пациентов уже есть признаки хронической сердечной недостаточности, то есть одышка при физической нагрузке для них – привычное дело. Но в покое она их обычно не беспокоит. Здесь же мы имеем дело с присоединением к хронической острой сердечной недостаточности, а новые симптомы и внезапность их появления вызывают страх.
Симптомы сердечной астмы появляются чаще всего ночью, когда человек лежит. Это объясняется тем, что в горизонтальном положении приток крови к сердцу усиливается.
Человек просыпается оттого, что ему тяжело дышать, начинается сухой кашель. Он начинает дышать глубже и чаще. Рефлекторно садится – так ему легче.
Со стороны такой пациент выглядит бледным, губы и носогубная область синюшны. Дыхание учащенное, причем более тяжело дается вдох. Лицо и грудь покрыты холодным потом, руками он обычно опирается на спинку кровати или стула.
Из-за того, что удушье развилось так внезапно, у больного начинается паника, от этого еще более усиливается сердцебиение и состояние только усугубляется.
Приступ может длиться несколько минут, а может и несколько часов. Иногда достаточно сесть, опустить ноги вниз, открыть форточку и состояние улучшается. Иногда без скорой помощи не обойтись. В тяжелых случаях без лечения сердечная астма может перейти в отек легких, и тут уже счет идет на минуты.
На первый взгляд, признаки сердечной и бронхиальной астмы схожи. И та и другая проявляются внезапно начинающимся приступом удушья, чаще ночью. Иногда даже медикам без специального обследования сложно их различить.
Но отличить их все же можно, и очень важно не ошибиться, потому что лечение у них принципиально разное.
| Бронхиальная астма | Сердечная астма |
Впервые возникший приступ сердечной астмы вызывает страх и панику, поэтому больной, как правило, вызывает скорую помощь. При повторяющихся приступах он может научиться облегчать себе состояние сам.
Приступу обычно предшествуют предвестники: сухое покашливание, которое появляется в положении лежа. Это уже свидетельство отека бронхов.
- Снизить венозный приток к сердцу (мочегонные препараты, сосудорасширяющие).
- Уменьшить сопротивление работе левого желудочка (снижение общего артериального давления, препараты нитроглицерина для уменьшения периферического сопротивления сосудов).
- Успокоить пациента (седативные лекарства).
- Усилить сердечный выброс (сердечные гликозиды, другие инотропы).
- Уменьшить гипоксию (кислород).
- Снизить частоту сокращений сердца (противоаритмические средства, сердечные гликозиды).
- Сесть, опустить ноги вниз.
- Постараться успокоиться.
- Открыть форточку.
- Измерить давление.
- При повышенном или нормальном давлении взять под язык таблетку нитроглицерина, выпить таблетку фуросемида. При низком давлении немедленно вызывать неотложку, положение при этом лучше принять полулежачее.
- Из старых методов допускается ванночка для ног с теплой водой или венные жгуты на конечности на короткое время (в качестве жгутов вполне подойдут капроновые чулки). Раньше применяли кровопускание, делать этого сейчас не стоит, но как крайняя мера в экстренных ситуациях и отсутствии медицинской помощи вполне оправдана.
- Осмотрит, оценит состояние больного и примет решение об оказании помощи дома, о госпитализации или о немедленных реанимационных мероприятиях.
- Снимет ЭКГ.
- Внутривенно мочегонный препарат (лазикс).
- Повторно нитроглицерин под язык, в тяжелых случаях – внутривенно капельно.
- Седативный препарат (реланиум, в случае отека легких – морфин).
- При тахикардии и мерцательной аритмии – сердечные гликозиды (строфантин или дигоксин внутривенно).
- Ингаляции кислорода.
Обычно этих мероприятий бывает достаточно, состояние пациента улучшается. Он получает рекомендации вызвать врача из поликлиники или записаться самому на прием для прохождения обследования или коррекции лечения.
| Группа препаратов | Принцип действия | Представители | Способ применения |
| Нитраты | Расширяют мелкие сосуды, снижают периферическое сопротивление, уменьшают приток крови к сердцу |
| |
| Седативные препараты | Сибазон, реланиум | Внутримышечно или внутривенно | |
| Наркотические аналгетики |
| Подкожно, внутримышечно или внутривенно | |
| Мочегонные | Уменьшают объем циркулирующей крови, снижают давление |
| Внутрь, внутримышечно или внутривенно |
| Гипотензивные препараты |
| ||
| Кислород | Уменьшает гипоксию, снижает образование пенистой мокроты | Ингаляционно через носовые катетеры | |
| Сердечные гликозиды | Усиливают сократимость миокарда, увеличивают ударный объем, уменьшают тахисистолию |
| Внутривенно медленно |
| Воздействуют на поляризационные процессы в миокарде, снимают аритмию |
| Внутривенно капельно |
- При неясном диагнозе.
- При подозрении на острый инфаркт миокарда.
- При впервые возникшем приступе аритмии.
- При развитии клиники альвеолярного отека легких (даже после улучшения состояния).
- При низком артериальном давлении.
- При отсутствии эффекта от всех проведенных мероприятий.
Алгоритм диагностики при внезапно возникшем приступе удушья одинаков как для экстренных случаев, так и при плановом обследовании. При неотложной госпитализации обследование проведут быстро (в реально тяжелых ситуациях немедленно).
Если же приступ купирован и больной направлен утром в поликлинику, придется настроиться на не очень скорое обследование и консультации у разных специалистов.
- ЭКГ. На кардиограмме можно увидеть признаки острого инфаркта миокарда, острого нарушения ритма сердца. При хронических заболеваниях в описаниях ЭКГ могут быть различные формулировки: гипертрофия левого желудочка, блокады ножек пучка Гиса, отклонения электрической оси сердца, нарушения процессов реполяризации.
- Анализы. Общий анализ крови может указать на остроту процесса. Так, при инфаркте идет повышение СОЭ, лейкоцитов, КФК, тропонина.
- Рентгенография легких. Рентгенологически при интерстициальном отеке легких виден нечеткий, «смазанный» легочной рисунок, снижение прозрачности в прикорневых зонах, расширение междолевых перегородок. Тень сердца, как правило, увеличена.
- Спирометрия. Такое исследование проводится, когда все же есть подозрения на бронхиальный характер приступов. При бронхиальной астме будут снижены показатели ПСВ (пиковая скорость выдоха) и ОФВ1(объем форсированного выдоха за 1 с), хотя однократное их измерение не является 100% критерием постановки диагноза, необходимо их измерение несколько раз в течение суток, а также после применения бронхолитиков.
- Эхокардиография (УЗИ сердца). Пожалуй, самый важный метод исследования работы сердца и оценки его функциональной способности. Она позволяет определить размер камер сердца и давление в них, толщину стенок, состояние клапанов, движение крови. С его помощью можно выявить пороки клапанов, повреждение сердечной мышцы, регургитацию (обратный ход) крови.
- Расширение левого желудочка и левого предсердия.
- Снижение ударного объема.
- Снижение фракции выброса (в норме не менее 50%).
- Патология клапанов (стеноз, недостаточность).
- Повышение давления в легочной артерии (в норме не должно превышать 25 мм р.с.)
- Гипо- или акинез стенок левого желудочка.
- Регургитация (обратный ток крови через митральное отверстие).
Кроме этих основных исследований часто назначаются и другие:
- Суточное мониторирование ЭКГ.
- Велоэргометрия.
- Чрезпищеводная эхокардиография.
- Коронароангиография (КАГ).
Как уже было сказано, сердечная астма – не самостоятельный диагноз, а осложнение многих заболеваний сердца. В подавляющем большинстве случаев пациент знает о своих заболеваниях, но вот адекватное лечение получают не все, и зачастую это вина самого больного («очень много таблеток, я не буду их пить», «боюсь операции» и т.д.)
Однако пережив хотя бы один приступ сердечной астмы, люди начинают опасаться его повторения, боятся задохнуться и начинают прислушиваться к советам врачей.
источник

Тяжелый вид болезни, характеризующийся резкими проявлениями удушья. Объясняется неправильной работой левой половины сердца из-за проблем с системой кровообращения. Снижается работоспособность миокарда. Застой начинает появляться в малом кругу, это способно привести к тяжелым проблемам с дыханием. Чаще всего болезнь поражает людей старше 60 лет, но астма сердца наблюдается также у молодых людей.
У человека возникает приступ удушья, что говорит о проблеме с дыхательной системой. Иногда нарушенный ритм дыхания может начинаться постепенно. В любом случае обязательно необходимо обращаться за медицинской помощью.
Основными причинами сердечной астмы являются:
- Частые проблемы с сердцем. Левожелудочковая недостаточность приводит постепенному оттеку легких. В итоге в них нарушается процесс газообмена. У человека может быть не только одышка, но и рефлекторный бронхоспазм. Одна из частых причин удушья – миксома. Эта опухоль сердца начинает развиваться, из-за чего может начаться приступ сердечной астмы.
- Проблемы с системой кровообращения. При аритмии, миокарде, кардиомиопатии после родов и других болезней могут начаться патологические процессы.
- Увеличение объема кровообращения. Происходит при тяжелых физических нагрузках, особенно длительных по времени, и лихорадке. Поражение может быть при слишком большом притоке циркулирующей крови, что часто происходит во время беременности. Эмоциональное состояние считается одной из самых частых причин. Все это приводит к слишком большому притоку крови к легким.
- Внесердечные причины сердечной астмы. Несмотря на то, что эта болезнь напрямую связана с проблемами сердца, причины могут быть косвенно относящиеся к нему. Например, поражение организма пневмонией или другими инфекциями, заболевание почек, при зависимости от каких-либо психоактивных веществ, бронхиального удушья.
Чем раньше Вы распознаете болезнь, тем быстрее сможете избавиться от неё. Именно поэтому нужно знать не только, что такое сердечная астма, но и как её распознать. Основные симптомы:
- У человека появляется сильная одышка. При вдохе дыхание становится тяжелым, выдох достаточно продолжительный. Из-за сужения просвета бронхиол человеку становится трудно набрать в легкие необходимое ему количество воздуха. Часто именно с сильной одышки начинают проявляться симптомы сердечной астмы. Через нос дышать не может, приходится делать это ртом. Наблюдается ортопноэ – в положении лежа усиливается одышка, поэтому приходится постоянно сидеть.
- Сильный кашель, напоминающий удушье. У больного появляется тяжелой сухой кашель, потом выделяется определенная часть мокроты, облегчения человек при этом не чувствует. Со временем наблюдается увеличение бледно-розовой мокроты. В тяжелых случаях у человека может идти пена из носа и рта. Это один из самых опасных признаков сердечной астмы.
- Сильный страх смерти. Появляется кислородное голодание, из-за чего пациент становится слишком возбужденным.
- Кожа приобретает синеватый оттенок. Наблюдается в зоне губ и на пальцах. К этому приводит недостаток кислорода и большое количество гемоглобина. Кожа также может быть бледной, ведь у поверхностных сосудов происходит спазм.
- Большое количество холодного пота. При развитии болезни нарушается газообмен в легких. В крови накапливается достаточно много углекислоты. Это приводит к выделению холодного пота.
Распознать болезнь легко. Часто наблюдается сразу несколько симптомов. Необходимо немедленно оказать помощь при сердечной астме, как только Вы распознали недуг.
Заболевание достаточно серьезное. Важно выделить стадии развития, чтобы вовремя избавить от неё больного. Есть несколько основных стадий:
- Предвестники приступа. Перед первым приступом у человека несколько дней наблюдается постоянная одышка, ему не хватает воздуха, начинается кашель. Когда человек отдыхает, у него не наблюдаются симптомы. Во время занятий спортом начинаются предвестники приступа, описанные выше.
- Приступы. Для приступа сердечной астмы характерно слишком быстрое сердцебиение, недостаточное количество воздуха. Пациент возбужден, вплоть до чувства паники. На фоне стресса слишком повышается давление.
- Оттек легких. Если не начать лечение, болезнь будет развиваться, что приведет к отеку легких. В их альвеолы начинает попадать много жидкости, из-за чего дышать становится невероятно сложно. Это очень опасное состояние, человек может вовсе перестать дышать, поэтому нужна срочная неотложная помощь при сердечной астме.
Лечение обязательно сразу начинайте на первой стадии. Болезнь только зарождается, вашему организму будет легче её побороть.
Перед лечением обязательно необходимо дифференцировать бронхиальную астму от сердечной астмы, одышки при развитии аритмии, истерическом припадке. В этом помогает полная диагностика пациента. В нее входит ЭКГ, данные осмотра лечащего врача.
Сначала Вас должен осмотреть врач. Кардиальная астма проявляется посинением губ и пальцев, кожа пациента становится бледноватой. Когда пациент пытается вдохнуть, начинают сильно напрягаться межреберные мышцы. Больной сильно нервничает во время приступов, поэтому давление начинает повышаться. Даже в спокойном состоянии оно немного больше положенного.
Обследование с помощью специальных устройств помогает выявить причины и найти отличия бронхиальной астмы от сердечной. На рентгене грудной клетке будет видно, что появился венозный застой. На электрокардиографии при болезни наблюдается снижение амплитуды зубцов, иногда у больного проявляется коронарная недостаточность. УЗИ должно выявить дефекты клапанов и недостаточность сердца.
Болезнь на первой стадии может самостоятельно купироваться. Есть значительный риск оттека легких, что может угрожать жизни больного, поэтому врачи должны на месте предварительно провести комплекс мер по лечению сердечной астмы. Мероприятия, проводимые специалистами, подавляют возбуждение всего дыхательного центра. Важно быстро снизить эмоциональное напряжение, чтобы не начались приступы паники.
После диагностики сердечной астмы решает вопрос о дальнейшем лечении. При тяжелом состоянии пациенту дают наркотические анальгетики. Если они угнетают дыхание, можно заменить на дроперидол. Необходимо срочно разгрузить малый круг кровообращения, для этого спускают до 500 миллилитров крови. Через этиловый спирт длительное время проводят ингаляции кислорода. Если был нарушен ритм сердца, применяют дефибрилляцию. Как только было проведено купирование на месте, необходимо продолжить лечение сердечной астмы, учитывая конкретную причину появления болезни.
Если Вы заметили симптомы, не стоит ждать приезда врачей. Заболевание затрагивает весь организм, без необходимой помощи приводит к забиванию легких и невозможности нормально дышать. Первую помощь при сердечной астме оказывайте больному следующими действиями:
- Усадите человека. Ноги лучше спустить с кровати, чтобы не увеличивался приток крови к легким. Сразу постарайтесь успокоить человека, если он слишком возбужден.
- Сделайте горячую ванну для ног. Такое лечение сердечной астмы поможет прилить кровь к нижним частям тела, уменьшая постепенно переполненные сосуды легких.
- Наложите жгут. Чуть ниже паховой складки (около 15 сантиметров) наложите на нижние конечности жгут. Накладывается поверх одежды на полчаса. Благодаря задержанию крови в конечностях уменьшается количество крови, разгружая малый круг.
Теперь Вы знаете, как лечить сердечную астму и оказывать первую помощь. Главное – вовремя начать лечение. На первой стадии болезнь сама может купироваться, уход за человеком требуется постоянный. Если Вы заметили удушье на последней стадии, пациент находится в тяжелом состоянии, немедленно вызывайте скорую. Перед её приездом окажите доврачебную помощь.
источник
Сердечная астма — это осложненное состояние, вызванное кардиологическими заболеваниями, которое сопровождается удушьем и резкой одышкой. Приступ может длится как несколько минут, так и несколько часов. В некоторых случаях сердечная астма может перерасти в отек легких, что особенно опасно для жизни пациента.
Обычно приступы сердечной астмы возникают в ночное время, когда тело пациента находится в горизонтальном положении и к его сердцу поступает несколько больше крови, чем днем. Кроме этого ночью увеличивается тонус блуждающего нерва, что также способствует развитию приступа. Больной может проснуться от чувства нехватки воздуха, удушья. При этом у него возникает беспокойство, холодный пот, сухой кашель. В положении сидя с опущенными ногами пациенту становится несколько легче. Поэтому нередко больные с хронической сердечной недостаточностью предпочитают спать полусидя. Характерно появление во время приступа цианоза (синюшности) губ, лица и ногтевых фаланг пальцев, выбухания вен в области шеи.
В дневное время приступы сердечной астмы могут провоцироваться физической нагрузкой, эмоциональными стрессами, и даже приемом пищи. Характерно, что перед развитием приступа, пациенты обычно ощущают чувство стеснения в груди или сердцебиение.
Сердечная астма возникает вследствие развития недостаточности кровообращения в левых отделах сердца. То есть иными словами левые отделы сердца начинают не справляться со своей работой, и их сократительная способность ухудшается. Повышается давление в легочных сосудах, так как поступление крови в левые отделы сердца затруднено. В результате в крови накапливается углекислота и понижается содержание кислорода. На эти изменения реагирует дыхательный центр, и дыхание резко учащается, чтобы компенсировать кислородное голодание. Большое значение имеет тот факт, что при увеличении объема циркулирующей крови (например, при физической нагрузке, горизонтальном положении) повышается возврат венозной крови к сердцу. А при хронической сердечной недостаточности, это провоцирует приступ сердечной астмы. Следует отметить, что состояние дыхательной системы во время приступа практически не изменяется, то есть ведущее значение имеют именно сердечные механизмы. В отличие от бронхиальной астмы, во время приступа астмы сердечной имеет место затруднение вдоха.
Следует отметить, что сердечная астма сама по себе не является самостоятельной болезнью, а лишь осложнением некоторых заболеваний.
Наиболее часто астму сердца вызывают:
- острый инфаркт миокарда (нарушается сократительная способность миокарда из-за некроза части сердечной мышцы, вследствие чего риск левожелудочковой недостаточности возрастает);
- постинфарктный кардиосклероз, особенно с формированием аневризмы левого желудочка(рубцовая ткань, образующаяся на месте некроза после инфаркта не обладает сократительной способностью. Чем больше область некроза, тем более ухудшается сокращение миокарда и возрастает риск появление перегрузки левых отделов сердца);
- гипертоническая болезнь с частыми кризами (при артериальной гипертензии возрастает нагрузка на левые отделы сердца, частые гипертонические кризы могут спровоцировать застой крови в малом круге кровообращения и привести к приступу сердечной астмы);
- атеросклеротический кардиосклероз (механизм этой болезни сходен с гипертонической болезнью, атеросклероз коронарных сосудов ухудшает кровообращение миокарда и способствует возникновению перегрузки левого желудочка);
- пороки сердца ревматического и врожденного характера (например, при сужении митрального клапана левое предсердие все время работает с перегрузкой, что может вылиться в острую недостаточность кровообращения в левых отделов сердца);
- кардиомиопатии, миокардиты (изменение функционального состояния миокарда приводит к ухудшению его сократительной способности и повышает риск развития сердечной астмы);
- заболевания почек и эндокринной системы, которые сопровождаются стойким повышением артериального давления (механизм тот же, что и гипертонической болезни);
- пароксизм мерцательной аритмии или трепетания предсердий также может стать причиной появления приступа сердечной астмы (неупорядоченность сокращений миокарда во время пароксизма аритмии может спровоцировать левожелудочковую недостаточность).
- сон в горизонтальном положении тела (увеличивается приток крови к сердцу, влияние блуждающего нерва);
- неадекватные физические нагрузки (повышается нагрузка на сердце, так как сердцебиение учащается и миокарду приходится работать с перегрузкой);
- эмоциональные стрессы и потрясения (стресс вызывает сердцебиение, повышение артериального давления и как следствие повышается нагрузка на миокард);
- прием пищи, особенно переедание (употребление жирной несбалансированной пищи является риском развития атеросклероза коронарных сосудов, во время обильной трапезы сердечная мышца работает с перегрузкой);
- приступ стенокардии (во время приступа стенокардии резко ухудшается питание миокарда, что приводит к ухудшению его сократительной способности);
- резкий подъем артериального давления (вызывает повышенную нагрузку левых отделов сердца, что может спровоцировать острую недостаточность);
- избыточное употребление жидкости более 2-2,5 литров в сутки (создает дополнительное количество жидкости в сосудистом русле и увеличивает нагрузку на сердце);
- вирусные или бактериальные инфекции с подъемом температуры (ухудшают работу сердечной мышцы и истощают компенсаторные возможности организма).
Число провоцирующих факторов довольно велико, поэтому чтобы снизить частоту появления приступов сердечной астмы необходимо избегать физический и эмоциональных перегрузок, придерживаться диеты. Сон в положении полусидя облегчит работу сердца во время сна. Профилактика приступов стенокардии приемом нитропрепаратов поможет не только избежать неприятных ощущений, но и будет профилактикой появления сердечной астмы. Регулярный контроль за уровнем артериального давления необходим каждому пациенту с гипертонической болезнью и тоже поможет снизить риск появления астмы сердца.
Специалисты едины в своем мнении — лечение сердечной астмы необходимо начинать с терапии того заболевания, которое привело к развитию данного осложнения. Нерегулярное лечение с эпизодическим приемом лекарственных препаратов не дадут нужного эффекта. Только регулярная медикаментозная терапия и соблюдение рекомендаций кардиологов помогут в решении этой проблемы. Особенно важно соблюдение диеты и питьевого режима. При сердечных заболеваниях крайне необходимо резко снизить количество употребляемой поваренной соли, так как она накапливается в сыворотке крови и притягивает жидкость на себя, тем самым провоцируя появление отеков и повышение артериального давления. Очень важно соблюдение сбалансированной диеты, с исключением жирных, копченых, соленых и жареных блюд. Нарушение липидного обменаиграет не последнюю роль в развитии болезней сердца. Также пациентам важно разъяснить тот объем физических нагрузок, который им подходит. Курение больным с приступами сердечной астмы запрещено.
Обязательно использование препаратов, улучшающих работу сердца и мочегонных (диуретиков), которые помогут справится организму с излишками жидкости. Многие народные средства обладают таким эффектом и хорошо подходят для профилактики приступов сердечной астма.
При нарушениях ритма (постоянной форме мерцательной аритмии) пациенту назначаются сердечные гликозиды. Если причиной возникновения приступов сердечной астмы является стеноз митрального клапана, то при возможности назначают хирургическое лечение. Именно оно позволит избавить пациента от данного осложнения.
Если же приступ сердечной астмы возник, то только своевременное оказание медицинской помощи позволит предотвратить развитие отека легких.
Ольга — молодой журналист, с большим интересом к медицине в целом и гомеопатии в частности. Ольга закончила Брянский государственный университет имени академика И. Г. Петровского и сейчас ведет новостные разделы в нескольких местных медицинских газетах.
источник
Сердечная астма – заболевание с приступами одышки и удушья по причине скопления в легких венозной крови, возникающее, если имеется патология левого желудочка сердца.
Данная патология не отдельное заболевание, а одно из проявлений сердечной недостаточности. Астма является катализатором, осложняющим имеющиеся проблемы с сердечно-сосудистой системой. Нередко на фоне патологии возникает альвеолярный отек легких.
Процесс проходит в несколько этапов:
- До наступления приступа в течение 2-3 дней появляется нехватка воздуха, одышка, слабое покашливание. В целом ощущения у человека нормальные, но при физической нагрузке (подъеме по ступеням, быстрой ходьбе) его состояние ухудшается;
- Непосредственно приступ, характеризующийся недостатком воздуха, ускоренным сердцебиением, чувством паники. Подобные проявления усугубляются в горизонтальном положении, и пациент для облегчения вдоха вынужден принять сидячее или полулежачее.
- Наполнение легких жидкостью, приводящее к их отеку и затруднению дыхание – как осложнение астмы. Без оказания своевременной помощи подобное состояние приводит к летальному исходу.
При появлении приступа астмы функционирование дыхательной системы практически остается без изменения, есть дисбаланс именно в сердечной деятельности.
Для того чтобы понять, что это такое — астма, важно знать причины ее возникновения. Она способна развиться как из-за патологий сердца, так и по иным причинам:
- Инфаркт, сердечная недостаточность (сбой в функционировании левого отдела сердца), острый миокардит, порок или аневризма. Все эти проявления ухудшают сократительную деятельность сердечной мышцы, кровь застаивается в малом круге кровообращения, что вызывает нарушение дыхания.
- Сбой кровотока в легких, ухудшение выхода крови из-за имеющихся в сердце опухолей либо из-за препятствия (тромба) внутри него. Подобные причины являются механическими преградами для выхода крови.
- Повышенное артериальное давление (гипертония), провоцирующее переполнение сосудов кровью, из-за чего нарушается ее циркуляция, и как следствие возникает астма.
- Негативные отклонения в мозговом питании, которые происходят из-за внутричерепного кровоизлияния либо инсультов, что нарушает контроль дыхательного центра над легочной системой.
- Инфекционные болезни, вызывающие в организме застой жидкости – пневмония, гломерулонефрит. В результате этого у сосудов увеличивается проницаемость, образуется отек. Пневмония сопровождается нарушением деятельности легочной системы, что провоцирует сердечную астму.
Помимо основных причин возникновения болезни, существуют дополнительные факторы, способствующие приливу в легкие крови, из-за чего переполняются сосуды:
- переутомление как физическое, так и нервное;
- нахождение в лежачем положении;
- плохая выводимость жидкости в период беременности;
- злоупотребление алкоголем;
- внутривенный ввод излишней жидкости.
Если часто пить воду на ночь, повышается риск возникновения заболевания.
Приступ удушья появляется внезапно, часто в ночной период, длительностью его несколько минут или часов в зависимости от клинической картины основного заболевания. Человек просыпается из-за невозможности дышать, что сопровождается чувством паники.
Основными симптомами астмы являются:
- одышка – сложный вдох и длительный выдох, дыхание через рот;
- трудно разговаривать;
- если лежать, то положение усугубляется;
- мучительный сухой кашель, который через некоторое время сопровождается отделением небольшого объема мокроты, но не облегчает состояние;
- бледная кожа из-за спазма неглубоких сосудов;
- появление синевы на фалангах пальцев, носогубном треугольнике из-за нехватки кислорода;
- холодный пот по причине скопления в крови углекислого газа из-за нарушения обмена в легких;
- вздутие вен на шее в результате застоя крови, так как левому желудочку сложно перегнать кровь в легочные артерии, а излишек крови переполняет шейные вены.
В результате нехватки кислорода мозгу у человека появляется паническая боязнь смерти.
Развитие заболевания у детей случается из-за врожденных патологий органа. Например, внутриутробные пороки развития, генетические отклонения. Симптомы проявления заболевания схожи с признаками недуга у взрослых.
При первом осмотре не каждому доктору удается диагностировать сердечную астму, потому что ее симптомы во многом такие же, как у бронхиальной. Изначально проводится осмотр пациента, изучается оттенок кожи, фаланги на пальцах, измеряется артериальное давление, простукивается и прослушивается грудная клетка.
Кроме этого, выдается направление на прохождение:
- электрокардиограммы (ЭКГ);
- УЗИ сердца (эхокардиографии);
- доплера сердца — ультразвукового дуплексного сканирования;
- рентгенографии в трех проекциях, определяющей в легких застой жидкости.
Для того чтобы исключить ошибки, проводят дифференциальную диагностику, сравнивая астму сердечную и бронхиальную.
Уточняют время возникновения первых признаков (чаще всего они встречаются в пенсионном возрасте), убеждаются в отсутствии аллергических реакций и заболеваний дыхательной системы, определяют наличие неполадок с сердцем.
При назначении терапии необходимо удостовериться в диагнозе и выявить отличия от бронхиальной астмы:
- И при одном, и другом заболевании кровь попадает в легкие, но происхождение мокроты неодинаковое. При сердечной патологии она оказывается в легких по причине сбоев в работе левого желудочка, а при бронхиальной – из-за напряженной деятельности правого. Для того чтобы заболевания не перепутать, изучают анамнез, определяют первопричины, учитывают и возраст пациента. Бронхиальной астме предшествуют часто повторяющиеся бронхиты, воспаления легких в детстве, сердечной – отклонения в соответствующей системе у взрослых.
- Отличаются заболевания проблемами с дыханием: при сердечной астме нелегко сделать вдох, при бронхиальной – выдох.
- Локализация хрипов при рассматриваемой патологии в нижней части легких, при бронхиальной – значительно выше.
Четко уловив все отличия, можно не ошибиться в диагнозе и назначить правильное лечение.
Меры в первую очередь направлены на купирование приступа. Для избавления от одышки и нестерпимой боли назначают прием таких наркотических анальгетиков, как «Пантопон», «Морфин», и в комбинацию к ним «Атропин». В дальнейшем проводят мероприятия, стабилизирующие состояние пациента, прописывают другие препараты:
- «Пипольфен», «Супрастин», если имеется тахикардия;
- «Дроперидол» вместо наркотических обезболивающих при отеке мозга;
- внутривенно вводят «Строфантин», «Дигоксин» — сердечные гликозиды, и это происходит почти всегда при приступе;
- мочегонные лекарства («Фуросемид», «Лазикс») для нормализации давления;
- если митральный стеноз, назначают «Эуфиллин»;
- кислородная ингаляция (носовой катетер, маска), уменьшающая отечность легких.
При необходимости, наряду с медикаментозным лечением, особенно если высокое артериальное давление и застой крови, применяют кровопускание, позволяющее облегчить нагрузку на малый круг кровообращения. Объем крови должен быть максимум 500 мл.
Помогает применение жгута, наложенного на конечности на 30 минут, но должен при этом ощущаться пульс ниже повязки.
Если наблюдается сильный отек легких, применяют аппарат искусственной вентиляции. При слишком тяжелом состоянии и нарушении сердцебиения проводят терапию электроимпульсами (дефибрилляцию).
Оказав первую помощь, заболевшего на неотложке отвозят в стационар, в отделение кардиологии для дальнейшей госпитализации и избавления от патологии, спровоцировавшей приступ.
Травники предлагают народные средства, помогающие в лечении. Рекомендуют применение настоев и отваров из трав и сборов – листьев земляники, крапивы, розмарина, мать-и-мачехи, корней солодки, калгана, плодов шиповника, мумие.
Для укрепления сердечной мышцы рекомендуется есть смесь из лимона, чеснока и меда, употреблять клюкву с медом.
Напиток из травы пустырника, корней валерианы, цветков календулы помогает избавиться от чувства тревоги, страха.
Возможно применение гирудотерапии, чтобы очистить кровь и улучшить кровоток.
При признаках приступа, пока не подоспели доктора, больному нужна доврачебная помощь. Алгоритм действий включает следующие этапы:
- расположить человека наиболее для него удобно, спустив на пол ноги с кровати, чтобы уменьшить приток крови к легким;
- больному принять горячую ванночку для ног, способствующую приливу крови к ним и уменьшению ее количества в легочных артериях;
- наложение поверх одежды на ноги (ниже паховой области) на 20-30 минут жгута, в результате чего кровь задержится в нижней части, ее циркуляция в легких уменьшится.
Нужно обеспечить больному покой, не оставлять его без присмотра, не давать никакие лекарства до приезда врача.
Соблюдая алгоритм неотложной помощи, можно избежать тяжелых последствий и дождаться приезда скорой помощи в относительно удовлетворительном состоянии.
Прогнозы на излечение зависят от причины, повлиявшей на развитие сердечной астмы. Правильный диагноз, грамотная терапия и соблюдение пациентом всех предписаний врача обеспечивают благоприятный исход заболевания.
Недостаточное лечение, несоблюдение всех советов специалистов провоцируют новый приступ удушья и одышки, возникновение сердечной недостаточности. Самое опасное осложнение – отек легких.
Последствием астмы становятся и необратимые изменения в головном мозге из-за кислородного голодания, что может вызвать летальный исход.
В качестве профилактических мер при сердечных патологиях рекомендуется избегать ситуаций, увеличивающих риск возникновения заболевания:
- перенапряжения — нервного и физического;
- переохлаждения;
- несвоевременного лечения проявлений простуды, ОРВИ, пневмонии.
Специалисты советуют во время сна класть голову повыше, прогуливаться ежедневно на свежем воздухе. Полезны умеренные нагрузки на кардиотренажерах (беговая дорожка, велосипед).
Снизить нагрузку на сердце помогает и рациональное питание.
Необходимо контролировать количество выпиваемой жидкости, не пить ее на ночь. Снизить потребление соли, так как она мешает нормальному выведению лишней жидкости из организма. Нередко полезным оказывается козье молоко.
источник
Синдром, возникающий внезапно при левожелудочковой сердечной недостаточности, – сердечная астма. Застой крови в кровеносной системе провоцирует приступы затрудненного дыхания, переходящие в удушье.
Так как этот синдром может привести к смерти, в первые минуты приступа нужно срочно обращаться за неотложной помощью. Лечение должно быть комплексным и проводиться в рамках стационарного режима. Кардиолог проводит необходимые обследования, собирает анамнез и на основе полученных данных выбирает схему лечения.
Сердечная астма — это тяжелое состояние организма, для которого характерны резкие приступы осложненного дыхания вплоть до удушья. Случаются такие приступы чаще ночью, длятся они 3-5 минут, но бывают и более долгие, до часа. Кардиологи относят этот вид астмы к симптомам острой сердечной недостаточности на малом круге кровообращения (сердце-легкие-сердце).
По своей сути каждый приступ – это попадание жидкости в органы дыхания. Застой крови в сосудах легких становится причиной затрудненного вдоха, потери сознания, тахикардии и иных нарушений. Без принятия мер на фоне синдрома развивается масштабный альвеолярный отек легких, который приводит к смерти.
По внешним признакам различия между сердечной астмой и бронхиальной незначительны. Даже специалист на первый взгляд не сможет точно определить природу приступа. Но обычно известна первопричина – заболевание в анамнезе. Бронхиальная, как правило, начинается с аллергии и нарушений работы дыхательной системы, а сердечная – с патологий в области кровеносной системы и сердца.
Трудности при вдохе — главное отличие сердечной астмы от бронхиальной астмы, для которой характерно затруднение при выдохе.
Признаки сердечной астмы также нужно отличать от состояний нервного припадка, сужения дыхательных путей и гортани из-за отека Квинке или сдавливания вен средостения в результате травмы.
Причин возникновения синдрома много. Сердечную астму могут спровоцировать такие состояния, как:
- кардиомиопатия;
- острое воспаление сердечной мышцы;
- аневризма;
- ишемическая болезнь;
- стеноз (сужение) митрального клапана;
- истончение миокарда, инфаркт;
- аритмия, тахикардия;
- избыток крови в системе и, как следствие, – высокое артериальное давление (гипертония);
- нарушения работы левых отделов сердца
- также провоцируют приступы образования, перекрывающие ток крови – опухоли, тромбы.
Кроме непосредственно сердечных патологий, повлиять на ухудшение дыхания могут аллергические реакции, пневмония, нарушения циркуляции крови в головном и спинном мозге — инсульты (ишемический, геморрагический).
Провоцирующими факторами являются прежде всего:
- длительное нахождение в неподвижном состоянии;
- злоупотребление алкоголем;
- гестоз у беременных;
- употребление большого количества жидкости и соли, особенно в вечернее время (соль дополнительно задерживает воду, это становится причиной отека легких и нарушений работы сердца);
- постоянные стрессы, из-за которых повышается давление, возникает аритмия, сердце перестает работать в привычном ритме.
Так или иначе, во всех случаях причиной сердечной астмы становится избыточная нагрузка на сердце. Невозможность вдохнуть полной грудью может быть спровоцирована чрезмерной физической нагрузкой, стрессом либо появляется внезапно, без особых причин, на фоне серьезных проблем с кровеносной системой.
Спрогнозировать приступ заранее невозможно. Развивается он стремительно. Пациенты с заболеваниями сердца должны знать о риске кардиальной астмы, о том, что может положить начало приступу, его первые признаки и правила оказания первой помощи. Обычно приступ случается, когда человек ложится: меняется положение тела, а вместе с ним интенсивность движения крови. Кровь активнее приливает к легким и там задерживается:
- левое предсердие, которое должно принять объем крови из легких, не справляется с этой задачей;
- митральный клапан между предсердием и желудочком дает сбой, и нарушается направление тока крови;
- левый желудочек не в состоянии протолкнуть кровь в большой круг кровообращения.
Кровь остается в системе малого круга, застой в легких нарастает. Начинаются проблемы с дыханием, повышается давление. Чем серьезнее нарушения в работе сердца, тем меньше провоцирующей физической или эмоциональной нагрузки нужно, чтобы начался приступ.
Малый круг кровообращения в организме человека выглядит так: из правого желудочка кровь проходит через легкие, обогащается кислородом и возвращается в левое предсердие. Механизм развития сердечной астмы связан с неправильной работой именно левой стороны сердца. Если левое предсердие из-за спазма, слабости или по каким-то другим причинам не способно принять в себя объем крови, то происходит ее застой в легочных венах.
Дальнейший патогенез сердечной астмы — интерстициальный отек легких из-за того, что в сосудах возрастает давление, и плазма крови через капилляры попадает в легкие. Именно поэтому кардиальная астма считается жизнеугрожающим состоянием: если не помочь пациенту вовремя, последствия могут быть необратимыми, пациент задохнется из-за жидкости в легких.
Приступ при сердечной астме обычно начинается внезапно. Но предпосылками могут стать постепенно нарастающие проблемы незадолго до появления синдрома. Предвестники появляются на протяжении 2-3 дней: пациент может жаловаться на нарушения дыхания, дискомфорт в грудной клетке при перемене положения тела из вертикального в горизонтальное.
Появляется непривычная одышка даже после небольшой нагрузки или стресса. Признаки могут быть разной степени выраженности, и пациенты, не имевшие ранее серьезных проблем с сердцем, зачастую не обращают на это внимание, ссылаясь на сильную усталость или стрессы.
Сам приступ астмы начинается с внезапной нехватки воздуха. Чаще это происходит во время сна, пациент просыпается от того, что не может вдохнуть. Клинические проявления сердечной астмы:
- каждый вдох дается с трудом. Основной симптом – шумное дыхание и отсутствие ощущения наполненности легких кислородом;
- дыхание учащается, но не приносит облегчения, оставаясь поверхностным;
- кожа бледнеет из-за недостатка крови в капиллярах, вокруг губ появляется заметная синюшность, синеют кончики пальцев;
- человек принимает специфическое положение ортопноэ: садится, выпрямляет и немного наклоняет вперед верхнюю часть тела, шею изгибает. Если сесть некуда, пациент упирается руками в стол, спинку кровати, стену. Таким образом он инстинктивно снижает нагрузку на дыхательную систему, чтобы в легкие поступало больше кислорода;
- пульс учащается, сердце бьется в непривычном ритме: слишком быстро или сбивчиво (аритмия);
- вены на шее набухают из-за нарушения оттока крови из верхней части тела;
- через некоторое время (10-15 минут) появляется сухой кашель, который облегчения не приносит. Хрипы при этом влажные и хорошо слышны.
Эти симптомы сердечной астмы вызывают панику, которая усугубляет состояние. Страх появляется из-за кислородного голодания мозга, он заставляет еще больше сжиматься мышцу предсердия, попытки откашляться не дают кислороду попадать в легкие. Поэтому пациентам во время приступа нужно постараться успокоиться и не поддаваться страху.
Главное осложнение сердечной астмы при длительном застое крови в легких – это обширный отек:
- при кашле начинает отделяться мокрота в небольших количествах;
- кожные покровы приобретают сероватый оттенок, появляется обильный холодный пот из-за нарушения терморегуляции;
- состояние, которое угрожает жизни больного, сопровождается сильной аритмией, тахикардией, розовой пеной изо рта. Кожа синеет из-за длительной нехватки воздуха. Больной не может дышать.
Поэтому уже при первых признаках кардиальной астмы нужно сразу вызывать врача, чтобы не доводить до заполнения альвеол жидкостью и удушья.
При прослушивании стетоскопом врач замечает хрипы в нижней части легких, специфические шумы в сердце и чрезмерное напряжение тех мышц спины и межреберных пространств, которые в обычном состоянии в процессе дыхания не участвуют.
Чтобы подтвердить диагноз «кардиальная астма», после купирования приступа врач назначает:
Для диагностики сердечной астмы достаточно результатов этих обследований. Дополнительно можно сдать анализ крови. Если приступ произошел на почве сердечной недостаточности, то в результатах будут видны последствия серьезных нарушений в работе кровеносной системы.
Первым пунктом алгоритма действий является звонок в скорую помощь с четким, быстрым и понятным описанием симптомов состояния больного. Затем меры по оказанию неотложной помощи при сердечной астме должны быть направлены на облегчение дыхания и восстановление работы сердечной мышцы.
Исход приступа во многом зависит от тех людей, которые находятся рядом с пациентом: в тяжелом состоянии больной редко может добраться до телефона, вызвать врача, открыть окно, не говоря уже об остальных мерах. Окружающие должны действовать быстро, четко и без паники:
- Первый пункт доврачебной помощи при сердечной астме – помочь пациенту сесть. Ноги опустить на пол, под спину организовать опору (подушки, спинка стула). При таком положении воздух лучше проникает в легкие и активизируется движение крови по большому кругу кровообращения в нижние конечности.
- Освободить грудную клетку больного от стесняющей одежды.
- Приток свежего воздуха поможет больному меньше паниковать. Поэтому открытое окно будет оптимальным вариантом. Иногда под рукой может оказаться баллон с кислородом – в этом случае он будет как нельзя кстати.
- Через 10 минут поместить ноги пациента в тепло: таз с водой, грелка, одеяло. Сухое или влажное тепло усилит приток крови в нижнюю половину тела и отток из верхней.
- При высоком давлении применяются препараты с сосудорасширяющим действием.
- Если давление высокое, а препаратов под рукой нет, накладывают жгут на бедро поверх одежды в 15 см от паха. Держат такой жгут не более 30 минут. Снимают, как только давление стабилизируется. Жгут уменьшает нагрузку на верхнюю половину тела, не пропуская кровь из большого круга кровообращения в сердце и далее в малый круг. Жгут может накладывать только человек, имеющий необходимые навыки. Неправильное наложение приводит к нарушению кровообращения и иннервации конечности.
- Избежать отека легких помогает вдыхание паров этилового спирта. Его достаточно нанести на вату, ткань или марлю и держать возле лица больного.
Бригада скорой помощи обеспечивает больного кислородной маской, вводит нейролептики внутримышечно для купирования панической атаки и сильные анальгетики, чтобы устранить сердечные боли. Одним из способов снизить давление является кровопускание.
В сложных случаях добавляются препараты для снижения уровня жидкости в организме (мочегонные). Препараты из группы гликозидов помогают снять спазмы сердечной мышцы и наладить ток крови. Экстренно проводится электрокардиостимуляция для выравнивания ритма.
Сразу после приезда бригады скорой помощи и купирования приступа больной либо остается на амбулаторном лечении, либо отправляется в стационар. Решение принимается врачами совместно с пациентом. Лучше соглашаться на госпитализацию, ведь в условиях больницы все обследования проведут быстрее, чем в поликлинике. В любом случае нельзя оставлять кардиальную астму без внимания. Приступ может повториться, когда и где это произойдет, неизвестно.
Лечение сердечной астмы комплексное. Сначала проводятся необходимые анализы и обследования. Врач-кардиолог оценит состояние сердца и легких после приступа и выберет тактику лечения.
Обычно при сердечной астме показаны лекарства, которые:
- устраняют отеки, выводят лишнюю жидкость из организма;
- укрепляют сердечную мышцу;
- восстанавливают ритм сердца и нормализуют давление.
Помимо лекарственных препаратов, назначается строгая диета. Рацион должен быть разнообразным, пища приготовлена с максимальным сохранением полезных веществ, витаминов и микроэлементов. Общие правила диеты таковы:
- практически полный отказ от соли;
- пища должна быть легкой, чтобы не задерживалась в организме: супы, мелкорубленые и пюрированные продукты, тушеные и приготовленные в пароварке овощи;
- как можно меньше жиров, подвергшихся тепловой обработке. Идеальными будут блюда отварные и на пару, совсем без масла;
- каши на воде и молоке;
- легкие молочные продукты;
- отварные яйца, свежие овощи и фрукты;
- питьевой режим умеренный. Сразу после приступа лучше ограничивать употребление жидкости (не более 1,5 л в сутки). В дальнейшем можно оставить стандартную норму — 2 л в день.
Не наедаться и не напиваться перед сном. От ужина до сна должно пройти 3 часа.
В первую очередь дальнейшее лечение фокусируется на устранении причины, которая вызвала приступ астмы. Если сердечная недостаточность была вызвана более серьезным заболеванием, врач назначает специфические препараты для его лечения и продолжает наблюдение. После обследования может выясниться, что пациенту необходима операция на сердце. Не стоит отказываться от этого шанса на полноценную жизнь.
Исход приступа сердечной астмы зависит от причин ее возникновения и от того, насколько серьезно отнесется сам пациент к своему состоянию. Выполнение всех рекомендаций кардиолога и прием всех прописанных лекарств в некоторых случаях – мера достаточная для того, чтобы приступ больше не повторился. Но все же этот синдром не возникает без серьезного заболевания, которое требует постоянного контроля, смены образа жизни и привычек.
Даже при общем отличном состоянии пациента прогноз остается неблагоприятным. Считается, что приступ может начаться в любой момент. Состояние, угрожающее внезапной смертью, требует тщательного контроля и бережного отношения пациента к своему здоровью.
Пациент с любыми болезнями сердца должен знать о риске возникновения сердечной астмы и принимать меры по ее профилактике.
В первую очередь нужно следить за состоянием сердца. Регулярное наблюдение у врача-кардиолога и выполнение всех его предписаний поможет выявить нарушения на ранних этапах. Даже если внешних проявлений сердечных болезней еще не возникало, здоровые люди должны раз в три года проходить диспансеризацию и проверять работу сердечной мышцы.
Здоровый образ жизни позволит сохранить здоровье:
- регулярный восьмичасовой сон;
- прогулки пешком на большие расстояния;
- физические нагрузки в соответствии с состоянием организма;
- отказ от вредных привычек.
При внимательном отношении к своему здоровью каждый сердечник может снизить риск возникновения этого синдрома до минимума.
источник