БАГИШЕВА Наталья Викторовна
ФАКТОРЫ РИСКА И ДЕБЮТ БРОНХИАЛЬНОЙ АСТМЫ В АСПЕКТЕ РАННЕЙ ДИАГНОСТИКИ НААМБУЛАТОРНОМЭТАПЕ
14.00.05 – внутренние болезни
Автореферат диссертации на соискание ученой степени кандидата медицинских наук
Работа выполнена в ГОУ ВПО Омская государственная медицинская
доктор медицинских наук, профессор Голевцова Зарета Шамиловна
профессор Нечаева Галина Ивановна
доктор медицинских наук Глотов Андрей Васильевич
Тюменская государственная медицинская академия МЗ РФ
Защита состоится « £ » ¿^с*2004 г. в часов на засе-
дании диссертационного совета Д 208.065.04. в Омской государственной медицинской академии по адресу: 644099 г. Омск, ул. Ленина, 12.
С диссертацией можно ознакомиться в библиотеке Омской государственной медицинской академии.
Ученый секретарь диссертационного совета^ доктор медицинских наук, профессор
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы. Бронхиальная астма – генетически детерминированное заболевание, обусловленное множественными мутациями генов, контролирующих выработку ^ класса Е и чувствительность Ь-адрено-рецепторов, клинические проявления которого манифестируют при наложении экзогенных факторов риска на имеющуюся генетическую предрасположенность. Это широко распространенное заболевание, которое, к сожалению, не всегда диагностируется или диагностируется поздно.
Подробнее
Солопов В.Н. Астма. Истинная причина болезни
Подробнее
Но Вы – неавторизованный пользователь.
Если Вы регистрировались ранее, то “залогиньтесь” (форма логина в правой верхней части сайта). Если вы здесь впервые, то зарегистрируйтесь.
Если Вы зарегистрируетесь, то сможете в дальнейшем отслеживать ответы на свои сообщения, продолжать диалог в интересных темах с другими пользователями и консультантами. Помимо этого, регистрация позволит Вам вести приватную переписку с консультантами и другими пользователями сайта.
Напишите Ваше мнение о вопросе, ответах и других мнениях:
Подробнее
Катя Шевнина Ученик (117), на голосовании 6 лет назад
Здравствуйте, мне поставили диагноз: острый бронхит, затянувшее течение, ДН1. Бронхоспатический синдром. Дифференциальный диагноз с дебютом бронхиальной астмы. Назначали СИМБИКОРТ 160, пользуюсь, но не помогает, кашель с хрипами просто забивает. Может посоветуете другой способ лечения.
Голосование за лучший ответ
наташа михайлова Мастер (1457) 7 лет назад
У меня была такая фигня срочно сменила климат пожила там 16 лет и всё прошло, но прошло всё сразу как приехала на Украину
LILI KIM Мастер (1781) 7 лет назад
Если есть возможность проверьтесь на присутствие паразитов (скорее лямбли) и пробы на аллергены я больше чем уверена что ответы будут здесь, потом лишь разберитесь с климатом. и нив коем случае не запускайте! У вас есть 100% возможность избавиться бемекаментозно от начала бронхиальной астмы.
Василий Железнов Просветленный (20186) 7 лет назад
Напишите, пообщаемся. Есть некоторые дополнительные вопросы.
Подробнее
Приступ одышки, кашля и удушья у прежде здоровых людей молодого и среднего возраста чаще всего оказывается дебютом бронхиальной астмы. В основе болезни лежит нарушение проходимости бронхов, обусловленное бронхоспазмом, воспалительным отеком слизистой и закупоркой бронхов мокротой. Все это в совместном сочетании носит название «бронхиальной обструкции».
В промежутках между приступами больной бронхиальной астмой может чувствовать себя здоровым и не предъявлять никаких жалоб.
Повышенная чувствительность бронхов к раздражителям может быть врожденной или приобретенной формой реагирования больного на внешние или внутренние раздражители. Бронхиальная астма может провоцироваться как аллергенами, так и другими факторами и в зависимости от этого подразделяется на две формы: неатопическую и атопическую.
К неатопической (неаллергической) форме бронхиальной астмы предрасполагают хронический бронхит, хроническая пневмония, хронические назофарингеальные очаги инфекции, ОРВИ, грипп.
Атопической бронхиальной астмой болеют люди с наследственной предрасположенностью к развитию иммунных реакций при контакте с белковыми веществами, не вызывающими у большинства здоровых людей иммунных реакций. Самой частой причиной атопической астмы является домашняя пыль, пыльца ветроопыляемых растений, споры плесневых грибов.
Бронхиальная астма рассматривается как хроническое заболевание, связанное с воспалительным процессом в бронхах и проявляющееся гиперактивностью дыхательных путей в ответ на действие внешних раздражителей. Гиперреактивность проявляется в приступообразном отеке слизистой оболочки конечных отделов бронхов и в меньшей мере – в их спазме. Основными симптомами болезни являются приступы удушья.
Бронхиальная астма в последние десятилетия встречается все чаще, ей болеют до 7% взрослого населения. Пик заболеваемости приходится на детей в возрасте до 10 лет. Поэтому болезнь подробно изучается, сформированы международные и национальные рекомендации по диагностике и лечению этого серьезного заболевания.
Признаки бронхиальной астмы включают прежде всего характерный приступ одышки с затрудненным выдохом (экспираторная одышка). Во время приступа больного беспокоит затруднение выдоха. Оно сопровождается свистящими хрипами, которые слышны на расстоянии. Вдох короткий, выдох в 2–3 раза длиннее вдоха. Пациент жалуется на давящие боли в груди, чувство нехватки воздуха. Грудная клетка фиксируется в состоянии глубокого вдоха, при выдохе задействованы вспомогательные мышцы. Больной чаще всего принимает положение сидя, наклонившись вперед, с упором на руки или оперевшись локтями на колени. Он обеспокоен, испуган, речь затруднена или невозможна. Кожа бледная, синюшная, покрыта холодным потом, крылья носа раздуваются.
При вдохе втягиваются межреберные промежутки и надключичные ямки. Определяется набухание шейных вен. Во время приступа начинается кашель с трудно отделяемой вязкой мокротой. После ее отхождения состояние улучшается. Приступ продолжается обычно от нескольких минут до нескольких часов и даже дней. Он может перейти в астматический статус – тяжелое состояние, требующее незамедлительной помощи.
Во многих случаях развернутому приступу удушья предшествует сухой кашель, усиливающийся вечером и в ночные часы. Постепенно кашель становится приступообразным, свистящим, переходящим в удушье. До развития классического приступа астмы болезнь может проявляться кашлем несколько лет.
Предвестником развития приступа удушья часто служит сильный насморк, чихание, зуд глаз. Нередко перед возникновением удушья больного беспокоит усиливающаяся одышка и кашель, головная боль, чувство усталости, обильное мочеотделение. Нередко меняется настроение – появляются мрачные предчувствия, раздражительность. Такие первые признаки появляются за несколько часов, реже минут до развития классического приступа астмы.
Появление приступов удушья непосредственно связано с контактом пациента с аллергеном. При аллергии на шерсть животных астма может проявляться лишь при контакте с ними. Пыльцевая астма характеризуется сезонностью симптомов. При гиперчувствительности к домашней пыли пациенты чувствуют себя лучше вне дома – в стационаре, в гостях, на работе, в туристических поездках. При частых контактах с провоцирующими факторами дыхательные пути начинают реагировать на неспецифические раздражители, и связь с конкретным аллергеном теряется.
Кроме непосредственной реакции на аллерген в виде приступа удушья, симптомы астмы бывают отсроченными, возникающими спустя несколько часов после контакта. При этом возникает гиперреактивность бронхов в ответ на холод, запахи, табачный дым и другие раздражители, что утяжеляет течение астмы и формирует индивидуальную клиническую картину у каждого больного.
Астма может впервые проявится после приема нестероидных противовоспалительных средств, в том числе аспирина. Ее возникновению часто предшествует ринит, синусит, полипоз полости носа. Описаны варианты появления первых признаков болезни во время беременности, лактации, менопаузы, после введения сывороток. Иногда астма имеет внешне хаотическое течение, чаще всего это связано с пищевой непереносимостью.
Бронхиальная астма в детском возрасте чаще всего носит аллергический характер. В ее возникновении играют роль вредные факторы, действовавшие на плод во время беременности, а также контакт с аллергенами в раннем детском возрасте (белок коровьего молока, цитрусовые, куриный белок, злаки, рыба, орехи и другие). Постепенно присоединяется сенсибилизация к антигенам домашней пыли. В более позднем возрасте (к 3–4 годам) появляется пыльцевая аллергия. Следует отметить, что в большинстве случаев астмы у детей имеется наследственная предрасположенность к этому заболеванию.
Перед появлением первых признаков болезни у многих детей возникают аллергические реакции (атопический дерматит, крапивница), повторные простудные заболевания, аллергический ринит.
В раннем детском возрасте дебютом болезни может быть острое респираторное вирусное заболевание, на фоне которого возникает обструктивный бронхит. Назначение антибиотиков в этом случае не приводит к улучшению состояния ребенка, а лишь вызывает дополнительную сенсибилизацию организма.
В других случаях симптомы астмы появляются у совсем маленьких детей без связи с инфекцией. К 3–4 годам состояние ребенка часто улучшается, но впоследствии у него может развиться клинически выраженная бронхиальная астма.
Астма физического усилия чаще всего начинается в дошкольном возрасте. Признаки астмы могут появляться лишь при физической нагрузке, в частности, при беге, смехе, оживленном разговоре, особенно на морозе. Приступы кратковременные, неинтенсивные, проходят самостоятельно. Довольно часто такие пациенты не придают значения симптомам и поздно обращаются к врачу. В дошкольном возрасте может возникать астма вследствие сенсибилизации к вирусам.
У детей младшего школьного возраста причиной болезни обычно служат аллергены, вирусы, а также физическая нагрузка. В подростковом возрасте симптомы заболевания у многих детей исчезают.
В настоящее время возрастных ограничений для определения такого диагноза нет. Считается, что все случаи бронхиальной обструкции у детей, возникшие три и более раза, должны рассматриваться как признаки астмы.
Кроме этого, даже однократный приступ бронхиальной обструкции у ребенка без проявлений инфекции дыхательных путей с отчетливым эффектом после введения бронхолитиков также может быть основанием для такого диагноза.

У детей встречается более редкий вариант болезни – «кашлевая астма». Она проявляется приступообразным кашлем, при этом такие симптомы астмы, как одышка и чувство нехватки воздуха, отсутствуют.
Определение степени тяжести болезни имеет важное значение, так как от нее зависит тактика лечения. Во многом степень тяжести этого заболевания зависит от выраженности симптомов.
Легкая форма может быть интермиттирующей и персистирующей. Легкая интермиттирующая астма проявляется редкими эпизодами затрудненного дыхания, кашля, одышки, проходящими самостоятельно или после применения бронхолитиков. Ночные симптомы отсутствуют, физическая активность не страдает. Важно обращать внимание на эпизоды кашля после контакта с аллергенами, особенно у детей.
Легкая персистирующая форма характеризуется волнообразным течением. В период ремиссии пациент чувствует себя здоровым. Обострения проявляются симптомами нарушения дыхания, иногда появляются и ночные признаки астмы. Переносимость нагрузок во время обострения снижается.
Среднетяжелая форма сопровождается приступами не реже одного раза в неделю. Регулярно присутствуют ночные симптомы, снижена переносимость нагрузок. Приступы требуют приема бронхолитиков.
Тяжелое течение заболевания сопровождается частыми, в том числе ежедневными симптомами, регулярными ночными приступами удушья, значительным снижением переносимости физической нагрузки, нарушением сна.
В течении болезни выделяют периоды обострения и ремиссии. Ремиссия может быть полной и неполной, а также самопроизвольной или индуцированной медикаментами.
- поддержание нормальной работы легких;
- предотвращение симптомов астмы (таких как кашель и остановка дыхания ранним утром, ночью или после физических нагрузок);
- поддержание нормального уровня физической активности;
- предотвращение повторных обострений и сведение заболевания к минимуму для госпитализации;
- удовлетворение больного результатами проведенного лечения.
Альтернативные методы лечения с помощью тибетской медицины подразумевает применение таких методов, как — прием природных фитопрепаратов, иглоукалывание, точечный массаж, баночный массаж, постановка банок, стоунтерапия, прогревание моксами и др. Лечение должен проводить квалифицированный врач специалист.
Комплексная терапия позволяет взять под контроль симптомов заболевания и не давать болезни взять верх над собой, и достичь как можно длительной ремиссии.
Данный вопрос давно меня интересовал — спасибо за подробности и информацию
Неприятная болезнь — у одного моего знакомого такая.
Очень хорошо помогает массаж и спелеотерапия (соляные шахты), только настоящие, а не комнаты с напылением.
Лечении предпочитаю не медикаментозное, точечный массаж, фитотерапию,
физическую активность, слава богу астматиков не было среди близких и знакомых. Спасибо за статью.
Официальная медицина точно не сможет помочь. Моя тётушка всю жизнь болеет астмой, никаких сдвигов. Народная медицина — сила.
А я вот у своего малыша, пищевыми добавками практически вывела эту проклятую астму, Вот уже как и года не прошло, а у нас вообще нет приступов, хотя были по два раза в неделю, и при том при всём пользовались всякими «лучшими Французскими лекарствами», а сейчас и не употребляем совсем совсем.
Добрый день! Пож-та напишите как вы там избавились с этой болезнью? Моей доченьке 4,5 года, нам в 1-годик поставили астму, и с тех пор я не могу найти подходящее лечение, медицина не помогает, частые одышки уже замучили меня и ребенка….
Мне кажется, официальная медицина в чем-то, конечно, может помочь. Во-первых, если у вас реально приступ, то к сожалению без балончика может быть очень туго. Во-вторых, сейчас есть препараты, которые содержат все меньше и меньше лекарственных доз (гормонов) за счет того, что меняется техника работы ингалятора (частицы более мелкие и распространяются быстрее по бронхам). Медицина все же тоже на месте не стоит.
Ксения, а вы сами астматик? Знаете такие ингаляторы?
Максим, да. Аллергическая астма, приступы бывали раньше в весенний период цветения некоторых растений. Стали искать адекватные ИГКС и регуляторы, чтобы как-то справится с приступами. В итоге врач назначил терапию аэрозолем Фостер, через пару курсов терапию упало количество обострений, в настоящий момент приступы почти сошли на нет.
Спасибо, буду иметь ввиду, я так понимаю это только по назначению врача. Вообще я склоняюсь больше к альтернативным методам лечения, видел на примерах, что та же дыхательная гимнастка может дать серьезный оздоровительный эффект.
Войдите или зарегистрируйтесь
Возрастная категория сайта 18+
Адрес редакции: 603950 ГСП-32, Нижний Новгород, ул. Академика Блохиной, 14. E-mail: kpnn@phkp.ru. Телефон +7 (831) 428-36-38, факс +7 (831) 278-51-70. Отдел рекламы: +7 (831) 411-82-90.
В 2017 году ВОЗ признала, что бронхиальная астма входит в десятку самых распространенных заболеваний в мире, приводящих к инвалидности. Например, в США , болеют порядка 12% населения, в Австралии уровень заболеваемости среди детей 14-15%. По данным Российской ассоциации аллергологов и иммунологов, сейчас явная тенденция к росту числа больных бронхиальной астмой, особенно в больших городах. Это связано, прежде всего, с вредными выбросами от транспорта, высокой концентрацией в воздухе серы и диоксида азота.
Также специалисты отмечают, что еще одни важный фактор роста больных астмой – современный тип питания: употребление большого количества транс-жиров, консервированных продуктов, всевозможных добавок и красителей, которые являются мощными аллергенами для человека.
Что такое на самом деле бронхиальная астма
Это хроническое воспалительное заболевание дыхательных путей, имеющее аллергический компонент, внешние проявления которого связаны с затруднением дыхания. Основных причин астмы две:
– Воспаление, которое вызывает раздражение, покраснение и отечность тканей.
– Сужение бронхов: связано с сокращением окружающих дыхательные пути мышц. Это приводит к сужению дыхательных путей.
Что такое астматический приступ
При обострении бронхиальной астмы внутренняя оболочка дыхательных путей набухает и забивается слизистыми выделениями, окружающие мышцы сокращаются, возникает спазм, все это создает препятствие для нормального дыхания.
Первые симптомы бронхиальной астмы у взрослых
1. Кашель, который начинается после или во время контакта с аллергеном. Дыхательные проявления могут сочетаться с кожными – покраснением, отечностью. Нередко контакт с аллергеном вызывает у астматика покраснение глаз, слезотечение, аллергический насморк.
2. Хрипы в бронхах, прерывистое – «лающее» дыхание.
3. Ощущение сдавленности в груди.
4. Приступы удушья или затрудненности дыхания.
Что будет, если не лечить бронхиальную астму?
! Все простудные заболевания (грипп, ОРЗ) будут протекать очень тяжело.
! Велика вероятность хронических бронхитов, склонность к пневмониям.
! Но это еще «цветочки» по сравнению с теми осложнениями, что постоянно несут угрозу для жизни астматика: легочная и сердечная недостаточность из-за асфиксии.
Потому важно разработать четкие схемы лечения и на период обострения, и на период ремиссии. При частых приступах астмы нужно обязательно посещать аллерголога каждые три месяца (при отработанной схеме лечения переходить на посещение раз в полгода).
По наблюдениям специалистов, причиной более 50% всех случаев бронхиальной астмы и кожных проявлений аллергии служат психологические проблемы. Истинная бронхиальная астма развивается с органического поражения бронхов. А при астмоидном состоянии («нервной» астме) причиной служит нервный срыв, а уже потом присоединяются органические изменения в легких и бронхах.
Внешние же проявления и истинной бронхиальной астмы, и астмоидного состояния практически одинаковы. Тот же бронхоспазм, приступы кашля, потливость, слабость, ощущение удушья и ужасающий страх. Но астмоидное состояние вполне можно вылечить, если докопаться до причины возникшей тревоги и устранить ее.
Как найти причину бронхиальной астмы у взрослых
Современные методы диагностики (тесты на определение аллергена, исследование мокроты, функции внешнего дыхания, нагрузочные пробы и т.д.) позволяют выявить скорее уже последствия развития астмы – изменения в бронхах и легких. Разобраться же в том, что стало причиной болезни, непросто даже специалистам. Но есть признаки, по которым можно заподозрить, что астмоидное состояние возникло именно на нервной почве. Нужно проанализировать: при каких обстоятельствах случился первый приступ. Не было ли это связано с каким-то тяжелым моментом в жизни человека.
Психологи из Мюнхенского университета провели опрос 1500 человек, заболевших астмой во взрослом возрасте. Так вот, примерно у 30% из них первый приступ случился на фоне семейных неурядиц (развода, болезни близких и других тяжелых потрясений). А 20% стали астматиками из-за проблем на работе – увольнения или перегрузок.
Задуматься о том, что астма «от нервов» стоит и в том случае, если не получается выявить аллерген, провоцирующий приступ. А также, если больной начинает кашлять и задыхаться всякий раз, как понервничает. То есть когда есть четкая связь между эмоциональным состоянием человека и развитием приступа.
Что поможет поставить точный диагноз бронхиальной астмы у взрослых, рассказывает аллерголог-иммунолог, наш постоянный эксперт профессор Юрий Смолкин:
! Кожные (скарификационные) пробы с аллергеном.
! Функциональное исследование легких (спирометрия).
! Исследование крови непосредственно на предмет выявления антител к разным видам аллергенов.
! Анализ крови на иммунноглобулин Е (igЕ), который показывает общую аллергическую настроенность организма.
Рейтинг самых опасных аллергенов, которые провоцируют приступы бронхиальной астмы:
– Выделения (слюна, шерсть, чешуйки кожи) домашних животных
– Моющие средства, бытовая химия
– Продукты питания (чаще – яйца и шоколад)
Предрасположенность к дыхательному типу аллергии, в частности, бронхиальной астме нередко передается по наследству. Если мать страдает аллергией, склонность ребенка – 50-60%, если отец, – 30%. Если оба родителя – аллергики, вероятность развития аллергических реакций у ребенка – 70-80%.
При любом виде бронхиальной астмы очень вредна повышенная влажность и застоявшийся воздух. Старайтесь, чтобы в квартире было сухо и тепло, но не жарко, обязательно устраивайте проветривания два раза в сутки. Также для астматиков важно всегда держать ноги в тепле, не ходить в мокрой обуви.
Лечение бронхиальной астмы у взрослых
Это заболевание хроническое. Если состоялся дебют бронхиальной астмы (так специалисты называют первый приступ), поставлен и подтвержден исследованиями именно этот диагноз, то скорее всего периодически будет требоваться поддерживающая терапия, направленная на снижение риска повторных приступов и на снятие возникающих симптомов. Для лечения бронхиальной астмы у взрослых по рекомендации Научного Комитета по глобальной стратегии лечения и профилактики бронхиальной астмы (GINA) применяют несколько типов лекарств.
Для поддерживающего лечения бронхиальной астмы у взрослых:
– Ингаляционные кортикостероиды (ИКС) принимают многие пациенты с астмой на постоянной основе (каждый день), чтобы добиться долгосрочного контроля заболевания.
– Бета-агонисты длительного действия применяют дополнительно к ИКС для обеспечения расширение бронхов.
– Комбинированные препараты – это комбинации ИКС и бета-агонистов длительного действия в одном ингаляторе. Благодаря двойному эффекту достигается снятие симптомов на более продолжительное время и уменьшается количество астматических приступов.
Средства для снятия симптомов бронхиальной астмы у взрослых:
Применяют бронходилятаторы короткого действия. Препараты этой группы вызывают быстрое, хотя и на относительно короткое время, расширение дыхательных путей, что помогает быстро снять приступ.
Многие противоастматические препараты строго рецептурные, потому если у вас в семье астматик, всегда надо иметь нужный рецепт с действующим сроком выписки, на всякий случай брать его с собой в отпуск.
Для астматиков опасна жирная пища
Ученые доказали, что слишком калорийные продукты мешают работать нашим бронхам и усиливают дыхательную аллергию
Бронхиальная астма входит в первую десятку самых распространенных болезней в развитых странах. В России , например, ею страдают (только по официальным данным!) более двух миллионов человек. Реальные же цифры как минимум в пять раз выше.
Ученые многих стран заняты поиском лекарства от астмы. Пока, увы, панацеи нет. Но есть доказанные правила, соблюдая которые, можно заметно снизить число приступов, а то и покончить с ними вовсе.
Любопытно исследование Университета Ньюкасла о том, как различные продукты питания влияют на течение бронхиальной астмы. Оно показало: хуже всего для функции легких – пища с высоким содержанием жиров. Эта еда повышает воспаление дыхательных путей уже через несколько часов после потребления.
В ходе эксперимента пациентов кормили калорийными и жирными продуктами. Образцы слюны участников эксперимента собирали перед едой и через четыре часа после для того, чтобы сделать анализ воспалительных маркеров. После слишком калорийной трапезы показатели воспалительных процессов зашкаливали.
К тому же жирная пища замедляет реакцию организма на противоастматические препараты. В результате приступ снимается не за нескольких минут, а в течение 3-4 часов. При этом понятно, что промедление в плане снятия приступа астмы, действительно смерти подобно.
Австралийские аллергологи с уверенностью говорят: на развитие астмы влияет не только наследственность, экология и курение, но и не меньше – стиль питания! Ученые советуют всем астматикам пересмотреть свой рацион в пользу более легкого меню, по возможности исключить копченые колбасы, сдобную выпечку, жареные в масле блюда.
Если летом можно обойтись одним увлажняющим кремом с UV-защитой, то в морозы коже нужен комплексный подход
Каждое утро на Первом канале известная телеведущая и врач Елена Малышева рассказывает, как обустроить свой быт так, чтобы жить было не только здОрово, но и здорОво
Но можно резко снизить свои шансы заболеть, уверяет исследователь – «КП» узнала у одного из ведущих мировых экспертов о самых важных открытиях и последних научных данных про болезнь века [эксклюзив КП]
Первой с «правдой жизни» выступила британская марка нижнего белья
Одна из черт современности — все более широкое распространение компьютерной техники
Каждое утро на Первом канале известная телеведущая и врач Елена Малышева рассказывает, как обустроить свой быт так, чтобы жить было не только здОрово, но и здорОво
Когда речь заходит о диагностике рака молочной железы, есть один совет, который вам даст любой врач
Новые достижения в области репродуктивной медицины позволяют значительно повысить шансы на рождение здорового малыша даже у пациентов с тяжелыми формами бесплодия
16 ноября – Международный день отказа от табака. Известный кремлевский врач делится личным опытом отказа от сигарет
Исследователи опровергли одну из самых трудновыполнимых заповедей – «не есть после шести вечера» и рассказали, какая еда перед сном поможет сбросить вес
Хотя врачи авторитетно считают, что лучше просто больше пить
Похоже, актриса бросает вызов законам старения
Пережив первый шок от диагноза, люди начинают искать, где и у кого лечиться. Все больше россиян эти поиски приводят в Петербург. Узнали, почему
Пасмурная погода без солнца нарушила все сезонные биоритмы и наш спокойный сон в том числе. Разбираем самые распространенные проблемы со сном у взрослых
Возрастная категория сайта 18+
26 февраля . Институт аллергологии и клинческой иммунологии совместно с Министерством Здравоохранения проводят программу » Москва без аллергии«. В рамках которой препарат Гистанол Нео доступен всего за 149 рублей , всем жителям города и области!
источник
Национальная программа «Бронхиальная астма у детей. Стратегия лечения и профилактика.»
Диагностика бронхиальной астмы у детей строится на основании оценки данных анамнеза, жалоб и клинических симптомов, а также данных дополнительных исследований.
При сборе анамнеза необходимо уточнить следующее.
Наличие наследственной отягощенности по БА и/или другим атопическим заболеваниям, сопутствующих аллергических заболеваний (атопического дерматита, аллергического риноконъюнктивита и т. д.) у ребенка в настоящее время или в анамнезе.
Наличие кашля, усиливающегося преимущественно в ночное время; повторяющихся эпизодов свистящего дыхания (особенно на выдохе); повторных эпизодов затрудненного дыхания; чувства стеснения в грудной клетке, эпизодов бронхоспазма на физическую нагрузку.
Наличие в анамнезе повторных эпизодов бронхиальной обструкции, особенно протекающих на фоне нормальной температуры.
Ухудшение состояния в дневные, ночные или предутренние часы, при воздействии аллергенов или триггеров.
Выраженность симптомов может изменяться в течение суток и в течение года в зависимости от спектра сенсибилизации. Исчезновение симптомов при устранении контакта с аллергеном (эффект элиминации), улучшение состояния после применения бронходилататоров.
Клинически в период обострения бронхиальной астмы у детей определяется навязчивый сухой непродуктивный кашель, экспираторная одышка, диффузные сухие свистящие, преимущественно на выдохе, иногда в сочетании с разнокалиберными влажными хрипами в грудной клетке на фоне неравномерного ослабленного дыхания, вздутие грудной клетки, коробочный оттенок перкуторного звука. Нередко ребенок принимает вынужденное положение (ортопноэ), бледен, самочувствие нарушено.
Симптомы могут усиливаться ночью или в предутренние часы. Клиническая симптоматика бронхиальной астмы меняется в течение суток. Следует обсудить весь набор симптомов за последние 3–4 месяца. Свистящее дыхание должно быть подтверждено врачом, поскольку родители могут неправильно интерпретировать звуки, издаваемые их ребенком при дыхании. В стадии ремиссии симптомы могут отсутствовать, что не исключает диагноза бронхиальной астмы.
В последнее время при бронхиальной астме предлагается выделение отдельных фенотипов, что иногда может оказаться целесообразным. Это не противоречит пониманию бронхиальной астмы как единой нозологической формы, но уточняет некоторые ее типовые особенности в различных группах детей, помогая дифференциальной диагностике и выбору оптимальной терапии.
Таким образом, под фенотипами бронхиальной астмы следует понимать выделение отдельных когорт детей с возрастными, патогенетическими, клиническими особенностями этого заболевания, которые целесообразно учитывать при диагностике, подборе индивидуальной терапии и организации наблюдения этих больных. Так, бронхиальная астма имеет особенности у детей с ожирением, с гастроэзофагальной рефлюксной болезнью, с бронхоспазмом на физическую нагрузку, с непереносимостью аспирина и других нестероидных противовоспалительных средств, с психологическими особенностями.
Фенотип астмы зависит также от характера воспаления (эозинофильное, неэозинофильное).
Редкий вариант БА у детей в виде кашлевых приступов («кашлевая астма»). Жалобы на одышку/нехватку воздуха отсутствуют, а ведущим клиническим симптомом является приступообразный кашель. Патогенетическая основа кашля — аллергическое воспаление бронхов. Наблюдается преимущественно у детей раннего и дошкольного возраста. Приступы развиваются после контакта с причинно-значимым аллергеном, а углубленное обследование подтверждает атопический характер заболевания. С возрастом заболевание нередко приобретает черты типичной бронхиальной астмы.
5.1. Особенности клиники и диагностики бронхиальной астмы у детей разного возраста
Возраст — один из наиболее значимых критериев, определяющих фенотип БА у детей. На практике для этих целей можно выделить следующие возрастные группы:
дошкольники от 3 до 5 лет;
Дети первых двух лет жизни (0–2 года). Бронхиальная астма у детей этого возраста отличается клинической вариабельностью, при этом она сохраняет черты аллергического наследственно обусловленного заболевания. Дебют бронхиальной астмы у 70–80% больных относится к раннему детскому возрасту. Раннему развитию бронхиальной астмы у детей может способствовать внутриутробная сенсибилизация плода вследствие повышенной проницаемости фето-плацентарного барьера, обусловленной различными воздействиями. Неблагоприятные влияние оказывают профессиональные вредности, активное и пассивное табакокурение матери.
Среди факторов постнатальной сенсибилизации важное значение имеет избыточная антигенная экспозиция в первые годы жизни ребенка. У детей первого года жизни основными сенсибилизирующими факторами являются пищевые аллергены (куриный белок, белок коровьего молока, пшеница и другие злаки, рыба, орехи, какао, цитрусовые, ряд других фруктов, ягод, овощей). С первых месяцев жизни начинает возрастать роль бытовых аллергенов. Сенсибилизация к аллергенам домашней пыли и клещам определяется в этом возрасте у большинства больных. С 3–4-летнего возраста в качестве причинно-значимых аллергенов возрастает роль пыльцевых аллергенов, спектр которых различен в разных климато-географических зонах.
У большинства детей появлению первых типичных приступов экспираторной одышки, как правило, предшествуют проявления атопического дерматита, острые аллергические реакции на различные пищевые продукты, медикаменты (в виде экзантем, крапивницы, отеков Квинке), повторные респираторные заболевания. Подобные начальные проявления респираторной аллергии нередко расцениваются врачами как острые респираторные вирусные инфекции, бронхиты, пневмонии. Больные при этом неадекватно лечатся антибиотиками, что лишь способствует лекарственной сенсибилизации, проявляющейся различными клиническими вариантами лекарственной аллергии.
Подобная этапность в смене спектра сенсибилизации у детей раннего возраста хотя и характерна (так называемый «атопический марш»), однако наблюдается далеко не всегда. В последнее время у детей, больных бронхиальной астмой, все чаще отмечается ранняя сенсибилизация к широкому спектру аллергенов (полисенсибилизация).
В международных документах предлагают использовать индекс риска астмы (Asthma Predictive Index (API) для выявления факторов, предрасполагающих к БА в раннем детстве (табл. 5.1):
Распознаются дети с высоким риском астмы (2–3лет) >3 (4) эпизодов свистящих хрипов за последний год И
У одного из родителей подтвержденный диагноз астмы Подтвержденный диагноз атопического дерматита Чувствительность к аэроаллергенам
Чувствительность к пищевым аллергенам Эозинофиллия в крови (>4%) Свистящее дыхание не связано с инфекцией
Неблагоприятным фоном для раннего развития бронхиальной астмы у детей являются перинатальные повреждения центральной нервной системы.
В связи с анатомо-физиологическими особенностями детей раннего возраста (узкий просвет бронхиального дерева, слабо развитый мышечный слой, значительное развитие кровеносных и лимфатических сосудов) бронхоспазм обычно не является у них ведущим механизмом в патогенезе обострений бронхиальной астмы. На первое место выступает воспаление слизистой оболочки бронхов, ее отек и гиперсекреция слизи, большая продолжительность обострений.
Провокация обструкции бронхов острой респираторной инфекцией, однотипная клиническая картина, функциональные и лабораторные изменения, объединяются в фенотип — вирус-индуцированной БА.
Сходство с обструктивным бронхитом весьма затрудняют дифференциальный диагноз. Бронхиальная астма в раннем возрасте часто не распознается, и больные лечатся нерационально.
В отличие от больных с обструктивным бронхитом для детей раннего возраста с бронхиальной астмой характерны выраженная наследственная отягощенность аллергическими заболеваниями (особенно по материнской линии); высокая частота аллергических реакций на пищевые продукты, медикаменты, профилактические прививки; более выраженные кожные аллергические проявления; бурное течение бронхообструктивного синдрома с ранним началом во время ОРИ; более отчетливый эффект бронхолитической терапии. Практически ни один из этих показателей в отдельности (в том числе уровень IgE) не может служить достаточно достоверным дифференциально-диагностическим критерием обструктивного бронхита и бронхиальной астмы.
Таблица 5.2. Клинические критерии дифференциальной диагностики бронхиальной астмы и обструктивного бронхита у детей раннего возраста с бронхообструктивным синдромом на фоне острой респираторной инфекции
Возраст первых проявлений
Появление бронхообструктивного синдрома
Эффект бронхолитической терапии
Повторяемость бронхообструктивного синдрома
впервые возможны повторения
Наследственная отягощенность аллергическими заболеваниями — в том числе по материнской линии
Наличие в анамнезе других аллергических заболеваний (атопический дерматит, аллергический ринит)
Наличие катаральных явлений
В этом возрасте необходимо исключать другие причины обструкции, обусловленные прежде всего респираторно- синцитиальной и другими респираторными инфекциями с поражением нижних дыхательных путей. Причинами обструкции в этом возрасте также могут быть бронхолегочная дисплазия, гастро-эзофагальный рефлюкс, аспирация инородного тела, врожденные аномалии легких и сердца, первичная цилиарная дискинезия и др.
Дошкольники (от 3 до 5 лет). У детей дошкольного возраста главным ключевым критерием дифференциальной диагностики фенотипа астмы является персистирование на протяжении последнего года. В этой возрастной группе вирусы являются наиболее частыми триггерами.
Возможна провокация приступов бронхиальной астмы физической нагрузкой в этой возрастной группе.
Нередко кожные пробы с аллергенами или определение специфических IgE-антител позволяет подтвердить аллергическую природу заболевания. При детальном опросе выявляется клинически значимая ассоциация между контактом с аллергеном и появлением симптомов.
Независимо от того, удалось выявить причинно-значимый аллерген или нет, важным для постановки диагноза в этом возрасте является отчетливый положительный эффект от применения бронходилятаторов и ингаляционных глюкокортикостероидов, а также возврат симптомов после отмены этой терапии.
Школьники (от 6 до 12 лет). Приступы в этом возрасте также наиболее часто провоцируются аллергенами, респираторными вирусами, физической нагрузкой. При выборе лечения следует прежде всего ориентироваться на предшествовавшую тяжесть заболевания.
Подростки. В этом возрасте нередко меняется тяжесть течения бронхиальной астмы, у отдельных детей приступы вообще проявляются впервые, часть детей «перерастают» заболевание. Симптомы заболевания существенно уменьшаются и даже исчезают. Сложность ведения больных этого возраста определяется появлением у многих подростков вредных привычек (табакокурения), некритичной оценкой ими своего состояния, отсутствием преемственности и нерегулярностью врачебного наблюдения, низкой приверженностью терапии.
Весьма часта провокация приступов физической нагрузкой, различными неспецифическими, в том числе психоэмоциональными факторами. Требуется дифференциальный диагноз с дисфункцией голосовых связок (возрастная мутация голоса), аспирацией инородных тел, гипервентиляционным синдромом, начальными проявлениями ХОБЛ.
5.2. Клинические особенности бронхиальной астмы у детей при сенсибилизации к различным аллергенам
Бронхиальная астма у детей, обусловленная сенсибилизацией к аллергенам Dermatophagoides pteronyssimus, Dermatophagoides farinae, домашней пыли, характеризуется возникновением более частых обострений в домашней обстановке, тогда как при выезде из дома, смене места жительства симптомы урежаются. К уменьшению частоты приступов удушья у таких больных ведет надлежащее гигиеническое содержание жилых помещений. Для клещевой бронхиальной астмы характерно возникновение приступов затрудненного дыхания в ночные часы — в период наибольшей экспозиции аллергенов микроклещей домашней пыли, присутствующих в постельных принадлежностях.
Течение грибковой БА связано с особенностями распространения грибов и концентрацией их спор в окружающей среде на протяжении года. Так, при БА, вызванной сенсибилизацией к грибам рода Cladosporium, Alternaria, приступы затрудненного дыхания обычно учащаются в период образования спор грибов,— с марта и до первых заморозков. При сенсибилизации к грибам рода Penicillium, Aspergillus, Mucor, весьма распространенных в сырых помещениях и дающих обильное образование спор круглогодично, обострения БА возникают на протяжении всего года, при проживании ребенка в сырых помещениях, а также при употреблении в пищу таких продуктов, как грибы, сыр, кислое молоко, дрожжевое тесто и т. д. Для больных грибковой БА характерно особенно тяжелое течение болезни, при этом нередки затяжные обострения, что обусловлено участием в патогенезе аллергических реакций как I, так и III типа.
Пыльцевая БА обычно возникает в разгар цветения некоторых растений и сочетается с симптомами риноконъюнктивита. В это время учащение приступов у таких детей чаще наблюдается в сухие ветреные дни — в периоды максимальной концентрации пыльцы в воздухе и, наоборот, урежение — в сырую дождливую погоду. У больных пыльцевой БА обострения болезни могут возникать также в связи с употреблением пищевых продуктов, имеющих общие антигенные детерминанты с пыльцой деревьев (яблоки, орехи, березовый сок) и трав (ржаной и пшеничный хлеб, изделия из пшеничной муки, семена подсолнуха, подсолнечное масло, халва).
БА у детей как проявление исключительно пищевой аллергии диагностируется реже, однако в комбинации с сенсибилизацией к аллергенам домашней пыли, Dermatophagoides pteronyssimus, Dermatophagoides farinae, она наблюдается довольно часто. Обычно развитие приступов пищевой БА связано с сенсибилизацией к рыбе, яйцам, цитрусовым, белкам коровьего молока. Развитию приступа затрудненного дыхания у таких больных обычно предшествуют крапивница, отек губ, иногда боли в животе, диспептические явления.
БА как проявление изолированной сенсибилизации к аллергенам домашних животных встречается лишь у отдельных больных. Чаще выявляется сочетанная сенсибилизация аллергенами домашней пыли, Dermatophagoides pteronyssimus, Dermatophagoides farinae и эпидермальными аллергенами. БА у детей с эпидермальной сенсибилизацией нередко сопровождается аллергическим ринитом. У отдельных больных с БА, вызванной сенсибилизацией к эпидермальным аллергенам, отмечается склонность к развитию крапивницы, аллергического отека.
У детей, проживающих в районах промышленных предприятий, загрязняющих окружающую среду вредными веществами, может отмечаться сенсибилизация к промышленным химическим аллергенам, подобно таковой у профессионально занятых в производствах с вредными условиями труда работников. При этом может выявляться сенсибилизация к металлам (хрому, никелю и др.), к формальдегиду, различным продуктам нефтеоргсинтеза. Для этих детей характерен более ранний дебют бронхиальной астмы, выраженный эффект элиминации, провокация приступов физической нагрузкой и другими неспецифическими факторами, экспозицией к тем или иным химическим веществам. Сенсибилизация к химическим соединениям не бывает изолированной, она всегда сочетается с повышенной чувствительностью к другим аллергенам.
В последнее время отмечается существенное нарастание частоты полисенсибилизации при БА у детей, что сопровождается политопными аллергическими проявлениями.
5.3. Бронхоспазм на физическую нагрузку
Посленагрузочный (постнагрузочный) бронхоспазм характерен для подавляющего большинства (60–90%) детей, больных БА, особенно при недостаточном контроле заболевания. Многолетние наблюдения показывают, что «бронхиальная астма физического напряжения» как самостоятельная форма заболевания у детей не встречается.
Разные виды физической нагрузки неодинаково провоцируют развитие постнагрузочного бронхоспазма: наиболее часто он развивается при беге, особенно в гору, после степ-теста, при езде на велосипеде, относительно редко — при плавании.
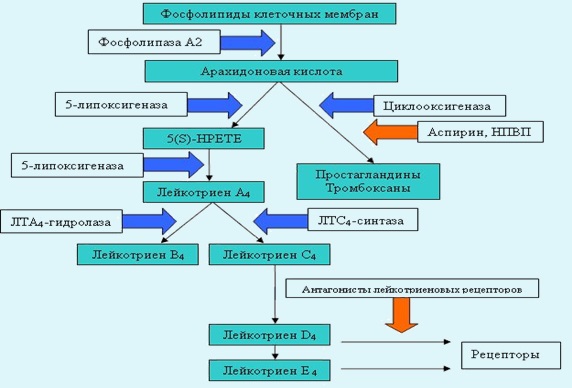
Развитие бронхиальной гиперреактивности, бронхоспазма, появление гиперсекреции слизи связывают с липидными медиаторами аллергии, высвобождаемыми при реагинзависимой аллергической реакции. Установлена повышенная способность к высвобождению лейкотриена С4 после физической нагрузки у детей с бронхиальной астмой, что подтверждает участие медиаторов липидной природы в реализации постнагрузочного бронхоспазма.
Постнагрузочный бронхоспазм является проявлением неспецифической гиперреактивности бронхиального дерева и, как доказано, коррелирует с тяжестью течения бронхиальной астмы. В то же время у детей с контролируемой тяжелой бронхиальной астмой существенно улучшается переносимость физической нагрузки.
Постнагрузочный бронхоспазм может развиваться у больных бронхиальной астмой в любых климатических условиях, но чаще всего при вдыхании холодного (реже — горячего) воздуха и в условиях повышенной влажности.
У большинства больных с бронхиальной астмой короткий бег (до 2 мин.) ведет к бронходилатации, которая может длиться 8–12 минут.
При более длительном беге на 4–6-й минуте от начала упражнения, как правило, развивается постнагрузочный бронхоспазм, который может быть клинически выраженным, проявляться типичным приступом удушья или, в отсутствие клинических проявлений, обнаруживаться только при динамической инструментальной оценке ФВД. Характерным для постнагрузочного бронхоспазма является снижение функциональных показателей бронхиальной проходимости; наиболее информативно снижение объема форсированного выдоха за 1 сек. (ОФВ1) более чем на 10%. Постнагрузочный бронхоспазм у большинства детей с бронхиальной астмой обычно проходит через 15–20 минут. У части больных физическая нагрузка вызывает двухфазную реакцию: раннюю (непосредственно через 3–5 минут после нагрузки) и позднюю (отсроченную — через 3–6 часов).
5.4. БА и аллергический ринит
АР является фактором риска развития БА;
своевременная диагностика и адекватная терапия АР у детей всех возрастных групп могут предупредить развитие БА;
у больных БА необходимо обследование на наличие АР; у больных с АР следует исключить БА;
при наличии сочетания АР и БА необходимо проводить комплексную терапию в соответствии со степенью тяжести заболеваний;
проведение АСИТ у больных АР предотвращает расширение спектра сенсибилизации и возникновение БА.
Аллергический ринит (АР) — заболевание слизистой оболочки носа, основой которого является аллергическое воспаление, вызываемое причинно-значимыми аллергенами. Клинически АР проявляется ринореей, назальной блокадой (затруднением носового дыхания вследствие непроходимости носовых ходов), зудом в полости носа, повторными эпизодами чихания и нередко аносмией.
30–40% больных АР имеют БА и более чем у 70% пациентов клинические проявления АР предшествуют манифестации БА. Аллергологическое обследование детей с отягощенным семейным анамнезом по аллергическим заболеваниям показало высокую частоту АР у детей до 5 лет и достоверную его значимость как фактора риска развития БА в школьном возрасте. Однако в этой возрастной группе АР часто диагностируется после постановки диагноза БА, что может быть связано с поздней диагностикой АР.
АР и БА являются не сопутствующими (concomitant), а коморбидными заболеваниями, в основе которых лежит как морфофункциональная общность верхних и нижних дыхательных путей, так и системные механизмы развития хронического аллергического воспаления.
В Согласительном документе Европейской академии аллергологии и клинической иммунологии Аспирация назального секрета «ARIA» (Allergic rhinitis and its impact on asthma — Аллергический ринит и его влияние на астму 2008) принята концепция «единая дыхательная система, единое заболевание».
Среди возможных механизмов, связывающих верхние и нижние дыхательные пути, следует указать: взаимосвязь между нервно-сосудистой системами верхних и нижних дыхательных путей; аспирация назального секрета и медиаторов воспаления; активация эозинофилов, базофилов, тучных клеток, лимфоцитов под воздействием аллергенов; активация врожденных (природных) стромальных и гематопоетических (кроветворных) эффекторных клеток (innate stromal and hemotopoetic eff ector cell).
Снижение барьерной функции носа приводит к повышению проницаемости слизистой оболочки для ингаляционных аллергенов, вирусов. Затруднение носового дыхания и преимущественное дыхание через рот при АР облегчает поступление аэроаллергенов в нижние отделы респираторной системы. Холодный воздух при дыхании через рот может провоцировать приступы обструкции у больных БА. Гиперсекреция слизи вызывает постназальный затек, приводящий к возникновению кашля путем стимуляции фаринголарингиальных рецепторов.
Кашель, вызванный постназальным затеком, приводит к гипервентиляции, гипокапнии и рефлекторному бронхоспазму у пациентов с БА. Имеются и значимые различия в морфологическом строении слизистой и подслизистой оболочек носа и бронхов, где аллергическое воспаление реализуется.
Слущивание эпителия более характерно для слизистой оболочки бронхов, в то время как метаплазия эпителия присутствует при АР и отсутствует при БА. Утолщение базальной мембраны и отложение коллагена при участии миофибробластов (прогностически значимый признак ремоделирования) выражены у больных БА и существенно менее значимы при АР, хотя может иметь место небольшое утолщение ретикулярной базальной мембраны. Поскольку слизистая оболочка полости носа богата сосудами, а нижние дыхательные пути имеют хорошо развитую перибронхиальную гладкую мускулатуру, обструкция полости носа в основном является результатом дилатации сосудов, в то время как бронхиальная обструкция преимущественно обусловлена спазмом гладкой мускулатуры бронхов.
При наличии сочетания АР и БА для достижения оптимальной эффективности необходима комбинированная терапия обоих заболеваний в соответствии с тяжестью каждого из них. Даже если предположить, что терапия АР не уменьшает воспаление в бронхах, то нормализация дыхания через рот, снижение постназального затека могут облегать течение БА. Лечение сочетания АР и БА интраназальными и ингаляционными ГКС улучшает течение БА у детей, приводит к снижению числа обращений за неотложной помощью и госпитализаций. Отмечено снижение количества эозинофилов в мокроте при комбинированном лечении ГКС по сравнению с терапией только ингаляционными ГКС.
Безусловно, лечение только интраназальными стероидами при сочетании заболеваний не оказывает влияния на течение БА и не должно быть использовано.
5.5. Бронхиальная астма и атопический дерматит
АД в раннем детском возрасте является фактором риска развития БА у детей, подростков и взрослых. У 1/3 детей с АД присоединяется БА;
тяжесть АД является фактором высокого риска развития БА;
сочетанные кожные и респираторные проявления аллергии характеризуются поливалентной сенсибилизацией, сопровождаются эозинофилией, высокими уровнями общего и специфических IgE в сыворотке крови;
для профилактики БА у детей с атопическим дерматитом необходимо адекватное комплексное лечение даже минимальных кожных проявлений аллергии.
Развитие атопии обычно начинается с ранней сенсибилизации к пищевым аллергенам. Поэтому эта сенсибилизация часто рассматривалась в качестве фактора риска и предиктора других проявлений атопии, в особенности астмы. Вместе с тем важно знать, что ранняя сенсибилизация к пищевым аллергенам сама по себе не является фактором риска для развития астмы.
Проведение масштабных когортных исследований детей с рождения, направленное на изучение заболеваемости всеми аллергическими заболеваниями, стартовавшее в Германии в 1990 г. (Немецкое мультицентровое исследование аллергии, Multicenter Allergy Study — MAS- 90), охватило более чем 1300 новорожденных. Детальный анализ распространения аллергических заболеваний в различных возрастных группах показал, что так называемый атопический жизненный цикл характеризуется общностью фенотипов, который выражается в развитии различных атопических заболеваний в различные периоды жизни больного.
Оценка результатов MAS исследования показала, что риск развития бронхиальной астмы у школьников прослеживался только в группе детей с ранней сенсибилизацией к пищевым аллергенам с последующим развитием сенсибилизации к ингаляционным аллергенам. Дети только с пищевой сенсибилизацией без развития последующей сенсибилизации к ингаляционным аллергенам в школьном возрасте не представляют группу риска по бронхиальной астме, как и дети без сенсибилизации.
Аллергический марш АД тесно связан с другими атопическими заболеваниями: 30–60% больных АД развивают БА, 35–66% АР. Исследование, проведенное в Тасмании в 1968 г. (8000 детей в возрасте 6–7 лет, которые затем были обследованы в возрасте 44 лет), показало, что изолированный АД в детстве повышал риск развития атопической БА к среднему возрасту в 4,1 раза.
«Клинические проявления аллергии в детстве появляются с характерной последовательностью. Однако причинной ассоциации между ранними и поздними проявлениями может не наблюдаться. Различные клинические проявления могут проявиться вследствие разного соотношения генетических и средовых факторов, различного возраста и пола» (U. Wahn, P. M. Matricardi). Исследования последних лет показали, что мутации в гене, кодирующем экспрессию белка филаггрин (1q21), являются главным предрасполагающим фактором в развитии АД. Филаггрин-зависимый АД составляет до 50% всех больных АД. Отмечено, что мутации филаггрин-гена ассоциированы с повышенным риском развития БА, но только у пациентов с АД.
Степень тяжести АД является фактором высокого риска развития БА. Длительное наблюдение (в течение 8 лет) за течением атопического дерматита, проведенное в Германии, показало, что у 43% детей наблюдалось развитие БА, а у 45% — аллергического ринита. Причем БА чаще возникала у детей с тяжелым течением атопического дерматита — у 70%, при легком — только у 30% детей.
Наблюдения последних лет свидетельствуют о том, что имеется отчетливая тенденция к увеличению числа больных с сочетанными формами кожной и респираторной аллергии. Частота сочетанных кожно-респираторных проявлений аллергии в структуре аллергических заболеваний у детей зависит от возраста и достигает 50–65%. Сочетание бронхиальной астмы с АД (дерматореспираторный синдром) обусловливает наиболее тяжелое течение заболевания, при котором периодически возникают обострения как атопического дерматита, так и БА, с кратковременными ремиссиями, резистентностью к медикаметозной терапии, снижением качества жизни больного ребенка и всей семьи в целом. Одной из особенностей ДРС является поливалентная сенсибилизация с гиперчувствительностью к аллергенам домашней пыли, Dermatophagoides pteronyssimus, Dermatophagoides farinae, грибковым, пыльцевым, пищевым, лекарственным аллергенам. Течение БА у таких детей наиболее упорное, сопровождается эозинофилией, высокими уровнями общего и специфических IgE в сыворотке крови, гастроинтестинальной аллергией.
источник
Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей.
Для данной болезни характерно приступообразное течение, обострения которого сопровождаются приступами удушья больного.
Данное заболевание отличается прогрессивным течением и сложным процессом лечения, а факторы, которые провоцируют развития данного недуга, все больше распространены. Дебют бронхиальной астмы приходится на возрастную группу пациентов от 10 до 15 лет, но может поражать и взрослых. Подробно о том, каковы причины возникновения, симптомы проявления, лечения заболевания бронхиальная астма поговорим в данной статье.
Разобравшись в том, что такое бронхиальная астма, становится понятно, что причин ее развития может быть множество.
Само определение болезни бронхиальная астма говорит о том, что это заболевание провоцируется несколькими факторами, как из внешней среды, так и во внутренних процессах организма.
Патогенез заболевания бронхиальная астма лежит в повышенной чувствительности бронхов. Именно по этой причине возникают приступы. Любой раздражитель, попадая в дыхательные пути, вызывает спазм, при котором трубки бронхов сужаются, вырабатывая слизь.
Это осложняет полноценное дыхание и приводит к удушью.
Бронхиальная астма – это астма, спровоцированная предрасположенностью к развитию аллергических реакций.
В основе повышенной раздражительности бронхов могут лежать такие причины:
наследственная предрасположенность к аллергическим реакциям организма; вредные для органов дыхания испарения, обусловленные профессией; не до конца вылеченные инфекционные заболевания органов дыхания; ухудшение качества воздуха и экологической обстановки; наличие пагубных для органов дыхания привычек (активное или пассивное курение); повышенный уровень пыли в воздухе; высокий уровень нагрузок на открытом воздухе; употребление лекарственных препаратов, ухудшающих функции бронхов и иммунной системы.
Причины, по которым бронхиальная астма развивается у взрослых пациентов, могут относиться к одному из перечисленных факторов или являться следствием их сочетания.
Прогноз течения заболевания бронхиальная астма во многом будет зависеть от общего состояния здоровья пациента и стадии болезни на момент обращения к врачу. В любом случае, лечение бронхиальной астмы – процесс трудоемкий и непростой.
Признаки, по которым проявляется бронхиальная астма в организме человека, делятся на первичные и вторичные признаки. И если первые симптомы заболевания астма могут быть проигнорированы пациентом или списаны на временное недомогание, то вторичные симптомы точно не останутся незамеченными.
Чтобы понимать, как проявляется бронхиальная астма, каковы отличия в симптомах разной степени тяжести, рассмотрим каждую группу подробнее.
Симптомы бронхиальной астмы на ранней стадии заболевания включают:
частые наступления одышки или удушья; интенсивный кашель; затрудненное дыхание с удлинением выдоха; заметные хрипы при дыхании; поза больного при наступлении приступа.
Такие признаки астмы, как одышка или удушье возникает при разных обстоятельствах. Внезапное ощущение нехватки воздуха легким может застать при перенесении физических нагрузок, вдыхании раздражителей или же, напротив, в состоянии покоя (во…
Архенгельская Елена Евгеньевна
пульмонолог, к.м.н., ассистент кафедры госпитальной терапии лечебного факультета СГМУ
Ночь. Слышно тяжелое дыхание малыша.
У него с вечера насморк и кашель.
Вдруг он просыпается с плачем из-за того, что ему трудно выдохнуть.
Вам кажется или на самом деле – слышны какие-то «свисты» в его груди.
Пожалуйста, зарегистрируйтесь или авторизуйтесь!
Нашли в тексте ошибку? Выделите её, нажмите — Ctrl+Enter
При копировании материалов ссылка на сайт обязательна
Приступ одышки, кашля и удушья у прежде здоровых людей молодого и среднего возраста чаще всего оказывается дебютом бронхиальной астмы.
В основе болезни лежит нарушение проходимости бронхов, обусловленное бронхоспазмом, воспалительным отеком слизистой и закупоркой бронхов мокротой. Все это в совместном сочетании носит название “бронхиальной обструкции”.
В промежутках между приступами больной бронхиальной астмой может чувствовать себя здоровым и не предъявлять никаких жалоб.
Повышенная чувствительность бронхов к раздражителям может быть врожденной или приобретенной формой реагирования больного на внешние или внутренние раздражители.
Бронхиальная астма может провоцироваться как аллергенами, так и другими факторами и в зависимости от этого подразделяется на две формы: неатопическую и атопическую.
К неатопической (неаллергической) форме бронхиальной астмы предрасполагают хронический бронхит, хроническая пневмония, хронические назофарингеальные очаги инфекции, ОРВИ, грипп.
Атопической бронхиальной астмой болеют люди с наследственной предрасположенностью к развитию иммунных реакций при контакте с белковыми веществами, не вызывающими у большинства здоровых людей иммунных реакций. Самой частой причиной атопической астмы является домашняя пыль, пыльца ветроопыляемых растений, споры плесневых грибов.
В начале болезни приступы удушья или тяжелой одышки почти всегда начинаются ночью.
За несколько дней или часов до приступа возникают заложенность носа, чувство напряжения в носоглотке, выделение из носа больших количеств жидкой слизи. Приступ начинается с мучительного кашля без выделения мокроты. Затем появляется одышка экспираторного типа (затруднен выдох), дыхание становится шумным, свистящим. Число дыханий урежается до 10 и менее в минуту. Больной покрывается испариной, вынужден сесть. Приступ заканчивается обычно кашлем с отделением светлой вязкой или густой и гнойной мокроты. Если приступ удушья не удается купировать за 24 ч, то развивается астматическое состояние. Во время приступа бронхиальной астмы в легких во время вдоха и выдоха выслушивается множество сухих свистящих хрипов.
Перкуторный звук по всем легочным полям – с коробочным оттенком.
Тоны сердца глухие, тахикардия. Повышается систолическое, иногда и диастолическое артериальное давление. На ЭКГ в момент приступа бронхиальной астмы выявляются признаки перегрузки правых отделов сердца.
Одышка с типичными приступами удушья беспокоит больных с «аспириновой астмой». Приступы одышки при этом заболевании…
* Национальная программа «Бронхиальная астма у детей. Стратегия лечения и профилактики». — М. 1997. Рекомендации Британского торакального общества // РМЖ.
— 1999. — № 5. ФВД — функция внешнего дыхания. ПСВ — пиковая скорость выдоха. Лечение Оценить соответствие проводимого ребенку базисного лечения степени тяжести бронхиальной астмы позволяет табл. 17-21. Таблица 17-21.
Ступенчатый подход к базисному лечению бронхиальной астмы у детей
*Национальная программа «Бронхиальная астма у детей.
Стратегия лечения и профилактики». — М.
1997. Алгоритм лечения приступа бронхиальной астмы показан на рис. 17-2. В условиях скорой помощи препаратами выбора являются р2-адреноагонисты, предпочтительно в форме ингаляций через небулайзер. ¦ Дексаметазон в/м в дозе 0,6 мг/кг массы тела или ¦ Сальбутамол в виде: ¦ дозированного аэрозоля по 1—2 дозы 3—4 раза в сутки или т ингаляций через небулайзер по 1,25—2,5 мг 3—4 раза в сутки или внутрь в дозе 3—8 мг/сут или
Алгоритм лечения приступа бронхиальной астмы
¦ Фенотерол: ¦ дозированный аэрозоль (например, беротек Н*) 2 дозы (200 мкг), повторно 1 доза (100 мкг) через 5 мин или ¦ беротек* — раствор для ингаляций через небулаизер 1 мг/мл фенотерола: детям до 6 лет 50 мкг/кг (10 капель соответствуют 0,5 мл), детям 6—14 лет — до 1,0 мл (20 капель), 3-4 раза в день или ¦ Фенотерол + ипратропия бромид: ¦ дозированный аэрозоль (беродуал*: в 1 дозе 50 мкг фенотерола и 20 мкг ипратропия бромида) по 1-2 ингаляции 2-3 раза в сутки; ¦ беродуал* — раствор для ингаляций через небулаизер (в 1 мл 0,5 мг фенотерола и 0,25 мг ипратропия бромида): детям до 6 лет до 50 мкг/кг фенотерола (10 капель соответствуют 0,5 мл) на прием, детям 6-12 лет — 10-40 капель на прием 3 раза в день.
Если ребенок применяет дозированные аэрозоли, их лучше вводить через спейсер по 1—2 дозы каждые 20 мин в течение 1 часа. При отсутствии небулайзера р2-адреноагонист можно вводить в/м, при нетяжелых приступах — внутрь. Добавление ипратропия бромида [атровент* — 20 мкг/доза, беродуал* (МНН: фенотерол + ипратропия бромид)] повышает эффективность лечения. Лечившиеся ранее по поводу астматического статуса дети должны получить дозу глюкокортикоида (дексаметазон в/м) в начале даже нетяжелого приступа или, по крайней мере, при отсутствии эффекта от первой дозы р2-адреноагониста. ¦ При нетяжелых приступах, снимаемых р2-адреноагонистами, госпитали зация не показана.
По окончании приступа глюкокортикоиды отменя ют сразу, так как кратковременное их введение не влияет на функции надпочечников. Дальнейшее лечение на фоне базисной терапии, опре деляемой по степени тяжести…
Бронхиальная астма – одно из наиболее распространенных заболеваний в мире, число больных БА превышает 150 млн.человек, из них примерно у 5% больных страдающих БА, имеют тяжелое течение заболевания.
В России распространенность симптомов БА сопоставима со среднемировыми показателями.
Иркутск – не исключение из этого правила, и каждые 4-5 лет число больных астмой увеличивается примерно в 2 раза, среди заболевших много детей.
Астма это хроническое воспалительное, генетически обусловленное заболевание, которое поражает дыхательную систему. На распространенность и тяжесть течения БА влияют генетические факторы, микроокружение, климат, социальная и расовая принадлежность, а также до конца не ясные глобальные факторы. Дыхательные пути у астматиков очень чувствительные и остро реагируют на различные провоцирующие факторы.
Бронхиальная астма многофакторное заболевание. Ее вызывают различные внутренние и внешние факторы. Внешними являются домашние аллергены, курение табака, респираторные инфекции, пыльца растений.
Существуют также факторы, провоцирующие обострения БА так называемые триггеры, к ним относятся: курение, физическая нагрузка, инфекции, изменения погоды, эмоциональные перегрузки.
До настоящего времени имеют место летальные исходы от астмы. И причина смертельного исхода, это в первую очередь неадекватное лечение больных в период приступа, недостаточное или позднее применение необходимой терапии.
О том, как не пропустить симптомы столь грозного заболевания, как держать астму под контролем, где следует отдыхать астматикам, рассказала Юлия Коржевская, аллерголог-иммунолог Иркутского диагностического центра.
10 важнейших фактов о бронхиальной астме, которые должен знать каждый взрослый человек. Потому что дебют астмы может состояться в любом возрасте.
- Астма – древнейшее заболевание.
Слово «астма» имеет греческие корни, дословно переводится как «трудно дышать». И история астмы насчитывает века и тысячелетия. Но лишь в нашем веке астму научились качественно лечить, держать под контролем. Хотя вылечивать астму до конца пока невозможно, это тяжелое хроническое заболевание. И главная цель лечащего врача и пациента – это д остижение контроля течения астмы.
Чтобы достигнуть ремиссии (состояния, при котором болезнь не имеет клинических признаков и симптомов, и нет необходимости в лекарственной терапии), иногда требуются месяцы и даже годы лечения.
Дебют астмы может состояться в любом возрасте. Чаще всего от 10 до 40 лет. Действительно, астматиком может стать и годовалый малыш, и пожилой человек. Возрастной период при этом заболевании не ограничен. Астма обычно формируется на фоне длительного контакта с аллергенами, и генетически обусловленной предрасположенностью ответа на аллергены и факторы провоцирующие обострение…
источник