В клинике госпитальной терапии Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова проводилось комплексное исследование метаболизма магния и его антагониста кальция у 133 больных БА. У обследованных пациентов было обнаружено достоверное снижение внутриклеточной концентрации Mg и увеличение Са наряду с уменьшением суточной экскреции магния с мочой. По данным нагрузочных тестов с сульфатом магния у больных отмечалась высокая задержка этого катиона (в среднем 54% от вводимой дозы). Полученные результаты свидетельствуют о том, что дефицит магния у пациентов с бронхиальной астмой имеет место не только в форменных элементах крови, но и в клетках, принимающих участие в развитии воспаления.
Соотношение внутриклеточных концентраций кальция и магния достоверно (р
Выполненные исследования послужили основанием для назначения больным бронхиальной астмой ингаляций аэрозоля сульфата магния. Было установлено, что препарат достоверно по сравнению с плацебо снижает неспецифическую гиперреактивность бронхов и секреторную активность тучных клеток, улучшая непосредственные и отдаленные результаты лечения больных бронхиальной астмой атопического генеза и физического усилия.
Таким образом, нарушения минерального обмена, по-видимому, являются одним из механизмов формирования синдрома гиперреактивности бронхов и бронхообструктивного синдрома у пациентов с бронхиальной астмой.
Помимо ионов калия, натрия, кальция и магния, в регуляции бронхиальной проходимости и различных фаз реакций гиперчувствительности принимают, вероятно, микроэлементы (МЭ).
В исследованиях, выполненых in vitro и in vivo, установлено, что наиболее чувствительны к дефициту меди и цинка Т-киллеры и Т-хелперы, макрофаги и нейтрофилы, в меньшей степени — В-лимфоциты. У экспериментальных животных, получавших диету с низким содержанием данных МЭ, и у больных с генетически детерминированными нарушениями обмена меди и цинка наблюдалось развитие Т- и В-иммунодефицитов, проявляющихся инфекционными поражениями внутренних органов, в том числе и легких. Селективный дефицит цинка приводил к гипоплазии тимуса, снижению активности тимолина и развитию Т-клеточного иммунодефицита. Полученные данные, вероятно, можно объяснить тем, что цинк регулирует синтез нуклеиновых кислот, активной формы тимолина и стимулирует Т-лимфоциты.
При изучении показателей обмена микроэлементов у больных затяжной пневмонией найдено снижение концентрации важнейших биоэлементов, в том числе меди и цинка, в сыворотке крови, сочетающееся с Т-и В-клеточным дисбалансом и депрессией ферментов метаболизма ксенобиотиков. Коррекция содержания МЭ с помощью препаратов растительного происхождения увеличивала эффективность действия иммуномодуляторов и способствовала более быстрому восстановлению иммуноэнзиматического статуса. На основании полученных результатов сделан вывод о том, что изменение микроэлементного состава крови является одной из причин формирования вторичных иммунодефицитных состояний при заболеваниях органов дыхания.
В серии исследований продемонстрировано дозозависимое торможение физиологическими концентрациями цинка Ig Е-опосредованного освобождения гистамина и лейкотриена С4 из тучных клеток и базофилов. По мнению авторов, ионы Zn, депонированные в гранулах мастоцитов, выделяются в процессе секреции медиаторов, выполняя роль регулятора по принципу отрицательной обратной связи. Полученные результаты обусловлены мембраностабилизирующим эффектом цинка, способностью этого катиона «маскировать» рецепторы для Ig E на поверхности тучных клеток, инактивировать фосфолипазу А2, а также его конкурентный антагонизм с кальцием. Последним объясняется устранение экспериментального аллергического бронхоспазма добавками солей Zn.
Таким образом, результаты цитируемых выше исследований свидетельствуют о том, что МЭ участвуют в регуляции клеточного и гуморального звеньев иммунитета, процесса сенсибилизации, интенсивности патохимической и патофизиологической стадий аллергических реакций немедленного типа, которым принадлежит существенная роль в формировании воспалительных изменений бронхов и легких.
Заслуживают внимания данные о способности МЭ контролировать активность перекисного окисления липидов (ПОЛ) и антиоксидантной защиты. Известно, что медь, цинк и марганец входят в состав супероксиддисмутазы, селен-глютатионпероксидазы. Эти ферменты являются компонентами внутриклеточной антирадикальной системы. Церулоплазмин, один из основных внеклеточных антиоксидантов, относится к классу медьсодержащих протеинов. Цинк, образующий химические связи с сульфгидрильными группировками белков, фосфатными остатками фосфолипидов и карбоксильными группами сиаловых кислот, обладает мембраностабилизирующим действием. Избыток ионизированного железа оказывает прооксидантное действие. Дефицит меди и цинка приводит к накоплению свободных радикалов в тканях.
Таким образом, нарушение обмена МЭ является одним из факторов, способствующих избыточной активации ПОЛ, участвующей в формировании воспаления бронхов и бронхиальной обструкции у больных бронхиальной астмой и хронической обструктивной болезнью легких.
источник
Астма – это состояние, сопровождающееся удушьем вследствие спазма мускулатуры бронхов и сужения просвета бронхиального дерева. Причинами его развития может служить непосредственное воздействие аллергена, что наблюдается наиболее часто, эндогенных провоцирующих факторов или отдельно выделяемая патология левых отделов сердца. В последнем случае состояние называется сердечной астмой. Оно встречается довольно редко и в основном астматический приступ наблюдается при бронхиальной астме.
Одним из наиболее важных факторов, определяющих правильное лечение, является этиология, то есть причина, спровоцировавшая развитие болезни.
При бронхиальной астме имеют значение как внешние, так и внутренние обстоятельства. Именно их взаимодействие часто приводит к обострению заболевания.
Однако бывают ситуации, когда приступ начинается без видимого воздействия аллергенов извне. В тех случаях, когда внешний источник, вызвавший реакцию, не обнаружен, принято говорить об астме эндогенного генеза.

- резкие перепады температур – переохлаждение;
- острый или длительный стресс;
- сильные физические нагрузки;
- инфекционные заболевания.
На последнем факторе следует остановиться подробнее, так как именно его присутствие наблюдается наиболее часто при бронхиальной астме эндогенного характера. Особенно опасны вирусные болезни дыхательных путей как состояние, напрямую влияющее на иммунные реакции в области бронхов и часто на их нервную регуляцию. В случае атопического (аллергического) происхождения болезни реактивность иммунитета также играет основополагающую роль в механизме развития приступа.
Неудивительно, что важным аспектом борьбы с астмой является нормализация работы иммунной системы и повышение сопротивляемости к инфекционным агентам. Известно, что польза витаминов при астме огромна.

- аскорбиновая кислота;
- витамины группы В;
- витамины А и Е;
- группа витамина P;
- витамин D.
В таблице подробно расписано биологическое действие этих веществ для улучшения состояниях больных бронхиальной астмой.
Таблица – Значение витаминов при лечении астмы
| Витамин | Химическое название | Действие на симптомы бронхиальной астмы |
|---|---|---|
| С | Аскорбиновая кислота | Ослабление сезонных проявлений. Снижает риск возникновения анафилактического шока и отека Квинке. Некоторые данные свидетельствуют об уменьшении под действием этого витамина содержания гистамина (основного вещества, вызывающего аллергические реакции) в крови |
| В | Никотиновая кислота (B3) | Снижение интенсивности астматических хрипов и скорости развития аллергической реакции |
| Пиридоксин (В6) | Нормализует обмен гистамина. Может быть снижен у больных, длительно принимающих брохорасширяющие препараты | |
| Цианокобаламин (В12) | Облегчение дыхательных движений во время приступа. Способствует благоприятному преодолению контакта с аллергенами и физических нагрузок. Уменьшает проявление аллергии к яичному желтку | |
| Е | Токоферол | Снижает продукцию медиаторов воспаления. Способствует уменьшению кашля, выраженности свиста, затрудненности дыхания. Улучшает функционирование сердца. Употребляется в комбинации с витамином А (ретинолом) |
| Р | Рутин | Нормализует реактивность иммунной системы |
| D | Кальциферол | Уменьшает восприимчивость дыхательных путей к аллергенам, снижает воспалительные реакции |
Прежде чем начинать употреблять какие-либо витаминные препараты или комплексы при бронхиальной астме, необходимо проконсультироваться с врачом. Аллергические реакции весьма вариабельны, поэтому назначение витаминов рассматривается в каждом отдельном случае индивидуально.
Помимо вышеуказанных полезных соединений существуют определенные микроэлементы и химические вещества, которые также показаны, когда у больного может развиться астматический приступ.
В медицине известны следующие клинические данные о влиянии различных компонентов на течение заболевания:
- Цинк (Zn) снижает восприимчивость бронхов к воздействию раздражающих веществ-аллергенов. Его дефицит обнаруживается у многих людей с нарушениями в работе дыхательной системы.
- При приеме селена (Se) по 100-200 мкг в сутки наблюдаются значимые улучшения в состоянии больных.
-
Магний (Mg) обладает некоторыми спазмолитическими свойствами, расслабляет мышцы. Снижает восприимчивость организма к аллергенам. Его в некоторых случаях при бронхиальной астме даже назначают внутривенно.
- Молибден (Mo) специфически снижает реактивность организма при аллергических реакциях на сульфиты, которые содержаться, к примеру, в яйцах или вине.
- N-ацетилцистеин разжижает мокроту.
- Теобромин (содержится в продуктах из какао) может применяться в качестве бронхорасширяющего вещества.
Отдельно стоит сказать о применении незаменимых жирных кислот ввиду их выраженной противовоспалительной активности. Они препятствуют спазмированию бронхов и их набуханию. К данной группе веществ относятся:
- Линолевая кислота;
- Гамма-линоленовая кислота.

Известно, что олеиновая кислота, та самая, что входит в состав оливкового масла, оказывает тормозное действие на высвобождение гистамина. Данный биогенный амин вырабатывается особыми высокоспециализированными элементами иммунной системы – тучными клетками. Они содержаться в тканях, в крови же их роль играют другие клетки из лейкоцитарного ростка – базофилы.
Любые синтетические микроэлементы, как и витамины при астме, назначаются лишь врачом на основе опроса и осмотра больного, тщательной проработки анамнеза его жизни и анализа лабораторных данных.
Баланс всех компонентов человеческого организма весьма важен для поддержания здоровья и любое вмешательство должно быть обдуманным, главное – обоснованным.
Прием любых лекарственных средств неизбежно сопряжен с риском возникновения различных сопутствующих нежелательных эффектов. В связи с этим к приему аптечных, а иногда и употреблению в натуральном виде некоторых витаминов следует относиться с осторожностью. Организм, который страдает какой-либо из форм аллергии, в большей мере подвержен также развитию пищевой аллергии.
К применению различных витаминов существуют следующие известные противопоказания:
- болезни, связанные с патологией крови, и особенно эритроцитов (гемохроматоз, талассемия, сидеробластная анемия);
- повышенная экскреция с мочой оксалатов;
- наличие камней в почках;
- сахарный диабет.
- повышенное содержание в крови кальция;
- атеросклероз;
- мочекаменная болезнь;
- хроническая сердечная недостаточность;
- беременность и период кормления;
- повышенное содержание фосфора в крови.

- нежелательно употреблять детям до 12 лет;
- инфаркт миокарда, острая форма.
- беременность, первый триместр;
- не следует принимать детям до 3 лет.
Также противопоказанием для приема любых витаминов можно назвать индивидуальную непереносимость какого-либо из них. Здесь перечислены и те противопоказания, при которых можно употреблять препарат, но с осторожностью.
К побочным эффектам приема большинства из витаминов можно отнести:
- тошноту;
- повышение секреции желудочного сока;
- общую слабость или наоборот повышение возбудимости центральной нервной системы;
- головокружение;
- дерматит;
- местную реакцию в виде появления боли в области введения или инфильтрата;
- гипервитаминоз.
У каждого витамина имеются свои специфические побочные эффекты при несоблюдении прописанных дозировок:
- аскорбиновая кислота может вызвать серьезные изменения в показателях крови, обмене веществ и функциях сердца;
-
пиридоксин – онемение в области конечностей, уменьшение лактации у женщин, изредка судороги;
- никотиновая кислота при передозировке ударяет по желудочно-кишечному тракту и печени;
- при повышенном содержании в организме витамина В12 страдает сердце и головной мозг, увеличивается свертываемость крови;
- очень остро проявляется гипервитаминоз кальциферола: начиная от нарушений пищеварения и функции почек, заканчивая болями в костях и воспалительными процессами в поджелудочной железе.
Повышение иммунной сопротивляемости организма является одним из главных факторов успешного преодоления заболевания. Помочь в этом может прием витаминных комплексов, однако обязательно нужно учитывать противопоказания и индивидуальные особенности организма, чтобы получить максимальную пользу и избежать побочных эффектов.
источник
Аптека нелекарственной оздоровительной продукции. Официальный сайт Витаминного центра Витамины для Вас
Аптека нелекарственной оздоровительной продукции
Если вы страдаете одышкой, у вас свистящее дыхание, напряженность в грудной клетке, хронический кашель с прозрачной или белой мокротой, вы, возможно, один из 3% людей, имеющих астму. Во время приступов астмы мелкие бронхи сужаются, возникает спазм, создавая трудности для доступа воздуха. Если спазм воздухоносных путей слабый, ощущается небольшое напряжение или посвистывание при дыхании. Небольшой кашель — это терпимое неудобство. Но иногда приступы приводят к жестокому спазму, и тогда астма может угрожать жизни, если не лечится правильно и вовремя. Любой астматик, у которого бывают приступы такого типа, должен находиться под бдительным наблюдением лечащего врача.
Именно потому, что существует много различных уровней тяжести астмы, у нее много разных причин возникновения. У некоторых людей астма развивается вследствие аллергии на пыльцу, домашних животных, пыль, те или иные виды пищи и некоторые лекарственные препараты. У одних людей свистящее дыхание возникает при физической нагрузке, у других — только при респираторных инфекциях. Могут ли помочь витамины и неорганические элементы при том, что рецепты врача все еще являются основой лечения астмы? Да, могут. Давайте рассмотрим, каким образом.
Кофеин в кофе и его родственник теобромин, найденный в чае, действуют как эффективные бронхорасширяющие средства (вещества, которые расслабляют и увеличивают просвет бронхиальных трубок). Действительно, в течение длительного времени при лечении астмы в качестве бронхорасширяющего средства прописывали теофиллин, являющийся в действительности не чем иным, как особой формой кофеина (но почти в два раза более сильной). Рекомендации: если кофеин не противопоказан по другим показаниям (проблемы с сердцем), можно снять легкий астматический приступ, выражающийся в затрудненном дыхании или одышке, с помощью кофеина, содержащегося в трех-четырех чайных чашках (по 160-180 г) обычного кофе, которые можно выпить в течение дня. Каждая чашка содержит около 150 мг кофеина. Предостережение: если постоянно использовать прописанные лекарства, содержащие теофиллин, кофеин может очень помочь, поскольку эти два вещества взаимосвязаны. Однако если их комбинировать, может возникнуть токсическая передозировка теофиллина. Симптомы токсической передозировки заключаются в треморе (дрожании) рук, тошноте и рвоте, раздражительности, бессоннице, избыточно повышенной активности.
Астматические хрипы усиливаются, если в рационе понижено содержание никотиновой кислоты. Если астматическая одышка имеет место главным образом вследствие аллергии, прием никотиновой кислоты помогает облегчать симптомы, вероятно, потому, что тучные клетки выбрасывают меньше гистамина (см. статью «Витамины против аллергии»). Рекомендации: принимайте 100 мг никотиновой кислоты ежедневно.
Уровень витамина В6 (пиридоксина) у астматиков может быть низким, особенно у людей, которые принимают лекарства-бронхорасширители на основе теофиллина. Применение витамина, по-видимому, помогает при астматической одышке, иногда значительно. Рекомендации: можно начать с дозы 50 мг один или два раза в день. Если после трех-четырех недель астматические приступы стали менее тяжелыми и появляются реже, следует придерживаться этой дозы. Если такая доза не дает результата, можно ее увеличить до 100 мг два раза в день. Но выше этого уровня дозу увеличивать нельзя, и нужно немедленно прекратить принимать дополнительную дозу витамина, если развивается онемение или покалывание в ступнях или кистях рук. Высокие дозы витамина В6 иногда вызывают нервное возбуждение, которое может стать постоянным, если продолжать прием витамина в высоких дозах. Доза в 200 мг, которую некоторые исследователи применяли даже в лечении детей, не должна вызвать осложнений, но с этим витамином лучше ошибиться в диапазоне безопасных доз. У некоторых людей возникает реакция на этот витамин, у других — нет, но невозможно предсказать наперед, будет ли она у вас или нет.
На основании большого числа исследований на людях всех возрастов, включая грудных младенцев, доказано, что витамин В12 является превосходным средством облегчения астматического дыхания. В точности неизвестно, как витамин помогает расслаблению бронхиальных трубок, но он весьма эффективен в повышении способности переносить физические нагрузки и аллергены, т. е. вещества, вызывающие симптомы аллергии. Рекомендации: если за вами будет наблюдать врач, наилучший способ применения этого витамина — еженедельные инъекции 1000 мкг препарата в течение четырех недель, а затем ежемесячные инъекции этого же количества витамина в течение трех-четырех месяцев, пока не наступит прекращение симптомов болезни. Несколько менее эффективно применение сублингуальной формы витамина (растворяющейся под языком) в той же дозе по той же схеме. Как показали исследования, одна и та же доза применяется для всех возрастов.
Дефицит витамина С может вызвать усиление астматических симптомов (стесненность дыхания), особенно если астма вызвана аллергией или физической нагрузкой. Эффективность применения витамина С, вероятно, обусловлена уменьшением высвобождения гистамина или стимуляцией тела производить «хорошие» эйкозаноиды (для получения более детальной информации см. статью о витамине С). У людей с соответствующим типом астмы приступы становятся менее частыми и менее сильными, хотя следует сразу добавить, что некоторые люди не подходят для этого типа терапии. Рекомендации: если вы задыхаетесь от физической нагрузки, примите перед ней от 500 до 1000 мг витамина С.
Комбинация витамина С и никотиновой кислоты, по-видимому, усиливает действие каждой компоненты в снижении астматической одышки. Используя эти препараты вместе, можно для получения того же эффекта облегчения астматических симптомов снизить их дозу. Рекомендации: принимайте от 90 до 110 мг никотиновой кислоты вместе с 250-300 мг витамина С в день.
Анализ крови, взятой у людей во время астматического приступа, часто показывает дефицит магния. Неясно, почему этот дефицит может влиять на развитие приступа затрудненного дыхания, но исследователи предполагают, что эти два фактора могут быть связаны. Несмотря на то что в медицинской литературе нет прямых рекомендаций для подобной ситуации, можно применять магний в больших количествах, чтобы предотвратить его дефицит. Рекомендации: принимайте аспартат магния в количестве 200 мг ежедневно. Обратите внимание на обсуждение этого элемента в статье, для того, чтобы понять, как он взаимодействует с кальцием. Для достижения наилучших результатов эти два элемента следует принимать вместе в ориентировочной пропорции 2 мг кальция на 1 мг магния. Нужно принимать ежедневно по крайней мере от 400 до 800 мг кальция с магнием.
Дефицит молибдена очень часто имеет место у людей, обладающих аллергической чувствительностью к сульфитам (встречаются в вине и яйцах). Именно молибден является тем веществом, которое необходимо для ослабления токсического действия сульфитов, и, испытывая недостаток в нем, вы становитесь еще сильнее подвержены действию аллергической чувствительности. Если у вас развивается астматический приступ при потреблении продуктов с сульфитами, вы можете стать более терпимы к ним, если добавите в свой рацион молибден. Рекомендации: начните с приема 250 мкг молибдена дважды в неделю, затем увеличьте дозу до 500 мкг дважды в неделю и, наконец, если это будет необходимо, для достижения максимального эффекта можно увеличить дозу до 750 мкг дважды в неделю. Остановитесь на минимальной дозе, которая, по вашим наблюдениям, достаточно ослабляет астматические симптомы.
Врачи полагают, что N-ацетилцистеин, модифицированная аминокислота, являющаяся составной частью белков, в форме, пригодной для вдыхания, разжижает густую, липкую мокроту пациентов, страдающих астмой. Применение препарата в виде ингаляций дает хорошие результаты. Его действие не всегда такое же эффективное, как таблеток или капсул, принимаемых внутрь, тем не менее он очень хорошо действует на некоторых людей, у которых густая мокрота. Несмотря на то что цистеин сам по себе не способен облегчить все астматические симптомы, если он вообще на вас действует, с его помощью вы можете снизить дозу тех бронхорасширяющих препаратов, которые необходимы вам по остальным показаниям. Рекомендации: начните с приема 200 мг дважды в день, затем через неделю принимайте эту дозу трижды в день. Если вы не почувствуете облегчения, можно увеличить дозу до 400 мг дважды в день. Если и эта доза не даст результата, ее можно увеличить до 500 мг два раза в день. Однако этот уровень превышать не рекомендуется, поскольку в данном случае вероятность хорошего результата от цистеина весьма мала.
Незаменимые жирные кислоты, играющие важную роль в регуляции воспалительных простагландинов в организме, могут помочь снизить набухание и спастическую гиперактивность бронхиальных трубок, особенно при аллергической астме. Рекомендации: полезно дополнить ваш рацион одной-двумя столовыми ложками растительного масла: кукурузного, канолового или оливкового, приготовленного методом холодного прессования, добавив его в легкую приправу для винегрета. Можно найти дополнительный источник омега-6 незаменимых жирных кислот в капсулах препарата Omega Max, содержащим катуральный жир хладноводных рыб , принимаемом по две капсулы в день. Чтобы получить максимальный эффект, следует насколько возможно снизить потребление рафинированного сахара и крахмала. Если вы по каким-либо причинам не сможете получить этот продукт, можно приготовить подходящий заменитель, — и капсулы с рыбьим жиром, добавив к ним витамин Е (который предохраняет эти необходимые жиры от окисления и порчи). Принимайте от одного до трех раз в день 500 мг масла энотеры (источника линолевой кислоты в капсульной форме), 1000 мг рыбьего жира и 100 ME витамина Е. (Опасность для больных диабетом: рыбий жир может вызвать у некоторых диабетиков колебания концентрации сахара в крови. Контролируйте содержание сахара в крови и прекратите принимать их, если уровень сахара в крови станет невозможно контролировать.)
У людей с бронхиальной астмой может вызывать спазмы бронхиальных трубок и усиление астматического дыхания L-триптофан, одна из незаменимых аминокислот, входящих в состав белков. Рекомендации: не принимайте сопутствующий триптофан (обычно запрещенный к продаже) и снижайте количество триптофана в пище до 300 мг в день в течение двух недель для того, чтобы посмотреть, не улучшится ли ваше состояние. В 60 г животного белка (в мясе, яйцах, молоке) содержится 600 мг триптофана. Это означает, что вы должны снизить потребление животного белка из указанных источников триптофана до уровня не более 30 г. Этот уровень слишком мал для взрослых людей. Но, добавляя белки неживотного происхождения, такие как тофу, соевый творог, наряду с малым количеством потребляемого триптофана, вы сможете получать достаточно хороший белок, чтобы удовлетворить потребность организма в восстановлении и сохранении мышечной работоспособности. Если на протяжении от двух до четырех недель вы не заметите улучшения своего астматического состояния, нет необходимости продолжать эту диету и вы можете вернуться к обычному питанию.
Алкоголь в чистом виде действует как мягкий бронхорасширитель и в этом смысле может до некоторой степени действительно помочь при астматических спазмах. Однако мы его очень редко пьем в чистом виде. Чаще всего он присутствует в виде добавок в напитках, таких как пиво, вино или различные спиртные напитки на основе дистиллированного спирта. Если вы страдаете от аллергии к пище и если астматические симптомы зависят от этой аллергии, у вас может развиться астматическое дыхание из-за других компонент в спиртных напитках — остатков хмеля, солода, винограда, ячменя, сульфитов в вине или кукурузы, из которой приготавливаются ликеры. Рекомендации: несмотря на то что умеренное количество алкогольных напитков (стакан вина или 30 г хорошего ликера или пива в день) может не причинить вам беспокойства или может даже помочь расслабиться во время перелета на самолете, применяйте их с осторожностью. Так же как с другими видами пиши, вам следует все время контролировать свою реакцию и избегать экспериментов, чтобы быть уверенным в том, что напитки не затрудняют ваше дыхание и не вызывают кашель.
Рацион с большим содержанием натрия может усилить спастическое сужение бронхиальных трубок, которое вызывается гистамином. Рекомендации: не добавляйте большого количества соли в пищу. Под этим подразумевается — не солите пищу. Это будет помощь вам. Однако вы можете снизить удержание соли в организме более радикальным способом, с помощью основной диеты, которая отучит ваш организм удерживать соль. Диета с большим содержанием крахмала и сахара способствует удержанию соли и жидкости.
источник
Роль макроэлементов при бронхиальной астме.
Из всех макроэлементов для больных бронхиальной астмой наибольшее значение имеют натрий, точнее, хлористый натрий (поваренная соль) и магний.
Поваренная соль содержит положительно заряженный атом натрия и отрицательно заряженный атом хлора и является одним из важнейших электролитов (электролитом называют жидкий раствор, в котором содержатся заряженные частицы) в живом организме. В организме электролиты растворены в трех основных «резервуарах» — внутриклеточной жидкости, внеклеточном пространстве и крови (точнее, ее жидкой части — сыворотке). В плазме крови натрий составляет приблизительно 93% всех катионов (положительно заряженных ионов), а хлорид находится на первом месте среди анионов (отрицательно заряженных ионов). Средняя концентрация натрия в плазме крови — 142 миллиэквивалента в литре (мэкв/л), концентрация хлорида — 103 мэкв/л. По сравнению с концентрацией в крови, содержание ионов натрия и хлора во внутриклеточной жидкости значительно меньше. Свыше 95% соли выводится из организма через почки, при этом ведущую роль играют ионы натрия, за которыми пассивно следуют ионы хлора. Обмен ионов натрия тесно связан с обменом ионов калия. Употребление богатой калием пищи вызывает повышенное выделение натрия из организма, и наоборот, потребление большого количества натрия (поваренной соли) приводит к потере калия. Преимущественное использование продуктов животного происхождения приводит к сбалансированному поступлению в организм ионов калия и натрия. Натрий и хлориды содержатся практически во все продуктах. Больше всего их в хлебе, ржаном и белом.
Много поваренной соли содержится в различных консервированных продуктах, солениях и маринадах, поскольку для их приготовления необходимо использование хлорида натрия. В частности, поэтому их применение указанных продуктов при бронхиальной астме нежелательно. Это связано с тем, что избыток поваренной соли в пище может повысить так называемую реактивность бронхов, о которой говорилось ранее. Повышение бронхиальной реактивности (возникновение гиперреактивности бронхов) означает, что воздействие на бронхи любого аллергена или иного раздражителя (ирританта, от лат. irritare — раздражать) может вызвать спазм бронхов и утяжелить течение болезни. Больным бронхиальной астмой вполне достаточно того количества соли, которое содержится в продуктах питания. Рекомендуется обходиться без дополнительного подсаливания пищи, в том числе и при кулинарной ее обработке. Достаточно потреблять в сутки 1 г натрия (около 2,5-3 г поваренной соли) и 1,5 г хлорида, конечно, если нет повышенной потери соли с потом при обильном потении. В сутки при соблюдении стандартной диеты с пищевыми продуктами без дополнительного подсаливания больной получает 4-5 г соли.
Роль макроэлементов при бронхиальной астме.
Другим важным для больных бронхиальной астмой минеральным элементом является магний. В организме человека содержится около 25 г магния. Большая его часть находится в костях в виде фосфата и бикарбоната магния. Таким образом, кости можно считать депо этого элемента. Приблизительно 20% магния содержится в различных мягких тканях, преимущественно в связи с белками. Наряду с калием (и в отличие от натрия) магний является преобладающим катионом в клетке. Внутриклеточная концентрация магния — 10 ммоль/л, что в 10 раз превышает концентрацию магния в плазме крови. Большая часть внутриклеточного магния находится в митохондриях — внутриклеточных структурах, играющих важнейшую роль в энергетическом обмене. Наряду с кальцием, магний участвует в регуляции сократимости дыхательных мышц, обеспечении нервно-мышечной проводимости, а также в различных фазах аллергических реакций. Магний тормозит сокращение гладкой мускулатуры бронхов и легочных сосудов, препятствуя тем самым развитию бронхоспазма, подавляет выделение гистамина из тучных клеток и ацетилхолина из нервных окончаний. Следует напомнить, что оба эти биологически активных вещества также вызывают бронхоспазм и способствуют развитию аллергического воспаления бронхов. Проведенные исследования показали наличие связи пониженного потребления магния с пищей и нарушения легочных функций, в частности возникновения неспецифической реактивности бронхов. Магний также является стабилизатором богатого энергией соединения — аденозинтрифосфата (АТФ) и необходим для поддержания нормальной активности более 300 ферментов. Интересно, что у больных бронхиальной астмой и у их кровных родственников, обнаруживаются дефицит ионов магния и избыток ионов кальция в клетках крови, в частности в эритроцитах. Это говорит об однотипных нарушениях баланса магний-кальций на разных этапах развития бронхиальной астмы и подтверждает обоснованность рекомендации соблюдать обогащенную магнием диету. Суточная потребность здорового человека в магнии — 300 мг. Больные бронхиальной астмой вполне могут принимать с пищей на 50-70% магния больше, т. е. 450-500 мг. Такое количество содержится в составе употребляемых в пищу продуктов и воды (поэтому в естественных условиях редко встречается истинный дефицит магния). Из тех продуктов, которые могут использоваться больными бронхиальной астмой, особенно много магния в злаках (необработанных), листовых зеленых овощах и бобовых. Предложены также таблетки, содержащие 200 мг магния в виде хелатного комплекса, но эффективность их использования при бронхиальной астме еще следует подтвердить. При соблюдении грамотно разработанной диеты, обогащенной магнием, этого макроэлемента, поступающего с пищей и питьевой водой, должно быть достаточно.
Роль макроэлементов при бронхиальной астме.
Если больные бронхиальной астмой долго принимают глюкокортикидные гормоны (например, преднизолон в таблетках), у них могут произойти изменения в костях, которые носят название «деминерализация костей». В основном это связано с потерей костной тканью кальция. В организме содержится около 1200 г кальция, и 99% этого количества сосредоточено в костях в виде оксиапатита. Минеральный компонент костной ткани находится в состоянии постоянного обновления, которое регулируется двумя типами клеток. Один из них — остеокласты (osteon — кость) — осуществляют рассасывание костного вещества с последующим выходом кальция и фосфора в кровь. Таким образом поддерживается постоянный уровень этих электролитов в крови. Другой тип клеток — остеобласты. Эти клетки способствуют кальцификации костной ткани — отложению фосфорно-кальциевых солей. В результате такого непрерывного обновления растут кости скелета. У взрослого человека скелет полностью обновляется за 10-12 лет, у детей — за 1-2года. У взрослых за сутки выводится из костей до 700 мг кальция и столько же откладывается заново. В регуляции всасывания в кишечнике кальция и его обмена, в частности в костной ткани, принимает участие витамин D, а также гормоны паращитовидных желез (паратиреоидин) и щитовидной железы (тирео-кальцитонин). Всасывание кальция в тонком кишечнике регулируют активные формы витамина D, которые образуются в почках под влиянием паратиреоидина (паратгормона). В костях этот гормон повышает активность остеокластов, т. е. резорбцию («рассасывание») кости и поступление кальция в кровь, а тиреокальцитонин (кальцитонин) повышает активность остеобластов, т. е. отложение кальция в костях, и соответственно снижает уровень кальция в крови.
Суточная потребность взрослого человека в кальции — 1000 мг (1 г). Основным источником кальция для детей является грудное молоко, в котором содержится до 40 мг кальция в 100 мл. Много кальция в твороге (150-170 мг на 100 г продукта), в бобовых (например, фасоль содержит 65 мг кальция на 100 г). В продуктах животного происхождения и в большинстве фруктов содержание кальция незначительно — его может быть недостаточно при потреблении преимущественно этих продуктов.
Как уже было сказано, длительный прием больными бронхиальной астмой глюкокортикоидных гормонов, которые стимулируют так называемые катаболические процессы (т. е. процессы тканевого распада, в частности рассасывание кости из-за стимуляции остеокластов), приводит к развитию остеопороза — деминерализации костей. Одной диетой исправить это нарушение невозможно, тем более что не всегда больные бронхиальной астмой могут употреблять молочные продукты в достаточном количестве. Поэтому необходимо дополнительное введение кальция и создание условий, при которых он будет усваиваться костной тканью. Сейчас необходимые средства есть. Все больные, принимающие глюкокортикоиды, должны получать в сутки не менее 1500 мг кальция. Это может быть обеспечено приемом таблеток «Кальциум форте» или «Мегакальциум», которые содержат 500 и 1000 мг кальция соответственно. Для лучшего усвоения кальция костной тканью целесообразно применять кальцитонин. Достаточно эффективен синтетический кальцитонин лосося — «Миакальцик», а также комплексные препараты, содержащие кальций и активированную форму витамина D, например «Кальций-Б3-Никомед». Используется также оссеингидроксиапатитный комплекс «Остеогенон», в состав которого входят кальций, фосфор и различные белки, содержащиеся в костной ткани. С помощью этих средств может быть сделана более или менее удачная попытка нормализовать обмен кальция больных бронхиальной астмой, принимающих гормональные препараты. У остальных больных, которые не принимают системные стероидные гормоны, при правильно разработанной и сбалансированной диете не должно быть дефицита кальция.
источник
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
П ри ведении больного бронхиальной астмой основное внимание клинициста сосредоточено, как правило, на респираторной функции. Однако при тяжелом течении заболевания, особенно при использовании системных глюкокортикоидов, пациенты имеют высокий риск развития остеопороза, характерные проявления которого – снижение массы костной ткани и нарушение ее микроархитектоники – обусловливают снижение прочности кости и повышенный риск переломов. Это заболевание утяжеляет течение бронхиальной астмы, приводит к длительным госпитализациям, большим финансовым затратам, необходимости в постороннем уходе за больными с переломами и в значительном числе случаев – к смертельным исходам.
В начальных стадиях остеопороз протекает бессимптомно. Клинические проявления (боли в спине, снижение роста, переломы различной локализации), заставляющие пациента обратиться за медицинской помощью, появляются в тяжелой стадии заболевания. Для ранней диагностики остеопороза используется денситометрический метод количественной оценки минеральной плотности костной ткани (МПКТ). Согласно рекомендациям ВОЗ снижение МПКТ на 1–2,5 стандартных отклонений (SD) от пиковой костной массы (так называемый Т–критерий) соответствует остеопении, более чем на 2,5 SD – остеопорозу, а наличие при этом хотя бы одного перелома свидетельствует о тяжелом остеопорозе [1]. Эти критерии первоначально были разработы для постменопаузального остеопороза, но в дальнейшем стали использоваться в диагностике остеопороза другой этиологии, как у женщин, так и у мужчин. Благодаря этому методу стали появляться данные о распространенности остеопороза при различных заболеваниях, углубились знания о факторах риска.
Факторы риска развития остеопороза при бронхиальной астме
Анализ факторов риска, способствующих развитию остеопороза при бронхиальной астме, следует начать с тех, которые обычно выпадают из поля зрения клиницистов. В противовес ранее распространенной точки зрения, согласно которой риск остеопороза определяется только использованием системных глюкокортикоидов (СГК), с появлением методов ранней диагностики остеопороза в литературе стали накапливаться данные о значительной распространенности низких показателей МПКТ у больных, не принимающих эти препараты.
На состояние костной ткани у больных бронхиальной астмой часто влияют факторы, сопутствующие заболеванию. Если заболевание началось в детском возрасте, эти факторы могут привести к нарушению формирования пиковой костной массы, что дополнительно повышает риск развития остеопороза в зрелом и пожилом возрасте [2] (рис. 1).
Рис. 1. Факторы риска развития остеопороза при бронхиальной астме
Недостаточное потребление продуктов, содержащих кальций и витамин D (особенно молока, рыбы, орехов), зачастую связано не только с индивидуальными особенностями питания, но и с развитием пищевой аллергии на эти продукты. Нередко среди больных бытует ложное убеждение о том, что «молоко увеличивает количество мокроты».
При плохо контролируемом течении заболевания снижается толерантность к физическим нагрузкам, а отсюда – и уровень физической активности. Больные с астмой физического усилия избегают активных физических упражнений, необходимых для укрепления костной ткани. У больных бронхиальной астмой среднетяжелого и тяжелого течения физическая активность снижена вследствие выраженных респираторных симптомов и частых госпитализаций.
У 90% тяжелых больных наблюдается гиперрезорбция костной ткани. Причины ее возникновения в 40% случаев связаны с дефицитом витамина D, примерно в 10% – с резорбцией костной ткани вследствие иммобилизации, и в 45% отмечается сочетание этих двух факторов. Иммобилизация даже на такой короткий период, как 6–8 недель, приводит к 10%–ной безвозвратной потере МПКТ, что в 2 раза увеличивает риск переломов [3]. Определенную роль играет гипоксия, воздействующая на костномозговые клетки и трофику тканей.
Известным фактором риска является курение. Оно не только способствует снижению МПКТ, но и вызывает мышечную слабость, увеличивая риск падений, и, следовательно, появления переломов. Эта проблема имеет большое значение у больных ХОБЛ.
В последние годы широко обсуждается влияние воспалительного процесса на костный метаболизм. Известно, что большое количество цитокинов, регулирующих воспалительный процесс, принимают также участие в костной резорбции. В норме они не определяются в крови, но при выраженном воспалении их концентрация значительно возрастает. ФНО- a , ИЛ-1 b и ИЛ–6 хорошо известны пульмонологам как цитокины «раннего ответа». Эти цитокины продуцируются в большом количестве при таких заболеваниях, как астма, ХОБЛ, туберкулез, муковисцидоз и саркоидоз. Они же участвуют в процессе костной резорбции. Наиболее убедительные доказательства получены для ФНО- a , который способствует пополнению количества и созреванию предшественников остеокластов. Мощными медиаторами остеокластогенеза являются также ИЛ–1 и ИЛ–6. Для примера, ИЛ–1 в 4, а иногда и в 10 раз более сильный фактор костной резорбции in vitro, чем паратиреоидный гормон. Таким образом, эти и другие цитокины (включая ИЛ–11 и макрофагальный колониестимулирующий фактор) могут обеспечивать связь между воспалительным процессом в бронхолегочной системе и костным ремоделированием и способствовать потере костной ткани.
В последние годы широко обсуждается роль недавно идентифицированного белка–лиганда остеопротегерина (OPG–L или RANKL), являющегося мощным активатором резорбции костной ткани. Обнаружено, что RANKL высвобождается не только из остеобластов, но и из макрофагов и Т–лимфоцитов. Способность активированных Т–лимфоцитов высвобождать этот белок может объяснять, почему аутоиммунные заболевания, такие как астма, рак, лейкозы и хронические вирусные инфекции (например, гепатит), приводят к системной или локальной потере костной ткани [4].
Процессы, происходящие при хроническом воспалении, пока недостаточно изучены. Гораздо больше известно о последствиях приема глюкокортикоидных препаратов.
Глюкокортикоиды (ГК) – наиболее эффективные препараты для базисного лечения бронхиальной астмы. Врачи аллергологи–иммунологи и пульмонологи лидируют по назначению системных и ингаляционных ГК в сравнении с врачами других специальностей. Ингаляционные ГК регулярно использует 3% популяции Европы [5]. Большое исследование, проведенное в Великобритании в 2000 г., показало, что 40% больных, постоянно принимающих пероральные ГК, – это лица с патологией органов дыхания, в том числе 30,5% – с бронхообструктивными заболеваниями [6].
Вместе с тем ГК имеют много серьезных побочных эффектов, к числу которых относится ГК–индуцированный остеопороз. Потеря костной ткани наступает непосредственно вслед за началом ГК–терапии и является результатом механизмов, включающих подавление костного формирования и увеличение костной резорбции (рис. 2). Формирование костной ткани снижается в результате ингибирования ГК функции остеобластов. Усиленная костная резорбция является следствием вторичного гиперпаратиреоза, развивающегося при подавлении ГК абсорбции кальция в желудочно–кишечном тракте и усиления его экскреции с мочой. Повышение уровня паратиреоидного гормона активирует остеокласты. Значимую роль в процессе резорбции под влиянием ГК–терапии играет снижение уровня половых гормонов. Интересные данные, способные дать объяснение резорбтивному эффекту ГК, были получены при изучении влияния этих препаратов на систему регуляторных белков, играющих важную роль в остеокластогенезе, а именно остеопротегерин–RANK–RANKL. Обнаружено, что ГК уменьшают продукцию остеопротегерина, способствующего формированию кости, и усиливают выработку RANKL, что ведет к стимуляции созревания и повышению резорбтивной активности остеокластов [7].
Рис. 2. Схематическое представление механизмов костной потери у больных с глюкокортикоид-индуцированным остеопорозом. ПТГ — паратиреоидный гормон
Системные глюкокортикоиды. Любой больной, получающий СГК–терапию, подвергается риску развития остепороза независимо от возраста, этнического происхождения, пола, наличия или отсутствия других факторов риска, описанных для остеопороза иной этиологии. Им обусловлено более половины случаев остеопороза в молодом возрасте [8].
Наиболее быстрая потеря костной ткани происходит в первый год с момента начала терапии. В последующие годы лечения потеря костной ткани, как правило, замедляется, но неуклонно прогрессирует, приводя к выраженному снижению МПКТ и развитию переломов. Остеопороз выявляется у значительной части (от 30 до 50%) ГК–зависимых больных [9,10]. Прием ГК в детском возрасте приводит к уменьшению роста. У пожилых пациентов снижение костной плотности при длительной терапии происходит в 2–3 раза быстрее, чем в физиологических условиях [11].
По существующим рекомендациям, все больные, постоянно получающие СГК–терапию (более 1 месяца) в дозе, эквивалентной 5 мг/сут. преднизолона, должны быть обследованы для выявления остеопороза [12]. Отсутствие влияния на гипоталамо–гипофизарно–надпочечниковую систему еще не свидетельствует об отсутствии эффекта на кости. Использование минимальных доз, альтернирующий режим приема, по данным многих авторов, предотвращают эффект на гипоталамо–гипофизарно–надпочечниковую систему, но не потерю костной ткани [13,14,15]. В этом отличие бронхиальной астмы от ревматоидного артрита, при котором небольшие дозы СГК могут иногда оказывать протективный эффект, снимая выраженность воспалительного процесса и увеличивая физическую активность пациентов [16].
Строгих рекомендаций по проведению денситометрии больным, получающим СГК, нет. Обычно ее проводят при длительности лечения более 6 мес. Критические для развития переломов значения МПКТ определены только у женщин в постменопаузе, но не изучены в других группах риска. Между тем, по данным проведенных исследований, костная плотность у СГК–зависимых больных бронхиальной астмой, имевших переломы, значительно выше, чем у пациентов с переломами при инволюционном остеопорозе, что может быть связано не только с количественными, но и качественными изменениями кости под влиянием СГК [17,18]. Изменения МПКТ у больных, принимающих СГК, неоднозначны. В противовес общепринятой точке зрения, согласно которой степень снижения МПКТ прямо зависит от дозы и длительности ГК–терапии, в последнее время появляются работы, ставящие под сомнение такую корреляцию [19].
Возникающие на фоне СГК–терапии переломы обычно происходят в областях скелета, богатых трабекулярной костной тканью, которая имеет более высокую скорость обмена по сравнению с кортикальной. Они локализуются прежде всего в позвонках, головке бедренной кости, ребрах, проксимальном отделе плечевой кости и дистальном отделе лучевой. Частота атравматичных переломов, нередко приводящих к инвалидности, среди больных, принимающих CГК, в 2–3 раза превышает обычный уровень [20]. Подсчитано, что каждый компрессионный позвонок у больного без патологии бронхолегочной системы снижает форсированную жизненную емкость легких на 10% [21]. У больных бронхиальной астмой происходят более выраженные изменения. Уменьшая подвижность грудной клетки и нарушая эвакуацию мокроты при кашле вследствие местной боли, переломы позвоночника и ребер могут осложнить течение заболевания.
Результаты последних исследований показали, что применение СГК ведет также к росту числа переломов костей, богатых кортикальной тканью. В большом популяционном исследовании, проведенном на больных ревматоидным артритом, продемонстрировано увеличение в 2 раза частоты переломов шейки бедра на фоне ГК–терапии по сравнению с контролем того же возраста и пола [22].
Ингаляционные глюкокортикоиды (ИГК) проявляют меньше побочных эффектов по сравнению с системными в силу своего локального действия, а также благодаря быстрому метаболизму в печени. ИГК в дозе, эквивалентной 500 мкг/сут. беклометазона дипропионата контролируют симптомы астмы у большинства пациентов. Кривая доза–ответ для основных показателей (например, симптомов астмы, параметров функции внешнего дыхания, реактивности дыхательных путей) имеет пологую форму, поэтому увеличение дозы ИГК даст меньший прирост в эффективности контроля симптомов астмы, но увеличит риск побочных эффектов. В этой связи добавление к терапии другого класса противоастматических препаратов (b2–агонистов длительного действия, пролонгированных теофиллинов, антагонистов лейкотриеновых рецепторов) более предпочтительно, чем увеличение дозы ИГК [23]. Тем не менее у некоторых больных астмой тяжелого течения назначение высоких доз ИГК позволяет снизить дозу или отказаться от приема CГК.
Однозначного ответа, может ли длительная терапия высокими дозами ИГК вызвать развитие остеопороза, в настоящее время нет. Результаты проведенных исследований МПКТ варьируют от выраженной отрицательной динамики до позитивных изменений. Частично негативные результаты могут быть объяснены использованием в период наблюдения коротких курсов СГК, которые назначались больным для купирования обострения заболевания [24]. Неадекватные результаты могут быть получены при исследовании системного эффекта высоких доз ИГК в группе здоровых добровольцев и больных с легким течением бронхиальной астмы, поскольку у них выше степень накопления препаратов в легких и соответственно более выражен системный эффект, чем у больных со среднетяжелым и тяжелым течением c плохой техникой ингаляции и выраженным бронхоспазмом [25].
В 2001 г. в The Coсhrane Database of Systematic Reviews был опубликован мета–анализ Jones A. с соавт., составленный на основании 7 рандомизированных контролированных клинических исследований [26]. Общее количество больных составило 1989 человек в возрасте до 60 лет (соотношение мужчины/женщины 2:1). Проведенный мета–анализ показал, что прием ИГК в течение 3 лет не вызывает изменений МПКТ и не влияет на частоту переломов.
Развитию системных эффектов, в том числе остеопороза, при использовании ИГК уделено большое внимание в опубликованной в 2002 г. новой редакции Global Initiative for Asthma [23]. Особый акцент на эту проблему поставлен в разделе лечения детей. В этом большом директивном документе указывается, что системные эффекты не развиваются при дозах Ј 500 мкг/сут. (беклометазона дипропионата или эквивалента) у взрослых и Ј400 мкг/сут. (будесонида или эквивалента) у детей; однако это возможно у некоторых восприимчивых к системным эффектам больных. ИГК высоко эффективны для лечения астмы, и выгода от их использования намного превышает риск (возможно, небольшой) развития системных осложнений.
Основой профилактических мероприятий является контроль квалифицированного специалиста за течением бронхиальной астмы, позволяющий избежать появление факторов риска, рассмотренных выше. Большое значение имеют рекомендации по образу жизни. Больным советуют бросить курить и сократить потребление алкоголя. Ежедневные физические упражнения оказывают выраженный положительный эффект на состояние костной ткани, повышают мышечную силу и улучшают координацию движений, что в итоге приводит к снижению риска падений и переломов. Естественно, занятия спортом следует назначать дифференцированно в зависимости от состояния пациента. Но даже тяжелым больным нужно рекомендовать лечебное плавание, спокойные ежедневные прогулки, индивидуально подобранные физические упражнения, не вызывающие болевых ощущений.
Согласно рекомендациям GINA 2002 назначение ИГК не требует проведения медикаментозной профилактики остеопороза [23].
Иного отношения требуют больные, постоянно принимающие СГК. В литературе имеются указания на обратимость изменений в костной ткани после отмены СГК [27], однако едва ли такого эффекта можно достичь у тяжелых больных бронхиальной астмой, годами и даже десятилетиями принимающих эти препараты. Первым и основным шагом является снижение дозы СГК путем оптимизации схем лечения: приема ИГК, а также их сочетания с b2–агонистами длительного действия. Примерами такой комбинации являются сочетания флютиказона пропионата с сальметеролом и будесонида с формотеролом. b2–агонисты длительного действия предпочтительней, однако альтернативой им могут быть пролонгированные теофиллины, антагонисты лейкотриеновых рецепторов или пероральные b2–агонисты длительного действия [23].
Несмотря на кажущуюся очевидность в необходимости проведения профилактических и лечебных мероприятий, частота назначения антиостеопоротических препаратов у больных, постоянно принимающих СГК, крайне низкая, и даже в развитых странах не превышает 16% у женщин после наступления менопаузы и 2–6% у женщин до менопаузы и у мужчин [28,29,30]. Это свидетельствует о плохой осведомленности врачей о развитии остеопороза под влиянием СГК в любом возрасте, неадекватной информации об эффективных программах предупреждения и лечения этого осложнения.
Согласно национальным и международным рекомендациям одновременно с назначением больным постоянной терапии СГК должна проводиться профилактика развития ГК–индуцированного остеопороза [23,31,32].
СГК снижают абсорбцию кальция в желудочно–кишечном тракте и увеличивают потерю кальция с мочой. Из этих соображений больным показан прием препаратов кальция и соблюдение диеты для поддержания общей дневной дозы потребления элементарного кальция. Детям и взрослым, постоянно принимающим CГК, обычно рекомендуется принимать от 1000 до 1500 мг/сут. элементарного кальция. В отличие от постменопаузального и сенильного остеопороза монотерапия кальцием не может замедлить потери костной ткани у больных, постоянно принимающих СГК [33]. Для первичной профилактики используется сочетание препаратов кальция и витамина D.
Назначение витамина D при ГК–индуцированном остеопорозе патогенетически обосновано. Препараты витамина D восстанавливают нарушенную абсорбцию кальция в кишечнике и снижают секрецию паратиреоидного гормона. Кроме того, у некоторых больных пожилого и старческого возраста и/или с тяжелым течением заболевания, а потому не выходящих из дома, часто развивается дефицит витамина D. Дефицит может усиливаться в зимнее время и при недостаточном поступлении витамина с продуктами питания (молочные продукты).
В настоящее время получили распространение активные метаболиты витамина D: 1–альфа–гидроксихолекальциферол (альфакальцидол) и 1,25–дигидроксихолекальциферол (кальцитриол). Они стимулируют образование костной ткани, нормализуют абсорбцию и баланс кальция.
Эффективность различных препаратов витамина D в сочетании с кальцием в первичной профилактике ГК–индуцированного остеопороза доказана в серии рандомизированных испытаний. В настоящее время имеются веские доказательства того, что терапия препаратами витамина D в сочетании с кальцием эффективна для профилактики развития ГК–остеопороза у больных, постоянно принимающих СГК в средней дозе 15 мг/сут. [33]. В связи с низкой стоимостью и малой токсичностью комбинация этих препаратов должна назначаться всем больным, начавшим прием СГК [33]. Рекомендуемая Американской коллегией ревматологов доза витамина D в этой комбинации составляет 800 Ед/сут., могут быть использованы активные метаболиты витамина D: альфакацидол – 1 мкг/сут. или кальцитриол – 0,5 мкг/сут. При использовании активных форм витамина D у больных, начавших прием СГК, рекомендовано тщательное мониторирование уровня кальция крови и мочи. При появлении гиперкальциемии и гиперкальциурии доза препаратов должна быть снижена [32].
С целью уменьшения экскреции кальция с мочой возможно назначение тиазидных диуретиков и ограничение потребления натрия. Рационально использование комбинированной терапии витамином D, кальцием и тиазидами [34]. Однако она требует тщательного контроля уровня кальция в сыворотке крови. Для предотвращения гипокалиемии тиазидные диуретики могут применяться в комбинации с калийсберегающими диуретиками, такими как триамтерен.
Ведение больных, длительно принимающих СГК
Сохраняют значение рекомендации, изложенные выше. Препараты кальция и витамина D входят во все комбинированные схемы лечения. Эффективность лечения и вторичной профилактики оценивается с позиции концепции «качества кости», т.е. по способности антиостеопоротических препаратов достоверно предотвращать развитие новых переломов. К сожалению, основное количество крупных рандомизированных клинических исследований проведено на больных с постменопаузальным остеопорозом. В этой категории больных доказана эффективность применения эстрогенов, ралоксифена, бисфосфонатов (этидроната, алендроната и ризендроната), кальцитонина лосося в предупреждении развития переломов позвоночника и шейки бедра. При ГК–индуцированном остеопорозе такие исследования пока малочисленны и в основном доказывают способность препаратов увеличивать минеральную плотность костной ткани (МПКТ), однако свидетельств снижения частоты переломов в настоящее время недостаточно.
Половые гормоны. Терапия СГК может привести к снижению секреции половых гормонов. Больным необходимо провести обследование, и в случае подтверждения гипогонадизма при отсутствии противопоказаний необходимо проведение гормонозаместительной терапии.
Дефицит тестостерона является хорошо известной причиной развития остеопороза. Низкий уровень тестостерона наблюдается у многих мужчин, постоянно принимающих СГК [35]. Заместительная терапия тестостероном у таких больных дает хорошие результаты. В рандомизированном исследовании [36] небольшой группы мужчин, больных бронхиальной астмой и получающих высокую дозу СГК, назначение тестостерона в течение года приводило к значительному увеличению МПКТ в поясничном отделе позвоночника (около 4%). Отмечалось также уменьшение массы жировой ткани и увеличение мышечной. Согласно рекомендациям Американской ассоциации клинических эндокринологов и Американской коллегии эндокринологов при уровне тестостерона ниже физиологической нормы ( Заключение
В настоящее время имеются эффективные схемы предупреждения и лечения глюкокортикоид–индуцированного остеопороза. Всем больным, принимающим СГК, необходим прием препаратов кальция и витамина D. Эта комбинация должна быть назначена в наиболее ранние сроки от начала постоянной терапии СГК. При снижении минеральной плотности костной ткани ниже возрастной нормы к терапии должны быть добавлены бисфосфонаты или препараты кальцитонина. Большое значение имеет правильное лечение бронхиальной астмы, а также выполнение рекомендаций, касающихся образа жизни, и физические нагрузки.
1. World health Organization. Assessment of fracture risk and its application to screening for postmenopausal osteoporosis.// WHO technical report series 843, Geneva, WHO, 1998.
2. Global Initiative for Asthma. Global strategy for asthma management and prevention. //NIH 2002.
3. Aris R.M., Lester G.E., Ontjes D.A. Bone loss physiology in critically ill patients. //Chest.1998;114(4): 954–955.
4. Kong Y.Y. Molecular control of bone remodelling and osteoporosis.// Exp.Gerontol. 2000; 35(8): 947–956.
5. Wong C.A., Walsh L.J., Smith C.J., et al. Inhaled corticosteroid use and bone–mineral density in patients with asthma.// Lancet 2000; 355(9213): 1399–1403.
6. Van Sta T.P., Leafkrens H.G.M., Abenheim L., et al. Use of corticosteroids and risk of vertebral fractures.// J.Bone Miner.Res. 2000; 15: 993–1000.
7. Hofbauer L.C., Gori F., Riggs B.L., et al. Stimulation of osteoprotegerin ligand and inhibition of osteoprotegerin production by glucocorticoids in human osteoblastic lineage cells: Potential paracrine mechanisms of glucocorticoids–induced osteoporosis.// Endocrinology, 1999; 140: 4382–4389.
8. Walsh L.J., Tattersfield A.E.. Bone disease in asthma.// Br.J.Hosp.Med. 1997; 57(8): 390–393.
9. Gulko P.S., Mulloy A.L. Glucocorticoid–induced osteoporosis: pathogenesis, prevention and treatment.// Clin.Exp.Rheumatol. 1996; 14(2): 199–206.
10. Lukert B.P., Raisz L.G. Glucocorticoid–induced osteoporosis: pathogenesis and management.// Ann.Intern.Med. 1990; 112(5): 352–364.
11. Eastell R, Reid D.M., Compston J., et al. A UK Consensus Group on management of glucocorticoid–induced osteoporosis: an update.//J.Intern.Med. 1998; 244: 271–292.
12. American College of Rheumatology and Committee on Glucocorticoid–induced Osteoporosis. Recommendation for prevention and treatment of glucocorticoid–induced osteoporosis.//Arthritis & Rheumatism 2001; 44(7):1496–1503.
13. Allen DB. Growth supression by glucocorticoid therapy. //Endocrinol. Metabol. Clin. North. Am. 1996; 25: 699–717.
14. Backman K.S., Greenberg P.A., Paterson R. Airway obstruction in patients with long–term asthma consistent with irreversible asthma.// Chest 1997; 112: 1234–1240.
15. Dykman T.R., Gluck O.S., Murphy W.A., et al. Evaluation of factors associated with glucocorticoid–induced osteopenia in patients with rheumatic diseases.// Arthritis Rheum. 1985; 28: 361–368.
16. Насонов E.Л., Скрипникова И.А.. Насонова В.А. Проблема остеопороза в ревматологии.– М., Стин, 1997.
17. Luengo M., Picado C., Del Rio L., et al. Vertebral fractures in steroid dependent asthma and involutional osteoporosis: a comparative study.// Thorax 1991; 46(11): 803–806.
18. Saito J.K., Davis J.W., Wasnich R.D., Ross P.D. Users of low dose glucocorticoids have increased bone rates, a longitudinal study.// Calcif. Tissue Int. 1995; 57(2): 115–119.
19. Brandli D.W., Golde G., Greenwald M., Silverman S.L. Glucocorticoid–induced osteoporosis: a cross–sectional study. // Steroids 1991; 56 (10): 518–523.
20. McLeod J.F. Osteoporosis, cytokines, and glucocorticoids // Allergy Proc. 1993; 14(5): 363–364.
21. Iqbal F., Michaelson J., Thaler L., et al. Declining bone mass in men with chronic pulmonary disease.// Chest 1999; 116(6): 1616–1624.
22. Cooper C., Coupland C., Mitchell M. Rheumatoid arthritis, corticosteroid therapy and hip fracture.// Ann.Rheum. Dis. 1995;54:49–52.
23. Global Initiative for Asthma. Global strategy for asthma management and prevention. //NIH 2002.
24. Matsumoto H., Ishihara K., Hasegawa T, et al. Effects of inhaled corticosteroids and short courses of oral corticosteroids in bone mineral density in asthmatic patients: a 4–year longitudinal study.// Chest 2001; 120(5): 1468–1473.
25. Harrison T.W., Wisniewski A., Honour J., Tatterfield A.E. Comparison of the systemic effects of fluticasone propionate and budesonide given by dry powder inhaler in healthy and asthmatic subjects.// Thorax 2001; 56(3): 186–191.
26. Jones A., Fay J.K., Burr M., et al. Inhaled corticosteroid effects on bone metabolism in asthma and mild obstructive pulmonary disease.// Cochrane Library 2002; 3: CD003537.
27. Laan R.F., Buijs W.C., van Erning L.J., et al. Differential effects of glucocorticoids on cortical appendicular and cortical vertebral bone mineral content.// Calcif.Tissue.Int. 1993; 52: 5–9.
28. Peat I.D., Heally S., Reid D.V., Ralston S.H. Steroid induced osteoporosis: an opportunity for prevention? //Ann. Rheum. Dis. 1995;54(1):66–68.
29. Walsh L.J., Wong C.A., Pringle V., Tattersfield A.E. Use of oral corticosteroids in the community and the prevention of secondary osteoporosis: a cross sectional study.// BMJ 1996; 313(7053):344–346.
30. Ettinger B., Chidambaran P., Pressman A. Prevalence and determinants of osteoporosis drug prescription among patients with high exposure to glucocorticoid drug. //Am.J.Manag.Care. 2001; 7(6): 597–605.
31. Eastell R, Reid D.M., Compston J., et al. A UK Consensus Group on management of glucocorticoid–induced osteoporosis: an update. //J.Intern.Med. 1998; 244: 271–292.
32. Recommendations for the prevention and treatment of glucocorticoid–induced osteoporosis. American college of rheumatology ad hoc committee on glucocorticoid–induced osteoporosis. //Arthritis & Rheumatism.2001; 44(7):1496–1503.
33. Homic J., Suarez–Almazor M.E., Shea B., et al. Calcium and vitamin D for corticosteroid–induced osteoporosis.// Cochrane Library 2002;3:CD 000952.
34. Yamada H. Long–term effect of 1 alpha–hydroxyvitamin D, calcium and thiazide administration on glucocorticoid–induced osteoporosis.// Nippon Naibunpi Gakkai Zasshi. 1989; 65(6): 603–614.
источник
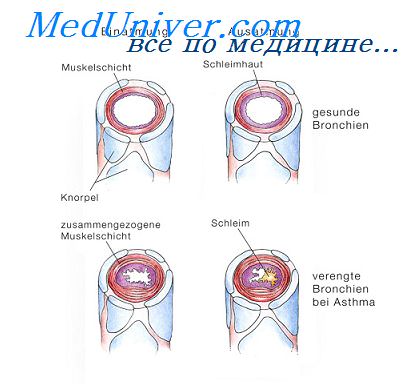
 Магний (Mg) обладает некоторыми спазмолитическими свойствами, расслабляет мышцы. Снижает восприимчивость организма к аллергенам. Его в некоторых случаях при бронхиальной астме даже назначают внутривенно.
Магний (Mg) обладает некоторыми спазмолитическими свойствами, расслабляет мышцы. Снижает восприимчивость организма к аллергенам. Его в некоторых случаях при бронхиальной астме даже назначают внутривенно. пиридоксин – онемение в области конечностей, уменьшение лактации у женщин, изредка судороги;
пиридоксин – онемение в области конечностей, уменьшение лактации у женщин, изредка судороги;