Бронхиальная астма – это заболевание, в основе которого лежит хроническое воспаление дыхательных путей с аутоиммунным компонентом, сопровождающееся изменением чувствительности и реактивности бронхов, проявляющееся приступом или статусом удушья, при постоянных симптомах дыхательного дискомфорта, на фоне наследственной предрасположенности к аллергическим заболеваниям.
Классификация
Классификация бронхиальной астмы следующая.
1) биологические дефекты у практически здоровых людей;
3) клинически выраженная астма.
2. Клинико-патогенетические варианты:
7) первично измененная реактивность бронхов.
3. Тяжесть течения болезни:
3) стойкая ремиссия (более 2 лет).
1) легочные – ателектаз, пневмоторакс, острая легочная недостаточность;
2) внелегочные – легочное сердце, сердечная недостаточность.
1) атопическая (экзогенная, аллергическая, иммунологическая);
2) неатопическая (эндогенная, неиммунологическая).
Клинические критерии степени течения БА приведены в таблице 2.
Клинические критерии оценки степени тяжести течения БА
Астматический статус – это некупирующийся приступ бронхиальной астмы, характеризующийся острой обструктивной дыхательной недостаточностью в течение суток. Основные отличительные признаки астматического статуса: отсутствие эффекта от обычной бронходилятирующей терапии и непродуктивный изнурительный кашель.
Классификация астматического статуса приведена в таблице 3.
Классификация астматического статуса (Сорокина Т. А., 1987)
АС характеризуется тяжелой одышкой экспираторного характера с участием в акте дыхания вспомогательной мускулатуры грудной клетки и передней брюшной стенки, сопровождается изменением цвета кожных покровов – бледность, гиперемия, цианоз. Кожа может быть сухой и горячей или холодной и влажной. Характерно тахипноэ, частота дыхания обычно более 30 в 1 мин.
Аускультативно выслушивается музыкальный звук, связанный с прохождением воздуха через суженые бронхиолы. При прогрессировании процесса возникает хорошо известный феномен «немых зон» легких, который свидетельствует о бронхообструкции данной области легких. Характерны тахикардия, повышение АД и минутного объема сердца (МОС). Выражено снижение систолического АД при вдохе. Развивается дегидратация и гиповолемия. Потеря жидкости происходит главным образом через дыхательные пути и кожу. Объем циркулирующей крови (ОЦК) обычно уменьшен в среднем на 10 % и очень редко повышен. Значительно возрастают вязкость крови и гематокрит до 0,50—0,60, что создает реальную угрозу легочной тромбоэмболии и требует назначения гепарина. Концентрация белков повышена, общая дегидратация проявляется жаждой, сухостью языка, повышением осмоляльности плазмы, олигурией. Центральное венозное давление (ЦВД) снижено до 2–5 см вод. ст. Гиповолемия предрасполагает к коллапсу, что особенно важно при переводе больных на ИВЛ. Вначале появляется возбуждение, затем психические нарушения и «дыхательная паника», которая связана с чувством нехватки воздуха. В дальнейшем наступает раздражительность, спутанность сознания, заторможенность (вплоть до ступора и комы). Развивается дыхательный ацидоз.
Неотложная терапия астматического статуса
Оксигенотерапия. Проводится ингаляция увлажненного О 2 через носовые катетеры или через маску со скоростью 1–2 л/мин.
Адреналин стимулирует a1-, b1– и b2-адренергических рецепторов, расширяет бронхи и уменьшает сопротивление дыхательных путей. Его вводят подкожно: при массе тела меньше 60 кг – 0,3 мл, при массе от 60 до 80 кг – 0,4 мл, при массе более 80 кг – 0,5 мл. Эуфиллин ингибирует фосфодиэстеразу, что способствует накоплению цАМФ и снятию бронхоспазма. При назначении эуфиллина следует учитывать противопоказания, к которым относятся курение и детский возраст, сердечная недостаточность и острый коронарный синдром, хронические заболевания легких, печени и почек.
При АС нагрузочная доза эуфиллина составляет 3–6 мг/кг, ее вводят в течение 20 мин внутривенно капельно. Затем осуществляют поддерживающую капельную инфузию препарата из расчета 0,6 мг/кг в 1 ч для больного без сопутствующей патологии, 0,8 мг/кг в 1 ч для курящего, 0,2 мг/кг в 1 ч при застойной сердечной недостаточности, пневмонии, заболеваниях печени и почек, 0,4 мг/кг в 1 ч при тяжелых хронических заболеваниях легких.
Эффект кортикостероидной терапии связан с подавлением воспаления дыхательных путей и повышенной чувствительностью к b-адренергическим средствам. Чем тяжелее АС, тем больше показаний для немедленной терапии кортикостероидами. Необходимо первоначально ввести высокую дозу кортикостероидов. Минимальная доза – 30 мг преднизолона или 100 мг гидрокортизона, или 4 мг дексаметазона (целестона). Если терапия неэффективна, дозу увеличивают. Не реже чем через каждые 6 ч вводят соответствующие эквивалентные дозы этих препаратов. Большинству больных показана ингаляционная терапия b-адреномиметиками; (фенотерол, алупент, сальбутамол). Исключения составляют случаи лекарственной передозировки симпатомиметиков.
Если проводимая терапия не дает эффекта, показано внутривенное введение b-адреномиметиков, например изопротеренола, разведенного в 5 %-ном растворе глюкозы. Противопоказаниями служат заболевания сердца (коронарокардиосклероз, инфаркт миокарда), выраженная тахикардия и симптомы тахифилаксии, пожилой возраст. Скорость введения изопротеренола составляет 0,1 мкг/кг в 1 мин до появления тахикардии (ЧСС 130 в 1 мин или несколько больше).
Инфузионная терапия является важнейшим компонентом лечения АС, направленным на восполнение дефицита жидкости и ликвидацию гиповолемии, общий объем инфузионной терапии 3–5 л в сутки. Гидратацию осуществляют введением растворов, содержащих достаточное количество свободной воды (растворы глюкозы), а также гипо– и изотонических растворов электролитов, содержащих натрий и хлор. Показателями адекватной гидратации служат прекращение жажды, влажный язык, восстановление нормального диуреза, улучшение эвакуации мокроты, снижение гематокрита до 0,30—0,40.
Наркоз фторотаном может быть использован при лечении тяжелого приступа астмы, не поддающегося обычной терапии.
Искусственная вентиляция легких. Показания к переводу больных с АС на ИВЛ должны быть очень строгими, так как она в этом состоянии часто вызывает осложнения и характеризуется высокой смертностью. В то же время ИВЛ, если ее проводят по строгим показаниям, является единственным методом, способным предотвратить дальнейшее прогрессирование гипоксии и гиперкапнии.
1) неуклонное прогрессирование АС, несмотря на интенсивную терапию;
2) нарастание рСО 2 и гипоксемии, подтвержденное серией анализов;
3) прогрессирование симптомов со стороны ЦНС и кома;
4) нарастающее утомление и истощение.
Муколитики и отхаркивающие средства делятся на две группы.
1. Протеолитические ферменты (трипсин, химотрипсин) действуют, разрывая пептидные связи гликопротеидов, уменьшая вязкость и эластичность мокроты. Они эффективны при слизистой и гнойной мокроте, оказывая противовоспалительный эффект, но могут вызывать кровохарканье и аллергические реакции.
2. Производные цистеина стимулируют секреторную активность в мерцательном эпителии трахеобронхиального дерева (мукосольван, мукомист), применяются в виде аэрозоля 20 %-ного раствора по 2–3 мл 2–3 раза в сутки.
источник
Тяжелое обострение бронхиальной астмы. Диагностика, лечение Текст научной статьи по специальности « Медицина и здравоохранение»
Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Каражанова Л.К., Жунуспекова А.С., Сабербекова М.Е., Акшукуров М.А., Нуриманова Г.Н.
Обострение бронхиальной астмы (БА) это эпизоды прогрессивного нарастания кашля, одышки, появление свистящих хрипов, удушья, чувства нехватки воздуха или различные сочетания этих симптомов. Лечение обострения БА зависит от больного, опыта медицинского персонала, от того, какое лечение является самым эффективным для каждого конкретного пациента, доступности лекарств и наличия оборудования для оказания неотложной помощи. Основой лечения обострения БА являются многократное назначение быстродействующего ингаляционного в2-агониста или комбинации быстродействующего ингаляционного в2-агониста и м-холинолитика, раннее назначение ГКС на фоне кислородотерапии. Крайне важным для лечения обострения БА является мониторинг клинических симптомов БА, показателей газового состава крови (при АС) и ПС выд. Тяжелое обострение БА является угрожающим жизни неотложным состоянием.
Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Каражанова Л.К., Жунуспекова А.С., Сабербекова М.Е., Акшукуров М.А., Нуриманова Г.Н.,
The exacerbation of bronchial asthma (BA) is a progressive increase in episodes of coughing, shortness of breath, the appearance of wheezing, breathlessness, feeling short of breath, or various combinations of these symptoms [7,11]. Treatment of acute asthma depends on the patient, experience of medical personnel, on the most effective treatment for each indiv >asthma are multiple appointment of fast inhaled b2-agonist or a combination of fast-acting inhaled b2-agonist and anticholinergic-M, early administration of corticostero >asthma is to monitor clinical symptoms of asthma , blood gas levels (with status asthmaticus) and peak expiratory flow rate of exhalation. Severe exacerbation of asthma is life-threatening urgent condition.
Л.К. Каражанова, А.С. Жунуспекова, М.Е. Сабербекова, М.А. Акшукуров, Г.Н. Нуриманова
Государственный медицинский университет города Семей, Кафедра интернатуры по терапии
ТЯЖЕЛОЕ ОБОСТРЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ. ДИАГНОСТИКА, ЛЕЧЕНИЕ. (Лекция)
Обострение бронхиальной астмы (БА) — это эпизоды прогрессивного нарастания кашля, одышки, появление свистящих хрипов, удушья, чувства нехватки воздуха или различные сочетания этих симптомов. [7,11]
Лечение обострения БА зависит от больного, опыта медицинского персонала, от того, какое лечение является самым эффективным для каждого конкретного пациента, доступности лекарств и наличия оборудования для оказания неотложной помощи. [15,22] Основой лечения обострения БА являются многократное назначение быстродействующего ингаляционного Рг-агониста или комбинации быстродействующего ингаляционного (32-агониста и М-холинолитика, раннее назначение ГКС на фоне кислородотерапии.
Крайне важным для лечения обострения БА является мониторинг клинических симптомов БА, показателей газового состава крови (при АС) и ПСвыд.
Тяжелое обострение БА является угрожающим жизни неотложным состоянием.
Различают два варианта развития тяжелого обострения БА:
Чаще всего нарастание респираторных симптомов и прогрессирующее ухудшение состояния пациента, несмотря на увеличение кратности приема бронхолитиков, наблюдается в течении нескольких дней, после чего пациент поступает в стационар. Такую форму АС называют ТОА с медленным темпом развития (slow-onseta cute severe asthma). [2,6]
Более редким вариантом является быстрое, молниеносное развитие ТОА. Остановка дыхания и смертельный исход возможны в первые 1-3 ч от появления первых симптомов. Летальный исход может наступать до поступления в стационар. Такую форму обострения БА называют ТОА с внезапным началом (sudden-onseta cute severe asthma).[6,5,8]
Факторы высокого риска развития астматического статуса (угрожающего жизни обострения)
— Наличие в анамнезе угрожающего жизни обострения БА.
— Обострение БА на фоне длительного применения системных глюкокортикостероидов (ГКС) и/или их недавняя отмена.
— Госпитализация по поводу БА в течение прошедшего года в отделение реанимации и интенсивной терапии (ОРИТ).
— Наличие в анамнезе эпизода искусственной вентиляции легких (ИВЛ) по поводу обострения БА.
— Психические заболевания или психосоциальные проблемы (отрицание заболевания).
— Невыполнение пациентом плана лечения БА.
— Наличие непрекращающихся симптомов БА в течение длительного времени (более 3 ч) перед настоящим обращением за медицинской помощью.
— Развитие настоящего обострения на фоне прекращения длительного приема (более 6 мес.) системных ГКС или снижения их суточной дозы.
— Невозможность оказания медицинской помощи в домашних условиях и введения лекарственных средств.
— Неблагоприятные домашние условия.
— Социально-экономические факторы (низкий доход, недоступность медикаментов).
— Трудности с обеспечением транспортом для доставки больного в стационар, если произойдет дальнейшее ухудшение состояния.
Классификация тяжести обострения бронхиальной астмы
Обострение БА может быть легким, средней тяжести, тяжелым и в виде астматического статуса (угрожающее жизни обострение).
Классификация степени тяжести обострения бронхиальной астмы
Тяжелая АС (угрожающее жизни обострение)
Физическая активность Резко снижена Отсутствует или резко снижена
Сознание Возбуждение, испуг Спутанное сознание, вялость, заторможенность, кома
Речь Отдельные слова Больной не разговаривает
Затруднение дыхания В покое В покое
ЧД Тахипное более 25 в минуту (резко выраженная экспираторная одышка) Тахипное более 30 в минуту (резко выраженная экспираторная одышка) или брадипное менее 12 в минуту
Втяжение яремной ямки Обычно есть Обычно есть
Вспомогательная мускулатура при дыхании Резко выражено Парадоксальные торакоабдоминальные движения2
Дыхание при аускультации Свистящее на вдохе и выдохе Отсутствие дыхания, «немое» легкое
ЧСС Более 120 уд/мин Менее 55 уд/мин
Ра О2 50-60 мм рт. ст. Менее 50 мм рт. ст.
ПОСвыд3 от нормального или лучшего Менее 50% (ПОСвыд менее 250 л/мин) Менее 33% (ПОСвыд менее 100 л/мин)
■ Уменьшение выраженности симптомов БА или устранение их.
■ Предотвращение развития обострения.
■ Уменьшение необходимости применения лекарственных препаратов.
■ Снижение риска развития побочных эффектов лечения.
■ Обучение больных навыкам самолечения.
■ Помощь должна быть оказана немедленно, лечение безопаснее всего проводить в стационаре или ОРИТ.
Медикаментозное лечение. I. Бронхолитические лекарственные средства
2. Антихолинергические препараты
Препараты и методы лечения, не рекомендуемые к использованию при неотложной терапии БА:
■ антигистаминные препараты (димедрол, супрастин, тавегил и др.);
■ препараты кальция, сульфат магния;
■ антибактериальные средства (могут быть показаны только при наличии пневмонии или другой бактериальной инфекции);
■ пролонгированные Рг-агонисты (салметерол -дозированный аэрозоль; сальбутамола гемисукцинат -таблетки).
Лекарственные средства обязательного и дополнительного ассортимента для лечения обострения БА.
Лекарственное средство Степень тяжести обострения БА
Тяжелая Угрожающее жизни обострение БА
Обязательного ассортимента • Ингаляционные Р2-агонисты быстрого действия + ипратропия бромид • ГКС • Кислород Ингаляционные (32-агонисты быстрого действия + ипратропия бромид • ГКС
Дополнительного ассортимента • Теофиллин • Теофиллин • Неинвазивная вентиляция легких • ИВЛ
Алгоритм оказания неотложной помощи больным с обострением БА в условиях СМП.
1. Ингаляция увлажненным О2 1-4 л/мин, одновременно:
• ингаляции сальбутамола 2,5-5 мл (2,5-5 мг) или 3-4 мл (60-80 капель) раствора беродуала + преднизолон в/в 90-120 мг или внутрь 20-30 мг либо другой ГКС в дозе, эквивалентной преднизолону или
• ингаляция 3-4 мл (60- 80 капель) раствора беродуала + 1-2 мг (2-4мл) суспензии пульмикорта через небулайзер_
1. Ингаляция увлажненным О2 1-4 л/мин, одновременно:
• ингаляции сальбутамола 5 мл (5 мг) или 3-4 мл (60-80 капель) раствора беродуала + преднизолон в/в 90-120 мг либо другой ГКС в дозе, эквивалентной преднизолону или
• ингаляция 3-4 мл (60- 80 капель) раствора беродуала + 1-2 мг (2-4-мл) суспензии пульмикорта через небулайзер
2. При непроведенном лечении, указанном в п. 1, рекомендуются ингаляции через спейсер одного из препаратов:
• д.а. сальбутамола, фенотерола 400-800 мкг (4-8 доз), беродуала 4 дозы через 20 мин в течение 1 ч или
• сальбутамол, фенотерол 100 мкг каждые 30-60 с до 20 доз. ГКС назначаются в том же объеме_
2. При отсутствии возможности проведения лечения указанном в п. 1, назначаются внутривенно последовательно эуфиллин 240 мг и преднизолон 90-20мг.
3. При отсутствии возможности проведения лечения, указанного в п. 1 и 2, назначаются в/в последовательно эуфиллин 240 мг и преднизолон 90-120 мг с последующей госпитализацией больного._
3. Экстренная госпитализация в отделение реанимации и интенсивной терапии. Указанное выше лечение продолжается в машине СМП
4. При выполнении рекомендаций п. 1 или 2: оценить состояние больного через 40-60 мин. При удовлетворительном состоянии больного: речь свободная, мокрота отходит, затруднение дыхания уменьшилось, ЧД i Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
5. Рекомендуется продолжить амбулаторно ингаляции через спейсер одного из препаратов: • д.а. сальбутамола, фенотерола 200-400 мкг (2-4 дозы) или беродуала 2-3 дозы каждые 4-6 ч в течение суток 5. —
6. Назначить актив участковому врачу 6. —
7. При отсутствии эффекта или незначительном эффекте от проведенной терапии через 60 мин, а именно: у больного сохраняется ощущение хрипов в грудной клетке и затруднение дыхания, ЧД > 25 в минуту, пульс > 100 д/мин, аускультативно над легочными полями сухие хрипы, преимущественно на выдохе, пСвыд 25 в минуту • пульс > 110 уд/мин ПС выд ^ 250 л/мин или 45 мм рт.ст. рН 90% 2. Ингаляции 2,5 мг (2,5 мл) сальбутамола, или 1 мг (20 капель) фенотерола через 20 мин, или 2 мл раствора беродуала с физиологическим раствором через небулайзер с кислородом через 20-30 мин 3. Ингаляции бронхолитических растворов через небулайзер с кислородом повторять через 1 ч, обычно в течение 2-4 ч до улучшения клинических симптомов, ПСВыд, SatO2; затем через 4-6 ч сальбутамол 5 мг (5 мл), или фенотерол 1 мг (20 капель) в сочетании с ипратропиума бромидом 500 мкг (2 мл), или беродуал 2 мл в сочетании с 4. ГКС: гидрокортизон 125-200 мг, или метилпреднизолон 40-125 мг, или преднизолон 90 мг каждые 6 ч в/в, или преднизолон 0,75-1 мг/кг (60-80 мг) в сутки внутрь или 5. Раствор будесонида (пульмикорта) 2-8 мг через небулайзер с кислородом 3 р/сут*. Б. Дополнительная терапия ■ при отсутствии эффекта от проводимой терапии в течении 6 ч дополнительно в/в раствор аминофиллина. Нагрузочная доза эуфиллина 5-6 мг/кг массы в течение 30 мин, поддерживающая доза 0,5-0,9 мг/(кг- ч) под контролем ЭКГ, гликемии и электролитного состава крови. Суточная доза до 720 мг; ■ антибиотики в случае доказанной бактериальной инфекции (предпочтительно макролиды, цефалоспорины III поколения респираторные фторхинолоны)
1. Чучалин А.Г. Хроническая обструктивная болезнь лёгких. Федеральная программа. — 2-е изд, перераб. и доп. / Под ред. А.Г. Чучалина, — М. — 2004.
2. Buist A.S., Votlmer W.M. Smoking and other risk factors // Textbook of Respiratory Medicine / Eds J.F. Murray, J.A. Nadel. — Philadelphia: W.B. Saunders, 1994. -P. 1259-1287.
3. Чучалин А.Г. Хронические обструктивные болезни легких. — М.: Бином, 1998 — С. 133-134.
4. Чучалин А. Г. Клинические рекомендации. Хроническая обструктивная болезнь лёгких / Под ред, А.Г. Чучалина. — М.; Атмосфера, 2003. — 168 с.
5. National Center for Health Statistics. National hospital interview survey // Vital and Health Statistics, series 10 (issues from 1974 to 1995).
6. Barnes P.J. Managing Chronic Obstructive Pulmonary Disease. — Science Press, 1999. — P. 3.
7. Tnom T.J. International comparisons in COPD mortality // Am. Rev. Respir. Dis. — 1989. — Vol. 140. — P. 27-43.
8. BTS guidelines for the management of chronic obstructive pulmonary disease // Thorax, — J997,
9. Siafakas N.M., Vermeire P., Pride N.B. et al Optimal assessment and management of chronic obstructive pulmonary disease (COPD). A consensus statement of the European Respiratory Society (ERS) // Eur. Respir. J. -1995. — Vol. 8. — P. 1398-1420.
10. Юдин Ю., Афанасьева И., Хрупенкова-Пивенъ М., Горюнов А. Современная лучевая диагностика ХОБЛ // Врач. — 2004. — № 5. — С. 42-44.
11. Xu X., Wess S.T., RtjckenB.,Schoten J.P. Smoking, changes in smoking habits and rate of decline in FEV1: new insight into gender differences // Eur. Respir. J. — 1994. -Vol. 7. — P. 1056-1061.
12. Zainudin B.M., Lai C.K., Soriano J.B., et al. Asthma control in adults in Asia-Pacific // Respirology. — 2005. -Vol.10(5).- P 579-586.
13. Здоровье населения Республики Казахстан и деятельность организации здравоохранения в 2003 Астана — Алматы, 2004, — С. 136.
14. Чучалин А.Г., Медников Б.Л., Беневский А.С. и соавт. Бронхиальная астма. Руководство для врачей России — М., 1999. — С.5.
15. Святова Г.С. Медико-генетические последствия многолетних ядерных испытании на Семипалатинском полигоне // Автореф. дисс. докт. — М., 2000. — 48с.
16. Бет М.А., Нагдас1оп В., ЭИеНе! М. О роли фактора некроза опухоли рефрактерной к лечению астмы // Клиническая медицина. — №9, — 2006.
17. Суслова Т.Е. и др. Провоспалительные цитокины и эндотелиальная дисфункция у больных с коронарным атеросклерозом и у лиц с отягощенной по атеросклерозу наследственностью // Аллергология и иммунология, 2000. — том 1. — №2. — С.159
18. Титов В.Н. Роль макрофагов в становлении воспаления, действие интерлейкина — 1, интерлейкина — 6 и активность гипоталамо-гипофизарной системы (обзор литературы). Клиническая лабораторная диагностика. 2003, №12, — С.3-12.
19. Суслина З.А., Федорова Т.Н., Максимова М.Ю. и др. Антиоксидантное действие милдроната и карнитина при лечении больных с сосудистыми заболеваниями головного созга // Экспериментальная и клиническая фармакология. — 2003. Т.66. №3 — С. 32-35.
20. Кальвиньш И.Я. Милдронат — механизм действия и перспективы его применения. Рига, 2002. — 39 с.
21. Рябичева Т.Г., Тимофеева Н.В., Руковишников М.Ю. Определение цитокинов методом иммуно-ферментного анализа. Вектор-Бест, Вып. 4 (34), 2004.
22. Гельцер Б.И., Маркелова Е.В., Просекова Е.В., Кочеткова Е.А. Система цитокинов и болезни органов дыхания. Тер.архив. — 2002. № 11. — С. 94-99.
БРОНХТЫК АСТМАНЬЩ АУЫР АСКЫНУЫ. ДИАГНОСТИКАСЫ, ЕМ1.
Л.К. Каражанова, А.С. Жунуспекова, М.Е. Сабербекова, М.А. Акшукуров, Г.Н. Нуриманова Семей каласыныц Мемлекетпк медицина университет
Бронхтык астманыч (БА) аскынуы — жетел мен енпгудщ YДеуi, ыскырыкты сырылдар пайда болуы, туншыгу жэне ауа жетюпеу ce3iMiHin эпизодтары немесе осы симптомдардыч 8ртYрлi косарлануы [7,11].
БА аскынуын емдеу наукас пен медицина персоналдарыныч т8жiрибесiне байланысты, сонымен бiрге 8рбiр накты пациент Yшiн тиiмдi тагайындалган ем, д8ртердщ колже™дттне ж8не шугыл кемек керсетудеп жабдыктардыч болуына т8уелдi [15,22].
БА аскынуын емдеудщ нега — жылдам 8сер беретЫ ингаляциялык Ь2-агонистерЫ немесе ингаляциялык b2-агонистерi мен М-холинолитиктердщ комбинациясын бiрнеше рет тагайындау ж8не кислородтытерапия фонында ерте тагайындалган ГКС болып табылады.
БА аскынуын емдеу Yшiн еч мачыздысы, ол — дем шыгару жылдамдыгыныч шычы, кандагы газ курамыныч керсеткiштерi (астма статусында) ж8не Ба клиникалык симптомдарыныч мониторинга. бА ауыр тYPдегi аскынуы шугыл кемектi кажет ететiн емiрге каут тендiретiн жавдай.
Негiзгi сездер: бронхтык астма, шугыл кемек.
SEVERE EXACERBATION OF ASTHMA. DIAGNOSIS, TREATMENT.
L.K. Karazhanova, A.S. Zhunuspekova, M.E. Saberbekova, M.A. Akshukurov, G.N. Nurimanova
State Medical University of Semey
The exacerbation of bronchial asthma (BA) — is a progressive increase in episodes of coughing, shortness of breath, the appearance of wheezing, breathlessness, feeling short of breath, or various combinations of these symptoms [7,11].
Treatment of acute asthma depends on the patient, experience of medical personnel, on the most effective treatment for each individual patient, the availability of drugs and the availability of equipment for emergency care [15,22].
Mainstay of treatment for acute asthma are multiple appointment of fast inhaled b2-agonist or a combination of fast-acting inhaled b2-agonist and anticholinergic-M, early administration of corticosteroids on the background of oxygen therapy.
Extremely important for the treatment of acute asthma is to monitor clinical symptoms of asthma, blood gas levels (with status asthmaticus) and peak expiratory flow rate of exhalation.
Severe exacerbation of asthma is life-threatening urgent condition.
источник
А.Н. Цой 1 , В.В. Архипов 1 , А.Г. Чучалин 2
1 — ММА им. И.М. Сеченова, г. Москва
2 — НИИ Пульмонологии МЗ РФ, г. Москва
Выбор источников достоверной информации имеет решающее значение для эффективной медицинской деятельности на всех ее уровнях. Качество имеющейся в распоряжении специалиста информации особенно важно при принятии решения относительно каждого конкретного клинического случая, при создании медицинских стандартов и формуляров, а также общем планировании деятельности здравоохранения [12]. Предложенная в начале 90-х гг. концепция доказательной медицины подразумевает добросовестное, точное и осмысленное использование лучших результатов клинических исследований для выбора лечения конкретного больного [2]. Подобный подход позволяет уменьшить уровень врачебных ошибок, облегчить процесс принятия решения для практических врачей, администрации лечебных учреждений и юристов, а также снизить расходы на здравоохранение и претворять в жизнь крупные социально-ориентированные медицинские проекты и инициативы [2].
Прошло почти 10 лет после появления первого международного руководства по диагностике и лечению бронхиальной астмы (БА) [I]. Российские врачи уже в 1996 г. имели возможность познакомиться с этим документом и применять его в своей практике. Имеется опыт создания аналогичных стандартов по лечению БА, ориентированных на отечественные условия и особенности системы здравоохранения в нашей стране [4]. Можно констатировать, что работа с подобными руководствами заставляет нас во многом пересмотреть вопросы обучения и самообразования практических специалистов, стимулирует отказ от рутинных и недостаточно эффективных методов диагностики и лечения и, в конечном счете, повышает уровень медицинской помощи больным БА.
Стандарты и протоколы по клинической практике предназначены, главным образом, для врачей широкого профиля (терапевты поликлиник и стационаров, врачи скорой помощи) и посвящены наиболее общим вопросам диагностики и лечения. Поэтому для этих руководств характерны строго ограниченный объем теоретических сведений и отсутствие описаний редких форм заболевания и новых экспериментальных методов лечения. Но благодаря этому они выполняют свою основную функцию — предоставляют врачам необходимую и точную информацию, позволяют оптимизировать лечебный процесс и обеспечить одинаково высокое качество медицинской помощи в любом из лечебных учреждений.
Первые руководства по клинической практике [1,3] строились по принципу консенсуса группы специалистов, однако в наши дни этого подхода явно недостаточно. Современный врач нуждается в строго взвешенных рекомендациях, основанных на данных наиболее качественно выполненных клинических исследований. Поэтому применение методов доказательной медицины, и в частности рейтинговой системы рекомендаций, на наш взгляд, более перспективно при подготовке будущих руководств по клинической практике и в дальнейшем обещает стать стандартом при подготовке подобных документов.
Цель настоящего обзора — ознакомить практических врачей с результатами использования концепции доказательной медицины на примере рекомендаций по лечению больных БА. При этом обоснование каждой из рекомендаций проводится с учетом уровня доказательности в соответствии с системой, принятой в доказательной медицине.
Уровень доказательности. Удобным механизмом, который позволяет каждому специалисту легко оценить качество каждого клинического исследования и достоверность полученных данных, является предложенная в начале 90-х гг. рейтинговая система оценки клинических исследований. Для непосредственной оценки исследования используются понятия — уровень доказательности. Обычно выделяют от 3 до 7 уровней доказательности [19], при этом с возрастанием порядкового номера уровня (обозначается латинскими числами) качество клинического исследования снижается, а результаты представляются менее достоверными или имеют только ориентировочное значение [II].
К I уровню в доказательной медицине принято относить хорошо разработанные, крупные, рандомизированные, двойные слепые, плацебоконтролируемые исследования. К этому же уровню доказательности принято относить данные, полученные в ходе мета-анализа нескольких рандомизированных, контролируемых исследований [2].
Небольшие рандомизированные и контролируемые исследования (в том случае, когда получить статистически корректные результаты, не удалось из-за малого числа больных, включенных в исследование) относят ко II уровню доказательности, а исследования «случай-контроль» или когортные исследования — к II или III уровню. Наконец, данные, содержащиеся в отчетах экспертных групп или консенсусах специалистов, принято относить к III или IV уровню [2].
В зависимости от мнения составителей (национальные общества доказательной медицины, общества специалистов) одно и то же исследование в различных рейтингах может относиться к разным уровням, однако общий порядок распределения исследований — практически везде одинаков. Так, в каждом из этих рейтингов первое место принадлежит крупным, рандомизированным, двойным слепым, плацебоконтролируемым исследованиям (как наиболее достоверным источникам информации), а завершается каждый рейтинг мнениями отдельных специалистов и данными крупных руководств по клинической практике.
В системе доказательной медицины отдельные практические рекомендации по диагностике и лечению различных заболеваний также имеют свой рейтинг — степень убедительности рекомендаций (обозначаются латинскими буквами). Система рейтинга рекомендаций в англоязычной литературе обозначается как сила рекомендаций (Strength of recommendation). При этом рекомендации, вытекающие из исследований I уровня, обозначаются как А, II уровня — В и т.д. Кроме того, к рекомендациям В относятся экстраполяции из исследований I категории доказательности, а рекомендации С строятся как на основании исследований III уровня доказательности, так и на экстраполяции данных исследований I и II уровня. Таким образом, рекомендации уровня А представляются вполне убедительными, так как опираются на веские доказательства, у рекомендаций уровня В — убедительность относительная, а для рекомендаций уровня С имеющихся доказательств недостаточно, но и эти рекомендации могут использоваться с учетом определенных обстоятельств. Положения, относимые к уровню D и Е, представляются доказанными недостаточно [2, II].
В настоящем обзоре была принята система оценки клинических исследований Canadian asthma consensus report (1999) [8]. При присвоении отдельным рекомендациям того или иного рейтингового уровня авторы опирались на мнение экспертов Великобритании и Канады [7, 18, 25].
Рекомендации по диагностике, оценке состояния больных и лечению бронхиальной астмы
Общие принципы лечения бронхиальной астмы в амбулаторных условиях
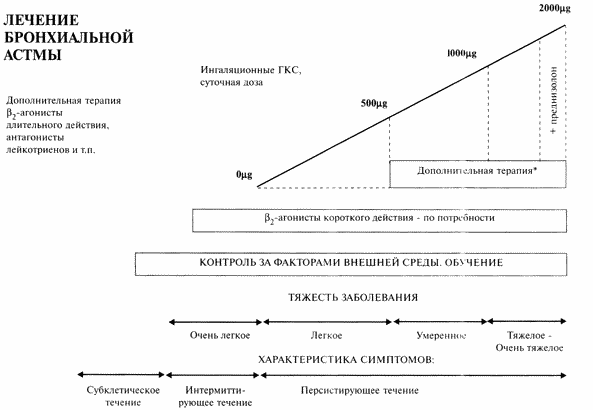
Бронхиальная астма характеризуется значительной вариабельностью тяжести течения. Поэтому для терапии бронхиальной астмы в конце 80-х гг. был предложен ступенчатый терапевтический подход, согласно которому каждой степени тяжести течения заболевания соответствует определенная схема лечения (рис. 1) [I].
Ступенчатый подход к лечению бронхиальной астмы
Первоначально было принято выделять четыре степени тяжести бронхиальной астмы (рис. 2) [ 1, 3]. Впоследствии показалось рациональным выделить группу больных с «очень тяжелым течением БА», т.е. тех, у кого адекватный контроль достигается только при применении пероральных глюкокортикостероидов (ГКС) [8]. К этой категории относят также пациентов с так называемой «трудной /тяжелой/ астмой» (аспириновый вариант астмы, ГКС-зависимая и ГКС-резистентная астма, лабильная астма) [10].
Общий алгоритм лечебного подхода к бронхиальной астме приведен на рис. 2. Он включает диагностический этап, выбор схемы первоначального лечения, подбор долговременной терапии заболевания и последующее наблюдение за больным. Так как бронхиальная астма является хроническим воспалительным заболеванием дыхательных путей [I], эффективность терапии оценивается не как полное излечение, а как адекватный контроль за течением заболевания, предотвращающий обострения ( табл. 1) [8]. Рис. 2
Алгоритм лечения бронхиальной астмы
Диагностика и клиническая оценка бронхиальной астмы
Для подтверждения диагноза бронхиальной астмы и оценки тяжести состояния у всех больных с явлениями бронхообструктивного синдрома следует проводить исследование функции внешнего дыхания (С) [25]. К диагностическим критериям, специфичным для бронхиальной астмы, относятся (D) [1, 3]:
- — увеличение ОФВ1, >12% (предпочтительнее >15%, -т.е. примерно 180 мл) через 15 мин после ингаляции бета2-агониста;
- — увеличение ОФВ1 >20% (около 250 мл) после 10-14 дней лечения преднизолоном;
- — значимая спонтанная вариабельность ОФВ1.
При оценке ОФВ1, и ПСВ следует ориентироваться на среднестатистические нормы для данной популяции, а в идеале — на индивидуальный лучший показатель данного больного, измеренный в период стабильного состояния (С) [З].
Когда проведение спирометрии или бронхопрово-кационного теста недоступны, можно оценить вариа-бельный характер бронхообструкции (> 20%) при многодневном измерении ПСВ в домашних условиях, что также может указывать на наличие бронхиальной астмы (В) [8].
Для установления диагноза бронхиальной астмы используют бронхопровокационный тест с метахолином (С) [8].
Бронхиальная астма и факторы внешней среды
В целом, тяжесть симптомов астмы коррелирует со степенью чувствительности больного к аллергенам [I], хотя у целого ряда пациентов аллергия не играет ведущей роли в течении заболевания. Следует помнить, что увеличение объема медикаментозной терапии не должно заменять предотвращение контактна больного с аллергенами и ирритантами (С) [I].
Больным астмой также следует избегать контакта с табачным дымом (С) [1] и строго воздерживаться от курения (В) [25].
Больным с астмой следует избегать высокой концентрации ирритантов во вдыхаемом воздухе (С) [8], но до сих пор не имеется достаточных данных об эффективности применения для этих целей увлажнителей и других средств очистки воздуха (С) [8].
Все взрослые больные с первично возникшей астмой должны проходить обследования для исключения профессионального характера заболевания (В) [5, 8].
Мониторинг и обучение больных бронхиальной астмой.
Обучение пациентов является обязательным компонентом лечения астмы (А) [З]. Целью обучения является контроль за течением заболевания и выбор правильного поведения больного в различных ситуациях, связанных с заболеванием. Программа обучения не должна строиться только на ознакомлении больных с соответствующей литературой (А), а обучение больных необходимо проводить при каждом личном контакте медицинских работников с пациентами (В) [8], что требует хорошего контакта между медицинским работником и обучаемым (С) [З].
Признаки контроля за течением астмы [8]
| Параметры | Их частота или характеристика |
| Дневные симптомы | 85% от индивидуального лучшего показателя |
| Дневные вариации ПСВ* | 1000 мкг/сут в пересчете на беклометазон дипропионат, показано проведение денситометрии, в том случае если у них имеются факторы риска остеопороза (С) [8]. Больные, регулярно принимающие ингаляционные ГКС, должны после ингаляций полоскать полость рта водой для предотвращения системной адсорбции препарата (А) [З]. Применение спейсера также снижает риск нежелательного действия ингаляционных ГКС (D) [1, З]. Бета2-агонисты короткого действия Бета2-агонисты короткого действия являются наиболее эффективными бронхолитическими средствами для купирования симптомов бронхиальной астмы (А) и профилактики астмы физического усилия (А) [3, 22]. Хотя применение бета2-агонистов короткого действия приводит к эффективному увеличению величины ПСВ (А) [18], эти препараты не должны рекомендоваться для постоянного применения в качестве базисной терапии (А) [I]. Наличие у больного потребности в ежедневном приеме бета2-агонистов является показанием к назначению противовоспалительной терапии (А) [1, З]. Если у больного бронхоспазм провоцируется физической нагрузкой, то до выполнения физических упражнений рекомендуется применять бета2-агонисты короткого действия (А) [I]. Например, сальбутамол более эффективен для предотвращения бронхоспазма, вызванного физической нагрузкой, чем хромогликат натрия (А) [7]. Пероральные бронхолитики следует рассматривать как препараты второго ряда после ингаляционных бронхолитиков (С) [З]. Бета2-агонисты длительного действия Применение бета2-агонистов длительного действия является альтернативой увеличения доз ингаляционных ГКС при недостаточном контроле за течением астмы [13, 23]. Эти лекарственные средства могут применяться в качестве дополнительной терапии при умеренном и тяжелом течении астмы (А) [3, 8]. Не рекомендуется применять бета2-агонисты длительного действия для купирования острых приступов астмы (за исключением формотерола) и применять эти лекарственные средства при отсутствии противовоспалительной терапии (В). На фоне применения бета2-агонистов длительного действия должен быть продолжен прием препаратов с коротким действием для купирования симптомов (В) [З]. У большинства больных, получавших сальметерол, удается достигнуть удовлетворительного контроля за течением БА при назначении его по 50 мкг дважды в сутки (В) [13]. Сальметерол вызывает значимую бронходилатацию в течение 12 ч; при назначении препарата в суточной дозе 100 мкг побочные эффекты не существенны, но при увеличении дозы их риск увеличивается (В) [13]. Применение сальметерола 2 раза в день более эффективно, чем использование препаратов короткого действия 4 раза в течение дня (А) [7]. Назначение сальметерола у больных с недостаточным контролем за течением БА может быть столь же эффективно, как увеличение дозы ингаляционных ГКС в 2 раза [23]. Антагонисты лейкотриеновых рецепторов Антагонисты лейкотриеновых рецепторов (АЛТ) являются альтернативой увеличения доз ингаляционных ГКС при недостаточном контроле за течением астмы. Эти лекарственные средства могут применяться совместно со средними и высокими дозами ингаляционных ГКС (А) [З]. Недостаточно данных, которые позволили бы отнести АЛТ к числу противовоспалительных препаратов первого выбора у больных бронхиальной астмой, однако у пациентов, которые не могут принимать ГКС, АЛТ являются препаратами выбора (D) [8]. Другим показанием к назначению АЛТ является аспириновый вариант бронхиальной астмы (D) [8]. Препараты хрома. Кромогликат натрия и недокромил могут применяться как альтернатива бета2-агонистам для предотвращения астмы физического усилия (А) [З]. Не существует свидетельств, на основании которых можно предпочесть недокромил хромогликату натрия или наоборот (А) [I]. Хотя недокромил более эффективен, чем плацебо, однако степень его эффективности не позволяет рекомендовать препарат в качестве средства первого ряда лечения БА (А), тем не менее у детей младше 12 лет и взрослых с легким течением астмы он может являться альтернативой низким дозам ингаляционных ГКС, не обладая нежелательными эффектами ГКС (А). Теофиллин. Теофиллин не должен применяться при бронхиальной астме в качестве препарата первого ряда (А) [З]. У пациентов с течением астмы, при котором средние дозы ингаляционных ГКС неэффективны, добавление к теофиллина лечению ГКС может улучшить контроль за течением астмы и сократить потребность в ГКС (В) [I]. Дозу теофиллина следует увеличивать постепенно путем титрации (С) [I]. Антихолинэргические средства. Препараты этой группы не рекомендуются в качестве препаратов первого ряда для лечения бронхиальной астмы, за исключением случаев толерантности к действию бета2-агонистов (С) [8]. Кетотифен не рекомендуется для лечения бронхиальной астмы (В) [8]. При лечении бронхиальной астмы ингаляционный путь доставки бронхолитиков и противовоспалительных препаратов является более предпочтительным, чем назначение этих лекарственных средств перорально или парентерально (А) [З]. В последние годы существенно расширился арсенал средств доставки ингаляционных препаратов. Условно принято выделять аэрозольный дозированный ингалятор (применяются со спейсером или без него), порошковые ингаляторы (турбухайлер, дискхайлер, циклохайлер и т.д.) и небулайзер. Существует алгоритм подбора больному адекватного средства доставки (С) [8]. Согласно этому алгоритму, первоначально больным астмой следует назначать лекарственные препараты в виде дозированных аэрозольных ингаляторов. Если при употреблении дозированных ингаляторов у больного возникают трудности, следует дополнительно применять спейсер большого объема (объем > 0,75 л). Если же и при использовании дозированного ингалятора со спейсером больной не справляется с техникой ингаляций или не может применять их в течение всего дня, то ему показано назначение препарата в виде порошкового ингалятора наиболее дешевой модели или дозированного аэрозольного ингалятора «легкое дыхание». Аэрозольный ингалятор со спейсером показан для всех возрастных групп, у пожилых больных и детей можно применять аэрозольный ингалятор со спейсером, оснащенным лицевой маской (В). При использовании любой системы доставки ингаляционных препаратов необходимо периодически оценивать технику ингаляции и проводить обучение больных (А) [З]. Применение ингаляционных ГКС через спейсер позволяет уменьшить риск кандидоза полости рта (А) [б]. При обострении бронхиальной астмы использование спейсера большого объема является эффективной альтернативой применению небулайзера, при этом удается в несколько (до 7-14) раз уменьшить дозы бронхо-литических средств (А) [7]. Аэрозольные ингаляторы со спейсером большого объема (>0,75 л) можно рекомендовать и при тяжелых обострениях астмы (А) [7]. Дозированные аэрозольные ингаляторы столь же эффективны, как порошковые ингаляторы (А), в том числе аутохаллер (А) [3, 21]. Лечение бронхиальной астмы в условиях стационара Признаком нестабильного течения БА на всех ее стадиях является увеличение потребности в ингаляционных бета2-агонистах (С), более частое, чем обычно, появление симптомов бронхообструкции и уменьшение величины ПСВ (А) [2, 8]. Пациенты, у которых величины ОФВ1 и ПСВ, измеренные до начала лечения, меньше 40% от индивидуального лучшего показателя (ИЛП) или должных величин (ПСВ 70% от должного, имеющие доступ к необходимым медикаментам, обладающие адекватной техникой ингаляции и получившие индивидуальный лечебный план, могут быть выписаны из стационара (D) [8]. Asthma is an illness with many variations in cause and severity. Many treatment options are available to control and reverse asthma symptoms. What’s the best treatment? It is important to provide more effective care for asthma from the point of view of evidence-based medicine. While the situations and outcomes varied-to some degree, the morbidity and resource utilization attributable to asthma can be strikingly reduced if moderate and severe asthmatics receive expert care источник В пособии приводятся методы исследования и семиологии при заболевании отдельных органов и систем, а также описание основных заболеваний и их лечения. Для студентов высших медицинских учебных заведений, врачей общей практики. Приведённый ознакомительный фрагмент книги Факультетская терапия. Конспект лекций (А. В. Писклов, 2005) предоставлен нашим книжным партнёром — компанией ЛитРес. ЛЕКЦИЯ 14. Клиника и диагностика бронхиальной астмы 2. Диагностические критерии клинически выраженной бронхиальной астмы 3. Исследования функции легких 4. Оценка аллергологического статуса 1. Клинический диагноз астмы часто основан на наличии таких симптомов, как эпизодическая одышка, хрипы, чувство сдавления в груди и кашель, в особенности ночью или ранним утром. Изучая анамнез, важно установить зависимость появления симптомов от воздействия одного или нескольких триггеров. Исчезновение симптоматики после применения бронходилататоров означает, что врач имеет дело с бронхиальной астмой. Бронхообструктивный синдром у больных в состоянии предастмы проявляется сильным, приступообразным кашлем, усиливающимся от разных запахов, при снижении температуры вдыхаемого воздуха, ночью и утром при вставании с постели, при заболевании гриппом, от физической нагрузки, нервного напряжения и других причин. Кашель утихает или становится менее интенсивным после приема внутрь или ингаляции бронхолитиков. В некоторых случаях приступ завершается отхождением скудной, вязкой мокроты. Другим симптомом обструкции бронхов у больных в состоянии предастмы считается появление одышки экспираторного характера, сопровождающейся ощущением заложенности бронхов и хрипами в грудной клетке, которые слышны самому больному. Нередко одышка провоцируется физической нагрузкой, резкими запахами, но затруднение дыхания при этом не достигает интенсивности приступа удушья и проходит самостоятельно. Перечисленные жалобы больных со стороны органов дыхания принято называть дыхательным дискомфортом. Внелегочные проявления аллергии: вазомоторный ринит, крапивница, нейродермит, вазомоторный отек Квинке, мигрень. 2. Основным клиническим проявлением бронхиальной астмыявляется приступ удушья, в котором различают три периода: период предвестников, период разгара и период обратного развития. При длительно протекающих приступах удушья могут появляться признаки недостаточности правого желудочка. При рентгенологическом исследовании на высоте приступа удушья определяются повышенная прозрачность легочных полей, низкое стояние диафрагмы. Ребра расположены горизонтально, межреберные промежутки широкие. В диагностике бронхиальной астмы важную роль играют следующие факторы: 1) тщательно собранный анамнез (что предшествует приступу удушья): – контакт с неинфекционными аллергенами: пылевыми, бытовыми, производственными, пищевыми, лекарственными и другими у больных с атопическим вариантом бронхиальной астмы; – воспалительные заболевания органов дыхания инфекционной природы у больных с инфекционно-зависимым вариантом; – при гормональной зависимости ухудшение состояния при уменьшении дозы гормонов; – при дизовариальном варианте – ухудшение состояния в связи с менструальным циклом; – нервно-психический стресс, различные неприятности в семье, на работе в случае нервно-психического варианта; – физическая нагрузка, вдыхание холодного воздуха, различных запахов; – прием аспирина или других нестероидных противовоспалительных препаратов; 2) отягощенная наследственность: наличие бронхиальной астмы и аллергических заболеваний у кровных родственников. Инструментальные методы: показатели функции внешнего дыхания (ОФВ1 и др.). – определение уровня общего и специфического иммуноглобулина Е; – проведение провокационных проб с неинфекционными аллергенами; – высев содержимого бронхов (высев мокроты, смыв из бронхов); – положительные кожные пробы с грибковым антигеном; – выявление вирусных антигенов в эпителии слизистой бронхов; – четырехкратный прирост в сыворотке крови титров антител к вирусам, бактериям, грибам, ассоциированный с приступами удушья; – появление противолегочных антител, повышение концентрации иммунных комплексов и активности щелочной фосфатазы; – определение уровня (суммарно) 11-ОКС или кортизола в плазме крови, 17-ОКСИ и кетостероидов в моче, суточный клиренс кортикостероидов, поглощение кортизола лимфоцитами или количество кортикостероидных рецепторов в лимфоцитах. 3. Исследование функции легких. У больных часто трудно выявить симптомы болезни и точно установить тяжесть заболевания. Исследование функции легких с помощью спирометра или пикфлоуметра обеспечивает непосредственное определение бронхиальной обструкции, ее колебаний и обратимости. Такие процедуры необходимы для постановки диагноза и мониторирования течения заболевания. Спирометры измеряют жизненную емкость легких, форсированную жизненную емкость легких, а также объем форсированного выдоха за 1 с (ОФВ1). При помощи спирометра можно получить представления о том, насколько хорошо функционируют легкие. Пикфлоуметры измеряют пиковую скорость выдоха (ПСВ), т. е. максимальную скорость, с которой воздух может выходить из дыхательных путей во время форсированного выдоха после полного вдоха. Значение пиковой скорости выдоха тесно корректирует со значениями объема форсированного воздуха. С помощью пикфлоуметра можно на ранних стадиях выявить обострение заболевания, так как изменения пиковой скорости выдоха возникают задолго до появления клинически значимых симптомов, причем раннее обнаружение изменений пиковой скорости выдоха позволяет вовремя провести профилактическое лечение и предупредить ухудшение состояния. 4. Оценка аллергологического статуса У ряда больных аллергологический статус можно определить путем постановки кожных тестов или определения специфического иммуноглобулина Е в сыворотке крови. Положительные кожные пробы сами по себе не подтверждают диагноз бронхиальной астмы, однако сопоставление их результатов с данными анамнеза больного позволяет определить триггеры астмы, что способствует разработке эффективного плана ведения. Приведённый ознакомительный фрагмент книги Факультетская терапия. Конспект лекций (А. В. Писклов, 2005) предоставлен нашим книжным партнёром — компанией ЛитРес. источник Тяжелое обострение бронхиальной астмы. Диагностика, лечение Текст научной статьи по специальности « Медицина и здравоохранение»Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Каражанова Л.К., Жунуспекова А.С., Сабербекова М.Е., Акшукуров М.А., Нуриманова Г.Н.Обострение бронхиальной астмы (БА) это эпизоды прогрессивного нарастания кашля, одышки, появление свистящих хрипов, удушья, чувства нехватки воздуха или различные сочетания этих симптомов. Лечение обострения БА зависит от больного, опыта медицинского персонала, от того, какое лечение является самым эффективным для каждого конкретного пациента, доступности лекарств и наличия оборудования для оказания неотложной помощи. Основой лечения обострения БА являются многократное назначение быстродействующего ингаляционного в2-агониста или комбинации быстродействующего ингаляционного в2-агониста и м-холинолитика, раннее назначение ГКС на фоне кислородотерапии. Крайне важным для лечения обострения БА является мониторинг клинических симптомов БА, показателей газового состава крови (при АС) и ПС выд. Тяжелое обострение БА является угрожающим жизни неотложным состоянием. Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Каражанова Л.К., Жунуспекова А.С., Сабербекова М.Е., Акшукуров М.А., Нуриманова Г.Н.,The exacerbation of bronchial asthma (BA) is a progressive increase in episodes of coughing, shortness of breath, the appearance of wheezing, breathlessness, feeling short of breath, or various combinations of these symptoms [7,11]. Treatment of acute asthma depends on the patient, experience of medical personnel, on the most effective treatment for each indiv >asthma are multiple appointment of fast inhaled b2-agonist or a combination of fast-acting inhaled b2-agonist and anticholinergic-M, early administration of corticostero >asthma is to monitor clinical symptoms of asthma , blood gas levels (with status asthmaticus) and peak expiratory flow rate of exhalation. Severe exacerbation of asthma is life-threatening urgent condition. Л.К. Каражанова, А.С. Жунуспекова, М.Е. Сабербекова, М.А. Акшукуров, Г.Н. Нуриманова Государственный медицинский университет города Семей, Кафедра интернатуры по терапии ТЯЖЕЛОЕ ОБОСТРЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ. ДИАГНОСТИКА, ЛЕЧЕНИЕ. (Лекция) Обострение бронхиальной астмы (БА) — это эпизоды прогрессивного нарастания кашля, одышки, появление свистящих хрипов, удушья, чувства нехватки воздуха или различные сочетания этих симптомов. [7,11] Лечение обострения БА зависит от больного, опыта медицинского персонала, от того, какое лечение является самым эффективным для каждого конкретного пациента, доступности лекарств и наличия оборудования для оказания неотложной помощи. [15,22] Основой лечения обострения БА являются многократное назначение быстродействующего ингаляционного Рг-агониста или комбинации быстродействующего ингаляционного (32-агониста и М-холинолитика, раннее назначение ГКС на фоне кислородотерапии. Крайне важным для лечения обострения БА является мониторинг клинических симптомов БА, показателей газового состава крови (при АС) и ПСвыд. Тяжелое обострение БА является угрожающим жизни неотложным состоянием. Различают два варианта развития тяжелого обострения БА: Чаще всего нарастание респираторных симптомов и прогрессирующее ухудшение состояния пациента, несмотря на увеличение кратности приема бронхолитиков, наблюдается в течении нескольких дней, после чего пациент поступает в стационар. Такую форму АС называют ТОА с медленным темпом развития (slow-onseta cute severe asthma). [2,6] Более редким вариантом является быстрое, молниеносное развитие ТОА. Остановка дыхания и смертельный исход возможны в первые 1-3 ч от появления первых симптомов. Летальный исход может наступать до поступления в стационар. Такую форму обострения БА называют ТОА с внезапным началом (sudden-onseta cute severe asthma).[6,5,8] Факторы высокого риска развития астматического статуса (угрожающего жизни обострения) — Наличие в анамнезе угрожающего жизни обострения БА. — Обострение БА на фоне длительного применения системных глюкокортикостероидов (ГКС) и/или их недавняя отмена. — Госпитализация по поводу БА в течение прошедшего года в отделение реанимации и интенсивной терапии (ОРИТ). — Наличие в анамнезе эпизода искусственной вентиляции легких (ИВЛ) по поводу обострения БА. — Психические заболевания или психосоциальные проблемы (отрицание заболевания). — Невыполнение пациентом плана лечения БА. — Наличие непрекращающихся симптомов БА в течение длительного времени (более 3 ч) перед настоящим обращением за медицинской помощью. — Развитие настоящего обострения на фоне прекращения длительного приема (более 6 мес.) системных ГКС или снижения их суточной дозы. — Невозможность оказания медицинской помощи в домашних условиях и введения лекарственных средств. — Неблагоприятные домашние условия. — Социально-экономические факторы (низкий доход, недоступность медикаментов). — Трудности с обеспечением транспортом для доставки больного в стационар, если произойдет дальнейшее ухудшение состояния. Классификация тяжести обострения бронхиальной астмы Обострение БА может быть легким, средней тяжести, тяжелым и в виде астматического статуса (угрожающее жизни обострение). Классификация степени тяжести обострения бронхиальной астмы Тяжелая АС (угрожающее жизни обострение) Физическая активность Резко снижена Отсутствует или резко снижена Сознание Возбуждение, испуг Спутанное сознание, вялость, заторможенность, кома Речь Отдельные слова Больной не разговаривает Затруднение дыхания В покое В покое ЧД Тахипное более 25 в минуту (резко выраженная экспираторная одышка) Тахипное более 30 в минуту (резко выраженная экспираторная одышка) или брадипное менее 12 в минуту Втяжение яремной ямки Обычно есть Обычно есть Вспомогательная мускулатура при дыхании Резко выражено Парадоксальные торакоабдоминальные движения2 Дыхание при аускультации Свистящее на вдохе и выдохе Отсутствие дыхания, «немое» легкое ЧСС Более 120 уд/мин Менее 55 уд/мин Ра О2 50-60 мм рт. ст. Менее 50 мм рт. ст. ПОСвыд3 от нормального или лучшего Менее 50% (ПОСвыд менее 250 л/мин) Менее 33% (ПОСвыд менее 100 л/мин) ■ Уменьшение выраженности симптомов БА или устранение их. ■ Предотвращение развития обострения. ■ Уменьшение необходимости применения лекарственных препаратов. ■ Снижение риска развития побочных эффектов лечения. ■ Обучение больных навыкам самолечения. ■ Помощь должна быть оказана немедленно, лечение безопаснее всего проводить в стационаре или ОРИТ. Медикаментозное лечение. I. Бронхолитические лекарственные средства 2. Антихолинергические препараты Препараты и методы лечения, не рекомендуемые к использованию при неотложной терапии БА: ■ антигистаминные препараты (димедрол, супрастин, тавегил и др.); ■ препараты кальция, сульфат магния; ■ антибактериальные средства (могут быть показаны только при наличии пневмонии или другой бактериальной инфекции); ■ пролонгированные Рг-агонисты (салметерол -дозированный аэрозоль; сальбутамола гемисукцинат -таблетки). Лекарственные средства обязательного и дополнительного ассортимента для лечения обострения БА. Лекарственное средство Степень тяжести обострения БА Тяжелая Угрожающее жизни обострение БА Обязательного ассортимента • Ингаляционные Р2-агонисты быстрого действия + ипратропия бромид • ГКС • Кислород Ингаляционные (32-агонисты быстрого действия + ипратропия бромид • ГКС Дополнительного ассортимента • Теофиллин • Теофиллин • Неинвазивная вентиляция легких • ИВЛ Алгоритм оказания неотложной помощи больным с обострением БА в условиях СМП. 1. Ингаляция увлажненным О2 1-4 л/мин, одновременно: • ингаляции сальбутамола 2,5-5 мл (2,5-5 мг) или 3-4 мл (60-80 капель) раствора беродуала + преднизолон в/в 90-120 мг или внутрь 20-30 мг либо другой ГКС в дозе, эквивалентной преднизолону или • ингаляция 3-4 мл (60- 80 капель) раствора беродуала + 1-2 мг (2-4мл) суспензии пульмикорта через небулайзер_ 1. Ингаляция увлажненным О2 1-4 л/мин, одновременно: • ингаляции сальбутамола 5 мл (5 мг) или 3-4 мл (60-80 капель) раствора беродуала + преднизолон в/в 90-120 мг либо другой ГКС в дозе, эквивалентной преднизолону или • ингаляция 3-4 мл (60- 80 капель) раствора беродуала + 1-2 мг (2-4-мл) суспензии пульмикорта через небулайзер 2. При непроведенном лечении, указанном в п. 1, рекомендуются ингаляции через спейсер одного из препаратов: • д.а. сальбутамола, фенотерола 400-800 мкг (4-8 доз), беродуала 4 дозы через 20 мин в течение 1 ч или • сальбутамол, фенотерол 100 мкг каждые 30-60 с до 20 доз. ГКС назначаются в том же объеме_ 2. При отсутствии возможности проведения лечения указанном в п. 1, назначаются внутривенно последовательно эуфиллин 240 мг и преднизолон 90-20мг. 3. При отсутствии возможности проведения лечения, указанного в п. 1 и 2, назначаются в/в последовательно эуфиллин 240 мг и преднизолон 90-120 мг с последующей госпитализацией больного._ 3. Экстренная госпитализация в отделение реанимации и интенсивной терапии. Указанное выше лечение продолжается в машине СМП 4. При выполнении рекомендаций п. 1 или 2: оценить состояние больного через 40-60 мин. При удовлетворительном состоянии больного: речь свободная, мокрота отходит, затруднение дыхания уменьшилось, ЧД i Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы. 5. Рекомендуется продолжить амбулаторно ингаляции через спейсер одного из препаратов: • д.а. сальбутамола, фенотерола 200-400 мкг (2-4 дозы) или беродуала 2-3 дозы каждые 4-6 ч в течение суток 5. — 6. Назначить актив участковому врачу 6. — 7. При отсутствии эффекта или незначительном эффекте от проведенной терапии через 60 мин, а именно: у больного сохраняется ощущение хрипов в грудной клетке и затруднение дыхания, ЧД > 25 в минуту, пульс > 100 д/мин, аускультативно над легочными полями сухие хрипы, преимущественно на выдохе, пСвыд 25 в минуту • пульс > 110 уд/мин ПС выд ^ 250 л/мин или 45 мм рт.ст. рН 90% 2. Ингаляции 2,5 мг (2,5 мл) сальбутамола, или 1 мг (20 капель) фенотерола через 20 мин, или 2 мл раствора беродуала с физиологическим раствором через небулайзер с кислородом через 20-30 мин 3. Ингаляции бронхолитических растворов через небулайзер с кислородом повторять через 1 ч, обычно в течение 2-4 ч до улучшения клинических симптомов, ПСВыд, SatO2; затем через 4-6 ч сальбутамол 5 мг (5 мл), или фенотерол 1 мг (20 капель) в сочетании с ипратропиума бромидом 500 мкг (2 мл), или беродуал 2 мл в сочетании с 4. ГКС: гидрокортизон 125-200 мг, или метилпреднизолон 40-125 мг, или преднизолон 90 мг каждые 6 ч в/в, или преднизолон 0,75-1 мг/кг (60-80 мг) в сутки внутрь или 5. Раствор будесонида (пульмикорта) 2-8 мг через небулайзер с кислородом 3 р/сут*. Б. Дополнительная терапия ■ при отсутствии эффекта от проводимой терапии в течении 6 ч дополнительно в/в раствор аминофиллина. Нагрузочная доза эуфиллина 5-6 мг/кг массы в течение 30 мин, поддерживающая доза 0,5-0,9 мг/(кг- ч) под контролем ЭКГ, гликемии и электролитного состава крови. Суточная доза до 720 мг; ■ антибиотики в случае доказанной бактериальной инфекции (предпочтительно макролиды, цефалоспорины III поколения респираторные фторхинолоны) 1. Чучалин А.Г. Хроническая обструктивная болезнь лёгких. Федеральная программа. — 2-е изд, перераб. и доп. / Под ред. А.Г. Чучалина, — М. — 2004. 2. Buist A.S., Votlmer W.M. Smoking and other risk factors // Textbook of Respiratory Medicine / Eds J.F. Murray, J.A. Nadel. — Philadelphia: W.B. Saunders, 1994. -P. 1259-1287. 3. Чучалин А.Г. Хронические обструктивные болезни легких. — М.: Бином, 1998 — С. 133-134. 4. Чучалин А. Г. Клинические рекомендации. Хроническая обструктивная болезнь лёгких / Под ред, А.Г. Чучалина. — М.; Атмосфера, 2003. — 168 с. 5. National Center for Health Statistics. National hospital interview survey // Vital and Health Statistics, series 10 (issues from 1974 to 1995). 6. Barnes P.J. Managing Chronic Obstructive Pulmonary Disease. — Science Press, 1999. — P. 3. 7. Tnom T.J. International comparisons in COPD mortality // Am. Rev. Respir. Dis. — 1989. — Vol. 140. — P. 27-43. 8. BTS guidelines for the management of chronic obstructive pulmonary disease // Thorax, — J997, 9. Siafakas N.M., Vermeire P., Pride N.B. et al Optimal assessment and management of chronic obstructive pulmonary disease (COPD). A consensus statement of the European Respiratory Society (ERS) // Eur. Respir. J. -1995. — Vol. 8. — P. 1398-1420. 10. Юдин Ю., Афанасьева И., Хрупенкова-Пивенъ М., Горюнов А. Современная лучевая диагностика ХОБЛ // Врач. — 2004. — № 5. — С. 42-44. 11. Xu X., Wess S.T., RtjckenB.,Schoten J.P. Smoking, changes in smoking habits and rate of decline in FEV1: new insight into gender differences // Eur. Respir. J. — 1994. -Vol. 7. — P. 1056-1061. 12. Zainudin B.M., Lai C.K., Soriano J.B., et al. Asthma control in adults in Asia-Pacific // Respirology. — 2005. -Vol.10(5).- P 579-586. 13. Здоровье населения Республики Казахстан и деятельность организации здравоохранения в 2003 Астана — Алматы, 2004, — С. 136. 14. Чучалин А.Г., Медников Б.Л., Беневский А.С. и соавт. Бронхиальная астма. Руководство для врачей России — М., 1999. — С.5. 15. Святова Г.С. Медико-генетические последствия многолетних ядерных испытании на Семипалатинском полигоне // Автореф. дисс. докт. — М., 2000. — 48с. 16. Бет М.А., Нагдас1оп В., ЭИеНе! М. О роли фактора некроза опухоли рефрактерной к лечению астмы // Клиническая медицина. — №9, — 2006. 17. Суслова Т.Е. и др. Провоспалительные цитокины и эндотелиальная дисфункция у больных с коронарным атеросклерозом и у лиц с отягощенной по атеросклерозу наследственностью // Аллергология и иммунология, 2000. — том 1. — №2. — С.159 18. Титов В.Н. Роль макрофагов в становлении воспаления, действие интерлейкина — 1, интерлейкина — 6 и активность гипоталамо-гипофизарной системы (обзор литературы). Клиническая лабораторная диагностика. 2003, №12, — С.3-12. 19. Суслина З.А., Федорова Т.Н., Максимова М.Ю. и др. Антиоксидантное действие милдроната и карнитина при лечении больных с сосудистыми заболеваниями головного созга // Экспериментальная и клиническая фармакология. — 2003. Т.66. №3 — С. 32-35. 20. Кальвиньш И.Я. Милдронат — механизм действия и перспективы его применения. Рига, 2002. — 39 с. 21. Рябичева Т.Г., Тимофеева Н.В., Руковишников М.Ю. Определение цитокинов методом иммуно-ферментного анализа. Вектор-Бест, Вып. 4 (34), 2004. 22. Гельцер Б.И., Маркелова Е.В., Просекова Е.В., Кочеткова Е.А. Система цитокинов и болезни органов дыхания. Тер.архив. — 2002. № 11. — С. 94-99. БРОНХТЫК АСТМАНЬЩ АУЫР АСКЫНУЫ. ДИАГНОСТИКАСЫ, ЕМ1. Л.К. Каражанова, А.С. Жунуспекова, М.Е. Сабербекова, М.А. Акшукуров, Г.Н. Нуриманова Семей каласыныц Мемлекетпк медицина университет Бронхтык астманыч (БА) аскынуы — жетел мен енпгудщ YДеуi, ыскырыкты сырылдар пайда болуы, туншыгу жэне ауа жетюпеу ce3iMiHin эпизодтары немесе осы симптомдардыч 8ртYрлi косарлануы [7,11]. БА аскынуын емдеу наукас пен медицина персоналдарыныч т8жiрибесiне байланысты, сонымен бiрге 8рбiр накты пациент Yшiн тиiмдi тагайындалган ем, д8ртердщ колже™дттне ж8не шугыл кемек керсетудеп жабдыктардыч болуына т8уелдi [15,22]. БА аскынуын емдеудщ нега — жылдам 8сер беретЫ ингаляциялык Ь2-агонистерЫ немесе ингаляциялык b2-агонистерi мен М-холинолитиктердщ комбинациясын бiрнеше рет тагайындау ж8не кислородтытерапия фонында ерте тагайындалган ГКС болып табылады. БА аскынуын емдеу Yшiн еч мачыздысы, ол — дем шыгару жылдамдыгыныч шычы, кандагы газ курамыныч керсеткiштерi (астма статусында) ж8не Ба клиникалык симптомдарыныч мониторинга. бА ауыр тYPдегi аскынуы шугыл кемектi кажет ететiн емiрге каут тендiретiн жавдай. Негiзгi сездер: бронхтык астма, шугыл кемек. SEVERE EXACERBATION OF ASTHMA. DIAGNOSIS, TREATMENT. L.K. Karazhanova, A.S. Zhunuspekova, M.E. Saberbekova, M.A. Akshukurov, G.N. Nurimanova State Medical University of Semey The exacerbation of bronchial asthma (BA) — is a progressive increase in episodes of coughing, shortness of breath, the appearance of wheezing, breathlessness, feeling short of breath, or various combinations of these symptoms [7,11]. Treatment of acute asthma depends on the patient, experience of medical personnel, on the most effective treatment for each individual patient, the availability of drugs and the availability of equipment for emergency care [15,22]. Mainstay of treatment for acute asthma are multiple appointment of fast inhaled b2-agonist or a combination of fast-acting inhaled b2-agonist and anticholinergic-M, early administration of corticosteroids on the background of oxygen therapy. Extremely important for the treatment of acute asthma is to monitor clinical symptoms of asthma, blood gas levels (with status asthmaticus) and peak expiratory flow rate of exhalation. Severe exacerbation of asthma is life-threatening urgent condition. источник |