Под бронхообструктивным синдромом (БС) понимают совокупность клинических симптомов, отражающих нарушение проходимости бронхов вследствие сужения их просвета. БС нередко встречается у детей раннего возраста. От 30 до 50% детей первых трех
Под бронхообструктивным синдромом (БС) понимают совокупность клинических симптомов, отражающих нарушение проходимости бронхов вследствие сужения их просвета. БС нередко встречается у детей раннего возраста. От 30 до 50% детей первых трех лет жизни имеют те или иные проявления бронхообструктивного синдрома, вследствие чего проблемы дифференциальной диагностики этого состояния крайне важны.
БС — это ведущий признак, который объединяет группу острых, рецидивирующих и хронических заболеваний легких, но он не является самостоятельной нозологической формой и не может фигурировать в качестве диагноза. Следует отметить, что БС не синоним бронхоспазма, хотя во многих случаях бронхоспазм играет важную, а иногда ведущую роль в генезе заболевания. Обычно БС выявляется у детей первых четырех лет жизни, но может диагностироваться и в более старшем возрасте.
В таблице 1 указаны основные причины возникновения БС у детей.
Наиболее важное значение имеют возрастные особенности респираторной системы ребенка. Бронхи у маленьких детей имеют меньший диаметр, чем у взрослых. Слизистая трахеи и бронхов быстро реагирует отеком и гиперсекрецией слизи в ответ на развитие вирусной инфекции. Узость бронхов и всего дыхательного аппарата значительно увеличивает аэродинамическое сопротивление. Так, отек слизистой бронхов всего на 1 мм вызывает повышение сопротивления току воздуха в трахее более чем на 50% [1].
Для детей раннего возраста характерны податливость хрящей бронхиального тракта, недостаточная ригидность костной структуры грудной клетки, свободно реагирующей втяжением уступчивых мест на повышение сопротивления в воздухоносных путях, а также ряд особенностей положения и строения диафрагмы. Несомненное влияние на функциональные нарушения органов дыхания у маленького ребенка оказывают и такие факторы, как более длительный сон, частый плач, преимущественное положение лежа на спине в первые месяцы жизни.
Важную роль играет респираторная вирусная инфекция. К числу вирусов, наиболее часто вызывающих БС, относят респираторно-синцитиальный вирус (около 50%), вирус парагриппа, микоплазму пневмонии, реже — вирусы гриппа и аденовирус.
Среди факторов окружающей среды, которые могут приводить к развитию обструктивного синдрома, особо важное значение придается пассивному курению в семье. Под влиянием табачного дыма происходит гипертрофия бронхиальных слизистых желез, нарушается мукоцилиарный клиренс, замедляется продвижение слизи. Пассивное курение провоцирует деструкцию эпителия бронхов. Особенно ранимыми в этом плане считаются дети первого года жизни.
Другим важным неблагоприятным фактором является загрязнение окружающей атмосферы индустриальными газами, а также органической и неорганической пылью.
Большинство исследователей признают влияние факторов преморбидного фона на развитие БС. Это — токсикозы беременных, осложненные роды, гипоксия в родах, недоношенность, отягощенный аллергологический анамнез, гиперреактивность бронхов, рахит, дистрофия, гиперплазия тимуса, перинатальная энцефалопатия, раннее искусственное вскармливание, перенесенное респираторное заболевание в возрасте 6—12 месяцев.
В таблице 2 представлены основные нозологические формы, при которых бронхообструктивный синдром может иметь место и в значительной степени определять клиническую симптоматику болезни.
Бронхиальная астма представляет собой заболевание, проявляющееся обратимой (полностью или частично) обструкцией бронхов, патогенетическую основу которого составляют аллергическое воспаление дыхательных путей и, в большинстве случаев, гиперреактивность бронхов. Оно характеризуется в типичных случаях периодическим возникновением приступов нарушения проходимости бронхов в результате их спазма, отека слизистой оболочки бронхов и гиперсекреции слизи.
Бронхиальная астма может протекать также в виде астматического бронхита без типичных приступов, спастического кашля (в том числе ночного), астмы физического напряжения.
Критерии диагностики: приступы удушья, астматический статус, астматический бронхит, приступы спастического кашля, сопровождающиеся острым вздутием легких и затруднением выдоха. Рентгенологически во время приступа обычно определяется вздутие легких, на фоне которого нередко выявляется усиление бронхососудистого рисунка.
Под обструктивным бронхитом понимают острое поражение бронхов, сопровождающееся клиническими признаками бронхиальной обструкции. Термин «бронхиолит» используется для обозначения тех форм обструктивного бронхита, которые сопровождаются большим количеством рассеянных мелкопузырчатых хрипов, что нередко наблюдается у детей первых месяцев жизни при первом эпизоде обструктивного заболевания.
Наибольшие сложности представляет дифференциальная диагностика обструктивного бронхита и бронхиальной астмы.
До 70-х г. прошлого века термин «обструктивный бронхит» и его аналоги (астматический бронхит, спастический бронхит и др.) широко использовались педиатрами. Однако в начале 70-х гг. была проведена серия эпидемиологических исследований, которые показали, что отличить обструктивный бронхит и бронхиальную астму в широкой педиатрической практике почти невозможно. Таким образом, был поставлен знак равенства между этими состояниями. Данный подход у детей старшего возраста в значительной степени себя оправдал, так как позволил избавить многих больных от антибактериальной терапии. Но у детей младшего возраста проблема стоит сложнее. Выяснилось, что кромогликат у этих больных недостаточно эффективен или неэффективен вовсе. Ингаляционные бронходилятаторы, такие, как сальбутамол, малоэффективны или не эффективны при свистящем дыхании у детей первых трех лет жизни. Сведения относительно действенности применения ингаляционных стероидов при остром или хроническом бронхиолите оказались противоречивыми.
К тому же многочисленные исследования в нашей стране и за рубежом показали, что исходы обструктивного бронхита в целом благоприятны. 54% детей с повторными эпизодами обструктивного бронхита перестают болеть после четырех лет, а еще 37% — в более позднем возрасте; таким образом, выздоравливают более 90% пациентов. Кроме того, наличие обструктивного синдрома в первые три года жизни не может рассматриваться как фактор, предрасполагающий к возникновению астмы в дальнейшем. Т. е. выяснилось, что механизм развития свистящего дыхания у детей раннего возраста другой, чем у более старших детей, и основную роль здесь играют не гиперреактивность слизистой бронхов и спазм мышц, а тонус бронхиальной стенки и отек слизистой бронхов. Это отражало тот факт, что «свистящее дыхание» у маленьких детей является следствием различных причин, в том числе аномалий респираторной системы и воспалительных процессов иной этиологии.
Значит ли это, что у малышей не бывает астмы? По-видимому, нет, так как примерно у 10% больных, у которых на фоне вирусной инфекции отмечался БС, в дальнейшем могли развиваться симптомы астмы. Рецидивы обструкции обусловлены наследственной отягощенностью по аллергии и аллергическими реакциями у ребенка и не связаны с кожными тестами и уровнем IgE. Таким образом, можно утверждать, что обструктивный бронхит, как нозологическая форма, существует. Его основные отличия от астмы представлены в таблице 3.
 |
| Таблица 3. Дифференциальная диагностика бронхиальной астмы и обструктивного бронхита. |
Дифференциальную диагностику обструктивного бронхита и острой пневмонии облегчает тот факт, что при пневмонии, вызванной основными возбудителями, как правило, не наблюдается обструкции. Сопровождаться обструкцией могут, в основном, внутрибольничные пневмонии, обусловленные некоторыми грамотрицательными возбудителями кишечной группы (см. таблицу 4).
 |
| Таблица 4. Дифференциальная диагностика обструктивного бронхита и острой пневмонии. |
Одна из наиболее распространенных причин развития БС у грудных детей — синдром привычной микроаспирации жидкой пищи, связанный с дисфагией, часто в сочетании с желудочно-пищеводным рефлюксом. До 30% всех случаев рецидивирующего кашля у детей раннего возраста связаны с аспирационным синдромом. Выяснить причину бывает сложно. В диагностике аспирации помогают данные анамнеза, обычно у этих детей имеется отягощенный неврологический анамнез и такие признаки, как приступообразный кашель, развивающийся у ребенка во время кормления, появление сухих или влажных хрипов в легких после еды. Подтверждается диагноз при обследовании в стационаре.
До 50% всех аспираций инородных тел вовремя не выявляется. Поздняя диагностика связана с тем, что после аспирации у ребенка на фоне полного здоровья, без катаральных явлений, возникает острый приступ кашля, затем, если инородное тело проникает глубже, через несколько дней появляются симптомы обструктивного бронхита или пневмонии с обструктивным синдромом, имеющих затяжное, трудно поддающееся терапии течение.
В диагностике помогают анамнез, рентгенологическое исследование и бронхоскопия.
Критерии диагностики: продуктивный кашель, постоянные разнокалиберные влажные хрипы в легких (в течение нескольких месяцев) при наличии двух-трех обострений заболеваний в год на протяжении двух лет.
У взрослых основные причины ХБ — это курение и профессиональные вредности. Причем у половины больных это заболевание протекает с признаками бронхообструктивного синдрома. В детском возрасте первичный хронический бронхит — большая редкость. В большинстве случаев он является следствием других причин (пороков развития легких, иммунодефицитных состояний и др.), т. е. является «вторичным». Поэтому диагноз «первичный хронический бронхит» может ставиться только после тщательной дифференциальной диагностики.
Хроническая пневмония представляет собой хронический воспалительный неспецифический процесс, имеющий в своей основе необратимые морфологические изменения в виде деформации бронхов и пневмосклероза в одном или нескольких сегментах и сопровождающийся рецидивами воспаления в бронхах и легочной ткани. Хроническая пневмония чаще всего развивается как результат неполного излечения острой пневмонии, ателектаза, а также вследствие попадания инородного тела в бронхи.
Особенностью этого заболевания в настоящее время является его благоприятное течение и высокая частота сопутствующего бронхообструктивного синдрома (30—35%). Диагностика этой болезни основывается на клинической симптоматике, рентгенологических и бронхологических данных и осуществляется в специализированном стационаре.
Заболевание, развивающееся вследствие острого облитерирующего бронхиолита, морфологическим субстратом которого является облитерация бронхиол и артериол одного или нескольких участков легких, приводящая к нарушению легочного кровотока и развитию эмфиземы. Синдром одностороннего сверхпрозрачного легкого (синдром МакЛеода) представляет собой частный случай данного заболевания.
Клинически проявляется одышкой и другими признаками дыхательной недостаточности разной степени выраженности, локальными физикальными данными в виде стойкой крепитации и мелкопузырчатых хрипов. У детей старшего возраста может сопровождаться бронхообструктивным синдромом, имеющим торпидное, плохо поддающееся лечению бронходилятаторами течение.
При наличии клинических данных и рентгенологических признаков сверхпрозрачности сцинтиграфически определяется резкое снижение легочного кровотока в пораженных отделах легких.
Заболевание проявляется рецидивирующими синуситами и отитами и хроническим поражением легких — это хронический бронхит с образованием бронхоэктазов. Типичное проявление этой болезни — синдром Картагенера, когда у пациента имеет место еще и обратное расположение внутренних органов. В основе синдрома лежит врожденный дефект цилиарного эпителия, приводящий к дисфункции мукоцилиарного транспорта и застою секрета в бронхах. Почти у всех больных могут отмечаться эпизоды приступообразного кашля, одышки.
Дифференциальная диагностика основывается на обратном расположении внутренних органов, рентгенологических данных и исследовании функции цилиарного эпителия.
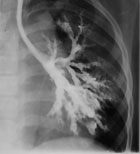 |
| Рисунок 1. Бронхограмма левого легкого ребенка с синдромом Вильямса-Кемпбелла. |
Из этой многочисленной группы заболеваний наибольший интерес представляют пороки развития трахеи и бронхов. Недоразвитие хрящей трахеи и \или бронхов приводит к тому, что бронхи спадаются на выдохе, обуславливая поведение симптоматики БС. Первые клинические проявления заболевания возникают на первом году жизни — это либо повторные обструктивные бронхиты, либо пневмонии. В дальнейшем формируется деформация грудной клетки, появляется влажный постоянный кашель, выслушиваются влажные и сухие хрипы в легких. Диагноз обычно ставится в младшем или старшем школьном возрасте, когда клиническая симптоматика ярко выражена. В дифференциальной диагностике, наряду с клинической симптоматикой, важны рентгенологическое исследование и бронхоскопия, а также резистентность к бронходилятаторам и высокая эффективность антибактериальной терапии. На рисунке показана бронхограмма больного с недоразвитием хрящей бронхов 3—8 генерации (синдром Вильямса-Кемпбелла). Хорошо видно чрезмерное расширение бронхов в зоне поражения.
Стенозы трахеи и бронхов — это состояние, встречающееся достаточно редко. Их отличает постоянное шумное дыхание у ребенка и на вдохе и на выдохе, усиливающееся при присоединении ОРВИ. Диагноз подтверждается при рентгенологическом и бронхологическом обследовании.
Опухоли трахеи и бронхов у детей также диагностируются нечасто. Опухоли могут приводить к сужению просвета дыхательных путей как при сдавлении извне, так и при прорастании внутрь просвета. Помочь в диагностике может постепенное нарастание синдрома «шумного дыхания», которое вначале появляется при ОРВИ, а затем и в состоянии покоя.
Диагноз подтверждается при рентгенологическом и бронхологическом обследовании.
Муковисцидоз (МВ) — генетическое, аутосомно-рецессивное моногенное заболевание, обусловленное мутацией гена трансмембранного регулятора МВ (МВТР). Характеризуется нарушением секреции экзокринных желез жизненно важных органов с поражением, прежде всего, дыхательного и желудочно-кишечного трактов, тяжелым течением и неблагоприятным прогнозом. Особенность клинических проявлений болезни заключается в приступообразном коклюшеподобном кашле с вязкой мокротой, вследствие чего иногда путают с бронхиальной астмой.
Дифференциальная диагностика: наличие кишечного синдрома (нейтральный жир в стуле), прогрессирующая дыхательная недостаточность, изменения на рентгенограммах и положительный потовый тест.
Хроническое заболевание, развивающееся вследствие поражения легких при проведении жестких режимов искусственной вентиляции легких с высокими концентрациями кислорода, главным образом у недоношенных детей. В основе заболевания лежат нарушение архитектоники легочной ткани и, часто, бронхиальная гиперреактивность. Клинически проявляется гипоксемией, дыхательной недостаточностью, симптомами бронхиальной обструкции; рентгенологически обычно выявляются грубые изменения в виде фиброза, кист, изменений прозрачности легочной ткани, деформаций бронхов. Диагностика осуществляется на основании анамнестических, клинических и рентгенологических данных.
Внелегочные причины БС диагностируются при обследовании больного в стационаре.
Таким образом, БС нередко сопровождает легочные и внелегочные патологические процессы. Дифференциальная диагностика при этих состояниях включает ряд нозологических форм. При затяжном течении БС, а также при повторных эпизодах обструкции больной должен быть обследован в специализированном пульмонологическом стационаре и наблюдаться там в дальнейшем.
- От 30 до 50% детей первых трех лет жизни имеют те или иные проявления бронхообструктивного синдрома.
- числу вирусов, наиболее часто вызывающих БС, относят респираторно-синцитиальный вирус, вирус парагриппа, микоплазму пневмонии, реже — вирусы гриппа и аденовирус.
- Наибольшие сложности представляет дифференциальная диагностика обструктивного бронхита и бронхиальной астмы.
И. К. Волков, доктор медицинских наук
Отд. пульмонологии НИИ педиатрии, Научный центр здоровья детей РАМН, Москва
источник
Дифференциальная диагностика железодефицитной и В12-дефицитной анемии.
Fe-диф имеет гипохромию эритроцитов, представленных в основном микроцитами, низкое содержание железа в сыворотке крови. Клинические признаки сидеропении — ↑ ломкость ногтей и выпад волос, извращение вкуса (точат мел, уголь, известь и т.д.), пристрастие к запахам (ацетон, керосин, краски). Ломкость и исчерченность ногтей, их ложкообразная вогнутость (койлонихия), трещины в углах рта.
В12-диф хар-ся мегалобластическим типом кроветворения, гиперхромия эритроцитов, в основном макроцитов. Признаки атрофического поражения слиз-х полости рта (сглаж.сосочки, участки воспаления, эрозии на кончике) и желудка, патология НС (некоорд походка, пат.рефлексы, наруш.чувствительности). У некоторых вследствии гемолиза – умеренное ↑ печени и селезенки.
| Признак | Железодефицитная | В12-дефицитная |
| Гемоглобин | снижен | резко снижен |
| Эритроциты | снижены | резко снижены |
| Цветной показатель | снижен | повышен |
| Диаметр эритроцита | ↓ | ↑↑ |
| Усредненный объем эритроциты (MCV) | норма, ↓ | ↑↑↑ |
| Среднее содержание гемоглобина в эритроците (MCH) | ↓ | ↑↑↑ |
| Средняя концентрация гемоглобина в эритроците (MCHC) | ↓ | ↑ |
| Ретикулоциты | норма | ↓ |
Дифференциальная диагностика хронического гломерулонефрита и пиелонефрита.
| Общие симптомы | Хронический гломерулонефрит | Хронический пиелонефрит |
| Лихорадка | Редко, субфебрильного типа | В 1/3-1/2 случаев, чаще субфебрил типа |
| Лейкоцитоз, ускорение РОЭ и анемия | РОЭ ускорена при нефротическом компоненте | В 1/3 случаев, часто при наличии уремии |
| Боли в пояснице | В анамнезе редко | Редко, часто в анамнезе |
| Отеки | Часто | Нет |
| Гипертония | В 60% | Около 60% случев |
| Дизуретические явления | Нет | В 1/3-1/4 случаев |
| Изменение мочи. Протеинурия | Всегда, чаще более 1 % | В 1/3 случаев, чаще не выше 1% |
| Гематурия | Выражена | Микрогематурия в 1/3 случаев |
| Циурия | Редко | В 1/2 случаев |
| Цилиндрурия | Выражена | Не выражена |
| Осадок мочи по Каковскому — Аддису | Преобладание эритроцитов над лейкоцитами | Преобладание лейкоцитов над эритроцитами |
| Посев мочи | Отрицательный или обнаруживаются сапрофиты | Чаще всего обнаруживаются кишечная палочка и энтерококки |
| Рентгеноурографические исследования | Полости почек и мочеточники нормальны | Деформация полостей почек, дистония мочеточников |
| Функция почек | ||
| Полиурия | В поздней стадии | Часто |
| Гипостенурия | В поздней стадии | Часто |
| Фильтрация | Снижена | Нормальна или умерено снижена |
| Фильтрационная фракция | В ранних периодах снижена | Нормальна или умерено снижена |
| Почечный кровоток | Умерено снижен | ↓ приемущественно в поздних стадиях |
| Максимал канальцевая секреция | Часто снижена | Часто снижена |
| Раздельная функция двух почек | Незначительная разница | Значительная разница |
Дифференциальная диагностика хронического гепатита и цирроза печени.
Признаком перехода хронического гепатита в цирроз является формирование ступенчатых некрозов. Это происходит в результате повреждения интактных гепатоцитов при поражении паренхимы органа. Метод биопсии: при хроническом гепатите сохранена дольковая структура.
Основным отличием цирроза печени от хронического гепатита является синдром портальной гипертензии. Причиной данного синдрома является изменение нормальной структуры печеночной ткани и, как следствие, выраженное нарушение микроциркуляции. В результате повышается давление в воротной вене. Синдром портальной гипертензии проявляется расширением вен пищевода, передней брюшной стенки, асцитом. Кровотечение из расширенных вен пищевода одно из самых опасных осложнений цирроза печни.
Дифференциальная диагностика хронического обструктивного бронхита и бронхиальной астмы.
| Признаки | Бронхиальная астма | Хронический обструктивный бронхит |
| Аллергия | характерна | не характерны |
| Возраст | детсво-65лет | 45+ |
| Роль курения | нет | прямая связь |
| Кашель | приступообразный | постоянный, разной интенсивности |
| Одышка | приступы экспираторной одышки | постоянная, без резких колебаний выраженности |
| Температура | иногда нормальная, реже повышена | всегда повышена |
| Cуточные колебания ОФВ1 | более 15% от должного | менее 10% от должного |
| Характер и обратимость обструкции | эпизодическая, обратимость характерна, прогрессивного ухудшения функции легких нет | хроническая, персистурующая, частично обратимая, прогрессивное ухудшение функции легких |
| Эозинофилия крови и мокроты | есть | нет |
| Гипоксемия | обычно отсутствует | хроническая |
Дата добавления: 2016-10-22 ; просмотров: 273 | Нарушение авторских прав
источник
Приступ бронхиальной астмы необходимо дифференцировать от приступа сердечной астмы,
В основе которой лежит диффузное поражение и слабость сердечной мышцы, преимущественно левого желудочка сердца при митральных пороках, гипертонии, кардиосклерозе и т.д. Возникающее на этой почве нарушение кровообращения с застойными явлениями в легких лежит в основе притупов сердечной астмы. Она развивается обычно по типу смешанной инспираторно-экспираторной одышки, с выраженным цианозом и другими проявлениями сердечной недостаточности кровообращения вплоть до отека легких. Возраст таких больных – преимущественно пожилой или старческий. Эта астма не дает острого вздутия легких; сопровождается более или менее обильными, но не сухими, а влажными хрипами, особенно в нижне-задних отделах легких, при ней отделяется не белая, стекловидная, клейкая, а пенистая мокрота, нередко кровянистая, часто содержащая так называемые “ клетки сердечных пороков” ( клетки альвеолярного эпителия). Характерна тахикардия, глухие тоны сердца, часто ритм галопа, аритмия, смещение границ сердца влево. На ЭКГ часто отклонение электрической оси сердца влево, гипертрофия левого желудочка, признаки ишемии миокарда. Сердечную астму, если она протекает у человека, не страдающего хроническим бронхитом, пневмосклерозом, эмфиземой легких и не наслаивается на бронхиальную астму ( что бывает), обычно нетрудно распознать.
2.3.2.Дифференциальная диагностика с хроническим обструктивным бронхитом ( в том числе при так называемой хронической обструктивной болезни легких /хобл или хозл/ ).
В отличии от БА при хроническом обструктивном бронхите ( ХОБ) сопутствующих аллергических заболеваний как правило нет, в аллергологическом анамнезе нет указаний на связь одышки с какими – либо аллергенами; одышка и затруднеие дыхания постоянны, не имеют приступообразного характера, усиливаются после физического напряжения, сопровождаются кашлем с выделением мокроты (кашель прордуктивный мучительный приступообразный, с трудноотделяемой мокротой, особенно утром и ночью / “ гора родила мышь “ – Б. Е. Вотчал/, оставляющий после себя на некоторое время ощущение тяжелого затрудненного дыхания / И. П. Замотаев /)); одышка появляется при ранее выполняемой физической нагрузке, перемене температуры вдыхаемого воздуха ( при переходе из теплого помещения на холод ) ; одышка также характеризуется затрудненным выдохом и изменчивостью в зависимости от метеоусловий, времени суток, действия на дыхательные пути раздражающих факторов: “ День на день не приходится “ ( Б. Е. Вотчал ).
Аускультативные изменения в легких: жесткое дыхание с удлиненным выдохом, сухие свистящие, реже жужжащие хрипы, могут выслушиваться на расстоянии. Сухие хрипы следует выявлять, включая форсированный выдох, как в положении стоя, так и лежа. И. П. Замотаев в дифференциальной диагностике ХОБ, БА и застойной сердечной недостаточности ( СН) предлагает обращать внимание на особенности выслушиваемы х хрипов: так, при ХОБ обычно хрипы прерывистые в 1 фазу дыхания, при БА хрипы слышны на протяжении всего выдоха, при застойной СН хрипы выслушиваются в конце фазы вдоха.
При исследовании мокроты при БА мокрота слизистая, стекловидная, в ее мазке находят спирали Куршмана ( слизь, образующая слепки мелких дыхательных путей ), кристаллы Шарко-Лейдена ( кристаллизированные ферменты эозинофлов), тогда как при ХОБ они не характерны, а мокрота слизисто-гнойная, эозинофилии нет.
Рентгенологические изменения в легких: при ХОБ характерна перибронхиальная и периавскулярная инфильтрация, “ грязные “ легочные поля, сетчатый пневмосклероз; при БА – дифузное усиление легочного рисунка, повышенная “ пневмотизация “( повышенная прозрачность легочного рисунка – эмфизематизация ).
В дифференциальной диагностике важное значение имеет исследование функции внешнего дыхания: при ХОБ обструктивные нарушения вентиляции малообратимые, проба с бронхолитиками часто отрицательная; у типичных больных ХОБЛ снижение ОФВ1 составляет 50-75 мл в год ( в норме половина этой величины); /ОФВ1 – это объем форсированного выдоха за 1 секунду – интегральный показатель, в норме ОФВ1 равна 75 % ЖЕЛ (жизненная емкость легких – максимальный объем воздуха, который человек способен выдохнуть вслед за максимальным вдохом – указывает при прогрессирующем уменьшении на наличие рестриктивных болезней легких); при ХОБ ухудшаются показатели спирометрии МОС 25-75 ( или СОС 25-75 – средня объемная скорость или максимальная объмная скорость – это скорость потока форсированного выдоха в его середине / т.е. между 25% и 75 % от ФЖЕЛ/ ; этот показатель иначе обозначают и как максимальный поток середины выдоха (МПСВ ), показатель прежде всего отражает состояние мелких дыхательных путей, считается не менее информативным, чем ОФВ1, при выявлении ранних обструктивных нарушений, не зависит от усилий пациента .
При БА обструктивные нарушения вентиляции могут быть обратимыми в межприступный период, часто проба с бронхолитиками положительная( например, после ингаляции беротека); наибольшую диагностическую ценность имеет снижение ОФВ1 и пиковой объемной скорости (ПОС) выдоха – это мощность выдоха, максимальная объемная скорость, которую больной может развить при форсированном выдохе; показатель отражает проходимость дыхательных путей на уровне трахеи и крупных бронхов, зависит от мышечного усилия пациента; в настоящее время для его определения используется и прибор индивидуального пользования для контроля эффективности бронхолитической терапии самим пациентом; ФЖЕЛ (форсированная жизненная емкость легких – то же, чо и ЖЕЛ, за исключением того, что дыхание производится с максимально возможными силой и скоростью) ограничена; отношение ОФВ1/ ФЖЕЛ снижено, но, как это уже было отмечено выше, может повышаться после ингаляции бронхолитиков.
Изменения в крови: в период обострения ХОБ – лейкоцитоз, увеличение СОЭ; при БА -эозинофилия, увеличение СОЭ не закономерно.
Кожные пробы с аллергенами: при ХОБ отрицательные, при БА – часто положительные.
Для подтверждения диагноза ХОБ важна оценка наличия обострения бронхиальной инфекции ( Замотаев И.П., 1996 ). К минимальным признакам обострения следует отнести: а) появление немотивированной общей слабости; б) озноб, в) усиление кашля; г) появление гнойной мокроты или ее усилени е; д) потливость затылка, надплечий, особенно в ночное время ( симптом влажной подушки по Б.Е. Вотчалу); е) появление или усиление одышки; ж) субфебрильная температура тела, выявляемая при 2 – часовом термометрировании, или суточные ее колебания в пределах до 10 градусов при нормальных цифрах. 2.3.3.Дифференциально-диагностические признаки других хронических неспецифических заболеваний легких ( ХНЗЛ)
При ряде других хронических заболеваний легких ( диффузный пневмосклероз, эмфизема легких,бронхоэктатическая болезнь,пневмокониозы,особенно силикоз) отмечается нарастающее усиление одышки,которая носит экспираторный характер, беспокоя больных в состоянии покоя; дыхание у таких больных сопровождается мучительным кашлем с трудно отделяемой мокротой, Дифференцируя астматические приступы, следует учитывать данные анамнеза, эффективность предшествующей терапии, влияние отхождения мокроты на выраженность уд ушья . Знание военным врачем профессиональных болезней необходимо, потому что к нему обращаются порой за медицинской помощью члены семей военнослужащих, а иногда и гражданское население, проживающее в районе дислокации гарнизонов. Довольно распространены болезни легких, развивающиеся под влиянием длительного контакта с пылью растительного ( хлопковая, льняная, конопляная, мучная, древесная) или животного ( шерстяная, пуховая) происхождения. Эти болезни называют биссинозом. Болезнь начинается с упорнного сухого кашля, удушья, боли в груди, охриплости голоса, лихорадки продолжительностью в 2-3 дня. После перерыва в работе болезненные проявления исчезают. В понедельник после воскресного отдыха состояние больного вновь ухудшается. 2.3.4.Дифференциально-диагностические признаки опухоли легкого
Основные клинические симптомы: в отличии от пароксизмов удушья при БА опухолевый процесс вызывает постоянное затруднение дыхания, нередко без кашля, могут быть пароксизмы удушья на вдохе или выдохе.Тип одышки — инспираторная или смешанная. При аускультации данные могут отсутствовать; нередко не прослушиваются дыхательные шумы над участком поражения. Характерен рестриктивный тип нарушения легочной вентиляции. Кожные аллергологические пробы отрицательные. Бронхологические исследования могут выявить не бронхоспазм, бронхиальную обструкцию, характерные для БА, а сужение просвета бронха. Рентгенологические исследования обнаруживают гомогенное интенсивное затемнение, ателектаз, односторонний плеврит.Приступы удушья, клинически подобные БА.наблюда.ются у 3% больных раком легкого(карциноид бронха, бронхиальная карцинома,бронхогенный рак.) При центральном раке частым симптомом является кашель, сухой или с небольшим количеством мокроты, иногда с прожилками крови, не приносящий о блегчения. Появление крови в мокроте связано с поверхностным распадом или изъязвлением опухоли. Периодическое повышение температуры тела и появление симптомов интоксикации наблюдаются при вторичных воспалительных изменениях в легочной ткани, связанных с окклюзией бронха и ателектазом ( обтурационная пневмония). Боли в грудной клетке возникают на стороне поражения при вовлечении в процесс плевры и развитии ателектаза. Указанные клинические проявления совершенно не характерны для БА. Однако именно этих больных обычно направляют в терапевтические отделения с диагнозом“, бронхиальная астма”, или “ астмоидный бронхит “ после длительного и безуспешного лечения бронхолитическими препаратами. Существуют и другие отличительные признаки карциноида: мокрота, откаливаемая такими пациентами во время приступов удушья или после их окончания,нередко содержит примесь алой крови. У таких больных сухие хрипы либо совсем не определяются, либо отмечаются только над одним сегментом легкого, тогда как во время приступа удушья или после его окончания при БА, как известно, сухие хрипы выслушиваются у больных над обоими легкими.
Диагноз карциноида бронха становится очевидным только после того, как у больного во время приступа возникают красно-фиолетовые или розовые пятна на лице, шее, верхней половине туловища. Во всех подобного рода случаях карциноидной опухоли в моче больных обнаруживают слегка повышенное содержание 5-оксииндолилуксусной кислоты. К сожалению, правильный диагноз в этом периоде болезни уже не может помочь больному, так как появление приливов указывает на существование метастазов опухоли в печень Карциноид бронха следует подозревать у каждого больного с приступами удушья, возникающими на фоне субфебрильной температуры тела и протекающими с выделением мокроты с примесью крови. В каждом подобном случае больной должен быть направлен на тщательное бронхологическое исследование, включающее бронхоскопию и бронхографию. 2.3.5.Удушье при опухоли средостения. Тяжелая одышка, преходящая в удушье,-обязательный признак компрессионного синдрома при значительном увеличении лимфатических узлов средостения. Одновременно с удушьем у этих больных нередко можно увидеть и признаки, указывающие на сдпвление верхней полой вены и трахеи: одутловатость лица, цианоз, утолщение шеи, набухлость ее подкожных вен. Иногда на фоне удушья у больного появляются приступы коклюшеподобного кашля. Позднее всех развивается расширение подкожных вен передней поверхности груди и верхней конечности. Компрессионный синдром обусловлен чаще всего растущими лимфатическими узлами средостения при поражении их лимфосаркомой, лимфогранулематозом и метастазами рака или опухолями других органов средостения.
2.3.6.Удушье при остром описторхозе или аскаридозе может наблюдаться в стадии миграции паразита по кровеносной системе. Аскариды относятся к геогельминтам, распространенным по всему земному шару. Основные очаги описторхоза рассполагаются в бассейне Оби-Иртыша, Волги-Камы, Дона, Северной Двины. Поражение легких отмечается, как правило, у недавно приехавших в эндемический очаг. Лица, давно проживающие в этом очаге, болеют описторхозом без приступов удушья. Симптомы, напоминающие астму, приступы удушья, кашель, большое число сухих хрипов, появляются на фоне лихорадки, сохраняющейся в промежутках между приступами, как и одышка, а также большое количество хрипов. Обследование больного позволяет выявить и другие признаки описторхоза: выраженную эозинофилию,увеличение печени,болевые синдромы,характерные для холецистита,холангита или панкреатита.Диагноз верифицируется легче всего выявлением описторхисов в кале или дуоденальном содержимом.
2.3.7.Удушье при аспиргиллезе и бронхопульмональном микозе. Человек постоянно крнтактирует с различными плесневыми грибами, в частности с аспергиллами, которые попадая в дыхательные пути, могут находиться там как сапрофиты или становятся аллергенами у атопических субъектов, вызывая повышенную продукцию иммуноглобулина Е и соответствующую клинику, напоминающую бронхиальную астму. Характерно сочетание астмы и аллергического альвеолита. Некоторые микозы сопровождаются лихорадкой. В анализах крови у части больных можно обнаружить грибы. Нахначение амфотерицина приводит к исчезновению лихорадки и удушья. 2.3.8.Дифференциально-диагностические признаки доброкачественной аденомы бронха Доброкачественная аденома бронха осложняется приступами экспираторной одышки примерно у 1/3 больных. Болезнь чаще всего встречается у лиц молодого и среднего возраста. Гиповентиляция соответственного стенозу сегмента или доли легкого приводит к ослаблению дыхательных шумов, высокому стоянию диафрагмы, а позднее к возникновению рецидивирующих пневмоний на больной стороне. Ослабленное дыхание, сухие и влажные хрипы над легкими принимают иногда за обструктивный бронхит, эмфизему легких или бронхиальную астму. Эти ошибки удается избежать при подробном собирании анамнеза. Боль в груди и повышение температуры тела у больного аденомой бронха появляются задолго до приступов удушья. Они держатся как во время обострения болезни, так и в периоде улучшения общего состояния. Приступы БА не сопровождаются лихорадкой, а боль в груди обусловлена кашлем. В промежутках между приступами они полностью исчезают. Приступы кровохарканья с выделением алой крови нередко возникают у больных аденомой бронха как бы среди полного здоровья. Приступы удушья при БА не осложняются кровохарканьем. Асиметрия стояния куполов диафрагмы при БА не наблюдается.Аденому бронха следует подозревать у каждого больного молодого возраста с болью в груди, кашлем, повторными кровохарканиями и лихорадкой.Бронхоскопия, томография и бронхография почти всегда выявляют аденому, так как она локализуется, как правило, в центральных бронхах.
2.3.9.Дифференциально-диагностические признаки механической обтурации бронха инородным телом Приступы удушья при механической обтурации бронхов особенно часто встречаются у маленьких детей. Данный вопрос изучается в неотложной педиатрии.
источник
Обструктивный бронхит развивается после диффузного патологического изменения бронхов, которое возникает в следствии длительного воспаления или раздражения дыхательных путей ведущего к уменьшению бронхиального просвета и скоплению в нем обильно выделяемого секрета. Для недуга характерно образование бронхоспазма, хрипов, отдышки, дыхательной недостаточности и других симптомов типичных для иных заболеваний при которых нарушается вентиляция легких.
Поэтому при определении болезни имеет важное значение дифференциальная диагностика обструктивного бронхита, согласно которой будет назначено адекватное лечение. Для того чтобы более детально разобраться в поставленной проблеме необходимо подробнее остановится на причинах обструкции и других особенностях бронхитов.
Среди причин, ведущих к сужению или полной закупорке бронхов выделяют факторы, подробно рассмотренные ниже.
К медицинским факторам, вызывающим обструкцию мелких и средних бронхов относят:
- наличие инфекции в ротовой полости и верхних дыхательных путях: стоматит, тонзиллит, ЛОР-заболевания, болезни зубов, десен и другие;
- наличие патологий инфекционного характера в нижних дыхательных путях: бронхит, воспаление легких;
- опухолевые образования в трахее или бронхиальном дереве;
- наследственные предпосылки;
- аллергия, астма;
- гиперреактивность воздушных путей;
- отравления ядовитыми парами, ожоги или травмы бронхов различного рода.
Большую роль в развитии заболеваний дыхательных путей имеет образ жизни человека.
Причинами бронхита могут быть:
- ведение неправильного образа жизни, злоупотребление алкоголем и курение;
- проживание человека в неблагополучных условиях;
- возраст (маленькие дети и люди пенсионного возраста более склонны к развитию болезней).
От того, какое состояние воздушных масс окружает человека, зависит здоровье его дыхательных путей.
Значительно увеличивает риски развития легочных заболеваний следующее:
- Постоянное или очень частое влияние на слизистые оболочки раздражающих агентов: пыли, дыма, аллергенов и других;
- Воздействие химических веществ на дыхательные пути: различных едких газов, испарений, мелкодисперсной пыли, взвешенной в воздухе органического или неорганического происхождения и т. д.
Классификация бронхитов довольно сложна, о чем можно убедится, посмотрев видео в этой статье, но если упростить до более понятного для обычного человека языка, то в основном патология подразделяется на острые и хронические формы, причем обструкция может возникнуть как первом, так и во втором случае.
Диагноз «острый обструктивный бронхит» в подавляющем большинстве выносится детям в возрасте до трех лет по причине особенностей молодой дыхательной системы, для взрослых данная форма не характерна.
Обратите внимание. Если у взрослого человека диагностируют острую обструктивную патологию, то в этом случае редко бывает бронхит, скорее это другое заболевание со схожими симптомами.
К основным симптомам, указывающим на патологию можно отнести следующие:
- первым признаком является нарушение полноценной работы мерцательного эпителия и развитие катара верхних отделов системы дыхания;
- заболевание сопровождается сильным малопродуктивным кашлем с плохо отделяемой мокротой;
- кашель носит приступообразный характер особенно это проявляется ночью или утром после сна;
- температура не поднимается выше субфебрильных показателей;
- присутствуют симптомы дыхательной недостаточности, имеется отдышка, дышать становится тяжело;
- при выдохе слышны хрипы и шумы без дополнительных приборов.
Нарушение работы бронхов в данном случае полностью излечивается, но при частых повторах болезнь переходит в хроническую форму, отличающуюся постоянным вялотекущим процессом, при котором с каждым разом после очередного обострения период ремиссии сокращается. Таким образом для хронической патологии характерна необратимость.
Важно. Одним из отличительных признаков обструктивного бронхита является наличие субфебрильной температуры, которая, как правило, не бывает выше 37,5-37,6 градусов. При обычной острой форме температурные показатели значительно выше.
Данное заболевание характерно для взрослых, развивающиеся при постоянном воздействии на бронхи вредоносных агентов, реже в следствие частых повторений острых форм. При этом нарушается работа средних и мелких бронхов, что носит как обратимый, так и необратимый характер.
Обратите внимание на признаки, указывающие на наличие хронической формы обструктивного бронхита:
- Больной кашляет на протяжении года в общем не менее трех месяцев;
- Кашель сильный и глубокий, мокроты образуется мало, она слизистая и трудно откашливается;
- В период ремиссии возможны приступы кашля утром после сна, как правило, на протяжении месяца;
- Дышать больному трудно, выдох удлинен при этом слышен характерный свист;
- Имеются признаки дыхательной недостаточности, отдышка при физической работе, в запущенном состоянии она может возникать даже при разговоре;
- Часто к основному заболеванию присоединяются дополнительные в виде вирусной или бактериальной инфекции. В таком случае мокрота становится полностью или частично гнойной обычно с зеленоватым оттенком.
Дифференциальный диагноз обструктивного бронхита обуславливается тем, что симптоматика заболевания не имеет четких признаков и может указывать на развитие других патологий с очень схожей клинической картиной. В первую очередь следует исключить астму, воспаление легких и туберкулез. Определить возбудитель можно при бактериальном исследовании мокроты или лаважа в котором не должна присутствовать микобактерия – палочка Коха, являющаяся причиной туберкулеза.
Обратите внимание на важность сдачи мокроты для бактериологического анализа.
Кроме этого обструктивный бронхит следует дифференцировать от:
- онкологических заболеваний;
- сердечной или легочной недостаточности;
- бронхоэкстазов;
- тромбоэмболии легочных кровяных сосудов и других заболеваний.
Чаще всего большие сложности возникают с отличием бронхита от астмы поскольку диагноз устанавливается исключительно на основе проявляемых признаков и нет иных способов четко определить заболевание, как например, пневмонию при помощи рентгенографии. Наличие обструкции — характерный признак для обоих недугов, причем она является одним из главных диагностических синдромов.
Более подробно информация о различиях указана в таблице 1, а к главным можно отнести такие:
- характер и периодичность кашля – постоянный при бронхитах и в виде приступов при астме;
- отдышка при обострении бронхита и при хронической запущенной форме постоянная, при астме приступами, полностью отсутствует если нет раздражающего фактора;
- наличие аллергии указывает на наличие астмы, бронхит, как правило, развивается по причине заражения инфекциями;
- использование бронхолитиков для снятия бронхоспазма и обструкции, при астме ответ положительный, при бронхите частичный.
Таблица 1. Дифференциальная диагностика бронхита и астмы:
| Характерные признаки | Особенности проявления признаков | |
| Обструктивный бронхит | Бронхиальная астма | |
| Наличие аллергии | Обычно отсутствует | Четко выраженные симптомы |
| Аллергологический анамнез | При контакте с аллергеном нет ответной реакции в виде кашля или бронхоспазма | При контакте с аллергическим агентом провоцируется кашель и удушье |
| Трудности дыхания, отдышка | Постоянные признаки дыхательной недостаточности, плавного течения. При физической активности состояние ухудшается, возникает продуктивный кашель | Удушье и отдышка носят периодический характер, появляются в виде приступов, возможно наличие стойкой ремиссии в определенных временных промежутках |
| Кашель | С выделением мокроты | Без выделения мокроты или она скудная |
| Особенности мокроты | Слизистая, часто с гнойными элементами, при микроскопическом анализе не обнаруживаются спирали Куршманна, кристаллы Шарко-Лейдена, отсутствуют эозинофилы | При астме возможно выделение небольшого количества мокроты, в которой есть эозинофилы, кристаллы Шарко — Лейдена и спирали Куршманна |
| Наличие хрипов при прослушивании | Обычно выслушиваются влажные или сухие хрипы в зависимости от стадии болезни | Не характерно присутствие влажных хрипов, для астмы более свойственны сухие со свистом, которые часто называют хрипами музыкальными |
| Показания рентгенограммы | На снимке различимы сетчатый пневмосклероз, перибронхиальная и периваскулярная инфильтрация | Очертания легочной ткани усилены, возможны признаки эмфиземы легких |
| Показания анализа крови | Увеличение скорости оседания эритроцитов и повышенное содержание лейкоцитов в периоды обострений | Диагностический признак – повышение эозинофилов, а СОЕ может быть, как в норме, так и ускорено |
| Проведение провокационных кожных проб на аллергены | Реакция отрицательная | В большинстве случаев реакция положительная |
| Патологии внешнего дыхания | Как правило, обструкция необратима. Проведение тестов с бронхолитиками дает отрицательный результат | Обструкция обратима, в период ремиссии она спадает без применения препаратов, тесты с бронхолитиками дают положительный результат |
Не всегда по клиническим признакам можно понять какой именно болезнью страдает пациент, поскольку четкой линии, по которой отделяется одна патология от другой, не существует. Для этой цели врачи прибегают к методам лабораторной диагностики.
Не редко достаточного изучить рентгеновский снимок, а в сложных случаях приходится задействовать бронхоскопию, МРТ и другие, которые при данных патологиях являются довольно сложными методами исследований. Часто запущенный бронхит или просто банальное несвоевременное обращение за врачебной помощью приводят к тому, что воспалительный процесс спускается ниже и вызывает развитие пневмонии. Основные отличия показаны в таблице 2.
Таблица 2. Дифференциальная диагностика: бронхит и пневмония:
| Симптоматика | Бронхит | Пневмония |
| Температура | Часто субфебрильная, ниже 38оС | Как правило всегда выше 38оС |
| Длительность лихорадки | Не более трех суток | Обычно дольше трех-четырех дней |
| Кашель | Сухой, потом продуктивный, может быть вообще без мокроты, боли от кашля бывают редко | Очень глубокий влажный кашель и обильным выделением мокроты особенно спустя несколько дней после начала заболевания |
| Одышка | Есть, при обструкции | Есть всегда |
| Цианоз (синюшность пальцев, лица в большей степени) | Нет | Есть |
| В дыхательный акт вовлекаются дополнительные мышцы | Нет | Да |
| Дрожь в голосе | Нет | Часто есть |
| При аускультации укорочение перкуторного звука | Не бывает | Как правило, имеется |
| Местные мелкопузырчатые хорошо слышные хрипы | Не бывает | Есть |
| Крепитация | Нет | Есть |
| Бронхофония | Остается без изменений | Становится сильнее |
На туберкулез будут указывать признаки такие как: быстрая утомляемость и слабость, усиленное потоотделение и температура. При хроническом бронхите в первую очередь проявляется кашель, затрудненность дыхания и отдышка. В мокроте не бывает гнойных образований, но может быть кровь, при ее бактериальном обследовании выявляют палочку Коха.
У детей обильное выделение мокроты может указывать на развитие бронхоэктатической болезни в то время как хроническая форма бронхита больше свойственна людям старшего поколения, возраст которых за 35 лет в среднем. Бронхоскопия в данном случае показывает локальный, а не диффузный бронхит, как это имеет место при хронических заболеваниях.
На онкологическое заболевание указывают боли в груди, потеря веса, утомляемость, слабость, при этом нет гнойной мокроты. В качестве профилактики для ранней диагностики необходимо регулярно делать флюорографию. В таблице 3 указаны возможные болезни имеющие сходную симптоматику с бронхитом.
Таблица 3. Основные моменты дифференциальной диагностики:
| Заболевание | Симптоматика |
| Реактивные патологии дыхательных путей | |
| Бронхиальная астма | Обструкция носит обратимый характер, даже при наличии инфекций. |
| Аллергический аспергиллез | Преходящие инфильтраты в легочной ткани, в мокроте и крови обнаруживается увеличение эозинофилов. |
| Заболевания, связанные с вредным производством | В будние дни симптоматика присутствует, а на выходных или во время отпуска состояние заметно улучшается. |
| Хронический бронхит | Больной долго кашляет – по несколько месяцев в году и так продолжается три или более лет подряд. Данная форма патологии характерна для курящих людей. |
| Инфекционные заболевания | |
| Синусит | Насморк, нос заложен, в гайморовых пазухах возможны болевые ощущения. |
| Простуда | После инфицирования или переохлаждения воспалительный процесс локализован только в верхних дыхательных путях, полностью отсутствуют хрипы. |
| Воспаление легких | Аускультативно слышны мелкопузырчатые хрипы, высокая температура, диагноз выносится на основании рентгенологических показаний. |
| Иные причины | |
| Сердечная недостаточность (застойного типа) |
|
| Эзофагит (рефлюкс) | В горизонтальном положение симптомы усиливаются, больного постоянно мучит изжога. |
| Различные опухоли | Постоянный кашель, появление крови при сильном кашле, потеря веса. |
| Аспирация | Возникновение характерных симптомов связано с определенным действием, например, при входе дыма или едкого испарения, при рвоте. При этот может затуманиваться сознание. |
Лечение обструктивных и любых других бронхитов предполагает не только врачебную помощь, но и активное содействие со стороны больного. Как в лечебных, так и в профилактических целях необходимо сперва устранить провоцирующие факторы, например, курение, влияние испарений на вредном производстве и так далее, обязательно следует обратить внимание на усиление защитных механизмов организма путем соблюдения здорового способа жизни.
В терапии обструктивных бронхитов первую скрипку играет медикаментозное лечение. В таблице 4 представлены основные группы лекарственных препаратов, назначаемых не только при бронхитах, но и для лечения таких болезней как пневмония, эмфизема, астма, трахеит и им подобные.
Важно. Всегда обращайте внимание на листок вкладыш перед тем как начать использовать препарат. Вложенная инструкция не только подскажет как правильно использовать лекарство, в ней содержится важная информация относительно возможных противопоказаний.
Таблица 4. Медикаментозная терапия бронхита:
| Лекарственная группа | Краткая характеристика | Фото препарата |
| Антихолинергические препараты | Терапевтическое действие базируется на расширении бронхов, которое наступает в течении нескольких часов. В сутки не рекомендуется делать больше четырех ингаляций (по 2-3 вдоха за раз). В ингаляторах наиболее распространённое действующее вещество – ипратропиум бромид. | |
| Бета – 2- антагонисты | Бронхорасширяющие препараты помогают при приступе кашля, но можно использовать в качестве упреждающего действия для предотвращения симптомов перед предстоящей физической нагрузкой. Не рекомендуется использовать более 4-х ингаляций в сутки. | |
| Метилксантины | Эти препараты также призваны расширять бронхи при четко выраженном бронхоспазме. Амбулаторно чаще всего назначаются теофиллины, а разбавленные концентрации эуфиллина, как правило, вводят исключительно в больничных условиях. Людям, у которых есть проблемы с сердцем могут иметь противопоказания и лечение в данном случае проводится с большой осторожностью. | |
| Муколитики | Лекарства из этой группы стимулируют выделение мокроты и ее разжижение и способствуют облегчению ее эвакуации из дыхательных путей. Наиболее распространенные препараты содержат амброксол и ациетилцистеин. | |
| Антибиотики | При остром (обычном) бронхите их не применяют. Антибактериальная терапия назначается если к респираторной присоединяется бактериальная инфекция, признаком которой является появление гноя в мокроте, интоксикация, затягивание заболевания. Как правило, один курс длится от недели до двух в зависимости от особенностей диагноза и течения заболевания. | |
| Гормональные препараты | Кортикостероиды эффективны при наличии аллергической реакции и при значительной патологии, приведшей к дыхательной недостаточности. При введении лекарств ингаляционным способом достигается стойкий эффект накопительного действия и оказываются минимальное негативное влияние на другие системы организма, в первую очередь эндокринную. При серьезных осложнениях кортикостероиды могут вводится внутривенно. | Обратите внимание на пользу лечебной гимнастики не только при терапии, но в профилактике дыхательных заболеваний особенно при хронических формах. Для этого есть специально разработанные методики, например, по Бутейко, Фролову, Стрельниковой и другие более подробно о которых вы сможете узнать из предложенного видео в этой статье. В большинстве случаев бронхит лечится амбулаторно, но важно знать при каких симптомах рекомендуется пройти полноценную терапию в условиях стационара:
Современная медицина сделала большой шаг в усовершенствовании методов доставки лекарственного вещества к очагам воспаления. В лечении заболеваний дыхательной системы в последнее время активно применяются небулайзеры, которые по принципу работы схожи с ингаляторами, но имеют ряд существенных преимуществ. Самое главное это то, что водной раствор препарата при помощи ультразвука превращается в холодный туман или аэрозоль, который глубоко проникает самые отдаленные участки дыхательных путей, что обеспечивает более сильное воздействие и эффективно в купировании приступообразного кашля. Аппарат прост в применении, а это особенно выгодно для лечения пожилых людей и маленьких пациентов, например, хотя бы потому, что не требуется следить за правильностью дыхания и глубоким вдохом как это происходит при ингаляциях, при этом цена небулайзера доступна, а сам прибор долго служит. В постановке диагноза при подозрении на обструктивный бронхит крайне важно учесть все проявляющиеся симптомы, выяснить генезис заболевания и провести ряд специфических анализов для подтверждения или опровержения других патологий. Хронический обструктивный бронхит имеет признаки схожие со многими заболеваниями, но прежде всего следует исключить пневмонию, астму, туберкулез и онкопатологию. При подозрении проводится рентгенологическое исследование, флюорографию необходимо проходить ежегодно как обязательный профилактический метод упреждения развития серьезных легочных заболеваний. Степень обструкции определяется при помощи спирографии, ее необратимость указывает на хронический бронхит. источник Для того чтобы начать эффективное лечение заболевания, важно сначала поставить правильный диагноз. И в первую очередь требуется исключить болезни, которые имеют такую же симптоматику, как и бронхиальная астма. Именно для этого и была разработана и успешно применяется дифференциальная диагностика. Подтверждение диагноза при бронхиальной астме – это важный этап, предшествующий лечению болезни. Бронхиальная астма – это хроническое неинфекционное заболевание. Воспалительный процесс, протекающий в бронхах, вызывает увеличенное выделение густого, трудно выводящегося секрета. Кроме этого, возможен отек слизистой бронхов. Пациент испытывает затруднения при дыхании, у него появляется сухой кашель, возможно развитие одышки. Дыхание становится свистящим, выдох значительно длиннее вдоха. Приступ бронхиальной астмы сопровождается удушьем. Дифференциальная диагностика при бронхиальной астме позволяет исключить заболевания, проявляющиеся похожими симптомами, но требующие совершенно другого лечения. Бронхиальная астма на ранних стадиях имеет слабовыраженную симптоматику. Приступы случаются редко. Одышка если и появляется, то только после физической нагрузки. В этот период ее легко спутать с респираторными заболеваниями, вызывающими подобные симптомы. Больной чаще всего не обращается к врачу, предпочитая справляться с недомоганием собственными силами. Однако астма требует совершенно иного лечения, чем инфекционные заболевания. Так как чаще всего приступы развиваются на фоне аллергических реакций, в первую очередь необходимо бороться именно с этой проблемой. Для того чтобы точно определить заболевание и подтвердить или опровергнуть диагноз «бронхиальная астма», необходима дифференциальная диагностика. Только после этого врач может назначить правильное лечение и подобрать эффективные препараты. Бронхиальная астма – заболевание, которое достаточно трудно диагностировать. Для подтверждения или опровержения диагноза врачу необходимо провести дифференциальную диагностика. Она состоит из следующих этапов:
Дифференциальная диагностика требует проведения комплексного обследования. Только опираясь на все собранные данные, можно утверждать, что пациент страдает бронхиальной астмой. Так как бронхиальная астма по своим симптомам очень похожа на некоторые другие заболевания, важно провести ряд исследований. На основании полученных данных можно поставить дифференциальный диагноз. Симптомы при бронхиальной астме схожи с проявлениями бронхита, сердечной астмы и других патологий. Кроме того, состояние удушья, например, может вызвать и перекрывание дыхательных путей инородным телом. Для того чтобы поставить правильный диагноз, важно учитывать всю совокупность признаков. У пациента должны присутствовать характерные для БА симптомы. К ним относят:
Все эти симптомы доставляют сильный дискомфорт пациенту и вынуждают обратиться его за врачебной помощью. Для постановки диагноза врач использует методы дифференциальной диагностики. При этом он в первую очередь обращает внимание на симптомы, которые всегда связаны с бронхиальной астмой. Бледность кожных покровов, увеличение частоты сердечных сокращений, изменение ритма дыхания – все это относят к типичным симптомам БА у взрослых и детей. Очень часто при аускультации врач может услышать хрипы (свистящие, слышимые с обеих сторон грудной клетки). Однако важно помнить, что подобную симптоматику могут давать и другие болезни, не связанные с хроническим воспалительным процессом в бронхах. Из наиболее часто встречающихся патологий следует отметить:
Именно поэтому дифференциальная диагностика является важным инструментом для постановки правильного диагноза. Бронхиальная астма по своей симптоматике очень похожа на хронический бронхит. Но при этих патологиях используют совершенно разные схемы лечения. Именно поэтому очень важно правильно дифференцировать заболевание и не только установить его первопричину, но и определить пути лечения. При дифференциальной диагностике выявляется ряд принципиальных отличий бронхита от бронхиальной астмы:
Для окончательной постановки диагноза следует провести ряд лабораторных исследований. Врач назначает:
Дифференциальная диагностика имеет большое значение и для различия сердечной и бронхиальной астмы. Установлено, что многие заболевания сердечно-сосудистой системы, например, левожелудочковая недостаточность, могут давать симптомы, схожие с приступом БА. Такое состояние пациента называется сердечной астмой. При этом больной страдает от одышки, сильного кашля и учащенного сердцебиения. Могут наблюдаться и приступы удушья. При развитии приступа сердечной астмы возможен отек легких и бронхов и выделение пенистой мокроты. В этом случае, в отличие от приступа бронхиальной астмы, больному труднее сделать вдох, чем выдох. Также нет никакой связи между ухудшением состояния больного и воздействием аллергенов или других провоцирующих факторов. Для снятия приступа зачастую достаточно принять препарат нитроглицеринового ряда. Из-за схожести симптомов пациенту в обязательном порядке назначают ЭКГ, УЗИ сердца и рентгенографию. Это поможет подтвердить или исключить сердечную астму. ХОБЛ (хроническая обструктивная болезнь легких) – заболевание дыхательной системы, сопровождающееся не полностью обратимой обструкцией дыхательных путей. Для него характерен воспалительный процесс в тканях легких. Данная болезнь неизлечима. По своим проявлениям она может быть похожа на ряд других не менее опасных заболеваний, таких как, например, бронхиальная астма. Именно поэтому постановка дифдиагноза в этом случае является необходимым действием для назначения правильного лечения. Проще всего проводить дифференциальную диагностику на ранних стадиях заболевания, до появления осложнений. Если у пациента подозревают ХОБЛ, обязательна проверка и на БА, так как симптомы этих болезней сходны. Методы исследования врач выбирает, исходя из состояния больного. Однако в любом случае есть ряд анализов, проведение которых необходимо:
К основным отличиям ХОБЛ от БА следует отнести:
Для диагностики часто назначают тест на диффузную емкость легких. При ХОБЛ она ниже нормы. Кроме ХОБЛ, похожую симптоматику могут вызывать и другие заболевания легких. Чаще всего встречаются:
Дифференциальная диагностика позволяет точно определить заболевание. Это необходимо для назначения корректного лечения. Методы дифференциальной диагностики бронхиальной астмы достаточно разнообразны. Для уточнения диагноза врач использует не только изучение и сопоставление симптомов. Пациенту назначаются разнообразные анализы и обследования. В обязательном порядке пациент сдает анализы крови и мочи. При этом при бронхиальной астме будет наблюдаться повышенный уровень иммуноглобулина Е, эозинофилов и СОЭ (в период обострения). Важное значение для дифдиагностики имеет и анализ отделяемой мокроты. В ней также будет выявлен повышенный уровень эозинофилов. Кроме этого, пациенту назначают:
На основании всех полученных результатов врач ставит пациенту диагноз и назначает лечение. Дифференциальная диагностика бронхиальной астмы у детей зачастую затруднена из-за того, что маленький пациент не всегда может точно описать свои симптомы. Вероятность постановки точного диагноза увеличивается, если у пациента есть родственники, страдающие БА, или были документально зафиксированы:
Но даже если такие данные отсутствуют, а у ребенка наблюдается одышка, хрипящее дыхание, сухой кашель и ощущение заложенности грудной клетки, исследования для подтверждения или исключения БА необходимы. При постановке диагноза следует исключить:
После сбора всех данных, разговора с родителями и ребенком и проведенных исследования врач ставит диагноз. Если с помощью дифференциальной диагностики врач установил диагноз «бронхиальная астма», назначается соответствующее лечение. В зависимости от тяжести заболевания и состояния пациента врач назначает лекарственную терапию, направленную на купирование симптомов. Лечение бронхиальной астмы проводится в течение всей жизни пациента. Даже в состоянии ремиссии необходимо принимать меры по предотвращению приступов. Отказ от медикаментов может вызвать обострение болезни и развитие тяжелых осложнений. Кроме этого, больному следует пересмотреть свой образ жизни, выделить время для полноценного сна и отдыха, отказаться от вредных привычек и начать укреплять иммунитет. Дифференциальная диагностика бронхиальной астмы – важнейший врачебный инструмент, позволяющий точно установить диагноз. Это необходимо для максимально эффективной помощи больному. Так как многие заболевания разных органов и систем имеют похожую симптоматику, но требуют разного лечения, врач должен провести все этапы диагностики для постановки дифдиагноза. источник |