Бронхиальная обструкция у детей может быть проявлением ряда заболеваний, наиболее частыми из которых являются:
Острый обструктивный бронхит, бронхиолит – острый бронхит, протекающий с синдромом бронхиальной обструкции. Для бронхиолита характерны дыхательная недостаточность и обилие мелкопузырчатых хрипов; для обструктивного бронхита – свистящие хрипы.
Клинические критерии дифференциальной диагностики БА и обструктивного бронхита у детей раннего возраста с бронхообструктивным синдромом (БОС) на фоне острой респираторной инфекции (ОРИ)
| Признаки | Бронхиальная астма | Обструктивный бронхит |
| Возраст | Старше 1,5 лет | Младше 1 года |
| Появление БОС | В 1-е сутки ОРИ | На 3-й день ОРИ и позднее |
| Длительность эпизодов БОС на фоне ОРИ | 1-2 дня | 3-4 и более дней |
| Повторность БОС | 2 и более раз | Впервые |
| Наследственная отягощенность аллергическими заболеваниями | Имеется | Нет |
| Наличие БА по линии матери | Имеется | Нет |
| Наличие аллергических реакций на продукты, медикаменты, прививки | Имеется | Нет |
| Избыточная бытовая антигенная нагрузка, наличие сырости, плесени в жилом помещении | Имеется | Нет |
Острый облитерирующий бронхиолит–тяжелое заболевание вирусной или иммунологической природы, приводящее к облитерации бронхиол и артериол.
Рецидивирующий обструктивный бронхит – обструктивный бронхит, эпизоды которого повторяются у детей раннего возраста на фоне острых респираторных вирусных инфекций. В отличие от бронхиальной астмы обструкция не имеет приступообразного характера и не связана с воздействием неинфекционных аллергенов.
Иногда повторные эпизоды обструкции связаны с хронической аспирацией пищи. У части детей рецидивирующий обструктивный бронхит является дебютом бронхиальной астмы (группы риска – дети с признаками аллергии в личном или семейном анамнезе, а также с тремя и более эпизодами обструкции).
Хронический бронхит – в детском возрасте является обычно проявлением других хронических болезней легких. Как самостоятельное заболевание хронический бронхит (представляющий собой хроническое распространенное воспалительное поражение бронхов, протекающее с повторными обострениями) диагностируется при исключении хронической пневмонии, муковисцидоза, синдрома цилиарной дискинезии и других хронических заболеваний легких.
Критерии диагностики хронического бронхита: продуктивный кашель, постоянные разнокалиберные влажные хрипы в легких (в течение нескольких месяцев) при наличии двух-трех обострений заболевания в год на протяжении двух лет.
Хронический бронхиолит (с облитерацией)–заболевание,являющеесяпоследствием острого облитерирующего бронхиолита, морфологическим субстратом которого является облитерация бронхиол и артериол одного или нескольких участков легкого (синдром Маклеода) представляет собой частный случай данного заболевания.
Клинически проявляется одышкой и другими признаками дыхательной недостаточности разной степени выраженности, наличием стойкой крепитации и мелкопузырчатых хрипов. Рентгенологически характерно повышение прозрачности легочной ткани и сцинтиграфически – резкое снижение легочного кровотока в пораженных отделах легких.
Пороки развития трахеи, бронхов, легких и легочных сосудов– группазаболеваний включает в себя пороки развития, связанные с недоразвитием бронхолегочных структур: агенезия, аплазия, гипоплазия легких, пороки развития стенки трахеи и бронхов, как распространенные, так и ограниченные кисты легких, секвестрация легких, пороки развития легочных вен, артерий и лимфатических сосудов.
Бронхолегочная дисплазия – хроническое заболевание, развивающееся вследствие поражения легких при проведении жестких режимов искусственной вентиляции легких с высоким содержанием кислорода, главным образом у новорожденных детей. Клинически проявляется дыхательной недостаточностью, симптомами бронхиальной обструкции, рентгенологически выявляются грубые изменения в виде легочного фиброза, кист, изменений прозрачности, деформаций бронхов.
Дата добавления: 2016-11-19 ; просмотров: 645 | Нарушение авторских прав
источник
Диагностика бронхиальной астмы у детей, особенно в раннем возрасте, представляет значительные трудности, так как периодически появляющиеся эпизоды бронхиальной обструкции могут быть проявлением самой разнообразной патологии органов дыхания. При этом следует иметь в виду, что чем меньше возраст ребенка, тем выше вероятность того, что повторяющиеся эпизоды обструктивного синдрома бронхиальной астмой не являются. Дифференциально — диагностический ряд включает большой перечень заболеваний (табл. 5.4)
Таблица 5.4. Дифференциальная диагностика бронхиальной астмы у детей
Заболевания верхних дыхательных путей
Заболевания нижних дыхательных путей
Гипертрофия аденоидов и/или тонзиллярных миндалин
Новообразования гортани и глотки
Дисфункция голосовых связок
Обструктивный бронхит вирусной и бактериальной этиологии, в том числе микоплазменной и хламидийной
Сдавление трахеи и крупных бронхов извне, в том числе аномально расположенными сосудами, объемными образованиями
Трахеобронхомаляция и другие пороки развития крупных, средних и мелких бронхов
Хронический бронхит вследствие ингаляции табачного дыма и токсичных газов
Интерстициальные заболевания легких
Иммунодефицитные состояния, протекающие с поражением легких
Синдром цилиарной дискинезии
Синдром хронической аспирации
Дифференциальная диагностика астмы зависит от возраста больного. У детей младше пяти лет эпизоды БОС встречаются очень часто и далеко не всегда являются первыми признаками астмы. Рассматривают три группы БОС. Один — преходящий, непостоянный БОС у детей младше трех лет. Это состояние чаще всего связано с курением матери во время беременности и пассивным курением после родов. Второй — постоянный, повторяющийся БОС у ребенка без проявлений атопии и с неотягощенной наследственностью по атопии — чаще связан с повторными эпизодами респираторной вирусной инфекции. Частота эпизодов снижается с возрастом, и они редко повторяются у детей старше 11 лет, 3 — повторные эпизоды БОС у ребенка с отягощенной наследственностью по аллергическим заболеваниям и с проявлениями атопии. В этом случае высока вероятность бронхиальной астмы.
Заподозрить отличное от бронхиальной астмы заболевание может помочь выявление следующих симптомов:
появление симптомов заболевания с рождения;
респираторный дистресс синдром и/или применение ИВЛ в периоде новорожденности;
неврологическая дисфункция в неонатальном периоде;
отсутствие эффекта от применения бронхолитиков и отсутствие ответа на терапию даже высокими дозами ингаляционных и пероральных глюкокортикостероидов;
свистящие хрипы, связанные с кормлением или рвотой;
затруднение глотания и/или рецидивирующая рвота;
плохая прибавка массы тела;
длительно сохраняющаяся потребность в оксигенотерапии;
по данным физикального обследования:
деформация концевых фаланг пальцев в виде «барабанных палочек»;
очаговые изменения в легких;
крепитация при аускультации;
по результатам лабораторных и инструментальных исследований:
очаговые или инфильтративные изменения на рентгенограмме органов грудной клетки;
необратимость обструкции дыхательных путей;
Следующие признаки весьма характерны для дебюта астмы:
частые эпизоды БОС (чаще одного раза в месяц);
кашель или одышка, появляющиеся при физической нагрузке;
кашель и одышка, повторяющиеся вне ОРВИ и не связанные с определенным сезоном;
эпизоды БОС, сохраняющиеся у ребенка старше 3 лет.
Сочетание эпизодов БОС у ребенка в возрасте до трех лет и одного значимого фактора риска (наследственная отягощенность по астме или атопии) или двух менее значимых (эозинофилия, эпизоды шумного дыхания вне ОРВИ, аллергический ринит) предполагают наличие у ребенка астмы и возможность сохранения симптомов заболевания в более старшем возрасте. В настоящее время нет данных, что применение глюкокортикоидов способствует предотвращению развития астмы у детей из групп риска.
У детей старше пяти лет помочь в дифференциальной диагностике может исследование функции внешнего дыхания, а также оценка реакция на терапию бронходиллятаторами, глюкокортикостероидами и элиминационные мероприятия.
источник
Под бронхообструктивным синдромом (БС) понимают совокупность клинических симптомов, отражающих нарушение проходимости бронхов вследствие сужения их просвета. БС нередко встречается у детей раннего возраста. От 30 до 50% детей первых трех
Под бронхообструктивным синдромом (БС) понимают совокупность клинических симптомов, отражающих нарушение проходимости бронхов вследствие сужения их просвета. БС нередко встречается у детей раннего возраста. От 30 до 50% детей первых трех лет жизни имеют те или иные проявления бронхообструктивного синдрома, вследствие чего проблемы дифференциальной диагностики этого состояния крайне важны.
БС — это ведущий признак, который объединяет группу острых, рецидивирующих и хронических заболеваний легких, но он не является самостоятельной нозологической формой и не может фигурировать в качестве диагноза. Следует отметить, что БС не синоним бронхоспазма, хотя во многих случаях бронхоспазм играет важную, а иногда ведущую роль в генезе заболевания. Обычно БС выявляется у детей первых четырех лет жизни, но может диагностироваться и в более старшем возрасте.
В таблице 1 указаны основные причины возникновения БС у детей.
Наиболее важное значение имеют возрастные особенности респираторной системы ребенка. Бронхи у маленьких детей имеют меньший диаметр, чем у взрослых. Слизистая трахеи и бронхов быстро реагирует отеком и гиперсекрецией слизи в ответ на развитие вирусной инфекции. Узость бронхов и всего дыхательного аппарата значительно увеличивает аэродинамическое сопротивление. Так, отек слизистой бронхов всего на 1 мм вызывает повышение сопротивления току воздуха в трахее более чем на 50% [1].
Для детей раннего возраста характерны податливость хрящей бронхиального тракта, недостаточная ригидность костной структуры грудной клетки, свободно реагирующей втяжением уступчивых мест на повышение сопротивления в воздухоносных путях, а также ряд особенностей положения и строения диафрагмы. Несомненное влияние на функциональные нарушения органов дыхания у маленького ребенка оказывают и такие факторы, как более длительный сон, частый плач, преимущественное положение лежа на спине в первые месяцы жизни.
Важную роль играет респираторная вирусная инфекция. К числу вирусов, наиболее часто вызывающих БС, относят респираторно-синцитиальный вирус (около 50%), вирус парагриппа, микоплазму пневмонии, реже — вирусы гриппа и аденовирус.
Среди факторов окружающей среды, которые могут приводить к развитию обструктивного синдрома, особо важное значение придается пассивному курению в семье. Под влиянием табачного дыма происходит гипертрофия бронхиальных слизистых желез, нарушается мукоцилиарный клиренс, замедляется продвижение слизи. Пассивное курение провоцирует деструкцию эпителия бронхов. Особенно ранимыми в этом плане считаются дети первого года жизни.
Другим важным неблагоприятным фактором является загрязнение окружающей атмосферы индустриальными газами, а также органической и неорганической пылью.
Большинство исследователей признают влияние факторов преморбидного фона на развитие БС. Это — токсикозы беременных, осложненные роды, гипоксия в родах, недоношенность, отягощенный аллергологический анамнез, гиперреактивность бронхов, рахит, дистрофия, гиперплазия тимуса, перинатальная энцефалопатия, раннее искусственное вскармливание, перенесенное респираторное заболевание в возрасте 6—12 месяцев.
В таблице 2 представлены основные нозологические формы, при которых бронхообструктивный синдром может иметь место и в значительной степени определять клиническую симптоматику болезни.
Бронхиальная астма представляет собой заболевание, проявляющееся обратимой (полностью или частично) обструкцией бронхов, патогенетическую основу которого составляют аллергическое воспаление дыхательных путей и, в большинстве случаев, гиперреактивность бронхов. Оно характеризуется в типичных случаях периодическим возникновением приступов нарушения проходимости бронхов в результате их спазма, отека слизистой оболочки бронхов и гиперсекреции слизи.
Бронхиальная астма может протекать также в виде астматического бронхита без типичных приступов, спастического кашля (в том числе ночного), астмы физического напряжения.
Критерии диагностики: приступы удушья, астматический статус, астматический бронхит, приступы спастического кашля, сопровождающиеся острым вздутием легких и затруднением выдоха. Рентгенологически во время приступа обычно определяется вздутие легких, на фоне которого нередко выявляется усиление бронхососудистого рисунка.
Под обструктивным бронхитом понимают острое поражение бронхов, сопровождающееся клиническими признаками бронхиальной обструкции. Термин «бронхиолит» используется для обозначения тех форм обструктивного бронхита, которые сопровождаются большим количеством рассеянных мелкопузырчатых хрипов, что нередко наблюдается у детей первых месяцев жизни при первом эпизоде обструктивного заболевания.
Наибольшие сложности представляет дифференциальная диагностика обструктивного бронхита и бронхиальной астмы.
До 70-х г. прошлого века термин «обструктивный бронхит» и его аналоги (астматический бронхит, спастический бронхит и др.) широко использовались педиатрами. Однако в начале 70-х гг. была проведена серия эпидемиологических исследований, которые показали, что отличить обструктивный бронхит и бронхиальную астму в широкой педиатрической практике почти невозможно. Таким образом, был поставлен знак равенства между этими состояниями. Данный подход у детей старшего возраста в значительной степени себя оправдал, так как позволил избавить многих больных от антибактериальной терапии. Но у детей младшего возраста проблема стоит сложнее. Выяснилось, что кромогликат у этих больных недостаточно эффективен или неэффективен вовсе. Ингаляционные бронходилятаторы, такие, как сальбутамол, малоэффективны или не эффективны при свистящем дыхании у детей первых трех лет жизни. Сведения относительно действенности применения ингаляционных стероидов при остром или хроническом бронхиолите оказались противоречивыми.
К тому же многочисленные исследования в нашей стране и за рубежом показали, что исходы обструктивного бронхита в целом благоприятны. 54% детей с повторными эпизодами обструктивного бронхита перестают болеть после четырех лет, а еще 37% — в более позднем возрасте; таким образом, выздоравливают более 90% пациентов. Кроме того, наличие обструктивного синдрома в первые три года жизни не может рассматриваться как фактор, предрасполагающий к возникновению астмы в дальнейшем. Т. е. выяснилось, что механизм развития свистящего дыхания у детей раннего возраста другой, чем у более старших детей, и основную роль здесь играют не гиперреактивность слизистой бронхов и спазм мышц, а тонус бронхиальной стенки и отек слизистой бронхов. Это отражало тот факт, что «свистящее дыхание» у маленьких детей является следствием различных причин, в том числе аномалий респираторной системы и воспалительных процессов иной этиологии.
Значит ли это, что у малышей не бывает астмы? По-видимому, нет, так как примерно у 10% больных, у которых на фоне вирусной инфекции отмечался БС, в дальнейшем могли развиваться симптомы астмы. Рецидивы обструкции обусловлены наследственной отягощенностью по аллергии и аллергическими реакциями у ребенка и не связаны с кожными тестами и уровнем IgE. Таким образом, можно утверждать, что обструктивный бронхит, как нозологическая форма, существует. Его основные отличия от астмы представлены в таблице 3.
 |
| Таблица 3. Дифференциальная диагностика бронхиальной астмы и обструктивного бронхита. |
Дифференциальную диагностику обструктивного бронхита и острой пневмонии облегчает тот факт, что при пневмонии, вызванной основными возбудителями, как правило, не наблюдается обструкции. Сопровождаться обструкцией могут, в основном, внутрибольничные пневмонии, обусловленные некоторыми грамотрицательными возбудителями кишечной группы (см. таблицу 4).
 |
| Таблица 4. Дифференциальная диагностика обструктивного бронхита и острой пневмонии. |
Одна из наиболее распространенных причин развития БС у грудных детей — синдром привычной микроаспирации жидкой пищи, связанный с дисфагией, часто в сочетании с желудочно-пищеводным рефлюксом. До 30% всех случаев рецидивирующего кашля у детей раннего возраста связаны с аспирационным синдромом. Выяснить причину бывает сложно. В диагностике аспирации помогают данные анамнеза, обычно у этих детей имеется отягощенный неврологический анамнез и такие признаки, как приступообразный кашель, развивающийся у ребенка во время кормления, появление сухих или влажных хрипов в легких после еды. Подтверждается диагноз при обследовании в стационаре.
До 50% всех аспираций инородных тел вовремя не выявляется. Поздняя диагностика связана с тем, что после аспирации у ребенка на фоне полного здоровья, без катаральных явлений, возникает острый приступ кашля, затем, если инородное тело проникает глубже, через несколько дней появляются симптомы обструктивного бронхита или пневмонии с обструктивным синдромом, имеющих затяжное, трудно поддающееся терапии течение.
В диагностике помогают анамнез, рентгенологическое исследование и бронхоскопия.
Критерии диагностики: продуктивный кашель, постоянные разнокалиберные влажные хрипы в легких (в течение нескольких месяцев) при наличии двух-трех обострений заболеваний в год на протяжении двух лет.
У взрослых основные причины ХБ — это курение и профессиональные вредности. Причем у половины больных это заболевание протекает с признаками бронхообструктивного синдрома. В детском возрасте первичный хронический бронхит — большая редкость. В большинстве случаев он является следствием других причин (пороков развития легких, иммунодефицитных состояний и др.), т. е. является «вторичным». Поэтому диагноз «первичный хронический бронхит» может ставиться только после тщательной дифференциальной диагностики.
Хроническая пневмония представляет собой хронический воспалительный неспецифический процесс, имеющий в своей основе необратимые морфологические изменения в виде деформации бронхов и пневмосклероза в одном или нескольких сегментах и сопровождающийся рецидивами воспаления в бронхах и легочной ткани. Хроническая пневмония чаще всего развивается как результат неполного излечения острой пневмонии, ателектаза, а также вследствие попадания инородного тела в бронхи.
Особенностью этого заболевания в настоящее время является его благоприятное течение и высокая частота сопутствующего бронхообструктивного синдрома (30—35%). Диагностика этой болезни основывается на клинической симптоматике, рентгенологических и бронхологических данных и осуществляется в специализированном стационаре.
Заболевание, развивающееся вследствие острого облитерирующего бронхиолита, морфологическим субстратом которого является облитерация бронхиол и артериол одного или нескольких участков легких, приводящая к нарушению легочного кровотока и развитию эмфиземы. Синдром одностороннего сверхпрозрачного легкого (синдром МакЛеода) представляет собой частный случай данного заболевания.
Клинически проявляется одышкой и другими признаками дыхательной недостаточности разной степени выраженности, локальными физикальными данными в виде стойкой крепитации и мелкопузырчатых хрипов. У детей старшего возраста может сопровождаться бронхообструктивным синдромом, имеющим торпидное, плохо поддающееся лечению бронходилятаторами течение.
При наличии клинических данных и рентгенологических признаков сверхпрозрачности сцинтиграфически определяется резкое снижение легочного кровотока в пораженных отделах легких.
Заболевание проявляется рецидивирующими синуситами и отитами и хроническим поражением легких — это хронический бронхит с образованием бронхоэктазов. Типичное проявление этой болезни — синдром Картагенера, когда у пациента имеет место еще и обратное расположение внутренних органов. В основе синдрома лежит врожденный дефект цилиарного эпителия, приводящий к дисфункции мукоцилиарного транспорта и застою секрета в бронхах. Почти у всех больных могут отмечаться эпизоды приступообразного кашля, одышки.
Дифференциальная диагностика основывается на обратном расположении внутренних органов, рентгенологических данных и исследовании функции цилиарного эпителия.
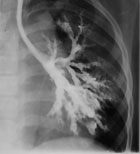 |
| Рисунок 1. Бронхограмма левого легкого ребенка с синдромом Вильямса-Кемпбелла. |
Из этой многочисленной группы заболеваний наибольший интерес представляют пороки развития трахеи и бронхов. Недоразвитие хрящей трахеи и \или бронхов приводит к тому, что бронхи спадаются на выдохе, обуславливая поведение симптоматики БС. Первые клинические проявления заболевания возникают на первом году жизни — это либо повторные обструктивные бронхиты, либо пневмонии. В дальнейшем формируется деформация грудной клетки, появляется влажный постоянный кашель, выслушиваются влажные и сухие хрипы в легких. Диагноз обычно ставится в младшем или старшем школьном возрасте, когда клиническая симптоматика ярко выражена. В дифференциальной диагностике, наряду с клинической симптоматикой, важны рентгенологическое исследование и бронхоскопия, а также резистентность к бронходилятаторам и высокая эффективность антибактериальной терапии. На рисунке показана бронхограмма больного с недоразвитием хрящей бронхов 3—8 генерации (синдром Вильямса-Кемпбелла). Хорошо видно чрезмерное расширение бронхов в зоне поражения.
Стенозы трахеи и бронхов — это состояние, встречающееся достаточно редко. Их отличает постоянное шумное дыхание у ребенка и на вдохе и на выдохе, усиливающееся при присоединении ОРВИ. Диагноз подтверждается при рентгенологическом и бронхологическом обследовании.
Опухоли трахеи и бронхов у детей также диагностируются нечасто. Опухоли могут приводить к сужению просвета дыхательных путей как при сдавлении извне, так и при прорастании внутрь просвета. Помочь в диагностике может постепенное нарастание синдрома «шумного дыхания», которое вначале появляется при ОРВИ, а затем и в состоянии покоя.
Диагноз подтверждается при рентгенологическом и бронхологическом обследовании.
Муковисцидоз (МВ) — генетическое, аутосомно-рецессивное моногенное заболевание, обусловленное мутацией гена трансмембранного регулятора МВ (МВТР). Характеризуется нарушением секреции экзокринных желез жизненно важных органов с поражением, прежде всего, дыхательного и желудочно-кишечного трактов, тяжелым течением и неблагоприятным прогнозом. Особенность клинических проявлений болезни заключается в приступообразном коклюшеподобном кашле с вязкой мокротой, вследствие чего иногда путают с бронхиальной астмой.
Дифференциальная диагностика: наличие кишечного синдрома (нейтральный жир в стуле), прогрессирующая дыхательная недостаточность, изменения на рентгенограммах и положительный потовый тест.
Хроническое заболевание, развивающееся вследствие поражения легких при проведении жестких режимов искусственной вентиляции легких с высокими концентрациями кислорода, главным образом у недоношенных детей. В основе заболевания лежат нарушение архитектоники легочной ткани и, часто, бронхиальная гиперреактивность. Клинически проявляется гипоксемией, дыхательной недостаточностью, симптомами бронхиальной обструкции; рентгенологически обычно выявляются грубые изменения в виде фиброза, кист, изменений прозрачности легочной ткани, деформаций бронхов. Диагностика осуществляется на основании анамнестических, клинических и рентгенологических данных.
Внелегочные причины БС диагностируются при обследовании больного в стационаре.
Таким образом, БС нередко сопровождает легочные и внелегочные патологические процессы. Дифференциальная диагностика при этих состояниях включает ряд нозологических форм. При затяжном течении БС, а также при повторных эпизодах обструкции больной должен быть обследован в специализированном пульмонологическом стационаре и наблюдаться там в дальнейшем.
- От 30 до 50% детей первых трех лет жизни имеют те или иные проявления бронхообструктивного синдрома.
- числу вирусов, наиболее часто вызывающих БС, относят респираторно-синцитиальный вирус, вирус парагриппа, микоплазму пневмонии, реже — вирусы гриппа и аденовирус.
- Наибольшие сложности представляет дифференциальная диагностика обструктивного бронхита и бронхиальной астмы.
И. К. Волков, доктор медицинских наук
Отд. пульмонологии НИИ педиатрии, Научный центр здоровья детей РАМН, Москва
источник
Для того чтобы начать эффективное лечение заболевания, важно сначала поставить правильный диагноз. И в первую очередь требуется исключить болезни, которые имеют такую же симптоматику, как и бронхиальная астма.
Именно для этого и была разработана и успешно применяется дифференциальная диагностика. Подтверждение диагноза при бронхиальной астме – это важный этап, предшествующий лечению болезни.
Бронхиальная астма – это хроническое неинфекционное заболевание. Воспалительный процесс, протекающий в бронхах, вызывает увеличенное выделение густого, трудно выводящегося секрета. Кроме этого, возможен отек слизистой бронхов.
Пациент испытывает затруднения при дыхании, у него появляется сухой кашель, возможно развитие одышки. Дыхание становится свистящим, выдох значительно длиннее вдоха. Приступ бронхиальной астмы сопровождается удушьем.
Дифференциальная диагностика при бронхиальной астме позволяет исключить заболевания, проявляющиеся похожими симптомами, но требующие совершенно другого лечения.
Бронхиальная астма на ранних стадиях имеет слабовыраженную симптоматику. Приступы случаются редко. Одышка если и появляется, то только после физической нагрузки.
В этот период ее легко спутать с респираторными заболеваниями, вызывающими подобные симптомы.
Больной чаще всего не обращается к врачу, предпочитая справляться с недомоганием собственными силами.
Однако астма требует совершенно иного лечения, чем инфекционные заболевания. Так как чаще всего приступы развиваются на фоне аллергических реакций, в первую очередь необходимо бороться именно с этой проблемой.
Для того чтобы точно определить заболевание и подтвердить или опровергнуть диагноз «бронхиальная астма», необходима дифференциальная диагностика.
Только после этого врач может назначить правильное лечение и подобрать эффективные препараты.
Бронхиальная астма – заболевание, которое достаточно трудно диагностировать. Для подтверждения или опровержения диагноза врачу необходимо провести дифференциальную диагностика. Она состоит из следующих этапов:
- Сбор и систематизация жалоб пациента.
- Осмотр больного.
- Выяснение информации о наличии одышки, условиях ее появления.
- Изучение анамнеза пациента, выявление случаев аллергических реакций.
- Проведение клинических исследований крови и мочи, анализ их результатов.
- Оценка функции дыхания. Для этого применяют спирографию и другие методы.
Дифференциальная диагностика требует проведения комплексного обследования. Только опираясь на все собранные данные, можно утверждать, что пациент страдает бронхиальной астмой.
Так как бронхиальная астма по своим симптомам очень похожа на некоторые другие заболевания, важно провести ряд исследований. На основании полученных данных можно поставить дифференциальный диагноз.
Симптомы при бронхиальной астме схожи с проявлениями бронхита, сердечной астмы и других патологий.
Кроме того, состояние удушья, например, может вызвать и перекрывание дыхательных путей инородным телом.
Для того чтобы поставить правильный диагноз, важно учитывать всю совокупность признаков. У пациента должны присутствовать характерные для БА симптомы. К ним относят:
- приступы сухого кашля;
- одышку, появляющуюся даже при незначительной физической активности;
- состояние удушья, купирующееся только с помощью расширяющих бронхи лекарственных препаратов.
Все эти симптомы доставляют сильный дискомфорт пациенту и вынуждают обратиться его за врачебной помощью.
Для постановки диагноза врач использует методы дифференциальной диагностики. При этом он в первую очередь обращает внимание на симптомы, которые всегда связаны с бронхиальной астмой.
Бледность кожных покровов, увеличение частоты сердечных сокращений, изменение ритма дыхания – все это относят к типичным симптомам БА у взрослых и детей. Очень часто при аускультации врач может услышать хрипы (свистящие, слышимые с обеих сторон грудной клетки).
Однако важно помнить, что подобную симптоматику могут давать и другие болезни, не связанные с хроническим воспалительным процессом в бронхах. Из наиболее часто встречающихся патологий следует отметить:
- сердечную астму;
- ХОБЛ;
- хронические неспецифические заболевания легких;
- новообразования в легких.
Именно поэтому дифференциальная диагностика является важным инструментом для постановки правильного диагноза.
Бронхиальная астма по своей симптоматике очень похожа на хронический бронхит. Но при этих патологиях используют совершенно разные схемы лечения.
Именно поэтому очень важно правильно дифференцировать заболевание и не только установить его первопричину, но и определить пути лечения.
При дифференциальной диагностике выявляется ряд принципиальных отличий бронхита от бронхиальной астмы:
- Появление одышки при бронхите не связано с наличием аллергена. Приступообразность проявлений отсутствует.
- Сухие хрипы появляются в первой фазе дыхания и слышны даже на расстоянии.
- При бронхите отсутствует обратимость симптомов.
Для окончательной постановки диагноза следует провести ряд лабораторных исследований. Врач назначает:
- исследование мокроты;
- рентгенографию легких;
- пикфлоуметрию;
- анализ крови и мочи.
Дифференциальная диагностика имеет большое значение и для различия сердечной и бронхиальной астмы. Установлено, что многие заболевания сердечно-сосудистой системы, например, левожелудочковая недостаточность, могут давать симптомы, схожие с приступом БА.
Такое состояние пациента называется сердечной астмой. При этом больной страдает от одышки, сильного кашля и учащенного сердцебиения. Могут наблюдаться и приступы удушья.
При развитии приступа сердечной астмы возможен отек легких и бронхов и выделение пенистой мокроты. В этом случае, в отличие от приступа бронхиальной астмы, больному труднее сделать вдох, чем выдох.
Также нет никакой связи между ухудшением состояния больного и воздействием аллергенов или других провоцирующих факторов.
Для снятия приступа зачастую достаточно принять препарат нитроглицеринового ряда.
Из-за схожести симптомов пациенту в обязательном порядке назначают ЭКГ, УЗИ сердца и рентгенографию. Это поможет подтвердить или исключить сердечную астму.
ХОБЛ (хроническая обструктивная болезнь легких) – заболевание дыхательной системы, сопровождающееся не полностью обратимой обструкцией дыхательных путей. Для него характерен воспалительный процесс в тканях легких.
Данная болезнь неизлечима. По своим проявлениям она может быть похожа на ряд других не менее опасных заболеваний, таких как, например, бронхиальная астма.
Именно поэтому постановка дифдиагноза в этом случае является необходимым действием для назначения правильного лечения.
Проще всего проводить дифференциальную диагностику на ранних стадиях заболевания, до появления осложнений. Если у пациента подозревают ХОБЛ, обязательна проверка и на БА, так как симптомы этих болезней сходны.
Методы исследования врач выбирает, исходя из состояния больного. Однако в любом случае есть ряд анализов, проведение которых необходимо:
- анализ крови;
- рентгенография легких;
- исследование мокроты;
- оценка функции внешнего дыхания.
К основным отличиям ХОБЛ от БА следует отнести:
- Одышка при бронхиальной астме является приступообразной. При ХОБЛ она постоянная. При отсутствии лечения симптомы медленно нарастают.
- В развитии БА большую роль играет наследственная предрасположенность. ХОБЛ не связана с генетическими факторами.
- ХОБЛ часто развивается у курильщиков.
- БА чаще всего диагностируется в детстве, а ХОБЛ — после 40 лет.
- Астму могут сопровождать проявления аллергии.
- При ХОБЛ обструкция бронхов необратима.
- Тяжелая форма ХОБЛ вызывает поражения сердца.
Для диагностики часто назначают тест на диффузную емкость легких. При ХОБЛ она ниже нормы.
Кроме ХОБЛ, похожую симптоматику могут вызывать и другие заболевания легких. Чаще всего встречаются:
- бронхоэктатическая болезнь;
- пневмокониозы.
Дифференциальная диагностика позволяет точно определить заболевание. Это необходимо для назначения корректного лечения.
Методы дифференциальной диагностики бронхиальной астмы достаточно разнообразны. Для уточнения диагноза врач использует не только изучение и сопоставление симптомов. Пациенту назначаются разнообразные анализы и обследования.
В обязательном порядке пациент сдает анализы крови и мочи. При этом при бронхиальной астме будет наблюдаться повышенный уровень иммуноглобулина Е, эозинофилов и СОЭ (в период обострения).
Важное значение для дифдиагностики имеет и анализ отделяемой мокроты. В ней также будет выявлен повышенный уровень эозинофилов.
Кроме этого, пациенту назначают:
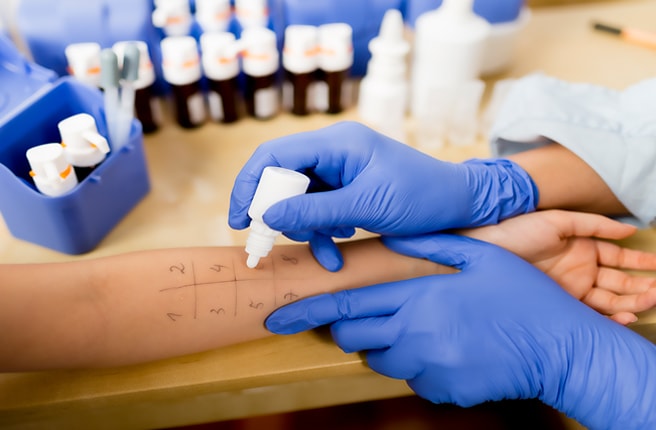
- Кожные пробы для выявления провоцирующего заболевание аллергена.
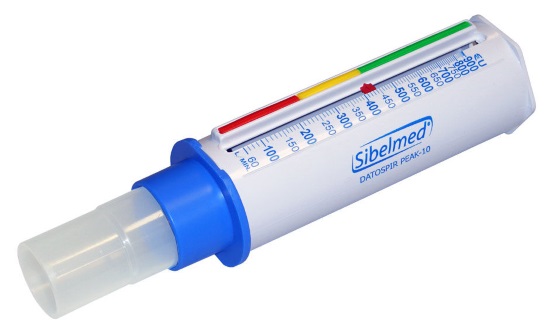
- Пикфлоуметрию для оценки скорости выдоха.
- Спирометрию для исследования функции внешнего дыхания.
- Рентгенографию легких.
На основании всех полученных результатов врач ставит пациенту диагноз и назначает лечение.
Дифференциальная диагностика бронхиальной астмы у детей зачастую затруднена из-за того, что маленький пациент не всегда может точно описать свои симптомы.
Вероятность постановки точного диагноза увеличивается, если у пациента есть родственники, страдающие БА, или были документально зафиксированы:
- случаи атопической формы дерматита;
- проявления аллергического ринита, конъюнктивита.
Но даже если такие данные отсутствуют, а у ребенка наблюдается одышка, хрипящее дыхание, сухой кашель и ощущение заложенности грудной клетки, исследования для подтверждения или исключения БА необходимы.
При постановке диагноза следует исключить:
- попадание инородного тела в дыхательные пули;
- воспаление легких и другие инфекционные заболевания;
- кистозный фиброз;
- дисплазию легких и бронхов;
- иммунную недостаточность.
После сбора всех данных, разговора с родителями и ребенком и проведенных исследования врач ставит диагноз.
Если с помощью дифференциальной диагностики врач установил диагноз «бронхиальная астма», назначается соответствующее лечение. В зависимости от тяжести заболевания и состояния пациента врач назначает лекарственную терапию, направленную на купирование симптомов.
Лечение бронхиальной астмы проводится в течение всей жизни пациента. Даже в состоянии ремиссии необходимо принимать меры по предотвращению приступов. Отказ от медикаментов может вызвать обострение болезни и развитие тяжелых осложнений.
Кроме этого, больному следует пересмотреть свой образ жизни, выделить время для полноценного сна и отдыха, отказаться от вредных привычек и начать укреплять иммунитет.
Дифференциальная диагностика бронхиальной астмы – важнейший врачебный инструмент, позволяющий точно установить диагноз. Это необходимо для максимально эффективной помощи больному.
Так как многие заболевания разных органов и систем имеют похожую симптоматику, но требуют разного лечения, врач должен провести все этапы диагностики для постановки дифдиагноза.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
При типичных жалобах пациента используют определённый алгоритм диагностики бронхиальной астмы.

Вероятность бронхиальной астмы возрастает, если в анамнезе присутствуют:
- атопический дерматит;
- аллергический риноконъюнктивит;
- отягощенный семейный анамнез по бронхиальной астме или другим атопическим заболеваниям.
Диагноз бронхиальной астмы часто можно предположить, если у пациента присутствуют следующие симптомы:
- эпизоды одышки;
- свистящие хрипы;
- кашель, усиливающийся преимущественно в ночные или предутренние часы;
- заложенность в грудной клетке.
Появление или усиление симптомов бронхиальной астмы:
- после эпизодов контакта с аллергенами (при контакте с животными, клещами домашней пыли, пыльцевыми аллергенами);
- в ночные и предутренние часы;
- при контакте с триггерами (химические аэрозоли, табачный дым, резкий запах);
- при перепадах температуры окружающей среды;
- при любых острых инфекционных заболеваниях дыхательных путей;
- при сильных эмоциональных нагрузках;
- при физической нагрузке (пациенты отмечают типичные симптомы бронхиальной астмы или иногда длительный кашель, обычно возникающий через 5-10 мин после прекращения нагрузки, редко — во время нагрузки, который самостоятельно проходит в течение 30-45 мин).
При осмотре необходимо обратить внимание на следующие признаки, характерные для бронхиальной астмы:
- одышка;
- эмфизематозная форма грудной клетки;
- вынужденная поза;
- дистанционные хрипы.
При перкуссии возможен коробочный перкуторный звук.
Во время аускультации определяют удлинение выдоха или свистящие хрипы, которые могут отсутствовать при обычном дыхании и обнаруживаться только во время форсированного выдоха.
Необходимо учитывать, что в связи с вариабельностью астмы проявления болезни могут отсутствовать, что не исключает бронхиальную астму. У детей в возрасте до 5 лет диагноз бронхиальной астмы основан главным образом, на данных анамнеза и результатах клинического (но не функционального) обследования (большинство педиатрических клиник не располагают такой точной аппаратурой). У детей грудного возраста, имевших три эпизода свистящих хрипов и более, связанных с действием триггеров, при наличии атопического дерматита и/или аллергический ринит, эозинофилии в крови следует подозревать бронхиальную астму, проводить обследование и дифференциальную диагностику.

У детей старше 5 лет необходимо проводить оценку функции внешнего дыхания. Спирометрия позволяет оценить степень обструкции, её обратимость и вариабельность, а также тяжесть течения заболевания. Однако спирометрия позволяет оценивать состояние ребёнка только на момент осмотра. При оценке показателей ОФВ1 и форсированной жизненной ёмкости лёгких (ФЖЁЛ) важно ориентироваться на должные показатели, полученные в ходе популяционных исследований, которые учитывают этнические особенности, пол, возраст, рост.
Таким образом, оценивают следующие показатели:
- ОФВ ;
- ФЖЕЛ;
- отношение ОФВ,/ФЖЁЛ;
- обратимость бронхиальной обструкции — увеличение ОФВ, по крайней мере на 12% (или 200 мл) после ингаляции сальбутамола либо в ответ на пробное лечение глюкокортикостероидами.
Пикфлоуметрия (определение ПСВ) — важный метод диагностики и последующего контроля лечения бронхиальной астмы. Последние модели пикфлоуметров относительно недороги, портативны, выполнены из пластика и идеально подходят для использования пациентами старше 5 лет в домашних условиях с целью ежедневной оценки течения бронхиальной астмы. При анализе показателей ПСВ у детей используют специальные номограммы, но более информативен ежедневный мониторинг ПСВ в течение 2-3 нед для определения индивидуального наилучшего показателя. ПСВ измеряют утром (обычно наиболее низкий показатель) до ингаляций бронхолитиков, если ребёнок их получает, и вечером перед сном (как правило, наиболее высокий показатель). Заполнение больным дневников самоконтроля с ежедневной регистрацией в нём симптомов, результатов ПСВ играет важную роль в стратегии лечения бронхиальной астмы. Мониторинг ПСВ может быть информативен для определения ранних симптомов обострения заболевания. Дневной разброс показателей ПСВ более 20% рассматривают как диагностический признак бронхиальной астмы, а величина отклонений прямо пропорциональна тяжести заболевания. Результаты пикфлоуметрии свидетельствуют в пользу диагноза бронхиальной астмы, если ПСВ увеличивается по крайней мере на 15% после ингаляции бронхолитика или при пробном назначении глюкокортикосетроидов.
Таким образом, важно оценить:
- суточную вариабельность ПСВ (разность между максимальным и минимальным значениями в течение дня, выраженную в процентах от средней за день ПСВ и усреднённую за 1-2 нед);
- минимальное значение ПСВ за 1 нед (измеряемой утром до приёма бронхолитика) в процентах от самого лучшего в этот же период показателя (Min/Max).
У пациентов с симптомами, характерными для бронхиальной астмы, но с нормальными показателями функции лёгких, в постановке диагноза БА может помочь исследование реакции дыхательных путей на физическую нагрузку.
У некоторых детей симптомы бронхиальной астмы провоцирует только физическая нагрузка. В этой группе полезно проведение нагрузочного теста (6-минутный протокол нагрузки бегом). Использование этого метода исследования совместно с определением ОФВ, или ПСВ может быть полезно для постановки точного диагноза бронхиальной астмы.
Для выявления бронхиальной гиперреактивности можно применять тест с метахолином или гистамином. В педиатрии их назначают крайне редко (в основном у подростков), с большой осторожностью, по особым показаниям. При диагностике бронхиальной астмы эти тесты имеют высокую чувствительность, но низкую специфичность.
Специфическую аллергологическую диагностику проводят врачи-аллергологи/иммунологи в специализированных учреждениях (отделениях/кабинетах).
Аллергологическое обследование обязательно для всех больных с бронхиальной астмой, оно включает: сбор аллергологического анамнеза, проведение кожного тестирования. определение уровня общего IgE (и специфических IgE в случаях, когда невозможно проведение кожных проб).
Кожные тесты с аллергенами и определение уровней специфических IgE в сыворотке крови помогают выявить аллергический характер заболевания, установить причинно-значимые аллергены, на основании чего рекомендуют соответствующий контроль факторов окружающей среды (элиминационный режим) и разрабатывают схемы специфической иммунотерапии.
Неинвазивное определение маркёров воспаления дыхательных путей (дополнительные диагностические методы):
- исследование мокроты, спонтанно продуцируемой или индуцированной ингаляцией гипертонического раствора натрия хлорида, на клетки воспаления (эозинофилы или нейтрофилы);
- определение уровня оксида азота (NО) и окиси углерода (FeCO) в выдыхаемом воздухе.

Определение степени тяжести обострений бронхиальной астмы и показаний к госпитализации при обострении
Определение тяжести обострений бронхиальной астмы
источник
Бронхиальная обструкция у детей может быть проявлением ряда заболеваний, наиболее частыми из которых являются:
Острый обструктивный бронхит, бронхиолит – острый бронхит, протекающий с синдромом бронхиальной обструкции. Для бронхиолита характерны дыхательная недостаточность и обилие мелкопузырчатых хрипов; для обструктивного бронхита – свистящие хрипы.
Клинические критерии дифференциальной диагностики БА и обструктивного бронхита у детей раннего возраста с бронхообструктивным синдромом (БОС) на фоне острой респираторной инфекции (ОРИ)
| Признаки | Бронхиальная астма | Обструктивный бронхит |
| Возраст | Старше 1,5 лет | Младше 1 года |
| Появление БОС | В 1-е сутки ОРИ | На 3-й день ОРИ и позднее |
| Длительность эпизодов БОС на фоне ОРИ | 1-2 дня | 3-4 и более дней |
| Повторность БОС | 2 и более раз | Впервые |
| Наследственная отягощенность аллергическими заболеваниями | Имеется | Нет |
| Наличие БА по линии матери | Имеется | Нет |
| Наличие аллергических реакций на продукты, медикаменты, прививки | Имеется | Нет |
| Избыточная бытовая антигенная нагрузка, наличие сырости, плесени в жилом помещении | Имеется | Нет |
Острый облитерирующий бронхиолит–тяжелое заболевание вирусной или иммунологической природы, приводящее к облитерации бронхиол и артериол.
Рецидивирующий обструктивный бронхит – обструктивный бронхит, эпизоды которого повторяются у детей раннего возраста на фоне острых респираторных вирусных инфекций. В отличие от бронхиальной астмы обструкция не имеет приступообразного характера и не связана с воздействием неинфекционных аллергенов.
Иногда повторные эпизоды обструкции связаны с хронической аспирацией пищи. У части детей рецидивирующий обструктивный бронхит является дебютом бронхиальной астмы (группы риска – дети с признаками аллергии в личном или семейном анамнезе, а также с тремя и более эпизодами обструкции).
Хронический бронхит – в детском возрасте является обычно проявлением других хронических болезней легких. Как самостоятельное заболевание хронический бронхит (представляющий собой хроническое распространенное воспалительное поражение бронхов, протекающее с повторными обострениями) диагностируется при исключении хронической пневмонии, муковисцидоза, синдрома цилиарной дискинезии и других хронических заболеваний легких.
Критерии диагностики хронического бронхита: продуктивный кашель, постоянные разнокалиберные влажные хрипы в легких (в течение нескольких месяцев) при наличии двух-трех обострений заболевания в год на протяжении двух лет.
Хронический бронхиолит (с облитерацией)–заболевание,являющеесяпоследствием острого облитерирующего бронхиолита, морфологическим субстратом которого является облитерация бронхиол и артериол одного или нескольких участков легкого (синдром Маклеода) представляет собой частный случай данного заболевания.
Клинически проявляется одышкой и другими признаками дыхательной недостаточности разной степени выраженности, наличием стойкой крепитации и мелкопузырчатых хрипов. Рентгенологически характерно повышение прозрачности легочной ткани и сцинтиграфически – резкое снижение легочного кровотока в пораженных отделах легких.
Пороки развития трахеи, бронхов, легких и легочных сосудов– группазаболеваний включает в себя пороки развития, связанные с недоразвитием бронхолегочных структур: агенезия, аплазия, гипоплазия легких, пороки развития стенки трахеи и бронхов, как распространенные, так и ограниченные кисты легких, секвестрация легких, пороки развития легочных вен, артерий и лимфатических сосудов.
Бронхолегочная дисплазия – хроническое заболевание, развивающееся вследствие поражения легких при проведении жестких режимов искусственной вентиляции легких с высоким содержанием кислорода, главным образом у новорожденных детей. Клинически проявляется дыхательной недостаточностью, симптомами бронхиальной обструкции, рентгенологически выявляются грубые изменения в виде легочного фиброза, кист, изменений прозрачности, деформаций бронхов.
Дата добавления: 2016-11-19 ; просмотров: 646 | Нарушение авторских прав
источник
Важным отличием бронхиальной астмы от других хронических заболеваний бронхолёгочной системы является обратимость обструкции. Она не имеет неуклонно прогрессирующего течения, а характеризуется изменчивостью.
Дифференциальная диагностика БА у детей
Аспирация пищей или расстройства питания
Врожденные пороки развития бронхолегочной системы
Дискенезия ресничатого эпителия
Показания к госпитализации:
- · Тяжелое обострение астмы (астматический статус).
- · Отсутствие эффекта от проводимой терапии в течение часа.
- · В анамнезе: недавняя госпитализация или тяжёлые приступы астмы.
- · Неблагоприятные социально-бытовые и материальные условия в семье, в том числе невозможность прекращения контакта с причинно-значимым аллергеном в быту.
Лечение обострения астмы в стационаре
- 1. Кислородотерапия. Оксигенотерапия проводится для поддержания адекватного уровня газов крови.
- 2. Ингаляционные в2-агонисты короткого действия по 2 вдоха (2-3 нажатия) повторяющихся каждые 20 мин. в течение часа соответственно клиническому ответу.
- 3.Комбинированные ингаляционные бронходилятаторы — беродуал (раствор для небулайзерной терапии): для детей до 6 лет разовая доза не более 10 капель, до 4-х раз в сутки, детям старше 6 лет — разовая доза10-20 капель, до 4-х раз в сутки (1 мл беродуала содержит 20 капель)
- 4.Если ребёнок в состоянии глотать дайте преднизолон перорально из расчета 0,5 — 1мг/кг. Если ребёнок не может глотать кортикостероид следует ввести в/в или в/м в дозе 1-2 мг/кг. Как только больной сможет принимать препараты внутрь, дайте преднизолон в табл. 0,5 — 1мг/кг в течение 3 дней с последующей одномоментной отменой.
При необходимости длительность курса должна увеличиваться до стабилизации состояния. Затем следует назначить базисную терапию ИГКС.
- 5. При неэффективности терапии вышеизложенными мероприятиями, необходимо ввести препараты второго ряда — аминофиллин (под контролем ЭКГ). Введите в/в начальную дозу 5-6 мг/кг, а затем поддерживающую дозу 3 мг/кг через каждые 6 ч. Начальная доза вводится медленно в течение 30 мин, предпочтительнее в течение 1 ч. Аминофиллин в/в может быть опасным при превышении дозы или слишком быстром введении препарата. Пропустите начальную дозу препарата, если ребенок получал аминофиллин в предыдущие 24 ч. При появлении рвоты, учащении пульса, возникновении головной боли или судорог немедленно прекратите введение препарата.
- 6. Антибиотики назначают детям только при наличии бактериальной инфекции.
- 7. Убедитесь в том, что ребёнок получает ежедневно необходимый объем жидкости, избегайте гипергидратации.
При бесконтрольном применении в2-агонистов короткого действия происходит усиление признаков бронхиальной гиперреактивности, что сопровождается более тяжелым течением заболевания.
Показания к госпитализации в ОРИТ
- 1. Больные с тяжёлым обострением астмы и отсутствием положительного эффекта от начальной терапии в течение 3-х часов.
- 2. Больные с обострением астмы, угрожающим жизни (астматический статус).
Критерии перевода из ОРИТ в соматическое отделение
- 1. Полное купирование астматического статуса
- 2. Улучшение состояние больного (клинических симптомов, ПСВ, SAO2).
Купирования обострения астмы у детей в амбулаторных условиях
- 1.- ингаляционные в2-агонисты короткого действия по 2-4 вдоха детям до 5 лет повторяющихся каждые 20 мин. в течение часа соответственно клиническому ответу. Если применение ингаляционного в2-агониста быстрого действия полностью купирует приступ (для детей старше 5 лет ПСВ возвращается к значению, превышающему 80% от должной или наилучшей индивидуальной величины), и это улучшение сохраняется в течение 3-4 ч, то необходимость в дополнительных лекарственных препаратах отсутствует.
- 2. Если состояние ребёнка не улучшается:
- — ребёнка следует госпитализировать (особенно детей до 5 лет);
- — перед госпитализацией рекомендуется дать ребёнку преднизолон перорально из расчета 0,5 — 1 мг/кг;
- — если ребёнок не может глотать кортикостероид следует ввести в/м или в/в в дозе 1-2 мг/кг.
В случае невозможности госпитализации ребёнка, необходимо продолжить лечение кортикостероидами (0,5 — 1 мг/кг/с) в течение 3-х дней.
При необходимости длительность курса должна увеличиваться до стабилизации состояния.
Раннее использование стероидов при обострении астмы уменьшает необходимость в госпитализации и предупреждает рецидивирование симптомов.
3. После купирования приступов астмы (снижение потребности в в2-агонистах быстрого действия и увеличение ПСВ) назначается базисная терапия ИГКС.
Терапия, направленная на достижение контроля БА.
Лечение бронхиальной астмы подразделяется на 5 ступеней в зависимости от объема терапии. На каждой последующей ступени объем терапии увеличивается.
Так, если текущая терапия не обеспечивает контроля над БА, необходимо увеличивать объем терапии (переход на более высокую ступень) до достижения контроля.
У больных с персистирующей бронхиальной астмой, ранее не получавших поддерживающей терапии, следует начинать лечение со ступени 2, а в случае наличия выраженных симптомов бронхиальной астмы (при неконтролируемой астме) — со ступени 3.
В случае сохранения контроля над симптомами БА в течение 3 месяцев и более возможно уменьшение объема поддерживающей терапии.
В случае достижения частичного контроля над симптомами БА следует рассмотреть возможность увеличения объема терапии (т.е. увеличение доз или добавление других препаратов) с учетом их безопасности, доступности и удовлетворенности пациента (таблица 6).
Ступенчатая терапия БА для детей
Варианты поддерживающей терапии
Контролируемая астма. Легкая интермитирующая астма.
Ингаляционный в2-агонист по требованию.
Начинают при частично контролируемой астме. Легкая персистирующая астма.
Выбрать один из вариантов лечения:
- · Низкие дозы ИГКС или
- · Антилейкотриеновый препарат
Начинают при неконтролируемой астме. Среднетяжелая астма.
Выбрать один из вариантов лечения
- · Низкие дозы ИГКС + в2-агонист длительного действия или
- · Средние или высокие дозы ИГКС или
- · Низкие дозы ИГКС + антилейкотриеновый препарат или
- · Низкие дозы ИГКС + теофиллин пролонгированного действия
Если эффект не достигается на ступени 3, то добавить один или более:
- · Средние или высокие дозы ИГКС + в2-агонист длительного действия и/или
- · Антилейкотриеновый препарат и/или
- · Теофиллин пролонгированного действия
Тяжелая неконтролируемая астма.
Если эффект не достигается на ступени 4, то добавить:
· Минимальная доза перорального глюкокортикостероида
*Примечание: ИГКС в комбинации с в2-агонистами длительного действия назначаются детям с 4-х лет
Рассчитанные эквипотентные суточные дозы (мкг) ИГКС для детей старше 5 лет (мкг)
источник
Заключение врача о выраженности симптомов астмы, определение степени тяжести не означают окончательного установления тяжести заболевания.
БА отличается, например, от хронического бронхита (ХБ) большей вариабельностью течения, даже более полной обратимостью нарушенной бронхиальной проходимости при адекватной терапии.
Поэтому прогноз течения БА значительно утяжеляется при наличии на фоне ее ХБ, поскольку обратимость обструктивного синдрома в таких случаях менее вероятна.
При сочетании БА и ХБ межприступный период менее четкий по субъективным и объективным данным вследствие преобладания инфекционно-воспалительного процесса в бронхиальном дереве. Подобное течение БА на фоне ХБ чаще ассоциируется с понятием инфекционной (неатопической) астмы.
Эти различия ярко продемонстрированы В.И. Пыцким с соавт. (1999) в таблице дифференциальной диагностики различных форм бронхиальной астмы.
Мы заимствовали клинико-патогенетические данные указанных авторов и адаптировали их с учетом клинико-патогенетических представлений (табл. 22) об аллергической и неаллергической БА.
При первичной диагностике БА нередко трудно дифференцировать неаллергическую БА и хронический бронхит или кашлевой вариант БА итрахеобронхиальную дискинезию, центральный рак легких, хронический бронхит.
При дифференциальной диагностике БА и ХБ необходимо принимать во внимание наличие характерных для этих двух заболеваний биологических маркеров (см. диагностика и классификация БА и ХБ).
При трахеобронхиальной дискинезии (ТБД) в отличие от БА отсутствует аллергологический анамнез, не наблюдается вариабельность показателей пикфлоуметрин при мониторировании их в течение суток (более 20—30 %).
Исследования В.П. Скибы (1994) показывают, что чаще всего для ТБД характерен приступообразный «лающий» кашель днем (в 90,9 % случаев) или в ночное время (в 18,1 % случаев); у 47,3 % больных кашель заканчивается затрудненным дыханием, переходящим в выраженные приступы удушья (чаще на фоне физической нагрузки вследствие повышения экспираторного внутригрудного давления, усиливающего пролапс в просвет трахеи и крупных бронхов мембранозной стенки).
Весьма показательным исследованием при ТБД является запись форсированного выдоха с наличием отрицательных зубцов в виде провалов на отрезке, характеризующем «поток—объем» крупных бронхиальных структур.
Фибробронхоскопическая картина при ТБД весьма своеобразна. В зависимости от степени выраженности экспираторный пролапс мембранозной стенки дыхательных путей прослеживается на участке от 1/2 до 2/3 просвета трахеи и бронхов. У подобных больных при физической нагрузке наряду с приступообразным кашлем может возникать экспираторная одышка. При ТБД у певцов в процессе исполнения арии при появлении столь выраженного экспираторного пролапса на выдохе может внезапно обрываться мелодия или возникать пароксизмальный кашель вследствие выбухания мембранозной части задней стенки — сильного раздражения рецепторов вагуса (рефлексогенной кашлевой зоны) экспираторным коллапсом задней стенки трахеи и бронхов.
Следует отметить, что наличие спонтанного или приступообразного кашля возможно за счет набухания (отека) слизистой оболочки крупных бронхов, трахеи вследствие воспаления аллергического генеза или медленно нарастающего кашля — вследствие отека инфекционно-воспалительного генеза. Похожая ситуация может возникнуть в процессе дифференциальной диагностики этих состояний, которые на фоне лечения легко устраняются.
Однако если кашлевая реакция не исчезает, необходимо углубленное обследование больного с помощью фибробронхоскопии для исключения новообразований с проведением гистоморфологических исследований подозрительных участков слизистых оболочек на выявление метаплазии, анаплазии, гиперплазии.
При дифференциальной диагностике не всегда удается принять однозначное решение у пациентов с проявлениями ночных приступов удушья или ночных пароксизмальных кашлевых реакций. Наряду с так называемой «ночной бронхиальной астмой» у подобных больных необходимо исключать гастроэзофагеальный рефлюкс с микроаспирацией желудочного содержимого, а также сердечную астму вследствие подострой (или острой) систолической недостаточности. Казалось бы, эти состояния принципиально отличаются друг от друга.
Однако они могут создавать определенные трудности при установлении заключительного диагноза. Тем более, что наличие аллергологического анамнеза, сенсибилизация к экзоаллергенам с повышением содержания общих и специфических IgЕ, интерлейкинов (ИЛ-4, ИЛ-5, ИЛ-6) играют решающую роль в диагностике атонической БА (реагиновый тип), тогда как при неаллергической (неатопической) БА эти критерии могут отсутствовать. В таких случаях приходится принимать во внимание широкий диапазон других клинико-диагностических маркеров.
Как отмечают С.Т. Холгейт (1997) и др., в случае атопической и неатопической БА при исследовании клеточного состава бронхиолярно-альвеолярного лаважа, биопсии слизистой оболочки бронхиального дерева наряду с лимфоцитами повышено содержание тучных клеток и эозинофилов, продуктов экспрессии их — гистамина, триптазы, эйкозаноидов — простагландина D2, цистенил-лейкотриенов, которые в конечном итоге посредством нейронных эффекторных механизмов провоцируют кашлевую и бронхоспастическую реакцию.
Определенную значимость в диагностике БА имеет повышение в выдыхаемом воздухе содержания окиси азота (NO). Это новый интересный диагностический тест. N0 продуцируется многими клетками респираторного тракта и существенно возрастает в выдыхаемом воздухе вследствие активации клеток воспаления (С.А. Харитонов с соавт., 1997).
Таким образом, исходя из главного патогенетического аргумента о воспалении при БА, в настоящее время предложен ряд биологических маркеров воспаления, которые позволяют дифференцировать БА с другими состояниями, провоцирующими ночные приступы удушья. Однако этого недостаточно и требуется ряд дополнительных исследований. Приступы ночного кашля и удушья, связанные с рефлюкс-эзофагитом, микроаспирацией желудочного содержимого, слюны или слизеобразной массы при воспалении носоглотки, могут быть расшифрованы при углубленном обследовании рельефа слизистой оболочки носоглотки, исследовании желудочно-кишечного тракта.
Что касается заболеваний сердечно-сосудистой системы, связанных с первичным исходным наличием систолической недостаточности левого желудочка и наблюдаемыми эпизодами сердечной астмы, то должны исключаться:
- ИБС с атеросклеротическим или постинфарктным склерозом миокарда;
- дилатационная миокардиопатия;
- перегрузка левых отделов сердца давлением (гипертензия, аортальный стеноз);
- диастолическая перегрузка объемом (недостаточность аортальных клапанов) и др.
При этом учитывается: отсутствие аллергического анамнеза, наличие инспираторной одышки при физической нагрузке, наличие тахикардии, концентрической, эксцентрической или асимметричной гипертрофии левых отделов сердца, снижение систолического и пульсового давления, высокая эффективность при ночных приступах удушья не только β2-агонистов, но нитратов и другой патогенетической терапии, проводимой при сердечнососудистой патологии (применение гипотензивных средств при гипертензии).
Дифференциальная диагностика и диагностика профессиональной бронхиальной астмы. Развитие профессиональной бронхиальной астмы вследствие сенсибилизации рабочих к аллергенам в условиях производства зависит от многих обстоятельств (В.Г. Артамонова, В.Ф. Жданов, Е.Л. Лашина, 1997) и может прогнозироваться при:
1) предрасположении вследствие наследственной отягощенности и собственного аллергологического анамнеза;
2) ингаляционном пути поступления аллергена, так как органы дыхания — наиболее чувствительная система в формировании аллергии;
3) наличии сильных аллергенов 1-го класса опасности (урсол, бихромат, соли никеля, кобальта, фенилендиамин, аминазин, кормовые дрожжи и др.);
4) периодическом превышении предельно допустимых концентраций гаптенов в воздушной среде, так как при первичной сенсибилизации имеет значение концентрация аллергена, при развитии же аллергии — приступы бронхиальной астмы провоцируются аллергенами в концентрации, значительно ниже предельно допустимой;
5) сочетанном действии аллергенов с другими вредными факторами (неаллергенами), различными поллютантами (пылью, газообразными и масляными аэрозолями), оказывающими повреждающее действие на физиологические барьеры и способствующими тому, что даже слабые аллергены могут вызывать сенсибилизацию.
Существует три основных варианта формирования профессиональной бронхиальной астмы:
1) аллергическая форма, возникающая первично без предшествующих аллергических поражений верхнего отдела дыхательного тракта, кожных покровов;
2) аллергическая форма в сочетании с развившимися первично в местах наибольшего воздействия производственного аллергена профессиональным аллергическим дерматитом на открытых участках кожных покровов (кисти, кожные покровы шеи, лица), риноконъюнктивитом;
3) аллергическая и неаллергическая — смешанная форма БА, развившаяся на фоне предшествующего хронического профессионального бронхита. В данной ситуации возможен вариант неаллергической БА.
Первые два варианта профессиональной бронхиальной астмы развиваются у работающих в контакте с аллергенами 1-го и 2-го класса опасности. При этом наблюдается повышение аллергоспецифических IgЕ.
Третий вариант профессиональной астмы (смешанная или эндогенная формы) выявляется у работающих в контакте с поллютантами, в составе которых имеются слабые или умеренные аллергены. Порог риска при этом может составлять 10—12 и более лет работы в контакте с аллергенами, концентрация которых превышает предельно допустимую.
Профессиональный аллергический анамнез — появление аллергических реакций на работе и исчезновение их вне ее — важный клинический и диагностический критерий заболевания.
Мониторинг показателей внешнего дыхания, в частности данных портативной пикфлоуметрии — до работы, во время и после нее, является весьма важным и часто решающим объективным тестом для профессионального аллергического анамнеза в диагностике БА.
Наряду с функциональным мониторингом показателей внешнего дыхания осуществляются по общепринятым диагностическим критериям скарификационные кожные тесты и внутрикожные аллергические пробы со стандартизованными профессиональными аллергенами.
Провокационные ингаляционные диагностические пробы с профессиональными агентами проводятся в тех случаях, когда отсутствует корреляция между данными аллергологического анамнеза, экспозиционных тестов и данными накожного тестирования. Провокационный ингаляционный диагностический тест с профессиональными аллергенами осуществляется в предусмотренных и разрешенных концентрациях (не выше ПДК) в межприступном периоде в условиях стационара. При испытании небактериальных аллергенов животного или растительного происхождения, содержащих 10 000 PNU, готовят двукратные разведения (1:2, 1:4, 1:8 и т.д. до 1:2048), для ингаляционных проб с химическими аллергенами — десятикратные разведения (1:100, 1:1000 и т.д. до 1:100 000) химического соединения, если оно является жидкостью.
До проведения провокационного ингаляционного теста и через 30—90 мин и 24 ч после него регистрируются аускультативные данные и функциональные показатели внешнего дыхания в виде мониторинга, а также проводится тест деструкции тучных клеток (ТДТК). Данные ТДТК через 24 ч после провокационной ингаляционной пробы с профессиональными аллергенами резко повышаются по сравнению с исходными (до пробы) вследствие индукции аллергоспецифических IgE при наличии сенсибилизации к производственному аллергену, с которым проводилась провокационная проба.
В настоящее время в диагностике профессиональной бронхиальной астмы используются реакции клеток крови на гаптен in vitro (реакция специфической агломерации лейкоцитов крови — РСАЛ, реакция специфического повреждения базофилов крови — РСПБ), серологические реакции с химическими аллергенами (реакция связывания комплемента — РСК, реакция пассивной гемагглютинации — РПГА), специфические клеточные реакции гиперчувствительности in vitro (реакция торможения прилипания клеток — РТПК, реакция специфического розеткообразования — РОК, реакция торможения миграции лейкоцитов крови — РТМЛ).
1. Бронхиальная астма, аллергическая форма, легкое эпизодическое течение, фаза ремиссии, ДН0. Аллергический ринит. Сенсибилизация к бытовым аллергенам.
2. Бронхиальная астма, аллергическая форма, легкое персис-тирующее течение, обострение, ДН0—I. Поллиноз, риноконъюнктивальный синдром. Сенсибилизация к пыльце полыни.
3. Бронхиальная астма, неаллергическая форма, среднее пер-систирующее течение средней тяжести, фаза обострения. Хронический бронхит. Обострение. ДНI—II
4. Бронхиальная астма, смешанная форма, среднетяжелое течение, фаза обострения. Эмфизема легких, ДH1. Сенсибилизация к эпидермальным аллергенам (кошки, собаки).
источник