ТУБЕРКУЛЕЗ И БРОНХИАЛЬНАЯ АСТМА
Туберкулез развивается при бронхиальной астме чаще, чем больные туберкулезом заболевают бронхиальной астмой. При длительном течении туберкулеза легких, особенно у лиц пожилого возраста, могут развиваться хронический бронхит, диффузный фиброз легких с бронхоэктазами, в которых может активироваться неспецифическая инфекция, вызывающая сенсибилизацию организма. У таких больных бронхиальная астма не имеет классической формы с выраженными приступами удушья. Доминирующим симптомом в этих случаях может быть астмоидный бронхит; периодически могут возникать приступы затрудненного дыхания, сопровождающиеся появлением большого количества сухих «свистящих» хрипов в легких. В области туберкулезных поражений легких выслушиваются влажные хрипы. Туберкулезный процесс у этих больных обычно большой протяженности с выраженной интоксикацией, с бацилловыделением и к моменту выявления астмоидного бронхита — с уже выраженной эмфиземой легких. Рентгенологически у них определяются метатуберкулезные, фиброзно-склеротические и цирротические изменения, деформация легочного рисунка, бронхоэктазы и буллезные, полостные образования. При бронхоскопии выявляется неспецифический эндобронхит. Эозинофилия в крови наблюдается реже и менее выражена, чем при бронхиальной астме.
При исследовании внешнего дыхания определяются значительное уменьшение жизненной емкости легких и увеличение остаточного объема, увеличение минутного объема дыхания и снижение мощности выдоха.
После функциональных проб с эуфиллином или эфедрином показатели внешнего дыхания улучшаются незначительно, так как они обусловлены органическими причинами. Лечение этой категории больных необходимо проводить противотуберкулезными препаратами и антибиотиками широкого спектра действия. Переносимость препаратов обычно хорошая. Терапию астмоидного бронхита рекомендуется проводить теофедрином, ингаляциями солутана, вливаниями эуфиллина в течение 2—3 нед, ангигистаминными препаратами.
Туберкулиновая чувствительность при астмоидном бронхите выражены обычно слабо, гиперергических реакций не наблюдается. В крови и в мокроте отмечается эозинофилия. Бронхиальная проходимость, по данным пневмотахометрии, резко нарушена только при обострении бронхиальной астмы. Минутный объем дыхания резко увеличен. Газовый состав крови изменяется только в период обострения бронхиальной астмы.
Легочный туберкулез, развившийся у больных бронхиальной астмой, постоянно принимающих с лечебной целью большие дозы кортикостероидных гормонов, отличается тяжестью течения, распространенностью и наклонностью к распаду легочной ткани.
Лечение туберкулеза должно проводиться длительным приемом противотуберкулезных препаратов, которые больные бронхиальной астмой переносят обычно хорошо. В отдельных случаях возможно и хирургическое лечение туберкулеза в виде сегментарных резекций. После излечения туберкулеза приступы бронхиальной астмы могут продолжаться.
Лечение бронхиальной астмы при сопутствующем туберкулезе должно проводиться общепринятыми методами, за исключением кортикостероидной терапии, которая показана только в исключительно тяжелых случаях бронхиальной астмы. Курс должен быть недлительным и обязательно сопровождаться приемом противотуберкулезных препаратов для предупреждения генерализации туберкулеза.
В случае неактивных туберкулезных изменений в легких у больных бронхиальной астмой, вынужденных постоянно принимать кортикостероидные препараты, необходимо 1 — 2 раза в год проводить курсы химиопрофилактики изониазидом и ПАСК в течение 1 1/2 — 2 мес. Этих больных необходимо периодически обследовать рентгенологически.
источник
Комплексное обследование больных: ФБС с биопсией, трансторакальная пункция, бактериологическое и цитологическое исследования бронхиального содержимого и пунктатов лёгкого, диагностический пневмоторакс.
Туберкуломы, как и любая другая форма туберкулеза, могут быть в фазе инфильтрации, распада, обсеменения или в фазе рассасывания, уплотнения, рубцевания, обызвествления. Этим и определяются клинико-рентгенологические проявления. В фазе инфильтрации (обострение) у больного четко выражен синдром интоксикации, размеры туберкуломы могут увеличиваться, напоминая рост опухоли. Контуры ее нечеткие, от них вглубь легкого и к корню идут широкие, линейные тяжи, а в самой туберкуломе появляется просветление. Своеобразные черты имеет этот распад. Если для опухолей характерно появление распада по достижении ими диаметра 3 см и больше, то деструкция в туберкуломе появляется независимо от ее размеров. На рентгенограмме распад в туберкуломе виден в периферических отделах тени, серповидной формы с четким внутренним контуром. Вокруг туберкуломы в легочной ткани появляются очаги бронхогенного обсеменения.
В фазе уплотнения, рубцевания, рассасывания, обызвествления (стабилизация) клинически и рентгенологически туберкулома сходна с доброкачественной опухолью.
Доброкачественные опухоли легкого внебронхиального происхождения, неосложненные включают: гемартохондрому, липому, фиброму, псевдоопухолевые образования, тератому, ангиомы и др.
Клинических проявлений, как правило, не бывает, а если они появляются, то всецело зависят от локализации опухоли, степени нарушения дренажной функции бронха и вследствие этого неспецифического воспаления. На ранних стадиях заболевания трудно доказать принадлежность округлого фокуса к доброкачественной или злокачественной опухоли. Диагноз можно поставить только после пункционной биопсии. С большой осторожностью можно считать признаками злокачественности новообразования нечеткость контуров, полигональный характер тени, отсутствие кальцинатов. Принято считать, что у больных в возрасте до 40 лет редко выявляются фокусы в легких злокачественной природы, чаще это туберкуломы или доброкачественные опухоли. В возрасте старше 40-50 лет, наоборот, округлые фокусы в легких считаются потенциально злокачественными образованиями и требуют верификации. Кальцинированные фокусы рассматриваются как доброкачественные образования, так же как и фокусы не увеличивающиеся в течение 2-х и более лет.
В ряде случаев круглые фокусы в легких могут быть обусловлены кистами различного генеза, в том числе паразитарными. Среди них эхинококкоз – наиболее частая патология. Рентгенологическая картина эхинококковой кисты в легких определяется ее размерами, числом и жизнеспособностью паразита. Как правило, в капсуле погибшего паразита откладываются соли, образующие кальцинаты в виде яичной скорлупы или отдельных глыбок неправильной формы. Капсула жизнеспособного паразита, увеличиваясь отодвигает прилежащие органы в сторону. Иногда на томограммах в структуре тени можно видеть многокамерные просветления. Правильно собранный анамнез и положительная реакция Кацони помогают поставить диагноз.
Затянувшаяся пневмония на рентгенограммах и особенно на томограммах выглядит как неоднородная тень неправильной округлой формы с множественными просветлениями, окруженная усиленным легочным рисунком. Клинические проявления болезни разнообразны, но как правило, стертые: легкое недомогание, периодический субфебрилитет, тупые боли в боку, сниженная трудоспособность. Кашель незначительный, мокроты нет. Если очаг пневмонии располагается в глубине легочной ткани и невелик (часто определяется только томографически), то перкуторных изменений нет, и только при тщательной аускультации можно услышать слегка измененное дыхание и отдельные влажные хрипы на ограниченном участке. В крови очень умеренный лейкоцитоз и СОЭ.
При дифференциальной диагностике таких больных следует ответить на следующие вопросы:
- Имеются ли анатомические причины пневмонии (рак, закупорка бронха, бронхоэктазы).
- Не вызвано ли воспаление микроорганизмами, нечувствительными к применяемым антибиотикам: микобактерии, вирусы, грибы, паразиты.
- Нет ли у больного микроорганизмов первично устойчивых к антибиотикам.
- Нет ли смешанных возбудителей заболевания: МБТ + банальная микрофлора, вирусы + бактерии.
- Нет ли местного или общего иммунодефицита у больного.
Ответом на эти вопросы будет правильный диагноз у больного.
Очаговая пневмония и очаговый туберкулез представляют нередко трудности для дифференциальной диагностики в условиях поликлиники и стационара.
Тщательно собранный анамнез, клиническое, рентгенологическое, лабораторное и инструментальное обследование больного, даже начинающему врачу позволяют диагностировать легочные заболевания.
Диссеминация – латинское латинское слово, обозначающее сеяние, распространение болезни из первичного очага по кровеносным или лимфатическим сосудам. В последние годы число таких заболеваний и синдромов неуклонно увеличивается и уже описано более 150. этиология многих из них неизвестна. Единой классификации также нет. Наиболее характерен синдром диссеминации для заболеваний:
- сердечно-сосудистой системы с застоем в малом круге кровообращения;
- инфекционные бактериальные, грибковые, вирусные, паразитарные;
- неопластические;
- обусловленные вдыханием пыли, органических и неорганических полютантов, инородные тела и др.;
- системных (саркоидоз, коллагеноз, гистиоцитоз Х, эозинофильная гранулема легких и др.);
- медикаментозных и лучевых (различные источники радиации);
- редких, таких как муковисцидоз, болезнь гиалиновых мембран, амилоидоз, альвеолярный микролитиаз, гемосидероз и др.;
- шоковое легкое.
С патологоанатомической точки зрения вне зависимости от этиологии и патогенеза диссеминированных болезней, все гранулемы построены по единому плану: возникновения, течения и исходов воспалительного процесса, чем и объясняются, в большей мере, трудности клинической и особенно дифференциальной диагностики. Основной структурной единицей являются макрофаги, мононуклеарные клетки, фагоциты. Накапливаясь в очаге поражения, макрофаги трансформируются в эпителиоидные клетки (иммунные маркеры), которые, сливаясь образуют гигантские клетки Пирогова-Лангганса. Их функции координируются лимфокинами, монокинами, секретируемых активированными лимфоцитами. Все это происходит в сенсибилизированном организме в ответ на повторяющееся воздействие инфекта с образованием соответствующих антител и иммунных комплексов. В основе таких типов воспаления лежит ПЧЗТ – повышенная чувствительность замедленного типа (синоним – ГЗТ гиперчувствительность замедленного типа). Однако, гранулемы могут возникать на фоне ПЧНТ – повышенной чувствительности немедленного типа характерных для некоторых инфекционных заболеваний.
Клинически и рентгенологически для диссеминированных легочных заболеваний характерны следующие особенности:
- в анамнезе: длительные контакты с больными туберкулезом, вирусными инфекциями, реактогенной пылью, парами кислот, щелочей, лаков, работа с компьютером, аппаратурой СВЧ, длительное курение, наличие лихорадки, бактериальной флоры в мокроте, воспалительных очагов в стенках сосудов, соединительной ткани, положительные аллергологические тесты (туберкулин, реакция Квейма, бактериальные и грибковые аллергены), положительные ревматоидные пробы и др.;
- симметричное, зеркальное поражение обоих легких;
- преимущественно продуктивный характер воспаления по ходу сосудов в интерстициальной межальвеолярной ткани с разрастанием грануляций;
- развитие склероза в виде мелкой сетки;
- развитие диффузной эмфиземы и недостаточность кровообращения в малом круге.
Как видно из приведенного при диссеминированных процессах происходит перестройка легочной ткани с деформацией бронхо-сосудистой системы, со значительными нарушениями капиллярного кровообращения, приводящих уже на ранних (начальных) этапах болезни к гипертрофии и недостаточности правого сердца, что и проявляется симптомами легочно-сердечной недостаточности.
Предположение о наличии у больного диссеминированного процесса должно возникнуть у врача при наличии следующего синдрома:
- Одышка, возникающая и, или усиливающаяся при физической нагрузке.
- Сухой кашель или со скудной мокротой.
- Цианоз, возникающий и, или усиливающийся при физической нагрузке.
- Спорадическое повышение температуры тела до субфебрильной или даже высокой.
- Крепитирующие хрипы в межлопаточном пространстве.
- Укорочение вдоха и выдоха и учащение дыхания как следствие этого.
- Наличие на обзорной рентгенограмме грудной клетки расширения корней, усиленного легочного рисунка вследствие интерстициальных и очаговых изменений.
Для дифференциальной диагностики особо важное значение имеет фактор одышки, которая, раз возникнув у больного с диссеминированным процессом в легких, не исчезает, а постепенно нарастает. Она не зависит от времени суток, температуры окружающей среды, воздуха и других факторов. Особенность дыхания у такого больного – укорочение фазы вдоха и выдоха и учащение его в единицу времени (гипервентиляционный синдром), а при попытке глубоко вдохнуть возникает кашель. Приведенная характеристика одышки уже при расспросе больного позволяет исключить из дифференциально-диагностического ряда такие заболевания как: бронхиальная астма, обструктивный бронхит, эмфизему легких. Несмотря на антибактериальную терапию (обычно антибиотики широкого спектра действия), перечисленные симптомы прогрессируют, что также является одним из дифференциально-диагностических критериев. После констатации у больного диссеминированного заболевания, наиболее трудно установить его природу с патоморфологической верификацией для проведения этиопатогенетической терапии.
Чаще всего врачу приходится проводить дифференциальную диагностику между диссеминированными формами туберкулеза, двусторонней мелкоочаговой пневмонией, саркоидозом, аденоматозом, карциноматозом (метастатический рак легкого), пневмокониозами, экзогенным аллергическим альвеолитом (ЭАА), идиопатическим фиброзирующим альвеолитом (ИФА), коллагенозами.
источник
Общие принципы и особенности дифференциальной диагностики
туберкулеза и других заболеваний органов дыхания
Дифференциальная различительная диагностика — это распознавание заболевания, имеющегося у больного, несмотря на сходство его клинических проявлений с симптомами других болезней.
Дифференциальная диагностика туберкулеза и нетуберкулезных заболеваний органов дыхания остается сложной задачей. Частота ошибок в диагностике высока как у жителей городов (38-50 %), так и в сельской местности (55-64 %), при этом на долю инфильтративных процессов приходится 58 % случаев, поражений внутригрудных лимфатических узлов — 56 %, диссеминаций — 48-79 % .
Выявление и диагностика бациллярного туберкулеза легких не представляют существенных трудностей, так как с помощью микробиологических методов удается обнаружить специфического возбудителя, в то время как диагностика и верификация туберкулеза при отрицательных данных микроскопического исследования мокроты являются сложной задачей.
В этих случаях трудности дифференциальной диагностики объясняются:
• сходством клинико-рентгенологической картины различных в этиологическом отношении заболеваний легких, с одной стороны, и полиморфизмом клинико-рентгенологической картины одного и того же заболевания у разных больных — с другой;
учащением сочетанных заболеваний легких;
частым выявлением туберкулеза у лиц пожилого и старческого возраста со свойственными им возрастными изменениями легочной ткани (эмфизема, пневмосклероз), а также нарушением иммунного статуса пожилого организма;
появлением ряда новых и учащение ранее редких заболеваний.
Известно, что диагностика включает в себя три основных раздела:
1-й — семиотика, т.е. описание симптомов и синдромов;
2-й — методы диагностического обследования;
3-й — методологические основы постановки диагноза туберкулеза, что можно назвать еще клиническим явлением, которое закономерно обретает форму дифференциальной диагностики.
Этапы дифференциальной диагностики представляются в следующем виде:
оценка обнаруженных признаков заболевания и выделение наиболее важной информации с точки зрения ее достоверности, информативности и специфичности;
выделение симптомокомплекса, состоящего из достоверных, информативных и, по возможности, специфических признаков; симптомокомплекс может быть расширенным (при недостаточной специфичности признаков) и суженным (при наличии признаков, из которых один или несколько являются высокоспецифичными для определенного заболевания);
составление перечня заболеваний, имеющих сходные симптомы, с которыми необходимо дифференцировать имеющееся у больного заболевание, и построение модели альтернативных симптомокомплексов;
сопоставление симптомокомплекса, выявленного у больного, с альтернативными симптомокомплексами путем сравнения имеющихся и отсутствующих признаков, входящих в симптомокомплексы.
Решающее значение имеют признаки, наиболее специфичные для определенного заболевания, наличие которых в симптомокомплексе позволяет установить диагноз.
Это обусловлено тем, что клинико-рентгенологические проявления различных форм туберкулеза органов дыхания, обусловленные как общей интоксикацией, так и легочным процессом, нельзя расценивать как строго специфичные. Но следует обратить внимание на типичные и атипичные проявления туберкулеза. Поэтому дифференциальная диагностика туберкулеза и других заболеваний органов дыхания проводится не путем сравнения отдельных симптомов, а на основе сопоставления альтернативных симптомокомплексов.
Важные моменты анамнеза и симптомы, характерные для туберкулеза органов дыхания:
симптомы, ассоциированные с находками на рентгенограмме: кашель, боль в груди и кровохарканье;
пациент относится к этнической группе, в которой высока заболеваемость туберкулезом;
пациенты с внутривенным введением лекарств или наркоманией в анамнезе;
туберкулез в семейном или индивидуальном анамнезе;
вторичный иммунодефицит из-за ВИЧ-инфекции, лекарственных препаратов или гематологических злокачественных заболеваний;
• недавняя поездка в регион с высокой заболеваемостью.
Атипичные проявления туберкулеза органов дыхания:
необъяснимая потеря массы тела и анорексия (обычно в этих случаях подозревают злокачественное новообразование);
необъяснимые лихорадка и поты;
лимфаденопатия — лимфатические узлы могут быть горячими и напряженными на ощупь, симулируя гнойную инфекцию;
рецидивирующие инфекционные заболевания органов дыхания;
клинические и радиологические признаки рака легких;
незаживающие язвы и трещины;
боль в спине (ошибочно принимаемая за проявления дегенеративных заболеваний нервной системы);
заболевания суставов, рассматриваемые как гнойные и воспалительные;
рецидивирующая боль в животе, асцит;
рецидивирующая дизурия и «стерильная» моча;
симптомы туберкулезного менингита, проявляющиеся как головная боль напряжения или депрессия.
В Международной классификации болезней 10-го пересмотра предусмотрено подтверждение диагноза туберкулеза результатами бактериологического выявления МВТ или гистоморфологического исследования (наличие казеоза, эпителиоидных и гигантских клеток Пирогова—Лангханса).
У больных, у которых отсутствуют микробиологические и морфологические данные, диагноз туберкулеза органов дыхания устанавливается по косвенным признакам, полученным с помощью других методов обследования, наиболее важными из которых являются рентгенологические методы и туберкулинодиагностика.
При диагностике туберкулеза органов дыхания и других заболеваний со сходными клинико-рентгенологическими проявлениями, как правило, необходимо применять дополнительные и факультативные методы исследования. Выбор наиболее информативного направления определяется клинико-рентгенологическими симптомами.
Рентгенологические изменения, характерные для туберкулеза органов дыхания, следующие:
немногочисленные очаговые затенения различной плотности;
долевые, сегментарные и субсегментарные затенения;
округлые и шаровидные тени;
кольцевидные тени и полостные изменения;
увеличение внутригрудных лимфатических узлов;
диссеминированные поражения легких;
изменения, обусловленные скоплением выпота в плевральной полости.
Выявленные у больных рентгенологические изменения можно разделить на несколько групп, которые являются основой для построения альтернативных симптомокомплексов при проведении дифференциальной диагностики.
Наибольшее количество ошибок возникает при дифференциальной диагностике пневмонии, рака и очагового или инфильтративного туберкулеза легких. Это обусловлено тем, что внебольничная пневмония является одним из наиболее частых заболеваний органов дыхания, дающая на рентгенограмме затенения сегментарного или долевого характера, а также имеет одинаковые с туберкулезом факторы риска (алкоголизм, курение, иммунодефицитное состояние, ХОБЛ).
Частота онкологических процессов в легких также увеличивается. В дифференциальной диагностике этой группы заболеваний решающее значение имеют два направления: бактериологические и инструментальные с последующим цитологическим и гистологическим исследованием биоптата, полученного при бронхологическом исследовании или путем игловой трансторакальной пункции.
Следует отметить, что в последние годы увеличилось число затяжных пневмоний, вызванных возбудителями, устойчивыми к воздействию ряда антибиотиков широкого спектра действия, что заставляет внести коррективы в положение о быстрой динамике при лечении этими препаратами.
Выделение возбудителя неспецифической инфекции с определением его чувствительности и устойчивости к антибиотикам нередко позволяет подобрать рациональную тест-терапию, получить достаточный терапевтический эффект и тем самым внести в ясность в понимание характера процесса. Только в том случае проведение тест-терапии достигает своей цели, если оно целенаправленно. Не следует в этих случаях применять антибиотики, обладающие противотуберкулезной активностью (рифампицин, канамицин, амикацин и т.д.), и комбинировать противотуберкулезные препараты широкого спектра действий. Незначительное рассасывание воспалительных очагов не решает вопросов диагностики и требует дальнейших исследований для исключения онкологического процесса.
У некоторых больных плотные очаговые тени при наличии фиброзных изменений могут быть нетуберкулезного происхождения. Это наблюдается после перенесенных воспалительных процессов с образованием ограниченного фиброза. В этих случаях помощь могут оказать дополнительное рентгенологическое исследование, увеличенный прицельный снимок, компьютерная томография и подробный анамнез.
Решающее значение в диагностике шаровидных образований имеют инструментальные методы — эндобронхиальная катетеризация или трансторакальная пункция при субплевральном расположении образований. Если при цитологическом и гистологическом исследованиях материала, полученного при биопсии, не удается получить четкий ответ, то, как правило, приходится выполнять открытую биопсию легкого и удаление пораженных участков легкого.
При определении этиологии полостных изменений в легких и дифференциальной диагностике каверны, полости абсцесса, распадающегося рака легкого наиболее важную роль играет бактериологическое исследование мокроты, позволяющее определить инфекционный агент, а также цитологическое исследование биоптата. Определенное значение имеют рентгеноконтрастные методы (селективная бронхография), особенно при врожденных кистах и бронхоэктатической болезни. Исследование аспирационного материала, полученного путем направленной катетеризации бронхов в зоне поражения, увеличивает возможность определения этиологии заболевания.
При обследовании больных с поражением внутригрудных лимфатических узлов у большинства из них выявляются саркоидоз, мелкие петрификаты в лимфатических узлах без признаков активности, свежие туберкулезные бронхоадениты, хронический текущий первичный туберкулез, а также аденогенный туберкулез как следствие реактивации с поражением легочной паренхимы.
Увеличение внутригрудных лимфатических узлов может наблюдаться у больных с заболеваниями крови (например, лимфолейкозом), злокачественными и доброкачественными опухолями, лимфогранулематозом.
В диагностике туберкулезного поражения внутригрудных лимфатических узлов большое значение имеют резко выраженные туберкулиновые реакции, выявление МВТ в мокроте и материале, полученном при бронхологическом исследовании биоптата, тщательно собранный анамнез (сведения о контакте, больных туберкулезом родственниках, перенесенных заболеваниях).
Отрицательные туберкулиновые пробы нехарактерны для туберкулеза внутригрудных лимфатических узлов и требуют тщательной дифференциальной диагностики, в первую очередь с саркоидозом. При подозрении на саркоидоз можно провести радионуклидное исследование с галием-67, который накапливается в саркоидозной ткани лимфатических узлов и легких. Определенное значение имеют иммунологические исследования клеток крови, БАЛ, при котором цитологическое исследование выявляет преобладание лимфоцитов, в основном Т-клеток.
Ошибки в дифференциальной диагностике туберкулеза и саркоидоза могут быть связаны с неверной трактовкой клинико-рентгенологической картины заболевания.
Для саркоидоза органов дыхания более характерны:
двустороннее увеличение внутригрудных лимфатических узлов;
развитие внелегочных очагов поражения в 10-18% случаев;
отрицательная туберкулиновая реакция;
• общее удовлетворительное состояние больного.
Окончательная верификация диагноза саркоидоза осуществляется с помощью чрезбронхиальной биопсии легких. Информативность этого метода составляет 86-92 % .
Одностороннее увеличение внутригрудных лимфатических узлов, увеличение лимфатических узлов верхнего средостения, изменения в легких в виде пневмонических фокусов, полостей, односторонней диссеминации, плевритов требуют морфологической верификации диагноза.
Дифференциальная диагностика диссеминированных поражений легких довольно трудна. Общий симптом этих заболеваний — появление легочной диссеминации или очаговоподобных теней с последующим развитием пневмосклероза, эмфиземы и других изменений в легких. Наиболее часто диссеминированный туберкулез легких приходится дифференцировать с другими гранулематозными заболеваниями.
Идиопатический фиброзирующий альвеолит — тяжелое, неуклонно прогрессирующее заболевание. Рентгенологически проявляется диссеминацией в нижних отделах легких, деформаций легочного рисунка по сетчатому типу и частыми просветлениями, выраженными деструктивными изменениями в легких, рано появляющейся гипоксемией и прогрессирующей дыхательной недостаточностью, наличием в крови антинуклеарных антител, антител к базальным мембранам и циркулирующих иммунных комплексов.
В группе фиброзирующих альвеолитов при проведении дифференциальной диагностики следует помнить о фиброзирующем альвеолите при различных коллагенозах (ревматоидное легкое, поражение легких при системной красной волчанке и др.), а также изменениях легких при хроническом активном гепатите.
Экзогенный аллергический альвеолит — это экологически обусловленное заболевание, поэтому в его диагностике очень важно выяснить возможности длительного и массивного контакта с вредными веществами, санитарно-гигиеническую оценку условий труда и проживания, а также должна быть доказана специфическая сенсибилизация к этиологически значимым аллергенам (антигенам табака, куриному антигену, древесине и т.д.) или к предполагаемому лекарству (амидарен, антибиотики и др.). В клинической картине заболевания превалируют симптомы хронического бронхита, часто с обструкцией, приступами удушья (бронхиальная астма), рецидивирующей пневмонией, возможны артралгия и аллергический ринит.
Для верификации диагноза проводится реакция преципитации в геле по Оухтерлони, реакция прямой гемагглютинации в сыворотке крови, определение специфических антител методом контриммуноэлектрофореза, морфологическая диагностика (эпителиоидные клетки в биоптате).
Аллергический бронхолегочный аспергиллез имеет многообразные проявления, в т.ч. и легочную диссеминацию. В диагностике этого заболевания значимыми являются следующие показатели:
наличие бронхиальной астмы с персистирующими инфильтратами в легких;
выделение культуры A fumigatus из мокроты или промывных вод бронхов;
эозинофилия периферической крови;
определение преципитирующих антител и иммуноглобулина типа Е к A. fumigatus;
наличие центральных бронхоэктазов.
Редкие заболевания неизвестной этиологии, дающие при рентгенологическом исследовании диссеминацию в легких, такие как гранулематоз Вегенера, синдром Гудпасчера, первичный (идиопатический) гемосидероз, гистиоцитоз X, лейомиоматоз, легочный протеиноз, могут быть диагностированы только на основании результатов цитологического и гистологического исследований биопсийного материала.
Гранулематоз Вегенера характеризует наличие в легких одиночных или множественных очаговых и инфильтративных теней, нередко с деструкцией, сопровождающихся гнойными выделениями из носа, носовыми кровотечениями, синуситами, кашлем, кровохарканьем, лихорадкой и поражением почек.
Синдром Гудпасчера проявляется диссеминацией в легких, легочным кровохарканьем и кровотечением, лихорадкой, гематурией, протеинурией, цилиндроурией. В биоптате легкого выявляется некротизирующий альвеолит с наличием гемосидерофагов.
Первичный (идиопатический) гемосидероз — диссеминация в легких, сопровождающаяся кровохарканьем, гипохромной анемией, в мокроте и биоптате легкого — гемосидерофаги.
Гистиоцитоз X (болезнь Леттерера—Сиве, болезнь Хенда—Крисчена—Шюллера, эозинофильная гранулема).
источник
Для того чтобы начать эффективное лечение заболевания, важно сначала поставить правильный диагноз. И в первую очередь требуется исключить болезни, которые имеют такую же симптоматику, как и бронхиальная астма.
Именно для этого и была разработана и успешно применяется дифференциальная диагностика. Подтверждение диагноза при бронхиальной астме – это важный этап, предшествующий лечению болезни.
Бронхиальная астма – это хроническое неинфекционное заболевание. Воспалительный процесс, протекающий в бронхах, вызывает увеличенное выделение густого, трудно выводящегося секрета. Кроме этого, возможен отек слизистой бронхов.
Пациент испытывает затруднения при дыхании, у него появляется сухой кашель, возможно развитие одышки. Дыхание становится свистящим, выдох значительно длиннее вдоха. Приступ бронхиальной астмы сопровождается удушьем.
Дифференциальная диагностика при бронхиальной астме позволяет исключить заболевания, проявляющиеся похожими симптомами, но требующие совершенно другого лечения.
Бронхиальная астма на ранних стадиях имеет слабовыраженную симптоматику. Приступы случаются редко. Одышка если и появляется, то только после физической нагрузки.
В этот период ее легко спутать с респираторными заболеваниями, вызывающими подобные симптомы.
Больной чаще всего не обращается к врачу, предпочитая справляться с недомоганием собственными силами.
Однако астма требует совершенно иного лечения, чем инфекционные заболевания. Так как чаще всего приступы развиваются на фоне аллергических реакций, в первую очередь необходимо бороться именно с этой проблемой.
Для того чтобы точно определить заболевание и подтвердить или опровергнуть диагноз «бронхиальная астма», необходима дифференциальная диагностика.
Только после этого врач может назначить правильное лечение и подобрать эффективные препараты.
Бронхиальная астма – заболевание, которое достаточно трудно диагностировать. Для подтверждения или опровержения диагноза врачу необходимо провести дифференциальную диагностика. Она состоит из следующих этапов:
- Сбор и систематизация жалоб пациента.
- Осмотр больного.
- Выяснение информации о наличии одышки, условиях ее появления.
- Изучение анамнеза пациента, выявление случаев аллергических реакций.
- Проведение клинических исследований крови и мочи, анализ их результатов.
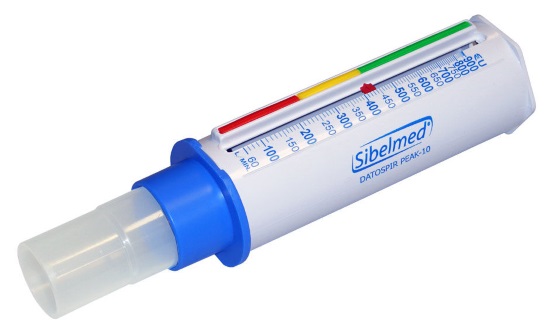
- Оценка функции дыхания. Для этого применяют спирографию и другие методы.
Дифференциальная диагностика требует проведения комплексного обследования. Только опираясь на все собранные данные, можно утверждать, что пациент страдает бронхиальной астмой.
Так как бронхиальная астма по своим симптомам очень похожа на некоторые другие заболевания, важно провести ряд исследований. На основании полученных данных можно поставить дифференциальный диагноз.
Симптомы при бронхиальной астме схожи с проявлениями бронхита, сердечной астмы и других патологий.
Кроме того, состояние удушья, например, может вызвать и перекрывание дыхательных путей инородным телом.
Для того чтобы поставить правильный диагноз, важно учитывать всю совокупность признаков. У пациента должны присутствовать характерные для БА симптомы. К ним относят:
- приступы сухого кашля;
- одышку, появляющуюся даже при незначительной физической активности;
- состояние удушья, купирующееся только с помощью расширяющих бронхи лекарственных препаратов.
Все эти симптомы доставляют сильный дискомфорт пациенту и вынуждают обратиться его за врачебной помощью.
Для постановки диагноза врач использует методы дифференциальной диагностики. При этом он в первую очередь обращает внимание на симптомы, которые всегда связаны с бронхиальной астмой.
Бледность кожных покровов, увеличение частоты сердечных сокращений, изменение ритма дыхания – все это относят к типичным симптомам БА у взрослых и детей. Очень часто при аускультации врач может услышать хрипы (свистящие, слышимые с обеих сторон грудной клетки).
Однако важно помнить, что подобную симптоматику могут давать и другие болезни, не связанные с хроническим воспалительным процессом в бронхах. Из наиболее часто встречающихся патологий следует отметить:
- сердечную астму;
- ХОБЛ;
- хронические неспецифические заболевания легких;
- новообразования в легких.
Именно поэтому дифференциальная диагностика является важным инструментом для постановки правильного диагноза.
Бронхиальная астма по своей симптоматике очень похожа на хронический бронхит. Но при этих патологиях используют совершенно разные схемы лечения.
Именно поэтому очень важно правильно дифференцировать заболевание и не только установить его первопричину, но и определить пути лечения.
При дифференциальной диагностике выявляется ряд принципиальных отличий бронхита от бронхиальной астмы:
- Появление одышки при бронхите не связано с наличием аллергена. Приступообразность проявлений отсутствует.
- Сухие хрипы появляются в первой фазе дыхания и слышны даже на расстоянии.
- При бронхите отсутствует обратимость симптомов.
Для окончательной постановки диагноза следует провести ряд лабораторных исследований. Врач назначает:
- исследование мокроты;
- рентгенографию легких;
- пикфлоуметрию;
- анализ крови и мочи.
Дифференциальная диагностика имеет большое значение и для различия сердечной и бронхиальной астмы. Установлено, что многие заболевания сердечно-сосудистой системы, например, левожелудочковая недостаточность, могут давать симптомы, схожие с приступом БА.
Такое состояние пациента называется сердечной астмой. При этом больной страдает от одышки, сильного кашля и учащенного сердцебиения. Могут наблюдаться и приступы удушья.
При развитии приступа сердечной астмы возможен отек легких и бронхов и выделение пенистой мокроты. В этом случае, в отличие от приступа бронхиальной астмы, больному труднее сделать вдох, чем выдох.
Также нет никакой связи между ухудшением состояния больного и воздействием аллергенов или других провоцирующих факторов.
Для снятия приступа зачастую достаточно принять препарат нитроглицеринового ряда.
Из-за схожести симптомов пациенту в обязательном порядке назначают ЭКГ, УЗИ сердца и рентгенографию. Это поможет подтвердить или исключить сердечную астму.
ХОБЛ (хроническая обструктивная болезнь легких) – заболевание дыхательной системы, сопровождающееся не полностью обратимой обструкцией дыхательных путей. Для него характерен воспалительный процесс в тканях легких.
Данная болезнь неизлечима. По своим проявлениям она может быть похожа на ряд других не менее опасных заболеваний, таких как, например, бронхиальная астма.
Именно поэтому постановка дифдиагноза в этом случае является необходимым действием для назначения правильного лечения.
Проще всего проводить дифференциальную диагностику на ранних стадиях заболевания, до появления осложнений. Если у пациента подозревают ХОБЛ, обязательна проверка и на БА, так как симптомы этих болезней сходны.
Методы исследования врач выбирает, исходя из состояния больного. Однако в любом случае есть ряд анализов, проведение которых необходимо:
- анализ крови;
- рентгенография легких;
- исследование мокроты;
- оценка функции внешнего дыхания.
К основным отличиям ХОБЛ от БА следует отнести:
- Одышка при бронхиальной астме является приступообразной. При ХОБЛ она постоянная. При отсутствии лечения симптомы медленно нарастают.
- В развитии БА большую роль играет наследственная предрасположенность. ХОБЛ не связана с генетическими факторами.
- ХОБЛ часто развивается у курильщиков.
- БА чаще всего диагностируется в детстве, а ХОБЛ — после 40 лет.
- Астму могут сопровождать проявления аллергии.
- При ХОБЛ обструкция бронхов необратима.
- Тяжелая форма ХОБЛ вызывает поражения сердца.
Для диагностики часто назначают тест на диффузную емкость легких. При ХОБЛ она ниже нормы.
Кроме ХОБЛ, похожую симптоматику могут вызывать и другие заболевания легких. Чаще всего встречаются:
- бронхоэктатическая болезнь;
- пневмокониозы.
Дифференциальная диагностика позволяет точно определить заболевание. Это необходимо для назначения корректного лечения.
Методы дифференциальной диагностики бронхиальной астмы достаточно разнообразны. Для уточнения диагноза врач использует не только изучение и сопоставление симптомов. Пациенту назначаются разнообразные анализы и обследования.
В обязательном порядке пациент сдает анализы крови и мочи. При этом при бронхиальной астме будет наблюдаться повышенный уровень иммуноглобулина Е, эозинофилов и СОЭ (в период обострения).
Важное значение для дифдиагностики имеет и анализ отделяемой мокроты. В ней также будет выявлен повышенный уровень эозинофилов.
Кроме этого, пациенту назначают:
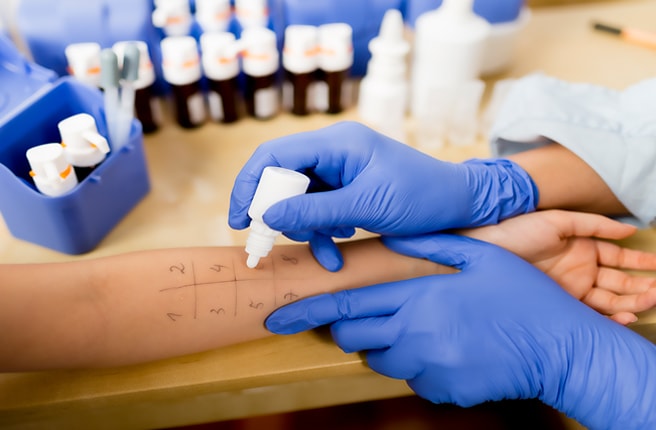
- Кожные пробы для выявления провоцирующего заболевание аллергена.
- Пикфлоуметрию для оценки скорости выдоха.
- Спирометрию для исследования функции внешнего дыхания.
- Рентгенографию легких.
На основании всех полученных результатов врач ставит пациенту диагноз и назначает лечение.
Дифференциальная диагностика бронхиальной астмы у детей зачастую затруднена из-за того, что маленький пациент не всегда может точно описать свои симптомы.
Вероятность постановки точного диагноза увеличивается, если у пациента есть родственники, страдающие БА, или были документально зафиксированы:
- случаи атопической формы дерматита;
- проявления аллергического ринита, конъюнктивита.
Но даже если такие данные отсутствуют, а у ребенка наблюдается одышка, хрипящее дыхание, сухой кашель и ощущение заложенности грудной клетки, исследования для подтверждения или исключения БА необходимы.
При постановке диагноза следует исключить:
- попадание инородного тела в дыхательные пули;
- воспаление легких и другие инфекционные заболевания;
- кистозный фиброз;
- дисплазию легких и бронхов;
- иммунную недостаточность.
После сбора всех данных, разговора с родителями и ребенком и проведенных исследования врач ставит диагноз.
Если с помощью дифференциальной диагностики врач установил диагноз «бронхиальная астма», назначается соответствующее лечение. В зависимости от тяжести заболевания и состояния пациента врач назначает лекарственную терапию, направленную на купирование симптомов.
Лечение бронхиальной астмы проводится в течение всей жизни пациента. Даже в состоянии ремиссии необходимо принимать меры по предотвращению приступов. Отказ от медикаментов может вызвать обострение болезни и развитие тяжелых осложнений.
Кроме этого, больному следует пересмотреть свой образ жизни, выделить время для полноценного сна и отдыха, отказаться от вредных привычек и начать укреплять иммунитет.
Дифференциальная диагностика бронхиальной астмы – важнейший врачебный инструмент, позволяющий точно установить диагноз. Это необходимо для максимально эффективной помощи больному.
Так как многие заболевания разных органов и систем имеют похожую симптоматику, но требуют разного лечения, врач должен провести все этапы диагностики для постановки дифдиагноза.
источник
Каждый из видов туберкулеза имеет некоторые общие и отличительные черты со множеством заболеваний.
Именно ради этого необходимо каждый раз проводить всестороннюю комплексную дифференциальную диагностику для постановки правильного диагноза.
Этот вид необходимо дифференцировать от:
- — абсцесса легкого;
- — распадающегося рака;
- — воздушных солитарных кист;
- — бронхоэктазов.
- к
Отличительной особенностью является наличие каверн.
Зачастую необходимо отличать от брюшного тифа, имеющего некоторые схожие симптомы. Отличием является острое начало в первом случае и постепенное развитие во втором.
При туберкулезе отмечается сильное повышение сердцебиения. При тифе преимущественно через неделю появляется сыпь. При этом отмечаются диспепсические расстройства, которых при туберкулезе нет.
Так как симптоматика инфильтративного туберкулеза достаточно разнообразна. Ее нужно дифференцировать от:
- — онкологических заболеваний;
- — пневмонии неспецифического характера;
- — эозинофильного инфильтрата;
- — грибковых поражений.
- к
Поражение легких при инфильтративном туберкулезе имеет разный характер, в том числе острый, бессимптомный или слабовыраженный.
Тень на рентгене является неоднородной, состоящей из плотных образований, а также светлых участков. Заметна темная «дорожка», идущая к середине легкого.
Инфильтрат при туберкулезе имеет более длительное развитие, чем при пневмониях, и более медленное, чем при онкологии или грибковой инфекции.
При раке легких при дифференциальном диагнозе с инфильтративным туберкулезом важно проводить исследование мокроты на онкологические клетки.
В случае осложнения онкологического заболевания пневмонией при лечении антибактериологическими средтвами может наступить улучшение. Без осложнения улучшение не наступает, что дает четкое указание на правильный диагноз.
При неспецифической пневмонии очень важно собрать четкий анамнез больного. При этом начало болезни имеет острый характер, в отличии от туберкулеза.
Хрипы в легких имеют более выраженное звучание. На рентгене заметны участки более однородных инфильтративных изменений, чего нет при туберкулезе.
Проблема диагностики диссеминированного туберкулеза состоит в том, что он имеет очень много схожих черт со многими заболеваниями.
- — саркоидоз второй стадии;
- — экзогенный аллергический альвеолит;
- — пневмокониоз;
- — неспецифический воспалительный процесс;
- — раковые диссеминированные поражения;
- — диффузные болезни соединительной ткани и др.
- к
При этом больные, у которых действительно диссиминированный туберкулез, в прошлом во многих случаях болели первичным заболеванием, имеют перенесенные плевриты, внелегочные очаги поражения и т.д.
У больных саркоидозом не прослушиваются хрипы в легких даже при сильном его распространении, что бывает при туберкулезе. Это заболевание носит системный характер и поражает также другие органы.
При этом отмечается увеличение множества групп лимфатических узлов по всему телу.
Особенностью пневмоний является локализация поражений ближе к корням легких, а также их слабое выражение. Течение этого заболевания острое и ярко выраженное симптоматически.
Отличием кониоза от туберкулеза является длительные симптомы бронхитов или эмфизем.
Рентгенографическое исследование дает четкие результаты, характеризующие очаговый туберкулез легких.
Симптоматика может быть совсем не выраженной или слабо выраженной, при этом в органе присутствуют плотные очаги и фиброзные изменения, локализированные в верхних долях.
Среди дифференциальных диагнозов можно выделить:
- Неспецифическую очаговую пневмонию;
- Периферический рак легкого;
- Грибковое поражение.
При этом пневмония имеет более острое начало возникновения.
Она характеризуется повышением температуры тела, кашлем, отдышкой и отделением мокроты. При прослушивании могут быть слышны хрипы, чего не бывает при очаговом туберкулезе, точно так же, как и одышки.
Локализация очагов преимущественно в нижних отделах, а их тени совершенно не четкие и не имеют круглой формы.
При рентгенограмме ситуация очагового туберкулеза и рака легких является достаточно схожей. Онкологическое заболевание может быть выражено именно в очаговом виде, тени которого локализуются, в том числе, и в верхних частях легких.
Из-за того, что симптоматика поражения грибками легкого достаточно не выражена, а тени напоминают очаги туберкулеза, данное заболевания также подпадает под дифференциальную диагностику.
Правильную болезнь можно определить только после анализов мокрота, содержимого бронхов на микоз, а также с помощью биопсии.
Несколько реже очаговый туберкулез можно перепутать с тиреотоксикозом или вегетососудистой дистонией.
Схожесть данных болезней заключается в нарушение терморегуляции организма, а также в симптомах токсемии.
Отличительной особенность при этом является монотонное развитие лихорадки, а также отсутствие реакции на жаропонижающие препараты, чего не бывает в случае туберкулеза.
Таблица дифференциальной диагностики диссеминированного туберкулеза легких
| Признаки | Острый | Подострый | Хронический |
| Начало заболевания | Острое начало | Острое начало или подострый тип с постепенным развитием | Бессимптомное начало, постепенное прогрессирование, острое течение |
| Клинические проявления | Повышение температуры тела, интоксикация, появляющаяся со временем одышка | Интоксикация, бронхолегочный синдром | Обострение, сопровождающееся бронхолегочного и интоксикационного симптома |
| Течение без терапии | Постепенное прогрессирование, заканчивающееся через 1-1,5 месяца смертью | Постепенное прогрессирование, заканчивающееся через 5-7 месяцев смертью | Течение волнообразного характера с возможными спонтанными ремиссиями |
| Рентгенограммные изменения | Тотальная диссеминация мелкими мономорфными неинтенсивными очаговыми поражениями | Сливные очаги размером до 1 см, склонные к слиянию и распаду в верхних и средних отделах легких или имеющий тотальный характер | Очаги разной величины и интенсивности, на фоне фиброзной сетки, изменения корня, возможные проявления каверн |
| Исход возможного лечения | Постепенное рассасывание очагов, заканчивающееся выздоровлением | Выздоровление, заканчивающееся остаточными очагами поражения, либо переход болезни в хронический характер диссеминированного или фиброзно-кавернозного туберкулеза | Выздоровление, заканчивающееся остаточными очагами поражения или двухсторонним циррозом, либо переход в фиброзно-кавернозный туберкулез |
Зачастую цирротическая форма туберкулеза представляет собой одну из последних стадий длительного туберкулезного состояния, имеющего хронический характер течения.
В случаях, когда неспецифический воспалительный процесс сочетается с осложнениями посттуберкулезного склероз, у врачей возникает потребность проведения дифференциальной диагностики с пневмониями, так как симптомы являются очень схожими.
Основное отличие в том, что при цирротическм туберкулезе в легких преобладают изменения фиброзного характера над изменениями туберкулезного характера.
Характерным признаком цирротического туберкулеза является сочетание, состоящее из специфического воспалительного процесса в виде очагов и неспецифического, выражающегося посредством бронхитов или пневмоний.
В некоторых случаях специфическое воспаление может быть выражено в виде щелевидных каверн, а неспецифическое – в виде хронических пневмоний или бронхоэтазов.
Для того чтобы провести диагностику неспецифического воспалительного процесса легких, если у человека ярко выраженный также посттуберкулезный пневмосклероз, для начала исключают возможность течения активного туберкулеза.
В первую очередь, чтобы это сделать, производят анализ мокроты.
В случае если проба показывает отрицательный результат, проводят анализ специфического и неспецифического лечения.
Иногда саркоидоз третьей степени также напоминает цирротический туберкулез. Схожесть проявляется и характером течения, который может занимать годы без выраженных симптомов.
Саркоидоз не оставляет очагов на легких, а склеротические процессы при этой болезни локализуются в нижней и средней части органа.
При проведении туберкулиновых проб при саркоидозе реакция может быть либо отрицательной, либо слабо выраженной.
Также необходимо исключить аномалии развития легких 1-3 степени, что можно сделать с помощью КТ или МРТ, дающими четкую картину изменения легких.
источник
Симптоматика, нетипичная для ХОБЛ
• кровохарканье (чаще возникает из-за опухоли тегкого),
• сезонные (весна — осень) обострения (более характерны для БА),
• выраженные позитивный ответ на прием бронхолитиков или ГКС с последующим появлением «светлого» бессимптомного периода (типично для БА)
• постоянное отделение гнойной мокроты (характерно для бронхоэктазов),
• одышка без продуктивного кашля или визинга (присуща больным кардиальным или интерстициальным легочным фиброзом)
Больше всего трудностей возникает при дифференциальном диагнозе ХОБЛ с БА, особенно у пожилых лиц с выраженной ЭЛ и одышкой. Клинические симптомы ХОБЛ и БА похожи (в основе лежат хроническое воспаление дыхательных путей, обструкция и гиперреактивность бронхов). Разница заключается в этиологии этих заболевании, прогнозе и ответе на лечение. Так, при ХОБЛ выявляется малая обратимость обструкции, тогда как при нетяжелой БА она обратима. Для БА характерны вариабельность симптоматики, раннее начало болезни, хороший ответ на бронхолитики и/или ГКС.
Нередко в ходе прогрессирования ХОБЛ, в период инфекционного (вирусного или бактериального) обострения возникает большая, чем обычно (в период ремиссии) обратимость обструкции бронхов в ответ на ингаляции бета-2-АГ. И, наоборот, в ходе многолетней эволюции «обратимой» БА возникает ремодели-рование бронхов с резким уменьшением обратимости бронхиальной обструкции. Нередко ХОБЛ и БА сосуществуют — у ряда больных ХОБЛ имеется выраженный положительный эффект от приема ГКС (особенно в период инфекционного обострения), а у ряда астматиков с длительным стажем болезни (и ремоделированием бронхов) — слабая обратимость ОФВ1 после вдыхания бета-2-АГ или сниженные показатели ОФВ1 в период ремиссии.
Дифференциальный диагноз
На ранних этапах развития ХОБЛ следует различать ХОБ и БА, т.к. в это время требуются принципиально различные подходы к лечению каждого из этих заболеваний. Наиболее сложен дифференциальный диагноз БА и ХОБ.
Клиническое обследование обнаруживает приступообразность симптоматики при БА, нередко в сочетании с экстрапульмональными признаками аллергии (риниты, конъюнктивиты, кожные проявления, пищевая аллергия). Для больных ХОБ характерна постоянная, мало меняющаяся симптоматика. Важным элементом дифференциальной диагностики является снижение ОФВ1 на 50 мл и более в год у больных ХОБ, чего не наблюдается при БА. Для ХОБ характерна низкая суточная вариабельность показателей пикфлоуметрии (
На ранних этапах развития ХОБЛ следует различать ХОБ и БА, т.к. в это время требуются принципиально различные подходы к лечению каждого из этих заболеваний. Наиболее сложен дифференциальный диагноз БА и ХОБ. Клиническое обследование обнаруживает приступообразность симптоматики при БА, нередко в сочетании с экстрапульмональными признаками аллергии (риниты, конъюнктивиты, кожные проявления, пищевая аллергия). Для больных ХОБ характерна постоянная, мало меняющаяся симптоматика. Важным элементом дифференциальной диагностики является снижение ОФВ1 на 50 мл и более в год у больных ХОБ, чего не наблюдается при БА. Для ХОБ характерна низкая суточная вариабельность показателей пикфлоуметрии (
ХОБЛ — экологически опосредованное хроническое воспалительное заболевание респираторной системы с преимущественным поражением периферических отделов дыхательных путей и легочной паренхимы с развитием эмфиземы, проявляющееся частично обратимой бронхиальной обструкцией и характеризующееся прогрессированием и нарастающими явлениями хронической дыхательной недостаточности, возникающее в результате патогенного ингаляционного воздействия частиц или газов.
Общим в этих заболеваниях является лежащий в их основе хронический воспалительный процесс, который и определяет клиническую картину заболевания, а также методы диагностики и лечения. И если при БА воспалительный процесс имеет аллергический характер и локализуется преимущественно в воздухоносных путях, то при ХОБЛ наблюдается совершенно иная картина.
Прежде всего, характер хронического воспаления при ХОБЛ еще не до конца установлен. Ясно, что это не аллергическое воспаление. В то же время отнести его к разряду обычных хронических воспалительных процессов невозможно из-за его неуклонного прогрессирования и экологической опосредованности.
Отличает ХОБЛ и локализация воспаления. Как и при БА, воспаление при ХОБЛ локализуется преимущественно в периферических дыхательных путях, но в отличие от БА этим не ограничивается, а распространяется на интерстициальную ткань и паренхиму легких, приводя к разрушению альвеолярных стенок и развитию эмфиземы легких. Именно этот механизм является основным в формировании необратимого компонента бронхиальной обструкции. Поэтому и заболевание называется «хроническая обструктивная болезнь легких», что предполагает поражение всех компонентов легких, а не только воздухоносных путей.
Следующей важной отличительной чертой ХОБЛ является прогрессирующий характер течения заболевания, что не характерно для классической БА.
И наконец, клинические проявления. Для БА характерна волнообразность и обратимость респираторных симптомов. При ХОБЛ наблюдается медленное, но неуклонное нарастание одышки, плохо контролируемой обычными бронходилататорами.
Дифференциальная диагностика БА и ХОБЛ основана на интеграции основных данных клиники, результатов функциональных и лабораторных тестов. В настоящее время еще нет лабораторного маркера, надежно дифференцирующего эти две болезни. Основной акцент в дифференциальной диагностике делается на установлении главных признаков, определяющих сущность болезни: при БА это волнообразность и обратимость симптоматики, а при ХОБЛ — неуклонное прогрессирование и отсутствие обратимости.
Для больных БА характерен классический список факторов риска — аллергенов, вызывающих развитие заболевания. Это бытовые аллергены, пыльца растений, некоторые производственные факторы и т.д. Список возможных причинных факторов велик и изложен в специальных руководствах по БА. Что касается ХОБЛ, то тут главным фактором риска является курение (до 90%). В последние годы появились данные о влиянии продуктов сгорания некоторых видов бытового топлива, промышленного загрязнения и некоторых производственных факторов (кремний, кадмий).
У большинства больных БА прослеживается наследственная предрасположенность, чего не наблюдается у больных ХОБЛ. БА может начаться в любом периоде жизни, а ХОБЛ — болезнь второй половины жизни, и нужны очень серьезные аргументы для постановки диагноза ХОБЛ в молодом возрасте. Это связано отчасти с кумулированием действия фактора риска в течение многих лет.
Важнейший компонент диагностики — анализ клинических проявлений. Тут выявляются вполне определенные и основополагающие различия.
Для БА характерна волнообразность симптоматики, яркость клинических проявлений и их обратимость (спонтанно или под влиянием терапии). Тяжесть состояния больного БА не определяется стажем болезни и может быть максимальной в дебюте заболевания, а затем при адекватной терапии может наступить полное исчезновение основных признаков болезни. При ХОБЛ болезнь подкрадывается постепенно при условии длительного действия фактора риска. Первые симптомы замечаются больным обычно уже во II стадии болезни.
Следует подчеркнуть определенные различия в социальном статусе среднего больного БА и ХОБЛ. Если больной БА может принадлежать к любым слоям населения, то ХОБЛ наиболее часто развивается у больных с низким социально-экономическим уровнем. Это в значительной мере определяет реакцию больных на ранние признаки болезни. Астматики — народ впечатлительный, и каждый минимальный признак болезни, будь то «щекотание» за грудиной, ночной приступ кашля или развернутый приступ удушья, больной обязательно не оставит без внимания и обратится за медицинской помощью. Больной ХОБЛ ранний признак болезни — кашель по утрам — обычно относит к естественному состоянию курящего человека и не предпринимает никаких мер, а задумывается о состоянии своего здоровья только при развитии одышки (это обычно происходит через 8—10 лет после появления первого признака болезни — кашля). Таким образом, налицо предпосылки для поздней диагностики ХОБЛ.
В классификациях БА и ХОБЛ также используются различные принципы. При БА классификация по степени тяжести основывается на выраженности клинической симптоматики, а при ХОБЛ в основу положен функциональный параметр — степень снижения и его отношения к ФЖЕЛ. Таким образом, при Б А функциональные признаки нарушения бронхиальной проходимости являются факторами, дополняющими диагноз, а при ХОБЛ они являются основополагающими для определения степени тяжести (стадии) заболевания, что предполагает вторичность клинических проявлений при главной роли показателей ФВД.
Несмотря на внешнюю схожесть клинических проявлений БА и ХОБЛ, практически по всем основным признакам существуют различия, позволяющие даже на этапе простого физического обследования разграничить эти две нозологические формы.
Изменения ФВД также подчеркивают основное отличие между этими заболеваниями — волнообразность симптоматики, которая характерна для БА и отсутствует при ХОБЛ. При этом функциональные изменения при ХОБЛ носят прогрессирующий, инвалидизирующий характер.
Наименее отчетливые различия наблюдаются при анализе лабораторных показателей больных БА и ХОБЛ. Эозинофилия и увеличение сывороточного уровня IgE, ранее считавшиеся достоверными признаками БА, могут наблюдаться и при ХОБЛ, что может привести к диагностическим ошибкам.
Таким образом, дифференциальную диагностику между БА и ХОБЛ следует проводить, суммируя данные клинического, функционального и лабораторного исследования. Особую (и весьма существенную) популяцию составляют больные, у которых сочетаются БА и ХОБЛ. В таких случаях смысл проведения дифференциальной диагностики утрачивается, а диагностируются оба заболевания. У этих больных по сути дела происходит суммация признаков обоих заболеваний. Таким образом, в настоящее время выработаны довольно простые и надежные критерии дифференциальной диагностики БА и ХОБЛ, что позволяет избежать большого количества стандартных ошибок.
ХОБЛ и другие заболевания
На определенных стадиях развития ХОБЛ, особенно при однократной (первой) встрече с больным, может возникать необходимость дифференцировать ХОБЛ от ряда заболеваний со сходной (внешне) симптоматикой.
Особое место занимает дифференциальная диагностика туберкулеза легких и ХОБЛ. Туберкулез как инфекционное и социально значимое заболевание продолжает оставаться в России в ряду серьезных проблем для практического здравоохранения. За 1991-1997 годы заболеваемость туберкулезом в России возросла на 117,4%, и в 1998 г. составила 76 на 100 тыс. населения.
Присоединение к туберкулезу легких поражения бронхиального дерева и бронхиальной обструкции существенно утяжеляет течение заболевания. Бронхообструктивный синдром (БОС) встречается при всех формах туберкулеза легких, частота его выявления зависит от длительности течения специфического процесса и от выраженности остаточных изменений в легких. При очаговом туберкулезе бронхиальная обструкция встречается в 52,7%, при инфильтративном — в 56,6%, при фиброзно-кавернозном — в 76,9%, при диссеминированном — в 88,2%. Распространенность БОС среди лиц с посттуберкулезными изменениями в легких составляет от 59,5 до 83,9% — в 2-3 раза выше, чем среди остального населения. БОС является одной из основных причин временной потери трудоспособности, инвалидизации и преждевременной гибели этих больных.
Различают 3 формы сочетания БОС с туберкулезом легких:
1. Паратуберкулезный (предшествующий туберкулезу легких), вследствие хронического обструктивного бронхита (ХОБ) или хронической обструктивной болезни легких (ХОБЛ).
2. Метатуберкулезный БОС, возникающий при длительно текущем активном туберкулезе легких.
3. Посттуберкулезный БОС, развивающийся после излечения активного туберкулеза на фоне остаточных посттуберкулезных изменений в легких.
Таким образом, у больных туберкулезом легких возможны по крайней мере следующие причины бронхиальной обструкции: проявление ХОБЛ, проявление ХОБ, проявление туберкулезного бронхита, вторичная бронхообструкция без существенных морфологических изменений в бронхах. Точных эпидемиологических данных о сочетании ХОБЛ с туберкулезом легких нет в связи с терминологической неопределенностью, существовавшей в последние годы. Тем не менее, наличие очевидных признаков туберкулеза легких (интоксикация, рентгенологические данные, положительные туберкулиновые пробы, выделение микобактерий) при наличии БОС требует в первую очередь исключить специфическое (туберкулезное) поражение воздухоносных путей. Это легко сделать при проведении бронхологического исследования.
Для установления принадлежности БОС к ХОБЛ у больных туберкулезом легких необходимо установить наличие основных критериев ХОБЛ у больного:
хроническое воспаление, обусловленное факторами экологической агрессии (курение, раздражающие частицы и газы);
поражение воздухоносных путей и паренхимы легких с формированием эмфиземы;
прогрессирующая бронхиальная обструкция.
Если первые две позиции можно установить при первичном обследовании больного, то прогрессирование наиболее четко можно подтвердить при длительном (в течение года) наблюдении за больным.
| Диагноз | Основные критерии* |
| ХОБЛ | Начало в зрелом возрасте. Симптомы медленно прогрессируют. Длительный анамнез курильщика. Одышка при нагрузке. В основном частично обратимое ограничение воздушного потока. |
| Сердечная недостаточность | Хрипы в нижних отделах легких при аускультации. Значительное снижение фракции выброса левого желудочка. Дилатация отделов сердца. На рентгенограмме расширение контуров сердца, застойные явления вплоть до отека легких. При исследовании функции легких определяются нарушения преимущественно по рестриктивному типу, без ограничения воздушного потока. |
| Бронхоэктазы | Большие объемы гнойной мокроты. Частая связь с бактериальной инфекцией. Грубые влажные разнокалиберные хрипы при аускультации. «Барабанные палочки». На рентгенограмме или КТ расширение бронхов, утолщение их стенок. |
| Туберкулез | Начинается в любом возрасте. Рентгенография демонстрирует инфильтрат в легких или очаговые поражения. Микробиологическое подтверждение. Высокая заболеваемость в данном регионе. При подозрении на туберкулез легких необходимы исследования: томография и/или КТ легких, исследования мокроты на МБТ, в том числе методом флотации, посев мокроты на МБТ, исследования плеврального экссудата, диагностическая бронхоскопия с биопсией при подозрении на туберкулез бронха, реакция Манту. |
| Облитерирующий бронхиолит | Развитие в молодом возрасте. Связи с курением не установлено. Контакт с парами, дымом. На КТ определяются очаги пониженной плотности при выдохе. |
* — Приведенные критерии характерны, но встречаются не во всех клинических случаях. Например, ХОБЛ может развиться у некурящего человека (при наличии других факторов риска).
Дифференциальная диагностика
Как саркоидоз, так и ХОБЛ являются прежде всего “диагнозами исключения”, т.е. ставятся после исключения других, более опасных или злокачественных заболеваний. При преобладании синдрома внутригрудной лимфаденопатии и легочной диссеминации саркоидоз требует дифференциальной диагностики с туберкулезом, опухолевыми заболеваниями, профессиональной патологией, поражением легких при болезнях соединительной ткани, редкими диссеминациями.
При стертом начале заболевания саркоидоз может проявляться только одышкой и кашлем, а при исследовании функции внешнего дыхания (ФВД) обнаруживают снижение показателей второй половины кривой поток–объем (МОС50 и МОС75). Это создает сходство саркоидоза с ХОБЛ легкой степени тяжести. Для ХОБЛ при преобладании бронхообструктивного синдрома необходима дифференциальная диагностика с бронхиальной астмой, а при обострении, вызванном инфекцией, – с пневмонией.
Дата добавления: 2017-01-21 ; просмотров: 671 | Нарушение авторских прав
источник