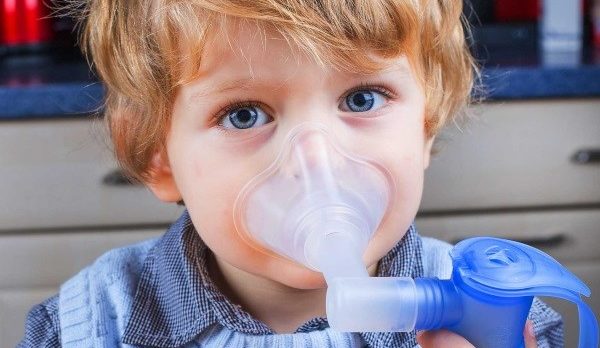
Астма – одно из самых тяжелых заболеваний дыхательных путей. Она носит хронический характер и выражается в приступах удушья (спазмах бронхов) различной интенсивности и периодичности. Дыхание при этом становится свистящим, грудная клетка увеличивается в размерах.
Астматический приступ возникает спонтанно, чаще всего в ночное время. Этому могут предшествовать слабость, сонливость, стеснение в груди.
По интенсивности бронхиальных спазмов различают три степени приступов:
- легкая (умеренно выраженная одышка, сухой кашель, аллергический насморк, конъюнктивит, общее беспокойство);
- средняя (длительное затруднение и снижение частоты дыхания, которое становится свистящим и хрипящим, грудная клетка расширяется, лицо бледнеет);
- тяжелая или астматический статус (дыхание становится частым и поверхностным или снижается до 7–10 вдохов в минуту, лицо приобретает синюшный оттенок, вены на шее вздуваются).
К сожалению, современные лекарственные препараты не могут привести к полному излечению бронхиальной астмы. С их помощью можно только остановить (купировать) дальнейшие развитие спазма.
- атопические аллергены (пыль, цветочная пыльца, продукты жизнедеятельности насекомых, шерсть животных), пищевые (цитрусовые, грибы, белок яиц), лекарственные (в частности, аспирин);
- инфекционного происхождения (грибки, бактерии, вирусы, экземы, сенная лихорадка, бронхиты);
- воздействие химического и механического типа (пары кислот, щелочей, пыль неорганического происхождения);
- погодные условия и качество окружающей среды (холодный воздух, влажность, высокое или низкое атмосферное давление, задымленность, табачный дым);
- физические нагрузки;
- наследственная предрасположенность;
- беременность (как правило, астма начинается до беременности, последняя может как улучшить, так и усугубить состояние). В период беременности препараты для купирования приступа бронхиальной астмы применяют с осторожностью.
Меры для остановки развития бронхиального спазма необходимо начинать без промедлений. В противном случае приступы могут перерасти в тяжелую форму. Комплекс мероприятий предполагает выполнение определенных действий и применение лекарственных средств.
Во-первых, больному необходимо удалить стесняющую дыхание одежду, обеспечить поступление свежего воздуха в большом количестве (открыть окно, выйти на улицу).
Во-вторых, необходимо использовать лекарственные средства. Для купирования приступа бронхиальной астмы применяют следующие препараты:
- сначала необходимо воспользоваться одним из средств местного применения, воздействующим на β-адренорецепторы (сальбутамол, тербуталин, фенотерол). Достаточно выполнить одну или две ингаляции. Положительное действие лекарственного средства оценивается в течение 20 минут.
- ингаляцию повторяют, если по истечении 20 минут не наблюдается лечебного эффекта. Возможно применение с помощью небулайзера комбинированных β2-адреностимуляторов в сочетании с антихолинергическими препаратами.
- если купирование приступа бронхиальной астмы не удалось достичь в течение 40–60 минут, то вызывают бригаду «Скорой помощи» и применяют глюкокортикостероиды в форме таблеток или внутривенно.
К лекарственным средствам этой группы относятся адреналин и эфедрин. Они стимулируют некоторые адренергические рецепторы (α, β1, β2). Адреналин обладает быстрым, но непродолжительным купирующим эффектом. Его применение ограничивается возможностью развития стенокардии, нарушения ритма, инфаркта миокарда.
Адреналин применяют путем подкожного введения, количество препарата рассчитывают исходя из значения массы тела пациента (при массе до 60 кг разовая дозировка составляет 0,3 мл раствора с концентрацией 0,1%) . Если в течение 20 минут не последовало положительной динамики состояния больного, то аналогичную дозу вводят повторно, но не более трех раз .
Эфедрин оказывает менее выраженное влияние (оценивают не ранее 30–40 минут после введения), но более эффективное и пролонгированное (до 3–4 часов), поэтому является более предпочтительным. Применяется внутримышечно по 0,5–1,0 мл раствора с концентрацией 5%.
Из названия понятно, что такого рода препараты избирательно воздействуют на β2-адренергические рецепторы, при этом практически не влияют на β1-адренорецепторы миокарда (при условии правильно подобранной дозировки).
Алупент (астмопент, орципреналин) – обладает частичной избирательностью, применяется в аэрозольной форме (не более двух ингаляций). Эффект достигается уже через 1–2 минуты, полное прекращение астматического приступа наступает через 15–20 минут. Время действия лекарства составляет не более 4 часов. При повторном возникновении бронхоспазма применять его необходимо в аналогичной дозе, но не более 4 раз в сутки.
Алупент также применяют путем подкожного или внутримышечного введения (в количестве 1 мл раствора концентрацией 0,05%). Внутривенное введение лекарственного средства (со скоростью 30 капель в минуту) осуществляют только в сочетании с глюкозой: 1 мл алупента концентрацией 0,05% в комбинации с 300 мл раствора глюкозы концентрацией 5%).
Его частое применение может спровоцировать возникновение экстрасистолии или сердцебиения, что напрямую связано с его частичной избирательностью.
Беротек (фенотерол) – обладает частичной селективностью. Используется в форме аэрозоля, эффективность препарата отмечается уже через 1–5 минут, максимум – через 45 минут, время действия средства составляет 5–6 часов.
Сальбутамол (вентолин) – дозированный аэрозоль, улучшение самочувствия наступает через 1–5 минут после ингаляции (до 2 ингаляций за один прием). Максимальное эффект отмечается через 30 минут, время действия препарата составляет 2–3 часа. Если улучшения состояния через 5 минут не происходит, то процедуру повторяют в аналогичной дозе. Количество ингаляций в сутки не должно превышать 6–10 разовых доз.
Тербуталин (бриканил) – препарат избирательного действия, чаще аэрозольного типа. После применения (до двух ингаляций) положительная динамика в состоянии пациента отмечается через 1–5 минут, прекращение приступа – не менее 45 минут, продолжительность лечебного эффекта средства составляет до 5 часов. Возможно введение внутримышечно до четырех раз в сутки (0,5 мл раствора концентрацией 0,05%).
К селективным β2-адреностимуляторам также относят инолин и ипрадол. Оба чаще всего применяются аэрозольной форме (до двух ингаляций за один прием). Первый можно применять подкожно (1 мл или 0,1 мг), второй – капельно внутривенно (2 мл раствора концентрацией 1%).
Беродуал – представляет собой комбинацию фенотерола (беротека) и холинолитического средства – ипратропия бромида. Представлен только в аэрозольной форме. Применяют до двух ингаляций единовременно, но не более 4 в сутки.
Дитек – это комбинированный препарат, представлен только в аэрозольной форме. Представляет собой сочетание фенотерола (беротека) и интала. Его используют при легких астматических бронхиальных спазмах или средней степени: до двух ингалаяций за один прием, при необходимости аналогичную дозу повторяют через пять минут.
Изадрин (изопротеренол, новадрин) – аэрозольный препарат, воздействующий на β1- и β2-адренорецепторы. Обладает бронхорасширяющим эффектом. Применяется не более 4 раз в сутки (до двух ингаляций в один прием), в более тяжелых случаях дозировку лекарственного средства увеличивают до 6–8 раз в сутки.
Передозировка изадрина опасна возникновением сильных аритмий, поэтому его не используют для лечения пациентов с недостаточностью кровообращения и ишемической болезнью сердца.
Если по истечении 15-30 минут после использования β2-адреностимуляторов или адреналина состояние пациента не улучшается, то применяют эуфилин. Первоначальная доза составляет 3 мг препарата на 1 кг веса, затем ее увеличивают до 0,6 мг на 1 кг веса со скоростью 0,6 мг/час.
Суточная доза эуфилина должна составлять не более 1,5–2 г (или 62–83 мл раствора эуфилина концентрацией 2,4%). Чаще всего максимальная концентрация этого лекарственного средства применяется в случае развития так называемого астматического статуса.
Если отсутствует положительная динамика состояния больного через 1–2 часа после применения эуфилина , то целесообразно применение глюкокортикоидов. Препарат вводят внутривенно струйно в количестве 100 мг гидрокортизона, способного к растворению в воде (в форме гемисукцината или фосфатной соли), или 30–60 мг преднизолона. Возможно повторное введение через 2–3 часа.
В экстренных случаях для увеличения эффективности глюкокортикоидов после их применения снова вводят эуфилин или ингаляционно β2-адреностимуляторы.
Для купирования приступа бронхиальной астмы применяют ингаляции кислородом с определенной степенью влажности, скорость подачи составляет 2–6 литров в минуту посредством носовых катетеров.
К другим способам можно отнести массаж грудной клетки. Различают точечный и вибрационный. Его применяют исключительно в сочетании с лекарственными препаратами для увеличения их эффективности.
Широко практикуют лечебную гимнастику. Самыми популярными являются методики по Иванову и Стрельниковой. В первом случае все внимание обращено на произношение определенных звуков и букв в сочетании с физическими упражнениями, во втором – акцент смещается только на вдох и выдох. Эффект этих методик направлен не только на лечение астмы, но и на снижение веса и полное очищение дыхательных путей.
Начинать лечение приступа бронхиальной астмы необходимо как можно скорее. Если своевременно не оказать помощь больному, то приступ бронхиальной астмы может перейти в такое тяжелое осложнение как астматический статус.
источник
I. Основные мероприятия по оказанию помощи:
1. Помочь занять удобное положение.
2. Обеспечить приток свежего воздуха.
3. Поставить горчичники на грудную клетку.
4. Дать таблетку препаратов адреномиметиков ( Изадрин 0,005г под язык).
5. Ингаляция сальбутамола, беротека, атровента.
6. Ингаляции увлажненного кислорода.
II. Медицинская доврачебная помощь
1. Подкожно адреналин 0,1% 0,3-0,5 мл
2. Внутривенно медленно Эуфиллин 2,4% 10мл в 10 мл изотонического раствора натрия хлорида.
3. Орципреналина сульфат (алупент, астмопент) 1-2 мл 0,05% подкожно или внутримышечно или 1мл в 20 мл
изотонического раствора натрия хлорида внутривенно медленно.
4. Преднизолон 30-60 мг внутривенно струйно на изотоническом растворе натрия хлорида.
Средства, применяемые при отёке легкого
Отек легких — тяжелое, опасное для жизни состояние, которое может возникнуть при сердечной левожелудочковой недостаточности (вследствие застоя крови в легких), поражениях легких (например, при вдыхании токсических веществ) и другой патологии.
При отеке легких происходит переход жидкой части крови (плазмы) через стенку легочных альвеол, вследствие чего в просвете альвеол и мелких бронхов может скапливаться до 100-200 мл жидкости. Само по себе это еще не представляет опасности для жизни. Однако скопившаяся в легких жидкость, обладая малым поверхностным натяжением, при дыхании (прохождении воздуха через жидкость) очень легко вспенивается. При этом образуется большое количество пены (до 3-4 л), которая полностью заполняет просвет альвеол, бронхов и верхних дыхательных путей. Это ведет к тяжелым нарушениям дыхания и, если не принять срочных мер, больной погибает от гипоксии.
Основные принципы фармакотерапии отека легких:
1. Понижение давления в малом круге кровообращения
Для снижения давления в малом круге кровообращения используют средства, которые снижая артериальное и венозное давление, уменьшают кровенаполнение ткани легких и в связи с этим — переход плазмы крови в просвет легочных альвеол. При отеке легких целесообразно применять активные гипотензивные средства быстрого действия.
1.1. Опиоидные анальгетики: Морфин
1.2. Ганглиоблокаторы: Бензогексоний
1.3. Миотропные средства: Натрия нитропруссид
2. Устранение вспенивания экссудата
Понижают поверхностное натяжение пузырьков пены и переводят её в жидкость. ЛС вводят вместе с кислородом ингаляционно.
Спирт этиловый (30-90%), жидкость антифомсилан
3. Устранение гипоксии
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Как то на паре, один преподаватель сказал, когда лекция заканчивалась — это был конец пары: «Что-то тут концом пахнет». 8147 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Астма возникает при развитии воспалительного процесса в бронхах. Патология является хронической и полному излечению не поддается. При астме период ремиссии может сменяться внезапным приступом, представляющим опасность для жизни больного.
Чтобы избежать осложнений и тяжелых последствий, при купировании приступов бронхиальной астмы необходимо использовать специальные методы стабилизации состояния больного и быстродействующие препараты.
Бронхиальная астма является заболеванием, развивающимся вследствие воспалительного процесса в бронхах, который возникает в результате болезней органов дыхания, аллергической реакции, курения, плохой экологии и приема некоторых медикаментозных препаратов.
Астма относится к патологиям хронического типа, поэтому даже при длительной ремиссии у больного периодически случаются приступы.
Опасность таких обострений заключается в том, что приступы астмы возникают резко и приводят к удушью, являющемуся следствием спазма мышц бронхов. Развитие спазма сопровождается выделением секрета, который скапливается в дыхательных путях и препятствует поступлению в легкие воздуха.
Бронхиальная астма не излечивается. Терапевтические меры при этом заболевании направлены на продление ремиссии и сокращение периодов обострения.
Поддерживающее лечение включает уменьшение воздействия провоцирующих факторов, прием необходимых препаратов для предотвращения спазмов бронхов, соблюдение диеты и своевременную помощь при приступах.
Причиной приступов, как правило, становится воздействие аллергенов. Также обострение может спровоцировать холодный воздух, стресс, физическая нагрузка, респираторные инфекции или вдыхание воздуха, содержащего вредные вещества (например, табачный дым или химикаты).
Для предупреждения асфиксии необходимо обращать внимание на признаки ухудшения состояния больного:
- сильная отдышка;
- свист и хрипы при дыхании;
- чувство распирания в груди;
- затруднение дыхания;
- бледность и синюшность кожных покровов;
- тяжелый и беспрестанный кашель.
При длительном отсутствии необходимой помощи при удушье человек может потерять сознание. Не исключается летальный исход из-за недостатка кислорода.
У больных астмой спазмы бронхов могут случаться с разной частотой и интенсивностью. В некоторых случаях можно справиться самостоятельно, но при ухудшении состояния больного требуется медицинская помощь.
Если у человека диагностирована бронхиальная астма, то сам больной, а также его близкие должны быть осведомлены, как оказать первую помощь при приступах. Чтобы не навредить человеку, следует соблюдать определенный алгоритм действий.
Первая помощь включает следующие манипуляции:
- посадить больного на стул;
- освободить грудную клетку от одежды (для облегчения дыхания);
- дать ингалятор и другие лекарственные средства;
- успокоить больного.
Важно контролировать частоту применения ингалятора, так как удушье вызывает панику, и сам астматик может использовать аэрозоль слишком часто. Передозировка препаратов данной группы опасна для жизни.
После первого применения при приступе бронхиальной астмы повторное использование ингалятора допустимо только через 10 минут.
В тяжелых случаях, когда перечисленные действия не дают результата, вызывают скорую помощь. До приезда врачей пациент должен быть под постоянным наблюдением.
При длительном ожидании бригады медиков необходимо набрать номер скорой помощи и действовать согласно продиктованным специалистом рекомендациям.
Для того чтобы не возникло осложнений, необходимо купировать приступ астмы как можно быстрее. Нехватка кислорода сказывается на всем организме, поэтому последствия могут быть непредсказуемыми.
Купирование приступа бронхиальной астмы требует:
- жесткого самоконтроля больного в момент приступа;
- правильного применения лекарственных препаратов.
Больным с бронхиальной астмой необходимо знать все действия по купированию бронхоспазма и стараться контролировать себя для исключения паники. Усугубиться состояние может в любой момент, и при отсутствии помощи со стороны астматик должен уметь оказать себе первую помощь самостоятельно.
Приступ астмы предполагает моментальное использование рекомендованного врачом ингалятора. В связи с этим астматикам всегда следует иметь аэрозоль при себе.
После применения препарата нужно сесть и постараться успокоиться. Для этого можно принять легкое успокоительное и сделать дыхательную гимнастику. Пока человек будет находиться в состоянии паники, спазм бронхов не прекратится.
Важно! При астматических приступах нельзя ложиться. Положение лежа будет способствовать затруднению дыхания, тем самым усугубляя состояние больного.
Если ситуация не контролируется, вызывают скорую помощь. Прибывшие специалисты должны провести введение лекарственного средства, снимающего бронхоспазм. При тяжелом состоянии больной может быть госпитализирован.
В момент приступа астмы сам больной и люди, находящиеся рядом, могут поддаться панике, совершив ряд действий, способных навредить больному.
- принимать положение лежа;
- вдыхать эфирные масла;
- пить травяные настои;
- делать ингаляции с травами;
- ставить на грудь горячие компрессы;
- увеличивать частоту ингаляций;
- самостоятельно вводить препараты сильного действия;
- принимать медикаменты без рекомендации врача.
Для купирования приступов бронхиальной астмы используют лекарственные средства, прописанные лечащим врачом. Астматикам противопоказано использование медикаментов, назначенных другому больному.
В большинстве случаев пациентам с астмой прописывают препараты для купирования приступов из группы бронхолитиков, обычно вводимые в виде ингаляции. К веществам данной группы относятся:
- адреномиметики, например, сальбутамол или тербуталин, быстро снимающие спазмы путем расширения капилляров и воздействия на рецепторы мышц бронхов;
- М-холинолитики, например, ипратропия бромид, оказывающий расслабляющий эффект на мышечную ткань бронхов.
Для снятия спазмов рекомендовано принять лекарство с антигистаминным действием для снятия отечности в бронхах, а также спазмолитики, усиливающие расслабление мышц после ингаляции аэрозолем.
Для купирования тяжелого приступа могут применяться препараты, содержащие эпинефрин. Медикаменты данной группы оказывают сильное воздействие и имеют множество противопоказаний, по этой причине самостоятельно их использовать не рекомендуется.
Важно! Эпинефрин и адреналин при бронхиальной астме применяются специалистами и требуют точного соблюдения дозировки. Превышение дозы приводит к серьезным побочным эффектам.
Астматические приступы сложно контролировать. Удушье может начаться в любом месте и в любое время. У больных не всегда под рукой оказывается нужный препарат. В таких случаях желательно уметь обходиться другими способами.
Важно! Если приступ средней или тяжелой степени, не стоит пытаться купировать его без медикаментозных препаратов. Необходимо сразу же вызывать скорую помощь.
В домашних условиях можно остановить приступ простыми средствами и способами:
- на ватный диск или салфетку наливают небольшое количество нашатырного спирта и с расстояния 10 — 15 см дают вдохнуть больному пары препарата (не следует подносить диск слишком близко);
- лук или чеснок натирают либо мелко нарезают и, выложив на ткань, прикладывают к груди астматика, чтобы облегчить дыхание (важно исключить аллергический фактор);
- набирают в ванну горячей воды и заводят больного в комнату на 5 – 10 мин, влажный горячий воздух поспособствует расслаблению бронхов;
- в таз наливают очень теплую воду и опускают туда ноги больного, в этот момент делают легкий массаж верхней части туловища;
- в стакане теплой воды разводится сода (2 ч. л.) и добавляется 3 капельки йода. Жидкость пьют по четыре глотка через каждые 20 мин;
- в кастрюле варят картофель 5 -10 минут, после убирают емкость с огня и ставят на стол, больной садиться над кастрюлькой и, накрывшись полотенцем, дышит горячим паром.
После принятия мер в домашних условиях для снятия бронхиальных спазмов нужно обратиться к лечащему врачу для контрольного обследования и получения рекомендаций.
Комплексы дыхательных упражнений для астматиков способствуют быстрому устранению последствий недостатка кислорода, оказывают успокаивающее действие и помогают восстановить дыхание во время приступа.
После приема лекарственных препаратов и уменьшения интенсивности симптомов больному рекомендуется выполнение основных упражнений:
- Руки на талии. Делают глубокий вдох, одновременно надувая живот. Делают резкий выдох. Живот втягивается.
- Ладони сжаты и подняты над головой. Больной встает на носочки, в момент выдоха тянется и вверх и резко опускает руки вниз, при этом вставая с носочков на стопу.
- Руками обхватывают грудь, немного надавив на грудную клетку. Медленно выдыхая, произносят звуки «бррох», «рррр», «бррх» и «дррох».
- В положении стоя руки опускают и делают медленный вдох, приподнимая плечи. В момент опускания плеч выдыхают с одновременным произношением «кха».
Для эффективного выполнения дыхательной гимнастики больному астмой нужно знать: вдох должен быть коротким и выполняться через нос, выдыхают через рот. Также следует придерживаться правила выполнения упражнений под счет до четырех.
Дети, больные астмой, переносят приступы тяжелее, чем взрослые. В момент обострения важно правильное поведение родителей. Близкие должны быть максимально спокойны, поскольку самостоятельно ребенок справиться со своим состоянием не сможет.
Обратите внимание! Родители могут не прибегать к вызову скорой помощи только при легких астматических приступах у детей. В тяжелых случаях обязательно нужен врач.
- исключить контакт с аллергеном;
- снять одежду, сковывающую дыхание;
- посадить ребенка в положение полусидя;
- постараться успокоить малыша;
- дать пить воды (небольшими глотками, но часто).
В первые минуты для купирования приступов бронхиальной астмы применяют ингаляторы, назначенные специалистом. Ребенку необходима одна доза препарата каждые 20 минут. Максимальное число ингаляций – шесть.
Поскольку ребенок не всегда способен вдохнуть всю дозу лекарственного средства, желательно применять специальные насадки, облегчающие поступление препарата непосредственно в горло.
Никакие сильнодействующие медикаменты или народные средства больным детям давать не рекомендуется. Исключение составляют антигистаминные препараты, если провоцирующим фактором стала аллергическая реакция.
Заболевание бронхов требует постоянного соблюдения профилактических мер. Людям, находящимся в группе риска, рекомендуется принимать меры первичной профилактики, предполагающие исключение воздействия негативных факторов, провоцирующих заболевание, ведение здорового образа жизни, а также укрепление иммунитета.
Вторичная профилактика рекомендуется больным бронхиальной астмой для снижения частоты приступов.
Профилактические меры включают:
- своевременное проведение терапии при респираторных заболеваниях;
- регулярное применение назначенных врачом препаратов;
- ежедневное выполнение упражнений дыхательной гимнастики.
Бронхиальная астма может быть очень опасна и иметь серьезные последствия. Правильное купирование спазмов бронхов поможет снизить вероятность повторных приступов и предупредить осложнения.
источник
001. У ребенка с ограниченным нейродермитом прививки можно начинать от начала ремиссии не ранее, чем через:
Б) 2 месяца от начала ремиссии;
B) 3 месяца от начала ремиссии;
Г) 6 месяцев от начала ремиссии;
Д) 1 год от начала ремиссии.
002. Профилактические прививки после перенесенной инфекции мочевыводящих путей можно проводить при клинико-лабораторной нормализации через:
003. К клеткам иммунной системы не относятся:
004. Плазматические клетки, непосредственно синтезирующие антитела, формируются из:
005. К фагоцитирующим клеткам относят:
006. Для атонических заболеваний увеличение уровня иммуноглобулина:
007. К показателям гуморального иммунитета относят:
A) уровни иммуноглобулинов А, М, G, Е;
B) реакцию бласттрансформации лейкоцитов;
Г) реакцию розеткообразования;
Д) количество нормальных киллерных клеток (СД 16).
008. К показателям клеточного иммунитета относят:
A) уровень гаммаглобулина сыворотки крови;
Б) уровень иммуноглобулинов A,M^G;
B) реакцию бласттрансформации лейкоцитов;
009. Иммуноглобулины класса А в основном продуцирует лимфоидная ткань слизистых оболочек:
B) глоточного кольца Пирогова;
010. Первичный гуморальный ответ сопровождается преимущественно продукцией иммуноглобулинов класса:
011. Функция хелперных клеток 2 типа (Th2) состоит:
A) в активации клеточного иммунитета;
Б) усилении преимущественно продукции JgМ иJgG;
B) усилении преимущественно продукции JgEиJgA;
Г) организации воспалительного процесса.
012. Для врожденного гипотиреоза не характерно:
A) крупная масса при рождении;
013. При врожденном сифилисе у плода поражается в первую очередь:
A) кожа и слизистые оболочки;
Г) центральная нервная система;
014. Прием беременной женщиной тетрациклина может вызвать у плода:
В) поражение зачатков зубов;
015. Для болезни гиалиновых мембран не типичен признак:
Б) тахипноэ с участием в дыхании вспомогательной мускулатуры;
Г) гипокапния и гипероксемия;
Д) дыхательная недостаточность.
016. Потребность плода в железе значительно возрастает:
Д) остается равномерной в течение всего периода беременности.
017. В семье, где оба родителя больные хроническим алкоголизмом родился доношенный мальчик массой тела 2200 г, ростом 48 см. В клинической картине: микроцефалия, лицевая дисморфия, синдром угнетения, сменившийся повышением нервно-рефлекторной возбудимости. Ваш диагноз:
A) микроцефалия, множественные стигмы дисэмбриогенеза, внутриутробная гипотрофия;
Б) эмбриофетопатия, внутриутробная гипотрофия;
B) алкогольный синдром плода, микроцефалия;
Д) перинатальное поражение ЦНС.
018. У доношенных новорожденных, перенесших асфиксию в родах, самым частым вариантом поражения ЦНС является:
A) субдуральное кровоизлияние;
Б) перивентрикулярное кровоизлияние;
Г) перивентрикулярная лейкомаляция;
019. Легкий вариант гемолитичеекой болезни по резус-фактора можно ожидать в случаях:
A) отец ребенка гомозиготен по резус-фактору;
Б) бабушка ребенка со стороны матери резус-положительна;
B) группа крови матери и ребенка совпадают;
Г) матери ребенка в детстве переливали кровь;
Д) у матери атопическое заболевание.
020. Синдром расщепления губы и мягкого неба специфичен для:
B) болезни Шерешевского-Тернера;
Г) трисомии D(синдром Патау);
021. Гипотрофия 1 ст. Принято считать дефицит массы:
022. У ребенка в возрасте 2 дней обнаружен четко выраженный краниотабес. Вы считаете необходимым:
Б) ограничиться наблюдением;
B) сделать рентгенограмму черепа;
Г) сразу назначить витамин Д до 5000 MEв сутки;
Д) сделать люмбальную пункцию.
023. Карпопедальный спазм характерен для:
024. Развитию рахита при длительном применении способствует:
A) увеличивает продукцию наратгормона;
Б) способствует всасыванию Са из желудочно-кишечного тракта;
B) блокирует канальцевую реабсорбцию Са;
Г) повышает уровень щелочной фосфатазы в крови;
Д) на указанные биологические эффекты витамин Д не влияет
026. У детей реже встречается форма бронхиальной астмы:
027. Минимальное значение в диагностике бронхиальной астмы у детей в возрасте старше 5 лет имеет:
A) измерение объёма форсированного выдоха за 1 сек (FEV,) и форсированной жизненной емкости (FCV);
Б) измерение максимальной скорости выдоха (PEF);
B) определение общего IgEиIgGв сыворотке крови;
Г) кожные тесты с аллергенами и определение специфических IgE;
Д) приступы бронхоспазма во время ОРВИ.
028. Объём форсированного выдоха за 1 сек (FEV,), форсированная жизненная емкость (FCV) и максимальная скорость выдоха (PEF) у детей в возрасте старше 5 лет позволяют оценить:
A) степень аллергизации организма;
Б) степень выраженности инфекционного процесса;
B) состояние иммунной системы организма;
Г) степень бронхиальной обструкции;
Д) тяжесть бронхиальной астмы.
029. С помощью пикфлоурометра измеряется:
Б) жизненная емкость легких;
B) остаточный объем легких;
Г) максимальная (пиковая) скорость выдоха (PEF);
Д) степень бронхиальной обструкции.
030. Целесообразно применять для купирования развившегося приступа бронхиальной астмы:
A) ингаляционные кортикостероиды;
031. Продолжительность курса лечения азитромицином при •лечении пневмонии составляет:
032. При лечении бронхиальной астмы наиболее часто серьезные побочные эффекты развиваются при длительном применения:
A) ингаляционных кортикостероидов;
B) пероральных кортикостероидов;
033. За осуществление реабилитации детей, перенесших ревматизма, в поликлинике отвечают:
034. Нестероидные противовоспалительные препараты не рекомендуются при:
Г) посттравматическом артрите;
035. Применение стероидных (гормональных) противовоспалительных препаратов может вызвать:
A) усиление тромбообразования;
Б) повышение артериального давления;
B) возникновение язвы в желудочно-кишечном тракте;
036. Преднизолон оказывает все перечисленные действия, 31 исключением:
Д) влияния на глюконеогенез.
037. При лечении больного цитостатическими иммуносупрессантами необходимо назначать регулярно:
Б) клинический анализ крови;
B) рентгенографию (для выявления остеопороза костей);
Г) измерение артериального давления;
Д) УЗИ органов брюшной полости.
038. К группе нестероидных противовоспалительных препаратов не относится:
A) ацетилсалициловая кислота;
039. Осложнения со стороны крови могут возникнуть при использовании:
040. У ребенка с анемией не применяется препарат:
041. При дистрофии миокарда показано назначение:
A) ацетилсалициловой кислоты;
B) витаминов, бенфотмамина, оротата калия;
042. Более быстрое диуретическое действие оказывает:
043. Агрегацию тромбоцитов не уменьшает:
044. Ребенок 8 лет перенес 2 атаки ревматизма. Сформировалась митральная недостаточность. В этой ситуации проводить профилактику бициллином необходимо в течение:
045. Детям с ревматизмом в санатории проводят:
Г) санацию очагов инфекции;
046. Среди осложнений при упорной рвоте не наблюдается:
A) нарушений электролитного обмена;
047. У детей для стимуляции секреции целесообразно использовать:
048. Каковы показания для определения рН желудочного сока у детей:
Б) тощаковые боли в эпигастральной области;
049. Для язвенно-подобной диспепсии характерно:
050. Для гиперацидности не характерны:
Б) тощаковая боль в гастродуоденальной зоне;
051. Для хеликобактериоза не характерно наличие:
A) гиперплазии слизистой оболочки пилорической зоны;
Б) эрозивно-язвенного процесса;
Д) дуоденогастрального рефлюкса.
052. Качественный метод диагностики хеликобактериоза:
A) при обнаружении микроба в слюне методом ПЦР;
Б) при положительном уреазном тесте с биоптатом;
B) при выделении чистой культуры пилоричсского хеликобактера из биоптата;
Г) при клинико-эндоскопическом исследовании;
053. Динамическая нефросцинтиграфия выявляет:
A) раздельную функцию почек;
B) раздельно скорость клубочковой фильтрации каждой почки;
Д) топографию и размер почек.
054. Наиболее тяжелым морфологическим вариантом гломерулонефрита является:
A) минимальные изменения клубочков;
Б) фокально-сегментарный гломерулонефрит;
B) экстракапиллярный гломерулонефрит с полулуниями;
Г) экстракапиллярный пролиферативный гломерулонефрит;
055. При внезапно возникшей макрогематурии исследования целесообразно начать с:
A) ультразвукового исследования мочевой системы;
Б) радионуклидное исследование почек;
Д) компьютерной томографии.
056. Противопоказанием к биопсии почки не является:
Г) гормонорезистентный гломерулонефрит;
Д) острый постстрептококковый гломерулонефрит.
057. Гломерулонефрит является заболеванием:
058. Основным клиническим синдромом гломерулонефрита не является:
059. Смешанная форма гломерулонефрита чаще развивается:
060. Нефротическая форма гломерулонефрита чаще развивается в возрасте:
061. Для нефротического синдрома характерна:
A) значительная протеинурия, гипоальбуминемия;
062. Для начала гломерулонефрита наиболее характерно:
063. Показателем активности при гематурической форме гломерулонефрита не является:
064. Лабораторными показателями активности при гематурической форме гломерулонефрита являются:
065. Признак, не характерный для талассемии:
A) снижение сывороточного железа;
Б) повышение сывороточного железа;
повышение фетального гемоглобина;
Г) выявление аномальных гемоглобинов при электрофорезе;
066. Основной гематологический признак гемолиза:
067. Нехарактерный признак начального периода гемобластозов:
A) немотивированные подъемы температуры;
068. Нехарактерные изменения периферической крови при остром лейкозе:
069. Для верификации диагноза острого лейкоза наиболее достоверно исследование:
A) анализ периферической крови;
Б) производство миелограммы;
B) биохимическое исследование крови;
Д) определение уровня ферритина крови.
070. При остром лейкозе не являются абсолютно необходимыми исследования:
A) рентгенография грудной клетки;
Б) клинический анализ крови;
Г) УЗИ органов брюшной полости и лимфоузлов;
071. Мальчик 6 лет, вялый, бледный,, распространенные отеки. Врач «скорой помощи» должен выяснить:
Г) какие перенес детские инфекции;
Д) какая температура в течение последней недели.
072. При острой почечной недостаточности в стадии олигурии наиболее часто развивается:
073. К наиболее ранним признакам острой почечной недостаточности относятся:
A) повышение мочевины крови;
Б) увеличение плотности мочи;
B) повышение кальция крови;
Д) повышение натрия в крови.
074. Нормальное артериальное давление при травматическом шоке у детей поддерживается в результате всего перечисленного, кроме:
A) перераспределения крови;
B) гиперфункции симпатического отдела ЦНС;
Д) интенсификации работы сердца.
075. Метаболический ацидоз при травматическом шоке купируется, прежде всего путем:
A) проведения искусственной вентиляции легких;
Б) проведения оксигенотерапии;
B) адекватного обезболивания;
Г) ликвидации дефицита ОЦК;
Д) введения раствора гидрокарбоната натрия.
076. Дозирование общего объема жидкости при проведении инфузионной терапии осуществляется с учетом:
A) состояния и функции, органов кровообращения;
Б) наличия патологических потерь воды и ионов из организма;
В) состояния функций систем выделения, кровообращения, физиологических потребностей наличия дефицита и патологических потерь воды;
Г) физиологических потребностей организма в воде;
077. Терапия дыхательной недостаточности, сопровождающей бронхообструкцию у больного ОРЗ, не включает:
A) улучшение бронхиального дренажа с помощью муколитических средств и повторных ингаляций с бронхолитическими препаратами, массаж;
B) массивную инфузионную терапию;
Г) применение бронхолитическнх препаратов;
Д) парентеральное введение глюкокортикоидов, дезагрегантов.
078. Для респираторного микоплазмоза не характерно:
Б) выраженная интоксикация с гипертермией;
B) длительное проявление бронхообструкции;
Г) очаговые изменения в легких со скудными физикальными данными;
079. При респираторном микоплазмозе не эффективны:
080. У детей старше года наиболее частым возбудителем «домашней» пневмонии является:
Г) грамотрицательные бактерии;
Д) ассоциация различных микробов.
081. Для гастроинтестинальной формы сальмонеллеза не характерно:
Д) дыхательная недостаточность.
082. У больных сальмонеллезом можно выделить возбудителя из:
Л) из всех перечисленных биосубстратов.
083. Представителем условно-патогенной флоры вызывающей кишечные инфекции у детей, не является:
084. Характерным для брюшного тифа симптомом не является:
A) выраженная интоксикация и высокая продолжительная лихорадка;
Б) утолщение и обложенность языка, увеличение печени и селезенки;
085. При брюшном тифе наиболее эффективен:
086. При сольтеряющей форме адреногенитального синдрома характерны:
B) высокий заостренный зубец Т на ЭКГ;
087. При врожденном не леченном первичном гипотиреозе не наблюдается:
088. Неотложными мероприятиями при сольтеряющей форме адреногенитального синдрома являются:
A) введение внутримышечно гидрокортизона каждые 6-8 часов;
Б) введение физиологического раствора;
B) введение ДОКСа внутримышечно 1-2 раза в сутки;
Г) введение всех перечисленных препаратов;
Д) введение 5% раствора глюкозы внутривенно капельно.
089. При сахарном диабете I типа, диабетической гипогликемической коме не следует:
A) вводить 40% раствор глюкозы;
Б) вводить подкожно 6,5-1,0 мл адреналина;
B) кормить больного после выхода яз комы;
Д) назначать диету с ограничением жира.
090. У девочки 14 лет высокорослость, булимия, жажда, ожирение III степени, розовые стрии на коже молочных желез, бедер, плеч, живота. Артериальное давление — 140/80 мм.рт.ст. Ваш предварительный диагноз:
A) конституционально-экзогенное ожирение;
Б) гипоталамический синдром с нарушением жирового обмена;
Д) вазоренальная гипертензия.
091. При врожденном первичном гипотиреозе наблюдается все перечисленное, кроме:
Б) задержки дифференцировки костей скелета;
092. Для подтверждения диагноза сахарного диабета у ребенка важны все перечисленные данные, кроме;
093. К признакам, подтверждающим диагноз «диабетическая кетоацидотическая кома», относятся все перечисленные, кроме:
A) бессознательного состояния;
Б) шумного дыхания Куссмауля;
094. Девочка 10 лет. Ожирение II степени без признаков гиперкортицизма. Родители с избыточной массой. Невропатолог патологии не выявил. Ваш предварительный диагноз:
A) констатуционально-экзогенное ожирение;
Б) гипоталамический синдром с нарушением жирового обмена;
Г) синдром Доуренса-Муна-Бидля;
095. При хронической надпочечниковой недостаточности (болезнь Аддисона) имеются все перечисленные признаки, кроме:
096. Для дифференциального диагноза острого аппендицита и абдоминального синдрома у больного с кетоацидотической прекомой сахарного диабета следует учитывать все признаки, кроме:
097. У девочки 3-х лет полиурия, дефицит веса 10%, кожа и язык сухие, гиперемия щек, запах ацетона в выдыхаемом воздухе, печень +3 см. Гликемия натощак — 12,8 ммоль/л. В моче 6% сахара при суточном диурезе 2,5 литра. Ваш предварительный диагноз:
Б) инсулинозависимый сахарный диабет;
Г) нарушение толерантности к углеводам;
098. При хронической надпочечниковой недостаточности (болезнь Аддисона) наблюдается:
099. У девочки 12-ти лет задержка роста, множественные малые аномалии, короткая шея с крыловидными складками, отсутствие вторичных половых признаков. Ваш предварительный диагноз:
А) церебрально-гипофизарный нанизм;
B) синдром Шерешевского-Тернера;
Г) конституциональная задержка полового и физического развития;
100. Угасание реакции опоры и автоматической походки у ре-3 месяцев жизни свидетельствует о:
источник
 | Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 |
1 . Термин «внебольничная пневмония» отражает:
А. Выраженность пневмонических изменений на рентгенограмме
Б. Условия, при которых произошло инфицирование
В. Тяжесть состояния больного
Г. Отсутствие необходимости в госпитализации больного
2. В этиологии внебольничной (домашней) пневмонии у детей в возрасте от 1 до 5 лет ведущее значение имеет:
3. Ведущий клинический симптом в диагностике пневмонии:
Г. Многочисленные мелкопузырчатые хрипы
4. Для пневмонии какой этиологии типична гипертермия и озноб в первые часы заболевания?
5. Пневмония, какой этиологии, чаще развивается при иммунодефицитных состояниях?
6. Разделение пневмоний на внебольничные и внутрибольничные:
А. Позволяет судить о тяжести состояния больного ребенка
Б. Является критерием для решения вопроса о необходимости госпитализации больного ребенка
В. Является критерием для решения вопроса о целесообразности рентгенологического обследования больного
Г. Позволяет предположить вероятный возбудитель пневмонии и эмпирически выбрать стартовую антибактериальную терапию
7. Внебольничную пневмонию у детей в возрасте старше 5 лет чаще вызывают:
8. При пневмонии какой этиологии чаще развивается пиоторакс?
9. Для пневмонии какой этиологии более характерно развитие парциального пневмоторакса?
10. Затяжная пневмония диагностируется при отсутствии разрешения пневмонического процесса в сроки:
А. От 3 недель до 4 недель
Б. От 4 недель до 5 недель
В. От 5 недель до 6 недель
Г. От 6 недель до 8 месяцев
11 . К легочным осложнениям пневмонии относят:
А. Инфекционно-токсический шок
В. Сердечно-сосудистую недостаточность
12. Для экссудативного плеврита характерно:
А. Укорочение перкуторного звука и смещение органов средостения в больную сторону
Б. Коробочный характер перкуторного звука над экссудатом
В. Усиленное голосовое дрожание и выраженная бронхофония над экссудатом
Г. Укорочение перкуторного звука и смещение органов средостения в здоровую сторону
13. К внелегочным осложнениям пневмонии относят:
Г. Сердечно-сосудистую недостаточность
14. Для пневмонии какой этиологии характерно соотношение пульса и дыхания 1:1?
15. Внебольничная пневмония у детей в возрасте старше 5 лет реже вызывается:
16. В стартовой антибактериальной терапии внебольничной пневмонии у детей не должны использоваться:
А. Полусинтетические пенициллины, потенцированные клавулановой кислотой или сульбактамом
В. Цефалоспорины 1-2 поколения
17. Внебольничная пневмония у детей в возрасте от 1 до 5 лет реже вызывается:
18. В стартовой антибактериальной терапии внебольничной пневмонии у детей в возрасте от 1 до 5 лет не должны использоваться:
А. Полусинтетические пенициллины, потенцированные клавулановой кислотой или сульбактамом
Б. Цефалоспорины 1-2 поколения
19. Округлые инфильтраты в легких заставляют исключать:
А. Воспалительные изменения
20. Причиной экспираторной одышки является:
B. Бронхиальная обструкция
21. Экзогенный аллергический альвеолит чаще обусловлен аллергией на:
22. Для подтверждения экссудативного плеврита в первую очередь показана:
А. Рентгенография органов грудной клетки
Б. Томография органов грудной клетки
23. Для выявления междолевого выпота показана:
24. Для выявления пороков развития легких решающее значение имеют:
Б. Исследование функции внешнего дыхания
В. Пневмосцинтиграфия, бронхография
25. Какие признаки характерны для хронической пневмонии с бронхоэктазами:
Б. Влажные хрипы постоянной локализации
26. Какой из перечисленных признаков характерен для гемосидероза легких:
А. Наличие сидерофагов в мокроте
Б. Высокий уровень железа сыворотки крови
Г. Эозинофильный легочный инфильтрат
27. Для выявления бронхоэкстазов показана:
В. Обычный снимок грудной клетки
28. Какие признаки не характерны для бронхиальной астмы?
А. Приступы бронхоспазма с экспираторной одышкой
Б. Повышение хлоридов в поте и моче
В. Гиперпродукция вязкой прозрачной мокроты
Г. Рассеянные непостоянные сухие и влажные хрипы
29. Какая форма бронхиальной астмы реже встречается у детей?
30. Минимальное значение в диагностике бронхиальной астмы у детей в возрасте старше 5 лет имеет:
А. Измерение объема форсированного выдоха за 1 сек (FEV]) и форсированной жизненной емкости (FCV)
Б. Измерение максимальной скорости выдоха (PEF)
В. Определение общего IgE в сыворотке крови
Г. Кожные тесты с аллергенами и определение специфических IgE
31. Объем форсированного выдоха за 1 сек (FEV-1), форсированная жизненная емкость (FCV) и максимальная скорость выдоха (PEF) у детей в возрасте старше 5 лет позволяют оценить:
А. Степень аллергизации организма
Б. Степень выраженности инфекционного процесса
В. Состояние иммунной системы организма
Г. Степень бронхиальной обструкции
32. С помощью пикфлоурометра измеряется:
Б. Жизненная емкость легких
В. Остаточный объем легких
Г. Максимальная (пиковая) скорость выдоха (PEF)
33. Целесообразно применять для купирования развившегося приступа бронхиальной астмы:
А. Ингаляционные кортикостероиды
34. Нецелесообразно использовать для купирования приступа бронхиальной астмы:
А. Парентеральные кортикостероиды
Г. Ингаляционные или парентеральные бета-2-адреномиметики
35. Продолжительность курса лечения азитромицином при лечении пневмонии составляет:
36. При лечении бронхиальной астмы наиболее часто серьезные побочные эффекты развиваются при длительном применении:
А. Ингаляционных кортикостероидов
В. Пероральных кортикостероидов
37. Факторами риска, приводящими к развитию бронхиальной астмы, являются:
А. Наследственная предрасположенность
Б. Контакт с аллергенами и химическими сенсибилизаторами дыхательных путей
38. Не оказывает влияния на фармакокинетику теофиллина:
39. При лечении пневмонии, вызванной бета-лактамазпродуцирующими штаммами пневмококка, целесообразно использовать:
Б. Амоксициллин, потенцированный клавулановой кислотой
40. При лечении микоплазменной пневмонии целесообразно использовать:
В. Полусинтетические пеницилины
Г. Цефалоспорины 1 — го поколения
41. Обструктивным легочным заболеванием является:
А. Экзогенный аллергический альвеолит
Б. Эозинофильная пневмония
В. Фиброзирующий альвеолит
42. При лечении пневмоцистной пневмонии целесообразно использовать:
А. Триметоприм/сульфаметоксазол (котримоксазол)
В. Полу синтетические пенициллины, потенцированные клавулановой кислотой или сульбактамом
Г. Цефалоспорины 2-го поколения
43. К лекарственным препаратам, контролирующим течение бронхиальной астмы, относятся:
А. Бета-2-адреномиметики короткого действия
Б. Ингаляционные холинолитики
В. Противовоспалительные препараты и пролонгированные бронходилататоры
44. К противовоспалительным лекарственным средствам, контролирующим течение бронхиальной астмы, относятся:
В. Кортикостероиды (оральные, ингаляционные)
45. Не является бронходилататором длительного действия:
46. Какие аллергены являются причиной поллинозов:
47. Назовите основные клинические формы поллинозов:
A. Аллергический альвеолит
Б. Риноконъюнктивальные формы
48. Назовите висцеральные формы поллинозов:
Б. Аллергический цистит, уретрит
49. Какой из перечисленных препаратов противопоказан при «аспириновой» бронхиальной астме:
50. Какие лекарственные средства не изменяют фармакокинетику теофиллина?
51. Какой лекарственный препарат не обладает муколитическим эффектом?
52. Какой лекарственный препарат не обладает длительным бронходилатирующим эффектом?
53. Преимущественная стимуляция бета-2-адренорецепторов характерна для:
54. Какие препараты следует использовать для предупреждения приступов удушья у больных с атонической бронхиальной астмой, кроме одного:
Б. Кромогликат натрия (интал)
55. Какие средства не следует назначать больному с астматическим статусом?
А. Глюкокортикоиды парентерально в больших дозах
56. Комплекс каких средств рекомендуется при легком приступе бронхиальной астмы:
Б. Обильное щелочное питье, эуфиллин, щелочные ингаляции
В. Селективные бета-агонисты короткого действия
Г. Мембраностабилизаторы тучных клеток
57. Какие заболевания не относятся к обструктивным болезням?
Б. Хронический обструктивный бронхит
В. Инородное тело дыхательных путей
Г. Фиброзирующий альвеолит
58. Какие заболевания легких не относятся к рестриктивным болезням?
А. Фиброзирующий альвеолит
Б. Экзогенный аллергический альвеолит
59. Что является причиной экспираторной одышки при бронхиальной астме?
60. При каком заболевании иногда наблюдается синдром бронхиальной астмы с эозинофилией?
А. Системная красная волчанка
61. При каком заболевании обычно нет необходимости проводить рентгенограмму грудной клетки для выявления увеличенных торакальных лимфоузлов:
B. Инфекционный мононуклеоз
62. К типичным рентгенологическим изменениям при бронхиальной астме в приступный период относятся все перечисленные, кроме:
А. Нарушение подвижности грудной клетки
В. Увеличение лимфоузлов средостения
Г. Усиление сосудистого рисунка
63. Решающее значение для диагностики хронической пневмонии имеет:
А. Рентгенография грудной клетки
Б. Физикальные данные: стойкие локальные изменения дыхания и наличие влажных хрипов
В. Исследование функции внешнего дыхания
64. Для лечения обструктивного бронхита в период обострения показаны:
В. Антибактериальные препараты
65. Какие признаки свидетельствуют о сохраняющемся бронхоспазме в постприступный период астмы?
А. Обструктивный тип дыхания при проведении пневмотахометрии
Б. Непостоянные рассеянные сухие хрипы
В. Усиление сосудистого рисунка легких
66. Какие признаки не характерны для аллергического риносинусита?
А. Отек слизистой носа, гайморовых пазух
67. Что чаще обнаруживается при эозинофильном легочном инфильтрате у ребенка старшего возраста:
А. Мелкопузырчатые влажные хрипы
В. Рассеянные влажные и сухие хрипы
Г. Перкуторные и аускультативные изменения отсутствуют
68. Эозинофильный легочный инфильтрат с эозинофилией может наблюдаться при следующей патологии, кроме:
Г. Респираторных аллергозах
69. Для диагностики инородного тела дыхательных путей решающее значение имеет:
Б. Рентгенография грудной клетки
В. Наличие обструктивного синдрома при физикальном исследовании
70. В основе хронического облитерирующего бронхиолита лежит:
Б. Облитерация бронхиол и артериол одного или нескольких участков легкого
В. Транзиторный отек слизистой бронхов
Г. Кратковременная гиперпродукция бронхиального секрета
71. Какие заболевания не относятся к микозам легких:
Б. Хронический генерализованный кандидоз
Г. Фиброзирующий альвеолит
72. Факторами, способствующими развитию микоза легкого, являются:
А. Длительное применение антибиотиков широкого спектра действия
Б. Уменьшение иммунологической реактивности организма
В. Полигландулярная недостаточность
73. Для диагностики муковисцидоза решающее значение имеют:
Б. Анализ кала на копрологию
В. Потовый тест с определением хлора
74. Для лечения кишечной формы муковисцидоза показаны:
75. Для лечения легочной формы муковисцидоза показаны:
76. Какой антибиотик следует назначать больному с муковисцидозом при наличии симптомов бронхолегочной патологии:
77. Какие положения, касающиеся муковисцидоза, являются правильными:
А. Наследуется по аутосомно-доминантному типу
Б. Основной морфологический признак — наличие вязкого секрета в просвете бронхов и выводных протоках, расширение слизистых желез
В. Частые поражения поджелудочной железы
78. Самым опасным для жизни осложнением пневмоний является:
Г. Инфекционно-токсический шок
79. При пневмонии, вызванной микоплазмой, следует назначать:
80. Оптимальные сроки назначения антибиотиков при пневмонии:
А. До нормализации температуры
B. До полного рассасывания инфильтрата в легком
Г. До 4-5 дней стойкой нормальной температуры тела
81. Достоверный метод верификации хронического бронхита:
А. Общеклинические физикальные исследования
Б. Рентгенография органов грудной клетки
В. Клинический анализ крови
Г. Бронхоскопия с цитологическим и бактериологическим исследованием бронхиального содержимого
82. При гнойном хроническом рецидивирующем бронхите антибиотики наиболее целесообразно вводить:
Б. Эндобронхиально с предварительным проведением бронхоальвеолярного лаважа
83. Основным патогенетическим механизмом легочной гипертензии являются:
А. Вентиляционные нарушения
Б. Вентиляционно-перфузионные нарушения
Г. Анатомическая редукция сосудистого русла легких
84. Диагностическим критерием хронического рецидивирующего бронхита является:
А. Наличие кашля не менее 3 месяцев подряд в течение 2 лет
Б. Отсутствие другой патологии бронхолегочной системы, обуславливающей кашель (бронхиальная астма, рак, туберкулез и др.)
В. Наличие воспалительных изменений в бронхах при бронхоскопии
85. Какой из указанных препаратов не относится к ингаляционным стероидам:
А. Бекотид (бекламетазона дипропинат)
Б. Фликсотид (флютиказона пропионат)
86. Какой из указанных препаратов не относится к бета-2 агонистам:
87. Укажите наиболее частый побочный эффект ингаляционных стероидов:
Б. Недостаточность коры надпочечников
88. Какие осложнения чаще бывают при тяжелой бронхообструкции у детей:
Г. Напряженный пневмоторакс
89. К основным лечебным мероприятиям в остром периоде обструктивного бронхита вирусной этиологии не относятся:
В. Вибрационный массаж грудной клетки
90. Обструкции легких у детей не способствуют анатомо-физиологические особенности органов дыхания:
А. Узкие воздухоносные пути
Б. Мягкость хрящей гортани, трахеи, бронхов
В. Диафрагмальный тип дыхания
Болезни органов кровообращения. Ревматические заболевания. Функциональная диагностика.
1. К группе риска по сердечнососудистой патологии не относятся дети:
А. С хроническим тонзиллитом
Б. Родители, которых болеют ревматизмом
Г. Родители, которых страдают гипертонической болезнью
2. В группу риска по кардиальной патологии не относятся дети:
Б. С синдромом Элерса-Данлоса
В. С синдромом укороченного интервала PQ.
3. Для выявления изменений сердца у детей с наследственными синдромами менее информативно:
Б. Ультразвуковое исследование сердца
В. Клинический анализ крови
4. Сердечные изменения чаще встречаются:
А. При синдроме де Тони-Дебре-Фанкони
Г. При адреногенитальном синдроме
5. В процессе адаптации организма участвуют:
6. Гепарин и гистамин выделяют:
В. Тучные клетки (мастоциты)
7. Активность лимфоцитов и плазмотических клеток подавляет:
Б. Метилпреднизолон (урбазон)
8. Выделение гепарина подавляет:
9. Не принимают активного участия в воспалительной реакции:
10. У мальчика 5 лет утомляемость, усиление пульсации левого желудочка, дрожание во 2-м межреберье, на ЭКГ перегрузка левого желудочка, на рентгенограмме — гиперволемия малого круга, увеличение левого желудочка. Ваш предварительный диагноз:
А. Стеноз легочной артерии
Б. Дефект межжелудочковой перегородки
Г. Открытый артериальный проток
11. У больного с открытым артериальным протоком не наблюдается:
Б. Увеличение левого желудочка
В. Выбухание легочной артерии на рентгенограмме
Г. Гиперволемия малого круга кровообращения
12. У больного с широким открытым артериальным протоком вряд ли может наблюдаться:
А. Усиленный разлитой верхушечный толчок
Б. Выбухание грудной клетки над областью сердца слева
Г. Цианоз и «барабанные пальцы»
13. При бактериальном поражении открытого артериального протока наблюдается:
14. Выраженный общий цианоз наблюдается:
А. При атрезии трехстворчатого клапана
В. При открытом артериальном протоке
Г. При дефекте межжелудочковой перегородки
15. Легочная гипертензия не наблюдается:
А. При открытом артериальном протоке
Б. При дефекте межпредсердной перегородки
В. При изолированном стенозе легочной артерии
Г. При дефекте межжелудочковой перегородки
16. При большом дефекте межжелудочковой перегородки у ребенка в возрасте 3 месяцев наблюдаются все перечисленные признаки, за исключением:
А. Одышки и непереносимости физической нагрузки
В. Акцента второго тона на легочной артерии
17. При дефекте межжелудочковой перегородки максимум шума определяется:
Г. На верхней трети грудины
18. При тетраде Фалло наиболее частым осложнением является:
А. Бактериальный эндокардит
19. При тетраде Фалло не бывает:
Б. Приступов глубокого цианоза
Г. Пальцев в виде «барабанных палочек»
20. Одышечно-цианотические приступы наблюдаются:
А. При дефекте межпредсердной перегородки
В. При открытом артериальном протоке
Г. При дефекте межжелудочковой перегородке
21. При одышечно-цианотическом приступе у ребенка с тетрадой Фалло нецелесообразно:
В. Назначить анаприлин (обзидан)
22. К врожденным порокам сердца, которые лечат оперативно в первые годы жизни ребенка, обычно не относится:
А. Открытый артериальный проток
В. Транспозиция крупных сосудов
23. При системной красной волчанке типичная сыпь локализуется:
24. При системной красной волчанке чаще наблюдается:
В. Периорбитальная эритема
25. Из перечисленных иммунологических показателей наибольшее диагностическое значение при системной красной волчанке имеют:
26. При системной красной волчанке наибольшую диагностическую значимость имеет:
А. Повышение иммуноглобулинов
27. При грануломатозе Вегенера редко наблюдается:
А. Поражение дыхательных путей
Г. Изменения со стороны нервной системы
28. При склеродермии наиболее часто наблюдается:
29. При дерматомиозите наиболее часто наблюдается:
Б. Генерализованное поражение мышц
30. При ревматоидном артрите может наблюдаться:
31. При ревматоидном артрите не отмечается:
А. Поражение мелких суставов
Б. Утренняя скованность суставов
В. Длительное течение артрита
32. Ревматоидный артрит характеризуется:
А. Сочетанием с эндокардитом
Б. Летучим характером поражения суставов
В. Циклическим течением с полным и быстрым обратным развитием
Г. Наличием остаточных деформаций
33. Развитию ревматизма может способствовать наличие у ребенка:
В. Хронического тонзиллита
34. Ревматической атаке наиболее часто предшествует:
А. Стрептококковая инфекция
35. У мальчика 1 0 лет боль и припухлость коленных и голеностопных суставов, температура 38°С. Левая граница сердца увеличена на 2 см. Тоны сердца приглушены. Неделю назад перенес ангину. Ваш предварительный диагноз:
А. Постинфекционный миокардит
36. Для диагностики ревматизма по Киселю-Джонсу-Нестерову основными критериями являются:
Г. Снижение зубца Т на ЭКГ
37. Из перечисленных признаков в основные диагностические критерии ревматизма входит:
38. Одним из основных диагностических критериев ревматизма является:
39. При ревматическом поражении суставов наблюдается:
Б. Рецидивирующий полиартрит
В. Ночные локализованные боли
Г. Доброкачественное течение полиартрита
40. При ревматизме наибольшее диагностическое значение имеет:
41. Из перечисленных показателей гемограммы свидетельствуют об активном воспалительном процессе при ревматизме все, кроме:
42. При тяжелой атаке ревматизма чаще отмечаются:
А. Изолированный тяжелый миокардит
Б. Изолированный перикардит
В. Изолированный эндокардит
43. Для диагностики ревматизма наибольшее значение имеет:
44. Эндомиокардит чаще наблюдается:
Б. При инфекционном миокардите
В. При системной красной волчанке
Г. При ревматоидном артрите
45. При ревматическом эндокардите чаще наблюдается поражение:
Б. Двухстворчатого клапана
В. Трехстворчатого клапана
46. Основной причиной формирования приобретенных пороков сердца у детей является:
Б. Системная красная волчанка
47. Набухание вен на шее не может свидетельствовать:
А. О недостаточности кровообращения
Б. О нарушении венозного возврата крови к сердцу
Г. О недостаточности аортального клапана
48. При митральной недостаточности систолический шум бывает:
А. Нежный, короткий, непостоянный
Б. Грубый, с эпицентром в V точке
В. Протяжный, дующий, связанный со II тоном, не исчезающий в динамике в V точке
Г. Протяжный, дующий, связанный с I тоном, стойкий в динамике и при перемене положения, с максимумом на верхушке сердца
49. Ребенку с предварительным диагнозом «ревматизм» необходимо назначить:
А. Клинический анализ крови амбулаторно
Б. Биохимический анализ крови амбулаторно
В. Консультацию кардиоревматолога
50. Если ребенка с предварительным диагнозом «ревматизм, активная фаза» не госпитализировали, то ему необходимо сделать все перечисленное, кроме:
А. Клинического анализа крови на дому
Г. Эхо-КГ в диагностическом центре
51 . Ребенку с предположительным диагнозом «ревматизм» целесообразно назначить дома до госпитализации:
52. В начальный период ревматической атаки показано применение:
53. Бициллинопрофилактику ревматизма следует начать:
А. После выписки из стационара в поликлинике
В. В стационаре уже в активной фазе болезни
Г. После выписки из санатория в поликлинике
54. Ребенок госпитализирован на 2-ой день от начала артрита. Температура 37,8°С, боли и припухлость суставов сохраняется. Систолический шум на верхушке продолжительный, СОЭ — 45 мм/час. Необходимо назначить все перечисленное, кроме:
В. Ацетилсалициловой кислоты
55. Ребенок лечился в стационаре в течение 2 месяцев. Активность ревматизма стихла. После выписки необходимо рекомендовать:
А. Аспирин (1/2 возрастной дозы) и бициллин-5
56. У ребенка, больного ревматизмом, на второй неделе лечения может быть проведена следующая функциональная проба:
В. 5 перемен положения в постели (переход из положения лежа в положение сидя)
57. За осуществление реабилитации детей, перенесших атаку ревматизма, в поликлинике отвечают:
58. Ребенку 10 лет. Диагноз ревматизм: I атака, активная фаза, активность III степени, миокардит, полиартрит. Этому ребенку можно назначить ЛФК лежа:
А. Через 1 месяц от начала атаки
Б. Через 2 недели от начала атаки
В. Через 2 месяца от начала атаки
Г. После выписки из стационара
59. Недостаточность кровообращения у ребенка в возрасте 3 месяцев обычно не является следствием:
В. Врожденного порока сердца
Г. Пароксизмальной тахикардии
60. Нестероидные противовоспалительные препараты не рекомендуются:
Б. При ревматоидном артрите
Г. При посттравматическом артрите
61. Применение стероидных (гормональных) противовоспалительных препаратов может вызвать:
А. Усиление тромбообразования
Б. Повышение артериального давления
В. Возникновение язвы в желудочно-кишечном тракте
источник