Одним из самых тяжелых хронических заболеваний, отравляющих жизнь миллионам людей во всем мире, является бронхиальная астма. От нее страдают и взрослые, и дети. Характеризуется астма тем, что хроническое воспаление вызывает сильную чувствительность бронхов. И при наличии провоцирующих факторов возникает их спазм, во время которого человек чувствует удушье. Приступы бронхиальной астмы очень опасны тем, что реагировать на них нужно сразу, иначе больной начинает задыхаться, и без лекарства может наступить смерть. В последние десятилетия появились новые эффективные препараты для лечения этого заболевания. Лучше всего применять ингалятор от астмы, так как он обеспечивает самое быстрое проникновение лекарства в дыхательные пути. Тем более что сейчас существует много их разновидностей, и больной может выбрать подходящий для себя. Все люди, страдающие от астмы, должны носить с собой постоянно ингалятор, чтобы в случае приступа иметь возможность быстро отреагировать.
- Воспалительный процесс в бронхах имеет хронический характер.
- Астматика часто мучает кашель и затрудненное дыхание.
Ингаляторы – это лучший способ мгновенной доставки лекарства сразу в дыхательные пути. Во время приступа астмы часто у больного нет времени ждать, когда подействует укол или таблетка. Поэтому ингаляторы используют в экстренных случаях. А в период между приступами для лечения применяются обычные средства: таблетки, сиропы или инъекции. Для профилактики приступов часто используются «Вентолин» или «Брикаил». Маленьким детям также редко делаются ингаляции, а лекарство для них применяется в виде сиропа. Все препараты от астмы можно разделить на две группы:
- бронхолитики, которые снимают спазм мускулатуры бронхов, расширяют сосуды и этим облегчают дыхание больному;
- противовоспалительные препараты используются курсами для снятия воспаления и отека в бронхах.
Кроме того, в последнее время получил распространение гормональный ингалятор при астме. Благодаря тому, что лекарственное средство подается малыми дозами и сразу в дыхательные пути, он лишен всех негативных последствий гормональных таблеток, а эффект от него выше, чем от других препаратов.
Об ингаляциях как способе лечения заболеваний дыхательных путей известно еще с древности. Люди вдыхали дым от сжигаемых целебных растений или пар от их отвара. Со временем процедура совершенствовалась: от сжигания листьев на костре до глиняного горшка со вставленной в него соломинкой. Современный же ингалятор от астмы не имеет ничего общего с такими способами, так как он должен отвечать многим требованиям. Первый прибор для этих целей появился еще в 1874 году, сейчас же существует много его разновидностей. Каждый из них имеет свои плюсы и минусы, и какой ингалятор лучше при астме для конкретного пациента, может решить только врач. Но все они предназначены для того, чтобы как можно быстрее доставить препарат в бронхи и облегчить дыхание больного. Лекарство в приборе разбивается на очень мелкие частицы, которые быстро проникают в легкие. Поэтому сейчас ингалятор от астмы – самое лучшее средство. Эффективную замену ему пока еще не придумали.
Сейчас применяется много средств для купирования приступов астмы. Различаются они по размеру, способу подачи препарата и виду лекарственного средства. Наиболее распространены карманные ингаляторы. При бронхиальной астме чаще всего используются такие:
- Порошковые ингаляторы с дозатором позволяют точно ввести необходимую дозу препарата. Ими очень просто пользоваться, но стоят они дороже других.
- Жидкостные аэрозоли — самые недорогие и распространенные ингаляторы. Недостатком их является то, что эффективны они только в том случае, если пациент сделает вдох одновременно с выбросом препарата.
Кроме того, существуют стационарные ингаляторы, которые во время приступов использовать неудобно, но они применяются для их предотвращения:
- Небулайзеры – с помощью компрессора или ультразвука разбивают лекарственное средство на очень мелкие частички, которые достигают самых отдаленных уголков дыхательных путей.
- Адаптер к обычному ингалятору также может применяться в стационарных условиях. Он называется спейсер и помогает подавать лекарство только на вдохе.
Врач после обследования пациента назначает ему лекарство, которое призвано помочь в профилактике и купировании приступов. При выборе ингалятора нужно ориентироваться именно на рекомендации доктора. Но при покупке стоит обращать внимание еще и на такие характеристики:
- ингалятор должен быть удобным в применении, лучше всего – карманный;
Список их постоянно расширяется, создаются новые препараты, они становятся более удобными и безопасными. Обычно врач назначает какой-либо препарат, который больше подойдет пациенту. Это могут быть бронхолитики или противовоспалительные средства. Они выпускаются уже в виде ингалятора или раствора для применения в небулайзере. К бронхолитикам относятся:
- адреномиметики стимулируют рецепторы бронхов и расширяют капилляры. Они обладают быстрым действием и часто используются для купирования приступа. Это «Сальбутамол», «Левалбутерол», «Тербуталин» и другие;
Противовоспалительные средства применяются в основном для лечения и профилактики приступов. Это могут быть:
- глюкокортикоиды эффективно снимают отек бронхов. Это «Флутиказон», «Бекламетазон» или «Будесонид»;
- стабилизаторы мембран тучных клеток чаще всего используются в педиатрии: «Кромолин» и «Недокромил»;
- в тех случаях, когда астма не поддается лечению другими препаратами, используется «Омализумаб», содержащий антииммуноглобуллин Е.
Ответить на этот вопрос сложно, так как подход должен быть строго индивидуальный. Только врач после полного обследования пациента может определить, какой препарат и в каком виде окажется эффективным. Лучший ингалятор при астме – это тот, который быстро купирует приступ, не вызывает побочных действий и удобен в применении. Какие же из них самые распространенные?
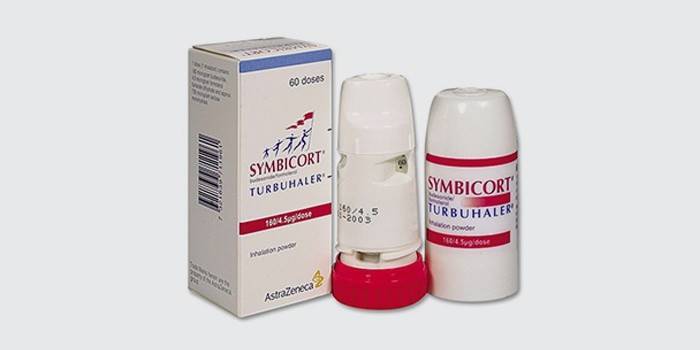
- «Симбикорт Турбухалер» содержит будесонид и формотерол. Оба эти вещества оказывают быстрый эффект, обладают противовоспалительным действием и хорошо переносятся. Этот ингалятор от астмы порошковый, со строгим дозированием препарата.
Он имеет форму баллончика, в котором препарат находится под высоким давлением и при нажатии на колпачок выбрасывается в дыхательные пути. Именно в такой форме удобнее всего использовать лекарственные средства для купирования приступов астмы. Ведь во многих случаях очень важно применить лечение уже в первые секунды. А карманный ингалятор можно всегда носить с собой – он невелик по размеру и совсем мало весит. Особенно это удобно для тех, кто редко бывает дома и ведет активный образ жизни. Пользоваться таким ингалятором довольно легко, и с ним справляются даже дети. Приступ может случиться в любой момент, поэтому очень важно, чтобы лекарство было всегда под рукой. Карманные ингаляторы бывают порошковыми и жидкостными. Какой лучше выбрать, может подсказать врач. К преимуществам такого вида ингаляторов относится также то, что препарат подается строго определенными порциями, что позволяет не допустить его передозировки.
Уже с трех лет дети могут пользоваться ингалятором. Обычно это не вызывает у ребенка отрицательных эмоций, чего нельзя сказать об инъекциях.
- снять крышку с баллончика;
- перевернуть его дном вверх;
- большой палец должен располагаться снизу, а средний или указательный – на дне баллончика;
- хорошо встряхнуть, а в некоторых видах ингаляторов нужно повернуть диск несколько раз туда-сюда;
- сделать выдох;
Через минуту можно при необходимости впрыснуть вторую дозу препарата.
источник
Бронхиальная астма является широко распространенным недугом, который затрудняет жизнь множества людей во всех уголках земного шара. Терапия данного заболевания должна носить комплексный характер и обычно подразумевает использование различных приборов.
Бронхиальная астма требует многокомпонентного лечения, направленного на удлинение периода ремиссии, избавление от частых приступов и мгновенную нейтрализацию спазма гладкой мускулатуры в бронхиальном дереве. Поэтому при терапии данного недуга могут использоваться различные приборы:
- Ингаляторы для подавления приступа.
- Приспособления для галоингаляций.
- Специализированные электромагнитные устройства.
- Пикфлуометры.
Каждое из перечисленных устройств подходит для применения в домашних условиях. Подсказать, какие именно приборы для лечения астмы можно использовать в конкретном случае может только лечащий врач.
Ингалятор – это устройство, которое должно быть всегда под рукой у каждого пациента с бронхиальной астмой. Данное приспособление максимально быстро доставляет лекарственное средство внутрь бронхиального дерева, снимая спазм гладкой мускулатуры и нейтрализуя удушье. Также препараты для ингаляций обладают противовоспалительными качествами. Благодаря своевременному применению ингалятора можно быстро задышать легко и свободно. Сейчас в продаже есть несколько разновидностей таких приборов от астмы:
- Небулайзер. Такой прибор позволяет проводить ингаляции с использованием различных лекарственных средств и является по своей сути устройством-распылителем. Может быть ультразвуковым либо компрессорным. С собой небулайзер не возьмешь, ввиду его размера. Но для домашнего применения он отлично подходит.
- Баллончик с дозатором. Это очень распространенное карманное устройство, которое часто используют астматики. Оно содержит лекарственное средство под давлением и действует, как обычный аэрозоль, подавая медикамент в строго определенном количестве. Существенный минус такого приборчика – высокая скорость распыления (из-за этого лекарство оседает на стенках глотки и проглатывается), а также невозможность применения при нарушениях координации и суставных недугах.
- Порошковые ингаляторы. Такие приспособления очень похожи на аэрозольный баллончик, но имеют внутри себя порошок – хорошо измельченное лекарство.
На сегодняшний день на фармацевтическом рынке есть много лекарств, которые могут использоваться для ингаляций при астме. Подобрать оптимальное средство и прибор для его применения поможет врач-пульмонолог.
Методика галоингаляций или солевых ингаляций уже много лет используется при терапии бронхиальной астмы. И сейчас такие процедуры можно проводить не только в поликлинике или санаторно-курортном учреждении, но и у себя дома. В продаже есть различные приборы для галоингаляций:
- Маленькие устройства для ингаляций. Выглядят, как небольшой баллончик с трубкой-загубником. Отлично подходят для людей, ведущих активный образ жизни, ведь их всегда можно взять с собой.
- Галоингаляторы для респираторной гигиены. Это более солидные приборы, похожие на ингалятор в физиотерапевтическом кабинете поликлиники. Они выглядят как коробочка, к которой трубкой подсоединяется маска. Такие ингаляторы удобны тем, что их можно использовать для ротового и носового дыхания.
- Устройства, способные поддерживать в помещении климат соляной пещеры. Это недешевые приборы, которые редко используются в домашних условиях, но тем не менее могут дать особенно ощутимый терапевтический эффект. Безусловно, применять их нужно дозировано, под присмотром врача.
Галотерапия способна принести ощутимую пользу пациентам с бронхиальной астмой. Такие сеансы способствуют:
- Уничтожению патогенных микроорганизмов.
- Облегчению дыхания.
- Укреплению местного иммунитета.
- Устранению отека слизистых.
- Нейтрализации воспалительного процесса.
- Улучшению кровоснабжения и более полноценному усвоению кислорода.
- Уменьшению или даже прекращению приступов одышки.
- Повышению жизненной емкости легких.
- Нормализации сна и пр.
Галотерапия помогает снизить потребление гормонов кортикостероидов у пациентов с бронхиальной астмой, а иногда дает возможность и вовсе отказаться от таких лекарств. Однако целесообразность применения приборов для домашнего использования важно обязательно обсудить с лечащим врачом.
В эту группу приборов для лечения бронхиальной астмы входят приборы, которые можно использовать для физиотерапевтических сеансов в домашних условиях. В частности, это устройство Астер, которое действует на человеческий организм небольшим электромагнитным излучением. Производители уверяют, что данный аппарат способен выдавать волну особенной длины, которая оказывает воздействие именно на бронхи. Для достижения терапевтического эффекта нужно всего лишь приложить Астер к области «легочного треугольника», придерживаясь инструкции, и включить. В результате таких сеансов можно:
- Нормализовать вязкость слизи.
- Уменьшить отечность.
- Устранить приступы удушья.
- Снизить либо полностью снять зависимость от медикаментов.
- Снизить длительность периодов обострения.
- Удлинить период ремиссии.
- Улучшить качество жизни, начать заниматься спортом и пр.
Для лечения бронхиальной астмы Астер рекомендуется применять дважды в сутки на протяжении семи-двенадцати минут за раз. Схема использования прибора зависит от тяжести недуга, продолжительности его течения и возраста больного. Даже при запущенном заболевании уже спустя неделю можно ощутить положительный эффект от такого лечения, а со временем, при существенном улучшении, стоит применять Астер только с профилактической целью.
Важно отметить, что данный прибор для астматиков имеет ряд противопоказаний. В частности, его нельзя применять пациентам:
- Вынашивающим ребенка.
- Страдающим от опухолей доброкачественного и злокачественного типа.
- Имеющим кардиостимулятор.
- С недугами сердца и сосудов.
- С поражениями кожи на груди.
- В период обострения респираторных болезней.
- С индивидуальной непереносимостью.
Безусловно, вопросы о возможности применения аппарата Астер в каждом конкретном случае необходимо согласовывать с лечащим врачом. Прибор подходит для лечения детей, однако только после одобрения специалиста.
Многие специалисты уверены, что пикфлуометр должен быть у каждого человека, страдающего от бронхиальной астмы. Этот прибор был специально разработан для определения пиковой скорости выдоха – максимальной, с которой пациент способен выдыхать воздух. Выяснив такой показатель, можно судить о суженности сосудов и заподозрить приближение приступа. Пикфлуометр позволяет:
- Объективно оценить эффективность проводимой терапии. При увеличении пиковой скорости можно сделать вывод о том, что лечение подобрано правильно.
- Контролировать состояние бронхов, настаивать на изменении терапии или немедленно обращаться за медпомощью.
- Определить закономерности собственного недуга, понять, отчего возникают приступы удушья.
Для того чтобы пикфлуометр действительно был полезен, нужно использовать его ежедневно и заносить полученные данные в дневник. Полученные данные необходимо регулярно показывать лечащему врачу и, при необходимости, использовать как повод для коррекции назначенной терапии или образа жизни.
источник
- Физиотерапевтический нелекарственный аппарат
- Предназначен для лечения болезней:
- бронхиальная астма (любой степени тяжести),
- ХОБЛ (хроническая обструктивная болезнь легких),
- хронические и затяжные бронхиты,
- хронические ларингиты;
- остаточные явления пневмонии.
Аппарат Астер – уникальный физиотерапевтический прибор, который применяется для лечения бронхиальной астмы любой степени тяжести, ХОБЛ (хронической обструктивной болезни легких), бронхитов, ларингитов (в том числе хронических), а также для устранения последствий пневмонии. Клинические испытания доказали, что его использование сокращает период обострения болезни на 40%, удлиняет период ремиссии в 3,5 раза, значительно сокращает зависимость больного от лекарств (а в некоторых случаях снимает ее). Он абсолютно безопасен, поэтому рекомендуется даже для детей до года и пожилых людей. После первых же сеансов аппарат Астер облегчает дыхание и сокращает количество приступов удушья. Один сеанс использования аппарата Астер не превышает 12 минут.
«АСТЕР» это прибор, предназначенный для нелекарственного лечения хронических заболеваний органов дыхания и не заменим для людей страдающих от таких заболеваний как:
- Хронический бронхит;
- Хронический ларингит;
- Остаточные явления после пневмонии;
- Бронхиальная астма (любая степень тяжести);
- ХОБЛ (хроническая обструктивная болезнь лёгких).
Принцип действия аппарата Астер
Аппарат Астер воздействует на человека слабым электромагнитным излучением. При этом длина волны подобрана учеными таким образом, чтобы максимально воздействовать именно на бронхи. Этим и объясняется столь высокая эффективность аппарата Астер, а также его безопасностью для организма в целом.
Аппарат Астер необходимо приложить к так называемому «легочному треугольнику», согласно инструкции. Именно там и находятся бронхи, воспаленные и забитые мокротой. Кроме того, «легочный треугольник» – фактически «центр управления» всей дыхательной системы, действие которой восстанавливают электромагнитные волны. У больного в результате использования аппарата Астер налаживается работа нервов, которые управляют вдохами и выдохами, что приводит к восстановлению нормального капиллярного кровоснабжения бронхов.
Результаты использования аппарата Астер:
- Нормализуется вязкость слизи, благодаря чему обеспечивается ее легкое отхождение;
- Уменьшается отек бронхов;
- Исчезают приступы удушья;
- Снимается зависимость от лекарственных препаратов;
- Период обострения болезни снижается на 40%;
- Период ремиссии удлиняется в 3,5 раза;
- Повышается качество жизни – больной получает возможность активно заниматься спортом и жить полноценно.
Применение аппарата Астер:
Аппарат Астер рекомендуется использовать дважды в день – в промежутках с 7 до 10 утра и с 7 до 10 вечера. В зависимости от возраста больного и степени заболевания необходимо проводить сеанс в течение определенного времени:
- 12 минут – взрослые при тяжелой форме болезни;
- 10 минут – взрослые при средней и легкой форме болезни;
- 8 минут – дети при тяжелой форме болезни;
- 7 минут – дети при средней и легкой форме болезни.
Общая продолжительность использования аппарата Астер зависит от длительности болезни. Если вы страдаете астмой более 5 лет, применять его рекомендуется дважды в день ежедневно в течение 3,5 месяца. При этом уже через неделю вы сможете постепенно уменьшать дозу лекарств, если почувствуете, что ваше состояние позволяет это сделать.
Если в результате использования аппарата Астер астма отступила, вы можете продолжать пользоваться им в профилактических целях. В таком случае, время воздействия можно сократить до 7-8 минут, а количество сеансов – до одного раз в двое суток. Курс следует начать за 3 недели до ожидаемого сезонного обострения болезни.
Противопоказания для использования аппарата Астер
- Беременность;
- Онкологические заболевания и опухоли;
- Доброкачественные опухоли;
- Наличие кардиостимуляторов;
- Заболевания сердца;
- Гипертоническая болезнь 3-й степени;
- Поражения кожи в области «легочного треугольника»;
- Период обострения респираторных заболеваний;
- Индивидуальная непереносимость.
Использовать аппарат Астер чаще двух раз в день не рекомендуется – это безопасно, но лечебный эффект будет заметно ниже. При этом нужно следить, чтобы между сеансами прошло не менее 10 часов.
Отзывы пациентов:
- Любовь, 49лет, г. Зеленоград, (Диагноз — Астма):
Благодаря аппарату Астер, мой муж полностью перестал употреблять гормональные лекарственные препараты – в последнее время это было единственное средство, которое помогало хоть как-то стабилизировать его состояние. Уже через 2 недели ежедневного использования аппарата он почувствовал себя лучше, а теперь мы совсем забыли, что такое приступы удушья. - Павел, 29 лет, Пенза, (Диагноз — ХОБЛ):
Мой отец долго страдал ХОБЛ. Когда гормональные препараты перестали ему помогать, я купил для него аппарат Астер и уговорил попробовать. Через 2 недели он сказал, что ему гораздо лучше, а через 2 месяца сократил количество лекарств. - Марина, 25 лет, Долгопрудный, (Диагноз — Астма)
Начав использовать аппарат Астер, я бросила принимать лекарства и ждала, что со временем должно наступить ухудшение состояния. Но оно, напротив, стабилизировалось. - Егор, 29 лет, Москва (Диагноз — Поллиноз)
Обычно в мае к поллинозу присоединяются все симптомы астмы, однако с аппаратом Астер этого не только не произошло – сам поллиноз отступил на 2 недели раньше обычного. - Самарина Ирина, (Диагноз — Аллергический ринит):
У дочки все началось с аллергического ринита, а за этим последовали и проблемы с бронхами. Врачи предрекали астму, и тогда я решилась пока не купить, а взять аппарат Астер в аренду, прочитав, что он безопасен для маленьких детей. Уже через 3 сеанса дочка начала дышать носом, а вскоре мы забыли про небулайзеры и лекарства. Кстати, про ОРЗ и сопли тоже. Теперь у нас в семье есть собственный аппарат Астер, и мы пользуемся им все вместе. - Музалева Ольга Федоровна, Москва, (Диагноз — Астма):
Мне понадобился месяц, чтобы отказаться от ингалятора, 2 месяца, чтобы забыть, что такое одышка, и 3 месяца, чтобы понять, что за прошедшее время я ни разу не простудилась и не заболела. Я дышу полной грудью, легко хожу по улицам и спокойно поднимаюсь по лестнице. И за это говорю спасибо разработчикам аппарата Астер! - Ирина, 25 лет, Реутов, (Диагноз — Поллиноз):
Возникло обычное осложнение, связанное с весенним поллинозом, но справилась с ним вдвое быстрее обычного. В целом сезон цветения перенесла гораздо легче обычного. - Александра, 40 лет, Москва, (Диагноз — Астма):
Обычно весной я увеличиваю прием лекарств, а с аппаратом Астер решила рискнуть и снизить его на 30% в самое «популярное» для обострений время. Ухудшение состояния не наступило. - Роман, 33 года, Москва, (Диагноз — Астма):
Обычно я начинал кашлять весной и заканчивал не раньше середины июня. С аппаратом Астер кашель продержался всего 2 недели, причем с каждым днем слабел. - Федор, 28 лет, Зеленоград, (Диагноз — Астма):
Я получил возможность вести активный деловой образ жизни – поехал весной в дальние командировки в Крым и Сибирь, и астма не стала мне помехой, поскольку мое состояние с аппаратом Астер заметно улучшилось. - Мария, 23 года, Москва, (Диагноз — Астма):
Если раньше я использовала ингалятор 1-2 раза в день, то с аппаратом Астер – 2-3 раза в неделю. Благодаря улучшению состояния, я стала лучше и крепче спать ночью и за счет этого чувствовать себя гораздо бодрее на работе.
источник
Бронхиальная аллергическая астма – заболевание тяжелое, но приступы кашля, удушья укрощаются с помощью доступных и эффективных ингаляторов. Они же используются для лечения и профилактики этого недуга. Давайте разберемся, какие выпускаются ингаляторы от астмы, чем различаются их виды, в чем плюсы и минусы типов устройства. Узнаем, как применять аппарат правильно.
Основные типы ингаляционных устройств классифицируются по виду лекарственного наполнителя:
- Порошковые. Содержат сухой лечебный препарат.
- Аэрозольные. Наполненные лекарственной жидкостью.
Оба типа устройств подразделяются на следующие основные виды по способу подачи лекарства:
- Спейсер – распыляющая насадка-клапан на карманный аппарат, которая подает лекарство лишь на вдохе.
- Небулайзер – ультразвуковое или компрессорное мембранное устройство-распылитель, подающее лекарство малыми дозами (фракциями).
- С дозатором – баллончик, в котором жидкое лекарство находится под давлением. Этот спрей действует по принципу любого аэрозоля, а подача лечебного вещества дозируется. Минус – неудобство использования для астматиков с больными суставами пальцев и нарушениями координации.
- Адаптер – устройство, дополняющее ингалятор, чье преимущество состоит в свободной подаче максимальной дозы лекарства, отсутствии необходимости регулировать проникновение вдохом-выдохом. Минус – большой размер.
- Автоингалятор – самое удобное устройство с автоматической подачей лекарственного препарата на вдохе.
Данный тип ингаляторного аппарата обеспечивает подачу лекарства в виде сухой смеси, объем которой дозируется автоматически или регулируется самостоятельно:
- Дисковый ингаляторный аппарат автоматически подает порошок. Отличается возможностью точной регулировки количества доз лекарства.
- Турбоингалятор — карманный лечебный прибор (турбухалер), подающий порошок малыми объемами. Отличается наличием встроенного индикатора объема оставшегося лекарства.
С помощью порошковых устройств легче поддается лечению бронхиальная астма у детей. Ребенок не всегда в состоянии регулировать и координировать дыхание с моментом подачи лекарства. Порошковые спейсеры – лучшие аппараты, которые решают эту проблему наличием закрывающего клапана, который блокирует поступление препарата на выдохе. Единственный минус таких аппаратов – громоздкость.
Дозированные жидкостные аппараты содержат аэрозоль от астмы, который подается отмеренным объемом. Они привлекательны невысокой (по сравнению с порошковыми) ценой, надежностью конструкции, портативностью, возможностью использовать устройство как карманный ингалятор. Минусом такого аппарата является необходимость синхронизировать вдох с моментом выброса лечебной смеси.
Распылитель (небулайзер) – жидкостный аппарат для астматиков с тяжелой формой болезни. При распылении преобразует жидкое лекарство в дисперсную взвесь, обеспечивает глубокое проникновение препарата в бронхи. Используется при стационарном лечении. Современные портативные формы небулайзеров доступны и для домашнего применения, но подобное лечение ингалятором проводится лишь по рекомендации и с разрешения врачей.
Содержимое ингаляторов конкретного производителя – это определенные препараты, помогающие купировать приступ бронхиальной астмы либо применяющиеся для длительного лечения. Список ингаляторов постоянно меняется, некоторые препараты, например, фенамин бензедрин, снимаются с производства, выпускаются новые лекарства, которые имеют не столь ощутимые побочные эффекты.
По отдельности аппараты и лекарства не производят, заменить содержимое устройства самостоятельно невозможно, поэтому при выборе ингалятора следует обращать внимание на названия активных веществ. Средства от астмы подразделяются на противовоспалительные, которые устраняют саму причину болезни, и бронхорасширяющие препараты, снимающие приступы удушья.
Дыхательная аллергия опасна приступами удушья, купировать которые помогают бронхолитики нескольких подвидов:
- Симпатомиметики (пирбуретол, левалбутерол, сальбутамол, тербуталин). Расширяют просветы бронхов, стимулируя их рецепторы.
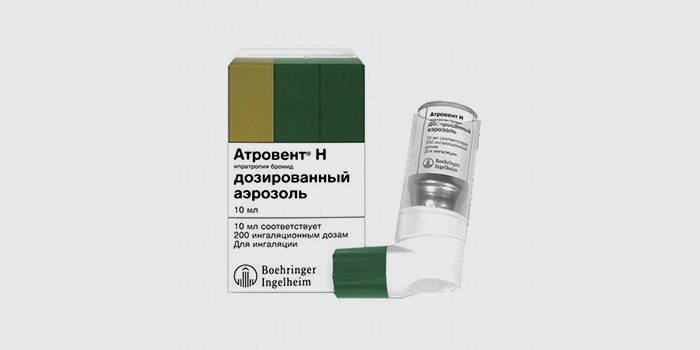
- Блокаторы М-холинорецепторов (атровент или ипратропий). Расслабляют бронхи.
- Метилксантины (аминофиллин, теофиллин). Блокируют определенные ферменты, расслабляют мышцы бронхов.
Как снять приступ астмы или пользоваться ингалятором при ее лечении? Чтобы не совершить ошибок, быстро купировать приступ удушья, не расходовать лекарственное средство понапрасну, необходимо запомнить правила пользования этой удобной и эффективной «палочкой-выручалочкой»:
- Прополощите рот, если в нем есть остатки еды.
- Обхватите баллончик: указательный палец сверху, большой под донышком.
- Снимите крышку.
- Встряхните баллончик.
- Выдохните.
- Обхватите мундштук губами.
- Вдохните одновременно с нажатием указательного пальца на верх баллончика.
- Выньте аппарат изо рта.
- Не дышите секунд 5-10.
- Выдохните.
- Закройте баллончик, уберите.
Лучший пример использования лечебного средства в домашних условиях – наглядная демонстрация. Посмотрите видеоролик, в котором автор подробно рассказывает и показывает, как пользоваться ингалятором «Симбикорт Турбухалер». Как открыть ингалятор и правильно вдохнуть лекарство? Обо всем этом подробно рассказывается в сюжете.
источник
Определения бронхиальной астмы и ключевые положения, эпидемиология.
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, в которых принимают участие многие клетки. Хроническое воспаление обусловливает развитие бронхиальной гиперреактивности, которая приводит к повторяющимся эпизодам свистящих хрипов, одышки, чувства заложенности в груди и кашля.
Диагноз бронхиальная астма можно предположить на основании: эпизоды одышки, кашель, свистящие хрипы, ощущение заложенности груди.
Проведение аллергологического исследования (проб) помогает выявить факторы риска провоцирующие приступы у конкретного больного
Бронхиальной астмой страдает 8-10% взрослого населения в мире. В Российской Федерации распространенность бронхиальной астмы составляет 3,8 на 1000 человек взрослого населения.
Причины развития бронхиальной астмы и факторы риска
Большую роль в развитии астмы играет наследственность и ее генетическая обусловленность. Другими словами астмой нельзя заразиться и она не может появиться из ниоткуда. Астма «заложена» в хромосомном наборе пациента и поэтому избавиться от нее полностью невозможно. У многих пациентов можно проследить семейный анамнез астмы, хотя это не на 100% обязательно.
Суть болезни заключается в патологической реакции бронхиального дерева человека на контакт с аллергеном. В частности при попадании в организм человека аллергена запускается повышенная выработка иммуноглобулина Е, который стимулирует образование биологически активных веществ в приводящих к сужению бронхов, отеку их слизистой оболочки и появлению таких симптомов как кашель, одышка, шумное дыхание, свистящие хрипы и т.д. Астма – это «легочная форма аллергии» на различные вещества (аллергены), в качестве которых могут выступать бытовые аллергены (шерсть животных, пыль, плесень), продукты питания (злаки, орехи), сезонные цветения трав и т.д.
Классификация и симптомы бронхиальной астмы по клиническим признакам (до начала лечения).
Степень тяжести бронхиальной астмы (БА)
Степень 1: интермиттирующая БА
Симптомы реже 1 раза в неделю
Ночные симптомы не чаще 2 раз в месяц
ОФВ1* или ПСВ** ≥80% от должных величин
Степень2: легкая персистирующая БА
Симптомы чаще 1 раза в неделю, но реже 1 раза в день
Обострения могут влиять на физическую активность и сон
Ночные симптомы чаще 2 раз в месяц
ОФВ1 или ПСВ ≥80% от должных величин
Степень 3: персистирующая БА средней тяжести
Обострения могут влиять на физическую активность и сон
Ночные симптомы чаще 1 раза в неделю
ОФВ1 или ПСВ 60-80% от должных величин
Степень 4 : тяжелая персиститирующая БА
Ограничение физической активности
ОФВ1 или ПСВ Диагностика бронхиальной астмы
Несмотря на четкое определение, достаточно яркие симптомы (одышка, свистящие хрипы, кашель) и большие возможности функциональных методов исследования, бронхиальной астмы диагностируют как различные формы бронхита и неадекватно лечат курсами антибиотиков и противокашлевых препаратов. У 3 из 5 больных БА диагноз устанавливается через много лет после дебюта заболевания.
Распространенный тезис о том, что «все, что сопровождается свистящими хрипами, еще не является бронхиальной астмой», необходимо изменить, так как более подходящей точкой зрения является следующая – «все, что сопровождается свистящими хрипами, следует считать астмой до тех пор, пока не будет доказано обратное»
Для диагностики бронхиальной астмы обычно применяют функциональные исследования и аллергологические исследования.
Цель функциональных исследований определить «ответ» бронхиального дерева человека на введение специальных препаратов. Например можно моделировать приступ удушья при бронхиальной астме, путем ингаляции разных доз метахолина. Для проведения этого теста используется специальное оборудование и обученный медперсонал. У здорового человека при ингаляции метахолина –«ответа» бронхиального дерева не будет, и функция внешнего дыхания не изменится.
Противоположным тестом является т.н. тест с бронхолитиком, который показывает обратимость обструкции при ингаляции простейшего бронхорасширяющего препарата Сальбутамола в дозе 400 мкг. Если прирост ОФВ1 (определяется во время спирометрии) более 12% от исходного — результат трактуется как обратимая обструкция, которая весьма характерна для бронхиальной астмы.
Аллергологические пробы используются для определения чувствительности организма к тем или иным аллергенам. Аллергологические исследования обязательны к выполнению и должно проводиться только в специализированных центрах или кабинетах. Основными видами являются скарификационные пробы и исследование «титра аллергенов» в крови больного.
Лечение бронхиальной астмы
Длительный стаж болезни приводит к хроническому дефициту кислорода в организме и формированию вторичных осложнений (энцефалопатия, легочное сердце и т.д.). Чем своевременней будет поставлен диагноз, тем быстрее можно будет начать лечение.
Лечение должно начинаться с ограничения и устранения факторов риска. В жизнь больного астмой должно войти понятие «гипоаллергенный быт». Необходимо избегать контакта с домашними животными (включая птиц и рыб), избавиться от пыльных открытых стеллажей с книгами (предпочтительно закрытые шкафы), избавиться от пуховых подушек и одеял, плесени в доме, цветов, мягких игрушек. Для пациентов имеющих «профессиональную астму» можно посоветовать либо избегать контакта с аллергеном либо сменить род деятельности.
В настоящее время основным методом лечения бронхиальной астмы является лекарственная терапия. Медикаментозные средства при лечении БА могут применяться с целью предотвращения развития симптомов бронхоспазма, контролирующие (противовоспалительные, базисные) препараты и препараты неотложной помощи для устранения развившегося бронхоспазма (симптоматические препараты).
Противовоспалительные препараты призваны контролировать течение заболевания при ежедневном длительном приеме. Симптоматические препараты направлены на быстрое устранение бронхоспазма, приступообразного кашля, свистящих хрипов, чувства стеснения в грудной клетке. Они назначаются «по потребности». К основным средствам для лечения бронхиальной астмы относят ингаляторы содержащие глюкокортикоидные гормоны, антилейкотриеновые препараты и препараты снижающие уровень иммуноглобулина Е. Хорошо себя зарекомендовала аллерген-специфическая иммунотерапия. Однако самым частым методом лечения бронхиальной астмы является – использование ингалятора .
У пациентов с тяжелой астмой, сопровождающееся дыхательной недостаточностью и гипоксией используют кислородную терапию (син. оксигенотреапия, длительная кислородная терапия). Обычно для этих целей применяют кислородный аппарат получивший название — кислородный концентратор , позволяющие устранять симптомы дыхательной недостаточности. Более эффективно использовать длительную кислородную терапию (дышать медицинским кислородом высокой концентрацией не менее 15 часов в сутки, на протяжении месяцев лечения), благодаря которой повышается качество жизни пациентов, а насыщение крови кислородом носит характер плато. Кислородотерапия показана при обострении заболевания, при частых приступах удушья, при нарушении оксигенации крови.
После достижения контроля над бронхиальной астмой необходимо постоянное мониторирование состояния больного с целью минимизации медикаментозной нагрузки, материальных затрат и оптимизации лечения. С этой целью может применяться пикфлоуметрический мониторинг, астма-контрол тест и т.д. Важно убедить и научить пациента самоконтролю и обеспечить врачебное наблюдение за пациентом.
При достижении улучшения состояния и даже достижении контроля важно продолжить терапию в первоначальном объеме до 3 месяцев, а при тяжелом течении заболевания и более и только после этого начинать снижение доз противовоспалительных препаратов до минимальных поддерживающих.
При отсутствии контроля над бронхиальной астмой в ходе мониторирования ее течения может потребоваться увеличение объема терапии.
Какой кислородный концентратор выбрать для кислородной терапии при бронхиальной астме?
Абсолютными лидерами по классу надежности и доверия опытных врачей-специалистов являются кислородные концентраторы, произведенные в Германии.
Основными достоинствами этих аппаратов являются: высокая надежность, стабильность работы, продолжительный срок службы, самый низкий уровень шума, высококачественная система фильтрации, наличие самых последних разработок в системе сигнального оповещения.
Условно, на второе место можно поставить кислородные аппараты, производимые в США. Они мало чем уступают по основным характеристикам немецким аппаратам, но, пожалуй, самый главный их минус – это цена покупки. Хотя нельзя не отметить вес американских приборов, они самые легкие в классе стационарных кислородных концентраторов (вес некоторых моделей аппаратов достигает всего лишь 13,6 кг.).
Из числа бюджетных моделей кислородных концентраторов, рекомендуем обратить внимание на надежные приборы, разработанные и произведенные в Китае торговой марки Армед (Armed).
Главный плюс этих аппаратов – это их низкая цена по сравнению с западными кислородными аппаратами.
Для ценителей дополнительного комфорта перемещения и желания к максимально мобильному образу жизни, рекомендуем обратить внимание на приобретение самых удобных и компактных портативных кислородных концентраторов.
Пациенты, которые используют эти портативные кислородные концентраторы, имеют полную свободу передвижений. Аппарат можно повесить на плечо, либо перевозить при помощи удобной тележки. Портативные кислородные концентраторы так же используются как автономный источник подачи кислорода пациенту на дому, который нуждается в непрерывной кислородной терапии, но по каким то причинам у него дома возникают перебои с электроэнергией. На западе многие пациенты уже постепенно отказываются от стационарных кислородных концентраторов, предпочтя им данные аппараты:
Статью подготовил Гершевич Вадим Михайлович
(врач торакальный хирург, кандидат медицинских наук).
Просто позвоните нам сейчас по телефону бесплатной линии 8 800 100 75 76 и мы с радостью поможем Вам в выборе аппарата, квалифицированно проконсультируем и ответим на все интересующие Вас вопросы.
источник
Бронхиальная астма – сложное заболевание, при котором не обойтись без ингалятора. Астма характеризируется тем, что хроническое воспаление вызывает повышенную чувствительность бронхов.
Если в окружающем пространстве присутствуют провоцирующие факторы (холодный воздух, стресс, аллергены), у больного возникает спазм, при котором он чувствует удушье.
Очень важно реагировать на спазм бронхов мгновенно, в противном случае, человек начнет задыхаться.
Содержимое, Оглавление, Содержание страницы
В лечении бронхиальной астмы медицина далеко продвинулась. Контролировать болезнь и избежать тяжелых обострений помогают лекарственные препараты, которые вводятся в организм при помощи специального прибора – ингалятора.
Как только лекарства проникают в дыхательные пути, они сразу начинают действовать.
Устройство является лучшим способом доставки лекарственного вещества в дыхательные пути.
Принцип действия ингаляционных устройств:
- В ингалятор заливают воду либо гель, который продается в комплекте с колпачком. Устройство является проводником, издающим ультразвуковое колебание в колпачок.
- При вдохе лекарственное вещество за счет ультразвуковых колебаний поступает в легкие.
- Частицы лекарственного препарата, попадающие в органы дыхания, могут варьироваться по размеру. Чем больше вдох, тем больше они уменьшаются, и соответственно, увеличивается их проникающая способность.
Именно поэтому ингаляторы применяют в экстренных случаях. А в период между приступами, лечение бронхиальной астмы осуществляется обычными средствами – инъекциями, сиропами, таблетками.
Ингаляторы, использующиеся при бронхиальной астме, подразделяются на несколько видов.
Каждый производитель выпускает разработанный им тип ингалятора, наполненный определенным лекарственным содержимым.
Существуют даже приборы с различными вкусовыми качествами.
Этот вид ингалятора используют в основном при бронхиальной астме тяжелой формы. Основное содержимое – лекарственная жидкость, которая преобразуется при распылении в мелкодисперсную взвесь.
Следует отметить, что в отличии от порошка, аэрозоль тяжелее, поэтому часть его оседает во рту. Аппарат применяется в основном в условиях стационара.
В домашних условиях допустим только с разрешения лечащего врача
Однако, его преимущество в том, что аппарат не требует от больного бронхиальной астмой соблюдения правил вдоха и выдоха – к органам свободно проникает максимальная доза препарата.
Портативное устройство, подающее лекарственное средство в виде сухого порошка небольшой дозой, за счет чего снимается риск возникновения приступа кашля.
Оснащен встроенным индикатором, который позволяет определить количество оставшегося внутри порошка.
Дополнительное устройство большого размера, за счет чего ингалятор становится неподходящим для карманного использования.
При бронхиальной астме он действует по принципу автоматической системы. Устройство предусматривает использование порошка, дозу которого можно точно регулировать.
Подача лекарственного вещества в нем регулируется автоматически, на этапе вдоха. Благодаря этому свойству прибор считается самым удобным и простым в применении.
Выполнены в виде пластиковых или металлических камер, прикрепляющихся к ингалятору. Работают по принципу клапанного механизма – как только болеющий бронхиальной астмой делает вдох, лекарство попадает в легкие.
При выдохе клапан автоматически закрывается. Данный тип ингалятора простой в применении, поскольку обеспечивает максимальное поступление лекарственного препарата в дыхательные пути.
Целесообразно использовать спайсер при лечении бронхиальной астмы у детей, так как они не всегда правильно дышат во время ингаляции, а устройство, в независимости от дыхания, обеспечит попадание лекарства прямо в легкие.
Это самое удобное и популярное устройство среди большей части астматиков. Прибор представлен в форме баллончика, в котором под давлением находится лекарственное вещество.
Перед тем, как его использовать, следует выдохнуть воздух, а при вдохе сделать впрыскивание препарата.
Действует по схеме, аналогичной обычному аэрозолю: выброс лекарства осуществляется при нажатии колпачка и проникает в легкие.
Сложности с применением устройства могут возникнуть только у людей с больными суставами рук или с нарушенной координацией движений.
Такое широкое разнообразие ингаляторов, позволяет болеющему бронхиальной астмой подобрать для себя самый оптимальный вариант.Устройство должно постоянно присутствовать под рукой у астматиков, чтобы они смогли максимально быстро отреагировать в случае приступа.
Ингалятор снимет обостренные симптомы болезни всего за несколько секунд.
Такой эффект достигается за счет того, что в нем используются малые дозы лекарственных средств. Дополнительно это практически исключает возникновение побочных эффектов.
В независимости от того, какая основа содержится в ингаляторе от бронхиальной астмы, важно правильно его использовать.
Лучше, чтобы первоначальные навыки продемонстрировали представители медицинского персонала.
- Прополоскать рот, чтобы в нем не остались остатки еды.
- Обхватить баллончик: большой палец поставить под донышко, а указательный – сверху.
- Снять крышку и встряхнуть баллончик.
- Сделать полный выдох.
- Плотно обхватить губами мундштук.
- Одновременно с нажатием указательного пальца на баллончик сделать вдох.
- Вынуть ингалятор со рта.
- Задержать на 5-10 секунд дыхание.
- Сделать выдох.
- Закрыть баллончик.
Ингаляторы при бронхиальной астме должен подбирать исключительно лечащий врач.
При этом необходимо учитывать, чтобы устройство с лекарственным препаратом соответствовало основным требованиям:
- простота и удобство в применении;
- соответствие форме заболевания;
- обеспечение оптимального количества лекарственного вещества, которое должно поступить в дыхательные пути.
Также запрещено определять самостоятельно дозу лекарственного средства. При использовании ингалятора при бронхиальной астме, специалист обязан наблюдать за больным, и постепенно (по необходимости) снижать дозу употребляемого лекарства.
Цена на ингаляторы от бронхиальной астмы варьируется в зависимости от его вида и содержащегося в нем лекарственного средства. Значительную роль при этом играет компания-производитель.
Самыми дешевыми ингаляторами являются паровые. Стоимость ультразвуковых небулайзеров варьируется в зависимости от количества функций, которыми оснащено устройство, а также от популярности производителя.
Наиболее дорогостоящим является конвекционный тип компрессорного ингалятора от бронхиальной астмы.
Это связано с тем, что данные устройства оснащены специальными клапанами, регулирующими дозу выпрыскивающегося аэрозоля.
Для профилактики приступов бронхиальной астмы следует вести здоровый образ жизни: не переохлаждаться, не нервничать, дозировать физическую нагрузку, избегать аллергенов и табачного дыма.
Первое упоминание об устройстве для ингаляций датировано IV-м веком до н.э. Прибор, разработанный Гиппократом, представлял собой горшок, в крышке которого находилась соломинка.
Через нее больной бронхиальной астмой вдыхал дым от сжигаемых трав, обладающих бронхорасширяющими свойствами.В 1190 г. н.э., мыслителем и врачом Маймонидом был написан трактат о бронхиальной астме. В нем также больным рекомендуется вдыхать дым от сжигаемых лечебных трав – лобелии, белены, дурмана, белладонны.
Первый аналог современного ингалятора от бронхиальной астмы разработан английским врачом J.Mudge в 1778 г. Прибор напоминал оловянную кружку, через которую больной вдыхал опиум.
Первый портативный небулайзер с ручной помпой был изобретен J.Sales-Girons в 1858 г.
Устройство предназначалось для проведения ингаляций с применением термальной воды.
Первый ингаляторий открылся в Лондоне, где проводились процедуры с использованием сжатого кислорода, ментола, эвкалипта и даже скипидара.
источник
Владельцы патента RU 2626768:
Изобретение относится к медицине, а именно к пульмонологии, и может быть использовано для лечения бронхиальной астмы. Проводят СИПАП терапию с использованием носовой или ротоносовой маски. При одноуровневой СИПАП терапии при использовании аппарата RESMART CPAP с отсутствием автоматической верхней границы вдоха подбирают лечебное давление на выдохе (ЕРАР), комфортное для пациента. При использовании аппарата RESMART СРАР Auto с автоматической верхней границей вдоха устанавливают давление на выдохе 5-8 см вод. ст., максимальное давление — 20 см вод. ст. При двухуровневой СИПАП терапии при наличии у аппарата RESMART ВРАР 25 Auto автоматической верхней границы вдоха, устанавливают давление на выдохе 5-10 см вод. ст., поддержка давлением — 12-17 см вод. ст., максимальное давление — 25 см вод. ст. Температура работы увлажнителя аппарата — 37°С. СИПАП терапию проводят вне обострения бронхиальной астмы утром и вечером по 30-60 минут. При обострении — до купирования бронхоспазма от 5 до 16 раз за сутки. Способ позволяет эффективно проводить лечение бронхиальной астмы за счет снижения накопленного внутри альвеол давления при использовании оптимальных режимов СИПАП терапии. 1 з.п. ф-лы, 1 табл., 4 пр.
Изобретение относится к медицине, а именно к пульмонологии, и может быть использовано для лечения бронхиальной астмы любого генеза у детей и взрослых.
Бронхиальная астма — хроническое заболевание, являющееся причиной значительного ограничения жизнедеятельности, снижения социальной и физической активности, качества жизни. Бронхиальная астма является одним из самых распространенных хронических заболеваний, и частота ее продолжает расти. По статистическим данным Министерства здравоохранения РФ число больных бронхиальной астмой ежегодно увеличивается в среднем на 7%. Заболевание оказывает огромное влияние на уровень и характер профессиональной деятельности. Его тяжелые формы сопровождаются нарушением функций не только органов дыхания, но и других систем, высокой частотой утраты трудоспособности, требующей длительного приема лекарственных средств, и приводят к инвалидности. Основной причиной наступления неблагоприятного исхода заболевания является отсутствие адекватного лечения больных, отсутствие систематического врачебного наблюдения, тяжелое течение заболевания, поэтому создание способов, позволяющих быстро и эффективно купировать приступ бронхиальной астмы, а также производить лечение астмы любого генеза является актуальным.
Известен способ лечения бронхиальной астмы с помощью небулайзеров. Цель небулайзерной терапии при неотложной терапии астматического приступа состоит в доставке высокой дозы препарата в аэрозольной форме непосредственно в бронхи больного и получении клинического эффекта за короткий период времени (5-10 мин). (Небулайзерная терапия бронхиальной астмы, Верткин А.Л., Элькис И.С., Кривцова Е.В. и др. «Неотложная терапия» 2001, №1, с. 28-35).
Недостатком известного способа является его низкая эффективность. Небулайзерную терапию необходимо применять длительное время; более того, известный способ не подходит для лечения непосредственно приступа бронхиальной астмы, выраженный бронхоспазм купируется очень долго, или не купируется вообще.
Наиболее близким по достигаемому техническому результату является способ лечения бронхиальной астмы путем использования фармакологических препаратов (фармтерапия), а именно антилейкотриеновых препаратов, среди которых наибольший интерес представляют селективные антагонисты рецепторов цистеиновых лейкотриенов — Сингуляр (монтелукаст) и Аколат (зафирлукаст). У детей и взрослых препараты уменьшают аллергическое воспаление, снижают бронхиальную гиперреактивность, тормозят развитие ранней и поздней фазы аллергической реакции. (Guidelines for the diagnosis and management of asthma: NIH publication N97-4051, 1997).
Однако недостатками известного способа являются относительно низкая эффективность, дороговизна и сложность, возможность возникновения осложнений в виде аллергических и других побочных реакций на фармацевтические препараты.
Авторы предлагают высокоэффективный способ лечения бронхиальной астмы (фигура) путем применения аппарата одно или двухуровневой СИПАП терапии с носовой или ротоносовой маской, позволяющий убрать обструкцию бронхов без применения лекарственных препаратов. Аппарат через носовую или ротоносовую маску создает постоянное положительное давление в бронхах, что поддерживает их постоянно в раскрытом состоянии. Как следствие бронх перестает спадаться на выдохе, что приводит к полному опорожнению альвеолы от давления и делает газообмен в альвеоле адекватным.
Техническим результатом заявляемого изобретения является повышение эффективности лечения бронхиальной астмы.
Технический результат достигается путем применения аппарата одно или двухуровневой СИПАП терапии, сначала используют аппарат одноуровневой СИПАП терапии, например RESMART CPАР, для этого пациенту надевают носовую или ротоносовую маску и при отсутствии у аппарата автоматической верхней границы вдоха подбирают лечебное давление (ЕРАР) комфортное для пациента, а при повышении лечебного давления выше 10 мм вод. ст., используют аппарат двухуровневой СИПАП терапии, например RESMART ВРАР; при наличии у аппарата автоматической верхней границы вдоха, например RESMART СРАР Auto или Resmart ВРАР 25 Auto используют следующие настройки: для RESMART СРАР Auto давление на выдохе — 5-8 см вод. ст., максимальное давление — 20 см вод. ст.; для Resmart ВРАР 25 Auto давление на выдохе 5-10 мм вод. ст., поддержка давлением — 12-17 см вод. ст., максимальное давление — 25 см вод. ст., параметры давлений и остальные параметры настроек подбирают по уровню комфорта для пациента; лечение аппаратом одно или двухуровневой СИПАП терапии вне обострения бронхиальной астмы проводят утром по 30-60 минут и вечером по 30-60 минут, при обострении бронхиальной астмы — до купирования бронхоспазма от 5 до 16 раз за сутки, время сеанса не ограничено, температура работы увлажнителя аппарата необходима 37°С, независимо от модели аппарата.
Способ лечения бронхиальной астмы осуществляют следующим образом.
В таблице показано сравнение по эффективности лечения заявляемого способа с аналогами.
Заявляемый способ не ограничен в применении определенного типа аппарата и может осуществляться любым аппаратом одно или двухуровневой СИПАП терапии, например RESMART СРАР или RESMART ВРАР.
В любых условиях, пациенту надевают носовую или ротоносовую маску и начинают неинвазивную вентиляцию легких, подбирая давление на вдохе и выдохе аппарата таким образом, чтобы оно с одной стороны было оптимальным для снижения давления внутри альвеолы, с другой стороны хорошо переносилось пациентом. Так, например, подключая к аппарату одноуровневой СИПАП терапии RESMART СРАР подбирают лечебное давление (ЕРАР) до уровня максимально комфортного спонтанного дыхания, принятое за лечебное давление. Если лечебное давление выше 10 мм вод. ст., то необходимо использовать аппарат двухуровневой СИПАП терапии, например RESMART ВРАР, в виду того что спонтанное дыхание на давлении выше 10 см вод. ст. затруднительно для пациента и нужна поддержка на вдохе (IPAP). Давление поддержки на вдохе выставляют в соответствии с комфортным состоянием пациента.
Таким образом, аппарат, создавая давление снаружи, раскрывает бронхи, а в случае, когда это давление значительное — помогает сделать пациенту вдох.
При наличии у аппарата автоматической верхней границы вдоха, например RESMART CP АР Auto или Resmart ВРАР 25 Auto имеется возможность не подбирать уровень давлений, а выставить следующие настройки: для RESMART CP АР Auto давление на выдохе — 5-8 см вод. ст., максимальное давление — 20 см вод. ст.; для Resmart ВРАР 25 Auto давление на выдохе 5-10 мм вод. ст., поддержка давлением — 12-17 см вод. ст., максимальное давление — 25 см вод. ст. Остальные параметры настроек подбирают по уровню комфорта для пациента.
Таким образом, автоматический аппарат, если у пациента не было вдоха, сам будет поднимать давление до тех пор, пока пациент не сделает вдох, т.е. постоянное положительное давление будет повышаться до уровня уже набранного давления в альвеолах. Кроме того, имеющийся в аппарате увлажнитель будет подавать подогретый до 37°с увлажненный воздух, что будет разжижать мокроту и положительно сказываться на улучшении бронхиального дренажа.
Лечение аппаратом одно или двухуровневой СИПАП терапии проводят в следующем режиме:
— вне обострения бронхиальной астмы утром и вечером по 30-60 минут;
— при обострении бронхиальной астмы до 5-16 раз за сутки — до купирования бронхоспазма.
Время лечения не ограничено.
В виду малой инвазивности и невозможности возникновения осложнений, заявляемый способ лечения бронхиальной астмы может быть применен при лечении бронхиальной астмы, приступа бронхоспазма в любых условиях, в том числе в случае невозможности проведения терапии лекарственными препаратами, а так же в комплексе с лекарственной терапией бронхиальной астмы в сочетании с любыми препаратами.
Заявляемый способ также может быть применен при низкой эффективности терапии ингаляционными лекарственными препаратами для увеличения их эффективности.
Заявляемый способ был применен в НУЗ ОКБ на ст. Барнаул у пациентов с бронхиальной астмой в сочетании с лекарственной терапией и без нее, а так же в санатории Белокуриха Росздрава у 68 детей в качестве монотерапии при бронхиальной астме.
Клинические примеры применения СИПАП терапии для лечения бронхиальной астмы
Пациент Б., 80 лет, поступил в НУЗ ОКБ на ст. Барнаул 14/7-15 с диагнозом: Бронхиальная астма, ИБС, стенокардия напряжения, пароксизмальные нарушения ритма. Тяжесть состояния пациента обусловлена недостаточностью кровообращения на фоне гиповентиляции и накопления давления внутри альвеолы, состоянием хронического ацидоза в сочетании с формированием сердечной недостаточности. С целью снижения постнагрузки на правые отделы сердца, увеличения экстракции CO2, снижения давления в малом круге рекомендована неинвазивная вентиляция легких аппартом Resmart BP АР 25а со следующими настройками: Mode Auto S/EPAP-8/IPAP-15/TiMin-0.2/TiMAX-2.2/MaxIPAP-18/Ramp-0/InitEPAP-4 Heater-5/Reslex-3/RiseTime-3/Sense-1/Isense-1/Esense-1. Неинвазивная вентиляция легких носоротовой маской, размер L. Через 10 минут применении аппарата пациентом отмечено значительное улучшение состояния, снижение уровня одышки, повышение толерантности к физической нагрузке. Рекомендовано постоянное применение аппарата Resmart BP АР 25а с вышеприведенными настройками в следующем режиме: Утром, в обед, вечером, перед сном по 30-60 мин с целью снижения прогрессии сердечной недостаточности, снижения одышки, улучшения параметров спонтанной вентиляции, перед- и после физической нагрузки. В течение всего времени применения аппарата приступов удушья не было. Была снижена доза лекарственных препаратов для лечения бронхиальной астмы ориентировочно, в 3 раза.
Пациентка И., 55 лет поступила в НУЗ ОКБ на ст. Барнаул 13/3-15 с диагнозом: Бронхиальная астма, выраженный бронхоспазм в тяжелом состоянии тяжесть состояния обусловлена обострением бронхиальной астмы и имеющимся бронхоспазмом. Исходное SPO2 — 87%. ЧСС — 120 в мин. Жалобы на одышку смешанного инспираторного и экспираторного генеза. В течение 15 лет принимает препараты для лечения бронхиальной астмы. Отмечает низкую эффективность препаратов. Учитывая данные анамнеза и физикального обследования, имеется накопление давления внутри альвеол, провоцирующее приступ бронхиальной астмы и бронхообструкцию. Произведена настройка аппрата неинвазивной вентиляции RESmart CPАР Auto по данным респираторного монитора подобрано «лучшее ПДКВ» +9,0 см вод. ст. После начала неинвазивной вентиляции бронхоспазм купирован через 3 минуты. Через 15 минут неинвазвиной вентиляции пациентка субъективно отмечает значительное улучшение, снижение одышки, большую удовлетворенность вдохом, повышение толерантности к физической нагрузке. С целью профилактики бронхоспазма рекомендована неинвазивная вентиляция легких аппаратом RESmart CPАРAuto 3-6 раз в течение суток на период обострения. Маска ротоносовая, размер М. Для дальнейшего лечения бронхиальной астмы на дому рекомендовано ежедневное применение аппарата 1-2 раза в сутки (вечер-утро) по 20-40 мин вне обострения бронхиальной астмы. В период обострения применение до 7-8 раз в сутки. Настройки аппарата: Mode-CPAP/ThreatP-10/ManualP-2/Ramp-30/InitP-9.0/Reslex-3/Sensetive-1. В результате выполнения рекомендаций на дому по настоящее время (10/8-15) приступов бронхоспазма не зарегистрировано. Лекарственную терапию на дому не получает.
Пацентка Н., 49 лет. Поступила на амбулаторный прием в отделении упльмонологии НУЗ ОКБ на ст. Барнаул 16/1-15. Диагноз: Бронхиальная астма, обострение, приступ бронхоспазма. Исходное SPO2 — 84%. Жалобы на выраженную одышку смешанного инспираторного и экспираторного генеза. Анамнестически приступ бронхоспазма 1 раз в 2-3 дня на протяжении последнего месяца. Купируется в течение 2-4 часов применением ингаляторов и небулайзера. После купирования приступа отмечает выраженную тахикардию, иногда нарушения ритма. Учитывая данные анамнеза и физикального обследования у пациентки имеется накопление давления внутри альвеол, провоцирующего приступ бронхиальной астмы и генерализованную бронхообструкцию. Произведена настройка аппарата неинвазивной вентиляции RESmart СРАР Auto по данным респираторного монитора подобрано «лучшее ПДКВ» +7 см вод. ст. Через 5 минут после неинвазивной вентиляции бронхообструкция купирована, субъективно отмечает значительное улучшение, снижение одышки, большую удовлетворенность вдохом, повышение толерантности к физической нагрузке. SPO2 — 98%. С целью снижения прогрессии бронхиальной астмы рекомендована неинвазивная вентиляция легких аппаратом RESmart СРАР Auto 5-7 раз времени в течение суток в ходе обострения, 2-3 раза в сутки вне обострения в домашних условиях. Маска ротоносовая, размер L. Настоятельно рекомендовано: отменить небулизацию беродуалом и клинилом в виду развития тахикардии после применения. Пациентка последовала рекомендациям. По настоящее время (10/8-15) приступов бронхообструкции не было.
Клинический пример применения СИПАП терапии автосипапом в ФГБУ Детский санаторий «БЕЛОКУРИХА» Министерства Здравоохранения Российской Федерации. С целью профилактики бронхоспазма, а также лечения обострений бронхиальной астмы в детском санатории Белокуриха Минздрава России применяется неинвазивная вентиляция легких аппаратами СИПАП терапии по 30 минут 1 раз в день у детей с бронхиальной астмой вне обострения и по 60-120 минут 2-3 раза в день в случае поступления в санаторий с обострением бронхиальной астмы. Терапия фармацевтическими препаратами не применяется. За период с ноября 2014 г по настоящее время, таким образом пролечено 43 ребенка, с установленном на досанаторном этапе диагнозом бронхиальная астма. В 3-х случаях при поступлении в состоянии бронхоспазма — бронхоспазм купирован полностью. Рецидивов за время пребывания в санатории не было. В остальных случаях, даже при возникновении инфекционных осложнений (бронхит-10 случаев, пневмония-1 случай) на фоне уже установленного диагноза бронхиальная астма приступов бронхоспазма у детей за все время нахождения в санатории не было. Лекарственная терапия бронхиальной астмы и приступов бронхоспазма на протяжении вышеуказанного времени в санатории не проводилась.
Заявляемый способ лечения бронхиальной астмы позволяет осуществлять лечение бронхиальной астмы любого генеза, а также купировать приступ при постоянном применении за счет снижения накопленного внутри альвеол давления, купировать прогрессирование заболевания и постепенный переход астмы в ХОБЛ.
1. Способ лечения бронхиальной астмы, включающий проведение СИПАП терапии с использованием носовой или ротоносовой маски, причем при одноуровневой СИПАП терапии при использовании аппарата RESMART CPAP с отсутствием автоматической верхней границы вдоха подбирают лечебное давление на выдохе (ЕРАР), комфортное для пациента, при использовании аппарата RESMART СРАР Auto с автоматической верхней границей вдоха устанавливают давление на выдохе 5-8 см вод. ст., максимальное давление — 20 см вод. ст.; при двухуровневой СИПАП терапии при наличии у аппарата RESMART ВРАР 25 Auto автоматической верхней границы вдоха устанавливают давление на выдохе 5-10 см вод. ст., поддержка давлением — 12-17 см вод. ст., максимальное давление — 25 см вод. ст.; температура работы увлажнителя аппарата — 37°С; СИПАП терапию проводят вне обострения бронхиальной астмы утром и вечером по 30-60 минут, при обострении — до купирования бронхоспазма от 5 до 16 раз за сутки.
2. Способ по п.1, отличающийся тем, что при повышении лечебного давления на выдохе выше 10 см вод. ст. при проведении одноуровневой СИПАП терапии переходят к двухуровневой СИПАП терапии.
источник