Эндогенная бронхиальная астма – это хроническая патология дыхательных путей, в основе которой лежит воспалительный процесс. Причиной подобного воспаления является высокая чувствительность (гиперреактивность) бронхов, а также различные болезни дыхательных путей. Отличительной особенностью эндогенной формы является отсутствие аллергических симптомов, что осложняет лечение.
Согласно международной классификации болезней 10-го пересмотра (МКБ-10), астму можно разделить на несколько следующих форм:
- Экзогенная форма (в русскоязычной литературе часто именуется атопической). Вызывается специфическим внешним аллергеном.
- Эндогенная форма (в русскоязычной литературе именуется инфекционно-аллергической астмой). Провоцируется внутренними стимулами организма (пневмонией, ОРВИ и т. д.).
- Смешанная астма. Представляет собой комбинацию экзогенных и эндогенных форм.
- Неуточненная форма. Форма астмы с неустановленной причиной появления.
Основным симптомом является ярко выраженный приступ одышки (удушья). Помимо этого, существует целый ряд признаков, по наличию которых можно судить о наличии этой болезни. Эти признаки выглядят следующим образом:
- Регулярное появление ощущения стеснения в грудной клетке.
- Частое затруднение дыхания.
- Появление одышки, свистящего дыхания и кашля.
Подобные симптомы часто возникают по ночам, после физических нагрузок, при попадании в дыхательные пути определенных веществ. Стоит обратить внимание на облегчение состояния после приема бронхорасширяющих препаратов. Отличительной чертой эндогенной бронхиальной астмы является выраженная тенденция к прогрессированию болезни. Кроме того, у пациента наблюдается гиперчувствительность к продуктам жизнедеятельности бактерий, а также к самим бактериям.
Выделяются три периода развития приступа удушья при эндогенной бронхиальной астме. Вот они:
- Период предвестников. Состоит в возникновении за некоторое время до приступа (от минут до часов) предвестников его появления. К таковым относятся чихание, заложенность в носу, першение в горле, зуд кожи вокруг носа, чувство наличия песка в глазах. Иногда может появляться кашель.
- Период разгара. Собственно приступ. Характеризуется сухим, изнуряющим кашлем, тяжестью в груди, удушьем экспираторного типа (сложно «свободно выдохнуть»).
- Период обратного развития. На этом этапе дыхание больного становится легче, начинается отход вязкой мокроты.
Вне приступа, как правило, больной чувствует себя удовлетворительно. Однако при дальнейшем развитии патологии состояние больного ухудшается, что может привести к развитию легочной, а затем и сердечной недостаточности.
При легком приступе удушья проводится его купирование стандартными средствами. Также применяются различные отвлекающие действия, вроде разговора с больным, горчичников или теплой ванны для ног.
Средне-тяжелый приступ купируется введением адреналина подкожно. Одновременно возможно применение эфедрина.
При тяжелом приступе необходимо вызывать скорую помощь и параллельно ввести адреналин и глюкокортикостероиды.
Тяжесть заболевания определяется интенсивностью проявления симптомов до начала лечения. Также одним из наиболее важных показателей тяжести является ОФВ1 — объем форсированного воздуха за 1 секунду. В наши дни выделяют следующие степени тяжести:
- Наиболее слабая – астма с легким эпизодическим течением. При такой форме характерно редкое проявление симптомов. Так, приступы удушья происходят не чаще раза в неделю, по ночам симптомы беспокоят не чаще раза в месяц, обострения коротки, ОФВ1 достигает 80 % от здоровых значений.
- Патология с легким персистирующим течением. В этом случае удушье наступает уже чаще раза в неделю (но не ежедневно), по ночам симптомы начинают беспокоить до 2 раз в месяц, обострения приводят к нарушениям сна и двигательной активности. ОФВ1 также достигает 80 %.
- При эндогенной бронхиальной астме средней степени тяжести симптомы проявляются каждый день и более одного раза в неделю ночью. ОФВ1 составляет 60-80 % от здоровых показателей.
- Наконец, при высокой степени тяжести астма протекает тяжело, симптомы проявляются каждый день. Обострения и ночные проявления симптомов происходят чаще, двигательная активность ограничена. ОФВ1 при этом составляет менее 60 %.
Для точной диагностики необходимо для начала изучить историю болезни. Эндогенная форма бронхиальной астмы чаще всего наблюдается у людей в возрасте 30-40 лет, как правило, уже имеющих изменения воспалительного характера в дыхательных путях и/или долго контактировавших с ирригантами.
Существует значительное количество методов, позволяющих провести диагностику астмы. При этом необходимо учитывать, что один анализ не даст полной картины, нужно применить одновременно несколько методов. Кроме того, не стоит заниматься самодиагностикой, а лучше доверить это профессионалам. Список методов, а также наблюдаемые при астме показатели ниже:
- Общий анализ крови. Выявляет выраженную эозинофилию.
- Общий анализ мокроты. При астме в мокроте содержатся спирали Куршмана, кристаллы Шарко-Лейдена, «тельца Креолы» а также высокое содержание эозинофилов и клеток цилиндрического эпителия.
- Биохимическое исследование крови. Наблюдается повышение уровня α- и β-глобулинов.
- Иммуннограмма. Показывает снижение деятельности и количества Т-супрессоров и повышение уровня иммуноглоблинов.
- Рентгенограмма легких. Во время приступа и/или при длительном течении болезни видны признаки эмфиземы легкого (легких). На начальных этапах развития, вне приступов, изменения не наблюдаются.
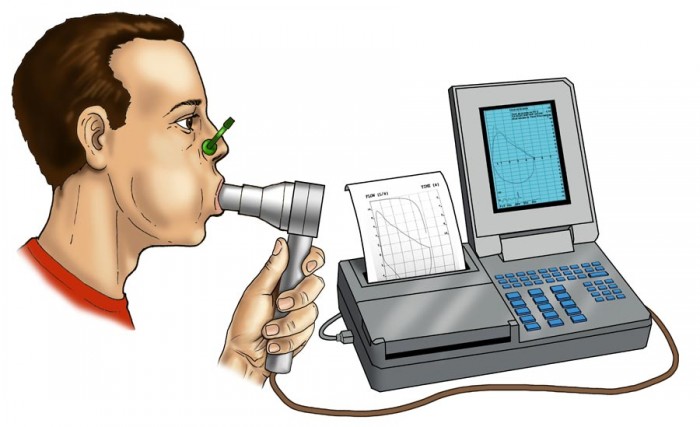
- Спирография. Показывает снижение жизненной емкости легких и ОФВ1.
- Пикфлуометрия (замер максимальной скорости выдоха). Исследование, проводящееся не только для диагностики заболевания, но и для контроля состояния больного. Проводится два раза в сутки на протяжении всего курса лечения при помощи специального прибора — пикфлуометра.
- Оценка аллергического статуса. Применяются различные виды тестов с предполагаемыми аллергенами. При эндогенной форме дают отрицательный результат.
Особенностью лечения эндогенной бронхиальной астмы является отсутствие процедуры гипосенсибилизации ввиду отсутствия выраженного аллергена.
Процесс лечения состоит из трех элементов:
- Образовательная программа. Заключается в овладении больным способами профилактики болезни и индивидуальном контролировании своего состояния при помощи пикфлоуметра.
- Непосредственно лечение (медикаментозное воздействие и физиотерапия). Подразделяется на несколько ступеней.
- Исключение факторов, провоцирующих развитие болезни.
Для терапии эндогенной бронхиальной астмы применяются следующие категории лекарств:
- Ингаляционные глюкокортикостероиды («Флутиказон», «Будесонид», «Флунизолид» и др.). Противовоспалительные препараты.
- Системные глюкокортикостероиды («Преднизолон», «Дексаметазон»). Гормональные препараты, служат для снятия воспаления.
- β2-агонисты короткого действия («Сальбутамол»). Купируют приступы удушья.
- β2-агонисты длительного действия («Сальметерол», «Формотерол»). Купирование бронхоспазмов и профилактика.
- Ингаляционные М-холиноблокаторы (ипратропия бромид).
- Препараты метилксантина («Эуфиллин», «Теопэк» и др.). Снимают бронхоспазм.
Описанные группы препаратов от эндогенной бронхиальной астмы (за исключением пунктов 2 и 6) принимают при помощи специального ингалятора.
Инструкции по применению к «Будесониду» для ингаляций, «Сальбутамолу», «Сальметеролу» и другим подобным препаратам весьма сходны, поэтому можно составить некоторые общие рекомендации.
Итак, для купирования наступающего приступа удушья ингалируют одну-две дозы аэрозоля. Для этого нужно перевернуть баллон клапаном вниз и, обхватив мундштук губами, сделать один-два глубоких вдоха. В случае если в течение пяти минут не наступает улучшение, процедуру повторяют. Комбинации из нескольких препаратов и ежедневная профилактическая дозировка подбираются врачом индивидуально, исходя из возраста больного и тяжести заболевания.
Если инструкция по применению к «Будесониду» для ингаляций или любому другому препарату была утеряна, ее можно восстановить при помощи соответствующего поискового запроса.
Внимание! Ни в коем случае не стоит заниматься самолечением и принимать лекарства не по инструкции. Это может привести к появлению побочных эффектов (при превышении дозировки) и развитию осложнений (при слишком низких дозах).
Структура ступеней лечения астмы соответствует степеням тяжести заболевания, от самой легкой до самой тяжелой формы.
Степень 1. Соответствует легкой интермитирующей степени астмы. При этой степени лечения пациентам назначаются препараты из группы β2-агонистов короткого действия («Орципреналин», «Гексапреналин», «Сальбутамол»). Назначение препаратов производится как для лечения, так и для профилактики (например, перед физической нагрузкой).
Ступень 2. Соответствует астме с легким персистирующим течением. Назначаются препараты натрия, такие как «Недокромил» или «Кромогликат». Если их эффекта недостаточно, назначаются ингаляционные глюкокортикостероиды в низкой дозировке, теофиллин или антилейкотриеновые препараты. β2-агонисты иногда применяются, чтобы устранить приступы удушья.
Ступень 3. Соответствует средней тяжести течения болезни. Ингаляционные глюкокортикостероиды применяются уже в средних дозах. Часто комбинируются с β2-агонистами длительного действия, теофиллином или антилейкотриеновыми препаратами. Кроме того, β2-агонисты по-прежнему применяются для купирования приступов.
Ступень 4. Соответствует тяжелой степени заболевания. Применяются высокие дозы ингаляционных глюкокортикостероидов, назначается длительный курс приема кортикостероидов внутрь.
В качестве дополнения к стандартным средствам лечения астмы часто применяется специальная лечебная физкультура. Целью применения ЛФК является предупреждение дальнейшего развития болезни.
Внимание! Выполнение ЛФК допускается только во время ремиссии болезни, при этом обязательно всегда иметь с собой ингалятор для астматиков!
Комплекс упражнений выполняется в течение 10-30 минут 1-3 раза в день и составляется индивидуально, лечащим врачом.
Занятия спортом также допустимы при астме. Однако предпочтение стоит отдавать дисциплинам, развивающим диафрагму и плечевой пояс.
Часто бронхиальная астма осложняется появлением легочной эмфиземы и вторичной легочно-сердечной недостаточности.
В случае отсутствия своевременного лечения возможно возникновение т.н. астматического статуса. У этого осложнения выделяют три стадии:
- Стадия 1. Именуется стадией начальной компенсации. Является, по сути, затянувшимся на длительное время (более 12 ч) приступом удушья. На этой стадии у пациентов перестает отходить мокрота, развивается устойчивость к бронхолитическим (противоспазмовым) препаратам.
- Стадия 2. Также известна как стадия декомпенсации. На этом этапе происходит нарушение дренажной функции бронхов. Из-за этого возникает нарушение — недостаток кислорода в крови и избыток углекислого газа.
- Стадия 3. Стадия гиперкапнической комы. Характеризуется дальнейшим снижением содержания кислорода в крови и увеличением содержания углекислого газа. Из-за этого могут возникать тяжелые невралгические расстройства, гемодинамические нарушения, в некоторых случаях возможна смерть больного.
Для профилактики бронхиальной астмы в основном предпринимают борьбу с профессиональными вредностями, вредными привычками. Также нужно заниматься профилактикой развития других легочных патологий, всегда носить с собой ингалятор для астматиков и проводить санацию очагов хронической инфекции (в особенности в носоглотке).
источник
Эндогенная бронхиальная астма – особая форма заболевания не связанная с аллергическими реакциями организма. Как правило, такое течение болезни возникает по причине осложнений бактериальных, вирусных или респираторных инфекций, поражающих дыхательную систему. Эндогенная форма астмы чаще наблюдается у детей. Для этого диагноза характерен длительный воспалительный процесс в органах дыхания, а также чрезмерное выделение мокроты, провоцирующей сильный спазм бронхов и удушье.
Экзогенная бронхиальная астма — особая форма заболевания аллергического происхождения. Болезнь развивается вследствие иммунной реакции организма на определенные раздражители. Воздействующие на слизистую оболочку бронхиол химические элементы, провоцируют приступы удушья, которые, как правило, прекращаются после устранения аллергена. Повторное воздействие раздражителей вызывает осложнение, поэтому больному рекомендовано полное исключение контакта с опасными веществами, вызывающими аллергическую реакцию.
Бронхиальная астма экзогенной и эндогенной формы отличаются по происхождению, но имеют схожую симптоматику, поэтому перед тем, как приступить к лечению болезни, важно в точности определить провокатора данной патологии.
Как уже говорилось, экзогенная форма астмы формируется под воздействием определенных веществ, вызывающих аллергическую реакцию.
Наиболее вероятные причины развития осложнений при таком заболевании:
- шерсть животных, одежда из шерстяных тканей;
- прием медицинских препаратов, провоцирующих развитие аллергии;
- споры грибов, плесень;
- пыльца цветущих растений;
- домашняя пыль, пылевые клещи;
- загрязненная атмосфера, что особо актуально для больших городов (загазованность кислорода);
- не качественные продукты питания и др.
Экзогенная астма – самая распространенная форма заболевания бронхиальной асмты.
Как правило, она имеет сравнительно легкое течение. Болезнь может носить наследственный характер, или развивается постепенно, по причине особенностей иммунной системы человека.
Помимо приступов удушья при осложнении экзогенной формы заболевания, также могут наблюдаться другие симптомы: слезоточивость глаз, насморк, чихание и т.д.
Эндогенная астма – самая редкая форма бронхиального заболевания. Она не передается наследственным путем, поэтому может возникнуть совершенно неожиданно, вследствие определенного фактора, способствующего развитию данной формы. Как правило, причиной возникновения эндогенной астмы являются не долеченные заболевания дыхательных путей, а также рото- или носоглотки.
По статистике, эндогенному типу бронхиальной астмы чаще подвержены женщины, что обусловлено большей склонностью к респираторным заболеваниям и гормональной неустойчивостью слабого пола.
Болезнь имеет прогрессирующее формирование. Изначально, больного беспокоят незначительные симптомы, но вскоре, эти признаки заметно усиливаются и приобретают ярко выраженную форму. При таком течении, осложняются важные процессы жизнедеятельности в организме человека, поэтому очень важно выявить эндогенный тип астмы на начальном этапе развития, чтобы начать своевременную борьбу с этим опасным недугом.
Вероятные причины, способствующие формированию эндогенной астмы:
- нарушения в работе эндокринной системы;
- слабый иммунитет;
- неправильный обмен веществ в организме;
- инфекции в дыхательных органах, затрудняющие процесс дыхания.
Самое опасное развитие эндогенной формы наблюдается при выявлении деформации грудной или легочной клетки, а также в бронхиальной области. При таком течении заболевания, определяется серьезная патология, сопровождающаяся множественными осложнениями.
Первый признак эндогенной бронхиальной астмы – неприятные ощущения при вдыхании воздуха. Некоторые симптомы напоминают развитие простудного заболевания: чихание, заложенность носа, насморк и т.д. В ночное время, больного может беспокоить характерное удушье. Нередко возникают болезненные ощущения в грудном отделе. Постепенно, симптоматика обретает более выраженную форму, что не позволяет человеку вести нормальную жизнедеятельность.
К дополнительным признакам эндогенной астмы также относят сильные хрипы, отдышку, в некоторых случаях появляется покраснение или сыпь на кожных покровах. Больной человек может жаловаться на частые головные боли длительного характера. В ночное время, люди с таким диагнозом, нередко страдают от бессонницы.
У женщин, имеющих определенные проблемы с гормональным фоном, часто ухудшается общее самочувствие. Естественно, все эти признаки не могут устраниться без лечения, поэтому визит к пульмонологу должен быть незамедлительным!
Прогрессирующее развитие эндогенной астмы замечается у людей зрелого возраста. У пациентов от 50 и старше, очень быстро формируется симптоматика, усиливающаяся с каждым днем. Чтобы не допустить опасного для жизни человека осложнения, рекомендуется при выявлении первых признаков бронхиальной астмы, обратиться за помощью в медучреждение по месту жительства.
Эндогенные и экзогенные формы бронхиальной астмы в некоторых случаях синтезируются. Такое течение болезни классифицируется как смешанный тип, для которого характерен более агрессивный и выраженный процесс симптоматики.
Смешанный тип бронхиальной астмы имеет некоторые особенности:
- прогрессирующее развитие болезни;
- приступы удушья наступают очень часто, имеют продолжительный характер;
- высокая вероятность осложнений;
- возможна интоксикация организма и высокая температура тела (при инфекционном течении болезни).
Если смешанная астма развивается на фоне аллергических реакций, температура тела не повышается, но больной может испытывать сильную отдышку, даже в период покоя. Симптомы обострения эффективно устраняются бронхолитическими препаратами.
У пациентов, страдающих бронхиальной астмой смешанной формы, часто обнаруживаются инфекционные очаги в органах дыхания, в пищеварительной системе, или же в лор-отделе. Особенности данного вида заболевания, легко определяются по составу периферической крови. Для точного определения вида бронхиальной астмы, больному необходимо пройти комплексное обследование, по назначению лечащего доктора.
Стандартная диагностика при подозрении на астму включает:
- визуальный осмотр пациента, с прослушиванием легочной паренхимы и изучением истории болезни;
- лабораторные анализы (крови, мочи, мокроты);
- мокротный посев, позволяющий специалисту идентифицировать степень поражения организма;
- флюорография;
- спирометрия;
- рентгенография;
- кожные тесты (при аллергическом развитии);
- УЗИ-диагностика.
При выявлении эндогенной формы астмы, пациенту показана регулярная диагностика, с периодичностью 6-7 месяцев. Профилактическое обследование позволяет удерживать контроль над состоянием больного, не допуская возможных рисков осложнения.
Медикаментозная терапия при лечении бронхиальной астмы эндогенной, смешанной и экзогенной формы, предусматривает применение комбинированных препаратов, купирующих приступы болезни и предупреждающих риски осложнений во время рецидивов.
Особое внимание нужно уделять лечению бронхиальной астмы со смешанным генезом. Помимо симптоматической терапии, больному назначается базовый курс, включающий противовоспалительные средства, кортикостероиды, бета-2-агонисты и другие медикаменты.
При лечении бронхиальной астмы может быть назначен курс точечного массажа, ЛФК, дыхательная гимнастика под руководством опытного специалиста, аэроионотерапия или иглорефлексотерапия. Эти процедуры эффективно способствуют выздоровлению и заметно уменьшают риски возникновения приступов и осложнений.
Если медикаментозное лечение не принесло ожидаемых результатов, больному может быть показано хирургическое вмешательство, предусматривающее тотальное устранение накопившегося секрета в дыхательных органах и исправление деформации, если такая патология была выявлена во время обследования. После операции, состояние больного заметно улучшается, а вся агрессивная симптоматика исчезает.
Некоторые люди, страдающие данным заболеванием, привлекают в лечении методы народной медицины. Разнообразные отвары, настойки из лечебных трав, компрессы и ингаляционные процедуры, могут дать положительный эффект, но, прежде чем начать лечение таким способом, необходимо проконсультироваться с лечащим пульмонологом!
источник
Вследствие того, что бронхиальная астма характеризуется гиперреактивностью бронхов, пациенты в той или иной степени страдают от периодически возникающих удушливых приступов или довольно долгого кашля. Этот недуг также можно описать как заболевание с тремя постоянными – удушье, кашель и одышка.
Краткое содержание статьи
- Экзогенная. Эта форма заболевания проявляется под влиянием внешних причин: пыль, растительная пыльца, грибковые споры или плесень, шерсть животных и прочие аллергены. К ней относят неифекционно-аллергическую астму, которая зачастую сопряжена с аллергической симптоматикой.
- Эндогенная. Толчком для развития подобной астмы является активизация провокационных причин, которые находятся внутри организма. Это могут быть чрезмерные физические или эмоциональные нагрузки, холод или бактериальные антигены. К этой форме относят бронхиальную астму физической нагрузки, профессиональную бронхиальную астму, «аспириновую», психогенную и прочие.
♦ Смешанная. Эта разновидность является совмещением первого и второго вида болезни.
В медицинской практике эндогенную разновидность болезни принято связывать с нарушениями управления бронхиальным дыхательным трактом со стороны автономной нервной системы. А все из-за того, что при этом виде недуга наблюдается развитие неизвестных аномалий со стороны иммунной системы.
При изучении данной разновидности болезни специалисты особое значение отводят изменениям погодных условий. Снижение атмосферного давления влечет за собой ухудшение легочного газообмена. Кроме того, анализируя факторы-провокаторы заболевания, пришли к выводу, что на легочный газообмен также отказывает влияние объем положительных и отрицательных ионов, который находится в атмосфере при конкретном случае обострения болезни.
Подобная разновидность болезни в большинстве случаев развивается у больных, перешагнувших возрастной порог 30-40 лет и абсолютно не связана с наследственностью. Выявление внешних аллергенов при этой форме заболевания невозможно и даже анализ кожных проб с аллергенами дает отрицательный результат.
Если сравнивать процесс лечения эндогенной и экзогенной бронхиальной астмы, то можно отследить закономерность, что для первой формы недуга результативность приема лекарственных препаратов намного ниже, а добиться периода ремиссии намного сложней. Поэтому считают, что при влиянии внутренних причин для болезни свойственно постоянное течение с неблагоприятным прогнозом.
К этой форме относят «аспириновую» бронхиальную астму, тяжелый удушливый приступ которой проявляется после приема нестероидных противовоспалительных лекарственных средств (в том числе и аспирин).
Обострение этой формы недуга может происходить по двум сценариям:
- обострение проявляется внезапно и сопровождается сильной одышкой, приступом удушья или мучительным кашлем;
- удушливый приступ отсутствует, но на протяжении 2-3 суток больной ощущает затрудненное дыхание и одышку при несильной физической активности или даже в спокойном состоянии.
При втором варианте обострения дозировки назначенных препаратов увеличиваются, а использование ингалятора учащается.
ВАЖНО! Механизм развития астмы с внутренними причинами возникновения на сегодняшний день плохо изучен. Соответственно лечение является очень специфическим и носит сугубо индивидуальный характер.
На развитие и течение заболевания оказывают влияние 5 основных факторов:
- Погодные условия. Этот критерий довольно резко проявляет себя при бронхиальной астме физической нагрузки, когда при вдохе довольно прохладного воздуха и повышенной легочной вентиляции возникает переохлаждение бронхов, что также дополнительно возбуждает специфические температурные рецепторы тракта дыхательной системы.
- Вирусы и инфекции. Наличие вирусов и различных инфекций в верхних дыхательных путях приводит к усилению реактивности бронхов и обострению заболевания. Ведь вирусы и инфекции повышают проницаемость дыхательных путей по средствам поражения эпителиальных клеток слизистой.
- Индивидуальная непереносимость. Речь идет об «аспириновом» типе болезни, который проявляется как реакция организма на ацетилсалициловую кислоту и пищевые красители желтого цвета. Кроме того, эта разновидность недуга сложнее протекает у людей с полипами носовой полости.
- Сфера работы больного. Если говорить о профессиональных наклонностях, то опасности развития болезни в большей степени подвержены люди, работа которых связана с солями металлов, химическими веществами и различного рода пылью (строительная, древесная и пыльцевая).
- Экология региона проживания. Бронхиальная астма, которая развивается при загрязненной экологии, за последние годы встречается все чаще.
Для экзогенной и эндогенной бронхиальной астмы особую роль играет сезон, ведь пациенты резко проявляют реакцию на значительные температурные скачки, а также изменения атмосферного давления.
Если в бронхи попадает инфекция различного происхождения, организм запускает иммунный механизм борьбы с ним. Встречная реакция организма – это выброс специфического биологически-активного вещества, что приводит к активации клеток слизистой оболочки бронхов. При этом в самих бронхах происходят как структурные, как и функциональные преобразования: слизистую оболочку можно охарактеризовать как отечную, а гладкую мускулатуру бронхов как приближенную к постоянному спазматическому состоянию.
Инфекционно-зависимая форма заболевания в большей степени присуща детям, которые склонны к постоянным инфекционным недугам верхних дыхательных путей. В этом случае эндогенный астматический бронхит нужно рассматривать как хронический бронхит с астматической составляющей.
Фактором-провокатором инфекционно-зависимой эндогенной бронхиальной астмы может быть табачный дым, который несет особую опасность при внутренних причинах развития болезни, как с обратимой, так и с необратимой обструкцией дыхательного тракта.
Приступы удушья при «аспириновом» типе возникают вследствие совместного приема аспирина и других лекарственных средств. Спровоцировать удушье также может прием ибупрофена и прочих нестероидных лекарств, а также употребление в пищу большого количества желтого красителя.
ВАЖНО! «Аспириновая» бронхиальная астма, как и физического усилия, больше присуща детям и подросткам, что связывают с некоторой беспечностью родителей относительно приема лекарственных средств и пищевых привычек ребенка.
Существует множество классификаций бронхиальной астмы. В силу этого поставить правильный диагноз и назначить корректное лечение отдельному пациенту – это довольно не простая задача. Особенно если речь идет об эндогенном происхождении заболевания. Однако своевременное обращение к квалифицированному специалисту не только облегчит состояние больного в короткие сроки, но и улучшит общий прогноз болезни.
источник
Бронхиальная эндогенная астма развивается на фоне заболеваний, неблагоприятной окружающей среды и прочих факторов, провоцирующих усиление чувствительности бронхов. При первых признаках удушья пациенту следует обратиться к врачу, поскольку последствия болезни могут быть очень опасными.
Патогенез эндогенной формы астмы основывается на множестве факторов, которые в основном являются внутренними:
- Нарушения в функционировании эндокринной системы. Они провоцируются патологиями желез внутренней секреции, употреблением гормональных средств, не согласованных с врачом.
- Заболевания органов дыхания, перешедшие в хроническую форму.

Кроме этого, на возникновение эндогенной формы бронхиальной астмы могут влиять внешние факторы. Больше значение на здоровье респираторной системы оказывает воздух. При резком изменении температуры начинается спазм стенок бронхов, из-за чего у человека возникает удушье. Также загрязненный воздух, весенне-летнее цветение растений и деревьев, запыленность помещений раздражает слизистые органов дыхания, приводя к повышенной чувствительности бронхов.
Индивидуальная непереносимость салицилатов часто становится причиной эндогенной астмы, поэтому необходимо внимательно читать инструкцию по применению растительных болеутоляющих.

К симптоматике астмы также относят боль и сдавливание грудной клетки, свистящее затрудненное дыхание и кашель. Нужно отметить, что эти проявления часто возникают после занятий спортом, во время сна и при вдыхании сильных раздражителей.
Обследование пациента для выявления причины и тяжести бронхиальной эндогенной астмы необходимо, чтобы назначить адекватное лечение.
Сначала врач проводит визуальный осмотр больного, прослушивает легкие, опрашивает и составляет клиническую картину заболевания. После этого он дает направление на лабораторные исследования: анализ крови и мочи, бактериальный посев мокроты.
Важными методами обследования являются флюорография и рентгеновский снимок грудной клетки, позволяющие найти воспаленные области в других органах дыхания и определить степень распространенности патологии.
Даже при неаллергической форме астмы необходимо знать собственный список раздражителей. Для этого следует пройти специальный аллерготест.
Выбор варианта лечения зависит от причины развития астмы и течения заболевания. Главным способом терапии является применение медикаментозных средств, нередко пациенту назначают физиотерапию.
Народная медицина лишь дополняет основную. Ее цель – облегчение симптомов. При астме нужно обращать внимание на потенциальную аллергию к лекарственным травам.
При бронхиальной астме может быть назначена операция. Однако это крайний метод, и используется он только в тяжелых случаях.
Лекарства для лечения заболевания делят на:
- муколитики: для разжижения вязкой мокроты;
- бронхолитики: для снятия спазмов;
- кортикостероиды: для регуляции внутренних процессов и уменьшения воспаления.
Если астма вызвана деятельностью микроорганизмов, необходимо применение антибактериальных, противовирусных или противогрибковых средств. Для определения конкретного вида патогена и его устойчивости к активным веществам применяется бакпосев мокроты.
Среди домашних средств лечения особенно выделяют лекарства от кашля. При астме этот синдром может быть неконтролируемым и приступообразным, что мешает человеку работать и отдыхать. Теплое молоко с медом – «классическое» средство от кашлевого рефлекса, снимающее спазмы бронхов. Иногда к нему добавляют животный жир или сливочное масло.
Отвары и настои из целебных трав помогают облегчить боль и уничтожить патогенные микроорганизмы. Для приготовления чая и раствора для ингаляций используют шалфей, ромашку, багульник, тысячелистник, мяту.
Проводить ингаляции можно над кастрюлей, накрывшись полотенцем, однако лучший эффект процедура дает при использовании небулайзера. Прибор доставляет полезные вещества вместе с частицами пара прямо до воспаленной области слизистой бронхов. В качестве раствора используют не только отвары из растений, но и аптечные средства: Эфедрин, Димедрол, Атропин, Эуфиллин, Беродуал. Точную дозировку каждого препарата необходимо обсуждать с врачом, так как ее превышение может негативно сказаться на здоровье.
Применение лекарств для лечения эндогенной астмы менее эффективно, чем для терапии экзогенной формы. Болезнь сложно поддается лечению, поскольку удушье может развиться даже после принятия таблетки Аспирина.
Обострение астмы имеет два пути развития:
- внезапное усиление одышки, кашля и появление удушья;
- дыхание затрудняется на 2–3 дня, но сильного удушья не наблюдается.
Пациенту необходимо проконсультироваться с врачом насчет стратегии лечения астмы обеих видов. Если больной выполняет предписания врача и контролирует свой образ жизни, ремиссия может наступить быстро. Важно не заниматься самолечением, чтобы не мучиться от осложнений астмы.
В качестве мер по недопущению астмы выделяют следующие рекомендации:

- ведение здорового образа жизни;
- исключение вредных привычек, в особенности курение;
- закаливание;
- регулярное занятие физкультурой или спортом.
Также необходимо соблюдать гигиену помещения и не допускать его запыленности. В спальне лучше не ставить много цветущих растений, так как их пыльца может спровоцировать приступ удушья.
Правильное питание играет большую роль в регуляции внутренних процессов, поэтому не стоит злоупотреблять жирной и чрезмерно соленой или острой пищей, алкоголем и сладкими газированными напитками. Рекомендуется кушать больше овощей и фруктов, пить достаточно воды, а зимой и весной принимать дополнительные витаминные комплексы.
Если игнорировать бронхиальную астму, у пациента увеличивается риск осложнений. На средней или тяжелой степени тяжести вероятно развитие эмфиземы легких, хронизации воспаления, развития «легочного сердца», когда правые отделы мышцы увеличиваются. Также астма может спровоцировать рак горла или легкого.
Несмотря на сложное лечение эндогенной астмы, ее проявления возможно свести к нулю при своевременной и адекватной терапии. Важно не заниматься самолечением, а посетить врача, чтобы пройти обследование и получить список необходимых препаратов. Необходимо в точности следовать советам специалиста, так как отклонения от курса могут испортить результат терапии.
источник
Бронхиальная астма является одним из наиболее распространенных хронических заболеваний дыхательных путей. Существует несколько разновидностей этого недуга. Очень часто астму классифицируют по тем факторам, которые становятся провокационными для ее развития. Согласно этому подходу выделяют эндогенную и экзогенную формы болезни.
При экзогенной форме развитие заболевания вызвано влиянием на организм раздражителей-аллергенов. Эндогенная астма развивается как реакция на воздействие внешних воздействий неаллергенного типа. Иногда такой диагноз ставят, когда не удается выявить вещество, вызвавшее такую реакцию, даже с помощью специальных тестов.
Некоторым такое деление кажется условным, поскольку в виде аллергенов могут выступать самые разные вещества – даже те, которые не рассматриваются как традиционные раздражители (например, холодный воздух или резкий запах можно оценить как аллергены, поскольку их воздействие вызывает приступы кашля или удушья).
В этом случае экзогенная астма – реакция организма на традиционные виды аллергенов, а эндогенная – результат воздействия раздражителей, которые являются аллергенами лишь условно.
При эндогенной и экзогенной астме наблюдается постоянный воспалительный процесс в дыхательных путях, который обусловлен повышенной реактивностью бронхов по отношению к определенным раздражителям. При этом вырабатывается излишнее количество слизи, возникают спазмы бронхов и удушье. Ключевым различием у этих разновидностей астмы являются факторы, которые их провоцируют.
Экзогенная бронхиальная астма формируется под влиянием веществ, вызывающих аллергию. Основные из них:
- пыль;
- шерсть животных;
- пыльца растений;
- споры грибов;
- пылевые клещи;
- продукты питания;
- медицинские препараты.
Бронхиальная астма экзогенная форма встречается намного чаще и характеризуется более легким течением. Очень важным в ее развитии бывает наследственный фактор, поскольку некоторые аллергические реакции передаются по наследству, вместе с особенностями иммунной системы.
- чрезмерные физические усилия;
- холод;
- особенности климата;
- инфекции;
- нервные переживания.
Эти реакции не передаются от родителей к детям, что существенно затрудняет их выявление. Данная форма недуга проявляется реже, хотя отличается большей агрессивностью и постепенным нарастанием выраженности симптомов.
Следует сказать, что некоторым пациентам присущи реакции на несколько разных раздражителей. Иногда они относятся к одной группе, но бывают случаи, когда приступы астмы возникают под воздействием факторов из разных групп. В этом случае астма является смешанной, поскольку ее провоцируют и экзогенные, и эндогенные факторы.
Бронхиальная астма проявляется одинаково, независимо от того, эндогенная или экзогенная ее форма присуща пациенту. Поэтому есть смысл говорить о ее общих симптомах, по которым можно предполагать данный диагноз. Среди них выделяют:
-
сухой кашель;
- хрипы;
- частое дыхание;
- короткие вдохи при продолжительных выдохах;
- давящие ощущения в грудной клетке;
- нехватка воздуха;
- приступы удушья;
- тахикардия.
Данные признаки проявляются не постоянно, как это происходит при вирусных заболеваниях, а время от времени. Как правило, они проявляются под воздействием травмирующего фактора.
В этом и заключается отличие астмы от простудных болезней. Кроме этого, во время астматического приступа не повышается температура. Поэтому если подобные симптомы возникают, а потом резко проходят, и это повторяется достаточно часто – необходимо обратиться к врачу.

Поскольку для бронхиальной астмы свойственны симптомы бронхита, ОРВИ и других патологий, необходима тщательная диагностика, чтобы ее обнаружить. А для того, чтобы точно сказать, что диагноз «бронхиальная астма эндогенная/экзогенная форма», понадобятся дополнительные исследования. Определение формы заболевания – важная часть диагностики, поскольку с ее помощью можно определить провоцирующие факторы болезни. Это поможет назначить оптимальное лечение и снизить частоту приступов.
Для диагностики применяют следующие процедуры:
- анализ крови;
-
биохимия крови;
- рентгеновское исследование;
- спирометрия;
- пробы на коже;
- исследование мокроты;
- проба на чувствительность к аспирину;
- провокационный тест;
- проба с физической нагрузкой.
В результате этих мероприятий можно установить диагноз и особенности болезни. Лишь после этого врач может перейти к лечению.
Терапевтические воздействия в случае с бронхиальной астмой подбираются индивидуально, в зависимости от индивидуальных особенностей пациента, течения болезни и частоты приступов. Вылечить эту болезнь полностью невозможно, поэтому врачи сосредоточены на том, чтобы снизить вероятность осложнений, а также уменьшить частоту приступов. Поэтому самостоятельный прием лекарственных средств может быть опасным.
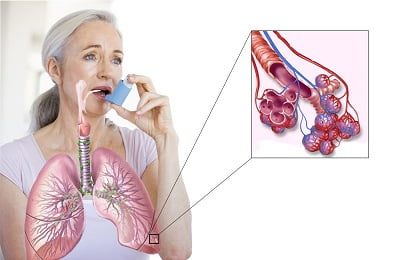
Вторая группа лекарственных средств назначается для регулярного приема, чтобы остановить развитие патологических явлений в дыхательных путях. Среди этих препаратов следует назвать противовоспалительные (Кромогликат натрия, Недокромил натрия) и бронхорасширяющие (Сальметерол, Будесонид) средства, а также глюкокортикоиды (Дексаметазон). Их воздействие позволяет снизить частоту приступов.
Схему лечения специалист подбирает индивидуально в отношении каждого пациента.
При этом он должен контролировать процесс медицинского воздействия, а больному следует сообщать врачу обо всех симптомах и особенностях. При обнаружении серьезных побочных эффектов или при отсутствии результатов необходимо уведомить доктора. Возможно, выбранное средство не подходит для лечения конкретного пациента, и нужно подобрать другое.

Если нет противопоказаний, в ходе лечения могут быть использованы дополнительные терапевтические методы, такие как:
- иглоукалывание;
- лечебная гимнастика;
- лечение с помощью лекарственных растений.
Независимо от того, экзогенная или эндогенная форма болезни присуща пациенту, в дополнение к лечению следует использовать профилактику, которая существенно снизит вероятность проявления приступов. Профилактические меры связаны с минимизацией воздействия на организм травмирующих факторов. Они заключаются в следующем:
- Удалить из дома все ковровые покрытия.
- Тканевую обивку на мебели желательно заменить кожаной.
- Домашних животных отдать родственникам или знакомым.
- Убрать мягкие игрушки.
-
Ежедневно проветривать жилые помещения.
- Проводить влажную уборку не реже одного раза в двое суток (желательно ежедневно).
- Каждую неделю менять белье на постели, занавески.
- Выбирать подушки и одеяла с искусственными наполнителями.
- Избегать чрезмерно влажных помещений.
- Отказаться от курения.
- Избегать переохлаждения.
- Занимаясь спортом или другой активной деятельностью соблюдать осторожность.
- Не контактировать с аллергенами без необходимости.
- Минимизировать количество стрессовых ситуаций.
При соблюдении рекомендаций врача и мер профилактики пациенты с этим заболеванием могут вести обычную жизнь без особенных ограничений.
источник
Бронхиальная астма у детей – это хроническое аллергическое заболевание дыхательных путей, сопровождающееся воспалением и изменением реактивности бронхов, а также возникающей на этом фоне бронхиальной обструкцией. Бронхиальная астма у детей протекает с явлениями экспираторной одышки, свистящими хрипами, приступообразным кашлем, эпизодами удушья. Диагноз бронхиальной астмы у детей устанавливается с учетом аллергологического анамнеза; проведения спирометрии, пикфлоуметрии, рентгенографии органов грудной клетки, кожных аллергопроб; определения IgE, газового состава крови, исследования мокроты. Лечение бронхиальной астмы у детей предполагает элиминацию аллергенов, использование аэрозольных бронхолитиков и противовоспалительных препаратов, антигистаминных средств, проведение специфической иммунотерапии.
Бронхиальная астма у детей – хронический аллергический (инфекционно-аллергический) воспалительный процесс в бронхах, приводящий к обратимому нарушению бронхиальной проходимости. Бронхиальная астма встречается у детей разных географических регионов в 5-10% случаев. Бронхиальная астма у детей чаще развивается в дошкольном возрасте (80%); нередко первые приступы возникают уже на первом году жизни. Изучение особенностей возникновения, течения, диагностики и лечения бронхиальной астмы у детей требует междисциплинарного взаимодействия педиатрии, детской пульмонологии и аллергологии-иммунологии.
Бронхиальная астма у ребенка возникает при участии генетической предрасположенности и факторов окружающей среды. У большинства детей с бронхиальной астмой имеется отягощенная наследственность по аллергическим заболеваниям — поллинозу, атопическому дерматиту, пищевой аллергии и др.
Сенсибилизирующими факторами окружающей среды могут выступать ингаляционные и пищевые аллергены, бактериальные и вирусные инфекции, химические и лекарственные вещества. Ингаляционными аллергенами, провоцирующими бронхиальную астму у детей, чаще выступают домашняя и книжная пыль, шерсть животных, продукты жизнедеятельности домашних клещей, плесневые грибки, сухой корм для животных или рыб, пыльца цветущих деревьев и трав.
Пищевая аллергия служит причиной бронхиальной астмы у детей в 4-6% случаев. Чаще всего этому способствует ранний перевод на искусственное вскармливание, непереносимость животного белка, продуктов растительного происхождения, искусственных красителей и др. Пищевая аллергия у детей часто развивается на фоне заболеваний ЖКТ: гастрита, энтероколита, панкреатита, дисбактериоза кишечника.
Триггерами бронхиальной астмы у детей могут являться вирусы – возбудители парагриппа, гриппа, ОРВИ, а также бактериальная инфекция (стрептококк, стафилококк, пневмококк, клебсиелла, нейссерия), хламидии, микоплазмы и другие микроорганизмы, колонизирующие слизистую бронхов. У некоторых детей с бронхиальной астмой сенсибилизация может вызываться промышленными аллергенами, приемом лекарственных средств (антибиотиков, сульфаниламидов, витаминов и др.).
Факторами обострения бронхиальной астмы у детей, провоцирующими развитие бронхоспазма, могут выступать инфекции, холодный воздух, метеочувствительность, табачный дым, физические нагрузки, эмоциональный стресс.
В патогенезе бронхиальной астмы у детей выделяют: иммунологическую, иммунохимическую, патофизиологическую и условно-рефлекторную фазы. В иммунологической стадии под влиянием аллергена продуцируются антитела класса IgE, которые фиксируются на клетках-мишенях (главным образом, тучных клетках слизистой бронхов). В иммунохимическую стадию повторный контакт с аллергеном сопровождается его связыванием с IgE на поверхности клеток-мишеней. Этот процесс протекает с дегрануляцией тучных клеток, активацией эозинофилов и выделением медиаторов, обладающих вазоактивным и бронхоспастическим эффектом. В патофизиологическую стадию бронхиальной астмы у детей под влиянием медиаторов возникает отек слизистой оболочки бронхов, бронхоспазм, воспаление и гиперсекреция слизи. В дальнейшем приступы бронхиальной астмы у детей возникают по условно-рефлекторному механизму.
Течение бронхиальной астмы у детей имеет циклический характер, в котором выделяют периоды предвестников, приступов удушья, послеприступный и межприступный периоды. Во время периода предвестников у детей с бронхиальной астмой может отмечаться беспокойство, нарушение сна, головная боль, зуд кожи и глаз, заложенность носа, сухой кашель. Продолжительность периода предвестников – от нескольких минут до нескольких суток.
Собственно приступ удушья сопровождается ощущением сдавления в груди и нехватки воздуха, одышкой экспираторного типа. Дыхание становится свистящим, с участием вспомогательной мускулатуры; на расстоянии слышны хрипы. Во время приступа бронхиальной астмы ребенок испуган, принимает положение ортопноэ, не может разговаривать, ловит воздух ртом. Кожа лица становится бледной с выраженным цианозом носогубного треугольника и ушных раковин, покрывается холодным потом. Во время приступа бронхиальной астмы у детей отмечается малопродуктивный кашель с трудноотделяемой густой, вязкой мокротой.
При аускультации определяется жесткое или ослабленное дыхание с большим количеством сухих свистящих хрипов; при перкуссии — коробочный звук. Со стороны сердечно-сосудистой системы выявляется тахикардия, повышение АД, приглушение сердечных тонов. При длительности приступа бронхиальной астмы от 6 часов и более, говорят о развитии у детей астматического статуса.
Приступ бронхиальной астмы у детей завершается отхождением густой мокроты, что приводит к облегчению дыхания. Сразу после приступа ребенок ощущает сонливость, общую слабость; он заторможен и вял. Тахикардия сменяется брадикардией, повышенное АД – артериальной гипотонией.
Во время межприступных периодов дети с бронхиальной астмой могут чувствовать себя практически нормально. По тяжести клинического течения различают 3 степени бронхиальной астмы у детей (на основании частоты приступов и показателей ФВД). При легкой степени бронхиальной астмы у детей приступы удушья редкие (реже 1 раза в месяц) и быстро купируются. В межприступные периоды общее самочувствие не нарушено, показатели спирометрии соответствуют возрастной норме.
Среднетяжелая степень бронхиальной астмы у детей протекает с частотой обострений 3-4 раза в месяц; скоростные показатели спирометрии составляют 80-60% от нормы. При тяжелой степени бронхиальной астмы приступы удушья у детей возникают 3-4 раза в месяц; показатели ФВД составляют менее 60% от возрастной нормы.
При постановке диагноза бронхиальной астмы у детей учитывают данные семейного и аллергологического анамнеза, физикального, инструментального и лабораторного обследования. Диагностика бронхиальной астмы у детей требует участия различных специалистов: педиатра, детского пульмонолога, детского аллерголога-иммунолога.
В комплекс инструментального обследования входит проведение спирометрии (детям старше 5 лет), тестов с бронхолитиками и физической нагрузкой (велоэргометрией), пикфлоуметрии, рентгенографии легких и органов грудной клетки.
Лабораторные исследования при подозрении на бронхиальную астму у детей включают клинический анализ крови и мочи, общий анализ мокроты, определение общего и специфических IgE, исследование газового состава крови. Важным звеном диагностики бронхиальной астмы у детей служит постановка кожных аллергических проб.
В процессе диагностики требуется исключение других заболеваний у детей, протекающих с бронхообструкцией: инородных тел бронхов, трахео- и бронхомаляции, муковисцидоза, облитерирующего бронхиолита, обструктивного бронхита, бронхогенных кист и др.
К основным направлениям лечения бронхиальной астмы у детей относятся: выявление и элиминация аллергенов, рациональная медикаментозная терапия, направленная на снижение количества обострений и купирование приступов удушья, немедикаментозная восстановительная терапия.
При выявлении бронхиальной астмы у детей, прежде всего, необходимо исключить контакт с факторами, провоцирующими обострение заболевания. С этой целью может рекомендоваться гипоаллергенная диета, организация гипоаллергенного быта, отмена лекарственных препаратов, расставание с домашними питомцами, смена места жительства и др. Показан длительный профилактический прием антигистаминных средств. При невозможности избавиться от потенциальных аллергенов проводится специфическая иммунотерапия, предполагающая гипосенсибилизацию организма путем введении (сублингвального, перорального или парентерального) постепенно возрастающих доз причинно значимого аллергена.
Основу лекарственной терапии бронхиальной астмы у детей составляют ингаляции стабилизаторов мембран тучных клеток (недокромила, кромоглициевой кислоты), глюкокортикоидов (беклометазона, флутиказона, флунизолида, будезонида и др.), бронхолитиков (сальбутамола, фенотерола), комбинированных препаратов. Подбор схемы лечения, сочетания препаратов и дозировки осуществляет врач. Показателем эффективности терапии бронхиальной астмы у детей служит длительная ремиссия и отсутствие прогрессирования заболевания.
При развитии приступа бронхиальной астмы у детей проводятся повторные ингаляции бронхолитиков, кислородотерапия, небулайзерная терапия, парентеральное введение глюкокортикоидов.
В межприступный период детям с бронхиальной астмой назначаются курсы физиотерапии (аэроионотерапии, индуктотермии, ДМВ-терапии, магнитотерапии, электрофореза, ультрафонофореза), водолечения, массажа грудной клетки, точечного массажа, дыхательной гимнастики, спелеотерапии и др. Гомеопатическая терапия в ряде случаев позволяет предупредить рецидивы заболевания и снизить дозу гормональных препаратов. Подбор и назначение препаратов осуществляется детским гомеопатом.
Проявления бронхиальной астмы у детей могут уменьшиться, исчезнуть или усилиться после полового созревания. У 60-80% детей бронхиальная астма остается на всю жизнь. Тяжелое течение бронхиальной астмы у детей приводит к гормональной зависимости и инвалидизации. На течение и прогноз бронхиальной астмы влияют сроки начала и систематичность лечения.
Профилактика бронхиальной астмы у детей включает своевременное выявление и исключение причинно значимых аллергенов, специфическую и неспецифическую иммунопрофилактику, лечение аллергозов. Необходимо обучение родителей и детей методам регулярного контроля состояния бронхиальной проходимости при помощи пикфлоуметрии.
источник
Эндогенная астма – это воспалительное заболевание дыхательных путей, которое вызвано реакцией организма на различные раздражители. В случае если причиной заболевания стали факторы, не связанные с воздействием аллергенов из внешней среды, у больного диагностируется эндогенная форма астмы.
К диагностике и лечению данной патологии необходимо относиться предельно внимательно, так как заболевание прогрессирует со временем. Во многих случаях болезнь развивается у женщин в возрасте от 30 до 40 лет, у мужчин эндогенная бронхиальная астма встречается значительно реже.
Экзогенная астма, которая также называется аллергической, или атопической, формой заболевания дыхательной системы, развивается на фоне реакции организма на различные аллергены, находящиеся во внешней среде.
Данная разновидность патологии встречается нередко и чаще всего у представительниц прекрасного пола в возрасте старше 35-40 лет.
Эндогенная форма бронхиальной астмы в большинстве случаев развивается стремительными темпами и не имеет никакой связи с наследственными факторами и аллергией – это значительно затрудняет диагностику заболевания и делает ее лечение менее эффективным.
Эндогенная форма бронхиальной астмы чаще всего возникает под воздействием следующих факторов:
- сильное переохлаждение организма;
- развитие гастроэзофагеального рефлюкса – то есть патологии, при которой содержимое желудка попадает в полость пищевода;
- чрезмерные физические нагрузки;
- нарушения гормонального фона;
- заболевания дыхательной системы инфекционного характера;
- период беременности;
- различные заболевания эндокринной системы;
- воспалительные поражения бронхов;
- сильные нервные потрясения и стрессы.
В некоторых случаях причины развития эндогенной бронхиальной астмы связаны с приемом некоторых лекарственных препаратов, например, содержащих ацетилсалициловую кислоту.
В таких ситуациях медикаментозное средство выступает в качестве агрессивного вещества, провоцирующего проблемы в функционировании дыхательной системы.
Такое же негативное воздействие на состояние дыхательной системы оказывают вредные условия труда на производстве, неблагоприятная экологическая обстановка.
Кроме того, в группу риска попадают люди, чья профессиональная деятельность связана с длительным кислородным голоданием – водолазы, летчики.
Неатопическая бронхиальная астма по своим проявлениям может напоминать обычное простудное заболевание, поэтому многие пациенты просто не обращают внимания на симптомы патологии.
В зависимости от тяжести течения заболевания выделяются следующие степени эндогенной бронхиальной астмы:
- Первая – сопровождается приступами одышки и кашля, которые беспокоят больного не чаще, чем 1-2 раза в месяц, также называется интермиттирующей.
- Вторая – персистирующее течение бронхиальной астмы легкой степени. Характеризуется приступами удушья, возникающими 2-3 раза на протяжении месяца.
- Третья – патология средней тяжести, при которой у пациента наблюдаются астматические приступы несколько раз в неделю, нарушающие нормальный ритм жизни.
- Четвертая – считается наиболее сложной в лечении и тяжелой, сопровождается регулярными приступами удушья, интенсивным кашлем, а также постоянной бессонницей и дискомфортом.
Также выделяется такое понятие, как астматический статус – это патологическое состояние, при котором астматический приступ продолжается на протяжении длительного времени и не снимается при помощи обычных лекарственных препаратов.
Данное состояние сопровождается интенсивным отеком бронхов, а также их закупоркой густым слизистым секретом. Как результат, может возникнуть остановка дыхания, которая угрожает не только здоровью, но и жизни человека.
Экзогенная бронхиальная астма развивается на фоне негативного воздействия аллергических факторов – пыли, дыма, плесени, загрязненного воздуха, шерсти животных, растительной пыльцы, косметических или парфюмерных продуктов. Вызвать аллергию может употребление некоторых продуктов питания – шоколада, апельсинов и др.
Эндогенная бронхиальная астма, в отличие от экзогенной формы, хуже поддается лечению, а ее последствия более тяжелые и опасные для жизни человека. Она развивается под воздействием внутренних факторов.
- сухой непродуктивный кашель с отсутствием мокроты или ее минимальным количеством;
- затрудненное дыхание, удушье;
- частое сердцебиение, усиленная одышка;
- тяжесть в области грудной клетки, ощущение нехватки воздуха;
- посинение кожных покровов около носа и губ, которое возникает на фоне кислородного голодания.
При бронхиальной обструкции у больного человека наблюдаются трудности при дыхании, сухой кашель, ухудшение общего самочувствия, а также нарушения сна.
Пациенты часто жалуются на слабость, вялость, частые головные боли и головокружения.
При эндогенной бронхиальной астме необходимо незамедлительно обратиться за врачебной помощью, так как без своевременного и правильно подобранного лечения заболевание может привести к серьезным последствиям для организма человека.
Наиболее эффективные и информативные методы диагностики:
- Общий и биохимический анализ крови, а также анализ мочи.
- Рентгенография.
- Флюорография.
- Реакция кожных проб для выявления возможных аллергенов.
- Лабораторное исследование мокроты, полученной во время приступа кашля.
- Спирография.
Для уточнения диагноза врач может дополнительно назначить специальную пробу с аспирином, которая поможет исключить аллергическую реакцию на лекарственные препараты.
Для лечения эндогенной бронхиальной астмы рекомендуется сразу же после проявления первых симптомов заболевания обратиться к врачу. Лечение астмы зависит от таких факторов, как частота и степень тяжести аллергических приступов, а также их продолжительность.
Симптомы и лечение эндогенной бронхиальной астмы зависят от ее причин. Чаще всего применяется комплексный подход, включающий применение лекарственных препаратов, методов физиотерапии, а также специальных лечебных упражнений.
Медикаментозное лечение подразумевает назначение кортикостероидов, лекарственных препаратов с противовоспалительным действием, бета2-агонистов, прием медикаментозных средств, действие которых направлено на устранение отечности и улучшение бронхиальной проводимости. Одними из наиболее эффективных считаются препараты, содержащие теофиллин, фенотерол, сальбутамол, дексаметазон.
В случаях, когда приступы удушья при эндогенной бронхиальной астме вызваны гормональными нарушениями, применяются различные гормональные медикаменты. С целью купирования астматических приступов используются лекарства в форме ингаляторов.
Регулярные сеансы лечебной физкультуры и точечного массажа помогают нормализовать выработку бронхиального секрета и облегчить приступы кашля. Положительный результат можно получить от иглорефлексотерапии, регулярного выполнения упражнений дыхательной гимнастики.
В процессе терапии эндогенной бронхиальной астмы чрезвычайно сложно достичь ремиссии, так как в большинстве случаев у пациента наблюдается только облегчение проявлений болезни. В наиболее тяжелых ситуациях, когда медикаментозная терапия не приносит ожидаемых результатов, пациенту рекомендуется провести специальную манипуляцию, в процессе которой врач удаляет густой слизистый секрет, скопившийся в полости легких и бронхиального дерева.
Санаторно-курортное лечение – пациент проходит курс терапии в специализированном лечебном учреждении, где ему предлагается спектр целебных процедур, направленных на облегчение симптомов эндогенной бронхиальной астмы. Кроме того, отдых в специализированных санаториях является эффективным методом профилактики обострений заболеваний дыхательной системы.
Для того чтобы не допустить развития такого заболевания, как эндогенная бронхиальная астма, необходимо выполнять несколько важных правил.
Основные способы профилактики болезни:
- делать лечебную гимнастику;
- составить правильный рацион, в котором отсутствуют продукты, провоцирующие развитие аллергических реакций;
- отказаться от вредных привычек – курения и употребления алкогольных напитков;
- систематически выполнять специальные дыхательные упражнения;
- ежедневно совершать пешие прогулки на свежем воздухе;
- избегать эмоциональных потрясений и стрессов.
Для наблюдения за развитием заболевания пациент должен как минимум раз в 6 месяцев проходить врачебный осмотр и сдавать необходимые анализы. Это поможет контролировать течение эндогенной бронхиальной астмы и предупредить возникновение тяжелых осложнений.
источник
 сухой кашель;
сухой кашель; биохимия крови;
биохимия крови; Ежедневно проветривать жилые помещения.
Ежедневно проветривать жилые помещения.