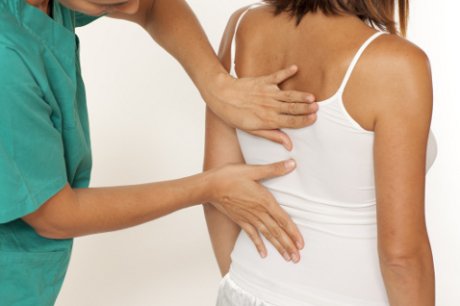
Астма может вызывать симптомы, в число которых входит кашель, одышка и свистящее дыхание. Некоторые люди при астме также наблюдают чувство сдавливания в грудной клетке.
Астма — хроническое заболевание, которое характеризуется воспалением дыхательных путей, из-за чего дыхание затрудняется. Люди часто сталкиваются с болью в груди после приступов астмы, если их дыхательные пути особенно воспалены и сужены.
Тем, кто страдает астмой, важно понимать, с чем связана боль в груди, поскольку только в таком случае можно получить правильное лечение.
Кашель и свистящее дыхание, наблюдаемые во время приступов астмы, в последствии могут вызывать дискомфорт в грудной клетке. Когда это происходит, людям нужно отслеживать свои симптомы. Например, необходимо замечать чувство болезненности в груди или резкую боль.
Два главных медицинских состояния, способных обуславливать боль в груди после приступов астмы — эмфизема средостения и пневмоторакс.
Данное состояние наблюдается, когда у человека скапливается воздух в средостении, то есть в пространстве между лёгкими и другими органами в полости грудной клетки, к числу которых также относится сердце.
Эмфизема средостения или пневмомедиастинум может обуславливать повышение давления в лёгких, из-за чего в груди развивается боль. Данное состояние возникает редко, но оно может тревожить людей с астмой, особенно в молодом возрасте.
Обычно такая боль иррадиирует в шею или спину. К другим симптомам эмфиземы сердостения относится следующее:
- кашель;
- затруднённое глотание;
- боль в шее;
- одышка;
- выплёвывание слизи.
Если человек имеет эмфизему средостения, то обычно данное заболевание проходит без какого-либо лечения. Однако, даже когда состояние пациента улучшается, у него всё ещё могут наблюдаться дискомфорт и боль в грудной клетке.
Иногда повышение давления в грудной клетке, связанное с эмфиземой средостения, приводит к пневмотораксу.
Пневмоторакс развивается, когда возникает коллапс лёгкого и воздух попадает в пространство между лёгкими и стенкой грудной клетки.
Согласно обзору, опубликованному авторитетным журналом Journal of Thoracic Disease, спонтанный пневмоторакс часто возникает у зрелых людей, которые страдают астмой, но в целом имеют хорошее здоровье.
К симптомам пневмоторакса относится следующее:
- нервное возбуждение;
- быстрое дыхание;
- учащённое сердцебиение;
- дыхательный дистресс;
- свистящее дыхание.
Люди, которые наблюдают указанные симптомы, должны в срочном порядке обратиться к врачу, поскольку если пневмоторакс не подвергать лечению, он может привести к летальному исходу.
Когда пациент имеет пневмоторакс, врач может ввести в грудную клетку небольшую трубку, чтобы ослабить давление и расправить лёгкое.
Люди с астмой могут наблюдать боль в груди, связанную с проблемами опорно-двигательного аппарата, или боль стенки грудной клетки. Эти типы боли могут развиваться в связи с кашлем или свистящим дыханием, ассоциированными с астмой. Как правило, боль возникает, когда человек пытается сделать глубокий вдох.
Лёгкие имеют вид деревьев с многочисленными ветвями, но вместо листьев на концах этих ветвей находятся воздушные пузырьки, которые надуваются и сдуваются, помогая человеку дышать. Ствол дерева и ветви, которые от него отходят, представляют собой части дыхательных путей.
Дыхательные пути обычно открыты, что позволяет воздуху заполнять пузырьки в лёгких. Однако у людей с астмой слизистая оболочка дыхательных путей воспаляется, раздражается и может приводить к припухлости или выделению слишком больших объёмов слизи.
В таких ситуациях дыхание затрудняется, поскольку человек не может получать достаточное количество воздуха через суженные дыхательные пути.
Иногда люди сталкиваются с острыми вспышками астмы, которые в медицине принято называть приступами.
К числу факторов, провоцирующих приступы астмы, относится следующее:
- физическая активность;
- воздействие на организм цветочной пыльцы или других аллергенов;
- вдыхание дыма, пыли или газов.
Перечисленные провоцирующие факторы раздражают дыхательные пути, приводя к их воспалению и опуханию, из-за чего у людей начинают наблюдаться кашель, свистящее дыхание и другие трудности с дыханием.
Иногда люди, страдающие астмой, используют ингаляторы, чтобы раскрыть дыхательные пути и ослабить воспаление.
Если человек не имеет ингалятора, ему может потребоваться неотложная медицинская помощь.
Использование ингаляторов или устранение источника аллергена может не улучшать симптомы при особенно острых приступах.
Некоторые симптомы, ассоциируемые с приступами астмы, требуют неотложного медицинского внимания.
К таким симптомам относится следующее:
- синий оттенок лица, губ и ногтей на пальцах рук, что свидетельствует о нехватке кислорода;
- очень быстрое дыхание;
- ощущение того, что при дыхании невозможно захватить воздух.
Когда человек испытывает боль в груди, этот симптом нельзя игнорировать, поскольку он может указывать на сердечный приступ. Если нет уверенности в причине возникновения боли в грудной клетке, то необходимо в кратчайшие сроки встретиться с врачом для диагностики.
Людям с астмой нужно стараться управлять симптомами астмы как можно эффективнее и обращаться к врачу при острых приступах. Повторяющиеся приступы астмы могут вызвать воспаление и дискомфорт.
В идеальном случае человеку необходимо найти наиболее подходящую комбинацию лекарственных средств и поведенческих привычек, которая поможет снизить частоту приступов.
Астма — это медицинское состояние, которое затрагивает лёгкие, но оно может вызывать и некоторые другие симптомы. После приступов астмы или продолжительного свистящего дыхания у людей может возникать боль в груди.
При возникновении боли в груди данный симптом нельзя игнорировать. Это особенно справедливо, если:
- наблюдается боль в одной из рук
- возникает тошнота;
- боль иррадиирует в шею или спину.
Если человек не знает, с чем связана боль — с астмой или проблемами сердца, то ему необходимо обратиться к врачу. Это даст возможность убедиться в том, что боль не имеет отношения к коллапсу лёгкого и сердечному приступу.
источник
[Осложнения бронхита], как и сам бронхит, имеют инфекционную природу, которая определяется воспалением бронхов и поражением слизистой оболочки.
Чаще всего болезнь проявляется у детей, пожилых людей, пациентов со слабой иммунной системой и несбалансированным рационом питания.
Если вовремя не произвести комплексное лечение, могут развиваться различные последствия бронхита, побороть которые бывает гораздо труднее, чем сам бронхит.
Содержимое, Оглавление, Содержание страницы
Неправильное лечение острого бронхита, а также влияние внешних факторов приводит к развитию [хронической формы заболевания].
Первоначальный признак хронического бронхита – это сухой кашель, сменяющийся влажной формой с отхождением слизи.
На данном этапе, если не назначить правильное лечение, существует вероятность появления вторичной инфекции, которая приводит к развитию гнойного [обструктивного бронхита].
Прогрессирующее воспаление характеризуется хрипами и свистами в груди во время дыхания, особенно заметными при ускоренном выдохе.
Одышка при бронхите проявляется даже при незначительных нагрузках, в случае хронической формы она становится постоянной, у пациента болит спина в районе грудной клетки.
Основные симптомы обострения бронхита:
- [повышенная температура тела];
- обильная мокрота;
- боль между лопатками и в груди;
- отхаркивание слизи с кровью при повышении давления в русле легочной артерии;
- ухудшение самочувствия, ломота в теле;
- головная боль.
Лечение хронического бронхита во время обострения должно обеспечивать устранение инфекции и снятие симптомов, в связи с этим назначается комплексная терапия:
- Антибактериальные препараты.
- Муколитические препараты, очищающие бронхи от вязкой мокроты.
- Противоаллергические средства.
- Антигистаминные препараты.
- Препараты, восстанавливающие бронхиальную проходимость.
- Биостимуляторы.
- Физиопроцедуры и лечебная гимнастика.
Воспаление легких (пневмония) – это сложная инфекционная патология, которая возникает тогда, когда острый бронхит поразил ткани легких.
Заболевание чаще распространяется на детей в связи со слабым иммунитетом.
Симптомы пневмонии схожи с признаками бронхита:
- резкое повышение температуры до 40 °С;
- навязчивый кашель с отхождением мокроты;
- боли в области лопаток и груди;
- затрудненное дыхание;
- пониженный аппетит;
- усталость и плохое самочувствие;
- одышка;
- излишняя потливость и озноб;
- боль в голове.
Флюорография показывает очаг воспаления в бронхах и помогает определить истинную причину происхождения болезни.
Общий анализ крови дает точное представление о наличии или отсутствии воспаления, а развернутый анализ дает возможность контролировать процесс болезни.
На основании полученных анализов врач определяет группу антибиотиков, лечение которыми будет максимально эффективным в борьбе с конкретным возбудителем.
Лечение пневмонии, так же как и при бронхите, назначается в зависимости от того, какие симптомы преобладают.Если больной испытывает острую дыхательную недостаточность, понадобится дыхательная терапия. В случаях изнуряющего кашля назначаются противокашлевые средства.
Сильная плевральная боль в груди требует приема ненаркотических анальгетиков.
Бронхоэктатическая болезнь (бронхоэктазы) – это редкая болезнь дыхательной системы, которая может возникнуть в результате бронхита.
В процессе болезни деформируются бронхи и в них образуется гной. Расширение бронхов вызвано большим необратимым изменением стенок бронхов и окружающих тканей.
Основное отличие данного заболевания от других заключается в том, что бронхоэктазы являются первичным поражением.
Изменения в бронхах, выражающиеся в их расширении, затрагивают, в первую очередь, бронхи среднего калибра.
В самом начале расширяются и наполняются гноем бронхи в определенной части легкого, а затем поражаются дыхательные альвеолы.
Самые распространенные симптомы развития бронхоэктатической болезни:
- кашель в виде приступов;
- примеси гноя и крови в мокроте;
- хрипы, боли между лопатками и в груди;
- пониженная трудоспособность;
- одышка;
- повышенная температура тела;
- резкое снижение веса;
- пальцы Гиппократа (расширение концевых фаланг).
Диагностика бронхоэктазов, так же, как и при бронхите, осуществляется на основании рентгена легких, функциональных проб, бронхоскопии и бронхографии.
Дыхательная недостаточность – это одна из форм осложнений бронхита, при которой уменьшается дыхательная поверхность и нарушается обмен газов в организме.
Неправильное или несвоевременное лечение хронического бронхита зачастую приводит к развитию дыхательной недостаточности, которая определяется следующими симптомами:
- одышка, характеризуемая нехваткой воздуха;
- слабость и утомляемость дыхательных мышц. Увеличенная частота дыхательных сокращений вовлекает в процесс мышцы шеи, верхних дыхательных путей, брюшины и груди;
- отеки, проявляющиеся на более поздних этапах болезни. Могут быть причиной сердечной недостаточности;
- уменьшение концентрации кислорода в крови. Определяется синюшной окраской кожи;
- повышение содержания углекислоты в крови. Проявляется в виде тахикардии, тошноты, головной боли, нарушения сна.
Одной из форм данного заболевания является бронхиальная обструкция, которая также может возникать на фоне перенесенного бронхита.
Болезнь характеризуется внезапными спазмами средних и мелких бронхов.
Бронхи сужаются, и воздух не успевает выходить через выдох, а в это время уже происходит вдох новой дозы воздуха. Воздух в бронхах начинает постепенно накапливаться, за счет чего повышается давление.
Сердечная недостаточность – это осложнение бронхита, которое развивается как следствие дыхательной недостаточности.
Сердечная мышца слабеет в результате возникшего недостатка кислорода, кровь начинает застаиваться и прекращает полноценно циркулировать по организму, расширяется правый желудочек сердца, происходит декомпенсация бронхиальных проходов.
Клинические признаки заболевания:
- одышка и утомляемость;
- боль в подреберье и в области груди;
- синюшность пальцев и носогубного треугольника;
- частое сердцебиение;
- головокружение;
- набухание шейных вен;
- понижение артериального давления.
Осложнения после бронхита в некоторых случаях могут развиваться в форме эмфиземы легких. Хроническое воспаление нарушает обмен газа в легочной ткани, а также ее эластичность.
Альвеолы сильно растягиваются и не могут сокращаться до нормального состояния. Легкие «зарастают» соединительной тканью, что приводит к сужению бронхов.
Начальная стадия эмфиземы характеризуется одышкой при физических усилиях, которая чаще наблюдается в зимнее время.
Если вовремя не назначить лечение, одышка начинает возникать при малейших физических усилиях и даже в состоянии покоя.
У пациента наблюдается короткий вдох и продолжительный выдох. Дыхательные сокращения грудной клетки уменьшаются, вовлекая в процесс мышцы груди и шеи. В качестве основных симптомов болезни выделяют цианоз, выпячивание надключичных областей, уплотнение грудной клетки, расширение межреберных участков.Неправильное лечение аллергического бронхита может стать [причиной бронхиальной астмы], которая характеризуется изменением реактивности бронхов.
У пациента наблюдаются спазмы бронхов и отеки слизистой оболочки, возникает одышка, чувство нехватки воздуха, свистящее дыхание, хрипы в груди, приступы кашля и сильного удушья.
Перечисленные симптомы чаще всего беспокоят больного по ночам, рано утром и при взаимодействии с различными возбудителями:
- аллергены (лекарства, продукты питания, шерсть животных и т.д.);
- вдыхание холодного воздуха;
- бытовая химия;
- физическая нагрузка;
- ОРВИ.
Лечение бронхиальной астмы должно сочетать в себе средства, способствующие быстрому расширению бронхов и устранению приступа, противовоспалительные препараты, ингаляции, исключение контакта с выявленным аллергеном, а также ежедневную влажную уборку.
Диффузный пневмосклероз, как осложнение бронхита, характеризуется поражением всей площади одного или обоих легких, происходит изменение структуры легочных тканей.
Далее начинается разрастание соединительной ткани, что ведет уменьшению легких и затруднению кислородного снабжения организма.
Опасность болезни заключается в том, что на ранних стадиях она протекает без симптомов.
В данном случае пациент может жаловаться на легкую одышку во время физической нагрузки, утомляемость и сухой кашель.
С прогрессированием болезни у пациента начинает болеть спина на уровне грудной клетки, наблюдается слабость, ухудшение самочувствия, ноющая боль в области груди.
Иногда могут наблюдаться признаки цирроза легкого, которые проявляются деформацией грудной клетки и атрофией межреберных мышц.
Такое заболевание является редкой формой осложнений бронхита, в процессе которой наблюдается увеличение правого предсердия и желудочка из-за высокого давления в малом кругу кровеносной системы.
Повышенное артериальное давление возникает вследствие поражения сосудов легких.
При увеличении желудочка остается мышечная оболочка, наблюдается перегрузка сердца, появляется одышка, боли в грудной клетке.
Больной может упасть в обморок, быстро переутомляется, постоянно хочет спать, физические нагрузки становятся для него невозможными.
источник
ПОЗВОНОЧНИК И БРОНХИАЛЬНАЯ АСТМА
Состояние и гибкость позвоночника являются, конечно, не основным, но довольно значительным фактором в развитии клинических проявлениях бронхиальной астмы.
Дело в том, что постоянное напряжение, пусть и несильное, в позвоночном столбе, плохая подвижность в сочленениях позвонков и ребер ведет к уменьшению эластичности грудной клетки. При этом увеличивается сопротивление грудной клетки дыханию, что может привести к усилению одышки. После курса мануальной терапии и выполнения специальных упражнений, повышающих гибкость грудного отдела позвоночника, у пациентов значительно улучшается подвижность диафрагмы, увеличивается экскурсия легких, заметно снижается частота и степень выраженности приступов бронхиальной астмы, более эффективно функционирует межреберная мускулатура.
Бронхиальная астма Смешать 1 ст. ложку меда и 1 стакан настоя чайного гриба. При затрудненном дыхании пить очень мелкими глотками по 1 стакану смеси 2–3 раза в
БРОНХИАЛЬНАЯ АСТМА Бронхиальная астма у детей – заболевание, развивающееся на основе хронического воспаления бронхов, характеризующееся периодически возникающими приступами затрудненного дыхания или удушья в результате распространенной бронхиальной обструкции,
Бронхиальная астма Для облегчения кашля и уменьшения удушья при астматических приступах следует применить следующие приемы Шиацу: надавить с правой и левой стороны туловища, между лопатками, на заднюю поверхность шеи (три точки с каждой стороны) и грудные позвонки
Бронхиальная астма После общих рассуждений о дыхании давайте перейдем к рассмотрению конкретной картины бронхиальной астмы. Бронхиальная астма — это то заболевание, которое является наиболее впечатляющим примером психосоматической взаимосвязи. Бронхиальной астмой
Астма бронхиальная Причина заболевания бронхиальной астмой заключается в патологической реакции организма на аллергены. Аллергия, как правило, появляется из-за нехватки в организме хлоридов. Поэтому старайтесь вводить в организм больше соли.Лечение солью. Если легкие
Астма бронхиальная Причина заболевания бронхиальной астмой заключается в патологической реакции организма на аллергены. Аллергия, как правило, появляется из-за нехватки в организме хлоридов. Поэтому старайтесь вводить в организм больше соли. Лечение солью. Если легкие
Астма бронхиальная Нормализация солевого баллансаПричина заболевания бронхиальной астмой заключается в патологической реакции организма на аллергены.Аллергия, как правило, появляется из-за нехватки в организме хлоридов. Поэтому старайтесь вводить в организм больше
Астма бронхиальная Бронхиальная астма – хроническое заболевание дыхательных путей, для которого характерны спазмы бронхов, из-за которых дыхание становится затрудненным, с шумным удлиненным выдохом. Причины развития этой болезни многообразны: прежде всего – аллергии,
Астма бронхиальная В народной медицине настойка золотого уса применяется как средство, разжижающее мокроту и снижающее гиперсекрецию и отек слизистой оболочки бронхов у астматиков. Следует помнить, что прием препаратов каллизии категорически противопоказан
Бронхиальная астма Бронхиальной астмой называется хроническое заболевание, которое характеризуется регулярными приступами удушья, вызванными спазмами бронхов. Бронхиальная астма сопровождается сильной одышкой и кашлем. Дыхание больного часто затруднено.Основная
Бронхиальная астма Рецепт 1 Сок из свеклы – 200 млСок из репчатого лука – 200 млСок из черной редьки – 200 млСок из клюквы – 200 млСок из лимона – 200 млСок из алоэ – 200 млМед – 300 гСахар – 200 гСпирт – 200 млВсе тщательно перемешать. Принимать по 0,5 столовой ложки 3 раза в день за 30
Бронхиальная астма Бронхиальной астмой (от греч. asthma – «тяжелое дыхание») называют хроническое заболевание бронхов (трубчатых воздухоносных ветвей трахеи), сопровождающееся периодическим сужением их просвета.Различают бронхиальную астму аллергической (атопическая
Астма бронхиальная Это заболевание характеризуется периодически повторяющимися приступами удушья, вызванными нарушением проходимости бронхов. Астма является заболеванием аллергической природы, при котором аллергенами обычно выступают токсины, выделяемые рядом
Астма бронхиальная Симптомом этого заболевания являются периодически повторяющиеся приступы удушья, вызванные нарушением проходимости бронхов. Астма представляет собой заболевание аллергического характера, при котором аллергенами обычно выступают продукты
БРОНХИАЛЬНАЯ АСТМА Самым серьезным аллергическим заболеванием дыхательных путей является бронхиальная астма, ею страдает 5 – 10% детей.Бронхиальная астма часто начинается в детстве и продолжается в зрелом возрасте, являясь причиной социальной дезадаптации, а в
Бронхиальная астма Бронхиальная астма представляет собой хроническое заболевание дыхательных путей, характеризующееся высокой готовностью трахеобронхиальной системы к реагированию на целый ряд стимулов.Основным признаком болезни является бронхиальная обструкция
источник
Одышка – симптом целого ряда заболеваний: стенокардии, инфаркта миокарда, пневмонии, эмфиземы легких, хронической сердечной недостаточности, межреберной невралгии и остеохондроза. Большинство современных людей ведут статический образ жизни. Для них остеохондроз – неизбежность. Каждый второй, страдающий данным заболеванием, получает кроме боли в спине, голове или шее еще и массу сопутствующих патологий. Одышка при остеохондрозе – симптом опасный, свидетельствующий о поражении внутренних органов, расположенных в грудной клетке.
Одышка – изменение глубины и частоты дыхания. Это неприятное ощущение нехватки воздуха, доставляющее физический и психологический дискомфорт. Одышка – признак ряда патологий, требующих неотложного лечения.
Развитию одышки способствуют: вредные привычки, малоподвижный образ жизни, чрезмерные физические нагрузки, травмы позвоночника.
Остеохондроз грудного отдела позвоночника – одна из основных причин одышки. Заболевание обычно развивается у людей физически малоактивных, не следящих за осанкой, горбящихся, сутулящихся. Неестественный изгиб позвоночника, приводящий к физиологически неправильному положению позвонков, провоцирует появление патологических изменений в грудной клетке. Со временем любое неловкое движение или резкий поворот могут вызвать боль.
Смещение позвонков при грудном остеохондрозе приводит к нарушению строения грудной клетки и защемлению крупных сосудисто-нервных пучков.
Глубокий вдох отражается болью в поврежденном сегменте позвоночника, а дыхание становится поверхностным и частым.
Остеохондроз – это заболевание, которое характеризуется дистрофическими изменениями состояния межпозвонковых дисков, нарушениями в структуре межпозвоночных суставов, снижением эластичности связок позвоночника и появлением сопутствующих проблем со здоровьем.
При грудном остеохондрозе поражаются межпозвоночные диски соответствующего отдела позвоночника. Между соседними позвонками постепенно уменьшается расстояние, нервные корешки защемляются, нарушается функция амортизации давления на позвоночный столб. Патологические процессы, происходящие в области шеи и груди, приводят к нарушению работы органов средостения – пространства внутри грудной клетки. В первую очередь – это легкие и сердце.
- генетическая предрасположенность,
- инфекции,
- нарушение обмена веществ,
- неправильное питание и избыточная масса тела,
- травмы позвоночника,
- нарушения осанки, патологический кифоз, сколиоз,
- нестабильность сегментов позвоночного столба,
- экологический фактор,
- ведение малоподвижного образа жизни,
- чрезмерные физические нагрузки,
- патологии костной ткани,
- плоскостопие,
- ношение неудобной обуви на высоких каблуках,
- стрессы,
- вредные привычки.
Одышка при остеохондрозе возникает не сразу. Сначала дыхание становится затрудненным, самочувствие больных ухудшается после подъема по ступенькам или быстрой ходьбы. Затем становится трудно дышать, болит грудная клетка при попытке сделать глубокий вдох или выдох.
К затруднению дыхания постепенно присоединяются нарушения со стороны сердечно-сосудистой системы, одышка усугубляется и мешает полноценно жить.
Одышка при остеохондрозе нередко сопровождается:
- дискомфортом и болью в позвоночнике между лопатками,
- давящей или сверлящей болью в сердце,
- ощущением «кома в горле»,
- трудностями при поднятии рук или наклоне туловища,
- постоянной головной болью,
- спазмом мышц спины,
- ломотой и онемением рук,
- скованностью движений.
Эти симптомы остеохондроза связаны с поражением нервных окончаний и сдавливанием сосудов, в результате чего нарушается кровоснабжение головного мозга, ведущее к гипоксии. Гипоксия – это нехватка кислорода, которая приводит к гибели мозговых клеток и смерти человека.
Остеохондроз часто проявляется одышкой и ощущением кома в горле . Это объясняется нарушенной иннервацией органов средостения, приводящей к дисфункции пищевода.
Одышка при остеохондрозе часто является результатом раздражения блуждающего нерва и нарушения работы диафрагмы. Кроме одышки у больных появляется икота, боль в правом подреберье и в области сердца . По мере нарастания дефицита кислорода развиваются центральные симптомы гипоксии: учащенное и поверхностное дыхание, головокружение, ночной храп, сонливость, слабость, помутнение зрения, цианоз (синюшность) носогубного треугольника и кончиков пальцев.
Еще одной причиной одышки при остеохондрозе является снижение скорости кровотока по сосудам шеи и нарушение микроциркуляции в головном мозге. Это приводит к угнетению дыхательного центра и необратимым изменениями в организме человека.
Остеохондроз – заболевание, которое легко приобрести, но трудно диагностировать и излечить. Если болезнь запустить, игнорировать рекомендации врача и не лечиться, разовьются тяжелые осложнения.
- Органы грудной клетки в значительной степени страдают от нехватки кислорода. Проявляется это снижением работоспособности сердца и дисфункцией всей сердечно-сосудистой системы.
- Гипоксия головного мозга приводит к нарушению его работы, снижению внимания и памяти, постоянным головным болям, развитию энцефалопатии и слабоумия.
- При отсутствии своевременного и адекватного лечения одышка при остеохондрозе может привести к частичной утрате функции дыхания, инвалидности и даже смерти.
Облегчить состояние и устранить в домашних условиях одышку, возникшую на фоне остеохондроза, можно с помощью несложных процедур:
- Горячие ножные ванны с отварами целебных трав или горчичным порошком оказывают отвлекающее действием, что способствует облегчению дыхания.
- Улучшить носовое дыхание помогут ингаляции с эфирными маслами, картофельной кожурой или луковой шелухой.
Прием назначенных врачом нестероидных противовоспалительных препаратов нового поколения снимет боль при вдохе и уменьшит одышку. В крайних случаях можно использовать препараты для астматиков. Но это может быть опасно, поэтому должно быть предварительно согласовано с врачом.
При приступе удушья следует немедленно вызвать «скорую помощь».
Подкожная инъекция адреналина поможет справиться с проблемой. Внутривенное введение анестетиков, а также местные обезболивающие блокады устранят невралгию, снимут спазмы мышц.
Основные профилактические меры, предотвращающие развитие одышки при остеохондрозе:
- ежедневная гимнастика, укрепляющая мышцы спины;
- использование для сна ортопедического жесткого матраца и невысокой подушки;
- ароматерапия для расслабления и облегчения дыхания;
- дыхательная гимнастика;
- пешие регулярные прогулки на свежем воздухе помогут снизить риск развития гипоксии;
- укрепление иммунитета с помощью натуральных и лекарственных иммуномодуляторов;
- сбалансированное питание, правильный питьевой режим и отказ от вредных привычек;
- закаливание.
Одышка при остеохондрозе – тревожный признак, свидетельствующий о поражении оранов дыхательной и сердечно-сосудистой системы, внутренних органов. Чтобы предотвратить дальнейшее разрушение организма, необходимо своевременно и комплексно начинать лечение основного заболевания.
В видео представлен комплекс замечательных упражнений, направленный на профилактику и восстановление нарушенных функций в грудном отделе позвоночника. Несложные упражнения обеспечат нормальную подвижность всех сегментов грудного отдела позвоночника, снимут мышечные спазмы, облегчат работу сердца и органов дыхания, уберут одышку как симптом остеохондроза.
источник
Бурное развитие медицины привело к тому, что врачи научились своевременно диагностировать и успешно лечить многие тяжелые заболевания. Однако некоторые болезни, несмотря на появление новейших препаратов, не собираются отступать и становятся буквально национальным бедствием. Речь идет о бронхиальной астме – настоящем биче современности, терроризирующем, как ни странно, достаточно развитые страны. Масштабное загрязнение экологии, слабый иммунитет, неправильный образ жизни – это прямая угроза для развития болезни.
Астма – патологический процесс в дыхательных путях человека, когда происходят систематические спазмы мелких бронхов. В результате у больного не получается полноценно выдыхать воздух из легких. Тучные клетки вступают в реакцию с аллергеном, итогом такого союза становится высвобождение вещества под названием гистамин в больших количествах. Он заставляет сокращаться гладкие мышцы, чем провоцирует сужение бронхиальных просветов.
Провокаторами приступа могут стать самые разные причины:
- Вдыхание табачного дыма. Причем независимо от того, будет ли это пассивным или активным курением.
- Атопия. Предрасположенность к тому или иному раздражителю часто передается на генетическом уровне.
- Аллергические реакции на определенную пищу, бытовую химию, косметику, парфюмерные ароматы.
- Легочные и бронхиальные инфекции в хронической стадии.
- Постоянное потребление воздуха, пораженного спорами грибов плесени (в сырых помещениях с заплесневелыми стенами).
- Сезонные или внешние воздействия (пух, дым, пыль, перо, шерсть, смог).
- Состояние стресса или излишняя физическая активность.
- Резкие температурные перепады.
- Укус насекомого.
Типичный астматический приступ способен застать врасплох, даже если человек убежден в своем физическом здоровье. Достаточно лишь появиться аллергену, высвобождающему выработку гистамина.
Независимо от возраста, заболевание имеет одинаковые симптомы: маленького или большого пациента начинают мучить приступы удушья. Их частота зависит от того, на какой стадии находится патологический процесс. От больного поступают жалобы на сильный болевой синдром. Появляются следующие симптомы:
- Дискомфорт в области грудной клетки и спины
- Сильные приступы кашля
- Чувство ломоты в теле
- Боли при сокращении мышц во время приступа кашля
- Головная боль и приступы головокружения.
Болевые ощущения, появившиеся в груди при долгом, надрывном кашле, говорят о переходе бронхита в бронхиальную астму. Также кашель провоцирует появление боли со стороны спины, тело начинает ломить. Происходят следующие процессы:
- С нарастанием интенсивности кашля растет и напряжение в мышцах, их сокращения становятся сильнее, а возможности расслабиться нет. Нагрузка межреберных мышц, которые не привыкли к такому перенапряжению, заканчивается появлением боли. Определить ее источник больной может самостоятельно, прощупав пространства между ребрами.
- Кроме мышечной ткани грудины при приступах кашля напрягаются мышцы скелета, это приводит к растяжке нервных волокон и мелкоамплитудным суставным движениям. Из-за этих манипуляций начинает болеть спина.
- Микротравмы слизистой бронхов. Так как идет их воспаление, то стенки органа отекают, а увеличившееся отделение вязкой мокроты не отхаркивается наружу. Просвет в бронхах сужается, циркуляция воздуха становится затрудненной. От переполненности на слизистой образуются микроскопические разрывы, которые дают о себе знать болью за грудиной.
Чтобы помочь состоянию больного, кроме обычных средств от бронхиальной астмы можно поставить горчичники для облегчения дыхания. Также произвести легкие массажные движения в районе крыльев носа, это помогает облегчить процесс выдоха.
Когда с приходом приступа человек начинает испытывать удушье, перестает полноценно дышать, его мозг не получает достаточно кислорода. Наступает клеточное кислородное голодание, которое приводит к головной боли. Дыхательная недостаточность вызывает состояние слабости и головокружения. У пациента складывается ощущение, что предметы теряют контуры и «плывут» перед глазами.
К другим причинам головной боли на фоне болезни можно отнести:
- Мышечные сокращения во время кашля. Волокна мышц не успевают расслабиться, отдохнуть и восстановиться. В результате происходит их спазм, что приводит к ощущению больной головы.
- Температура выше нормы. Как правило, повышение температуры не всегда сопровождает бронхиальную астму. Но если это все-таки случается (обычно в острой фазе болезни), то спинномозговая жидкость, которая начинает вырабатываться в увеличенных объемах, приводит к расширению сосудов. А они, в свою очередь, начинают сдавливать головной мозг, что выражается неприятными ощущениями.
- Дефицит сна. Так как количество приступов в ночное время увеличивается, то пациенту приходится много сил тратить на борьбу с болезнью. Его ночного отдыха недостаточно, чтобы организм полноценно восстановил силы. От переутомления начинает болеть голова.
Для купирования головной боли можно выпить обезболивающее и жаропонижающее. Сиропы от кашля помогут отходу мокроты. Эти средства не лечение от астмы – это первая доврачебная помощь!
Иногда, во время тяжелого приступа болезни, пациент начинает ощущать резкую острую боль за грудиной, которая распространяется на шею и руки. Состояние больного стремительно становится хуже, усиливается одышка. Такие симптомы сигнализируют о том, что на фоне бронхиальной астмы у человека развивается серьезное осложнение – пневмомедиастиум или пневмоторакс. Ни в коем случае нельзя пытаться помочь больному самостоятельно. Резко возникающая боль говорит, скорее всего, о разрыве легкого и первое, что необходимо сделать – это вызвать «Скорую помощь». Промедление грозит летальным исходом.
источник
Боль в лопатке является одним из достаточно распространённых симптомов. А поскольку она не является отдельным заболеванием, очень важно определить причину, которая её вызвала. Причины боли в лопатках могут крыться в самых разных патологиях, и их своевременное распознание и лечение играют немаловажную роль. Они позволят не только избавиться от боли в левой/правой лопатке или между ними, но и устранить первоначальное заболевание.
Если вы хотите узнать причину, по которой у вас болит левая или правая лопатка, обращайтесь в Клинику боли ЦЭЛТ. Мы проведём диагностику и в соответствии с её результатами назначим курс лечения, который обязательно принесёт свои плоды в виде улучшения самочувствия.
Болевая симптоматика в лопатках может быть разной, но её проявления всегда доставляют дискомфорт. В случае, если боль под лопатками сзади или между ними ярко выраженная и интенсивная, она вполне способна ограничить физическую активность больного.
Боль между лопатками или под ними может возникнуть после травм позвоночника:
Их провоцируют механические воздействия на позвоночный столб в результате падения, дорожно-транспортного происшествия или удара. Стоит отметить, что травмы подобного рода представляют собой опасность для жизни человека. Если был повреждён спинной мозг, они могут привести не только к снижению чувствительности, но и к ограничению двигательной активности (вплоть до паралича).
Патологические процессы дистрофического характера в шейном и грудном отделах позвоночника могут также вызвать боль под лопаткой или между ними. Стоит отметить, что гораздо чаще причиной болевых ощущений выступает остеохондроз именно шейного отдела позвоночника, в то время как патологии грудного отдела приводят к подобной симптоматике гораздо реже. Клинические симптомы при заболевании шейного отдела включают в себя:
- боль в шейных мышцах, в том числе и при поворотах головы;
- распространение боли вниз и её проецирование в межлопаточную область;
- ощущение скованности в мышцах шеи;
- повышение внутричерепного давления.
Деформации позвоночника, характерные для сколиоза, не могут не привести к болевым ощущениям. Они возникают вследствие перенапряжения отдельных групп мышц и компрессии нервных путей. Боли при сколиозе грудного отдела позвоночника, как правило, локализуются в области между лопаток, которые сопровождаются видимой деформацией грудной клетки и нарушениями работы сердца и лёгких.
Искривление верхнего отдела позвоночника (кифоз) может быть, как приобретённым, так и врождённым. Заболевание имеет целый ряд характерных клинических проявлений:
- синдром «круглой спины» (в сложных случаях образуется горб);
- плечи больного сведены вперёд;
- верхняя часть туловища наклонена вперёд;
- сильная боль между лопатками.
Такая патология, как спондилоартроз грудного отдела позвоночника, заключается в дегенеративных изменениях его суставов. Болевые симптомы между лопатками возникают из-за деструкции межпозвоночных хрящей и сопровождаются утратой подвижности. При запущенных формах этой болезни наблюдается формирование костных наростов, которые разрушают окружающие ткани, нервные волокна и кровеносные сосуды, что приводит к усилению боли.
Протрузию можно назвать грыжей межпозвоночного диска на начальном этапе развития при размерах не более 6-ти мм. Её развитие в грудном отделе позвоночника явление весьма редкое — тем не менее, именно оно вызывает болевые ощущения между лопаток, точно так же, как и грыжа.
Боль при этом заболевании может также возникать из-за того, что поражённый межпозвоночный сустав утрачивает подвижность.
Компрессия, раздражение или воспаление нервных корешков спинного мозга при радикулите грудного отдела позвоночника является одной из основных причин резкой боли, локализующейся между лопаток. Она сопровождается следующими клиническими проявлениями:
- отёк в области ущемлённого корешка;
- развитие воспалительного процесса;
- спазмы мышц спины.
Капсулит, плечелопаточный периартроз, или, как его ещё называют, «синдром замороженного плеча», является состоянием, при котором наблюдается неприятная болезненная скованность мышц, локализующаяся в верхнем плечевом поясе. В большинстве случаев эта патология возникает при остеохондрозе шейного отдела позвоночника, но может появиться и после травмы руки или плеча, переохлаждения или чрезмерно интенсивной физической нагрузки. Симптом — сильная боль, иррадиирующая в левую\правую лопатку или в область между ними. Она становится сильнее при попытке поднять руку и сопровождается ограничением подвижности.
Воспалительные процессы в межрёберных нервах не редкость. Они подвержены целому ряду воздействий (травмы, переохлаждения), поскольку располагаются близко к поверхности тела, а также ущемлениям и компрессиям, что также приводит к болевым ощущениям.
Боли при ИБС и стенокардии локализуются в области сердца, но случаи, когда они проявляются в других частях тела не редкость. Они могут иррадиировать в межлопаточную область, и такие случаи встречаются достаточно часто.
Помимо вышеперечисленного, болевые симптомы в лопатках наблюдаются при следующих заболеваниях:
- патологии плевры и лёгких;
- полиомиелит;
- профессиональные заболевания.
источник
Человек, страдающий постоянно головной болью. является медицинской сиротой. Он проходит путь от офтальмолога к отоларингологу, невропатологу, стоматологу, ортопеду, хиропрактику. Ему назначают массу анализов и дают огромное количество лекарств, а в конце концов он остаётся один на один со своей головной болью сказал доктор Paccard R.C. в 1979.
С этим мнением нельзя не согласиться. Головная боль – знакомое каждому явление. Она бывает первичной (в 95% случаев) и вторичной (в 5%).
Первичная головная боль к которой относят мигрень. пучковые и резкие головные боли, головные боли мышечного напряжения. Первичная головная боль при аллергии является самостоятельным заболеванием.
Вторичная головная или симптоматическая боль является проявлением каких-либо заболеваний (черепно-мозговая травма, сосудистая патология мозга, опухоли и т.д.).
При первичной головной боли необходимо принимать обезболивающие препараты, предупреждающие развитие или возникновение приступа головной боли или уменьшающие её интенсивность. При вторичной необходимо лечить основное заболевание, как причину головной боли.
При первичной головной боли в ходе проведения обследований никаких изменений выявить не удается, так как ее причина – не нарушение целостности тканей, а функциональные изменения в клетках и сосудах головного мозга.
Важно понимать, что, несмотря на сильные страдания, приносимые первичной головной болью, она практически никогда не ведет к тяжелым последствиям и осложнениям в отличие от вторичной головной боли. Вторичная головная боль возникает на фоне различных заболеваний, которые часто являются достаточно грозными. Это и инсульт. и повышение внутричерепного давления в результате опухоли, и различные инфекции (в том числе менингит и энцефалит ), травмы, отравления и даже аллергии и др. Существуют и неопасные виды вторичной головной боли – это цервикогенная головная боль (связанная с нарушением позвоночно-мышечных взаимодействий в шее), абузусная головная боль (вызванная неконтролируемым крайне избыточным приемом обезболивающих препаратов) и др.
Поговорим о взаимосвязи головной боли при аллергии и давлении. Здесь на первое место выступают не цифры давления, а скорость с которой оно повышается. Общеизвестный факт, что люди, у которых высокое давление не один год, просто его никак не ощущают. А если происходит резкий скачок давления (гипертонический криз), то первая жалоба и его симптом — это головная боль.
Несмотря на невысокую частоту вторичных головных болей (5%), их обнаружение крайне важно!
Здесь приведены симптомы, на которые следует обратить повышенное внимание:
- Впервые в жизни возникшая головная боль (особенно у лиц старше 50 лет)
- Внезапное появление очень сильной головной боли
- Затяжная головная боль, нарастающая по интенсивности в течение недель и месяцев
- Усиление или возникновение головной боли сразу после изменения положения головы или тела, натуживания, кашля
- Нарушения сознания, памяти, изменение личностных качеств
- Признаки инфекции (высокая температура, боли в мышцах, суставах)
- Продолжительность ауры при мигрени более 1 часа
Если вы обратили внимание на хотя один из вышеприведенных симптомов у себя или ваших близких, если головная боль при аллергии стала регулярной спутницей Вашей жизни, если она мешает и ограничивает Вас во всех сферах жизни, то настало время обратиться к врачу. Не занимайтесь самолечением, не глотайте горсти таблеток в надежде на сиюминутный эффект! Это может помешать своевременно распознать тяжелое заболевание и приведет к плачевным последствиям!
Астма и аллергия часто идут рука об руку. Астма – это заболевание трахей (бронхиол), по которым воздух попадает в легкие и выходит из них. Существует несколько видов астмы.
Причиной появления аллергической астмы является аллергия (например, на пыльцу или плесень). Согласно статистическим данным, половина людей, страдающих астмой, страдают именно этим видом заболевания.
Воздух попадает в организм через нос и трахеи в бронхиолы. В конце каждой бронхиолы находится крошечный воздушный мешочек, альвеола, благодаря которым воздух (кислород) попадает в кровь. В мешочках также накапливается переработанный воздух (углекислый газ), который мы выдыхаем. Если дыхательный процесс не нарушен, мускулы, которые окружают дыхательные пути, расслаблены, и воздух свободно циркулирует. Однако, во время астматического приступа три процесса препятствуют попаданию воздуха в дыхательные пути:
Мускулы, окружающие дыхательные пути, сжимаются, тем самым, сужая дыхательные пути, что вызывает так называемый «бронхоспазм».
Дыхательные пути опухают или воспаляются.
Клетки дыхательных путей вырабатывают большое количество густой слизи.
Задерживаясь в суженных дыхательных путях, углекислый газ остается в легких. В результате этого у человека, страдающего астмой, появляется ощущение, что ему не хватает воздуха. Все процессы, описанные выше, затрудняют дыхание.
Каковы самые распространенные симптомы астмы?
Симптомы появляются, когда начинают происходить процессы, описанные выше. У некоторых людей астматические симптомы появляются каждый день, у других – намного реже. Назовем наиболее распространенные симптомы астмы:
Частые приступы кашля, особенно ночью
Ощущение сдавленности, боли, давления в груди.
Астматические симптомы проявляются по-разному. У человека могут не проявиться все симптомы астмы, или могут проявиться разные симптомы в разное время. Даже во время приступов симптомы и их интенсивность могут быть разными.
Умеренные астматические приступы случаются чаще, чем остальные. Как правило, дыхательные пути остаются открытыми от нескольких минут до нескольких часов. Острые приступы случаются реже, в таких случаях человеку необходима неотложная медицинская помощь. Старайтесь контролировать проявление астматических симптомов – даже слабых приступов – чтобы избежать появления опасных состояний.
Если Вы страдаете аллергией и астмой, реакция на любой аллерген может усложнить астматические симптомы.
Каковы признаки скорого приступа астмы?
Признаки скорого приступа астмы появляются в начале астматического приступа, или непосредственно перед ним. За ними следуют более острые симптомы. Признаки скоро приступа астмы включают:
Частые приступы кашля, особенно ночью
Сильная слабость или усталость при занятиях спортом и других физических нагрузках, а также одышка, хрип и кашель
Снижение или изменение скорости выдоха, т.е. скорости, с которой воздух выходит из легких при сильном выдохе
Симптомы простуды или других инфекционных заболеваний верхних дыхательных путей, симптомы аллергии
Если у Вас появятся симптомы, перечисленные выше, немедленно обращайтесь к врачу, чтобы избежать острого астматического приступа.
Астмой может заболеть любой человек, однако данное заболевание часто передается генетически. С каждым годом все большее количество людей заболевает астмой.
Что становится причиной заболевания астмой?
Причиной появления данного заболевания дыхательных путей могут стать многие факторы. Дыхательные пути человека, страдающего астмой, крайне чувствительны и реагируют на многие «возбудители». Контакт с данными «возбудителями» и вызывает появление астматических симптомов.
Существует много видов возбудителей астмы. Реакция на них является индивидуальной для каждого человека. Некоторые люди реагируют на несколько возбудителей, другие даже не могут определить, на какие именно возбудители реагирует их организм. Одним из самых важных способов контролировать астматические симптомы является избегания контакта с возбудителями, если это возможно.
О головной боли при аллергии. как при самостоятельном симптоме, написано мало. Это вполне оправдано, так как наиболее чувствительные к действию биологически активных веществ (гистамина) ткани являются мягкими: это клетчатка, слизистые оболочки (глаз, горла, бронхов, желудка), а также гладкие мышцы, которые сокращаются в ответ на действие аллергена .
Так, например, возможно развитие удушья вследствие отека слизистой оболочки гортани. развитие бронхоспазма вследствие спазма гладких мышц бронхиального дерева, развитие аллергической энтеропатии с появлением признаков кишечной диспепсии (кишечной колики, синдрома диареи).
Все эти эффекты, симптомы и проявления аллергии просты и понятны.
А головная боль как может подсказать начало аллергической реакции?
Головная боль может расцениваться как признак аллергической реакции только вместе с другими симптомами, безусловно характеризующими аллергический процесс. В этом подход к головной боли должен быть таким же, как и к тошноте. ломоте в костях или снижению зрения. Можно с уверенностью сказать, что если в жалобах существует лишь одна головная боль без других нарушений, и без связи с предшествующим аллергическим анамнезом, то, скорее всего, диагноз аллергической реакции маловероятен.
Ниже перечислим те причины. которые могут проявляться вместе с аллергией, так и без нее. Ведь как гласит известное латинское изречение – «post hoc non propter hoc» #8212; после этого не значит вследствие этого.
- артериальная гипертония и криз (часто сопровождается гиперемией лица, тошнотой, рвотой, головокружением);
- менингит. Часто сопровождается высокой температурой, центральной рвотой без тошноты, признаками раздражения мозговых оболочек;
- повышенное внутричерепное давление. Головная боль возникает утром, является диффузной и разлитой, сопровождается тошнотой, рвотой. К вечеру и при применении мочегонных средств состояние улучшается. Возможно прогрессирующее падение зрения;
- головная боль и напряжения. Часто появляется у студентов, после долгой работы за компьютером. Никогда не бывает очень сильной. По локализации напоминает шлем или каску;
- невралгия (например, тройничного нерва). Напоминает мощные разряды электрического тока. Является очень сильной, невыносимой. Появляется и исчезает внезапно, иногда имеются «предвестники». Провоцируется раздражением «триггерных зон»;
- боли одонтогенного генеза, а также заболевания ЛОР – органов. В основе лежат болезни зубочелюстной системы, гаймориты, фронтиты, прочие синуситы. Могут иррадиировать и симулировать прочие диагнозы;
- черепно – мозговая травма, например, сотрясение головного мозга, или более тяжелый ушиб. Может сопровождаться ретроградной амнезией, сонливостью. Особо тяжелый и настораживающий симптом – постепенное увеличение зрачка с одной стороны с увеличением сонливости и оглушения. Это свидетельствует о прогрессировании отека головного мозга, нужна срочная госпитализация в нейрохирургический стационар.
Лишь в том случае, если головная боль появилась после неопровержимых признаков аллергии. с участием компонента, который можно назвать стартовым фактором – то головную боль «можно вписать» в симптом аллергической реакции.
Существующая тяжелая патология, которая называется отек головного мозга #8212; не имеет никакого отношения к аллергическому отеку, потому, что имеет совершенно другие механизмы запуска.
Что делать, если на фоне аллергического приступа появилась головная боль? Прежде всего, нужно измерить артериальное давление. В том случае, если давление нормальное, и боль не достигает большой силы, то её лечение будет чисто симптоматическим. Поэтому пациент должен сам решить, будет ли он принимать таблетку аспирина, «Саридона» или «Эффералгана». Потому, что головная боль не влияет ни на выраженность аллергических признаков, ни на быстроту их исчезновения.
источник
Астматический приступ представляет собой ярко выраженное ухудшение общего состояния организма и требует немедленного применения медикаментозной терапии. Оно заключается в одышке, свистящем или хрипящем дыхании, невозможности сделать полноценный вдох, кашле, увеличении размеров грудной клетки. Вызвать приступ астмы могут различные факторы.
Во время приступа рекомендуемым и самым оптимальным считается положение сидя лицом к спинке стула. Также при приступе бронхиальной астмы противопоказан тяжелый физический труд, холод, сырость.
Период обострения бронхиальной астмы может проявляться постепенным или чаще всего внезапным ухудшением самочувствия. Во время ремиссии не наблюдается никаких симптомов заболевания, лишь при прослушивании предопределяется хрипящее дыхание.
Симптомы приступа бронхиальной астмы сложно перепутать с чем-либо: стремительно развивается одышка, приступообразный сухой кашель, для усиления выдоха больной инстинктивно подключает усилия мускулов плечевого пояса и груди, а организм – все возможные ресурсы. Поэтому после приступа ощущается очень сильная слабость, человек покрывается холодным липким потом.
Астматический спазм бронхов проявляется независимо от времени суток, но большая часть из них регистрируется ночью. Во время приступа человек просыпается от острого недостатка воздуха, давящего ощущения в груди и невозможностью выдохнуть.
Симптомы приступа астмы заключаются в:
- Затруднении дыхания и его учащением до полусотни ударов в минуту или выше.
- Кашле, чаще сухом, с небольшим выделением слизи или гноя.
- Непродолжительном вдохе и затянутом выдохе с характерным свистом.
- Болевом ощущении в нижней части грудной клетки.
- Соответствующих хрипах, хорошо различимых на расстоянии;
- Вынужденном положении тела для облегчения процесса дыхания.
- Учащенном сердцебиении (до 140 в минуту), головной боли, усталости.
Если на ранних этапах развития бронхиальной астмы не оказано медикаментозное воздействие, то симптомы заболевания все больше прогрессируют.
По степени тяжести приступа бронхиальную астму разделяют на три группы:
- спазмы бронхов носят затяжной характер, применение β-миметиков не дает желаемого эффекта;
- возникновение «немых зон» во время прослушивания дыхания;
- снижение артериального давления до критического значения и возникновение коматозного состояния.
При этом смертность от астматического приступа не превышает процента. К основным причинам относят:
- закупорку бронхиальных каналов мокротой, провоцирующую острую асфиксию;
- недостаточность кровообращения и сердечной деятельности (особенно правого отдела);
- накопление углекислого газа в организме во время приступа.
В зависимости от типа заболевания вызвать приступ астмы могут:
- различные аллергены (шерсть, пища, твердые частицы пыли, пыльца, запахи, сигаретный дым, продукты жизнедеятельности насекомых, грибок, плесень, лекарственные препараты). Этот вид заболевания является преобладающим и называется аллергическим
- респираторные заболевания в случае неаллергической бронхиальной астмы (заболевания верхних дыхательных путей хронического характера)
К другим факторам, способным вызвать приступ астмы, относится повышенная физическая и психоэмоциональная нагрузка, курение, неудовлетворительное состояние экологического фона, холодный воздух, нарушение гормонального баланса у женщин в определенные периоды жизни.
Клиника спазмов при бронхиальной астме достаточно выразительна. Для нее характерно бледность кожных покровов лица и носогубного треугольника, набухание вен, расположенных на шее, слышимость на расстоянии хрипов при дыхании, вдох шумный и затрудненный, грудная клетка застывает на фазе максимального вдоха.
При астматическом спазме бронхов при перкуссии грудного отдела в области легких характерно:
- наличие «коробочного» звука;
- затруднение прослушивания сердца за счет множественных хрипов и легочной эмфиземы;
- учащенный пульс, реже нормальной частоты;
- повышенное или пониженное значение артериального давления;
- в некоторых случаях обнаружение «ложного увеличения» печени при пальпации (если отсутствуют застойные явления). Это связано с ее оттеснением вниз увеличенным в размерах правым легким;
- раздраженное состояние, страх смерти;
- пациент не может произнести полностью даже самое короткое предложение, для этого ему необходимо перевести дыхание перед каждым словом.
Клиника астматических приступов у каждого человека может различаться. У одних симптомы протекают в неявном виде (сухой кашель сопровождается удушьем незначительной степени, наличие незначительных хрипов) и в течение небольшого количества времени (максимум до 15 минут). Такой приступ может самостоятельно пройти или после ингаляторного использования β-миметиков.
У других спазмы бронхиальной астмы проходят в очень тяжелых формах вплоть до перехода в «астматический статус», симптомы сохраняются очень длительное время (до нескольких дней). В течение таких приступов наблюдается чередование моментов облегчения и начала нового периода спазмов.
Применение β-адреномиметиков дает кратковременный эффект или не помогают вовсе. Возникает тахикардия (сердечные сокращения увеличиваются до 150 ударов в минуту), человек не спит, постоянно находится в положении сидя, измучен постоянными тяжелыми проявлениями симптомов и теряет надежду.
Для начала необходимо успокоиться, постараться выдохнуть как можно больше, удалить все стесняющие дыхание элементы одежды и организовать приток свежего воздуха в помещение.
Незамедлительно следует воспользоваться ингаляционными лекарственными средствами для купирования астматического приступа, например, сальбутамол или тербуталин. Они воздействуют на гладкие мышцы бронхов и тем самым снимают приступ удушья.
Для купирования симптомов приступа делают две ингаляции препарата. Если положительная динамика изменения состояния отсутствует в течение 10-15 минут, то процедуру повторяют.
Для быстрого облегчения бронхиального спазма также применяют адреналин, эфедрин, эуфилин. Последний обладает бронхорасширяющим действием, его вводят внутривенно. В некоторых случаях при приступе бронхиальной астмы противопоказан адреналин: его не применяют при сердечной астме и хронической коронарной недостаточности.
Проводят отвлекающие процедуры, которые на фоне основного лечения могут принести дополнительное облегчение симптомов. К ним относится горчичники, банки, питье теплой щелочно-минеральной воды.
Одним из симптомов приступа является легочное кровотечение или выделение вместо мокроты большого количества крови. В этом случае необходимо срочно вызывать бригаду «Скорой помощи». Чтобы человек не задохнулся, его укладывают на живот, а ножную часть кровати поднимают до полуметра. Голову держат на весу.
Возможно значительное увеличение температуры, которое приводит к ознобу, головной боли, состоянию бреда. В этом случае больного укутывают, а к голове прикладывают прохладные компрессы. Если потоотделение обильное (случается при резком снижении температуры), то стараются как можно чаще менять постельное белье, дают крепкий горячий чай.
источник