Наиболее распространенными заболеваниями, связанными с дыхательными органами, являются бронхит и бронхиальная астма. По внешним проявлениям эти заболевания очень похожи, однако в их лечении есть отличия.
Для назначения правильной терапии требуется максимально точная диагностика, основанная как на внешних признаках, так и на результатах анализов.
Знание, в чем разница между бронхитом и БА, поможет своевременно и правильно назначить лечение и не допустить развития осложнений.
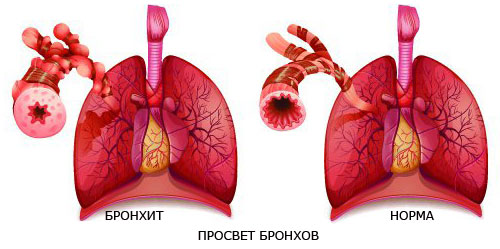
Бронхит и астма относятся к болезням дыхательных путей. И в том, и в другом случае развивается воспаление. В случае, когда бронхит переходит в хроническую форму, он по своим признакам становится похож на БА.
Это особенно характерно для случаев, когда при воспалении бронхов развивается обструкция.
Астма же отличается хроническим течением, когда периоды обострения сменяются периодами ремиссии.
В случае отсутствия лечения бронхит может послужить толчком к развитию БА.
Несмотря на сильное внешнее сходство, различия между патологиями все-таки есть. Их важно знать, чтобы назначить адекватную терапию, а также вовремя заметить момент перехода одного заболевания в другое.
Для назначения правильной терапии важно знать, чем отличается бронхит от бронхиальной астмы.
Исходя из причин, вызвавших обструкцию бронхов, выделяют:
- Хронический бронхит. Эта патология возникает на фоне острого инфекционного воспаления бронхов. Болезнь также может развиться из-за длительного раздражения дыхательных путей едкими химическими веществами. Осложнение сопровождается обструкцией. Кроме этого, происходит изменение тканей бронхов.
- Бронхиальная астма. Заболевание, не связанное с инфекциями. Эта хроническая патология всегда сопровождается обструкцией. Возможны как аллергические, так и неаллергические причины развития болезни. Бывает, что фактор, который послужил толчком для развития БА, так и остается неизвестным.
- Обструктивный бронхит. Проявляется как в острой (чаще всего диагностируется у детей), а также в хронической (страдают обычно взрослые) форме. Одним из отличительных признаков является обструкция бронхов.
- Астматический бронхит. Развивается как из-за инфекционных поражений, так и из-за аллергических реакций. Страдают в основном нижние отделы дыхательной системы – обструкции чаще подвержены средние и крупные бронхи.
Это заболевание расценивают как предастматическое состояние. Чаще всего развивается после перенесенной кори, гриппа, разнообразных респираторных болезней, а также коклюша и вирусного или бактериального воспаления бронхов.
Также возможно развитие патологии вследствие гастроэзофагеального рефлюкса.
Основным этиологическим различием между бронхитом и бронхиальной астмой является отсутствие инфицирующего агента, вызвавшего патологию.
Разобраться, в чем разница между обструктивным бронхитом и бронхиальной астмой, может только специалист. Особенно затруднена диагностика в случае, если заболевший – это маленький ребенок, не способный описать свое самочувствие.
Кроме этого, например, у грудных детей обструкция нередко развивается даже при обычном респираторном заболевании. В этом случае после окончания лечения наступает выздоровление. Приступов удушья больше не будет.
Бронхиальная астма же постоянно будет возвращаться и возвращаться.
К основным симптомам обструкции, вне зависимости от основного заболевания, следует отнести:
- одышку, появляющуюся при выдохе;
- приступообразный кашель, усиливающийся в вечернее время;
- при дыхании можно наблюдать раздувшиеся ноздри;
- в дыхании участвуют дополнительные группы мышц;
- на шеи заметно невооруженным глазом набухание вен;
- цианоз;
После контакта с веществами, способными вызвать аллергию, возможно обострение болезни и переход ее в острую стадию.
Кроме общих признаков, есть отличия, характеризующие конкретную болезнь. Именно по ним врач-пульмонолог ставит предварительный диагноз, а после этого назначает соответствующее обследование.
При диагностике бронхита важно знать, чем он отличается от астмы. К характерным признакам данного заболевания следует отнести:
- обострения при хронической форме случаются не чаще нескольких раз за год;
- при рецидиве наблюдается кашель с большим количеством мокроты;
- температура повышается незначительно и редко достигает 38 °С;
- одышка присутствует;
- приступы удушья возможны, но астматический статус не развивается.
При обструктивной форме бронхита кашель может быть сухим и свистящим. После приступа облегчения состояния не наступает. Хрипы слышны без фонендоскопа.
Вдох удлинен. Основными отличиями от бронхиальной астмы являются постоянные беспокоящие кашель и одышка.
Астматический бронхит по своим проявлениям очень похож на БА. Единственное отличие – это отсутствие астматического статуса.
По многим симптомам астма и обструктивный бронхит очень похожи. Однако важно вовремя диагностировать БА, так как она является очень тяжелой патологией, уряжающей жизни пациента.
К основным признакам бронхиальной астмы относят:
- постоянно повторяющиеся обострения;
- частые осложнения в виде кашля после ОРВИ;
- на вдохе отчетливо слышны хрипы;
- наблюдается четко выраженная сезонность обострений;
- во время приступа пациент принимает характерное положение (корпус наклонен вперед, руки уперты в колени);
- развитие астматического статуса.
На начальных стадиях бронхиальной астмы приступов удушья может не быть. Однако кашель, усиливающийся в вечернее и ночное время, есть в любом случае.
Для того чтобы назначит верное лечение, врач должен знать, как отличить бронхиальную астму от бронхита.
Чтобы поставить диагноз «бронхиальная астма» или опровергнуть его, используется дифференциальная диагностика.
Точно определить заболевание помогает ряд диагностических процедур:
- общий и биохимический анализ крови;
- анализ мокроты;
- рентгенография бронхов и легких;
- спирометрия;
- аллергопробы.
На основании полученных результатов ставится диагноз и назначается лечение.
Главное, чем отличается бронхиальная астма от обструктивного бронхита, — это то, что БА неизлечима. Можно купировать ее проявления, но в случае отмены лекарства состояние больного вновь ухудшится.
В случае лечения бронхита терапия в первую очередь направлена на борьбу с инфекцией, его вызвавшей. Для этого применяются противовирусные или антибактериальные препараты.
При обострении БА важно устранить причину, ее вызвавшую. Чаще всего потребуется исключить контакт с аллергенами. Также назначают препараты, снимающие спазм бронхов.
Кроме того, в обоих случаях применяют лекарства, смягчающие симптоматику и облегчающие состояние больного. Это могут быть препараты, облегчающие выведение мокроты.
В случае необходимости назначают жаропонижающие средства. Кроме этого, в случае обструкции могут потребоваться бронхорасширяющие лекарства.
Несмотря на то что бронхиальная астма и бронхит очень похожи по своей симптоматике, очень важно их отличать.
БА является хроническим заболеванием, угрожающим жизни пациента.
Очень важно ее вовремя диагностировать и начать лечение до того, как развилась тяжелая стадия.
источник
Бронхит и астма являются заболеваниями верхних дыхательных путей воспалительного характера. Отличие бронхита от бронхиальной астмы в том, что астма носит аллергический характер, а в формировании бронхита принимает участие инфекция.
В острой стадии бронхита поражается слизистая оболочка, в хронической – диффузно разрушается вся структура бронхиального дерева. Перестраивается процесс секреции, нарушается как дыхательная, так и защитная функции. В формировании бронхиальной астмы происходит нарушение клеточных структур, появляется обструкция бронхов и бронхиол, что приводит к приступам удушья.
Дифференциальная диагностика бронхита и астмы сложна. Симптоматика очень похожа, особенно в случае хронического процесса. Кроме того, эти болезни могут протекать вместе.
Различия между двумя патологиями имеются как в причине возникновения, так и в патогенезе и клинических проявлениях. Разными будут также прогноз и лечение.
Есть еще одно тяжелое заболевание — сердечная астма, при которой патологический процесс протекает в миокарде. Возникает застой крови в малом круге кровообращения и, как следствие, отек легких. Это очень грозное осложнение, требующее немедленной госпитализации пациента.
Основные отличия в причинах возникновения заболеваний. При бронхите это:

- курение;
- бактерии;
- вирусы;
- грибы;
- загрязнение воздуха химическими веществами;
- аллергены.
- наследственность;
- плохая экология;
- сенсибилизация организма аллергенами.
Самое главное различие – в механизме развития или патогенезе. В патогенезе острого бронхита основную роль играют микроорганизмы или вредные вещества, содержащиеся в воздухе. Происходит повреждение клеточных элементов, они массово гибнут, нарушается трофика, микроциркуляция. При правильном лечении эти признаки проходят за несколько дней.

В других случаях болезнь переходит в хроническую стадию. Патологическим изменениям подвергаются все слои бронхов и альвеолы. Возникает гиперемия и отек слизистой. Образуются мелкие кровоизлияния и обструкция, т. е. спазм или закупорка бронхиол комочками слизи.
В патогенезе астмы характерная особенность – это повышение реактивности бронхов и спазмирование гладкой мускулатуры бронхиального дерева, набухание альвеол и слизистой. Клетки, вырабатывающие секрет, подвергаются гиперплазии. Просвет бронхов заполняется вязкой плотной слизью. Не последнюю роль в патогенезе играет вегетативная нервная система.
Острый бронхит возникает, как обычное простудное заболевание. Появляется кашель, вначале сухой, затем влажный, общее недомогание организма, повышение температуры, боль в груди. Возможно возникновение одышки и затруднение дыхания. Заболеванию подвержены и дети, и взрослые.
При хроническом процессе или ХОБЛ (хроническая обструктивная болезнь легких), на первый план выступают признаки обструкции. Это хриплое, свистящее дыхание, удушье, цианоз губ. Постоянный кашель с мокротой. Ее может быть много, она желто-зеленого цвета, иногда с прожилками крови. Кашель может носить приступообразный характер. Чаще возникает по утрам. В некоторых случаях могут быть приступы удушья, что значительно усложняет диагностику.
Внешних признаков интоксикации организма не бывает или они возникают при обострении процесса. Поражается сердечно-сосудистая система, что проявляется отеками, нарушением ритма сердца, одышкой. Патологический процесс прогрессирует и приобретает необратимый характер. В этом заключается принципиальная разница от астмы. Хроническим обструктивным бронхитом страдают люди более старшей возрастной категории или злостные курильщики.

В развитии бронхиальной астмы имеются свои клинические особенности, которые отличают ее от бронхита. Ей болеют как взрослые, так и дети. Основным отличительным признаком является приступ удушья, возникающий после контакта с аллергеном. Пациенты чаще всего знают, на какие вещества у них есть аллергия.
Приступ начинается с чувства заложенности в носу, першения, чихания. Появляется сухой, приступообразный кашель, хриплое дыхание. Затрудняется выдох, дыхание осуществляется при помощи вспомогательной мускулатуры. Надключичные области и межреберные промежутки западают при вдохе. Особенно эти признаки хорошо видны у ребенка. При выслушивании легких над всеми полями слышны свистящие и сухие хрипы.
Диагноз устанавливает пульмонолог или терапевт на основании жалоб больного, анамнеза (истории) заболевания, биохимических анализов и результатов специфических исследований. Острый бронхит не представляет сложности в диагностике, и различить его легко.
Основные отличия бронхиальной астмы и хронического бронхита:
- у пациентов с астмой в анализах крови и мокроты находится большое количество эозинофилов. Кроме того, увеличивается содержание белка иммуноглобулина Е. А также положительная проба на аллергию. При бронхите в анализах преобладают лейкоциты;
- при бронхиальной астме хрипы можно услышать издалека, в случае бронхита хрипы выслушиваются только фонендоскопом;
- хронический бронхит – это необратимый процесс, астма не предполагает морфологических изменений, в этом существенная разница;
- рентгенографическое исследование легких при заболевании бронхитом дает характерную картину инфильтрации и фиброза бронхиального дерева. При астме этого нет, наоборот, может быть повышение воздушности легких;
- спирографическое исследование у человека с бронхитом показывает снижение ЖЕЛ (жизненная емкость легких), при астме этого нет;
- приступы удушья – это отличительная черта бронхиальной астмы, тогда, как у пациентов с хроническим бронхитом одышка и чувство нехватки воздуха постоянные;
- хронический бронхит осложняется сердечной недостаточностью, пациенты с астмой не страдают этим недугом;
- бронхит сопровождает всех курильщиков, астма развивается независимо от этого.
Острый бронхит протекает благоприятно и хорошо поддается лечению. Хронический бронхит, в особенности ХОБЛ, – это тяжелое, неизлечимое заболевание. Патологический процесс, запускающийся в бронхах, является необратимым. Болезнь длится годами и неуклонно прогрессирует.
Астма имеет благоприятный прогноз. При отсутствии аллергена приступы удушья могут не возникать вовсе.
При остром бронхите применяют противовоспалительные, отхаркивающие препараты. При появлении температуры и гнойной мокроты – антибактериальные препараты. Хороший эффект дают ингаляции и другие физиотерапевтические методы.

Хронический бронхит и в особенности обструктивный (ХОБЛ), требуют более длительной терапии, применения ингаляторов с антихолинолитиками и бета-антогонистами, которые подбирает врач-пульмонолог. При осложнении бронхита сердечной и легочной недостаточностью применяются сердечные гликозиды.
В лечении бронхиальной астмы большую роль играет психосоматический настрой пациента. Важно избегать контакта с аллергеном, но если уж он случился, то обязателен прием антигистаминных препаратов.
Применяются препараты, воздействующие на гладкую мускулатуру бронхов, бронходилататоры и глюкокортикостероиды. Для купирования приступов применяются бронхорасширяющие препараты в ингаляторах, либо в инъекциях.
В обоих случаях профилактика сводится к своевременному лечению простудных заболеваний, отказу от курения, прекращению контакта с аллергеном.
источник
Хронические заболевания дыхательных путей имеют на первый взгляд ясную клиническую картину и многие полагают, что установление диагноза не представляет особого труда. Часто люди не желая идти на консультацию в клинику самостоятельно назначают лечение считая свои знания и опыт достаточными для того, чтобы вылечить такое «простое заболевание» как острый бронхит.
Однако если спросить опытного пульмонолога легко ли установить диагноз, то вы получите ответ, что это довольно длительный и сложный процесс. В медицинской практике много случаев, когда определение диагноза занимает несколько лет поскольку симптоматика может быть смешанной настолько, что требуется собрать значительное количество результатов наблюдений пока не будут выяснены мельчайшие подробности индивидуальных особенностей организма больного.
Обратите внимание, как много дискуссий и обсуждений вызывает вопрос в чем отличие астмы от бронхита. По этому поводу пишутся диссертации и собираются целые форумы. Данная статья призвана проинформировать читателя об основных моментах этой проблемы.
Оба заболевания имеют схожую симптоматику поэтому относятся к одной группе патологий. Между ними можно относительно выделить предастму, однако насколько это самостоятельное заболевание зависит от точки зрения специалиста, устанавливающего диагноз, поэтому данный вопрос носит дискуссионный характер. В этом случае особой роли диагноз не играет поскольку лечение проходит по одному и тому же принципу.
Для того чтобы разобраться в отличии бронхита от астмы следует знать специфические признаки диагнозов. К основным характеристикам, на которые ориентируется врач при постановке своего вердикта относятся причинные (этиологические) признаки и клинические проявления.
Последние имеют практически одинаковую картину, и без проведения лабораторного исследования функции внешнего дыхания идентификация заболевания будет крайне затруднительна. Учитывая особенности этиологической картины обструктивные заболевания могут иметь следующие диагнозы, указанные в таблице 1.
Таблица 1. Обструктивные заболевания бронхов со схожей симптоматикой:
| Диагноз | Описание |
| Бронхиальная астма | Заболевание, связанное с аллергией из-за сложных нарушений работы иммунной системы приводящее к образованию бронхоспазма. Инфекция, как правило, причиной быть не может, однако БА запускается при простуде из-за повышения эозинофилов в мокроте и крови. Астма подразделяется на: аллергическую, неаллергическую и смешанную. Очень часто ее путают с ХОЗЛ – хроническим обструктивным заболеванием легких. |
| Хронический бронхит | В основе появления кашля и обструкции бронхов в этом случае лежит осложнение инфекционного простудного заболевания, вызванного как вирусами, так и другими паразитическими микроорганизмами. Неинфекционная форма хронического бронхита развивается из-за постоянного воздействия мелкодисперсных раздражителей, например, пыли на производстве, табачного дыма и т. д. Помимо обструкции высока вероятность морфологической перестройки гистологических структур бронхов. |
| Острый бронхит | Если кашель длится несколько дней (а не месяцев) в году – это острый бронхит, который при недостаточной профилактике и неэффективном лечении приобретает хронические формы. Причины возникновения: переохлаждение, ОРЗ, простуда без терапии и т. д. Как правило, начинается сухим кашлем, но через несколько дней выделяется мокрота (при запушенной форме густая и мутная из-за большого присутствия в ней лейкоцитов) |
| Обструктивные формы бронхита | Сюда следует отнести как острый, так и хронический бронхит, сопровождающийся обструкцией бронхов разной степени выраженности. Как правило, в этом случае болезнь имеет инфекционную природу. |
| Астматический бронхит | Болезнь, причина которой имеет как инфекционную, так и аллергическую природу причем для обострения состояния достаточно одного провоцирующего фактора. Патогенез – вирусные или бактериальные респираторные болезни, грипп, корь, гастроэзофагеальный рефлюкс и другие. |
Обратите внимание. Острым бронхитом чаще всего болеют дети, а хронические формы характерны для взрослых. Поэтому если ребенку или молодому пациенту ставят диагноз «хронический обструктивный бронхит» обязательно следует провериться на предмет наличия бронхиальной астмы причем желательно пройти обследование у нескольких пульмонологов.
Частота регистрации хронических заболеваний легких и бронхитов находится в прямой корреляционной зависимости с экологическим состоянием окружающей среды. Наиболее часто люди болеют в промышленных и больших городах где в воздухе высокое содержание мелкодисперсных вредных взвесей раздражающих слизистую бронхов.
При этом, как правило, у людей с хроническими заболеваниями дыхательных путей ослаблен иммунитет, а частые болезни и применение антибактериальной терапии снижают его еще больше. На этом фоне у больного человека иммунный ответ начинает претерпевать изменения вызывая аллергические реакции. Так запускается механизм развития бронхиальной астмы.
Часто лечение народными средствами, например, ингаляциями с экстрактами трав, также могут спровоцировать бронхоспазм, поэтому при использовании фитопрепаратов следует обязательно исключить возможные аллергические реакции. Для этого необходимы сложные лабораторные анализы, поскольку по внешним признакам установить патологии такого рода достоверно нельзя.
Внимание. Самое главное отличие бронхита от бронхиальной астмы — это отсутствие во втором случае инфекционной составляющей в качестве первичного механизма, запускающего рецидив заболевания.
Помимо бронхиальной есть еще сердечная астма, являющаяся самостоятельным заболеванием миокарда левого желудочка при острой форме. Другое название этого недуга – левожелудочковая недостаточность.
Причина в отеке легочной ткани с левой стороны из-за нарушения циркуляции крови в малом круге кровообращения. При этом человек испытывает нехватку воздуха, задыхается, состояние усугубляет сильный сухой кашель.
Мокрота не образуется по причине отсутствия инфекционных агентов. Отличить сердечную астму от бронхиальной можно по изменению ритма (тахикардия) и повышенному артериальному давлению. Кашель в данном случае может развиваться даже при незначительной физической нагрузке.
Отличить астму от бронхита основываясь на клинической картине заболевания трудно даже опытному пульмонологу. Причем при наблюдении больного в условиях стационара точно установить правильный диагноз бывает проблематично, и со временем врач пересматривает или уточняет его.
Особенно это касается маленьких пациентов где у ребенка на первых годах жизни самая простая респираторная инфекция может стать причиной обструкции бронхов абсолютно никоим образом, не связанным с астматическим компонентом. При таких заболеваниях приступы кашля проходят полностью или исчезают после нескольких рецидивов, но если острое воспаление бронхов дети перерастают, то астма – неизлечимая патология, сопровождающая больного на протяжении всей его жизни.
Симптоматика болезней сходна потому, что в обоих случаях в бронхах развиваются обструктивные процессы для которых характерны следующие признаки:
- отдышку и кашель провоцирует резкий выдох до конца;
- интенсивный кашель с отделением мокроты или без, как правило, в конце дня становится сильнее и глубже;
- вдох глубокий, сужение бронхов не позволяет насытить легкие достаточным количеством кислорода поэтому в процессы дыхания вовлекаются дополнительные группы мышц шеи, живота и другие;
- при вдохе на шее выпячиваются вены и раздуваются крылья носа;
- возникает цианоз;
- при хронической обструкции вывести болезнь из стадии ремиссии могут: пыль и другие аллергены, химические резкие испарения, вирусные инфекции бронхов, медикаментозная терапия определенного характера, эмоциональные переживания, физическая активность.
Симптоматика бронхиальной астмы имеет следующие отличительные черты:
- обострение приурочено в определённые сезонные периоды;
- рецидив не связан с инфекцией, кашель сухой, приступообразный, как правило, без повышения температуры;
- частые простуды, которые всегда сопровождаются кашлем;
- выдох имеет характерные хрипы;
- частые приступы кашля или удушья, при средней тяжести такие проявления случаются под утро или после физической активности;
- приступ купируется брохнорасширяющими аэрозолями, например, беродуалом;
- во время приступа человек стремится занять сидячее согнутое положение при этом локти упираются в колени;
- наличие астматического статуса – особо опасного для жизни состояния, когда у больного случается сильнейший приступ, который не купируется применением обычных бронхолитиков.
Обратите внимание. Применение бронхолитиков у большинства людей купирует приступ бронхиальной астмы, но реакция на подобные препараты строго индивидуальная поэтому для некоторых пациентов использование нестероидных ингаляционных средств не приносит облегчения.
Поскольку в основе астмы в большинстве случаев лежит аллергическая реакция, то вместе с сухим кашлем возможно першение в горле, насморк, чихание и зуд глаз.
В раннем детском возрасте астма может протекать без признаков удушья, а только с сильными приступами кашля. Если болезнь диагностировать неправильно и не применять адекватное лечение, то через определенный промежуток времени астма приобретет классические признаки.
Важно. Довольно часто астму путают с бронхитом и даже с прикорневой бронхопневмонией, которые лечат антибиотиками. Из-за неправильного лечения болезнь быстро усугубляется до средних и даже тяжелых форм. При астме запрещено лечить кашель препаратами растительного происхождения поскольку это способствует усилению аллергической реакции.
По теории отличить бронхит от астмы не сложно, однако не стоит забывать о том, что заболевание у каждого отдельно взятого больного протекает по-разному поэтому не всегда симптоматика, имеет четкую дифференциацию. Например, у некоторых в начале развития сезонной астмы появляется небольшая температура, а симптоматика напоминает вирусное заболевание и только через несколько дней присоединяется кашель. Тем не менее у подавляющего большинства пациентов признаки бронхита носят определенные сходные черты, отличающие его от астматической клиники.
Рецидивы хронического бронхита возникают несколько раз в год (астма значительно чаще) и сопровождаются кашлем с обильным отделением густой мокроты, повышением температуры. Удушье отсутствует, но есть некоторые трудности дыхания. Кашель более равномерный, утром сильный, без ночных приступов.
Для этой формы хронического бронхита не характерно обильное выделение мокроты поэтому в большинстве случаев кашель сухой и приступообразный после него человек не ощущает облегчение, при этом есть давящее чувство в груди и желание прокашляться. При дыхании больной издает характерные свистящие звуки, которые можно услышать на расстоянии без специальных фонетических приспособлений.
Интенсивность кашля разная, не приурочена ни ко времени ни к другим провоцирующим факторам характерным для бронхиальной астмы. Больного мучит постоянная отдышка. После окончания острой фазы кашель может сохраняться в утренние часы после пробуждения на протяжении месяца или двух.
Обратите внимание. Если человек курит более пяти лет и утром у него появляется кашель, то это свидетельствует о наличии обструктивного бронхита курильщика в хронической форме.
Это форма бронхита называется так потому, что симптоматика в этом случае имеет значительное сходство с бронхиальной астмой:
- больной испытывает трудности дыхания;
- при выдохе возникает отдышка и иногда кашель;
- наличие бронхоспазма;
- вдох тяжелый и сильный.
Отличить астматический бронхит от астмы можно по следующим признакам:
- кашель сопровождается выделением мокроты, возможно скудной;
- после приступа больному становится легче;
- астматический статус отсутствует.
Особенное отличие данного вида бронхита состоит в частом повторении приступов, периодичность значительно выше чем у обычного заболевания. Характерно проявляется свойство элиминации – приступы проходят, как только устраняется его причина кашля (аллерген, смена географического местоположения и других астматических раздражителей).
Обратите внимание. При астматическом бронхите никогда не возникает астматического статуса, который может привести к гибели человека.
Отличие бронхиальной астмы от бронхита часто невозможно определить даже опытному доктору без проведения специальных диагностических процедур. Например, вызвать приступ способен небольшой инородный предмет, попавший в дыхательные пути, что часто имеет место у детей маленького возраста.
Вот перечень некоторых заболеваний вызывающих кашлевой синдром схожий с астматическим:
- новообразования в бронхах как доброкачественные, так и злокачественные;
- туберкулез;
- мелкие предметы, попавшие в дыхательные пути и остающиеся там длительное время;
- сосудистые заболевания, которые из-за изменения своей морфологии являются причинами возникновения обструкции;
- стрессы и заболевания психики.
Для пульмонолога в вопросе как бронхит отличить от астмы ответ всегда находится в использовании современных диагностических методик, указанных в таблице 2, поскольку на физикальное обследование полагаться не стоит из-за сложности дифференциации.
Таблица 2. Диагностика заболеваний дыхательных путей:
| Название анализа | Краткое описание | Визуализация | ||||||
| Анализ крови | Общий анализ позволяет выявить воспалительные процессы инфекционного характера, биохимический — показывает содержание иммуноглобулина Е – маркера аллергической реакции. | |||||||
| Анализ мокроты | По клеточному составу можно судить о характере болезни, например, повышенное содержание макрофагов указывает на наличие инфекционной природы патологии. | |||||||
| Рентген грудной клетки | При заболевании дыхательных путей это обязательное исследование, которое, во-первых, позволяет исключить пневмонию, туберкулез, а во-вторых, помогает диагностировать хронический обструктивный бронхит. | |||||||
| Спирометрия | Позволяет измерить параметры внешнего дыхания, а также провести провокационные пробы с бронхолитиками. В вопросе дифференциации астмы от бронхита одно из ключевых исследований. | Используя полученные данные становится понятно, как астму отличить от бронхита в каждом конкретном случае потому, что выявляется степень обструкции, изменения дыхательной функции, стадия заболевания и т. д.
Указанные в таблице 2 лабораторные исследования являются основными потому, что их результатов достаточно чтобы увидеть настоящую картину заболевания. Кроме них есть еще ряд анализов, назначаемых на усмотрение врача, например, пневмотахография, ежедневные измерения пикфлоуметром и другие способы диагностики заболеваний дыхательных путей. Чем бронхит отличается от астмы можно рассмотреть при исследовании мокроты взятой у больного. В пользу астмы свидетельствует большое присутствие в ней эозинофилов или тучных клеток, которые скапливаются в бронхах благодаря выраженному иммунному ответу на действие аллергена. Помимо них четко обнаруживаются октаэдрические кристаллы (тела) Шарко-Лейдена – это следы, остающиеся после разрушения тучных клеток. Также в пользу астмы указывает присутствие в мокроте:
При наличии хронического бронхита исследование мокроты будет иметь такие характеристики:
Для того чтобы понять, как отличить бронхит от бронхиальной астмы следует учитывать признаки, характерные исключительно для последней:
Лечение бронхита отличное от астмы поскольку в первом случае основные действия сосредотачиваются на удалении инфекции, во втором нужно купировать бронхоспазм и устранить его причины, поэтому правильная диагностика в значительной мере определяет дальнейшую судьбу больного человека. Обратите внимание на третью таблицу где указаны основные методы лечения этих заболеваний. Таблица 3. Различия в лечении астмы и бронхита:
При наличии большой температуры, длительного или интенсивного кашля обязательно следует сделать рентгенограмму грудной клетки. Она существенно помогает в диагностике и дифференциации хронического бронхита, а также позволяет исключить наличие инородных тел или более серьезные заболевания такие как пневмония, туберкулез, развитие опухолевых процессов. В большинстве случаев назначается антибиотикотерапия, но на усмотрение врача постоянно наблюдающего больного и хорошо знающего индивидуальные особенности пациента противомикробные препараты могут применяться только при тяжелых формах обострения, как правило, в течении 7-11 дней. Основу при лечении хронических и острых бронхитов составляют муколитики и отхаркивающие препараты растительной природы. Для уменьшения обструкции бронхов используют ингаляции с парами слабой щелочи, а при сильно выраженной патологии потребуется применение гормональных препаратов. Обычно лечение заболевания длится две-три недели, но часто у больного наблюдаются остаточные явления в виде кашля по утрам или при резкой смене температур, например, когда человек выходит из помещения на улицу в холодное время года. Более подробно об этом вы можете узнать если посмотрите видео в этой статье. Бронхиальную астмы в зависимости от иммунного ответа на аллерген и силы бронхоспазма классифицируют на три категории, поэтому исходя из особенностей поставленного диагноза терапия бывает базисная и симптоматическая. При легких формах не требуется регулярного употребления гормональных препаратов и достаточно использования аэрозолев, купирующих приступ кашля и направленных на расширение бронхов. Иногда требуется недлительное применение ингаляторов, содержащих кортикостероиды для уменьшения бронхоспазма, как правило, на протяжении месяца или двух. Но в таком случае можно говорить об усугублении болезни и переходе ее ко 2 или 3 степени: тогда такие препараты нужно употреблять на протяжении всей жизни утром и вечером в стадии ремиссии и до 8 раз в день при обострении.
Нужно учитывать, что люди с астмой помимо основного диагноза болеют бронхитами, причем последний может быть, как следствием астмы, так и причиной ее обострения. Вот почему важно наблюдаться у одного специалиста, досконально знающего индивидуальные особенности пациента. Бронхит особенно если его не лечить или лечить неправильно может стать причиной развития астматического компонента, который со временем разовьется в полноценную астму. Рассмотрим этот механизм несколько подробнее. Бронхит лечат антибиотиками, муколитиками и отхаркивающими препаратами часто на растительной основе. При длительном или частом использовании антибактериальных препаратов интенсивность работы иммунной системы снижается, что является причиной появления слабых аллергических реакций. Растительные препараты содержат целый комплекс веществ вызывающих активацию рецепторов в бронхах, да и сами антибиотики могут спровоцировать такое явление. Поэтому со временем при одновременном лечении бронхита развивается бронхиальная астма, о чем может свидетельствовать появление бронхоспазма. Если ингаляции на основе растительных компонентов не дают результата, кашель носит приступообразный характер и купируется бронхолитиками, то следует провести детальное обследование для четкой дифференциации симптоматических признаков и корректировки диагноза. Астма развивается у людей, бронхи которых постоянно испытывают действие вредных веществ и ядовитых агентов, например, курильщики, строители, рабочие нефтеперерабатывающих предприятий и т. д. У них развивается астматический бронхит, а затем и астма причем уже с довольно серьезным бронхоспазмом. Бронхит и бронхиальная астма имеют в большинстве случаев различный патогенез и этиологию, для лечения используется разный подход поэтому крайне важно правильно установить диагноз, что как показывает практика далеко не всегда удается сделать даже опытному специалисту. Характерными признаками хронического обструктивного бронхита являются: температура, влажный кашель с густой гноевидной мокротой, редкие обострения инфекционной природы. При астме кашель приступообразный, который купируется бронхолитиками из-за расслабления спазма бронхов, причина возникновения в присутствии аллергена, инфекционная природа обострений встречается редко. В целом картина течения и симптоматика схожи и часто смешаны потому, что многое зависит от индивидуальных особенностей больного. Для постановки диагноза требуется ряд лабораторных анализов, обязательно учитывать данные спирометрии и результаты длительного наблюдения за больным. Основной метод лечения: бронхит – антибиотики, астма – кортикостероидные препараты в виде ингаляций. источник Бронхиальная астма и бронхит относятся к категории заболеваний дыхательных путей, воспалительного характера. Оба заболевания имеют схожие симптомы, и все же причина возникновения этих двух заболеваний разная. Различаются эти болезни и по методике лечения. Бронхиальная астма – это хроническое заболевание, которое поражает нижние дыхательные пути. Под действием раздражитель происходит сужение бронхов, что приводит к приступу удушья. Астматически кашель чаще всего носит непродуктивный характер, это сухой кашель, без обильной мокроты. В большинстве случаев причиной астмы является аллергия. Астматический приступ начинает прогрессировать в ответ на воздействие аллергена. Это атопический вариант заболевания. Кроме этого, отмечают инфекционно-аллергический вариант. В этом случае обострение болезни наступает после перенесенной простуды или ОРВИ. Астматики очень чувствительны к внешним воздействиям окружающей среды.
Все эти факторы служат причиной развития бронхоспазма. Приступ удушья сопровождается следующими симптомами:
Бронхиальная астма – это заболевание, которое передается по наследству. Если у одного из родителей есть такой диагноз, очень высок риск развития болезни у ребенка. При этом, бронхиальная астма не обязательно проявиться сразу после рождения, она может начаться в любом возрасте. Бронхит сопровождается воспалительными процессами в бронхах. Причиной его возникновения являются вирусы и бактерии, в большинстве случаев это:
Инфекция проникает в организм воздушно-капельным путем. Диагностируют две формы бронхита: острую и хроническую. Острый бронхит очень часто переходит в хроническую форму. Причиной этому является слабый иммунитет, плохая экология, курение. Основной симптом бронхита – кашель. Первоначально развивается сухой кашель, затем появляется обильная мокрота. При наличии инфекции мокрота будет окрашена в желтый или зеленый цвет. Острая форма недуга сопровождается насморком и повышением температуры. Хроническая форма заболевания характеризуется чередованием периодов ремиссии и обострения. Обострение бронхита вызывают ОРЗ, грипп, переохлаждение. При запущенной форме болезни возникает одышка. Отличить бронхиальную астму от бронхита иногда бывает очень сложно из-за схожей симптоматики. Но различать эти два заболевания очень важно, поскольку лечатся они по-разному. Если лечение было назначено некорректно, пользу оно не принесет. Существует несколько признаков, на которые можно ориентироваться при постановке диагноза:
В большинстве случаев бронхиальная астма сохраняется на протяжении всей жизни, тогда как от бронхита, при правильно составленном курсе лечения можно избавиться. И это еще одно отличие этих двух недугов. Для того чтобы поставить точный диагноз, потребуется пройти полное обследование, на основании которого врач определит какой именно недуг прогрессирует в организме больного. Далеко не всегда удается отличить бронхиальную астму от бронхита по одним лишь симптомам. Особенно, если заболевание находится на начальной стадии и симптоматика еще не явно выражена. Для того чтобы дифференцировать бронхиальную астму прибегают к лабораторным методам исследования крови. По анализу крови можно определить, имеет ли место аллергическая реакция. Как известно, бронхит не относится к разряду аллергических заболеваний. Анализ мокроты укажет на наличие микрочастиц, которые характерны только для бронхиальной астмы. Очень эффективным методом диагностики, который позволяет дифференцировать бронхиальную астму и бронхит, является спирометрия. Процедура заключается в измерении объема выдыхаемого воздуха за одну секунду времени. У бронхиальной астмы и бронхита эти показатели различны, но в обоих случаях ниже нормы. Иногда прибегают к рентгенографическому исследованию. Но на начальных этапах болезни такой метод диагностики мало информативен. Для постановки диагноза потребуется пройти полную диагностику, на основе ее показателей картина заболевание будет видна гораздо отчетливее. Для того, чтобы правильно разработать курс лечения, нужно знать, как отличить бронхит от астмы. А лечатся эти два заболевания по-разному. При бронхите лечебные действия направлены на:
Лечение бронхиальной астмы проводится комплексно. Астму лечат на протяжении нескольких лет. Основные направления лечения:
При правильно подобранной терапии можно значительно облегчить состояние больного бронхиальной астмой, продлить периоды ремиссии и сократить количество рецидивов. Но полностью вылечить болезнь удается крайне редко. источник Астма и бронхит – чем похожи и чем отличаются эти заболевания? Как отличить одно состояние от другого? Можно ли их перепутать? Эти вопросы нередко слышат врачи от своих пациентов. Диагноз «астма» пугает и самих взрослых и тем более, если он звучит в отношении их детей. Зато бронхит кажется не таким уж и серьезным диагнозом, даже если он протекает в хронической форме. А между тем, бронхиальная астма и обструктивный бронхит относятся в одну группу патологий хронического характера (ХОБЛ). Астматический же бронхит считается предастмой. По мнению многих научных работников диагноз «астматический бронхит» и «предастма» в большинстве случаев это своего рода попытка смягчить диагноз. Фактически же для выбора лечебной тактики большого значение не имеет астматическим бронхитом или бронхиальной астмой болен пациент. Так как эта патология собственно и является началом развития астмы.
Можно выделить несколько критериев, по которым принято дифференцировать эти заболевания. Во-первых, по этиологическому (причинному) признаку. Во-вторых, по клинике (это сделать труднее, для подтверждения диагноза нужно провести спирометрию). По причинным признакам классифицировать патологические обструктивные состояния можно следующим образом:
Основное этиологическое отличие между бронхиальной астмой и бронхитом – это отсутствие инфекционного агента в механизмах ее развития. Кроме этого, под астмой понимают еще одно состояние, которое относится к патологии миокарда. Это сердечная астма или левожелудочковая недостаточность, принявшая острую форму. Данное состояние возникает вследствие застоя в малом (легочном) круге кровообращения и отека легких. Это состояние сопровождается кашлем сухим и резким, ощущением нехватки воздуха, похожем на удушье. Отличается эта патология повышением АД, тахикардией, покашливанием даже при легкой нагрузке. Симптоматически неспециалисту отличить одну тяжелую форму обструкции от другой сложно. Особенно когда речь заходит о ребенке. Например, грудные дети могут дать обструкцию на банальную респираторную инфекцию, никого отношения к астме не имеющую. В этом случае после выздоровления приступ не повторяется. Или обструкция прекращается после 1–2 рецидивов, ребенок «перерастает». Астму дети не перерастают. К общим симптомам обструктивных состояний относят: Характерными для бронхиальной астмы симптомами считаются:
Иногда у детей астма на начальных этапах не сопровождается характерным удушьем, но протекает с изнурительным дневным либо ночным кашлем (кашлевая форма недуга). И лишь при отсутствии лечения и контроля за состоянием пациента приобретает классические формы.
Отличие бронхита в том, что протекая в форме хронической патологии, он обостряется всего 2–3 раза в год. Рецидив сопровождается усилением кашля, отхождением большого количества мокроты с гнойной примесью, субфебрильной температурой, одышкой разной степени тяжести. Еще от бронхиальной астмы он отличается отсутствием характерных приступов с удушьем и отсутствием астматического статуса. Обструктивная форма бронхита протекает с сухим, реже влажным кашлем. После приступа которого пациент не чувствует облегчения. Типичен для обструктивного бронхита удлиненный с присвистом вдох и так называемые музыкальные хрипы (сухие хрипящие звуки, которые можно услышать без фонендоскопа). Меняется форма ногтей, они становятся выпуклыми, как стекла старых часов. Кашель разный интенсивности, одышка беспокоят пациента практически постоянно. Этим данный недуг отличается от бронхиальной астмы. Астматический бронхит по своим проявлениям очень похож на астму. Он сопровождается: От астмы его отличает отсутствие астматического статуса. Кроме того, в конце приступа отходит мокрота и наступает облегчение. Характерным для этого заболевания, как и для астматических проявлений, является упорное и изнуряющее повторение симптоматики. Астматический бронхит, если вызван аллергеном, а не инфекцией, характеризуется элиминацией. То есть отсутствием приступов при отсутствии аллергена (перемене места жительства, рациона, наступлении другого сезона). Может протекать с субфебрильной или нормальной температурой. Для него характерны сухие с присвистом и разнокалиберные влажные хрипы.
Порой без дополнительных обследований отличить астму от бронхита или другой патологии трудно даже специалисту. Ее могут симулировать инородные предметы, попавшие в бронхи (семечко от яблока или скорлупа от семечек). Такое часто бывает у маленьких детей. Похожую симптоматику дают:
Лжеастматические приступы отмечаются у детей с лабильной психикой и у взрослых, склонных к неврастении и психическим расстройствам. Как отличить истинный астматический приступ от ложного? Для того чтобы правильно поставить диагноз врачу может понадобиться задействовать целый арсенал тестов и лабораторных исследований:
Благодаря этим исследованиям появляется возможность оценить степень и обратимость изменения тканей бронхов, уровень дыхательной недостаточности, стадию болезни. Для астматического бронхита и астмы характерны: эозинофилия, увеличение числа иммуноглобулинов Е. Отличить бронхиальную астму специалисту помогает анализ мокроты. В мазке под микроскопом обнаруживается огромное количество эозинофилов. Там же лаборант видит кристаллики, образовавшиеся после разрушения эозинофилов. Они имеют октаэдрическую форму и называются кристаллами (телами) Шарко-Лейдена. При внимательном рассмотрении мазка можно обнаружить спиралевидные «слепки» из прозрачной слизи, которые образуются из-за мелких спазмов бронхов. Их называют «спирали Куршмана». В период приступа регистрируется выпадение образований эпителиальных клеток округлой формы с названием тельца Креола. Также в это время у больного немного повышается СОЭ. Бронхиальная астма от обструктивного бронхита отличается:
Бронхиальная астма отличается значительным увеличением иммуноглобулинов с одновременным снижением активности клеток, тормозящих иммунный ответ (Т-супрессоров). При этом заболевании даже вне приступа можно обнаружить признаки воспаления тканей дыхательных путей. При обострении хронического бронхита микроскопический анализ мокроты позволяет выявить:
Еще одно важное отличие между парой бронхит-астма – это возможность излечения. При грамотной терапии бронхит, за исключением астматического, можно излечить или добиться очень стойкой ремиссии. Астма – это, как правило, пожизненный диагноз. Конечно, состояние больного можно контролировать, он может вести полноценную жизнь. Но исцеление и даже длительная ремиссия маловероятны.
Для астматического бронхита и такого заболевания, как астма, лечение предусматривает:
При хроническом и обструктивном бронхите лечение направлено на:
В тяжелых случаях возникает необходимость в гормонотерапии. Очевидно, что от правильного диагноза всецело зависит дальнейшая судьба пациента. источник | ||||||