Астма и бронхит — респираторные состояния, вызывающие раздражение, воспаление дыхательных путей и кашель. Иногда люди ошибочно принимают бронхит за астму и наоборот.
Понимание симптомов каждого из состояний — важный момент, поскольку методы лечения при бронхите и астме отличаются.
Один из наиболее частых симптомов и астмы, и бронхита — кашель. Поэтому врачи часто стараются обнаружить другие симптомы каждого из состояний, когда пытаются поставить пациентам диагноз.
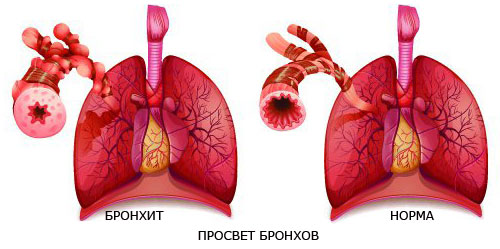
К симптомам бронхита относится следующее:
- озноб;
- общее недомогание;
- головная боль;
- кашель с выделением слизи белого, зелёного или жёлтого цветов;
- одышка;
- чувствительность и стеснённость в грудной клетке.
Иногда люди, которые сталкиваются с такими симптомами, как кашель, свистящее дыхание или одышка, считают, что имеют дело с бронхитом, но на самом деле их тревожит астма.
Астма приводит к тому, что дыхательные пути воспаляются и становятся более узкими, чем обычно. Люди часто наблюдают, что не могут дышать, поскольку астма сужает дыхательные пути.
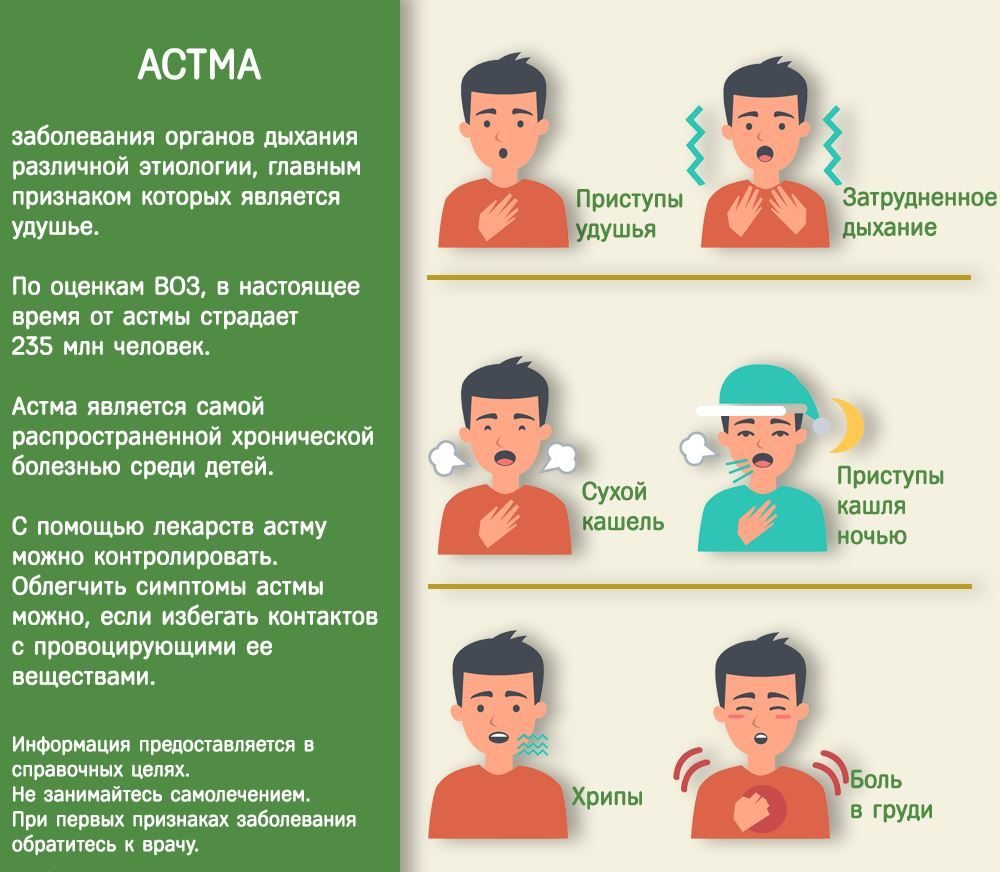
К числу самых распространённых симптомов астмы относится следующее:
Симптомы астмы часто ухудшаются в ночное время суток или сразу после утреннего подъёма. Иногда астма даёт о себе знать обострением симптомов из-за определённых провоцирующих факторов, таких как сигаретные дым, цветочная пыльца или физическая активность.
Иногда при астме люди имеют острый бронхит, в результате чего замечают, что симптомы астмы ухудшаются. В таких случаях может наблюдаться следующее:
- одышка;
- свистящее дыхание;
- боль и дискомфорт при дыхании.
Иногда люди с острым бронхитом и астмой могут быть направлены в больницу, поскольку их дыхательные пути слишком сильно забиваются слизью.
Врач диагностирует астму путём изучения медицинской истории пациента и беседы с ним, в ходе которой специалист интересуется симптомами, в частности, спрашивает, какие факторы провоцируют их обострение или ослабление.
Затем врач может предложить пройти тесты на проверку дыхания, чтобы увидеть, имеется ли у человека астма.
Существует несколько типов тестов, но самый известный и распространённый из них имеет название спирометрия.
Во время спирометрии пациент дует в сенсорный датчик, который измеряет скорость и силу выдоха.
Мощность выдоха человека обычно снижается при астме.
Если пациент имеет кашель, который проходит, но затем постоянно возвращается, то это в большинстве случаев указывает на астму.
Исключения составляют случаи, когда люди имеют хронический бронхит, часто из-за курения. Астма также может не отвечать на препараты от кашля.
Врач будет диагностировать бронхит при помощи следующего:
- изучения медицинской истории;
- прослушивания лёгких;
- изучения симптомов.
Врач также может предложить пациенту провести рентгенологическое исследование грудной клетки. Это поможет убедиться, что симптомы не имеют отношения к воспалению лёгких. Он рассмотрит возможность дальнейшего тестирования астмы, если симптомы не улучшаются через 1-2 недели после начала лечения.
Вирусы, которые вызывают обычную простуду, могут становиться причиной бронхита.
При входе в контакт с вирусами эти микроорганизмы начинают распространяться. Такие ситуации могут возникать, если здоровый человек находится рядом с инфицированным в тот момент, когда последний кашляет, или при простом прикосновении к рукам больного.
У людей, которые имеют гастроэзофагеальную рефлюксную болезнь (ГЭРБ), острый бронхит может развиваться после того, как желудочный сок поднимается в дыхательные пути.
Точно не установлено, почему у людей развивается астма. Известно лишь, что данное состояние чаще развивается у людей с семейной истории астмы и аллергий.
Кроме того, с повышенным риском возникновения астмы связаны те люди, которые в раннем возрасте переболели вирусными инфекциями.

Человеку с бронхитом следует предпринимать шаги, направленные на поддержание иммунной системы, и ждать, когда организм сам справится с вирусом.
К таким шагам может относиться следующее:
- потребление больших объёмов жидкости;
- достаточный отдых;
- приём безрецептурных препаратов от кашля.
Если пациент при бронхите сталкивается с сильным свистящим дыханием, врач может назначить ингаляторы и медикаменты, созданные специально для расширения дыхательных путей.
Примером таких лекарств может послужить аэрозоль альбутерола. Этот же препарат врачи назначают для лечения астмы.
Современный фармакологический рынок предлагает несколько продуктов для ослабления симптомов астмы и снижения частоты приступов, хотя астма также не лечится. Примерами эффективных средств могут послужить различные аэрозоли, которые действуют быстро и на продолжительное время облегчают дыхание.
Людям с астмой следует избегать провоцирующих факторов, таких как сигаретный дым, аллергены и другие раздражители.
Предотвратить развитие бронхита можно, если избегать воздействия на организм вирусов, которые вызывают данное состояние. Лучший способ сделать это — регулярное и тщательное мытьё рук.
Человеку необходимо всегда мыть руки перед едой и после неё. Кроме того, данную процедуру необходимо повторять несколько раз на протяжении дня с целью профилактики распространения микроорганизмов.
Астму, к сожалению, предотвратить нельзя. Однако можно избегать факторов, которые ухудшают состояние. Например, человеку с астмой лучше не находиться вблизи курящих людей, домашних животных и аллергенов.
Бронхит — временное состояние, которое обычно проходит самостоятельно при правильном домашнем уходе. Однако некоторые пациенты с большей долей вероятности могут сталкиваться с осложнениями. К данной категории относятся дети, пожилые люди и те, кто имеют подавленную иммунную систему, например при диабете или раке.
Путём приёма лекарственных препаратов и избегания провоцирующих факторов можно предотвратить более острые приступы астмы.
Людям не следует отказываться от физической активности, даже если упражнения провоцируют приступы астмы. Врач может предложить таким людям спасательный ингалятор, который предотвратит острые приступы.
Врач также может порекомендовать использовать ингалятор краткосрочного действия за 30 минут до физической активности.
И острый бронхит, и астма могут вызывать похожие симптомы, такие как кашель и свистящее дыхание. Если кашель продолжается несколько недель, то в таких случаях людям с астмой необходимо встретиться с лечащим врачом.
Современная медицина способна предложить эффективные методы терапии, которые помогают ослабить симптомы обоих состояний, хотя не существует лекарств, которые лечат астму и бронхит.
источник
Сходство между астмой и бронхитом достаточно велико, из-за чего эти болезни часто путают. Однако первая патология значительно тяжелее, чем вторая. Поэтому необходимо знать, чем отличается астма от бронхита.
Нужно понимать, что существует несколько видов бронхита, и некоторые из них относятся к предастматическим состояниям. У них похожие на астму симптомы, и лечение тоже строится по общим принципам. Тем не менее это не одно и то же заболевание. Поэтому следует выяснить, в чем разница между БА и астматическим бронхитом.
Бронхит и астма относятся к заболеваниям дыхательных путей. При хроническом течении бронхита их симптоматика приобретает схожие черты, особенно если бронхит сопровождается обструкцией (нарушением проходимости бронхов). Астма – хроническое заболевание, бронхит тоже может протекать в хронической форме.
При отсутствии лечения бронхит может стать причиной астмы. Но различия между обструктивным бронхитом и астмой все же существуют, и их необходимо знать, чтобы не пропустить момент перехода одной болезни в другую.
Критериев, по которым отличают эти заболевания, несколько. Один из них — этиологические различия. Это различие в причинах, вызывающих бронхиальную астму и бронхит.
Поэтому стоит рассмотреть, чем отличается бронхит от бронхиальной астмы по провоцирующим факторам.
Из заболеваний, которые сопровождаются обструкцией, можно назвать:
- Хронический бронхит. Он представляет собой осложненную форму острого заболевания. Первопричиной является инфекционный процесс, вызванный бактериями, грибком или вирусом. При неправильном лечении или его отсутствии нарушения приобретают постоянный характер, что и ведет к переходу в хроническую форму. Также эти нарушения могут быть вызваны воздействием химических веществ, патологически влияющих на дыхательные пути.
- Бронхиальная астма. Эта болезнь имеет неинфекционное происхождение. Она связана с повышенной чувствительностью бронхов. При этой патологии в бронхах всегда присутствует воспалительный процесс, который обостряется при воздействии провоцирующих факторов. В зависимости от первопричины выделяют аллергический, неаллергический и смешанный тип болезни.
- Обструктивный бронхит. Патология имеет инфекционное происхождение. Основной особенностью является воспаление бронхов и их обструкция. Такое заболевание бывает острым и хроническим.
- Астматический бронхит. Он возникает при наличии в организме склонности к аллергическим реакциям. Если в бронхах дополнительно развивается инфекционный процесс с хроническим течением, может развиться такой тип патологии. Дальнейшее обострение болезни может стать причиной возникновения астмы.
Согласно сказанному, бронхит и астма различаются механизмом возникновения. Первое заболевание провоцирует инфекция, во втором случае этот фактор не относится к числу провоцирующих. Тем не менее у БА есть значительное сходство с бронхитом.
При отсутствии медицинских знаний трудно понять, какое заболевание вызвало симптоматику: бронхиальная астма или обструктивный бронхит. В некоторых случаях обструкция возникает даже при ОРВИ. Это возможно при слабом организме, именно поэтому она часто наблюдается у детей.
У этих болезней есть схожие симптомы, что и создает путаницу. К ним относятся:
- одышка (наблюдается на выдохе);
- навязчивый кашель, усиливающийся в ночное время;
- увеличение вен на шее;
- цианоз;
- необходимость использовать вспомогательные группы мышц при дыхании;
- раздувание ноздрей при вдохах;
- усиление патологической симптоматики после вирусных заболеваний органов дыхания, физической активности, в стрессовых ситуациях, при контакте с аллергенами.
Все эти симптомы характерны для обоих заболеваний. Поэтому знание их необходимо не для того, чтобы понять, как отличить бронхит от астмы, а чтобы вовремя обратиться к специалисту для постановки правильного диагноза.
Чтобы разобраться, как отличить астму от бронхита, необходимо подробно рассмотреть проявления обеих патологий. Самостоятельно ставить диагноз и начинать лечение не следует, но знание симптомов позволит заметить нарушения, характерные для более опасного заболевания.
Поскольку болезнь встречается в нескольких формах, то стоит рассмотреть признаки, присущие для каждой из них.
Острый бронхит больше всего отличается от бронхиальной астмы. Особенностью этого заболевания является отсутствие тенденции к рецидивам. Оно развивается вследствие инфекционного процесса, затрагивающего бронхи. При правильном лечении болезнь проходит без осложнений. Она характеризуется сильным кашлем, повышением температуры, одышкой, выделением мокроты.
При бронхите хронического типа болезнь приобретает рецидивирующий характер. Обострения наблюдаются два или три раза в год при воздействии неблагоприятных факторов. Эту патологию характеризуют следующие симптомы:
- Кашель с обилием мокроты, в которой могут присутствовать примеси гноя. Тенденция к усилению симптома в вечернее и ночное время отсутствует.
- Повышение температуры.
- Одышка разной степени тяжести.
Тяжелых приступов, которые сопровождаются удушьем, при этом заболевании не наблюдается. Также отсутствует астматический статус.
При обструктивной форме патологии больные жалуются на сухой кашель (изредка он бывает влажным). Мокрота почти не выделяется. Во время приступов пациент старается прокашляться, но облегчения не наступает. В груди слышны хрипы, которые распознаются без фонендоскопа.
Вдохи удлиненные, воздух проникает в дыхательные пути с присвистом. Поскольку возникает обструкция обычно при воздействии провоцирующих факторов, то пациенты могут замечать усиление симптоматики в конкретных обстоятельствах (под воздействием холода, при вдыхании веществ с резким запахом и пр.). Приступы удушья для такого заболевания не характерны.
Признаки астматической разновидности бронхита очень похожи на проявления астмы, поэтому ее и называют предастмой. Такая форма заболевания характеризуется следующими симптомами:
- затруднения во время дыхания;
- шумные и резкие вдохи;
- выдох сопровождается одышкой;
- хрипы;
- гипертермия;
- сухой кашель.
Когда приступ завершается, выделяется мокрота, что вызывает облегчение. Астматический статус при этой болезни не наблюдается. Если астматический бронхит имеет аллергическую природу, то его обострения отмечаются после контакта с раздражителями.
Бронхиальная астма является серьезным и опасным заболеванием дыхательных путей. При ее наличии необходимо внимательно следить за своим самочувствием, поскольку обострение может привести к летальному исходу. В связи с этим необходимо вовремя обнаружить это заболевание. Поэтому нужно знать, чем астма отличается от бронхита.
Чтобы определить, как отличить астму от бронхита, необходимо изучить ее симптомы. Основной особенностью болезни является механизм развития патологических проявлений. Бронхиальная обструкция при бронхиальной астме обусловлена повышенной чувствительностью бронхов к определенным воздействиям.
Они могут быть как внутренними, так и внешними. БА не вызвана инфекциями и вирусами. Воспалительный процесс возникает под влиянием раздражения, которое провоцируют аллергены, неблагоприятные погодные условия и т.д. Именно из-за этого присутствует разница в симптоматике.
К проявлениям заболевания относятся:
- Удушье, вызванное бронхоспазмом. Это явление возникает из-за воздействия провоцирующих факторов.
- Сухой кашель. Этому симптому присущ систематический характер. Реакция может усиливаться при взаимодействии с раздражителями.
- Хрипы. Они слышны при вдохах. При обострениях хрипы можно услышать без фонендоскопа.
- Затрудненное дыхание. При этом возникает ощущение тяжести в груди, кашель и хрипы, но температура тела больного не повышается.
- Учащение случаев ОРВИ.
- Астматический статус. Степень тяжести состояния может колебаться в зависимости от интенсивности воздействия аллергена.
Болезнь характеризуется частыми обострениями, которые либо сопровождают инфекционные заболевания органов дыхания, либо возникают сами по себе. Иногда они носят сезонный характер. Это возможно при аллергическом типе патологии. В этом случае бронхиальную астму могут сопровождать другие аллергические проявления (ринит, конъюнктивит, обильное слезотечение и т.д.).
На начальном этапе болезни признаки отличаются малой выраженностью, из-за чего пациенты не обращаются к врачу.
У двух рассматриваемых болезней есть много общего, из-за чего отличить бронхит от астмы не всегда могут даже специалисты. Поэтому необходимо использование разных диагностических процедур.
- Анализ крови, общий и биохимический. По результатам можно установить наличие аллергической реакции. Также на БА указывает повышенное содержание эозинофилов. Количество иммуноглобулинов в крови увеличивается. На обструктивный бронхит указывает лейкоцитоз и повышение СОЭ.
- Анализ мокроты. При БА мокрота содержит множество эозинофилов. На бронхит указывает присутствие в мокроте слизи и гноя, также в ней обнаруживаются нейтрофилы.
- Рентгенография. Ее применяют для выявления патологических изменений в бронхах и легких и анализа их особенностей. Этот метод считается дополнительным из-за малой информативности на начальном этапе болезни.
- Спирометрия. Это исследование позволяет изучить функцию внешнего дыхания. Для обоих заболеваний характерно снижение показателей, но в каждом случае они разные.
- Аллергические пробы. Их проводят при подозрении на аллергическую природу БА.
Одно из основных отличий бронхиальной астмы заключается в отсутствии возможности вылечиться полностью. Эту болезнь можно только контролировать. Бронхит любого типа (кроме астматического) поддается лечению.
Поскольку даже специалисты выявляют отличия бронхиальной астмы от бронхита при помощи диагностических процедур, самостоятельно делать выводы о собственном состоянии недопустимо. Неправильные действия провоцируют развитие осложнений.
Рассматривая такие патологии, как бронхит и бронхиальная астма, необходимо выяснить, в чем заключается разница между лечением этих заболеваний. Поскольку это разные болезни, для борьбы с ними предусмотрен разный терапевтический подход. Также особенности лечения зависят от формы патологии и особенностей организма.
Основу лечения бронхита и астмы составляет устранение вызывающих их причин. В первом случае необходима борьба с инфекцией. Для этого используются антибактериальные и противовирусные средства. При обострении астмы очень важно ограничить контакт больного с раздражителем. Если этого не сделать, приступы будут повторяться, как только пройдет действие лекарств.
Остальные меры в обоих случаях подразумевают смягчение симптоматики. Бронхит требует использования муколитических препаратов, с помощью которых происходит разжижение и выведение мокроты. При повышенной температуре больному назначают жаропонижающие средства. Иногда могут понадобиться препараты, способствующие расширению сосудов. Если пациент страдает от обструктивной разновидности болезни, в дополнение к перечисленным лекарствам следует принимать бронхорасширяющие средства.
Во время астматического приступа возникает спазм бронхов, из-за которого появляются все симптомы. Поэтому одной из основных групп препаратов являются бронхолитики. Они помогают устранить бронхоспазм, а вместе с ним кашель и затруднения в процессе дыхания.
Поскольку эта болезнь сопровождается воспалением бронхов, то необходимо использовать противовоспалительные средства. Полностью избавиться от воспалительного процесса не удастся, но лекарства помогут ослабить их проявления и снизить вероятность повторного приступа.
Еще одной частью лечения является иммунотерапия. БА обусловлена повышенной чувствительностью организма к определенным раздражителям. Укрепление иммунитета позволяет уменьшить эту чувствительность и ослабить реакции. Пациенту назначают иммуномодулирующие средства и витаминные комплексы.
Также ему рекомендуют улучшенное питание, посильные физические нагрузки и закаливающие процедуры. Лечение астматического бронхита аналогично терапии при бронхиальной астме, поскольку эти болезни очень похожи. При склонности организма к аллергии дополнительно используют антигистаминные препараты.
Дозировки лекарств в каждом случае врач определит индивидуально. Изменять их без его назначения нельзя, равно как и использовать другие лекарственные средства.
Лечение бронхита при астме подразумевает применение всех указанных мер.
Чтобы понять, может ли бронхит перейти в астму, нужно проанализировать сходство между этими болезнями. В обоих случаях наблюдается воспалительный процесс в бронхах, только при первом заболевании он носит эпизодический характер, а во втором — постоянный. При неправильном лечении воспаление сохраняется в течение длительного времени, что становится благоприятным фактором для развития осложнений. Одним из них является БА.
Хронический бронхит нередко переходит в астму еще и потому, что из-за частого приема сильных антибиотиков ослабевает иммунная система пациента. Это ведет к повышению чувствительности организма к внешним раздражителям. Ситуация может осложняться неправильным образом жизни больного, например, вредными привычками.
Рассматриваемые заболевания принадлежат к одной группе патологий и обладают похожими симптомами. Основное отличие бронхита от бронхиальной астмы заключается в том, что первую болезнь можно излечить при правильном подходе.
Поэтому при первых проявлениях необходимо обратиться к специалисту, чтобы он поставил дифференциальный диагноз и назначил необходимые препараты. Самолечение запрещено.
источник
Астма и бронхит – чем похожи и чем отличаются эти заболевания? Как отличить одно состояние от другого? Можно ли их перепутать? Эти вопросы нередко слышат врачи от своих пациентов.
Диагноз «астма» пугает и самих взрослых и тем более, если он звучит в отношении их детей. Зато бронхит кажется не таким уж и серьезным диагнозом, даже если он протекает в хронической форме. А между тем, бронхиальная астма и обструктивный бронхит относятся в одну группу патологий хронического характера (ХОБЛ). Астматический же бронхит считается предастмой.
По мнению многих научных работников диагноз «астматический бронхит» и «предастма» в большинстве случаев это своего рода попытка смягчить диагноз. Фактически же для выбора лечебной тактики большого значение не имеет астматическим бронхитом или бронхиальной астмой болен пациент. Так как эта патология собственно и является началом развития астмы.
Можно выделить несколько критериев, по которым принято дифференцировать эти заболевания. Во-первых, по этиологическому (причинному) признаку. Во-вторых, по клинике (это сделать труднее, для подтверждения диагноза нужно провести спирометрию).
По причинным признакам классифицировать патологические обструктивные состояния можно следующим образом:
- Хронический бронхит является осложнением острого инфекционного процесса (вирусной, бактериальной, грибковой, паразитарной природы). Или провоцируется длительным вдыханием раздражающих химических веществ (поллютантов). Протекает он с обструкцией, морфологической перестройкой тканей бронхов.
- Бронхиальная астма – это неинфекционное заболевание системы дыхание воспалительного характера и хронического течения, которое протекает с обструкцией бронхов. Может быть аллергической, неаллергической, смешанной природы. В некоторых случаях фактор, запустивший заболевание, выявить не удается. Но, как любят констатировать пульмонологи, «не все то астма, что свистит». Это может быть и обструктивный, и астматический бронхит.
- Обструктивная форма бронхита – это воспалительное заболевание бронхов, которое протекает в острой (чаще у детей) и хронической (чаще у взрослых) форме, и непременным атрибутом которых является обструкция (закупорка) бронхов. Заболевание вирусной природы.
- Астматический бронхит – это патология, которая имеет инфекционно-аллергическую этиологию. Он затрагивает нижние отделы системы дыхания, протекает с обструкцией и спазмом средних и крупнокалиберных бронхов. В пульманологии расценивается как предастматическое состояние. Возникает после кори, гриппа, респираторных инфекций, коклюша, вирусного или бактериального бронхита, а также гастроэзофагеального рефлюкса.
Основное этиологическое отличие между бронхиальной астмой и бронхитом – это отсутствие инфекционного агента в механизмах ее развития. Кроме этого, под астмой понимают еще одно состояние, которое относится к патологии миокарда. Это сердечная астма или левожелудочковая недостаточность, принявшая острую форму. Данное состояние возникает вследствие застоя в малом (легочном) круге кровообращения и отека легких. Это состояние сопровождается кашлем сухим и резким, ощущением нехватки воздуха, похожем на удушье. Отличается эта патология повышением АД, тахикардией, покашливанием даже при легкой нагрузке.
Симптоматически неспециалисту отличить одну тяжелую форму обструкции от другой сложно. Особенно когда речь заходит о ребенке. Например, грудные дети могут дать обструкцию на банальную респираторную инфекцию, никого отношения к астме не имеющую. В этом случае после выздоровления приступ не повторяется. Или обструкция прекращается после 1–2 рецидивов, ребенок «перерастает». Астму дети не перерастают.
К общим симптомам обструктивных состояний относят:
Характерными для бронхиальной астмы симптомами считаются:
- Постоянно повторяющиеся рецидивы, которые могут быть совершенно не связаны с инфекционным заболеванием дыхательных путей.
- Частые ОРВИ с осложнением в виде кашля.
- На вдохе слышен высокотональный хрипящий звук.
- Частые обострения патологии системы дыхания с кашлем, хрипами и свистом, чувством заложенности в груди, но без температуры.
- Сезонность рецидивов.
- Приступы кашля и удушья.
- Вынужденное положение во время приступа (сидя, подав корпус вперед и уперев локти в колени).
- Астматический статус (более сильный, чем обычно приступ, который не удается купировать привычными для пациента бронхолитиками). Состояние угрожающее жизни.
Иногда у детей астма на начальных этапах не сопровождается характерным удушьем, но протекает с изнурительным дневным либо ночным кашлем (кашлевая форма недуга). И лишь при отсутствии лечения и контроля за состоянием пациента приобретает классические формы.
Это заболевание может сопровождаться другими признаками аллергии (ринитом, конъюнктивитом, зудом и гиперемией гортани).
Отличие бронхита в том, что протекая в форме хронической патологии, он обостряется всего 2–3 раза в год. Рецидив сопровождается усилением кашля, отхождением большого количества мокроты с гнойной примесью, субфебрильной температурой, одышкой разной степени тяжести. Еще от бронхиальной астмы он отличается отсутствием характерных приступов с удушьем и отсутствием астматического статуса.
Обструктивная форма бронхита протекает с сухим, реже влажным кашлем. После приступа которого пациент не чувствует облегчения. Типичен для обструктивного бронхита удлиненный с присвистом вдох и так называемые музыкальные хрипы (сухие хрипящие звуки, которые можно услышать без фонендоскопа). Меняется форма ногтей, они становятся выпуклыми, как стекла старых часов. Кашель разный интенсивности, одышка беспокоят пациента практически постоянно. Этим данный недуг отличается от бронхиальной астмы.
Астматический бронхит по своим проявлениям очень похож на астму. Он сопровождается:
От астмы его отличает отсутствие астматического статуса. Кроме того, в конце приступа отходит мокрота и наступает облегчение.
Характерным для этого заболевания, как и для астматических проявлений, является упорное и изнуряющее повторение симптоматики. Астматический бронхит, если вызван аллергеном, а не инфекцией, характеризуется элиминацией. То есть отсутствием приступов при отсутствии аллергена (перемене места жительства, рациона, наступлении другого сезона). Может протекать с субфебрильной или нормальной температурой. Для него характерны сухие с присвистом и разнокалиберные влажные хрипы.
Основные отличия астмы от бронхита — это наличие приступов, сопровождающихся удушьем и возможность развития астматического статуса, с вероятным летальным исходом.
Порой без дополнительных обследований отличить астму от бронхита или другой патологии трудно даже специалисту. Ее могут симулировать инородные предметы, попавшие в бронхи (семечко от яблока или скорлупа от семечек). Такое часто бывает у маленьких детей.
Похожую симптоматику дают:
- Папилломы бронхов.
- Туберкулез.
- Опухоли.
- Сосудистые аномалии (механически сдавливают бронхи, приводя к обструкции).
Лжеастматические приступы отмечаются у детей с лабильной психикой и у взрослых, склонных к неврастении и психическим расстройствам.
Как отличить истинный астматический приступ от ложного? Для того чтобы правильно поставить диагноз врачу может понадобиться задействовать целый арсенал тестов и лабораторных исследований:
- Анализ крови (клинический, биохимический).
- Анализ мокроты и смывов с бронхов.
- Рентгенографическое исследование грудной клетки.
- Исследование функций внешнего дыхания (спирометрия, пневмотахография и т. п.).
Благодаря этим исследованиям появляется возможность оценить степень и обратимость изменения тканей бронхов, уровень дыхательной недостаточности, стадию болезни. Для астматического бронхита и астмы характерны: эозинофилия, увеличение числа иммуноглобулинов Е.
Отличить бронхиальную астму специалисту помогает анализ мокроты. В мазке под микроскопом обнаруживается огромное количество эозинофилов. Там же лаборант видит кристаллики, образовавшиеся после разрушения эозинофилов. Они имеют октаэдрическую форму и называются кристаллами (телами) Шарко-Лейдена.
При внимательном рассмотрении мазка можно обнаружить спиралевидные «слепки» из прозрачной слизи, которые образуются из-за мелких спазмов бронхов. Их называют «спирали Куршмана».
В период приступа регистрируется выпадение образований эпителиальных клеток округлой формы с названием тельца Креола. Также в это время у больного немного повышается СОЭ.
Бронхиальная астма от обструктивного бронхита отличается:
- Обратимостью обструкции.
- Наличием эозинофилов в крови.
- Суточным колебанием объема форсированного выдоха (более 10%, для ОБ — этот показатель менее 10%).
- Отсутствием увеличения СОЭ и лейкоцитоза.
Бронхиальная астма отличается значительным увеличением иммуноглобулинов с одновременным снижением активности клеток, тормозящих иммунный ответ (Т-супрессоров). При этом заболевании даже вне приступа можно обнаружить признаки воспаления тканей дыхательных путей.
При обострении хронического бронхита микроскопический анализ мокроты позволяет выявить:
- Повышение ее вязкости.
- Характер (слизистый, гнойный).
- Изменение цвета до желтого или желтоватого с прозеленью.
- Большое количество нейтрофилов.
Еще одно важное отличие между парой бронхит-астма – это возможность излечения. При грамотной терапии бронхит, за исключением астматического, можно излечить или добиться очень стойкой ремиссии. Астма – это, как правило, пожизненный диагноз. Конечно, состояние больного можно контролировать, он может вести полноценную жизнь. Но исцеление и даже длительная ремиссия маловероятны.
Бакпосев мокроты дает возможность выявить возбудителя болезни. Полученные сведения позволяют определиться, от хронического бронхита или бронхиальной астмы страдает пациент.
Для астматического бронхита и такого заболевания, как астма, лечение предусматривает:
- Устранение аллергена (если это возможно) или минимизацию контакта с ним.
- Устранение спазма бронхов.
- Уменьшение остроты воспалительных процессов.
- Иммунотерапию.
При хроническом и обструктивном бронхите лечение направлено на:
- Подавление вирусной активности или устранение патогенной микрофлоры (противовирусные и антибиотики).
- Разжижение и удаление мокроты с помощью муколитиков.
- Борьбу с обструкцией.
В тяжелых случаях возникает необходимость в гормонотерапии.
Очевидно, что от правильного диагноза всецело зависит дальнейшая судьба пациента.
источник
Наиболее распространенными заболеваниями, связанными с дыхательными органами, являются бронхит и бронхиальная астма. По внешним проявлениям эти заболевания очень похожи, однако в их лечении есть отличия.
Для назначения правильной терапии требуется максимально точная диагностика, основанная как на внешних признаках, так и на результатах анализов.
Знание, в чем разница между бронхитом и БА, поможет своевременно и правильно назначить лечение и не допустить развития осложнений.
Бронхит и астма относятся к болезням дыхательных путей. И в том, и в другом случае развивается воспаление. В случае, когда бронхит переходит в хроническую форму, он по своим признакам становится похож на БА.
Это особенно характерно для случаев, когда при воспалении бронхов развивается обструкция.
Астма же отличается хроническим течением, когда периоды обострения сменяются периодами ремиссии.
В случае отсутствия лечения бронхит может послужить толчком к развитию БА.
Несмотря на сильное внешнее сходство, различия между патологиями все-таки есть. Их важно знать, чтобы назначить адекватную терапию, а также вовремя заметить момент перехода одного заболевания в другое.
Для назначения правильной терапии важно знать, чем отличается бронхит от бронхиальной астмы.
Исходя из причин, вызвавших обструкцию бронхов, выделяют:
- Хронический бронхит. Эта патология возникает на фоне острого инфекционного воспаления бронхов. Болезнь также может развиться из-за длительного раздражения дыхательных путей едкими химическими веществами. Осложнение сопровождается обструкцией. Кроме этого, происходит изменение тканей бронхов.
- Бронхиальная астма. Заболевание, не связанное с инфекциями. Эта хроническая патология всегда сопровождается обструкцией. Возможны как аллергические, так и неаллергические причины развития болезни. Бывает, что фактор, который послужил толчком для развития БА, так и остается неизвестным.
- Обструктивный бронхит. Проявляется как в острой (чаще всего диагностируется у детей), а также в хронической (страдают обычно взрослые) форме. Одним из отличительных признаков является обструкция бронхов.
- Астматический бронхит. Развивается как из-за инфекционных поражений, так и из-за аллергических реакций. Страдают в основном нижние отделы дыхательной системы – обструкции чаще подвержены средние и крупные бронхи.
Это заболевание расценивают как предастматическое состояние. Чаще всего развивается после перенесенной кори, гриппа, разнообразных респираторных болезней, а также коклюша и вирусного или бактериального воспаления бронхов.
Также возможно развитие патологии вследствие гастроэзофагеального рефлюкса.
Основным этиологическим различием между бронхитом и бронхиальной астмой является отсутствие инфицирующего агента, вызвавшего патологию.
Разобраться, в чем разница между обструктивным бронхитом и бронхиальной астмой, может только специалист. Особенно затруднена диагностика в случае, если заболевший – это маленький ребенок, не способный описать свое самочувствие.
Кроме этого, например, у грудных детей обструкция нередко развивается даже при обычном респираторном заболевании. В этом случае после окончания лечения наступает выздоровление. Приступов удушья больше не будет.
Бронхиальная астма же постоянно будет возвращаться и возвращаться.
К основным симптомам обструкции, вне зависимости от основного заболевания, следует отнести:
- одышку, появляющуюся при выдохе;
- приступообразный кашель, усиливающийся в вечернее время;
- при дыхании можно наблюдать раздувшиеся ноздри;
- в дыхании участвуют дополнительные группы мышц;
- на шеи заметно невооруженным глазом набухание вен;
- цианоз;
После контакта с веществами, способными вызвать аллергию, возможно обострение болезни и переход ее в острую стадию.
Кроме общих признаков, есть отличия, характеризующие конкретную болезнь. Именно по ним врач-пульмонолог ставит предварительный диагноз, а после этого назначает соответствующее обследование.
При диагностике бронхита важно знать, чем он отличается от астмы. К характерным признакам данного заболевания следует отнести:
- обострения при хронической форме случаются не чаще нескольких раз за год;
- при рецидиве наблюдается кашель с большим количеством мокроты;
- температура повышается незначительно и редко достигает 38 °С;
- одышка присутствует;
- приступы удушья возможны, но астматический статус не развивается.
При обструктивной форме бронхита кашель может быть сухим и свистящим. После приступа облегчения состояния не наступает. Хрипы слышны без фонендоскопа.
Вдох удлинен. Основными отличиями от бронхиальной астмы являются постоянные беспокоящие кашель и одышка.
Астматический бронхит по своим проявлениям очень похож на БА. Единственное отличие – это отсутствие астматического статуса.
По многим симптомам астма и обструктивный бронхит очень похожи. Однако важно вовремя диагностировать БА, так как она является очень тяжелой патологией, уряжающей жизни пациента.
К основным признакам бронхиальной астмы относят:
- постоянно повторяющиеся обострения;
- частые осложнения в виде кашля после ОРВИ;
- на вдохе отчетливо слышны хрипы;
- наблюдается четко выраженная сезонность обострений;
- во время приступа пациент принимает характерное положение (корпус наклонен вперед, руки уперты в колени);
- развитие астматического статуса.
На начальных стадиях бронхиальной астмы приступов удушья может не быть. Однако кашель, усиливающийся в вечернее и ночное время, есть в любом случае.
Для того чтобы назначит верное лечение, врач должен знать, как отличить бронхиальную астму от бронхита.
Чтобы поставить диагноз «бронхиальная астма» или опровергнуть его, используется дифференциальная диагностика.
Точно определить заболевание помогает ряд диагностических процедур:
- общий и биохимический анализ крови;
- анализ мокроты;
- рентгенография бронхов и легких;
- спирометрия;
- аллергопробы.
На основании полученных результатов ставится диагноз и назначается лечение.
Главное, чем отличается бронхиальная астма от обструктивного бронхита, — это то, что БА неизлечима. Можно купировать ее проявления, но в случае отмены лекарства состояние больного вновь ухудшится.
В случае лечения бронхита терапия в первую очередь направлена на борьбу с инфекцией, его вызвавшей. Для этого применяются противовирусные или антибактериальные препараты.
При обострении БА важно устранить причину, ее вызвавшую. Чаще всего потребуется исключить контакт с аллергенами. Также назначают препараты, снимающие спазм бронхов.
Кроме того, в обоих случаях применяют лекарства, смягчающие симптоматику и облегчающие состояние больного. Это могут быть препараты, облегчающие выведение мокроты.
В случае необходимости назначают жаропонижающие средства. Кроме этого, в случае обструкции могут потребоваться бронхорасширяющие лекарства.
Несмотря на то что бронхиальная астма и бронхит очень похожи по своей симптоматике, очень важно их отличать.
БА является хроническим заболеванием, угрожающим жизни пациента.
Очень важно ее вовремя диагностировать и начать лечение до того, как развилась тяжелая стадия.
источник
Оставьте комментарий 6,950
Бронхиальная астма – довольно коварное заболевание, определить которое не так просто. Однако именно своевременное диагностирование данного заболевания непосредственно влияет на успешность его лечения и легкость дальнейшего протекания. Астма носит хронический характер и выражается в воспалении дыхательных путей, которое может сопровождаться спазмами бронхов и их отеком.
Диагностировать бронхиальную астму может только специалист, поэтому при малейших подозрениях необходимо срочно обратиться к врачу. Симптомы бронхиальной астмы определить легко. В процессе развития данного заболевания наблюдается сухой затяжной кашель, который со временем вызывает чрезмерную сухость и боль в горле, тяжелое дыхание, в особенности на выдохе, постоянные хрипы в бронхах, а также ярко выраженная одышка и приступы удушья.
Бронхит – одно из самых распространенных заболеваний, которое по симптоматике можно принять за бронхиальную астму . Как и при астме, при бронхите наблюдается воспаление дыхательных путей, сопровождающееся кашлем и одышкой. Однако основное отличие между бронхиальной астмой и бронхитом заключается в том, что астма развивается на фоне аллергии, а бронхит является инфекционным заболеванием. Среди других отличий стоит выделить:
- астма является заболеванием, развивающимся преимущественно на фоне аллергии, а бронхит может выступать последствием перенесенного ОРЗ или гриппа;
- при астме выделение мокроты во время кашля минимальное, а при бронхите мокроты выделяются обильно;
- бронхит может периодически ярко проявлять свою симптоматику, а после на время «затихать», астма же сопровождается постоянным сухим кашлем.
Какие бы симптомы не наблюдались у вас, не стоит ставить себе диагнозы самостоятельно, ведь успешное лечение бронхиальной астмы возможно только при своевременном и правильном ее определении.
Однозначно определить, чем болен пациент, бронхитом, астмой, туберкулезом, раком легких, или же у него обычный грипп , может только врач. Если вас мучает кашель, появляется ничем не обусловленная одышка, в бронхах постоянно ощущаются хрипы и свисты, то необходимо срочно бежать к специалисту. Квалифицированный врач тщательно изучит наблюдаемые симптомы, назначит ряд максимально информативных анализов и при подозрении на бронхиальную астму отправит вас на дополнительные обследования. Если у вас фарингит , бронхит или грипп, своевременное лечение так же сыграет ключевую роль для скорейшего вашего выздоровления.
Даже, если диагноз бронхиальной астмы подтвердиться, не стоит отчаиваться, ведь и с ним люди, ответственно подходящие к лечению, спокойно живут.
Астма является серьезным, иногда смертельно опасным заболеванием. Тем не менее, при надлежащей осторожности и медицинском наблюдении большинство больных ведут полноценную и безопасную жизнь. При подозрении на астму следует обратиться к врачу, который сможет поставить точный диагноз и назначить лечение.
Запишитесь на прием к врачу в случае других симптомов. Астму сложно диагностировать в домашних условиях, и серьезные приступы представляют опасность для жизни. Если вы испытываете перечисленные ниже симптомы, обратитесь к врачу. Если врач не сможет поставить однозначный диагноз, посетите аллерголога и специалиста по астме.
- Посетите врача даже в том случае, если симптомы не соответствуют астме, поскольку они могут быть вызваны другим серьезным заболеванием.
- От приступа к приступу симптомы могут меняться. Симптомы могут наблюдаться лишь в течение приступа или продолжаться намного дольше.
Обратите внимание на сдавленность в груди. Многие больные астмой жалуются на сдавленность, боль и непривычные чувства в груди. При этом кажется, будто на вашей груди кто-то сидит.
Вспомните, часто ли вы испытывали одышку. Чувствовали ли вы затрудненность дыхания и неспособность вдохнуть достаточное количество воздуха? Это очень распространенный симптом астмы.
Прислушайтесь к хрипам. Хотя свистящие, хрипящие и скрипучие звуки в груди при дыхании могут возникать в результате различных причин, часто они наблюдаются у больных астмой при воздействии аллергенов или вирусной инфекции (например, во время простуды).
Понаблюдайте за кашлем. Многие больные астмой страдают приступами кашля. Такие приступы часто случаются ночью или рано утром и мешают нормальному сну.
Вспомните, нет ли у кого-то из членов вашей семьи аллергии или экземы. Если у вас или ваших родственников есть аллергия, экзема или частая кожная сыпь, это увеличивает вероятность астмы.
Узнайте об астме у детей. У детей младше пяти лет часто появляются хрипы из-за инфекции или простуды, даже если у них нет астмы. Врачу сложно диагностировать астму в таком возрасте, но он может предложить лечение, которое облегчит состояние ребенка. Если симптомы наблюдаются и после пяти лет, это может свидетельствовать об астме.
После каждого приступа записывайте возможные триггеры. Каждый раз, когда вы испытываете какие-либо симптомы из перечисленных выше, записывайте, чем вы занимались и что чувствовали в это время. Эти записи помогут вам определить, чего следует избегать.
- Захватите свои записи во время визита к врачу, особенно если вы отправляетесь к аллергологу или специалисту по астме.
Проанализируйте влияние распространенных аллергенов. Вдыхание аллергенов может привести к воспалению дыхательных путей и вызвать симптомы астмы. К наиболее распространенным аллергенам относятся:
Старайтесь как можно меньше дышать холодным воздухом. Холодный воздух приводит к сужению дыхательных путей, что может спровоцировать приступ астмы. В этом случае следует обратиться к врачу. Кроме того, в холодную погоду можно предпринять следующие меры:
- Дышите носом, а не ртом
- Прикрывайте шарфом рот и нос
- Не занимайтесь физическими упражнениями на холодном воздухе
Узнайте о том, как заниматься физическими упражнениями при астме. Если при физических нагрузках вам становится тяжело дышать, немедленно обратитесь к врачу. Не следует тренироваться до тех пор, пока вы не проконсультируетесь с врачом и не приобретете лекарство от астмы, так как это опасно.
Выявите триггеры на своем рабочем месте. Химические вещества могут раздражать легкие. Не думайте, что если вы годами пользовались какими-то химическими веществами, то они безопасны — за эти годы у вас могла развиться аллергия, которая спровоцировала астму. Если вам становится труднее дышать на рабочем месте, позаботьтесь о том, чтобы устранить триггеры. Часто астму провоцируют следующие вещества и предметы:
- Соляная кислота, аммиак, диоксид серы
- Латексные перчатки
- Отвердитель для краски
- Лекарственные порошки
- Изделия из пластика или резины
- Стиральные порошки
- Инсектициды
- Какие-либо аллергены или раздражители из перечисленных выше
Следите за тем, чтобы пища и напитки не содержали сульфитов. Некоторые астматики отрицательно реагируют на сульфиты — разновидность пищевых консервантов, которые часто входят в состав переработанных продуктов. Сульфиты часто (хотя и не всегда) содержатся в следующих продуктах:
- Сушеные фрукты и овощи
- Вино и пиво
- Креветки (в том числе свежие)
- Консервированный сок лайма или лимона
- Многие переработанные, соленые и маринованные продукты, особенно те, в состав которых входит картофель
Приготовьтесь к анализам. На результаты тестов и анализов могут повлиять некоторые предварительные действия. Чтобы облегчить и ускорить постановку диагноза, подготовьтесь к посещению врача заранее:
- Ничего не курите в день визита к врачу.
- Не употребляйте в этот день ничего, что содержит кофеин.
- Не занимайтесь физическими упражнениями и избегайте холодного воздуха.
- Если недавно вы перенесли простуду, вирусную инфекцию или прививку, сообщите об этом врачу.
Расскажите доктору о симптомах. Уделите особое внимание триггерам, которые провоцируют приступы. Возможно, приступы чаще случаются в определенных местах, в тот или иной сезон или в определенное время суток.
- Упомяните случаи аллергии и кожных заболеваний у членов вашей семьи.
Расскажите о сопутствующих заболеваниях. Некоторые болезни способны усугубить астму. Сообщите врачу, если в текущее время у вас наблюдается одна из следующих проблем со здоровьем (или если вы часто испытываете их):
- Насморк
- Боль или инфекция в носовых пазухах
- Кислотный рефлюкс (изжога)
- Стресс
- Апноэ во сне (храп и беспокойный сон)
Приготовьтесь к спирометрии. Спирометр позволяет определить, насколько хорошо вы дышите. Во время теста следует дышать в трубку согласно указаниям врача. Как правило, делается глубокий вдох, а затем быстрый или медленный выдох в трубку.
Проблемы со здоровьем у ребенка наносят вред не только на физиологическом, но и на эмоциональном уровне – активное познание мира и развитие замедляется из-за ряда неприятных симптомов и общего плохого самочувствия, которое на их фоне и появляется. Приступы бронхиальной астмы мучительны в любом возрасте, поэтому при возникновении такой проблемы на первый план выходит борьба с ней. Но как своевременно заподозрить развитие болезни, что именно может на нее указать — это и выясним в рамках нашей статьи.
Астма представляет собой хроническую форму воспалительного процесса дыхательных путей, что затрудняет нормальное прохождение воздуха сквозь них. У ребенка может быть диагностирована одна из трех степеней тяжести болезни: легкая, средняя и тяжелая. Несомненно, если заметить болезнь еще на этапе ее развития или на легкой стадии, то шансов быстро и без последствий от нее избавиться значительно больше, чем если начать принимать меры для запущенного процесса.
В большинстве случаев на первых этапах болезни родители редко подозревают развитие именно астмы – симптомы очень часто аналогичны простудным заболеваниям.
Прежде чем появятся основные симптоматические проявления, в состоянии ребенка можно распознать наличие предвестников, первых признаков бронхиальной астмы:
- после пробуждения наблюдается активное течение жидкой слизи водянистой консистенции из носа. Из-за этого ребенок часто трет нос и периодически чихает;
- через несколько часов после выделений из носа присоединяется сухой кашель, но он не интенсивный, а поэтому значительного дискомфорта не доставляет;
- постепенно кашель приобретает более выраженный характер, приобретая влажные «нотки» — обычно такое происходит после обеда или недолгого дневного сна.
Примерно трое суток наблюдается описанная картина, после чего присоединяются и основные симптомы астмы.
У детей до года характерными симптомами заболевания называют:
- наличие приступа кашля после сна;
- в вертикальном положении или в положении сидя кашель немного утихает;
- дыхание становится прерывистым, разбитым на мелкие вдохи и выдохи;
- перед очередным приступом кашля может быть отмечена повышенная капризность и раздражительность.
Если говорить о детях старшего возраста, то свидетельством развития бронхиальной астмы могут стать жалобы на давление в груди и сложности и глубоким вдохом, обострение кашля при попытке вдыхать воздух ртом, длительное присутствие кашля без отделения мокроты.
Родителям необходимо быть максимально внимательными – возможно, приступ кашля сопряжен с конкретными условиями (например, в непосредственной близости появляется домашнее животное или в доме появляются свежие цветы). Такая связь может помочь в определении конкретного типа болезни.
Симптомы могут разниться в зависимости от типа бронхиальной астмы. Методик, опираясь на которые производится классификация болезни, масса, мы рассмотрим самые часто диагностируемые типы:
- атопический тип болезни имеет непосредственную связь с аллергическими процессами в организме, поэтому помимо первых признаков проблемы с дыхательной системой могут проявиться другие симптомы, типичные для аллергии. Неатопический тип описывает группы причин, не связанных с аллергией;
- выделяют также астму напряжения – комплекс симптомов, которые находят свое отражение на состояния ребенка только в процессе значительной физической нагрузки. В таком случае, первый признак – это затруднение дыхания, далее могут появиться свистящее дыхание и сильный кашель;
- при кашлевом типе заболевания такой симптом как кашель является основным. Диагностируется он с трудностями и лечится также. Первое проявление – появление коротких приступов кашля, интенсивность которых постепенно нарастает;
- так называемая профессиональная астма может развиться и у ребенка. Вот только реакция будет возникать не на те раздражители, которые у взрослых находятся на работе, а на предметы в месте, где ребенок провидит наибольшее количество времени, – в своей комнате;
- один из самых частых типов болезни – ночная астма. Исходя из названия понятно, что проявляться она будет во время сна сильными приступами кашля.
Основной совет родителям – следить за температурой тела. Если при простуде она скорей всего повысится, то бронхиальная астма, несмотря на схожесть многих симптомов, не сопровождается таким проявлением.
Своевременное выявление хронического воспалительного процесса у ребенка — залог эффективной борьбы с ним. Первые подозрения на бронхиальную астму должны быть подтверждены или опровергнуты врачом в ближайшие сроки.
Бронхиальная астма (от греч. asthma – тяжелое дыхание, удушье) – это хроническое заболевание дыхательной системы человека. Заболеваемость бронхиальной астмой составляет примерно 5% от всего населения планеты. В США ежегодно регистрируются около 470 000 госпитализаций и более 5000 смертей связанных с бронхиальной астмой. Заболеваемость среди женщин и мужчин примерно одинакова.
Механизм возникновения заболевания заключается в установлении гиперчувствительности бронхов на фоне хронического воспалительного процесса локализованного на уровне дыхательных путей. Развитие бронхиальной астмы может быть вызвано различными факторами: персистирующей инфекцией дыхательных путей, вдыханием аллергенов, генетической предрасположенностью. Длительное воспаление дыхательных путей (например при хроническом бронхите) приводит к структурным и функциональным изменениям в бронхах – утолщение мышечной оболочки, повышение активности желез выделяющих слизь и др. Из аллергенов наиболее часто вызывающих бронхиальную астму, можно назвать домашнюю пыль накапливающуюся в коврах и подушках, частицы хитиновой оболочки микроклещей и тараканов, шерсть домашних животных (кошек), пыльца растений. Генетическая предрасположенность обуславливает повышенную чувствительность бронхов к описанным выше факторам. Приступы бронхиальной астмы могут быть спровоцированы вдыханием холодного или горячего воздуха, физическими усилиями, стрессовыми ситуациями, вдыханием аллергенов.
С точки зрения патогенеза различаем два основных вида бронхиальной астмы: инфекционно-аллергическая астма и атопическая астма. Также, описываются некоторые редкие формы астмы: астма вызванная физическими нагрузками, «аспириновая» астма, вызванная хроническим употреблением аспирина.
При аллергической астме, различаем два типа ответа на вдыхание аллергена: немедленный ответ (клиническая картина бронхиальной астмы развивается спустя несколько минут с момента проникновения аллергена в бронхи) и поздний ответ, при котором симптомы астмы развиваются спустя 4-6 часов с момента вдыхания аллергена.
Диагностика бронхиальной астмы это сложный и многоэтапный процесс. Начальным этапом диагностики является сбор анамнестических данных (опрос больного) и клинический осмотр пациента, позволяющие в большинстве случаев поставить предварительный диагноз бронхиальной астмы. Сбор анамнеза подразумевает уточнение жалоб больного и выявление эволюции заболевания на протяжении времени. Симптомы бронхиальной астмы весьма разнообразны и варьируют в зависимости от стадии болезни и индивидуальных особенностей каждого больного.
На начальных стадиях развития (предастма), бронхиальная астма проявляется приступами кашля, который может быть сухим или с небольшим количеством мокроты. Кашель возникает в основном в ночные или утренние часы, что связано с физиологическим повышением тонуса мускулатуры бронхов в утренние часы (3 – 4 часа ночи). Кашель может появиться после перенесенной инфекции дыхательных путей. Приступы кашля на начальных стадиях заболевания не сопровождаются затруднением дыхания. При аускультации (прослушивании больного) могут быть выявлены рассеянные сухие хрипы. Латентный (скрытый) бронхоспазм выявляется при помощи специальных методов исследования: при введении бета-адреномиметиков (лекарства которые вызывают расслабление мускулатуры бронхов) наблюдается увеличение фракции выдыхаемого воздуха (сирометрия).
На более поздних стадиях развития основным симптомом бронхиальной астмы становятся приступы удушья.
Развитию приступа удушья предшествует воздействие одного из провоцирующих факторов (см. выше), либо же приступы развиваются спонтанно. В начале больные могут отмечать некоторые индивидуальные симптомы наступающего приступа: насморк , першение в горле, зуд кожи и пр. Далее наступает прогрессивное затруднение дыхание. Сначала больной отмечает лишь затруднение на выдохе. Появляется сухой кашель и ощущение напряженности в груди. Нарушения дыхания заставляют больного сесть опершись руками, для того чтобы облегчить дыхание работой вспомогательных мышц плечевого пояса. Нарастание удушья сопровождается появлением хрипов, которые вначале могут быть выявлены только при аускультации больного, но потом становятся слышны на расстоянии от больного. Для приступа удушья при бронхиальной астме характерны так называемые «музыкальные хрипы» – состоящие из звуков различной высоты. Дальнейшее развитие приступа характеризуется затруднением вдоха из-за установки дыхательных мышц в положении глубокого вдоха (бронхоспазм препятствует выведению воздуха из легких во время выдоха и приводит к накоплению в легких большого количества воздуха).
Осмотр больного для диагностики на стадии предастмы не выявляет никаких характерных особенностей. У больных аллергической астмой могут быть обнаружены носовые полипы, экзема, атопический дерматит.
Наиболее характерные признаки выявляются при осмотре больного с приступом удушья. Как правило, больной стремится занять сидячее положение и опирается руками на стул. Дыхание удлиненное, напряженное, заметно участие в акте дыхания вспомогательных мышц. Яремные вены на шее вздуваются на выдохе и спадаются на вдохе.
При перкуссии (простукивании) грудной клетки выявляется высокий (коробочный) звук, свидетельствующий о накоплении в легких большого количества воздуха — играет важную роль в диагностике. Нижние границы легких опущены и малоподвижны. При прослушивании легких выявляется большое количество хрипов различной интенсивности и высоты.
Продолжительность приступа может быть различной – от нескольких минут до нескольких часов. Разрешение приступа сопровождается напряженным кашлем с выделением небольшого количества прозрачной мокроты.
Особенно тяжелым состоянием является астматический статус – при котором прогрессирующее удушье подвергает опасности жизнь больного. При астматическом статусе, все клинические симптомы более выражены чем при обычном приступе астмы. В добавок к ним развиваются симптомы прогрессивного удушья: цианоз (синюшность) кожных покровов, тахикардия (учащение сердцебиения), нарушения ритма работы сердца (экстрасистолы) апатия и сонливость (торможение функции центральной нервной системы). При астматическом статусе больной может умереть от остановки дыхания или нарушений сердечного ритма.
Проведение предварительной диагностики бронхиальной астмы возможно на основе клинических данных собранных при помощи методов описанных выше. Определение конкретной формы бронхиальной астмы, а также установление патогенетических аспектов заболевания требует применения дополнительных методов исследования.
Исследование и диагностика функции внешнего дыхания (ФВД, спирометрия) при бронхиальной астме помогают определить степень обструкции бронхов и их реакцию на провоцирование гистамином, ацетилхолином (вещества вызывающие бронхоспазм), физической нагрузкой.
В частности, проводят определение объема форсированного выдоха за одну секунду (ОФВ1) и жизненной емкости легких (ЖЕЛ). Соотношение этих величин (индекс Тиффно) позволяет судить о степени проходимости бронхов.
Существуют специальные аппараты позволяющие больным на дому самим определять объем форсированного выдоха. Контроль этого показателя важен для проведения адекватного лечения бронхиальной астмы, а также для предупреждения развития приступов (развитию приступа предшествует прогрессивное уменьшение ОФВ). Определение ОФВ проводят утром до принятия бронходилататора и после обеда после принятия лекарства. Разница более 20% между двумя величинами говорит о наличии бронхоспазма и о необходимости модифицировать лечение. Снижение ОФВ ниже 200 мл. выявляет выраженный бронхоспазм.
Радиография грудной клетки – дополнительный метод диагностики позволяет выявить признаки эмфиземы легких (повышение прозрачности легких) или пневмосклероза (разрастание в легких соединительной ткани). Наличие пневмосклероза более характерно для инфекционно-зависимой астмы. При аллергической астме радиологические изменения в легких (вне приступов удушья) могут отсутствовать длительное время.
Диагностика аллергической астмы – заключается в определении повышенной чувствительности организма по отношению к некоторым аллергенам. Выявление соответствующего аллергена и исключение его из окружения больного, в некоторых случаях, позволяет полностью излечить аллергическую астму. Для определения аллергического статуса проводят определение антител типа IgE в крови. Антитела этого типа определяют развитие немедленных симптомов при аллергической астме. Повышение уровня этих антител в крови свидетельствует о повышенной реактивности организма. Также, для астмы характерно увеличение количества эозинофилов крови и в мокроте в особенности.
Диагностика сопутствующих заболеваний дыхательной системы (риниты, синуситы, бронхиты) помогает составить общее представление о состоянии больного и назначить адекватное лечение.
- Eds.L.Allegra et al. Methods in asthmology, Berlin etc. : Springer, 1993
- Федосеев Г.Б Бронхиальная астма, СПб. : Мед.информ.агенство, 1996
- Петров В.И. Бронхиальная астма у детей: Современные подходы к диагностике и лечению, Волгоград, 1998
Простыми словами, когда у вас возникает чувство удушья, нехватки воздуха, затруднение при дыхании – это и есть астма. Это заболевание в основном бронхов. Что же происходит с бронхами при астме? Уменьшение просвета бронх в результате аллергического процесса в периоды приступов. А так же, как выражаются медики – увеличивается реактивность бронх.
Как распознать астму на первых этапах заболевания, ведь она сильно напоминает простуду, сопровождающуюся чиханьем, кашлем, чувством боли в груди, насморком и другими, вполне привычными для многих людей, признаками. Однако, если обыкновенная на первый взгляд, простуда длительное время не лечится и регулярно повторяется. Чтобы определить астму, следует внимательно присмотреться к своему состоянию, чтобы не пропустить начало намного более серьезного недуга – бронхиальной астмы.
Что вызывает появление астмы и как распознать астму?
В окружающей нас среде присутствует множество факторов, способных вызвать появление симптомов и приступов астмы. Наиболее частыми провоцирующими факторами являются аллергены, физическая нагрузка, вирусные инфекции и раздражающие вещества. У некоторых людей симптомы астмы можно распознать только во время физической нагрузки или ОРВИ.
Ниже приведен список «провокаторов», определяющих симптомы астмы.
Аллергены как причина астмы
- Пылевые клещи, которые содержатся в домашней пыли;
- частички перьев, кожи или меха животных;
- тараканы;
- плесень;
- пыльца цветов и деревьев.
Раздражающие вещества как причина астмы
- Грязный воздух;
- табачный дым;
- сильные запахи пищи или краски;
- ароматизаторы;
- изменения погоды или холодный воздух;
- сильные эмоции, стресс.
- Заболевание под названием гастроэзофагеальная рефлюксная болезнь или ГЭРБ, которое характеризуется изжогой и может вызвать усиление астматических симптомов, в особенности, по ночам;
- сульфиты в еде (например, в сухофруктах) или напитках (в вине);
- лекарственные препараты;
- аллергены и профессиональные вещества, которые встречаются на работе (например, профессиональная пыль и определенные химические вещества);
- различные инфекции.
Как распознать астму по симптомам?
Наиболее частыми признаками астмы являются:
Кашель, который появляется или усиливается ночью либо ранним утром, и мешает спать;
астму можно распознать по хрипам – скрипучие или свистящие звуки в груди во время дыхания;
сдавленность грудной клетки;
астму определяют также по нехватке воздуха, если тяжело выдохнуть и вдохнуть полной грудью;
громкое или учащенное дыхание.
Вышеперечисленные симптомы астмы можно распознать отнюдь не у всех астматиков. К тому же, тяжесть различных симптомов может быть разная: одни признаки могут быть практически незаметными, а другие – могут заставить остановиться и прекратить работу, в крайнем случае, ярко выраженные симптомы угрожают жизни астматика.
Симптомы астмы могут проявляться с различной частотой. Одни люди испытывают их всего раз за несколько месяцев, другие – раз в неделю, а третьи – практически каждый день. Однако, при рациональном лечении многие астматики могут вообще не испытывать приступов астмы.
Как определить астму — диагностика заболевания
Диагностика астмы представляет собой многоэтапный, сложный процесс, начальным этапом которого является сбор данных врачом, в виде опроса больного, и клинический осмотр пациента, которые позволяют поставить предварительный прогноз бронхиальной астмы в большинстве случаев. Сбор данных может подразумевать уточнение жалоб больного, поэтому приготовьтесь, что врач, чтобы определить астму, задаст вам следующие вопросы:
- бывают ли у вас резкие приступы кашля, нехватки воздуха, сдавленности грудной клетки, хрипов в груди?
- Какие лекарства обычно вы используете для облегчения дыхания?
- Страдает ли кто-нибудь из ваших родственников аллергией или бронхиальной астмой?
- Нет ли у вас аллергических заболеваний?
- Существуют ли предметы или вещества, контакт с которыми вызывает одышку, появление или усиление кашля?
При осмотре, чтобы распознать астму, доктор может послушать ваше дыхание и обнаружить другие признаки аллергии или астмы. Симптомы бронхиальной астмы всегда строго индивидуальны и варьируют, в зависимости от степени тяжести и стадии болезни. В любом случае, астма является серьезным заболеванием, которое необходимо выявлять на ранних стадиях, для предупреждения возможных осложнений в дальнейшем.
За последнее время появилось множество различных болезней, которые еще не известны или мало изучены человеком. Есть вирусы и болезни, которые вылечиваются, а есть и такие, с которыми каждый из нас живет всю жизнь. И только всевозможного рода лекарства, терапии и другого рода процедуры помогают нам поддерживать себя в нормальном состоянии и не запускать болезнь. Одной из таких является бронхиальная астма. Что же это такое, как ее лечить, как определить астму и каковы признаки – мы расскажем вам в нашей статье.
Симптоматика астмы и как определить астму
Свист при дыхании, которые часто можно услышать и на расстоянии.
Кашель, который может быть или в утреннее время или ночью.
определить астму поможет одышка, которая появляется при частых физических нагрузках. Причем эта одышка может быть разной интенсивности
распознать астму поможет чувство тяжести в области грудной клетки.
Приступы удушья и чувство нехватки кислорода. При астме человек старается дышать через рот.
Синеватого оттенка губы или пальцы.
Зная все симптомы, у вас уже не будет вопроса, по поводу, как определить астму. После этого вам просто срочно необходимо обратиться к врачу, который назначит вам полное обследование и курс лечения.
Когда же могут проявляться приступы астмы? В периоды цветения, после нервного потрясения, при употреблении табачных изделий, если в комнате есть кондиционер или когда вдыхаете холодный воздух. Сильно смеяться или долго петь тоже не рекомендуется. Не стоит употреблять противовоспалительные препараты или аспирин. Не стоит так же заводить домашних животных, которые тоже могут провоцировать приступы астмы.
Существует две формы астмы
Инфекционно-аллергическая астма, при которой основными возбудителями являются инфекция, которая попадает в органы дыхания и естественно аллергия.
Аллергическая астма. Основной возбудитель – это аллергические реакции.
Как распознать степень астмы?
Что касается степеней тяжести астмы. На данный момент врачи указывают 4 степени.
- Астма легкая прерывистая. Этот тип астмы проявляется до двух раз в неделю. Ночные приступы бывают редко.
- Астма постоянная легкая. Приступы бывают больше двух раз в неделю, но менее чем одного раза в сутки. В таких случаях все зависит от способа жизни человека. И как минимум 2 раза в месяц астматические приступы бывают ночью.
- Астма умеренная постоянная. Ежедневные симптомы астмы. Ночные приступы проходят как минимум 1 раз. В таких случаях необходимо принятие лекарств быстрого действия.
- Острая постоянная астма. Дневные и ночные приступы происходят постоянно.
источник