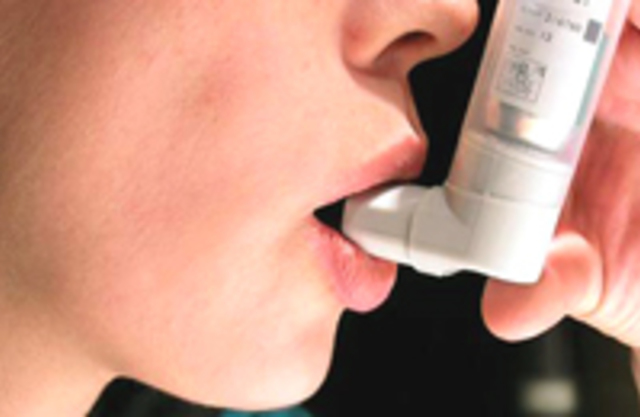
В современном мире люди часто болеют, особенно страдают органы дыхания. Нередко можно встретить такое заболевание, как бронхиальная астма, которая годами мучает человека. Многих волнует вопрос о том, как же избавиться раз и навсегда от бронхиальной астмы? Рассмотрим этот вопрос поподробнее.
Бронхиальная астма — это болезнь, которая сопровождается приступами удушья, что ведет за собой ограничения в нормальной жизнедеятельности. Избавиться от заболевания затруднительно. Человек, который поражен недугом, ограничен в самостоятельном передвижении, выборе профессии, а также должен постоянно принимать медикаменты.
Краткое содержание статьи
Бронхиальная астма может развиться у человека по многим причинам, а именно:
- аллергическая реакция;
- действие вируса;
- действие бактерий;
- наличие вредной привычки курения;
- некоторые лекарства и пищевые добавки;
- другие факторы окружающей среды.
Помимо выше указанного, ведущую роль в возникновении бронхиальной астмы играет периферическая нервная система, а именно дефект рецепторов, которые отвечают за мускулатуру бронхов.
ВАЖНО! Если человек болен бронхитом, он должен лечить данное заболевание, ведь в противном случае может возникнуть осложнение в виде бронхиальной астмы. Необходимо также не забывать тот факт, что данный недуг носит наследственный характер.
Астма считается тяжелым и опасным недугом, который требует незамедлительного лечения, ведь от него необходимо избавиться навсегда.
Чтобы раз и навсегда избавиться от такого недуга как бронхиальная астма, следует точно определить причину ее возникновения. Пациент в обязательном порядке должен проконсультироваться с пульмонологом и аллергологом.
Так как современная медицина считает астму недугом, от которого навсегда избавиться невозможно, все предлагаемые мероприятия направлены на:
- Ослабление проявляемых приступов.
- Предотвращение возможных осложнений.
- Создание комфортных условий жизнедеятельности.
Врач, после того как осмотрит пациента и получит все необходимые результаты анализов, назначает 
Для того, чтобы достичь хороших результатов в лечении и избавиться от бронхиальной астмы навсегда, обязательно следует учитывать следующие моменты:
- во избежание привыкания к медикаментам, их назначение должно быть минимальным;
- перед назначением конкретного препарата врач должен убедиться, что у пациента нет на его компоненты аллергии;
- особое внимание следует уделять назначению муколитических препаратов и тех, которые очищают бронхи.
Так как именно детки и старики имеют ослабленный иммунитет, их лечению следует уделять особое внимание. Терапия должна быть максимально щадящей, нежелательно назначение глюкокортикостероидов. В критические моменты, когда болезнь обостряется, больной должен соблюдать постельный режим. Также имеет место тот факт, что дети могут перерасти и избавиться от недуга навсегда.
Каждому пациенту доктора пульмонологи назначают индивидуальный курс лечения, исходя из особенностей организма, состояния здоровья и иных составляющих. Если назначенные медикаменты не оказывают положительного влияния, доктор обязан заменить его другим.
ВАЖНО! В связи с тем, что бронхиальная астма характеризуется особой продолжительностью, пациент периодически должен посещать врача. По результатам осмотров курс лечения корректируется. Пускать недуг на самотек и заниматься самолечением категорически запрещено.
В отличие от традиционной медицины, народные методы предлагают действенные рецепты, способны помочь полностью и навсегда избавиться от бронхиальной астмы. Они направлены не только на очищение дыхательных путей, но и на общее укрепление иммунной системы больного.
Положительное влияние на астматика оказывает морской воздух. Замечательным вариантом будет поездка 
Положительное влияние окажет также настой на молоке (1 литр) из чеснока (одна головка) и лука (5-6 штук), который следует принимать после еды по 1⁄4 стакана примерно 5 раз в день.
Для того, чтобы недуг обходил стороной и не обострялся, в случае его наличия, следует в домашних условиях принимать дополнительные меры к основному курсу лечения. К таким мероприятиям можно отнести:
- В период цветения растений беречься от возникновения аллергических реакций. Следует избегать контакта с раздражающими факторами, а в случае проявления аллергии следует от нее избавиться с помощью противоаллергенных препаратов.
- В период цветения растений часто делать влажную уборку дома и избегать наличия сквозняков, которые могут принести в дом опасную пыльцу.
- Отдать домашнего любимца (кота, собаку, птицу) в хорошие руки, в случае наличия на них аллергической реакции.
- Соблюдать специальную лечебную диету.
- В доме установить очистители воздуха с морской солью.
- Также следует чаще дышать свежим воздухом. На каникулы хорошо съездить к морю либо в хвойный лес.
Избавиться от бронхиальной астмы возможно. Следует периодически посещать пульмонолога и аллерголога, соблюдать курс лечения и применять все возможные дополнительные меры. Укрепление иммунной системы также является неотъемлемой частью для того, чтобы избавиться от указанного недуга и вообще повысить сопротивляемость организма к любым заболеваниям. Главное верить в успех и стремиться к цели.
источник
я таблетки пью и активированный уголь, написано что помогает.
Жо, курю, блин, где-то 5 сигарет в день.
А что при астме не откашливается ничего? . а почему же я задыхаюсь.
38, с чего вы решили, что у вас астма?) Может у вас обычный бронхит, тем более вы пишите, что откашливаетесь, при астме это сделать весьма затруднительно. вы случайно не курите?
51,а какие таблетки пьете?Активированный уголь вывод всю гадость из организма(его обязательно нужно пить,если ингаляторами пользуетесь),но в тяжелых формах,когда год или два не откашливалось,вряд ли поможет.
я вваще не простывала пару лет да и давно когда простывала у меня кашля никогда не было
55,значит действительно аллергического характера
нет не курю, врач предположил что аллергическое, потому что не было простуды и появилось на пустом месте. И последнии 4 года у меня постоянные аллергии выскакивают кожные то на мороз то в море на водоросли, снимает их мази синофлан. Каким то анкатом эти все аллергии идут, не пойму что с организмом
48,можеи астма,но хорошо что откашливается.Вообще астма ведь разная бывает:аллергическая,сердечная и кажется инфекционная.У каждой свой возбудитель.Если астма диагностирована неправильно и соответственно лечение неправильное,то и результата не ждите.Коллега мамы вылечилась небулайзером(фликсотид),многие говорят,что хорошо,но по себе(маме) пока сказать однозначно не могу.
понка
нет не курю, врач предположил что аллергическое, потому что не было простуды и появилось на пустом месте. И последнии 4 года у меня постоянные аллергии выскакивают кожные то на мороз то в море на водоросли, снимает их мази синофлан. Каким то анкатом эти все аллергии идут, не пойму что с организмом
а к аллергологу почему не идете?
а до начала кашля в декабре у меня возле губ обсыпала аллергия опять не поймешь на что, помог синафлан. Единственное новое стала дофига есть меду и календулу пью неск месяцев
58,а Вы думаете в других ингаляторах их меньше?
58,а Вы думаете в других ингаляторах их меньше?
Вот Вам побочка Вентолина
Сальбутамол может вызывать легкий тремор скелетной мускулатуры, который обычно наиболее выражен в руках и является характерным побочным эффектом всех агонистов b2-адренорецепторов. Изредка у пациентов отмечается головная боль, расширение периферических сосудов и незначительное компенсаторное увеличение частоты сердечных сокращений. Очень редко развиваются реакции повышенной чувствительности (включающие ангионевротический отек, крапивницу, бронхоспазм, артериальную гипотонию и коллапс), мышечные судороги, тахикардия.
Ингаляционные препараты могут вызывать парадоксальный бронхоспазм. Парадоксальный бронхоспазм необходимо немедленно купировать с помощью другой лекарственной формы сальбутамола или же другого быстродействующего ингаляционного бронходилататора. Следует сразу прекратить применение ингалятора Вентолин, оценить состояние пациента, провести необходимое обследование и назначить соответствующую терапию.
Ингаляционные препараты могут вызывать раздражение слизистой оболочки полости рта и глотки.
Терапия агонистами бета2-адренорецепторов иногда вызывает гипокалиемию, которая может представлять серьезную опасность для пациента.
Как и другие агонисты бета2-адренорецепторов, сальбутамол может изредка вызывать психическое возбуждение и повышение двигательной активности у детей.
У пациентов с предрасположенностью к развитию аритмий сальбутамол может вызывать нарушения сердечного ритма, включая мерцательную аритмию, суправентрикулярную тахикардию и экстрасистолию.
источник
Бытует мнение, что избавиться от бронхиальной астмы невозможно. И в большинстве случаев это действительно так. Когда болезнь уже пустила глубокие корни и длительный период оккупирует организм, шансы на полное выздоровление мизерны. И все же оптимисты (лучшая часть человечества) утверждают, что вылечить заболевание можно. Хотя делать это желательно все же на начальной стадии и с основательной подготовкой.
Бронхиальная астма – воспалительный процесс в органах дыхания, имеющий неинфекционную природу. Воспаление носит хронический характер и не возникает одномоментно. Порой проходят годы от появления начальных симптомов до тяжелых периодических приступов.
Заболевание развивается при нарушении нормальной реактивности бронхов. У здорового человека ответ бронхиальных стенок на тот или иной раздражитель адекватен. У астматика в силу различных причин появляется повышенная реактивность слизистой оболочки. В результате даже при малейшем раздражении происходит сужение просвета бронхов за счет сокращения их гладких мышц, увеличивается продукция вязкой и густой слизи, а при длительном воспалении происходит гипертрофия слизистой оболочки.
Бронхиальная астма возникает как ответ на длительное раздражение слизистой оболочки. Причины запуска гиперсекреции слизистой, периодических бронхоспазмов, утолщения бронхиальных стенок находятся как внутри организма, так и в окружающей среде:
- Наследственность. Является одним из главных предрасполагающих факторов. Вероятность проявлений у ребенка астмы при наличии заболевания у кого-либо из родителей составляет 30%;
- Внутренние факторы: склонность к аллергии, сбои в работе иммунной или эндокринной системы, нарушенный обмен веществ. Любая патология приводит к развитию гиперчувствительности слизистой оболочки бронхиальных стенок;
- Внешние факторы: аллергические реагенты (атопическая форма), возбудители инфекционных заболеваний (вирусы, бактерии, грибы), неблагоприятные экологические условия, профессиональные вредности, определенные медикаментозные препараты.
Последняя группа факторов, как правило, является провоцирующим элементом при возникновении приступов. Развитию же самого механизма заболевания способствуют первые две группы.
Бронхиальная астма молодеет, об этом говорит статистика: детская заболеваемость, как в России, так и во всем мире в 2-2,5 раза выше взрослой. Поэтому родителям, имеющим такое заболевание, следует внимательно следить за ребенком, чтобы в случае необходимости начать лечение как можно раньше.
Проявления бронхиальной астмы могут длительное время оставаться незамеченными, т. к. по отдельности их можно принять за симптомы других заболеваний. Однако наличие хотя бы одного из них (особенно у детей) – серьезный повод для тщательной диагностики:
-
Кашель. Наличие постоянного покашливания – один из первых начальных симптомов. Вначале абсолютно сухой, он может заканчиваться выделением небольшого количества мокроты. Характерно возникновение приступов в ночные или утренние часы;
- Одышка. Недостаточный просвет бронхов порождает постоянную одышку, дыхание становится частым и поверхностным, а выдох – гораздо длиннее вдоха. Это – характерная именно для астмы деталь, так организм стремится избавиться от излишков углекислого газа;
- Хрипы и свист в легких приобретают постоянный характер и порой слышны даже стоящему рядом человеку;
- Поза апноэ – также один из характерных признаков. Во время приступа кашля больной стремится зафиксировать конечности: усевшись на стул или кровать, упирается ногами в пол и хватается руками за спинку.
По мере развития заболевания, если симптомы прошли незамеченными и лечение не начато, появляются более тяжелые признаки астмы:
- Цианоз (синюшность) кожи и ногтевых пластин развивается как следствие гипоксии (недостатка кислорода);
- Ногтевые пластины становятся выпуклыми наподобие часовых стекол, а суставы на дистальных фалангах пальцев утолщаются;
- Головная боль и головокружение развиваются как следствие постоянной нехватки кислорода;
- Ухудшение общего состояния происходит также как следствие гипоксии. Больной чувствует постоянную усталость и слабость.
С течением времени усиливается гиперактивность слизистой оболочки, аллергические реакции проявляются не только в отношении бронхов. Могут развиваться другие заболевания аллергической природы: псориаз, атопический дерматит, ринит, экзема.
Бронхиальная астма – прогрессирующее заболевание, и постоянный недостаток кислорода в организме не может не сказаться на функционировании почти всех систем и органов. Различают осложнения острые и хронические.
- Пневмоторакс – в результате разрыва легочной ткани происходит скопление воздуха в плевральной полости;
- Пневмомедиастинум – при разрыве легочной ткани воздух скапливается в клетчатке средостения;
- Беттолепсия – потеря сознания во время кашлевого приступа из-за недостаточного снабжения мозга кислородом;
- Ателектаз – нарушение легочной вентиляции и спадение альвеол в результате закупорки слизью бронхов.
Острые осложнения, как правило, появляются у пациентов со стажем, на поздних стадиях заболевания. Если приступ затягивается или появляются необычные симптомы, следует не медлить и вызвать «скорую».
Хронические:
- Пневмосклероз – замещение функциональной ткани легких соединительной тканью, в результате происходит уменьшение дыхательной поверхности легкого;
- Эмфизема легких – в результате деструктивных изменений альвеолярных стенок они перестают выполнять свои функции, кашель появляется и вне приступов;
- Легочное сердце – патологические процессы в легких становятся причиной постепенного увеличения полости правого желудочка сердца. Могут появляться слабость, головокружение, боли в области сердца, отеки и ухудшение аппетита.
Возможно появление осложнений со стороны ЖКТ, проявляющиеся в результате длительного использования медикаментов: язвы желудка и двенадцатиперстной кишки. На поздних стадиях могут возникнуть мозговые патологии (дыхательная энцефалопатия), метаболические (закисление крови, повышение в ней уровня углекислого газа). К ним относят и снижение уровня калия в крови, что является причиной аритмии, ухудшения работы почек, нарушения свертываемости крови.
Наличие симптомов – уже достаточный повод для обращения к врачу. Сбор данных анамнеза – начальный этап диагностики. Обязательно должны быть уточнены длительность и частота приступов, когда появились первые симптомы, зависимость появления приступов от контакта с определенным раздражителем, а также есть ли наследственная предрасположенность или склонность к аллергии.
При необходимости получения дополнительных показателей могут назначаться следующие исследования:
-
Спирометрия – оценка выдыхаемого за одну секунду воздуха и общее количество выдыхаемого воздуха;
- Пикфлоуметрия – оценка скорости выдоха воздуха;
- Реактивность дыхательных путей – оценка степени сужения бронхов спирометрией после вдыхания различных аллергенов;
- Лабораторные исследования крови и мокроты могут выявить повышенное количество эозинофилов – свидетельство наличия воспалительного процесса;
- Аллергические тесты – кожные пробы либо выявление увеличения иммуноглобулинов E в крови могут помочь подтверждению диагноза об аллергенной природе заболевания;
- Рентгенография – проводится для дифференциации бронхиальной астмы с другими легочными патологиями (туберкулез, бронхит).
Все лекарства, используемые в лечении, делят на две большие группы: базисные и симптоматические. Базисная терапия призвана обеспечить предотвращение приступов путем воздействия на механизм развития воспаления. Такие препараты принимают длительное время и постоянно. К базисным средствам относят:
-
Глюкокортикостероиды: ингаляционные (Флутиказон, Будесонид) и системные (Преднизолон, Бетаметазон). Предпочтительно применение ингаляционных форм из-за незначительных побочных действий. При тяжелых осложненных формах заболевания используют системные препараты;
- Стабилизаторы тучных клеток: Недокромил, Интал. Подавляют острые и пролонгированные ответы бронхоспастического свойства на атаку аллергенов;
- Лейкотриеновые антагонисты: Зафирлукаст, Монтелукаст. Средства относятся к новому поколению противоастматических препаратов, позволяющих в значительной степени сократить применение β₂-адреномиметиков короткого действия.
Симптоматическое лечение используется для купирования приступа и осуществляется при помощи следующих групп лекарств:
- β₂-адреномиметики: длительного (Салметерол, Формотерол) и короткого действия (Беротек, Сальбутамол, Бриканил). Препараты длительного действия используются 2 раза в сутки, а короткого – от трех и больше;
- Ксантины: Эуфиллин, Теофиллин. Используются при невосприимчивости к препаратам из предыдущей группы. Могут применяться как ингаляционно, так и перорально;
- Комбинированные: Симбикорт, Серетид, Серетид мультидиск. Содержат в составе базисное средство и бронходилататор (бронхо расширитель) – препарат из одной из предыдущих групп;
- Отхаркивающие:Лазолван, Амброгексал, Амбробене.
Схема приема препаратов базисной и симптоматической терапии для успешного лечения должна быть составлена только компетентным специалистом.
Многие используют при лечении астмы народные рецепты, параллельно с приемом медикаментов либо как временный заменитель при длительном использовании синтетических средств:
Берут равные части подорожника, фиалки трехцветной, травы росянки, цветков бузины. 4 ч. л. смеси заливают 2 ст. кипятка, настаивают, процеживают и выпивают в течение дня равными частями;
- Смесь сока репы с медом в равных частях принимают несколько раз в день по 1-2 ст. л. ;
- Принимают внутрь чеснок, начиная с одного зубчика и доводя до 6-10 зубчиков ежедневного приема;
- Чай из коры дикой вишни пьют перед едой по 1 стакану. Приобретают его в магазинах здорового питания;
- Помещают 4 ст. очищенных тыквенных семечек в 2 л воды и варят до упаривания объема до 1 л, добавляют 1 л меда в процеженный отвар и варят до загустения. Принимают по 1 ч. л. после каждого приема пищи;
- Принимают перед сном 1 ч. л. тертого хрена пополам с медом.
Бронхиальная астма имеет аллергическую природу, поэтому даже при приеме народных средств необходимо проконсультироваться с врачом.
Мероприятия профилактики бронхиальной астмы носят первичный и вторичный характер. Особую осторожность следует соблюдать лицам с генетической предрасположенностью и склонностью к аллергическим реакциям. Первичные профилактические меры включают:
- Исключение из окружения возможных аллергенов: домашней пыли, шерсти животных, запахов бытовой химии, парфюмерии, косметики; устранение профессиональных вредностей;
- Соблюдение санитарных норм по уборке, проветриваемости помещений, увлажнение воздуха;
- Повышение уровня иммунитета: полноценное питание, закаливание, занятия физкультурой;
- Отказ от вредных привычек, особенно от курения.
Вторичные меры – это первичные плюс различные массажи, дыхательные упражнения, иглоукалывание и др. Словом, все, что помогает предотвратить приближающийся приступ уже больным лицам.
Эффективная дыхательная гимнастика при ХОБЛ описана тут.
Навсегда избавиться от астмы – задача не из легких. Однако такие случаи есть, надо только не сдаваться. И основное внимание уделять повышению иммунной защиты – главному барьеру на пути любого заболевания.
источник
По оценкам специалистов, этим заболеванием в России страдают около 7 миллионов человек (это 1 человек из 20!)
Поскольку число заболевших постоянно растет, мировое сообщество предпринимает огромные усилия для того, чтобы если не победить астму, то хотя бы обуздать ее. ВОЗ разработан большой международный проект «Глобальная инициатива по бронхиальной астме».
В нашей стране создается национальная программа борьбы с астмой, предусматривающая шесть основных направлений, первое из которых – просвещение самих больных. В Москве действуют пять астма-школ, организованных Институтом пульмонологии. Много внимания уделяется просветительской работе с больными астмой в Санкт-Петербурге, Подмосковье, Ижевске, Перми, Саратове и других городах России.
Бронхиальная астма – это хроническое воспаление и сужение просвета бронхов, ведущее к затрудненности дыхания, одышке, кашлю, в тяжелом случае – даже к смерти. Впервые это заболевание было описано Гиппократом в IV веке до нашей эры (греч. аsthma – тяжелое короткое дыхание, удушье). В детском возраста астмой чаще страдают мальчики, в подростковом соотношение мальчиков и девочек выравнивается, женщины страдают астмой несколько чаще, чем мужчины, а среди пожилых людей, больных астмой, снова преобладает сильный пол…
Здоровому человеку, дышащему, так сказать, полной грудью, нелегко представить, что могут испытывать люди, страдающие этим недугом – приступ всегда появляется внезапно, иногда начинаясь с кашля или чихания, постепенно вызывая ощущение нехватки воздуха и даже удушье; вдох и выдох становятся частыми и судорожными, легкие тяжелы и будто залиты влажным цементом. Ощущение такое, будто какая-то неведомая сила изнутри сдавливает горло и грудь, и заставляет из последних сил ловить крупицы кислорода крошечными глотками… Время тянется бесконечно, ты чувствуешь каждую его тяжелую и шершавую секунду, но приступ может длиться минуты и даже часы.
С такими ощущениями астматики вынуждены сталкиваться постоянно. Если не принимать никаких мер, то в тяжелых случаях астма может в прямом смысле задушить человека.
Воспаленное дыхание
Для того, чтобы понять, какие причины ведут к образованию астмы, проще всего представить дыхательную систему в виде перевернутого дерева. Вдыхаемый воздух перемещается по стволу – трахее, которая разделяется на две большие ветки – бронхи (правый и левый). Бронхи, в свою очередь, разделяются на еще более мелкие веточки, самые маленькие из которых называются бронхиолами. В наших легких бронхиол может быть до 8 тысяч. А на кончиках этих веточек, как листья, находятся альвеолы – крошечные воздушные мешочки, с помощью которых воздух поступает в кровь.
Дыхательная система – это настоящее «древо жизни» для человека. Своими плодами – выделенным из воздуха кислородом, азотом и т. д., она снабжает через кровеносную систему все тело.
При астме «дерево» начинает болеть, на нем появляется все больше и больше наростов, бронхиальные ветки от воспаления начинают сужаться, внутри в них появляется очень много слизи; все вместе это перекрывает доступ воздуха к альвеолам. То есть астма есть не что иное, как резкое сужение проходимости бронхов. А вызывают само это сужение аллергические механизмы.
Это и есть главное отличие астмы от инфекций дыхательных путей, таких как бронхит или тонзиллит, в развитии которых участвует только бактериальный или вирусный фактор.
Инфекции дыхательных путей напрямую не участвуют в развитии астмы, но могут стать ее катализатором. Так появляется инфекционно-аллергическая астма. Этот вид астмы более характерен для людей старшего и пожилого возраста и редко встречается у детей. Если инфекция приняла затяжной характер, то под действием хронического воспаления происходит изменение структуры бронхов; мышечный слой утолщается, стенки бронхов прорастают соединительной тканью, а сами бронхи чрезвычайно остро начинают реагировать на любое раздражение (дым, холодный воздух, стресс), резко сужая свой просвет и затрудняя дыхание. В дальнейшем к инфекционному механизму присоединяется и аллергический; это вызвано выходом из под контроля организма локальной регуляции иммунных реакций.
Инфекционно-аллергическая астма может развиться, например, на фоне хронического бронхита или хронической обструктивной болезни легких (ХОБЛ).
Атопическая астма имеет только лишь аллергическую природу, и ее приступы напрямую зависят от контактов человека с аллергенами. Среди частых аллергенов можно выделить пыльцу растений, домашнюю пыль, шерсть животных, моющие средства, пищевые продукты. Приступ атопической астмы может моментально возникнуть даже при небольшом контакте с подобными аллергенами. Вне досягаемости аллергенов, человек страдающий таким видом астмы, будет чувствовать себя практически здоровым.
К атопической астме зачастую могут присоединиться и другие болезни аллергического характера – крапивница, пищевая аллергия, атопический дерматит, экзема и др. Такой вид астмы чаще всего встречается у детей.
При длительном течении и отсутствии лечения атопическая астма приводит к сильным изменениям дыхательных путей, также возможно присоединение инфекции.
Вообще, запущенная астма, без надлежащего лечения и наблюдения очень опасна. Постепенно с каждым приступом сужение бронхов будет становиться все интенсивней, и в конечном счете может привести к полной их закупорке, а это уже настоящее удушье.
И наконец, третий вид астмы, довольно специфический – лекарственная астма. Например, при «аспириновой астме» длительный прием аспирина (ацетилсалициловая кислота) приводит к накоплению в организме веществ, которые вызывают сильное и длительное сужение просвета бронхов. Как правило, для избавления от такой астмы достаточно простое прекращение приема вредного препарата.
Группа риска
Астма, как и многие другие аллергические реакции, может передаваться по наследству.
Если один из ваших родителей имел астму, то вероятность того, что он мог передать ее вам, составляет около 25 процентов. Если же оба родителя астматики, то, как нетрудно догадаться, в этом случае вероятность ее передачи возрастает практически до 50 процентов. А проживание ребенка в семье где есть курильщики, будь то мать или отец, вдвойне увеличивают его шансы заполучить астму по сравнению с детьми некурящих родителей. Также ребенок, родившийся недоношенным, имеет в 4 раза большую вероятность заболевания, чем доношенные младенцы.
Такой же благоприятный фон для появления астмы создают уже упоминаемые виды аллергии и недавно перенесенные инфекции. У детей астма часто развивается после респираторной вирусной инфекции, особенно – при воздействии респираторного синцитиального вируса (RSV). Взрослые часто испытывают обострение астмы после заболевания бронхитом или пневмонией.
Выявить и победить
К сожалению, на первых порах выявить астму бывает нелегко. Это усугубляется тем, что она бывает похожа на многие другие состояния легких. Например, иногда вместо астмы вам могут поставить диагноз хронический бронхит. Дело в том, что интенсивность проявления симптомов астмы варьируется от человека к человеку, и в зависимости от длительности и тяжести заболевания. Например, у некоторых людей астма характеризуется лишь кашлем. У них нет хрипов при дыхании и нормальные показатели функции легких. Тем не менее имеется тлеющее, постоянное воспаление, которое повреждает бронхи.
Существует несколько простых признаков, по которым можно определить возможное наличие астмы:
* Одышка в любое время дня или ночи;
* Хрипение;
* Кашель с мокротой (особенно если мокрота изменила цвет или окрашена кровью);
* Постоянный кашель;
* Плотность в груди или боль.
Все эти симптомы должны насторожить и вас, и вашего врача, поход к которому не следует откладывать.
Опытный врач на приеме обязательно спросит, испытывали ли вы подобные симптомы раньше. Астма станет одним из главных «подозреваемых», если вы сообщите, что неоднократно за прошедший год переболели бронхитом или даже пневмонией.
Доктор прослушает ваше дыхание с помощью стетоскопа, также он может направить вас на рентген груди или на просмотр на компьютерном томографе.
Одним из главных способов выявления астмы является спирометрия, то есть измерения объема выдыхаемого воздуха (FEV). Вы должны выполнить проверку перед и после использования вдыхаемого бронхорасширителя, например, альбутерола. Если показатель FEV улучшается, по крайней мере, на 12 процентов после применения бронхорасширителя, то почти наверняка у вас астма. Если в результате испытания окончательный диагноз поставить не удасться, то вас могут попросить принять метахолин (провохолин). У людей, больных астмой, это вещество вызывает хрипение, у здоровых такого не происходит.
И наконец, имеет место испытание аллергеном. Для этого надо пройти тест на укол кожи или сделать анализ крови, позволяющий увидеть, есть ли у вас аллергия на пыльцу, пылевых клещей или другие аллергены.
В современной медицине астма уже давно не приговор, выработано множество методик ее лечения или сведения к минимуму ее симптомов. И как бы она не была коварна, главное вовремя ее выявить и начать полноценное лечение.
источник
Специальные упражнения при бронхиальной астме помогут победить болезнь или предотвратить рецидивы?
Бронхиальная астма — это достаточно распространенное заболевание в наше время. Люди с бронхиальной астмой страдают приступами удушья — недостаточностью кислорода.
Такое заболевание, как бронхиальная астма носит хронический характер, идет воспаление стенок бронхов, что приводит к отеку слизистой оболочки и скоплению вязкой жидкости в просвете. Таким образом просвет мелких бронхов сокращается и появляются симптомы удушающего кашля с невозможностью отхождения мокроты, затрудненного дыхания и даже хрипов.
Астму провоцирует в большей степени аллергия, либо постоянно не долеченная простуда. Аллергическими возбудителями являются: домашняя пыль, шерсть, пыльца растений, иногда на прием лекарственных препаратов.
Реакция на бронхи при бронхиальной астме реагирует: холодный воздух, резкие запахи, контакт с аллергенами, различного рода пыли, насекомыми, на косметические средства и т.д.
При бронхиальной астме лечебные упражнения следует начинать только после определенных обследований назначенных врачом, так как необходимо выявить степень астмы.
Упражнения при бронхиальной астме противопоказаны в период обострения астмы, при серьезных заболеваниях сердца и инфекционных заболеваниях в остром периоде.
Победить астму или предотвратить дальнейшие рецидивы возможно с помощью определенных упражнений. Все упражнения сконцентрированы дыхательных упражнениях.
Лечебные упражнения (ЛФК) при заболеваниях: эмфизема легких, хроническая пневмония, бронхиальная астма, бронхоэктатическая болезнь легких самый эффективный способ для восстановления функции легочной системы, укрепление организма больного в целом. Больным людям при такого рода заболеваниях необходимо заниматься физическими упражнениями ежедневно.
Какие задачи преследуются при выполнении лечебных упражнений при бронхиальной астме (ЛФК):
- улучшить психоэмоциональное состояние больного;
- увеличить кровообращение;
- упражнения на укрепление дыхательных мышц;
- нормализовать дренажную функцию по отведению слизи;
- научиться правильно управлять дыханием в острый период, не поддаваясь паники;
- добиться увеличения подвижности грудной клетки, плечевого пояса и позвоночника;
- максимально увеличить гибкость позвоночника и разгибательные мышцы спины;
- с помощью упражнений, предотвратить деформирование грудной клетки;
Предлагаемые упражнения при бронхиальной астме включает в себя:
- дыхательные упражнения;
- дыхательные упражнения в комплексе с физическими нагрузками;
- дыхание в сочетании с мышцами живота;
- тренировка удлиненного выдоха, а также в сочетании с животом.
Следует выполнять упражнения не торопясь, как можно медленнее, по 8 дыхательных циклов в минуту (8 вдохов — 8 выдохов). Вдох выполняем через рот, воздух пытаемся с усилием вытеснять через рот.
- Сели на стул, руки на столе в скрещенном виде, голову опустили. Начинаем упражнение с полного расслабления, затем полный вдох, сначала медленный, постепенно усиливающийся. Втягиваем живот, максимально напрягли мышцы брюшного пресса. Вдохнули – мышцы живота расслабили, живот медленно выпячиваем вперед, стараясь без резких толчков. Очень важно в данном упражнении следить за грудной клеткой, чтобы она была неподвижна – выполнять упражнение следует 15-20 раз.
- Теперь необходимо встать со стула, руки свободно расположить на животе. Расслабляемся, затем делаем активный выдох (при этом живот втягивается). Вдох с расслабление живота (живот втягивается). Плечи и грудная клетка при вдохе остаются неподвижными (дышим животом).
- Сейчас упражнение будем выполнять на жесткой кровати, укладываемся на спину. Голову следует немного приподнять, колени согнуть, расслабление мышц живота (живот выпячивается).
- Это упражнение будем также выполнять на жесткой кровати. Легли на бок, под голову подложил маленькую подушечку. Под боковой частью грудной клетки – свернутое в виде валика одеяло. Рука на стороне опоры – под головой. Расслабляемся, далее максимальный выдох. Чтобы достичь наибольшей интенсивности движений диафрагмы, следует максимально согнуть колени и прижать ногу к животу (на стороне противоположной опоре) поддерживая ее рукой.
- Упражнение, лежа на полу, руки завести под голову, ноги выпрямить. Упражнение выполняем произвольным ритмом. Поднимая обе ноги, глубоко выдохнули, затем опускаем ноги – вдох. Ноги поднимаем поочередно то правую, то левую ногу — вып-ем 10-15 раз.
- Теперь для выполнения упражнения следует встать на четвереньки (на колени и ладони). Глубокий выдох – живот втянули, далее глубокий вдох – с полным ослабление мышц живота.
Упражнение в целях предупреждения изменений грудной клетки, достаточно часто наблюдается у людей при бронхиальной астме.
- Становимся на колени, ладони поместить на не слишком высокий ящик, бедра в вертикальном положении. Перед началом упражнения следует расслабиться, затем вдох с приближением грудной клетки максимально ближе к полу. Возвращаемся в начальное положение – и делаем глубокий выдох. Упражнения выполняем произвольным темпом по 10-15 повторений.
Упражнение помогает добиться максимальной подвижности плечевого пояса и эластичности позвоночника.
- Данное упражнение будем выполнять, сидя согнув ноги в коленях, руки зафиксировали на поясе, локти развели в стороны. Выполняем наклон туловища вперед, локти вперед, голову наклонить – глубокий выдох. Выпрямиться – глубокий вдох. Очень важно следить, чтобы локти были отведены максимально назад. Упражнение выполняется в произвольном ритме 10-15 раз.
Упражнение позволяет повысить гибкость позвоночника и как можно сильнее укрепить разгибательные мышцы спины.
- Упражнение с использование стула и гимнастической палки. Сели на стул, палка за спиной под локтями. Делаем повороты туловища вправо и влево. Ритм произвольный, поворот должен сочитаться с глубоким выдохом (дышим животом). Сначала делаем повороты не торопясь (медленно), затем рывками.
Упражнения способствующие к восстановлению нормального положения и увеличение подвижности плечевого пояса.
- Вращение рук в плечевом суставе вперед и назад. При этом дыхание произвольное выполняем упражнение 8 раз.
- Упражнение, стоя у стены. Встаем к стене, чтобы грудь касалась стены, плечи отводим как можно больше назад, голову держим прямо, подбородок опустили вниз. Согнули в локте правую руку, кисть прижали к затылку, одновременно левую прижать к пояснице. Необходимо следить, чтобы локти были максимально отведены назад, а лопатки касались друг друга. Ритм дыхания произвольный. Упражнение делаем 20-30 раз, руки поочередно меняем.
- Упражнение со стулом. Сели на стул, спину выпрямили, плечи опустили, руки висят вдоль туловища свободно. Делаем глубокий вдох с максимальным выпрямлением плечевого пояса, плечи отведены назад. Постараться соединить лопатки и дальше зафиксировать это положение, затем вернуться – выдох.
источник
По оценкам специалистов, этим заболеванием в России страдают около 7 миллионов человек (это 1 человек из 20!)
Поскольку число заболевших постоянно растет, мировое сообщество предпринимает огромные усилия для того, чтобы если не победить астму, то хотя бы обуздать ее. ВОЗ разработан большой международный проект «Глобальная инициатива по бронхиальной астме».
В нашей стране создается национальная программа борьбы с астмой, предусматривающая шесть основных направлений, первое из которых – просвещение самих больных. В Москве действуют пять астма-школ, организованных Институтом пульмонологии. Много внимания уделяется просветительской работе с больными астмой в Санкт-Петербурге, Подмосковье, Ижевске, Перми, Саратове и других городах России.
Бронхиальная астма – это хроническое воспаление и сужение просвета бронхов, ведущее к затрудненности дыхания, одышке, кашлю, в тяжелом случае – даже к смерти. Впервые это заболевание было описано Гиппократом в IV веке до нашей эры (греч. аsthma – тяжелое короткое дыхание, удушье). В детском возраста астмой чаще страдают мальчики, в подростковом соотношение мальчиков и девочек выравнивается, женщины страдают астмой несколько чаще, чем мужчины, а среди пожилых людей, больных астмой, снова преобладает сильный пол…
Здоровому человеку, дышащему, так сказать, полной грудью, нелегко представить, что могут испытывать люди, страдающие этим недугом – приступ всегда появляется внезапно, иногда начинаясь с кашля или чихания, постепенно вызывая ощущение нехватки воздуха и даже удушье; вдох и выдох становятся частыми и судорожными, легкие тяжелы и будто залиты влажным цементом. Ощущение такое, будто какая-то неведомая сила изнутри сдавливает горло и грудь, и заставляет из последних сил ловить крупицы кислорода крошечными глотками… Время тянется бесконечно, ты чувствуешь каждую его тяжелую и шершавую секунду, но приступ может длиться минуты и даже часы.
С такими ощущениями астматики вынуждены сталкиваться постоянно. Если не принимать никаких мер, то в тяжелых случаях астма может в прямом смысле задушить человека.
Воспаленное дыхание
Для того, чтобы понять, какие причины ведут к образованию астмы, проще всего представить дыхательную систему в виде перевернутого дерева. Вдыхаемый воздух перемещается по стволу – трахее, которая разделяется на две большие ветки – бронхи (правый и левый). Бронхи, в свою очередь, разделяются на еще более мелкие веточки, самые маленькие из которых называются бронхиолами. В наших легких бронхиол может быть до 8 тысяч. А на кончиках этих веточек, как листья, находятся альвеолы – крошечные воздушные мешочки, с помощью которых воздух поступает в кровь.
Дыхательная система – это настоящее «древо жизни» для человека. Своими плодами – выделенным из воздуха кислородом, азотом и т. д., она снабжает через кровеносную систему все тело.
При астме «дерево» начинает болеть, на нем появляется все больше и больше наростов, бронхиальные ветки от воспаления начинают сужаться, внутри в них появляется очень много слизи; все вместе это перекрывает доступ воздуха к альвеолам. То есть астма есть не что иное, как резкое сужение проходимости бронхов. А вызывают само это сужение аллергические механизмы.
Это и есть главное отличие астмы от инфекций дыхательных путей, таких как бронхит или тонзиллит, в развитии которых участвует только бактериальный или вирусный фактор.
Инфекции дыхательных путей напрямую не участвуют в развитии астмы, но могут стать ее катализатором. Так появляется инфекционно-аллергическая астма. Этот вид астмы более характерен для людей старшего и пожилого возраста и редко встречается у детей. Если инфекция приняла затяжной характер, то под действием хронического воспаления происходит изменение структуры бронхов; мышечный слой утолщается, стенки бронхов прорастают соединительной тканью, а сами бронхи чрезвычайно остро начинают реагировать на любое раздражение (дым, холодный воздух, стресс), резко сужая свой просвет и затрудняя дыхание. В дальнейшем к инфекционному механизму присоединяется и аллергический; это вызвано выходом из под контроля организма локальной регуляции иммунных реакций.
Инфекционно-аллергическая астма может развиться, например, на фоне хронического бронхита или хронической обструктивной болезни легких (ХОБЛ).
Атопическая астма имеет только лишь аллергическую природу, и ее приступы напрямую зависят от контактов человека с аллергенами. Среди частых аллергенов можно выделить пыльцу растений, домашнюю пыль, шерсть животных, моющие средства, пищевые продукты. Приступ атопической астмы может моментально возникнуть даже при небольшом контакте с подобными аллергенами. Вне досягаемости аллергенов, человек страдающий таким видом астмы, будет чувствовать себя практически здоровым.
К атопической астме зачастую могут присоединиться и другие болезни аллергического характера – крапивница, пищевая аллергия, атопический дерматит, экзема и др. Такой вид астмы чаще всего встречается у детей.
При длительном течении и отсутствии лечения атопическая астма приводит к сильным изменениям дыхательных путей, также возможно присоединение инфекции.
Вообще, запущенная астма, без надлежащего лечения и наблюдения очень опасна. Постепенно с каждым приступом сужение бронхов будет становиться все интенсивней, и в конечном счете может привести к полной их закупорке, а это уже настоящее удушье.
И наконец, третий вид астмы, довольно специфический – лекарственная астма. Например, при «аспириновой астме» длительный прием аспирина (ацетилсалициловая кислота) приводит к накоплению в организме веществ, которые вызывают сильное и длительное сужение просвета бронхов. Как правило, для избавления от такой астмы достаточно простое прекращение приема вредного препарата.
Группа риска
Астма, как и многие другие аллергические реакции, может передаваться по наследству.
Если один из ваших родителей имел астму, то вероятность того, что он мог передать ее вам, составляет около 25 процентов. Если же оба родителя астматики, то, как нетрудно догадаться, в этом случае вероятность ее передачи возрастает практически до 50 процентов. А проживание ребенка в семье где есть курильщики, будь то мать или отец, вдвойне увеличивают его шансы заполучить астму по сравнению с детьми некурящих родителей. Также ребенок, родившийся недоношенным, имеет в 4 раза большую вероятность заболевания, чем доношенные младенцы.
Такой же благоприятный фон для появления астмы создают уже упоминаемые виды аллергии и недавно перенесенные инфекции. У детей астма часто развивается после респираторной вирусной инфекции, особенно – при воздействии респираторного синцитиального вируса (RSV). Взрослые часто испытывают обострение астмы после заболевания бронхитом или пневмонией.
Выявить и победить
К сожалению, на первых порах выявить астму бывает нелегко. Это усугубляется тем, что она бывает похожа на многие другие состояния легких. Например, иногда вместо астмы вам могут поставить диагноз хронический бронхит. Дело в том, что интенсивность проявления симптомов астмы варьируется от человека к человеку, и в зависимости от длительности и тяжести заболевания. Например, у некоторых людей астма характеризуется лишь кашлем. У них нет хрипов при дыхании и нормальные показатели функции легких. Тем не менее имеется тлеющее, постоянное воспаление, которое повреждает бронхи.
Существует несколько простых признаков, по которым можно определить возможное наличие астмы:
* Одышка в любое время дня или ночи;
* Хрипение;
* Кашель с мокротой (особенно если мокрота изменила цвет или окрашена кровью);
* Постоянный кашель;
* Плотность в груди или боль.
Все эти симптомы должны насторожить и вас, и вашего врача, поход к которому не следует откладывать.
Опытный врач на приеме обязательно спросит, испытывали ли вы подобные симптомы раньше. Астма станет одним из главных «подозреваемых», если вы сообщите, что неоднократно за прошедший год переболели бронхитом или даже пневмонией.
Доктор прослушает ваше дыхание с помощью стетоскопа, также он может направить вас на рентген груди или на просмотр на компьютерном томографе.
Одним из главных способов выявления астмы является спирометрия, то есть измерения объема выдыхаемого воздуха (FEV). Вы должны выполнить проверку перед и после использования вдыхаемого бронхорасширителя, например, альбутерола. Если показатель FEV улучшается, по крайней мере, на 12 процентов после применения бронхорасширителя, то почти наверняка у вас астма. Если в результате испытания окончательный диагноз поставить не удасться, то вас могут попросить принять метахолин (провохолин). У людей, больных астмой, это вещество вызывает хрипение, у здоровых такого не происходит.
И наконец, имеет место испытание аллергеном. Для этого надо пройти тест на укол кожи или сделать анализ крови, позволяющий увидеть, есть ли у вас аллергия на пыльцу, пылевых клещей или другие аллергены.
В современной медицине астма уже давно не приговор, выработано множество методик ее лечения или сведения к минимуму ее симптомов. И как бы она не была коварна, главное вовремя ее выявить и начать полноценное лечение.
источник
Бронхиальная астма – заболевание, которое характеризуется периодическими проявлениями удушья, хрипами в груди, одышкой, изнуряющим кашлем. Астма в переводе с греческого – тяжелое дыхание. И «задыхается» на нашей планете множество людей, каждый десятый из нас.
Причиной бронхиальной астмы являются хронические неспецифические воспаления органов дыхания, в том числе хронический бронхит, влияние неинфекционных аллергенов, нервно – психических влияний, а также наследственные факторы.
Как же победить астму, не снижая качество жизни, тоесть избегая приступов.
Приступы предупреждайте сами!
Критическим взглядом окиньте свое жилье. Ведь 40% больных на астму страдают из-за чувствительности на домашнюю пыль, грязь, в которых ведется расплод живых аллергенов, провоцирующих астму.
Объявите беспощадную войну микроскопичным клещам, которые полчищами заседают в подушках, коврах, одеялах, шторах, в пледах, белье и матрасах, в остатках пищи. Пользуйтесь подушками из синтетического волокна.
Простыни стирайте в воде более 60градусов еженедельно, одеяла – через две недели. Не держите под кроватями, диванами и в углах хлам.
Запомните, чем больше порядка – те меньше астмы!
Не курите сами и потребуйте этого от близких! Табак – сильнейший аллерген и беспощаден к больным бронхиальной астмы.
Исключите употребление алкогольных напитков!
Не заводите в доме животных, ведь они вызывают приступы астмы.
Изучайте данные упаковок при покупке продуктов. Пищевые добавки, которые в своем составе имеют метабисульфит натрия, глутамат натрия или тартразин провоцируют приступы астмы.
Вино, пиво и сушеные фрукты, особенно абрикосы, имеют много метабисульфита натрия. Тартразин – желтый пищевой краситель, его много в пирожных, лимонадах и конфетах.
Максимально исключите употребление сахара, а соль свести к минимуму.
Если стали чаще принимать лекарства, значит, где-то есть новый сильный раздражитель. Постарайтесь его найти и обезвредить!
А вот с лечебными растениями нужно очень крепко дружить!
От заболевания бронхиальной астмой предохраняют: бузина черная, череда, шалфей, девясил, мать-и-мачеха, клевер, анис, багульник.
Лечение травами следует проводить в течение 2-3недель, затем три дня перерыв и снова продолжить на 10дней, но уже приемом другого настоя из схожих растений.
- Если беспокоит бронхиальная астма, следует соблюдать диету и пить чай с вареньем из моркови.
- Смешать сок трех лимонов и 150гр. тертого свежего хрена. Принимать по полчайной ложке утром и после обеда. После принятия пить воду запрещается. Будет слезоточивость, на которую не обращайте внимание и настойчиво продолжайте лечение.
- Для разжижения мокроты при приступе астмы нужно принять пищевую соду на кончике ножа, можно принять 20капель настойки валерианы.
- Скорлупу из 10сырых яиц тщательно вымыть в теплой воде с мылом, подсушить в духовке, растереть в порошок. Залить его соком из 10лимонов среднего размера. Выдержать 10суток в темном прохладном месте, процедить и отжать. Принимать по чайной ложке за полчаса перед едой.
- Настой и отвар зрелых плодов алычи.Чай с вареньем принимать для купирования приступов, а также в лечебных целях. Настой из одной столовой ложки плодов алычи и стакана кипятка. Настоять полчаса, остудить, мякоть плодов растереть, процедить. Принимать по 2столовые ложки в теплом виде 4раза в день.
- Заварить чайную ложку цветов коровяка стаканом кипятка и пить ежедневно в два приема.
Всерьез займитесь своим дыханием! Дышите глубже, медленно через нос.
Вообще старайтесь вентилировать легкие. Плавайте, бегайте неспеша. Занимайтесь физкультурой, приступы астмы со временем станут реже.
Ходите в баню, после чего выпейте квас с целебными травами. Не нервничайте, забудьте невзгоды.
Вот тогда бронхиальная астма Вас не достанет!
источник
Может показаться, что данный метод противоречит здравому смыслу: по методу Бутейко людям, которые задыхаются или находятся в состоянии сильного стресса, надо дышать не глубоко, а поверхностно и медленно через нос, разрывая порочный круг резких быстрых вдохов, сжатия дыхательных путей и задыхания.
Я не часто пишу про альтернативные способы лечения людей с серьезными заболеваниями. Большинство из них практически бездейственны, эффективность лишь немногих из них была подтверждена клиническими исследованиями. В подобных исследованиях пациентам назначается один или несколько курсов лечения и оценивается их эффективность, при этом ни пациентам, ни врачам, оценивающим эффективность лечения, не сообщается, какие именно курсы были назначены.
Однако сейчас, рассказывая об альтернативном способе лечения астмы, который в нашей стране не получил пока высоких оценок со стороны официальной медицины (хотя ему обучают в медицинских учреждениях в России, и он покрывается страховкой в Австралии), я выхожу за рамки моих обычно жестких научных критериев по трем причинам.
- Лечение — дыхательная техника, разработанная полвека назад — безвредно, если практиковать его правильно под руководством обученного терапевта.
- Этот метод может помочь улучшить здоровье и повысить уровень жизни множества людей, страдающих астмой, и при этом сэкономить бюджетные средства.
- Я своими глазами видела, как этот метод чудесным образом помог моему другу Дэвиду Вибе, которому пришлось отказаться от лечения гормональными препаратами, благодаря чему он поддерживал собственную жизнь.
Г-н Вибе, 58 лет, житель г. Вудстока, штат Нью-Йорк, известный изготовитель скрипок и виолончелей, 48 лет страдал тяжелейшей формой астмы, в течение двадцати лет получал лечение бронхорасширяющими средствами (бронхолитики) и стероидами. Десять лет назад у г-на Вибе начались проблемы со зрением, которое постепенно ухудшалось, пока, наконец, ему не был поставлен диагноз макулярная дегенерация, вызванная приемом гормонов. Двое ведущих специалистов в области сетчатки глаза сказали, что он должен отказаться от приема гормонов, если хочет сохранить зрение. Он так и сделал и несколько раз попадал в реанимацию с сильнейшими приступами астмы, что заставляло его на время возвращаться к приему гормонов для поддержания жизни. Никакие другие способы лечения ему не помогали.
«После того, как пару лет я не мог нормально жить и работать, — признался он мне. — Я готов был потерять зрение и вернуться к приему гормонов, только чтобы мне было легче дышать».
Прошлой весной кто-то рассказал ему о методе Бутейко, технике поверхностного дыхания, разработанной в 1952 году российским врачом Константином Бутейко. Г-н Вибе посмотрел видеоролик на YouTube и повторил данные в нем инструкции.
«Я почувствовал, как расслабляются и открываются мои дыхательные пути, — вспоминает он, — это было действительно впечатляюще. Двое участников упражнений на видео были практически инвалидами, из-за астмы они не могли ходить на работу. Они оба признались, что упражнения были трудными, но позволили им на 75% сократить прием лекарств. И уровень их жизни постепенно возвращался к нормальному». Г-н Вибе стал искать информацию и нашел Центр Бутейко в США в своем родном городе Вудстоке. Это недавно созданное официальное североамериканское представительство Клиники Бутейко в Москве.
«Я пришел в Центр без особой надежды, — вспоминает г-н Вибе, — в течение 24 часов я пользовался ингалятором более 20 раз. Если я подвергался воздействию какого-то раздражителя или аллергена, это могло стать угрозой для жизни, и мне вновь приходилось возвращаться к гормональным препаратам, чтобы спастись от смерти. Это было ужасно».
Однако через три месяца обучения и поддерживающих занятий по технике поверхностного дыхания, он сказал: «Я пользуюсь ингалятором не больше раза в день и не принимаю лекарств, только делаю дыхательные упражнения».
Г-н Вибе не говорит, что он полностью излечился, хотя и верит в то, что это может произойти, если он будет продолжать регулярно выполнять упражнения. Он говорит: «Уровень моей жизни вырос выше всяких ожиданий. Это удивительно. Как можно больше людей должно узнать об этом методе».
Обычно во время приступа астмы люди начинают паниковать и дышать быстро и максимально глубоко, выдыхая все больше и больше углекислого газа. Частота дыхания контролируется не уровнем кислорода, а уровнем углекислого газа в крови, регулирующего кислотно-щелочной уровень крови.
Доктор Бутейко установил, что гипервентиляция — слишком частое и глубокое дыхание — может быть основной причиной астмы, ухудшающей состояние больных, вследствие того, что уровень углекислого газа в крови понижается так сильно, что дыхательные пути сжимаются, чтобы предотвратить его дальнейшую потерю. *) — Примечание ниже
Может показаться, что данный метод противоречит здравому смыслу: по методу Бутейко людям, которые задыхаются или находятся в состоянии сильного стресса, надо дышать не глубоко, а поверхностно и медленно через нос, разрывая порочный круг резких быстрых вдохов, сжатия дыхательных путей и задыхания.
Меня заинтриговал метод поверхностного дыхания, потому что я обнаружила его пользу во время своих ежедневных занятий в бассейне. Я заметила, что пловцы, которые во время каждого толчка делали глубокий вдох, останавливались, чтобы отдышаться, проплыв пару дорожек, тогда как я делала небольшие вдохи после нескольких взмахов и могла плавать, не уставая, бесконечно.
Преподаватели метода Бутейко в Вудстоке — Саша и Томас Яковлевы-Фредриксен, прошли обучение в Москве у доктора Андрея Новожилова, ученика Бутейко. Обучение у них состоит из двух курсов по пять занятий: один — по технике дыхания, второй — по правильному образу жизни. Упражнения по технике дыхания позволяют пациентам постепенно увеличить время между вдохами. Раньше г-н Вибе был вынужден делать вдох каждые две секунды, а теперь он может, если потребуется, в состоянии покоя делать вдох каждые 10 секунд.
Профессиональный пульмонолог, лечащий врач г-на Вибе, доктор Мари С. Лингат сказала мне: «Объективные данные свидетельствуют, что его дыхание улучшилось с апреля, особенно с учетом того, что он не принимает гормоны. Сейчас цель — продолжить эти улучшения. Метод Бутейко работает для него, однако это не означает, что он будет работать для всех больных астмой».
В своем интервью г-жа Яковлева-Фредриксен сказала: «Люди не осознают, что слишком много воздуха может только повредить здоровью. Почти каждый астматик дышит ртом, делая глубокие, резкие вдохи, которые вызывают спазм бронхов — апогей астмы».
«Мы учим людей дышать носом, даже в то время, когда они разговаривают или спят, чтобы не терять слишком много углекислого газа», — добавляет она.
В Центре в Вудстоке пациентов также учат, как справляться со стрессом, как заниматься упражнениями, чтобы это не приводило к гипервентиляции, и какую еду исключить из рациона, поскольку она может у некоторых людей провоцировать приступы астмы.
Преподаватели подчеркивают, что пациентам, проходящим обучение по методу Бутейко, никогда не предлагают отказаться от приема лекарств. Однако клинические исследования в Австралии и в других странах выявили, что большинство пациентов смогло значительно снизить свою зависимость от медикаментов. Различные опыты, в том числе, исследование, проведенное в Великобритании для 384 пациентов, выявили, что в среднем, у тех пациентов, которые регулярно занимаются по методу Бутейко, на 90% снижается потребность в использовании ингалятора и на 50% — в приеме гормонов через три-шесть месяцев.
Британское Торакальное Общество присвоило технике рейтинг «Б». Это означает, что улучшения по время исследований действительно произошли из-за использования метода Бутейко, а не по иным причинам. Возможно, для медицинского сообщества Америки и фармацевтических компаний пришло время исследовать возможности этого нелекарственного метода.
Для справки:
Константин Павлович Бутейко (1923 – 2003), физиолог, врач-клиницист, к м н., в 1952 году сделал открытие, указывающее на ведущую роль избыточной вентиляции легких в механизме развития бронхиальной астмы, гипертонической болезни и стенокардии и ряда других заболеваний. Первая официальная апробация метода Бутейко состоялась в 1968 г. во ВНИИ Пульмонологии Минздрава СССР г. Ленинград (руководитель академик АМН СССР Ф Г Углов) при лечении бронхиальной астмы у детей. Положительный эффект был выявлен у 95% больных. Вторая официальная апробация состоялась в 1981 г. на кафедре детских болезней 1-го Медицинского института им И М Сеченова по бронхиальной астме (заведующая кафедрой профессор Л А Исаева). Получен положительный эффект в 94—96%. На основании данных клинической апробации были получены положительные отзывы ученых специалистов данной области — академиков Амосова Н М., Гулого М Ф., Северина С Е.
Широкую возможность применения в медицинских учреждениях СССР метод получил после Приказа Минздрава СССР от 30.04.1985 г. о мероприятиях по внедрению метода волевой регуляции глубины дыхания при лечении бронхиальной астмы, но развал СССР помешал внедрению этой уникальной нелекарственной технологии. На сегодняшний день в медицинских кругах сложилось неоднозначное мнение: от нейтрального до резко отрицательного. Имя и открытия К П Бутейко, как ученого, до сих пор скрыты от внимания общества.
Клиника Бутейко в Москве создана в 1987 г. как специализированное лечебно-профилактическое учреждение. К П Бутейко являлся директором клиники до 2003 г.
*) Примечание – главного врача Клиники Бутейко А. Е. Новожилова:
Здесь необходимо заметить, что «дыхательные пути сжимаются», когда понижается уровень углекислого газа в легких, а вовсе не в крови. Гипервентиляция легкихвызывает дефицит углекислого газа (СО2) прежде всего в самих легких, что может быть причиной обратимого перекрытия дыхательных путей, то есть, приступа удушья. Обратимое сужение бронхов у больных астмой регулируется по содержанию СО2 в легких, поэтому для развития приступа удушья решающее значение имеет содержание СО2 именно в самих легких, а не в крови.
Содержание углекислого газа в артериальной крови может быть различным и не оказывает решающего влияния на развитие приступа удушья. Содержание углекислого газа в легких и крови может быть одинаковым, если ткань легких не подверглась изменениям (эмфизема, пневмосклероз), и диффузия дыхательных газов между легкими и кровью сохранена в полном объеме, что чаще всего бывает при легкой форме астмы. Средняя и тяжелая астма сопровождаются частичным разрушением легких, нарушением газообмена между легкими и кровью, что является причиной крайне низкого содержания СО2 в легких (как следствие хронической гипервентиляции) и крайне высокого содержания СО2 в крови (как следствие нарушения газообмена между кровью и легкими).
The New York Times November 3, 2009, Personal Health
источник