НЕОПУБЛИКОВАННОЕ ИНТЕРВЬЮ ДЛЯ ГАЗЕТЫ « ЦЕНА ЗДОРОВЬЯ »
В. Н. Солопов: о цене здоровья , килограмме микробов и том, о чём не подозревают терапевты…
Когда какой-нибудь специалист делает открытие, опровергающее устоявшийся научный столп, то он обрекает себя, в лучшем случае, на ехидные ухмылки коллег, в худшем – на попадание в разряд псевдо-учёных. Чем руководствуются люди, заранее зная, что прижизненные лавры в таких случаях редко кто получает,- загадка. В любом случае, можно с уверенностью сказать, что такие исследователи — не такое уж частое явление. И встретиться с одним из них – ничто иное, как журналистская удача.
Виктор Николаевич Солопов – человек, который вот уже не один десяток лет занимается проблемой астмы . Врач-пульмонолог, кандидат медицинских наук — он перелопатил тысячи научных трудов, провел сотни экспериментов в научной лаборатории, проделав, по его собственному признанию, физико-химический анализ не одного ведра бронхиальной слизи (попросту говоря, — мокроты больных). Впоследствии написал несколько книг, посвященных загадочному недугу – бронхиальной астме , после чего сделал однозначный вывод: истинная причина этой болезни – не существующая в организме больного аллергия, а маленький грибок Кандида – тот самый который вызывает заболевание, называемое в народе молочницей; и который почему-то принято считать неприятным, но безобидным.
Сам Виктор Николаевич, несмотря на масштаб проводимых им исследований, совсем не производит впечатления типичного хрестоматийного ученого, осевшего в лаборатории и выпавшего из действительности. Приятный и лёгкий в общении человек с живым чувством юмора и своими маленькими слабостями («фильмы ужасов – это мое хобби!») в интересной и довольно своеобразной манере рассказал об открытии, способном подорвать фундаментальные основы современной медицины. В каких случаях Кандида провоцирует астму ? Как избежать болезни? И чем опасен этот грибок – обо всем этом у читателей газеты « Цена Здоровья » есть возможность узнать из первых уст.
— Я занимаюсь астмой уже более 20 лет. И на протяжении всего этого периода вижу, что сколько бы ни пытались вылечить астму воздействием на аллергию, даже если она есть у человека, это не приводит ни к чему, а в половине случаев ухудшает самочувствие человека и приводит к негативным последствиям. Со временем этот вопрос закрыли, и международное сообщество учёных провозгласило примерно следующее: «Всё! Мы не знаем, что является причиной астмы . Да, астма часто сочетается с аллергией, но в то же время половина случаев астмы протекает без аллергии, равно как наблюдается масса случаев аллергии без астмы ». Также нередки положительные тесты на аллергию без астмы , и без проявлений аллергии. И что же тут делать. Вот тогда мы и начали заниматься этим вопросом, и занимались им вплотную последние пять лет. И это далеко не теоретический вопрос… Мы начали с практических наблюдений. Алгоритм поисков был достаточно простым. Известно, что аллергические реакции и астма связаны с иммунитетом. А иммунитет – это то, что защищает человека от инфекции. Значит, какой- то дефект в системе иммунитета приводит к тому, что человек начинает реагировать не только на инфекцию, но и на все то, что люди нормально воспринимали тысячи лет. Тысячи лет люди знакомы с пыльцой, с травой, с апельсинами, с тараканами… Тараканы – современники динозавров, но ведь не жаловались же первобытные люди на аллергию от тараканов, хотя их (тараканов) в иные времена было больше. А сейчас вроде и тараканов меньше, а вот астмы и аллергии все больше и больше. Это, во-первых.
Во-вторых, может быть, существует какой-то специфический астматический аллерген? Но перебор известных аллергенов ничего не дал: они известны сотни лет, а новых так и не открыли. Тогда и появилось предположение, что, поскольку главная функция иммунитета – это защита организма от инфекции, значит, причиной астмы может быть инфекция. Тем более что еще лет 20 назад учёные в классификации этой болезни, упоминали астму инфекционной природы.
И что же мы сделали? Мы просто решили посмотреть, какой микроорганизм преобладает у больных астмой , и каким образом этот микроорганизм может переключить работу иммунитета с нормального пути на аллергический.
Каким образом человек общается с внешней средой? Он питается, дышит, носит одежду. Кожа, дыхательные пути, пищеварительный тракт – три главных поверхности, посредством которых человек контактирует с внешней средой. И самым интимным и важным общением является процесс пищеварения. Это отметил еще великий учёный Илья Ильич Мечников. Ни печень, ни почки не контактируют с внешней средой, только слизистые и кожа. И чтобы человек не погиб, они должны быть защищены. Поэтому они покрыты микроорганизмами. И у Петрова, и у Иванова, и у Вас, и у Вашего главного редактора, и у всех людей кожа и слизистые покрыты микробами. И эти микробы — наши друзья. Если их одномоментно уничтожить, человек не проживет больше двух недель. Чернобыльская авария многим показала: если человек получает высокую дозу облучения (свыше шестисот рентген), вся его микрофлора погибает от радиации. А самое главное, погибает та микрофлора, за которую ратует в последнее время реклама на ТВ: бифидо- и лактобактерии. Но восстановиться она быстро не может. Вспомните, как вскармливают грудных детей: все соски, бутылочки им кипятят – обеззараживают — для того, чтобы внутрь попали и размножились не стафилококки и стрептококки, а бифидо- и лактобактерии, чтобы они там, заполнив кишечник, выполняли свои полезные и нужные функции.
Все полезные бактерии кишечника снабжают человека витаминами, и более 50% витаминов мы получаем от этих бактерий. Они стимулируют иммунную систему, защищающую человека от инфекций. В древности очень много людей гибло от чумы, холеры и прочих напастей, но ведь кто-то и выздоравливал. А выживали те, у кого иммунитет был хороший!
Если поверхность слизистых занята нормальной микробной флорой, то патогенной не остаётся места. А когда в пищеварительный тракт попадают патогенные микроорганизмы, то они не продуцируют для человека витамины, а отбирают их у него. Они не укрепляют, а подавляют иммунитет, ухудшают пищеварение и вызывают воспаление слизистой пищеварительного тракта, которое заканчивается энтероколитом. Вот почему на экране телевизора симпатичная девушка и жалуется на живот. И мы в течение пяти лет долго и тщательно обследовали всех больных с астмой , которые к нам приходили на лечение, изучая состав их микробной флоры. А в результате выяснилось, что у астматиков преобладающей микробной флорой в легких и кишечнике являются грибки кандиды (возбудителя молочницы).
Тогда мы стали сравнивать эти результаты с литературными данными, и оказалось, что 50 лет назад носителями кандиды были всего 5-10% всего населения. При этом они не были больны активной формой кандидоза. Спустя 20 лет кандидоносителей было уже 20-30%, а сегодня их около 70% от общего количества людей! Так же как растет кандидоносительство, такими же темпами растет заболеваемость астмой . Абсолютно синхронно! Это первое доказательство.
Второе. Непонятно было утверждение о том, что астма передаётся по наследству. В истории с наследственностью астмы были очень интересные факты. Например, рождается двое близнецов. У одного от рождения до смерти – астма , а второй – от рождения до смерти – абсолютно здоров. Ведь это близнецы – люди с одинаковым набором генов! О какой генетической предрасположенности может тогда идти речь. Или как объяснить такой факт: в семье жена больна астмой , вдруг через 10 лет заболевает муж. Они же не кровные родственники! Значит, это может передаваться каким-то другим образом. Невольно нам помогли учёные-эпидемиологи, которые проводили исследование относительно роста кандидоносительства. Они задались вопросом, должна ли молочница быть в организме здорового человека. Обследовали абсолютно здоровых людей, у которых не было ни гнилых зубов, ни плохих миндалин, ни хронических, ни острых болезней. И в этой большой группе здоровых людей выявили кандиду всего в 5% случаев, и только в полости рта. Отсюда вывод: этот микроб не должен быть в составе нормальной микрофлоры человека.
— Вот у вашей газеты очень интересное название « Цена здоровья »… А вы знаете, чему она равна, цена здоровья ? С биологической точки зрения, цена здоровья – это один килограмм микробов, живущих в кишечнике человека. И этот килограмм микроорганизмов каждые 24-48 часов обновляется в кишечнике…
Если они погибнут, то, как в случае с пострадавшими в Чернобыле, человек не проживет и больше двух недель. Через две недели тяжело облученный человек будет весь покрыт кровоточащими язвами и гноем и обязательно погибнет. Потому что, исчезнувший килограмм микроорганизмов быстро восстановиться не сможет. Удивительно, но весь парадокс в чем: человек может жить без мозга, в коме, например – существовать как биологический объект, если в нем поддерживается постоянство внутренней среды, и в нем живет килограмм микроорганизмов. А вот если у него есть душа, сознание и сердце, но микробов в кишечнике нет, – он погибает! То есть, как биологический объект человек живет в симбиозе с микробами, он сожительствует с ними. Это, конечно, очень грустно, если вспомнить слова Гамлета «Человек подобен Богу…», но, к сожалению, цена жизни его именно такова.
— Сегодня уровень кандидоносительства катастрофически высок! 200 лет назад разве люди знали про бифидо- и лактобактерии. Они просто жили спокойно, и никто не знал про аллергию и не страдал ею. А почему? А потому что тогда не было кандид! Человек рождался, проходя родовые пути заселенные молочнокислыми бактериями, а у сегодняшних женщин они покрыты кандидами. Сегодня 90 процентов новорожденных, проходя родовые пути, заражается грибками молочницы. Как же складывается их судьба? Те, у кого иммунитет сильный, побеждают микробов, а те, у кого слабый, — рискуют стать аллергиками и астматиками. Ведь дыхательные пути пересекаются с пищеварительным трактом. Стоит человеку поперхнуться, и кандида может попасть в дыхательные пути. И сегодня мы видим детей, у которых симптомы астмы наблюдаются после первых месяцев жизни, а годовалый астматик уже не редкость…
— Самое интересное, каким же образом это всё происходит? Ведь микробов много. А почему именно кандида? Человек преимущественно заражен одним видом грибков. Разве вы видели человека, покрытого плесенью (не считая фильмов ужасов)? Сыр с плесенью мы видим, хлеб плесневелый бывает, фрукты. А люди преимущественно заселены кандидой. Главная особенность этих грибков заключается в том, что они не просто живут и размножаются на коже или в полости органа, а обладают свойством срастаться с тканями организма. Они врастают в организм, так же, как, например, плесень в хлеб. Вы видели когда-нибудь ногти, пораженные грибком? Они толстые, неровные. Это потому, что грибок уже врос в ткань ногтя. А у иммунитета есть еще одна функция – ни в коем случае не допустить, чтобы в организм, в ткани вросло что-то чужеродное. Если бы такое было возможно, тогда появились бы химеры. Потом то и должна существовать тканевая несовместимость, даже среди особей одного вида. А представьте, если бы не было иммунитета: захотел человек себе лошадиную голову пришить – пришил и поскакал…
Вторая функция иммунитета – отторгать всё чужеродное. Когда кандида врастает в слизистые оболочки и кожу, — организм пытается её убить. Но проблема в том, что механизмы иммунитета настолько мощны, что могут повредить не только чужеродные организмы, но и клетки своих органов. А кандида, как сорняк, она расползается по всей поверхности, и если организм предпримет массированную попытку уничтожения этих клеток, то он убьёт и свои родные клетки. Но поскольку бороться с грибками организм всё равно должен, то иммунитет переходит в режим «щадящей» защиты и начинает вырабатывать антитела, которыми пытается грибки связывать. А в результате развивается аллергия, так как эти антитела начинают вырабатываться на все, что нас окружает, а не только на кандиду. Так развивается аллергия. Ну а самые мощные аллергические реакции развиваются на грибки и плесень. То есть, в известном смысле, грибки вызывают развитие аллергии, как на самих себя, так и на все остальное. А происходит это в результате переключения иммунного ответа с нормального — противоинфекционного — пути на ненормальный — аллергический.
Еще один очень интересный факт. Например, у человека появилась аллергия на пыльцу одуванчика, и он больше ничем не страдает, а потом вдруг присоединилась аллергия на домашнюю пыль … Потом — аллергия на животных… То есть, как только аллергический процесс в организме запустился, у человека потихоньку начинает расширяться спектр аллергенов, на которые он реагирует. И даже есть такой медицинский феномен – аллергия на всё — человек ничего не переносит: ни большинство пищевых продуктов, ни лекарств, и вообще он не знает, как ему жить (но это, к счастью, бывает очень редко). А о чём это говорит? Это говорит о том, что в основе формирования аллергии существует какой-то движущий механизм, движущая сила. И эта сила – тот самый фактор, который переводит иммунитет на несвойственный ему режим работы. Что это за фактор, можно легко проследить, он очень распространен. Здоровый молодой человек познакомился с не очень здоровой девушкой (кандидоносительницей), поцеловался с ней, заразился от нее кандидой, которая распространилась по его организму. Потом, например, он перенёс грипп с осложнениями, лечился антибиотиками, убившими всю полезную микрофлору, и вдруг стал… подкашливать. Ему провели специальные тесты и выявили аллергию. А потом выясняется, что девушка, с которой он встречался, — вообще аллергик с детства.
На самом деле всё не так просто… Ведь самое страшное для любого пишущего и думающего человека – это написать какую-то глупость. Чтобы написать свою книгу о причине астмы и аллергии, я пять лет обдумывал и раскладывал «по полочкам» полученные факты, искал доказательства в литературе. И оказалось, что таких доказательств существует множество! Просто никто или не осмелился об этом прямо сказать, или всё-таки до сих пор сомневается. Уже давно описано и существует такое понятие, как «синдром, связанный с кандидой» или «Candida related complex». Такие состояния, как плохая работоспособность, вялость, синдром раздраженного кишечника, синдром хронической усталости – это прямые следствия воздействия кандиды на человека. Токсины — продукты «жизнедеятельности», которые вырабатывает кандида, попадают в кровь и отравляют организм человека.
Есть такой анекдот. На экзамене по научному коммунизму профессор спрашивает студента:
— Скажите, коллега, как Вы думаете, кто придумал научный коммунизм, коммунисты или учёные?
Студент долго думает, потом отвечает:
-Я думаю, что коммунисты, потому что, если бы это были учёные, то они бы сначала на собаках проверили…
Оказалось, что всё уже проверено на животных. Если экспериментальных животных заразить кандидой, то у них иммунитет может переключиться на аллергический тип! И подытожив всё, о чем говорилось, мы сделали такие выводы. Во-первых, растет частота кандидоносительства. А во-вторых, абсолютно синхронно с этим по годам растёт частота заболеваемости астмой и аллергией. В-третьих, кандида – единственный микроб на сегодняшний день, который допускает обычное носительство его людьми без каких-то болезненных проявлений. То есть не обязательно, что человек, получив этого микроба, сразу заболеет астмой или аллергией. Нет! Должна накопиться некая «критическая масса» этих грибков, которая, постепенно захватив свою территорию, как в фильме «Чужие» (потрясающий фильм!), создает иммунологический сбой в работе организма. А кандиды и впрямь как «Чужие» — очень выносливы! Их можно высушить, через два года полить водой, и они оживут! Их можно несколько раз заморозить, они оживут. Они живут везде – на мебели, на полу, на полуфабрикатах и грязных руках – где угодно! И передаются всеми возможными путями – через грязные руки, поцелуи, бытовые контакты, через посуду, пищу и даже воздушно-капельным путем.
Один из главных факторов, провоцирующих распространение кандиды в организме, — является неправильное питание. Вы знаете, где самый высокий уровень заболеваемости астмой ? В англо-говорящих странах – где уже давно решили все экологические проблемы, но люди злоупотребляют фаст-фудом! А что такое фаст-фуд? Это много хлеба и мало мяса. Как-то я приехал к друзьям в Англию, они повели меня в буфет – закусить… А там мне дают бутерброд с огромной булкой и малюсеньким, тонюсеньким кусочком мяса… А я спрашиваю: «А нельзя наоборот. » Это повсеместное явление: характер питания людей стал состоять из огромного количества углеводов. А в этой среде прекрасно размножаются грибки. От углеводов они просто, как любит говорить нынешняя молодежь, «балдеют»! Кроме того, в англоязычных странах люди злоупотребляют пивом — продуктом дрожжевого брожения. А это тоже прекрасная среда для кандид. В России, по сравнению с ними, пока не очень высокий уровень заболеваемости астмой , но мы начинаем переходить на западный образ жизни. Это ужасно! Ещё 20 лет назад мы такого количества дисбактериозов и кандидоносительства мы не видели!
Как только я издал свою книгу « Астма . Истинная причина болезни», и мы провели презентацию, к нам на форум посыпались истории, содержание которых, если опустить все нецензурные слова в адрес врачей было приблизительно таким: « Я была беременна, меня лечили антибиотиками, ребенок родился и заболел пневмонией, ему тоже кололи антибиотики, потом у меня обострилась молочница, и теперь у меня астма » То есть подтверждений правильности нашей теории масса. На пути к истине, как гласит диалектика, мы прошли весь путь – «от живого созерцания к абстрактному размышлению и от него к практике». Сейчас народ сам подтверждает наши выводы, а что скажет непросвещенный терапевт, — меня вообще не интересует! Доктора сегодня в их общей массе, образно говоря, «не врубились» в то, что было новым еще десять лет назад, а то, что новое сейчас, вообще не известно когда будет адекватно воспринято. В 1998 году Минздрав издал стандарты по лечению астмы , они уже поменялись, а так и не дошли до народа в поликлиниках.
Тем не менее, я был плохим учёным, если бы меня не интересовало мнение коллег. И я счастлив, что в печати по этому поводу появляются положительные отзывы известных специалистов. Например, 8 ноября этого года в «Медицинской газете» заслуженный деятель науки, профессор Г.В. Трубников сказал: «Утверждаемая автором концепция о роли грибов Candida… наиболее реальна в объяснении аллергических реакций и астмы ».
О чём не подозревают терапевты
Более того, ВСЕ системные (аутоиммунные) заболевания провоцируются тоже кандидой! Еще Мечников писал: «В патологии человека основное место занимают эндотоксины кишечника, вырабатываемые патогенными микробами». Все системные заболевания протекают по сходным иммунопатологическим механизмам. Просто точки приложения у них разные. У одних людей – это суставы (ревматоидный артрит), у других – кожа (склеродермия), у третьих – еще что-то. Сегодня здоровье человека определяется не столько внешней средой, сколько внутренней – их микробами. К сожалению, об этом не подозревают многие терапевты (ну да Бог с ними, они много о чем не подозревают…).
По самым скромным подсчетам, от астмы ежегодно умирает 2 миллиона человек. Мы еще 20 лет назад придумали технологию лечения, которая, если и не всегда излечивает человека от астмы , то, по крайней мере, не даёт ему стать тяжелым инвалидом или умереть. Если бы её внедрили, то уже 40 миллионов человек не умерли бы от астмы . Но это уже другая история…
источник
Как излагалось в главах, посвященных воспалению и иммунитету, первым и основным механизмом защиты от инфекции является фагоцитоз. Это относится к защите и от грибов рода Candida: главным механизмом их обезвреживания в организме является фагоцитоз макрофагами и нейтрофилами. Наиболее эффективный фагоцитоз осуществляется макрофагами, так как они обладают большим количеством эффективных фунгицидных факторов, в отличие от нейтрофилов, которые первыми устремляются в очаг инфицирования. Макрофаги способны на прямую адгезию грибов рода Candida.
Причем, самыми активными являются альвеолярные макрофаги, чем и объясняется очень редкое поражение легких при попадании и колонизации в них грибов [8]. Средствами уничтожения фагоцитированных грибов являются кислородные радикалы, оксид азота и неокислительные механизмы.
Производные кислорода – супероксид-анион O2, перекись водорода Н2O2, и гидроксильный радикал ОН-, являются мощной и универсальной системой уничтожения микробов [9]. Кроме того, с помощью миелопероксидазы перекись водорода Н2О2, соединяясь с хлорид-анионом CI-, образует гипохлорит НОСl, который, как и его производные хлорамины оказывает выраженное противомикробное действие [10]. Поэтому дефицит миелопероксидазы приводит к незавершенности фагоцитоза и является фактором, предрасполагающих к колонизации кандид и развитию кандидоза [11].
Помимо непосредственной активности производных кислорода, существует их взаимодействие с системой оксида азота. Оксид азота макрофагов может считаться одним из мощных фунгицидных механизмов. Возможно, это одна из причин того, что у больных астмой отмечается повышение концентрации окиси азота в выдыхаемом воздухе (об этом говорилось в главе, посвященной воспалению, а касательно астмы – в докладе GINA 2002 на с. 16, 36, 59).
Клетки макрофагов располагают высокоактивной синтетазой оксида азота. Взаимодействие оксида азота и супероксид-аниона приводит к образованию высокотоксичного радикала пероксинитрита – ·OONO, который при участии протона может распадаться с образованием гидроксильного радикала и диоксида азота NO2. Другими производными оксида азота являются дитиол-динитрозные комплексы, связывающиеся с железом и ограничивающие его доступность для гриба. ОДНАКО, ОКСИД АЗОТА ДЕЙСТВУЕТ НЕ ТОЛЬКО НА КЛЕТКИ ГРИБОВ, НО И МАКРООРГАНИЗМА: ПОДАВЛЯЕТ БОЛЬШИНСТВО ФЕРМЕНТНЫХ СИСТЕМ, НАРУШАЕТ ГЛИКОЛИЗ И ДЫХАТЕЛЬНЫЕ ЦЕПИ, ВЗАИМОДЕЙСТВУЕТ С ПРОТЕИНКИНАЗАМИ, РАССТРАИВАЕТ МЕТАБОЛИЗМ ФОСФАТОВ И ТРАНСПОРТНЫЕ СИСТЕМЫ. В ИТОГЕ ЭТО МОЖЕТ ПРИВЕСТИ К ГИБЕЛЬНЫМ ДЛЯ КЛЕТОК ЭФФЕКТАМ [5] (запомним это! – авт.).
К неокислительным фунгицидным механизмам относят различные протеолитические белки фагоцитов, лизоцим и низкую рН в фагосомах. Эти факторы препятствуют жизнедеятельности поглощенных грибов, нейтрализуют их вирулентность, дестабилизируют мембраны. Важным фактором защиты является лактоферрин, выделяемый внутри фагоцитов или экскретируемый в кровь, и другие биологические жидкости.
Высокая активность макрофагов в большой степени зависима от Т-клеточной регуляции, но также и чувствительна к ее расстройствам. Деятельность Т-лимфоцитов разных популяций лежит в основе регуляции иммунного ответа при всех формах кандидоза. Помимо непрямого, опосредованного через фагоцитоз влияния, многие клоны Т-клеток оказывают прямое фунгицидное действие.
Как указывалось выше, существует две популяции клеток Т-хелперов: Th1 и Th2. Еще в начале 1990-х гг. Исследователи, занимающиеся кандидозами, выяснили, что активность Тh1-лимфоцитов (т.е. CD4+ клеток-“хелперов” 1 подтипа, секретирующих IFN-g) ассоциируется с улучшением или излечением от кандидоза [12]. Таким образом, главная роль Тh1-клеток заключается в опосредованной IFN-g стимуляции ими фагоцитоза, представления антигена фагоцитами, кислородных и NO-зависимых фунгицидных механизмов [13].
И, наоборот, более высокая активность Th2-хелперов (CD4+ клеток 2 подтипа, секретирующих IL-4, IL-5 и IL-10) по сравне-нию с Тh1-хелперами, сопровождается ухудшением течения кандидоза [14]. Кроме того, повышенная активность Th2-клеток, как говорилось выше, приводит к подавлению активно-сти Тh1-лимфоцитов, стимулирует антителообразование, в ча-стности IgE, угнетает фагоцитоз и фунгицидное действие мак-рофагов и нейтрофилов [15, 16].
Выявлено, что преобладание Тh1 или Th2 типов иммунного ответа зависит от массы инфицирующих клеток и длительно-сти течения инфекции [17].
Считается, что значение баланса двух подтипов Т-хелперов, возможно, заключается в том, что при массивной колонизации грибов макроорганизм предпочитает относительно безопасный Тh2 (антительный) ответ, а не сильный фунгицидный Тh1 (клеточный) иммунный ответ с обширным разрушением тканей в тех случаях, когда он не справляется с бесконтрольно размно-жающейся массой возбудителей. А переключение иммунитета на Тh2-хелперный ответ может происходить и на промежуточных этапах, в целях контроля за избыточной деструктивной деятельностью фагоцитов [5].
ТАКИМ ОБРАЗОМ, ВОСПАЛЕНИЕ ПРИ АСТМЕ МОЖ-НО РАССМАТРИВАТЬСЯ КАК КРАХ ПОПЫТКИ ВРОЖДЕННЫХ ИММУННЫХ КЛЕТОЧНЫХ МЕХАНИЗМОВ (ВЫЗЫВАЮЩИХ МАССИВНОЕ ПОВРЕЖДЕНИЕ ТКАНЕЙ ЗА СЧЕТ ФАГОЦИТОЗА НА ФОНЕ АКТИВАЦИИ КОМПЛЕМЕНТА) ОСВОБОДИТЬСЯ ОТ МАССИВНОЙ ИНВАЗИИ И КОЛОНИЗАЦИИ ГРИБОВ РОДА CANDIDA.
И В РЕЗУЛЬТАТЕ ЭТОГО ИММУНИТЕТ ВЫНУЖДЕН ПЕРЕЙТИ НА МЕНЕЕ ПОВРЕЖДАЮЩИЙ – АНТИТЕЛО-ОБРАЗУЮЩИЙ ПУТЬ – С УЧАСТИЕМ Th2-ХЕЛПЕРОВ, ЧТО ПРИВОДИТ К АТОПИИ И ОБРАЗОВАНИЮ АНТИТЕЛ НА ТРИВИАЛЬНЫЕ АНТИГЕНЫ, С КОТОРЫМИ ЧЕЛОВЕК СТАЛКИВАЛСЯ ВСЮ ИСТОРИЮ СВОЕГО СУЩЕСТВОВАНИЯ.
Сформировавшаяся атопия вызывает аллергические (антитело-опосредованные) реакции немедленного типа, на “виновные” для организма аллергены, проявляясь внезапными пароксизмами спазма на фоне персистирующего в бронхиальном дереве воспалительного процесса.
Одновременно в бронхах протекают воспалительные реакции клеточно-опосредованного (замедленного) типа с участием Т-лимфоцитов киллеров. Как уже говорилось, они развиваются в случае, когда иммунная система сталкивается с антигенами на поверхности чужеродных клеток. Каким же образом это происходит?
Оказывается, все дело в том, что дрожжеподобные грибы рода Candida обладают уникальным (по сравнению с другими микроорганизмами) свойством – высокой адгезией – “прилипаемостью” к поверхности эпителия и других тканей. Адгезия Candida spp. к тканям организма человека является начальным звеном колонизации грибов и развития кандидоза. Научными ислледованиями установлена четкая связь между способностью кандид к адгезии и их вирулентностью [18]. Наибольшей способностью к адгезии обладает Candida albicans. Адгезия грибов к тканям организма возможна при наличии у них рецепторов (адгезинов), распознающих эти ткани. Адгезины к молекулам эпителия, а также неспецифические (физико-химические) факторы адгезии позволяют грибам закрепиться и начать размножение на поверхности эпителия. Кроме того, многие адгезины являются и антигенами, вызывающими сенсибилизацию организма. Закрепившись на поверхности эпителия, грибы начинают активно размножаться, образуя пленки, сросшиеся с поверхностью, подобно чужеродному трансплантанту, на который и развиваются цитотоксические реакции “отторжения”. Эти процессы, по-видимому, и лежат в основе формирования неатопической астмы, протекающей не только с эозинофильным, но и нейтрофильным воспалением, поскольку на поверхности эпителия размножается не кандида в чистом виде, а ее ассоциации с различными бактериями. И когда организм предпринимает попытку клеточного фагоцитарного ответа на размножающиеся бактерии, болезнь трансформируется в тяжелую форму. Еще раз процитируем доклад GINA 2002, касающийся этого явления: “Однако исследования у пациентов с более тяжелыми формами БА, как в острой, так и в хронической форме, выявляют, что кроме эозинофилов и лимфоцитов появляются также и нейтрофилы, которые могут играть дополнительную роль при более тяжелых формах болезни” (с. 16).
Итак, подвести итоги предыдущих глав можно следующим образом: основной причиной развития бронхиальной астмы являются дрожжеподобные грибы рода Candida. Эти грибы считаются сапрофитами, обитающими в ротовой полости и кишечнике человека. При неконтролируемом размножении и ко-лонизации на слизистой оболочке кишечника они индуцируют перестройку иммунного ответа с Th1- на Th2-хелперный путь, что приводит к атопии. При попадании в дыхательные пути в ассоциациях с бактериями они индуцируют первоначальное нейтрофильное воспаление. А переход с Th1- на Th2-хелперный путь переводит воспалительный процесс в эозинофильный, что заканчивается формированием собственно бронхиальной астмы.
Поскольку более половины случаев астмы протекает без атопии, можно предположить, что переход с Th1- на Th2-хелперный путь может протекать локально в легких. В этом случае, как указывается в докладе GINA 2002, “основным звеном в индукции иммунного ответа является активация Т-лимфоцитов антигенами, представляе-мыми вспомогательными клетками. Процесс развивается с участием молекул основного комплекса гистосовместимости (МНС): молекулы МНС II класса на CD4+ Т-клетках и молекулы МНС I класса – на CD8+ Т-клетках). Антиген-представляющую функцию в дыхательных путях выполняют дендритические клетки”, формирующие “расположенную под эпителиальным слоем бронхов широкую сеть связанных между собой клеточных отростков” (с. 55).
Именно поэтому, может существовать как атопия без астмы, так и астма без атопии. В случае же их сочетания, атопия является одним из факторов, дополнительно усугубляющих воспалительный процесс в бронхиальном дереве и способствующих его хронизации. Что касается остальных факторов, приводящих к рецидивам воспалительного процесса и обостряющих бронхиальную астму, то они все перечислены в докладе GINA 2002 (см. Глава 3. Факторы риска, с. 35).
Следует сказать, что данные о роли грибковой инфекции в патогенезе астмы и атопии довольно часто встречаются в научной литературе, но до сих пор не были обобщены. В этой связи, приведем некоторые публикации по этому вопросу, как дополнительное косвенное подтверждение причинной роли грибковой инфекции в развитии астмы и атопии. Этим материалам и посвящена следующая глава.
источник
Кандидоз полости рта – заболевание, которое вызывается грибками рода Candida. Это дрожжеподобные микроорганизмы, которые являются частью нормальной микрофлоры человека. Они встречаются на коже, в кишечнике, во влагалище и на слизистой носоглотки у 70-80% людей. При этом у большинства из них не возникает никаких признаков заболевания.
Кандидоз полости рта чаще поражает детей грудного возраста. 20% детей до года перенесли это заболевание, а некоторые по несколько раз. Принято считать, что в детском возрасте кандидоз или молочница переносится легче и лучше поддается лечению.
Но заболевание может возникнуть и у взрослых. Статистика утверждает, что от него страдает 10% людей после 60 лет. Особенно подвержены ему те, кто вынужден пользоваться зубными протезами. Под ними возникают благоприятные условия для размножения грибков. Кроме того кандидоз полости рта у взрослых возникает в результате падения иммунитета, вызванного различными болезнями.
Кандидоз полости рта чаще поражает женщин. Курящие мужчины также попадают в группу риска. В последние годы заболеваемость значительно возросла. Специалисты связывают это с бесконтрольным и часто неоправданным приемом лекарственных средств, которые нарушают баланс микрофлоры и снижают иммунитет.
Кандида – одноклеточный грибок. Существует около 150 его разновидностей. 20 из них могут вызывать заболевания человека. Грибки кандиды в ротовой полости могут жить на различных участках слизистой оболочки, миндалинах, кариозных полостях и в каналах поврежденных зубов.
Хотя кандиды и относят к дрожжеподобным грибам, но в отличие от дрожжей, они не приносят пользу человеку. А при благоприятных для них условиях активно размножаются, вызывая болезнь – кандидоз.
Особенно любят кандиды щелочную среду рН 7,8-8,5. Она возникает во рту человека при злоупотреблении кондитерскими изделиями и другой пищей, богатой простыми углеводами. Оптимальная температура для их развития 30-37°С.
Когда говорят Кандиды, то имеют в виду одноклеточные микроорганизмы рода Candida (Candida albicans, Candida tropicalis, Candida pseudotropicalis, Candida krusei, Candida guilliermondi). Их относят к несовершенным грибам, потому, что в отличие от других грибов, кандиды не образуют настоящую грибницу – мицелий. Другое отличие, что споры этих микроорганизмов растут в специальных сумках внутри клеток.
Есть еще одно отличие кандид от грибов. В неблагоприятных условиях клетка покрывается плотными защитными оболочками – образует хламидоспоры. Они устойчивы к воздействию окружающей среды. Благодаря такой особенности кандида передается от человека человеку.
Candida albicans – это самый распространенный представитель данного рода. Именно он чаще всего вызывает заболевания у человека. Микроорганизм имеет овальную или круглую форму. Именно так он выглядит в том случае, когда грибок не активен и является частью нормальной микрофлоры.
Если нарушен иммунитет и есть другие факторы, которые способствуют размножению грибка, то кандиды начинают видоизменяться. Клетки вытягиваются и приобретают вид овальных палочек, которые постоянно почкуются и размножаются. В результате такого деления образуются длинные цепочки, которые принято называть псевдомицелием.
Кандиды проникают внутрь эпителия, который покрывает слизистую оболочку рта и глотки. Они начинают там развиваться, разрушая окружающие ткани. При этом грибки интенсивно выделяют ферменты, которые расщепляют белки, жиры и углеводы клеток человека. Это вызывает разрушение слизистой оболочки рта и неприятные симптомы кандидоза: сухость, боль, жжение.
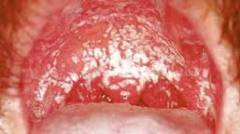
Есть множество факторов, которые способствуют активизации кандид и возникновению болезни:
- Ослабление иммунной системы, иммунодефицит, недостаточное количество иммунных клеток.
- Беременность сопровождается изменением гормонального фона, обмена веществ и падением иммунитета.
- Сопутствующие заболевания, ВИЧ, туберкулез, болезни надпочечников и органов пищеварения. Часто кандидоз полости рта у взрослых является первым признаком сахарного диабета.
- Прием лекарственных средств, которые угнетают работу иммунитета. Это кортикостероидные препараты и цитостатики.
- Длительные курсы антибиотиков. Эти лекарства нарушают нормальный состав микрофлоры организма. Изменяется соотношение микроорганизмов. И грибки, которые устойчивы к действию антибиотиков, активно размножаются, не имея больше конкурентов.
- Дисбактериоз и нехватка витаминов группы В, а также С и РР, которые синтезируются в организме бактериями.
- Вредные привычки: алкоголь и наркотики. Эти вещества разрушают баланс организма и снижают иммунную защиту.
- Лучевая терапия у больных раком.
- Оральные контрацептивы иногда создают условия для развития грибковой инфекции, нарушая гормональный фон.
- Мелкие травмы слизистой оболочки рта. Они могут возникать как следствие неправильного прикуса или поврежденных зубов.
- Ношение зубных протезов. Особенно если они плохо подогнаны и травмируют слизистую рта. Акриловые протезы могут вызывать аллергию, что способствует проникновению грибков в клетки.
Кандидозом полости рта можно заразиться от другого человека. Это может произойти в момент родов, когда грибки из влагалища матери передаются ребенку. А также при поцелуе и при половом контакте, использовании общей посуды, зубной щетки. Также кандиды могут передаться человеку от животных. Дети, которые играют со щенками и котятами рискуют заразиться.
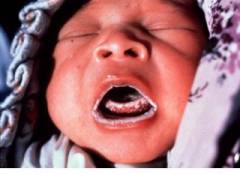
Причиной того, что дети чаще всего страдают от этой болезни, является незрелость слизистой оболочки рта, особенности иммунитета, нарушение выведения кислот из организма и нестабильность микрофлоры. Поэтому кандиды, попавшие в рот, начинают активно размножаться.
Чаще всего грибки поселяются на внутренней стороне щек у детей. Но могут поражаться небо, язык, миндалины, глотка. На начальном этапе трудно правильно поставить диагноз. Слизистая оболочка рта покрасневшая, без характерного налета. Через некоторое время появляются мелкие белые крупинки, наподобие манной крупы. Потом они увеличиваются в размерах и приобретают вид молочных пленок или остатков творога во рту. Эти налеты легко снимаются. Под ними образуются ярко красные участки, иногда могут выступать капли крови.
Если молочницу у детей не лечить, то мелкие бляшки растут и сливаются. Налет может покрыть всю поверхность рта. Образуются эрозии. Повреждения более глубокие и на этих участках кровь окрашивает налет в бурый цвет. При поражении глубоких слоев слизистой налет снимается тяжело, возникает кровоточивость десен.
Жжение и болезненность во рту вызвано поражением чувствительной слизистой оболочки. Неприятные ощущения усиливаются во время еды. Ребенок отказывается от груди и бутылочки, становится капризным. Нарушается сон, может незначительно повышается температура. В тяжелых случаях она поднимается до 39 градусов.
Иногда у детей появляется кандидозная заеда. Это трещинки в углах рта, которые могут покрываться налетом. Кожа вокруг выглядит покрасневшей. При движениях губ возникают неприятные ощущения.
Такие заеды возникают у малышей, которые имеют привычку сосать палец или пустышку. У детей постарше их появление может быть связано с пристрастием к жвачке.
Молочница во рту возникает, когда на организм одновременно действуют несколько факторов, которые способствуют развитию грибков. Симптомы и признаки кандидоза в полости рта зависят от общего состояния больного и стадии развития заболевания. Так, наибольшее количество больных встречается среди детей грудного возраста и стариков. Среди этих групп количество заболевших достигает 10%. Это связано с особенностями иммунитета, который ослабляется частыми вирусными или длительно протекающими хроническими болезнями.
По течению болезни отличают такие формы:
- Острая форма:
- острый псевдомембранозный кандидоз (молочница)
- острый атрофический кандидоз
- Хроническая форма:
- хронический гиперпластический
- хронический атрофический
Эти формы заболевания могут возникать самостоятельно или трансформироваться одна из другой.
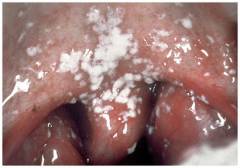
Кандиды продолжают активно размножаться и образовывать псевдомицелий. Скопления микроорганизмов имеют вид белого творожистого налета, который возвышается над поверхностью слизистой. В состав налета также входят: разрушенные клетки эпителия, кератин, фибрин, остатки пищи, бактерии.
Поначалу налет – это небольшие белые крупинки на покрасневшей внутренней поверхности щек. Со временем их количество увеличивается, и налет приобретает вид молочных пленок или бляшек. Пораженные участки растут и сливаются между собой.
Бляшки могут образовываться не только на щеках, но и на деснах, небе, языке, миндалинах. Если поражается кожа губ, то на них также появляются белые чешуйки и хлопья.
Поначалу налет легко снимается. Под ним образуется ярко красная поверхность, иногда с язвочками. Это результат деятельности грибков. Эти микроорганизмы выделяют ферменты, разрушающие соседние клетки. Постепенно они проникают в глубокие слои слизистой оболочки рта.
Зуд и жжение во рту вызваны аллергической реакцией и раздражением. Неприятные ощущения усиливаются во время глотания слюны, приема пищи, особенно острой, кислой или горячей.
Если кандиды поселились на слизистой глотки, то может быть затруднен процесс глотания, ощущается «ком в горле».
Повышение температуры становится ответной реакцией организма на размножение грибков и на вещества, которые они выделяют.
Микотическая заеда, вызванная кандидами, проявляется покраснением кожи в углах рта и образованием мелких трещинок. Иногда на них появляются прозрачные чешуйки или беловатый налет, который легко снимается. При открывании рта ощущается болезненность в этих местах. У взрослых больных образование заед часто связано с неправильно подогнанными зубными протезами. При этом уголки губ опущены и постоянно смачиваются слюной.
Общая аллергизация организма и истощение защитных сил иммунитета, а также отравление организма токсинами кандид – результат системного действия этих грибков.
Прежде чем назначить лечение, врач должен подтвердить диагноз. Для этого он выслушивает жалобы пациента, делает соскоб со слизистой оболочки рта, клинический анализ крови, определяет уровень сахара в крови. После того, как получены результаты анализов, назначается индивидуальная схема лечения. Для того чтобы успешно справиться с молочницей во рту у взрослых, необходимо начать лечение с хронических болезней: лейкоза, сахарного диабета, заболеваний желудочно-кишечного тракта.
Лечением кандидоза занимается врач-стоматолог или пародонтолог. Если кандиды поразили не только слизистые, а процесс распространился на другие органы, то лечением занимается врач-миколог или инфекционист. Разделяют общее и местное лечение кандидоза полости рта.
Общее лечение кандидоза основано на приеме лекарственных средств, которые оказывают системное действие на организм. Они убивают кандиды не только на слизистой рта, но и в других органах и вылечивают носительство грибков. Противогрибковые препараты (антимикотики) подразделяют на полиеновые антибиотики и имидазолы.
Если лечение Нистатином и Леворином не дало результата, назначают Амфотерицин В внутривенно. Или Амфоглюкамин в таблетках. Принимается после еды два раза в день на протяжении двух недель.
Имидазолы – Миконазол, Эконазол, Клотримазол. Доза 50-100 мг в день, курс – 1-3 недели. Длительность и дозировка зависят от возраста больного и тяжести заболевания.
Также прекрасно себя зарекомендовали противомикробные и противопаразитарные средства, которые останавливают рост грибков:
- Флуконазол оказывает сильное противогрибковое действие. Назначают 1 раз в день по 200-400 мг.
- Дифлюкан в капсулах по 50-100 мг принимают один раз в сутки, курс — 7-14 дней.
- Низорал таблетки курс лечения 2-3 недели по 200 мг.
- Декаминовая карамель. Рассасывать за щекой по 1-2 штуки, курс — 10— 14 дней
В качестве общеукрепляющего средства для поднятия иммунитета назначают витамины группы В (В2, В6), а также С и РР. Они восстанавливают окислительно-восстановительные процессы и естественную защиту организма.
В течение месяца рекомендуют принимать Глюконат кальция. Он оказывает общеукрепляющее действие и снимает проявления аллергии, вызванной кандидами. В качестве противоаллергических средств назначают Димедрол, Супрастин, Пипольфен, Фенкарол.
В этот же период употребляют и препараты железа (драже Ферроплекс, Конферон). Это необходимо для восстановления обмена железа в организме, который нарушается при кандидозе.
Для скорейшего выздоровления, укрепления иммунитета и профилактики распространения грибковой инфекции назначают кандидозную вакцину. С этой же целью применяются препараты Пентоксил и Метилурацил. Они активизируют выработку лейкоцитов и гамма-глобулинов, которые борются с грибками.

- В качестве местного лечения кандидоза слизистой рта применяются анилиновые красители. Наиболее эффективны метиленовый синий, раствор фукорцина, бриллиантовый зеленый.
- Препараты йода для аппликаций: Йодицирин, раствор Люголя
- Лизоцим в таблетках для рассасывания или Лизак оказывают бактерицидное действие
- Нистатиновая или Левориновая мазь. Применять при хейлите (поражении губ) и дрожжевой заеде.
Большое значение имеет санация полости рта, то есть лечение всех заболеваний и воспалительных процессов ротовой полости. Сюда относиться здоровье зубов, десен и правильный уход за зубными протезами. Их обрабатывают теми же противогрибковыми средствами, кроме анилиновых красителей.
При молочнице во рту назначают щелочные растворы и дезинфицирующие средства. Они помогают очистить слизистую от налетов, удалить скопления грибков, успокоить воспаления и ускорить заживление ранок. Для полосканий применяют:
- 2% раствор буры (натрия тетраборат)
- 2% раствор натрия гидрокарбоната (пищевой соды)
- 2% раствором борной кислоты
- Раствор йодинола с водой
Полоскать этими растворами необходимо через 2-3 часа, а также после каждого приема пищи и обязательно на ночь. Курс лечения 7-14 дней. Необходимо продолжать эту процедуру, даже если облегчение наступило раньше.
Санация полости рта включает в себя комплекс лечебно-профилактических процедур, направленных на лечение всевозможных заболеваний ротовой полости, а также на предотвращение связанных с ними осложнений. Санацию ротовой полости рекомендуется выполнять 2 – 3 раза в год абсолютно всем людям. Более частая санация может понадобиться при подготовке к хирургическим операциям, перед имплантацией зубов, при наличии хронических заболеваний ротовой полости и так далее. После проведения санации врач выдает пациенту ряд рекомендаций по уходу за зубами и полостью рта, что позволяет снизить риск поражения зубов в дальнейшем.

После выздоровления диету можно расширить. Но в течение 3-12 месяцев желательно исключить из рациона продукты, которые могут вызвать повторное заболевание.
| Ограничить употребление | Рекомендовано употреблять |
| Кондитерские изделия | Крупы |
| Продукты, содержащие дрожжи | Бездрожжевая выпечка |
| Жирные сорта мяса и рыбы, копчености | Постное мясо и нежирные сорта рыбы, печень |
| Сладкие фрукты | Овощи и зелень, особенно чеснок и морковь |
| Грибы | Кисломолочные продукты |
| Чай кофе | Натуральные соки, травяные чаи |
| Сладкие газированные напитки | Оливковое, кокосовое и льняное масло |
| Спиртные напитки | Клюква, брусника, черника, несладкие фрукты |
| Специи, кетчуп, майонез | Семечки, орехи |
Продукты питания не являются лечебным средством и не смогут помочь избавиться от молочницы в острой стадии. Однако соблюдение диеты способствует скорейшему выздоровлению.


В меню малыша должны быть продукты, богатые кисломолочными бактериями. Это обеспечивает нормальный иммунитет и естественную защиту организма.
У взрослых профилактика кандидоза основана на своевременном лечении хронических заболеваний и поддержании иммунитета. Большую роль также играет состояние ротовой полости. Необходимо заботиться о здоровье зубов – чистить и вовремя лечить, правильно ухаживать за зубными протезами.
Ведите активный образ жизни, больше бывайте на свежем воздухе, ешьте больше овощей, фруктов и кисломолочных продуктов. Это гарантирует поддержание надежной иммунной защиты и отсутствие кандидоза.
В Международной классификации болезней 10 пересмотра кандидоз рта имеет код B37.0 – «кандидозный стоматит» или «молочница».
Кроме того, в некоторых случаях (обычно при подозрении на кандидоз пищевода) врач может назначить дополнительные методы диагностики:
- Изучение культуры из глотки. При помощи стерильной ваты берут мазок с задней стенки глотки. Затем его помещают на специальную среду и изучают выросшую культуру, чтобы определить, какие бактерии или грибки вызвали заболевание.
- Эндоскопия. Проводят эндоскопическое исследование пищевода, желудка, двенадцатиперстной кишки.
- Рентгенография пищевода с контрастом. Пациенту дают выпить раствор контрастного вещества, после чего делают рентгеновские снимки. Контуры органа на них хорошо видны благодаря наличию контраста.
- Когда вас начали беспокоить эти симптомы?
- Принимали ли вы до этого антибиотики по поводу инфекции?
- Страдаете ли вы бронхиальной астмой? Если да, то используете ли вы ингаляции с гормонами?
- Страдаете ли вы какими-либо хроническими заболеваниями?
- Появлялись ли у вас какие-либо новые симптомы?
- Чем вызвано мое заболевание?
- Нужно ли мне проходить какие-либо дополнительные исследования?
- Какие лекарства и процедуры вы планируете мне назначить? Есть ли у них противопоказания и побочные эффекты?
- Должен ли я следовать каким-либо рекомендациям по поводу диеты?
- Какие альтернативные методы лечения могут принести пользу в моем случае?
- Как можно в будущем предотвратить повторное возникновение заболевания?
- Должен ли я пройти диагностику на другие заболевания, связанные с кандидозом?
Кандидоз – одна из наиболее распространенных грибковых инфекций у ВИЧ-инфицированных больных. Вслед за ней обычно развиваются другие инфекции, вызванные условно-патогенными бактериями и грибками. Если количество иммунных клеток в крови снижается еще сильнее, развивается кандидоз пищевода.
Кандидоз рта встречается примерно у 75% пациентов со СПИД.
Молочница во рту является своего рода маркером, который указывает на снижение иммунитета и повышенный риск развития более тяжелых заболеваний.
источник
Многие годы безуспешно боретесь с МОЛОЧНИЦЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить молочницу принимая каждый день.
Кандидоз в ротовой полости, что это за заболевание, причины заболевания, симптомы, лечения.Кандидоз это инфекция дрожжеподобных грибов рода Кандида (Candida),которая размножается, как правило, на слизистых оболочках человеческих органах. Оральный кандидоз, ещё называют к псевдомембранному. В группе риска кандидоза во рту предрасположены маленькие дети ( груднички), люди которые носят зубные стоматологические протезы, ослабленный иммунитет детей является неотъемлемой причиной молочницы (кандидоза) в ротовой полости. Люди в преклонном возрасте и самые маленькие болеют этим заболеванием больше всех возрастных групп в соотношении 10% и 20%.
Для лечения молочницы наши читатели успешно используют Кандистон. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Кандидоз поражает не только ротовую полость, он способен поражать обширные участки кожи, слизистую внутренних органов, клетки того или иного органа, влагалище, мужской половой орган. Вся эта бактериологическая неблагоприятная дрожжеподобная армия грибов по статистике возникает в 80% случаев у людей разного возраста. Заметим, что при определённых видах кандидозы, характере заболевания может протекать бессимптомно, тем самым отдаляя момент правильной постановки диагноза и возможностью приобретения дополнительных заболеваний организма, изначально вызванных молочницей.
Проявление язв красного цвета в уголках рта ( что часто можно наблюдать у детей), называется – Ангулярный стоматит. Прежде всего, его носителями чаще оказываются дети, потому, что как правило именно эта возрастная группа тянет всё в рот и инфекция которая попадает вместе с грязными фруктами, овощами, ягодами и посредством грязных рук развивается в виде стоматита.
Если налет, который есть в ротовой полости белый, плотный и никаким способом его нельзя удалить с поверхности языка, внутренних стен щёк, это форма хронического кандидоза под названием – Гиперпластический.
Ярко красным выражена нёбная и языковая часть (очагово красные размытые пятна), причислен к Эритематозному кандидозу.
Афтозный стоматит – стоматит, который чаще всего может повторяться и передаётся генетически. Причина происхождения афтозного стоматита до сих пор не до конца выявлена. Он по своей сути не является причиной вирусов, бактерий. А вот аллергия на определённый тип бактерий которые существуют в ротовой полости может быть фактором для появления афтозного стоматита. Язву можно рассматривать, как аллергическую реакцию на продукты. Афтозный стоматит вызывается самой иммунной системой. Иммунная система вредит сама своему организму, используя защитные механизмы тела против болезни и искажённо, вследствие испорченной информации клеток. Вследствие такого запутанного механизма идёт разрушение нормальных клеток ротовой полости и языка с телом нёба.
[wn]Образование язв во рту разного размера при афтозном стоматите, делится на группы по размерам язвенных образований.[/wn]К первой группе относятся язвы с маленьким диаметром. Преимущественно до 10 миллиметров. В 80% случаев гангренозных проявлений язв. Инкубационный период составляет 7 – 10 дней.
Ко второй группе относятся более крупные язвы с диаметром более 10 миллиметров. Встречается в 10% случаев. Инкубационный период длится от 10 дней, до одного месяца. После лечения на коже остаётся заметная поверхность в виде зажившей раны.
К третей группе относятся множественные маленькие язвы ( группа язв) в размере менее 3 миллиметров. В 10% случаев. Инкубационный период составляет 7 – 10 дней.
Как было написано выше в одной из форм кандидоза, а именно Ангулярный стоматит, кандидоз может быть вызван грязными руками, немытыми овощами, фруктами, ягодами, преимущественно в детском возрасте.
На стоматит в уголках рта, может появиться и после посещения стоматолога. Проводя стоматологические процедуры такие как удаление, пломбировка, протезирование и другое, чаще всего соприкосновение с слизистой уголков рта, может сопровождаться попаданием через микро трещинки, каких либо инфекций которые могут быть в воздушных потоках, либо через некачественно обработанный медицинский инструмент. Передача инфекции от предыдущего пациента. Такие случаи очень не значительны, но имеет место быть.
При нормальном, обычном содержании дрожжей Candida albicans, которые присутствуют у всех людей в нормальных показателях, в том числе и в ротовой полости, существуют при их контроле полезными бактериями. Полезные бактерии «следят» за уровнем всевозможных видов бактерий, в том числе и кандидозом. Но при определённых дисфункциях организма, происходит сбой работы полезных бактерий и тогда происходит нарушение микрофлоры. Нарушение микрофлоры, слизистой это, благоприятная среда для роста дрожжевых грибов рода Кандида.
Кандидоз, она же молочница, которую в низкой степени могут вызвать также заражение грибами Candida tropicalis, Candida glabrata.
Попробуем поподробнее разобраться, что же все-таки представляет собой микроорганизм CANDIDA. Кандида – семья одноклеточных микроорганизмов. Относящиеся к так называемым несовершенным грибам. Почему несовершенным? Все остальные грибы рода Candida селятся группами, образуют своего рода колонии (мицелии), а этот инфекционный микроорганизм является единоличником и растёт в специальной сумке внутри клетке заражаемого органа.
Ещё одна интересная особенность есть у гриба кандиды. Как только для них начинается неблагоприятная среда, условия размножения в человеческом организме (противогрибковая терапия), он тут же покрывает свою оболочку плотным защитным слоем и образует хламидоспоры. Кандида умеет приспосабливаться к различным воздействием окружающей среды. С лёгкостью передается различными способами, от одного человека к другому.
Так как Кандида является самым распространённым среди инфекционных бактерий, наиболее часто и вызывает заболевание. В нормальной микрофлоре, где грибок в нормальных показателях живет в организме, не является активным, являясь частью нормального состояния микрофлоры. Овальная или круглая форма у дрожжевого гриба в неактивном состоянии.
При изменениях в сторону размножения грибов кандиды, они начинают меняться, существенно меняется их форма с круглой на продолговатую, палочкоподобную. Палочки начинают непрерывно делиться и размножаться. Делясь, они образовывают ряд цепочек псевдомицелий.
Проникая в середину эпителия покрывающей слизистую рта и всей глотки, начинает активно размножаться, и попутно разрушать здоровые клетки слизистых оболочек. Сухость, боль, жжение в ротовой полости вызвано выделяющимися специфическими ферментами грибов, которые разрушают методом расщепления белки, углеводы и жиры человеческих клеток. Чем сильнее идёт процесс разрушения слизистой оболочки рта, тем неприятнее становятся все выше перечисленные симптомы.
Что же может так снизить содержание полезных бактерий и увеличить дрожжевые грибы. Провокаторами молочницы могут быть кортикостероидные препараты, антибиотики, постоянная сухость в ротовой полости, повышение давления (кровяное давление), повышенный уровень сахара в крови.
- Диабет – повышение, высокий уровень сахара в крови.
- Кортикостероидные препараты – препараты являющиеся, производными кортизола, человеческого гормона. Обезболивание и подавления воспаления основные функции этих препаратов.
- Антибиотики – группа веществ принимающиеся для подавления негативной бактериальной микрофлоры.
- Сухость в ротовой полости – медицинским термином сухость во рту называют ксеростомия. Ксеростомия существенно уменьшает нормальные объемы выработки, выделения слюны. Как следствие воспаление мягких тканей, из-за малого объема выделяемой слюны раздражается мягкая ткань слизистой рта, образуются микротрещинки. Любое поражение слизистой приводит к хорошей пропускной способностью для инфекционных бактерий.
Заниженное содержание витаминов группы В, С (РР), они синтезируются бактериями организма.
- Дисбактериоз кишечника – нарушение полезное микрофлоры слизистой кишечника, неминуемо приводит к наличию фактора заболевания кандидоз.
- Протезный стоматит – развитие молочницы зачастую связанно ношением зубных протезов. Под протезы очень часто попадает пища. Скопившаяся пища под протезом подвержена под влиянием кислой и щелочной среде ротовой полости, разлагаться, вызывать рост бактерий. Воспаления тканей ротовой полости приводит к размножению грибов рода Кандида.
- Курение – курение влияет на инфицирование кандидоза во рту. Результатами исследований был подтверждён тот факт, что табак может способствовать этому процессу.
- Беременность – беременность, конечно, не является заболеванием и плохим фактором, но именно в этот период с 1 по 9 месяц у женщины существенно снижается сопротивляемость и подавляемость различных бактерий вследствие ослабления иммунной системы.
- Хроническая обструктивная болезнь лёгких, астма – при лечении этого заболевания назначается кортикостероидная группа препаратов, как правило, это ингаляции. Ингаляция проводится с помощью прокладки и насадки. Если не полоскать каждый раз ротовую полость и не промывать насадку после каждого применения, риск заболеть кандидозом достаточно велик.
Дрожжевая инфекция молочница (кандидоз), различна по своей симптоматике. От жёлтого, кремового, белёсого цвета полости рта, до творожистой консистенции белого, плотного налёта на слизистой рта, губах. Молочница ротовой полости вызывает потерю вкусового спектра, повышенную чувствительность к копчёной, острой, кислой пище вызывая боль, жжение и оставляет очень неприятный вкус в ротой полости, вместе с плохим запахом изо рта (галитоз).
Попытка стереть белёсые плотные налёты приводит к тому, что поверхность языка и внутренних слизистых стенок щёк начинает кровоточить, появляются красные воспалительные очаги инфекционно пораженных местах, слизистая оболочка ротовой полости приносит болевые ощущения, не только в момент приёма пищи, питья, а даже в спокойном состоянии.
Малыши, страдающие молочницей ротовой полости вызывают сильные раздражения нежной кожи, и вылечить из различными медицинскими мазями достаточно сложно, фактически нереально.
Ротовой кандидоз обязательно нужно лечить, так как этим он может не ограничиться. Попадая из полости рта в желудочно-кишечный тракт, инфекционные бактерии распространяются на различные органы.
Как и во всех других заболеваниях, прежде чем назначить правильный курс лечения, нужно подтвердить диагноз. Это может сделать только доктор, который внимательно выслушает жалобы пациента. Методом соскоба языковой поверхности, возьмёт анализ на эпителий и возможное наличие инфекционных бактерий в нём. Чтобы подтвердить диагноз, нужно взять и кровь на определение сахара в крови пациента. Только после получения результатов анализов назначается курс лечения.
Чтобы вылечить кандидоз, вначале нужно вплотную заняться лечением возможных выявленных болезней в организме, которые способствуют размножению и активному росту бактерий. Нельзя лечить вторичное проявление, не вылечив первичное. Не избавившись от одной причины по заболеванию, вторая будет постоянно повторяться, образуя, таким образом, замкнутый круг появления кандидоза повторно. Заболевания ЖКТ, лейкоз, сахарный Диабет могут быть первопричиной кандидоза.
Ротовой кандидоз лечит стоматолог и пародонтолог. Во всех остальных заболеваниях кандидозом лечением занимаются инфекционисты и микологи.
Мы приведём некоторые примеры препаратов задействованных в лечении кандидоза во рту. И напомним, что только доктор может назначить правильный, эффективный и безопасный метод лечения.
Кандидоз лечится системными лекарственными препаратами. Препараты имеют противогрибковый и противовоспалительный эффект. Угнетение дрожжеподобных грибов Candida основная задача этих лекарственных средств, но не только в ротовой области, а и в других органах поражённых грибами.
Антимикотики – препараты противогрибкового действия делятся на имидазолы и антибиотики.
Курс лечения этими препаратами составляет от одной до трёх недель. Дозировка – 50/100 мг в сутки. Более детально дозировку и длительность курса назначает врач в зависимости от состояния пациента и его возраста.
Назначение обычно проходит по такой схеме. Курс 10 -14 дней по 5- 6 раз в течении дня по одной таблетке после еды. Наилучший эффект достигается рассасыванием таблеток. Таким образом усиливается эффект воздействия на слизистую, посредством непосредственного проникновения через слизистую в клетки кожи. Уже через 6 – 7 дней можно заметить существенное облегчение и заживление эрозийных очагов, уменьшение белого налёта.
Внутривенно назначается крайне редко, только в случаях, если таблетки не оказывают должного действия по заживлению, гибели дрожжеподобного грибка кандидоза.
Рост грибковых поражений успешно останавливают и блокируют препараты:
- Флуконазол;
- Дифлюкан;
- Низорал;
- Декаминовая карамель.
Все эти препараты оказывают сильнейшее противогрибковое действие на кандидоз.
Общеукрепляющие препараты – Витамины группы В (В6, В2). Витамины группы С и РР. Глюконат кальция оказывающий противоаллергический эффект которые могут вызывать грибы кандидоз во рту. Все эти витамины восстановители окислительных процессов организма и нормализируют защитные свойства организма.
Железосодержащие препараты – Конферон, Ферроплекс в драже. Очень важным является восстановить обмен железа в организме. При заболевании кандидозом существенно нарушается.
Иммуноукрепляющие препараты – Обязательным назначением для поддержания, восстановления иммунной системы назначаются Метилурацил, Пентоксил. Эти препараты активно воздействуют на лейкоциты ( выработку) и выработку глобулинов которые являются борцами с различными грибами, в том числе и с грибами кандидоза.
Бактерицидные препараты местного действия, к которым относятся:
Для лечения молочницы наши читатели успешно используют Кандистон. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Аппликационные препараты – Люголь, Йодицирин (в растворах).
Местные анилиновые красители – Фукорцин, бриллиантовый зелёный (зелёнка), метилен (синий).
Местные мази — Левориновая, Нистатиновая.
Растворы для полоскания рта:
- Йодинол с водой;
- 2% раствор кислоты (борной);
- 2% раствор пищевой соды;
- 2 % раствор буры.
Растворы для полоскания, очень хорошо помогают очистить налёт со слизистой, снять воспаление, убрать очаги поражения грибами кандидоза.
Строгое соблюдение диеты во время лечения, существенно повышает эффективность и возможность более, не возвратиться к этому заболеванию. После выздоровления , если придерживаться этой диеты и далее, вы сможете поддерживать хорошую микрофлору в организме.
Перед лечением народными средствами, обязательно проконсультируйтесь с врачом на выявлении у вас возможных аллергических проявлений связанных с той или иной травой, цветами, маслами и продуктами. Самолечение может привести к негативным результатам, или ожидаемый эффект не будет замечен.
Очень хорошо помогают проверенные средства:
Если у Вас возникли вопросы, обратитесь к нашим специалистам.
Уретрит(по мкб код № 34) – это воспалительное заболевание, поражающее слизистую оболочку мочеиспускательного канала. Процесс может быть как острым, так и хроническим. Уретрит не представляет опасности для жизни пациента, но его проявления могут доставить существенные неудобства. Заболевание мешает вести полноценную жизнь и при отсутствии своевременного лечения приводит к дальнейшему распространению инфекционного процесса.
- Причины уретрита
- Пути заражения
- Симптомы уретрита
- Уретрит у женщин
- Уретрит при беременности
- Уретрит у мужчин
- Уретрит у детей
- Виды уретрита
- Острый уретрит
- Подострый уретрит
- Хронический уретрит
- Гонорейный уретрит
- Негонококковый уретрит
- Кандидозный уретрит
- Трихомонадный уретрит
- Хламидийный уретрит
- Аллергический уретрит
- Последствия уретрита
- Анализы при уретрите
- Общий анализ мочи
- Бактериологический посев мочи
- Трехстаканная проба
- Мазки из уретры
- Уретроскопия
- ПЦР-диагностика
- Как вылечить уретрит?
- Схема лечения уретрита
- Антибиотики при уретрите
- Монурал при уретрите
- Свечи при уретрите
- Лечение уретрита народными средствами
- Профилактика уретрита
- Заключение
Несмотря на то, что чаще уретрит встречается у представителей сильного пола, появляться он также может и у женщин. Основу лечебного процесса составляет противомикробная терапия. Самолечение при уретрите недопустимо. Для успешного лечения важно разобраться в причинах, провоцирующих развитие заболевания.
Природа уретрита может быть как инфекционной, так и неинфекционной. Для начала рассмотрим этиологические факторы неинфекционного процесса:
- МКБ. Даже мелкие конкременты при передвижении по мочеиспускательному каналу могут повреждать и раздражать слизистую оболочку;
- при диагностическом исследовании поверхность слизистой оболочки легко травмируется;
- аллергические процессы;
- онкологические заболевания;
- простатит;
- сужение просвета мочеиспускательного канала;
- застойные явления;
- переохлаждения;
- гинекологические заболевания;
- ослабление иммунитета;
- хронический цистит;
- неправильное питание;
- злоупотребление алкоголем;
- постоянные стрессовые ситуации;
- авитаминоз;
- недостаточное соблюдение правил интимной гигиены;
- начало половой жизни.
Неинфекционные факторы обычно присутствуют в самом начале патологического процесса, обычно со временем присоединяется инфекция. В зависимости от влияние определенного патогена, заболевание бывает специфическим и неспецифическим.
Если речь идет о неспецифическом воспалении, то для него характерен гнойный процесс, не зависящий от влияния того или иного болезнетворного микроорганизма. К появлению заболевания в этом случае приводит чаще всего кишечная палочка, а также стафилококковая или стрептококковая инфекция.
К появлению специфической формы обычно приводят патогены, которые вызывают заболевания, передающиеся половым путем:
Специалисты выделяют два основных способа передачи инфекции:
- Половой. Чаще всего происходит передача специфической инфекции.
- Гематогенный. С током крови патогены переносятся из хронических очагов инфекционного процесса.
Ввиду особенностей анатомического строения недуг протекает тяжелее у мужчин. Мочеиспускательный канал у женщин более короткий и прямой, поэтому патогенная микрофлора быстрее смывается. У мужчин же уретра напротив более длинная, а также имеет сужения и изгибы, по этой причине клиническая картина у них имеет более выраженный характер.
Обычно симптомы уретрита возникают сразу после заражения. Что касаемо инкубационного периода, то он может составлять от нескольких минут до нескольких месяцев.
Каждый второй случай заболевания протекает бессимптомно. В большинстве случае женщины не предъявляют никаких жалоб, в то время, как патологический процесс активно развивается, приводя к развитию серьезных осложнений. В случае же мужчин инкубационный период гораздо короче, начало заболевания бурное, а клиническая картина ярко выраженная.
Выделим общие признаки острого процесса:
- нарушение мочеиспускания, проявляющееся в виде жжения и боли. В отличие от цистита, неприятные ощущения возникают на протяжении всего времени опорожнения мочевого пузыря;
- гиперемия половых органов и наружного зева уретры;
- эпизодические боли в лобковой области ноющего характера;
- по утрам вход в уретру как будто склеен;
- в моче появляются примеси крови;
- выделения гнойного секрета из мочеиспускательного канала. В зависимости от типа возбудителя выделения могут быть белого, желтого или даже зеленого цвета;
- зуд половых органов. У женщин перед началом критических дней зуд становится более выраженным.
Обычно общее состояние пациента с острым уретритом не нарушается, температура тела как правило сохраняется в пределах нормы. При переходе в хроническую форму симптомы заболевания ослабляются или вовсе исчезают. Для хронического уретрита характерна смена обострений и ремиссий. Основной жалобой пациентов с хронической формой являются боли внизу живота незначительного характера.
Несмотря на то, что в большинстве случаев уретрит у женщин не так ярко выражен, в некоторых случаях представительниц слабого пола могут беспокоить нарушения мочеиспускания. При осмотре можно заметить отек вульвы. Неприятные симптомы имеют склонность усиливаться в предменструальный период.
Не леченный острый процесс легко переходит в хроническую форму, избавиться от которой не так просто. Основу лечения составляют антибактериальные средства.
Ускорить процесс выздоровления помогут ванночки и промывания уретры раствором марганцовки, а также отваром календулы или ромашки. В лечении женщин также используются вагинальные свечи, тампоны, согревающие аппликации.
Для начала выделим факторы, которые могут спровоцировать уретрит в период беременности:
- наличие инфекционно-воспалительных заболеваний;
- переохлаждение;
- заражение после полового контакта;
- аномалии в строении;
- переутомление;
- недостаточное потребление природной воды.
Симптомы уретрита ничем не отличаются от проявлений заболевания у не беременных женщин. Возникает боль, зуд, жжение, а также появляются выделения гнойного характера.
Опасность уретрита связана с негативным воздействием на течение беременности и развитие плода. Например, гонококковая инфекция может привести к преждевременным родам или даже смерти плода.
При лечении беременной женщины главным принципом является не навредить ребенку. Особенно это касается первых недель беременности, когда формируются самые важные органы и системы малыша.
Обычно предпочтение отдается препаратам местного действия: мазям и кремам. Антибиотикотерапия – это крайняя мера. Врач должен тщательно следить за ходом течения недуга, поэтому беременным женщинам с уретритом показана госпитализация.
Лечение включает в себя целый комплекс мер, а именно:
- восстановление микрофлоры влагалища;
- восстановление иммунной системы;
- туширование уретры – это радикальная мера, применяемая в случае тяжелых хронических форм;
- средства народной медицины применяются для оказания противовоспалительного и мочегонного действия. Например, сок петрушки способствует достижению обоих целей.
При развитии уретрита мужчины предъявляют такие жалобы:
- незначительное повышение температуры;
- выделение гнойного секрета из уретры;
- отек уретры;
- зуд и жжение;
- частые позывы к мочеиспусканию, которые вызывают сильную боль;
- гематурия;
- резкие боли в мочеиспускательном канале.
Обычно уретрит у мужчин лечится в домашних условиях, госпитализация показана в крайних случаях. Лечение начинается с определения типа инфекционного возбудителя.
Успешная борьба с уретритом у мужчин – это не только устранение патогена, она включает в себя целый комплекс мероприятий:
- соблюдение питьевого режима;
- отказ от интимной близости на период лечения;
- отказ от алкогольных напитков;
- диетическое питание, подразумевающее исключение острой и пряной пищи;
- антибиотикотерапия;
- иммунотерапия;
- местное лечение, включающее введение в мочеиспускательный канала лекарственных средств.
Воспалительные процессы со стороны мочеполовой системы – это довольно распространенное явление в детской практике. Появление симптомов уретрита у детей гораздо опаснее, чем у взрослых.
Переохлаждение, ношение тесного белья, травмы, аллергия – все это может спровоцировать развитие воспалительного процесса. Кроме того, активизировать патологический процесс могут и такие микроорганизмы:
Клиническая картина уретрита у детей более яркая и интенсивная. Существует опасность позднего выявления недуга у маленьких детей ввиду невозможности объяснить свои жалобы.
Родителей могут насторожить частые походы ребенка в туалет. Боль возникает как непосредственно при самом мочеиспускании, так и в промежутках. У детей формируется страх перед посещением уборной.
В некоторых случаях может повышаться температура. Девочек чаще всего беспокоит боль внизу живота, а также зуд вульвы. У мальчиков чаще всего появляются такие симптомы:
- белые выделения из уретры;
- жжение при мочеиспускании;
- зуд полового члена;
- гематурия;
- моча становится мутной.
Лечение детей начинается после сдачи необходимых анализов. Помимо антибактериальной терапии, детям показано обильное питье и дополнительное применение витамина С. Детям показан постельный режим. В качестве вспомогательной помощи проводится фитотерапия.
В зависимости от этиологического фактора уретрит бывает инфекционным и неинфекционным. Инфекционная форма в свою очередь делится на две группы:
- специфический. Вызывается инфекциями, передающимися половым путем;
- неспецифический. Является результатом активизации условно-патогенных микроорганизмов.
В большинстве случаев специфический уретрит вызывается гонококковой инфекцией. По этой причине инфекционный тип обычно разделают на гонококковую и негонококковую форму.
Заболевание может выступать как отдельный процесс, при этом оно относится к первичному типу. А о вторичном уретрите говорят в том случае, если он развился на фоне другого заболевания. Исходя из типа и характера течения патологического процесса заболевание делится на:
Исходя из места локализации воспалительного процесса уретрит бывает:
- передним. В этом случае поражается наружное отверстие мочеиспускательного канала;
- задним. Поражается участок между сфинктером и отверстием мочевого пузыря;
- тотальным.
Острый процесс характеризуется появлением ярко выраженных симптомов: боль, жжение уретры, отек, гиперемия, выделения. Мочеиспускательный канал становится плотным на ощупь. После сна больной обнаруживает на нижнем белье пятна от гнойных выделений.
Для этой формы характерно постепенное сокращение отечности и боли в мочеиспускательном канале. Гнойных выделений или вовсе нет, или же они имеют скудный характер. Моча в этом случае начинает становится более прозрачной, при этом в образце урины можно обнаружить гнойные нити.
Обычно хронизация процесса наступает в случае неправильно подобранного лечения или его отсутствия. Обычно симптомы хронического процесса совпадают с течением торпидной формы, описанной выше.
Обычно хронический уретрит отличается длительным характером течения, порой даже несколько лет. Грозит патологический процесс развитием стриктуры уретры, при которой происходит сужение просвета мочеиспускательного канала.
Выделим основные характеристики гонорейной формы:
- инкубационный период как правило составляет три-четыре дня. В редких случаях он может продлиться до двух-трех недель;
- в течение первых дней происходит стремительное нарастание клинических симптомов;
- наружный зев уретры склеивается густыми выделениями гнойного характера;
- головка пениса увеличена в размере и покрыта гноем, возможно развитие фимоза;
- при прогрессировании гнойный секрет вытекает беспрерывно, особенно в утреннее время;
- моча выделяется тонкой струйкой, а при выраженном отеке – небольшими каплями.
Лечение гонорейной формы проводится с помощью таких антибиотиков: Цефотаксим, Эритромицин, Рифампицин, Тиенам.
Негонококковый уретрит отличается такими характеристиками:
- более длительный инкубационный период – до трех недель и даже больше;
- выделения из уретры сначала имеют слизистый характер, затем становятся гнойными в виде пены;
- выраженность симптомов нарастает постепенно;
- патологические выделения обычно беспокоят в утреннее время, а на протяжении дня они отсутствуют;
- сыпь на гениталиях.
Заболевание вызывается грибковой инфекцией, которая относится к разряду условно-патогенной микрофлоры. Крепкий иммунитет строго контролирует численность этих микроорганизмов, но под воздействием определенных факторов грибки начинают активно размножаться, создавая целые колонии.
Инкубационный период может составлять от десяти до двадцати дней. Выделения из уретры имеют белесовато-розовый оттенок. Они обычно имеют вязкую и густую консистенцию. На фоне активизации грибковой инфекции у мужчин развиваются баланопоститы.
В этом случае назначаются противомикозные препараты: Леворин, Нистатин, Натамицин, Клотримазол.
Инкубационный период обычно составляет десять дней. Женщин беспокоит зуд и жжение уретры и вульвы. В тридцати процентах случаев отмечается бессимптомное носительство.
У мужчин появляются такие жалобы:
- жжение и зуд наружного зева уретры;
- выделения из мочеиспускательного канала белого или серого цвета;
- задержки мочеиспускания;
- появление крови в сперме.
Для борьбы с трихомонадной инфекцией назначаются такие антибактериальные средства: Метронидазол, Орнидазол, Хлоргексидин, Мирамистин.
Инкубационный период составляет от одной до трех недель. Клинические симптомы в принципе ничем не отличаются от других форм инфекционного уретрита, только в этом случае они гораздо меньше выражены.
Спустя две-три недели заболевание может полностью пройти без лечения. Все же существует высокая вероятность возникновения рецидива. Бороться с хламидийной инфекцией помогают такие антибиотики: Доксициклин, Тетрациклин, Левомицетин, Кларитромицин.
Данное заболевание имеет совершенно другую природу, по сравнению с вышеописанными формами. Возникает одинаково как у мужчин, так и у женщин. Вызывают воспалительный процесс различного рода вещества, которые для конкретного человека могут стать аллергенами. Это может быть все что угодно, от продуктов питания, до лекарственных препаратов или декоративной косметики. Повышенную реакцию организма может даже вызвать нижнее белье.
Проявляется сенсибилизация в виде гиперемии, отека, болей и зуда уретры. Иногда возникают ложные позывы к мочеиспусканию, а в некоторых случаях выделяется скудное количество урины.
Не всегда аллергический уретрит протекает как основное заболевания, он может быть результатом таких заболеваний:
- отек Квинке;
- анафилактический шок;
- сывороточная болезнь;
- бронхиальная астма.
Особенностью этой формы является то, что человек может испытывать иные проявления аллергии, а именно:
- воспаление глаз, носа;
- слезотечение;
- чихание;
- пятна на коже.
Для снятия неприятных симптомов требуется применение антигистаминных препаратов. При подозрении на развитие анафилактического шока следует незамедлительно вызвать бригаду скорой помощи.
Задачей врача является идентификация аллергена и устранение контакта с ним. Больным назначается постельный режим, прием противовоспалительных средств и соблюдение гипоаллергенной диеты.
При длительном течении заболевании и при отсутствии адекватной терапии могут возникнуть такие осложнения:
- простатит;
- цистит;
- воспаление половых желез;
- эпидимит и орхит;
- пиелонефрит;
- стриктура уретры;
- синдром Рейтера;
- вагинит и вульвовагинит;
- кольпит, аднексит, эндометрит;
- импотенция;
- бесплодие.
Обследование при уретрите включает в себя следующее:
- сбор жалоб и анамнестических данных;
- осмотр уролога;
- микроскопия и бактериологический посев урологического мазка;
- уретроскопия проводится во время ремиссии. Мочеиспускательный канал осматривается с помощью оптического уретроскопа;
- уретрография. Уретра осматривается после наполнения контрастным веществом;
- общий анализ мочи и трехстаканная проба;
- УЗИ;
- ПЦР-диагностика.
Микроскопия мочевого осадка является быстрым и информативным методов диагностики, позволяющим подтвердить наличие воспалительного процесса. Для исследования потребуется утренняя порция мочи. При уретрите в моче обнаруживается белок, а также повышенный уровень лейкоцитов.
Анализ позволяет выявить возбудителя уретрита и назначить эффективное средство для борьбы с недугом. Биологический материал помещается в питательную среду с благоприятными условиями для размножения патогенов. Посев не только указывает на наличие болезнетворных микроорганизмов, но и указывает их количество.
Трехстаканная проба помогает в достижении следующих целей:
- определение точной локализации воспалительного процесса;
- постановка диагноза;
- проведение дифференциальной диагностики уретрита с циститом и пиелонефритом.
Для исследования понадобится утренняя порция мочи. Биологический материал собирается в три емкости. Интерпретируют результаты следующим образом:
- обнаружение лейкоцитоза в первой порции указывает на наличие уретрита;
- лейкоцитоз в третьей порции – это показатель заднего уретрита;
- о сочетании переднего и заднего уретрита говорят при повышенном уровне лейкоцитов в первой и третьей порции;
- о цистите или даже пиелонефрите говорит лейкоцитоз во всех образцах мочи.
Анализ берется непосредственно из места поражения. Существует два способа исследования мазка:
- микроскопический. Выявляется повышенный уровень лейкоцитов;
- бактериологический. Проводится по тому же принципу, что и посев мочи.
Для исследования слизистой оболочки уретры вводится специальное приспособление. Обычно за неделю до процедуры проводится курс антибиотикотерапии. А во избежание распространения инфекции непосредственно перед исследованием делается инъекция антибиотика.
Это высокоточное исследование, помогающее определить возбудителей инфекционного процесса. В качестве биологического материала берется моча или мазок из уретры. В ходе проводимой реакции генетический материал возбудителя уретрита воспроизводится в большом количестве. Таким образом его легче выявить.
Лечение уретрита включает в себя применение антибактериальных средств, с помощью которых можно уменьшить клинические проявления заболевания и улучшить состояние здоровья.
Для полного избавления от недуга потребуется применение таких препаратов:
- антибиотики;
- иммуномодуляторы;
- гомеопатические средства;
- фитопрепараты;
- витаминные комплексы.
Задача лечебного процесса во многом зависит от формы уретрита:
- при бактериальном уретрите потребуется антибиотикотерапия;
- кандидозная форма устраняется противомикозными препаратами в сочетании с витаминными комплексами и иммуномодулирующими средствами;
- при аллергическом типе важно выявление и дальнейшее устранение аллергена, а также прием антигистаминных средств;
- вирусный уретрит лечится противовирусными препаратами, например, Ацикловером.
Если же заболевание приобрело хроническую форму, избавиться от него будет гораздо сложнее. Лечебная тактика заключается в следующем:
- антибактериальная терапия;
- промывание мочевого пузыря антисептическими растворами;
- иммунокорректоры необходимы для укрепления защитных сил, которые при хроническом процессе значительно ослабли;
- витаминно-минеральные комплексы помогут восстановить поврежденную слизистую оболочку уретры.
Антибиотики устраняют саму причину уретрита. Назначение препарата проводится после сдачи анализов. Выделим топ-3 антибиотика при уретрите:
- Офлоксацин. Действующее вещество препарата воздействует на генетическую информацию микробов, нарушая схему их деления. Препарат начинает действовать в течение первого часа после приема. Обычно длительность лечебного процесса составляет от семи до десяти дней;
- Доксициклин. Относится к группе тетрациклинов. Действие препарата проявляется примерно через два часа после использования. Доксициклин обладает широким спектром антибактериального действия;
- Ципрофлоксацин. Противомикробный препарат обладает бактерицидным и бактериостатическим свойством. Средство применяют по показаниям с большой осторожностью, так как его использование связано с высокими рисками появления побочных эффектов.
Монурал – это порошковое антибактериальное средство. Фосфомицин – действующее вещество – выполняет широкий спектр терапевтического действия:
- подавление активности патогенов;
- предотвращение прилипания болезнетворных микроорганизмов к поверхности слизистой оболочки;
- растворение защитной мембраны микроба.
К действию Монурала чувствительна как грамположительная, так и грамотрицательная микрофлора. Не существует бактериальной инфекции, не чувствительной к воздействию фосфомицина!
Особенностью антибиотика является то, что он был специально разработан для лечения заболеваний мочевыделительной сферы. Активный компонент лекарственного средства в течение нескольких суток находится в органах мочевыведения. Благодаря этому он успевает обеззаразить мочу и свести на нет воспалительный процесс.
Выделим главные особенности препарата:
- влияет даже на те группы патогенных микроорганизмов, которые выработали устойчивость к другим антибиотикам;
- практически отсутствуют побочные эффекты;
- высокие показатели безопасности. Монурал разрешен к применению беременным женщинам и детям;
- однократное применение, благодаря чему оказывается меньшее воздействие на работу внутренних органов;
- удобная дозировка.
Имеется ряд ограничений в связи с применением Монурала:
- почечная недостаточность;
- дети до пяти лет;
- первый триместр беременности;
- период лактации.
Порошок следует развести в трети стакана воды. Лучше использовать теплую кипяченную воду, так порошок быстрее растворится. Выпивать лекарство следует натощак. Перед применением препарата следует опорожнить мочевой пузырь, а затем в течение нескольких часов не посещать уборную.
Лучше всего принимать лекарство перед сном. Моча, которая поступает в пустой мочевой пузырь, будет содержать компоненты Монурала и чем дольше она будет находится, тем лучше. Взрослым обычно достаточно одного использования, в тяжелых случаях через сутки прием повторяется.
Свечи при уретрите – это пожалуй одни из самых назначаемых средств во время лечения заболевания. Они помогают не только восстановить микрофлору, но и оказывают противомикробный эффект.
При лечении уретрита используются такие суппозитории:
- противовоспалительные;
- спазмолитические;
- антибактериальные;
- гематогенные.
Рассмотрим наиболее популярные свечи при уретрите:
- Гексикон. В его состав входит хлоргексидин. Обладает выраженными антибактериальными свойствами. Гексикон борется с грибковой инфекцией. Разрешено использование в период беременности. Отсутствуют противопоказания;
- Макмирор. Нифурател и нистатин – это активные вещества свечей. Препарат не оказывает токсического воздействия на организм;
- Полижинакс. В его состав входит неомицин и нистатин. Средство известно своими антибактериальными способностями. Запрещено использовать препарат в период беременности и лактации;
- Диклофенак. Показаны для ректального введения. В состав Диклофенака входит нистатин. Свечи обладают противовоспалительными свойствами. К его воздействию чувствительно большое количество бактерий.
Рецепты нетрадиционной медицины применяются в качестве вспомогательной помощи. Их используют под контролем врача и они не являются альтернативой антибиотикотерапии. Далее рассмотрим народные средства, применяемые при лечении уретрита:
- петрушка. Столовую ложку измельченного сухого растения заливают полулитром холодной воды. Средство должно настаиваться целую ночь. Принимают настойку каждые два часа по три столовые ложки;
- желтый зеленчук. Чайная ложка растения заваривается стаканом кипятка. После того, как средство настояли и отфильтровали, оно готово к употреблению. Принимать следует по одному стакану настойки три раза в день;
- черная смородина. Три столовые ложки смородины заливают 500 мл кипятка. Принимают средство в виде чая. Смородина хорошо борется с воспалительной реакцией;
- синий василек. Столовую ложку цветков заливают стаканом кипятка. Принимать следует по две столовые ложки до еды.
Итак, подытожив все вышесказанное, можно сказать, что уретрит – это серьезное заболевание, требующее своевременного и грамотного лечения. К появлению заболевания могут привести как инфекционные, так и неинфекционные причины. Воспалительный процесс доставляет массу неудобств, причиняя сильную боль.
Предупредить развитие уретрита помогут такие рекомендации:
- разборчивость в половых контактах, исключение случайных связей, использование презервативов;
- регулярные профилактические осмотры;
- исключение жирного, жареного, острого, соленого;
- соблюдение интимной гигиены;
- избегание переохлаждений;
- своевременное лечение соматических заболеваний;
- отказ от вредных привычек, в частности, курения и злоупотребления алкоголем.
Лечение следует начинать с обследования. Для того, чтобы полностью избавиться от уретрита, необходимо устранить причину его возникновения. Не стоит заниматься самолечением.
Коварность уретрита связана с вероятностью возникновения серьезных осложнений, вплоть до бесплодия. При появлении первых симптомов обращайтесь к врачу, сдавайте все необходимые анализы и следуйте врачебным рекомендациям!
—>
Лечение молочницы в домашних условиях у женщин различными народными методами должно проводиться после строгого и обязательного согласования со своим врачом. Нужно понимать, что домашние методы описаны для ситуаций в общем, а вот врач сможет помочь в конкретном случае понять, действительно ли такое вмешательство окажется полезным.
Даже сами врачи признают, что многие домашние методы при лечении молочницы у женщины оказываются гораздо эффективнее препаратов. По крайней мере, они помогают закрепить лечебный эффект на длительное время, что при рецидивирующем кандидозе крайне важно.
Важно! Любые варианты спринцевания не подходят для лечения молочницы во время беременности. Кстати, вы знаете, молочница при беременности: чем опасна для плода?
- Аптечный раствор Хлорофиллипта;
- 10% мазь стрептоцидовая;
- Литр теплой воды;
- Аптечная спринцовка новая;
В литре воды нужно будет развести чайную ложку аптечного раствора. Использовать для спринцевания специальную кружку, а не клизму. Воду нужно израсходовать всю за одну процедуру. Затем вытереться чистым полотенцем насухо. Болезненные места смазывать мазью.
Делать спринцевание таким раствором нужно каждый вечер, а по возможности, если есть время, то и утром. Уже в течение двух дней, судя по отзывам, наступит облегчение. После излечения можно будет надолго забыть о молочнице. Но, как только начинают проявляться первые симптомы (зуд, жжение в области влагалища), начинать спринцеваться в профилактических целях.
Описанные травы прекрасно подходят для проведения процедуры спринцевания. По столовой ложке сухих цветков заварить в 500 мл воды, остудить до комнатной температуры и использовать отвар для спринцевания вечером и утром. Перед использованием раствор обязательно процедить. Что касается профилактических целей, то спринцевание можно делать раз в две недели. Другие варианты лечения молочницы в домашних условиях у женщин.
- Корень аира;
- Череда;
- Кора дуба;
- Эвкалипт;
- Душица;
- Кора ивы;
- Манжетка;
- Белая акация;
- Чистотел и другие;
Совет! Все отвары делаются по одинаковой схеме. На ложку сухой травы берется 500 мл кипятка. Залить отвар и настаивать его, затем процедить и использовать для спринцевания при молочнице.
Если трав под рукой нет, то настой для спринцевания делается на основе литра воды, в которую добавления чайная ложка соды, пара капель йода.
Другой раствор для спринцевания можно приготовить на основе литра теплой воды, в которой растворить по маленькой ложке соли и соды. Курс лечения должен длиться не менее двух недель.
Распространенный способ домашнего лечения молочницы. На литр воды берется пакетик шелухи (предварительно хорошо промыть). Высыпать шелуху в воду, проварить 10 минут на медленном огне и оставить настаиваться на пару часов. Затем отвар процедить и использовать для спринцевания. Вылечиться можно в течение недели. Возможна ли половая жизнь при молочнице?
Для приготовления настойки нужно будет запастись именно зеленой скорлупой ореха грецкого. Ее можно найти под деревом в самом начале осени. Скорлупу выложить в литровую банку (промыть предварительно) и залить водкой до самого верха. Накрыть крышкой и на 14 дней отправить в темное место.
Важно! Для спринцевания нужно будет большую ложку спиртовой настойки развести в литре воды. Ни в коем случае не использовать для домашнего лечения молочницы концентрированный состав.
Невозможно лечение молочницы в домашних условиях у женщин беременных спринцеванием. Также спринцевания противопоказано в некоторых других случаях. Что же делать? Можно принимать сидячие ванночки. Отвар просто наливается в тазик, а затем нужно сесть в тазик областью половых органов на четверть часа.
Снять местные симптомы при молочнице у женщин помогают тампоны с различной пропиткой. Это может быть масло эвкалипта, которое легко самостоятельно приготовить. Нужно будет на 0,5 литровую бутылку взять пачку сухого эвкалипта и залить подсолнечным рафинированным маслом. Оставить на две недели, постоянно встряхивать. Другие тампоны от молочницы.
Далее взять обычный тампон для критических дней или сделать тампон из марли самостоятельно. Вымочить в масле и отжать, вставлять при молочнице во влагалище на ночь.
Если вылечиться наконец-то получилось, то это настоящее счастье. Но, необходимо понимать, что, появившись один раз, молочница может потом беспокоить постоянно. Поэтому, нужно изменить свой образ жизни и проводить профилактические меры против обострения кандидоза.
- Отказаться от еды, в составе которой есть дрожжи. Это касается булок, тортов и даже пива. В принципе, такая корректировка пойдет не только на пользу здоровью, но и фигуре.
- Отказаться от постоянного употребления молока. Лучше всего кушать кисломолочные продукты: кефир и натуральный йогурт, ряженку.
- Шоколад также находится под запретом. Конечно, в исключительных случаях скушать батончик можно, но вот из постоянного рациона его следует исключить.
- Покупать нижнее белье из натуральных тканей. Обязательно гладить трусики после стирки с использованием функции «горячий пар».
- Отказаться от гелей для интимной гигиены с молочной кислотой в составе. Для подмывания половых органов можно использовать обычное детское мыло.
Это основные методы лечения молочницы в домашних условиях у женщин, которые доказали свою эффективность. Еще раз напоминаем, что при кандидозе половых органов самолечение недопустимо! Все этапы лечения и домашние способы нужно согласовывать со своим гинекологом.
источник