Кашель – симптом, с которым знаком каждый человек. Традиционно признак принято делить на сухой и влажный в зависимости от присутствия отхаркивания мокроты. Астматический кашель – подвид сухого варианта симптома, который встречается реже, сопровождая преимущественно бронхиальную астму или другие заболевания с похожим механизмом развития. Лечить соответствующую проблему нужно после постановки окончательного диагноза для достижения максимального терапевтического результата.
Какой кашель при астме? Существуют ли особенности патологического симптома при сравнении с другими респираторными заболеваниями?
Астматический кашель симптомы демонстрирует похожие, как при типичном бронхите или другом заболевании дыхательной системы. Однако существует ряд нюансов, которые помогают врачам правильно установить природу описываемой проблемы с подбором адекватного лечения.
Характеристика астматического кашля:
- Непродуктивный;
- Приступообразный. Распространенными остаются ночные или утренние эпизоды;
- Возникновение сухих, свистящих хрипов в груди. Для тяжелой формы бронхиальной астмы характерным остается дыхание по типу «wheezing». При нахождении в одном помещении с больным врач на расстоянии слышит хрипы, напоминающие звук свистка;
- Взаимосвязь с влиянием аллергенов.
Факт! Характерным признаком астматического кашля остается возникновение частых мелких вдохов, после которых следует долгий и затрудненный выдох. У больных возникает страх удушья, провоцирующий панику, которая сопровождается двигательным беспокойством. Данный момент более заметен у детей.
Кашель, прогрессирующий у астматиков внезапен. Симптом развивается после воздействия провоцирующего фактора. Особенностью описываемого признака остается возможность быстрого купирования приступа с помощью использования бронходилататоров в виде аэрозолей для ингаляционного применения.
Кашель при астме развивается вследствие комплекса патологических изменений, затрагивающих слизистую и мышечную оболочку дыхательных путей. Ключевым триггерным (пусковым) фактором развития соответствующего заболевания в 90% случаев остается аллергическая реакция на определенный антиген.
Из-за проникновения раздражителя в организм пациента происходит резкий выброс гистамина. Указанное биоактивное вещество запускает целый каскад патологических реакций, которые становятся причиной ухудшения состояния пациента.
Эффекты гистамина:
- Повышение проницаемости сосудов. Результат – проникновение жидкости в межклеточное пространство с образованием локального отека. В случае с астмой органом-мишенью выступают бронхи;
- Сужение просвета респираторных путей. На фоне уменьшения диаметра бронхов больному становится труднее дышать, снижается количество кислорода, который попадает в легкие;
- Спазм мышечных волокон, которые располагаются вокруг бронхов. Происходит еще большее сужение просвета.
Параллельно развивается локальное воспаление слизистой оболочки бронхов, которое провоцирует раздражение рецепторов с прогрессированием кашля. В условиях снижения поставки кислорода к легким и отека внутренней оболочки дыхательных путей проблема нарастает. Дополнительно стимулируется секреция густой и вязкой слизи, которую самостоятельно пациент не может откашлять. Мокрота блокирует движение воздушных масс по респираторной системе, что еще больше усугубляет клиническую картину. Чем сильнее выражена аллергическая реакция, тем хуже себя чувствует человек.
Бронхиальная астма – заболевание, которое в 70-75% случаев диагностируется в детстве. При возникновении у ребенка эпизодов непродуктивного кашля на фоне воздействия аллергенов врачи подозревают описываемое заболевание. Груднички и новорожденные дети практически не страдают от соответствующей проблемы. Причина – несформировавшиеся иммунная система, которая постепенно знакомиться с новыми антигенами.
Симптомы кашля при астме у детей отличаются большей выраженностью при сравнении со взрослыми пациентами. Быстро прогрессирует нехватка кислорода, что провоцирует двигательное беспокойство. Ребенок становится слишком активным, не находит себе места и часто не может объяснить, что с ним происходит. Дальше возникает сухой приступообразный кашель. Малыш может жаловаться на невозможность полноценно выдохнуть, что усиливает его панику. Интенсивность кашля нарастает. В тяжелых случаях при невозможности своевременного введения препарата маленький астматик теряет сознание. Пациент требует госпитализации.
Кашель, возникающий при бронхиальной астме, в 90% случаев выглядит одинаково. Отличия заключаются в выраженности клинической симптоматики, которая варьирует в зависимости от степени сужения дыхательных путей. Отдельной классификации соответствующего признака не существует. Однако в практике иногда используется градация кашля на легкий, средний и тяжелый.
В зависимости от выраженности патологии и сопутствующей клинической картины проводится назначение специализированных медикаментов. Чем хуже себя чувствует пациент, тем выше стартовые дозы препаратов.
Диагностика бронхиальной астмы предусматривает комплексное обследование пациента с оценкой функции его респираторной системы. При обращении к врачу процесс начинается с анализа жалоб больного, сбора анамнеза. Важную роль играет наличие связи патологии с воздействием определенного антигена.
Проводится физикальный осмотр. Врач выслушивает дыхание больного с помощью фонендоскопа. При астме типичными являются сухие свистящие хрипы, которые редко бывают постоянными. Указанный феномен возникает при образовании густой слизи в бронхах.
Инструментальные и лабораторные методы диагностики:
- Общий анализ крови. Характерным остается повышение уровня эозинофилов;
- Пикфлоуметрия. Указанная методика позволяет оценить обструкцию дыхательных путей;
- Аллергологические пробы для выявления антигена, провоцирующего начало болезни.
При необходимости врач назначает дополнительные диагностические процедуры для исключения другой патологии (рентгенологическое обследование, КТ, сцинтиграфия легких и тому подобное).
Для обозначения описанной ситуации иногда используется неофициальный термин «астма без кашля». Гиперчувствительность слизистой оболочки сохраняется, но благодаря отсутствию постоянного триггера пациент не ощущает дискомфорта или других признаков патологии.
Терапия заболевания базируется на применении специализированных медикаментов, которые влияют на ключевые точки патогенеза заболевания. Для усиления эффекта от препаратов используются немедикаментозные методики.
Подбор средства от кашля при астме проводится исключительно врачом. Доктор оценивает тяжесть состояния больного и назначает соответствующие лекарства.
Список используемых групп медикаментов при астме:
- Ингаляционные глюкокортикостероиды (ГКС). Указанные средства позволяют избавляться от симптомов заболевания и контролировать его течение. Однако препараты для ингаляций, используемые на протяжении длительного времени вызывают ряд побочных эффектов. Примеры лекарств — Пульмикорт, Бенакорт, Бекотид;
- β2-адреномиметики. Сальбутамол (Вентолин) в виде спрея снимает приступ астматического кашля за счет расслабления мускулатуры бронхов. Вдыхать средства указанной группы нужно эпизодически. Они оказывают кратковременный эффект;
- Отхаркивающие сиропы и таблетки (сироп Гербион, Амброксол, Геделикс). Препараты используются для разжижения мокроты с целью очистки бронхов от слизи.
При необходимости дополнительно назначаются противовоспалительные, антигистаминные медикаменты. Прием антибиотиков оправдан только при присоединении бактериальной флоры. Терапия женщин во время беременности требует особой осторожности для предотвращения негативного воздействия на плод.
Ингаляционные ГКС вводятся в организм с помощью небулайзера. Указанный аппарат обеспечивает локальное воздействие на дыхательные пути пациента предотвращая системное влияние на организм. Специальные ингаляторы можно приобрести в аптеках.
Немедикаментозное лечение бронхиальной астмы направлено на продление периода ремиссии. Соответствующие процедуры используются после относительной стабилизации состояния пациента, когда отсутствует риск резкого прогрессирования заболевания.
Хорошую эффективность демонстрируют варианты лечебного дыхания. Для устранения кашля и других симптомов астмы применяются методики по Бутейко и Papworth. Оба способа работают по схожему принципу. Суть лечения заключается в контроле собственного дыхания. Пациенту с помощью определенных упражнений предлагают намеренно уменьшать глубину вдоха.
За счет этого достигается снижение гипервентиляции альвеолярной ткани с увеличением концентрации углекислого газа в крови. Результат – уменьшение отека слизистой оболочки бронхов, расслабление мышечных волокон, расширение просвета дыхательных путей.
Факт! Проводимые клинические исследования доказали эффективность описываемых методик, но только в совокупности с медикаментозным лечением. Практиковать упражнения на ранних этапах нужно под наблюдением специалиста.
Кроме дыхательных техник, расслабление бронхиальной мускулатуры с восстановлением нормального пассажа воздуха достигается с помощью лечебного массажа и физкультуры. Главное – предварительная консультация с врачом для разработки индивидуального плана упражнений.
Хорошие терапевтические результаты в период ремиссии демонстрирует спелео- и галотерапия. Целебный эффект указанных методик базируется на пребывании больного в условиях особенного микроклимата карстовых и солевых пещер соответственно. Воздух, который образуется в описанных условиях, благоприятно воздействует на дыхательную систему, предотвращая прогрессирование патологии. Доказано, что спелео- и галотерапия продлевают период ремиссии.
Специфической профилактики бронхиальной астмы и кашля, возникающего на ее фоне, не существует. Все превентивные меры направлены на улучшение работы дыхательных путей и предотвращения развития локального воспаления.
Не допустить возникновения болезни помогут:
- регулярное пребывание на свежем воздухе (до 2 часов в день);
- исключение контактов с аллергеном;
- своевременное лечение любой респираторной патологии;
- гипоаллергенная диета;
- исключение курения;
- дозированная физическая нагрузка.
Иногда для исключения контактов с аллергеном может понадобиться смена места жительства и работы. В противном случае больного ожидает фактически пожизненная необходимость приема специализированных медикаментов. На данный момент полностью вылечить бронхиальную астму невозможно.
Астматический кашель – симптомы грозного заболевания дыхательной системы. При правильном подходе к терапии и устранению контакта с провоцирующим агентом можно достичь длительной ремиссии и устранения симптомов на месяцы и годы. Главное – при возникновении характерной симптоматики не заниматься самолечением, а обращаться за помощью к специалистам.
источник
Кашель – признак многих болезней, в частности, он сигнализирует и о наличии бронхиальной астмы. Кашель считается защитной реакцией организма, во время которой легкие, бронхи и трахея очищаются от скопившейся слизи. Подобное состояние может спровоцировать возникновение осложнений, поэтому для проведения лечения нужно использовать максимально эффективные и проверенные медикаментозные препараты.
Очень хорошим средством считается сироп от кашля при астме, который помогает разжижить мокроту и вывести ее из организма очень быстро и легко.
Астматический кашель возникает при воспалительном процессе и уменьшении просвета бронхов в результате мышечных спазмов. Подобное состояние может быть спровоцировано самыми различными аллергенами и инфекциями.

При проведении лечения астматического кашля очень важно устранить отечность и спазм бронхов. Для этого нужно подобрать такое средство для проведения лечения, чтобы можно было быстро устранить имеющиеся признаки астмы и улучшить состояние пациента. Зачастую при астматическом кашле применяются сиропы, потому как они мягко воздействуют на легкие и бронхи.
Перед тем как назначить сироп от кашля при астме, доктор проводит исследование мокроты, чтобы определить, какое средство больше всего подойдет.
Существуют самые различные препараты при бронхиальной астме, поэтому очень важно подобрать требуемое средство, которое поможет быстро устранить имеющиеся симптомы. При астматическом кашле назначаются сиропы, которые могут быть:
- противокашлевые;
- муколитические;
- отхаркивающие;
- бронхолитические и спазмолитические.

- кашель сухой;
- в легких прослушивается свист и хрипы;
- нарушается сон и аппетит.
Отхаркивающие средства применяются в случае, если кашель продуктивный и выделяется жидкая мокрота. Муколитические препараты применяются, если кашель малопродуктивный и выделяется густая и вязкая мокрота, которая плохо отхаркивается.
Астматический кашель может возникать в совершенно любом возрасте, но наиболее тяжело приступ протекает у маленьких детей и подростков.
Если своевременно не провести лечение, то приступы могут затянуться на длительное время и перерасти в хроническую форму, вследствие происходящих обструктивных изменений в бронхах. Современные отхаркивающие средства помогают перевести бронхиальную астму в состояние ремиссии и значительно улучшить самочувствие пациента.

- сильный приступообразный кашель;
- одышка;
- повышенное отделение мокроты;
- наличие бронхиальных хрипов;
- наличие признаков удушья.
Бронхолитики и спазмолитики помогают снять спазм, увеличить просвет бронхов и в самое кратчайшее время устранить имеющиеся симптомы и добиться продолжительной ремиссии.
Считается, что отхаркивающие препараты, представленные в виде сиропа, наиболее эффективно справляются с облегчением кашля при астме. Чаще всего назначаются:
Бромгексин – эффективное и доступное по стоимости отхаркивающее средство, которое буквально через 30 мин полностью всасывается в кровь и сразу же уменьшает кашель, разжижает мокроту и способствует ее быстрому выведению из бронхов. Сиропы Бромгексин и Амброксол имеют практическое одинаковое воздействие на организм.
Среди астматиков большим спросом пользуются средства на основе карбоцистеина. Такие препараты уменьшают спазмы бронхов и не взаимодействуют с антибиотиками.
Важно! При проведении лечения бронхиальной астмы средствами, изготовленными на основе карбоцистеина, стоит помнить, что при улучшении состояния, дозировку препарата нужно снижать.
Эффективными средствами для выведения мокроты считаются такие препараты, как
- Амброксол;
- Алтейка;
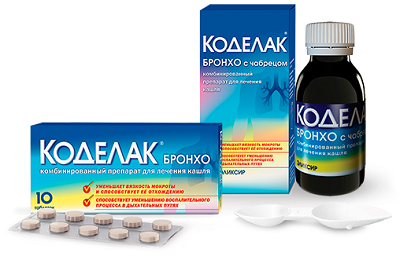
- Коделак Бронхо;
- сиропы подорожника и мать-и-мачехи.
В таких средствах содержатся преимущественно растительные компоненты, поэтому они наиболее безопасные и помогают быстро избавиться от приступов удушья и скопившейся мокроты в бронхах и легких.
Бронхиальная астма – сложная болезнь, провоцирующая периодические спазмы мелких сосудов бронхов, в результате чего происходят приступы удушья. Очень хорошо помогают справиться со спазмами бронхолитические и спазмолитические препараты.
Применение бронхолитиков и спазмолитиков является обязательным при бронхиальной астме, однако чаще всего применяются бронхорасширяющие средства в виде ингаляций и инъекций, сиропы же применяются реже ввиду большего числа негативных последствий.
При непереносимости других форм врач может назначить бронхолитические и спазмолитические сиропы (Трисолвин, Бронхолитин, Инстарил).
Особо стоит сказать о применении сиропов от кашля у детей. Любой ребенок, независимо от возраста, лучше всего воспринимает лекарственные препараты в виде сиропов. Отхаркивающие препараты в такой форме гораздо быстрее всасываются организмом, поэтому их эффективность можно ощутить практически сразу.

Сироп Доктор Мом – отличное отхаркивающее и бронхолитическое средство, помогающее быстро устранить отечность и воспаление дыхательных путей. Он помогает справиться с совершенно любым видом кашля и хорошо переносится организмом.
Геделикс – доступный по стоимости и очень эффективный отхаркивающий сироп, который помогает восстановить дыхание и освободить дыхательные пути от скопившейся мокроты. Это средство считается наиболее безопасным и его можно принимать детям с рождения.

При использовании сиропа для лечения бронхиальной астмы у детей, нужно проконсультироваться предварительно с доктором, потому как некоторые средства имеют противопоказания и могут спровоцировать возникновение побочных эффектов.
Каждый сироп, применяемый при бронхиальной астме, действует совершенно по-разному, поэтому нужно грамотно подобрать требуемое средство.
Сироп Алтея эффективен, в случае, если у пациента наблюдается кашель и вязкая мокрота, которая очень тяжело выводится из организма. Этот препарат улучшает перистальтику бронхов и помогает быстро устранить имеющийся кашель.
Бромгексин относится к доступным препаратам, применяющимся при влажном кашле. Он применяется при бронхиальной астме, в случае если мокрота очень вязкая и плохо выводится из организма.
Препарат Амброксол применяется при наличии проблем с органами дыхания, сильном кашле с большим количеством скопившейся мокроты. Он помогает отлично справиться с кашлем при бронхиальной астме и добиться продолжительной ремиссии.
Каждый сироп от кашля, применяемый при бронхиальной астме имеет определенные противопоказания и побочные эффекты.
- индивидуальной непереносимости;
- болезней сердца и сосудов;
- диабета;
- нарушения работы печени и почек.
Во время приема этого препарата нужно соблюдать указанную дозировку, особенно при проведении лечения детей, потому что он может вызвать серьезные нарушения в организме.
Сироп Алтея, несмотря на то что в нем содержатся натуральные компоненты, также имеет ряд противопоказаний. В частности препарат нельзя принимать при:
- повышенной чувствительности к отдельным компонентам;
- язвенной болезни;
- беременности;
- детям до 3 лет.

Описанные в статье сиропы, применяемые против кашля при лечении бронхиальной астмы, могут дать хороший результат, самое главное при этом – соблюдать дозировку препарата и учитывать противопоказания.
источник
Бронхиальная астма — распространенная многофакторная патология, которая характеризуется хронической формой воспаления дыхательных путей с сужением просвета бронхов. Заболевание представляет собой не только медицинскую, но и социальную проблему. Фармацевтический рынок предлагает огромный перечень таблеток от кашля, применяемых при бронхиальной астме у взрослых. Выбор правильной схемы медикаментозной терапии должен проводиться с учетом провоцирующих факторов, клинической картины болезни и индивидуальных особенностей человека.
Наиболее серьезными факторами, провоцирующими развитие патологии, выступают внешние аллергены:
- домашняя пыль и перхоть животных;
- корм для аквариумных рыбок, растения;
- пища и лекарственные препараты;
- вредное производство и парфюмерные магазины;
- продукты жизнедеятельности патогенных микроорганизмов.
Немалое значение в возникновении болезни играет наследственность, частые переохлаждения и стрессовые состояния, табакокурение.
В связи с тем, что астма относится к патологии органов дыхания, ведущим симптомом заболевания является кашель, который сопровождается одышкой и приступами удушья. Такое сочетание признаков обусловлено сужением просвета бронхов и нарушением их проходимости.
Специфика кашля при астме разнообразна: бывает сухой и влажный со скудной мокротой. Характер симптома зависит от ряда причин и в первую очередь от сопутствующего заболевания. Свойственны свистящие хрипы, першение в горле с выделением большого количества слизи из носа. Наблюдается усиление ночных приступов кашля на фоне затрудненного выдоха, что угрожает удушьем из-за нарушения вентиляции легких.
Подбор таблеток от кашля для астматиков осуществляется исключительно лечащим врачом в конкретной клинической ситуации.
Классификация лекарственных средств, применяемых при астме:
- Таблетки базисной противовоспалительной терапии. Они не расширяют суженые бронхи и бессильны при начинающемся приступе удушливого кашля, а показаны исключительно с профилактической целью. Лечебный эффект от назначения наступает лишь спустя 2 недели или даже месяц. К данной группе относятся стабилизаторы мембраны тучных клеток, антилейкотриеновые лекарства, а также гормональные средства.
- Бронходилататоры. Предназначены для купирования приступа удушающего кашля и относятся к лекарствам симптоматической терапии, не оказывают влияния на воспалительный процесс.
- Вспомогательные средства. Необходимы для дополнительного купирования механизмов удушливого кашля.
Важно соблюдать принцип «ступенчатости», то есть применять таблетки в зависимости от тяжести заболевания и обязательно под контролем функций внешнего дыхания. Базисная терапия назначается на длительный срок и отменяется при стойком отсутствии клинических признаков патологии.
Использование таблеток данной группы при астматическом кашле позволяет снизить частоту приступов и уменьшить дозировку бронходилататоров и глюкокортикоидов.
Профилактическое применение лекарства по сравнению с гормонами надпочечников показывает более слабый эффект, но вызывает меньше осложнений. Препарат не работает при тяжелых формах обострения удушающего кашля, а также в отношении астмы физического напряжения. Но малые дозы могут использовать за полчаса до предстоящей нагрузки для профилактики приступов.
Кратность приема зависит от результативности проводимой терапии и составляет 3–4 раза в сутки. Отменяют средство постепенно.
Особенностью препарата является двойная направленность действия: блокирует гистаминовые рецепторы и дегранулирует тучные клетки. Поэтому таблетки Кетотифена целесообразно применять с профилактической целью при приступах удушающего кашля аллергической природы.
Медикамент часто назначают в случаях, когда астма сочетается с внелегочными симптомами анафилаксии — сыпью, насморком, отеком век и иными. Фармакологический эффект после приема таблеток слабовыраженный и наступает постепенно, в течение 1–2 месяцев, потому препарат назначается в схеме комплексной терапии кашля.
Таблетки Кетотифена обладают побочным действием — седативным, которое несколько ограничивает использование лекарства. Повышенная сонливость, легкое головокружение и замедленная реакция сопровождают человека около шести суток, затем симптомы уходят.
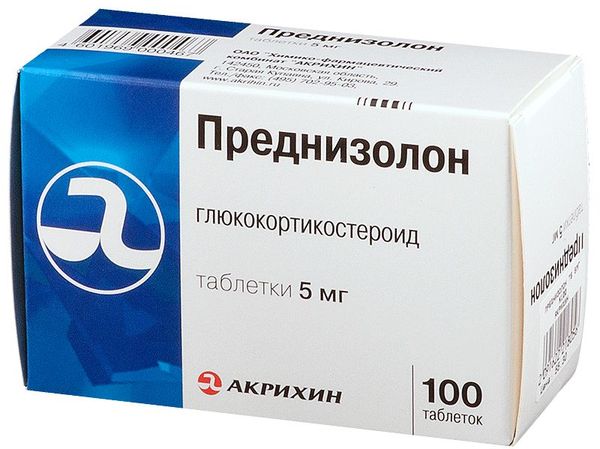
Гормоны коры надпочечников, глюкокортикостероиды, назначаются при длительном астматическом кашле в период стойкого обострения и при условии устойчивости к иным средствам базисной терапии.
Таблетированные формы препарата применять нецелесообразно, поэтому лекарства вводят преимущественно в вену, реже ингаляционно. Стероидные гормоны входят в перечень медикаментов неотложной помощи при приступе удушья. В современной клинической практике распространение получили такие средства, как Преднизолон, Дексаметазон, Триамцинолол, Бетаметазон.
Таблетки необходимы, чтобы снизить вязкость бронхиального секрета и способствовать эвакуации. Наиболее часто используемые препараты: Ацетилцистеин, Бромгексин, Амброксол, Карбоцистеин.
Таблетки применяют непродолжительными курсами по 8–10 суток во время рецидива кашля с приступами удушья для улучшения дренажной способности бронхов.
Лекарство относится к группе метилксантинов и обладает бронхорасширяющим свойством.
Таблетки Теофиллина показано применять для оказания неотложной помощи при удушливом кашле, астматическом статусе, обструктивном бронхите, эмфиземе легких и ночном апноэ.
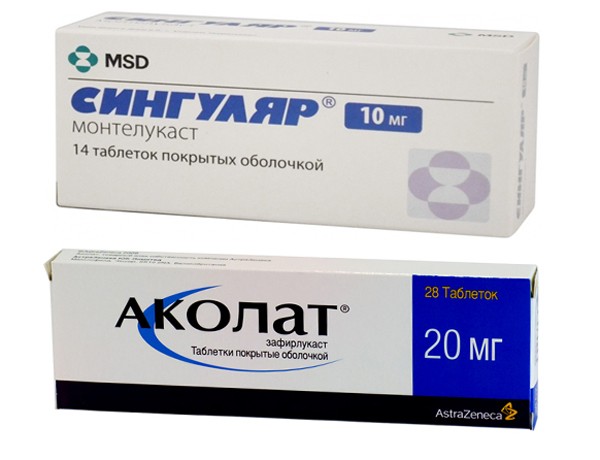
Таблетки данной группы применяют как дополнение к основной схеме от кашля при астме Лекарства работают как противовоспалительные средства. Наиболее распространенные препараты — Аколат, Зафирлукаст, Сингуляр.
Назначаются с профилактической целью для поддерживающего лечения заболевания, иногда как медикаменты первой линии. Таблетки важно принимать регулярно, невзирая на улучшение состоянии.
Преимущество антилейкотриеновых препаратов — возможность приема внутрь, что важно для людей, ощущающих трудности с использованием небулайзеров. Лекарства этой группы отличаются хорошей переносимостью, редкими нежелательными реакциями.
Противоаллергические таблетки применяются в комплексной терапии астматического кашля при присутствии внебронхиальных проявлений анафилаксии (например, сыпи). Лекарства эффективны для профилактики и лечения развившегося приступа удушающего кашля.
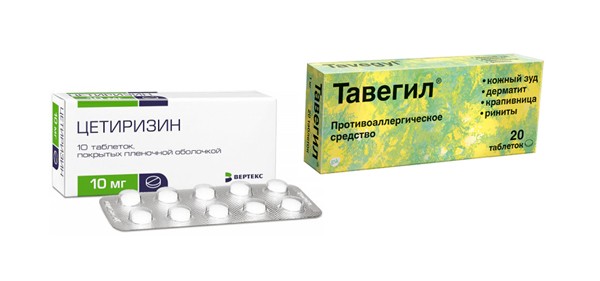
В настоящее время назначают следующие препараты: Цетиризин, Тавегил, Эбастин Лоратадин.
Противомикробные средства не относятся к обязательным при астматическом кашле, но могут использоваться в случае осложненного течения патологии:
- при наличии доказательств на инфекционный компонента заболевания;
- если есть лихорадка;
- при лабораторном подтверждении микробного воспаления;
- в случае рецидива астмы на фоне пневмонии или бронхита.
Препаратами выбора принято считать макролиды — Азитромицин, Рокситромицин, Спирамицин или фторхинолонового ряда — Офлоксацин, Пефлоксацин. Длительность терапии антибактериальными таблетками — 5–7 дней.
Удушающий кашель — признак серьезной патологии дыхательной системы. Современный фармацевтический рынок предлагает богатый перечень таблеток для терапии бронхиальной астмы. При грамотном подходе к медикаментозному лечению и ликвидации контакта с провоцирующими аллергенами можно добиться продолжительной ремиссии и устранить неприятные симптомы надолго. Важно при появлении специфических признаков не выжидать и не заниматься самолечением, а своевременно посетить врача.
источник
Прежде чем приступить к терапии кашля у детей и взрослых, необходимо выяснить причину возникновения и установить фактор, влияющий на его развитие. При сухом кашле необходимо вызвать отхождение мокрот и вывод вредных микроорганизмов. Терапия такого состояния проводится при помощи медикаментозных препаратов и физиотерапевтических методов. Среди лекарств назначают препараты, которые помогают быстрому разжижению мокрот, обезболивают отхаркивание, устраняют инфекцию. Специалисты прописывают:
- Муколитики
- Спазмолитические препараты
- Антибактериальные средства
- Противокашлевые таблетки.
В случае аллергенов, вызвавших бронхиальную астму с приступами кашля и удушья, для лечения используют антигистаминные препараты.
Среди физиопроцедур рекомендуют ингаляции, с помощью кортикостероидных средств, эфирных масел, лечебных трав.
Кашель при бронхиальной астме с мокротами и удушьем, следует лечить при помощи отхаркивающих препаратов: таблеток, специальных сиропов и пр. В случае аллергии нужно не забывать об антигистаминных лекарствах. Ускоряют процесс выздоровления специальные гомеопатические средства и рецепты народной медицины.
У детей кашель при бронхиальной астме встречается очень часто и носит хронический характер. Зачастую болезнь является проявлением аллергической реакции на тот или иной раздражитель.
Такой недуг опасный для ребенка, поскольку вызывает такие симптомы, как удушье, отек слизистой, сужение бронхов. Патология в основном проявляется в раннем детстве.
По истечению времени в период переходного возраста симптоматика может пропасть, однако при малейших провоцирующих факторах недуг часто о себе дает знать. Лечение кашля у детей, так как у взрослых зависит от его характера, стадии развития и состояния больного.
Независимо от того какой характер носят приступы кашля при бронхиальной астме, важная роль в его лечении отводится диагностике. Чем раньше будет установлен диагноз и выясненная причина заболевания, тем эффективней и быстрей пройдет процесс выздоровления.
Астматический кашель – это неприятный симптом, возникающий в результате мышечных спазмов, которые приводят к сужению просвета бронхов.
В результате такого патологического процесса развивается сильный воспалительный процесс. Характерной особенностью является то, что кашель при астме появляется в виде приступов и усиливается в ночное время. Причиной этому могут стать всевозможные аллергены, ввиду чего его еще называют аллергическим.
Астматический кашель – это не заболевание, а симптом или результат патологических процессов в дыхательной системе.
Для избавления от него важно действовать не только симптоматически, крайне необходимо устранить саму причину.
А что приводит к появлению астматического кашля?
Чаще всего данный тип кашля возникает при бронхиальной астме.
Заболевание характеризуется распространением воспалительного процесса на верхние дыхательные пути. Кашель – это естественный механизм, который включается при повышенной реакции организма на какие бы то ни было раздражители. В этой ситуации у человека появляются быстрые вдохи прерывистого характера, которые сменяют тяжелые вдохи, только уже продолжительного характера. Также могут появляться свистящие хрипы.
К причинам, которые провоцируют кашель при бронхиальной астме, можно отнести следующие факторы:
- наследственный фактор;
- половая предрасположенность;
- избыточная масса тела;
- аллергены: пыльца, пыль, плесень, шерсть животных;
- вирусы;
- различного рода раздражители: резкие запахи, смена горячего и холодного воздуха, активная физическая нагрузка;
- вредные привычки, в частности, курение;
- некоторые медикаментозные средства;
- определенные продукты питания.
Стоит отметить, что неприятный симптом не всегда свидетельствует о наличии бронхиальной астмы, он может указывать на более серьезные процессы, в частности, рак легких, туберкулез, астматический бронхит.
Больным назначается симптоматическое лечение, которое включает в себя применение сальбутамола и беротека.
Также назначаются муколитические средства и эуфиллин. Незаменимую помощь оказывает физиотерапевтическое лечение. В качестве реабилитационных мер применяется следующее:
- дыхательные упражнения;
- массаж грудной клетки;
- закаливание;
- санаторно-курортное лечение;
- аллергологический щадящий режим.
Итак, астматический кашель может появиться как у детей, так и у взрослых.
Проблема имеет свои причины и может быть результатом повышенной реакции на определенные раздражители или аллергены. Симптом имеет определенные характерные особенности, по которым его можно распознать, но, несмотря на это, обычному человеку без медицинского образования будет сложно провести дифференциальный анализ, в этом случае очень легко ошибиться.
Лечение включает в себя применение медикаментозных средств, а также нетрадиционных методик. Вся терапия должна контролироваться врачом, особенно это важно при лечении детей. Для достижения стойкого терапевтического эффекта необходимо четко придерживаться всех назначений и даже несмотря на улучшение состояния проходить весь курс полностью.
Высококачественное и эффективное лекарство от кашля взрослым часто не требует от покупателей расходов ощутимых денежных сумм.
Существуют медикаментозные средства, являющиеся прямыми аналогами разрекламированных дорогостоящих препаратов. При этом они не уступают по основным свойствам знаменитым оригиналам.
При желании сэкономить и получить при этом положительный результат можно приобрести недорогое лекарство от кашля взрослым:
- Протиазин;
- Лорейн;
- Гексапневмин;
- Гелицидин;
- Левопронт;
- Седотуссин;
- Тусупрекс;
- Омнитус.
Эти препараты эффективны при сухом кашле, проявляют мягкое анестезирующее воздействие, расширяют бронхи и предупреждают появление спазмов.
При отхаркивающемся секрете увеличить его производство и уменьшить вязкость помогут следующие бюджетные препараты:
- Медовент;
- Флюдитек;
- Флегамин;
- Бизолван;
- Броксин;
- Амброланлазолван;
- Фуллен.
Все перечисленные лекарства не являются наркотическими, в большинстве случаев отпускаются из аптек без рецепта.
При простуде, сопровождающейся кашлем и подъемом температуры тела, потребуются препараты для одновременного избавления от этих симптомов.
Существуют комбинированные фармацевтические средства, позволяющие бороться также с насморком и общим недомоганием:
- Солпадеин.
- Кодефемол.
- Гексапневмин.
Большой популярностью пользуется новинка Ангин-Гран, избавляющая от интенсивных симптомов простуды и кашля. Этот гранулированный препарат создан на гомеопатической основе, соединившей растительные и минеральные компоненты.
Средство помогает снижению интенсивности резких спастических выдохов, вызванных воспалительным процессом в носоглотке. Признаки облегчения появляются у большинства пациентов уже в течение первых суток его использования.
Еще одно действенное лекарство от кашля при простуде –итальянский препарат Ринофлуимуцил в форме спрея. Этот продукт удобен в применении, способствует уменьшению отека слизистой носа с одновременным противовоспалительным и муколитическим действием.
Многообразие современных медицинских препаратов позволяет без труда выбрать эффективное лекарство от кашля взрослым.
Отзывы по данной теме можете прочитать или написать свое мнение ниже.
Кашель – признак многих болезней, в частности, он сигнализирует и о наличии бронхиальной астмы. Кашель считается защитной реакцией организма, во время которой легкие, бронхи и трахея очищаются от скопившейся слизи. Подобное состояние может спровоцировать возникновение осложнений, поэтому для проведения лечения нужно использовать максимально эффективные и проверенные медикаментозные препараты.
Очень хорошим средством считается сироп от кашля при астме, который помогает разжижить мокроту и вывести ее из организма очень быстро и легко.
Астматический кашель возникает при воспалительном процессе и уменьшении просвета бронхов в результате мышечных спазмов.
Подобное состояние может быть спровоцировано самыми различными аллергенами и инфекциями.
Бромгексин противопоказан в случае, если у пациента наблюдается скопление очень большого количества мокроты, потому что может образоваться секреторная пробка, что приведет к удушью. Детям до 2 лет можно применять сироп Бромгексин только под строгим контролем доктора, а также его нельзя применять при нарушениях функции почек и печени.
Описанные в статье сиропы, применяемые против кашля при лечении бронхиальной астмы, могут дать хороший результат, самое главное при этом – соблюдать дозировку препарата и учитывать противопоказания.
Полный отказ от курения — одна из мер профилактики бронхиальной астмы
Для профилактики обострений бронхолегочной системы рекомендуется дыхательная гимнастика и санитарно-курортное лечение в специализированных медицинских учреждениях для астматиков.
источник
На сегодняшний день, для облегчения приступов, разработаны всевозможные лекарства от бронхиальной астмы, но назначить их может только врач. Так как важно разбираться во всех группах и понимать, какие препараты для лечения будут лучшим выбором для конкретного пациента. Рассмотрим основные группы лекарств и их особенности.

- своевременная профилактика болезни;
- прием симптоматических средств для быстрого устранения проявлений болезни;
- препараты от бронхиальной астмы для нормализации дыхания;
- средства, экстренно купирующие астматический приступ;
- выбор препаратов, которые при минимальном применении дают стабильный эффект и практически не имеют побочных эффектов.
Только врач может определить схему из нескольких препаратов. Комплексная терапия подразумевает использование средств различных групп, поэтому важно, чтобы подбор конкретных лекарств от бронхиальной астмы осуществлял специалист, ведь многие группы часто между собой несовместимы.
Различают 4 стадии бронхиальной астмы, каждая из которых имеет свои подходы к лечению. Принята следующая классификация:
- I стадия — это самая легкая ступень болезни, которая даже не требует длительного лечения. Больной употребляет только препараты кратковременного действия (например, аэрозоль или спрей от бронхиальной астмы) для снятия редких приступов.
- II стадия — базисная терапия подразумевает применение гормональных ингаляционных средств. Если они противопоказаны или неэффективны, назначают теофиллины и кромоны.
- III стадия — для нее характерно использование комбинаций бронхорасширяющих и гормональных средств.
- IV стадия — наиболее выраженная ступень бронхиальной астмы. При ней нужно принимать не только ингаляционные формы гормонов и бронхорасширяющих средств, но и таблетированные гормональные препараты.
Под базисными препаратами подразумевают те противоастматические средства, которые необходимо принимать больному каждый день на протяжении длительного срока. Они не только купируют возможные приступы, но и облегчают общую картину заболевания, подавляют развитие астмы.
Базисные лекарственные препараты снимают воспаление в бронхах, борются с отеками, уменьшают аллергические симптомы. К этой группе препаратов можно отнести глюкокортикоиды, антигистаминные, антилейкотриеновые препараты, бронхолитики, кромоны.
Рассмотрим эти противоастматические препараты подробнее.
К гормональным базисным средствам относят такие препараты:
- Кленил;
- Синтарис;
- Симбикорт;
- Фликсотид;
- Буденофальк;
- Сальмекорт;
- Серетид;
- Симбикорт Турбухалер;
- Альдецин и др.
Львиную долю базисных средств для лечения бронхиальной астмы составляют негормональные препараты, такие как:
Эти препараты сделаны на основе кромоновой кислоты. Широкий ряд средств включает такие лекарства:
- Кромогексал;
- Кетотифен;
- Кетопрофен;
- Кромогликат натрия;
- Недокромил;
- Кромолин;
- Интал;
- Тайлед.
Кромоновая кислота и ее аналоги блокируют воспалительный процесс, что позволяет остановить развитие астмы. Препараты тормозят образование провоспалительных тучных клеток и нормализуют размер бронхов.
Следует помнить, что кромоны противопоказаны детям до 6 лет и не используются для экстренного лечения астмы, так как их эффект проявляется со временем. При приступе бронхиальной астмы используются другие средства — аэрозоль с гормональными веществами, антигистаминные препараты.
Эти препараты борются с воспалительным процессом и снимают бронхоспазм. Представители группы:
Любое средство указанной группы используется как дополнение к основной терапии. Могут применяться лекарства и для детей.
Это самая тяжелая группа средств, которые назначают в особо тяжелых случаях, когда основная терапия не помогает. Принцип работы глюкокортикоидов заключается в блокировании воспалительных процессов в бронхах и недопущении развития приступа.
Гормоны обладают наилучшим лечебным эффектом. Но, несмотря на хороший результат после их приема, препараты имеют много побочных действий. Поэтому эффективнее принимать их только в крайнем случае, когда другие таблетки уже не действуют.
Гормоны могут применяться в качестве ингаляционных и системных средств. К системным препаратам относят таблетки Преднизолон и Дексаметазон.
Глюкокортикостероиды противопоказаны для длительного применения детям, поскольку они могут вызывать стероидных диабет, катаракту, гипертонию, язву желудка и другие патологии.
Данные средства используются для купирования приступов астмы, а также в базисном лечении. Перечень группы следующий:
- Саламол Эко Легкое Дыхание;
- Беротек Н;
- Релвар Эллипта ;
- Форадил Комби;
- Форатил;
- Допамин;
- Фенотерол.
Они вызывают расширение бронхов, чем снимают приступ астмы. Входят в состав множественных вариантов комплексной терапии.
Ингаляции являются одним из лучших подходов для лечения астмы. Лекарственные средства через баллончик или ингалятор быстро попадают непосредственно в дыхательную систему. Таким образом, при помощи ингаляторов купируется приступ астмы. Но возможно и базисное лечение таким образом. Применяются следующие препараты:
- Альвеско;
- Саламол;
- Атровент;
- Фликсотид;
- Бекотид;
- Альвеско;
- Фликсотид и др.
Ингаляции применяются для лечения детей с астмой, возраст которых может быть меньше 3 лет. Такое средство для лечения астмы считается самым безопасным. Больным рекомендуется всегда носить с собой ингалятор от астмы или соответствующий аэрозоль, чтобы купировать возможный приступ. Кроме того, ингаляции применяются при бронхите, заболеваниях горла, поэтому для ребенка рекомендуется их иметь — это лучший профилактический способ предупреждения многих болезней.
Не стоит ожидать от базисной терапии полного излечения от астмы. У нее другие задачи:
- попытка избежания учащения приступов;
- снижение необходимости в ультракоротких препаратах;
- улучшение дыхания.
Базисные препараты необходимо применять всю жизнь и периодически корректировать их дозу. При этом все корректировки осуществляет врач. Он оценивает, насколько сократились приступы, как часто больному приходится применять короткодействующие средства, насколько выражены побочные эффекты и др.
Даже при приеме базисных средств иногда может начинаться приступ удушья. Его нужно купировать препаратами указанных ниже групп.
К симпатомиметикам короткого действия относят следующий список:
- Сальбутамол;
- Изопреналин;
- Орципреналин;
- Пирбутерол и др.
Действие препаратов заключается в немедленном расширении бронхов. Средства нужно всегда иметь при себе и принимать, чтобы оказать первую помощь при начале приступа.
- Бекарбон;
- Ипратропий;
- Белластезин;
- Атровент и др.
М-холиноблокаторы не рекомендуется применять детям, поскольку это может вызвать тяжелые сердечные патологии вплоть до смерти.
Бронхиальная астма чаще всего имеет симптомы, схожие с аллергической реакцией немедленного типа, поэтому рекомендуется параллельно принимать Дезоратадин, Левоцетиризин, Фексофенадин и другие антигистаминные средства.
Бронхиальная астма считается неизлечимой патологией. Это означает, что препараты астматику придется принимать пожизненно, иначе дыхательная функция будет сильно угнетаться, а удушье приведет к смерти. Необходимо постоянно наблюдаться у врача, не пропускать медосмотры — тогда картина болезни будет улучшаться.
Также рекомендуется соблюдать следующие советы:
- Всегда при себе носите запас лекарств на случай приступа.
- Вовремя пополняйте домашние лекарства от астмы, так как в аптеке они могут не оказаться в нужный момент.
- Знайте схему лечения, какие средства вы принимаете, и не пропускайте время приема. Чем точнее вы будете соблюдать схему, разработанную врачом, тем меньше будет приступов астмы.
- Проверяйте названия препаратов, которые вы собрались принимать, а также их дозировку.
- Соблюдайте принципы хранения препаратов.
- Если вы собрались менять схему лечения, врач должен знать об этом. Это же касается и использования различных народных методик и процедур.
- Сообщайте врачу о приеме других средств. Они могут влиять на эффективность противоастматических препаратов при одновременном приеме.
- Помните, что все лекарства имеют побочные эффекты. При их наличии необходимо немедленно прекратить прием и получить консультацию врача.
Помните, что профилактические мероприятия и базисная терапия играют куда более важную роль, чем средства для купирования приступа бронхиальной астмы. Поэтому соблюдайте все рекомендации врача и это поможет вам получить длительную ремиссию.
источник
Одним из симптоматических признаков бронхиальной астмы является кашель. При обострении заболевания кашлевой рефлекс может сопровождаться выделением мокроты (незначительным), а может и нет. Чаще всего этот мучительный симптом беспокоит больного в ночное время.
В большинстве случаев астматический кашель сопровождается распространением очагов воспаления на верхние дыхательные пути. Организм естественным образом реагирует на раздражители, которые проникают в дыхательные пути, что и провоцирует кашлевой симптом.
Астматический кашель протекает достаточно специфично. При этом больной делает резкие быстрые вдохи, сменяющиеся длительными и тяжелыми выдохами. В этом случае может наблюдаться значительное расширение легких, которое сопровождается слабыми дыхательными шумами. Иногда присутствуют хрипы и свисты.
Астматический кашель может иметь следующие провоцирующие факторы:
- наследственная предрасположенность, которая связана с нарушением образования вещества, несущее ответственность за выработку антител к аллергенам;
- лишний вес;
- пол человека – мальчики до 15 лет страдают от астмы чаще, чем девочки;
- аллергены – плесень, пыль, пыльца и т. д.;
- вирусы;
- вредные токсические вещества;
- некоторые пищевые продукты;
- лекарственные препараты;
- дым (в том числе и табачный).
ВАЖНО! Надо понимать, что астматический кашель может указывать не только на астму, но и на ряд других заболеваний – астматический бронхит, туберкулез, онкологические процессы в легких.
Как уже было сказано, при бронхиальной астме кашель может быть двух видов:
- Сухой. Никаких выделений и мокроты при этом не происходит. Опасность такого кашля в том, что без лечения он может вызывать удушье. Сухой кашель практически всегда сопровождается болевыми ощущениями в области грудной клетки, проблемами со сном, сильным потоотделением и слабостью;
- Влажный. Если астма возникла на фоне респираторных заболеваний, спровоцированных инфекционными агентами, возможно повышение температуры, развитие признаков интоксикации, появление насморка, а в некоторых случаях удушья. Чаще все влажных астматический кашель диагностируется при холинергической форме заболевания. Лечение такого кашля проводится с учетом лабораторного исследования мокроты.

- Рентгенография. Это исследование помогает выяснить сопутствующие недуги, но если рентген делается не в момент приступа, возможно он не покажет наличие астмы. А вот при удушье на снимке можно будет увидеть значительное уменьшение или полное отсутствие подвижности диафрагмы, усиление прозрачности легочных полей, купола диафрагмы становятся более плотными, подвижность ребер ограничена, сердечные контуры просматриваются нечетко. Кроме того, легочный рисунок может быть деформирован, а пневматизация легких повышена;
- Клинические анализы крови и мочи;
- Аллергическое пробы;
- Ингаляционные тесты;
- Анализ микрофлоры мокроты;
- Определение объема легких – спирография. Это исследование помогает выяснить сколько воздуха в течение минуты попадает в легкие, объем легких, максимальную вместимость органов (то есть резервы легких), определить каков просвет бронхов, и нет ли в них воспалительного процесса.
В принципе все препараты, которые применяются для лечения кашля при бронхиальной астме можно разделить на две категории:
- препараты, купирующие приступ;
- средства для систематического использования.
Форма лекарственных средств может быть разной:
СПРАВКА! Выписанные врачом лекарства для систематического приема должны приниматься больным ежедневно, вне зависимости от самочувствия.
Чаще всего препараты для лечения заболевания используются в виде:
- Таблеток – для систематического лечения.
- Аэрозолей – быстрый и эффективный способ снять приступ удушья. Аэрозольное средство моментально проникает в бронхи и трахею, и в считанные секунды улучшить состояние больного. Побочные эффекты при этом минимальные, поскольку медикаментозные средства оказывают местное влияние.
Для купирования приступа астмы используются бронхолитики. Эта группа препаратов способна не только оказать терапевтическое воздействие, но и оказать неотложную помощь при приступе.
- Бронхорасширители – таблетированные или в форме аэрозолей.При частом использовании эти лекарства могут переставать оказывать нужное воздействие на организм, поэтому ихнадо периодически менять после консультации с врачом.
- Противовоспалительные препараты. Так как обсуждаемый недуг практически всегда сопровождается воспалением,эти средства позволяют снизить частоту приступов.
- При возникновении аллергических реакций в процессе активно принимают участие тучные клетки, поэтому для снятия аллергических астматических проявлений назначаются стабилизаторы клеточных мембран (тучных клеток). Эти вещества останавливают их выброс в кровь, тем самым предотвращая приступы.
- Гормональные бронхолитические препараты. Эти медикаменты обладают очень сильным противовоспалительным эффектом, снижают выделение мокроты, и уменьшают чувствительность организма к аллергенам. Но быстро снять приступ удушья эти средства не могут.
- Препараты нового поколения, которые очень эффективно снижают воспалительный процесс. Они известны как антилейкотриеновые препараты.
- Отхаркивающие медикаментозные средства. Муколитические препараты назначаются для вывода мокроты из бронхов. Это может быть Мукодин, АЦЦ и прочие.
- Антигистаминные препараты выписываются редко.
- Средства, в состав которых входят кромоновые вещества уменьшают просвет бронхов. Их не используют в острый период, а назначают для базового лечения недуга. Это Кромолин, Недокромил, Кетотифен.
- Существуют комбинированные средства для лечения астмы – это комплексы бронхорасширителей и противовоспалительных средств. Их возможно использовать для купирования приступов – Зенхейл, Тевакомб.

ВАЖНО! Антибактериальная терапия показана только в тех случаях, когда отход мокроты очень затруднителен по причине инфекционных процессов.
После того, как пациент обращается к специалисту за консультацией по поводу бронхиальной астмы, врач обязательно детально объяснит как нужно купировать возможный приступ. Однако знать, как помочь человеку в этом случае должен каждый сознательный человек.

- Больного необходимо усадить перед открытым окном или форточкой, чтобы обеспечить ему приток свежего воздуха.
- Расстегнуть или снять стесняющую грудную клетку одежду.
- Если вдох затруднен или присутствует большое количество вязкой мокроты, рекомендуется дать больному молоко с содой или щелочную минеральную воду.
- Если приступы кашля очень сильные можно поставить горчичники или банки.
- В случае кровавой мокроты необходимо срочно вызвать скорую помощь, а до приезда врачей следить, чтобы кровь не попала в легкие и больной не захлебнулся. Для этого человека укладывают на живот и поддерживают руками его голову.
- При повышении температуры можно приложить к голове лед.
- Если приступ возник у ребенка, и он паникует, для расслабления можно сделать легкий массаж грудной клетки и спины.
- Если приступ случился впервые и больной еще не знает какой ингалятор ему надо использовать, для снятия приступа подойдет вода с добавлением соды и йода. На стакан воды достаточно 2 ложек соды и нескольких капель йода. Это смесь для дыхания. При отсутствии эффекта в дальнейшем это средство применять не целесообразно.
- При отсутствии ингалятора можно ввести Эуфиллин внутривенно.
Для купирования приступов используются:
Средства, которые применяются для улучшения отхождения мокроты, могут быть медикаментозными или нетрадиционными. Такие средства раздражающее влияют на слизистую желудка, что в свою очередь стимулирует центр продолговатого мозга, отвечающий за рвотный рефлекс. При этом активность бронхиальных желез повышается, а перистальтика бронхов усиливается. Таким образом выработка мокроты происходит сильнее, кроме того, секрет разжижается, и поэтому легче выводится.

Их применяют в виде экстрактов, отваров, порошков, настоев.
Некоторые эфирные масла тоже могут увеличивать секрецию бронхиальных желез. Это:
- тимиановоемасло;
- анисовое;
- фенхелевое;
- эвкалиптовое.
Ароматические углеводы, которые присутствуют в составе этих масел,напрямую воздействуют на железистые структуры бронхов. Помимо этого, вещества, содержащиеся в эфирных маслах, оказывают противовоспалительное и антимикробное воздействие.
Муколитические медикаментозные средства делятся на следующие виды:
- тиолы – лекарственные препараты на основе мукомиста, ацетилуистеина, мукосольвиа и прочих веществ.
- ферменты претеолитического вида – трипсин, альфахимотрипсин, стрептокиназа и другие.
- другие действующие вещества – аскорбиновая кислота, йодиды калия, гидрокарбонат натрия.
- средства, которые уменьшают вырабатываемую слизь;
- средства с антиадгезивным действием – бикорбанат натрия, Амброксол, Бромгексин.
Наиболее действенные препараты для снижения вязкости и более эффективного вывода мокроты:
- Каделак;
- АЦЦ;
- Лазолван;
- Бромгексин;
- Термопсис;
- Стоптуссин;
- Пектуссин;
- Амброксол;
- Флюдитек;
- Бронхобос.

Важно! Лечение травами должно начинаться только после консультации с врачом и с его одобрения. Нельзя забывать, что бронхиальную астму может провоцировать пыльца растений.
Борьба с болезнью при помощи трав происходит как за счет лекарственных средств того или иного растения, так и за счет наличия полезных веществ, витаминов и антиоксидантов, которые укрепляют иммунную систему организма.
СПРАВКА! Лечение травами вполне может совмещаться с традиционными способами лечения, а также применяется в качестве поддерживающей и профилактической терапии.
Для профилактики заболевания показания для использования траволечения могут быть следующими:
- генетическая предрасположенность к данному недугу;
- физиологические особенности организма;
- инфекционные процессы в дыхательных путях хронического течения;
- астма, возникающая на фоне приема медикаментозных средств, стрессов и эмоциональны перегрузок;
- заболевание, которое обостряется при сильных нагрузках на организм или в результате воздействия холода.
Травы для лечения астмы использовать запрещено в следующих случаях:
- кашель сухой и удушливый;
- затяжной вдох и одышка;
- нехватка воздуха;
- ощущение давления в грудине;
- свист при дыхании;
- удушье.
ВАЖНО! При наличии перечисленных симптомов необходима консультация с врачом и медикаментозное лечение.
Травы, редко провоцирующие аллергические реакции,которые можно использовать при астматических проявлениях:
- куркума – антисептический, противомикробный и противовоспалительный эффект;
- ромашка – противовоспалительный и антигистаминный эффект;
- иссоп – противовоспалительный и обезболивающий эффект;
- солодка – противовоспалительный эффект и нормализация дыхательного процесса;
- мать-и-мачеха – восстанавливает организм после приступов астмы и улучшает пропускаемую способность дыхательных путей;
- гинкобилоба – противоаллергенный и противовоспалительный эффект;
- гринделия – подавляет астматические приступы и улучшает отхождение слизи из дыхательных путей;
- белокопытник – противовоспалительный и антигистаминный эффект.

Кроме того, народная медицина использует для лечения бронхиальной астмы:
Прокрутить через мясорубку 400 гамм репчатого лука, добавить в полученную кашицу литр воды, столовую ложку меда и половину стакана сахарного песка. Затем средство должно кипятиться на медленном огне в течение 3 часов. За это время лук полностью растворяется, но процедить полезное варево все-таки придется.
Принимать по столовой ложке несколько раз в день без привязки к приему пищи. Лук обладает противовоспалительными свойствами, но при наличии приступа может сужать просветы дыхательных путей, поэтому сырой лук при астме использовать не рекомендуется. Что касается варенного лука, он оказывает положительное воздействие и способствует освобождению дыхания.

Калина вообще очень распространенное средство для лечения астмы, аллергиками и людям, склонным к повышению артериального давления рекомендуется принимать калиновый сок.
А вот гипотоникам и беременным женщинам увлекаться калиной не стоит. Несмотря на то, что она приносит организму неоспоримую пользу, являясь противовоспалительным и жаропонижающим средством, она снижает давление и может вызывать различные патологии у плода.
Это растение чем-то напоминает крапиву, только ее листья не снабжены стрекательными клетками, которые оставляют ожоги. Для лечения нужны венчики цветков, поэтому если вы собираетесь запасать сырье самостоятельно, готовьтесь к долгому и кропотливому труду. Для приготовления лекарственного средства на один прием потребуется столовая ложка цветков, вот и представьте сколько потребуется цветков для трехнедельного курса.
Это растение содержит слизь и сапонины, которые оказывают положительное воздействие на бронхолегочную систему, а корме того, очищает кровь от токсинов, предотвращает развитие аллергических реакций и успокаивает нервы. Для приготовления средства нужно залить столовую ложку цветков крутым кипятком в количестве 1 стакан. Настаивать пару часов и пить. В день необходимо выпить три стакана средства.
Зонтичное растение под названием камнеломковый бедренец упоминается в рецептах для лечения астмы нечасто, а зря, поскольку корень этого растения довольно эффективен для лечения этого недуга. Из корня готовят отвар (литр кипятка на две ложки измельченного корня). Настаивать лучше в термосе часов 5-6. Принимать по 100 грамм несколько раз в сутки.
Также можно готовить спиртовую настойку. Для этого необходимо смешать 70% спирт (2 части) и измельченные корни (1 часть). Настаивать корни на спирту нужно в течение недели, а если использовать водку, то потребуется около 3 недель. Для снятия бронхиального спазма достаточно развести 20 капель настойки в столовой ложке воды.
ВАЖНО! Следует отметить, что при лечении травами, имеются противопоказания. Необходимо проконсультироваться у лечащего врача.

- девясил;
- багульник;
- чистотел;
- солодку;
- паслен;
- фиалку;
- веронику;
- эфедру;
- первоцвет;
- бузину и другие.
В некоторых случаях врачи сами настаивают на лечении бронхиальной астмой именно травами и народными средствами, но, если специалист говорит о необходимости медикаментозного лечения, пренебрегать его рекомендациями не следует, особенно, если речь идет о ребенке. В этом случае лечение травами может использоваться в качестве дополнительной терапии к традиционной форме лечение.
Профилактика кашля при бронхиальной астме заключается в следующем:
- систематические прогулки на свежем воздухе;
- избегание контактирования с аллергенами;
- укрепление иммунитета;
- отказ от вредных привычек;
- соблюдение правил здорового образа жизни;
- организация сбалансированного режима питания и сна.
Астма – это достаточно опасное заболевание, которое требует своевременного и грамотного лечения. В противном случае недуг приводит к осложнениям опасным для жизни. Кроме того, само течение астмы напрямую зависит от того насколько быстро будет начато лечения. Поэтому при первых симптомах заболевания необходимо обращаться к врачу, и в точности выполнять все его рекомендации.
Ознакомьтесь визуально о лечении кашля при бронхиальной астме на видео ниже:
источник