Сидром Коррао или кашлевая астма – это вариант бронхиальной астмы, который характеризуется единственным симптомом: приступообразным кашлем длительностью более 4-х недель при отсутствии какой-либо другой причины, вызывающей хронический кашель.
В настоящее время данный вариант астмы отнюдь не редкость. Кашлевая астма может встречаться в любой возрастной группе, при этом чаще болеют дети.
Кашлевая форма бронхиальной астмы отличительных особенностей по причинным факторам не имеет, т.к. это всего лишь одна из вариаций классической астмы.
Сама астма является гетерогенным заболеванием. Под этим подразумевается то, что причина кроется не только в классической аллергии, но и в гиперчувствительности организма к неаллергическим факторам. Примерами этого вида раздражителей являются: физическая нагрузка, холодный воздух и многое другое.
Внимание! У каждого человека формируется свой вариант астмы (аллергическая, неаллергическая, смешанная и т.д.) в зависимости от генетических и функциональных особенностей организма.
Существуют определенные предрасполагающие факторы, которые также можно считать и причинами данного заболевания:
- генетическая предрасположенность (наличие у кровных родственников (мать, отец) бронхиальной астмы либо других аллергических заболеваний, которые были подтверждены соответствующими методами диагностики);
- молодой возраст (в т.ч. дети);
- эпизоды аллергических реакций при контакте с какими-либо веществами, предшествовавшие развитию кашлевой формы бронхиальной астмы;
- частые простуды;
- хронический бронхит или хроническая обструктивная болезнь легких с частыми обострениями;
- курение;
- профессиональные вредности (химическая промышленность, работа в шахтах, с асбестом и т.д.);
- ожирение, особенно при скоплении жировых отложений в области живота. Это приводит к ограничению подвижности основной дыхательной мышцы – диафрагмы. В результате этого легкие плохо вентилируются, секрет бронхов застаивается. Это способствует развитию хронического воспаления;
- кариозные зубы, хронический тонзиллит, ринит и другие процессы в верхних дыхательных путях, способствующие длительному наличию очагов инфекции и повышению реактивности организма;
- частые стрессы, ненормированный режим дня.
Список аллергенов, которые могут быть причиной астмы, в т.ч. её кашлевой формы
| СПЕЦИФИЧЕСКИЕ | НЕСПЕЦИФИЧЕСКИЕ |
А) Неинфекционной природы
Б) Инфекционные агенты |
|
Существует мнение, что кашлевая форма бронхиальной астмы бывает у людей с сердечно-сосудистыми заболеваниями.
В сравнительной таблице наглядно представлены симптомы двух вариантов астмы для лучшего понимания различий между ними:
| Кашлевой вариант бронхиальной астмы | Классический приступ бронхиальной астмы |
| 1. Основной симптом: сухой кашель, приступообразный, больше 4 недель. 2. Провоцируют: аллергены специфические и неспецифические (к примеру, холод занятия спортом, респираторная инфекция, курение активное и пассивное) 3. Время появления кашля: утром или при контакте с аллергенами. 4. Без необходимого лечения в течение длительного времени может перейти в классический приступ бронхиальной астмы. | 1. Начинается также с сухого, непродуктивного кашля, который переходит в экспираторную одышку (затруднение дыхания на вдохе), а далее в крайнюю степень – удушье. Слышны сухие хрипы в легких, как самим пациентом, так и окружающими. Мокрота имеется, отходит плохо и только в конце приступа (человек ощущает «заложенность в груди»); 2. Провоцирующие факторы – те же; 3. Время появления симптомов – ночью, утром или при контакте с аллергенами. 4. Симптоматика меняется от кашля к удушью в течение одного приступа. Отсутствие лечение лишь усугубит тяжесть и частоту приступов. |
Основой диагностического поиска при кашлевой форме бронхиальной астмы являются:
- Консультация пульмонолога, аллерголога.
- Спирография. Этот метод исследования позволяет оценить качество нарушения функции внешнего дыхания, т.е. что лежит в основе патологии – обратимое нарушение проходимости бронхов, как при бронхиальной астме или же какие-то заместительные процессы в самой легочной ткани.
- Спирография после пробного лечения бронхолитиками или однократного вдыхания данного препарата. При любом варианте астмы, в т.ч. кашлевом, проба будет скорее положительная (т.е. качество дыхания улучшится).
- Кожные аллергологические пробы. Выполняются только у пациентов моложе 60 лет, не принимавших в течение последнего месяца антигистаминные, глюкокортикостероидные препараты.
- Исследование мокроты.
- Пиклофлоуметрия. Оценивается качество выдоха.
Также выполняются стандартные лабораторные и инструментальные методы исследования: общий анализ крови, анализ мочи, ЭКГ, флюорография, биохимический анализ крови. Это необходимо для исключения всех причин хронического кашля.
Существует две группы лечебных мероприятий:
Основа успешного лечения – исключения контакта с аллергенами! Чем быстрее и качественнее будет произведены мероприятия по сокращению воздействия провоцирующих факторов (аллергенов) на организм, тем лучше прогноз заболевания и меньшая потребность в лекарственных средствах.
- Прежде всего, самодисциплину и желание выздороветь! Из конкретных мероприятий: влажная уборка, проветривание. Также сюда входит максимально редкие контакты с тем, что провоцирует приступы кашля – животные, пыльца, пищевые продукты, пыль и многое другое.
- Режим труда и отдыха, особенно если нервно-психические стрессы провоцируют приступы кашлевой формы астмы.
- Дыхательная гимнастика. Популярностью пользуется методика Бутейко.
- Здоровый образ жизни, в приоритете должно быть исключение курения. Каждая сигарета повышает шанс утяжеления заболевания и перехода кашлевой формы в классические астматические приступы.
- В период вирусных инфекций соблюдать меры профилактики по предотвращению заражения. Если нет аллергии на компоненты противогриппозных прививок, то они выполняются в обязательном порядке.
Используются такие препараты как:
- Бронхолитики – снимают спазм гладкой мускулатуры бронхов (приступ кашля проходит): агонисты B2- рецепторов: Сальбутамол, Фенотерол – короткодействующие, основа для купирования возникшего приступа; используются также препараты длительного действия – Сальметерол; М-холинолитики – Атровент.
- Лекарственные препараты с противовоспалительным действием: ингаляционные глюкокортикостероиды — Беклометазон, Будесонид; средства, улучшающие отхождение мокроты – АЦЦ, Амброксол (Лазолван).
- Противовирусные, противомикробные препараты – только при наличии инфекции.
- Физиопроцедуры, массаж грудной клетки.
Внимание! Данные виды лечения может назначать только врач-специалист!
В основе развития синдрома Коррао у детей лежит незрелость функциональных систем организма: иммунной и дыхательной.
Дыхательные пути у детей узкие, слизистая вырабатывает недостаточное количество защитных факторов. Имеет место гиперреактивность бронхиальной системы, особенно у мальчиков. При контакте с аллергеном или инфекцией она зачастую проявляет себя в виде астматического приступа. Несовершенство эвакуации мокроты — еще один из механизмов. Он способствует задержке микроорганизмов в легких, что приводит к хронизации инфекции в дыхательных путях.
Ответ иммунной системы у детей зависит не только от ее функционального состояния, но и от генетически заложенной информации.
Клиническая симптоматика кашлевой формы у детей такая же, но протекает тяжелее, особенно на фоне хронической инфекции дыхательных путей с частыми обострениями. Также у детей кашлевая астма нередко переходит в классическую форму.
Важно! Ребенка с хроническим кашлем необходимо обследовать в обязательном порядке, для исключения классического и кашлевого варианта астмы!
Несмотря на трудности диагностики кашлевой формы бронхиальной астмы, забывать об этой патологии не стоит. Только своевременное обследование и правильное лечение может улучшить состояние пациента, а также предотвратит необратимые изменения в дыхательной системе.
источник
Кашлевая астма, которую также называют синдромом Коррао или кашлевым вариантом астмы, – это характерный тип аллергической астмы, который имеет только один симптом – кашель аллергический.
Такого рода тип астмы трудно диагностировать из-за того, что при хроническом кашле, как правило, редко подозрение падает на астму – она ассоциируется с другими, более частыми симптомами, такими как одышка или удушье.
Основным симптомом кашлевой астмы является сухой аллергический кашель, который появляется как реакция на аллерген, обостряется под влиянием физических усилий, при вдыхании холодного воздуха, а также при инфекциях дыхательных путей, как это имеет место в случае с «классической» астмой.
У больных, спирометрия, рентгеновское исследование, контроль пикового расхода газа (PEF), бронхоскопия и проверка концентрации Cl− и В+ в поте не обнаруживают никаких отклонений. Отсутствуют также любые другие заболевания, которые могут вызвать хронический кашель, но, например, появляется повышенная чувствительность к метахолину (так как гиперактивность бронхов, такая же, как и в случае «классической» бронхиальной астмы).
По сравнению с классической формой астмы, больные с синдромом Коррао имеют нормальные результаты исследований, но реагируют в тесте на метахолин. В ходе болезни возникает хроническое воспаление дыхательных путей, утолщение стенок бронхов и другие характерные процессы физиологического ремоделирования дыхательных путей.
Повторяющийся кашель, может начинаться как днем, так и ночью, может возрастать после физической нагрузки. Точная этиология болезни не известна, но есть подозрение, что она может быть вызвана факторами, вызывающими классическую астму: аллергические факторы, пыль, холодный воздух или интенсивные запахи.
Чтобы кашель рассматривался как хроническое состояние и его можно было бы назвать кашлевой астмой, он должен длиться не менее 3 недель и иметь сезонность. Такой кашель не реагирует на лечение антибиотиками, антигистаминами и противоотечными препаратами, эффект наблюдается только после приема лекарств для контроля астмы. В некоторых случаях его сопровождает атопический дерматит.
Кашлевая астма может возникнуть у любого, но в большинство случаев описаны у детей. Болезнь может привести к развитию обычной астмы, которая проявляется, кроме неприятного сухого кашля, свистящим дыханием. Было показано, что кашлевая астма появляется в 29% случаев у некурящих людей с хроническим кашлем, а у людей с типичной астмой в 7-11%.
Синдром Коррао может предшествовать развитию полномасштабной астмы – с одышкой и шумами в легких при дыхании, поэтому так важна правильная и ранняя диагностика.
Синдром Коррао очень трудно диагностировать, так как очень часто медицинский осмотр не обнаруживает отклонений от нормального состояния.
Для того, чтобы отличить ее от обычной астмы и других заболеваний, в ходе которых возникает хронический кашель, требуется проведение нескольких исследований:
- Рентгенография органов грудной клетки;
- Рентген придаточных пазух носа;
- Контроль пикового потока системы (PEG);
- Бронхоскопия;
- Концентрация ионов хлора и калия в поте.
Выполняется также метахолиновый, который показывает гиперактивность бронхов. Он дает положительный результат в случае, когда функция легких снижается как минимум на 20%.
Чтобы провести правильное лечение, необходима точная диагностика кашлевой астмы. Прежде всего, необходимо собрать подробное интервью по симптомам и времени их возникновения, а также возможного лечения и его эффективности.
Проводится также гистаминовый тест – отрицательный результат, то есть отсутствие реакции, исключает кашлевую астму. Однако, положительный результат также не дает точного указания на кашлевую астму, так как такая же реакция наблюдается при:
Другие причины хронического кашля – это, в т.ч.:
- синусит с аллергическим катаром;
- рефлюксная болезнь пищевода;
- применение некоторых лекарственных препаратов;
- бронхит;
- вирусные инфекции.
Кашлевую астму следует лечить так же, как астму «классическую» – с помощью бета-миметиков, ингаляционных и пероральных кортикостероидов.
У большинства больных происходит ослабление симптомов, но не всегда полное их исчезновение. Если терапия оказывается не достаточно эффективной, можно применять глюкокортикоиды перорально.
В тяжелых случаях синдрома Коррао, когда кашель очень неприятный и стойкий к воздействию глюкокортикостериодов, используется терапия пероральными лекарствами, а точнее, 7-дневный прием преднизона.
При лечении тяжелых случаев астмы у людей со злостной кашлевой астмой, широкое применение находят оральные стероиды, препараты, тормозящие синтез и активность лейкотриенов.
Лечение астмы такого рода может быть длительным и не всегда дает полное исчезновение симптомов. Но, следует помнит, что кашлевая астма вызывает хроническое воспаление дыхательных путей и может привести к возникновению необратимых изменений, если не будет правильно пролечена.
источник
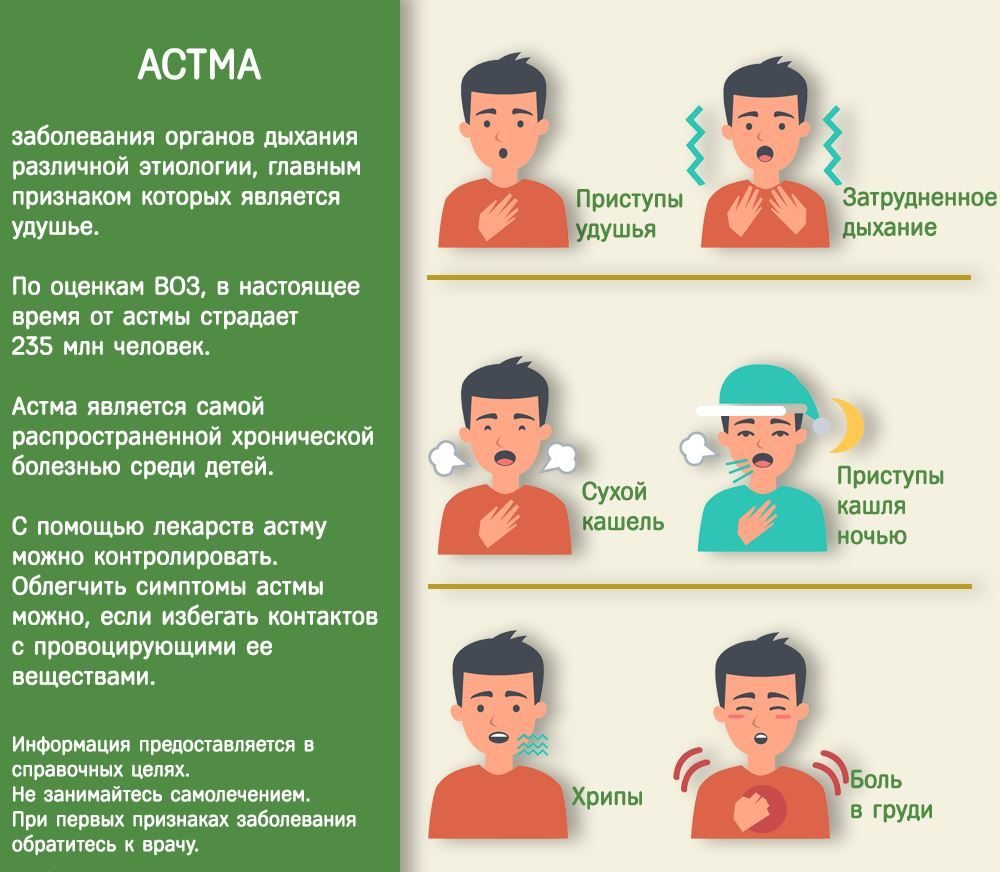
Кашель при астме сопровождается приступами удушья. Однако кашель при бронхиальной астме может быть и без удушья или с незначительными эпизодами затрудненного дыхания. В таких случаях предположить наличие астмы сложнее, однако кашель остается характерным симптомом. Он, скорее всего, будет приступообразным, чаще в ночное время, а при «кашлевой» астме он может быть только ночным. Может сопровождаться дистанционным «свистом» или «хрипами».

Выявляются провоцирующие факторы. Кашель при астме атопической формы провоцируется контактом с аллергенами:
- контакт с домашними животными при эпидермальной аллергии:
- уборка квартиры при сенсибилизации к бытовым, эпидермальным и грибковым аллергенам:
- выезд за город, проведение фитотерапии, употребление некоторых продуктов при пыльцевой аллергии;
- посещение сырого, подвального помещения, употребление продуктов брожения при грибковой аллергии.
Провокатором кашля могут быть также поллютанты, резкие запахи, холодный воздух (или резкая смена температуры воздуха), громкий смех, форсированное дыхание, физическая нагрузка. В таких случаях можно говорить не об аллергии, я и проявлении гиперреактивности бронхов на неспецифические раздражители.
Одним из факторов, усиливающих реактивность бронхов, служит ОРВИ. В этом случае затяжной сухой кашель после ОРВИ может быть проявлением астмы.
Кашель при астме может быть сезонным, то есть появляется ежегодно в определенные месяцы. В случае пыльцевой аллергии он обычно сочетается с ринитом, риноконъюнктивитом. Однако не только при пыльцевой, но и при других формах астмы кашель часто сочетается с аллергическим ринитом.
Кашель при астме, а в конце приступа может быть выделение небольшого количества густой, вязкой, «стекловидной» мокроты. В то же время при неатопической астме или при присоединении респираторной инфекции мокрота может иметь другие характеристики и выделяться в большем количестве. При холинергическом варианте астмы может откашливаться значительное количество светлой слизистой мокроты. У части таких больных клинические проявления бронхиальной обструкции минимальны, и больной акцентирует своё внимание (и внимание врача) на влажном кашле.
Следует иметь в виду, что существует большая вероятность наличия астмы у кровных родственников.
Для бронхиальной астмы, особенно в период обострения, характерен эозинофильный лейкоцитоз. При «кашлевой» астме число эозинофилов периферической крови находится обычно в пределах 5-10%. При некоторых формах астмы (грибковая сенсибилизация, астматическая триада, сочетание с паразитарной инвазией) количество эозинофилов может достигать 15% и выше.
Эозинофилию мокроты и бронхоальвеолярного лаважа также считают характерным признаком бронхиальной астмы. Необходимо учитывать, что ингаляционные глюкокорткоиды могут устранить эозинофилию мокроты, а применение системных гормоном снижает количество эозинофилов в периферической крови до 0% (при этом можем появиться «стероидный лейкоцитоз» — 10-11х10 9 /л).
Кроме того, в мокроте больных иногда определяют спирали Куршмана (реже они бывают при обструктивном бронхите, пневмонии, раке лёгкого). Спирали Куршмана представляют собой тяжи слизи, состоящие из центральной плотной осевой нити и спиралеобразно окутывающей её мантии, в которую вкраплены лейкоциты (часто эозинофильные) и кристаллы Шарко-Лейдена (бесцветные октадры разной величины, напоминающие по форме стрелку компаса). Кристаллы Шарко-Лейдена состоят из белка, освобождающегося при распаде эозинофилов, причём больше их в несвежей мокроте.
При аллергологическом обследовании выявляют аллергены, которые провоцируют кашель при астме у данного пациента. Кожные аллергические пробы проводит только аллерголог-иммунолог. В качестве дополнительных могут применяться провокационные ингаляционные тесты с аллергенами, а также определение уровня общего (обычно повышен при атопической форме астмы) и наличие аллерген-специфических IgЕ в сыворотке крови.
Исследование ФВД позволяет определить характер вентиляционных нарушений, которые вызывает кашель при астме. Во многих случаях кашля (фарингит, тонзиллит, синдром постназального затека, ОРВИ, психогенный, рефлекторный кашель) спирограмма будет нормальной. При поражении лёгочной ткани (пневмония, бронхоэктазы, интерстицильные заболевания лёгких, левожелудочковая недостаточность) будут выявляться преимущественно рестриктивные нарушения вентиляции (снижение ЖЕЛ). Дни развития бронхиальной обструкции (БА, обструктивный бронхит) характерно нарушение лёгочной вентиляции по обструктивному типу (снижение ОФВ1, ФЖЕЛ, индекса Тиффно, ПСВ). Основное различие между обструктивным бронхитом и БА заключается в обратимости бронхиальной обструкции — при БА она обратима.
На рентгенограмме грудной клетки при «кашлевой» астме изменений обычно не наблюдают. Если причиной кашля являются другие состояния, то изменении будут соответствовать основному заболеванию. При заболевании носа и околоносовых пазух на рентгенограмме соответствующие изменения будут выявляться в околоносовых пазухах.
источник
Любого вида кашель является симптомом ряда заболеваний, но при астме он считается одним из основных признаков серьезного недуга. Для астматиков кашлевой рефлекс становится не только причиной дискомфорта. В ночное время кашель при бронхиальной астме могут сопровождать ощущения удушья, поэтому важно знать, как противостоять опасным симптомам.

Бронхиальную астму относят к хроническим заболеваниям дыхательных путей. Интересно, что прорыв в лечении патологии наступил немногим более 15 лет назад, когда недуг стали считать воспалительным заболеванием.

- частички пыли либо шерсти домашних питомцев;
- пыльца растений во время цветения, грибные споры;
- затхлый воздух и повышенная влажность с плесенью;
- факты переохлаждения, перенапряжения (физического);
- присутствие табачного дыма, морозный воздух.
Симптомы кашлевого рефлекса могут возникать при ряде других заболеваний, поэтому для постановки диагноза бронхиальной астмы необходимы углубленные исследования. Ведь сухой кашель имеет определенные особенности, а неутихающая гиперактивность бронхов после лечения провоцирующего кашель заболевания, указывает на астму.
Кашлевые проявления при астме могут быть разнообразными. Кашель может быть сухим, но также влажным, сопровождающимся отхождением обильной мокроты. На вид кашля влияет ряд факторов, каким он будет при бронхиальной астме, зависит от типа сопутствующего заболевания. Чаще всего это недуги простудного характера, которые усугубляют симптомы астматической патологии:
- появление свистящих хрипов, а также заложенности в области грудной клетки;
- недомогание при внезапной трудности дыхания носом;
- хорошо прослушиваемы хрипы в бронхах;
- усиление приступов кашлевого рефлекса во время ночного сна;
- ощущение першения в горле на фоне обильного отделения слизи из носа;
- бледность кожных покровов, учащенное сердцебиение.
Главными симптомами, указывающим на астматическую природу кашля, считаются признаки затрудненного дыхания, сопровождающие приступ. Состояние угрожает удушьем из-за ухудшения вентиляции легких.
По причине характерных особенностей, астматический кашель отличается от рефлекса, сопутствующего простуде. Яркая особенность приступа астмы в быстром вдохе, который сменяет трудный выдох с приподниманием грудной клетки (аналогично вдоху). Обостряет проблему бронхиальной астмы дыхание со свистом при сухом кашле с незначительным выделением вязкой мокроты. Со временем избыточная вентиляция легких приводит к увеличению объема легких.
В случае присоединенной респираторной инфекции, приступ кашлевого рефлекса сопровождается большим количеством мокроты на фоне высокой температуры, сопутствующих инфицированию признаков. Что необходимо для диагностирования патологии:
- сдать мокроту на выявление присутствия в ней специфических вкраплений;
- пройти тестирование на провоцирующие астматический кашель аллергены;
- проверить функцию внешнего дыхания, чтобы определить природу его нарушения.
Для эффективного лечения недуга важно правильно поставить диагноз, поскольку бронхиальная астма и течение хронического бронхита имеют сходные симптомы. При хроническом бронхите кашель усиливается во время обострений, затихая на период ремиссий. Симптомы астматического кашля, который обычно бывает непродуктивным (сухим, без обилия мокроты), наблюдаются после воздействия раздражающих факторов. Поэтому для успешного лечения патологии следует исключить контакт астматика с провоцирующим аллергеном.


Задачей медикаментозной терапии является купирование бронхиального спазма, предотвращение его появления. Важно учесть, что назначать препараты от кашля при астме должен специалист.

- сироп Гербион Подорожник, блокирующий раздражающее действие кашлевого рефлекса, ослабляя его;
- состав сиропа Бронхолитин обладает спазмолитическим действием, уменьшает отечность слизистой бронхов;
- прием капель Стоптуссин помогает блокированию болевого синдрома в зоне бронхиального древа.


Для блокирования систематических бронхоспазмов назначают кортикостероидные препараты. Лекарства в таблетках и аэрозолях снимают воспалительный процесс благодаря содержанию определенной дозы гормонального вещества, чаще это беклометазон.
Неправильное лечение неутихающего кашля либо вообще его отсутствие увеличивает нагрузку на зону грудной клетки. Итогом становится развитие астмы и ее прогресс, а от расширения грудной клетки страдают соседствующие органы, в том числе сердце.
источник
Кашлевая форма бронхиальной астмы имеет один выраженный симптом – продолжительный сухой кашель. Часто пациенты долго лечатся от хронического бронхита, что только ухудшает самочувствие.
Этот вид астмы чаще встречается в детском возрасте, но и взрослые, которые подвергаются воздействию негативных факторов, могут страдать ею. Данная патология при отсутствии адекватного лечения часто переходит в классическую форму астмы, поэтому важно вовремя установить диагноз, знать методы лечения и профилактики.
Кашлевая астма имеет свои отличительные черты. Данный вид заболевания развивается постепенно – ткани бронхов изменяются под воздействием различных причин. При наличии провоцирующего фактора возникает нехватка воздуха и другие симптомы.
В это время активизируются тучные клетки, которые высвобождают медиаторы воспаления, и поэтому и начинается бронхоспазм. Стенки бронхов становятся отечными и утолщенными. Развивается хроническое воспаление. Но мокрота не образуется, поэтому кашлевой вариант бронхиальной астмы сопровождается сухим кашлем.
Другие симптомы практически незаметны, что приводит к трудностям при постановке диагноза и последующей терапии.
Перед началом лечения астмы кашлевой формы выясняют факторы, которые стали причиной заболевания, чтобы по возможности исключить их. К таким причинам относятся:
- Загрязненный воздух или проживание в местах с плохой экологией. Приступ бронхиальной астмы вызывается наличием в помещении плесени, пыли, высокой влажности.
- Наследственность. Специалистами было доказано, что кашлевой вариант бронхиальной астмы передается по наследству. Если подобная патология имеется только у одного родителя, то риск того, что она передастся ребенку, составляет 25%. Если оба родителя болеют кашлевой астмой, то вероятность приступов у ребенка увеличивается до 50%.
- Деятельность, связанная с вредным производством или постоянным контактом с химическими веществами (например, щелочь, газ). 50% от общего числа заболевших контактировали с вредными примесями. Сюда также можно отнести официантов, которые вдыхают дым при пассивном курении, уборщиков, постоянно контактирующих со множеством химических средств, и парикмахеров, которым в бронхи попадают мелкие частицы волос.
- Сопутствующие заболевания (сахарный диабет, иммунодефицит, инфекционные патологии легких).
- Вредные привычки (курение).
- Стресс, недостаток сна.
- Реакция на различные лекарственные препараты (особенно НПВС) или продукты, которые содержат определенные вещества.
Признаки бронхиальной астмы кашлевой формы у взрослых взаимосвязаны с тяжестью патологического процесса. Основным проявлением данной патологии является кашель без мокроты, который длится 4-8 недель и сопровождается болью в бронхах. Помимо основного признака, могут возникнуть дополнительные:
- усиление кашля ночью, что нарушает сон;
- тяжесть в груди при дыхании;
- внезапный приступ удушья после физической активности.
Кашлевая астма трудно диагностируется, поскольку эти симптомы возникают и при других патологиях дыхательной системы. Но ее можно отличить от других заболеваний по следующим признакам:
- Одышка. При астме любого типа и тяжести она является главным признаком патологического процесса. У хронического бронхита при этом данный симптом возникает только при тяжелом воспалении бронхолегочной системы.
- При астме кашель сухой. Бронхит характеризуется сменой сухого кашля на влажный с выделением мокроты желтого цвета, иногда с примесью гноя. При кашлевом виде астмы выделения (если они есть) скудные и прозрачные.
- Повышение температуры чаще всего сопровождает бронхит, при астме температурной реакции не наблюдается.
- Состояние человека при хроническом бронхите стабильное, а при наличии астмы возникают приступы кашля различной продолжительности.
- Причиной бронхита выступает общее переохлаждение организма, вирус или бактерия. Провоцирующим фактором кашлевой астмы являются различные аллергены.
- Кашель при бронхите возникает независимо от физической активности, а при астме — даже после небольшой нагрузки.
Особенностью диагностики кашлевой формы астмы является то, что ее наличие не удается установить с помощью обычного рентгеновского снимка и клинического анализа крови.
Чтобы поставить верный диагноз, пульмонолог должен проанализировать все жалобы пациента, собрать анамнез, выяснить наличие астмы у ближайших родственников, провести ряд дополнительных обследований:
- Аускультация.
- Бронхоскопия. Это эндоскопическое исследование дыхательных путей.
- Спирография. Данный метод позволяет измерить объемные и скоростные параметры дыхания.
- Тест с нагрузкой. Диагноз «астма» ставится в том случае, если при вдыхании вещества метахолина работоспособность легких уменьшается на 20%.
- Прием противоастматических препаратов. Если приступ купируется, то диагноз поставлен верно. Данный метод не рекомендуется применять для детей, поскольку возможно возникновение аллергической реакции.
Специалист также может посоветовать пройти такие исследования, как ЭКГ, МРТ, или назначить биопсию, чтобы исключить заболевания сердечной мышцы, наличие новообразования и т.д.
Для лечения кашлевой астмы пульмонолог назначает комплексную терапию, которая подбирается индивидуально для каждого пациента, учитывая на возраст, тяжесть патологического процесса, сопутствующие заболевания.
Кашлевая астма требует исключения провоцирующего фактора. Классическое лечение включает:
- Применение ингалятора с сальбутамолом. Данное вещество является бронхолитиком, стимулирует рецепторы бронхов, купируя спазмы.
- Ипратропия бромид. Еще одно вещество с бронхолитическим и блокирующим эффектом рецепторов гладкой мускулатуры трахей и бронхов.
- Стероиды, которые дают противовоспалительный эффект. Чаще всего они представлены в виде ингаляторов. Ингаляционные стероиды расширяют бронхи во время приступа. Основными являются препараты с беклометазоном. Он оказывает противовоспалительный, противоотечный и противоастматический эффект. Во время приступа также эффективны препараты с бекотидом, будесонидом, флутиказоном,
- Отхаркивающие препараты, действующим веществом которых является бромгексина гидрохлорид. Средства представлены в таблетированной форме или в виде сиропа.
- Лекарственные препараты для повышения иммунитета.
Также пульмонолог может назначить физиотерапевтическое лечение, которое включают курсовое применение электрофореза и регулярное выполнение дыхательной гимнастики.
Астматикам также рекомендуется:
- отказаться от вредных привычек;
- чаще гулять;
- правильно питаться;
- регулярно проветривать комнаты и делать влажную уборку;
- выполнять физические упражнения.
Вовремя начатая терапия тормозит развитие кашлевой астмы и предотвращается ее обострение. При выполнении всех указаний врача-пульмонолога состояние здоровья улучшается через несколько недель.
Кашлевая бронхиальная астма у детей протекает так же, как и у взрослых. Но при этом симптоматика у ребенка зависит от его возраста.
Бронхиальная астма кашлевой формы в этом возрасте возникает как осложнение респираторных заболеваний.
Перед началом приступа нарушается функционирование органов дыхания – нос закладывает, выделяется обильная слизь, грудничок чихает, чешет нос и сильно кашляет. При прослушивании можно обнаружить свистящий хрип, миндалины воспаляются.
Кашлевая астма негативно сказывается и на центральной нервной системе ребенка. Он становится капризным, плохо спит, нервничает, часто нарушается стул (диарея или запор). Приступ может пройти за считанные минуты или длиться несколько дней. При этом даже на расстоянии можно услышать свист при дыхании. Симптомы исчезают самостоятельно, между приступами ребенка ничего не беспокоит.
Определить признаки заболевания в этом возрасте также тяжело, поскольку в 2-3 года все проявления чаще всего бывают скрытыми. Одними из первых признаков считаются частое чихание, беспокойный сон, кашель.
В 4-5 лет дети не обращают внимания на свои ощущения, быстро отвлекаясь. Часто ухудшение самочувствия возникает после активных игр, поскольку движения могут вызвать давление в груди.
Если после физической активности ребенок начинает кашлять, то следует обратиться за консультацией к педиатру. Часто родители, особенно длительно болеющих детей, не обращают внимания на нерегулярные симптомы, что позволяет развиваться заболевания.
В этом возрасте ребенок может объяснить свои ощущения, и диагностика облегчается. Родителям следует обращать внимание на приступы кашля во время сна или после физической нагрузки. Ребенок, поняв эту взаимосвязь, будет стремиться к малоподвижным играм.
При приступе кашля ребенок сгибает корпус, наклоняется вперед, чтобы уменьшить неприятные ощущения.
Чаще всего к 14 годам дети знают об имеющемся заболевании. Важно, чтобы ребенок понимал, когда приближается очередной приступ, и всегда имел при себе ингалятор с нужным препаратом. Родители должны контролировать его наличие и остаток лекарства.
Признаки кашлевой астмы в этом возрасте не имеют каких-либо особенностей. Физическая нагрузка вызывает приступ, но дети, страдающие данным заболеванием, также нуждаются в активных играх и спорте. В данном случае рекомендуется перед выполнением упражнений принять препарат.
Бронхиальная астма в детском и подростковом возрасте часто переходит в стадию ремиссии. Но необходимо следить за наличием провоцирующих факторов всю жизнь, поскольку приступы могут вернуться.
Основные профилактические мероприятия, не позволяющие допустить формирование кашлевого варианта бронхиальной астмы:
- При наличии наследственного фактора вовремя лечить простудные заболевания.
- Минимизировать контакты с различными аллергенами. Исключить из рациона ребенка оранжевые или красные продукты, синтетические красители, шоколад.
- Проводить влажную уборку без использования химических средств.
- Отказаться от активного и пассивного курения.
- Сменить работу, если она связана с вредными производственными факторами.
- Регулярно проводить достаточное время на свежем воздухе.
- Периодически посещать солевые пещеры (галокамеры). В них создается микроклимат, который устраняет симптомы астмы и дает противовоспалительный эффект.
Как видите, эти принципы достаточно просты и доступны для выполнения каждому.
источник
Одним из симптоматических признаков бронхиальной астмы является кашель. При обострении заболевания кашлевой рефлекс может сопровождаться выделением мокроты (незначительным), а может и нет. Чаще всего этот мучительный симптом беспокоит больного в ночное время.
В большинстве случаев астматический кашель сопровождается распространением очагов воспаления на верхние дыхательные пути. Организм естественным образом реагирует на раздражители, которые проникают в дыхательные пути, что и провоцирует кашлевой симптом.
Астматический кашель протекает достаточно специфично. При этом больной делает резкие быстрые вдохи, сменяющиеся длительными и тяжелыми выдохами. В этом случае может наблюдаться значительное расширение легких, которое сопровождается слабыми дыхательными шумами. Иногда присутствуют хрипы и свисты.
Астматический кашель может иметь следующие провоцирующие факторы:
- наследственная предрасположенность, которая связана с нарушением образования вещества, несущее ответственность за выработку антител к аллергенам;
- лишний вес;
- пол человека – мальчики до 15 лет страдают от астмы чаще, чем девочки;
- аллергены – плесень, пыль, пыльца и т. д.;
- вирусы;
- вредные токсические вещества;
- некоторые пищевые продукты;
- лекарственные препараты;
- дым (в том числе и табачный).
ВАЖНО! Надо понимать, что астматический кашель может указывать не только на астму, но и на ряд других заболеваний – астматический бронхит, туберкулез, онкологические процессы в легких.
Как уже было сказано, при бронхиальной астме кашель может быть двух видов:
- Сухой. Никаких выделений и мокроты при этом не происходит. Опасность такого кашля в том, что без лечения он может вызывать удушье. Сухой кашель практически всегда сопровождается болевыми ощущениями в области грудной клетки, проблемами со сном, сильным потоотделением и слабостью;
- Влажный. Если астма возникла на фоне респираторных заболеваний, спровоцированных инфекционными агентами, возможно повышение температуры, развитие признаков интоксикации, появление насморка, а в некоторых случаях удушья. Чаще все влажных астматический кашель диагностируется при холинергической форме заболевания. Лечение такого кашля проводится с учетом лабораторного исследования мокроты.

- Рентгенография. Это исследование помогает выяснить сопутствующие недуги, но если рентген делается не в момент приступа, возможно он не покажет наличие астмы. А вот при удушье на снимке можно будет увидеть значительное уменьшение или полное отсутствие подвижности диафрагмы, усиление прозрачности легочных полей, купола диафрагмы становятся более плотными, подвижность ребер ограничена, сердечные контуры просматриваются нечетко. Кроме того, легочный рисунок может быть деформирован, а пневматизация легких повышена;
- Клинические анализы крови и мочи;
- Аллергическое пробы;
- Ингаляционные тесты;
- Анализ микрофлоры мокроты;
- Определение объема легких – спирография. Это исследование помогает выяснить сколько воздуха в течение минуты попадает в легкие, объем легких, максимальную вместимость органов (то есть резервы легких), определить каков просвет бронхов, и нет ли в них воспалительного процесса.
В принципе все препараты, которые применяются для лечения кашля при бронхиальной астме можно разделить на две категории:
- препараты, купирующие приступ;
- средства для систематического использования.
Форма лекарственных средств может быть разной:
СПРАВКА! Выписанные врачом лекарства для систематического приема должны приниматься больным ежедневно, вне зависимости от самочувствия.
Чаще всего препараты для лечения заболевания используются в виде:
- Таблеток – для систематического лечения.
- Аэрозолей – быстрый и эффективный способ снять приступ удушья. Аэрозольное средство моментально проникает в бронхи и трахею, и в считанные секунды улучшить состояние больного. Побочные эффекты при этом минимальные, поскольку медикаментозные средства оказывают местное влияние.
Для купирования приступа астмы используются бронхолитики. Эта группа препаратов способна не только оказать терапевтическое воздействие, но и оказать неотложную помощь при приступе.
- Бронхорасширители – таблетированные или в форме аэрозолей.При частом использовании эти лекарства могут переставать оказывать нужное воздействие на организм, поэтому ихнадо периодически менять после консультации с врачом.
- Противовоспалительные препараты. Так как обсуждаемый недуг практически всегда сопровождается воспалением,эти средства позволяют снизить частоту приступов.
- При возникновении аллергических реакций в процессе активно принимают участие тучные клетки, поэтому для снятия аллергических астматических проявлений назначаются стабилизаторы клеточных мембран (тучных клеток). Эти вещества останавливают их выброс в кровь, тем самым предотвращая приступы.
- Гормональные бронхолитические препараты. Эти медикаменты обладают очень сильным противовоспалительным эффектом, снижают выделение мокроты, и уменьшают чувствительность организма к аллергенам. Но быстро снять приступ удушья эти средства не могут.
- Препараты нового поколения, которые очень эффективно снижают воспалительный процесс. Они известны как антилейкотриеновые препараты.
- Отхаркивающие медикаментозные средства. Муколитические препараты назначаются для вывода мокроты из бронхов. Это может быть Мукодин, АЦЦ и прочие.
- Антигистаминные препараты выписываются редко.
- Средства, в состав которых входят кромоновые вещества уменьшают просвет бронхов. Их не используют в острый период, а назначают для базового лечения недуга. Это Кромолин, Недокромил, Кетотифен.
- Существуют комбинированные средства для лечения астмы – это комплексы бронхорасширителей и противовоспалительных средств. Их возможно использовать для купирования приступов – Зенхейл, Тевакомб.

ВАЖНО! Антибактериальная терапия показана только в тех случаях, когда отход мокроты очень затруднителен по причине инфекционных процессов.
После того, как пациент обращается к специалисту за консультацией по поводу бронхиальной астмы, врач обязательно детально объяснит как нужно купировать возможный приступ. Однако знать, как помочь человеку в этом случае должен каждый сознательный человек.

- Больного необходимо усадить перед открытым окном или форточкой, чтобы обеспечить ему приток свежего воздуха.
- Расстегнуть или снять стесняющую грудную клетку одежду.
- Если вдох затруднен или присутствует большое количество вязкой мокроты, рекомендуется дать больному молоко с содой или щелочную минеральную воду.
- Если приступы кашля очень сильные можно поставить горчичники или банки.
- В случае кровавой мокроты необходимо срочно вызвать скорую помощь, а до приезда врачей следить, чтобы кровь не попала в легкие и больной не захлебнулся. Для этого человека укладывают на живот и поддерживают руками его голову.
- При повышении температуры можно приложить к голове лед.
- Если приступ возник у ребенка, и он паникует, для расслабления можно сделать легкий массаж грудной клетки и спины.
- Если приступ случился впервые и больной еще не знает какой ингалятор ему надо использовать, для снятия приступа подойдет вода с добавлением соды и йода. На стакан воды достаточно 2 ложек соды и нескольких капель йода. Это смесь для дыхания. При отсутствии эффекта в дальнейшем это средство применять не целесообразно.
- При отсутствии ингалятора можно ввести Эуфиллин внутривенно.
Для купирования приступов используются:
Средства, которые применяются для улучшения отхождения мокроты, могут быть медикаментозными или нетрадиционными. Такие средства раздражающее влияют на слизистую желудка, что в свою очередь стимулирует центр продолговатого мозга, отвечающий за рвотный рефлекс. При этом активность бронхиальных желез повышается, а перистальтика бронхов усиливается. Таким образом выработка мокроты происходит сильнее, кроме того, секрет разжижается, и поэтому легче выводится.

Их применяют в виде экстрактов, отваров, порошков, настоев.
Некоторые эфирные масла тоже могут увеличивать секрецию бронхиальных желез. Это:
- тимиановоемасло;
- анисовое;
- фенхелевое;
- эвкалиптовое.
Ароматические углеводы, которые присутствуют в составе этих масел,напрямую воздействуют на железистые структуры бронхов. Помимо этого, вещества, содержащиеся в эфирных маслах, оказывают противовоспалительное и антимикробное воздействие.
Муколитические медикаментозные средства делятся на следующие виды:
- тиолы – лекарственные препараты на основе мукомиста, ацетилуистеина, мукосольвиа и прочих веществ.
- ферменты претеолитического вида – трипсин, альфахимотрипсин, стрептокиназа и другие.
- другие действующие вещества – аскорбиновая кислота, йодиды калия, гидрокарбонат натрия.
- средства, которые уменьшают вырабатываемую слизь;
- средства с антиадгезивным действием – бикорбанат натрия, Амброксол, Бромгексин.
Наиболее действенные препараты для снижения вязкости и более эффективного вывода мокроты:
- Каделак;
- АЦЦ;
- Лазолван;
- Бромгексин;
- Термопсис;
- Стоптуссин;
- Пектуссин;
- Амброксол;
- Флюдитек;
- Бронхобос.

Важно! Лечение травами должно начинаться только после консультации с врачом и с его одобрения. Нельзя забывать, что бронхиальную астму может провоцировать пыльца растений.
Борьба с болезнью при помощи трав происходит как за счет лекарственных средств того или иного растения, так и за счет наличия полезных веществ, витаминов и антиоксидантов, которые укрепляют иммунную систему организма.
СПРАВКА! Лечение травами вполне может совмещаться с традиционными способами лечения, а также применяется в качестве поддерживающей и профилактической терапии.
Для профилактики заболевания показания для использования траволечения могут быть следующими:
- генетическая предрасположенность к данному недугу;
- физиологические особенности организма;
- инфекционные процессы в дыхательных путях хронического течения;
- астма, возникающая на фоне приема медикаментозных средств, стрессов и эмоциональны перегрузок;
- заболевание, которое обостряется при сильных нагрузках на организм или в результате воздействия холода.
Травы для лечения астмы использовать запрещено в следующих случаях:
- кашель сухой и удушливый;
- затяжной вдох и одышка;
- нехватка воздуха;
- ощущение давления в грудине;
- свист при дыхании;
- удушье.
ВАЖНО! При наличии перечисленных симптомов необходима консультация с врачом и медикаментозное лечение.
Травы, редко провоцирующие аллергические реакции,которые можно использовать при астматических проявлениях:
- куркума – антисептический, противомикробный и противовоспалительный эффект;
- ромашка – противовоспалительный и антигистаминный эффект;
- иссоп – противовоспалительный и обезболивающий эффект;
- солодка – противовоспалительный эффект и нормализация дыхательного процесса;
- мать-и-мачеха – восстанавливает организм после приступов астмы и улучшает пропускаемую способность дыхательных путей;
- гинкобилоба – противоаллергенный и противовоспалительный эффект;
- гринделия – подавляет астматические приступы и улучшает отхождение слизи из дыхательных путей;
- белокопытник – противовоспалительный и антигистаминный эффект.

Кроме того, народная медицина использует для лечения бронхиальной астмы:
Прокрутить через мясорубку 400 гамм репчатого лука, добавить в полученную кашицу литр воды, столовую ложку меда и половину стакана сахарного песка. Затем средство должно кипятиться на медленном огне в течение 3 часов. За это время лук полностью растворяется, но процедить полезное варево все-таки придется.
Принимать по столовой ложке несколько раз в день без привязки к приему пищи. Лук обладает противовоспалительными свойствами, но при наличии приступа может сужать просветы дыхательных путей, поэтому сырой лук при астме использовать не рекомендуется. Что касается варенного лука, он оказывает положительное воздействие и способствует освобождению дыхания.

Калина вообще очень распространенное средство для лечения астмы, аллергиками и людям, склонным к повышению артериального давления рекомендуется принимать калиновый сок.
А вот гипотоникам и беременным женщинам увлекаться калиной не стоит. Несмотря на то, что она приносит организму неоспоримую пользу, являясь противовоспалительным и жаропонижающим средством, она снижает давление и может вызывать различные патологии у плода.
Это растение чем-то напоминает крапиву, только ее листья не снабжены стрекательными клетками, которые оставляют ожоги. Для лечения нужны венчики цветков, поэтому если вы собираетесь запасать сырье самостоятельно, готовьтесь к долгому и кропотливому труду. Для приготовления лекарственного средства на один прием потребуется столовая ложка цветков, вот и представьте сколько потребуется цветков для трехнедельного курса.
Это растение содержит слизь и сапонины, которые оказывают положительное воздействие на бронхолегочную систему, а корме того, очищает кровь от токсинов, предотвращает развитие аллергических реакций и успокаивает нервы. Для приготовления средства нужно залить столовую ложку цветков крутым кипятком в количестве 1 стакан. Настаивать пару часов и пить. В день необходимо выпить три стакана средства.
Зонтичное растение под названием камнеломковый бедренец упоминается в рецептах для лечения астмы нечасто, а зря, поскольку корень этого растения довольно эффективен для лечения этого недуга. Из корня готовят отвар (литр кипятка на две ложки измельченного корня). Настаивать лучше в термосе часов 5-6. Принимать по 100 грамм несколько раз в сутки.
Также можно готовить спиртовую настойку. Для этого необходимо смешать 70% спирт (2 части) и измельченные корни (1 часть). Настаивать корни на спирту нужно в течение недели, а если использовать водку, то потребуется около 3 недель. Для снятия бронхиального спазма достаточно развести 20 капель настойки в столовой ложке воды.
ВАЖНО! Следует отметить, что при лечении травами, имеются противопоказания. Необходимо проконсультироваться у лечащего врача.

- девясил;
- багульник;
- чистотел;
- солодку;
- паслен;
- фиалку;
- веронику;
- эфедру;
- первоцвет;
- бузину и другие.
В некоторых случаях врачи сами настаивают на лечении бронхиальной астмой именно травами и народными средствами, но, если специалист говорит о необходимости медикаментозного лечения, пренебрегать его рекомендациями не следует, особенно, если речь идет о ребенке. В этом случае лечение травами может использоваться в качестве дополнительной терапии к традиционной форме лечение.
Профилактика кашля при бронхиальной астме заключается в следующем:
- систематические прогулки на свежем воздухе;
- избегание контактирования с аллергенами;
- укрепление иммунитета;
- отказ от вредных привычек;
- соблюдение правил здорового образа жизни;
- организация сбалансированного режима питания и сна.
Астма – это достаточно опасное заболевание, которое требует своевременного и грамотного лечения. В противном случае недуг приводит к осложнениям опасным для жизни. Кроме того, само течение астмы напрямую зависит от того насколько быстро будет начато лечения. Поэтому при первых симптомах заболевания необходимо обращаться к врачу, и в точности выполнять все его рекомендации.
Ознакомьтесь визуально о лечении кашля при бронхиальной астме на видео ниже:
источник
Астма кашлевой формы имеет неспецифическую особенность. При таком течении заболевания, возникающий кашель не сопровождается мокротой, поэтому скопившаяся в дыхательных путях слизь, не устраняется. Помимо хронического кашля, длительность которого может достигать 6-8 недель, у больного практически отсутствует характерные для данного заболевания симптомы. Именно поэтому, кашлевая форма бронхиальной астмы трудно диагностируется.
Такой тип заболевания дыхательных органов чаще наблюдается у детей. Если длительный кашель не лечить на ранних этапах, есть вероятность развития классической астмы, проявляющейся более серьезными признаками, часто опасными для жизни человека. По каким симптомам определить кашлевой вариант при бронхиальной астме, и какие методы наиболее эффективны для лечения данной формы заболевания, мы расскажем в нашей статье.
Кашель – это характерный симптом для астмы и других заболеваний дыхательных органов, избавляющий организм и легкие человека от раздражающих факторов. Прежде чем начать лечение болезни, необходимо выявить причину возникновения этого признака, чтобы в дальнейшем исключить контакт с опасным аллергеном.
Специалисты определили несколько наиболее вероятных причин, способствующих развитию кашлевой астмы:
- загрязненная атмосфера, проживание в экологически опасном регионе;
- работа на вредном производстве, а также регулярный контакт с химическими компонентами и другими веществами, способствующими развитию аллергической реакции;
- протекание в организме хронических процессов в острой форме;
- курение и другие вредные пристрастия;
- реакция организма на некоторые лекарственные препараты или продукты питания, содержащие опасные вещества в своем составе;
- частые стрессы, депрессия, повышенная утомляемость, отсутствие полноценного отдыха;
- хронические воспалительные процессы в носоглотке;
- наследственная предрасположенность.
Кашлевая астма проявляется после тесного контакта с раздражителем. Нередко, эта форма сопровождается другими заболеваниями дыхательной системы. Чтобы определить правильный курс лечения, необходимо комплексно обследоваться в медучреждении, по направлению пульмонолога.
Классическая астма проявляется разными симптомами, одним из которых является приступообразный кашель, провоцирующий удушье. Для кашлевой формы более характерен длительный хронический кашель, сопровождающийся отдышкой. Такое состояние может наблюдаться в течение 1-2 месяцев. Усиление симптоматики происходит при непосредственном контакте с аллергеном.
Основные признаки бронхиальной астмы при кашлевой форме:
- сухой кашель без выделения мокроты;
- приступы сильного кашля в ночное и утреннее время (у детей такой симптом может прогрессировать в течение нескольких часов);
- длительное течение симптоматики;
- приступ кашля наблюдается во время физических нагрузок и при вдыхании холодного воздуха.
Если не предпринять адекватных мер для устранения данных признаков, кашлевая форма перейдет в классическую астму, имеющую более серьезные симптомы.
Так как кашлевая астма протекает с единственным симптом – сухим кашлем длительного характера, определить точный диагноз без предварительного обследования, невозможно. Для начала, больному необходимо пройти осмотр специалиста, на котором врач детально изучит историю болезни и прослушает легкие. Как правило, при симптоматике дыхательных заболеваний, пациенту назначается рентгенография и спирометрия, однако эти методы диагностирования не выявляют кашлевую форму астмы.
Чтобы определить данное заболевание, используются более тщательные методы исследования дыхательной системы. Эффективные результаты показывает тест с нагрузкой метахолина, но для такого обследования, необходимо специальное оборудование (не всегда бывает в государственных поликлиниках).
Более приемлемые способы диагностирования кашлевой астмы:
- флюорографическое обследование;
- лабораторный анализ крови и мокроты;
- ЭКГ (проводится для исключения заболеваний сердечно-сосудистой системы);
- рентген носовой пазухи и грудного отдела.
Только комплексная диагностика дыхательной системы пациента, позволяет специалисту установить точный диагноз.
Для устранения кашлевой астмы, больному назначается комплексная медикаментозная терапия. Эффективные лекарственные препараты, позволяют устранить болезненный симптом и купировать острый приступ астмы.
Курс лечения назначается строго в индивидуальной форме. В обязательном порядке учитывается возраст пациента, наличие сопутствующих и хронических заболеваний, особенности протекания и степень тяжести астмы, и другие важные факторы.
В первую очередь, больному нужно исключить контакт с аллергеном, который часто и становится причиной возникновения кашля. Если пациент не может самостоятельно определить, что именно вызывает столь неприятный симптом, могут быть назначены тесты для определения аллергена.
В основу медикаментозного курса при лечении кашлевой астмы входят препараты противовоспалительного действия и лекарства, устраняющие сухой кашель приступообразного характера.
Очень эффективно устраняют сильный кашель по время приступа ингаляторы. Их удобно эксплуатировать в любой ситуации, а за счет компактных размеров, флакон практично переноситься в сумке или в кармане, что особо актуально во время длительных прогулок.
Комплексное лечение кашлевой формы астмы также предусматривает применение бета-2-агонистов и бронхорасширяющих средств. Все лекарственные препараты должны употребляться только по назначению врача, в строго рекомендованной дозировке! Самолечение при таком заболевании недопустимо!
Помимо медикаментозного курса, больному рекомендуется:
- избегать контакта с аллергенами;
- почаще бывать на свежем воздухе;
- соблюдать режим дня;
- придерживаться здорового питания, исключить из повседневного рациона опасные продукты и напитки;
- отказаться от курения, употребления алкоголя;
- очистить жилое пространство от пыли, проводить регулярное проветривание комнат и влажную уборку.
Профилактические рекомендации, позволяющие минимизировать риски развития и рецидивов астматического заболевания:
- Если у человека имеется генетическая предрасположенность к развитию астмы, нельзя допускать длительного течения простудных и вирусных заболеваний дыхательной системы.
- Даже не имея предрасположенности к этой болезни, специалисты рекомендуют каждому человеку, по возможности, избегать контактов с опасными аллергенами.
- Длительно болеющим детям и взрослым людям, рекомендуется посещение солевых пещер. Микроклимат, преобладающий в этих местах, эффективно устраняет болезненную симптоматику и воспалительные процессы в дыхательных органах.
- Производить уборку в доме, лучше без применения химических средств (компоненты, входящие в составы бытовой химии очень опасны для здоровья человека).
- Здоровый образ жизни.
Выполняя все рекомендации специалистов, можно исключить риски опасных приступов астмы и возможных осложнений, характерных для данного заболевания.
Кашлевая астма у детей протекает с аналогичной симптоматикой. Такую болезнь часто называют – хроническим кашлем аллергического характера. Как правило, симптом появляется по причине воздействия определенного раздражителя на дыхательные органы.
По статистическим данным, чаще всегда астматический бронхит и кашлевая форма астмы, возникает после вдыхания домашней пыли, содержащей в своем составе до 80% клещей.
Кроме этого фактора, повлиять на развитие болезни также могут некоторые продукты питания, признанные пищевыми аллергенами. С осторожностью, следует вводить в рацион маленького ребенка коровье молоко и белок куриных яиц.
Кашлевая форма астмы у детей может развиться вследствие других заболеваний дыхательных органов, протекающих в тяжелой форме.
Своевременное лечение позволит исключить риски осложнений, особо опасных для подрастающего организма. Каждый родитель, замечающий у своего ребенка регулярный сухой кашель в ночные или утренние часы, обязан обратиться за помощью к участковому педиатру. Комплексная диагностика позволит врачу установить правильный диагноз и назначить курс эффективного лечения, для устранения болезненного симптома и рисков осложнения болезни.
источник