Как правило, возникновению бронхиальной астмы предшествует состояние предастмы. У пациента присутствуют хронические или частые острые заболевания дыхательных путей с признаками обструкции бронхов в сочетании с наследственной предрасположенностью и наличием проявлений аллергии вне легких. В крови у таких больных можно увидеть повышенное содержание эозинофилов.
Бронхиальная астма бывает трех степеней сложности (по Г.Б. Федосееву): легкой, средней и тяжелой.
Легкая степень характеризуется тем, что симптомы болезни в виде удушья проявляются один-два раза в месяц и быстро пропадают, нередко без всякого лечения. Обострения могут быть, но они короткие – несколько часов. Функция внешнего дыхания в период ремиссии нормальная.
В случае, когда имеется средняя степень, кашель становится продолжительным, появляются более выраженные приступы удушья, сопровождающиеся учащенным сердцебиением. Ночное затруднение дыхание встречаются более 2 раз в месяц, а днем одышка на выдохе появляется чаще, чем 2 раза в неделю. Сильные приступы удушья уже могут быть до 5 раз в год, возможно астматическое состояние, которое купируется парентеральным введением лекарственных средств и применением гормональной терапии.
Тяжелая степень характеризуется приступами удушья, которые происходят достаточно часто — от нескольких раз в неделю до нескольких раз в сутки. Требуется постоянное гормональное лечение.
Проявления заболевания зависят от степени его сложности. Наиболее часто встречающимися симптомами являются: сдавливание и «тяжесть» в груди, одышка, часто повторяющийся кашель, приступы удушья.
Начало заболевания, как правило, сопровождается приступообразным кашлем при котором происходит отхождение мокроты, а также одышкой.
Развитие заболевания проявляется в приступах удушья разной продолжительности и глубины.
Начинается приступ характерными, часто индивидуальными симптомами, так называемым периодом предвестников. Эти симптомы появляются за несколько минут, реже часов и еще реже дней перед приступом. Пациент чихает, беспокоит зуд в глазах, зуд кожи, из носа – обильное отделяемое, кашель, инспираторная одышка разной степени выраженности. Пациент становится раздражительный, настроение меняется в худшую сторону.
Для приступа бронхиальной астмы характерен короткий вдох и длительный выдох (инспираторная одышка). Пациент принимает вынужденное положение, упираясь руками о край постели или опираясь на спинку стула. Во время приступа грудная клетка увеличивается, так как воздух с задержкой и не полностью выходит из легких, поэтому вынужденное положение помогает пациенту. Хрипы свистящие, настолько громкие, что слышны на расстоянии. Лицо бледнеет. В акте дыхания принимает участие вспомогательная мускулатура – межреберные промежутки, диафрагма, мышцы плечевого пояса. Набухают шейные вены. У пациента раздуваются крылья носа, он не может говорить, ловит воздух ртом, испуган, покрывается холодным потом. Начинается мучительный кашель.
Конец приступа сопровождается отхождением вязкой мокроты. Иногда приступ заканчивается рвотой. После очищения бронхов от секрета больной испытывает облегчение и дыхание становится легче.
- Период обратного развития.
После отхождения мокроты приступ заканчивается, в течение некоторого времени пациент может испытывать голод, ему хочется пить, спать или просто отдохнуть, но постепенно через 2-3 дня пациент входит в свой обычный режим. Иногда приступ может продолжаться несколько часов и даже суток подряд. Такое состояние называется астматическим статусом.
Межприступный период может быть разным – от 2-3 недель до нескольких месяцев. Клиника этого периода зависит от тяжести течения бронхиальной астмы, от возраста и длительности заболевания.
источник
В развитии приступа БА различают три периода — предвестников, разгара (удушья) и обратного развития.
Период предвестников наступает за несколько минут, часов, иногда дней до приступа, проявляется вазомоторными реакциями со стороны слизистой оболочки носа (обильным отделением водянистого секрета), чиханием, зудом глаз и кожи,приступообразным кашлем, одышкой, головной болью, усталостью, чрезмерным диурезом, нередко — изменениями настроения (раздражительность, психическая депрессия, мрачные предчувствия).
Период разгара (удушья) характеризуется появлением ощущения нехватки воздуха, сдавления в груди, выраженной экспираторной одышкой. Вдох становится коротким, выдох медленный, в 2-4 раза длиннее вдоха, сопровождается громкими, продолжительными, свистящими хрипами, слышимыми на расстоянии. Одновременно возникает сухой или малопродуктивный приступообразный кашель.
Осмотр. Во время приступа бронхиальной астмы больной принимает вынужденное положение (сидит или стоит, наклонившись вперед или опираясь руками о колени, спинку кровати или край стола), плечи его приподняты, в акт дыхания включается вспомогательная мускулатура (мышцы шеи, спины, плечевого пояса, межреберий, брюшного пресса). Мышцы напряжены; грудная клетка расширена (эмфизематозная форма грудной клетки), межреберные промежутки втянуты, надключичные ямки выбухают, дыхательные экскурсии грудной клетки резко ограничены. Лицо одутловатое, бледное с синюшным оттенком, покрыто холодным потом, выражает страх. Крылья носа раздуваются на вдохе. Шейные вены набухшие. Периодически возникает кашель с отхождением скудного количества вязкой густой мокроты, которая отделяется с трудом и может содержать плотные белые шарики и нити. Дыхание урежается до 10-12 в 1 минуту или учащается. Речь практически невозможна.
Пальпация грудной клетки: определяется ригидность грудной клетки, уплотнение и расширение межреберных промежутков, ослабление голосового дрожания.
Перкуссия легких: выявляются коробочный звук, увеличение высоты стояния верхушек легких, расширение полей Кренига, смещение книзу нижнего края легких, ограничение его экскурсий (признаки острой эмфиземы легких).
Аускультация легких:дыхание над легкими жесткое, выдох резко удлинен, на вдохе и особенно на выдохе выслушиваются сухие различного тембра хрипы, но преобладают хрипы высокого тембра (свистящие) на выдохе.
Тоны сердца приглушены, тахикардия, может выслушиваться акцент IIтона над легочной артерией. Систолическое артериальное давление может незначительно снижаться, диастолическое артериальное давление – повышается. Пульс слабого наполнения, учащен, отмечается дыхательная аритмия. При тяжелом приступе астмы пульс может быть альтернирующим, а порой и парадоксальным.
Общий анализ крови: лейкоцитопения, эозинофилия, лимфоцитоз, может быть повышена СОЭ.
Биохимический анализ крови: возможно повышение уровней С-реактивного протеина, альфа-1-глобулина и гамма-глобулина, сиаловых кислот, серомукоида, фибриногена, гликопротеидов.
Общий анализ мокроты: мокрота стекловидная, вязкая, содержит эозинофилы, кристаллы Шарко-Лейдена, спирали Куршмана.
Рентгенологическое исследование легких:признаки эмфиземы легких (см. ниже).
Период обратного развития приступа. Приступ бронхиальной астмы может разрешиться быстро, без осложнений, а может продолжаться несколько часов, суток с длительным сохранением затрудненного дыхания, недомогания, слабости. Обратное развитие приступа характеризуется появлением продуктивного кашля с отхождением слизистой мокроты, облегчением, а потом и исчезновением одышки. После приступа больные хотят отдохнуть, некоторые из них испытывают голод, жажду.
источник
Типичный приступ бронхиальной астмы чаще всего начинается с ощущения заложенности в носу и стеснения при дыхании. Больной вынужден производить затрудненные и глубокие вдохи, выдох становится все более затрудненным и мучительным. Мышцы брюшного пресса, грудино-ключично-сосцевидные и грудные напрягаются, становятся болезненными при дыхании. Дыхание шумное, с дистанционными хрипами (жужжащими и свистящими). Больной в результате повышения тонуса и спастического сокращения мышц шеи, пояса верхней конечности и спины принимает вынужденное положение с тенденцией к фиксации плечевого пояса: плечи приподняты и сдвинуты вперед, голова как бы втянута в плечи; чаще больной сидит, опираясь руками или как бы повисая на локтях; грудная клетка приподнята и расширена, в основном, за счет переднезаднего ее размера; выражен кифоз. Дыхание затрудненное и глубокое, чаще замедленное (до 10 и меньше в 1 мин). Апноэ исчезает. Грудная клетка в состоянии глубокого вдоха; при вдохе и выдохе она лишь едва движется вверх и вниз, почти не расширяясь. При этом преобладает верхнегрудной тип дыхания: при вдохе поднимаются лопатки и ключицы, голова несколько отходит назад, шея укорачивается, надгортанник приближается к грудине. Диафрагма опущена, межреберные промежутки и подключичные пространства втягиваются, а надключичные пространства выбухают. Живот втянут (спастическое сокращение мышц брюшной стенки), верхняя часть его при вдохе не выпячивается, а еще больше втягивается. Движение диафрагмы при этом нередко парадоксально, т. е. во время вдоха опущенная диафрагма может подниматься вверх и оставаться неподвижной, как бы «трепетать».
Кожа резко бледна с сероватым оттенком. При даже небольшом кашле появляется резкий диффузный цианоз, часто с лиловым или даже с черноватым оттенком.
При перкуссии легких — тимпанический и коробочный перкуторный звук, определяется острое расширение легких (псевдоэмфизема). Конечно, она может сочетаться с истинной эмфиземой легких. Разница между псевдоэмфиземой и эмфиземой состоит в том, что при первой повышенное воздухонаполнение обусловлено растяжением эластичной стромы легких в связи с повышением внутриальвеолярного и внутрибронхиального давления в силу нахождения там большого объема воздуха, особенно за счет увеличения остаточного объема, а при второй — наличием очагов деструкции и разрывом межальвеолярных перегородок.
При аускультации выявляется неравномерность вентиляции, т. е. участии резко ослабленного чередуются с участками жесткого дыхания, меняясь в связи с покашливанием и длительностью приступа. Выслушиваются сухие свистящие и жужжащие хрипы. Неравномерность вентиляции обусловлена неодинаковой проходимостью бронхов, а аускультативная специфика — образованием множественных дистелектазов.
Приступ может закончиться быстро — отхождением вязкой слизистой мокроты, иногда серо-желтоватою цвета (примесь эозинофилов и кристаллов Шарко-Лейдена); в других случаях — постепенно, в течение нескольких часов, дыхание постепенно успокаивается.
Может, однако, наблюдаться астматическое состояние, при котором приступ длится в течение многих часов и даже дней либо после короткого перерыва начинается новый приступ. Эти случаи опасны для жизни вследствие прогрессирующей гипоксии.
В настоящее время принято выделять 3 стадии астматического состояния. Основным отличием приступа бронхиальной астмы от I стадии астматического состояния является рефрактерность к стимуляторам бета-рецепторов или даже парадоксальная реакция на их введение — синдром «рикошета», а также несоответствие между интенсивностью дистанционных хрипов и сравнительной скудостью аускультативных данных. Все эти явления сопровождаются устойчивой к сердечным гликозидам тахикардией (поэтому применять последние нецелесообразно, тем более, что они обусловливают еще большую гипертензию в малом круге кровообращения, усиливая ударный объем сердца правого желудочка), тенденцией к артериальной гипертензии, появлением тахипноэ при сохранении экскурсии грудной клетки, цианоз хотя и диффузный, но бледно-сероватого оттенка, часто гипертермия конечностей. При II стадии астматического состояния по сравнению с I стадией отмечается ослабление экскурсий грудной клетки, нарастание страха и психомоторного возбуждения, цианоза, еще меньшая выраженность аускультативных проявлений, дыхание становится резко ослабленным, артериальное давление снижается, резко уменьшается наполнение пульса, гипертермия исчезает. При III стадии (астматическая кома) появляется дыхательная аритмия, при которой тахипноэ сочетается с олигопноэ, исчезают дистанционные и аускультативно определяемые хрипы, почти не выслушивается дыхание, пульс становится нитевидным, артериальное давление резко снижается, вплоть до невозможности измерять его (коллапс), отмечается потеря сознания, гипертермия сменяется гипотермией.
Длительность стадии астматического состояния различна, что зависит от выраженности обтурации бронхов и распространения обтурирующего секрета на крупные бронхи, а также времени подключения интенсивной терапии.
Если отсутствие мокроты не свидетельствует против бронхиальной астмы, то наличие ее при содержании в ней эозинофилов является патогномоничным для бронхиальной астмы. При бронхиальной астме в мокроте могут быть и другие характерные включения. Могут быть и клеточные включения. Клетки эти подчас настолько изменены, что они характеризуются как атипичные, или более того — как раковые. Конгломераты раковых клеток менее компактны, имеют узловатое очертание, большинство клеток вакуолизировано, содержит ядра, характерные для злокачественных опухолей. Таким образом, различные атипичные клетки в мокроте, где имеются и эозинофилы, не есть свидетельство рака, а скорее есть свидетельство тяжелого аллергического бронхита, являющегося одним из компонентов астмы.
Своеобразие клиники бронхиальной астмы состоит в том, что заболевание характеризуется тяжелым состоянием больного во время приступа, а тем более, при астматическом состоянии, и благополучным или относительно благополучным — в межприступном периоде.
Больных, находящихся в межприступном периоде бронхиальной астмы, можно разделить на две группы, дна клинических варианта: I группа — это больные, у которых каких-либо клинических признаков бронхиальной астмы или заболеваний легких не отмечается; II группа — это больные, у которых обнаруживается бронхит, эмфизема легких, хроническая пневмония, пневмосклероз, бронхоэктазии и др.
В одних случаях эти заболевания связаны с бронхиальной астмой, осложняя ее, в других — предшествуют ей и приводят к ней. Особенно это относится к хроническому бронхиту. Следовательно, межприступный период у больных первой группы характеризуется лишь признаками эндобронхита (I стадия хронического бронхита) и отдельными чисто аллергическими малосимптомными проявлениями.
Межприступный период у больных II группы имеет ярко очерченную клинику, проявляющуюся признаками хронического бронхита (II и III стадий), эмфиземы легких, пневмосклероза, ателектазов, бронхоэктазии и связанной с этими процессами недостаточности легких.
Следовательно, клиника межприступного периода характеризуется не столько клиническими проявлениями самой бронхиальной астмы, сколько ее осложнениями. Разумеется, выраженность симптомов межприступного периода зависит от длительности заболевания, частоты и интенсивности приступов, а также от эффективности лечения.
В заключение следует подчеркнуть, что, по существу, легче дифференцировать этиологические и патогенетические формы применительно к I группе (выделенной по особенностям межприступного периода). При II группе дифференциальная диагностика бронхиальной астмы, которая либо эволюционировала из I группы, либо возникла как следствие сенсибилизации возбудителями хронических воспалительных процессов в бронхолегочном аппарате или аутосенсибилизации тканями, в которых обитают указанные возбудители, имеющие с ними общие антигенные детерминанты, с бронхообтурационным синдромом инфекционного генеза чрезвычайно затруднительна, но необходима. Это положение особенно важно при определении возможностей для проведения специфической иммунотерапии.
Прошло четыре дня с тех пор, как вы видели нашего больного. Уже за первые два дня пребывания в клинике состояние больного значительно улучшилось. Сегодня вновь возвратимся к больному и постараемся разобрать его в клинико-аллергологическом аспекте.
Больной выведен из астматического состояния, возвратимся к анамнезу, собранному у самого больного. Начала заболевания не помнит, но кашляет давно. Кашель не постоянный. Связать с какой-нибудь причиной не может, но охлаждение, вдыхание холодного воздуха, пребывание в накуренных помещениях приводит к усилению, а порой к приступам кашля. Особенно кашель усилился в течение последнего месяца, когда стал работать на автогенной сварке. Отмечает, что во время сварки появлялся приступ кашля. Порой вынужден был прекращать работу, выходить на свежий воздух, чтобы отдышаться и откашляться. Больному казалось, что это связано с простудой, тем более, что месяц назад во время рыбной ловли упал с лодки в воду, после чего на теле появились волдыри. Последнюю неделю кашель уже не прекращался, наступило удушье.
В анамнезе жизни — частые простуды в течение последних лет. Заболеваний детства не помнит. Много курит. Умеренно употребляет алкоголь.
источник
Классическим проявлением болезни является приступ экспираторного удушья, который провоцируется контактом с внешним аллергеном, обострением бронхолегочной инфекции, физической нагрузкой и другими факторами. В начальной стадии болезни эквивалентом приступа удушья может быть приступообразный непродуктивный кашель или короткий эпизод затрудненного свистящего дыхания (дыхательный дискомфорт).
В развитии приступа удушья различают 3 периода.
1.Период предвестников проявляется першением в горле, заложенностью носа, чиханием, зудом глаз и кожи, отеком Квинке. Характерно появление приступообразного надсадного кашля, который сопровождается чувством заложенности в груди и нарастающей экспираторной одышкой. Мокрота не отходит.
2.В периоде разгара приступа больной ощущает чувство нехватки воздуха и затрудненного дыхания. Вдох короткий, выдох резко затруднен, сопровождается сухими свистящими хрипами, слышными на расстоянии (дистанционными). Из-за нехватки воздуха больной не может произносить длинные фразы. Лицо выражает страдание и испуг.
Кожные покровы бледные, нарастает серый цианоз. Положение больного вынужденное с фиксацией плечевого пояса – сидит или стоит, опираясь руками на колени или край кровати, что позволяет подключить к дыханию вспомогательную дыхательную мускулатуру. Грудная клетка вздута, ее движения при дыхании резко ограничены. Надключичные ямки выбухают. Число дыхательных движений 20 – 24 в минуту. При перкуссии над легкими определяется коробочный звук из-за значительного увеличения воздушности легких. При аускультации выслушивается ослабленное дыхание с удлиненным выдохом. Над всей поверхностью легких выслушиваются сухие свистящие хрипы, более интенсивные во время выдоха. Тоны сердца приглушены, тахикардия до 100 –120 в минуту, акцент II тона над легочной артерией, повышение АД. На фоне приема симпатомиметиков или эуфиллина возможна экстрасистолия.
3. Под действием лекарственных препаратов или, реже, спонтанно начинается период обратного развития приступа – появляется кашель с отхождением тягучей, “стекловидной” мокроты, иногда в виде слепков бронхов. Уменьшается одышка, дыхание становится свободным. Продолжительность приступа удушья варьирует от нескольких десятков минут до нескольких часов и даже суток.
Время возникновения, частота и выраженность приступов удушья, а также клинические признаки в межприступном периоде зависят от клинико-патогенетического варианта астмы, степени тяжести, фазы болезни, наличия осложнений и сопутствующих заболеваний.
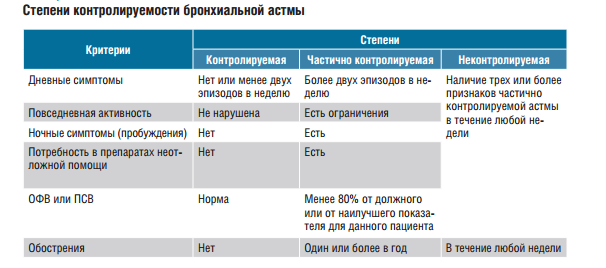
Интермиттирующая астма характеризуется редкими, случайными респираторными симптомами с сопутствующим им снижением ПСВ (при нормальных значениях ПСВ между эпизодами ухудшения состояния). Пациенты являются, как правило, атопиками, у которых симптомы болезни появляются только при контакте с аллергенами.
Персистирующая астма характеризуется периодическими, различной степени тяжести периодами обострения (неконтролируемая астма) и ремиссии (контролируемая).
На долю легкой формы бронхиальной астмы приходится около 60% всех случаев болезни, среднетяжелой и тяжелой – по 20%.
Различные клинико-патогенетические варианты астмы имеют свои характерные особенности.
Атопическая астма.Характерно выявление специфических аллергенов окружающей среды, сенсибилизация к которым приводит к клиническим проявлениям астмы. Наиболее часто такими аллергенами являются: пыльца растений, шерсть животных, домашняя пыль, продукты бытовой химии и парфюмерии, промышленные выбросы. Атопическая форма астмы, вызванная пыльцой растений, например, амброзии, отличается сезонностью обострений, связанной с наибольшей концентрацией аллергена в воздухе.
Характерно сочетание атопической астмы с поллинозами (аллергическим ринитом, конъюнктивитом, крапивницей и др.). В лечении данной группы больных большое значение придается элиминации аллергенов и проведению аллергенспецифической иммунотерапии.
Инфекционно-зависимая астмаразвивается на фоне острых или хронических инфекционных заболеваний дыхательных путей (пневмонии, бронхиты). Играют роль сенсибилизация организма к бактериям и вирусам, а также прямое повреждающее действие инфекционных агентов, в частности респираторно-синцитиального (РС) вируса, на β2— рецепторный аппарат бронхов с формированием гиперреактивности бронхов. Установлена длительная персистенция РС вирусов в дыхательных путях, что поддерживает аллергическое воспаление.
У большинства больных инфекционно-зависимая форма астмы развивается на фоне хронического обструктивного бронхита, отличаясь частыми обострениями, тяжестью течения, рефрактерностью к бронхолитической терапии, зависимостью от гормональной терапии, быстрым развитием легочных и внелегочных осложнений – эмфиземы легких, хронического легочного сердца и др. В финале эта форма астмы приобретает признаки ХОБЛ.
Аспириновая астма. Причиной ее развития является нарушение метаболизма арахидоновой кислоты в организме на фоне применения НПВС, в том числе ацетилсалициловой кислоты, являющихся ингибиторами циклооксигеназы. При приеме НПВС в чистом виде или в составе комбинированных препаратов (цитрамон, пенталгин, седалгин, теофедрин и др.), арахидоновая кислота расщепляется по липооксигеназному пути преимущественно на лейкотриены, обладающие выраженными бронхоконстрикторными свойствами. Нередко больные с данной формой астмы реагируют удушьем на желтый пищевой краситель тартразин и пищевые консерванты, содержащие салицилаты.
Аспириновая астма часто дебютирует с аллергического ринита, который переходит в полипозную риносинусопатию. В дальнейшем присоединяются приступы удушья. У многих больных респираторные симптомы сочетаются с желудочно-кишечной диспепсией, что составляет “аспириновую триаду”. Аспириновая форма астмы часто присоединяется к атопической или инфекционно-зависимой астме и характеризуется тяжелым течением.
Осложнения бронхиальной астмы.Различают легочные осложнения – астматический статус, прогрессирующая дыхательная недостаточность, эмфизема легких, спонтанный пневмоторакс, пневмония и внелегочные – острое и хроническое легочное сердце, аритмии сердца и инфаркт миокарда в результате передозировки симпатомиметиков, асистолия на высоте астматического статуса.
Эмфизема легких, легочная гипертензия и хроническое легочное сердце развиваются обычно у больных бронхиальной астмой с сопутствующим хроническим обструктивным бронхитом.
Наиболее частым и грозным осложнением является астматический статус, под которым понимают необычный по тяжести и продолжительности астматический приступ, резистентный к обычной бронхолитической терапии и угрожающий жизни больного. Наиболее часто провоцируют развитие астматического статуса следующие факторы:
— передозировка ингаляционных β2 – адреномиметиков;
— бесконтрольный прием кортикостероидных препаратов, необоснованная отмена длительно проводимой гормональной терапии;
— обострение хронической или присоединение острой инфекции дыхательных путей;
— прием НПВС, злоупотребление алкоголем, снотворными и седативными
— массивное воздействие специфических антигенов, к которым сенсибилизрованы дыхательные пути больного бронхиальной астмой;
— неудачно начатая специфическая гипосенсибилизирующая терапия.
Астматический статус имеет следующие признаки, отличающие его от тяжелого приступа удушья:
— выраженная, остро прогрессирующая дыхательная недостаточность, обусловленная нарушением дренажной функции бронхов и бронхиальной обструкцией;
— резистентность к симпатомиметикам и другим бронхолитикам;
— развитие гиперкапнии и гипоксии тканей, гипоксемической комы;
— развитие острого легочного сердца.
Различают анафилактическую и метаболическую формы астматического статуса. Анафилактическая форма развивается мгновенно, как анафилактический шок, в момент контакта с аллергеном в результате гиперергической реакции немедленного типа. Наиболее часто анафилактическую форму статуса провоцирует прием лекарственных препаратов (антибиотиков, сульфаниламидов, белковых препаратов, ферментов, НПВС). В результате мгновенного генерализованного бронхоспазма развивается тотальная бронхиальная обструкция, завершающаяся асфиксией.
Значительно чаще встречается метаболическая форма астматического статуса. Она развивается постепенно в течение нескольких часов или дней в результате блокады β2— рецепторов бронхов промежуточными продуктами метаболизма лекарственных и эндогенных симпатомиметиков и катехоламинов. Развивается выраженная бронхиальная обструкция, обусловленная отеком бронхиальной стенки, бронхоспазмом, обтурацией бронхов слизистыми пробками, нарушением бронхиального дренажа.
При метаболической форме астматического статуса выделяют три стадии:
1 стадия (относительной компенсации, резистентности к симпатомиметикам) характеризуется развитием длительно не купирующегося приступа удушья. Больные возбуждены, испытывают чувство страха в связи с отсутствием эффекта от проводимой терапии. Наблюдается экспираторная одышка, нарастающий диффузный цианоз и потливость, непродуктивный кашель. Перкуторно над легкими определяется коробочный звук, аускультативно – сухие свистящие хрипы. Слышны дистанционные сухие хрипы. Частота дыхания – 22 –28 в 1 минуту. Тахикардия в пределах 100 –110 ударов в 1 минуту. Развиваются гипервентиляция, умеренная гипоксемия и гипокапния, ОФВ1 снижается до 30% от должной величины.
II стадия (декомпенсации или “немого легкого”). Состояние больного тяжелое. Нарастает дыхательная недостаточность. Частота дыхания более 30 в 1 минуту. Выраженный диффузный серый цианоз. Дыхание поверхностное. Возбуждение больного сменяется угнетением сознания. При аускультации выявляются участки “ немого легкого”, над которыми дыхание не проводится и хрипы не слышны (вследствие закупорки бронхов слизистыми пробками). При скудной аускультативной картине хорошо выслушиваются дистанционные хрипы. Пульс слабый, тахикардия до 120 ударов в 1 минуту, аритмия, АД снижено. Гипервентиляция сменяется гиповентиляцией, нарастает артериальная гипоксемия, появляются гиперкапния и респираторный ацидоз. ОФВ1
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Учись учиться, не учась! 10022 — 

источник
Бронх. астма принадлежит к числу наиболее распростр. аллергических заболеваний. Заболеваемость детей выше, чем у взрослых.
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, характеризующееся повторными эпизодами обратимой бронхиальной обструкции, вызванной хроническим аллергическим воспалением и гиперреактивностью бронхов. Бронхиальная астма проявляется приступообразным кашлем, затруднениями дыхания или приступами удушья. Патогенез бронхиальной астмы сложен и многообразен, причем представления о природе заболевания значительно изменились в последнее время. По современным представлениям в основе бронхиальной астмы лежат хроническое аллергическое воспаление и гиперреактивность бронхов. Поэтому независимо от степени тяжести и даже в период стойкой ремиссии, когда нет никаких признаков заболевания, бронхиальная астма является хроническим воспалительным заболеванием дыхательных путей. Основные клетки, которые вызывают это специфическое воспаление путем выделения специальных веществ — эозинофилы.
Б результате воспалительного процесса развиваются 4 механизма бронхиальной обструкции (закупорки бронхов):
• острый бронхоспазм (сужение бронхов),
• образование вязкой слизистой мокроты,
• склеротическая (рубцовая) перестройка бронхиального дерева.
Обструкция бронхов при астме в основном обратима, то есть под действием лечения нормальная проходимость бронхов восстанавливается. Однако длительное течение неконтролируемой астмы ведет к грубым морфофункциональным изменениям, характеризующимся нарушением кровоснабжения, склерозу стенки бронхов и формированию необратимой обструкции бронхов. Поэтому очень важно рано выявить астму и правильно ее лечить.
Классификация по этиологическому фактору:
•атопическая (экзогенная, аллергическая, иммунологическая)
• неатопическая (эндогенная, неиммунологическая).
Атопия (аллергия) — это генетически обусловленное состояние, при котором в организме в ответ на воздействие аллергенов вырабатывается избыточное количество специфических веществ (прежде всего — иммуноглобулин IgE). Это важнейший предрасполагающий фактор развития бронхиальной астмы. У детей этот механизм развития болезни является основным. Атопия может наследоваться более чем в 30% случаев.
При неатопическом варианте основным механизмом является гиперреактивность бронхов, определяемая как повышенная чувствительность дыхательных путей (повышенная готовность бронхов к сужению) к стимулам, безразличным для здоровых лиц. При этой форме болезни пусковыми агентами могут выступать респираторные инфекции, холод, резкие запахи, эндокринные и нервно-психические расстройства, профессиональные факторы и аэрополлютанты неаллергенной природы.
Факторы риска развития бронхиальной астмы:
1. Внутренние факторы — генетическая предрасположенность, атопия, гиперреактивность.
2. Внешние факторы (способствующие развитию заболевания у предрасположенных к этому людей):
• аллергены (бытовые (домашняя и библиотечная пыль), пыльцевые (пыльца деревьев, трав, др растений), эпидермальные (шерсть и перхоть животных), пищевые, лекарственные). Самым активным аллергеном домашней пыли являются аллергены микроскопических дерматофагоидных клещей.
• Курение (пассивное и активное)
Факторы, провоцирующие обострения бронхиальной астмы (триггеры):
• Домашние и внешние аллергены, • Поллютанты, • Респираторные инфекции, • Физическая нагрузка и гипервентиляция, • Изменение погодных условий, холод, • Двуокись серы, • Пища, пищевые добавки, лекарства, • Эмоциональные перегрузки, • Курение (активное и пассивное), • Домашние аэрозоли, запахи краски и др.
Установление причинной связи аллергена с появлением приступа имеет большое диагностическое значение в плане лечения и предупреждения дальнейшего контакта с ним больного. Наиболее значимыми для развития астмы являются ингаляционные аллергены.
Основные симптомы:• кашель, • свистящее дыхание (свистящие хрипы на выдохе, слышные на расстоянии), • стеснение в груди и одышка,
Наиболее типичный симптом бронхиальной астмы — приступ удушья, который возникает при воздействии на организм пускового фактора (триггера). У многих больных развитию приступа предшествуют продромальные явления — зуд в носу, чиханье, сукой приступообразный кашель, чувство «першения в горле» и др. Обычно приступ астмы начинается ночью или ранним утром, больной просыпается от чувства тяжести в груди и нехватки воздуха, на расстоянии слышатся свистящие хрипы. Во время приступа больной принимает вынужденное сидячее положение с наклоном вперед, опирается локтями на колени, при этом плечи немного подняты и сдвинуты вперед, голова втянута в плечи, грудная клетка как бы застывает в состоянии вдоха. Больной бледен, кожные покровы с синюшным оттенком, покрыты потом.
Затруднен преимущественно выдох. Вдох короткий, за которым наступает продолжительный, очень тяжелый выдох. В дыхании участвуют также мышцы верхнего плечевого пояса. При аускультации в легких на фоне ослабленного везикулярного или жесткого дыхания прослушивается большое количество сухих свистящих хрипов. В момент приступа удушья мокрота отсутствует и только после его купирования начинает отходить в небольшом количестве в виде «слепков бронхов» вязкой консистенции.
Если приступ длительно не купируется — развивается астматический статус, который характеризуется стойкой и длительной бронхиальной обструкцией, нарушением дренажной функции бронхов и нарастанием дыхательной недостаточности.
По степени тяжести различают бронхиальную астму легкого, сред нетяжелого и тяжелого течения. Тяжесть заболевания определяется врачом на основании частоты, тяжести и продолжительности симптомов заболевания, а также состояние больного в периоды ремиссии, исследования функции внешнего дыхания, лабораторных данных.
При легкой степени тяжести течение заболевания обычно характеризуется отсутствием классических развернутых приступов удушья, симптомы отмечаются менее 1-2 раз в неделю и кратковременны.
Астма тяжелого течения характеризуется частыми обострениями заболевания, представляющими опасность для жизни пациента. Осложнения: асфиксия, острая сердечная недостаточность и др.
Диагностика: в мокроте наблюдаются большое количество эозинофиловт кристаллы Шарко— Лейдена (продукты распада эозинофилов), спирали Куршмана (слепки из бронхов). В периферической крови также увеличивается количество эозинофилов (до 7—15%). При биохимическом исследовании крви — повышенный уровень IgE. Для выявления причинных аллергенов в межприступный период проводят кожные аллергические пробы. Обязательно регулярное исследования функции внешнего дыхания для определения степени бронхиальной обструкции.
Астму еще не научились полностью вылечивать, но ее можно и нужно контролировать. При правильном постоянном лечении астма не ограничивает физическую активность и не приводит к снижению качества жизни. Больной астмой не должен считать, что его удел — инвалидность, среди больных астмой есть известные политики и певцы (Николай Гуляев), артисты балета и чемпионы Олимпийских Игр.
В качестве наиболее доступного и удобного в амбулаторной практике метода мониторирования астмы используется определение пиковой скорости выдоха с помощью пикфлоуметра и ведение специального дневника с записью показателей. Ежедневная пикфлоуметрия позволяет судить об амплитуде суточных колебаний пиковой скорости выдоха как критерия достаточности проводимой терапии, а также может свидетельствовать о наступлении обострения заболевания. Ухудшение показателей при пикфлоуметрии отмечается раньше, чем больной сам почувствует появление первых клинических признаков ухудшения состояния и развития обострения, что дает ему возможность своевременно принять необходимые меры или обратится к врачу.
Лечение: самое главное в лечении больного выявить значимые аллергены и устранить контакт с ними. Если это невозможно, нужно сделать все для того, чтобы уменьшить экспозицию данных агентов. Особую значимость имеют сенсибилизация аллергенами бытового окружения пациента, что заставляет применять мероприятия, направленные на снижение их концентрации в жилище пациента. Наличие профессиональной астмы побуждает рассматривать вопрос о смене рабочего места пациента. Важнейшими аспектами санитарно-гигиенических мероприятий является соблюдение гипоаллергенной диеты, поддержание чистоты воздуха в жилище пациента, отказ от курения.
Лучший способ введения лекарств при астме — ингаляционный. Поэтому основные против о астматические препараты выпускаются в виде дозированных аэрозолей (карманные ингаляторы). Все препараты делятся в основном на 2 вида:
— для длительного (базисного) противовоспалительного лечения;
— для быстрого расширения бронхов и снятия приступа удушья (бронходилататоры). Базисную терапию больной, как правило, должен получать ежедневно для эффективного воздействия на хроническое воспаление бронхов, а бронходилататоры ситуационно, при развитии приступа. В зависимости от тяжести течения астмы врач назначает негормональные противовоспалительные средства или глюкокортикостероиды (гормональные).
При необходимости может быть назначена специфическая гипиосенсибилизация (постепенное привыкание к аллергену). В некоторых случаях хороший эффект дает спелеолечение (соляные пещеры).
Образовательная программа предусматривает обучение больного навыкам самопомощи при развитии приступа, дает необходимые знания о природе заболевания, методах профилактики обострений и способах уменьшения побочных эффектов проводимого лечения. Важное значение придается преодолению чувства неуверенности в себе, снятия тревожности. Показано санаторно-курортное лечение: курорты Крыма, Кисловодск.
Прогноз. При атопической форме прогноз более хороший, когда удается выявить специфический аллерген и более не контактировать с ним.
Профилактика. К профилактике бронхиальной астмы относится борьба с загрязнением окружающей среды, контроль за качеством пищи, обеспечение необходимых условий работы на химических предприятиях. Большое значение имеет пропаганда грудного вскармливания, профилактика аллергических заболеваний, активное физическое воспитание. Профилактика бронхиальной астмы включает также своевременную санацию очагов инфекции, предупреждение острых респираторных заболеваний.
Профилактика обострений бронхиальной астмы включает в себя устранение причинных факторов, гипоаллергенная диета, следование рекомендуемым схемам медикаментозной терапии, динамическое наблюдение за пациентом, устранении избыточной влажности и плесени в жилых помещениях, мероприятия по удалению клещей, регулярные проветривания и влажные уборки помещений. При аллергии на домашнюю пыль следует использовать только гипоаллергенные постельные принадлежности (синтепон или ватные), лучше отказаться от ковров, не убранных за стекло книг и других предметов, на которых скапливается пыль. Больным с пыльцевой аллергией следует ограничить пребывание на свежем воздухе во время цветения растений, вызывающих аллергию.
источник
Бронхиальной астмой называют хроническое заболевание, поражающее дыхательный пути. Патогенетической основой является аллергическое воспаление и гиперреактивность бронхов.
Бронхиальная астма в межприступный период может сопровождаться одышкой, хрипами в легких, кашлем, ощущением сжатия в области груди при тяжелой форме болезни.
Подобные симптомы в основном тревожат рано утром или ночью. Легкая и средняя формы заболевания могут протекать бессимптомно.
Это заболевание дыхательной системы, развивающееся в бронхах, не является инфекционным воспалением. Приступ удушья начинается после воздействия раздражителя. В качестве провоцирующего фактора могут выступать такие нарушения:
- сбой работы иммунной системы;
- расстройство вегетативной нервной системы;
- патологическая чувствительность рецепторов слизистой оболочки бронхов к аллергическим веществам;
- нарушение работы органов эндокринной системы.
Случаи удушья при бронхиальной астме в межприступном периоде отсутствуют. Чтобы продлить его, пациенты должны систематически применять поддерживающие препараты.
После длительного изучения БА ученые установили основные причины развития болезни.
- Наследственная предрасположенность. Если астма у обоих родителей, то риск ее появления у ребенка равен 80%.
- Промышленные аллергены (пыль, химические вещества) чаще всего воздействуют на работников фабрик по выращиванию птиц, ткацких и прядильных цехов, химических заводов.
- Летучие аллергены, присутствующие в выхлопных газах и дыме.
- Неправильное питание.
- Хронический бронхит и часто повторяющиеся инфекции дыхательных путей.
- Постоянный контакт с бытовой пылью.
- Сезонная аллергия.
Болезнь прогрессирует периодически. Она может протекать в нескольких формах и отличаться степенью тяжести. В зависимости от характера развития, БА сопровождается определенными осложнениями.
Существуют такие клинические формы:
- неинфекционная аллергическая – развивается под воздействием аллергенов. Приступы кашля происходят периодически, при дыхании слышны свисты, возникает одышка. Кроме того, человек пытается часто делать вдохи и выдохи. Со временем состояние может усугубиться;
- инфекционная аллергическая форма развивается на фоне бронхолегочной инфекции, а также воспалений в носоглотке;
- смешанная БА по своим проявлениям напоминает астму инфекционно-аллергической формы. К списку частых жалоб можно отнести пароксизмальный кашель, удушье, одышку, ярко выраженные хрипы, а также ощущение сжатия грудной клетки.
По степени тяжести БА бывает:
- 1 степени – легкая эпизодическая. Не отмечается ярко выраженных приступов удушья. Характерным признаком являются приступы кашля, которые днем тревожат раз в неделю, а ночью – около двух раз в месяц. Такую интермиттирующую форму течения часто диагностируют в начале развития болезни;
- 2 степени — персистирующая с легким течением.Удушье случается редко и быстро проходит. При обследовании в межприступном периоде проблемы со здоровьем не выявляются;
- 3 степени – персистирующая со среднетяжелым течением. Приступы удушья тревожат часто. Человек не может прилагать большие физические усилия для выполнения тех или иных работ;
- 4 степени — персистирующая с тяжелым течением. Приступы становятся затяжными. Наблюдаются органические изменения не только в бронхах и легких, но и в остальных органах. Организм подвергается постоянному кислородному голоданию. Больной становится практически нетрудоспособным.
Приступ бронхиальной астмы начинается внезапно. Несмотря на это, можно обнаружить его скорое наступление по таким симптомам:
- дискомфорт в груди;
- частое чихание;
- кашель.
Удушье может начаться ночью. Больному тяжело дышать, его мучает тяжелая одышка и невозможность откашляться. Для облегчения симптоматики приходится принять сидячее положение или согнуться и опереться на руки.
Если затяжное удушье не устранить с помощью бронхорасширяющих препаратов, то развивается астматический статус. Подобное состояние может быть метаболической или анафилактической формы.
Во втором случае происходит очень быстрое прогрессирование симптомов. Метаболическая форма характеризуется постепенным нарастанием тяжести удушья. Она развивается, если меры для купирования приступа не были приняты или оказались неэффективными.
Если приступ благополучно купирован, дыхание больного нормализуется, он может нормально откашляться и расслабиться.
В межприступный период бронхиальной астмы врач может оценить тяжесть недуга, а также разработать эффективную схему лечения. Также выявляют, сохраняются ли в этот период кашель и одышка, уточняют, страдает ли пациент повышенной утомляемостью и снижением работоспособности.
Кроме того, в это время удается подобрать оптимальный пакет лекарств, определить дозировку и выявить возможные побочные эффекты. В запущенном случае межприступный период бронхиальной астмы уменьшается, а периодичность приступов учащается.
Течение астмы во время ремиссии не сопровождается симптомами, характерными для любой степени болезни. Негативные проявления могут быть при условии развития тяжелой степени недуга.
Если возникли подозрения на появление БА, то в межприступный период больному нужно показаться врачу для уточнения своего состояния и выявления истинной причины заболевания.
Это также необходимо для разработки эффективной схемы лечения. При тщательном обследовании пациента врач сможет отличить бронхиальную астму от других заболеваний органов дыхания.
Клиника в межприступном периоде бронхиальной астмы зависит от тяжести течения болезни. Например, при средней тяжести и тяжелом течении заболевания обнаруживаются нарушения бронхиальной проходимости. Также наблюдается эозинофилия и повышение содержания в крови IgE.
В межприступном периоде при тяжелой атопической бронхиальной астме состояние у больного может осложняться по причине плохой бронхиальной проходимости. В данном случае симптомы заболевания могут проявляться в виде одышки, периодических хрипов, затрудненного дыхания.
У больных между приступами может не быть характерных симптомов заболевания. В некоторых случаях выявляются только свистящие хрипы при аускультации. Это явление подтверждает наличие остаточной бронхиальной обструкции. Иногда хрипы могут обнаруживаться при форсированном выдохе.
В межприступном периоде при бронхиальной астме применяют гипосенсибилизирующую терапию. Специфическая гипосенсибилизация достаточно эффективна при лечении аллергической формы болезни.
Такая терапия бронхиальной астмы в межприступный период предусматривает введение под кожу вакцины, содержащей микродозу вызывающих обострение астмы аллергенов. Схема подобного лечения определяется индивидуально, исходя из реакции пациента на вакцину.
Врач может назначить уколы каждый день или с периодичностью 4-5 дней. Курс лечения предполагает применение препаратов на протяжении примерно 2-3 лет.
Если наблюдается повышенная чувствительность организма к бытовой пыли или бактериям, то лечение проводится на протяжении всего года. В случае развития аллергии на пыльцу достаточно проводить терапию осенью и весной.
Эффективность этого метода лечения объясняется выработкой иммунитета и формированием блокирующих антител в организме больного.
Если имеются противопоказания к проведению специфической сенсибилизации, то специалист назначит неспецифическую гипосенсибилизацию с применением гистаглобина.
Курс лечения – до пяти уколов, при этом интервал между манипуляциями составляет три дня. При необходимости терапевтический курс повторяют через полгода.
У детей с БА часто обнаруживают хронические инфекции. Как правило, в межприступный период их требуется устранять в первую очередь. Также положительное воздействие оказывают закаливание организма, лечебная физкультура, рефлексотерапия, специальный массаж, оздоровление в санаториях.
Для предупреждения обострений в межприступном периоде рекомендовано применение бета2-адреностимуляторов. Если имеются сердечно-сосудистые заболевания, то такие препараты следует использовать с осторожностью. Также назначаются кромоны, а при тяжелой форме заболевания – кортикостероиды.
Обычно бета-адреностимуляторы выпускаются в виде дозированных аэрозолей. В межприступном периоде стоит делать по два вдоха 3-4 раза за день. Для облегчения использования препарат можно снабдить специальной насадкой с клапаном.
Чтобы минимизировать риск обострения бронхиальной астмы, необходимо выполнять правила профилактики.
Профилактические мероприятия должны четко выполняться больными, которые ранее страдали астмой или болеют ею на данный момент.
Чтобы не дать возможности болезни развиваться, необходимо:
- переехать в экологически чистую область;
- проводить частую уборку помещения, убрать ковры, книги и мягкие игрушки;
- следовать простым правилам гигиены;
- своевременно убирать шерсть и экскременты домашних животных;
- использовать гипоаллергенные бытовые принадлежности;
- правильно и сбалансировано питаться, исключить из рациона продукты с пищевыми добавками и прочими вредными ингредиентами;
- ограничить использование аэрозолей в виде освежителей воздуха, дезодорантов, парфюмерии;
- полностью бросить курить;
- работать в обстановке, где нет аллергенов;
- принимать медикаментозные препараты исключительно после консультации с врачом;
- своевременно лечить респираторные заболевания;
- вести здоровый и активный образ жизни, закаляться, заниматься лечебной физкультурой;
- периодически посещать курорты, находящиеся в экологически чистой зоне.
Также рекомендуется следовать таким рекомендациям:
- вовремя лечить хронические заболевания дыхательной системы;
- прекратить употребление алкоголя;
- очистить помещение от предметов, скапливающих пыль;
- исключить из своего рациона аллергенные продукты;
- посещать сеансы лечебного массажа, выполнять дыхательную гимнастику;
- при возможности посещать соляные шахты.
Следование этим правилам позволит не только забыть о бронхиальной астме на долгое время, но и значительно улучшить общее состояние здоровья.
источник
Типичный приступ бронхиальной астмы чаще всего начинается с ощущения заложенности в носу и стеснения при дыхании. Больной вынужден производить затрудненные и глубокие вдохи, выдох становится все более затрудненным и мучительным. Мышцы брюшного пресса, грудино-ключично-сосцевидные и грудные напрягаются, становятся болезненными при дыхании. Дыхание шумное, с дистанционными хрипами (жужжащими и свистящими). Больной в результате повышения тонуса и спастического сокращения мышц шеи, пояса верхней конечности и спины принимает вынужденное положение с тенденцией к фиксации плечевого пояса: плечи приподняты и сдвинуты вперед, голова как бы втянута в плечи; чаще больной сидит, опираясь руками или как бы повисая на локтях; грудная клетка приподнята и расширена, в основном, за счет переднезаднего ее размера; выражен кифоз. Дыхание затрудненное и глубокое, чаще замедленное (до 10 и меньше в 1 мин). Апноэ исчезает. Грудная клетка в состоянии глубокого вдоха; при вдохе и выдохе она лишь едва движется вверх и вниз, почти не расширяясь. При этом преобладает верхнегрудной тип дыхания: при вдохе поднимаются лопатки и ключицы, голова несколько отходит назад, шея укорачивается, надгортанник приближается к грудине. Диафрагма опущена, межреберные промежутки и подключичные пространства втягиваются, а надключичные пространства выбухают. Живот втянут (спастическое сокращение мышц брюшной стенки), верхняя часть его при вдохе не выпячивается, а еще больше втягивается. Движение диафрагмы при этом нередко парадоксально, т. е. во время вдоха опущенная диафрагма может подниматься вверх и оставаться неподвижной, как бы «трепетать».
Кожа резко бледна с сероватым оттенком. При даже небольшом кашле появляется резкий диффузный цианоз, часто с лиловым или даже с черноватым оттенком.
При перкуссии легких — тимпанический и коробочный перкуторный звук, определяется острое расширение легких (псевдоэмфизема). Конечно, она может сочетаться с истинной эмфиземой легких. Разница между псевдоэмфиземой и эмфиземой состоит в том, что при первой повышенное воздухонаполнение обусловлено растяжением эластичной стромы легких в связи с повышением внутриальвеолярного и внутрибронхиального давления в силу нахождения там большого объема воздуха, особенно за счет увеличения остаточного объема, а при второй — наличием очагов деструкции и разрывом межальвеолярных перегородок.
При аускультации выявляется неравномерность вентиляции, т. е. участии резко ослабленного чередуются с участками жесткого дыхания, меняясь в связи с покашливанием и длительностью приступа. Выслушиваются сухие свистящие и жужжащие хрипы. Неравномерность вентиляции обусловлена неодинаковой проходимостью бронхов, а аускультативная специфика — образованием множественных дистелектазов.
Приступ может закончиться быстро — отхождением вязкой слизистой мокроты, иногда серо-желтоватою цвета (примесь эозинофилов и кристаллов Шарко-Лейдена); в других случаях — постепенно, в течение нескольких часов, дыхание постепенно успокаивается.
Может, однако, наблюдаться астматическое состояние, при котором приступ длится в течение многих часов и даже дней либо после короткого перерыва начинается новый приступ. Эти случаи опасны для жизни вследствие прогрессирующей гипоксии.
В настоящее время принято выделять 3 стадии астматического состояния. Основным отличием приступа бронхиальной астмы от I стадии астматического состояния является рефрактерность к стимуляторам бета-рецепторов или даже парадоксальная реакция на их введение — синдром «рикошета», а также несоответствие между интенсивностью дистанционных хрипов и сравнительной скудостью аускультативных данных. Все эти явления сопровождаются устойчивой к сердечным гликозидам тахикардией (поэтому применять последние нецелесообразно, тем более, что они обусловливают еще большую гипертензию в малом круге кровообращения, усиливая ударный объем сердца правого желудочка), тенденцией к артериальной гипертензии, появлением тахипноэ при сохранении экскурсии грудной клетки, цианоз хотя и диффузный, но бледно-сероватого оттенка, часто гипертермия конечностей. При II стадии астматического состояния по сравнению с I стадией отмечается ослабление экскурсий грудной клетки, нарастание страха и психомоторного возбуждения, цианоза, еще меньшая выраженность аускультативных проявлений, дыхание становится резко ослабленным, артериальное давление снижается, резко уменьшается наполнение пульса, гипертермия исчезает. При III стадии (астматическая кома) появляется дыхательная аритмия, при которой тахипноэ сочетается с олигопноэ, исчезают дистанционные и аускультативно определяемые хрипы, почти не выслушивается дыхание, пульс становится нитевидным, артериальное давление резко снижается, вплоть до невозможности измерять его (коллапс), отмечается потеря сознания, гипертермия сменяется гипотермией.
Длительность стадии астматического состояния различна, что зависит от выраженности обтурации бронхов и распространения обтурирующего секрета на крупные бронхи, а также времени подключения интенсивной терапии.
Если отсутствие мокроты не свидетельствует против бронхиальной астмы, то наличие ее при содержании в ней эозинофилов является патогномоничным для бронхиальной астмы. При бронхиальной астме в мокроте могут быть и другие характерные включения. Могут быть и клеточные включения. Клетки эти подчас настолько изменены, что они характеризуются как атипичные, или более того — как раковые. Конгломераты раковых клеток менее компактны, имеют узловатое очертание, большинство клеток вакуолизировано, содержит ядра, характерные для злокачественных опухолей. Таким образом, различные атипичные клетки в мокроте, где имеются и эозинофилы, не есть свидетельство рака, а скорее есть свидетельство тяжелого аллергического бронхита, являющегося одним из компонентов астмы.
Своеобразие клиники бронхиальной астмы состоит в том, что заболевание характеризуется тяжелым состоянием больного во время приступа, а тем более, при астматическом состоянии, и благополучным или относительно благополучным — в межприступном периоде.
Больных, находящихся в межприступном периоде бронхиальной астмы, можно разделить на две группы, дна клинических варианта: I группа — это больные, у которых каких-либо клинических признаков бронхиальной астмы или заболеваний легких не отмечается; II группа — это больные, у которых обнаруживается бронхит, эмфизема легких, хроническая пневмония, пневмосклероз, бронхоэктазии и др.
В одних случаях эти заболевания связаны с бронхиальной астмой, осложняя ее, в других — предшествуют ей и приводят к ней. Особенно это относится к хроническому бронхиту. Следовательно, межприступный период у больных первой группы характеризуется лишь признаками эндобронхита (I стадия хронического бронхита) и отдельными чисто аллергическими малосимптомными проявлениями.
Межприступный период у больных II группы имеет ярко очерченную клинику, проявляющуюся признаками хронического бронхита (II и III стадий), эмфиземы легких, пневмосклероза, ателектазов, бронхоэктазии и связанной с этими процессами недостаточности легких.
Следовательно, клиника межприступного периода характеризуется не столько клиническими проявлениями самой бронхиальной астмы, сколько ее осложнениями. Разумеется, выраженность симптомов межприступного периода зависит от длительности заболевания, частоты и интенсивности приступов, а также от эффективности лечения.
В заключение следует подчеркнуть, что, по существу, легче дифференцировать этиологические и патогенетические формы применительно к I группе (выделенной по особенностям межприступного периода). При II группе дифференциальная диагностика бронхиальной астмы, которая либо эволюционировала из I группы, либо возникла как следствие сенсибилизации возбудителями хронических воспалительных процессов в бронхолегочном аппарате или аутосенсибилизации тканями, в которых обитают указанные возбудители, имеющие с ними общие антигенные детерминанты, с бронхообтурационным синдромом инфекционного генеза чрезвычайно затруднительна, но необходима. Это положение особенно важно при определении возможностей для проведения специфической иммунотерапии.
Прошло четыре дня с тех пор, как вы видели нашего больного. Уже за первые два дня пребывания в клинике состояние больного значительно улучшилось. Сегодня вновь возвратимся к больному и постараемся разобрать его в клинико-аллергологическом аспекте.
Больной выведен из астматического состояния, возвратимся к анамнезу, собранному у самого больного. Начала заболевания не помнит, но кашляет давно. Кашель не постоянный. Связать с какой-нибудь причиной не может, но охлаждение, вдыхание холодного воздуха, пребывание в накуренных помещениях приводит к усилению, а порой к приступам кашля. Особенно кашель усилился в течение последнего месяца, когда стал работать на автогенной сварке. Отмечает, что во время сварки появлялся приступ кашля. Порой вынужден был прекращать работу, выходить на свежий воздух, чтобы отдышаться и откашляться. Больному казалось, что это связано с простудой, тем более, что месяц назад во время рыбной ловли упал с лодки в воду, после чего на теле появились волдыри. Последнюю неделю кашель уже не прекращался, наступило удушье.
В анамнезе жизни — частые простуды в течение последних лет. Заболеваний детства не помнит. Много курит. Умеренно употребляет алкоголь.
источник
Учебное время: 2 часа.
Цель занятия: знать: этиологию, патогенез, классификацию, клинические проявления и лечение бронхиальной астмы; уметь: оказывать неотложную помощь при синдроме бронхообструкции; быть ознакомленным: с дополнительными методами исследования при бронхиальной астме.
Вопросы для теоретической подготовки.
Этиология и патогенез бронхиальной астмы. Классификация, клиника. Данные дополнительных исследований (анализ крови, мокроты, пневмотахометрия, спирометрия, рентгеноскопия грудной клетки, ЭКГ). Лечение при приступе бронхиальной астмы и в межприступный период. Осложнения при бронхиальной астме.
Бронхиальная астма (БА) — это хроническое рецидивирующее заболевание с преимущественным поражением дыхательных путей, характеризующееся измененной реактивностью бронхов, обусловленной иммунологическими и (или) неиммунологическими механизмами, приводящими к обратимой обструкции и проявляющееся приступами удушья и астматическим состоянием (status asthmaticus).
В настоящее время заболеваемость БА составляет около 1% всего взрослого населения (а в наиболее развитых странах 7-8%). Эти цифры неуклонно растут в связи с увеличением количества больных хроническими заболеваниями легких, аллергизацией населения, загрязнением окружающей среды, широкого использования антибиотиков, вакцин, сывороток. В последнее десятилетие возросла также смертность от астмы.
Этиология: БА – этиологически и патогенетически неоднородное заболевание. Этиологические факторы условно делят на экзогенные и эндогенные. Экзогенные факторы, в свою очередь, делятся на неинфекционные и инфекционные. К первым относятся: 1) растительные (пыльцевые) аллергены; 2) бытовые аллергены (комнатная пыль); 3) аллергены животного происхождения (шерсть кошек, собак, пух птиц, клещи и др.); 4) пищевые аллергены (рыба, яйца, молоко, шоколад и др.); 5) лекарственные аллергены (антибиотики, сульфаниламиды, аспирин, новокаин, сыворотки, вакцины и др.); 5) химические, физические, метеорологические факторы. Инфекционными аллергенами могут быть бактерии, вирусы, грибы, гельминты, простейшие. К эндогенным факторам относятся различные инфекционно-воспалительные заболевания органов дыхания (пневмония, бронхиты), врожденные или приобретенные дефекты и нарушения в иммунной, эндокринной, нервно-психической, нейроэндокринной и других системах организма. Важную роль играет наследственная предрасположенность.
Патогенез: В основе БА могут лежать различные специфические (иммунологические) и неспецифические (неиммунологические), врожденные или приобретенные патогенетические механизмы. Фактически все клинико-патогенетические варианты БА имеют отношение к реакции асептического воспаления слизистой оболочки бронхов на внешние и внутренние антигены в условиях гиперреактивности бронхов и патологической реакции парасимпатической нервной системы на различные раздражители. Обязательным условием развития БА является сенсибилизация организма к различным аллергенам. Среди иммунологических механизмов ведущую роль играет I тип аллергической реакции, когда под воздействием аллергена в условиях дефицита лимфоцитов Т-супрессоров, активируются В-лимфоциты, продуцирующие специфический иммуноглобулин Е (реагин). Иммуноглобулин Е цитофилен, фиксируется на мембранах тучных клеток и в случае связывания с аллергеном активирует тучную клетку и вызывает ее дегрануляцию с выделением медиаторов воспаления (гистамин, лейкотриены, брадикинин, различные простагландины). Также важную роль играет IV тип аллергической реакции (макрофагальнолимфоцитарная кооперация, которая обусловливает клеточные реакции с образованием перибронхиальных инфильтратов). Предполагается участие III типа (иммунокомплексного) — с образованием фрагментов комплемента С3а (анафилотоксина), активирующего тучные клетки. Гиперреактивность бронхов отмечается при дисбалансе адренергических структур (блокада бета-рецепторов и гиперчувствительность альфа-адренорецепторов), холинергических структур (гиперчувствительность М-холинорецепторов), системы НАНХ (преобладание субстанции II и тахикининов), образования простагландинов в тканях легких и бронхов (увеличение концентрации ПГГ2альфа). Все вышеперечисленные факторы приводять к развитию хронического серозно-десквамативного асептического воспаления, сопровождающегося бронхоспазмом и закупоркой бронхиол слизью с эпителиальными клетками и эозинофилами.
Патоморфология: У больных, умерших от асфиксии во время приступа бронхиальной астмы обнаруживается вздутие легких, в бронхах – тягучее стекловидное содержимое, образующее слепки бронхов. В нем имеется большое количество эозинофильных гранулоцитов, лимфоцитов а также спирали Куршмана, кристаллы Шарко-Лейдена. Отмечается эозинофильная инфильтрация стенок бронхов, утолщение базальной мембраны их слизистой оболочки, гипертрофия мышечных волокон. При наличии сопутствующих осложнений (эмфиземы, пневмосклероза, бронхоэктазов, легочного сердца), на вскрытии обнаруживают соответствующие изменения.
Классификация. В соответствии с международной классификации болезней (МКБ-10) различают экзогенную и эндогенную БА. В нашей стране клинико-патогенетическая классификация БА была создана А.Д. Адо, П.К. Булатовым, в последующем дополнена Г.Б. Федосеевым. В соответствии с этой классификацией выделяют 2 формы БА (иммунологическую и неиммунологическую) и 6 патогенетических вариантов (атопический, инфекционно-зависимый, аутоиммунный, дисгормональный, нервно-психический варианты, адренергический дисбаланс и первично-измененная реактивность бронхов).
В Украине с 1999 г. действует классификация по течению и степени тяжести, принятая на II съезде фтизиатров и пульмонологов Украины:
I.Интермиттирующее течение: дневные приступы реже 1 раза в неделю, ночные не чаще 2 раз в месяц. ОФВ1>80%.
- II. Легкое персистирующее течение: дневные приступы от 1 раза в неделю до 1 раза в день, ночные 1-2 раза в месяц. ОФВ1»80%.
III. Средней тяжести персистирующее течение: ежедневные приступы днем, ночные чаще 1 раза в неделю. ОФВ1 > 60%.
IV.Тяжелое персистирующее течение.
Клиническая картина БА разнообразна: от редких слабовыраженных проявлений до длительных и мучительных приступов удушья. Характерны не только дневные, но и ночные приступы, обусловленные ночной ваготонией. Типичный астматический приступ начинается ощущением заложенности в носу, сухим кашлем, стесненным дыханием. Вдох и особенно выдох все более затрудняются. Дыхание становится шумным и сопровождается дистанционными дискантовыми и басовыми хрипами, в дыхании участвует вспомогательная дыхательная мускулатура. Грудная клетка эмфизематозно вздута. Больной принимает вынужденное положение ортопноэ. Часто отмечается цианоз губ, щек, кончика носа, потливость. Дыхание затруднено и углублено, но не учащенно, а нередко даже замедленно (10-12 в мин.). В связи со значительным повышением внутригрудного давления на высоте вдоха может наблюдаться вздутие шейных вен. Приступ может длиться от нескольких минут до нескольких часов и заканчивается быстрым отхождением небольшого количества вязкой мокроты серого цвета и восстановлением нормальной частоты дыхания. Однако у ряда больных наблюдается постепенное уменьшение и исчезновение одышки в течение нескольких часов.
При физикальном исследовании во время приступа обнаруживают признаки острой эмфиземы легких: перкуторно определяется коробочный звук, низкое стояние границ легких, ограничение экскурсии нижнего края легких, исчезновение абсолютной сердечной тупости. Аускультативно на фоне резко ослабленного дыхания выслушивается масса сухих хрипов, преимущественно дискантовых. Тоны сердца чаще глухие, тахикардия. Пульс учащен и малого наполнения, артериальное давление часто повышено.
Наиболее тяжелым осложнением бронхиальной астмы, могущим привести к смерти больного, является астматическое состояние. Оно характеризуется формированием стойкой обструкции бронхов, обусловленной скоплением и задержкой в бронхах вязкой, трудноотделяемой мокроты на фоне диффузного отека слизистой оболочки и экспираторного коллапса мелких бронхов. . Он представляет собой затянувшийся приступ удушья, который не проходит в течении нескольких часов или дней. Ведущую роль в развитии астматического состояния играет прогрессирующая дыхательная недостаточность, обусловленная обструкцией воздухопроводящих путей при полной резистентности больного к бронхолитическим препаратам. Отсутствие чувствительности больного к симпатомиметикам в течении 4-6 ч –важнейший критерий астматического состояния. Вследствие длительного нарушения альвеолярной вентиляции возникает прогрессирующая гипоксия, гиперкапния и респираторный ацидоз, что может привести к развитию ацидотической комы; возможны легочная гипертензия и синдром острого легочного сердца. Астматическое состояние может закончиться смертью больного.
Течение БА может быть разнообразным. При атопическом варианте течение более благоприятное. Приступы нетяжелые и непродолжительные, прекращение контакта с триггером может привести к самопроизвольному и полному исчезновению всех симптомов. При инфекционно-аллергическом варианте и в межприступный период могут наблюдаться симптомы бронхообструкции. Частые, продолжительные приступы, астматические состояния могут привести к развитию таких осложнений, как эмфизема легких, дыхательная недостаточность, легочное сердце.
Дополнительные методы исследования.
В периферической крови больных БА вне приступа чаще всего выявляется эозинофилия (в момент приступа – анэозинофилия). При наличии осложнений (эмфизема, дыхательная недостаточность) – компенсаторный эритроцитоз, снижение СОЭ. При атопической форме БА наблюдается повышенный уровень IgE (обычно выше 250 КЕ/л), а при инфекционно-зависимой уровень IgE нормальный. Для больных атопической формой БА характерно выделение стекловидной мокроты, содержащей эозинофилы и кристаллы Шарко-Лейдена. Мокрота у больных инфекционно-зависимой формой слизистая, слизисто-гнойная или гнойная, в ней обнаруживают спирали Куршмана, лейкоциты, эозинофилы.
Рентгенологически в момент приступа при атопической форме БА можно обнаружить признаки острой эмфиземы, повышенную воздушность легких, фиксацию грудной клетки в фазе вдоха, горизонтальное расположение ребер, расширение межреберных промежутков, низкое стояние диафрагмы. При инфекционно-аллергической форме также обнаруживают признаки хронического бронхита с перибронхиальным пневмосклерозом.
Наиболее информативным при БА является исследование функции внешнего дыхания. В момент приступа выявляют значительные обструктивные нарушения вентиляции, характеризующиеся уменьшением скоростных показателей спирографии и петли «поток-объем»: форсированной жизненной емкости легких (ФЖЕЛ), максимальной вентиляции легких (МВЛ), объема форсированного выдоха за 1 сек (ОФВ1), индекса Тиффно (ОФВ1/ЖЕЛ), МОС50, МОС75, и СОС25-75. При атопическом варианте БА в межприступный период вентиляционных нарушений может не быть, при инфекционно-зависимом варианте обструктивные нарушения могут сохраняться и после купирования приступа. При проведении пневмотахометрии выявляют снижение максимальной скорости выдоха, проба с бронходилятаторами положительная. При проведении пикфлуометрии определяется снижение пиковой скорости воздушного потока на выдохе.
Аллергические пробы со специально приготовленными экстрактами неинфекционных аллергенов выявляет разную степень сенсибилизации к бытовым, пыльцевым либо пищевым аллергенам (особенно при атопической БА).
Лечение: Принципы лечения БА включают в себя медикаментозное лечение приступов удушья и их предупреждение; элиминация факторов, провоцирующих бронхоспазм; повышение неспецифической резитентности организма к гипоксии.
Медикаменты, используемые для купирования приступов удушья, обеспечивают снятие бронхоспазма и быструю бронходилятацию. К ним относятся следующие группы препаратов: 1) b2-агонисты короткого действия (симпатомиметики): сальбутамол (вентолин), фенотерол (беротек), тербуталин; 2) антихолинергические средства: ипратропиума бромид (атровент), окситропиума бромид; 3) короткодействующие теофиллины: эуфиллин, аминофиллин. Для длительного лечения БА используют: 1) кортикостероиды: преимущественно ингаляционные (беклометазон, флутиказон, будесонид) и системные (преднизолон, полькортолон, дексаметазон); 2) пролонгированные b2-агонисты: сальметерол (серевент), формотерол, тербуталин; 3) антагонисты лейкотриеновых рецепторов (монтелукаст); 4) пролонгированные холинолитики (спирива); 5) теофиллины с медленным высвобождением: (теопек, вентакс); 6) стабилизаторы клеточных мембран (кромогликат натрия, недокромил, интал, кетотифен. Для снижения степени сенсибилизации вне обострения применяют специфическую иммунотерапию (СИТ). Для повышения неспецифической резистентности организма в последние годы широко применяется метод прерывистой нормобарической гипоксии. Также в качестве вспомогательного средства используют методы квантовой терапии, искусственную ионизацию воздуха, спелеотерапию, сорбционные методы лечения, дыхательную гимнастику, иглорефлексотерапию и разгрузочно-диетическую терапию.
Оснащение, средства наглядности:
Спирограммы с обструктивными и смешанными нарушениями вентиляции, рентгенограммы больных БА с сопутствующей эмфиземой легких, ЭКГ с признаками легочного сердца, анализы мокроты больных БА.
План самостоятельной работы:
У курируемого больного собрать жалобы и анамнез (обратив особое внимание на аллергологический анамнез). Провести осмотр и пальпацию грудной клетки, выявить возможные изменения. Провести топографическую и сравнительную перкуссию легких, определить относительную и абсолютную тупости сердца. Провести аускультацию легких и сердца. Проанализировать состояние функции внешнего дыхания по данным спирографии. Оценить полученные данные, сформулировать диагноз основного заболевания и выявленных осложнений со стороны легких и сердца, определить степень дыхательной недостаточности.
Контрольные задания:
- У больного с тяжелым персистирующим течением БА при осмотре выявлены смешанная одышка в покое, диффузный и акроцианоз, бочкообразная грудная клетка, втяжение межреберных промежутков, эпигастральная пульсация, отеки на голенях. Перкуторно над легкими коробочный звук, правая граница относительной сердечной тупости смещена вправо. Аускультативно над легкими на фоне ослабленного дыхания рассеянные сухие свистящие хрипы, тоны сердца глухие, акцент II тона во II межреберье слева. Край печени выступает из-под реберной дуги на 4 см. Какие осложнения БА у данного больного? Определить степень дыхательной и сердечной недостаточности.
- Какие спирографические изменения можно выявить у больного с неосложненной бронхиальной астмой?
- Какие изменения в периферической крови можно выявить у больного БА во время приступа удушья и в межприступный период?
- Пропедевтика внутренних болезней (под ред. Гребенева А.Л. и др.) Москва, «Медицина», 2002
- Яворский О.Г., Ющик Л.В. Пропедевтика внутренних болезней в вопросах и ответах. Москва, 2003
- Лекция по теме занятия.
Дополнительная:
- Внутренние болезни (под редакцией Г.И. Бурчинского), Киев, «Вища школа», 1987
- Милькаманович В.К. Диагностика и лечение болезней органов дыхания. Минск. ООО «Полифакт-Альфа», 1997
источник