Развивается при инфаркте миокарда, нестабильной стенокардии, гипертоническом кризе, остром миокардите, тахи- и брадиаритмиях, кардиомиопатиях, пороках сердца, гипертонической форме гломерулонефрита, декомпенсации хронической сердечной недостаточности.
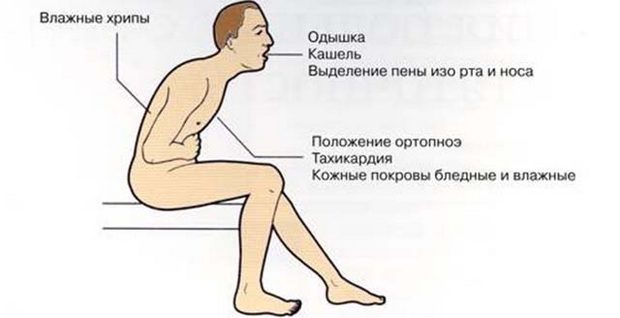
Симптомы: характеризуется внезапно возникающей одышкой с затруднением вдоха. Больной принимает вынужденное положение «сидя», часто присутствует ортопноэ. Цианоз губ, пульс частый, слабого наполнения, тоны сердца глухие. При аускультации в нижних отделах легких незвучные мелкопузырчатые хрипы.
Приступ сердечной астмы может трансформироваться в отек легких, что сопровождается нарастанием одышки с возникновением удушья, шумного клокочущего дыхания, слышного на расстоянии, кашля с отделением обильного количества пенистой мокроты нередко розового цвета. Холодный липкий пот. Вены шеи набухшие. Пульс, как правило, частый, слабого наполнения. АД снижается, но может быть и высоким. Тоны сердца ослаблены, может определяться трехчленный ритм галопа. Над всеми отделами легких выслушиваются разнокалиберные влажные хрипы.
Первая помощь. Больному придать полусидячее положение. Грелку к ногам. Нитроглицерин — 1 таблетку (0,0005 г) под язык.
Доврачебная помощь. Нитроглицерин — одну таблетку (0,0005 г) под язык. Ингаляция увлажненного кислорода, 1 мл 1% раствора морфина (или аналога в эквивалентной дозе) внутримышечно.
Первая врачебная помощь. Медицинский пункт. Обеспечить больному полусидячее или сидячее (с опущенными ногами) положение. Ингаляция увлажненного кислорода. Грелка к ногам. Наложение жгутов на нижние конечности на 30- 40 мин (пережимать только вены). Продолжить применение нитроглицерина по 1 таблетке (0,0005 г) через каждые 10-15 мин под контролем АД (при снижении АД ниже 90/60 мм рт. ст. применение нитроглицерина прекратить!). Внутривенно 1 мл 1% раствора морфина (или другого наркотического анальгетика) в 20 мл 0,9% раствора натрия хлорида дробно по 5-10 мл смеси. При нормальном или повышенном АД — 20-40 мг фуросемида (лазикса) внутримышечно или внутривенно. При тенденции к гипотонии и тахикардии – внутривенно струйно медленно 0,25 мл 0,05% строфантина в 20 мл 5% раствора глюкозы или 0,9% хлорида натрия. При сердечной астме или отёке легких на фоне высокого или низкого АД — см. также «Гипертонический криз» или «Коллапс».
После устранения приступа сердечной астмы и купирования отека легких — эвакуация в госпиталь (ОМедБ) лежа на носилках, с приподнятой верхней половиной туловища (при низком АД — в горизонтальном положении), в сопровождении врача.
Квалифицированная и специализированная неотложная помощь (госпиталь, ОМедБ). В зависимости от тяжести состояния больного максимально быстрое помещение в отделение анестезиологии и реанимации (реанимации и интенсивной терапии). Помимо перечисленных ранее мероприятий — повторные введения наркотических анальгетиков (1 мл 0,05% раствора фентанила внутривенно или внутримышечно) и быстродействующих мочегонных средств — 40-60 мг фуросемида (лазикса) внутривенно под контролем АД. При нормальном или повышенном АД к терапии подключается внутривенное капельное введение 1 % спиртового раствора нитроглицерина (1-2 мл) или 0,1% водорастворимого раствора нитроглицерина или изосорбида динитрата (10-20 мл) в 100 – 200 мл 0,9% раствора NaCl с начальной скоростью 15-20 мкг/мин и последующим увеличением скорости на 5-10 мкг/мин каждые 5-10 минут до максимальной 120 мкг/мин. При низком АД и тенденции к тахикардии (наличии тахиаритмии) внутривенно капельно 0,5 мл 0,05% раствора строфантина или 1 мл 0,06% коргликона в 200 мл 5% раствора глюкозы или физиологического раствора хлорида натрия.
При кардиальной астме или отёке легких на фоне артериальной гипотензии вводить нитроглицерин внутривенно только после повышения систолического АД выше 90-100 мм рт.ст. с помощью внутривенного капельного введения 5 мл 4% раствора дофамина (со скоростью 2,5-10 мкг/кг.мин) или вводить одновременно оба препарата через разные капельные системы под контролем АД и ЦВД. В этом случае добавляется внутривенное струйное введение 60-120 мг преднизолона. При ацидозе — внутривенно струйно, при необходимости повторно, по 20-40 мл 4% раствора гидрокарбоната натрия под контролем КЩС. При острой дыхательной недостаточности — ИВЛ с положительным давлением в конце выдоха (5-7 см вод.ст.).
Не нашли то, что искали? Воспользуйтесь поиском:
источник
Отек легких при сердечной недостаточности – тяжелый синдром, связанный с пропотеванием жидкости в альвеолы или резким повышением гидростатического давления в легочной артерии. К тому же ряду осложнений относится и сердечная астма – в этом случае пропотевание жидкости из капилляров происходит в интерстициальную область легких.
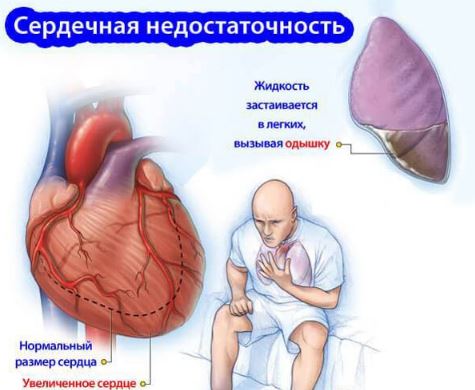
Хроническая сердечная недостаточность (ХСН) – распространенная патология для населения пожилого возраста. Заболевание возникает на фоне других хронических сердечно-сосудистых болезней и приводит к значительному ослаблению функций миокарда. В результате нарушается деятельность всех органов и систем, они начинают испытывать дефицит кислорода. Ослабление движения крови по крупным сосудам вызывает нарушения газообмена и другие застойные процессы в органах – мишенях.
Легочная ткань очень восприимчива к таким нарушениям и страдает первой. Альвеолы и интерстиций вначале отекают, позже накапливается жидкость в легких. Дальнейшее развитие процесса полностью зависит от своевременного и качественного оказания медицинской помощи, при отсутствии которой пациент погибает.
Прогноз отека легких при сердечной недостаточности очень тяжелый, сказать точно, через сколько времени возможна смерть пациента трудно, все зависит от исходного состояния. Молниеносная форма отека легких заканчивается летальностью в 98% случаев, при альвеолярной форме погибает половина больных. Кардиогенный отек легких приводит к смертельному исходу в 90% случаев.
В отличие от хронической, острая сердечная недостаточность может развиться в любом возрасте. В этом случае отек легких будет являться грозным осложнением и предшествовать летальному исходу.
Чаще всего развивается отек легких при недостаточности сердца, однако существуют и другие патологии, при которых он может возникнуть. Рассмотрим вначале сердечные заболевания, провоцирующие опасное состояние:
- Гипертонический криз.
- Инфаркт миокарда.
- Выраженная недостаточность атриовентрикулярного отверстия.
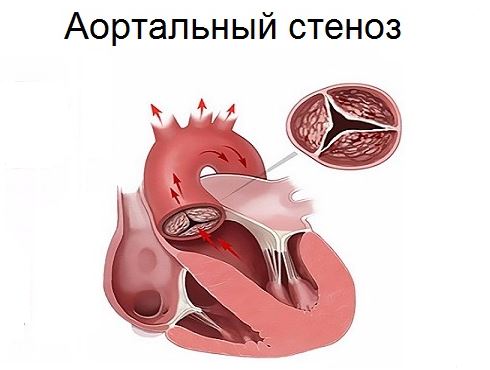
- Недостаточность или стеноз аортального клапана.
- Аритмии.
- Венозный застой.
- Острая левожелудочковая недостаточность.
Патологии, не связанные с заболеваниями сосудов и сердца, следующие:
- Объемная перегрузка коллоидными или кристаллоидными растворами.
- Высотная болезнь.
- Ожоговый шок.
- Интоксикации (в том числе кислородная).
- Жировая эмболия.
- Сепсис.
- Аспирационная пневмония.
- Травма.
- Утопление.
Во всех случаях отек легких может протекать на фоне нормального, сниженного или повышенного артериального давления.
Классифицировать отек легких по стадиям вряд ли возможно. Так как состояние развивается стремительно. Условно можно выделить:
- стадию начальных проявлений;
- стадию развития заболевания;
- последнюю, заключительную стадию.
При переходе из одной стадии в другую симптомы патологии усиливаются, состояние пациента ухудшается. Подробную клинику болезни и ее развитие мы рассмотрим чуть ниже.
Проще поддаются классификации механизмы развития патологии, их всего два:
- Отек гидростатический. В этом случае основной причиной состояния будет повышение гидростатического давления в малом круге кровообращения. Из-за увеличения объема циркулирующей крови проницательность капиллярных стенок повышается, жидкая составляющая крови пропотевает в альвеолы.
- Отек мембранный. Здесь наполнение альвеол жидкостью происходит вследствие разрушения легочных сосудов. Первопричина отечности – высокая фильтрация плазмы крови, которая и становится патологической жидкостной субстанцией.
В медицине существуют два основных показателя, жестко регулирующих гемодинамику организма, – это осмотическое и онкотическое давление. Осмотическое давление определяет концентрацию активных осмотических компонентов – белков, электролитов, неэлектролитов в плазме и регулирует транспорт воды из клеток и обратно. Онкотическое давление – это часть осмотического показателя, который создают только белки плазмы.
Патогенез отека легких обусловлен понижением именно онкотического давления. При наличии сердечной недостаточности снижается и гидростатическое давление в сосудах, в комплексе эти дефекты приводят к повышению проницаемости капиллярных стенок, нарушению обратного всасывания жидкости, формированию отеков.
При хронической сердечной недостаточности симптомы отека легких нарастают постепенно, но не заметить их невозможно. Если пациент в сознании, он жалуется на нехватку воздуха, удушье, развивается ярко выраженная инспираторная одышка (с затрудненным вдохом). Трудности дыхания сопровождает надсадный сухой кашель, который является характерным симптомом при недостаточности в малом круге кровообращения.
ВАЖНО ЗНАТЬ! Больше никакой одышки, головных болей, скачков давления и других симптомов ГИПЕРТОНИИ! Узнайте метод, который наши читатели используют для лечения давления. Изучить метод.
Цвет кожных покровов меняет окраску на серовато-бледную, у пациента выступает холодный пот, ярко проявляется акроцианоз – синюшная окраска кончиков пальцев, ушей, губ, кончика носа. Больной занимает вынужденное полусидячее положение, высоко поднимает головной конец кровати (ортопноэ), так как в горизонтальной позе удушье усиливается. Частота дыхания учащается, достигая 35 и более в минуту. Пациент возбужденный, ловит ртом воздух, на шее выступают сильно набухшие вены.
В заключительной стадии дыхание приобретает клокочущий характер, на кардиограмме видна депрессия на участке S – Т, инверсия зубца Т.
Важно: При наличии описанных симптомов пациент нуждается в неотложной медицинской помощи.
Дифференцировать состояние следует от приступа бронхиальной астмы. В таблице мы привели сходные и отличительные признаки этих патологий.
| Симптом | Астма бронхиальная | Астма сердечная, отек легких |
| Аллергический анамнез | Бывает часто. | Бывает редко. |
| Патологии сердца и сосудов | Нет. | Предшествуют. |
| Болезни бронхов, легких | Предшествуют, осложняют течение. | Не предшествуют. |
| Возраст больного | Любой. | Пожилой. |
| Одышка | Экспираторная. | Инспираторная. |
| Температура конечностей | Теплые. | Холодные. |
| Цианоз | Диффузный. | Акроцианоз. |
| Мокрота | В конце приступа скудная, стекловидная. | Пенистая, розовая. |
| Хрипы | Сухие. | Преимущественно влажные с переходом в отек. |
| Пульс | Ритм сохранен. | Аритмия. |
| Эффективность препаратов | Приступ снимает адреналин, эуфиллин. | Купируют сердечные гликозиды, мочегонные препараты. |
Диагностика отека обычно не затруднена, так как состояние является острым, ярко проявляется клинически и требует немедленной коррекции.
Если пациент в сознании, врач собирает анамнез, если же опросить пациента невозможно проводят тщательный осмотр параллельно с диагностическими мероприятиями:
- электрокардиограммой, которая помогает выявить наличие болезни миокарда;
- рентген-обследованием грудной клетки, для уточнения локализации жидкости в легких;
- измерением центрального венозного давления (ЦВД), которое всегда выше нормы при отеке;
- пульсоксиметрией, которая помогает определить содержание кислорода в крови. При сатурации ниже 90 пациента рекомендовано перевести на аппарат искусственной вентиляции легких – ИВЛ.
Оказание неотложной помощи при отеке легких имеет огромное значение. От того, насколько быстро будет начата грамотная медикаментозная терапия, полностью зависит восстановление пациента.
Важно: Если ваш пожилой родственник, имеющий хроническую сердечную недостаточность, жалуется на усиление одышки, не медлите с вызовом скорой помощи. Иногда началу отека предшествует частый сухой кашель, который не снимается противокашлевыми средствами. Настороженность родственников в этой ситуации очень важна, при ХСН симптомы отека могут нарастать в течение 48 часов, и от того, насколько быстро вы среагируете, зависит жизнь больного.
До приезда скорой помощи обеспечьте пациенту полный покой, доступ свежего воздуха, освободите грудную клетку от давящей одежды. Пострадавший должен принять полусидячее положение, для этого под его спину подложите несколько подушек, ноги с кровати нужно опустить. Из лекарств можно дать «Нитроглицерин» под язык (при нормальном или высоком АД) и таблетку «Фуросемида». Прибывшие работники скорой помощи окажут медикаментозную помощь и госпитализируют пациента.
Лечение отека легких на фоне сердечной недостаточности проводится в реанимационном отделении в остром периоде с последующим переводом в кардиологию.
Оказание помощи до госпитализации:
- возвышенное положение верхней части туловища пациента;
- наложение турникетов (жгутов) на три конечности таким образом, чтобы пульс на артериях сохранялся;
- аспирация пены из полости рта, дыхательных путей с помощью электроотсоса;
- ингаляции с пеногасителями при помощи аппаратов Горского или Боброва;
- внутривенное введение пеногасителей (спирт 96%);
- ингаляции кислорода:
- при высоком давлении – «Пентамин» подкожно;
- при низком давлении – инъекции «Преднизолона», «Допамина».
- введение нитратов в виде инфузии, внутривенное введение диуретиков;
- перед транспортировкой в стационар при тяжелом состоянии пациента рекомендуют инъекции наркотического препарата.
Госпитализация в реанимационное отделение проводится в срочном порядке, минуя приемный покой больницы. Существуют критерии определения транспортабельности пациента, это:
- Частота дыхания 22-26 в минуту.
- Исчезновение пенистой мокроты и влажных хрипов.
- Горизонтальная поза не вызывает усиления удушья.
- Стабильность гемодинамики.
Транспортировка в стационар проводится при постоянном аускультативном и ЭКГ-мониторировании, параллельно вводятся необходимые лекарственные средства.
При неэффективности лечебных мероприятий пациента переводят на искусственную вентиляцию легких.
При условии, что медикам удалось купировать состояние, дальнейшее лечение проводят в кардиологическом отделении. Врачи-кардиологи после подробной диагностики подберут адекватную медикаментозную терапию, для устранения последствий перенесенного отека легких. Также пациенту будут назначены препараты для коррекции сердечной недостаточности.
Чаще всего схема лечения включает следующие группы медикаментов:
- Нитраты. Эти лекарства способствуют расслаблению сосудистых стенок и миокарда, уменьшают потребность сердечной мышцы в кислороде, перераспределяют кровоток таким образом, чтобы зона ишемии обеспечивалась лучше.
- Диуретики. Вызывают быстрое выведение лишней воды и натрия из организма. Назначаются мочегонные препараты с осторожностью, под контролем натриевого баланса и уровня калия в крови.
- Сердечные гликозиды. Нормализуют проницаемость стенок сосудов, работу сердца, обладают противоаритмическими свойствами.
- Адреноблокаторы. Нормализуют дыхательные функции, снижают частоту сокращений миокарда, угнетают проводимость, понижают АД.
- Гипотензивные средства. Используют для снижения АД.
- Антиаритмические средства. Назначают при сочетании недостаточности с аритмиями различного генеза.
Подбор медикаментозного лечения после отека легких проводится строго индивидуально и под строгим врачебным наблюдением.
Важно: Методы народного лечения в этих случаях категорически запрещены.
Даже после успешного исхода и полного восстановления нельзя исключить возникновение осложнений. У пациентов диагностируют бронхиты, пневмонии, которые приходится трудно и долго лечить. Иногда на фоне гипоксии развиваются ателектазы легких – состояния, когда целые участки альвеол теряют способность к дыханию. Для других органов и систем перенесенная гипоксия тоже не проходит бесследно – наблюдаются функциональные нарушения, которые требуют диагностики и постоянного применения лекарств.
Профилактика отека легких на фоне недостаточности сердца, конечно же, существует. Заключается она в лечении этой самой недостаточности. Человек, имеющий диагноз ХСН, должен регулярно наблюдаться у специалиста – кардиолога, 2-3 раза в год проходить курс стационарного лечения и обследования. При малейшем ухудшении состояния, возникновении трудностей при дыхании необходимо срочно обращаться к доктору.
Прием медикаментов, назначенных доктором, должен быть регулярным, так как нарушения в приеме препаратов чреваты ухудшением состояния. Нередко пожилые родственники страдают забывчивостью, поэтому члены семьи должны контролировать процесс медикаментозного лечения.
Достаточное пребывание на воздухе также является отличной профилактикой гипоксии, пожилым людям показаны ежевечерние прогулки перед сном. Рацион должен содержать все необходимые питательные компоненты, но быть достаточно легким и легко усваиваемым.
Своевременно и правильное лечение любых заболеваний – залог отсутствия осложнений, поэтому даже легкая простуда при ХСН требует осмотра врача. Берегите себя и своих близких и заботьтесь о здоровье.
Понравилась статья?
Сохраните ее!
Остались вопросы? Задавайте их в комментариях!
источник
Сердечная астма (интерстициальный отек) и отек легких (альвеолярный) являются клиническими проявлениями острого застоя в малом круге кровообращения. Наиболее частой причиной сердечной астмы и отека легких являются сердечно-сосудистые заболевания: ишемическая болезнь сердца (в частности, инфаркт миокарда), артериальные гипертензии различного происхождения, аортальный и митральный пороки сердца, миокардит, ТЭЛА.
Кроме того, эти осложнения встречаются при остром и хроническом нефрите, пневмонии, травме груди, поражении электрическим током, отравлении аммония хлоридом, окисью углерода, окисью азота, парами кислот и при некоторых других состояниях.
Клиническая картина сердечной астмы характеризуется появлением приступов удушья, чаще в ночное время. Больной принимает сидячее положение, дышит часто и поверхностно; выдох в отличие от приступа бронхиальной астмы не затруднен.
Во время приступа над легкими выслушиваются сухие хрипы (в нижних отделах легких могут выслушиваться и влажные). Границы сердца нередко расширены влево, тоны приглушены, выслушивается ритм галопа. АД у некоторых больных повышено.
Лечение приступа сердечной астмы имеет целью снижение возбудимости дыхательного центра и разгрузку малого круга кровообращения. Однако характер лечебных мероприятий зависит от особенностей патологического процесса, являющегося причиной сердечной астмы. Можно выделить несколько вариантов сердечной астмы, осложняющей течение начального периода инфаркта миокарда.
1. Приступ удушья, возникает одномоментно с развитием ангинозного синдрома Гиперфункция правого желудочка сочетается со снижением сократительной функции левого (в значительной мере из-за распространенной гипокинезии интактных отделов миокарда).
Приступ может быть купирован нитроглицерином (начать с сублингвального приема по 0.5 мг каждые 5 мин с дальнейшим переходом на внутривенное введение под контролем АД: систолическое АД должно поддерживаться на уровне 90-100 мм рт. ст.). При отсутствии признаков угнетения дыхательного центра (нарушение ритма дыхания) и явлений коллапса может быть использовано внутривенное введение 05-10 мл 1% раствора морфина гидрохлорида в сочетании с 0,5 мл 0,1% раствора атропина.
2. Приступ удушья, сочетается с повышением АД. При этом варианте рекомендуется введение гипотензивных препаратов, в частности ганглиоблокаторов (0,З-0,5 мл 5% раствора пентамина внутримышечно или внутривенно). Применяют также введение дроперидола (2 мл 2,5% раствора внутривенно).
3. Приступ удушья, обусловлен появлением тахиаритмии. Для купирования приступа удушья необходимы антиаритмические средства (см. раздел «Аритмия»).
4. Приступ удушья, возникает через 3-16 часов после начала ИМ, вызван поражением большого участка миокарда левого желудочка. Купирование такого приступа требует использования комплексной терапии: мочегонные препараты (60-80 мг лазикса внутривенно), нитроглицерин, морфин, при тахиаритмии — строфантин (0,25-0,5 мл 0,05% раствора на глюкозе, внутривенно).
5. «Бронхососудистый» вариант, отличается той особенностью, что при нем имеет место выраженный бронхоспастический компонент, обусловленный гиперемией бронхов (наблюдается и сочетание ИМ с хроническим бронхитом).
В клинике этого варианта сердечной астмы существенное место занимают признаки обструкции бронхов (жесткое дыхание с удлиненным выдохом, большое количество сухих свистящих хрипов).
В купировании такого приступа большое место занимают глюкокортикоиды (преднизолон), седативные препараты (седуксен или реланиум в дозе 0,3 мг/кг внутривенно струйно), антигистаминные препараты (пипольфен в дозе 0,7 мг/кг или супрастин в дозе 0,4 мг/кг внутривенно струйно).
При отсутствии противопоказаний применяют морфин или промедол. Следует иметь в виду, что сердечная астма может быть предвестником более тяжелого осложнения.
Клиническая картина отека легких: характерно удушье с клокочущим дыханием, выделением большого количества пенистой, нередко розового цвета мокротой. Больной сидит. Лицо синюшное, покрыто холодным потом. Пульс слабого наполнения, частый, АД часто понижено (но может быть и высоким). Тоны глухие, ритм галопа. Над всей поверхностью легких выслушиваются обильные разнокалиберные влажные хрипы.
Тип кровообращения может быть гипо- или гипердинамическим. Клиника и лечение отека легких имеют определенные особенности, обусловленные заболеванием, его вызвавшим. Отек легких при инфаркте миокарда может возникнуть на фоне ангинозного приступа либо протекать без болевого синдрома.
Следует создать возвышенное положение верхней половины туловища, наложить турникеты на нижние конечности (артериальный пульс должен быть сохранен), применить пеногасители (пары этилового спирта, или 2,0 мл 33% раствора его внутривенно или эндотрахеально, или антифомсилан), аспирацию пены, оксигенотерапию, искусственную вентиляцию легких — по показаниям.
При сочетании отека легких с болевым синдромом используют нейролептоанальгезию (внутривенно струйно вводят фентанил в количестве 1-2 мл 0,005% раствора, дроперидол -2-4 мл 2,5% раствора внутривенно и лазикс — 60-120 мг внутривенно). При отсутствии болевого синдрома рекомендуется нейролепсия дроперидолом (2-4 мл 25% раствора внутривенно струйно). Кроме того, применяют нитроглицерин (внутривенно или сублингвально) или нитропруссид натрия в дозе 15-300 мкг/мин.
При возникновении отека легких у больных ИМ на фоне сердечной недостаточности и гипотонии (без признаков шока) внутривенное капельное введение нитроглицерина сочетают с внутривенным капельным введением допамина в дозе 200 мг (5 мл 4% раствора) на 200 мл 5% раствора глюкозы при контроле АД (оно не должно снижаться ниже 100 мм рт. ст.); внутривенно вводят 80-120 мг лазикса.
В тех случаях, когда отек легких сочетается с кардиогенным шоком, доза допамина увеличивается, вводится преднизолон в дозе 60-90 мг, лазикс (при АД не ниже 90 мм рт. ст.).
Отек легких у больных с постинфарктным кардиосклерозом возникает нередко на фоне хронической сердечной недостаточности с явлениями застоя в большом круге кровообращения. Таким больным рекомендуется введение строфантина (внутривенно медленно 0,25 мл 0,5% раствора), дроперидола (2 мл 2,5% раствора), лазикса (60-120 мг), нитроглицерина.
В тех случаях, когда отек легких осложняет гипертонический криз, внутривенно струйно медленно при контроле АД вводят 0,5-1 мл 5% раствора пентамина, 60-120 мг лазикса, 2-4 мл 2,5% раствора дроперидола. Может быть использован нитроглицерин (под язык и внутривенно), при хронической сердечной недостаточности — внутривенно строфантин.
Отек легких — нередкое осложнение течения митрального стеноза. В патогенезе этого осложнения значительную роль играет левопредсердная (а не левожелудочковая) недостаточность. Для лечения применяют внутривенно струйно морфин гидрохлорид (1 мл 1% раствора), лазикс (120-180 мг). Сердечные гликозиды вводятся с осторожностью. При отеке легких, развившемся на фоне острой пневмонии, внутривенно вводят строфантин (0,5 мл 0,05% раствора), лазикс (120-180 мг), преднизолон (120-180 мг).
При всех видах отека легких применяется оксигенотерапия, противопенная терапия, наложение жгутов на конечности; больному придается полусидячее положение (или приподнимается головная часть кровати). При неэффективности проводимой терапии рекомендуется искусственная вентиляция легких.
После купирования отека легких на догоспитальном этапе больной должен быть госпитализирован в блок интенсивной терапии специализированной кардиологической бригадой скорой помощи (рис. 2, е). В ходе транспортировки больного в стационар все лечебные мероприятия продолжаются.
источник
Сердечная астма – острая левожелудочковая недостаточность, обусловленная застоем крови в малом круге кровообращения и интерстициальным отеком легких. Приступы сердечной астмы сопровождаются ощущением острой нехватки воздуха, ортопноэ, надсадным сухим кашлем, цианозом лица, тахикардией, повышением диастолического АД, возбуждением, страхом смерти. Диагноз сердечной астмы основан на оценке клинических симптомов, данных осмотра, анамнеза, рентгенографии грудной клетки, ЭКГ. Приступ сердечной астмы купируется с помощью нитроглицерина, наркотических анальгетиков, гипотензивных и мочегонных препаратов, кровопускания, наложения венозных жгутов на конечности, кислородотерапии.
Сердечная (кардиальная) астма – клинический синдром, характеризующийся внезапными приступами инспираторной одышки, перерастающей в удушье. В кардиологии сердечная астма относится к тяжелым проявлениям острой недостаточности левых отделов сердца, осложняющей течение ряда сердечно-сосудистых и других заболеваний. При сердечной астме отмечается резкое снижение сократительной способности миокарда и застой крови в системе малого круга кровообращения, приводящие к острым нарушениям дыхания и кровообращения. Сердечная астма может предшествовать развитию альвеолярного отека легких (нередко молниеносного), часто приводящего к летальному исходу.
Сердечная астма может быть связана с непосредственным поражением сердца или развиваться на фоне некардиогенных заболеваний и состояний. Причинами сердечной астмы могут быть первичная острая или хроническая (в стадии обострения) левожелудочковая недостаточность. Сердечная астма может осложнять течение различных форм ИБС (в т.ч. острого инфаркта миокарда, нестабильной стенокардии), постинфарктного и атеросклеротического кардиосклероза, острого миокардита, послеродовой кардиомиопатии, аневризмы сердца. Пароксизмальные формы артериальной гипертензии с высокими подъемами АД и чрезмерным напряжением миокарда левого желудочка, приступы мерцательной аритмии и трепетания предсердий являются потенциально опасными в плане развития сердечной астмы.
К сердечной астме нередко приводят декомпенсированные митральные и аортальные пороки сердца (митральный стеноз, аортальная недостаточность), связанные с препятствием для оттока крови. Нарушению кровотока в левых отделах сердца может способствовать наличие крупного внутрипредсердного тромба или внутриполостной опухоли сердца — миксомы.
Развитие сердечной астмы могут вызывать инфекционные заболевания (пневмония), поражение почек (острый гломерулонефрит), острое нарушение мозгового кровообращения. К факторам, провоцирующим возникновение приступа сердечной астмы, относятся неадекватная физическая нагрузка, сильное эмоциональное напряжение, гиперволемия (при внутривенном введении большого количества жидкости или ее задержке, лихорадке, беременности), обильный прием пищи и жидкости на ночь, переход в горизонтальное положение.
Механизм развития приступа сердечной астмы связан с затруднением внутрисердечной гемодинамики в левых отделах сердца, приводящим к избыточному кровенаполнению легочных вен и капилляров и внезапному повышению гидростатического давления в малом круге кровообращения. Вследствие увеличения проницаемости стенок капилляров происходит активный выход плазмы в ткань легких (в первую очередь в периваскулярные и перибронхиальные пространства) и развитие интерстициального отека легких. Это нарушает вентиляцию легких и ухудшает нормальный газообмен между альвеолами и кровью.
Определенную роль в развитии клинических симптомов сердечной астмы играют нейрорефлекторные звенья регуляции дыхания, состояние мозгового кровообращения. Вегетативная симптоматика, сопутствующая приступу сердечной астмы, развивается при возбуждении дыхательного центра в результате нарушения его кровоснабжения или рефлекторно, в ответ на импульсы из различных очагов раздражения (например, с корня аорты).
Предвестниками приступа сердечной астмы могут быть появившиеся в предшествующие 2-3 суток одышка, стеснение в груди, покашливание при небольшой физической нагрузке или переходе в горизонтальное положение. Приступы сердечной астмы чаще наблюдаются ночью, во время сна вследствие ослабления адренергической регуляции и увеличения притока крови в систему малого круга в положении лежа. В дневное время приступ сердечной астмы обычно связан с физическим или нервно-психическим напряжением.
Обычно приступы сердечной астмы возникают внезапно, заставляя больного проснуться от ощущения острой нехватки воздуха и нарастания одышки, переходящей в удушье и сопровождающейся надсадным сухим кашлем (позднее — с небольшим отделением прозрачной мокроты). Во время приступа сердечной астмы больному трудно лежать, он принимает вынужденное вертикальное положение: встает или садится в постели, опустив вниз ноги (ортопноэ); дышит обычно через рот, с трудом говорит. Состояние больного сердечной астмой возбужденное, беспокойное, сопровождается чувством панического страха смерти. При осмотре наблюдается цианоз в области носогубного треугольника и ногтевых фаланг, тахикардия, повышение диастолического АД. При аускультации могут отмечаться сухие или скудные мелкопузырчатые хрипы, преимущественно в нижних участках легких.
Продолжительность приступа сердечной астмы может быть от нескольких минут до нескольких часов, частота и особенности проявления приступов зависят от специфики основного заболевания. При митральном стенозе приступы сердечной астмы наблюдаются редко, так как застою в капиллярах и венозном русле малого круга кровообращения препятствует рефлекторное сужение легочных артериол (рефлекс Китаева).
При развитии правожелудочковой недостаточности приступы сердечной астмы могут исчезнуть совсем. Иногда сердечную астму сопровождает рефлекторный бронхоспазм с нарушением бронхиальной проходимости, что осложняет дифференциальную диагностику заболевания с бронхиальной астмой.
При длительном и тяжелом приступе сердечной астмы появляется «серый» цианоз, холодный пот, набухание шейных вен; пульс становится нитевидным, падает давление, больной ощущает резкий упадок сил. Трансформация сердечной астмы в альвеолярный отек легких может происходить внезапно или в процессе нарастания тяжести заболевания, о чем свидетельствует появление обильной пенистой, с примесью крови мокроты, влажных мелко- и среднепузырчатых хрипов над всей поверхностью легких, тяжелого ортопноэ.
Для правильного назначения лекарственной терапии важно дифференцировать приступ сердечной астмы от приступа удушья при бронхиальной астме, остром стенозе гортани, от одышки при уремии, медиастинальном синдроме, истерическом припадке. Установить точный диагноз помогают оценка клинических проявлений сердечной астмы, данные объективного осмотра, анамнеза, рентгенографии грудной клетки, ЭКГ.
Аускультация сердца во время приступа сердечной астмы затруднена из-за наличия дыхательных шумов и хрипов, но все же позволяет выявить глухость сердечных тонов, ритм галопа, акцент II тона над легочным стволом, а также признаки основного заболевания — нарушение ритма сердца, несостоятельность клапанов сердца и аорты и др. Отмечается частый, слабого наполнения пульс, повышение, а затем снижение АД. При выслушивании легких определяются единичные или рассеянные сухие (иногда единичные влажные) хрипы.
На рентгенограмме грудной клетки при сердечной астме отмечаются признаки венозного застоя и полнокровия в малом круге, понижение прозрачности легочных полей, расширение и нерезкость корней легких, появление линий Керли, свидетельствующих об интерстициальном отеке легких. На ЭКГ во время приступа сердечной астмы наблюдается снижение амплитуды зубцов и интервала ST, могут регистрироваться аритмии, признаки коронарной недостаточности.
При сердечной астме, протекающей с рефлекторным бронхоспазмом, обилием свистящих хрипов и повышенной секрецией мокроты, для исключения бронхиальной астмы учитывают возраст первого проявления заболевания (при сердечной астме – пожилой возраст), отсутствие у больного аллергологического анамнеза, хронических воспалительных заболеваний легких и верхних дыхательных путей, наличие острой или хронической сердечно-сосудистой патологии.
Несмотря на то, что приступ сердечной астмы может купироваться самостоятельно, ввиду высокого риска развития отека легких и угрозы жизни больного необходимо экстренное оказание медицинской помощи на месте. Проводимые терапевтические мероприятия должны быть направлены на подавление нейрорефлекторного возбуждения дыхательного центра, снижение эмоционального напряжения и разгрузку малого круга кровообращения.
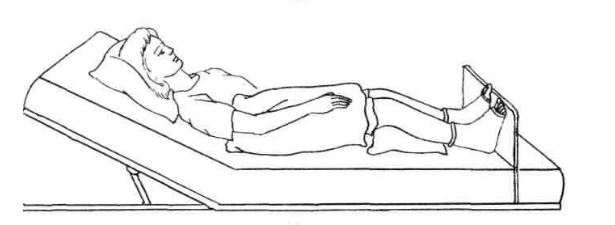
Чтобы облегчить течение приступа сердечной астмы, больному необходимо обеспечить максимальный покой, удобное полусидячее положение со спущенными ногами, организовать горячую ножную ванну. Показан прием нитроглицерина сублингвально с повторами каждые 5-10 мин. или нифедипина с обязательным мониторингом АД до субъективного облегчения состояния.
При сердечной астме с сильной одышкой и болевым синдромом применяются наркотические анальгетики. В случае угнетения дыхания, бронхоспазма, хронического легочного сердца, отека мозга, они могут быть заменены нейролептаналгетиком — дроперидолом.
Методом срочной разгрузки малого круга кровообращения при артериальной гипертензии и венозном застое является кровопускание (300–500 мл крови). При отсутствии противопоказаний возможно наложение на конечности жгутов, сдавливающих вены и искусственно создающих венозный застой на периферии (продолжительностью не более 30 мин. под контролем артериального пульса). При сердечной астме показаны длительные повторные ингаляции кислорода через этиловый спирт (с помощью носовых катетеров или маски, при отеке легких – ИВЛ), способствующие уменьшению отека легочной ткани.
При развитии приступа сердечной астмы проводится коррекция АД гипотензивными средствами и мочегонными препаратами (фуросемид), Практически во всех случаях сердечной астмы необходимо в/в введение растворов сердечных гликозидов — строфантина или дигоксина. Эуфиллин может быть эффективен при смешанной форме астмы сердечной и бронхиальной, при митральном стенозе за счет расширения коронарных сосудов и улучшения кровоснабжения миокарда. При сердечной астме с нарушением ритма сердечной деятельности применяется электроимпульсная терапия (дефибрилляция). После купирования приступа сердечной астмы проводится дальнейшее лечение с учетом причины заболевания.
Исход сердечной астмы в значительной степени определяется основной патологией, приводящей к развитию приступов удушья. В большинстве случаев прогноз сердечной астмы неблагоприятный; иногда комплексное лечение основного заболевания и строгое соблюдение больными ограничительного режима позволяют предупреждать повторные приступы, поддерживать относительно удовлетворительное состояние и даже работоспособность на протяжении нескольких лет.
Профилактика сердечной астмы состоит в своевременном и рациональном лечении хронической ИБС и сердечной недостаточности, артериальной гипертензии, предупреждении инфекционных заболеваний, соблюдении водно-солевого режима.
источник
Синдром кардиальной астмы относится к неотложным состояниям, так как при его появлении возрастает риск молниеносного отека легочной ткани со смертельным исходом. Характеризуется внезапным приступом удушья из-за падения сократительной функции сердечной мышцы и застойных явлений в сосудах легких. Это приводит к тяжелой легочной недостаточности. Сердечная астма осложняет течение кардиальных патологий, а также серьезных заболеваний почечной и дыхательной систем.
Состоянием, которое непосредственно приводит к кардиальной астме, является недостаточное сокращение левого желудочка сердца при острой (обострении хронической) недостаточности кровообращения. Провоцирующими заболеваниями являются:
- ишемия миокарда при нестабильной стенокардии, инфаркте,
- кардиосклероз (атеросклеротический, постинфарктный),
- миокардит,
- кардиомиопатия (в том числе после родов),
- гипертонический криз при тяжелой или длительной гипертензии,
- мерцательная аритмия, тахикардия или фибрилляция, особенно при приступообразном течении (пароксизмальная форма),
- пороки клапанов или отверстий в левой половине сердца (митральный или аортальный),
- большой предсердный тромб,
- опухолевое внутриполостное образование (миксома).
Сердечная астма
К частым внесердечным причинам относятся: воспаление легких, нефротический синдром, инсульт.
При всех перечисленных заболеваниях пусковым механизмом острой декомпенсации может послужить:
- интенсивная физическая нагрузка,
- стресс,
- быстрое введение большого количества инфузионных растворов,
- нарушение выделения мочи,
- беременность,
- высокая температура тела
- переедание или перегрузка жидкостью, особенно перед сном,
- длительное вынужденное горизонтальное положение.
Рекомендуем прочитать статью о неотложной помощи при сердечной астме. Из нее вы узнаете о признаках начинающегося приступа, оказании первой помощи, купировании приступа до приезда врачей.
А здесь подробнее об одышке при сердечной недостаточности.
Если понижается выброс крови из левого желудочка, то возникает препятствие для ее оттока из легких. Венозная и капиллярная сети переполняются. Высокое давление в этих сосудах приводит к усилению проницаемости их стенок, выходу жидкой части крови в ткань легких. Легочной отек препятствует вентиляции и газообмену.
Обычно формированию приступа удушья предшествуют:
- появление затрудненного дыхания,
- чувство сжатия в грудной клетке,
- покашливание при вставании с постели или небольшой физической активности.
Эти симптомы нарастают на протяжении 3 — 4 дней, а ночью, из-за повышенного притока крови в легкие и высокой активности парасимпатического отдела нервной системы, развивается сердечная астма. Больной внезапно просыпается от резкой нехватки воздуха и тяжелой одышки. Появляется упорный кашель, вначале сухой и надсадный, а затем с выделением небольшого количества мокроты.
При приступе можно обнаружить такие признаки:
- пациент находится в вынужденном положении – сидя, с опущенными ногами (симптом ортопноэ),
- дыхание осуществляется через рот,
- поведение беспокойное, есть страх смерти,
- кожа серого цвета, цианоз вокруг губ, кончиков пальцев,
- давление повышено, пульс частый,
- в легких мелкие хрипы, их больше в нижних отделах.
Длительность таких приступов может быть от 5 — 10 минут до 3 — 4 часов, клиническая картина может измениться в зависимости от причины их развития. Если состояние не стабилизируется, то после сердечной астмы развивается отек легких. Его проявлениями являются:
- распространенный цианоз
- обильное потоотделение,
- холодная кожа,
- шейные вены набухшие,
- пульс слабого наполнения,
- давление крови низкое,
- внезапная слабость или полное бессилие,
- мокрота пенистая с прожилками крови,
- хрипы среднего калибра над всеми легкими.
Смотрите на видео о сердечной недостаточности:
Учитывают анамнез болезни, данные осмотра и прослушивания: тоны сердца глухие, 2 тон усилен, ритм галопа, шумы при клапанных пороках. В легких сухие распространенные или единичные хрипы. Пульс слабый и частый, артериальное давление вначале высокое, при отеке легких оно падает.
Так как приступы удушья могут быть при бронхиальной астме, истерии, сужении просвета гортани, опухоли в грудной клетке, почечной недостаточности, то назначают дополнительные методы исследования для постановки диагноза. Они помогают обнаружить такие отклонения от нормы:
- рентгенография грудной клетки – застой крови в легких, прозрачность полей понижена, корни расширены, их контуры нечеткие, имеются тонкие линейные затемнения (линии Керли);
- ЭКГ низковольтажная, ST понижен, бывает аритмия или признаки ишемии миокарда.
В отличие от бронхиальной астмы, при кардиальной пациенты чаще пожилого возраста, у них нет склонности к аллергии по данным анамнеза, болезней легких или бронхов, а приступам предшествовали нарушения работы сердца.
Пациенту нужно придать сидячее положение с ногами, опущенными вниз. Можно их опустить в горячую воду не выше половины голени. Должен быть обеспечен полный физический и эмоциональный покой. Под язык дают таблетку Нитроглицерина или Коринфара. При этом рекомендуется постоянный контроль артериального давления и частоты пульса. Если состояние не облегчается, то через 10 минут прием таблеток можно повторить и вызывать скорую помощь.
Если на фоне приступа имеется тяжелая одышка и боль в груди, то используют анальгетики центрального действия, при спазме бронхов, угнетенном дыхании и нарушении мозгового кровообращения применяют вместо них Дроперидол.
Для снижения нагрузки на легочные сосуды используют такие методы:
- кровопускание от 300 до 550 мл крови;
- бинтование или наложение жгута на конечности (не более 30 минут) с контролем пульса на артериях;
- кислородные ингаляции через этанол, ИВЛ при отеке;
- гипотензивные и мочегонные препараты, сердечные гликозиды.
Появление приступов сердечной астмы является признаком тяжелого течения болезней сердца и слабости миокарда левого желудочка, поэтому расценивается как неблагоприятный признак для пациента. Поэтому таким больным показано обязательное стационарное лечение и постоянное наблюдение кардиолога после выписки.
При соблюдении рекомендаций по приему медикаментов и ограничению нагрузок на сердце возможно поддержание удовлетворительного состояния.
Для того чтобы не допустить появления кардиальной астмы и легочного отека, нужно проводить комплексное лечение основного заболевания, исключить полностью курение и прием алкоголя, в питании резко ограничить соль и жиры животного происхождения. Питьевой режим регулируется в зависимости от проявлений недостаточности кровообращения.
Не рекомендуется интенсивная физическая нагрузка и малоподвижный образ жизни, так как они в равной степени ухудшают гемодинамические показатели. После стационарного лечения используют дыхательные упражнения, ходьбу с медленным повышением длительности и темпа, лечебную гимнастику.
Рекомендуем прочитать статью о легочном сердце. Из нее вы узнаете о патологии, причинах ее развития и симптомах, остром и хроническом легочном сердце, методах диагностики и лечения.
А здесь подробнее о жидкости в легких при сердечной недостаточности.
Сердечная астма возникает как результат левожелудочковой недостаточности при тяжелом течении кардиальных болезней, а также почечной и легочной патологии. Ее проявлениями являются приступы удушья с сухим кашлем. Опасность представляет трансформация в отек легких.
Для неотложной помощи нужно снизить приток крови в малый круг кровообращения, затем лечить основное заболевание. Присоединение приступов астмы к заболеваниям сердца расценивается как признак их декомпенсации.
Неотложная помощь при сердечной астме должна быть оказана больному еще до приезда скорой помощи. Как ее правильно проводить? Что сделают медики?
С диагнозом жидкость в легких при сердечной недостаточности лечение пациенту необходимо предоставить как можно скорее. Без него можно умереть!
Неприятный кашель при сердечных заболеваниях может говорить о многом. Он выступает и как симптом сердечно-сосудистых проблем, особенно у пожилых. Какой и при каких именно заболеваниях бывает?
В связи с тем, что есть определенные схожие факторы у больных людей, выявлена закономерность и между давлением с бронхиальной астмой. Подобрать препараты непросто, ведь часть таблеток угнетает дыхание, другие провоцируют сухой кашель. Например, Бронхолитин повышает давление. А кашель может стать побочным явлением от таблеток. Но есть препараты от АД, которые не провоцируют кашля.
Одышка при сердечной недостаточности — довольно распространенная патология у больных. Важно снять симптомы с помощью препаратов и трав.
В первые минуты грамотно организованная помощь при острой сердечной недостаточности способна спасти жизнь. Проводится как самостоятельная неотложная помощь, так и реабилитационные мероприятия бригадой скорой помощи, в том числе при подозрении на инсульт.
Существуют различные причины, из-за которых может развиться острая сердечная недостаточности. Также выделяют и формы, в том числе легочную. Симптомы зависят от первоначального заболевания. Диагностика сердца обширная, лечение необходимо начать незамедлительно. Только интенсивная терапия поможет избежать смерти.
Если выявлена сердечная недостаточность, осложнения без лечения станут закономерным продолжением патологии. Особенно они опасны при хронической форме, поскольку при острой больше шансов на восстановление нормальной сердечной деятельности.
Характер и особенности боли при сердечной недостаточности, их интенсивность будут отличаться. Например, головные характерны для инфаркта миокарда, когда идет общее нарушение кровообращения. Болит сердце и чувствуются спазмы в ногах при тромбах.
источник
:+острой левожелудочковой недостаточности
22. Клиническими формами острой левожелудочковой недостаточности является :
23. К клиническим проявлениям сердечной астмы относятся:
+вынужденое положение с опущенными вниз ногами
+мокрота, окрашенная в розовый цвет
24. Клинические симптомы, характерные для отека легких:
+шумные клокочухающее дыхание
25. Мокрота, характерная для отека лёгких :
26. В основе возникновения приступа стенокордии является :
27. Основными симптомами приступа стабильной стенокардии напряжения является :
+ загрудинная локализация боли
+продолжительность в течение 3-5 мин
28. К нестабильной стенокардии относятся :
+впервые выявленная стенокардия покоя
+впервые выявленная тяжёлая стенокардия
29. Для прогрессирующей стенокардии характерны симптомы:
+ увеличение интенсивности боли
+увеличение продолжительности боли до 20-30мин
+снижение эффекта от нитроглицерина
30. В основе острого периода инфаркта миокарда лежат:
+атеросклероз коронарных артерий
+тромбоз коронарных артерий
31. Главным признаком типичного инфаркта миокарда является :
+ боль за грудиной продолжительностью более 30 мин.
32. К атипичным формам острого периода инфаркта миокарда относятся :
33. При абдоминальной форме инфаркта миокарда боль может ощущаться:
+в эпигастрии, подреберьях, спине(боли опоясывающего характера)
34. Е осложнениям инфаркта миокарда в остром периоде относятся:
35. Для кардиогенного шока характерны симптомы:
+падение артериального давления
36.Гипертензивный криз- это:
+острое внезапное повышение АД на фоне гипертонической болезни
37. для неосложненного гипертензивного криза характерны симптомы:
+повышение систалическоко АД
38.Осложненный гипертензивный криз может привезти к развитию:
+острой правожелудочковой недостаточности
39.Воснове приступа бронхиальной астмы лежат:
+гиперсекреция вязкой мокроты
40.Для приступа бронхиальной астмы характерны симтомы:
+выдох значительно длиннее вдоха
+одутловатое лицо, напряженные вены шеи
41.При остром животе необходимо:
42. При остром животе запрещается:
43.Основными мероприятиями неотложной помощи при обмороке являются:
+вдыхание нашатырного спирта
+ обеспечение положение пациента с приподнятым ножным концом
44.При коллапсе показано введение:
45.Первоочередным мероприятием медсестры при острой левожелудочковой недостаточности является:
46.При клинике сердечной астмы у пациента с низким АД медсестра должна:
+начать ингаляцию кислородом
47.Оптимальным положением для пациента с острой левожелудочковой недостаточностью при нормальном АД явл. положение:
48. При клинике сердечной астмы у пациента с высоким АД медсестра должна:
+ придать пациету сидячее положение
+ ввезти лазикс в/м или дать внутрь
49.Наложение венозных жгутов при сердечной астме показано при АД:
50. Оптимальным положением для пациента во время приступа стабильной стенокардии напряжения является положение:
51. Неотложная помощь при приступе стабильной стенокардии напряжения:
+обеспечение физического и психического покоя
+сублингвальное применение нитроглицерина
52. Противопоказаниями для применения нитроглицерина являются:
+острое нарушение мозгового кровообращения
53. Условия, при которых должен храниться нитроглицерин:
54. Доврачебная медицинская помощь при нестабильной стенокардии и остром периоде инфаркта миокарда:
+сублингвальное применение нитроглицерина
+назначение пациенту375мл аспирина
+обеспечение полного физического покоя
Дата добавления: 2018-06-27 ; просмотров: 538 ; ЗАКАЗАТЬ РАБОТУ
источник
Сердечная недостаточность — это патологическое состояние, вызванное неспособностью сердца создавать нормальное давление крови в сосудах, обеспечивающее кровоснабжение органов и тканей.
Различают острую левожелудочковую недостаточность (сердечная астма и отек легких) и острую правожелудочковую недостаточность.
Сердечная астма — это проявление слабости левых отделов сердца, сопровождающейся приступом внезапной одышки, переходящей в удушье. Заболевание связано с уменьшением способности левого желудочка сердца нагнетать кровь в аорту, в результате чего возникает застой крови в легких; в крови накапливается углекислота, которая вызывает раздражение дыхательного центра головного мозга и появление одышки. Одновременно увеличивается проницаемость сосудистой стенки, и жидкая часть крови просачивается в легочные альвеолы.
Сердечная астма может возникать при ИБС, миокардитах, пороках сердца, гипертонической болезни, острых инфекциях и интоксикациях, анафилактическом шоке, утоплении, заболеваниях ЦНС, почек и т.д.
Симптомы появляются внезапно, чаще всего ночью: чувство недостатка воздуха, сильная одышка с затрудненным вдохом, кашель с пенистой мокротой, содержащей примесь крови, общая слабость, беспокойство, тахикардия. Положение больного — вынужденное сидячее. Приступ может затянуться на несколько часов.
- • обеспечить физический и психоэмоциональный покой;
- • удобно усадить больного, предоставив опору для его спины и рук;
- • вызвать скорую помощь;
- • создать приток чистого свежего воздуха;
- • под язык дать нитроглицерин в любом виде, так как он снижает давление в легочной артерии;
- • наложить венозные жгуты на плечи и бедра; через каждые 10— 15 мин жгуты снимать и после небольшого перерыва перенакла- дывать;
- • сделать горячую горчичную ванну для ног до верхней трети голени (после ослабления приступа);
- • дать мочегонное средство;
- • поставить банки на спину или круговые.
Профилактика: своевременное и полноценное лечение имеющейся сердечно-сосудистой патологии.
Отек легких — это тяжелая форма острой левожелудочковой недостаточности. Он может развиться как на фоне затянувшегося приступа сердечной астмы, так и самостоятельно. При этом происходит скопление серозной жидкости в легочной ткани и в альвеолах.
Наиболее часто заболевание возникает как осложнение острого инфаркта миокарда. Возможны и другие причины: атеросклероз, аневризма сердца, гипертоническая болезнь, пороки сердца, миокардит, а также воспаление легких, пневмоторакс, травмы грудной клетки и черепа, заболевания ЦНС, острые отравления и т.д.
Симптомы появляются чаще всего внезапно, во время сна: выраженная одышка с затруднением вдоха, ощущение недостатка воздуха, отрывистый кашель, сначала сухой, затем начинает выделяться обильная пенистая кровянистая мокрота, количество которой может превышать один литр в час; больной беспокоен, растерян, боится умереть, кожа цианотичная, покрыта холодным липким потом. Положение во время приступа — вынужденное сидячее. Возможна клиническая смерть.
- • срочно вызвать скорую помощь;
- • предоставить больному максимальный покой;
- • придать больному положение сидя с опущенными ногами или полусидя;
- • накапливающуюся во рту мокроту убирать марлевыми тампонами;
- • обеспечить приток свежего, но не холодного воздуха;
- • дать под язык нитроглицерин в любом виде, через 10— 15 мин повторить;
- • наложить венозные жгуты на плечи и бедра; через каждые 10— 15 мин жгуты снимать и после небольшого перерыва перенакла- дывать;
- • дать мочегонное средство.
источник
Версия: Справочник заболеваний MedElement
Левожелудочковая недостаточность
Острый отек легкого > с упоминанием о болезни сердца
Острый легочный отек > БДУ или сердечной недостаточности
Сердечная астма
Левосторонняя сердеч ная недостаточность
Острая левожелудочковая недостаточность
ОЛЖН — это острая сердечная недостаточность, обусловленная островозникшим нарушением систолической и (или) диастолической функции ЛЖ и характеризующаяся клинической симптоматикой остро развившегося венозного застоя в малом круге кровообращения. Проявляется крайне тяжелыми клиническими синдромами: кардиогенным шоком, отеком легких, острым легочным сердцем
Одним из частых и наиболее тяжелых клинических вариантов ОСН является отек легких, ведущим симптомом которого является выраженная нарастающая одышка в покое.
В зависимости от типа гемодинамики, от того, какой желудочек сердца поражен, а также от некоторых особенностей патогенеза различают следующие клинические варианты ОСН.
С застойным типом гемодинамики:
— правожелудочковую (венозный застой в большом круге кровообращения);
— левожелудочковую (сердечная астма, отек легких).
По длительности течения отека легких различают:
— молниеносный приводит к летальному исходу в течение нескольких минут;
— острый (до 4 ч) обычно наблюдается при инфаркте миокарда, черепно-мозговой травме, анафилактическом шоке и др. Клинически характеризуется столь бурным течением, что даже немедленные реанимационные мероприятия не всегда предупреждают летальный исход;
— подострый отличается волнообразным течением: симптомы его нередко нарастают постепенно, то усиливаясь, то ослабевая. Чаще это свойственно эндогенной интоксикации (печеночная недостаточность, уремия и др.);
— затяжной (от 12 ч до нескольких суток) возникает, если заболевание протекает на фоне хронической сердечной недостаточности, хронических неспецифических заболеваний легких. При этом такие характерные клинические признаки отека легких, как одышка, цианоз, пенистая мокрота и влажные хрипы в легких, могут отсутствовать.
Классификация по Киллипу основана на клинической симптоматике и результатах рентгенографии органов грудной клетки. Классификация применяется преимущественно для сердечной недостаточности при инфаркте миокарда, но может применяться при сердечной недостаточности de novo .
Выделяют четыре стадии (класса) тяжести:
I – нет признаков СН.
II – СН (влажные хрипы в нижней половине легочных полей, третий тон, признаки венозной гипертензии в легких).
III – тяжелая СН (явный отек легких; влажные хрипы распространяются более чем на нижнюю половину легочных полей).
IV – кардиогенный шок (Ј САД 90 мм рт. ст. с признаками периферической вазоконстрикции: олигурия, цианоз, потливость).
Происходит увеличение расстояния между эндотелиальными клетками капилляров, что позволяет макромолекулам выходить в интерстициальное пространство. Формируется интерстициальный отек легких. Дальнейшее повышение внутрисосудистого давления приводит к разрыву плотных соединений между клетками, выстилающими альвеолы, и попадании в альвеолы жидкости, содержащей эритроциты и макромолекулы. Клинически это проявляется появлением мелкопузырчатых влажных хрипов. При углублении разрыва альвеолярно-капиллярной мембраны жидкость затапливает альвеолы и дыхательные пути. С этого момента развивается яркая клиническая картина альвеолярного отека легких с развитием признаков ОДН. Одним из патогенетических факторов возникновения ОДН является вспенивание при каждом вдохе попавшей в альвеолы жидкости, что вызывает обструкцию дыхательных путей. Так, из 100 мл пропотевшей плазмы образуется 1 — 1,5 л пены. Пена не только нарушает проходимость дыхательных путей, но и разрушает сурфактант альвеол, это вызывает снижение растяжимости легких, увеличивается нагрузка на дыхательные мышцы, усиливается гипоксия и отек.
Диффузия газов через альвеолярно-капиллярную мембрану также нарушается и из-за расстройств лимфообращения, ухудшения коллатеральной вентиляции легких, дренажной функции и капиллярного кровотока. Возникает шунтирование крови и нарастает гипоксия. С точки зрения патофизиологии, приступ сердечной астмы есть начинающийся альвеолярный отек легких.
Распространенность ОСН составляет 0,4–2,0% населения европейских стран, является причиной примерно 20% от всех госпитализаций среди пациентов старше 65 лет. Летальность при ОСН, в частности при отеке легких, в зависимости от этиологии колеблется от 50 до 80%
В 60–70% случаев причиной развития отека легких является ишемическая болезнь сердца (ИБС), у 26% пациентов причиной развития отека легких является хроническая сердечная недостаточность (ХСН), у 9% – острые нарушения ритма, у 3% – патология клапанов . В пожилом возрасте среди причин развития отека легких преобладает ИБС, тогда как в молодом возрасте среди этиологических факторов превалируют дилатационная кардиомиопатия, пороки сердца и миокардиты. Важно отметить, что ОСН может развиться и без предшествующей патологии, т.е. начало заболевания протекает в виде отека легких.
Сердечная астма (интерстициальный отек легких) возникает в любое время суток, но чаще в ночные или предутренние часы. Провоцируют приступ физические нагрузки, переохлаждение, психоэмоциональное напряжение, кошмарные сновидения, переход больного из вертикального в горизонтальное положение, при этом легочный объем крови увеличивается в среднем на 300 мл. Удушье возникает или усиливается внезапно. Эквивалентом одышки может быть пароксизмальный кашель. Больной вынужден занять сидячее положение, свесив ноги с постели (положение ортопноэ). В акте дыхания участвует вспомогательная дыхательная мускулатура. Появляются цианоз губ и ногтей, испарина, экзофтальм. Больные возбуждены, беспокойны. Конечности холодные. Могут быть явления бронхоспазма из-за отека слизистой оболочки бронхов. Кашель сухой, поверхностный или надсадный, одышка до 40—60 в мин. Характерна тахикардия. АД, как правило, повышено. При перкуссии легких отмечается коробочный звук за счет острой эмфиземы легких. Дыхание громкое, усиленное. При явлениях бронхоспазма выслушиваются сухие свистящие рассеянные хрипы. Влажные хрипы на этом этапе заболевания не определяются. Тоны сердца выслушиваются с трудом из-за шумного дыхания и хрипов; могут определяться увеличенная болезненная печень, отеки нижних конечностей.
Альвеолярный отек легких характеризуется резкой дыхательной недостаточностью: выраженной одышкой, нарастающим диффузным цианозом. Сознание больных спутано. По мере увеличения отека углубляется заторможенность, вплоть до комы. Лицо одутловато, вены шеи набухшие. Кожные покровы влажные, при инсульте горячие за счет гипертермии центрального генеза. Хрипы в легких слышны на расстоянии как клокотанье. На губах больных пузырится пена. Розовый цвет ее обусловлен проникающими в альвеолы форменными элементами крови, что характерно для гриппа, крупозной пневмонии. Грудная клетка расширена; при перкуссии перкуторный звук мозаичный: участки тимпанита чередуются с очагами притупления. При аускультации легких наряду с сухими хрипами выслушивается масса звучных разнокалиберных влажных хрипов (от мелко- до крупнопузырчатых). Аускультативная картина динамична; лучше всего хрипы слышны в верхних и средних отделах легких. АД чаще повышено, если отек возникает не на фоне шока, но в терминальной стадии АД прогрессивно снижается, пульс становится нитевидным, дыхание поверхностным, затем по типу Чейна — Стокса. Больной без сознания. Смерть наступает в результате асфиксии.
Клиническая картина острой левожелудочковой недостаточности
Рентгенографические признаки кардиогенного и некардиогенного отека легких
Пульсоксиметрия (определяет концентрацию связывания кислорода с гемоглобином), выявляет низкую концентрацию кислорода, ниже 90%;
Измерение центрального венозного давления (давление кровотока в крупных сосудах) при помощи флеботонометра Вальдмана, подключённому к пунктированной подключичной вене. При отёке лёгких повышается центральное венозное давление 12мм/рт.ст.;
Электрокардиография (ЭКГ) позволяет определить, изменения со стороны сердца, в случае если отёк лёгких, связан с сердечной патологией. На ЭКГ могут регистрироваться: признаки инфаркта миокарда или ишемии, аритмии, признаки гипертрофии стенок, левых отделов сердца;
Трансторакальная эхокардиография позволяет оценить функцию миокарда и состояние клапанов, а также помочь установить причину отека легких . Трансторакальная эхокардиография должна быть первым методом оценки функции левого желудочка и клапанов у тех больных, у которых данные истории заболевания, осмотра и рентгеновского исследования не выявили причины отека легких . Как известно, при некоторых заболеваниях, лежащих в основе возникновения ОСН, лишь срочное хирургическое вмешательство способно улучшить прогноз. Наиболее важным диагностическим методом при определении показаний к операции является именно эхокардиография.
Катетеризация легочной артерии, используемая для измерения давления заклинивания легочной артерии (ДЗЛА), рассматривается как «золотой стандарт» при оценке причины отека легких. Катетеризация легочной артерии также позволяет мониторировать давление заклинивания легочной артерии, сердечный выброс и системное сосудистое сопротивление в процессе лечения.
Данные лабораторные исследования позволяют уточнить этиологию синдрома ОСН, а также определить тактику ведения пациента.
определение концентрации газов в артериальной крови: парциальное давление углекислого газа 35мм/рт.ст.; и парциальное давление кислорода 60 мм/рт.ст.;
Дифференциально-диагностическим признаком острой левожелудочковой недостаточности с бронхиальной астмой может служить диссоциация между тяжестью состояния и (при отсутствии выраженного экспираторного характера одышки и «немых зон») скудностью аускультативной картины.
При одышке дифференциальную диагностику проводят с:
— спонтанным пневмотораксом (одышка сочетается с болевым синдромом);
— центральной одышкой (внутричерепной процесс);
— психогенной одышкой (тахипноэ);
— Приступом стенокардии.
Также кардиогенный отек легких дифференцируют с другими этиологическими формами ОЛЖН.
Провести дифференциальный диагноз между респираторным дистресс-синдромом взрослых, который классифицируется как некардиогенный отек легких, от кардиогенного отека легких не всегда представляется возможным. Однако это разделение носит принципиальный характер, так как методы лечения и исход заболевания существенно разнятся. Существенным подспорьем является измерение давления заклинивания; в случаях неясной природы респираторного дистресса рекомендуется постановка катетера Swan-Ganz с тем, чтобы исследовать параметры центральной гемодинамики и определить уровень давления заклинивания. Для респираторного дистресс-синдрома взрослых характерны цифры ниже 18 мм рт.ст. Если давление заклинивания в пределах физиологической нормы или даже ниже, то можно говорить о преобладании механизма повышенной сосудистой проницаемости, т.е. о развитии респираторного дистресс-синдрома взрослых.
Другим заболеванием легких, которое сопровождается развитием НОЛ, является диффузный альвеолярный геморрагический синдром. При развитии этой формы патологии развивается синдром анемии, хотя кровохарканье может быть минимальным. Среди других заболеваний числится и рак легких, при котором развитие НОЛ возникает при массивном метастазировании. Ошибочный диагноз может возникнуть при лимфомах легких. Эта категория больных нуждается в проведении расширенных методов диагностики, включая и пункционную биопсию легких.
НОЛ описан при высокогорной болезни. Обычно развитие отека легких наступало у отдельных индивидуумов, которых быстро поднимали на высоту 3000-4000 м над уровнем моря. В небольшом проценте случаев он носил фатальный характер и заканчивался смертельным исходом. В основе развития этой формы некардиогенного отека легких лежит вазоконстрикторная реакция на высотную гипоксию.
Также НОЛ встречается у больных хирургического профиля, которым было проведено массивное переливание растворов, белковых субстанций и препаратов крови. В основе НОЛ лежит развитие повышенной сосудистой проницаемости, которая появилась в ответ на реперфузию. Описан НОЛ, возникший у больных после разрешения пневмоторакса и плеврита. При эвакуации свободной жидкости из плевральной полости более 1,5 литров (особенно, если удаление жидкости происходило быстро) появлялись признаки отека легких. В некоторых клинических случаях это осложнение развивалось через 24 ч после того, как была проведена процедура. Эти формы НОЛ характеризовались высоким процентом летальности. Механизмы развития отека легких при патологии плевры изучены мало.
Серьезную клиническую проблему составляет категория больных, злоупотребляющих наркотическими средствами. Среди известных наркотических средств НОЛ чаще встречался при использовании героина и метадона. Отек легких развивается к концу первых суток, после приема наркотических средств. Рентгенография выявляет неоднородное скопление жидкости в разных участках легких. Точный механизм некардиогенного отека легких при использовании наркотических средств установить не удалось.
Токсическое действие салицилатов может осложниться развитием отека легких. Этот вариант некардиогенного отека легких описан у пожилых людей с хронической интоксикацией салицилатами. Острое повреждение легочных структур при интоксикации этой группой лекарственных соединений может сопровождаться повышением сосудистой проницаемости, приводящей к интенсивному накоплению жидкости в интерстициальной ткани.
Описаны случаи некардиогенного отека легких при тромбоэмболии легочной артерии.
Нейрогенный отек легких (НЕОЛ) возникает вследствие увеличения количества жидкости в интерстициальной ткани, а также ее пропитывания на поверхность альвеол. Отек обычно развивается очень быстро после повреждения центральных структур головного мозга. Эти клинические проявления трактуются, как острый респираторный дистресс-синдром, хотя патофизиологические механизмы и прогноз значительно отличаются от некардиогенного отека легких. НЕОЛ развивается у лиц с травмами головы. Часто с этой клинической проблемой врачи встречаются при военных действиях, когда пораженные поступают в госпитали с травмой головы. В мирное время это проблема пострадавших в транспортных авариях. Необходимо отметить, что процент развития отека легких у этой категории пострадавших очень высок, иначе говоря, отек легких в высоком проценте случаев встречается при черепно-мозговой травме. Продолжительность отека легких может быть в течение нескольких дней и в последующем разрешиться. Отек сопровождается тахипноэ, при котором в акте дыхания участвует вспомогательная мускулатура грудной клетки. Отечная жидкость, которая выделяется из дыхательных путей, может содержать небольшое количество крови. Легочное кровотечение не характерно для этой категории больных, поэтому если оно отмечено, то необходимо исключать другие болезни. При аускультации легких выявляются влажные хрипы, которые выслушиваются как в верхних, так и в нижних отделах легких. При рентгенографии выявляются застойные признаки в легких, при этом размеры сердца не изменены. Гемодинамические параметры, такие как артериальное давление, давление заклинивания, сердечный выброс – в пределах физиологической нормы. Эти признаки являются важными в проведении дифференциальной диагностики между различными формами отека легких.
После черепно-мозговой травмы другой частой причиной развития НЕОЛ является эпилепсия. Судорожный период эпилепсии может осложниться развитием НЕОЛ. Особенностью этой формы патологии человека является то, что отек легких возникает не в период судорог, а тогда, когда они прекратились. Прогноз у больных с эпилепсией и НЕОЛ принято считать неблагоприятным. У этой категории больных наиболее высок риск внезапной смерти, так как летальность у них выше, чем при других формах эпилепсии. НЕОЛ может осложнять течение геморрагического инсульта, особенно часто он развивается при субарахноидальном кровоизлиянии. У некоторых больных с инсультом НЕОЛ развивается несколько дней спустя после того, как он произошел.
источник