Болезни органов дыхания: ринит, бронхит, ларингит, пневмония. Особенности течения в детском возрасте, профилактика
Бронхит – это инфекционное заболевание, сопровождающееся диффузным воспалением бронхов. Главный симптом заболевания – кашель Если симптомы бронхита проявляются не менее трех месяцев в течение года на протяжении 2х лет и более можно смело ставить диагноз хронического бронхита. Причины развития бронхита.Причиной бронхита может быть бактериальная, вирусная или атипичная флора.бактериальные возбудители:стафило-кокки,пневмо-кокки,трепто-кокки.Возбудители вирусной природы: вирус гриппа,аденовирус,парагрипп и т.д. Симптомы бронхита.Главный симптом –кашель. Кашель может быть сухим или влажным.Отхождение мокроты, особенно с зеленым оттенком – надежный критерий бактериального воспаления. Сухой кашель может наблюдаться при вирусной или атипичной инфекции. Бронхит у детей. У детей бронхит имеет те же симптомы, что и у взрослых.При лечение бронхита у детей предпочтение следует отдавать ингаляционной терапии. Детям проводят ингаляции с минеральной водой, отхаркивающими (лазолван, флуимуцил).Профилактика бронхита.1) Приём иммуно-укрепляющих препаратов в сезон возможного обострения (осень-зима).2) Вакцинация пациентов.3) Соблюдение основных правил личной гигиены, например, частое мытьё рук, использование одноразовых носовых платков – достаточно простой способ профилактики инфекционных заболеваний.
Пневмония – острое инфекционное воспаление нижних дыхательных путей с обязательным вовлечением легочной ткани (альвеол, бронхов, бронхиол). Симптомы пневмонии.Основные симптомы пневмонии – лихорадка с подъемом температуры до 38-39.5, кашель чаще с отхождением обильной мокроты,одышка при физической нагрузке и в покое.Иногда больные могут ощущать неприятные ощущения или боль в груди.Все больные пневмонией отмечают общую слабость, снижение работоспособности, быструю утомляемость, потливость, нарушение сна, снижение аппетита.Лечение пневмонии:Лечением неосложненных форм пневмонии могут заниматься:терапевты,педиатры.Для лечения пневмонии используют фарма-кологические группы антибиотиков:макролиды (например макропен, фромилид, азитромицин), пенициллин и его производные. При наличии кашля с мокротой назначают:АЦЦ,лазолван, бромгексин.При развитии одышки назначают бронхорасширяющие препараты:беродуал, беротек. При повышении температуры свыше 38-38,5 назначают жаропонижающие. Пневмония у детей. Симптомы схожи со взрослыми.внимание уделяют частоте дыхательных движений.угроза жизни,считается частота дыхательных движений более 40 в минуту у детей старше 1 года.предпочтительнее стационарное лечение таких больных. Профилактика-рекомендуется проводить вакцинацию препаратом ПНЕВМО-23 один раз в пять лет.
Ринит— rhinitis происходит от греческого слова rhinos— нос и суффикса it, обозначающего воспаление, которое может возникать под воздействием различных факторов (вирусов, бактерий, аллергенов, триггеров). Детский организм отличается от взрослого, поэтому течение ринита у детей характеризуется наличием особенностей: сильнейший отек слизистых оболочек носа, приводящий к полной закупорке носовых ходов; ввиду несовершенства иммунной системы детей, инфекция, присутствующая в полости носа, может поразить весь организм, в редких случаях это приводит даже к развитию пневмонии; постоянные слизистые выделения из носа могут привести к появлению язвочек в районе верней губы и на крыльях носа. Они возникают по той причине, что ребенок еще не в состоянии в полной мере обслужить себя.
В подавляющем большинстве случаев требуется только симптоматическое лечение, включающее:
- промывание полости носа изотоническими растворами;
- орошение антисептическими растворами;
- закапывание или пульверизация топическими антибактериальными препаратами;
- сосудосуживающие средства. Особенно это важно у детей грудного возраста, у которых затруднение носового дыхания нарушает процесс кормления грудью и повышает вероятность развития осложнений. Поэтому им рекомендуется перед кормлением закапывать сосудосуживающие капли;
- отвлекающую терапию (горчичные обертывания, банки, горчичные ножные ванны и др.);
- ингаляции;
- жаропонижающие и болеутоляющие средства;
- антигистаминные препараты при наличии аллергии;
- по показаниям назначение топических иммунокоррегирующих препаратов;
- препараты противовирусного действия.
Ларингит — это воспалительное заболевание слизистой оболочки гортани. Он может быть самостоятельным заболеванием, а может сопутствовать ОРВИ. В части случаев при простуде голос становится сиплым, грубым, а иногда еле слышимым. Это связано с тем, что воспалительный процесс распространился на гортань. Некоторые вирусы (парагриппа, гриппа, аденовирусы) обладают повышенной склонностью поражать именно эту область, вызывая воспаление голосовых связок и околосвязочных тканей. Наряду с изменением голоса при этом появляется характерный «лающий» кашель, возможно затруднение дыхания — ложный круп. Терапия ларингита у детей предполагает организацию лечебно-охранительных мероприятий: постельного режима, голосового покоя, температурного комфорта, достаточной влажности. Диета ребенка должна быть щадящей, исключающей холодную, горячую, раздражающую пищу, газированные напитки. Хорошим лечебным эффектом при ларингите обладает теплое щелочное питье, сухое тепло на область шеи (повязки, согревающие компрессы), небулайзерная терапия, лекарственные ингаляции, банки, горчичники. При ларингите детям назначаются физиотерапевтические процедуры (УВЧ, электрофорез на область гортани, микроволновая терапия,фонофорез, УФО передней поверхности шеи). При стойко сохраняющихся нарушениях голоса показаны логопедические занятия покоррекции дисфонии. Медикаментозная терапия ларингита у детей включает прием противовирусных или антимикробных препаратов, НПВС, антигистаминных, противокашлевых или отхаркивающих средств. При ларингите у детей широко используются местные препараты антисептического действия – аэрозоли, таблетки для рассасывания; при необходимости проводится эндоларингеальное введение лекарственных препаратов. В случае развития ложного крупа необходимо немедленное начало терапии, направленной на уменьшение или ликвидацию отека и спазма гортани, восстановление нормального дыхания. До приезда «скорой помощи» следует придать ребенку вертикальное положение; обеспечить доступ свежего, увлажненного воздуха; провести щелочную ингаляцию, отвлекающие процедуры (горячие общие или ножные ванны). В стационаре ребенку проводится кислородотерапия и ингаляции; вводятся спазмолитические, гормональные, антигистаминные препараты. При крайней степени стеноза гортани выполняется интубация или трахеостомия, ИВЛ.
14. Бронхит – это инфекционное заболевание, сопровождающееся диффузным воспалением бронхов. Главный симптом заболевания – кашель.Если заболевание длится менее трех недель, говорят об остром бронхите. Если симптомы бронхита проявляются не менее трех месяцев в течение года на протяжении 2х лет и более можно смело ставить диагноз хронического бронхита.Причины развития бронхита.Причиной бронхита может быть бактериальная, вирусная или атипичная флора.бактериальные возбудители:стафило-кокки,пневмо-кокки,трепто-кокки.Возбудители вирусной природы: вирус гриппа,аденовирус,парагрипп и т.д.Атипичные возбудители: хламидии,микоплазмы.Очень редко причиной бронхита бывает грибковая инфекция.Симптомы бронхита.Главный симптом –кашель. Кашель может быть сухим или влажным.Отхождение мокроты, особенно с зеленым оттенком – надежный критерий бактериального воспаления. Сухой кашель может наблюдаться при вирусной или атипичной инфекции. Симптомы острого бронхита. Сопровождается подъемом температуры до 38-39 градусов, ознобом, повышенной потливостью. Отмечается общая слабость, быстрая утомляемость и значительное снижение работоспособности. При обследовании пациента обращают на себя рассеянные хрипы, жесткое дыхание. Симптомы хронического бронхита.При хроническом бронхите кашель с отхождением скудной мокроты, одышка при физической нагрузке могут быть постоянными симптомами, сопровождающими пациента на протяжении жизни.Лечение бронхита:На первом месте стоят антибактериальные препараты. К препаратам первого ряда относят производные пенициллина(флемоксин,аугментин и т.д.) и макролиды (макропен, фромилид и т.д). К препаратам второго ряда можно отнести цефалоспорины (супракс,цефазолин,роцефин и т.д), респираторные фтор-хинолоны (спар-флоксацин, лево-флоксацин, мокси-фло-ксацин). При легкой и средней степени тяжести заболевания предпочтительнее использовать лекарственные формы для приёма внутрь (таблетки, суспензию, сиропы и т.д.), при тяжелой форме – единственно возможный способ введения препарата – инъекционный. Иногда сочетают оба способа введения лекарств. Отдельно хочется выделить препарат эреспал. Он обладает и отхаркивающим и противовоспалительным действием. Выпускается в форме табл. и сиропа. Лечение не менее 10 дней. Может быть назначен даже детям до 1 года. Бронхит у детей.У детей бронхит имеет те же симптомы, что и у взрослых.При лечение бронхита у детей предпочтение следует отдавать ингаляционной терапии. Детям проводят ингаляции с минеральной водой, отхаркивающими (лазолван, флуимуцил).Профилактика бронхита.1) Приём иммуно-укрепляющих препаратов в сезон возможного обострения (осень-зима).2) Вакцинация пациентов.3) Соблюдение основных правил личной гигиены, например, частое мытьё рук, использование одноразовых носовых платков – достаточно простой способ профилактики инфекционных заболеваний.
15. Пневмония – острое инфекционное воспаление нижних дыхательных путей с обязательным вовлечением легочной ткани (альвеол, бронхов, бронхиол).выделяют несколько разновидностей пневмоний:1) Внебольничная пневмония – самый распространенный вид заболевания.2)Нозокомиальная или госпитальная пневмония. К данной форме относят заболевание, развившееся при нахождении больного в стационаре более 72 часов. При этом при поступлении пациент не имел клинических проявлений пневмонии.3) Аспирационная пневмония – возникает в результате попадания в дыхательные пути пищи, воды, инородных предметов.4) Атипичная пневмония. Разновидность заболевания, вызываемая атипичной микрофлорой (хламидиями, микоплазмами, легионеллами и т.д.).Причины развития.Пневмония это, прежде всего, бактериальное заболевание. Основные возбудители пневмонии: пневмокок, тафилокок,гемофильная палочка,а также «атипичные» инфекции.причиной.Симптомы пневмонии.Основные симптомы пневмонии – лихорадка с подъемом температуры до 38-39.5, кашель чаще с отхождением обильной мокроты,одышка при физической нагрузке и в покое.Иногда больные могут ощущать неприятные ощущения или боль в груди.Все больные пневмонией отмечают общую слабость, снижение работоспособности, быструю утомляемость, потливость, нарушение сна, снижение аппетита.Лечение пневмонии:Лечением неосложненных форм пневмонии могут заниматься:терапевты,педиатры.Для лечения пневмониииспользуют фарма-кологические группы антибиотиков:макролиды (например макропен, фромилид, азитромицин), пенициллин и его производные (например,амоксиклав,флемоксин),цефалоспорины(цефазолин,супракс),респираторные фторхи-нолоны (лево-флоксацин, спар-флоксацин).лечение не менее 7-10 дней.При наличии кашля с мокротой назначают:АЦЦ,лазолван, бромгексин.При развитии одышки назначают бронхорасширяющие препараты:беродуал, беротек. При повышении температуры свыше 38-38,5 назначают жаропонижающие. Пневмония у детей.Симптомы схожи со взрослыми.внимание уделяют частоте дыхательных движений.угроза жизни,считается частота дыхательных движений более 40 в минуту у детей старше 1 года.предпочтительнее стационарное лечение таких больных. Профилактика-рекомендуется проводить вакцинацию препаратом ПНЕВМО-23 один раз в пять лет.
16. Корь– острая инфекционная болезнь, сопровождающаяся интоксикацией, катаральным воспалением слизистых оболочек верхних дыхательных путей и глаз.
Возбудитель кори относится к парамик-совирусам.Вирус не устой-в: при комнатной температуре он погибает через 3-4 часа,быстро гибнет под действием солнечного света и Улт-ф-лучей.
Источником возбудителя инфекции является только больной человек. Наибольшая заразительность отмечается в начальном периоде и в первый день появления сыпи. С 5-го дня от начала высыпания больной не заразен. Распространение инфекции происходит воздушно-капельным путем. В закрытых помещениях вирус кори с током воздуха может распространяться в соседние комнаты и даже через коридоры. При контакте с больным корью заболевают практически все лица, не болевшие корью и не привитые против нее. Иммунитет после перенесенной естественной коревой инфекции стойкий. Повторные заболевания корью встречаются редко. Отдельные проявления болезни отмечаются со второй половины инкубационного периода (снижение массы тела, отечность нижнего века, по вечерам (температура тела 37-38°), кашель, небольшой насморк. Коревая экзантема характеризуется этапностью высыпания: в 1-й день элементы сыпи появляются на лице, шее ; на 2-й день – на туловище, руках и бедрах; на 3-й день сыпь захватывает голени и стопы, а на лице начинает бледнеть. Через 3-4 дня элементы сыпи бледнеют, на их месте остаются буроватые пятна – пигментация. На месте сыпи в дальнейшем наблюдается отрубевидное шелушение. Осложнения кори: ларингит (воспаление гортани), круп (стеноз гортани), трахеобронхит, отит (воспаления уха)и т.д. Диагноз выставляется врачом на основании осмотра и сведений о контакте с больным корью. В нетяжелых случаях лечение кори проводится на дому. При развитии осложнений – госпитализация. Скарлатина— острое инфекционное заболевание, возбудителем которого является гемолитический стрептококк. Скарлатиной могут заболеть и взрослые и дети, однако чаще болезнь встречается у детей. Скарлатина редко встречается у новорожденных и грудничков. Чаще это заболевание встречается у детей старше двух лет, а пик заболеваемости скарлатиной наблюдается между 6 и 12 годами.симптомы скарлатины. Инкубационный период скарлатины длится 1-7 дней. Обычно болезнь начинается резким повышением температуры, появлением рвоты и сильной боли в горле. Также у ребенка появляются головная боль, озноб и слабость. В период между 12 и 24 часами после повышения температуры появляется характерная ярко-красная сыпь.Характерными для скарлатины являются изменения внешнего вида языка ребенка. Вначале болезни кончик и края языка красные, а остальные части белые. На третий или четвертый день болезни белый налет исчезает, и весь язык приобретает яркий малиновый цвет.Лечение скарлатины.Главной целью в лечении скарлатина является поддержание соответственной концентрации пенициллина в крови на протяжении как минимум 10 дней. В случаеаллергии на пенициллин, лечение проводиться антибиотиками других групп – например, эритро-мицином. Профилактика скарлатины заключается в выявлении и изоляции детей больных скарлатиной . Лицам находящимся в контакте с больным скарлатиной рекомендуется носить стерильные марлевые маски и в строгости соблюдать личную гигиену.Коклюш-передается воздушно-капельным путем (при кашле, чихании, разговоре) при тесном общении с больным человеком. Заболевание очень заразное. Однако контактный (например, через игрушки) путь передачи инфекции невозможен. Иммунитет после болезни вырабатывается очень стойкий и обычно сохраняется на всю жизнь. Повторные заболевания могут возникать в пожилом возрасте. Инкубационный период-длится от 1 до 2х недель. Заболевание начинается постепенно. Незначительно поднимается температура тела, начинается насморк и сухой кашель.лечение- как правило, проводят в домашних условиях. Госпитализируют при коклюше редко, в основном маленьких детей и больных с тяжелой или осложненной формой болезни.врач обычно назначает антибиотики, антигистаминные и противо кашлевые препараты. Профилактика эффективная мера борьбы с коклюшем считается введение АКДС-вакцины, внесенной в обязательный календарь прививок.При выявлении ребенка, больного коклюшем, вводится карантин на 2 недели для ранее не привитых и не переболевших коклюшем детей в возрасте до 7 лет.
Эпидемический паротит (часто говорят — свинка) — это острое вирусное заболевание, при котором происходит воспаление слюнных желез. болеют дети в возрасте 5-15 лет, но могут заболеть и взрослые. ПРИЧИНЫ ЗАБОЛЕВАНИЯ.Заражение происходит воздушно-капельным путём. Больной свинкой заразен за 1-2 дня до появления первых признаков болезни и в течение 9 дней после ее. После попадания в организм, вирус размножается в железистой ткани и может поражать почти все железы организма — половые, слюнные, поджелудочную, щитовидную. СИМПТОМЫ-Заболевание,начинается остро. Температура до 40 градусов, отмечается боль в области уха или перед ним, особенно при жевании и глотании, повышенное слюноотделение.резкая боль возникает при попадании пищи, вызывающей обильное слюноотделение. Воспаление околоушной слюнной железы вызывает увеличение щеки — впереди ушной раковины появляется быстро распространяющаяся припухлость. ПРОФИЛАКТИКА. Больной изолируется до 9-х суток болезни; детям, бывшим в контакте с больным, не разрешается посещать детские учреждения в течение 21 суток. приемлемый путь профилактики это прививки. Согласно календарю профилактических прививок проводится в 12 месяцев и в 6 лет.
Не нашли то, что искали? Воспользуйтесь поиском:
источник
Существует дискуссия по поводу термина «бронхит» в детском возрасте. Несмотря на то что любое воспаление бронхов, приводящее к возникновению свистящих и грубых хрипов с треском, часто бывает характерной чертой респираторных инфекций, бронхит у детей очень отличается от бронхита у взрослых. При остром бронхите у детей основными симптомами бывают кашель и лихорадка.
Кашель может сохраняться в течение 2 нед или дольше при коклюше или инфекции, вызванной Mycoplasma. He существует доказательств, что антибиотики, противокашлевые или отхаркивающие средства ускоряют выздоровление.
Коклюш — высококонтагиозная форма бронхита, вызванная Bordetella pertussis. Это эндемическое заболевание с эпидемиями, возникающими каждые 3-4 года.
Через неделю после появления насморка (катаральная фаза) у ребёнка развивается характерный пароксизмальный или спастический кашель, за которым следует характерный реприз (коклюшный вдох, пароксизмальная фаза). Приступы кашля часто усиливаются по ночам и могут завершаться рвотой. Во время пароксизма лицо ребёнка становится красным или синюшным, изо рта и носа выделяется слизь.
Репризы могут отсутствовать у детей грудного возраста, но в этом возрасте характерной чертой бывает апноэ. После сильного кашля возможны носовые кровотечения или субконъюнктивальные кровоизлияния. Пароксизмальная фаза длится 3-6 нед. Симптомы постепенно уменьшаются (фаза выздоровления), но могут сохраняться в течение многих месяцев. Осложнения коклюша, такие как пневмония, судороги или бронхоэктазы, бывают редкими, но всё ещё остаётся значительной смертность, особенно у детей грудного возраста, у которых произошло апноэ.
Детей грудного и раннего возраста, страдающих от тяжёлых приступов кашля или с цианотическими приступами, следует госпитализировать.
Возбудитель можно идентифицировать в раннем периоде заболевания с помощью посева мазка из носа. Типичен выраженный лимфоцитоз (>15х109/л). Хотя эритромицин уничтожает возбудитель, он уменьшает симптомы только в том случае, если его приём был начат в катаральную фазу.
У братьев, сестёр, родителей и детей, имевших контакт в школе, может развиться подобный кашель, а тем, кто имел тесный контакт, следует провести профилактику эритромицином. Контактных невакцинированных детей грудного возраста следует провакцинировать. Иммунизация снижает риск развития коклюша и уменьшает тяжесть заболевания, но не гарантирует защиты, уровень которой постоянно снижается с течением времени.
Коклюш:
• Возбудитель заболевания — Bordetella pertussis.
• Характерен пароксизмальный кашель, за которым следуют реприз (коклюшный вдох) и рвота; у детей грудного возраста чаще возникает апноэ (потенциально опасны), чем репризы.
• Диагностика — положительный посев мазка из носа, выраженный лимфоцитоз.
Круп:
• В основном вирусный
• Возраст от 6 мес до 6 лет
• Жёсткий, громкий стридор
• Насморк и лёгкая лихорадка, хриплый голос
Эпиглоттит:
• Бывает вызван Н. influenzae типа Ь, редко после Hib-вакцинации
• В основном в возрасте 1-6 лет
• Острое, угрожающее жизни заболевание
• Высокая лихорадка, ребёнок выглядит больным, с признаками интоксикации
• Боль в горле, невозможно глотать слюну, которая стекает на подбородок
Бактериальный трахеит:
• Высокая лихорадка, интоксикация
• Громкий, жёсткий стридор
Инородное тело в дыхательных путях:
• Закупорка дыхательных путей арахисом или игрушкой
• Внезапное начало кашля или нарушения дыхания
Размягчение гортани или врождённые аномалии дыхательных путей:
• Рецидивирующий или постоянный стридор с рождения
Более подробную информацию о возбудителе коклюша можно найти в нашей статье Коклюш и его механизм развития. Проявления коклюша
источник
Значение дыхания для человека переоценить невозможно. Мы можем не есть и не спать сутками, некоторое время оставаться без воды, но оставаться без воздуха человек способен лишь несколько минут. Мы дышим, не задумываясь, «как дышится». Между тем, наше дыхание зависит от множества факторов: от состояния окружающей среды, любых неблагоприятных внешних воздействий или каких-либо повреждений.
Дыхание представляет собой непрерывный биологический процесс, в результате которого происходит газообмен между организмом и внешней средой. Клетки организма нуждаются в постоянной энергии, источником которой являются продукты процессов окисления и распада органических соединений. Кислород участвует во всех этих процессах, и клетки организма постоянно нуждаются в его притоке. Из окружающего нас воздуха в организм кислород может проникнуть сквозь кожу, но лишь в небольших количествах, совершенно недостаточных для поддержания жизни. Основное его поступление в организм обеспечивает дыхательная система. С помощью дыхательной системы осуществляется также выведение углекислого газа – продукта дыхания. Транспорт газов и других необходимых организму веществ осуществляется с помощью кровеносной системы. Функция дыхательной системы сводится лишь к тому, чтобы снабжать кровь достаточным количеством кислорода и удалять из нее углекислый газ.
Дыхательная система человека состоит из тканей и органов, обеспечивающих легочную вентиляцию и легочное дыхание. В строении системы можно выделить основные элементы — воздухоносные пути и легкие, и вспомогательные — элементы костно-мышечной системы. К воздухоносным путям относятся: нос, полость носа, носоглотка, гортань, трахея, бронхи и бронхиолы. Легкие состоят из бронхиол и альвеолярных мешочков, а также из артерий, капилляров и вен легочного круга кровообращения. К элементам костно-мышечной системы, связанным с дыханием, относятся ребра, межреберные мышцы, диафрагма и вспомогательные дыхательные мышцы.
Наиболее часто встречаемыми в медицинской практике воспалительными заболеваниями дыхательной системы являются воспаление бронхов — бронхит, бронхиальная астма и воспаление легких — пневмония.
Различают острый и хронический бронхиты. Острый бронхит развивается обычно вместе с другими признаками острого воспаления верхних дыхательных путей, воспаление как бы спускается вниз от верхних дыхательных путей к бронхам. Основной признак острого бронхита — кашель; сначала сухой, затем с небольшим количеством мокроты. Врач во время осмотра определяет рассеянные сухие свистящие хрипы с обеих сторон.
Хронический бронхит — это хроническое воспалительное заболевание бронхов. Оно течет в течение месяцев и лет, периодически, то обостряется, то затихает. В настоящее время несомненным признается значение трех факторов риска хронического бронхита: курение, полютанты (повышенное содержание пыли, газов во вдыхаемом воздухе) и врожденная недостаточность особого белка альфа-1-антитрипсина. Инфекционный фактор — вирусы, бактерии является причиной обострения заболевания. Основные признаки хронического бронхита — кашель, выделение мокроты, частые простудные заболевания.
Обследование больных хроническим бронхитом включает рентгенографию грудной клетки и исследование функции дыхания с помощью современных компьютеризированных приборов. Рентгенологическое исследование необходимо, главным образом, для исключения других заболеваний дыхательной системы — воспаления легких, опухолей. При исследовании функции легких выявляются признаки бронхиальной обструкции, устанавливается степень тяжести этих нарушений.
Хронический бронхит при длительном течении закономерно приводит к развитию серьезных осложнений — эмфиземе легких, дыхательной недостаточности, своеобразному поражению сердца, бронхиальной астме.
Важнейшим условием для успешного лечения больных хроническим бронхитом является отказ от курения. Это сделать никогда не поздно, но лучше раньше, до развития осложнений хронического бронхита. Во время обострения воспалительного процесса в бронхах назначаются антибиотики и другие противомикробные средства. Назначаются также бронхорасширяющие и отхаркивающие препараты. В период затихания процесса особенно эффективно санаторно-курортное лечение, массаж, лечебная физкультура.
Бронхиальная астма — хроническое заболевание, проявляющееся периодически возникающими приступами выраженного затруднения дыхания (удушья). Современная наука рассматривает астму как своеобразный воспалительный процесс, который приводит к возникновению обструкции бронхов — сужению их просвета вследствие ряда механизмов:
- спазма мелких бронхов;
- отека слизистой бронхов;
- повышенного выделения жидкости железами бронхов;
- повышенной вязкости мокроты в бронхах.
Для развития астмы большое значение имеют два фактора:
Оба эти фактора обусловлены наследственными механизмами.
Приступ бронхиальной астмы имеет типичные признаки. Он начинается внезапно или с появления сухого мучительного кашля, иногда ему предшествует ощущение першения в носу, за грудиной. Быстро развивается удушье, больной делает короткий вдох и далее практически без паузы продолжительный выдох (затруднен выдох). Во время выдоха на расстоянии слышны сухие свистящие хрипы (свистящее дыхание). Врач выслушивает такие хрипы при обследовании больного. Приступ заканчивается самостоятельно или, чаще, под влиянием бронхорасширяющих средств. Исчезает удушье, дыхание становится более свободным, начинает отходить мокрота. Уменьшается число сухих хрипов в легких, постепенно они совсем исчезают.
Длительно протекающая и недостаточно леченая астма может давать серьезные осложнения. Их можно разделить на легочные и внелегочные, нередко они комбинируются. К легочным осложнениям относятся хронический бронхит, эмфизема легких, хроническая дыхательная недостаточность. Внелегочные осложнения — поражение сердца, хроническая сердечная недостаточность.
Лечение бронхиальной астмы — трудная задача, она требует активного участия больных, для которых создаются специальные «школы», где под руководством врачей и сестер пациенты обучаются правильному образу жизни, порядку применения медикаментозных средств.
По мере возможности необходимо устранить факторы риска заболевания: аллергенов, вызывающих приступы; отказаться от приема нестероидных противовоспалительных средств (аспирин, препараты для лечения боли, болезней суставов); иногда помогает смена климата, смена места работы.
Пневмония — это воспалительный процесс в легочных альвеолах, примыкающих к ним мельчайших бронхов, микрососудов. Вызывается пневмония чаще всего бактериями — пневмококками, стрептококками, стафилококками. Более редкие возбудители — легионелла, клебсиела, кишечная палочка, микоплазма. Пневмонии могут также вызываться вирусами, но и здесь вторично в воспалении принимают участие бактерии.
Пневмония чаще возникает у людей, перенесших респираторную вирусную инфекцию, курильщиков, злоупотребляющих алкоголем, пожилых и стариков, на фоне хронических заболеваний внутренних органов. Отдельно выделяют пневмонии, возникающие у тяжелых послеоперационных больных в больницах.
По распространенности процесса пневмонии бывает долевыми и сегментарными, когда очаги воспаления большие, и мелкоочаговые с множественными небольшого размера очагами воспаления. Они отличаются по выраженности признаков, тяжести течения, а также от того, какой возбудитель привел к воспалению легких. Точно установить распространенность процесса помогает рентгенологическое исследование легких.
Начало заболевания при крупноочаговой пневмонии острое. Возникает озноб, головные боли, сильная слабость, сухой кашель, боли в грудной клетке при дыхании, одышка. Значительно повышается температура и держится на высоких цифрах, если болезнь не лечить, 7-8 дней. При кашле вначале начинает выделяться мокрота с прожилками крови. Постепенно количество ее увеличивается, она приобретает характер гнойной. Врач при выслушивании легких определяет измененное бронхиальное дыхание. При исследовании крови выявляются увеличение числа лейкоцитов, ускорение СОЭ. Рентгенологически определяется массивное затенение в легких, соответствующее доле или сегменту.
Для очаговой пневмонии характерно более легкое течение. Начало заболевания может быть острым или более медленным, постепенным. Нередко больные указывают, что до появления первых признаков заболевания они перенесли ОРЗ, был кашель, кратковременное повышение температуры. Есть кашель со слизисто-гнойной мокротой, могут быть боли в грудной клетке при дыхании, одышка. При исследовании крови может быть умеренное увеличение числа лейкоцитов, ускорение СОЭ. Рентгенологически определяются большей или меньшей величины очаги затенения, но значительно меньших размеров, чем при крупноочаговой пневмонии.
При тяжёлой форме пневмонии с высокой температурой, сильным кашлем, одышкой, болями в груди необходима госпитализация. Обычно начинают лечение с инъекций пенициллина, а далее в зависимости от эффективности или неэффективности лечения, меняют антибактериальные средства. Водятся также обезболивающие средства, назначается кислород. Больные с более легкими формами воспаления легких могут лечиться дома, антибактериальные средства назначаются внутрь. Помимо антибактериальных средств хороший вспомогательный эффект, особенно на заключительных этапах лечения, оказывает массаж грудной клетки, лечебная физкультура. Лечить больных пневмонией необходимо энергично, добиваясь нормализации картины крови и, самое главное, до исчезновения рентгенологических признаков воспаления.
источник
Лечение бронхита и коклюша также различны. По данным Американской ассоциации легких, основными методами лечения бронхита является: обильный питьевой режим, симптоматические препараты, снижающие температуру тела лекарства. Иногда применяют противокашлевые средства
Бронхит и коклюш – это два респираторных заболевания, которые имеют похожие симптомы. Это сходство делает особенно сложным дифференциальную диагностику бронхита от коклюша. Несмотря на сходные симптомы, эти два заболевания различаются по своим причинам, диагностическому тестированию и лечению. Проконсультируйтесь со своим врачом, не занимайтесь самодиагностикой.
Термин «бронхит» относится к воспалению бронхов – воздушным путям, которые приносят кислород в легкие. Существует два типа бронхита: острый и хронический. По данным Американской ассоциации легких, острый бронхит может быть вызван вирусами и бактериями, включая бактерию, которая вызывает коклюш.
Симптомы острого бронхита является кашель с образованием желто-зеленой мокроты, лихорадкой, одышкой и дискомфортом в груди.
Хронический бронхит – это заболевание, при котором у человека длительный кашель с образованием слизи.
Согласно Medline Plus, курение является наиболее распространенной причиной хронического бронхита. Симптомы включают кашель с или без мокроты, усталость, одышку и свистящее дыхание. Основное различие заключается в том, что острый бронхит проходит через несколько дней или недель, а хронический остается.
Коклюш – это инфекция легких, вызванная специфической бактерией Bordetella pertussis. По данным Центров по контролю и профилактике заболеваний, симптомы коклюша начинаются с инфекции верхних дыхательных путей, сопровождающейся насморком и скоплением слизи. Зараженные люди в конечном итоге развивают характерный кашель, который приходит в серии приступов кашля, которые оставляют вас бездыханными и заставляют вас вдыхать воздух силой, создавая характерный «крик». Другие симптомы включают повышенную температуру, одышку и боль в груди.
Бронхит или коклюш можно диагностировать несколькими способами. Диагноз бронхит в основном клинический, а это означает, что симптомы кашля, лихорадки и истории недавней респираторной инфекции или курения помогают в диагностике. Когда медицинский работник слушает грудную клетку человека с бронхитом, то он, вероятно, услышит свистящее дыхание, высокий шум при выдохе воздуха или грубый, дребезжащий звук в грудной клетке. Рентген грудной клетки может иногда помочь в диагностике бронхита. Люди с коклюшем могут также иметь грубый звук в грудной клетке, но характерный кашель и крик обычно помогают в диагностике. Несколько лабораторных тестов могут помочь диагностировать коклюш, как правило, на основе образца секретов из задней части горла.
Лечение бронхита и коклюша также различны. По данным Американской ассоциации легких, основными методами лечения бронхита является: обильный питьевой режим, симптоматические препараты, снижающие температуру тела лекарства. Иногда применяют противокашлевые средства, увлажнители воздуха или ингаляционные бронходилататоры (хотя недавний Кокрановский обзор медицинской литературы предполагает, что последние не нужны!).
Лечение хронического бронхита такое же, с добавлением стратегии прекращения курения, когда это необходимо. Антибиотики могут быть необходимы, особенно если у пациента с бронхитом развивается пневмония. Согласно национальным правилам, антибиотики должны быть зарезервированы для пациентов с хотя бы одним ключевым симптомом – например, повышенной одышкой или продукцией мокроты – и одним фактором риска (например, возраст старше 65 лет).
Лечение коклюша состоит в применении антибиотики. Действительно, молодые или пожилые пациенты с коклюшем могут нуждаться в госпитализации с кислородом, внутривенными жидкостями, антибиотиками и другими поддерживающими средствами.
источник
Клинические проявления зависят от вирулентности возбудителя, возраста ребенка и его иммунного статуса. Особенностью коклюша является постепенное нарастание клинических симптомов болезни, достигающих наибольшей выраженности спустя 2–3 недели после появления первых признаков. Заболевание имеет циклическое течение, при этом различают четыре периода: инкубационный, продромальный, спазматический, обратного развития, или разрешения.
Инкубационный период не имеет клинических проявлений. Длительность его колеблется от 5 до 20 дней, однако чаще – 10–12 дней.
Продромальный период продолжается 7–14 дней. У привитых детей старшего возраста он может удлиняться до 21 дня, напротив, у детей первых месяцев жизни – укорачиваться до 3–5 дней.
Основным симптомом начинающегося коклюша является кашель, который мало чем отличается от кашля при респираторных инфекциях другой этиологии. Обычно он сухой, наблюдается чаще ночью или перед сном. Температура тела остается нормальной или в течение нескольких дней повышается до субфебрильных цифр. Самочувствие ребенка и его поведение, как правило, не меняются. Кашель постепенно усиливается, приобретает все более упорный, а затем приступообразный характер.
В спазматическом периоде появляется характерный для коклюша приступообразный кашель и достигает максимального развития прочая симптоматика коклюшной инфекции. Приступообразный кашель характеризуется рядом быстро следующих друг за другом выдыхательных толчков, сменяющихся судорожным свистящим вдохом – репризом. Во время приступа кашля лицо становится напряженным, появляется сначала гиперемия надбровных дуг, а затем всего лица. Может появиться цианоз лица, слизистых оболочек полости рта. Язык выталкивается (см. рис. 12). Приступы кашля заканчиваются отделением вязкой прозрачной мокроты или рвотой. Репризы, считавшиеся в прежние годы обязательным симптомом типичного коклюша у детей старше года, в настоящее время наблюдаются лишь у половины заболевших. Рвота возникает не у всех больных и лишь при отдельных приступах кашля. Частота возникновения приступов кашля может значительно варьироваться: от 5 раз в сутки до 40–50. Приступы кашля возникают чаще во время сна и ослабевают на свежем воздухе. Они могут провоцироваться болевыми ощущениями, физической нагрузкой, кормлением. Дети старшего возраста чувствуют приближение приступа кашля, испытывая при этом ощущение першения в глотке. Вне приступов кашля можно отметить легкий цианотический оттенок носогубного треугольника, сохраняются характерные одутловатость лица, особенно век, бледность кожных покровов. Иногда во время приступа кашля возникают кровоизлияние в склеры, носовые кровотечения, петехиальные высыпания на лице и верхней части туловища. Приступы кашля постепенно нарастают и достигают своего максимума на 2-й неделе спазматического периода, длящегося 4–6 недель.
В периоде разрешения (2–3 недели) кашель теряет свой типичный характер, становится реже и легче, исчезает рвота. Появление приступов кашля провоцируется физической нагрузкой или эмоциональным напряжением.
После выздоровления у детей сохраняется склонность к рецидивам спазматического кашля, основной причиной которого является наслоение острых респираторных вирусных инфекций. Помимо сопутствующих заболеваний, затягиванию выздоровления способствует наличие гипертензионного синдрома и наклонность к психопатическим реакциям.
Поражение органов дыхания является основным в симптомокомплексе коклюша. Апноэ при коклюше наблюдается 2 видов: спазматическое и синкопальное. Первое возникает во время приступа кашля, продолжается от 30 секунд до минуты. Второе, иначе называемое паралитическим, не связано с приступом кашля. Ребенок становится вялым, гипотоничным. Появляется сначала бледность, а затем синюшность кожных покровов. Наступает прекращение дыхания при сохранении сердечной деятельности. Подобные апноэ длятся 1–2 минуты.
У недоношенных детей при наличии перинатального поражения центральной нервной системы либо цитомегаловирусной инфекции апноэ возникают чаще и могут быть длительными. Тяжелые нарушения ритма дыхания у детей в возрасте старше года в настоящее время не встречаются.
Патологические изменения бронхолегочной системы имеют различный характер и могут быть связаны как с воздействием возбудителя коклюша, так и с наслоением вторичной микробной флоры. Различают четыре группы патологических изменений: «коклюшное легкое», бронхит и бронхиолит, пневмония, ателектаз.
При «коклюшном легком» физикальные данные ограничиваются симптомами вздутия легочной ткани. Дыхание остается нормальным (пуэрильным) или становится жестким. Характерными рентгенологическими симптомами являются эмфизема легких и усиление легочного рисунка в медиальных отделах легочных полей, а также появление инфильтратов в сердечно-печеночном углу или в нижнемедиальных отделах с обеих сторон, которые в ряде случаев принимаются рентгенологами за пневмонию.
Описанные изменения могут наблюдаться при любой форме коклюша. Они появляются уже в продромальном периоде коклюша, нарастают в спазматическом периоде и держатся долго, нередко в течение многих недель.
Бронхит протекает со слабовыраженными явлениями интоксикации. Особенностью бронхитов при коклюше является скудность аускультативной картины: хрипы – влажные, среднепузырчатые и сухие – выслушиваются в небольшом количестве. Температура тела остается нормальной. При кашле отходит вязкая, прозрачная мокрота. Дыхательная недостаточность либо отсутствует, либо не превышает 1-й степени. При рентгеновском исследовании обнаруживается картина «коклюшного легкого». Клинические признаки бронхита появляются на 1–2-й неделе спазматического периода и исчезают параллельно с другими симптомами коклюша. Бронхиты при коклюше не поддаются антибактериальной терапии.
Пневмония возникает при коклюше в связи с присоединением вторичной микробной флоры. Возбудителю коклюша отводится роль фактора, подготавливающего почву для развития пневмонии.
Ателектаз (спадение легочных альвеол при сдавлении легкого) развивается в связи с обтурацией просвета бронха вязкой слизью и нарушением моторной функции бронхов. Клинические проявления ателектаза обычно связаны с его размерами. Лишь при массивных ателектазах отмечаются тахипноэ, появление или усиление признаков дыхательной недостаточности, укорочение перкуторного звука, ослабление дыхания. Возникновение ателектаза сопровождается учащением и усилением приступов пароксизмального кашля. В настоящее время ателектазы наблюдаются у 2,6–3,6 % госпитализированных больных коклюшем.
Коклюш в настоящее время часто протекает как микст-инфекция. [9] Среди наблюдавшихся нами больных в 43,5 % случаев имелось сочетанное течение коклюша с ОРВИ, в 8 % – с микоплазменной инфекцией. Отмечается частое обнаружение цитомегаловирусной инфекции у больных тяжелой формой коклюша (55 %).
источник
Антропонозная инфекция, спровоцированная проникновением в организм человека бактерий Бордетелла, и распространяемая только капельно-воздушным путем — коклюш. Патология встречается повсеместно, особую подверженность имеют пациенты в детской возрастной категории до 5 лет, у которых отсутствовала специфическая прививка, т.е. противококлюшная вакцина не была применена. В таком случае последствия коклюша могут быть особенно тяжелы.
После проникновения в организм человека, бордетеллы оседают на слизистой дыхательных структур. После этого начинается их активная жизнедеятельность с выделением термолабильных, а также термостабильных токсинов. Первые из них провоцируют воспалительные процессы в тканях — наступает первая стадия патологии — катаральная. Человек вполне может перепутать появление у себя насморка, слезотечения и першения в горле с симптоматикой банального ОРВИ.

В третьем периоде патологии, при выздоровлении, будет наблюдаться значительное уменьшение частоты кашлевых приступов, а также их выраженности. Общее самочувствие человека улучшается. В настоящее время статистика смертельных исходов от коклюша минимальна. Тяжелые осложнения, особенно в детской практике и у лиц пожилого возраста также сведены к минимуму.
Поскольку основной удар коклюшных бактерий приходится именно на ткани дыхательных структур, то негативные последствия с этой стороны являются наиболее многочисленными.
Воспалительные процессы, формирующиеся после внедрения инфекционных агентов в слизистые гортани, а также трахеи и бронхов, будут способствовать присоединению вторичной патогенной флоры. Прямым следствием такой их активности являются различные ларингиты, трахеиты, а также бронхиты. Несмотря на крайне неприятные проявления, эти осложнения относятся специалистами к наиболее легким последствиям коклюша.

Значительное ухудшение локального кровотока и вторичный лимфостаз, наблюдаемые в области органов дыхания, формируют весьма подходящие условия для появления еще одного тяжелого осложнения — пневмонии. Именно ей отводится первое место среди первопричин летального исхода, как тяжелого осложнения коклюша. Клиническая картина появления пневмонии чаще бывает стертой — очаги негативной инфильтрации формируются в средних или нижних областях легких.
Общее самочувствие больных в случае комбинации коклюша с пневмонией резко ухудшается — подъем температуры свыше 39.5 градусов, редко до гектических параметров. Возрастает дыхательное расстройство, а кашель после коклюша с пневмонией приобретает выраженный спастический характер. Частота приступов будет существенно увеличиваться. Реже может сформироваться плеврит, чаще сухой его вариант.
Коклюшные агенты в период своей активной деятельности, значительно подрывают иммунные барьеры человеческого организма. Поэтому вполне может произойти развитие различных внелегочных осложнений и последствий. К подобному приводят несколько основных причин:
- вторичное присоединение различной бактериальной флоры;
- видоизменения, спровоцированные недостаточной вентиляцией легочных структур из-за спастических процессов в бронхиальных структурах;
- изнурительные перенапряжения из-за надрывной кашлевой деятельности.
Быстрое присоединение вторичной патогенной флоры к уже воспаленным тканям рото- и носоглотки приводит к различным достаточно тяжелым гнойным осложнениям в этой области. Чаще наблюдаются отиты. Пациенты предъявляют во время консультации жалобы на интенсивные болевые импульсы во внутреннем ухе, быстро повышаются параметры температуры. При прорыве гнойной массы внутрь может возникнуть довольно грозное осложнение — менингит либо менингоэнцефалит.
Приступы спастической кашлевой деятельности на пике своей активности могут привести к кратковременному прекращению дыхательной активности. Эти моменты провоцируют различной выраженности видоизменения в организме больного, больше всего от этого страдают структуры мозга. На фоне кислородной недостаточности появляется такое осложнение, как отек ткани мозга — неинфекционная форма энцефалопатии.
Эпизоды изнурительного кашля часто приводят к разрыву мелких сосудиков в тканях, провоцируя очаги кровоизлияний. Основная их локализация: в области глаз, носовых проходов, реже — в структуры мозга, с таким грозным последствием, как появление симптоматики энцефалопатии.
При изнурительных приступах кашля возможно образование различной локализации грыж — паховых либо пупочных. Продолжительные и интенсивные эпизоды кашлевой деятельности могут спровоцировать рвоту с попаданием содержимого в бронхиальные элементы. Еще одним характерным симптомом коклюша специалисты называют микротравматизацию уздечки языка.
От коклюша может возникнуть такое неприятное явление, как выпадение прямой кишки – виноват опять же спастический кашель, приводящий к скачку внутрибрюшинного давления.
Доминирующий клинический признак патологии – спастический приступообразный кашель. Спровоцировать его могут не только поток холодного воздуха, но и разговор, и прием пищи. Именно кашлевая деятельность приводит к микротравмам в тканях уздечки языка – разрывы, язвенные дефекты.

Существенные нарушения дренажной деятельности бронхиальных элементов, в комбинации со скоплением слизи и формированием пробок, будут становиться первопричиной развития легочных ателектазов либо эмфиземы. Гораздо реже формируется спонтанный пневмоторакс.
Недостаточная вентиляция легочных структур наряду с угнетением функции питания у больных с одной из форм коклюшем приводят к таким неспецифическим осложнениям, как гиповитаминозы, вторичные поражения бактериальной флорой, иммунодефициты.
Различные инфекционные агенты становятся участниками воспалительного поражения в воздухопроводных путях и легочной структурах. Огромная роль в формировании осложнений и негативных последствий коклюша отводится ОРВИ, микоплазменной и цитомегаловирусной инфекции.

Восприимчивость человека к бактериям коклюша после прививки намного меньше, а потому опасаться появления тяжелых осложнений и последствия не стоит. Именно по этой причине медицинские сотрудники призывают население вовремя ставить соответствующие профилактические прививки себе и своим детям.
источник
В детской практике бронхо-легочные заболевания занимают лидирующие позиции среди всех возможных болезней. Этому есть вполне логичное объяснение: незрелость дыхательных путей и легких с анатомической и физиологической точки зрения. Но на фоне вирусных инфекций активизация патогенной флоры усиливается в несколько раз.
Коклюш – инфекционное заболевания детского возраста, которое поражает все отделы дыхательной системы.
Пневмония развивается у трети или у половины детей, которые по тем или иным причинам не были вакцинированы от этого заболевания. Пятая часть привитых детей также переносит воспаление легких, но гораздо легче.
Известно, что инфекционное заболевание вызвано бактерией Bordetella pertussis. Этот микроорганизм очень прихотлив в плане условий его культивирования.
Возбудитель коклюша очень тропен ко всем элементам дыхательной системы. То есть бактерия колонизирует эпителиальную выстилку глотки, гортани, бронхов. Также этот микроорганизм вызывает структурные изменения в легочной ткани, кровеносных и лимфатических сосудах легких.
Врачи-патологи выделяют следующие морфологические проявления этого заболевания:
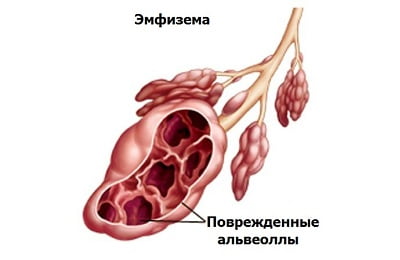
- Эмфизема легких;
- Явления бронхита;
- Полнокровие сосудов легких.

Следующий этап знаменует появление мучительного кашля. Характерна приступообразность. Эти кашлевые пароксизмы называют репризами: кашлевые движения во время выдоха сменяются шумным свистящим вдохом.
Так проявляется коклюш. Но пневмония при этой болезни может развиваться как в результате действия самого инфекционного агента (бордетеллы), так и вследствие присоединения другой микрофлоры.
Чаще всего это осложнение развивается у детей раннего возраста. Это связано с анатомической незрелостью бронхо-легочной системы.
В развитии воспаления терминальных отделов бронхо-легочной системы повинны условно-патогенные микроорганизмы. Обычно это стафилококки, иногда стрептококки. Опаснее, когда пневмонию вызывают пневмококки.
Грипп, парагрипп, риновирусная и аденовирусная инфекция могут вызывать микст-инфекцию, создавая благоприятные условия для колонизации эпителия патогенной микрофлорой с развитием воспаления бронхов и легких.
Педиатры считают, что болеют гораздо чаще дети с факторами риска. К ним относятся:
- дети с гипотрофией;
- недоношенные дети;
- часто болеющие пациенты;
- раннее искусственное вскармливание;
- дефекты ухода;
- фоновые состояния (анемия, рахит).
Еще один важный фактор – вакцинация. Известно, что непривитые пациенты болеют очень тяжело. Пневмония в этом случае сопровождается признаками нейротоксикоза.
Вакцинированные пациенты болеют редко. Но иногда сформированный иммунитет оказывается недостаточным, чтобы противостоять бордетелле. Нужно понимать, что привитые дети переносят коклюш легче, и пневмония у них выявляется гораздо реже.
Заподозрить присоединение вторичной бактериальной инфекции легочной ткани следует, если состояние ребенка прогрессивно ухудшается.
Обычно кашель становится чаще. Несмотря на то, что симптомы коклюша могут маскировать проявления пневмонии, опытный доктор сможет адекватно провести диагностику возникшего состояния.
Ребенка беспокоит очень частый кашель.

- одышка, преимущественно инспираторного характера;
- цианоз носогубного треугольника;
- выраженная слабость;
- при средней степени тяжести или в очень тяжелых ситуациях возможна асфиксия.
Физикальное исследование может выявить изменение аускультативной и перкуссионной картины болезни. Хрипы не типичны для коклюша, но при присоединении вторичной микрофлоры они слышны.
Притупление – редко обнаруживаемый доктором перкуторный симптом. Он свидетельствует в большинстве случаев о развитии пневмонии. Обычный неосложненный коклюш проявляется лишь тимпаническим оттенком по всем легочным полям.
Когда развивается бактериальная пневмония, это отражается на общем состоянии ребенка. Температурная реакция становится очень выраженной. Обычно течение коклюшной инфекции предполагает субфебрилитет. Пневмония – это всегда гиперпиретический синдром.
Ребенок при этом очень изможден. Он безучастен к происходящему. На описанную симптоматику в тяжелых случаях могут накладываться признаки нейротоксического поражения.
Для этой ситуации типично развитие судорог, головной боли и головокружения. При обычной пневмонии возможен геморрагический синдром. Его появление в виде красных высыпаний по телу – довольно серьезный признак, свидетельствующий о тяжести поражения. Обычно сыпные элементы расположены на туловище и конечностях.
Физикальные методы обследования не теряют своей актуальности. Появление новых хрипов, притупления при перкуссии должно насторожить врача и стать поводом назначить диагностические мероприятия.
Общеклиническое исследование позволит выявить неспецифичные признаки интоксикации. Лейкоцитоз с преобладанием нейтрофилов типичен для воспаления легких.
Выраженное ускорение СОЭ коррелирует со степенью интоксикации. Рентгенография легких – неотъемлемая часть диагностического минимума при подозрении на пневмонию. Картина поражения специфичная:
-
имеются инфильтративные очаги, имеющие тенденцию к слиянию;
- у маленьких пациентов очаги расположены в околопозвоночной области, в то время как у детей постарше они локализованы около корня легкого;
- грубая ячеистая или сетчатая структура легочного рисунка;
- признаки эмфизематозного процесса в легочной ткани.
Для лечения важно идентифицировать возбудителя. Для этого собирают мокроту и отправляют ее на бактериологическое исследование. Это важно для адекватного подбора антибактериальной терапии.
Иногда к приступообразному кашлю присоединяется бронхообструктивный компонент. Для дифференциальной диагностики необходимо проведение функциональных дыхательных тестов.
Терапия возникшего осложнения проводится по двум важным направлениям: лечение коклюшной инфекции и пневмонии. Они проводятся параллельно.
Этиотропная терапия коклюша предполагает использование макролидов. Предпочтение отдается антибиотикам более молодого поколения: Мидекамицину, Рокситромицину.
При тяжелом поражении добавляются антибактериальные средства пенициллинового ряда. Из пероральных средств предпочтение отдается препаратам, содержащим клавулановую кислоту.

Патогенетическая терапия направлена на снижение давления в сосудах малого круга кровообращения и ускорение эвакуации мокроты из легких. Первую задачу решает Эуфиллин. Этот препарат необходим пациентам с коклюшем и без пневмонии.
Он уменьшает давление в малом круге кровообращения, снижает выраженность действия токсина, выделяемого бордетеллами. Кроме того, сопутствующий бронхоспазм ликвидировать можно тоже с помощью Эуфиллина.
Противокашлевые препараты не являются необходимыми, но муколитики необходимы. Амброксол остается препаратом выбора для осуществления этой задачи.
Из общих рекомендаций важно соблюдение постельного режима. Питание должно быть дробным и частым, ведь коклюшный кашель часто сопровождается рвотой, которая приводит к усугублению гипотрофии.
Педиатры рекомендуют следить за тем, чтобы ребенок не переохлаждался. Это важный аспект всех инфекционных болезней.
Ведь местное или общее переохлаждение снижает защитные силы организма и делает его уязвимым к различным инфекционным агентам. Вакцинация против коклюша – единственный способ надежной профилактики заболевания. Она проводится согласно календарю прививок.
источник

 имеются инфильтративные очаги, имеющие тенденцию к слиянию;
имеются инфильтративные очаги, имеющие тенденцию к слиянию;