Какие препараты обычно назначают при бронхиальной астме. Какой основной алгоритм сейчас для этого применяется: лечение астмы в соответствии со ступенью болезни.
Ныне все больше и больше людей страдают бронхиальной астмой. В связи с этим способы лечения и лекарственные средства, которые для этого применяют, претерпевают изменения. Какие-то препараты вовсе исчезают из стандартного перечня назначений, другие же, напротив, доказывая свою эффективность, прочно занимают место в современных лечебных схемах.
Каждому из взрослых пациентов необходимо знать, какие группы препаратов против астмы сейчас наиболее востребованы, чтобы грамотно скорректировать состав своей домашней аптечки.
Практически все группы препаратов, применяемых при бронхиальной астме, оказывают тормозящее влияние на то или иное звено целостного механизма развития болезни. Остановимся на последнем несколько подробнее.
На схеме представлены основные участники реакции бронхов при бронхиальной астме
В основе возникновения симптомов болезни лежит преходящая разнокалиберная бронхообструкция, то есть временное сужение разных отделов бронхиального дерева, которое проявляется в неодинаковой степени.
Всё начинается с того, что на слизистую оболочку бронхов воздействует агент, к которому последняя обладает повышенной чувствительностью. Этот агент вызывает и поддерживает хроническое воспаление в ней. Микрососуды слизистой оболочки переполняются кровью, в воспалительный очаг мигрируют клетки воспаления, к которым относятся следующие:
В гранулах тучной клетки находятся медиаторы воспаления
Клетки воспаления выделяют специфические вещества, которые именуются медиаторами воспаления, например, гистамин, лейкотриены. Эти вещества приводят к тому, что возникает спазм гладкомышечных клеток в стенках бронхов, что и сопровождается сужением просвета последних. Препараты, которые обычно применяют при бронхиальной астме, препятствуют этому процессу.
Сейчас в медицинском мире принята недавно разработанная концепция контроля бронхиальной астмы. Она предполагает, что лекарственные средства должны назначаться по ступени заболевания. Всего выделяют пять ступеней бронхиальной астмы. С каждой новой ступенью аптечка пациента получается наполненной больше на один препарат. Если заболевание протекает не слишком тяжело, пациенту достаточно использовать лекарственные средства по требованию, то есть лишь во время приступа.
Решающим звеном в определении ступени болезни у взрослых пациентов являются частота и степень тяжести приступов астмы.
- I ступень предполагает так называемое интермиттирующее течение болезни, иными словами, астма в таком случае именуется эпизодической. Это означает, что симптомы болезни, такие как одышку, кашель и хрипы, напоминающие свист, появляются у больного не более 1 раза в неделю. При этом приступы ночью случаются не более 2 раз в месяц. Между приступами симптомы заболевания и вовсе не беспокоят больного. Легкие, по данным спирометрии и пикфлуометрии, функционируют нормально.
- II ступень соответствует легкой персистирующей астме. Это означает, что симптомы болезни настигают пациента 1 раз в неделю или даже чаще, но не каждый день. Приступы по ночам случаются чаще, чем 2 раза в месяц. Во время обострения привычная активность пациента может быть нарушена. Данные пикфлуометрии таковы, что свидетельствуют о некотором нарастании чувствительности бронхов больного.
- III ступень соответствует персистирующей астме средней степени тяжести. Это означает, что симптомы болезни больной отмечает каждый день, обострения значительно нарушают его привычную активность и покой. Приступы по ночам случаются более 1 раза в неделю. Обычно пациент уже не может обойтись ни дня хотя бы без препаратов короткого действия.
- IV ступень соответствует тяжелой персистирующей астме. Это означает, что симптомы сопровождают больного ежедневно на протяжении всего дня. Болезнь накладывает серьезные ограничения на привычную активность пациента. По данным спирометрии обычно все показатели значительно снижены и составляют меньше, чем 60 % от должных, то есть нормальных для человека с такими же параметрами, как у конкретного больного.
- V ступень. Характеризуется крайне частыми обострениями и серьезнейшими отклонениями. Часто приступы возникают, как будто, без видимой причины, не один раз за день. Больной нуждается в активной поддерживающей терапии.
Препараты, которые обычно применяют при бронхиальной астме, имеют различные механизмы действия, степени эффективности и непосредственные показания для назначения. Рассмотрим основные средства, которыми должна быть представлена аптечка астматика.
Бронхолитики объединяют под своим названием все те средства, которые расширяют просвет бронхов, снимая бронхоспазм. К ним относят следующие препараты:
- Β-адреномиметики короткого действия.
Стимулируют рецепторы медиаторов адреналина и норадреналина. Вводятся обычно ингаляционно. Оказывают бронхорасширяющее действие. Примерами являются сальбутамол, фенотерол. - Β-адреномиметики длительного действия.
Вводятся также ингаляционно. Примерами являются формотерол, сальметерол. Применяют как базисную терапию, то есть постоянно. - Холинолитики или блокаторы М-холинорецепторов.
Холинолитики – это бронхолитики, которые мешают взаимодействию медиатора ацетилхолина с его рецепторами. Холинолитики назначаются также, чтобы уменьшить спазм мускулатуры бронхов.
Холинолитики можно представить примером ипратропия бромида (Спирива), так как это наиболее часто назначаемое средство среди последних. - Ксантины или препараты теофиллина.
Ксантины – это бронхолитики, которые являются производными вещества ксантина. - ГКС
Глюкокортикостероиды. Лекарственные средства этой группы являют собой вещества гормональной природы. Они противовоспалительные. Также оказывают противоаллергическое и противоотечное действие на слизистую оболочку бронхов. ГКС могут быть ингаляционными, то есть получаемыми пациентом через вдох. К ним относятся беклометазон, будесонид и флутиказон.
Вместе с тем, обычно при тяжелом течении заболевания, ГКС вводятся в организм больного системно. К системным ГКС относятся преднизолон, дексаметазон.
- Стабилизаторы мембран тучных клеток.
Препарат кромоглициевой кислоты
Препараты этой группы также противовоспалительные. Они оказывают влияние на тучные клетки, принимающие активное участие в воспалительных реакциях. Стабилизаторами мембран тучных клеток являются такие препараты, как кромоглициевая кислота, недокромил.
- Антагонисты лейкотриеновых рецепторов.
Лейкотриены – медиаторы воспаления, а антилейкотриеновые средства оказывают противовоспалительное действие. К препаратам этой группы относятся зафирлукаст и монтелукаст (Сингуляр).
- Моноклональные антитела к иммуноглобулину Е.
Препараты моноклональных антител относительно новые. Специфические антитела, которые связываются с иммуноглобулином Е и выводят его из аллергической реакции в том случае, если бронхиальная астма носит аллергический характер. Чтобы применять такие средства, факт аллергической природы астмы должен быть доказан, то есть подтвержден дополнительным исследованием уровня иммуноглобулина Е в крови больного.
Производятся за рубежом. В лабораторных условиях, обычно на мышах.
Муколитики, то есть отхаркивающие средства, скорее применяются не для лечения собственно заболевания, а для некоторого облегчения состояния больного в целом. Бронхи астматика продуцируют много густой стекловидной слизи, облегчение ее отделения, конечно, будет способствовать хорошему самочувствию и более свободному дыханию больного. Муколитики иллюстрируют такие препараты, как ацетилцистеин, амброксол.
На I ступени заболевания препараты необходимы больному лишь эпизодически, для остановки приступа, которые время от времени могут заканчиваться и самостоятельно. С целью купирования приступа заболевания ингаляционно применяют Β-адреномиметики короткого действия, сальбутамол или фенотерол.
На II ступени заболевания аптечка больного уже должна содержать в себе один базисный препарат. Базисные препараты принимаются постоянно. Они служат основой лечения. Обычно это противовоспалительные средства, которые благоприятно влияют на слизистую оболочку бронхов, уменьшая хроническое воспаление в ней. Базисными препаратами II ступени обычно являются ингаляционные ГКС или антилейкотриеновые средства. Также пациент продолжает применять бронхолитики короткого действия по требованию для купирования приступов болезни.
На III ступени болезни, наряду с β-блокатором короткого действия для купирования приступа, обычно применяют 2 базисных лекарства. Для достижения наилучшего эффекта для больного могут быть испробованы различные их комбинации. Одной из лучших считается комбинация низких доз ингаляционных ГКС с длительно действующими β-адреноблокаторами. Также хорошо сочетаются ингаляционные ГКС и антилейкотриеновые средства, как и на II ступени. Кроме того, могут быть назначены пролонгированные теофиллины в низких дозах, то есть теофиллины длительного действия. Такие препараты, как теопек или теотард.
Однако, эти препараты должны быть тщательно оттитрованы. Это означает, что применяют их начиная с минимальных доз, со временем доводя дозу до адекватной для конкретного пациента. Обычно теофиллины назначаются на ночь.
Важно помнить, что строжайшим противопоказанием к применению препаратов теофиллина является наличие у пациента мерцательной тахиаритмии.
Осложнения в таком случае могут быть весьма плачевны. Вплоть до остановки сердца.
На IV ступени болезни аптечка пациента должна содержать уже как минимум 3 базисных препарата. Например, это могут быть представители группы ингаляционных ГКС, группы β-блокаторов длительного действия, а также антилейкотриеновые препараты. Некоторые пациенты также принимают пролонгированные теофиллины на ночь. Для купирования приступа по-прежнему могут использоваться β-блокаторы короткого действия или холинолитики. Однако, последнее менее эффективны.
На V ступени заболевания состав аптечки астматика наиболее многочислен и разнообразен. Применяют всевозможные базисные препараты. Кроме ингаляционных ГКС, начинают использовать также и системные или пероральные ГКС, которые могут обладать массой побочных явлений. Также могут быть использованы моноклональные антитела к иммуноглобулину Е, если его повышенное содержание в крови и связь последнего с астмой доказаны.
Всякому астматику необходимо узнать, какие льготы, включая бесплатные лекарственные средства, ему могут быть предоставлены в связи с болезнью.
Конечно, льготы при бронхиальной астме связаны не только с выдачей лекарственных средств. Также существуют льготы, позволяющие получить бесплатные проезд и частичное проживание. Перечень, который составляют льготы астматика, достаточно разнообразен.
Льготы, касающиеся лечения, также включают в себя льготы по получению санаторно-курортных путевок. Пациент получает возможность бесплатно пройти ряд укрепляющих процедур, что также способствует более благоприятному течению его болезни.
Ныне медикаментозное лечение бронхиальной астмы приобрело определенную структурность. Рациональная фармакотерапия бронхиальной астмы заключается в лечении болезни в зависимости от ступени заболевания, которая определяется в процессе обследования больного. Новые стандарты такого лечения предполагают достаточно четкие алгоритмы назначения астматику различных групп препаратов. Несмотря на то, что среди взрослых пациентов нередко встречается астма IV или даже V ступени, обычно всё же удается облегчить состояние больного.
Практически все из взрослых пациентов имеют право на льготы в связи с болезнью. Состав этих льгот определяется соответствующими законами. Важно, что пациенты могут получить бесплатные препараты. Какие препараты можно получить, необходимо узнать у своего лечащего врача, ибо обычно лекарственные средства выдаются на базе лечебного учреждения.
источник
Лекарства от бронхиальной астмы – это основа лечения пациентов-астматиков всех возрастов. Их применение позволяет облегчить общее состояние больного путём купирования симптомов.
Сегодня предлагается множество препаратов для лечения бронхиальной астмы. Тем не менее, разрабатываются более усовершенствованные лекарства, направленные на получение максимального эффекта и снижение негативного воздействия на организм. При этом схема терапии у каждого пациента будет индивидуальной в зависимости от степени заболевания. Каждый астматик должен знать, какие лекарства необходимы ему при обострении астмы.
Бронхиальная астма – заболевание, характеризующееся периодическим сужением дыхательных путей. Оно вызывает одышку и свистящее дыхание. Астма может развиться в любом возрасте, но 50% случаев диагностируется у детей младше 10 лет, причём больше у мужской половины человечества. В основном астма является семейным заболеванием.
Главным фактором риска для развития астмы является курение. Категорически нельзя курить женщинам во время беременности, родителям рядом с детьми. Пассивное курение является одним из основных факторов риска для детей.
Болезнь возникает по 3 причинам:
- Попадание аллергена в организм;
- Проникновение инфекции в дыхательные пути;
- Психосоматическая реакция на жизненную ситуацию.
Механизм возникновения приступов един: под действием неблагоприятных факторов трахея и бронхи спазмируются, отекают, повышается выработка слизи, дыхательный проход сужается и человеку становится трудно дышать. Характерная черта приступа – затруднённый выдох. Препараты предотвращают или купируют (устраняют) проявления болезни.
Также имеет значение генетическая предрасположенность и психосоматика, как ответ на стрессовые ситуации. Под воздействием негативных факторов происходит обструкция, выделение большого объёма вязкого гиперсекрета, что приводит к недостаточности дыхания.
Без лечения приступы астмы учащаются и со временем могут перейти в астматический статус – осложнённую реакцию, при которой чувствительность к лекарствам от удушья значительно снижается. Повышается риск летального исхода.
Признаки астмы могут развиться постепенно, поэтому заболевший человек может поначалу не обращать на них внимания вплоть до первого приступа астмы. Так, контакт с аллергеном или респираторная инфекция могут вызвать первоначальные симптомы, такие как:
- Свистящее дыхание;
- Безболезненное стеснение в груди;
- Трудности с выдохом;
- Сухой персистирующий кашель;
- Чувство паники;
- Потливость.
Данные симптомы резко обостряются ночью и в ранние утренние часы.
При тяжелой форме астмы развиваются следующие симптомы:
- Свистящее дыхание становится неслышным, поскольку слишком мало воздуха проходит по дыхательным путям.
- Больной не может закончить фразу из-за одышки;
- Синеют губы, язык, пальцы рук и ног по причине нехватки кислорода;
- Спутанность сознания и кома.
Если у больного развивается тяжёлый приступ астмы или симптомы продолжают ухудшаться, необходимо срочно вызвать скорую помощь.
Лекарственные препараты от астмы направлены на следующее воздействие:
- Контроль воспаления и предотвращение хронических симптомов (кашель и удушье).
- Облегчение приступов астмы при их появлении (быстрое купирование симптомов).
Основные принципы терапевтического лечения астмы:
- Соблюдение профилактических мер.
- Снижение симптоматики заболевания.
- Предотвращение развития астматического приступа при обострении.
- Возможность принимать минимальное количество лекарственных препаратов без ущерба для больного.
- Своевременная помощь в нормализации дыхательной функции.
Схема лечения с использованием различных групп лекарств может назначаться только лечащим врачом. Медикаментозная терапия предполагает использование различных лекарств и ингаляций, которые воздействуют на все органы больного.
Предлагаем перечень основных препаратов для лечения бронхиальной астмы
Данные препараты предназначены для купирования симптомов астмы и предотвращения приступов. В результате применения базисной терапии больной ощущает значительное облегчение симптоматики.
К этой группе относятся антигистаминные, кортикостероиды, антилейкотриеновые средства, бронхолитики, ингаляторы. В редких случаях взрослым могут назначаться теофиллины длительного воздействия, а также кромоны (препараты негормонального характера).

- Беклазон, Сальбутамол (ингаляторы);
- Будесонид, Пульмикорт;
- Тайлед, Альдецин;
- Интал, Беротек;
- Ингакорт, Бекотид.
- Сингуляр, Серевент;
- Оксис, Формотерол;
- Сальметер, Форадил.
Данная группа предусматривает использование лекарственных препаратов, в состав которых входит кромоновая кислота. Эти лекарства служат для купирования воспалительных процессов. Они обладают противоастматическим действием, замедляют выработку тучных клеток, провоцирующих воспаление и уменьшающих диаметр бронхов. Перечислим основные среди них:
-
Недокромил, Кетопрофен;
- Кромогликат натрия, Кетотифен;
- Недокромил Натрия, Интал;
- Кромогексал, Тайлед, Кромолин.
Кромоны используются в базовой терапии, но такими препаратами не рекомендуется лечить приступ астмы при обострении, также нельзя назначать их детям младше 6 лет.

К ним относятся такие препараты, как:
Кромоны и Антилейкотриеновые средства следует с осторожностью применять детям, так как существует вероятность побочных проявлений.
Применяются с целью быстрого купирования приступа астмы. Наиболее часто используются:
- Сульфат атропина;
- Аммоний четвертичный.
Данные препараты способны вызвать множество осложнений, поэтому при лечении детей используются редко.

К системным глюкокортикоидам относятся:
Не рекомендуется лечить глюкокортикостероидами продолжительное время. Длительное использование может привести к диабету, гипертонии, катаракте и т.д. В детском возрасте их назначают только в крайнем случае.
Препараты данной группы используются для снятия приступов удушья.
Комбинированные бета-2-адреномиметики включают в себя такие препараты, как:
- Серетид, Сальбутамол;
- Формотерол, Вентолин;
- Салметерол, Форадил;
- Симбикорт.
Все комбинированные средства нейтрализуют бронхоспазмы и снимают острые воспалительные процессы. Современная методика терапии бронхиальной астмы относит комбинированные препараты к основам лечения при обострении.
Назначаются при обострении заболевания. У всех больных бронхиальные пути перекрыты вязким густым содержимым, препятствующим нормальной дыхательной деятельности. Принудительно вывести мокроту можно, если применять отхаркивающие средства.

- Ацетилцистеин (АЦЦ, Мукомист);
- Меркаптоэтансульфонат (Ммистаброн);
- Амброксол (Амбросан, Амброксол, Лазолван);
- Бромгексин (Бизолвон, Сольвин);
- Щелочная смесь с гидрокарбонатом натрия;
- Карбоксиметилцистеин (Мукопронт, Мукодин, Карбоцистеин);
- Йодистый Калий.
Снятие астматических приступов при помощи ингаляций – наиболее эффективный способ лечения болезни, так как лекарство мгновенно попадает в дыхательную систему. Это очень важно, поскольку приступы необходимо купировать максимально быстро. Ингаляторы чаще всего используют при обострении. Между периодами обострения лечить заболевание можно при помощи таблеток, сиропов, инъекций.
Эффективную помощь оказывают ингаляторы с глюкокортикостероидами. Они снижают отёки слизистых оболочек с помощью Адреналина. К таковым относятся:
- Фликсотид, Будесонид;
- Бекотид, Флунисолид;
- Флутиказон, Беклометазон;
- Бенакорт, Ингакорт, Бекломет и т.д.
При помощи ингаляций могут лечиться дети – астматики до 3 лет при условии тщательного соблюдения дозировки и наблюдения врача. В этом случае возможность побочных проявлений минимальна.
Астма опасна внезапно развивающимися приступами удушья. Мгновенно купировать эти приступы можно лекарственными средствами нескольких групп. К ним можно отнести:
-
Симпатомиметики (Сальбутамол, Пирбутерол, Тербуталин, Левалбутерол). Эти препараты расширяют бронхиальные пути в течение нескольких минут после применения, поэтому астматикам рекомендуется всегда иметь их при себе. Особенно важно оказать первую помощь при развитии приступа удушья у ребёнка.
- Блокаторы М-холинорецепторов (Атровент, Ипратропий, Теофиллин, Аминофиллин). Данные аэрозоли способствуют расслаблению бронхиальных мышц, блокируя выработку специальных ферментов. Использование М-холинорецепторов ограниченно в детском возрасте, так как эти лекарства могут вызвать тяжёлые осложнения, связанные с нарушениями в работе сердца, а при отсутствии своевременной помощи могут вызвать смерть маленького пациента.
Приступ удушья необходимо снять как можно быстрее, так как длительный интервал между приступами снижает эффективность использования лекарственных препаратов. Именно поэтому врачи рекомендуют с этой целью принимать во время приступов стероидные препараты для ингаляций (Бекотид, Ингакорт, Бекломет). Для профилактики развития приступов можно использовать Брикаил или Вентолин. Это позволяет избежать назначения инъекций.
Кроме ингаляций, противоастматические лекарства для маленьких детей могут назначаться в виде сиропа. Эта форма более всего удобна для малышей.
Бронхиальная астма чаще всего протекает с аллергической симптоматикой, поэтому рекомендуется приём таких препаратов, как:
- Лоратадин;
- Дифенгидрамин;
- Терфенадин;
- Цетиризин.
На некоторые антигистаминные препараты для больных-астматиков существуют определённые льготы. К примеру, многие лекарства входят в список бесплатных. Какие именно препараты включены в льготы для астматиков, следует уточнить у врача.
Лечение астмы у детей включает те же группы препаратов и аналогичные принципы терапии, что и у взрослых. Главная цель лечения – устранить воспаление. Отличаются только дозы и медикаменты, которые предназначены для разных возрастных групп. Детям назначают Интал, Тайлед, Сингуляр, Аколат, Альцедин, Фликсотид, Пульмикорт, Сальбутамол, Беродуал, Эуфиллин, Тевакомб.
Гайморит: лечение народными средствами в домашних условиях описано в этой статье.
Бронхиальная астма относится к категории неизлечимых заболеваний. Все перечисленные группы препаратов предназначены для улучшения дыхательной деятельности и возвращения пациента к нормальной жизнедеятельности. Если точно соблюдать рекомендации врача, регулярно проходить медицинские осмотры, положительная динамика будет сохраняться постоянно.
Какие рекомендации можно дать больным или родителям ребёнка-астматика?
-
Лекарства от астмы – залог правильного контроля заболевания. Больному необходимо всегда иметь запас лекарственных средств.
- Свяжитесь с аптекой или приёмной лечащего врача как минимум за двое суток до того, как запас лекарств будет исчерпан. Имейте всегда под рукой телефонный номер аптеки, названия препаратов и дозировку, чтобы в случае необходимости быстро сделать новый заказ.
- Изучите схему лечения: как и когда нужно принимать лекарства. Схема разработана специально для того, чтобы наилучшим образом контролировать симптомы. Вы должны полностью понимать суть схемы и уметь пользоваться ею.
- Мойте руки перед приёмом лекарств.
- Не торопитесь. Проверяйте название и дозировку всех препаратов перед приёмом.
- Храните лекарства согласно инструкции и рецепту.
- Чаще проверяйте состояние жидких лекарственных средств. Если они поменяли цвет или кристаллизовались, выбросьте их и приобретите новые.
- Проконсультируйтесь с врачом по поводу применения любых других препаратов. Некоторые из них могут повлиять на действие противоастматических препаратов, если принимать их одновременно.
- Любое лекарство, даже самое безопасное, может иметь побочные действие. Расспросите врача или фармацевта о побочных эффектах назначаемого препарата. Сообщите врачу о том, если у вас они проявились после приёма лекарств.
Огромную роль играет профилактика в совокупности с базисной терапией и постоянное наблюдение у лечащего врача. При соблюдении всех рекомендаций можно добиться длительной ремиссии болезни.
Данное видео расскажет о лечении бронхиальной астмы.
Бронхиальная астма – неизлечимая хроническая болезнь. При правильном лечении её сводят к редким и лёгким проявлениям. Во время приступа обязательно применение определённых бронхорасширителей, при систематической терапии – противовоспалительных, бронхорасширяющих, антилейкотриеновых и комбинированных препаратов нового поколения. Незамедлительно обратитесь к врачу при появлении симптомов астмы. Доктор назначит исключительно те средства, которые подойдут в вашем случае. Строго следуйте схеме лечения, и бронхиальная астма будет под контролем.
Астма не единственное заболевание, которое относят к угрожающим жизни болезням. Есть еще ХОБЛ – хроническая обструктивная болезнь легких, методы лечения которой описаны тут с названиями препаратов и дозировками. Кроме этого есть и туберкулез, лечение которого проводится с помощью химиотерапии.
источник
Наиболее эффективной и перспективной является комбинация ИГКС и длительнодействующего β2-агониста. Это направление фармакотерапии астмы активно развивается в настоящее время: создаются и регистрируются новые комбинированные препараты. Два разных класса препаратов, соединенные в одном ингаляторе, обладают комплементарным действием на патофизиологию БА.
Так, ИГКС подавляют хроническое воспаление и уменьшают БГР, тогда как длительнодействующий β2-агонист (ДДБА) не только вызывает расслабление гладких мышц бронхов, но и подавляет высвобождение бронхоконстрикторных медиаторов из тучных клеток дыхательных путей, уменьшает отек слизистой бронхов и может также подавлять активацию сенсорных нервных окончаний в бронхах.
Серетид – мультидиск содержит 50 мкг длительно действующего b2-агониста сальметерола и 100, 250, 500 мкг глюкокортикостероида флютиказона. Наличие двух различных препаратов в одной комбинации «Серетид» не только обладает бивалентным действием, но и синергизмом его составляющих. Это позволяет использовать меньшую дозу ингаляционных ГКС (в составе «Серетида») для длительной базисной терапии астмы, обеспечивающей контролируемое течение. Серетид имеет оригинальный дизайн, счетчик доз, не требует применения спейсера, синхронизации ингаляции с дыханием, прост в обращении. Кроме того, серетид выпускается и виде ДАИ с содержанием 25 мкг сальметерола и 50, 125, 250 мкг флютиказона. Различные сочетания доз препарата позволяют легко использовать серетид в ступенчатой терапии БА. Применяется 2 раза в сутки в дозе по флютиказону согласно тяжести БА.
Симбикорт-турбухалер– препарат, содержащий 160 мкг и 80 мкг глюкокортикостероида будесонида и 4,5 мкг пролонгированного b2-агониста формотерола, имеющего и быструю фракцию действия. Эта особенность симбикорта используется в применении его при учащении приступов удушья вместо β2 – агонистов быстрого действия, что предотвращает развитие обострения. Применяется 2 раза в сутки, возможна 1 ингаляция для поддерживающей терапии при хорошем контроле БА. Симбикорт – турбухалер прост в обращении, имеет счетчик кратных доз, не имеет вкуса.
Фостер — аэрозоль для ингаляций дозированный, состоящий из 100 мг беклометазона дипропионат и 6 мкг формотерола; в ингаляторе 120доз и 180 доз. Фостер не предназначен для первоначального лечения бронхиальной астмы. Подбор дозы препаратов, входящих в состав Фостера, происходит индивидуально и в зависимости от степени тяжести заболевания. Это необходимо учитывать не только при начале лечения комбинированными препаратами, но и при изменении поддерживающей дозы препарата. Для взрослых и подростков старше 12 лет: 1-2 ингаляции 2 раза/сут. Нет необходимости в специальном подборе дозы препарата для пациентов пожилого возраста.
Зенхейл — аэрозоль для ингаляций дозированный, 1 доза содержит мометазона фуроат 100 или 200 мкг, формотерола фумарат 5 мкг; во флаконах по 120 доз. Препарат Зенхейл не является препаратом для быстрого купирования бронхоспазма или каких-либо других проявлений приступа бронхиальной астмы. Препарат Зенхейл следует применять в виде ингаляции по 2 дозы 2 раза/сут (утром и вечером).
Системные ГКС применяются в лечении БА более 50 лет. Они обладают выраженным противоаллергическим действием, однако их длительное применение сопряжено с риском различных осложнений.
Представители системных ГКС: преднизолон, гидрокортизон (солюкортеф) триамсинолон (полькортолон, кенакорт, кеналог, берликорт) дексаметазон (дексон) бетаметазон (целестон).
Они применяются как парентерально в экстренных случаях, так и перорально для длительной терапии в поддерживающей дозе при тяжелых формах БА. Вместе с тем, при длительном применении системных ГКС внутрь могут появляться осложнения: кушингоидный синдром, дисменоррея у женщин, гипертония, гипокалиемия, ожирение, остеопороз, угнетение функции коры надпочечников, асептический некроз костей стероидный диабет, подкожные геморрагии, эрозивный гастрит, стероидные язвы, кожная атрофия и угри, отеки, снижение иммунитета. Повышенный риск нежелательных эффектов ограничивает использование долгосрочной терапии даже по схеме приема через день. Более того, терапевтический индекс (соотношение эффект/нежелательный эффект) при длительном лечении БА ИГКС всегда выше, чем при любой длительной пероральной или парентеральной терапии СГКС. Если все же есть необходимость применения пероральных ГКС, то следует назначать их один раз в сутки утром ежедневно или через день в возможной минимальной дозе в сочетании с ИГКС.
Антилейкотриеновые препараты включают антагонисты лейкотриеновых рецепторов (монтелукаст-сингуляр, зафирлукаст-аколат) и ингибитор 5-липооксигеназы (зилеутон). Лейкотриены С4, D4, Е4 – медиаторы воспаления преимущественно при аспириновой и эндогенной БА.
Аколат обладает противовоспалительным действием: улучшает функцию легких, снижает гиперреактивность бронхов, уменьшает симптомы астмы и потребность в приеме b2-агонистов. Он показан для поддерживающей терапии астмы в суточной дозе 40 — 80 мг внутрь в два приема натощак. Побочные действия: головная боль, простудный синдром, фарингиты, диспептические нарушения, подъем АЛТ, АСТ.
Сингуляр – ингибирует образование цистеиновых лейкотринов, являющихся мощными медиаторами воспаления дыхательных путей при БА. Хорошо переносится и применяется по 10 мг 1 раз на ночь для поддерживающей терапии лучше в сочетании с ИГКС при аспириновой и трудной астме. Кроме того возможно его использование при полипозном синусите. Прием во время беременности не вызывает пороков развития у плода.
Ингаляционные b2-агонисты длительного действия расслабляют гладкую мускулатуру бронхов, активируют мукоцилиарный клиренс, уменьшают сосудистую проницаемость, изменяют степень высвобождения медиаторов из тучных клеток и базофилов. Они обеспечивают бронхолитический эффект и защиту от факторов, провоцирующих бронхоконстрикцию на 12 часов и более.
Фармакодинамика. По характеру взаимодействия с рецепторами сальметерол отличается от В2-агонистов короткого действия. Благодаря высокой липофильности он быстро проникает в мембраны клеток дыхательных путей, где депонируется, вследствие чего задерживается поступление препарата к гладким мышцам и В2-рецепторам. Поэтому бронхолитический эффект развивается через 10-30 мин после ингаляции. Увеличенная продолжительность действия сальметерола также обусловлена его депонированием в мембранах в непосредственной близости от рецепторов, что дает возможность препарату взаимодействовать с ними в течение длительного времени. Продолжительность действия составляет 12 ч и не зависит от принятой дозы.
Встречаются реже, чем у селективных В2-агонистов короткого действия:
– гипокалиемия (особенно при сочетании с диуретиками, ГК, метилp ксантинами и у пациентов с гипоксией);
– раздражительность или возбуждение.
Предупреждение В связи с тем, что в плацебо-контролируемом исследовании получены данные о некотором увеличении риска развития тяжелых приступов БА при применении сальметерола в виде монотерапии, его необходимо обязательно применять в сочетании с ИГК.
Дозировка: ингаляционно 50-100 мкг каждые 12 часов.
Серевент – дозированный ингалятор, 1 доза – 25 мкг (60 и 120 доз); поpошок для ингаляций по 50 мкг в дозе.
Формотерол Формотерол по сравнению с сальметеролом обладает меньшей липофильностью, поэтому значительная доля препарата остается в водной фазе и более быстро проникает к В2-рецепторам гладких мышц дыхательных путей. Это обеспечивает более быстрое развитие бронхорасширяющего эффекта – через 1-3 мин после ингаляции, что позволяет использовать формотерол не только для профилактики, но и для купирования приступов БА. Продолжительность действия в среднем составляет 12 ч, но зависит от принятой дозы и может снижаться после 4 недель регулярного применения. Дозировка: ингаляционно 4,5-12 мкг 2 раза в день.
Форадил – дозированный ингалятор, 1 доза – 12 мкг; порошок для ингаляций по 12 мкг в дозе.
Оксис турбухалер – порошок для ингаляций, в 1 дозе 4,5 и 9 мкг.
Атимос — аэрозоль для ингаляций дозированный 12 мкг/1 доза: баллончики 100 доз или 120 доз.
Данная группа включает ипратропиум бромид (далее ипратропиум) и тиотропиум бромид (далее тиотропиум), которые используются для профилактики и лечения преимущественно при хронической обструктивной болезни легких.
Фармакодинамика. Блокиpуя М- холиноpецептоpы гладких мышц бpонхов, ипpатpопиум уменьшает их pеакцию на ацетилхолин, вызывающий сокpащение этих мышц и сужение бpонхов. Блокада М-холиноpецептоpов пpиводит к снижению активности гуанилатциклазы, что уменьшает синтез цГМФ. Следствием этого является тоpможение дегpануляции тучных клеток и повышение устойчивости клеток мишеней бpонхиального деpева к действию медиатоpов воспаления. Ипратропиум снижает объем мокроты, но не влияет на ее вязкость.
Фармакокинетика. Ипратропиум практически не всасывается через слизистую оболочку бронхов и ЖКТ, не проникает через ГЭБ. Бронхолитический эффект развивается в течение 5-30 мин, достигая максимума через 1-2 ч, и продолжается в течение 4-8 часов.
Место в терапии. Является препаратом первой ступени при лечении ХОБЛ. Должен применяться длительно, при этом его эффект усиливается, улучшаются клинические симптомы заболевания (диспноэ, утомляемость), снижается частота обострений заболевания.
Ипратропиум менее эффективен при БА, но может использоваться в следующих случаях:
профилактика приступов у пациентов с сердечно-сосудистой патологией, которым нежелательно назначение симпатомиметиков и препаратов теофиллина;
профилактика приступов ночной астмы (возможно преобладание вагусного компонента);
профилактика приступов, индуцированных атмосферными поллютантами и химическими ирритантами;
купирование тяжелого астматического приступа, рефрактерного к монотерапии симпатомиметиками (совместно с β2-агонистами).
Нежелательные реакции. В отдельных случаях могут появляться металлический привкус и сухость во pту, пpи попадании в глаза возможны легкие обpатимые наpушения аккомодации и повышение внутриглазного давления. Дозировка: ингаляционно через дозированный ингалятор – 40-80 мкг 3-4 раза в день.
Атровент – дозированный аэрозоль для ингаляций, 1 доза – 20 мкг (200 доз).
М-холиноблокатор, сходный по фармакодинамике с ипратропиумом. Обладает более длительным действием, поэтому назначается 1 раз в сутки. Эффект развивается через 30-60 мин., максимальное действие – через 2-6 ч, продолжительность – более 24 часов. В контролируемых исследованиях показано, что тиотропиум превосходит ипратропиум по клинической эффективности при лечении ХОБЛ.
Спирива – капсулы с порошком для ингаляций по 18 мкг.
Спирива респимат — 1 доза (соответствует 2 ингаляциям) содержит активное вещество – тиотропия бромид 5 мкг.
Метилксантины представлены теофиллином, который для получения длительного бронхолитического эффекта применяется в виде пролонгированных форм (теотард, теопэк и др.) для приема внутрь. Помимо бронхолитического эффекта, теофиллин стимулирует мукоцилиарный клиренс, обладает некоторым иммуностимулирующим и противовоспалительным действием, улучшает сократимость диафрагмы, способствует снижению давления в легочной артерии, а также оказывает диуретический эффект. Однако теофиллин, с одной стороны обладает малым диапазоном между терапевтической и токсической дозами, а с другой, его клиренс подвержен влиянию многих экзо- и эндогенных факторов. Это нередко является причиной развития нежелательных эффектов у больных БА при его употреблении. В качестве дополнительной терапии теофиллин замедленного высвобождения менее эффективен, чем b2 — агонисты длительного действия, однако он представляет собой более дешевую альтернативу.
Антитела к иммуноглобулину Е
Применение анти – IgE (омализумаб — ксолар) ограничивается пациентами с тяжелым неконтролируемым течением экзогенной БА с повышенным уровнем IgE в сыворотке. Ксолар связывает циркулирующие IgE независимо от их специфичности в биологически инертные комплексы. Российский опыт лечения ксоларом в течение 8 лет свидетельствует о его высоком терапевтическом эффекте и безопасности. Во флаконе 150 мг сухого вещества. Вводится подкожно в 2-4 недели, доза рассчитывается в зависимости от исходного уровня общего IgE и массы тела. Использование этого препарата в широкой практике ограничивается из — за его высокой стоимости
Принцип долгосрочного лечения заключается в назначении терапевтических доз базисного препарата для достижения желаемого эффекта. После стабилизации процесса (не менее 3-х месяцев) дозу постепенно снижают до минимальной поддерживающей, обеспечивающей у больного дыхательный комфорт. При развитии стрессовых ситуаций (ОРВИ, операции, длительное эмоциональное или физическое перенапряжение и т.д.) доза базисного препарата увеличивается. Наиболее предпочтительна форма применения препаратов — ингаляционная.
При интермиттирующей БА базисная терапия не показана, применяются b2-агонисты быстрого действия ситуационно.
К препаратам второй группы относятся быстро действующие адреномиметики (сальбутамол, фенотерол, тербуталин, формотерол), ингаляционные антихолинергические препараты (ипратропия бромид), комбинированные препараты ингаляционных β2-адреномиметиков и ипратропия бромида, теофиллин короткого действия.
При атопической астме легкого течения реже средней степени тяжести в случае верифицированного аллергена при IgE обусловленном варианте проводится аллергенспецифическая иммунотерапия (АСИТ) в условиях аллергологического отделения или кабинета.
При эффективности АСИТ охватываются все патогенетические звенья аллергического процесса. Этот метод обладает длительным профилак-тическим эффектом после завершения лечебных курсов. При этом: снижается тканевая чувствительность к аллергенной экспозиции, уменьшается тканевая гиперреактивность, происходит угнетение признаков аллергического воспаления.
Показания к АСИТ: наличие четко доказанной связи между клиникой заболевания и индуктором — аллергеном при невозможности его элиминации.
Противопоказания к АСИТ: хронические заболевания в стадии декомпенсации, эндокринные заболевания, злокачественные и доброкачественные новообразования, заболевания крови, психические заболевания, хронический вирусный гепатит, туберкулез, диффузные заболевания соединительной ткани.
Относительные противопоказания: острый период любых заболеваний, беременность и период лактации, возраст более 50 лет, наличие паразитоза, астматическая триада с клиническими проявлениями бытовой сенсибилизации.
По материалам взрослого аллергологического отделения ККБ были получены отличные и хорошие результаты после проведения АСИТ у больных с АБА более чем в 80% случаев. Подобные результаты получены аллергологами и других регионов страны.
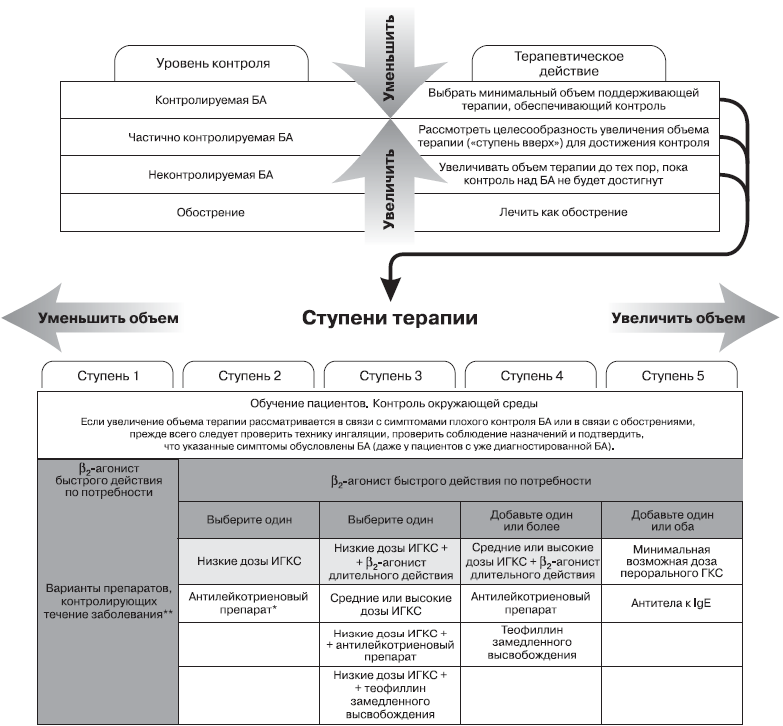
Каждая ступень включает варианты терапии, которые могут служить альтернативами при выборе поддерживающей терапии БА, хотя и не являются одинаковыми по эффективности. Эффективность терапии возрастает от ступени 1 к ступени 5; хотя на ступени 5 выбор лечения зависит также от доступности и безопасности лекарственных препаратов.
У большинства больных с симптомами персистирующей БА, ранее не получавших поддерживающей терапии, следует начинать лечение со ступени 2. Если при первичном осмотре (в случае отсутствии базисной терапии) выявляются выраженные клинические проявления заболевания, то лечение целесообразно, начинать со ступени 3.
На каждой ступени терапии пациенты могут использовать препараты неотложной помощи (β2 агонисты короткого действия). Однако, регулярное использование препаратов неотложной помощи является одним из признаков неконтролируемой БА, и требует изменения объема поддерживающей терапии. Поэтому уменьшение или отсутствие потребности в препаратах неотложной помощи является и важной целью лечения, и критерием его эффективности.
Для ступеней 2–5 имеется множество препаратов, контролирующих течение заболевания.
Ступень 1:препарат неотложной помощи по потребности. Для 1 ступени характерно отсутствие базисной терапии и применение препаратов неотложной помощи по потребности. В случае более частого появления симптомов или эпизодического ухудшения состояния пациентам показана регулярная поддерживающая терапия (ступень 2 или выше) в дополнение к препаратам неотложной помощи по потребности.
Для большинства больных рекомендуемыми препаратами неотложной помощи на ступени 1 являются ингаляционные β2-агонисты быстрого действия. Альтернативными средствами являются ингаляционные антихолинергические препараты, пероральные β2-агонисты короткого действия или теофиллин короткого действия, хотя для этих препаратов характерно более медленное начало действия и более высокий риск побочных эффектов.
Ступень 2: препарат неотложной помощи плюс один препарат для контроля течения заболевания. Ступени 2–5 включают комбинацию препарата неотложной помощи по потребности с регулярной поддерживающей терапией. В качестве начальной поддерживающей терапии БА у больных любого возраста на ступени 2 рекомендуются ИГКС в низкой дозе.Альтернативными средствамидля контроля БА являются антилейкотриеновые препараты, в особенности у пациентов, которые не способны или не желают использовать ИГКС, или у пациентов, у которых ИГКС вызывают труднопереносимые побочные эффекты (например, постоянную охриплость голоса), а также у пациентов с сопутствующим аллергическим ринитом.
Ступень 3: препарат неотложной помощи плюс один или два препарата для контроля течения заболевания.
На ступени 3 можно использовать:
комбинацию низкой дозы ИГКС + ингаляционный β2-агонист длительного действия, прием которой осуществляется с помощью одного ингалятора с фиксированной комбинацией или с помощью разных ингаляторов. Благодаря аддитивному эффекту такой комбинации обычно оказывается достаточно назначения низких доз ИГКС.
средние или высокие дозы ИГКС
комбинацию ИГКС в низкой дозе + антилейкотриеновый препарат.
комбинацию ИГКС в низкой дозе + теофиллин замедленного высвобождения.
Ступень 4: препарат неотложной помощи плюс два или более препаратов для контроля течения заболевания. На ступени 4 используюткомбинацию ИГКС в средней или высокой дозе с ингаляционным β2-агонистом длительного действия.
При отсутствии достижения контроля к базисной терапии нужно добавить один или оба из следующих препаратов:
антилейкотриеновые препараты, особенно у больных с сопутствующим аллергическим ринитом, у курящих пациентов и с ожирением;
низкие дозы теофиллина замедленного высвобождения, также может повышать эффективность лечения.
Ступень 5:препарат неотложной помощи плюс дополнительные варианты применения средств для контроля течения заболевания. Добавление перорального ГКС к другим препаратам поддерживающей терапии может увеличивать эффект лечения, но сопровождается тяжелыми нежелательными явлениями. Поэтому оно должно рассматриваться как вариант лечения только у больных с тяжелой неконтролируемой БА на фоне терапии, соответствующей ступени 4, при наличии у пациента ежедневных симптомов, ограничивающих активность, и частых обострений.
Показано, что применение антител к иммуноглобулину E (anti-IgE) в дополнение к другим препаратам поддерживающей терапии улучшает контроль над аллергической БА в тех случаях.
источник
Препараты при бронхиальной астме — обзор основных групп медикаментов для эффективного лечения болезни
Среди хронических заболеваний дыхательной системы часто диагностируется бронхиальная астма. Она значительно ухудшает качество жизни больного, а при отсутствии адекватного лечения может привести к осложнениям и даже летальному исходу. Особенность астмы в том, что ее нельзя вылечить полностью. Больной на протяжении всей жизни должен использовать определенные группы препаратов, которые назначает врач. Лекарства помогают приостановить болезнь и обеспечить человеку возможность вести свою обычную жизнь.
Современные препараты для лечения бронхиальной астмы имеют разные механизмы действия и непосредственные показания к применению. Поскольку заболевание полностью неизлечимо, пациенту приходится постоянно соблюдать правильный образ жизни и рекомендации врача. Только так удается снизить количество приступов астмы. Главное направление лечения болезни – прекращение контакта с аллергеном. Дополнительно лечение должно решать следующие задачи:
- снижение симптоматики астмы;
- предотвращение приступов при обострении заболевания;
- нормализация дыхательной функции;
- прием минимального количества лекарств без ущерба для здоровья пациента.
Правильный образ жизни предполагает отказ от курения и снижение массы тела. Для устранения аллергического фактора пациенту могут порекомендовать сменить место работы или климатическую зону, увлажнять воздух в спальном помещении и пр. Больной должен постоянно следить за своим самочувствием, делать дыхательную гимнастику. Лечащий врач объясняет пациенту правила пользования ингалятором.
Не обойтись при лечении бронхиальной астмы и без медикаментов. Врач выбирает лекарства в зависимости от тяжести течения болезни. Все используемые препараты делятся на 2 основные группы:
- Базисные. Сюда относятся антигистаминные средства, ингаляторы, бронхолитики, кортикостероиды, антилейкотриены. В редких случаях применяются кромоны и теофиллины.
- Средства для экстренной помощи. Эти лекарства нужны для купирования приступов астмы. Их эффект проявляется сразу после использования. За счет бронхорасширяющего действия такие препараты облегчают самочувствие больного. С этой целью применяют Сальбутамол, Атровент, Беродуал, Беротек. Бронхорасширяющие средства являются частью не только базисной, но и экстренной терапии.
Схема базисной терапии и определенные лекарства назначаются с учетом тяжести протекания бронхиальной астмы. Всего этих степеней выделяется четыре:
- Первая. Не требует базисной терапии. Эпизодические приступы купируются при помощи бронхорасширителей – Сальбутамола, Фенотерола. Дополнительно используют стабилизаторы мембранных клеток.
- Вторая. Эта степень тяжести бронхиальной астмы лечится посредством ингаляционных гормонов. Если они не приносят результата, то назначаются теофиллины и кромоны. Лечение обязательно включает один базисный препарат, который принимают постоянно. Им может выступать антилейкотриен или ингаляционный глюкокортикостероид.
- Третья. На этой стадии болезни применяют комбинацию гормональных и бронхорасширяющих лекарств. Используют уже 2 базисных медикамента и Β-адреномиметики для купирования приступов.
- Четвертая. Эта самая тяжелая стадия астмы, при которой назначают теофиллин в сочетании с глюкокортикостероидами и бронхорасширяющими средствами. Препараты используются в таблетированной и ингаляционной формах. Аптечка астматика составляет уже 3 базисных лекарства, например, антилейкотриен, ингаляционный глюкокортикостероид и бета-адреномиметики пролонгированного действия.
В целом, все лекарства при астме делятся на те, что используются регулярно, и применяемые для снятия острых приступов заболевания. К последним относятся:
- Симпатомиметики. Сюда относятся Сальбутамол, Тербуталин, Левалбутерол, Пирбутерол. Эти лекарства показаны для оказания неотложной помощи при удушье.
- Блокаторы М-холинорецепторов (холинолитики). Блокируют выработку особых ферментов, способствуют расслаблению бронхиальных мышц. Таким свойством обладают Теофиллин, Атровент, Аминофиллин.
Самым эффективным методом лечения астмы являются ингаляторы. Они снимают острые приступы за счет того, что лекарственное вещество мгновенно попадает в дыхательную систему. Примеры ингаляторов:
Базисные препараты при бронхиальной астме представлены более широким спектром лекарственных групп. Все они необходимы для облегчения симптоматики заболевания. С этой целью применяют:
- бронхолитики;
- гормональные и негормональные средства;
- кромоны;
- антилейкотриены;
- антихолинергетики;
- бета-адреномиметики;
- отхаркивающие препараты (муколитики);
- стабилизаторы мембран тучных клеток;
- противоаллергические лекарства;
- антибактериальные препараты.
Данная группа препаратов по их основному действию еще называется бронхорасширителями. Их используют как в ингаляционной, так и в таблетированной форме. Основной эффект всех бронхолитиков – расширение просвета бронхов, за счет чего снимается приступ удушья. Бронхорасширители делятся на 3 основные группы:
- бета-адреномиметики (Сальбутамол, Фенотерол) – стимулируют рецепторы медиаторов адреналина и норадреналина, вводятся ингаляционно;
- холинолитики (блокаторы М-холинорецепторов) – не дают медиатору ацетилхолина взаимодействовать с его рецепторами;
- ксантины (препараты теофиллина) – угнетают фосфодиэстеразу, уменьшая сократительную способность гладкой мускулатуры.
Бронхорасширяющие препараты при астме нельзя применять слишком часто, поскольку чувствительность дыхательной системы к ним уменьшается. В результате препарат может не подействовать, что повышает риск смерти от удушья. Примеры бронхорасширяющих лекарств:
- Сальбутамол. Суточная доза таблеток составляет 0,3–0,6 мг, разделенные на 3–4 приема. Этот препарат при бронхиальной астме используют в виде спрея: вводят по 0,1–0,2 мг взрослым и 0,1 мг – детям. Противопоказания: ишемическая болезнь сердца, тахикардия, миокардит, тиреотоксикоз, глаукома, эпилептические припадки, беременность, сахарный диабет. При соблюдении дозировки побочные эффекты не развиваются. Цена: аэрозоль – 100 рублей, таблетки – 120 р.
- Спирива (ипратропия бромида). Суточная доза – 5 мкг (2 ингаляции). Противопоказано лекарство в возрасте до 18 лет, во время первого триместра беременности. Из побочных эффектов возможны крапивница, сыпь, сухость во рту, дисфагия, дисфония, зуд, кашель, кашель, головокружение, бронхоспазм, раздражение глотки. Цена 30 капсул 18 мкг – 2500 р.
- Теофиллин. Начальная суточная дозировка – 400 мг. При хорошей переносимости ее увеличивают на 25 %. К противопоказаниям медикамента относят эпилепсию, тяжелые тахиаритмии, геморрагический инсульт, кровотечения ЖКТ, гастрит, кровоизлияние в сетчатку глаза, возраст менее 12 лет. Побочные действия многочисленны, поэтому их стоит уточнить в подробной инструкции к Теофиллину. Цена 50 таблеток 100 мг – 70 р.
Это противовоспалительные препараты для лечения астмы. Их действие – влияние на тучные клетки, специализированные клетки иммунной системы человека. Они принимают участие в развитии аллергической реакции, что и лежит в основе бронхиальной астмы. Стабилизаторы мембран тучных клеток препятствуют входу в них кальция. Это происходит за счет блокирования открытия кальциевых каналов. Такой эффект на организм производят следующие препараты:
- Недокромил. Применяется с 2-летнего возраста. Начальная дозировка – 2 ингаляции 2–4 раза в день. Для профилактики – та же доза, но дважды за сутки. Дополнительно допускается проводить 2 ингаляции перед контактом с аллергеном. Максимальная доза – 16 мг (8 ингаляций). Противопоказания: первый триместр беременности, возраст менее 2 лет. Из побочных реакций возможны кашель, тошнота, рвота, диспепсия, боль в животе, бронхоспазм, неприятный вкус. Цена – 1300 р.
- Кромоглициевая кислота. Вдыхание содержимого капсулы (порошка для ингаляций) при помощи спинхалера – 1 капсула (20 мг) 4 раза в день: утром, на ночь, 2 раза днем через 3–6 часов. Раствор для ингаляций – 20 мг 4 раза за сутки. Возможные побочные действия: головокружение, головная боль, сухость во рту, кашель, охриплость. Противопоказания: лактация, беременность, возраст до 2 лет. Стоимость 20 мг – 398 р.
Данная группа препаратов при бронхиальной астме основана на гормональных веществах. Они оказывают сильное противовоспалительное действие, снимая аллергическую отечность слизистой бронхов. Глюкокортикостероиды представлены ингаляционными препаратами (Будесонид, Беклометазон, Флутиказон) и таблетками (Дексаметазон, Преднизолон). Хорошими отзывами пользуются такие средства:
- Беклометазон. Дозировка для взрослых – 100 мкг 3–4 раза за сутки, для детей – 50–100 мкг дважды на протяжении дня (для формы выпуска, где 1 доза содержит 50–100 мкг беклометазона). При интраназальном применении – в каждый носовой ход по 50 мкг 2–4 раза ежесуточно. Противопоказан Беклометазон в возрасте до 6 лет, при остром бронхоспазме, неастматическом бронхите. Среди негативных реакций могут отмечаться кашель, чихание, першение в горле, охриплость, аллергия. Стоимость флакона 200 мкг – 300–400 р.
- Преднизолон. Поскольку этот препарат гормональный, он имеет множество противопоказаний и побочных действий. Их стоит уточнить в подробной инструкции к Преднизолону перед началом лечения.
источник
Классификация бронхиальной астмы. Проведение эффективной профилактики обострений. Бронхоконстрикция, провоцируемая физическими нагрузками. Средства доставки препаратов. Эффективность ингаляционной терапии. Применение дозированные аэрозольные ингаляторы.
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
КОМБИНИРОВАННЫЕ ПРЕПАРАТЫ ДЛЯ ЛЕЧЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ
Бронхиальная астма — хроническое воспалительное заболевание дыхательных путей, в котором принимают участие многие клетки и клеточные элементы. Хроническое воспаление обусловливает развитие бронхиальной гиперактивности, которая приводит к повторяющимся эпизодам свистящих хрипов, одышки, чувства заложенности в груди и кашля, особенно по ночам или ранним утром. Эти эпизоды обычно связаны с распространенной, но изменяющейся по своей выраженности обструкцией дыхательных путей в легких, которая часто бывает обратимой либо спонтанно, либо под действием лечения.
Бронхиальная астма широко распространена. Ею страдает от 5 до 10% взрослого населения, что составляет около 300 млн. больных в мире. Широкая распространенность бронхиальной астмы обусловливает значительный материальный ущерб, который она наносит обществу и определяет её высокую социальную значимость.
В последние 20 лет медицинская наука добилась больших успехов в изучении бронхиальной астмы. На основе клинической эпидемиологии установлена реальная распространенность бронхиальной астмы, вскрыты статистические проблемы, связанные с регистрацией заболевания. Благодаря работам в области медицинской генетики, иммунологии, аллергологии, микробиологии, патологической анатомии сделаны заметные шаги вперёд в изучении этиологии и патогенеза бронхиальной астмы. Развитие методов функциональной диагностики позволило существенно продвинуться вперёд в изучении клинической картины заболевания, улучшить диагностику и сделать её более своевременной.
Существенный прогресс достигнут в разработке медикаментозных средств лечения бронхиальной астмы. Оригинальным в клинической фармакологии является развитие ингаляционной терапии для лечения бронхиальной астмы с разработкой разнообразных средств доставки препаратов (дозированные ингаляторы, дозированные ингаляторы, активируемые вдохом, дозированные ингаляторы с сухим порошком, небулайзеры, спейсеры). Большое клиническое значение имеют разработки антилейкотриеновых препаратов и антител к иммуноглобулину Е.
Хроническое течение бронхиальной астмы нередко требует длительного применения препаратов, контролирующих течение заболевания, эффективное применение которых оказалось невозможным без создания партнерских отношений с пациентом, разработки индивидуальных планов лечения, обучения пациентов навыкам самоконтроля. Работа врачей в этом направлении привела к появлению целого комплекса образовательных мероприятий, которые, возможно, положат начало новой науки — медицинской педагогики.
Изучение социально-экономических последствий бронхиальной астмы, стоимости её лечения для больного, для систем здравоохранения, для общества в целом оказывает заметное влияние на формирование политики здравоохранения.
Бронхиальная астма является проблемой, над которой упорно работают врачи всего мира. Результаты исследований ежегодно обсуждаются на конгрессах Европейского Респираторного Общества, Российских национальных конгрессах по болезням органов дыхания, ежегодных международных конгрессах по бронхиальной астмы.
Большое количество информации нуждается в осмыслении, адаптации к нуждам практического здравоохранения в условиях конкретного региона. С этой целью создано настоящее пособие для практических врачей, занимающихся диагностикой и лечением бронхиальной астмы.
Классификация бронхиальной астмы
Степень тяжести заболевания определяется по следующим показателям:
количество дневных симптомов в день и в неделю;
количество ночных симптомов в неделю;
выраженность нарушений физической активности и сна;
кратность применения (потребность) b2-агонистов короткого действия;
функциональные показатели: значение пиковой скорости выдоха и ее процентное соотношение с должным или наилучшим значением;
Классификация бронхиальной астмы по степени тяжести (астма вне обострения) заболевания, предполагающая выделение легкого эпизодического, легкого персистирующего течения, средней тяжести и тяжелого течения является важной, поскольку определяет тактику ведения больного.
Цель лечения: в максимально короткие сроки (от нескольких дней до недели) купировать обострение бронхиальной астмы с последующим проведением эффективной профилактики обострений, обеспечивающей высокие показатели качества жизни.
У пациентов с легким и среднетяжелым течением заболевания целью лечения является достижение контроля астмы:
Минимальное (в идеале отсутствие) число хронических симптомов, включая ночные симптомы;
Минимальное число эпизодов (нечастые эпизоды);
Отсутствие обращений по неотложным показаниям;
Минимальная потребность в b2-агонистах, применяющихся «по требованию» отсутствие ограничения активности, включая физическую нагрузку;
(Близкое к норме) нормальное значение ПСВ; суточные колебания ПСВ менее 20%;
Минимальное число (или полное отсутствие) побочных эффектов при применении лекарственных средств.
У пациентов с тяжелым течением бронхиальной астмы целью лечения является достижение наилучших возможных результатов:
Наименьшее число симптомов
Наименьшая потребность в b2-агонистах, применяющихся «по требованию»
Наименьшие ограничения активности
Наилучшие значения ПСВ; наименьшие суточные колебания ПСВ
Наименьшее число побочных эффектов при применении лекарственных средств.
Основная задача — снижение потребности в ГКС. Рекомендуется сочетать высокие дозы ингаляционных ГКС с минимальными индивидуально подобранными дозами системных ГКС, вводимых перорально, а также сочетать с различными группами пролонгированных бронхолитиков.
Жалобы. Типичные для бронхиальной астмы жалобы включают эпизоды одышки, свистящего дыхания, кашля (с мокротой или без таковой) и ощущение стеснения грудной клетки. Эти симптомы не являются специфическими для бронхиальной астмы и могут наблюдаться при различных острых и хронических заболеваниях дыхательных путей. Рассматриваемые симптомы также могут наблюдаться у части больных с ХОБЛ, при этом дифференциальная диагностика между бронхиальной астмы и ХОБЛ нередко вызывает затруднения.
Некоторым пациентам затруднительно оценить тяжесть собственных симптомов, около 10% больных во время приступа не ощущают удушья и одышки, отмечая лишь свистящее дыхание и кашель.
Для бронхиальной астмы является характерным появление симптомов после контакта с аэроаллергенами и ирритантами. Часто развивается сенсибилизация к аллергенам домашних животных, клещей, домашней пыли, тараканов. У ряда больных наблюдаются сезонные обострения БА, связанные с сенсибилизацией к пыли цветущих растений.
Кашлевой вариант бронхиальной астмы
При кашлевом варианте бронхиальной астмы кашель является ведущим, а в части случаев единственным симптомом заболевания. «Кашлевая» бронхиальная астма чаще наблюдается у лиц молодого возраста и детей. Для постановки диагноза у таких больных важную роль играют исследования вариабельности показателей функции легких, выявление бронхиальной гиперактивности и определение эозинофилов в мокроте.
Кашлевой вариант бронхиальной астмы следует отличать от ряда состояний, проявляющихся кашлем и эозинофилией мокроты. Например, при эозинофильном бронхите имеется хронический малопродуктивный кашель, повышение содержание эозинофилов в мокроте или бронхиальных смывах, но показатели функции легких остаются неизменными. Также следует учитывать возможность развития кашля, связанного с приемом ИАПФ, гастроэзофагеальным рефлексом, хроническим синуситом и дисфункцией голосовых связок.
Бронхоконстрикция, провоцируемая физическими нагрузками
У многих больных ведущей (а в некоторых случаях единственной) причиной развития симптомов бронхоконстрикции является физическая активность. Постнагрузочный бронхоспазм обычно развивается через 5-10 минут после прекращения физической активности (реже — во время нагрузки), при этом у пациентов наблюдаются типичные симптомы бронхиальной астмы или иногда упорный кашель, самостоятельно проходящий через 40-45 минут. Некоторые виды физической активности (например, бег) провоцируют бронхоспазм чаще. Он также значительно чаще наблюдается при вдыхании сухого холодного воздуха. Быстрое устранение симптомов постнагрузочного бронхоспазма после ингаляции в2-агонистов свидетельствует в пользу наличия бронхиальной астмы.
Средства доставки препаратов
Медикаментозные средства для лечения бронхиальной астмы могут вводиться различными путями: в виде ингаляций, перорально, парентерально (подкожно, внутривенно, внутримышечно).
Наиболее эффективна ингаляционная терапия, так как она позволяет создать высокую концентрацию лекарственного средства в дыхательных путях при общей низкой дозе препарата и минимуме побочных системных эффектов. Ингаляционный путь доставки обеспечивает более быстрый эффект, чем парентеральное введение, не сопряжен с риском инфицирования пациента и медперсонала, технически прост и доступен.
Аэрозольные препараты применяются при помощи следующих средств доставки:
1. Дозированные аэрозольные ингаляторы;
2. Активируемые вдохом дозированные аэрозольные ингаляторы ;
3. Сухие дозированные ингаляторы с сухим порошком;
4. Ингаляторы типа «soft mist», не содержат пропеллентов и создают долго сохраняющееся «облачко» мелкодисперсных частиц;
5. «Влажные» аэрозоли, подаваемые через небулайзер.
Эффективность ингаляционной терапии обусловлена, в значительной степени тем, как больной производит ингаляцию. Необходимо научить больного правильно пользоваться конкретным ингалятором и регулярно проверять технику его использования. Дозированные ингаляторы могут содержать один препарат, а могут комбинацию лекарств: глюкокортикостероидный гормон и бронхолитик.
Дозированные аэрозольные ингаляторы позволяют осуществить полноценную ингаляцию при низкой мощности вдоха, однако для этого требуется выработать навыки у больного по координации вдоха и активации ингалятора. Использование спейсера (резервуарной камеры) позволяет облегчить процесс синхронизации вдоха и активации ингалятора, кроме того, за счет уменьшения скорости струи аэрозоля увеличивается поступление его в бронхи, сокращается отложение препарата в полости рта, уменьшается кашель и вероятность развития орофарингеального микоза и системных эффектов. Если больной не может освоить навыки использования дозированные аэрозольные ингаляторы, можно назначить ему активируемый вдохом дозированные аэрозольные ингаляторы.
Дозированные аэрозольные ингаляторы не содержат пропеллента, следовательно, они лишены проблем, связанных с ним. Техника их применения проще, чем дозированные аэрозольные ингаляторы, так как они активируются вдохом и не зависят от синхронизации с дыхательным маневром. Однако использование дозированные порошковые инголяторы требует достаточной мощности вдоха, поэтому не всегда удается добиться их успешного применения, кроме того, может возникнуть необходимость корректировки дозы при изменении мощности вдоха- снижении респиктабельной фракции (обострение заболевания). Существует три поколения дозированные порошковые инголяторы: капсульные (спинхалер, ротахайлер, дискхайлер), резервуарные (турбухайлер, циклохалер, изихалер), мультидозированные (мультидиск). Устройства первого поколения не очень удобны в пользовании, но обладают высокой точностью дозировки, второго поколения более удобны в применении, но плохо защищены от влаги и не обладают высокой точностью дозирования, третьего поколения наиболее совершенны. бронхиальный астма препарат ингалятор
Небулайзеры — это устройства, производящие аэрозоль из раствора или суспензии лекарственного вещества. Они состоят из компрессора, создающего поток воздуха, и распылителя (небулайзера) генерирующего высокодисперсный аэрозоль. Лекарственное средство, вводимое при помощи небулайзера, не содержит пропеллента, выполнение процедуры не требует координации с вдохом и возможно при минимальном сотрудничестве пациента и низкой мощностью вдоха. Эти свойства делают небулайзерную терапию наиболее эффективной при оказании неотложной помощи больным бронхиальной астмы.
К недостаткам небулайзеров следует отнести довольно большие размеры, высокую стоимость аппарата и лекарственных средств, необходимость дезинфекции оборудования.
При назначении терапии больному бронхиальной астмы врач должен учитывать особенности средств доставки препаратов и иметь возможность выбора в каждом конкретном случае.
Замечание: содержат два различных по своим характеристикам активных вещества. Короткодействующий b2-агонист (фенотерола гидробромид или сальбутамол) эффективно предупреждает спазм мускулатуры бронхов и, кроме того, купирует уже развившееся спазматическое состояние бронхиальной системы. Кромогликат натрия эффективно предупреждает спазматическое состояние бронхиальной системы. За счёт такого сочетания компонентов препараты имеют три вида действия — противовоспалительное, протективное и бронхолитическое. При этом протективное действие комбинации превосходит протективный эффект каждого из компонентов в отдельности. Комбинированные препараты можно применять для плановой профилактической терапии и для купирования приступа. Эффективны для профилактического приема перед контактом с аллергеном и перед физической нагрузкой при астме физического усилия. Добавление этих препаратов к терапии у пациентов, получающих иГКС, позволяет снизить дозу последних. Комбинированные препараты малоэффективны для купирования приступа при выраженном бронхоспазме.
Показания для преимущественного применения: БА в случае необходимости проведения регулярной сочетанной терапии препаратами группы стабилизаторов мембран тучных клеток и b2-агонистами (лечение и профилактика обострений БА) преимущественно у лиц молодого и среднего возраста. Монотерапия этими препаратами возможна только при БА легкого течения, в случае более тяжелого течения заболевания — только в составе комплексной терапии.
Торговое название препарата
Особенности препарата, о которых важно знать пациенту
Действующее вещество: Фенотерол + ипратропия бромид
(раствор для ингаляций через небулайзер)
источник