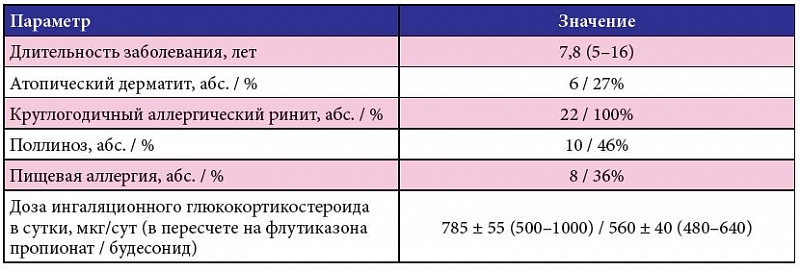
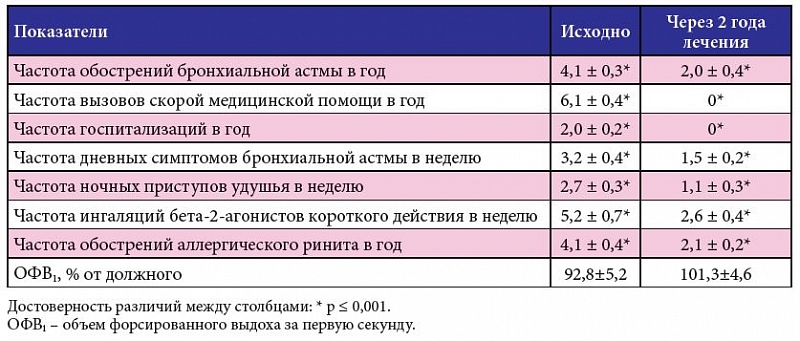
Контролируемая бронхиальная астма относится к легкой стадии заболевания, которая не доставляет пациенту особого беспокойства и позволяет вести привычный образ жизни.
Контроль над астматическим состоянием предусматривает предупреждение развития острой симптоматики и эффективную профилактику для предупреждения этого состояния. Контролирование, как правило, осуществляется при помощи специальных исследований, среди которых немаловажная роль принадлежит пикфлоуметрии.
В концепции лечебной программы GINA выделяются 3 степени контроля над бронхиальной астмой:
- Контролируемая астма — предусматривает наблюдение, при котором на фоне специфической терапии бронхиальная симптоматика практически полностью отсутствует. При этом данные спирометрии, а также другие исследования, указывают на практическое отсутствие астмы. Для этих пациентов возможно эффективное понижение принимаемых лекарственных средств, которые используются для снятия симптоматики.
- Бронхиальная астма, которая контролируется частично — предусматривает частичное присутствие астматической симптоматики после проведенного лечения. В этом случае GINA определяет возможность для таких пациентов постепенно повышать уровень лекарственного лечения до той степени, когда заболевание можно проконтролировать.
- Неконтролируемая астма — проявляется явными симптомами, которые могут возникнуть, несмотря на проводимую терапию и требуют обязательного лечения.
Бронхиальная астма относится к заболеваниям, которые вполне можно контролировать, используя различные лечебные программы. От стадии заболевания, а также индивидуальных особенностей пациента зависит и выбор программы лечения, и, соответственно, возможность контроля над заболеванием.
Несмотря на то, что полностью излечить бронхиальную астму невозможно, существует реальная возможность достигнуть контроля над ней. Для этого необходимо обучить пациента самостоятельно оценивать степень определения симптоматики в тесном взаимодействии с лечащим врачом. Его задача заключается в правильном определении тяжести течения астмы и назначении специфического лечения, которое должно соответствовать этому состоянию.
При этом возможности пациента намного значимее, чем усилия со стороны доктора, так как пациенту предстоит регулярное измерение своей пиковой скорости выдоха. Кроме того, он должен неукоснительно принимать противовоспалительные лекарственные средства.
Важно отметить, что астматик должен знать, что частично прекращать назначенное лечение, даже при минимальных проявлениях бронхиальной астмы, а также при полной нейтрализации симптомов, ни в коем случае нельзя. При несоблюдении этих условий, затихший воспалительный процесс может прогрессировать и осложняться тяжелой симптоматикой, провоцируя частые осложнения.
На сегодняшний день основой лечения является ингаляционная терапия, которая назначается, начиная с легкой степени бронхиальной астмы. Гормональные ингаляции активно снижают риск появления осложнений внутренних органов, несмотря на длительное использование. Это является их отличием от системной терапии (таблетки, инъекции). Поэтому отказ от такого лечения способен привести к потере контроля над бронхиальной астмой и развитию состояний, угрожающих жизни больного.
Бронхиальная астма в соответствии с разработанной программой GINA, предусматривает совершенно новый подход к лечебной терапии. В соответствии с этой программой рекомендуется применение нового препарата комбинированного воздействия под названием Симбикорт.
Это лекарственное средство включает в себя две активных формы:
- Формотерол (бронхолитик) — этот препарат стимулирует β2- адренорецепторы, максимально быстро расширяя бронхиальные просветы и снижая интенсивность аллергической реакции в бронхиальных путях. Кроме того, Формотерол способствует быстрому выведению мокроты, тем самым предотвращая острые инфекционные процессы в дыхательных путях. В составе Симбикорта этот препарат начинает свое действие спустя 2 минуты после начала ингаляции. Эта способность позволяет использовать Симбикорт в качестве экстренной терапии для снятия острого приступа.
- Будесонид (глюкокортикостероид) — это вещество является представителем гормональных глюкокортикостероидов. Он способен уменьшить воспалительные процессы в бронхиальной системе, снизить отек слизистых оболочек, что приводит к расширению бронхиальных просветов и усилению эффективности адреномиметиков. Будесонид обладает пролонгированным действием и накапливается в организме.
Симбикорт выпускается в ингаляционной форме. При контролируемом развитии астмы его необходимо применять не менее 2 раз в день в качестве базисной основы.
При нарастании негативной симптоматики частота применения может быть увеличена, по усмотрению самого пациента или назначению врача, но не более 8 раз в течение суток. Выбранная программа с применением Симбикорта (Symbicort), взятого за основу при лечении бронхиальной астмы, а также для купирования острых приступов, наиболее эффективна, и позволяет снизить дозировку гормональных средств, используемых для лечения бронхиальной астмы.
Системные глюкокортикостероиды (Метилпреднизолон, Преднизолон) рекомендуются к применению в том случае, когда ингаляционная терапия неэффективна. Длительность приема глюкокортикостероидов в этом случае должна быть минимальной, так как их длительное воздействие способно привести к возможным побочным проявлениям. Начальная доза этих препаратов должна быть минимальной, а при улучшении общего состояния пациента рекомендуется прекратить прием глюкокортикостероидов.
Гормональные препараты при неконтролируемом приеме способны вызвать следующие осложнения:
- развитие остеопороза;
- синдром Кушинга (жировые отложения чаще всего наблюдаются на животе, груди, шее);
- развитие стероидного сахарного диабета;
- появление язвенных образований в желудке и двенадцатиперстной кишке;
- гипертония;
- появление отеков;
- снижение в функциональной работе надпочечников.
Кроме того, длительная гормонотерапия способна привести к активизации туберкулеза, катаракте и обострению хронических заболеваний организма.
Основными целями, которые должны соблюдаться при лечении контролируемой бронхиальной астмы являются:
- сведение к минимуму или к полному отсутствию астматической симптоматики;
- возможность предотвращения осложнений;
- нормализация функции внешней дыхательной деятельности;
- достижение снятия ограничений для занятий активным спортом и активными нагрузками;
- предотвращение необратимых сужений в бронхиальной системе;
- минимизация побочных эффектов при лечении;
- снижение частоты ночных приступов астмы;
- снижение потребности в кратковременных β2-агонистах.
При выполнении всех вышеперечисленных задач бронхиальная астма контролируемого типа позволяет больному вести привычный образ жизни, не ограничивая профессиональную и физическую деятельность. Оценка состояния пациента и эффективность лечебных мероприятий должны проводиться регулярно и включает проведение диагностических обследований и лабораторных анализов. При необходимости проводится корректировка лечения. Это можно сделать самостоятельно или при участии лечащего врача.
Для того чтобы бронхиальная астма этой формы не перешла в другую, более тяжелую форму, рекомендуется, помимо лечебной терапии, выполнять профилактические мероприятия. Правильно проведенная профилактика позволит частично снизить необходимость в лекарственном лечении.
- Необходимо придерживаться гипоаллергенной диеты, избегая продуктов с высокой аллергенностью (шоколад, клубника, цитрусовые и т.д.). Предпочтение следует отдавать свежим овощам, в которых содержится большое количество клетчатки, улучшающей пищеварительную функцию организма.
- Не следует держать в помещении животных, так как продукты их жизнедеятельности (слюна, шерсть) могут вызвать сильнейшую аллергическую реакцию. Кроме того, необходимо избавиться от тех вещей, которые способны накапливать пыль. Следует отдавать предпочтение легко обрабатываемой мебели.
- Рекомендуется регулярно стирать постельное белье и заниматься ежедневной влажной уборкой помещения. Это позволяет избавиться от пылевых клещей.
- Для астматиков очень важно избегать контакта с никотином. Любое курение, пассивное и активное, способно вызвать острый приступ бронхиальной астмы, в результате которого понадобиться неотложная терапия.
- Необходимо избегать любых аллергенов, в том числе и в период цветения растений, так как пыльца способна спровоцировать негативную симптоматику.
Важно отметить, что у большого количества пациентов возможно предотвращение тяжелых астматических приступов, как в ночное, так и в дневное время. Для этого следует свести к минимуму применение лекарственных средств и нормализировать функциональность легочной системы с сохранением физической активности.
При своевременно проведенном лечении и наблюдении за процессом, бронхиальная астма, как правило, имеет благоприятный прогноз на выздоровление. Эффективные профилактические меры способствуют продлению ремиссии в течение 3 ─ 8 лет.
источник
Целью лечения БА является достижение контроля за течением заболевания:
исчезновение у больного симптомов и жалоб;
исчезновение признаков бронхообструкции при проведении спирометрии;
290 ■* Клиническая фармакология и фармакотерапия •*■ Глава 19
уменьшение числа обострений и увеличение промежутков времени 6cj всех проявлений ЬА;
повышение качества жизни больного и его способности выполнять физические нагрузки.
Контроль 38 течением заболевания подрапмевает минимальную выраженность или полное отсутствие всех симптомов заболевайия. отсутствие симптомов ЬА в ночные часы, стабильную пиковую скорость выдоха (не менее 80% должного) и минимальную потребность в р.-алреностимуляторах короткого действия.
Эффективность различных Л С. применяемых при лечении БА, оценивается в различные промежутки времени. Так, ‘_к|х|>екгивность ингаляционных брон-холитиков для лечения приступов ЬА можно оценить уже через 15 30 чин после их применения по увеличению показателей спиромефии. Эффективность глюкокортикостероилов можно оценить только через 1-7 сут. а интата и тайле-да — не ранее чем через 1 мес после начата лечения. Важными критериями эффективности лечения глюкокортикостероидачн являются исчезновение приступов в ночные часы и уменьшение суточной потребности в (З.-адреностимуля-торах.
ХОЬЛ включают в себя ряд хронических болезней дыхательной системы с необратимым и прогрессирующим снижением возлушного потока. Причиной нарушения дыхания при ХОВЛ являются хроническое воспаление бронхиальной стенки, ее ремоделирование и славление извне вследствие эмфиземы и пневчосклероза. К ХОБЛ относят хронический обструктивный бронхит, эмфизему легких, бронхозктатическую болезнь.
Этнология и патогенез. К ХОБЛ приводит длительное воздействие на бронхиальную стенку различных повреждающих факторов, таких, как табачный дым, врелные факторы производственной среды (цементная, мучная, бумажная или хлопковая пыль, горячим сухой возлуч в металлуртичееких пехах) или частые инфекции нижних дыхательных путей. Определенную роль играют наследственные факторы, связанные со снижением резистентности организма (недостаток о^-антитрипсина). Длительное воздействие повреждающих факторов на эпителий дыхательных путей приводит к развитию длительного хронического воспатсния с бронхообструкпией. При ХОБЛ бронхообструкпия преимущественно необратимая, поэтому все лечебные мероприятия направлены на профилактику дальнейшего прогрессировапия заболевания и уменьшение выраженности отдельных симптомов. ХОБЛ свойственны многолетнее. мехтенно прогрессирующее течение, частые обострения, обычно связанные с инфекцией нижних дыхательных путей и приводящие к инвалидизаиии больных из-за развития тяжелой дыхательной недостаточности. Несмотря на то что ХОБЛ обычно развивается уже в зрелом возрасте (посте 40 -45 лег). общая продолжительность жизни значительно сокращается.
Эпидемиология. ХОБЛ является самым распространенным хроническим заболеванием органов дыхания и лидирует по числу лней нетрудоспособности
Заболевания легких и бронхов ♦ 291
и причинам инвалидности. ХОБЛ занимают 4-е место среди причин счерш взрослого населения. В нашей стране около 10 млн больных ХОЬЛ.
Симитомокомплекс ХОБЛ. ХОБЛ возникают, как правило, у лип старше 45 лет. срели больных преобладаю! мужчины. Основными симптомами заболевания яатяются ежедневный кашель с отделением мокрош. одышка (сначала при физической нагрузке, а при дальнейшем протрессировании заболевания и в покое). Протрессирование бронх(юбструкиии сопровождается увеличением частоты дыхания (удлиняется (раза вылоха) и развшием ортопно) 1 . При тяжелой дыхательной недостаточности кожа больных приобретает сероватый оттенок (цианоз) из-за снижения концентрации кислорода в крови. Дальнейшее нарастание гипоксии привода к нарушению сознания, возможна остановка дыхания.
У больных с тяжелыми ХОБЛ повышение даатения в легочной артерии приводит к гипертрофии и дилатаиии правых отделов сердиа. С течением времени иро1рессирует снижение сократимости правого желудочка, формируется 1ак называемое хроническое легочное сердце, развивается застой крови в большом круге кровообращения (увеличение печени, отеки, асцит).
Течение и тяжесть заболевания. ХОБЛ свойственно постепенное прогресси-рование. Обострения связаны с инфекцией нижних дыхательных пугей : . При этом увеличивается количество отделяемой мокроты, которая становится гнойной. повышается температура тела, нарастают одышка и кашель.
Тяжесть заболевания определяется по уровню нарушения бронхиальной проходимости. У пациентов группы риска нарушений бронхиальной проходимости нет, но отмечается длительный продуктивный кашель. При легком течении объем фиксированного выдоха за 1-ю секунду составляет 80% должного. Наиболее типичным симптомом является кашель. При умеренном течении объем фиксированного вылоха равен 80 50*? должного. Больной отмечает кашель и одышку при небольшой физической нагрузке. При тяжелом течении ХОБЛ объем фиксированного выдоха менее 505Б должного. Отмечаются выраженная одышка (в том числе и в покое) и кашель.
Методы обследования и лиагаостика. К наиболее информативным методам обследования больных ХОБЛ относятся:
расспрос больного, в хате которою удается выявить типичные лля ХОБЛ симптомы (см. выше);
аускультапия — у больных с ХОБЛ дыхание резко ослаблен© из-за эмфиземы (повышения воздушности легочной ткани), практически постоянно удается выслушать сухие хрипы различного тембра;
спирометрия (см. 19.1). позволяющая оценить уровень обструкции дыхательных путей. Основные показатели спирометрии (пиковая скорость выдоха и объем фиксированного выдоха за 1-ю секунду) резко снижаются при обострениях ХОБЛ;
тест с бронходилататорами у больных с ХОБЛ. выявтяюший необратимость бронхообструкиии;
Тяжелая бронхообарукиия заставляв! больною сидеть, так как при ном обеспечиваются луч шве условия лля работа кыэшеишоЯ мускулатуры.
Длите ною существующая бронхообструкция увеличивает частоту и тяжесть респираторных инфекций.
292 ♦ К.’1инич1’скля фармак«?югия и фармакстгерапия -О Глава 19
• рентгенологическое исследование, выяатяюшее у больных с ХОБЛ гру бую де
Возраст до 65 -iei. умеренная бронхоойструкния («пьем фиксированного выдоха ‘■ ?(г%), редкие (менее 4 pas в им) utiuci рения
Амохсипи-тлин. макролиды. ко-1рнмоксаю л
Dotpaei парше Ь5 лет н или 1яже:ш С^рончообечрукния (объем фиксированного выдоха Стр 58 из 141 58 59 60 61 62 63 64 65 66 67 68 > >>
источник
Медикаментозное лечение бронхиальной астмы включает препараты базисной терапии и средства «скорой помощи», снимающие приступ затрудненного дыхания. Цель – добиться полного контроля над заболеванием с помощью базисных средств, чтобы короткодействующие препараты использовались как можно реже.
Только в этом случае болезнь течет благоприятно и мало влияет на качество жизни больного.
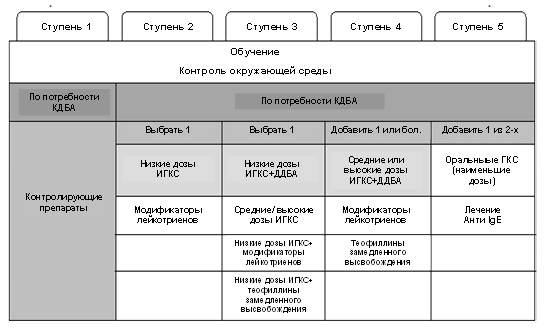
Современное лечение бронхиальной астмы зависит от ее степени тяжести, определенной до начала терапии. Если препараты на выбранной ступени оказываются неэффективными, врач добавляет новые лекарства, переходя таким образом на следующую ступень.
При достижении полного контроля над заболеванием начинают постепенное снижение интенсивности терапии до оптимального варианта.
Итак, стандарты лечения бронхиальной астмы включают так называемую ступенчатую терапию.
Одновременно с этим необходимо обучать пациента правилам пользования ингаляторами и другими устройствами, а также рассказать ему о необходимости удаления из окружающей среды аллергенов (их элиминации).
При легкой интермиттирующей степени, то есть при редких симптомах и нормальных показателях спирометрии пациенту достаточно всегда иметь с собой препарат из группы β2-агонистов короткого действия (БАКД). Самым простым примером такого лекарства является сальбутамол в форме аэрозоля.
Спейсер — удобное устройство для больных с астмой
Если симптомы болезни возникают чаще раза в неделю, то необходимо назначение базисной терапии, которая используется ежедневно. При легком течении заболевания выбирают один из следующих вариантов:
- глюкокортикостероидные гормоны в форме для ингаляций (иГКС) – средство первого выбора;
- антилейкотриеновый препарат – при отказе от иГКС, побочных эффектах или противопоказаниях к ним.
При средней тяжести болезни (ежедневных симптомах, умеренном ухудшении функции внешнего дыхания) используют один из следующих вариантов:
- низкие дозы иГКС в сочетании с β2-агонистами длительного действия (БАДД);
- монотерапия иГКС в средней или высокой дозировке;
- сочетание низкой дозы иГКС с антилейкотриеновым препаратом;
- иГКС в комбинации с теофиллинами длительного действия.
При тяжелом течении болезни применяют комбинацию из трех препаратов, а при неконтролируемом увеличивают дозировку иГКС до максимально возможной (2000 мкг в сутки). При этом дополнительно назначают гормональные препараты внутрь в минимальной дозировке. Кроме того, проводят анти –IgE-терапию препаратом Омализумаб.
При заболевании у ребенка необходимо ежегодно контролировать его рост и вес, при каждом посещении с помощью опросника оценивать уровень контроля над заболеванием. Кроме того, оценивается правильность выполнения ингаляций, соответствие лечения запланированному, проводится обучение родителей.
Небулайзер для детей нередко выпускают в виде игрушки
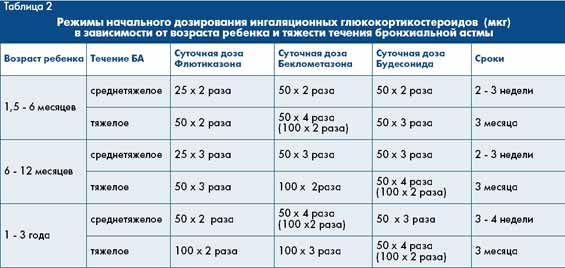
При редких приступах для их купирования используются БАКД. Если потребность в них возникает более 3 раз в неделю, или ребенок начинает просыпаться по ночам из-за кашля или удушья, используются иГКС для постоянного применения.
Эти препараты детям назначаются начиная с низких доз, 1 – 2 раза в день в зависимости от контроля болезни. Препаратами резерва становятся антагонисты лейкотриеновых рецепторов.
При неэффективности такой терапии добавляются БАДД ингаляционно, затем повышается доза иГКС, добавляется Омализумаб, возможно применение низких доз преднизолона внутрь.
Если и на этой ступени медикаменты не помогают, следует отменить все препараты, оставив минимальную дозу иГКС, и направить ребенка в специализированный стационар для выяснения причин такого тяжелого течения заболевания.
У детей младше 5 лет не применяются кромоны и комбинация БАДД и иГКС.
У детей лечение обострения астмы при отсутствии нормального ответа на бронхолитические препараты чаще всего проводится в стационаре. Вначале назначаются БАКД и ипратропия бромид либо с использованием дозированного ингалятора и спейсера, либо через небулайзер.
Если ребенок находится дома, и повторные ингаляции сальбутамола до 10 вдохов не дают эффекта, нужно срочно вызвать «Скорую помощь». Во время ожидания ребенку старше 6 месяцев можно провести ингаляцию будесонида через небулайзер. Дети с тяжелым обострением госпитализируются.
В стационаре обычно отменяются БАДД, при необходимости налаживается кислородотерапия, преднизолон внутрь в течение 3 – 14 дней. При неэффективности ингаляционной терапии проводится внутривенное вливание сальбутамола, а затем аминофиллина.
Обязательно контролируется уровень калия в крови, поскольку высокие дозы β2-агонистов приводят к развитию гипокалиемии.
Антибиотики могут назначаться лишь при доказанной инфекции дыхательных путей.
Взрослые с тяжелым приступом астмы госпитализируются не всегда. Если после первоначальной терапии функция внешнего дыхания у них значительно улучшается, они могут быть отпущены из приемного отделения стационара домой.
Терапия обострения включает кислородотерапию, БАКД через небулайзер, ипратропиум бромид, преднизолон внутрь.
При некупируемом приступе больной переводится в отделение реанимации, где подключается к аппарату искусственной вентиляции легких.
Тяжелая степень бронхиальной астмы часто сочетается с ее недостаточным контролем. В терапии используется 4 или 5 ступень – высокие дозы иГКС, БАКД через небулайзер, ипратропиум бромид, теофиллины продленного действия (теотард и другие).
Важны партнерские отношения между врачом и пациентом
Одновременно такой пациент должен быть обследован терапевтом и другими специалистами, чтобы найти причину тяжелого течения заболевания. Следует обучить больного технике выполнения ингаляций и проконтролировать, правильно ли он их проводит.
Необходимо достаточно часто осматривать пациента, чтобы не пропустить ухудшения состояния, требующего госпитализации. Пациент с тяжелой степенью болезни нередко требует помощи психолога.
В любом случае должны быть установлены доверительные отношения между больным и его лечащим врачом, чтобы избежать утаивания пациентом какой-то важной информации (например, отказа от лечения по личным мотивам и так далее).
При тяжелой форме всегда рассматривается вопрос о назначении глюкокортикостероидов внутрь. Иногда плюсы от их применения перевешивают возможные побочные эффекты. Подобные назначения всегда нужно обсуждать с пациентом.
Итак, единственным методом, доказавшим свою эффективность, остается медикаментозная терапия. Без ежедневного использования базисных противовоспалительных препаратов у больного учащаются обострения, усиливается дыхательная недостаточность, развиваются осложнения болезни.
Бронхиальная астма у взрослых лечится, как правило, пожизненно. Астма относится к заболеваниям дыхательных путей неинфекционного характера. Часто аллергическая реакция на раздражители является главным провокатором этой болезни.
Бронхиальная астма развивается в результате воспалительного процесса в бронхах. Бронхиальная астма представляет собой хронический процесс, который проявляется в форме приступов удушья.
Такие приступы развиваются на фоне резкого сужения дыхательных путей.
Серьезное отношение к первым признакам бронхиальной астмы помогут в дальнейшем контролировать ход развития и возможно — затормозить прогресс этого заболевания.
Симптомы бронхиальной астмы у взрослых:
- Проявление в виде одышки и удушья. Легкие приступы могут проявлять себя в различное время суток. Провоцирующим фактором может служить наличие дыма, различного рода резкие запахи, физические нагрузки, пыльца цветов, шерсть животных, комнатная пыль и другие загрязнители воздуха. Главная опасность – это внезапное начало приступа.
- Кашель. Типичным для является сухой кашель, сопровождаемый нехваткой воздуха. Появляется навязчивость в виде желания откашлять инородный предмет, якобы попавший вместе с воздухом в дыхательные пути. В конце приступа возможно откаркивание содержимого бронхов в малом количестве.
- Частая потребность вдохнуть, сопровождаемая удлиненностью выдоха. Жалобы пациентов не на недостаток воздуха при вдохе, а на невозможность полноценно выдохнуть его.
- Появление в дыхании хрипов с характерным свистом. Как правило, они носят сухой характер и слышны даже на некотором удалении от больного.
- Характер положения больного во время приступа удушья. Медики называют это положение ортопноэ, когда больные, сидя крепко ухватываются за основание предмета, на котором они сидят. Или используют предметы, где есть возможность опереться. Это объясняется тем, что во время приступа фиксирование мускулов рук и ног помогают нормализовать выдох воздуха из грудной клетки.
На начальной и средней форме развития бронхиальной астмы не нарушает общее состояние организма. Со временем признаки бронхиальной астмы у взрослых видоизменяются, утяжеляя состояние пациента.
Симптомы проявляются в заметном ухудшении качества жизни:
- Ощущение слабости общего характера. Теряется активность во время приступа, любые нагрузки усиливают дыхательную недостаточность. Единственная приемлемая для больного поза, которая дает облегчение — это ортопноэ. Периоды между приступами удушья в несложной форме не нарушает физической активности больных.С увеличением тяжести протекания приступов, когда болезнь начинает прогрессировать, проблема усугубляется.
- Акроцианоз, который проявляется в изменении здорового цвета на синюшный, говорят о прогрессирующем состоянии болезни и перехода ее в более тяжелую форму дыхательной недостаточности.
- Развитие тахикардии. Резкое возрастание частоты сокращений сердца, увеличение сердцебиения доходит до 120-130 ударов в минуту. Тяжелая и средняя форма заболевания на период между приступами сохраняет незначительные признаки тахикардии (85 -90 ударов в минуту).
- Видозменение ногтей по дистрофическому типу: когда происходит выбухание роговых тканей, как стекло на циферблате часов. Дистальное изменение фаланг пальцев, видоизменение напоминает утолщения — так называемые «барабанные палочки».
- Эмфизема легких, типичное явление при существовании заболевания длительного характера. Эмфизема означает, что течение болезни происходит в тяжелой форме. Размер груди видоизменяется: наблюдается расширение в объеме, районы ключиц выбухают, расширяются перкутанные легочные границы, при аускультации наблюдается ослабленное дыхание.
- Симптомы легочного сердца. Свойственно усложненным формам бронхиальной астмы, которые происходят при тяжелой форме болезни.К развитию легочного сердца приводит гипертензия малого круга кровообращения.Конечным результатом является изменение объемов сердца, точнее его правых камер.
- Повышенная склонность к аллергическим проявлениям и к заболеваниям.
- Частые приступы слабости, которые сопровождаются головокружением.
Раздражительность мелких бронх могут проявляться по различным причинам. Некоторые из них становятся фоном для поддержания воспалительных процессов и аллергизации, которые являются провоцирующим фактором бронхиальной астмы.
Главной задачей в лечении является достижение устойчивой ремиссии астмы и поддержание параметров внешнего дыхания на уровне, близком к норме. Это достигается за счет восстановления проходимости бронхов и улучшения их дренажной функции.
Лечение бронхиальной астмы у взрослых проводится в двух направлениях:
- снятие острого приступа,
- основное лечение, снижающее риск повторных приступов удушья.
В качестве препаратов для неотложной помощи используют ингаляции бронхоспазмолитиков, таких как:
Нейробулайзерный (ингаляционный) способ введения этих препаратов позволяет эффективно снять спазм гладкой мускулатуры бронхов в течение 10-15 минут.
В качестве основной терапии бронхиальной астмы, применяют препараты:
- Глюкокортикостероиды. Назначаются при легкой и средней форме астмы. Уменьшают лечение препаратов гормональных типов. Без использования группы этого типа лекарств излечение астмы маловероятно.
- Антагонисты лейкотриеновых рецепторов. Считаются препаратами нового поколения. Как и моноклональные антитела прошли ряд серьезных проверок в лабораторных исследованиях и проявили свои качества в излечивании только с лучшей стороны.
Основная задача препаратов – блокирование клеточных элементов при воспаленном состоянии бронхов.
Замедляется процесс выброса биологически активных веществ, которые запускают процесс бронхоспазма.
Как и любая другая терапия заболеваний дыхательных путей, лечение бронхиальной астмы у взрослых состоит из основных и вспомогательных методов.
Препараты, которые применяются для лечения заболевания, могут вызвать серьезные побочные эффекты. Поэтому необходима правильная комбинация и подбор на весь период применения.
Критериями правильно подобранного лечения заболевания считаются:
- полное отсутствие дневных приступов, или не более двух раз в неделю,
- свободная двигательная активность пациента, без ограничений физических нагрузок,
- прекращение ночных пробуждений из-за приступов удушья,
- отсутствие потребности в неотложных препаратах (бронхоспазмолитиках),
- свободное внешнее дыхание.
Серьезность заболевания не говорит о том, что болезнь нельзя победить. Профилактические действия в полной мере помогут свести на нет проявления заболевания в виде приступов удушья. Тщательно выполнять врачебные рекомендации необходимо для того, чтобы астма не беспокоила и причиняла минимум неудобств пациентам, страдающих этим недугом.
Применение гормональных ингаляторов для снятия приступов не свидетельствует от том, что лечение таким способом будет продолжаться постоянно. Снижение аллергической реакции дает возможность уменьшить дозировку препаратов с последующим переходом на более слабые лекарственные формы.
Если результаты лечения оказались удовлетворительными и заболевание не причиняет беспокойств регулярными приступами, это не означает, что нужно полностью исключить ее из списка опасных спутников жизни.
О том, что существует опасность повторных проявлений болезни забывать ни в коем случае нельзя. Нужно постоянно быть готовым к тому, что приступ сможет возобновиться. ↑
Базисная терапия заболевания проводится пожизненно. Если критерии эффективности терапии соблюдены, и у пациента не бывает приступов или они развиваются не более двух раз в неделю, то достаточно соблюдать правила профилактики.
- Придерживаться специальных диет, помогающих вести здоровый образ жизни.
- Исключить контакт с теми проявлениями, которые являются причиной аллергии с последующими приступами астмы.
- Не пропускать прием назначенных врачом препаратов.
Соблюдение этих рекомендаций позволят снизить риск новых приступов удушья.
ПОДЕЛИСЬ И РАССКАЖИ ДРУЗЬЯМ
Бронхиальная астма, лечение которой — сложный процесс, проявляется через одышкау, которая сопровождается неконтролируемым кашлем с частыми приступами удушья.
Эффективное лечение астмы проходит не только таблетками и ингаляцией, важно проводить постоянную профилактику заболевания.
Родителям болеющего ребенка нужно нести полную ответственность за его здоровье, потому что при правильном подходе астма излечима.
Как вылечить астму навсегда? Бронхиальная астма — хроническая болезнь, возникающая в результате неинфекционного воспаления дыхательных путей у детей и взрослых. Появление и усугубление заболевания происходит из-за внешних и внутренних раздражающих факторов. В связи с этим причины возникновения астмы бывают:
- Аллергического характера. Заболевание обостряется при контакте пациента с раздражающими факторами: пылью, шерстью животных, пыльцой, определенными химико-бытовыми препаратами и т.д. Симптоматика этого вида астмы заключается в рините и крапивнице. Часто этот вид астмы носит сезонный характер.
- Неаллергического (эндогенного) характера. Дыхательные пути и бронхи реагируют на негативные условия. Такая астма может проявляться при физических перегрузках, стрессах, перенесенных инфекциях, ослабленном иммунитете или нарушенной эндокринной системе.
В ответ на раздражители как аллергического, так и неаллергического характера сверхчувствительные к ним дыхательные пути сужаются, появляется отек и бронхоспазм, одновременно с этим организм выделяет довольно большое количество бронхиальной слизи, которая препятствует нормальному движению потоков воздуха.
Неконтролируемый кашель, одышкаа, сухие свистящие хрипы в грудной клетке — наиболее часто встречаемые признаки астмы. Может появиться нарушение сна, в том числе невозможность отдыхать в лежачем состоянии, необходимость спать полусидя.
Бронхиальной астмой страдают как взрослые, так и дети. Причем в последние годы наблюдается рост количества детей-астматиков.
Но если у взрослых заболевание хроническое, то у детей есть большой шанс вылечиться от астмы навсегда.
Лечение при бронхиальной астме должно происходить под жестким контролем врача, который, применяя новейшие методы, пропишет индивидуальные лекарственные препараты и упражнения для выздоровления.
Отсутствие должного внимания и профилактики, направленных на лечение при бронхиальной астме, может вызвать следующие осложнения:
- Сердечно-легочную недостаточность.
- Бронхиальные и легочные инфекционные поражения.
- Разрастание соединительной ткани в легких из-за процессов воспаления или дистрофии (пневмосклероз). Осложнение может привести к деформации бронхов, утолщению и сморщиванию ткани легких, что ведет к нарушению их функции газообмена.
- Разрыв легочной оболочки, в результате чего может произойти скопление воздуха или газов в плевральной полости.
- Эмфизема легких — процесс, когда клетки легочной ткани (альвеолы) не могут сокращаться в связи с увеличением и растяжением альвеол. В результате нарушается процесс поступления кислорода и выведение углекислого газа из организма.
Однако если лечение при бронхиальной астме своевременно и соответствует назначенному врачом курсу, то последствий можно избежать и достигнуть ремиссии.
Профилактика при любом заболевании имеет основополагающее значение, не позволяющее развиться болезни в более тяжелую форму и способствующее устранению признаков заболевания. Лечение при бронхиальной астме не исключение: эффективность применяемых методов, в том числе и лекарственных препаратов, зависит от профилактики, которая подразделяется на первичную и вторичную.
Первый вид профилактики направлен на тех, у кого ранее были выявлены признаки астмы, для детей, в семье которых есть астматики, так как современные специалисты относят астму к заболеваниям с наследственной предрасположенностью. Вторичная профилактика астмы назначается людям с выявленной астмой для уменьшения количества приступов, снижения их тяжести.
При профилактике необходимо:
- Ежедневно совершать двухчасовые (как минимум) прогулки на свежем воздухе.
- Исключить контакты с раздражителем, вызывающим аллергическую реакцию: домашние животные, табакокурение, определенные бытовые средства и др. При невозможности исключить подобные контакты (например при сезонной аллергии на пыльцу) необходимо пить противоаллергенные препараты.
- Проводить влажную уборку жилого или рабочего помещения один раз в три или два дня.
- Отказаться от курения сигарет, исключить пассивное курение.
- Заниматься лечебной физкультурой (при отсутствии противопоказаний, в том числе астмы, возникающей из-за физических нагрузок).
- Еженедельно менять постельное белье с его последующей стиркой при температуре от 60 °С.
- Использовать специальные пыленепроницаемые матрасы, наволочки и накидки.
- Заменить пуховые или перьевые подушки на изделия из синтетических материалов.
- Провести дезинсекцию паразитов (тараканов) и грызунов.
На фоне общей профилактики пациенту необходимо сохранять эмоциональное равновесие и постоянно находиться в благоприятной дружеской атмосфере, в которой ему будет уютно и спокойно. Больной должен избегать депрессий, слез и истерик.
Родители маленьких пациентов и взрослые астматики, которые задаются вопросом о том, как вылечить бронхиальную астму, должны проводить терапию только под наблюдением врача. Какие методы применять, какие лекарства принимать, как лечить бронхиальную астму, должен решать только врач в отношении как ко взрослым, так и к детям.
Даже если родители последних — астматики, прошедшие длительные курсы реабилитации, достигшие ремиссии и уверенные в собственных силах и знаниях. Только врач должен наблюдать и решать, что значат симптомы астмы у детей и какие лекарства им принимать.
Родители ребенка должны подойти к вопросу малыша со всей ответственностью, ведь эффективное лечение поможет как избавиться от астмы полностью, так и не привести к возникновению других заболеваний.
Современные методы лечения, включающие как лекарственные препараты, так и укрепляющие средства, наряду с профилактикой под неусыпным контролем врача могут дать длительные положительные результаты.
Востребованными и наиболее часто назначаемыми лекарственными препаратами для астматиков являются:
- Симптоматические препараты при неотложной экстренной помощи, действие которых направлено на практически мгновенное устранение симптомов заболевания. Такие лекарственные средства расслабляют мышцы, способствуя нормализации работы дыхательных путей. К этой группе препаратов относят Вентолин (Сальбутамол), Беротек, Атровент, Беродуал и пр.
- Лекарственные средства для ежедневного приема при базисной терапии. Результат проявляется не мгновенно, а спустя некоторое время: от нескольких часов до нескольких недель. К этой группе препаратов относятся гормональные средства (ингаляции, в таблетках или инъекционные), лекарства, расширяющие бронхи, антиаллергенные препараты длительного действия. Базисная терапия назначается при частых возникновениях приступов.
Среди ингаляционных препаратов выделяют Ингакорт, Альцедин, Интал, Будесонид, Беклазон, Пульмикорт. Считается, что ингаляторы — самые эффективные и безопасные методы лечения бронхиальной астмы, т. к. лекарство доставляется именно в зону активности заболевания.
Форма введения ингаляций различается, обеспечивая удобство и эффективность пользователя: существуют стандартные ингаляторы, впрыскивающие лекарства в бронхи методом нажатия на кнопку баллона, насадки-спейсеры для индивидуальных ингаляторов, небулайзеры, которые трансформируют жидкое лекарство в аэрозоль.
В отношении того, какой врач должен лечить астму, мнения людей расходятся. Лечением неаллергической астмы, назначением лекарств и проведением профилактики занимается пульмонолог.
В случае же с аллергической астмой следует обратиться к аллергологу и следовать его рекомендациям.
Во всяком случае, первичный диагноз бронхиальная астма ставит терапевт или педиатр, который должен направить на последующее наблюдение и лечение.
На вопрос о том, можно ли вылечить бронхиальную астму средствами народной медицины, лекари отвечают — да. Когда астма мучает больного, лечение ее симптомов происходит следующими настоями, растворами и травами:
- Имбирный настой, сделанный из смеси (в равных долях) соков имбиря и граната с добавлением такого же количества меда.
- В народной медицине астма лечится чесночным отваром. Очищенную головку чеснока кипятят в течение 5 минут в 100 г молока. Отвар при попадании в организм эффективно очищает легкие от заторов. Многие верят, что, если данный отвар пить каждый день, можно вылечиться.
- Несколько капель масла эвкалипта наносят на салфетку, которую на ночь кладут в изголовье. Во время сна человека вдыхает эвкалипт, чей структурный компонент эвкалиптол способствует разжижению и выведению слизи из бронхов.
- При астме рекомендуется лечение медом. Разведенную в стакане воды или молока столовую ложку меда нужно пить как минимум 3 раза в день — на завтрак, в обед и на ужин.
- Лимон помогает восполнить недостающий витамин С у астматиков.
Также в аптеках можно купить всевозможные травяные сборы от бронхиальной астмы.
Современное лечение бронхиальной астмы охватывает все стороны жизни пациента: от того, какие лекарства ему следует пить, до того, сколько раз в день необходимо выходить на свежий воздух.
Чем лечить бронхиальную астму, должен решать врач при контроле и понимании со стороны больного. Ведь врач назначает лекарства на основе выявленных симптомов, но пациент определяет, подходит ли ему то или иное при астме лечение, приносит ли терапия результат, благоприятно ли она сказывается на организме.
Лечение при бронхиальной астме у взрослых и детей должно сопровождаться здоровым образом жизни человека: последний должен отказаться от курения, спиртных напитков, избегать стрессовых ситуаций, в доме больного должна царить чистота и порядок. Иными словами, пациент должен соблюдать все профилактические методы борьбы с этим заболеванием.
Больному следует также уделить внимание и средствам народной медицины, ведь при разумном подходе она не принесет вреда, а добавит только пользу общему состоянию, насытит витаминами организм и укрепит иммунитет.
При соблюдении рекомендаций врача и осознании пациентом своей ответственности за здоровье можно по меньшей мере достичь стойкой ремиссии и прекратить задаваться вопросом о том, излечима ли бронхиальная астма, какие лекарства следует пить и какую профилактику проводить.
Лечение бронхиальной астмы, ее ремиссия и полное выздоровление зависят от пациента, его усилий, желания и стремления быть здоровым и вести полноценную жизнь.
Бронхиальная астма имеет симптомы аллергического происхождения. Подтверждением этого является прекращение приступов астмы в начале заболевания при устранении контакта с аллергеном. Однако подчеркнем, что наследственный фактор играет решающую роль в предрасположенности к аллергической реактивности организма.
Бронхиальная астма имеет симптомы аллергического происхождения. Подтверждением этого является прекращение приступов астмы в начале заболевания при устранении контакта с аллергеном. Однако подчеркнем, что наследственный фактор играет решающую роль в предрасположенности к аллергической реактивности организма.
У таких людей при повторном контакте с аллергеном развиваются симптомы бронхиальной астмы: бронхоспазм, повышенная проницаемость эпителия бронхов, усиленная секреция слизи, реакция кровеносных сосудов. Нередко бронхиальная астма развивается на фоне других аллергических заболеваний.
Чаще всего это пищевая аллергия, кожные аллергические заболевания, риниты. В развитии и течении бронхиальной астмы известную роль играют заболевания органов дыхания риниты, гаймориты, фарингиты, бронхиты, пневмонии.
Частые острые воспалительные заболевания органов дыхания и других систем, усиливают сенсибилизацию, то есть готовность организма к аллергической реакции. Тяжесть течения болезни различна и нередко осложняется сопутствующими заболеваниями.
Тяжелая форма бронхиальной астмы характеризуется частыми приступами, ежедневной одышкой, которая не дает спать ночью, низкой переносимостью физических нагрузок. Во время тяжелого приступа нарушается дыхание, отмечается значительная одышка, затрудненный продолжительный выдох.
При этом мобилизуются мышцы брюшной стенки, плечевого пояса и груди. Больной принимает сидячее положение. Постепенно шумное дыхание уменьшается и начинается мучительный кашель, во время которого может быть рвота заглоченной мокротой.
Обычно такие приступы требуют введения гормонов и других лекарств, применяемых в условиях стационара. При тяжелой форме бронхиальной астмы нарушается бронхиальная проводимость, которая приводит к развитию эмфиземы легких и хронической дыхательной недостаточности.
При многолетнем тяжелом течении бронхиальной астмы, наряду с дыхательной недостаточностью, может развиться и сердечная недостаточность («лёгочное сердце»).
Фармакотерапия бронхиальной астмы весьма обширна, включает средства неотложной помощи, препараты короткого, среднего и длительного действия. Короткого действия сальбутамол или вентолин, используемые для снятия приступа. Препараты интал, кромоген, кропоз и тайлед снижают чувствительность бронхов к аллергенам и используются для профилактики обострений.
При легком течении астмы с редкими обострениями для этих целей используется кетотифен (задитен). Более современный препарат тайлед тоже используется для профилактики приступов и лечения различных форм бронхиальной астмы. При неэффективности препаратов этого ряда, назначаются гормональные препараты в виде аэрозолей (пульмикорт, фликсотид, беклометазон и др).
При аэрозольном введении общее действие гормонов на организм незначительно, так как всасывание ограничено. Наиболее часто встречающееся побочное действие кандидоз (молочница) ротовой полости и глотки. Для предотвращения этого побочного действия больному рекомендуется полоскать рот содовым раствором каждый раз, после применения ингалятора.
Препараты длительного действия (фликсотид, пульмикорт, будесонид) обладают мощным противовоспалительным действием и снимают спазм. Пульмикорт выпускается в виде суспензии по 250 и 500 микрограмм и обычно используется у детей раннего возраста.
Ингаляционные гормональные препараты уменьшают симптомы болезни, снижают частоту обострений, уменьшают воспаление дыхательных путей, улучшают состояние бронхов и легких, повышают качество жизни больных. Новые препараты длительного действия, снимающие спазм (сальметерол и формотерол), действуют по 12 часов, они используются для снятия приступа (бронхоспазма).
Кроме снятия приступа они также уменьшают активность агентов, способствующих возникновению аллергии, снижают реактивность бронхов и проницаемость сосудов. Всё это благоприятно сказывается на течении болезни и улучшает самочувствие больных.
Комбинированные препараты включают в себя средство, длительно снимающее спазм и мощное противовоспалительное средство (дитек и новый серетид). Серетид эффективен даже у тяжелых больных, которым другие лекарства не помогают.
Серетид оказывает более сильное противовоспалительное действие и хорошо снимает спазм бронхов, чем оба препарата, входящие в его состав, оказывают по отдельности. Антигистаминные средства при бронхиальной астме малоэффективны, что объясняется механизмом развития болезни. Однако они могут применяться при сочетании бронхиальной астмы с другими аллергическими заболеваниями. Важно использовать препараты последнего поколения, не вызывающие сгущения мокроты, нарушения общего состояния и сонливости.
Современное Лечение Бронхиальной Астмы
Лечение бронхиальной астмы по ступеням дает более устойчивый эффект. Ступенчатый подход это нечто вроде «служебной лестницы», по которой можно двигаться вверх, а можно вниз. В случае астмы двигаться лучше вниз, к уменьшению проявлений болезни, то есть, чем ниже ступень, тем меньше лекарств.
Однако истинный переход от одной к другой ступени определит только врач, на основании медицинского обследования.
Но что это за ступени? На первой самая легкая (интермиттирующая) степень бронхиальной астмы, которая не требует постоянного приема противовоспалительных лекарств, а приступы снимаются ингаляторами короткого действия (если необходимо)- вентолином или сальбутамолом.
На второй ступени персистирующая (с более частыми приступами) бронхиальная астма, при которой противовоспалительное лечение назначается до полного исчезновения признаков болезни. Главные препараты здесь кромогликат натрия или недокромил. Третья ступень характеризует средне тяжелое течение болезни.
Здесь при недостаточной эффективности перечисленного лечения назначают гормональные средства в ингаляциях.
На четвертой ступени гормональные ингаляционные препараты комбинируют с длительно действующими бета-2-агонистами (снимающими спазм), что позволяет одновременно уменьшить воспаление и снять спазм бронхов, а значит улучшить состояние больного. Четвертая ступень для пациентов, страдающих тяжелой астмой. При правильном лечении состояние больных улучшается и, если оно стабильно, возможен переход на более низкую (более легкую) ступень. Длительность каждой ступени индивидуальна, может длиться несколько месяцев или лет. Ступенчатый подход помогает врачу более правильно и адекватно подбирать дозы препаратов каждому пациенту.
Обязательным компонентом лечения и профилактики бронхиальной астмы является лечебная гимнастика. Полезны занятия плаванием, физкультура с дыхательной нагрузкой, а также игра на духовых инструментах.
Известны также народные методы лечения бронхиальной астмы и её профилактики. При начинающемся заболевании 2-х недельный прием настоя багульника-25г и крапивы-15г позволяет полностью погасить его.
Смесь трав заливают 1л кипятка, настаивают, укутав, три часа, затем принимают по полстакана 5-6 раз в день. Ещё один рецепт: почки сосновые, подорожник, мать-и-мачеха взять поровну, смешать. 4ч.
ложки смеси залить 1 стаканом холодной воды, выдержать 2 часа, затем довести до кипения и кипятить 5 минут, настоять 15 минут. Процедить. Полученный отвар разделить на три приема и выпить в течение дня.
При одышке и кашле можно применить прием АКУПРЕССУРЫ: легко нажимать на активную точку указательным пальцем продолжительностью до 1 минуты. Повторять можно многократно. Точка находится на середине нижнего края яремной ямки, которая находится между ключицами.
Необходимый компонент лечения и профилактики бронхиальной астмы это соблюдение режима, бытовых условий, диеты. Питание при бронхиальной астме специфично, зависит от вида аллергенов.
Чаще всего больные астмой не переносят мед, цитрусовые, шоколад, реже красные продукты, яйца и мясо курицы, коровье молоко. Может быть, непереносимость круп и блюд из них у людей, страдающих аллергией на пыльцу.
Важно помнить, что переедание так же усиливает «готовность» организма к аллергии, как и явные продукты-аллергены.
Орфография и синтаксис первоисточника при перепечатке сохранены.
Статья предоставлена сайтом журнала «Сайт «Отличное Здоровье!»»
Первый и главный способ лечения бронхиальной астмы — медикаментозная терапия. Она является основным звеном в лечении этой патологии, представляет собой ведущее направление всех исследований и научных разработок в данной области медицины и здравоохранения.
Медикаментозная терапия — лечение с помощью препаратов фармацевтической промышленности, которые назначены доктором-специалистом. Именно поэтому данный вид лечения можно считать самым надежным, проверенным и эффективным, который может быть рекомендован всем больным с бронхиальной астмой.
Цель лечения бронхиальной астмы — установить полный контроль над данным заболеванием, снизить до минимума частоту дневных приступов и полностью исключить ночные. И лишь только тогда говорят об успешном лечении, когда была достигнута эта цель.
Существует два основных аспекта лечения бронхиальной астмы: ликвидация воспалительной реакции в бронхах и уменьшение их гиперактивности (ослабление аллергического ответа).
Первый аспект направлен на устранение самой болезни, ее корня, а второй — на подавление лишь внешней картины астмы, ее клинических проявлений, то есть удушья.
Исходя из этого же принципа подобное разделение получили и противоастматические препараты.
Все лекарственные средства можно представить двумя большими группами:
- «Контроллеры» клинических проявлений — препараты, которые направлены на подавление патологического механизма в бронхах. Они уменьшают воспаление, снижают чувствительность бронхов к аллергенам. Эти лекарства предназначены для постоянного лечения и поэтому их относят еще к базисной терапии бронхиальной астмы (как правило, принимаются ежедневно, независимо от наличия или отсутствия приступов удушья). С помощью этой группы препаратов бронхиальная астма лечится как болезнь. Кроме того, «контроллеры» предупреждают появление приступов, неотложных ситуаций. К данной группе лекарств относятся ингаляционные глюкокортикостероиды (ГКС), ингаляционные бета2-адреномиметики (Б2-АМ) длительного действия, теофиллины (чаще используются для предупреждения ночных симптомов), блокаторы лейкотриеновых рецепторов.
- Симптоматические «облегчители» — лекарственные средства для устранения внешних проявлений болезни, купирования приступов бронхиальной астмы. Они применяются разово, только в случае возникновения неотложной ситуации. Эта группа препаратов включает ингаляционные Б2-АМ короткого действия, антихолинергетики (м-холиноблокатор — ипратропия бромид) и ГКС для системного применения.
Интенсивность базисной терапии бронхиальной астмы зависит от степени болезни. Это так называемый ступенчатый подход к лечению, который был признан в мире в 1995 году.
При первой степени бронхиальной астмы (эпизодическая, легкая интермиттирующая) есть необходимость только в ликвидации приступов удушья, которые возникают реже, чем 1 раз в неделю.
В таком случае назначаются ингаляционные Б2-АМ короткого действия, м-холиноблокаторы. Иногда рекомендуется профилактический прием препаратов (фенотерола, недокромила, дитека) перед физической нагрузкой.
В условиях клиники, где есть специалист-аллерголог, может быть проведена специфическая иммунотерапия аллергенами.
Вторая степень (легкая персистирующая астма).
Так как в появлении симптомов болезни возникает уже определенная закономерность (дневные приступы 1 и более раз в неделю), то дополнительно назначаются малые дозы ингаляционных ГКС (200-500 мкг/сут).
Как альтернатива — антагонисты лейкотриеновых рецепторов (антилейкотриеновые ЛС). Таким образом, на этой стадии бронхиальной астмы вводится базисная терапия, для которой и используются перечисленные выше препараты.
Третья степень бронхиальной астмы (средней степени тяжести, персистирующая) требует приема длительно действующих ингаляционных Б2-АМ (эффективны в течение 12 часов и более). Также назначаются антилейкотриеновые ЛС в сочетании с ингаляционными ГКС, но только в меньшей дозе, чем при второй степени либо только ГКС в дозе 800-2000 мкг/сут.
На четвертой степени (тяжелая персистирующая) к лекарствам из 3-й степени назначаются еще системные ГКС и теофиллины. Начиная со второй степени, при правильно подобранной базисной терапии, потребность в Б2-АМ короткого действия уменьшается вплоть до полной их отмены, однако при возникновении приступа, безусловно, принимаются препараты и данной группы.
Как можно заметить, ступенчатое лечение подразумевает постепенное увеличение доз и кратности приема лекарств при ухудшении течения заболевания и их уменьшение при явной эффективности терапии соответственно.
Свои особенности имеет и купирование приступа бронхиальной астмы. Так как скорость нарастания удушья очень высокая, то доставка лекарства к органам-мишеням должна произойти в самое кратчайшее время и подействовать это лекарство должно сразу.
Таким требованиям лучше всего отвечают ингаляционные Б2-АМ короткого действия. После вдыхания фенотерола эффект проявляется уже через несколько минут (максимум – на 5-й минуте).
Выпускаются такие препараты в виде дозируемых аэрозолей, растворов для небулайзеров, сухой пудры.
Важно научиться правильно делать ингаляцию, ведь от этого будет зависеть не только эффективность лекарства, но и быстрота улучшения состояния.
Порошковые ингаляторы (вентодиск, сальбен) требуют от пациента определенных навыков, иначе в дыхательные пути попадет не более 15% лекарства. Ниже приведена техника использования:
- Снять колпачок и встряхнуть баллон.
- Сделать глубокий выдох.
- Перевернуть баллон и мундштук расположить у широко открытого рта.
- Одновременно с нажатием ингалятора начать делать медленный вдох.
- Медленный, глубокий, но нерезкий вдох продолжить до конца.
- Задержать дыхание на 10-20 с.
- Повторить через 1-2 минуты.
Важно запомнить правило: 1 вдох — 1 нажатие. Нажимать на ингалятор несколько раз в течение одного вдоха — это лишь бесполезная трата лекарства.
Если проделать такую процедуру затруднительно, то для ингаляции можно использовать спейсер (пластиковая емкость, в которую распыляется аэрозоль перед вдохом). Обращаться с ним надо следующим образом:
- Снять крышку с ингалятора, встряхнуть, вставить в специальное отверстие спейсера.
- Мундштук спейсера взять в рот.
- Сделать нажатие ингалятора.
- Затем вдохнуть медленно и глубоко.
- Задержать дыхание на 10-20 с., выдохнуть обратно в спейсер и отодвинуть его ото рта.
Следующая ингаляция может быть проведена не ранее чем через 30 с после предыдущей.
Для купирования легких приступов бронхиальной астмы рекомендуется делать сразу 2 вдоха лекарственного аэрозоля, если эффекта нет, то повторяют через 10-20 минут. За сутки нельзя делать более 12 вдохов.
Сегодня все большее распространение получают небулайзеры («влажная» аэрозоль). Их популярность обоснована не только простотой применения (рекомендовано для детей и пожилых людей), но и большей эффективностью с медицинской точки зрения.
С помощью небулайзера лекарственное вещество распыляется до мельчайших частиц, способных проникать в самые мелкие бронхи, которые чаще всего и «виновны» в астме. Благодаря этому приступы проходят быстрее, дыхание восстанавливается, улучшается самочувствие.
Использовать небулайзер можно не только при неотложных ситуациях, но и в случае приема любого ингаляционного лекарственного средства.
источник
В современной медицине классификация все больше становится прикладным инструментом, позволяющим достичь главной цели – избавить пациента от болезни или как можно сильнее уменьшить ее проявления с помощью лечения. Таким образом, деление заболевания на варианты, формы, степени во многом становится условным. В ходе лечения нередко один вариант заболевания сменяется другим, отличие которого заключается прежде всего в ином лечении.
Бронхиальная астма не стала исключением. Если в прежние годы врачи выделяли степени тяжести болезни, то в последней редакции всех отечественных и зарубежных руководств внимание переместилось на степень контроля заболевания, то есть на интенсивность и эффект лечения.
Классификация по степени тяжести сохраняет свое значение при первом визите пациента к врачу, когда он еще не получает никакого лечения, особенно ингаляционных глюкокортикоидов и других средств базисной терапии.
Классификация по степени тяжести определяет, насколько поражено бронхиальное дерево. Она помогает определить, какие препараты следует назначить и в какой дозировке, чтобы в дальнейшем добиться устранения симптомов болезни. Это деление проводится исключительно до начала лечения.
Тяжесть течения оценивается по наличию клинических проявлений в сочетании с показателями функции внешнего дыхания (ФВД), прежде всего объема форсированного выдоха за 1 секунду (ОФВ1) и пиковой скорости выдоха (ПСВ).
- Интермиттирующее течение, или I ступень, характеризуется нечастыми признаками (кашель, одышка), беспокоящими больного реже 1 раза в 7 дней и до 2 раз в месяц ночью; данные ФВД близки к нормальным.
- Астма легкой степени, или II ступени, сопровождается более частым появлением клинических признаков: днем чаще раза в 7 дней, но не ежедневно, ночью – чаще 2 раз в месяц. При обострении болезни может быть нарушен сон и снижена активность больного. Данные ФВД при этом остаются близкими к нормальным.
- Средняя степень (III ступень) сопровождается ежедневными проявлениями, ночью симптомы возникают раз в 7 дней и чаще. Пациент вынужден ежедневно пользоваться препаратами «скорой помощи» (сальбутамол) для устранения кашля или удушья. Функция внешнего дыхания ухудшается.
- Тяжелое течение (IV ступень) сопровождается ежедневными приступами и частыми симптомами в ночные часы. Заболевание протекает с частыми обострениями, во время которых ограничивается физическая активность пациента. Показатели ФВД меньше 60% от должных величин.
Если клиническая картина и данные спирометрии не совпадают, степень тяжести устанавливают согласно более тяжелым признакам.
Тяжесть заболевания можно охарактеризовать и у больных, уже получающих лечение. В этом случае легким считается течение болезни, которое можно контролировать с помощью небольшого количества лекарств и низких дозировок. Тяжелая астма в этом случае – состояние, требующее назначения комплексной терапии в больших дозах. Плюсом этой классификации является учет получаемой больным терапии, дающей представление об истинной тяжести болезни.
Таким образом, у больного с исходной IV степенью тяжести болезни на фоне лечения мы можем добиться такого контроля над астмой, что у него вообще не будет приступов ночью, а днем он лишь иногда будет пользоваться, например, сальбутамолом. Однако получится это у врача только при назначении соответствующей комбинированной базисной терапии, что соответствует астме тяжелого течения.
Задача врача при бронхиальной астме у пациента – добиться контроля заболевания, то есть предотвращения ее проявлений. Полное излечение при этом заболевании считается невозможным. Оценив на первом приеме тяжесть состояния пациента, врач назначает ему лекарственную терапию. В процессе дальнейшего наблюдения он оценивает уже не степень тяжести, а уровень контроля над заболеванием, при необходимости изменяя лечение.
Для оценки уровня контроля используются разнообразные опросники. Их можно применять начиная с возраста пациента 4 года. Для взрослых наиболее распространен «Тест контроля над астмой». Если при ответе на все вопросы сумма составила 25 баллов – контроль хороший;20 – 24 балла – недостаточный; менее 20 баллов – результат плохой, нужно срочно обратиться к врачу. Для детей создан детский вариант теста: если ребенок набрал 19 баллов и меньше – это говорит о плохом контроле над заболеванием.
На необходимость усиления терапии указывает частое использование средств «скорой помощи» (например, сальбутамола). При этом следует увеличить объем терапии до достижения контроля над признаками болезни. Если состояние полного контроля сохраняется более 3 месяцев, можно попробовать уменьшить интенсивность лечения до минимальных поддерживающих доз.
Различают три уровня контроля над болезнью:
- контролируемая астма;
- частично контролируемая;
- неконтролируемая.
При полностью контролируемой патологии в течение как минимум месяца:
- регистрируется меньше двух эпизодов ухудшения в неделю;
- ночные пробуждения из-за симптомов болезни отсутствуют;
- физическая активность не ограничена;
- необходимость пользоваться препаратами «скорой помощи» отсутствует или есть, но не чаще двух раз в неделю;
- ФВД в пределах нормы (для детей старше 5 лет).
При частично контролируемом течении болезни хотя бы один из перечисленных показателей наблюдается чаще или выражен сильнее. Показатели ФВД меньше 80% от нормы или наилучшего известного для данного пациента показателя.
При неконтролируемой патологии могут наблюдаться три и более из следующих признаков:
- более двух эпизодов ухудшения самочувствия в неделю;
- любые ночные симптомы;
- любое ограничение активности;
- потребность в препаратах «скорой помощи» чаще 2 раз в неделю;
- ФВД менее 80% от нормы.
Кроме того, учитывается риск осложнений. Он увеличивается при плохом контроле, частые обострения, госпитализация в отделение интенсивной терапии по поводу этой патологии, низкий показатель ОФВ1, курение, необходимость приема лекарств в большой дозировке.
Под обострением понимается 7 и более дней неконтролируемого течения болезни.
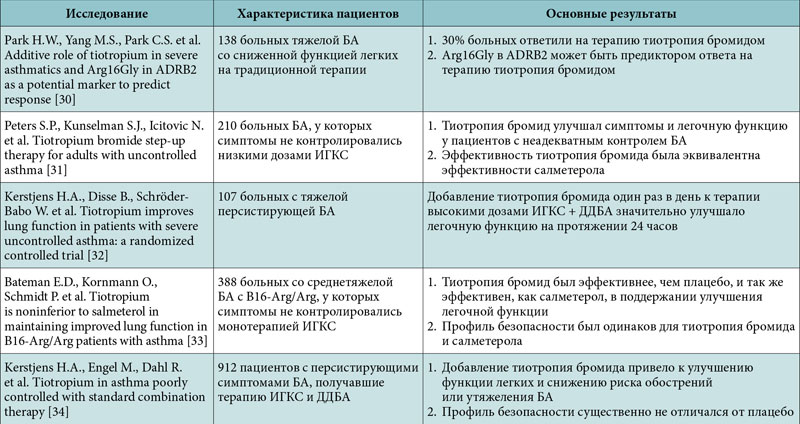
Некоторые пациенты считают, что частые приступы удушья, ежедневная потребность в ингаляциях сальбутамола, одышка – признаки тяжелого течения патологии. Однако такое мнение не совсем верно. Это признаки неконтролируемого течения заболевания, которое может быть как при тяжелой, так и при легкой астме.
С чем может быть связана невозможность полного контроля над болезнью? Прежде всего, необходимо узнать, насколько пациент выполняет требования по элиминации аллергенов, правильно ли он проводит ингаляции, выполняет ли все назначения врача. Затем нужно устранить провоцирующие факторы – гастроэзофагеально-рефлюксную болезнь, синуситы, хронический ринит. Примерно у четверти больных безуспешность терапии связана с неправильно поставленным диагнозом, когда за астму принимается другое заболевание. Если же все эти факторы устранены, нужно усилить терапию.
Однако у части пациентов, несмотря на интенсивное лечение, добиться полной ремиссии не удается. Чаще всего это связано с генетическими и анатомическими особенностями – изменчивостью рецепторов к интерлейкинам, смешанным типом воспаления, наличием внутриклеточных возбудителей, более толстой стенкой бронхов и другими особенностями. Изучение таких вариантов продолжается, оно позволит в будущем создать новые препараты для помощи людям с тяжелой неконтролируемой бронхиальной астмой.
источник