Бронхиальная астма – одно из заболеваний, распространение которых, вопреки все возрастающему количеству новых противовоспалительных и противоаллергических препаратов, не только не снижается, но продолжает увеличиваться. По данным Всемирной Организации Здравоохранения уже около 15 % населения всего мира страдают этим заболеванием.
И с каждым годом число таковых растет. За последние 15 лет больных бронхиальных астмой стало в 2 раза больше. Особенно она распространена среди детей. В среднем до 10 % детей страдают астмой, а в Австралии, Великобритании и Канаде эта цифра достигает 30 %.
Почему растет заболеваемость?
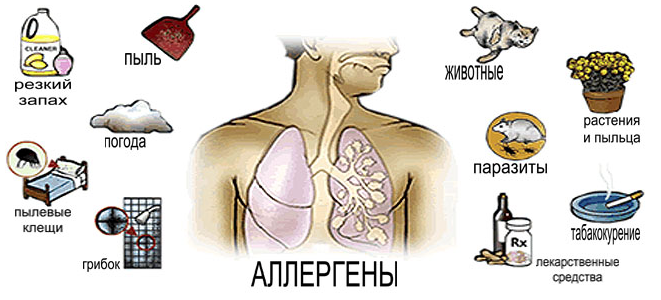
Над разрешением этой проблемы работает множество институтов, лабораторий и организаций по всему миру. Дело в том, что развитие бронхиальной астмы тесно связано с воздействием слишком многих факторов: генетическим, факторами внешней среды (атмосферный воздух, метеоситуация, резкие запахи, медикаменты, пища, вирусные и бактериальные инфекции, домашние клещи и пыль, шерсть и так далее) и с факторами внутренней среды: психоэмоциональными, гормональными и физической нагрузкой.
Очень трудно избежать воздействия всех этих факторов, особенно потому, что бронхоспазм и приступы удушья вызывают зачастую обычные, незаметные для здорового человека раздражители. Что же говорить о плохой экологии, о радиации, о множестве новых строительных материалов, парфюмерии, фармацевтических препаратах и пищевых добавках, не всегда безвредных с точки зрения аллергических реакций? С ними в значительной мере связан отмечаемый в последние годы рост заболеваемости бронхиальной астмой.
Недавние исследования показали, что в 60 % случаях бронхиальную астму диагностируют на поздних стадиях болезни. Иногда больные не обращаются вовремя к врачу, так как редкие кратковременные приступы затрудненного дыхания не всегда сразу же настораживают. А бывает, что поначалу астму принимают за бронхит и, в результате, неправильно лечат. Но даже вовремя поставленный диагноз и правильное лечение не гарантируют успех. Ведь бронхиальная астма – это хроническая болезнь и лечить ее нужно ежедневно. А соблюдают рекомендации врача лишь треть пациентов с астмой. Иногда по причине собственной беспечности, иногда из-за нехватки средств, необходимых для приобретения лекарств.
Приступы затрудненного дыхания или удушья возникают под воздействием одного или сразу нескольких провоцирующих факторов в результате бронхоспазма, повышенной секреции слизи и отека слизистой оболочки бронхов. А в основе этого процесса лежит гиперреактивность бронхов, то есть их чрезмерная чувствительность и неадекватная реакция на внешние и внутренние раздражители.
В каком возрасте болеют астмой?
Заболеть бронхиальной астмой можно в любом возрасте. Особенно высока заболеваемость у детей. Астмой болеют даже грудные дети. Хотя именно у детей она чаще всего проходит (примерно, к 4 – 6 годам).
Еще в первом столетии нашей эры греческий врач Аретей отметил, что женщины болеют бронхиальной астмой чаще (в 2 – 4 раза), а мужчины чаще умирают от нее. Дети же имеют самые лучшие перспективы для выздоровления.
Исследования последних лет свидетельствуют о том, что астма, начинающаяся в раннем детском возрасте, наиболее вероятно имеет наследственное происхождение.
Наследственность
Бронхиальная астма относится к болезням с наследственной предрасположенностью. Причем роль генетического фактора весьма велика. И доказано это тем фактом, что неуклонно растет детская заболеваемость. Ведь чем раньше начинают проявляться симптомы астмы, тем больше вероятность того, что кто-то из кровных родственников больного страдает различными аллергическими заболеваниями. И даже при кажущемся отсутствии семейной предрасположенности у кого-нибудь все-таки отмечались хрипы в легких, неправильно диагностированные, как хронический бронхит или эмфизема легких. Следует заметить, что совсем необязательно наличие в семье именно бронхиальной астмы. Это могут быть кожные аллергические проявления, аллергический насморк, ларингит, аллергическое поражение какого-либо внутреннего органа, суставов.
Если болен один из родителей, вероятность возникновения астмы у детей составляет 25 %, если оба – 50 %.
Первые признаки
Не всегда первые приступы начинающейся бронхиальной астмы типичны, и поэтому их не всегда легко распознать. Иногда болезнь начинается с приступов упорного сухого кашля, который усиливается по ночам или при пробуждении. Либо периодически появляются хрипы в легких, и все списывается на хронический бронхит. Причем приступы эти протекают без выраженного затрудненного дыхания. Это и вводит, порой, в заблуждение.
Для детей и молодых людей характерно возникновение астмы после перенесенной ОРВИ, а также в результате физической либо психологической нагрузки. В последнем случае родители замечают, что приступы одышки связаны с сильными переживаниями, с активными играми и так далее.
Характерными для бронхиальной астмы являются предшествующие приступу явления: чихание, сухой кашель, насморк, щекотка, жжение, неприятные ощущения в горле, загрудинное давление.
Иногда и сны предвещают очередной приступ астмы. Автор книги “Теория сновидений” доктор медицинских наук В. Н, Касаткин за 40 лет проанализировал 16300 снов. И вот какую закономерность он установил. Заболеваниям дыхательной системы предшествуют кошмары, связанные с нарушением дыхания: человеку снится, что его засыпают землей, наваливают что-то ему на грудь, он пролезает через узкое отверстие, застревает в нем, поднимается в гору и тому подобное. И такие “предболезненные” сны отличаются от снов, которые бывают, например, во время каких-то жизненных неурядиц – они навязчивы и однотипны.
Нужно ли делать аллергические пробы?
Когда врач назначает вам такое исследование как аллергические пробы, не сомневайтесь в их необходимости. Во-первых, они нужны для того, чтобы определить форму болезни: аллергическая либо неаллергическая астма, а в некоторых случаях и чтобы подтвердить диагноз. Во-вторых, нужно выяснить, на какие же аллергены так неадекватно реагируют бронхи. А знать это нужно для того, чтобы в дальнейшем избегать встречи с ними, и чтобы врач назначил правильное лечение.
Можно ли обойтись без врача?
В настоящее время любой заинтересованный человек без труда может найти информацию о методах лечения любой болезни. Поэтому-то проблема самолечения – одна из самых наболевших. Но на счет бронхиальной астмы не следует обольщаться. Тут без квалифицированной помощи врача не обойтись. Только врач сможет определить причины и степень тяжести болезни и подобрать индивидуальное лечение.
Тем более что в ряде случаев больные нуждаются в специфической иммунотерапии, когда получаемые в малых дозах аллергены способствуют снижению чувствительности к ним. Так что обратиться к врачу-аллергологу просто необходимо. Да и назначаемые при бронхиальной астме гормональные либо воздействующие на иммунную систему препараты ни в коем случае нельзя принимать без медицинского контроля.
Относительно же методов нетрадиционной медицины в лечении бронхиальной астмы можно сказать, что они играют вспомогательную роль, иногда весьма эффективно дополняя основные методы.
Это должно насторожить!
Первыми признаками заболевания могут быть:
свистящее дыхание;
ночной кашель;
эпизоды затрудненного дыхания;
бронхоспазм во время физической нагрузки;
сопутствующие аллергические заболевания.
При появлении даже одного из этих признаков необходимо обратиться к своему семейному врачу. Если у него возникают сомнения и трудности в постановке диагноза, можно обратиться к врачу пульмонологу. Эти специалисты принимают в городских поликлиниках и в Институте Фтизиопульмонологии.
Йога против астмы
Очень полезной при бронхиальной астме является Сарвангасана – в переводе с санскрита – “поза для всех частей тела”. Йоги считают, что эта поза улучшает кровообращение мозга, помогает в лечении варикозного расширения вен, геморроя, опущения внутренних органов, при нарушении функции желез внутренней секреции. Рекомендуется Сарвангасана и тем, кто работает стоя.
Лягте на спину, руки вытяните вдоль тела ладонями к полу. Медленно поднимите ноги, не сгибая их в коленях (рис. 1). Затем упритесь ладонями в поясницу (большие пальцы наружу) и поднимите с их помощью таз так, чтобы туловище расположилось вертикально на одной линии с ногами. Поднимая ноги, делайте выдох (рис. 2). В этом положении дышите полной грудью без напряжения. Для возвращения в исходное положение слегка согните ноги и приблизьте их к груди, мягко опуская на пол таз, а затем и ноги (рис. 3). Тело ни в коем случае не должно падать на пол. После упражнения отдохните лежа 10 – 15 секунд.
Сначала фиксируйте эту позу в течение 1 – 2 секунд. Если нет неприятных ощущений, то в течение месяца увеличьте это время до 10 секунд. Затем, прибавляя по 10 – 15 секунд в месяц, доведите время до 1 минуты.
Эту позу нельзя включать в свои занятия людям, страдающим гипертонической болезнью, выраженным атеросклерозом, а также во время острых и хронических инфекционных заболеваний. Прежде, чем приступить к занятиям йогой, проконсультируйтесь с врачом.
Физическая нагрузка при бронхиальной астме
В арсенал вспомогательных лечебных средств при астме входят физическая культура и закаливание. Чтобы снизить частоту возникновения приступов, нужно не избегать физического напряжения, а наоборот, тренировать органы дыхания. Повышение физической выносливости уменьшает частоту респираторных инфекций. А ОРЗ – наиболее частая причина приступов астмы, так как, повреждая слизистую оболочку дыхательного тракта, увеличивает ее проницаемость для аллергенов. Физическая тренировка повышает самооценку больного, способствует формированию уверенности в собственных силах, снижает чувство зависимости. Особенно это важно, когда болен ребенок. Совмещение назначенного лечения и физкультуры поможет обеспечить полноценную жизнь ребенку-астматику.
Можно заниматься плаванием, спортивной ходьбой, выполнять несложные гимнастические упражнения, но в очень медленном темпе. Интенсивность и длительность занятий увеличивайте постепенно.
Обязательно (!) посоветуйтесь с врачом и, получив его разрешение, перед тем, как приступить к тренировке, сделайте одну ингаляцию назначенного вам бронхорасширяющего препарата. Заблаговременно принятый медикамент предотвратит бронхоспазм. Избегайте резких, неритмичных видов физической нагрузки. Если во время занятий вы все же почувствуете, что дыхание затрудняется, замедлите темп. Если приступ и после этого продолжает нарастать, прекратите работу или занятия физкультурой и сделайте еще одну ингаляцию.
Конечно, оптимальным вариантом было бы проводить занятия под руководством врача в реабилитационном центре.
источник
Бронхиальная астма — одно из самых распространённых хронических заболеваний: в мире, по данным ВОЗ, от него страдают не менее 300 млн человек. Астма собирает вокруг себя множество мифов и суждений, и наиболее частые из них прокомментировал Сергей Бабак, профессор, д.м.н., врач-пульмонолог Центра респираторной медицины.
- Астма — детское заболевание и ее часто «перерастают».
Примерно в 90% случаев астма начинается с детского возраста. В период созревания организма она может никак себя не проявлять, но это не означает, что болезнь отступила. В более старшем возрасте астма может снова дать о себе знать при тяжёлой пневмонии, выраженном стрессе, после родов или в период угасания фертильной функции у женщин. Внезапные проявления астмы в 45–50 лет чаще всего означают, что человек был астматиком с детства.
Редко, примерно в 10% случаев, астма развивается в зрелом и пожилом возрасте — после 65–70 лет. У пациентов накапливаются изменения ответа бронхов на внешнюю среду, которые со временем могут привести к развитию заболевания.
- Без аллергии астмы не бывает.
Такой стереотип возник не случайно: чаще всего астма действительно возникает на фоне аллергии. Однако врачи выделяют пять клинических фенотипов бронхиальной астмы, и только один из них аллергический. Например, астма, которая развивается в зрелом возрасте — это не аллергическая астма.
- Астма — психосоматическое заболевание.
Астма — гетерогенное заболевание, она может вызываться разными воздействиями. Речь идет о значительном сужении дыхательных путей, которое устраняется спонтанно или под влиянием лечения. Психосоматическими заболеваниями занимаются психологи, неврологи, психиатры. Астму эти врачи не лечат, с ней работают аллергологи и пульмонологи.
- Астма — последствие частых простуд и недолеченных бронхитов.
При частых простудах развивается другое заболевание — хроническая обструктивная болезнь лёгких (ХОБЛ). А астма чаще возникает на фоне аллергии, которая переключилась на бронхи.
В редких случаях частые и недолеченные простуды запускают сложный рецепторный механизм, и возникает так называемая астма физического усилия. В этом случае пациент сталкивается с затруднённым дыханием и кашлем при физических нагрузках.
- Астма — наследственная болезнь.
Астма наследуется от ближайших родственников — то есть напрямую от родителей, не через поколения. Если родители астматики, то вероятность, что у ребёнка будет такой же диагноз, превышает 90%. Интересно, что эта статистика касается в основном первого ребёнка. У второго и последующих детей астмы может не быть. Однозначного объяснения этому явлению пока нет.
- Препараты, которые необходимо принимать пациентам с астмой, вызывают привыкание, так что лучше обходиться без них.
Без лекарства лечение астмы невозможно. Во-первых, препарат, который купирует приступ удушья, даёт астматикам ощущение безопасности. Когда такая уверенность есть, спазм скорее всего не случится, а если и случится, то пациент сможет с ним справиться. Во-вторых, лекарство от астмы необходимо, чтобы контролировать заболевание и не давать ему усиливаться в ответ на внешние факторы.
Препараты от астмы не вызывают привыкания. Они безопасны для пациента, не попадают в кровь и не влияют на внутренние органы, потому что действуют локально в дыхательных путях, куда доставляются с помощью специальных устройств. Это очень важный технологический момент: правильно подобранное лекарство в неправильном ингаляторе не окажет никакого эффекта. Ингаляторы выпускают и крупные глобальные медицинские компании, такие, как Philips Respironics, и более мелкие локальные производители. Такие приборы позволяют быстрее вводить лекарство и сокращают время процедуры.
- Если пациент пользуется ингалятором, значит, лечение астмы под контролем
Как показывает практика лечения астмы, недостаточно разработать действующее вещество и поместить его в ингалятор: врач должен подобрать подходящее для пациента устройство и обучить им пользоваться.
Ингаляторы бывают несколько типов – наиболее распространенными являются порошковые и небулайзеры. Порошковый подходит только пациентам, которые самостоятельно могут сделать сильный вдох, иначе лекарство осядет во рту и не попадёт в дыхательные пути. Поэтому тем, кто не может контролировать силу вдоха (ослабленные, пожилые люди, дети и т.д.) необходима другая технология — небулайзер. В нём используются жидкие лекарства, которые превращаются в облачко мелкодисперсных частиц. Для многих категорий пациентов небулайзер становится приоритетным, а иногда и единственным способом приёма лекарства.
- Вылечить астму нельзя.
Есть бытовое значение слова «вылечить», а есть медицинское. В бытовом смысле вылечить — значит избавить от болезни навсегда. Обычно это касается острых заболеваний: простуд, пневмонии и т.д. — они приходят и уходят. Но для хронических заболеваний такое понимание некорректно.
Вопрос лечения хронических заболеваний с медицинской точки зрения сводится к созданию условий, в которых пациент по своим возможностям, продолжительности жизни, ощущениям от жизни не уступает человеку без такого же диагноза.
В бытовом смысле астму вылечить нельзя — она никуда не уйдёт. Но с медицинской точки зрения можно — подобрать лекарство для регулярного приёма, которое будет блокировать воспаление и предупреждать приступы удушья. Тогда пациент сможет находиться в любой среде, заниматься любой физической активностью наравне со здоровыми людьми.
источник
Приблизительно у 50% заболевших астма начинается до 3-летнего возраста и почти у всех — до 7 лет. Симптомы астмы (в том числе постоянный кашель) иногда наблюдаются задолго до постановки правильного диагноза, но их могут относить к повторным пневмониям или к «обструктивному бронхиту».
До пубертатного периода астма отмечается у мальчиков в 2-3 раза чаще, чем у девочек. После пубертатного периода частота ее возникновения возрастает у девушек.
1. Сезонность приступов с сопутствующим ринитом (предполагает аллергию на пыльцу).
2. Ухудшение состояния после посещения дома (квартиры), где держат домашних животных (предполагает аллергию на шерсть животных).
3. Возникновение свистящего дыхания, когда пылесосят ковры или застилают кровать (предполагает аллергию на клещей).
4. Появление симптоматики при нахождении в сырых подвалах или в амбарах (предполагает аллергию на плесень).
Фармакологические:
— метахолин (стимуляция мускариновых рецепторов гладкой мускулатуры бронхов)
— гистамин (прямой бронхоконстрикторный эффект и рефлекторная стимуляция блуждающего нерва).
Физические:
— физическая нагрузка;
— гипервентиляция холодным воздухом;
— ингаляция дистиллированной воды, распыленной ультразвуком.
Проба с аллергенами:
— аллерген кошачьей шерсти или сорняков.
Этот тест разработан для детей младшего возраста с низкой познавательной функцией или детей с недостаточным развитием, которым сложно адекватно выполнить стандартную спирометрию. Больной дышит неувлажненной газовой смесью, состоящей из 12% кислорода и 88% азота, в течение 10 мин или до тех пор, пока насыщение кислородом, измеренное с помощью пульсовой оксиметрии, не упадет до 88%. Сухой, бедный кислородом воздух действует как провокатор бронхоспазма, и неспособность дышать такой смесью в течение 10 мин указывает на заболевание с гиперреактивностью дыхательных путей.
Очень высокая, но нередко его не распознают. У детей с астмой явные симптомы бронхоспазма (кашель, чувство стеснения в груди, свистящее дыхание и одышка) отмечаются после физической нагрузки в 70-90% случаев, хотя изменение функциональных легочных проб может быть обнаружено почти у 100%. У детей с атопической бронхиальной астмой частота бронхоспазма, индуцированного физическим напряжением достигает 40%.
Наличие бронхоспазма, индуцированного физическим напряжением предполагают, если после 6 минут интенсивной физической нагрузки концентрация ПСВ или ОФВ, снижается более чем на 15%. Физической нагрузкой могут служить бег на месте или тредмил (15% наклона при нагрузке 3-4-й степени), езда на велотренажере или бег взад-вперед по коридору. Пиковую скорость выдоха определяют каждые 2-3 мин с помощью простого пикфлуометра или спирометра. Максимальное снижение показателей (ПСВ и ОФВ) при Бронхоспазм, индуцированный физическим напряжением обычно происходит после 5-10 мин нагрузки. Если у больного отмечается падение пиковой скорости выдоха и, возможно, появление свистящего дыхания, в целях уточнения диагноза назначают два вдоха агониста бета-адренорецепторов для снятия бронхоспазма.
Патогенез бронхиальной обструкции у больных астмой и последовательность событий, которые приводят к астматическому состоянию, до конца еще не поняты. По-видимому, приступ аналогичен поздней реакции после воздействия на бронхи вдыхаемого аллергена. Существуют три основных компонента формирования бронхиальной обструкции — бронхоспазм, отек слизистой оболочки и закупорка дыхательных путей густым секретом. Вероятно, эти нарушения возникают вторично после освобождения медиаторов воспаления из тучных клеток и эозинофилов. Медиаторы тучных клеток включают в себя гистамин, лейкотриены, фактор активации тромбоцитов и нейтрофильный хемотаксический фактор. Из эозинофилов высвобождаются главный основной белок и эозинофильный катионный белок.
1. Аспирационную пневмонию, особенно у ребенка с повреждением нервной системы, у которого более высока вероятность возникновения желудочно-пищеводного рефлюкса. Если прослеживается четкая связь начала приступов с временем кормления, не исключено наличие трахеопищеводного свища.
2. Облитерирующий бронхиолит (длительное свистящее дыхание, появляющееся обычно после перенесенной вирусной инфекции).
3. Бронхопульмональную дисплазию (особенно если в неонатальном периоде проводились длительная оксигенотерапия и искусственная вентиляция легких).
4. Цилиарную дискинезию (особенно если имеются рецидивирующий средний отит, синусит или транспозиция внутренних органов, situs viscerum inversus).
5. Врожденные пороки развития (в том числе трахеобронхиальные аномалии и трахеобронхомаляция, легочные кисты и патология средостения).
6. Муковисцидоз (если сочетаются рецидивирующее свистящее дыхание, задержка развития, хроническая диарея или повторные пневмонии).
7. Врожденные пороки сердца (особенно пороки с большим сбросом слева направо).
8. Аспирация инородного тела (если сочетается с острым эпизодом удушья у ребенка старше 6 месяцев).
9. Сосудистые кольца (особенно если стридор появляется в положении лежа на спине).
Какие клинические признаки более всего коррелируют с тяжестью заболевания дыхательных путей при приступе астмы?
— Значительное увеличение частоты дыхания.
— Выраженное втягивание подвижных участков грудной клетки (особенно грудино-ключично-сосцевидное втягивание).
— Нарушения сознания (возбуждение, сонливость).
— Уменьшение выраженности хрипов (если скорость потока воздуха очень низкая, хрипы могут отсутствовать).
— Увеличение парадоксального пульса. Он определяется при измерении артериального давления, когда наблюдается разница между давлением, при котором систолическое давление начинает прослушиваться как отдельные перемежающиеся тоны, и систолическим давлением, которое прослушивается как тоны при каждом ударе сердца. В норме он менее10 мм рт. ст.
Это парадоксальное движение вовнутрь (втягивание) краев ребер при вдохе. Данный симптом наблюдается у детей с тяжелой астмой, бронхиолитом и другими состояниями, при которых обструкция нижних дыхательных путей приводит к чрезмерному раздуванию легких и уплощению диафрагмы. В результате изменения механики дыхания края ребер втягиваются больше, чем приподнимаются при сокращении диафрагмы.
По статистическим данным, наиболее вероятный диагноз у детей старше 2 лет, у которых впервые возникло свистящее дыхание, — это астма; у детей младше 2 лет — бронхиолит. Рентгенографию грудной клетки часто рекомендуют проводить при первом эпизоде свистящего дыхания, чтобы исключить другие диагнозы (например пневмонию, аспирацию инородного тела). Однако в большинстве случаев, если клиническая картина соответствует бронхиолиту или бронхиальной астме, рентгенография не добавляет новой информации, необходимой для диагностики и лечения. Рентгенография грудной клетки больному с впервые отмечающемся свистящим дыханием показана в тех случаях, когда:
1. На основании данных физикального обследования предполагается другой диагноз (например выраженная лимфаденопатия, по наличию которой можно заподозрить опухоль средостения; пальцы в виде «барабанных палочек», свидетельствующие о хроническом заболевании органов дыхания; тимпанит при перкусии, указывающий на пневмоторакс; крепитация в надключичной области, указывающая на пневмомедиастинум).
2. Обнаруживается выраженная асимметрия дыхательных шумов.
3. Имеет место подозрение на пневмонию (высокая лихорадка, локальные хрипы, участки с ослабленным дыханием).
4. Подозревается аспирация инородного тела.
5. Наблюдается гипоксемия или выраженное нарушение дыхания.
6. Ребенок старшего возраста и его родственники не страдают астмой.
Необходимость рентгенологического исследования грудной клетки по сей день не доказана, однако без рентгеновского снимка вы не застрахованы от неожиданностей. Рассказы педиатров изобилуют историями о том, как простой случай свистящего дыхания обернулся мультилокулярной фасциномой.
Чаще всего — развитие гипокапнии вследствие гипервентиляции, а также гипоксемии, если только больной не получает кислород. Поэтому важный симптом — появление гиперкапнии, свидетельствующей о том, что ребенок начинает утомляться или у него развивается тяжелая обструкция. Результат исследования необходимо немедленно перепроверить, в случае его подтверждения поместить больного в палату интенсивной терапии.
В госпитализации после попытки амбулаторного лечения нуждаются дети, у которых наблюдается:
— угнетенное сознание;
— неадекватный ответ на лечение с умеренным западением подвижных участков грудной клетки, свистящим дыханием; пиковая скорость выдоха менее 60% от должной, парадоксальный пульс более 15 мм рт. ст.;
— заметное ослабление дыхательных шумов;
— дегидратация;
— пневмоторакс;
— остаточные симптомы и наличие в анамнезе тяжелых приступов, приведших к длительному лечению в клинике (особенно с выполнением интубации);
— дети, чьи родители не заслуживают доверия.
Столь же трудные (и весьма непредсказуемые) проблемы возникают у больных с рецидивами заболевания, частота которых достигает 20-30% после улучшения на фоне лечения. Таким пациентам также необходима госпитализация.
При всем многообразии подходов можно выделить три основных изменения в методах лечения:
1. Значительно реже используется подкожное введение адреналина и внутривенное — теофиллина в качестве начальной терапии.
2. Средствами первого ряда стали ингаляционные Бета2-адренергические препараты (особенно альбутерол), в том числе их частое назначение в виде миниболюсов или длительной аэрозольной терапии.
3. Более интенсивно применяются кортикостероиды (перорально или внутривенно).
При правильной технике использования в среднем 10-15% от общей дозы.
При лечении обострений астмы у детей младше 2 лет почти всегда используются небулайзеры (поскольку они просты в обращении). В некоторых исследованиях выявлено, что ингалятор дозированный (ИД) со спейсером столь же эффективны у детей более старшего возраста, к тому же при их применении быстрее достигается положительный результат и наблюдается меньше побочных эффектов.
Общие: гипоксемия, тахифилаксия.
Сердечно-сосудистые: тахикардия, желудочковые экстрасистолы, фибрилляция предсердий.
Неврологические: головная боль, раздражительность, бессонница, тремор.
В некоторых исследованиях сообщается о повышенной гиперреактивности бронхов и о высоком риске смерти и угрозе возникновения критических состояний при длительном применении альбутерола. Тем не менее эта взаимосвязь представляется противоречивой, поскольку не установлена причинно-следственная зависимость. Промежуточный анализ данных шести контролируемых исследований показал, что такой риск очень невелик. Однако интенсивное или слишком частое использование альбутерола указывает на наличие плохо контролируемой астмы, при которой необходимо назначение кромолина в ингаляциях или кортикостероидов.
Секреция кортизола уменьшается, хотя и не в такой степени, как при системном использовании стероидов. Тем не менее, по данным проведенных исследований, у детей, получающих до 800 мкг/день беклометазона или будесонида, реакция на стимуляцию АКТГ была нормальной. Возможно, угнетение секреции кортизола почти не имеет клинического значения, за исключением уменьшения ночной секреции, из-за чего ухудшается функция легких и приступы астмы возникают чаще. Воздействие более высоких доз до сих пор не исследовано.
Детям, часто получающим курсовое лечение пероральными стероидами, показаны стероиды в ингаляциях, особенно если кромолин-натрий в ингаляциях не оказывает положительного воздействия. Данные о побочных эффектах такой терапии продолжают появляться, а результаты исследований подчас противоположные. Но доминируют сведения о том, что задержки роста нет или же она минимально выражена, особенно у больных с более тяжелой формой астмы. Разобраться в вопросе можно только после длительного наблюдения. Важно, чтобы детям, которые проходят интенсивный курс ингаляционных стероидов, проводилось тщательное измерение роста, по возможности с помощью стадиометра.
Теофиллин сегодня не включают в обычную терапию из-за его потенциальной токсичности (рвота, тахикардия, судороги), побочного действия (изменение поведения, снижение успеваемости в школе) и сомнительной эффективности. Он показан в острой ситуации, когда больной утомляется и развивается острая дыхательная недостаточность. Некоторые врачи все еще используют теофиллин для длительного лечения, особенно при ночных приступах астмы.
Кромолин натрия ингибирует дегрануляцию тучных клеток (блокируя высвобождение медиаторов) и снижает гиперреактивность бронхов посредством неизвестных пока механизмов. Он не обладает свойствами бронходилататора и, следовательно, в острых ситуациях бесполезен. Однако при регулярном применении в виде ингаляций препарат эффективен при аллергической астме (с гиперчувствительностью к экзоаллергенам) и бронхоспазме, индуцированном физическим напряжением. Роль недокромила (нестероидного противовоспалительного средства с механизмом действия, аналогичным таковому у кромолина) в лечении астмы у детей еще предстоит выяснить.
Роль антихолинергических средств (в том числе ипратропиума бромида и атропина сульфата) в педиатрии все еще недостаточно определена по причине возможного развития побочных реакций и малого числа исследований, которые бы оценивали эффективность этих препаратов как при приступе астмы, так и при постоянной терапии бронхиальной астмы.
источник
Под бронхиальной астмой понимают хроническое воспаление, которое развивается в дыхательных путях. Они становятся более восприимчивыми к воздействию аллергенов, химических раздражителей и других факторов.
Люди переживают, как не заболеть астмой, если рядом находится астматик. Существует предубеждение со стороны здоровых людей, что астма заразна. Оно, к счастью, ошибочно. Заболевание не передается воздушно-капельным путем, поэтому быть рядом с человеком, у которого астма, не опасно.
Астма – это результат аллергии, плохой экологической ситуации, болезней дыхательной системы.
Эта болезнь очень распространена, особенно ей подвержены маленькие дети. Многие считают, что астма заразна, потому что о ней мало информации. Пациенты, страдающие от астматических проявлений, дыхательной недостаточности, не могут жить полноценной жизнью. Поэтому задача ученых — получить больше сведений о заболевании, которые помогут его диагностировать, повысить эффективность лечения, разработать новые профилактические меры.
Самые важные факты о болезни:
- Астма – хроническое заболевание, для нее характерны повторяющиеся приступы нарушения дыхания.
- У каждого больного приступы различаются по степени тяжести и частоте проявления. Некоторые подвержены им пару раз в день, другие — раз в неделю или реже. Также бывают периоды полного исчезновения проявлений.
- Бронхиальная астма не зависит от социального статуса человека. Болезнь может поразить как ребенка, так и взрослого, живущего на улице.
- Риск летального исхода при этом заболевании выше в государствах, где низкий уровень медицинского обслуживания и квалифицированной помощи.
- Среди причин, которые провоцируют начало заболевания, экологические, например, грязный воздух.
- Болезнь можно держать под контролем с помощью медицинских препаратов. Это ослабит ее симптомы и положительно повлияет на качество жизни человека.
К лечению и профилактике заболевания нужно подходить комплексно:
- наблюдать;
- проходить медицинское обследование;
- принимать необходимые препараты;
- избегать известных аллергенов.
Медики затрудняются назвать первопричину, которая запускает механизм заболевания, несмотря на то что существует много современных методик и способов диагностики.
По последним данным, астма чаще появляется у тех пациентов, которые имеют генетическую предрасположенность к ней. У них также могут наблюдаться заболевания легких. Аллергия является своеобразным спусковым крючком, который запускает механизм развития астматических процессов.
Нужно четко усвоить, что астма не является заразным заболеванием. Но при этом следует помнить, что воспалительный процесс при астме есть. И он может быть вызван вирусами или микроорганизмами.
Из каждых 100 человек 10 — астматики, так говорит статистика. Но происхождение болезни, условия ее возникновения и причины еще до конца не изучены.
- Ученые доказали тот факт, что изменения в бронхах вызываются воспалительными процессами, которые провоцируются аллергенами. При астме симптомы острого инфекционного процесса отсутствуют. Поэтому уже не возникает вопрос, является астма заразной или нет. От человека к человеку она не передается.
- Стоит отметить, что воспаление в бронхах приобретает хроническую форму. Оно не проходит даже в период ремиссии или при легкой форме заболевания. Поэтому необходимо медикаментозное лечение, даже если симптомы не ярко выражены.
- Грибки и споры плесени крайне негативно влияют на протекание болезни. Ученые подтвердили тот факт, что на астму влияют грибки, которые развиваются в организме. В данном случае это кандиды, они вызывают молочницу. Так как развитие астмы и грибковые инфекции связаны, то и симптомы заболеваний могут проявиться одновременно.
- Были проведены исследования, которые доказали, что дрожжевые грибки провоцируют неправильную реакцию иммунитета. Это объясняет параллельное развитие молочницы и воспаление бронхов. Кандидоз к тому же провоцируется ослабленным иммунитетом, приемом антибиотиков, гормональных средств. Молочницу тяжело победить, потому что грибки приобретают устойчивость к применяемым препаратам и слишком быстро размножаются. А заразиться грибком можно от другого человека. Так как кандидоз может спровоцировть астму, то следует проявлять осторожность при контакте с другими людьми, заниматься профилактикой.
Существует четыре группы факторов, которые влияют на развитие и протекание астмы:
- Генетическая предрасположенность.
- Аллергены, которые провоцируют ухудшение состояния при астме, а также влияют на ее возникновение.
- Внешние факторы, которые способствуют обострению воспалительных процессов.
- Триггеры — своеобразные пусковые механизмы, с которых все начинается.
Нужно знать, как не заболеть астмой, если вокруг множество внешних факторов, которые провоцируют развитие заболевания.
О том, как передается астма, уже было сказано выше, поэтому стоит добавить, что она не заразна.
Существует ряд аллергенов, химических или механических, которые отягчают протекание болезни. Например, разные виды пыли (строительная, силикатная, древесная).
На начало астмы может повлиять неблагоприятная экология, неподходящий климат в месте проживания. Также, усиливают ее симптомы чрезмерные физические нагрузки. Стрессовые и депрессивные состояния негативно сказываются на физическом состоянии человека, от этого симптомы астмы только усиливаются.
Приступ болезни может быть вызван сильным стрессом, который иногда приводит к бронхоспазму. Если иммунная система человека не сопротивляется вирусам, грибковым инфекциям, то и риск заболевания возрастает.
Никто не может сказать точно, какой из факторов главенствует в развитии заболевания. Иногда достаточно сменить климат или завести домашнего питомца, чтобы начался астматический приступ.
Стоит отметить, что астма от человека к человеку не передается, она возникает вследствие постоянного воздействия на дыхательные пути.
Можно выделить ряд основных факторов, способствующих ее развитию:
- попадание аллергенов в организм. Это может быть цветочная пыльца, пыль, шерсть;
- переохлаждение;
- курение;
- пищевые аллергены;
- запах краски, духов, бензина;
- простудные заболевания;
- стрессы;
- физические упражнения;
- смена климата.
Чаще всего астмой болеют люди определенных профессий. Они изо дня в день соприкасаются с аллергенами, и у них нет возможности этого избежать, кроме радикального решения сменить профессию.
К таким людям относятся:
- фермеры и люди, занимающиеся лечением и уходом за животными;
- рабочие химических производств;
- парикмахеры;
- ювелиры;
- работники фармацевтической промышленности;
- слесари;
- люди, работающие на производстве каучуковых и резиновых изделий;
- пекари;
- рабочие в покрасочных цехах;
- младший научный состав исследовательских институтов, где проводят опыты на животных;
- люди, которые работают на предприятиях по производству канифоли;
- работники целлюлозной промышленности.
Даже если человек абсолютно здоров, постоянный и тесный контакт с аллергенами повышает риск развития бронхиальной астмы. Она так и называется — профессиональная. Если разобраться, то это ответ дыхательной системы на иммуноглобулины, вырабатывающиеся под воздействием разного рода аллергенов. Человек начинает страдать от приступов кашля, а также испытывать затруднения с дыханием. Появление астмы вызывают такие вещества:
- тяжелые металлы;
- марганец;
- формалин;
- платина;
- химические красители;
- моюще-чистящие средства;
- пестициды;
- нитратные соединения;
- пластмассы.
К биологическим веществам относятся:
- продукты жизнедеятельности животных;
- продукты пчеловодства;
- зола;
- различная пыль;
- пыльца;
- аромамасла.
- разные виды антибиотиков;
- комплексы витаминов;
- анальгетики;
- гормональные препараты;
- ферменты;
- вакцины.
Таким образом, профессия человека может повлиять на его здоровье, в частности, вызвать заболевание легких и бронхов. Факторы, которые сопутствуют профессии, усугубляют состояние.
Есть важное отличие обычной астмы от профессиональной. В последнем случае симптомы заболевания будут давать о себе знать, пока человек не прекратит контакты с провоцирующими его аллергенами. До этого в организме больного будет наблюдаться постоянная выработка антигенов.
Людям, входящим в группу риска, важно обладать знать, как не заболеть астмой. А для астматиков важно избегать обострений, поэтому им следует своевременно проходить курсы лечения медикаментами.
Стоит отметить, что от астмы нельзя избавиться полностью, но контролю она поддается. Период ремиссии, когда у пациента все в порядке, можно продлить, если заниматься профилактикой:
- Каждый день пить лекарства, чтобы не допустить развитие приступа. Эффект от приема наступает в случае длительного применения.
- По возможности исключить контакт с аллергенами.
- Всегда иметь под рукой и применять лекарственные средства, которые в случае приступа могут быстро облегчить состояние.
- Укреплять иммунную систему организма.
- Заниматься профилактикой инфекционных болезней.
Физическое развитие организма играет не последнюю роль в профилактике заболевания. Врачи советуют больным больше плавать, заниматься физическими упражнениями, не связанными с большой нагрузкой (пилатес, йога). Для астматиков самый лучший климат – морской и горный. Иногда стоит переехать в другую местность, и симптомы астмы могут исчезнуть сами по себе.
Астма лечится глюкокортикостероидами. Для удобства применения они выпускаются в форме спрея. Их задача – остановить воспалительные процессы в бронхах.
Эти медицинские препараты помогают даже в тех случаях, если заболевание сильно запущено, а приступы повторяются чаще и чаще. Для большего эффекта к выбранным лекарственным средствам можно добавить антигистаминные препараты. Это лекарства, которые избавляют от проявлений аллергии. Если к астме присоединяется грибковая инфекция, то нужно пропить курс антимикозных препаратов.
Хочется еще раз отметить тот факт, что астма не заразна. Невозможно ею заразиться от астматика. Механизм возникновения заболевания настолько тонкий и не полностью изученный, что даже специалисты затрудняются ответить, почему возникает воспаление дыхательных путей.
Один факт несомненен: возникновение астмы и генетическая предрасположенность тесно связаны. Внешние факторы провоцируют активизацию заболевания, и только.
Для того чтобы пациент хорошо себя чувствовал и не боялся приступов удушья, астму нужно лечить и всегда иметь при себе препараты, которые купируют приступы удушья. И главное — избегать контактов с аллергенами. Поэтому людям, чья профессиональная деятельность связана с ними, нужно задуматься, стоит ли оно того. Особенно это касается тех, чьи родственники тоже болеют астмой или подвержены приступам аллергии.
Астма хоть и не поддается полному излечению, но ее развитие можно остановить, если вовремя обратиться к врачу, пропить комплекс препаратов, а также больше времени уделять профилактике. Иногда профилактические меры дают лучший результат, чем лекарства.
источник
Что такое бронхиальная астма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сергеева А. Л., аллерголога со стажем в 10 лет.
Бронхиальная астма (БА) — заболевание, характерным проявлением которого является хроническое воспаление дыхательных путей, респираторные симптомы (свистящие хрипы, одышка, заложенность в груди и кашель), которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей. [1]
БА занимает лидирующую позицию по распространенности среди населения. Если верить статистике, за 15 лет зафиксировано удвоение количества заболевших этой патологией.
По оценкам ВОЗ, сегодня БА болеет примерно 235 млн человек, а к 2025 году прогнозируется увеличение до 400 млн человек в мире. [1] Так, в исследованиях 3 фазы (ISSAC) также выявлен рост мировой заболеваемости БА у детей в возрасте 6-7 лет (11,1-11,6%), среди подростков 13-14 лет (13,2-13,7%). [2] [3]
На появление и развитие БА влияет ряд причин.
Внутренние причины:
1. пол (в раннем детстве преимущественно болеют мальчики, после 12 лет девочки);
2. наследственная склонность к атопии;
3. наследственная склонность к гиперреактивности бронхов;
Внешние условия:
1. аллергены:
- неинфекционные аллергены: бытовые, пыльцевые, эпидермальные; грибковые аллергены;
- инфекционные аллергены (вирусные, бактериальные);
2. инфекции дыхательных путей. [4]
Характерные симптомы БА, на которые жалуются большинство больных, включают:
- кашель и тяжесть в груди;
- экспираторная одышка;
- свистящее дыхание.
Проявления БА изменчивы по своей тяжести, частоте появления и зависят от контакта с различными аллергенами и другими триггерными факторами. Зависят они и от подобранного противоастматического лечения, количества и тяжести сопутствующих заболеваний. Чаще всего симптомы БА беспокоят в ночное время или в ранние утренние часы, а также после физических усилий, что приводит к снижению физической активности больных. Воспалительные изменения в бронхиальном дереве и гиперреактивность дыхательных путей выступают основными патофизиологическими признаками БА. [5]
Механизмы, вызывающие основные симптомы БА [5]
| Симптом | Механизм |
|---|---|
| Кашель | Раздражение рецепторов бронхов, сокращение гладкой мускулатуры бронхов |
| Свистящее дыхание | Бронхообструкция |
| Заложенность в груди | Констрикция мелких дыхательных путей, воздушные ловушки |
| Одышка | Стимулированная работа дыхания |
| Ночные симптомы | Воспалительный процесс, гиперреактивность бронхов |
Патогенез бронхиальной астмы можно наглядно представить в виде схемы:
Сегодня есть огромное количество классификаций БА. Ниже представлены основные, они помогают в понимании причин и необходимы для статистики. Кроме того, приведен современный подход в рассмотрении проблемы астмы, как выделение фенотипов астмы. [1] [6]
Классификация астмы по причинам развития
В России используется следующая классификация БА:
Классификация БА (МКБ-10)
| J45, J45.0 Астма с преобладанием аллергического компонента |
| аллергическая экзогенная |
| атопическая |
| Бронхит аллергический без доп. уточнений |
| Ринит аллергический с астмой |
| Сенная лихорадка с астмой |
| J45.1 Астма неаллергическая |
| идиосинкратическая |
| эндогенная неаллергическая |
| J45.8 Астма сочетанная |
| ассоциация с состояниями, упомянутыми в J45.0, J45.1 |
| J45.9 Астма без уточнения |
| астма поздно начавшаяся |
| астматический бронхит без доп. уточнений |
| J46 Астматический статус |
| астма тяжелая острая |
Приоритетное внимание сейчас уделяется персонализированной медицине, которая на данный момент не имеет возможности создания индивидуального лекарственного препарата и способов обследования или предупреждения развития заболевания для конкретного больного, но предложено выделять отдельные категории. Эти подгруппы больных называют фенотипами БА, характеризующимися особенностями в причинах, развитии, методах обследования и терапии. [1] [8]
На данный момент существуют следующие фенотипические формы БА:
- Аллергическая БА. Этот тип не представляет сложности в диагностике — дебют заболевания выпадает на детский возраст, связан с отягощенным аллергологическим анамнезом. Как правило, у родственников также имеются респираторные или кожные проявления аллергии. У людей с этой разновидностью БА зафиксировано иммунное воспаление в бронхиальном дереве. Эффективно лечение больных этим типом БА местными кортикостероидами ( ГКС).
- Неаллергическая БА. Этим типом БА болеют преимущественно взрослые, в анамнезе нет аллергопатологии, наследственность по аллергии не отягощена. Характер воспалительных изменений в бронхах этой категории бывает нейтрофильно-эозинофильным, малогранулоцитарным или сочетать эти формы. ИГКС плохо работают в лечении этого типа БА.
- Астма с постоянной констрикцией дыхательных путей. Есть такая группа пациентов, у которых начинаются необратимые изменения в бронхах, как правило, это люди с неконтролируемыми симтомами БА. Изменения в бронхиальном дереве характеризуются перестройкой стенки бронхов. Терапия данных пациентов сложна и требует пристального внимания.
- Астма с запоздалым началом. Большинство больных, в основном женского пола, заболевают астмой в солидных годах. Эти категории больных требуют назначения повышенных концентраций ИГКС или становятся почти резистентными к базовой терапии.
- Астма в сочетании с лишним весом. Этот тип учитывает, что категория людей с превышением веса и БА страдают более тяжелыми приступами удушья и кашлем, постоянно бывает одышка, а изменения в бронхах характеризуются умеренным аллергическим воспалением. Лечение данных пациентов начинается с коррекции эндокринологических отклонений и диетотерапии.
Если вовремя не поставить диагноз бронхиальной астмы и не подобрать терапию, которая позволит контролировать течение болезни, могут развиться осложнения:
- легочное сердце, вплоть до острой сердечной недостаточности;
- эмфизема и пневмосклероз легких, дыхательная недостаточность;
- ателектаз легких;
- интерстициальная, подкожная эмфизема;
- спонтанный пневмоторакс;
- эндокринные расстройства;
- неврологические расстройства.
Бронхиальная астма представляет собой клинический диагноз, который устанавливает врач, учитывая жалобы, анамнестические особенности пациента, функциональные методы диагностики с учетом степени обратимости обструкции бронхов, специального обследования на наличие аллергопатологии и дифференциальной диагностики с прочими болезнями со схожими жалобами. Дебют развития заболевания чаще всего происходит в возрасте от 6 лет, реже после 12 лет. Но появление возможно и в более позднем возрасте. [9] Пациенты жалуются на эпизоды затрудненного дыхания ночью, в предутренние часы или связывают жалобы с эмоциональной, а иногда и физической перегрузкой. Эти симптомы сочетаются с затруднением дыхания, с нарушениями выдоха, «свистами» в груди, рецидивирующим кашлем с небольшим количеством мокроты. Эти симптомы могут купироваться самостоятельно или с использованием лекарственных бронхорасширяющих препаратов. Необходимо связать появления признаков БА после взаимодействия с аллергенными веществами, сезонность появления симптомов, связь с клиническими признаками насморка, присутствие в анамнезе атопических заболеваний или астматических проблем.
При подозрении на диагноз БА следует задать вопросы:
- Беспокоят ли вас приступы похрипывания в легких?
- Бывает ли покашливание в ночное время?
- Как вы переносите физическую нагрузку?
- Беспокоят ли вас тяжесть за грудиной, покашливание после пребывания в запыленных помещениях, контакта с шерстью животных, в весенне-летний период?
- Заметили ли вы, что чаще болеете дольше двух недель, и заболевание часто сопровождается кашлем и одышкой?
Специфические методы постановки диагноза
1. Оценка функции работы легких и степени возвратимости бронхиальной констрикции
- Спирометрия — это основной и простой метод исследования тяжести и возвратимости обструкции бронхов, применяемый также для последующей оценки течения БА. При проведении ФВД можно выявить тип изменений бронхиального дыхания (обструктивный, рестриктивный, смешанный), оценить тяжесть состояния. Для точной диагностики возвратимости бронхиальной констрикции можно применить пробу с бронхорасширяющими препаратами. Общепринятым положительным тестом считается прирост ОФВ1≥12%. Применяют следующие виды бронходилататоров: β2-агонисты быстрого эффекта (сальбутамол, фенотерол, тербуталин) с контролем ответа в течение 14 минут. Положительный тест свидетельствует об обратимости значений нарушений при БА. [9]
- Пикфлоуметрия. Часто применяется измерение пиковой скорости выдоха с помощью специального простого аппарата — пикфлоуметра. Необходимо объяснить больным, как измерять ПСВ в утренние часы (до пользования лекарственными препаратами); в этом случае измеряем самое минимальное значение ПСВ. Измерение ПСВ необходимо сделать и поздним вечером, это будет самый высокий уровень ПСВ. Изменчивость в течение суток ПСВ называют амплитудой ПСВ. Фиксирование ПСВ следует проводить около 2-3 недель. Данное исследование оценивает ПСВ в домашних и рабочих условиях, что позволяет определить, как влияют факторы внешней обстановки на самочувствие пациента (аллергены, профессиональные факторы, физическая нагрузка, стрессы и другие триггеры). [10]
- Определение гиперреактивности бронхов. Присутствие гиперреактивности бронхиального дерева считается важным критерием для постановки диагноза БА. Самым используемым методом исследования гипервосприимчивости бронхов на данный момент является бронхоконстрикторный тест с биологически активными веществами (метахолином, гистамином), а также физической нагрузкой. Оценка показателей исследования оценивается по изменениям ОФВ1. При уменьшении показателей ОВФ1 более чем на 20% (от первоначальных цифр) тест можно считать положительным. [8]
2. Аллергообследование. Подразумевает проведение аллергопроб на коже, тестов-провокаторов с некоторыми видами аллергенов, лабораторного исследования для выявления специфических IgE-антител. Наиболее распространенными являются кожные пробы, так как это простые методы по технике выполнения, достоверно точные и безопасные для пациентов.
2.1. Существуют следующие виды кожных аллергопроб по технике выполнения:
- скарификационные аллергопробы;
- пробы уколом (prick-test);
- внутрикожные пробы;
- аппликационные пробы
Чтобы проводить кожные пробы, необходимы данные из истории болезни пациента, свидетельствующие за однозначную связь жалоб и контакта с тем аллергеном или их группой в патогенезе болезни, IgE-зависимый тип аллергической реакции.
Кожное тестирование не проводится в случаях:
- обострения аллергического заболевания;
- острых вирусных или бактериальных заболеваний (ОРВИ, назофарингиты, бронхиты и др.);
- тяжелой формы астмы, ее неконтролируемого течения (ОФВ1 [10]
2.2. Провокационный ингаляционный тест. Эксперты Респираторного Общества из Европы рекомендуют проводить данное исследование. Перед исследованием проводят спирометрию, и если уровень ОФВ1 не снижается ниже отметки 70% от нормы, пациент допускается до провокации. Используют небулайзер, с помощью которого можно струей выдавать определенные дозы аллергена, и пациент делает несколько ингаляций с определенными разведениями аллергенов под постоянным контролем врача-аллерголога. После каждой ингаляции оцениваются результаты через 10 мин трижды. Тест расценивается как положительный при уменьшении ОФВ1 на 20% и больше от начальных показателей.
2.3. Методы лабораторной диагностики. Диагностика в лаборатории выступает неосновным методом. Проводится, если необходимо еще одно исследование для подтверждения диагноза. Основными показаниями для назначения лабораторной диагностики являются:
- возраст до 3-х лет;
- в анамнезе тяжелые аллергические реакции на кожное обследование;
- основное заболевание протекает тяжело, практически без периодов ремиссии;
- дифференциальная диагностика между IgE-опосредованными и не-IgE-опосредованными типами аллергических реакций;
- обострение кожных заболеваний или особенности строения кожи;
- требуется постоянный прием антигистаминных препаратов и глюкокортикостероидов;
- поливалентная аллергия;
- при проведении кожного тестирования получают ложные результаты;
- отказ больного от кожных проб;
- результаты кожных проб не совпадают с клиническими данными.
В лабораториях применяют следующие методы определения общего и специфического IgE — радиоизотопный, хемилюминисцентный и иммуноферментный анализы.
Самый новый подход к диагностике аллергических заболеваний на данный момент — это молекулярное аллергообследование. Оно помогает более точно поставить диагноз, рассчитать прогноз течения болезни. Для диагностики важно учитывать следующие нюансы:
- отличие истинной сенсибилизации и перекрестных реакций у больных с полиаллергией (когда имеется широкий спектр сенсибилизации);
- снижение риска тяжелых системных реакций при проведении аллергообследования, что улучшает приверженность пациентов;
- точное определение подтипов аллергенов для проведения аллерген-специфической иммунотерапии (АСИТ);
- наиболее распространена технология чипов Immuna Solid phase Allergen Chip (ISAC). Это самая полноценная платформа, которая включает в себя более 100 аллергенных молекул в одном исследовании.
Сегодня, к сожалению, современная медицина не может вылечить больного от бронхиальной астмы, однако все усилия сводятся к созданию терапии с сохранением качества жизни пациента. В идеале при контролируемой БА должны отсутствовать симптомы заболевания, сохраняться нормальными показатели спирометрии, отсутствовать признаки патологических изменений в нижних отделах легких. [1]
Европейскими рекомендациями предложен ступенчатый подход к лечению:
Фармакотерапию БА можно разделить на 2 группы:
- Препараты ситуационного использования
- Препараты постоянного использования
Препараты для купирования приступов следующие:
- коротко-действующие β-адреномиметики;
- антихолинергические препараты;
- комбинированные препараты;
- теофиллин.
К препаратам для поддерживающей терапии относят:
- ингаляционные и системные глюкокортикостероиды;
- комбинации длительно действующих β2-агонистов и ГКС;
- теофиллины с длительным действием;
- антилейкотриеновые препараты;
- антитела к имммуноглобулину Е.
Для терапии БА важны как лекарственные препараты, так и способы введения данных веществ в организм и дыхательные пути. Препараты могут назначаться внутрь per os, парентерально, ингаляционно.
Выделяют следующие группы доставки лекарственных препаратов через дыхательные пути:
- аэрозольные ингаляторы;
- порошковые ингаляторы;
- небулайзеры.
Самым современным и исследованным методом лечения аллергической БА с подтвержденной эффективностью является АСИТ (аллерген-специфическая иммунотерапия). АСИТ на данный момент является единственным способом терапии, который меняет развитие болезни, действуя на механизмы патогенеза астмы. Если вовремя провести АСИТ, данное лечение способно приостановить переход аллергического ринита в астму, а также пресечь переход легкой формы в более тяжелую. А также преимущества АСИТ — это возможность не дать появиться новым сенсибилизациям.
АСИТ при БА проводится пациентам с:
- легкой или средней тяжести формой заболевания (цифры ОФВ1 должны быть не менее 70% от нормы);
- если симптомы астмы не полностью контролируются гипоаллергенным бытом и лекарственной терапией;
- если у пациента имеются риноконъюнктивальные симптомы;
- если пациент отказывается от постоянной формакотерапии;
- если при проведении фармакотерапии возникают нежелательные эффекты, которые мешают пациенту.
Сегодня мы можем предложить пациентам следующие виды АСИТ:
- инъекционное введение аллергенов
- сублингвальное введение аллергенов
В современных условиях нет доказательств, что экологические, климатические факторы, нарушения питания могут ухудшать течение БА, и устранение этих триггеров поможет снизить тяжесть заболевания и уменьшить объем фармакотерапии. Требуется проведение дальнейших клинических наблюдений в этом ключе. [7]
Выделяют первичную профилактику. Она включает:
- элиминацию аллергенов во время беременности и в первые годы жизни ребенка (гипоаллергенный быт и гипоаллергенная диета);
- кормление грудью;
- молочные смеси;
- пищевые добавки во время беременности (существует несколько гипотез протективного эффекта рыбьего жира, селена, витамина Е);
- отказ от курения во время беременности.
Вторичная профилактика включает:
- избегать поллютантов (повышение концентраций озона, окислов озона, взвесей частиц, аэрозолей кислот);
- борьба с клещами домашней пыли;
- не заводить домашних животных;
- отказ от курения в семье.
источник