Физиотерапия при бронхиальной астме (БА) показана как при обострении, так и в период ремиссии. Во время приступа физиотерапевтические методики помогают купировать его симптомы. Физиолечение в этом случае назначают в составе комплексной терапии. В межприступный период оно позволяет снизить частоту обострений у пациентов с бронхиальной астмой.
Бронхиальная астма – это патология, при которой нарушается дыхание по причине спазма бронхиального дерева. Заболевание встречается у взрослых и детей. БА имеет наследственную предрасположенность. Для патологии характерна сезонность (связано с цветением растений), связь со стрессом. Болезнь имеет периоды обострения, которые сменяются ремиссией.
Болезнь развивается у пациентов с аллергией. Аллерген, попадающий в организм, провоцирует сильную иммунную реакцию. В бронхах нарастает отек слизистой, что приводит к сужению их просвета. Обострение способен вызывать стресс, а также реактивность бронхов на холодный воздух.
Симптоматика болезни характеризуется наличием затрудненного выдоха, который провоцирует одышку, появление свистящих хрипов (слышны на расстоянии). По окончании приступа удушья больного мучает сильный кашель, откашливается «стекловидная» мокрота.
Выделяют 4 стадии заболевания:
- Интермиттирующая (обострения 1 раз за неделю и реже, хорошо купируются, объем форсированного выдоха 80%).
- Персистирующая легкая (приступы 1 раз за неделю, менее 1 раза за сутки, ночью – 2 обострения за месяц, объем форсированного выдоха 80%, вариабельность 30%).
- Персистирующая средней тяжести (приступы ежедневные, ночью – 1 раз за 7 суток, требуют постоянного приема бронхолитиков, объем форсированного выдоха 80%, вариабельность 30%).
- Персистирующая тяжелая (приступ ежедневный, более 1 раза за сутки, ночью – больше чем 1 раз за неделю, объем форсированного выдоха 60 и меньше, вариабельность больше 30%).
Назначение физиолечения при бронхиальной астме преследует следующие цели: купирование приступов БА, а также предупреждение частых обострений заболевания. Наибольшее значение в лечении имеет ингаляционная терапия. Она позволяет купировать тяжелый приступ. Ее назначают для улучшения показателей вентиляции легких, снижения реактивности бронхиального дерева. Помимо ингаляционной терапии, пациентам показаны светолечение, магнитотерапия, лазеротерапия, диадинамотерапия, ДМВ-терапия, транскраниальная электростимуляция, массаж, электрофорез.
Во время обострения ингаляционная терапия помогает купировать приступы. Ее проводят при помощи небулайзеров. Эти приборы позволяют распылять лекарственный препарат в виде мелких частиц, которые хорошо проникают в мелкие бронхи.
- Компрессорные (струйные).
- Ультразвуковые.
- Электронно-сетчатые.
- Помимо небулайзеров, применяют ингаляционную систему «Легкое дыхание».
В острый период назначают ингаляции с бета-2-агонистами короткого действия (Сальбутамол, Фенотерол), М-холинолитиками короткого действия (Ипратропия бромид), Беродуал (комбинированный препарат обоих групп). Эти лекарства являются основными.
Также можно использовать ингаляции с Эуфиллином 2% в дозе 2 мл, Эфедрином гидрохлорида 3% 2 мл, Димедролом 1% 2 мл, Ацетилцистеином 10% 4 мл, Атропином (0,25-0,5 мл 0,1% раствора на 3-5 мл дистиллированной воды). Терапия Атропином не назначается при непереносимости лекарственного средства, легочной гипертензии, глаукоме, тахикардии.
Подготовительным этапом ингаляционной процедуры является проверка исправности небулайзера. Продолжительность одной процедуры составляет 10-15 минут. Процедуру в острый период чаще назначают в стационаре под контролем лечащего доктора. Во время проведения ингаляции пациент должен глубоко и медленно дышать. Выдох производится через нос.
Длительность ингаляционной курсовой терапии определяется данными пикфлоуметрии. Количество физиопроцедур в день зависит от тяжести состояния. При очень тяжелых формах заболевания к ингаляционной терапии добавляют глюкокортикостероидные гормоны инъекционно (Преднизолон, Метилпреднизолон, Гидрокортизон).
У пожилых пациентов с бронхиальной астмой часто возникают аритмии на фоне приема бронхолитиков. Астматикам этой возрастной группы показано использовать Беродуал, так как он оказывает меньшее аритмогенное воздействие в отличие от других бронхолитических препаратов.
У детей основными лекарствами являются Беродуал, Сальбутамол. Малышам ингаляционную процедуру проводят при помощи системы «Легкое дыхание», а также небулайзерами. Небулайзер позволяет применять практически все лекарственные препараты. Прибор мелко распыляет лекарство. Этот факт очень важен в лечении, потому что у ребенка бронхи намного уже, чем у взрослого.
Ингаляционная терапия всегда должна сопровождаться назначением системных лекарственных препаратов. Применение ингаляционных глюкокортикостероидов или бронхолитиков, как монотерапии, считается серьезной ошибкой. Неправильное ведение пациента ведет к учащению приступов удушья, повышению тяжести болезни.
При обострении удушья допустимо применять высокоимпульсную магнитотерапию. Для процедуры подойдут приборы: «АМТ2 АГС» или «АМИТ-01». Сеанс продолжается 10 минут. Курсовая терапия составляет 8 процедур.
Для лечения больных с БА применяют диадинамотерапию. Терапевтическая процедура заключается в воздействии двухполупериодным (2 минуты), а также модулированным (3 минуты) током. Полярность можно менять. Курс лечения 6 процедур.
Часто используют лазеротерапию инфракрасным спектром. Лазер направляют на проекцию позвоночника (грудные позвонки) с двух сторон, на область грудины по срединной линии, проекцию надпочечников. Продолжительность терапии 10 минут. Курсовое лечение составляет 10 сеансов.
Помимо этих физиопроцедур, показана ДМВ-терапия на проекцию надпочечников. Длительность одного сеанса составляет 8-15 минут. Детям процедура проводится от 8 до 12 минут, взрослым – 15 минут. Курс лечения – 10 процедур.
Активно назначают транскраниальную электростимуляцию. Электроды устанавливают на затылочную и лобную область. Продолжительность физиопроцедуры составляет 20 минут. Лечение осуществляют однократно за сутки. Курсовая терапия – 10 процедур.
Положительно действует массаж воротниковой зоны. В методике используют технику поглаживания, растирания, разминания, сдавление груди на этапе выдоха. Не следует применять вибрационный массаж. Детям младшего возраста проводится щадящий массаж, не вызывающий неприятных ощущений. Процедуры проводятся дважды за сутки. Продолжительность терапии составляет 10-12 сеансов.
В период ремиссии показана ингаляционная терапия лекарствами, рекомендованными в качестве поддерживающей терапии. Ингаляции проводят краткими или продолжительными курсами (в зависимости от тяжести). При ухудшении состояния можно использовать бронхолитики короткого действия.
Проводят ингаляционную терапию и минеральными водами. В день показаны 1-2 процедуры. Длительность одной ингаляции составляет 10-15 минут. Курс лечения от 10 до 30 сеансов.
УФ-облучение делают общее на всю поверхность тела. Курс терапии составляет 20 сеансов. Процедура позволяет стимулировать работу иммунной системы. Перед процедурой обязательно рассчитывают лучевую нагрузку (не более 2 биодоз).
При БА УВЧ выполняют на проекцию шейных симпатических узлов. Применяют слабую дозу. Длительность сеанса составляет до 10 минут. В день показано по 5-8 сеансов. Курсовая терапия рассчитывается индивидуально.
Накладывают парафиновые и озокеритовые аппликации на область между лопаток. Температура парафина (озокерита) должна быть 40-42° С. Малышам до года сеанс проводят не больше 10 минут. Детям до семилетнего возраста показано удерживать аппликации не более 15 минут. У детей 8-18 лет длительность терапии составляет до получаса.
Можно делать электрофорез хлористым кальцием (2%), а также аскорбиновой кислотой. Электроды устанавливают на задней поверхности плечевого пояса. Курс лечения составляет 10 суток. Активно используют в период ремиссии спелеотерапию, кумысолечение, электросон, аэроионотерапию, лечебные ванны (хлористо-натриевые).
Физиотерапия не показана при опухолевых процессах, гипертермии, острых воспалительных и инфекционных заболеваниях.
Физиотерапевтическое лечение при бронхиальной астме включает разные процедуры. Первым этапом в период обострения является ингаляционная терапия. После купирования приступа можно добавлять УФО, электрофорез, ванны и другие физиопроцедуры. Их применяют только в составе базисной терапии заболевания. Физиотерапия, как самостоятельный метод, не оказывает должного эффекта.
источник
Физиотерапевтические процедуры используются в качестве дополнительного метода терапии бронхиальной астмы. Они могут проводиться как в период обострения, так и в период отсутствия признаков недуга.
Выбор метода физиотерапии зависит от выраженности симптоматики. Особенно важны подобные мероприятия при обструктивном бронхите, крапивнице и поллинозе, поскольку эти болезни могут провоцировать обострение астмы.
В периоде ремиссии главной задачей лечения астматиков является повышение иммунитета. Для этого применяются как медикаментозные средства, так и физиотерапевтические процедуры. Они оказывают положительное воздействие не только на иммунную систему, но и на организм в целом. Поэтому обострение астмы переносится намного легче и его длительность значительно сокращается.
В этом случае также помогут физиотерапевтические мероприятия, которые комбинируют с лечением аптечными препаратами. Рассмотрим главные виды физиотерапевтических процедур.
Баротерапия заключается в воздействии на организм высокого или низкого давления. Для проведения процедуры пациент помещается в специальную камеру, которая плотно закрывается. К ней подсоединена система насосов, создающих высокое или низкое давление.
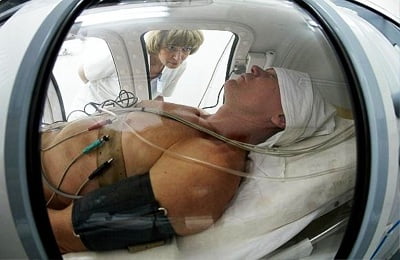
Первый вид предусматривает влияние определенного давления только на некоторые участки тела. При лечении в камерах общего действия воздействие проводится на весь организм.
Лечение в барокамере способствует улучшению легочной вентиляции — это особенно важно для людей, страдающих бронхиальной астмой, поскольку у них имеются хронические нарушения дыхательной функции. Кроме того, под действием пониженного давления улучшается кровоснабжение кожи и состояние слизистых оболочек респираторной системы, что ведет к ускорению обменных процессов в них. Под действием пониженного давления происходит вытеснение токсических веществ из крови.
Противопоказания к баротерапии:
- наличие инфекционного процесса любой локализации;
- склероз легочной ткани;
- наличие плевральных спаек;
-
дыхательная недостаточность;
- сердечная недостаточность;
- гипертония;
- хронические заболевания сердца;
- воспаление уха или слуховой трубы;
- грыжа позвоночника;
- опухоли матки;
- хронические заболевания центральной нервной системы.
к оглавлению ↑
Дыхательная гимнастика является еще одним важным методом физиотерапии, применяемым у астматиков. Благодаря ей улучшается:
- Насыщение организма кислородом;
- Выведение углекислого газа.
Дыхательная гимнастика проводится различными методами:
- Самый простой из них – подышать воздухом в течение 10-15 минут. Для этого можно выйти на улицу или просто открыть окно. С осторожностью эту процедуру следует выполнять зимой. Холодный воздух может только усугубить течение недуга. В этом случае длительность подобного мероприятия нужно сократить до 3-5 минут.
-
Второй способ дыхательной гимнастики заключается в правильном распределении вдоха и выхода. Вдох должен быть глубоким, но делать его нужно медленно. При этом следует поднимать плечевой пояс. С выдохом все наоборот. Его нужно делать быстро, опуская в это время плечи.
- Следующее дыхательное упражнение – глубокий вдох и одновременный подъем рук. При этом вдох и движения рук должны быть быстрыми. Выдох следует делать медленно, опуская при этом руки. Подобные процедуры проводятся в утреннее и вечернее время.
Дыхательную гимнастику нельзя делать в следующих случаях:
- при наличии тяжелых заболеваний любого органа;
- при высокой температуре тела;
- в период восстановления после травм головы;
- при шейном остеохондрозе в период обострения;
- при глаукоме;
- при остром тромбофлебите;
- при наличии камней в почках;
- при тяжелых болезнях сердца;
- при высоком артериальном или внутричерепном давлении.
Водные процедуры показаны астматикам в период отсутствия симптомов. Самым простым мероприятием является растирание водой, используя махровое полотенце. Сначала нужно двигаться медленно, не сильно прижимая полотенце к телу. Постепенно темп и силу следует нарастить.

Кроме того, можно делать горячие ванные для рук и ног. При этом ноги опускают в тазик с более горячей водой, а руки в емкость с водой, температура которой на 3-4 градуса ниже. Такая процедура расширяет сосуды и способствует выведению множества аллергенов, которые часто являются причиной астмы. Также хороший эффект дает плаванье, во время которого укрепляются мышцы шеи, плечевого пояса и позвоночного столба.
Как и все другие физиотерапевтические мероприятия, водные процедуры имеют некоторые противопоказания. Их нельзя проводить в первые полгода после перенесенного инфаркта миокарда или инсульта. Также запрещено делать водные процедуры при:
- наличии тяжелых хронических недугов сердца;
- тромбофлебите;
- инфекционных заболеваниях в острый период.
Чтобы улучшить дренажную функцию бронхов, назначается электрофорез с применением бронходилататоров. Таким же эффектом обладает фонофорез – воздействие ультразвуком.
Его направляют вдоль позвоночного столба и нижних двух ребер. Кроме того, паравертебральный фонофорез комбинируют с такими процедурами, как:
-
фонофорез области груди с применением гидрокортизона;
- внутриносовой электрофорез;
- электроанальгезия.
Улучшить состояние бронхов поможет магнитотерапия. Благодаря ей нормализуется состояние дыхательной системы, и повышается иммунитет. Повысить сопротивляемость организма можно с помощью ультрафиолетовых лучей. Использование волн низкой частоты является одним из самых современных физиотерапевтических методов лечения патологий бронхов и легких.
Подобные процедуры противопоказаны в следующих случаях:
- при опухолях, независимо от их локализации;
- при сердечной недостаточности;
- при наличии кардиостимулятора;
- при воспалении в острой фазе;
- при повышенной температуре;
- при нарушении свертываемости крови;
- при заболеваниях кожи;
- при тяжелых патологиях печени и почек.
к оглавлению ↑
Немаловажную роль в лечении астмы принадлежит климатотерапии. Особенно часто она применяется у детей. Малышей, страдающей астмой, в период отсутствия симптомов отправляют на морские курорты. Этот метод физиотерапии способствует укреплению иммунитета и улучшению состояния слизистых оболочек дыхательных путей.
- восстанавливает дыхательную функцию;
- купирует приступы;
- улучшает переносимость физических нагрузок в период отсутствия симптомов.
При бронхиальной астме используются различные техники массажа:
- Классический массаж предусматривает воздействие на грудную, шейную, воротниковую области и спину. В конце проводится дыхательная гимнастика. Пациент ложится на спину, массажист поглаживает грудную клетку движениями снизу вверх, затем круговыми, поглаживающими и потряхивающими движениями разминает грудные мышцы. Таким же способом разминают межреберную мускулатуру. Затем пациент переворачивается на живот и делается массаж шеи, воротниковой зоны и грудной части спины. Дыхательную гимнастику следует выполнять в сидячем или стоячем положении.
- Сегментарный массаж целесообразно делать в период ремиссии. Он нормализует дыхание и предупреждает приступы бронхиальной астмы. При сегментарном массаже проводится воздействие на рефлекторные зоны, которые находятся на спине. Сначала массажист поглаживает сегмент, находящийся в нижней части легкого. Затем он переходит на спину, поглаживая ее вдоль позвоночного столба. Заканчивается процедура воздействием на лопатки и область вокруг них.
-
Массаж асимметрических зон можно делать людям, не страдающим гипертонией или острыми легочными заболеваниями. Массажист воздействует на несколько областей. Две из них находятся на спине, а две на передней поверхности грудной клетки. Во время процедуры используются растирающие, разминающие и вибрационные движения.
- С помощью перкуссионного массажа можно облегчить дыхание и улучшить откашливание бронхиального секрета. Во время манипуляции сокращаются грудные мышцы, что оказывает благоприятное воздействие на центр дыхания, находящийся в стволе головного мозга. Перкуссионный массаж выполняется в сидячем или лежачем положении. Массажист ставит ладонь на пораженную область и наносит по ней удары другой рукой, сжатой в кулак.
- Точечный массаж заключается в выявлении болезненных участков с последующим надавливанием на них. Процедуру проводят с помощью большого или среднего пальца. При этом делаются только вращательные движения. Во время первого сеанса можно надавливать максимум на 5 точек. При хорошем самочувствии пациента их количество наращивают с каждым сеансом, доходя до 20.
Физиотерапия при бронхиальной астме не является основным методом лечения недуга. Однако она способствует укреплению иммунитета и улучшению состояния дыхательных путей. Благодаря этому периоды ремиссии становятся более длительными, а обострения проходят значительно быстрее.
источник
Бронхиальная астма – неизлечимая болезнь. Ее терапия при обострении проводится в условиях стационара. В таких случаях роль медицинской сестры в лечении бронхиальной астмы – создание необходимых условий для нормализации состояния пациента.
Особенно это касается детей, которым труднее, чем взрослым, справляться с приступами. Поэтому планомерное выполнение всех этапов сестринского процесса при бронхиальной астме благотворно скажется на общем ходе терапии.
Осуществление сестринского ухода при бронхиальной астме связано с вмешательствами трех видов:
- Независимые. Выполняются медсестрой по своему усмотрению. В эту категорию попадают процедуры по измерению давления и пульса, оказание помощи в составлении диетического меню и т. д.
- Зависимые. Зависимые сестринские вмешательства осуществляются только по согласованию с врачом, который на этот момент занимается лечением данного пациента (например, назначение определенных лекарственных препаратов).
- Взаимозависимые. Вмешательство взаимозависимого типа может осуществляться только в составе бригады медицинских работников. Сюда относится получение консультации от специалиста другого профиля, проведение лабораторных исследований и т. д.
Работа медсестры при взаимодействии с больными бронхиальной астмой осуществляется поэтапно.
Основные задачи медицинской сестры при уходе за пациентами с бронхиальной астмой:
- своевременная реакция на начало приступа;
- оказание квалифицированной помощи;
- выявление причин астматических приступов и потребностей больного (информация используется, чтобы обеспечить максимально эффективное решение проблемы пациента);
- обучение больного навыкам самопомощи, которые позволят справиться с приступом в отсутствие медработников.
Цель при этом лишь одна: всестороннее облегчение состояния астматика и оказание помощи в преодолении астматического приступа.
При бронхиальной астме сестринский процесс включает следующие этапы:
- сбор сведений;
- определение проблемных моментов;
- исключение болезней со схожей симптоматикой;
- уход за пациентом, проходящим лечение в условиях стационара;
- выполнение врачебных назначений и отслеживание прогресса в лечении.
Итогом всей работы должна стать оценка эффективности оказываемого ухода.
Основной субъективный метод сбора информации на начальных этапах лечения — беседа с пациентом. При этом больные с бронхиальной астмой обычно жалуются на следующие проявления заболевания:
- затрудненность дыхания;
- кашель (становящийся особенно сильным утром и вечером);
- повышенную температуру (начало заболевания проходит остро);
- одышку;
- свистящее дыхание (наблюдается периодически).
Также проводится опрос родственников на предмет наличия у них этого недуга, чтобы подтвердить или опровергнуть предположение о том, что появление астмы связано с наследственной предрасположенностью.
Далее медицинская сестра выясняет следующую информацию о приступах удушья:
- насколько часто они повторяются;
- при каких обстоятельствах;
- чем провоцируются;
- насколько интенсивными могут быть;
- проходят ли без постороннего вмешательства (если нет, то какие медикаментозные препараты применяются).
Также она уточняет, есть ли у астматика аллергия.
К объективным методам сбора данных относится осмотр больного в момент приступа. В этом случае у пациента наблюдаются следующие симптомы:
- громкое дыхание, сопровождаемое хрипами и свистами;
- одышка;
- раздувание крыльев носа;
- цианоз (посинение кожных покровов) в области носогубного треугольника;
- приступообразный кашель;
- отхождение вязкой мокроты;
- характерное положение тела (больной сидит, опираясь руками о горизонтальную поверхность).
Также в обязанности сестры входит измерение артериального давления и пульса больного.
В итоге на основании данных, полученных в результате опросов и обследования, медсестра совместно с лечащим врачом должна составить план, в соответствии с которым больному будет обеспечена помощь в решении проблем и необходимый уход.
Прежде всего речь идет о проблемах с обеспечением жизненных потребностей:
- ограниченность меню (если было выявлено, что пищевые аллергены повлияли на развитие астмы);
- приступы удушья и одышки, мешающие нормальному дыханию;
- нарушения сна, связанные с ночными астматическими приступами;
- ограничения физической активности (физическая нагрузка может спровоцировать удушье).
Также учитывается социально-психологический аспект:
- общая подавленность, обусловленная фактом наличия болезни;
- страхи, связанные с возможностью внезапного начала очередного приступа;
- проблемы с общением (обусловлены тем, что в процессе разговора усиливается одышка, а сильные эмоции провоцируют приступы удушья);
- ограничение трудоспособности (работа, связанная физическими или эмоциональными нагрузками, контактом с аллергенами, астматикам противопоказана);
- развитие депрессии из-за невозможности самореализации.
Кроме того, может наблюдаться уход в болезнь: человек требует особого ухода и помощи, даже если нет приступа или иных проблем, полагает, что из-за заболевания он не может заботиться о себе самостоятельно.
Если говорить кратко, то основная проблема больного при бронхиальной астме – это невозможность в полной мере удовлетворить потребность:
- в еде;
- во сне;
- в дыхании;
- полноценного отдыха;
- в общении.
Задача медсестры – помочь больному преодолеть эти сложности.
В период нахождения больного на стационарном лечении сестринский процесс направлен на стабилизацию состояния пациента. С этой целью контролируется режим дня, питания, досуга астматика и обеспечиваются благоприятные для него условия жизни в палате.
В случае необходимости медсестра осуществляет дополнительный уход за пациентом, когда он ест или выполняет гигиенические процедуры (обычно это касается детей). Также требуется выполнять назначения лечащего врача и отмечать, насколько эффективно лечение.
Данный тип взаимодействия с пациентами относится независимым вмешательствам и включает беседы с самим пациентом (если он взрослый) или его родителями (если речь идет о ребенке).
В ходе бесед пациенту (или его родителям) сообщается информация:
- о возможных причинах развития астмы;
- об особенностях терапии;
- о необходимости выполнять рекомендации врача;
- о возможных методах профилактики осложнений.
Также часто приходится убеждать астматика и его родных в том, лечение в условиях стационара, выполнение всех правил и назначений действительно необходимо.
Чтобы не допустить ухудшения состояния пациентов, необходимо убедиться, что они и их родственники хорошо осознают, насколько важно соблюдать гипоаллергенную диету не только при нахождении в стенах медицинского учреждения, но и после выписки.
Медицинская сестра обеспечивает пациенту комфортные условия жизни в палате, отслеживая:
- своевременность проведения влажной уборки;
- систематичность проветриваний;
- регулярность смены постельного белья.
Помимо этого, в помещении должно быть спокойно и тихо. Это позволит нормализовать сон больного.
С пациентом (и его родителями, если это ребенок) проводятся беседы касательно правил и необходимости осуществления гигиенических процедур. Родственников просят принести больному:
- зубную пасту и щетку;
- расческу;
- чистое сменное белье.
Также следует порекомендовать родным астматика, проходящего лечение в условиях стационара, обеспечить его книгами или иными вещами, способными отвлечь и скрасить досуг. Это особенно касается детей, которые должны активно познавать и изучать мир даже в период лечения. Также не следует забывать о потребности больного в общении.
В случае с ребенком наблюдение продолжает осуществляться в тот момент, когда он ест, одевается и т. д., чтобы при возникновении затруднений медсестра могла своевременно оказать ему необходимую помощь.
Важной составляющей сестринского процесса при бронхиальной астме является проведение базисной терапии. Медсестра должна не только сама точно следовать рекомендациям врача, но и обратить внимание подопечного на то, насколько важно принимать медикаментозные препараты. Также его информируют о возможных побочных эффектах лекарственной терапии.
Кроме того, медицинская сестра:
- обучает пациента навыкам ведения дневника самоконтроля и применения ингаляционных устройств;
- сопровождает больного на диагностические мероприятия;
- оказывает посильную психологическую поддержку астматику и его родственникам;
- внимательно следит за состоянием подопечного, чтобы своевременно распознать побочные эффекты применения лекарственных средств;
- оповещает лечащего врача о неэффективности назначенной терапии (если это имеет место) и просит откорректировать назначение.
В обязанности медицинской сестры входят регулярные опросы больного касательно его самочувствия. Кроме того, она ежедневно:
- выслушивает жалобы больного;
- измеряет его температуру тела;
- определяет число сердечных сокращений и частоту дыхания;
- контролирует состояние астматика при приступах одышки и кашля.
Об ухудшении состояния пациента нужно незамедлительно оповестить лечащего доктора.
При правильной организации сестринского ухода лечение завершается улучшением состояния, за которым следует выписка из больницы. Однако во избежание обострений и осложнений, даже оказавшись дома, больной должен следовать всем рекомендациям доктора.
Один из важных этапов сестринского процесса — оказание помощи во время астматических приступов.
Если пациент ощущает удушье, медсестра должна выполнить следующие действия:
- устранить аллерген, который вызвал аллергическую реакцию, в данном случае удушье (если он есть);
- использовать бронхорасширяющее средство;
- дать больному горячее щелочное питье;
- сделать горчичную ванну для ног.
Если после всех принятых мер приступ не прекратился, тогда пациенту с бронхиальной астмой дают антигистаминное (противоаллергическое) лекарство и подкожно вводят симпатомиметики.
Среднетяжелые и тяжелые приступы купируют внутривенным введением глюкокортикоидов. Эта манипуляция проводится только в условиях стационара и под наблюдением врача. Данные меры помогут предотвратить возможные тяжелые последствия.
Однако этим сестринская помощь при бронхиальной астме не ограничивается. Иногда терапевтические действия не дают желаемого результата, и приступ непрерывно продолжается на протяжении нескольких дней либо повторяется вновь после кратковременного, но ощутимого облегчения.
Это свидетельствует о том, что бронхи больного закупорены слизью, что может привести к синдрому «немого легкого» и последующему развитию астматического статуса. Последний является тяжелой формой удушья, обусловленного диффузным нарушением проходимости бронхов.
Лицам с астматическим статусом не помогают медицинские препараты, которые ранее были эффективны. Более того, они могут даже ухудшить состояние больного. Поэтому медсестра должна действовать спокойно и быстро:
- запретить астматику пользоваться карманным ингалятором;
- предложить горячее щелочное питье;
- устроить пациента максимально удобно;
- обеспечить подачу увлажненного кислорода.
При отсутствии помощи состояние больного будет усугубляться, пока пациент не впадет в кому или не умрет.
Осуществление сестринского ухода при бронхиальной астме у детей имеет ряд особенностей:
- разговор с пациентом всегда ведется убедительным, но мягким и спокойным тоном (это помогает избежать появления страха, который спровоцирует удушье);
- между медсестрой и ребенком выстраиваются доверительные отношения;
- родителей обучают, как справляться с паникой во время приступов астмы у малыша, настраиваться на оперативную помощь и самостоятельно снимать приступ;
- во время удушья ребенку не только придают сидячее положение, но и дополнительно поддерживают его;
- для ингаляций используют препараты с сальбутамолом.
Кроме того, медицинской сестре нужно быть особенно внимательной с детьми при приступе гипоксии, которая у них часто сопровождается резким снижением артериального давления. При выявлении такого симптома рекомендуется ввести пациенту внутримышечно стимуляторы ЦНС.
Правильный уход за пациентом позволяет быстрее добиться улучшения его состояния. После выписки из стационара астматик все равно должен регулярно наблюдаться у лечащего врача — аллерголога и терапевта (или педиатра, если речь о ребенке).
Подготовленный пациент должен уметь справляться со страхом удушья и знать, какие действия необходимо предпринимать в момент приступа. Также ему должно быть известно, как и когда следует применять медицинские препараты, какое действие (в том числе побочное) они оказывают.
Накануне выписки медсестра дополнительно инструктирует подопечного по вопросам здорового и рационального питания, а также дает рекомендации касательно соблюдения режима дня. Важный момент — проверка умения больного пользоваться карманным ингалятором.
источник
Существует множество заболеваний, которые представляют опасность для жизни человека. Одним из них является бронхиальная астма. Вылечить данную патологию полностью нельзя, но можно держать под контролем. Опасность представляют приступы, которые начинаются неожиданно. Многие пациенты научились справляться с приступами в домашних условиях. Особенно тяжело детям, ведь они не всегда понимают и могут объяснить, что с ними происходит. В такие моменты необходима медицинская помощь. Рассмотрим, в чем заключается сестринский уход при бронхиальной астме. Каковы его принципы и особенности?
Несколько слов о самой болезни. Бронхиальная астма относится к аллергическим заболеваниям. Источником могут стать продукты, пыль, пыльца растений, шерсть животных. Стойкий аллергический воспалительный процесс дыхательных путей захватывает слизистую носа и распространяется до самых мелких бронхов и бронхиол. Один из характеризующих признаков патологии — это приступы удушья. На то, как будет развиваться болезнь, влияет множество разных факторов. К таким относят:
- Наследственную предрасположенность.
- Повышенную чувствительность бронхов.
- Повышенное количество иммуноглобулинов Е.
Бронхиальная астма часто встречается в детском возрасте. И одной из причин развития патологии являются частые респираторные заболевания. В этом случае сестринский уход при атопической бронхиальной астме включает информирование взрослых о важности профилактики простудных заболеваний. Если болезнь не проходит продолжительное время, то это может привести к инвалидизации ребенка в самых тяжелых формах, даже к смерти.
Для каждого случая лечение подбирается индивидуально. В него входит:
- Соблюдение диеты.
- Проведение медикаментозной терапии.
В силу того, что приступы повторяются и представляют опасность для жизни, родители больных детей и взрослые должны уметь пользоваться ингалятором. Обучить этому обязана медицинская сестра. В чем заключается сестринский уход при бронхиальной астме, рассмотрим далее.
Необходимо соблюдать при таком заболевании, как бронхиальная астма, уход и сестринский процесс в отношении пациента. Это залог скорейшего выздоровления и снижения частоты приступов болезни.
Хочется отметить, что сестринский уход может быть:
- Зависимым. Медсестра выполняет указания врача.
- Взаимозависимым. Процесс осуществляет вся медицинская бригада.
- Независимым. Медсестра действует самостоятельно.
Рассмотрим этапы сестринского процесса при бронхиальной астме:
1. Опрос пациента и сбор информации о развитии заболевания. Важно получить следующие данные:
- В случае с детьми, опрашивают родителей или родственников.
- Выявление сопутствующих патологий у пациента.
- Наличие аллергических заболеваний у родителей или родственников.
- Непереносимость лекарственных препаратов.
- Выясняют, как часто случаются приступы, свистящее дыхание, отдышка.
- Характер кашля в утренние и ночные часы.
2. Проводят осмотр пациента:
- Занятая поза пациента.
- Состояние кожных покровов.
- Имеются ли хрипы.
- Каков характер отдышки.
Характер сердечного ритма.
3. Выделяют имеющиеся проблемы у пациента:
- Нарушение дыхания.
- Отсутствие аппетита.
- Проблемы со сном.
- Имеется ли отдышка.
- Кашель с вязкой мокротой.
- Тахикардия. При этом возрастает риск развития пневмоторекса, сердечной недостаточности, эмфиземы, ателектаза.
4. Планируется оптимальный уход за пациентом, который согласовывается с лечащим врачом.
5. Реализация плана, а именно, сестринский уход за пациентами с бронхиальной астмой.
6. Оценивание результата ухода, прогноз для пациента на будущее.
Далее рассмотрим действия медицинской сестры в условиях стационара.
Сестринский уход в стационаре должен состоять из следующих пунктов:
- Оказывать психологическую поддержку пациенту. Следить за соблюдением режима дня. Расширять багаж знаний о бронхиальной астме, о ее профилактике и особенностях лечения.
- Необходимо организовать правильный рацион и осуществлять контроль за соблюдением режима питания.
- Правильно организовать досуг пациента.
- В палате должна проводиться регулярная влажная уборка, проветривание. Это существенно снизит риск развития приступов у пациента. Контролировать регулярную смену белья.
Сестринский уход при бронхиальной астме будет эффективным при соблюдении всех этапов.
Как указано выше, у пациента при бронхиальной астме есть проблемы, угрожающие и усложняющие жизнь, которые уметь решать входит в обязанности медицинской сестры. Перечислим еще раз эти проблемы:
Все эти состояния существует вероятность перенести при бронхиальной астме. Как необходимо действовать в таких ситуациях, в чем заключается сестринский уход?
При кашле с мокротой действия должны быть следующими:
- Обеспечить введение бронходилататоров при помощи небулайзера.
- Своевременно давать муколитики перорально, назначенные врачом.
- Оказывать содействие в использовании ингалятора. Может быть «Амброксол», « Ацитилцистеин».
- Контролировать выход секрета у тяжелобольных пациентов.
- Фиксировать в листе наблюдения: частоту и особенности дыхания, цвет кожных покровов, характер отделяемого секрета.
Действия при панике у больного бронхиальной астмой.
В начале приступа пациентов охватывает чувство паники, страх удушья. Сестринский уход заключается в следующих шагах:
- Провести спокойную и убедительную беседу спациентом, объяснить механизм возникновения.
Сестринский уход при бронхиальной астме у детей обязательно включает обучение родителей. Контролировать свои эмоции и спокойно приступать к оперативной помощи. А также снимать стресс у ребенка.
Далее рассмотрим сестринский уход в решении более сложных ситуаций.
Состояние дыхательной недостаточности характеризуется учащением пульса, поднятием артериального давления, приступами тахикардии. Сестринский уход заключается в контролировании сердечных показателей и нормализации их в течение суток. Контроль необходимо сохранять после приступа еще час. Возможно назначение врачом «Нефидипина» или «Кордафена». Нельзя в такие периоды назначать бетаблокаторы.
Удушье является довольно опасным для пациента состоянием. В чем заключается сестринский уход в таких случаях:
- Помочь человеку занять сидячее положение.
- Ослабить ворот, освободить от тесной одежды.
- В помещение обеспечить хороший приток воздуха.
- Провести ингаляцию с препаратом «Атровент» для взрослых, для детей используют «Сальбутамол».
- Только по назначению врача вводить «Эуфиллин».
- Необходимо подготовить кислородный аппарат, если ситуация усугубится.
Если наблюдается гипоксия у пациента, сестра должна проводить повторные кислородные ингаляции. В течение суток вести наблюдение за пациентом. У ребенка при гипоксии, как правило, может сильно снизиться артериальное давление. В этом случае необходимо ввести «Кордиамин» или «Этимизол» внутримышечно. После инъекций важно следить за такими показателями, как пульс, давление, температура, дыхание. Сестринский уход при бронхиальной астме в моменты обострений играет самую важную роль, так как есть угроза жизни пациента. От поведения медицинского персонала зависит жизнь пациента.
Сестринский уход при бронхиальной астме у детей основывается на активной работе с родителями:
- Необходимо провести беседу с родителями о необходимости стационарного лечения. Также о важности исполнения всех предписаний врача, о возможных осложнениях. Рассказать о соблюдении щадящего режима ребенком, особенно, что касается органов дыхания.
- Родители должны способствовать соблюдению диеты ребенком.
- Маме и папе необходимо объяснить важность эмоционального состояния малыша. Нервные стрессы и перенапряжение повышают риск развития приступа.
- Если ребенок проходит лечение в стационаре, пусть с ним будут его любимые книги, игрушки.
- Необходимо осуществлять контроль над проведением влажной уборки, проветривания, соблюдением гигиенических процедур.
- Важно обучить родителей пользоваться ингалятором и вести дневник контроля над состоянием ребенка. При прохождении процедур сестра должна присутствовать и осуществлять контроль над их проведением.
- По окончании стационарного лечения медсестра должна объяснить ребенку и родителям важность соблюдения диеты, предписаний врача и регулярных осмотров.
Бронхиальной астмой болеют не только дети, но и взрослые. Рассмотрим особенности ухода за ними.
Сестринский уход при бронхиальной астме у взрослых заключается в следующем:
- Обеспечение соблюдения палатного режима пациентом.
- Своевременно проветривать и осуществлять влажную уборку помещения.
- Эффективность лечения поддерживать соблюдением гипоаллергенной диеты, следить за тем, что приносят родственники больному, провести с ними на этот счет беседу, чтобы исключить любые аллергены.
- Регулярно проводить наблюдения и фиксировать их в специальном журнале. За ЧСС, артериальным давлением, температурой, цветом кожных покровов, частотой дыхания.
- Обучить пользоваться карманным ингалятором.
Приступ может начаться неожиданно и быстро развиваться. Появляется отдышка, кожные покровы синеют, дыхание становится свистящим, шумным.
Действие сестры в таких случаях заключаются в следующем:
- Прежде всего, обеспечить приток воздуха.
- Ввести внутривенно «Эуфиллин» с изотоническим раствором «Хлорида натрия».
- Необходимо выяснить, сколько раз использовал пациент ингалятор, и какой, чтобы не ухудшить состояние пациента из-за передозировки препарата.
- Если пульс выше 90 ударов в минуту, необходимо введение «Строфантина», «Коргликона» подкожно или «Эфедрина» внутримышечно.
- Провести ингаляцию с препаратом «Астмопент», «Сальбутамол».
- Ингаляции с увлажненным кислородом.
- Регулярно измерять пульс, следить за кашлем, отхождением мокроты, за дыханием и АД.
Все препараты медицинская сестра должна вводить строго по назначению врача. Если приступ затягивается, и проводимая терапия не оказывает должного эффекта, такое состояние называется астматическим статусом.
Это приступ удушья в затянувшейся форме. Этому состоянию характерны еще такие признаки:
- Дыхательная недостаточность.
- Бронхолитики не оказывают должного эффекта.
- Дыхание шумное.
- Синюшность кожных покровов и слизистой.
- Одутловатость лица.
- Артериальное давление низкое, при этом наблюдается тахикардия.
- Также можно заметить заторможенность пациента.
При таких симптомах необходима срочная реанимация пациента. Сестринский уход при бронхиальной астме в реанимации заключается в следующем:
- Запретить применение карманного ингалятора.
- Провести кислородную терапию.
- Провести инфузионную терапию.
- Ввести «Эуффилин» внутривенно.
- «Гепарин» внутривенно.
- «Преднизадол» внутривенно каждые 4 часа.
Особенности сестринского ухода при бронхиальной астме заключаются в умении сохранять спокойствие, выполнять указания врача, не допускать состояния паники у пациента. Также сестра должна уметь обращаться с инновационными техническими средствами и применять новые методики в оказании помощи.
Для того чтобы проводить реанимационные действия, она должна иметь специальное образование.
Очень большую роль играет сестринский уход за больными бронхиальной астмой. Именно медсестра ведет наблюдение, замечая и фиксируя все изменения. Выделим несколько целей, в которых заключается сестринский уход:
- Снизить или исключить приступы в ночное время.
- Исключить обращения за неотложной помощью.
- Обострения снизить до минимума.
- Нормализовать функцию легких.
- Снизить риск проявления побочных реакций от противоастматических препаратов.
- Достигнуть долгого периода ремиссии.
Цели достигаются при грамотном выполнении всех этапов сестринского ухода за больным бронхиальной астмой. Это очень важно.
Принципы сестринского ухода при бронхиальной астме следующие:
- Улучшение качества жизни пациента.
- Облегчение состояния.
- Подготовка пациента к возможным методам исследования.
- Выполнение врачебных предписаний.
- Устранение внешних раздражителей.
- Недопущение нервного возбуждения и переутомлений.
- Помощь в адаптации в социуме.
- Проведение профилактических мер обострения заболевания.
Из статьи видно, как важен сестринский уход при бронхиальной астме. Медицина не стоит на месте, методы лечения болезни совершенствуются. Разработаны обучающие программы по купированию приступов для детей и родителей. Они заметно уменьшают число обострений, примерно в 2,5 раза. Это улучшает качество жизни пациентов и повышает эффективность лечения.
источник
Астма является хроническим заболеванием, основа этого недуга — неинфекционное воспаление в дыхательных путях. Развитию бронхиальной астмы способствуют как внешние, так и внутренние раздражительные факторы. К ряду внешних факторов относятся различные аллергены, а также химические, механические и погодные факторы. К этому списку можно отнести и стрессовые ситуации, и физические перегрузки. Самым распространённым фактором является аллергия на пыль.
К внутренним факторам развития бронхиальной астмы относятся дефекты эндокринной и иммунной системы, также причиной может быть реактивность бронхов и отклонение в чувствительности, это может носить наследственный характер.
Бронхиальная астма — это заболевание бронхиального дерева воспалительной иммунно-аллергической природы, характеризующееся хроническим, приступообразным течением в виде бронхообструктивного синдрома и удушья. Эта болезнь стала действительно серьезной проблемой общества, так как отличается прогрессивным течением. Её очень тяжело излечить полностью.
Воспаление бронхов при бронхиальной астме характеризуется строгой специфичностью по сравнению с другими видами воспалительных процессов данной локализации. В его патогенетической основе лежит аллергический компонент на фоне, имеющегося в организме, иммунного дисбаланса. Эта особенность заболевания объясняет приступообразность его течения.
К базовому аллергическому компоненту присоединяется масса других факторов, которые и придают бронхиальной астме её характеристики:
- Гиперреактивность гладкомышечных компонентов бронхиальной стенки. Любые раздражительные влияния на слизистую бронхов заканчиваются бронхоспазмом;
- Определенные факторы внешней среды способны вызвать массивный выброс медиаторов воспаления и аллергии исключительно в пределах бронхиального дерева. Общих аллергических проявлений при этом никогда не возникает;
- Основным воспалительным проявлением является отек слизистой оболочки. Эта особенность при бронхиальной астме приводит к усугублению нарушения проходимости бронхов;
- Скудное слизеобразование. Приступ удушья при бронхиальной астме характеризуется отсутствием мокроты при кашле или её скудностью;
- Поражаются преимущественно средние и мелкие бронхи, лишенные хрящевого каркаса;
- Обязательно возникает патологическая трансформация легочной ткани на фоне нарушения её вентиляции;
Выделяют несколько стадий этого заболевания, в основе которых лежит обратимость бронхиальной обструкции и частота приступов удушья. Чем более они часты и длительны, тем выше стадия.
В диагнозе бронхиальной астмы они встречаются под такими названиями:
- Легкое течение или интермитирующая;
- Среднетяжелое течение или персистенция легкой степени;
- Тяжелое течение или персистенция средней степени;
- Крайне тяжелое течение или тяжелая персистирующая астма.
На основе приведенных данных бронхиальную астму можно охарактеризовать, как хронический вялотекущий воспалительный процесс в бронхах, в основе обострений которого лежит внезапно развивающийся приступ бронхиальной обструкции с удушьем по типу аллергической реакции на раздражающие факторы окружающей среды. В начальных стадиях процесса эти приступы быстро возникают и точно также быстро купируются. С течением времени они становятся более частыми и менее чувствительны к проводимому лечению.
Успешность лечения бронхиальной астмы очень часто определяется своевременностью выявления этого заболевания.
К ранним признакам болезни относятся такие симптомы:
- Одышка или удушье. Они возникают, как на фоне полного благополучия и покоя в ночное время, так и при физической нагрузке, пребывании в условиях вдыхания загрязненного воздуха, дыма, комнатной пыли, пыльцы цветущих растений, смене температуры воздуха. Главное — это их внезапность по типу приступа;
- Кашель. Типичным для астматического приступа считается сухой его тип. Он возникает синхронно с одышкой и характеризуется надсадностью. Больной, как будто хочет, что-то откашлять, но не может этого сделать. Только в конце приступа кашель может приобретать влажный характер, сопровождаясь отхождением скудного количества прозрачной мокроты слизистого типа;
- Частое поверхностное дыхание с удлинением выдоха. Во время приступа бронхиальной астмы больные жалуются не столько на затруднение вдоха, сколько на невозможность полноценного выдоха, который становится продолжительным и требует больших усилий для его осуществления;
- Хрипы при дыхании. Они всегда сухие по типу свистящих. В некоторых случаях, даже дистанционные и выслушать их можно на расстоянии от больного. При аускультации они слышны ещё лучше;
- Характерное положение больного во время приступа. В медицине эту позу называют ортопноэ. При этом больные усаживаются, опуская ноги, крепко хватаются руками за кровать. Такая фиксация вспомогательной мускулатуры конечностей помогает грудной клетке в реализации выдоха.
Первым сигналом повышенной реактивности бронхов могут стать лишь некоторые из типичных симптомов бронхиальной астмы, характеризующих её приступ, особенно при возникновении ночью. Они могут появляться на очень короткое время, самостоятельно проходить и длительное время не беспокоить больного повторно. Только со временем симптомы приобретают прогрессирующее течение. Крайне важно не упустить этот период мнимого благополучия и обращаться к специалистам, независимо от количества и продолжительности приступов.
Бронхиальная астма любой степени тяжести в начальных стадиях своего развития не вызывает общих нарушений в организме. Но со временем они обязательно возникают, что проявляется в виде симптомов:
- Общая слабость и недомогание. Во время приступа никто из больных не способен выполнять любые активные движения, так как они усиливают дыхательную недостаточность. Все, что остается пациенту — принять позу ортопноэ. В межприступном периоде астмы с легким течением выносливость больных к физическим нагрузкам не нарушена. Чем тяжелее течение болезни, тем в большей степени выражены эти нарушения;
- Акроцианоз и диффузная синюшность кожи. Эти симптомы характеризуют тяжелую степень бронхиальной астмы и говорят о прогрессировании дыхательной недостаточности в организме;
- Тахикардия. Во время приступа количество сокращений сердца увеличивается до 120−130 ударов/мин. В межприступном периоде при тяжелой и астме средней тяжести сохраняется незначительная тахикардия в пределах 90 уд/мин;
- Дистрофические изменения ногтей в виде их выбухания по типу часовых стекол и дистальных пальцевых фаланг в виде утолщения по типу барабанных палочек;
- Признаки эмфиземы легких. Это состояние является типичным для бронхиальной астмы с длительным стажем заболевания или тяжелым течением. Проявляется в виде расширения грудной клетки в объеме, выбухания надключичных областей, расширения перкуторных легочных границ, ослабления дыхания при аускультации;
- Признаки легочного сердца. Характеризуют тяжелую бронхиальную астму, которая привела к легочной гипертензии в малом круге. Как результат — увеличение сердца за счет правых камер, акцент второго тона над клапаном легочной артерии;
- Головная боль и головокружение. Относятся к признакам дыхательной недостаточности при бронхиальной астме;
- Склонность к различным аллергическим реакциям и болезням (ринит, атопический дерматит, псориаз, экзема);
к содержанию ↑
Причин, по которым мелкие бронхи приобретают повышенную раздражительность, очень много. Некоторые из них выступают в качестве фоновых состояний, поддерживающих воспаление и аллергизацию, а некоторые непосредственно провоцируют астматический приступ. У каждого больного это индивидуально.
- Наследственная предрасположенность. Люди, болеющие бронхиальной астмой, имеют повышенный риск возникновения этого заболевания у своих детей. Отягощение наследственного анамнеза отмечается у трети больных с астмой. Такая разновидность заболевания носит атопический характер. Очень тяжело проследить факторы, которые провоцируют приступы удушья. Такая астма может развиваться в любом возрасте, как детском, так и зрелом.
- Факторы из группы профессиональных вредностей. Достоверно зафиксировано повышение случаев заболеваемости бронхиальной астмой, как результата воздействия вредных производственных факторов. Это может быть горячий или холодный воздух, его загрязненность различными мелкими пылевыми частицами, химическими соединениями и парами.
- Хронический бронхит и инфекции. Вирусные и бактериальные возбудители, вызывающие воспалительный процесс в слизистой оболочке бронхов, способны спровоцировать повышение реактивности их гладкомышечных компонентов. Свидетельством этому являются случаи бронхиальной астмы, возникающей на фоне бронхита с длительным течением, особенно с признаками бронхообструкции.
- Качество вдыхаемого воздуха и экологическая обстановка . Жители стран с сухим климатом и сельское население болеет намного реже, чем жители промышленных регионов и стран с влажным и холодным климатом.
- Курение, как причина астмы. Систематическое вдыхание табачного дыма приводит к воспалительным изменениям слизистой оболочки бронхиального дерева. Поэтому каждый курильщик болен хроническим бронхитом. У части из них процесс трансформируется в бронхиальную астму. Курение может выступать в качестве фактора, поддерживающего постоянный воспалительный процесс и, как провокатор каждого приступа.
- Астма от пыли. Учеными зафиксирована причинно-следственная связь именно комнатной пыли с возникновением бронхиальной астмы. Все дело в том, что комнатная пыль является естественной средой для обитания домашних пылевых клещей. Кроме этих микроскопических агентов она содержит множество аллергенов в виде слущенных эпителиальных клеток, химических веществ и шерсти. Уличная пыль становится провокатором бронхиальной астмы только при наличии в её составе аллергенов: шерсти животных, пыльцы цветов, трав и деревьев. Попадая в бронхиальное дерево, они провоцируют массивную миграцию защитных иммунных клеток в слизистую оболочку, которые выбрасывают большое количество медиаторов аллергии и воспаления. Как результат — бронхиальная астма.
- Лекарственные препараты. Виновниками бронхиальной астмы иногда могут стать медикаментозные средства. Это могут быть аспирин и любые средства из ряда нестероидных противовоспалительных. Очень часто такая астма носит изолированное происхождение с возникновением приступа только при контакте организма с ними.
к содержанию ↑
Иногда, проведение дифференциальной диагностики между бронхиальной астмой и бронхитом ставит в тупик даже самых опытных пульмонологов. От правильности интерпретации, имеющихся у больного, симптомов, зависит правильность и своевременность лечения. Отличия между бронхиальной астмой и бронхитом приведены в таблице.
| Признак заболевания | Хронический бронхит | Бронхиальная астма |
| Течение | Стабильное, вялотекущее с чередованием периодов обострения и ремиссии. Обострение длится 2−3 недели. После его купирования остаются проявления заболевания в виде кашля. | Перемежающее течение в виде внезапных приступов разной продолжительности (минуты, часы). Во время его возникновения резко нарушается общее состояние больного. Купирование приступа приводит к полному восстановлению нормального самочувствия. |
| Провокация возникновения | Переохлаждение, бактериальные и вирусные инфекции провоцируют обострение в виде воспалительного процесса. Провокация кашля вызвана физическими нагрузками. | Вдыхание аллергенных компонентов с воздухом вызывает приступ бронхоспазма и обструкции. Характерны ночные приступы в состоянии полного покоя или при нагрузке. |
| Одышка | Возникает исключительно при тяжелом обострении или длительном течении хронического обструктивного бронхита. | Типичный и главный симптом любой формы и стадии заболевания. Каждый приступ сопровождается одышкой. |
| Кашель | Постоянный симптом заболевания, как при его обострении, так и в стадии ремиссии. Носит смешанный характер с чередованием сухого и влажного кашля, особенно по утрам. | Всегда сухой, сопровождает приступ. С его купированием откашливается небольшое количество мокроты. |
| Мокрота | Слизисто-гнойная, зеленовато-желтая или светло-коричневая, редко прозрачная в большом количестве. | Слизистая, прозрачная, скудная. |
| Температурная реакция | Периодически возникает. | Не характерна. |
Все отличительные особенности бронхиальной астмы и хронического бронхита могут прослеживаться только в начальных стадиях этих заболеваний. Длительное их существование приводит к возникновению необратимой бронхиальной обструкции. В таких случаях уже нет необходимости в проведении дифференциальной диагностики, так как клиника и лечение идентичны. Оба заболевания объединяются под общим названием ХОЗЛ (хроническое обструктивное заболевание легких).
Лечение данного заболевания — это строго пошаговый процесс, который с каждым этапом и стадией болезни должен сопровождаться соответствующими корректировками в плане лечебных мероприятий. Только такой подход поможет в рациональном использовании финансовых средств с минимальным количеством побочных эффектов. Ведь основные препараты для лечения астмы вызывают массу тяжелых проявлений, которые могут быть уменьшены правильным комбинированием средств. Дифференцированная лечебная тактика при бронхиальной астме представлена в таблице.
| Вид медикаментозных средств | Базисная терапия — поддерживающее противовоспалительное лечение | Симптоматическая терапия — купирование приступов бронхиальной астмы |
| Лекарства от астмы (представлены инъекционными и таблетированными формами) | ||
| Глюкокортикостероиды | Показаны при компенсированной астме легкого и среднего течения. Достоверно уменьшают потребность в гормональной терапии (Сингуляр, Аколат) | Не эффективны в экстренных случаях, поэтому не используются |
| Лейкотриеновые антагонисты | Возникает исключительно при тяжелом обострении или длительном течении хронического обструктивного бронхита. | Типичный и главный симптом любой формы и стадии заболевания. Каждый приступ сопровождается одышкой. |
| Моноклональные антитела | Препарат Ксолар в виде инъекций показан при выраженном аллергеном компоненте бронхиальной астмы. | Не используется в экстренных случаях |
| Ксантины | Таблетированные формы: Теофиллин, Неофиллин, Теопек | Инъекционные формы: высокие дозы эуфиллина. |
| Ингалятор от астмы: карманные ингаляторы и формы для ультразвуковых ингаляторов (небулайзеров) | ||
| b2-адреномиметики | Применяют пролонгированные ингаляторы: Серевент, Беротек | Препараты короткого действия: Сальбутамол, Вентолин |
| Кромоны | Интал, Тайлед. Назначаются только при легком течении астмы. | Не эффективны при купировании приступа удушья |
| Холинолитики | Атровент, Иправент, Спирива | Препараты используются для быстрого купирования симптомов |
| Глюкокортикостероиды | Фликсотид, Беклазон, Беклотид | Эффективны для купирования астматического статуса, особенно при ингаляции через небулайзер |
| Комбинированные средства | Беродуал (холинолитик ипратропия бромид+ b2-агонист фенотерол) Серетид (b2-агонист салметерол+ глюкокортикоид флютиказон) | Симбикорт (глюкокортикоид будесонид+ b2-агонист формотерол. Применяется путем ингаляций через небулайзер. Обладает очень быстрым эффектом |
В лечении бронхиальной астмы используется патогенетический подход. Он предполагает обязательное применение препаратов, которые не только снимают симптомы болезни, но и выключают механизмы их повторного появления. Ни в коем случае нельзя ограничиваться использованием лишь одних адреномиметиков (сальбутамола, вентолина). К сожалению, так часто случается. Больных привлекает быстрый эффект от этих препаратов, но он также будет носить временный характер. По мере привыкания рецепторов бронхиального дерева действие b2-агонистов становится слабее, вплоть до полного его отсутствия. Обязательно нужна базисная терапия.
Без использования глюкокортикоидов не может идти речи о контроле заболевания. Эти средства влияют на главные звенья патогенеза астматического воспаления в бронхах. Они одинаково эффективны, как лечение в экстренных случаях, так и для их профилактики. Под их действием значительно уменьшается миграция лейкоцитарных и эозинофильных клеток в бронхиальную систему, что блокирует каскад биохимических реакций по выбросу медиаторов воспаления и аллергии. При этом уменьшается отек слизистой, слизь становится более жидкой, что способствует восстановлению бронхиального просвета. Не стоит бояться приема глюкокотрикоидов. Грамотный подбор их дозы и способа введения в сочетании с ранним началом лечения относится к залогу максимального замедления прогрессии болезни. Благодаря возможности ингаляционного введения минимизируется риск побочных эффектов системного характера.
Относительно новым направлением терапии при этом заболевании является использование антагонистов лейкотриеновых рецепторов и моноклональных антител. Эти препараты уже прошли множество клинических рандомизированных испытаний и успешно применяются в лечении многих тяжелых заболеваний. В отношении бронхиальной астмы ученые зафиксировали положительные эффекты, но дискуссии по целесообразности их использования продолжают вестись.
Принцип действия этих средств заключается в блокировке ими связей между клеточными элементами при воспалении в бронхах и их медиаторами. Это приводит к замедлению процессов выброса и нечувствительности бронхиальной стенки к действию. Они не эффективны при изолированном лечении бронхиальной астмы, поэтому используются исключительно в комбинации с глюкокортикоидами, уменьшая их необходимую дозу. Недостаток этих средств в их дороговизне.
Диету важно соблюдать для более быстрого лечения. Правильное питание относится к одному из базовых элементов в борьбе с бронхиальной астмой. Поскольку, это заболевание имеет иммунно-аллергическую природу, то и диета предполагает соответствующую корректировку питания по типу гипоаллергенного. Общие правила питания при бронхиальной астме включают в себя несколько моментов:
- Запрещенные продукты. К ним относятся: рыбные блюда, икра и морепродукты, жирное мясо (утка, гусь), мед, бобы, томаты и соусы на их основе, продукты на основе дрожжей, яйца, клубника, цитрусовые, малина, смородина, сладкие дыни, абрикосы и персики, шоколад, орехи, алкоголь, кофе в любом виде;
- Ограничение употребления блюд из муки высшего сорта и сдобы, сахара и соли, свинины, цельного молока, сметаны, творога, манки;
- Основа питания: ненаваристые супы, любые каши, заправленные сливочным или растительным маслом, овощные и фруктовые салаты, не содержащие запрещенные продукты, докторские сосиски и колбаса, курица, кролик, ржаной и хлеб из отрубей, печенье (овсяное, галетное), продукция кисломолочного ряда, напитки (компоты, узвары, чаи, минеральные воды);
- Режим питания. Пища принимается 4−5 раз в день. Избегать переедания. Блюда могут запекаться, вариться, тушиться, готовиться на пару. Употребление жаренных блюд и копченостей запрещено. Употребляемая пища должна быть теплой.
Ориентировочное недельное меню при бронхиальной астме представлено в таблице.
источник
 дыхательная недостаточность;
дыхательная недостаточность; Второй способ дыхательной гимнастики заключается в правильном распределении вдоха и выхода. Вдох должен быть глубоким, но делать его нужно медленно. При этом следует поднимать плечевой пояс. С выдохом все наоборот. Его нужно делать быстро, опуская в это время плечи.
Второй способ дыхательной гимнастики заключается в правильном распределении вдоха и выхода. Вдох должен быть глубоким, но делать его нужно медленно. При этом следует поднимать плечевой пояс. С выдохом все наоборот. Его нужно делать быстро, опуская в это время плечи.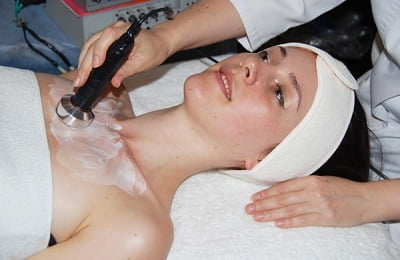 фонофорез области груди с применением гидрокортизона;
фонофорез области груди с применением гидрокортизона; Массаж асимметрических зон можно делать людям, не страдающим гипертонией или острыми легочными заболеваниями. Массажист воздействует на несколько областей. Две из них находятся на спине, а две на передней поверхности грудной клетки. Во время процедуры используются растирающие, разминающие и вибрационные движения.
Массаж асимметрических зон можно делать людям, не страдающим гипертонией или острыми легочными заболеваниями. Массажист воздействует на несколько областей. Две из них находятся на спине, а две на передней поверхности грудной клетки. Во время процедуры используются растирающие, разминающие и вибрационные движения.





