Число людей, страдающих бронхиальной астмой, растет год от года. Первые проявления болезни сегодня возможны даже у детей-дошкольников. Астмой страдают люди всех возрастов, основу патологии составляет хроническое воспаление, затрагивающее преимущественно слизистые бронхов и подлежащие ткани. Сегодня развитие приступов связывают с разными патологиями — синуситом, поллинозом, рефлюксной болезнью. Не менее распространена и профессиональная форма патологии, реже бывают реакции на лекарства или питание.
Хотя точные причины бронхиальной астмы неизвестны, ученые определили факторы риска, которые повышают вероятность возникновения у человека хронического воспаления бронхов и приступов. Выделяются ведущие варианты развития приступов:
- Наследственность. Наличие родителей либо близких родственников, у которых определена бронхиальная астма;
- Неблагоприятная экология. Воздействие загрязнения воздуха, типичного для больших городов и промышленных центров;
- Курение и воздействие табачного дыма, вейперство, кальяны;
- Профессиональные факторы. Рабочий контакт с летучими жидкостями, газами или твердой пылью, которые могут привести к воспалению бронхов и приступам;
- Отклонения в массе тела. Известно, что дефицит веса, равно, как и избыточная масса тела — это факторы риска для развития бронхиальной астмы;
- Синусит;
- Кислотный рефлюкс с изжогами или гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Обычно бронхиальная астма провоцируется сразу несколькими факторами сразу — на фоне неблагоприятной наследственности воздействуют профессиональные или экологические факторы.
Бронхиальная астма, которую называют профессиональной, может провоцироваться воздействием триггеров на рабочем месте, либо же ранее имевшееся слабое воспаление респираторного тракта резко усиливается под влиянием профессиональных факторов. Астма относится к одному из вариантов профессионального аллергического воспаления, наряду с дерматитом, конъюнктивитом или ринитом. К примеру, воспаление бронхов может провоцироваться парами средств дезинфекции, тальком из перчаток. Если это работники химических производств, хроническое воспаление бронхов возможно как результат раздражения парами летучих соединений (аммиак, кислоты, гарь).
Провокаторами астматических приступов могут быть различные соединения, которые применяются в промышленности. Сюда можно отнести:
- Работу с химическими соединениями (различные виды лаков, пластмасс, резины, смол);
- Постоянный контакт с бытовой химией (средства для чистки, моющие, порошки);
- Работу с животными (белковые соединения кожи, перхоти, слюны, шерсти);
- Частицы тканей, красители, средства для пропитки волокон;
- Контакт с металлами и солями, парами различных соединений.
В случае бронхиальной астмы, вызванной профессиональными воздействиями, симптомы обычно ухудшаются в рабочие дни. В условиях дома состояние относительно удовлетворительное, приступов не возникает. Среди основных проявлений можно назвать кашель и дискомфорт в области груди, приступы одышки или ощущение затрудненного дыхания, насморк или сильную заложенность, красноту глаз или слезотечение.
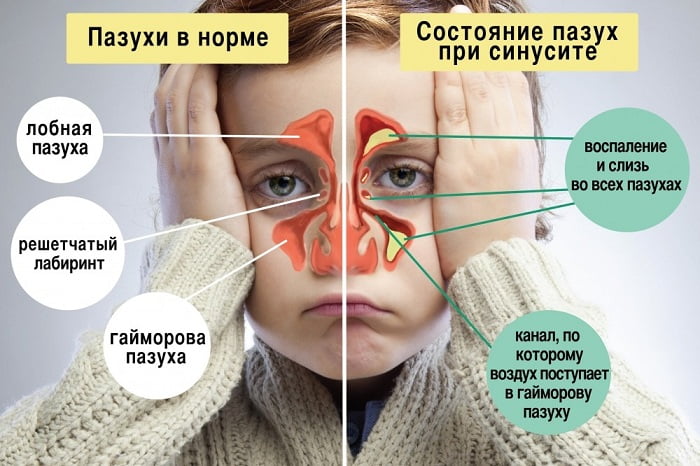
Острый (или хронический) синусит — это воспаление придаточных носовых пазух, связанных со средним ухом и носовыми раковинами. Придаточные пазухи важны при дыхании и формировании речи, они согревают, фильтруют и увлажняют воздух, когда человек дышит. Симптомы синусита включают в себя выделение густой, зеленовато-желтой слизи из носа, приступы кашля, синдром постназального затекания слизи с неприятным вкусом во рту, головную боль и давление в проекции пазух, а также чувство распирания или отек лица, зубную боль, а иногда и лихорадку.
Синусит и приступы астмы часто сосуществуют. При наличии синусита лечение приступов бронхиальной астмы может существенно затрудняться. Постоянное воспаление в области придаточных пазух, которым характеризуется синусит, способствует поддержанию воспалительного процесса в области бронхов.
Лечение синусита включает использование противовоспалительных назальных спреев (стероидных), а также антигистаминных и противоотечных лекарств. Если пазухи инфицируются микробами, для лечения инфекции будет назначена соответствующая антибиотикотерапия.
Есть данные о том, что до 75% астматиков имеют проявления гастроэзофагеального рефлюкса. Это обратный заброс содержимого желудка (в том числе пепсина и соляной кислоты) в пищевод и глотку. Считается, что риск развития рефлюксной болезни (систематический заброс содержимого и хроническое воспаление тканей) у астматиков в два раза выше, чем среди здоровых пациентов. Особенно часто от ГЭРБ страдают пациенты с тяжелыми, резистентными к терапии формами астмы.
На фоне болезни заброс кислоты в пищевод приводит к изжоге (мучительное, болезненное жжение за грудиной). Если не проводить активного лечения, наличие ГЭРБ может провоцировать язвенное поражение пищевода, повреждение респираторных путей, создает предпосылки для рака пищевода.
Если причиной астмы становятся проявления рефлюксной болезни, то приступы начинаются у людей зрелого возраста, все симптомы провоцируются приемами пищи или физической активностью, могут возникать по ночам, сразу после приема вертикального положения. При этом бронхиальная астма не реагирует на стандартную терапию.
При употреблении раздражающего питания, переедании может усиливаться синтез кислоты, возникает заброс содержимого желудка вверх, в пищевод и ротоглотку, что приводит к раздражению слизистых. Отек и раздражение глотки провоциру.т спазм бронхов и раздражение слизистых, что ведет к кашлю и затруднению дыхания. Кроме того, на фоне заброса части питания в смеси с кислотой в пищевод срабатывает рефлекс, который приводит к сужению дыхательных путей, что грозит одышкой.
Для уменьшения проявлений рефлюксной болезни и приступов астмы важно контролировать свое питание, отказываясь от приема раздражающей пищи и напитков за три часа до отхода ко сну. Кроме того, необходимо прием препаратов, которые уменьшают проявления рефлюкса. Важно принимать привычное питание часто, но небольшими порциями, без переедания, контролировать вес тела, чтобы не повышалось внутрибрюшное давление. Снижает риск заброса кислоты в пищевод отказ от приема раздражающего питания — газировок, кофе или шоколада, продуктов с мятой или жирных блюд, а также алкоголя. Стоит сократить прием цитрусов и соков, помидоров.
источник
Кандидат медицинских наук, врач-пульмонолог высшей категории, доцент кафедры пульмонологии ФУВ РНИМУ им. Н.И. Пирогова. Более 10 лет занимается реабилитацией больных с тяжелой легочной патологией.
Врач-оториноларинголог, Аспирант кафедры оториноларингологии РМАПО, Россия, Москва.
- Зачастую астма и аллергический ринит (риносинусит) сосуществуют и представляют спектр идентичных заболеваний (верхних дыхательных путей).
- Ринит (аллергический и неаллергический) является фактором риска для возникновения и осложнения астмы. Другие заболевания дыхательных путей, связанные с астмой — острые вирусные инфекции дыхательных путей, хронические риносинуситы и полипы.
Верхние и нижние дыхательные пути не только непрерывны, но и имеют анатомо-физиологические сходства.
- Гипотетически, верхние и нижние дыхательные пути могут взаимодействовать через назально-бронхиальную реакцию, нарушение кондицонирования слизистой оболочки, влияние окиси азота и соматическое развитие воспаления.
- Лекарства от заболеваний носовой полости снижает риск астмы.
- Пациенты с хроническим или рецидивирующим риносинуситом должны обследоваться на астму. Пациенты с хронической астмой должны обследоваться на риносинусит.
Ринит определяется такими синдромами, как чихание, передняя и задняя ринорея, заложенность носа, зуд, раздражение и воспаление носовых пазух. Риносинусит относится к расстройствам носовых и околоносовых пазух. К симптомам синусита относят заложенность носа, сухость носоглотки, отечность и боль в лицевой части, головная боль, слабость, потеря обоняния.
В большинстве случаев термин «риносинусит» приравнивается к термину «гайморит», поскольку воспаление носовых пазух редко проходит без сопутствующего воспаления слизистой оболочки носа. Тем не менее, «ринит» может проходить и без симптомов «гайморита». Пациенты с экзогенной аллергией, особенно сезонной (например, на пыльцу) могут болеть только ринитом. В отличие от этого, у пациентов с чувствительностью к бытовым аллергенам (пылевым клещам, шерсть домашних животных, грибкам), наблюдаются такие симптомы как заложенность носа и сухость носоглотки, что обусловливает более широкое воспаление носовой полости.
Данная статья рассматривает эпидемиологические, физиологические и терапевтические доказательства теории. Аллергический ринит, острый и хронический риносинусит и астма подробно рассматриваются по-отдельности. ЭПИДЕМИОЛОГИЯ – Ринит встречается в 75-90% случаях больных аллергической астмой и в 80% — неаллергической астмы. Астма же наблюдается в 25-50% случаях больных ринитом. Взрослые с круглогодичным ринитом более подвержены астме, чем те, кто не болен ринитом. Вероятность развития астмы в 8 раз выше у больных аллергическим ринитом и почти в 12 раз выше у больных неаллергическим ринитом.
Если у Вас или Вашего ребенка риносинусит — обязательно пройдите обследование и лечение.
Среди детей данные схожи. В исследованиях среди случайно отобранных 3000 британских школьников, чьи семьи прошли обследование, у 53% мальчиков и 61% девочек, больных астмой обнаружились симптомы ринита. Второе исследование среди 2005 детей из Греции с использованием опросников, клинических анализов и провокационных проб, показало, что у 69% детей с астмой наблюдается ринит, в то время как только у 33% больных ринитом наблюдается астма .
Копенгагенское исследование аллергии показало распространенность ринита среди больных астмой. Исследования популяционного масштаба, проведенные в два этапа с разницей в 8 лет, изучили взаимосвязь между аллергическим ринитом и аллергической астмой у 700 людей в возрасте от 15 до 69 лет. Исследование аллергии было основано на диагностике респираторных аллергических симптомов и специальном лабораторном тестировании иммуноглобулина (E (IgE) ). Результаты были следующие:
Риносинусит присутствует в 40-75% взрослых и детей, больных астмой и его тяжесть пропорциональна тяжести астмы. Более чем у 2/3 пациентов с тяжелой формой астмы наблюдаются заболевания носоглотки.
ВВЕДЕНИЕ – Зачастую астма и аллергический ринит (риносинусит) сосуществуют и представляют спектр идентичных заболеваний (верхних дыхательных путей). Существует также крепкая связь между астмой, бактериальным риносинуситом, вирусной инфекцией верхних дыхательных путей (острым вирусным риносинуситом) и назальными полипами.
Некоторые ученые полагают, что приемлемо рассматривать пациентов больных астмой как подгруппу пациентов с аллергическим ринитом, поскольку аллергический ринит обнаруживается почти у всех больных астмой. Эта точка зрения поддерживается трудами по аллергическому риниту, защищенными на международных семинарах Всемирной организации здравоохранения (ВОЗ) и одобренными Американской академией аллергии, астмы и иммунологии и многими другими международными организациями.
Среди почти 5000 взрослых с аллергическими заболеваниями, назальные полипы присутствовали у 4,2%, причем чаще наблюдались у пациентов с астмой, чем с ринитом (6,7% против 2,2% соответственно). Обычно назальные полипы являются следствием этмоидита.
ИНИЦИИРУЮЩИЕ ФАКТОРЫ – Инициирующие факторы ринита (риносинусита) и астмы могут быть одинаковы. В том числе:
- У пациентов с аспирин–индуцированными респираторными заболеваниями цистеиниловые лейкотриены выделяются через назальную и бронхиальную секреции под влиянием аспирина
- Вместе с тем, профессиональный ринит обычно предшествует профессиональной астме. Это характерно как для высокомолекулярных агентов, так и для низкомолекулярных аллергенов, как, например, животные белки.
- Риновирусы – главная причина острого вирусного ринофарингита и обострения астмы. Суммарный эффект от чувствительности к аллергенам, постоянная восприимчивость к воздушным аллергенам и вирусной инфекции увеличивают риск госпитализации взрослых по причине астмы.
- Более чем у 2/3 больных астмой обнаруживаются симптомы риносинусита. До 100% взрослых с тяжелой формой глюкортикоидной астмы и до 90% с астмой легко-умеренной выраженности имеют аномалию носовых пазух, определяемую компьютерной томографией. У 50-75% детей, больных астмой, обнаруживают аномалию носовых пазух, определяемую рентгенограммой. Острый и хронический риносинусит могут привести к обострению астмы.
Пролонгированные исследования показали, что аллергический ринит совместно с положительными результатами аллергической кожной пробы и неаллергический ринит являются факторами риска для развития и персистенции астмы.
- Одна группа испытуемых в количестве 690 человек (первокурсников) была исследована 23 года спустя. Ни у одного из них не был поставлен диагноз астма и не было никаких симптомов, похожих на астму во время первого осмотра. При этом, 162 из них был поставлен диагноз ринит. Спустя 23 года астмой заболели 10,5% больных ринитом и 3,6% здоровых. Это исследование свидетельствует о том, что индивидуумы с аллергическим ринитом в 3 раза более подвержены астме, чем те, у кого такового не имеется.
- Европейское респираторное сообщество при проведении пролонгированного исследования национального масштаба обнаружило, что ринит, как аллергический, так и неаллергический, «предсказал» развитие приобретенной астмы у взрослых, изначально не болевших астмой, в 6461 случаях.
- Тусонское эпидемиологическое исследование обструктивных болезней легких оценило ринит как потенциальный фактор риска для развития астмы. В рамках исследования сравнивали 173 взрослых, у которых на протяжении более 10 лет развивалась астма, с 2177 контрольными субъектами, у которых в тот же отрезок времени не наблюдалось каких-либо симптомов развития хронических заболеваний нижних дыхательных путей. Ученые отслеживали несколько различных переменных, включая курение и сопутствующую хроническую обструктивную болезнь легких (ХОБЛ). Риск развития астмы увеличивался с сохранением или осложнением ринита.
- Исследования одной возрастной группы рассмотрело факторы риска для развития хронических хрипов в возрасте 6 лет. Персистирующая астма в возрасте 6 лет связана с аэрогенной аллергией, положительной кожной пробой на воздушные аллергены и непростудного ринита. Они по-прежнему остаются индикатором астмы на протяжении юношества и взрослого возраста.
СРАВНИТЕЛЬНАЯ АНАТОМИЯ – Структура слизистой оболочки дыхательных путей та же, что и в носу и в бронхах. Гистологически идентичный эпителий распространяется от носовой перегородки и боковых стенок носовой ямки до носоглотки, гортани, трахеи, бронхов и бронхиол. И все же существует ряд различий. В преддверии носа находятся ороговевший и неороговевший многослойный плоский эпителий. Хрящ идет только от носовой ямки до бронхов. В носовой полости нет мышц. Только в носоглотке и гортани расположены скелетные мышцы и гладкие мышцы – только в нижних дыхательных путях.
ВОСПАЛЕНИЕ ДЫХАТЕЛЬНЫХ ПУТЕЙ – Слизистые клеточные инфильтраты, характеризующие риносинусит и астму – похожи (такие как эозинофильные лейкоциты, мастоциты, макрофагоциты и Т-лимфоциты). Кроме того, провоспалительные переносчики присутствуют как в носовой, так и в бронхиальной слизистой оболочке (например, гистамины, лейкотриены, интерлейкотины, гранулоцитарно-моноцитарные колониестимулирующие факторы (ГМКСФ), регуляторы активации экспрессии и секреции нормальных T-клеток (RANTES) и молекулы адгезии). Как, например:
- Воздействие сегментального легочного аллергена (например, прямое введение аллергена в легкие через бронхоскопию) приводит к заметной воспалительной реакции больных с аллергией и без астмы.
- Воздействие назального аллергена может привести к бронхиальному воспалению у больных с аллергическим ринитом, но без клинических признаков астмы.
- Эозинофильные лейкоциты в большем количестве обнаруживаются у больных с астмой и аллергическим ринитом, чем у больных только астмой.
- У пациентов с астмой с или без истории заболевания ринитом с помощью биопсии определяется растущий уровень эозинофильных лейкоцитов.
- У индивидуумов с аллергическим ринитом, но без астмы, реагирующих на бронхопровокационную пробу с реакцией на метахолин, обнаруживается увеличение эозинофильных лейкоцитов в слизистой носа.
- Тяжесть синусита, определяемая компьютерной томографией, находится в прямой зависимости от мокроты и эозинофильного лейкоцитоза периферической крови, уровня выдыхаемого оксида азота и функциональной остаточной емкости легких.
ГИПЕРЧУВСТВИТЕЛЬНОСТЬ ДЫХАТЕЛЬНЫХ ПУТЕЙ – Гиперчувствительность дыхательных путей встречается у лиц с аллергическим ринитом даже при условии отсутствия хрипов. Как, например:
- Эндобронхиальная реакция пациентов с аллергическим ринитом вызывает как назальные, так и бронхиальные симптомы, так же как и снижение назальной и легочной функций.
- У пациентов с аллергическим ринитом наблюдается бронхиальная чувствительность к метахолину и гистамину, в отличие от неатопических субъектов.
- У пациентов с сезонным аллергическим ринитом могут наблюдаться сезонные бронхоспазмы, не связанные с клиническими симптомами.
- Некоторые исследования связывают чувствительность к аэроаллергенам с гиперчувствительностью дыхательных путей к метахолину у детей в возрасте 7 лет с высоким риском атопического дерматита. Другие демонстрируют гиперчувствительность дыхательных путей к метахолину у молодых пациентов с постоянным аллергическим ринитом и без клинических симптомов астмы.
- Тем не менее, пациенты с постоянным аллергическим ринитом и без клинических симптомов астмы показывают значительное увеличение объёма воздуха при форсированном выдохе в секунду по сравнению с начальным этапом с этапом после лечения бронхорасширительным средством и в сравнении с пациентами без аллергического ринита и астмы.
- У детей с астмой и аллергическим ринитом может наблюдаться задержка восстановления легочной функции после обострения астмы. Из 57 турецких детей, проходящих лечение от обострений астмы средней/тяжелой формы, 42% восстанавливаются в течение 7 дней. Логистический регрессивный анализ показал, что аллергический ринит (рецидивирующий и хронический) и обострение тяжелой формы астмы были существенными факторами при исследовании детей, у которых легочная функция (объём воздуха при форсированном выдохе в секунду на уровне 25-75 и максимальная скорость выдоха) восстановилась более чем через 7 дней.
- Гиперчувствительность дыхательных путей была выше у пациентов с астмой и аллергическим ринитом, по сравнению с другим исследованием, в котором принимали участие больные только астмой.
- При изучении 605 взрослых не больных астмой, но с аллергическим ринитом, у 8% наблюдался аномальный уровень объёма воздуха при форсированном выдохе в секунду, у 25% — ниже уровня 25-75, и у 65% наблюдались спирометрические улучшения после бронхорасширительных препаратов.
ВЗАИМОДЕЙСТВИЯ ВЕРХНИХ И НИЖНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙ — Гипотетически верхние и нижние дыхательные пути могут взаимодействовать через:
- невральное взаимодействие (назально-бронхиальный рефлекс)
- прерывание кондиционирования слизистой оболочки (обогрева и увлажнения) при поступлении воздуха в респираторное дерево
- влияние окиси азота на верхние и нижние дыхательные пути
- Воспаление в результате высыхания назальной секреции в нижних дыхательных путях, включая попадание частиц и раздражителей в защитный слой реснитчатого эпителия.
- Систематическое воспаление через переносчиков и воспалительные клетки
Исследования животных показали, что действие рефлексов зависит от рецепторов носа и носоглотки. Эти рефлексы опосредуются афферентными сенсорными компонентами тройничного и глоссофарингеального нервов и эфферентными бронхоконстрикторными волокнами блуждающего нерва. У людей назальная инсуффляция частиц диоксида кремния вызывает значительное увеличение сопротивления дыхательных путей, которое может быть предотвращено премедикацией атропина. У большинства испытуемых назальная инсуффляция гистамина вызывает значительное снижение объема форсированного выдоха за одну секунду. Интраназальное введение аллергена увеличивает гиперактивность бронхов с 30 минут до 4 часов, после введения по сравнению с лекарством. Однако в другом исследовании не было продемонстрировано острых изменений легочной функции после назального введения аллергена.
Основные функции носовых пазух и синусов — нагрев и увлажнение воздуха. По-видимому, носовое дыхание оказывает защитный эффект на вызванный физической нагрузкой бронхоспазм. Испытания с беговой дорожкой были проведены с участием 12 детей с астмой от легкой до умеренной выраженности, которым поручили дышать только через нос, затем только через рот и затем дышать «естественно» (привело к дыханию через рот у большинства больных). Спонтанное дыхание во время упражнений привели к бронхоспазмам и снижению объема форсированного выдоха за одну секунду. Дыхание через рот усилило гиперчувствительность дыхательных путей, а носовое дыхание снизило сужение бронхов. Исследование 8 взрослых женщин с бессимптомной легкой астмой показало небольшое прогрессивное снижение объема форсированного выдоха за одну секунду в течение 1 часа во время только лишь дыхания через рот. У пациентов также наблюдаются затруднения дыхания и у трех пациентов наблюдались кашель/одышка после дыхания через рот. Подобные результаты не были обнаружены после вынужденного дыхания через нос у тех же испытуемых.
Окись азота образуется в клетках различных типов через различные механизмы. Она выполняет защитные функции. Окись обладает сильным противовирусным и бактериостатическим действием, оказывает бронхолитический эффект и моделирующее воздействие на чувствительность нижних дыхательных путей. Кроме того, она улучшает оксигенацию. Снижение окиси азота наблюдается у пациентов с такими воспалительными заболеваниями, как хронический риносинусит с или без полипов в носу.
Исследования кроличьей модели острых риносинуситов предоставили убедительные указания того, что проход воспалителей из носа в легкие может стать причиной астмы. Существует доказательство того, что загортанная аспирация присуща как здоровым людям, так и у индивидуумов со сниженной сознательностью. Однако в одном исследовании, в рамках которого субъектам с хроническими синуситами и умеренной и тяжелой астмой вводили радиоактивный технеций в верхнечелюстные пазухи, в легких радиоактивные вещества обнаружены не были, несмотря на то, что их могли отследить в желудочно-кишечном тракте. Некоторые исследователи настаивают на том, что вещества, вырабатывающиеся во время аллергической реакции могут принять газообразную или аэрозольную форму и распространяться по всем нижним дыхательным путям, что потенциально может привести к образованиям в бронхах.
Исследователи все больше сосредотачиваются на системных распространениях воспалений как на основном связующем звене верхних и нижних дыхательных путей у больных с аллергическими респираторными заболеваниями. Как упоминалось выше, схожие клеточные инфильтраты и воспалительные переносчики присутствуют как в носовой слизистой, так и в слизистой бронхов у больных синуситами и астмой. Дополнительные исследования предоставили дополнительные доказательства соответствий систем. Воздействие аллергенов может также привести к воспалению клеток костного мозга. При дуоденальной биопсии у пациентов с астмой и аллергическим ринитом наблюдается повышенное число эозинофильных лейкоцитов, мастоцитов и Т-лимфоцитов. Воздействие назальных аллергенов на пациентов с сезонным ринитом и без чувствительности бронхов может привести к увеличению эозинофильных лейкоцитов (эндобронхиальных и циркулирующих) и молекул эндобронхиальной адгезии. Эти результаты показывают, что аллергические реакции в дыхательных путях приводят к увеличению эозинофильных лейкоцитов в крови, что приводит к воспалению слизистой оболочки дыхательных путей, которая сама по себе не подвергается влиянию аллергена.
ТЕРАПЕВТИЧЕСКОЕ ОБОСНОВАНИЕ – Заболевание верхних дыхательных путей может стать причиной заболевания нижних дыхательных путей. Также как и лечение верхних дыхательных путей может положительно повлиять на лечение нижних дыхательных путей.
- Лечение аллергического ринита интраназальными глюкокортикоидами могут предотвратить возникновение или облегчить симптомы астмы и гиперчувствительности дыхательных путей. Два крупных ретроспективных исследования с участием более 25 тыс. людей обнаружили, что интраназальные глюкокортикоиды снижают количество срочных госпитализаций по причине астмы в зависимости от дозировки. Тем не менее, не было замечено никаких изменений в легочной функции, эозинофильных лейкоцитах в слизистой или реакции на метахолин в других исследованиях, в которых больных астмой лечили интраназальными глюкокортикоидами.
- Мета-анализ 18 исследований показал, что благоприятное воздействие интраназальных глюкокортикоидов на астму наиболее заметно у больных астмой и аллергическим ринитом, которые также не вдыхали препараты через рот, а вдыхали (нежели впрыскивали) их через нос в легкие.
- Пероральное введение антигистаминов также снизило число неотложных обращений с астмой и случаев госпитализации. Лечение Цетризином грудных детей с атопическим дерматитом также связывают со снижением дальнейшего развития астмы.
- Иммунотерапия аллергенами уменьшает прогрессирование астмы у детей и взрослых с аллергическим риноконъюктивитом.
- ва случайных открытых контролируемых испытания с использованием подкожной и сублингвальной иммунотерапией продемонстрировали, что аллерговакцинация предотвращает астму. В рамках семилетнего ретроспективного исследования одной возрастной группы приняли участие 118 754 пациентов с аллергическим ринитом, но без астмы, одна группа которых получала аллерговакцинацию (подкожную и/или сублингвальную), а другая — нет.
- Анти-имуноглобулин Е (анти-IgE) эффективен при лечении пациентов с аллергической астмой умеренной и тяжелой форм, а также больных с сезонным и хроническим аллергическим ринитом.
- Медикаментозное или хирургическое лечение риносинусита также может положительно влиять на лечение или предотвращение астмы.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ – Взаимосвязь между заболеваниями верхних и нижних дыхательных путей, поддерживаемые гипотетическими механизмами, также как и эпидемиологические и терапевтические исследование, имеют клиническое значение. Пациенты с хроническим или рецидивирующим риносинуситом должны быть обследованы на астму с опорой на соответствующую историю болезни, проверку легочной функции и, при необходимости, использованием бронхорасширительных средств. Пациенты с хронической астмой должны быть опрошены на предмет симптомов, указывающих на острый или хронических риносинусит.
источник
Многие больные астмой страдают также от синусита. По статистике около половины людей, склонных к тяжелым астматическим приступам, больны синуситом.
Среди прочих проблем, вызываемых астмой, с синуситом (инфекция носовых пазух) справиться нелегко. Он вызывает состояние подавленности и слабости, без должного лечения, может продолжаться месяцами или даже годами. Что особенно неприятно, одно заболевание усугубляет течение другого. С синуситом могут быть связаны тяжелые эпизоды обострения астмы. Так что, не только астма увеличивает риск развития синусита, но и синусит провоцирует обострение астмы.
Однако есть обнадеживающие новости. Существует много способов и лечения синусита, и контроля астмы. А исследование показали, что вылечивание одного заболевания, облегчает симптомы другого. Самым верным является интенсивное лечение обоих состояний.
В организме присутствует большое количество пазух (синусов). Обычно, под синуситом подразумевают воспаление околоносовых пазух. Это группа синусов, состоящих из четырех полостей, расположенных около щек и глаз. Они связаны с носовыми ходами и помогают увлажнить, утеплить и очистить вдыхаемый воздух. Синусит – это разбухание или инфицирование этих пазух.
Так же, как слизистая носа, слизистая пазух может воспаляться, раздражаться и разбухать под действием аллергенов, вирусов или бактерий. К основным причинам синусита относятся:
- Простуда или вирусная инфекция
- Загрязнение воздуха, смог
- Аллергены, содержащиеся в воздухе
- Сухой или холодный воздух
- Озон
Раздражение слизистой пазух приводит к гиперсекреции слизи. Если пазуха заполнена большим количеством слизи и воздуха, возникают болевые ощущения. Это хорошо знакомая головная боль при синусите. Симптомы синусита варьируются, в зависимости от того, какая пазуха поражена. Но к основным симптомам относится боль в следующих областях:
- Лоб
- Верхняя челюсть и зубы
- Область вокруг глаз
- Шея, уши, затылок
При тяжелом синусите бывает также:
- Образование густой желтой или зеленой слизи
- Затек слизи по задней стенке гортани (неприятный на вкус)
- Боль в горле
- Лихорадка
- Слабость
- Усталость
- Кашель
Обычно, синусит вызывают вирусы, например, вирус простуды. Но если пазуха заблокирована в течение длительного времени, может присоединиться бактериальная инфекция, приводя к вторичному инфицированию. Множественное инфицирование пазух может привести к хроническому синуситу (долго не проходит).
Какая связь между астмой и синуситом?
Связь синусита и астмы доказана многочисленными исследованиями. Одно из них, проведенном в 2006 году, установило, что, по сравнению с теми, у кого была только астма, больные астмой и синуситом одновременно были склонны к:
- Более тяжелым симптомам астмы
- Более тяжелым обострениям астмы
- Нарушению сна
Риск развития синусита не одинаков у каждого заболевшего астмой. В том же исследовании ученые доказали, что женщины более склонны к развитию синусита, чем мужчины. Также синусит в сочетании с астмой более характерен для представителей белой расы. Если вы страдаете гастроэзофагальным рефлюксом или курите, это увеличивает риски.
Исследование показало, что чем жестче протекает астма, тем тяжелее течение синусита. Больным астмой с синуситом тяжелее контролировать симптомы астмы.
Лечение необходимо начать с момента обнаружения симптомов синусита. Это сыграет положительную роль в улучшении течения астмы.
Если вы страдаете астмой и синуситом одновременно, врач может порекомендовать:
- Стероидные назальные аэрозоли для уменьшения отека слизистой. Благодаря их противовоспалительному эффекту увеличивается дренаж из пазух.
- Противоотечные и антигистаминные препараты.
- Обезболивающие – по необходимости, для снижение дискомфорта.
Всегда консультируйтесь с врачом перед применением противоотечных препаратов. При передозировке и длительном применении они могут приводить к еще большей заложенности носа. Можно закапать в нос солевой раствор или подышать над паром.
Если к синуситу присоединилась вторичная бактериальная инфекция, для лечения потребуются антибиотики. Доктор назначит прием антибиотиков в течение 10-14 дней. Но помните, что антибиотики целесообразно применять при бактериальном инфицировании, в отношении вирусов они не эффективны, так что консультация специалиста необходима.
Для аллергиков важно избегать встречи с аллергеном. Это не только уменьшит симптомы астмы, но и снизит риск развития синусита. Избегайте контакта с любыми аллергенами и раздражителями, в частности, с табачным дымом. Спросите врача также об аллерген-специфической иммунотерапии.
В некоторых случаях потребуются инвазивные методы лечения. Физические изменения в носовом канале могут привести к хроническому синуситу. К таким изменениям относятся: сужение носового канала, искривление носовой перегородки, полипы – небольшие припухлости в носу. Хирургическое вмешательство в таких случаях может решить дальнейшие проблемы.
Может ли постназальный синдром (затек слизи по задней стенке глотки) спровоцировать астму?
Постназальный синдром – не научный термин, означает раздражение глотки вследствие стекания по ней густой вязкой мокроты, которая может быть инфицирована. Слизистые железы в носу и глотке постоянно секретируют слизь, которая помогает очищать слизистую оболочку носа, увлажнить и утеплить вдыхаемый воздух и захватывает вдыхаемые инородные тела. Слизь помогает также бороться с инфекциями.
В норме глотка увлажнена слизью, вырабатываемой слизистыми железами носа и глотки. Это часть общей структуры ресничково-слизистого аппарата носа. Когда количество секретируемой в носу и пазухах жидкости снижается, а реснички опускаются, слизь сгущается, и вы ее чувствуете. С густой мокротой связаны неприятные ощущения, к тому же она чаще всего инфицирована, так что организм естественным образом пытается освободиться от нее, откашливаясь и очищая глотку.
Как связаны синобронхиальный синдром и астма?
Синобронхиальный синдром – комбинация симптомов синусита и возникающих в результате синусита симптомов со стороны нижних дыхательных путей (бронхит или астма). Синусит при этом может вызываться аллергией или инфекцией, или быть хроническим. Заболевания легких, такие как острый инфекционный бронхит, рецидивирующий бронхит, хронический бронхит или астма, тяжело поддаются контролю.
Предполагается, что синусит, приводящий к симптомам астмы, связан с постоянным затеком инфицированного секрета (слизи) по задней стенке носа в заднюю стенку глотки. Такое воспаление и раздражение глотки приводит к рефлекторному сокращению бронхов под действием нервного импульса. Или, постназальный затек воспалительного секрета из верхних дыхательных путей, приводит к вторичной воспалительной реакции со стороны легких, вызывая астму или бронхит.
Каковы симптомы синобронхиального синдрома?
Для синобронхиального синдрома характерны следующие симптомы со стороны носа или грудной клетки: нехватка дыхания, свист во время дыхания, продуктивный кашель (с мокротой), заложенность носа, лихорадка, головная боль, стеснение в груди. Наряду с симптомами воспаления синусов – болезненность в области пазух – у вас может быть: постоянное отделяемое из носа и пазух, хрипы, кашель и другие респираторные симптомы или симптомы астмы.
Стопроцентного способа профилактики нет. Но есть несколько способов уменьшить риск:
- Постоянно используйте стероидные аэрозоли для предотвращения дальнейшего развития синусита. Это особенно важно, если у вас рецидивирующий или хронический синусит.
- Если вы аллергик, избегайте контакта с аллергенами и раздражителями.
- Принимайте препараты от астмы согласно назначениям врача. Держите симптомы астмы под контролем; это поможет вам снизить риск развития тяжелого синусита.
источник
Полость носа, околоносовые пазухи и трахеобронхиальное дерево представляют собой единое целое, и это объясняет частое сосуществование бронхиальной астмы, вазомоторного ринита и полипозного риносинусита.
Возможными причинами сочетания ринита и бронхиальной астмы являются сходное строение мерцательного эпителия, участие в патогенезе аллергии и идентичность вызывающих болезнь аллергенов, наследование атонии (H.M.Druce,1990). Другой возможный нейрорефлекторный механизм развития сочетанной патологии — ринобронхиальная гиперреактивность и ринобронхиальный рефлекс (М.С.Плужников и соавт., 1986; Муминов А.И. и соавт., 1987; С.В.Рязанцев и М.Халяби, 1990; J.Kaufman, G.W.Wright, 1969).
Хотя патогенез аспириновой триады еще не изучен до конца, современные представления связывают его, хотя бы отчасти с нарушением биосинтеза эйкоза-ноидов (W.L.Smith et al., 1991). Эйкозаноиды — это быстро синтезирующиеся и быстро распадающиеся продукты метаболизма арахидоновой кислоты, образующиеся из нее при воздействии циклооксигеназы или липоксигеназы. Под воздействием первой из арахидоновой кислоты образуются простогландины и тромбок-саны, под воздействием второй — лейкотриены и гидроксиэйкозатетраноидная кислота. Аспирин обладает конкурентным действием по отношению к арахидоновой кислоте и, присоединяясь к рецепторам цикооксигеназы и блокируя их, оставляет возможным только один, липоксигеназный путь метаболизма арахидоновой кислоты. Продукты данного пути метаболизма являются потенциальными бронхоконстрикторами и кроме того повышают сосудистую проницаемость, результатом чего являются отек слизистой оболочки дыхательных путей и увеличение ее секреции. Клинически это проявляется приступами бронхиальной астмы, а также симптомами со стороны слизистой оболочки глаз и полости носа (McFadden etal., 1997).
Лечение полипозного синусита в тех случаях, когда он сочетается с бронхиальной астмой и непереносимостью аспирина, является сложной задачей. Перед хирургом встают две основные проблемы. Во-первых, любая операция у больного с бронхиальной астмой или аспириновой триадой является мощным провоцирующим фактором и может вызвать обострение бронхиальной астмы вплоть до астматического статуса. Во-вторых, хирургическое лечение полипоза носа у таких больных, как правило, малоэффективно: удаление полипов в случаях, когда болезнь протекает на фоне выраженной сенсибилизации и нарушений в иммунной системе, приводит лишь к кратковременному улучшению носового дыхания. В условиях неконтролируемого реактивного послеоперационного отека образование новых полипов в первые же месяцы или даже недели после вмешательства вновь приводит к рецидиву. В результате этого многие пульмонологи и даже оториноларингологи часто рекомендуют больным с бронхиальной астмой воздерживаться от полипотомии.
Элементарная логика убеждает нас в целесообразности оперативного вмешательства, так как восстановление носового дыхания и санация околоносовых пазух приводят к достижению ремиссии в течении бронхиальной астмы. Два достижения современной медицинской науки расширяют наши возможности в лечении данной патологии: эндоскопическая ринохирургия и новые формы кортикос-тероидных препаратов. Использование эндоскопов позволяет тщательно удалить полипы, под контролем зрения выполнить ревизию всех околоносовых пазух и восстановить их нормальный дренаж и аэрацию (D.W.Kennedy, 1985; A.A.Sobieh, H.Stammberger, 1990), Однако, при бронхиальной астме и аспириновой триаде операция должна являться только частью комплексного лечения.
Современные интраназальные кортикостероидные аэрозоли оказывают выраженное противовоспалительное и десенсибилизирующее действие за счет уменьшения количества тучных клеток и выделяемых ими медиаторов, снижая уровни тканевой эозинофилии, секреции слизистой оболочки, продукции лейкотриенов и иммуноглобулина В, а также снижения чувствительности рецепторов слизистой оболочки носа к гистамину и механическим раздражителям.
источник
Насморк не является постоянным спутником бронхиальной астмы. Тем не менее, многие пациенты отмечают его как основной симптом, который проявляется при каждом астматическом приступе. Чаще всего это происходит при аллергическом типе астмы.
Аллергия на определенные раздражители проявляется по-разному, и одним из способов такого проявления можно назвать ринит. Это объясняется тем, что при попадании раздражающего вещества в дыхательные пути происходит раздражение слизистых оболочек не только бронхов, но и носовых пазух. В результате слизь накапливается и там, и там.
Другой случай, когда астма и насморк могут сочетаться, – это развитие инфекционного заболевания. Бронхиальная астма не вылечивается полностью, от простудных болезней никто не застрахован, а большая их часть сопровождается насморком.
Проявление этого симптома в момент обострения обусловлено раздражением дыхательных путей, которое провоцируют бактерии или вирусы. В результате к признакам астматического приступа присоединяется насморк.

Также встречается ситуация, когда у больного идет одновременное развитие аллергического ринита и бронхиальной астмы. Эти две болезни являются наиболее распространенными заболеваниями аллергического типа, и их совместное течение – совсем не редкость.
В любом из этих случаев пациенты при спазме бронхов, помимо основных симптомов, могут упоминать насморк. В некоторых случаях он является одним из признаков приближающегося бронхоспазма, за счет которого можно предупредить очередной приступ астмы.
Наличие насморка при астме нередко является признаком развивающихся осложнений. При неэффективном лечении болезни к основным ее проявлениям присоединяется заложенность носа. Если ее не устранить, может развиться воспаление околоносовых пазух, которое называется синуситом.
Синусит и астма нередко протекают совместно, при этом оба способны оказывать воздействие друг на друга. Чтобы избежать ухудшений, вызванных таким воздействием, нужно предпринять необходимые меры, а для этого следует узнать, что собой представляет синусит.
Слизистые оболочки носа тоже склонны к воспалительным процессам из-за внешних раздражителей (как и бронхи). В этом и заключается сущность данного осложнения. Его могут вызвать следующие факторы:
- простудные заболевания;
- неблагоприятная экологическая обстановка;
- аллергены;
- холод;
- озон.
При воспалении слизистой околоносовых пазух начинается повышенная выработка слизи, которая скапливается в пазушных полостях. Это провоцирует сильные боли в области лба, шеи, затылка, ушей, верхней челюсти и вокруг глаз.
Кроме этого при синусите наблюдаются следующие симптомы:
- кашель;
- лихорадка;
- слабость;
- снижение работоспособности.
Если синусит не лечить, он может перерасти в хроническую форму, от которой не удается избавиться в течение нескольких месяцев. Это заболевание способно существенно осложнить течение бронхиальной астмы. При наличии синусита астматические симптомы усиливаются. Кроме этого, есть риск возникновения более тяжелых обострений бронхиальной астмы. Это означает, что при синусите болезнь прогрессирует более быстрыми темпами.

Последствия дальнейшего развития бронхиальной астмы представляют серьезную опасность, поскольку могут вызвать патологические изменения во многих органах и системах за счет кислородного голодания. Поэтому важно избегать обстоятельств, которые способствуют ее прогрессированию, или своевременно нейтрализовывать их воздействие.
Терапевтические меры должны учитывать особенности обоих заболеваний, а также индивидуальные свойства пациента, такие как склонность к аллергическим реакциям, условия труда и проживания и пр. Самостоятельный подбор препаратов может быть опасен. Обычно врачи назначают:
-
противовоспалительные (которые назначают при астме – Недокромил натрия, Дексаметазон, и специальные, для лечения синусита – Синупрет, Флюколд);
- антигистаминные (Супрастин, Тавегил);
- противоотечные (бронхолитики для лечения астмы – Сальбутамол, Будесонид, и для лечения синусита – Нафтизин, Ксилен);
- растворы для промывания носа (Аква-Марис, Маример);
- анальгетики (Нурофен, Парацетамол).
При наличии вторичной бактериальной инфекции, которая может развиться из-за синусита, пациенту могут потребоваться антибиотики (Цефтриаксон, Цефиксим).
Допустимо также использование простых домашних средств – промываний носа при помощи солевых растворов или паровых ингаляций. Но перед их использованием желательно проконсультироваться с врачом.
Также при наличии дефектов носового канала есть смысл оперативного вмешательства, чтобы не допустить развития хронического синусита.
Для того чтобы избежать насморка и связанных с ним осложнений, нужно выполнять те же меры профилактики, что предусмотрены при бронхиальной астме. Это:
- Избегание взаимодействий с аллергенами-раздражителями.
-
Отказ от курения.
- Укрепление иммунной системы (разнообразное питание, прием витаминов, умеренные физические нагрузки).
- Выполнение норм гигиены.
- Прогулки на свежем воздухе, проветривание спальни.
- Избегание переохлаждений.
- Лечение простудных заболеваний.
- Соблюдение рекомендаций врача.
Данные правила помогут не только сократить длительность заболевания, но и предупредить его появление.
Насморк не считается одним из основных симптомов астмы. Чаще всего он возникает как осложнение, которое усугубляет клиническую картину. Также его появление может быть обусловлено аллергической реакцией. Чтобы избежать ухудшений, необходимо обратиться к специалисту, который поможет выявить причины такого явления и назначит подходящее лечение.
источник
Лечение больных полипозно-гнойным риносинуситом в сочетании с бронхиальной астмой и с индивидуальной непереносимостью антибиотиков
Д. м. н., проф. А.Ю. Овчинников, к. м. н И.Г. Колбанова
ФПДО МГМСУ, кафедра оториноларингологии, ГКБ им. С.П. Боткина
На сегодняшний день взаимосвязь между заболеваниями верхних и нижних дыхательных путей можно считать доказанной. Особенное беспокойство вызывает тот факт, что такие болезни, как полипозный и полипозно-гнойный риносинусит при переходе их в хроническую форму не только являются фактором риска развития бронхиальной астмы (БА) сами по себе, но даже лечение этих заболеваний может негативно повлиять на течение уже имеющейся у пациента астмы. Ситуация осложняется непереносимостью антибиотиков, нередко встречающейся у пациентов с БА. Все это ставит перед лечащим врачом непростую задачу подбора эффективной и безопасной терапии.
Болезни верхних и нижних дыхательных путей
Полость носа и околоносовые пазухи представляют собой высокоорганизованную структуру с тонкими и сложными механизмами регуляции, обладающую множеством специфических функций. Подобная морфофункцио-нальная сложность обеспечивает создание первого барьера на пути проникновения инфекции. Очевидна тонкая функциональная связь полости носа и околоносовых пазух с другими органами и системами, в первую очередь с бронхолегочной [1, 2, 3].
Медицинская статистика последних лет убедительно свидетельствует о росте числа заболеваний носа и околоносовых пазух, причем увеличиваются как общая заболеваемость риносинуситами, так и удельный вес этой патологии в структуре ЛОР-болезней. Наличие тесной анатомической и физиологической взаимосвязи между верхними и нижними дыхательными путями приводит к тому, что рост числа риноси-нуситов происходит синхронно с увеличением заболеваемости бронхитами и бронхиальной астмой, и эту тенденцию пока не удается изменить, несмотря на совместные усилия ведущих специалистов всего мира [4].
Доказано, что хронические воспалительные процессы в верхних и нижних дыхательных путей имеют сходную этиологию [5, 6]. Это обусловлено тем, что слизистая оболочка воздухоносных путей от носовой полости до средних бронхов имеет сходное анатомическое и гистологическое строение.
Полипозный риносинусит (ПРС) является одним из наиболее распространенных хронических заболеваний полости носа и околоносовых пазух. Безусловно, ПРС не является угрожающим жизни заболеванием, но он существенно ухудшает качество жизни пациентов и играет определенную роль в патогенезе БА. [7, 8]. Именно поэтому ПРС рассматривается многими исследователями как фактор риска развития такого серьезного, тяжелого и иногда даже смертельного заболевания, как астма, распространенность которой, согласно статистике, растет повсеместно.
Адекватное и эффективное лечение ПРС часто приводит к улучшению течения БА при их сочетанном течении.
Успех лечения больных ПРС во многом обусловлен выраженностью патологического процесса в полости носа.
Лечение таких больных всегда должно оставаться комплексным, включающим применение различных групп лекарственных препаратов (топические глюкокортикостероиды, анти-лейкотриеновые препараты, блока-торы Н1-гистаминовых рецепторов последних поколений и др.) и проведение хирургического лечения. Диапазон хирургических методов лечения ПРС очень широк — от традиционной полипотомии носа до полисинусотомии.
Однако хирургическое лечение ПРС у больных БА является мощным провоцирующим фактором, в результате которого могут развиться нежелательные явления со стороны бронхолегочной системы: от обострения БА до присоединения пневмоний. Подобные осложнения возникают благодаря существованию ринобронхиального рефлекса [9, 10]. Это обстоятельство заставляет искать оптимальные методы предоперационного и послеоперационного лечения, разрабатывать методы щадящей хирургии для предотвращения ухудшения со стороны бронхолегоч-ной системы и, по возможности, сокращать число оперативных вмешательств за счет увеличения эффективности консервативного лечения.
Инфекционный процесс и развитие гнойного риносинусита
Известно, что одним из факторов, способствующих развитию БА либо ее обострению, служит бактериальная инфекция. Получены убедительные доказательства связи между характером хронической бактериальной инфекции дыхательных путей и тяжестью БА и числом ее обострений [11-14]. Это, безусловно, необходимо учитывать при лечении больных с сочетанной патологией верхних и нижних отделов дыхательного тракта. Сочетание ПРС с БА в перспективе очень часто приводит к более тяжелым поражениям дыхательных путей, особенно при присоединении инфекционного процесса [15]. Инфекционно-воспалительный процесс, возникший на неблагоприятном аллергическом фоне, приводит к формированию полипозно-гнойного рино-синусита (ПГРС) — патологического состояния верхних дыхательных путей, способного в еще большей степени вызывать и поддерживать легочные заболевания и оказывать негативное влияние на бронхолегочную систему [16]. Последнее может быть объяснено следующим образом: во-первых, гнойный воспалительный процесс, идущий в пазухах, оказывает токсическое воздействие на другие структуры организма; во-вторых, отсутствие нормального носового дыхания отрицательно сказывается на состоянии бронхолегочной системы; в-третьих, под влиянием гнойного воспаления происходит снижение иммунитета и развивается дополнительная сенсибилизация организма. Подтверждена высокая распространенность полипозно-гнойных риносинуситов у больных инфекционно-зависимой бронхиальной астмой, что указывает на агрессивное влияние инфекционного агента на состояние как верхнего, так и нижнего отдела дыхательного тракта. Существуют непрямые доказательства того, что инфекционный риносинусит утяжеляет течение БА, т. к. его лечение антибактериальными препаратами облегчает течение БА.
По-видимому, одной из причин низкой эффективности лечения и частого рецидивирования полипозно-гнойного процесса или его латентного течения, является отсутствие сведений об особенностях микробного пейзажа конкретного больного. Подобная ситуация, в свою очередь, может привести к обострению БА или стать причиной развития осложнений.
Поэтому непосредственными результатами разрабатываемых схем ведения больных с полипозно-гнойным риносинуситом в сочетании с бронхиальной астмой должно стать создание комплексных методов обследования и лечения, учитывающих и распространенность полипозного процесса, и его длительность, и характер возбудителя и степень тяжести бронхиальной астмы.
Таким образом, перед современной оториноларингологией стоит задача создания комплексных эффективных методов обследования, консервативного и хирургического лечения с адекватной дооперационной подготовкой и послеоперационным ведением больных с сочетанной патологией верхнего и нижнего отделов дыхательного тракта для предупреждения обострения БА и увеличения сроков ремиссии полипоз-ного и полипозно-гнойного процессов.
При ПГРС воспаление слизистой оболочки носа и околоносовых пазух, практически всегда вызвано застоем секрета, нарушением аэрации пазух и, как следствие, колонизацией слизистой и пазух инфекционными агентами.
Для возникновения инфекционного процесса ведущее значение, наряду с вирулентными свойствами возбудителя, имеет состояние макроорганизма. Оно определяется сложным комплексом факторов и механизмов, тесно связанных между собой, и характеризуется как чувствительность и резистентность к инфекции. Не менее важное значение в развитии синусита имеют аномалии строения внутриносовых структур и решетчатого лабиринта. Особенно большое влияние они оказывают на хронизацию патологического процесса. Нарушение нормальных анатомических взаимоотношений в полости носа изменяет аэродинамику, способствуя попаданию неочищенного воздуха в околоносовые пазухи и повышая риск развития воспаления. Полипы, отечная слизистая оболочка, искривленная перегородка носа, шипы и гребни перегородки носа, расположенные на уровне среднего носового хода, и тому подобные анатомические аномалии нарушают проходимость естественных отверстий околоносовых пазух и приводят к стагнации секрета и снижению парциального давления кислорода в околоносовых пазухах.
Тактика лечения ПГРС до настоящего времени была жестко предопределена и предусматривала обязательное хирургическое лечение. Однако любое оперативное вмешательство в полости носа и ОНП у больных БА является мощным провоцирующим фактором благодаря существованию ринобронхиального рефлекса, результат которого — ухудшение состояния бронхолегочной системы: от обострений БА до присоединения пневмоний. Кроме того, логичнее и безопаснее проводить оперативное вмешательство в период ремиссии воспалительного процесса при ПГРС.
При хронических синуситах микробная флора отличается большим разнообразием, причем микробный пейзаж варьирует в зависимости от тяжести и продолжительности заболевания, по мере развития болезни спектр возбудителей несколько смещается в сторону анаэробной флоры. Одним из наиболее значимых факторов возникновения инфекционного процесса является неблагоприятный аллергический фон, частые полипотомии носа, нерациональное назначение антибактериальных препаратов в виде как местной, так и общей терапии. Самой рациональной позицией антибактериальной терапии остается учет всех наиболее вероятных возбудителей или определение возбудителя в каждом конкретном случае синусита.
Непереносимость антибиотиков и антибактериальная терапия
Однако на практике все чаще возникают ситуации, когда назначение, точнее, выбор метода лечения синусита осложняется непереносимостью антибиотиков. И таких пациентов становится все больше. Это, с одной стороны, связано с увеличением аллергической нагрузки на организм, с другой стороны — с неаллергическими факторами, которые потенцируют действие аллергенов, например большая загазованность крупных промышленных городов, курение, все более широкое применение различных химических иммунотропных веществ. Все эти факторы усиливают аллергический ответ на этапе сенсибилизации, изменяя структуру заболеваемости инфекционными/неинфекционными болезнями. Также в последнее время изменилась иммунологическая реактивность населения, появились так называемые транзиторные иммунодефицитные состояния, на фоне которых легко развиваются острые и хронические инфекционно-воспалительные заболевания. Данные обстоятельства и стали стимулом к поиску нового решения описанной выше проблемы.
Карбоцистеин — единственный из мукоактивных препаратов, который обладает одновременно мукорегулирующим и муколитическим эффектом. Препарат нормализует количественное соотношение кислых и нейтральных муцинов бронхиального секрета, восстанавливая вязкость и эластичность слизи. Данный эффект достигается за счет активации фермента сиаловой трансферазы, вырабатываемого бокаловидными железами слизистой оболочки.
На фоне применения препарата восстанавливается секреция IgA, улучшается мукоцилиарный транспорт, происходит регенерация структур слизистой оболочки. Действие препарата распространяется на слизистую оболочку всех отделов дыхательного тракта.
Одновременное назначение карбо-цистеина и антибиотиков потенцирует лечебную эффективность последних при воспалительных процессах в области как верхнего, так и нижнего отделов дыхательного тракта. Кроме того, карбоцистеин взаимно повышает эффективность глюкокортикостероиднойтерапии, усиливает бронхолитический эффект теофиллина. Активность карбоцистеина ослабляют противокашлевые и атропиноподобные средства.
Исследование эффективности карбоцистеина
Под нашим наблюдением находились 32 пациента, страдающих ПГРС необ-турирующей степени и БА, с длительностью заболевания не превышающей 10 лет и непереносимостью некоторых групп антибактериальных препаратов. Дизайн исследования предусматривал осмотр врачом оториноларингологом. Выраженность жалоб регистрировалась по 5-балльной визуально-аналоговой шкале (ВАШ). Всем больным проводилось: компьютерная томография носа и околоносовых пазух, стандартное клиническое обследование, включающее сбор жалоб, анамнеза жизни и заболевания, физикальный осмотр, лабораторная диагностика (клинический и биохимический анализ крови), осмотр врача пульмонолога, исследование функции внешнего дыхания (ФВД) на 1-й и 28-й день.
В связи с непереносимостью некоторых групп антибактериальных препаратов, наблюдавшейся у пациентов, больным этой группы проводилось лечение, включающее мометазона фуроат (Назонекс) по 200 мкг 2 раза в сутки (суточная доза 400 мг) и карбоци-стеин (Флюдитек) по 1 столовой ложке 3 раза в день. Курс комплексной терапии составил 10 дней. Монотерапия мометазона фуроатом продолжалась до 28-го дня. Всем больным проводилась базисная терапия по поводу БА.
Итоговая оценка результата лечения проводилась по следующим параметрам:
• «Положительный» — значительное уменьшение всех симптомов заболевания (улучшение самочувствия, регрессия симптоматики), положительная динамика данных инструментальных исследований;
• «Удовлетворительный» — незначительное улучшение общего состояния и умеренно положительная динамика показателей инструментальных исследований;
• «Отсутствие эффекта» — отсутствие динамики всех симптомов заболевания, показателей инструментальных исследований, а также, при невозможности оценить эффект, в случаях прекращения лечения;
• «Ухудшение» — утяжеление общего состояния и отрицательная динамика показателей инструментальных исследований, потребность в дополнительном лечении.
По окончании лечения положительный результат был отмечен у 13 (40,62%) человек из 32, удовлетворительный — у 9 (28,12%) человек, у 10 (31,25%) больных эффект отсутствовал, ухудшения состояния не отмечено ни у одного пациента (рис.).
Результаты риноманометрии показали, что в данной группе среднее значение суммарного объемного потока (СОП) до лечения (420 ± 144,1 см3/с) было достоверно меньше (р
источник
 противовоспалительные (которые назначают при астме – Недокромил натрия, Дексаметазон, и специальные, для лечения синусита – Синупрет, Флюколд);
противовоспалительные (которые назначают при астме – Недокромил натрия, Дексаметазон, и специальные, для лечения синусита – Синупрет, Флюколд); Отказ от курения.
Отказ от курения.