Известно, что наиболее тяжкими осложнениями бронхиальной астмы являются те, которые возникают со стороны сердечно-сосудистой системы. Если сердце страдает слишком серьезно ввиду тяжести протекания астмы, игнорирования лечения, человек может стать инвалидом и утратить возможность жить нормальной жизнью.
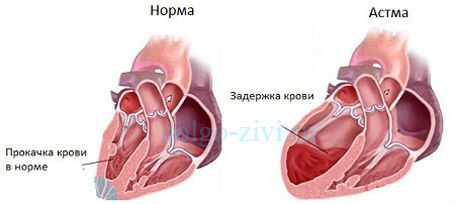
Справа на рисунке изображен суженный бронх при астме.
Вылечить бронхиальную астму полностью невозможно, по крайней мере, современная медицина еще не придумала такой способ. Но можно взять под контроль то, как поведет себя болезнь, повлиять на ее исход. Люди, которые внимательно относятся к своему здоровью и имеютдиагноз «астма», что был поставлен на ранней стадии, ввиду чего и лечение было начато своевременно, могут годами не вспоминать, что эта болезнь у них есть. В отсутствие же лечения астма обостряется чаще, приступы удушья становятся длительными, тяжелыми и неконтролируемыми. Это приводит к нарушению работы не только органов дыхания, но и всего человеческого организма. Вслед за дыхательной системой страдает сердечно – сосудистая.
У больных бронхиальной астмой сердце начинает работать хуже, так как:
- во время обострения болезни возникает дыхательная недостаточность;
- во время приступа повышается давление в грудной клетке;
- побочные реакции со стороны сердца возникают ввиду систематического использования астматиками бета2-адреномиметиков.
У астматиков могут возникать такие осложнения со стороны сердечно–сосудистой системы:
- аритмии (от экстрасистол до фибрилляции желудочков);
- легочная гипертензия;
- острое и хроническое легочное сердце;
- ишемия миокарда.
Аритмия – это нарушение сердечного ритма во время приступов бронхиальной астмы и между ними. В норме сердце человека сокращается в синусовом ритме, то есть пульс составляет 60-90 ударов в минуту. Отклонения от синусового ритма в большую сторону называются тахикардией. Именно она наблюдается у астматиков во время приступа удушья, когда пульс учащается до 130-140 ударов. Между приступами в период обострения пульс держится по верхней границе нормы или выходит за нее (90-100 ударов в минуту). При этом может нарушаться не только частота, но и ритмичность сердечных сокращений. Чем более тяжелое течение принимает астма, тем более выраженной и длительной становится синусовая тахикардия.
Изменение сердечного ритма при бронхиальной астме обусловлено тем, что стремясь компенсировать недостаток кислорода из-за нарушенной функции дыхания, от которого страдают все ткани и органы в организме, сердцу приходится качать кровь быстрее.
Больной бронхиальной астмой с тахикардией может ощущать:
- Неровность работы сердца. Больные описывают это состояние как «сердце трепещет», «сердце вырывается из груди», «сердце замирает».
- Слабость, головокружение. Это общий симптом и для тахикардии, и для выраженной дыхательной недостаточности, которая развивается во время приступа удушья.
- Нехватку воздуха. Больные жалуются на одышку, чувство сдавленности в груди.
К счастью, синусовая тахикардия при бронхиальной астме случается нечасто. Обычно, у больных с таким осложнением имеются сопутствующие патологии со стороны сердечно-сосудистой и дыхательной систем. Тахикардия у астматиков требует дифференцированной терапии. Ввиду ее отсутствия возможно быстрое развитие сердечной недостаточности, увеличивается риск внезапной остановки сердца во время приступа удушья.
Собственно лечение нарушений сердечного ритма у больных астмой имеет два направления:
- Необходимо перевести заболевание-первопричину из фазы обострения в фазу стойкой ремиссии.
- Необходимо нормализовать работу сердца посредством кислородотерапии и приема медикаментов:
- бета-блокаторов (бисопролол, соталол, небиволол и другие);
- ингибиторов If-каналов синусового узла (ивабрадин, кораксан, пр.);
- растительных препаратов (боярышника, валерианы, пустырника), если у астматика нет на них аллергии.
Одной из наиболее частых причин развития приобретенной легочной гипертензии являются хронические болезни органов дыхания – бронхиальная астма, туберкулез, ХОБЛ, фиброз легких и другие. Заболевание характеризуется увеличением давления в легочной артерии, которое в состоянии покоя превышает нормальное на 20 мм ртутного столба, а при нагрузке – на 30 мм ртутного столба и более. Как и синусовая тахикардия, легочная гипертензия у астматиков имеет компенсаторный характер.
Симптомами легочной гипертензии являются одышка (присутствует в состоянии покоя и усиливается при физической нагрузке), сухой кашель, боль справа под ребрами, цианоз.
Это патологическое состояние также устраняется кислородотерапией. Для снижения давления в легочной артерии применяют:
- блокаторы медленных кальциевых каналов (нифедипин);
- аденозинергические средства (аминофиллин);
- диуретики (фуросемид).
Острое легочное сердце, или правожелудочковая недостаточность, часто развивается во время продолжительного приступа удушья или при астматическом статусе. Патология заключается в остром расширении правых отделов сердца (со снижением их сократительной функции) и легочной артерии. Развивается гипоксемия. Происходит застой в большом круге кровообращения. Легкие отекают, в их ткани происходят необратимые изменения.
Хроническое легочное сердце, характеризующееся крайней степенью дистрофии правого желудочка, часто несовместимо с жизнью, помочь не могут даже реанимационные меры.
Легочное сердце имеет такие симптомы:
- ощущение сдавливания в груди;
- ощущение нехватки воздуха;
- головокружение;
- отеки верхних, нижних конечностей, шеи, лица;
- рвота;
- скачки артериального давления;
- обморок.
Задачами лечения легочного сердца являются сохранение жизни больного, нормализация у него кровообращения. Для этого применяют консервативные и оперативные методы.
Консервативный метод включает в себя прием антикоагулянтов, бета-блокаторов, сосудорасширяющих препаратов. С целью облегчения состояние больного, ему назначают обезболивающие лекарства.
В отсутствие эффекта от медикаментозного лечения или по прямым показаниям больному проводят кардиологическую операцию.
Ишемическая болезнь сердца возникает в том случае, когда при бронхиальной астме нарушается кровоснабжение миокарда, в результате чего сердечная мышца получает кислород в недостаточном количестве.
Острой формой ишемии миокарда является инфаркт, хронический же патологический процесс проявляется в периодических приступах стенокардии.
Больной с ишемией жалуется на одышку, нарушение сердечного ритма, учащенный пульс, боль в груди, общую слабость, отеки конечностей.
Прогноз заболевания во многом зависит от того, насколько быстро и в полной мере больному была оказана медицинская помощь.
Лечение ишемии миокарда проводится препаратами, относящимися к трем группам:
- антиагреганты (клопидогрел);
- β-адреноблокаторы (бисопролол, карведилол);
- гипохолестеринемические препараты (ловастатин, розувастатин).
Выявить те или иные осложнения со стороны сердечно-сосудистой системы у человека с диагнозом «бронхиальная астма» только по их симптомам непросто потому, что они во многом схожи с симптомами основного заболевания. Поэтому необходимым становится применение дополнительных методов диагностики, таких как:
- Аускультация сердца.
- Электрокардиография.
- Эхокардиография.
- УЗИ.
- Рентгенологическое исследование.
Причиной смерти астматиков в подавляющем большинстве случаев являются именно сердечно–сосудистые заболевания. Поэтому с того момента, как человеку была поставлендиагноз бронхиальной астмы, возникает необходимость в осуществлении контроля над работой его сердца. Раннее выявление любых возможных осложнений со стороны этого органа в разы увеличивает возможность жить долго и полноценно.
источник
Автор: Алексей Шевченко 02 декабря 2016 12:00 Категория: Проблемы выживания
Доброго времени суток друзья и читатели блога «Здоровый образ жизни». Сегодня у меня грустная новость. Один из моих знакомых, весельчак и балагур, скоропостижно скончался из-за ночного приступа сердечной астмы. Он был заядлым курильщиком, и никак не мог отказаться от этой вредной привычки. Приступы одышки у него были регулярно, и карету скорой помощи часто можно было видеть у нашего дома. Но, несмотря на болезнь, он на все рекомендации по оздоровлению только отшучивался, повторяя ехидную присказку «Кто не курит и не пьет, тот здоровеньким помрет», продолжал много курить, увлекался пивом с соленой рыбой (ловить и солить которую он, кстати, был великий мастер).
В связи с этими печальными событиями я решил посвятить очередную статью теме: как лечить сердечную астму.
Слово «астма» переводится с древнегреческого как «одышка». Данный термин объединяет достаточно много заболеваний, обусловленных разнородными причинами. Сегодня существует несколько систем классификации астмы по разным признакам. В одной из наиболее распространенных выделяется 4 формы:
- аллергическая – ее приступы вызываются разнообразными аллергенами (пыльца цветущих растений, пылевые клещи, шерсть и перхоть животных, химические вещества и т. д.);
- астма, развивающая на почве нервного стресса;
- бронхиальная астма, связанная со стойкими изменениями в бронхах;
- сердечная астма, причиной которой являются застойные явления в сердце.
Проявления этого заболевания разнообразны, поэтому распознать его на начальной стадии бывает трудно. К характерным симптомам относятся следующие:
- стойкая тахикардия (учащенное сердцебиение);
- отеки в области щиколоток;
- повышенное давление;
- упорные боли в груди;
- учащенное, поверхностное дыхание;
- чувство беспокойства.
Приступы разной степени тяжести часто случаются во время ночного сна. Не успеет больной задремать, как тут же просыпается, хватая ртом воздух. Иногда, чтобы восстановить дыхание ему приходится принять сидячее положение.
Основой для сердечной астмы является сердечная недостаточность, которая прогрессирует весьма быстро, если ей не уделять должного внимания.
Картина выглядит приблизительно так:
Удушье и мучительный кашель возникают из-за того, что ослабленное сердце неспособно обеспечивать нормальную циркуляцию крови, и в легких начинается жидкость, что и вызывает кашель, хриплое дыхание и одышку.
Часто к этим явлением подключается еще и воспаление, спровоцированное застойными процессами, и тогда проявления сердечной и бронхиальной астм становятся настолько схожими, что провести правильную диагностику бывает трудно даже самым лучшим специалистам. Уточнить диагноз помогает рентген и МРТ, которые показывают болезненные изменения в сердце, в частности его увеличение из-за застойных явлений (так называемая кардиомегалия).
Сердечная астма имеет существенно отличие от всех других видов этого заболевания, хотя внешние ее проявления и признаки – все та же одышка, хрипящее дыхание и надрывный кашель. Главной причиной данной болезни являются нарушения в работе сердца (то есть сердечная недостаточность) . Ее приступы могут быть очень тяжелыми, и если хрипящий кашель переходит в тяжелое удушье, то в таких случаях требуется неотложная помощь специалистов, иначе у больного может развиться острая сердечная недостаточность и угрожающий жизни отек легких. (Это, к сожалению, как раз и погубило моего знакомого.)
Симптомы состояния, когда необходимо срочно вызывать врача, следующие:
- на фоне приступа кашля развивается внезапная слабость;
- головокружение, спутанность сознания;
- сильная боль в области сердца;
- бледность и синеватый оттенок кожи.
В ожидании скорой больному нужно оказать доврачебную помощь:
- любыми способами облегчить дыхание: открыть форточки, дать кислород (это может подушка или баллон);
- придать телу удобное сидячее положение с надежной опорой;
- сделать горячие ванночки для рук и ног (это обеспечит отток крови от ослабевшего сердца);
- дать больному нитроглицерин или нитросорбид (таблетка под язык);
- в случае потери сознания незамедлительно приступать к искусственному дыханию и непрямому массажу сердца.
Все это относится к экстренным мерам, которые необходимо предпринимать в случае тяжелых приступов. А вот чтобы не допустить их развития, нужно ежедневно уделять внимание своему здоровью, придерживаться здоровой диеты, принимать прописанные врачом препараты, и конечно же, раз и навсегда отказаться от всех вредных привычек.
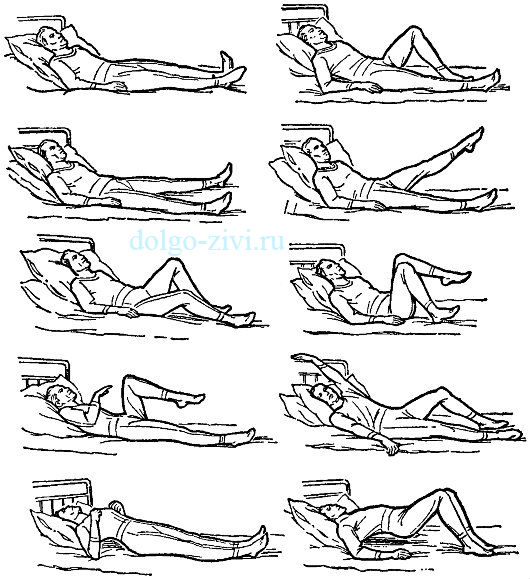
Также необходимо ежедневно заниматься лечебной гимнастикой. Комплекс должен включать в себя дыхательные упражнения, назначаемые при бронхиальной астме:
и упражнения, рекомендованные при сердечной недостаточности.
Но так как тяжесть состояние больных сильно отличается, то правильно подобрать нагрузку должен лечащий врач.
Правда, есть и такие упражнения, которые рекомендуется выполнять даже лежачим больным после инфаркта миокарда. Их можно делать всем без исключения. Кстати, этот комплекс отлично помогает вылезать прохладным утром из теплой постели. Он бодрит и приносит хорошее настроение.
Отличным дополнением к современным медикаментам являются народные средства, которые если не купируют, то хорошо предотвращают развитие приступов.
К наиболее популярным рецептам относятся отвары и настои из таких ингредиентов как копытень и шиповник.
Способы приготовления очень просты:
- Несколько ягод шиповника нужно мелко растолочь в ступке и залить холодной водой на 10-12 часов. Принимать процеженный настой два раза в день перед едой.
- Взять одну чайную ложку листьев копытня и залить их стаканом кипящей воды. Потом дать постоять минут 10-15 и процедить. Выпить настой целиком (при желании можно подсластить медом). Этот настой нужно делать и принимать один-два раза в день.
Есть и более сложные рецепты. Один из очень эффективных настоев включает в себя 1 ст. ложку листьев лебеды (обязательно молодой), столько же листьев тростника и 2 ст. ложки крапивных листьев. Смесь заливают кипящей водой и настаивают пару часов. Затем добавляют 2 чайных ложки соды и оставляют настаиваться на свету 10 дней. Принимают готовый настой по одной чайной ложке в день перед обедом. Но так как крапива – это мощно кровоостанавлива ющие средство, людям, страдающим тромбофлебитом данное средство принимать нельзя.
И в заключение предлагаю посмотреть очень полезный видеоматериал.
источник
Астмой (греч. Asthma – удушье) в медицине называют приступ затрудненного дыхания, возникающий внезапно и периодически повторяющийся. Причины приступообразной одышки могут быть различны, но чаще всего этот термин употребляется в отношении бронхиальной астмы (как самостоятельного заболевания) и сердечной астмы (как синдрома при различных болезнях сердечно-сосудистой системы).
Наше сердце – это насос. Оно разделено на две половины – левую и правую. Каждая половина имеет предсердие и желудочек, сообщающиеся между собой и разделенные клапанами.
Кровь, идущая от легких (из малого круга кровообращения), попадает в левое предсердие, оттуда – в левый желудочек, который является самой мощной камерой нашего сердца. Он выталкивает кровь в аорту и далее она идет по большому кругу кровообращения ко всем органам и тканям нашего организма.
Сокращение левого желудочка для выброса порции крови называется систолой. После сокращения сердечная мышца расслабляется (диастола), камера вновь готова принять очередную порцию крови из предсердия.
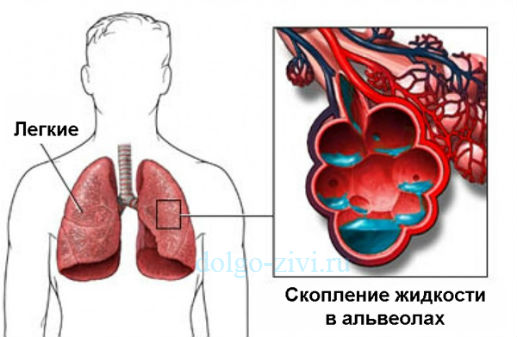
В ситуациях, когда левый желудочек не может вытолкнуть всю кровь, она скапливается в нем и, соответственно, в диастолу он уже может принять крови из предсердия меньше, чем нужно. В нем нарастает диастолическое давление, по цепной реакции оно растет и в предсердии и легочных венах и капиллярах. Но поскольку объем крови остается постоянным, ей нужно куда то деваться. Жидкая часть крови (плазма) вследствие повышенного давления просачивается через стенку легочных капилляров и выходит в интерстициальную ткань, которая окружает мелкие бронхи и альвеолы.
В какой- то период времени жидкости накапливается столько, что она сдавливает мелкие бронхи, приводит к их отеку. Следствием этого и становится приступ удушья.
Таким образом, приступ сердечной астмы – это синдром левожелудочковой или левопредсердной недостаточности (реже). Также его синонимом является интерстициальный отек легких. При прогрессировании патологии он может перейти в альвеолярный отек, когда жидкость пропотевает в полость альвеол. Удушье при этом усиливается и без лечения такое состояние может привести к смерти.
Итак, к сердечной астме приводят три основных патогенетических механизма:
- Слабость сердечной мышцы.
- Повышение сопротивления на выходе из левого желудочка.
- Перегрузка левых камер избыточным объемом крови.
Сердечная астма – это не самостоятельный диагноз, а синдром, который может быть при различных заболеваниях сердца. Все эти заболевания имеют свои симптомы, свой патогенез, свои стадии течения. Но в один не очень прекрасный момент у них наступает схожее для всех обострение – острая недостаточность левых отделов сердца, которое ведет к приступу удушья.
Рассмотрим основные заболевания, которые могут к этому привести.
- Острый инфаркт миокарда. Как известно, инфаркт – это отмирание части сердечной мышцы. Какая-то часть миокарда просто выключается из работы и не может выполнять свою насосную функцию. Поэтому помимо боли и падения давления инфаркт может проявляться и сердечной астмой. Существует также атипичная форма инфаркта миокарда – астматическая, которая проявляется только удушьем.
- Постинфарктный рубец. Не только свежий инфаркт, но и ранее перенесенный может стать причиной резкого снижения сердечного выброса.
- Алкогольная кардиомиопатия. Происходит дистрофия сердечной мышцы, камеры сердца растягиваются и не сокращаются с должной силой.
- Миокардит. Воспаление сердечной мышцы различного происхождения также приводит к ее ослаблению
- Стеноз аортального клапана. Порок клапана, чаще после перенесенного ревматизма. Сужение отверстия, ведущего в аорту, приводит к тому, что левый желудочек вынужден преодолевать большое сопротивление и работать на пределе. Стенки его при этом утолщаются, но в определенный момент он все же не справляется со своей работой.
- Гипертоническая болезнь. Механизм развития сердечной астмы при этой патологии аналогичен предыдущему пункту: повышение давления в аорте, гипертрофия сердечной мышцы, недостаточность левого желудочка. Острая недостаточность проявляется при резком скачке давления (гипертоническом кризе).
- Недостаточность митрального клапана. Этот порок характеризуется тем, что клапан между левым предсердием и желудочком не полностью закрывается во время систолы. Кровь в желудочек продолжает поступать, нарушая его нормальную работу. Объем крови увеличивается, давление в левом предсердии нарастает. Далее – все по тому же кругу (малому).
- Митральный стеноз. Здесь механизм несколько другой, и касается в основном предсердия: из-за сужения митрального отверстия предсердие не может перекачать всю скопившуюся в нем кровь в желудочек.
- Нарушения ритма сердца. Различные тахикардии, аритмии приводят к тому, что слаженная работа камер сердца нарушается, объем крови, перекачиваемый за сердечный цикл, уменьшается. Диастолическое давление в левом желудочке повышается, далее механизм прежний.
- Опухоли или тромбы в камерах сердца. Не такая частая причина, но впервые может проявиться именно сердечной астмой.
- Острая или хроническая почечная недостаточность. Почки не выводят полностью мочу, объем крови увеличивается. Сердце (особенно если оно уже нездоровое) не справляется с избыточным количеством крови.
Пациенты с хроническими сердечно-сосудистыми заболеваниями при соблюдении должного режима, правильном питании и выполнении всех назначений могут прожить всю жизнь и ни разу не испытать на себе сердечную астму.
Провоцирующими моментами для приступа являются:
- физическое переутомление;
- нервное напряжение, стресс;
- прием алкоголя;
- прием большого количества поваренной соли и жидкости;
- внутривенные вливания различных растворов (в реанимации, после операции, при инфекционных заболеваниях);
- заболевания нижних дыхательных путей – бронхиты, пневмонии;
- длительный постельный режим;
- обильная еда и питье на ночь;
- аллергия.
Сердечная астма редко возникает среди полного здоровья. Как правило, у таких пациентов уже есть признаки хронической сердечной недостаточности, то есть одышка при физической нагрузке для них – привычное дело. Но в покое она их обычно не беспокоит. Здесь же мы имеем дело с присоединением к хронической острой сердечной недостаточности, а новые симптомы и внезапность их появления вызывают страх.
Симптомы сердечной астмы появляются чаще всего ночью, когда человек лежит. Это объясняется тем, что в горизонтальном положении приток крови к сердцу усиливается.
Человек просыпается оттого, что ему тяжело дышать, начинается сухой кашель. Он начинает дышать глубже и чаще. Рефлекторно садится – так ему легче.
Со стороны такой пациент выглядит бледным, губы и носогубная область синюшны. Дыхание учащенное, причем более тяжело дается вдох. Лицо и грудь покрыты холодным потом, руками он обычно опирается на спинку кровати или стула.
Из-за того, что удушье развилось так внезапно, у больного начинается паника, от этого еще более усиливается сердцебиение и состояние только усугубляется.
Приступ может длиться несколько минут, а может и несколько часов. Иногда достаточно сесть, опустить ноги вниз, открыть форточку и состояние улучшается. Иногда без скорой помощи не обойтись. В тяжелых случаях без лечения сердечная астма может перейти в отек легких, и тут уже счет идет на минуты.
На первый взгляд, признаки сердечной и бронхиальной астмы схожи. И та и другая проявляются внезапно начинающимся приступом удушья, чаще ночью. Иногда даже медикам без специального обследования сложно их различить.
Но отличить их все же можно, и очень важно не ошибиться, потому что лечение у них принципиально разное.
| Бронхиальная астма | Сердечная астма |
Впервые возникший приступ сердечной астмы вызывает страх и панику, поэтому больной, как правило, вызывает скорую помощь. При повторяющихся приступах он может научиться облегчать себе состояние сам.
Приступу обычно предшествуют предвестники: сухое покашливание, которое появляется в положении лежа. Это уже свидетельство отека бронхов.
- Снизить венозный приток к сердцу (мочегонные препараты, сосудорасширяющие).
- Уменьшить сопротивление работе левого желудочка (снижение общего артериального давления, препараты нитроглицерина для уменьшения периферического сопротивления сосудов).
- Успокоить пациента (седативные лекарства).
- Усилить сердечный выброс (сердечные гликозиды, другие инотропы).
- Уменьшить гипоксию (кислород).
- Снизить частоту сокращений сердца (противоаритмические средства, сердечные гликозиды).
- Сесть, опустить ноги вниз.
- Постараться успокоиться.
- Открыть форточку.
- Измерить давление.
- При повышенном или нормальном давлении взять под язык таблетку нитроглицерина, выпить таблетку фуросемида. При низком давлении немедленно вызывать неотложку, положение при этом лучше принять полулежачее.
- Из старых методов допускается ванночка для ног с теплой водой или венные жгуты на конечности на короткое время (в качестве жгутов вполне подойдут капроновые чулки). Раньше применяли кровопускание, делать этого сейчас не стоит, но как крайняя мера в экстренных ситуациях и отсутствии медицинской помощи вполне оправдана.
- Осмотрит, оценит состояние больного и примет решение об оказании помощи дома, о госпитализации или о немедленных реанимационных мероприятиях.
- Снимет ЭКГ.
- Внутривенно мочегонный препарат (лазикс).
- Повторно нитроглицерин под язык, в тяжелых случаях – внутривенно капельно.
- Седативный препарат (реланиум, в случае отека легких – морфин).
- При тахикардии и мерцательной аритмии – сердечные гликозиды (строфантин или дигоксин внутривенно).
- Ингаляции кислорода.
Обычно этих мероприятий бывает достаточно, состояние пациента улучшается. Он получает рекомендации вызвать врача из поликлиники или записаться самому на прием для прохождения обследования или коррекции лечения.
| Группа препаратов | Принцип действия | Представители | Способ применения |
| Нитраты | Расширяют мелкие сосуды, снижают периферическое сопротивление, уменьшают приток крови к сердцу |
| |
| Седативные препараты | Сибазон, реланиум | Внутримышечно или внутривенно | |
| Наркотические аналгетики |
| Подкожно, внутримышечно или внутривенно | |
| Мочегонные | Уменьшают объем циркулирующей крови, снижают давление |
| Внутрь, внутримышечно или внутривенно |
| Гипотензивные препараты |
| ||
| Кислород | Уменьшает гипоксию, снижает образование пенистой мокроты | Ингаляционно через носовые катетеры | |
| Сердечные гликозиды | Усиливают сократимость миокарда, увеличивают ударный объем, уменьшают тахисистолию |
| Внутривенно медленно |
| Воздействуют на поляризационные процессы в миокарде, снимают аритмию |
| Внутривенно капельно |
- При неясном диагнозе.
- При подозрении на острый инфаркт миокарда.
- При впервые возникшем приступе аритмии.
- При развитии клиники альвеолярного отека легких (даже после улучшения состояния).
- При низком артериальном давлении.
- При отсутствии эффекта от всех проведенных мероприятий.
Алгоритм диагностики при внезапно возникшем приступе удушья одинаков как для экстренных случаев, так и при плановом обследовании. При неотложной госпитализации обследование проведут быстро (в реально тяжелых ситуациях немедленно).
Если же приступ купирован и больной направлен утром в поликлинику, придется настроиться на не очень скорое обследование и консультации у разных специалистов.
- ЭКГ. На кардиограмме можно увидеть признаки острого инфаркта миокарда, острого нарушения ритма сердца. При хронических заболеваниях в описаниях ЭКГ могут быть различные формулировки: гипертрофия левого желудочка, блокады ножек пучка Гиса, отклонения электрической оси сердца, нарушения процессов реполяризации.
- Анализы. Общий анализ крови может указать на остроту процесса. Так, при инфаркте идет повышение СОЭ, лейкоцитов, КФК, тропонина.
- Рентгенография легких. Рентгенологически при интерстициальном отеке легких виден нечеткий, «смазанный» легочной рисунок, снижение прозрачности в прикорневых зонах, расширение междолевых перегородок. Тень сердца, как правило, увеличена.
- Спирометрия. Такое исследование проводится, когда все же есть подозрения на бронхиальный характер приступов. При бронхиальной астме будут снижены показатели ПСВ (пиковая скорость выдоха) и ОФВ1(объем форсированного выдоха за 1 с), хотя однократное их измерение не является 100% критерием постановки диагноза, необходимо их измерение несколько раз в течение суток, а также после применения бронхолитиков.
- Эхокардиография (УЗИ сердца). Пожалуй, самый важный метод исследования работы сердца и оценки его функциональной способности. Она позволяет определить размер камер сердца и давление в них, толщину стенок, состояние клапанов, движение крови. С его помощью можно выявить пороки клапанов, повреждение сердечной мышцы, регургитацию (обратный ход) крови.
- Расширение левого желудочка и левого предсердия.
- Снижение ударного объема.
- Снижение фракции выброса (в норме не менее 50%).
- Патология клапанов (стеноз, недостаточность).
- Повышение давления в легочной артерии (в норме не должно превышать 25 мм р.с.)
- Гипо- или акинез стенок левого желудочка.
- Регургитация (обратный ток крови через митральное отверстие).
Кроме этих основных исследований часто назначаются и другие:
- Суточное мониторирование ЭКГ.
- Велоэргометрия.
- Чрезпищеводная эхокардиография.
- Коронароангиография (КАГ).
Как уже было сказано, сердечная астма – не самостоятельный диагноз, а осложнение многих заболеваний сердца. В подавляющем большинстве случаев пациент знает о своих заболеваниях, но вот адекватное лечение получают не все, и зачастую это вина самого больного («очень много таблеток, я не буду их пить», «боюсь операции» и т.д.)
Однако пережив хотя бы один приступ сердечной астмы, люди начинают опасаться его повторения, боятся задохнуться и начинают прислушиваться к советам врачей.
источник
Бронхиальная астма представляет собой хроническую патологию, развитие которой могут спровоцировать различные факторы, как внешние, так и внутренние. Люди, которым был диагностирован этот недуг, должны пройти комплексный курс медикаментозной терапии, которая позволит устранить сопровождающую симптоматику. Любое лекарство от бронхиальной астмы должен назначать только узкопрофильный специалист, которым была проведена комплексная диагностика и выявлена причина развития этой патологии.
Каждый специалист при терапии бронхиальной астмы использует различные медикаменты, в частности препараты нового поколения, которые не имеют слишком серьезных побочных эффектов, более эффективны и лучше переносятся больными. Для каждого пациента аллерголог в индивидуальном порядке подбирает схему лечения, которая включает не только таблетки от астмы, но и медикаменты, предназначенные для наружного применения.
Специалисты придерживаются следующих принципов при медикаментозной терапии бронхиальной астмы:
- Максимально быстрое устранение сопровождающей патологическое состояние симптоматики.
- Предупреждение развития приступов.
- Оказание помощи больному при нормализации дыхательных функций.
- Сведение к минимуму количества лекарственных средств, которые необходимо принимать для нормализации состояния.
- Своевременное проведение профилактических мероприятий, направленных на предупреждение рецидивов.
Такая группа медикаментов задействуется пациентами для ежедневного применения с целью купирования сопровождающей бронхиальную астму симптоматики, и предотвращения новых приступов. Благодаря проведению базисной терапии больные испытывают существенное облегчение.
К базисным медикаментам, которые способны купировать воспалительные процессы, устранить отечность и другие аллергические проявления, относятся:
- Ингаляторы.
- Антигистамины.
- Бронхолитики.
- Кортикостероиды.
- Антилейкотриеновые лекарства.
- Теофиллины, оказывающие продолжительное терапевтическое действие.
- Кромоны.
Такие медикаменты обладают большим количеством побочных эффектов, поэтому задействуются преимущественно при купировании острых астматических приступов. Специалисты прописывают больным в период обострения следующие лекарства:
- «Аммоний», неадсорбируемый, четвертичный.
- «Сульфат атропина».
Астматикам специалисты часто прописывают следующие лекарственные средства, в составе которых присутствуют гормоны:
- «Бекотид», «Ингакорт», «Беротек», «Сальбутамол».
- «Интал», «Альдецин», «Тайлед», «Беклазон».
- «Пульмикорт», «Будесонид».
Такие медикаменты назначаются больным, у которых на фоне бронхиальной астмы развились воспалительные процессы. Присутствующие в них компоненты способны тормозить процесс выработки тучных клеток, которые уменьшают размер бронхов и провоцируют воспаления. Их не задействуют при купировании астматических приступов, а также не применяют при лечении детей, не достигших шестилетнего возраста.
Астматикам прописываются следующие медикаменты из группы кромонов:
- «Интал».
- «Недокромил».
- «Кетопрофен».
- «Кетотифен».
- Кромгликат или Недокромил натрия.
- «Тайлед».
- «Кромгексал».
- «Кромолин».
При проведении комплексной терапии бронхиальной астмы врачи назначают больным негормональные лекарства, например таблетки:
Такие медикаменты применяются при воспалительных процессах, которые сопровождаются спазмами в бронхах. Специалисты прописывают астматикам следующие виды лекарств, в качестве дополнительной терапии (могут применяться при купировании астматических приступов у детей):
- Таблетки «Формотерола».
- Таблетки «Зафирлукаста».
- Таблетки «Сальметерола».
- Таблетки «Монтелукаста».
При проведении комплексной терапии бронхиальной астмы специалисты прописывают больным такие медикаменты крайне редко, так как они имеют много побочных эффектов. Каждое лекарство от астмы из этой группы способно оказать мощнейшее антигистаминное и противовоспалительное действие. Присутствующие в них компоненты тормозят процесс выработки мокроты, максимально снижают чувствительность к аллергенам.
В эту группу лекарств включаются:
- Инъекции и таблетки Метипреда, Дексаметазона, Целестона, Преднизолона.
- Ингаляции Пульмикорта, Беклазона, Будесонида, Альдецина.
Лекарственные средства, которые относятся к этой группе, специалисты применяют, как правило, при купировании астматических приступов, в частности удушья. Они способны снимать воспалительные процессы, а также нейтрализовывать спазмы в бронхах. Пациентам рекомендуется применение (полный список пациент может получить у лечащего врача):
Если у человека наблюдается обострение патологии, то его бронхиальные пути заполняются массами, имеющими густую консистенцию, которые препятствуют нормальным дыхательным процессам. В этом случае врачи назначают медицинские препараты, которые способны быстро и эффективно вывести мокроту:
При проведении лечения бронхиальной астмы зачастую задействуются специальные приборы, предназначенные для проведения ингаляций:
- Ингалятор – приспособление, которое имеет компактные размеры. Его носят с собой практически все астматики, так как с его помощью можно быстро купировать приступ. Перед задействованием ингалятор необходимо перевернуть вверх ногами, чтобы мундштук оказался снизу. Его пациент должен вставить в ротовую полость и после этого нажать на специальный клапан, дозировано подающий лекарственный препарат. Как только медикамент поступает в дыхательную систему больного, у него происходит купирование астматического приступа.
- Спейсер – специальная камера, которую необходимо перед применением надеть на баллон с лекарственным аэрозолем. Пациент должен изначально впрыснуть медикамент в спейсер, после чего сделать глубокий вдох. При необходимости больной может надеть на камеру маску, через которую будет вдыхать медикамент.
В настоящее время купирование астматических приступов посредством ингаляций считается наиболее эффективной методикой терапии. Это связано с тем, что сразу после вдоха все лечебные компоненты проникают непосредственно в дыхательную систему, благодаря чему оказывается лучший и более быстрый терапевтический эффект. Для астматиков крайне важна именно скорость оказания первой помощи, так как при ее отсутствии для них может все закончиться фатально.
Многие специалисты прописывают своим пациентам ингаляции, при проведении которых должны задействоваться препараты из группы глюкокоркостероидов. Такой выбор обусловлен тем, что присутствующие в медикаментах компоненты способны оказывать положительное воздействие на слизистые органов дыхательной системы, посредством «Адреналина». Чаще всего рекомендуется применение:
Лекарства из этой группы специалисты активно задействуют при купировании острых приступов бронхиальной астмы. Благодаря тому, что медикамент подается больному дозировано, в ингаляционной форме, исключается возможность передозировки. Таким способом могут проходить курс терапии и детки-астматики, которым еще не исполнилось и 3-х лет.
При лечении юных пациентов врачи должны более тщательно определять дозировку и контролировать ход терапии. Специалисты могут назначать малышам те же группы медикаментов, что и взрослым больным. Перед ними ставится задача – купировать воспаление и устранить астматическую симптоматику. Несмотря на то, что бронхиальная астма является неизлечимой патологией, посредством грамотно подобранной схемы лечения пациенты могут существенно облегчить свое состояние и перевести недуг в состояние стойкой ремиссии.
источник
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
В настоящий момент в арсенале врачей-кардиологов имеется достаточно большой объем лекарственных препаратов, способных устранить жизнеугрожающую ситуацию у больных с сердечно-сосудистой патологией, а также уменьшить неприятные симптомы, повысить качество жизни и существенно продлить жизнь пациенту. Далее приведен обзор наиболее часто назначаемых в кардиологии лекарственных средств.
Внимание! Материал приводится для ознакомления. Самоназначение большинства препаратов может быть опасно для жизни!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Препараты нитроглицерина, или нитраты — это лекарственные средства, основным свойством которых является оказание вазодилатирующего, то есть сосудорасширяющего, эффекта. Принимаются данные препараты (таблетки нитроглицерина, нитроминт, нитроспрей), как правило, сублингвально (под язык), что особенно важно при быстром оказании помощи пациенту с приступом стенокардии. Также используются препараты продолжительного действия – моночинкве, пектрол, кардикет и нитросорбид.
Нитраты расширяют не только периферические артериии и вены, но и артерии, питающие сердце, обеспечивая таким образом приток крови к миокарду, находящемуся в состоянии ишемии. Благодаря этому использование нитратов при приступах стенокардитических болей позволяет предотвратить развитие инфаркта миокарда.
Показания: у лиц с острым инфарктом миокарда, со стабильной стенокардией, прогрессирующей стенокардией, с острым коронарным синдромом, во время гипертонического криза, отека легких, при развитии острой и хронической сердечной недостаточности.
Противопоказания: коллапс (резкое снижение артериального давления с потерей сознания), шок, геморрагический инсульт в остром периоде, глаукома с высоким внутриглазным давлением.
Из побочных эффектов особого внимания заслуживает интенсивная головная боль, вызванная расширением внутричерепных сосудов. Порой боль настолько выраженная, что заставляет больных вынужденно отказаться от использования нитроглицерина. Такая боль не купируется обычными анальгетиками, но облегчение может наступить, если пациент сразу после приема нитратов рассосет мятную конфетку или таблетку валидола.
К другим побочным эффектам относятся учащение пульса, головокружение, тошнота, резкое снижение артериального давления, покраснение кожи лица.
Это, пожалуй, наиболее часто назначаемая группа препаратов для сердца и сосудов у лиц молодого возраста (до 50 лет) и у пациентов на начальной стадии ишемической болезни сердца. В то же время хорошая эффективность препаратов отмечается и у пожилых пациентов с выраженной ишемией миокарда, а также после перенесенных инфарктов.
Данная группа включает большое количество лекарственных средств, различающихся по механизму действия, но эффект у всех одинаков — это устранение процессов перекисного окисления липидов (ПОЛ), являющегося основой повреждения клеток при гипоксии, а также повышение устойчивости клеток к гипоксии (к острой нехватке кислорода) и укрепление сердца.
В кардиологии чаще всего назначаются различные витамины, а также предуктал, мексидол, актовегин и милдронат, причем внтуримышечный и внутривенный путь введения лекарства предпочтительнее, хотя таблетированные формы тоже достаточно эффективны.
- Длительная терапия ишемической болезни, для профилактики острого инфаркта миокарда, укрепление миокарда при хронической сердечной недостаточности — для всех препаратов данной группы,
- Последствия острых инсультов в подостром периоде (для предуктала и милдроната),
- Ишемический инсульт в остром периоде (для актовегина),
- Нарушения микроциркуляции при патологии артерий и вен, а также при диабетической нейропатии (для актовегина),
- Дисгормональная кардиомиопатия (для милдроната).
- Отек легких,
- Острая почечная или печеночная недостаточность,
- Детский возраст, беременность и лактация (для милдроната, предуктала и мексидола).
Из побочных эффектов редко отмечаются аллергические реакции.
Из препаратов данной группы чаще всего назначаются панангин и аспаркам, признанные врачами лучшими препаратами, влияющими на метаболизм клеток. Часто врачи называют их «витаминкой» для сердца. По сути, так и есть — калий в сочетании с магнием являются микроэлементами, нормальное содержание которых внутри клеток, в том числе и клеток миокарда, способствует хорошему внутриклеточному метаболизму. Таким образом, вовлекаясь во внутриклеточный обмен веществ, калий и магний играют важную роль в регуляции сокращений сердечной мышцы. Кроме этого, при внутривенном введении калий способен уредить сердечный ритм при тахикардии или восстановить его при аритмии.
- Хроническая сердечная недостаточность,
- Мерцательная аритмия,
- Лечение тахикардии,
- Прием сердечных гликозидов (дигоксин),
- При низком уровне поступления калия и магния с пищей с целью укрепления сердечной мышцы.
Противопоказания: острая и хроническая почечная недостаточность, повышенное содержание калия в крови (гиперкалиемия), атриовентрикулярная блокада II-III степени, болезнь Аддисона (недостаточность коры надпочечников, сопровождающаяся гиперкалиемией), кардиогенный шок.
Побочные эффекты: аллергические реакции, тошнота, жжение в эпигастрии, утомляемость, мышечная слабость, атриовентрикулярная блокада.
Это группа сердечных препаратов, которые оказывают ингибирующее действие (препятствующее выполнению функций) на ангиотензин-превращающий фермент (АПФ). Данный фермент является одним из важнейших звеньев цепочки, которая регулирует тонус сосудов, и связанный с ним уровень артериального давления в организме. Таким образом, ингибируя работу фермента, данные препараты способствуют снижению артериального давления.
Кроме того, ингибиторы АПФ обладают доказанными органопротективными свойствами, то есть оказывают защитное действие на внутреннюю оболочку сосудов, на сердце, почки и головной мозг, устраняя повреждающее действие высоких цифр АД при гипертонии.
Наиболее часто назначаются эналаприл, лизиноприл, каптоприл и периндоприл. Каптоприл используется только в качестве препарата скорой помощи при высоком давлении.
Показаниями к применению являются артериальная гипертония и хроническая сердечная недостаточность, особенно, если они наблюдаются у лиц со следующими заболеваниями:
- Сахарный диабет,
- Гипертрофия миокарда левого желудочка,
- Систолическая или диастолическая бессимптомная дисфункция левого желудочка (по данным эхокардиоскопии),
- Постинфарктный кардиосклероз (ПИКС),
- Атеросклероз аорты и сонных артерий,
- Поражение почек при гипертонии (нефропатия), проявляющаяся наличием белка в моче — протеинурией.
Из противопоказаний можно отметить наличие аллергических реакций на препараты данной группы в прошлом (сыпь, отек, анафилактический шок). Препараты противопоказаны беременным и кормящим женщинам.
Препараты данной группы обычно хорошо переносятся пациентами, однако у незначительной группы больных (менее 20%) отмечаются такие побочные эффекты, как сухой кашель, осиплость голоса, а также аллергические реакции (крайне редко), проявляющиеся сыпью, отеком и покраснением кожи лица.
При ежедневном, длительном применении препаратов данной группы, как того требует терапия многих сердечно-сосудистых заболеваний, никакой опасности от приема таблеток нет, так как они не оказывают негативного влияния на печень, не повышают уровень сахара и холестерина в крови, а также не выводят калий из организма. А вот отказ от такой терапии чреват высоким риском развития хронической сердечной недостаточности и даже внезапной сердечной смерти.
Препараты для сердца данной группы по-другому называют сартаны. Механизм их действия подобен действию предыдущей группы, только блокируется не фермент, превращающий ангиотензин I в ангиотензин II, а рецепторы к ангиотензину II. Вследствие этого не происходит влияния ангиотензина на сосудистый тонус — последний остается нормальным или снижается, вследствие чего нормализуется артериальное давление.
Показания и противопоказания для применения те же, что и у ингибиторов АПФ.
Так же, как и предыдущая группа, сартаны хорошо переносятся. Несомненным их достоинством является отсутствие в качестве побочного эффекта сухого кашля, благодаря чему их могут принимать пациенты с непереносимостью иАПФ. Из других побочных эффектов редко выявляются аллергические реакции, отеки, слабость, ломота и боли в мышцах, тошнота, боли в животе и др.
Функциональная активность бета-блокаторов обусловлена их блокирующим влиянием на рецепторы к адреналину, расположенные в сердечной мышце и в сосудистой стенке. Адреналин стимулирует миокард, увеличивая частоту и силу сокращений, и повышает тонус сосудов.
Все эти эффекты воздействия адреналина на сердечно-сосудистую систему способствуют учащенному сердцебиению и повышают артериальное давление. Такое действие неблагоприятно сказывается на сердце, особенно если у пациента имеется ишемическая болезнь, так как частое сердцебиение приводит к увеличению потребности миокарда в кислороде, а недостаток кислорода в сердечной мышце и есть патофизиологическая основа ишемии.
Благодаря бета-блокаторам стало возможным уредить сердечный ритм и снизить артериальное давление, что достоверно снижает риск развития инфаркта миокарда и улучшает прогноз у лиц с ишемической болезнью сердца. В то же время изолированное назначение бета-блокаторов лицам только лишь с гипертонией, без ишемии, неоправданно, так как они имеют больше побочных эффектов, чем первые две группы препаратов.
Согласно рекомендациям ВОЗ от 2012 г, для лечения перечисленных в показаниях заболеваний рекомендуются блокаторы последнего поколения, к которым относятся карведилол, метопролол, бисопролол, небивалол.
Таким образом, основными показаниями для назначения бета-блокаторов являются ишемия миокарда, перенесенный инфаркт, нарушенный сердечный ритм с повышенной частотой сердечных сокращений (тахиаритмии), постинфарктный кардиосклероз, развитие хронической сердечной недостаточности, гипертония у лиц, перенесших инсульт.
Противопоказаны бета-блокаторы при индивидуальной непереносимости и аллергических реакциях на препарат в прошлом, пациентам с бронхиальной астмой (с хроническим обструктивным бронхитом назначаются с осторожностью), а также при нарушениях проводимости (атриовентрикулярная блокада, синдром слабости синусового узла), при брадикардии (редкий пульс менее 55 в минуту), при кардиогенном шоке и низком уровне артериального давления (ниже 100/60 мм ртст).
К побочным эффектам относятся:
- Нарушения проводимости (блокады) и брадикардия,
- Плохая переносимость физической нагрузки — общая слабость, утомляемость,
- Тошнота, головокружение,
- Применение устаревших препаратов (пропранолол (анаприлин), атенолол) у мужчин в молодом и среднем возрасте приводит к развитию эректильной дисфункции (нарушение потенции), лекарства последних поколений на потенцию не влияют,
- Такие препараты, как пропранолол (анаприлин) и атенолол, не рекомендуются в связи с наличием побочных эффектов, в частности, повышения инсулинорезистентности тканей организма — это состояние, при котором рецепторы внутренних органов не чувствительны к инсулину, из-за чего увеличивается уровень глюкозы в крови, что неблагоприятно для пациентов с сопутствующим сахарным диабетом.
Более современные препараты последних поколений на углеводный обмен не влияют и могут длительно применяться, особенно у пациентов с диабетом.
Действие следующих сердечно-сосудистых препаратов — антагонистов кальция обусловлен блоком каналов, по которым в клетки входят ионы кальция — основного вещества, стимулирующего мышечные клетки к сокращению, что вызывает снижение тонуса сосудов и нормализует АД. Также антагонисты кальция оказывают воздействие на сердечную мышцу, а вот какое — зависит от вида препаратов. Так, нифедипин и фелодипин вызывают тахикардию, а верапамил и дилтиазем наоборот, замедляют сердечный ритм.
Основными показаниями являются гипертония, стенокардия и нарушения ритма по типу тахикардии у лиц, которым назначение бета блокаторов противопоказано. Остальным пациентам предпочтительнее назначение предыдущих групп препаратов.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
К противопоказаниям относятся низкое артериальное давление, систолическая дисфункция левого желудочка (по данным эхокардиоскопии), брадикардия и нарушения проводимости (атрио-вентрикулярная блокада), синдром слабости синусового узла.
Побочные эффекты развиваются нечасто, и к ним относят рефлекторную тахикардию и покраснение лица, связанное с расширением сосудов (для нифедипина), брадикардию (для остальных препаратов), запоры (для верапамила).
Мочегонные препараты, или диуретики, действуют на почечные канальцы, способствуя выведению лишней жидкости из организма. Это способствует не только снижению уровня АД, но и «разгрузке» сосудов в легких, в печени и сосудов нижних конечностей, что важно для устранения таких симптомов хронической сердечной недостаточности, как одышка и отеки.
Выделяют три группы препаратов — тиазидные (хлортиазид, индапамид), петлевые (торасемид (тригрим, диувер) и фуросемид (лазикс) и калийсберегающие диуретики (верошпирон (спиронолактон).
Показания — артериальная гипертония, начальная (для тиазидных) и выраженная (для петлевых и калийсберегающих) стадии хронической сердечной недостаточности, экстренное купирование гипертонического криза (фуросемид внутривенно или внутримышечно).
Противопоказания — тяжелая почечная недостаточность, высокий уровень калия в крови (для верошпирона), низкий уровень калия в крови (для фуросемида), острый гломерулонефрит, тяжелая печеночная недостаточность, беременность и лактация.
Побочное действие — повышение уровня глюкозы крови и увеличение риска развития сахарного диабета при длительном применении. Препаратами, лишенными такого эффекта, являются дихлортиазид и индапамид, которые можно применять длительно, в том числе и пациентам с сахарным диабетом.
Кроме этого, петлевые диуретики выводят калий из организма, что неблагоприятно сказывается на сердце, поэтому петлевые диуретики назначают совместно с калийсберегающими. Последние, в свою очередь, обладают к тому же антиандрогенным эффектом, что вызывает у мужчин снижение потенции и рост молочных желез.
В связи с тем, что болезни сердечно-сосудистой системы молодеют и возникают у лиц трудоспособного возраста, работающие пациенты не всегда могут вспомнить о том, что им нужно принять несколько таблеток, да еще и в разное время суток. То же самое касается пожилых людей — часто такие пациенты не помнят, принимали ли они лекарство. Поэтому для улучшения комплаентности, или приверженности к лечению, были созданы комбинированные препараты, которые сочетают в себе действующие вещества разных групп. Они не только дают возможность принимать одну таблетку в сутки вместо двух или трех, но еще способствуют усилению эффектов действующих веществ, что часто позволяет снизить дозировку препарата.
Кроме этого, плюс таких препаратов в том, что они не выписываются по рецепту, и их можно купить самому, но только по рекомендации лечащего врача.
Ниже приведены названия лучших из комбинаций препаратов:
- Валз Н — валсартан + гидрохлортиазид (80 мг+12.5 мг, 160 мг+12.5 мг, 160 мг+25 мг).
- Нолипрел — периндоприл 2.5 мг + индапамид 0.625 мг.
- Нолипрел А Би-форте — периндоприл 10 мг + индапамид 2.5 мг.
- Дуплекор — амлодипин 5 мг + аторвастатин 10 мг.
- Лориста Н — лозартан 50 мг + гидрохлортиазид 12.5 мг.
- Эксфорж – амлодипин 5 или 10 мг, валсартан 160 мг.
- Ко-Эксфорж — амлодипин 5 мг или 10 мг + валсартан 40, 80 или 160 мг + гидрохлортиазид 12.5 мг.
- Небилонг АМ — небивалол 5 мг + амлодипин 5 мг.
- Престанс — периндоприл + амлодипин (5 мг + 5 мг, 10 мг + 10 мг, 5 мг + 10 мг, 10 мг + 5 мг).
Напоминаем: самоназначение никаких лекарственных средств из данного обзора недопустимо!
Длительная, непрерывная, пожизненная терапия, возможна коррекция доз и замена препаратов:
- Терапия хронической сердечной недостаточности — конкор 5 мг утром, престариум 5 мг утром, индапамид 2.5 мг утром, тромбоАсс 100 мг обед (препарат для «разжижения» крови), аторвастатин 20 мг на ночь (препарат, снижающий уровень холестерина в крови).
- Терапия стенокардии, ИБС, после перенесенных инфарктов миокарда — нитроспрей под язык ситуационно (при болях в сердце), моночинкве 40 мг х 2 раза в день, индапамид 2.5 мг утром, перинева 4 мг утром, тромбоАсс 100 мг обед, небилет 5 мг вечер, аторвастатин 20 мг на ночь.
- Терапия артериальной гипертонии — лориста 25 мг утром, амлодипин 5 мг вечер или эксфорж 1 таб утром.
Если в назначениях своего доктора вы увидели такую же или примерную схему лечения, не сомневайтесь — выбор и сочетание препаратов осуществлены наиболее удачным и безопасным для вашего сердца способом.
Торговое название, содержание действующего вещества
Цена, руб, в зависимости от дозировки и количества в упаковке
150-300
Лизинотон 5, 10 и 20 мг
112-225
Перинева 4 и 8 мг
259-359
Небилонг 2.5 и 5 мг
342-368
Эгилок 25, 50 и 100 мг
128-315
Коронал 5 и 10 мг
Словацкая Республика
120-202
Нифедипин 10 мг
Россия, Болгария, Хорватия
43
Нормодипин 5, 10 мг
340-618
Верапамил 40 мг
51-62
Дилтиазем 60 и 90 мг
Россия, Македония, Хорватия
141-158
Фуросемид 20 и 40 мг
16-27
Гидрохлортиазид
Гипотиазид 25 и 100 мг
93-117
Спиронолактон 25, 50 и 100 мг
71-82
Изосорбида динитрат
Нитроспрей 0.4 мг в одной дозе
25
Милдронат 100 мг/мл 5 мл в ампуле №10
250 и 500 мг в таблетке №60
Мексидол 50 мг/мл 5 мл в ампуле №20
Предуктал 35 мг в таблетке №60
Латвия, Литовская Республика
45.2 мг/мл + 40 мг/мл 10 мл в ампуле №5
Аспаркам 175 мг + 175 мг №56
10 мл в ампуле №10
92
Сердечная астма — это клинический синдром, вызванный острой недостаточностью левых отделов сердца. Является грозным осложнением таких заболеваний, как инфаркт миокарда, сочетанные пороки сердца, острый миокардит и др. Это состояние опасно для жизни и требует немедленной диагностики и оказания первой помощи. Также необходимо грамотное лечение в условиях стационара.
Сердечная астма — это не самостоятельное заболевание, а симптомокомплекс, осложняющий:
- любые формы ИБС;
- атеросклеротический кардиосклероз;
- острый и подострый миокардиты;
- кардиомиопатию, в том числе послеродовую;
- аневризму сердца;
- злокачественную артериальную гипертензию — заболевание, с трудом воспринимающее лечение;
- пароксизмы фибрилляции и трепетания предсердий;
- декомпенсированные пороки сердца — стеноз аортального клапана, стеноз и недостаточность митрального клапана;
- прочие системные и инфекционные заболевания — гломерулонефрит, пневмонию;
- ишемический и геморрагический инсульты (ОНМК).
Спровоцировать развитие острой левожелудочковой недостаточности может интенсивная физическая нагрузка, стресс, увеличение объема циркулирующей крови. Такое состояние развивается при массивных внутривенных вливаниях, беременности, заболеваниях почек, обильном ужине и приеме большого количества жидкости перед сном.
Нарушение работы сердца, в частности, его левого желудочка, ведет к грубым нарушениям гемодинамики: происходит перераспределение крови и ее застой в малом круге кровообращения. Повышение давления в сосудах легких приводит к их избыточному кровенаполнению.
Сердечная астма — терминальное звено в патогенезе левожелудочковой недостаточности. Она характеризуется увеличением проницаемости стенок легочных капилляров, пропитыванием кровью альвеол и развитием интерстицеального отека легких. Симптомы заболевания также связаны с нарушениями нейрорефлекторных процессов регуляции дыхания.
Симптомы острой левожелудочковой недостаточности развиваются чаще всего в ночное время. Сердечная астма всегда дает о себе знать резко, внезапно и проявляется:
- Безуспешными попытками сделать вдох.
- Одышкой, которая позже становится удушьем.
- Надсадным кашлем, который сначала непродуктивен, затем — с отделением небольшого количества прозрачной мокроты; в терминальной стадии — кровохарканьем, выделением большого количества алой пенистой мокроты.
- Страхом смерти, паническим двигательным возбуждением.
- Акроцианозом ногтевых фалангов пальцев, носогубного треугольника.
- Учащением сердцебиения.
- Больной принимает неестественное положение: из-за перераспределения крови при сердечной астме в горизонтальном положении состояние усугубляется; больному удобнее полусидеть в кровати с приподнятым изголовьем или стоять.
Сердечная астма может имитировать многие заболевания: обострение бронхиальной астмы, острый ларинготрахеит, медиастинальный синдром, истерический приступ. Для дифферанциальной диагностики оценивают не только клинику состояния, но и дополнительные обследования.
- Аускультация: сухие хрипы над всей легочной поверхностью, приглушение l и ll сердечного тона на верхушке сердца, акцент ll тона над аортой, появление ритма галопа.
- R-графия: визуальные симптомы венозного застоя в малом круге кровообращения, снижение воздушности легочных полей, размытие и расширение корней, отек интерстециальных тканей легких, подтверждающийся появлением линий Керли.
- Электрокардиография: снижение амплитуды зубцов, признаки ишемии миокарда, иногда могут возникнуть нарушения ритма сердечной проводимости.
Симптомы отека легких в начальной стадии можно спутать с признаками бронхиальной обструкции. В отличие от бронхиальной, сердечная астма характеризуется отсутствием аллергического анамнеза, возникновением обычно в пожилом возрасте и при сопутствующей сердечной патологии.
Отек легких может быть купирован самостоятельно, но в любом случае требует квалифицированной медицинской помощи. Лечение направлено на разгрузку легочного круга кровообращения и подавление чрезмерной активности дыхательного центра. В острый период заболевания рекомендовано нахождение пациента в условиях палаты интенсивной терапии. В стадии разрешения возможно вспомогательное лечение народными средствами.
Мерами первой помощи служит придание пациенту удобного полусидячего положения с опущенными ногами. Для повышения оттока крови из вен малого круга кровообращения можно сделать горячую ножную ванну. При сердечной астме больные обычно очень возбуждены, нужно постараться обеспечить полный физический и эмоциональный покой.
Медикаментозное лечение острой левожелудочковой недостаточности заключается в назначении:
- Нитроглицерина: 2-3 таблетки под язык каждые 5–10 минут с обязательным контролем динамики АД до облегчения состояния.
- Наркотических анальгетиков (при выраженном болевом синдроме) — Морфина, Трамадола, Фентанила в терапевтических дозировках.
- Оксигенотерапии через спирт, заключающийся в подаче стандартных доз кислорода через салфетку, пропитанную этиловым спиртом. Это способствует уменьшению интерстициального отека тканей.
- При ухудшении состояния и серьезном отеке легких — ИВЛ.
- Диуретиков (Фуросемида, Лазикса).
- При выраженной сердечной недостаточности — сердечных гликозидов (Строфантина, Дигоксина).
- При нарушениях сердечного ритма — антиаритмиков (Амиодарона или Кордарона), дефибрилляции.
После стабилизации состояния проводится терапия основного заболевания, в том числе и лечение народными средствами.
Народная медицина применяется для предупреждения развития повторных приступов сердечной астмы и общего укрепления организма. В основном используются настои и отвары.
- Листья крапивы — 2 ст. л.
- Листья лебеды (свежие) — 1 ст. л.
- Листья камыша — 1 ст. л.
Измельченные растения нужно залить стаканом кипящей воды, настаивать в течение двух часов в темном месте. Затем отвар процедить, добавить 2 ст. л. соды и оставить в солнечном месте на 10 суток.
Принимать настой по 1 ч. л. ежедневно за полчаса до обеда.
- Трава тысячелистника — 1 ст. л.
- Лапчатка — 1 ст. л.
- Кукурузные рыльца — 1 ст. л.
Залить тремя литрами кипятка, кипятить в течение 2-3 минут на медленном огне. Принимать отвар каждый день, по 2-3 стакана.
- Мумие — 500 мг.
- Измельченный корень солодки — 1 ст. л.
Залить солодковый корень 0,5 л кипятка, настоять в течение часа. Добавить очищенное мумие и принимать по 1 стакану утром натощак.
Лечение сердечной астмы народными средствами предусматривает и определенную диету. Рекомендуется ежедневное включение в рацион козьего молока, ограничение жирной и жареной пищи. Некоторые знахари говорят о пользе фруктовой диеты и голодания.
Прогноз острой левожелудочковой недостаточности в большей мере зависит от течения заболевания, вызвавшего это осложнение. Необходим тщательный контроль над состоянием пациента со стороны медиков, терапия основного заболевания, поддержка цифр АД и показателей гемодинамики на стабильном уровне.
Эти мероприятия позволят избежать прогрессирования патологий сердца и повторного развития сердечной астмы.
Лекарство от гипертонии назначают в том случае, если пациент находится в группе риска. В нее входят люди, у которых артериальное давление постоянно превышает 160/100 мм рт. ст. Лицам, которые относятся к категории низкого риска, специалисты в первую очередь советуют коррекцию образа жизни и умеренные физические нагрузки.
Если же эти меры не помогают, врачи выписывают специальные препараты. Какие самые эффективные лекарства от гипертонии?
На показатели артериального давления влияет целый ряд факторов, которые обязательно учитывают при выборе тактики терапии:
- Тонус сосудов. Чем больше спазм сосудов, тем выше давление. Данный показатель зависит от состояния небольших артерий – артериол.
- Объем циркулирующей крови. Чем выше данный показатель, тем выше давление.
- Функционирование сердца. Чем сильнее оно бьется, тем больше крови перекачивается. Это тоже провоцирует повышение давления.
Чтобы выбрать лучшее лекарство от гипертонии, необходимо обратиться к врачу. Подобные препараты назначаются в следующих ситуациях:
- При увеличении давления до 160-90 мм рт. ст.;
- При увеличении показателя до 130/85 мм рт. ст. – это важно для людей с недостаточностью сердца или почек, а также сахарным диабетом.
Предпочтение рекомендуется отдавать лекарствам, которые нужно пить 1 раз в сутки, или средствам, имеющим действие 12 часов. Однако в большинстве случаев врачи выписывают комбинированную терапию, которая включает сразу два препарата. Это позволяет уменьшить дозировку и минимизировать риск побочных эффектов.
Есть целый ряд средств, помогающих снижать давление. Чтобы получить желаемый результат и подобрать самое эффективное лекарство от гипертонии, стоит обратиться к врачу.
Данные средства могут использоваться для монолечения или комплексной терапии. Они дают результат при развитии резистентной формы заболевания. Их допускается применять при наличии инфаркта в анамнезе и стенокардии. Также данные средства разрешены при хронической форме недостаточности сердца и фибрилляции предсердий.
Механизм действия данных средств базируется на остановке выработке ренина и ангиотензина, которые приводят к сужению сосудов. Эти лекарства блокируют бета-рецепторы. Изолированная терапия с помощью бета-блокаторов длится 2-4 недели. Затем врач может выписать комбинацию с диуретиком или блокатором кальциевых каналов.
К неселективным средствам относят следующее:
В категорию селективных препаратов входят:
Данные препараты блокируют альфа-адренорецепторы, что обеспечивает раздражающее воздействие норадреналина. Это приводит к снижению артериального давления.
Эффективное средство из этой категории – доксазозин. Его применяют для устранения приступов повышения давления или продолжительной терапии. Однако немало других средств из этой группы сегодня сняты с производства.
Данные препараты принято делить на несколько категорий:
- Дигидропиридины – в эту группу входят амлодипин, нифедипин;
- Бензодиазепины – к ним относят дилтиазем;
- Фенилалкиламины – к данной категории принадлежит верапамил.
Эти средства повышают переносимость нагрузок. Их можно применять в комбинации с ингибиторами АПФ. Благодаря этому удается избежать применения мочегонных препаратов.
Это сравнительно новые лекарства от гипертонии, которые успешно снижают давление в течение дня. Их можно применять 1 раз в сутки – утром или перед сном.
Максимальная продолжительность действия имеется у кандесартана – она составляет до 2 суток. Также в этой группе присутствуют лекарства от гипертонии, снижающие артериальное давление на 24 часа.
Данные препараты довольно редко провоцируют сухой кашель. Они не вызывают стремительного падения давления и не приводят к развитию синдрома отмены. Устойчивого эффекта можно добиться спустя 4-6 недель после начала терапии.
Тиазидные мочегонные средства и сульфонамиды, которые входят в категорию салуретиков, способствуют улучшению синтеза и выделения мочи. Это обеспечивает снижение отека стенки сосудов, что приводит к увеличению их просвета. Благодаря этому удается уменьшить давление.
В эту категорию входят гидрохлортиазид, гипотиазид. Данные вещества предотвращают обратное всасывание ионов хлора и натрия канальцами почек, что провоцирует их выведение. На нормальное давление лекарственные средства из этой группы влияния не оказывают.
Сульфонамиды включают индапамид, арифон, индал. Данные средства применяют при сложных формах гипертонии. Также они могут быть частью комбинированного лечения при развитии резистентной гипертензии.
Индапамид входит в разрешенные лекарства от гипертонии при сахарном диабете 2 типа, поскольку не воздействует на содержание глюкозы в крови.
Данные средства приводят к блокированию фермента, приводящего к превращению ангиотензина в ренин. Благодаря их применению удается уменьшить приток крови к сердечной мышце. Препараты из этой группы становятся надежной профилактикой гипертрофии сердечной мышцы и восстанавливают ее при наличии данной проблемы.
Ингибиторы АПФ с сульфгидрильной категорией применяются для устранения гипертонических кризов. К ним относят каптоприл, беназеприл.
Однако такие лекарства не рекомендованы для продолжительного применения пожилыми пациентами, которые страдают атеросклерозом. Данные препараты способны вызвать гипотонию и даже привести к обмороку.
Чтобы выбрать самое безопасное лекарство от гипертонии, нужно обратиться к врачу. Специалист при назначении медикаментозных средств учитывает целый ряд критериев. К ним относят следующее:
- Возраст пациента;
- Патологии сердечно-сосудистой системы;
- Осложнения, которые имеются в других органах.
Врач подберет комбинированное лечение, которое включает ряд препаратов. Это обеспечит комплексное воздействие на механизм появления гипертонии. Применение сразу нескольких лекарств снижает объем каждого из них. Это уменьшит угрозу появления побочных эффектов.
Врачи категорически не советуют самостоятельно покупать лекарственные средства или менять назначенную дозировку. Это лишь усугубить ситуацию.
Каждое лекарство от гипертонии нового поколения имеет немало преимуществ. К ним относят прекрасную результативность терапии и минимум побочных эффектов. Сегодня есть две категории таких препаратов. К ним относят:
- Ингибиторы АПФ – из этой группы можно выбрать такое новое лекарство от гипертонии, как лизиноприл, моноприл или престариум;
- Блокаторы кальциевых каналов – в данную категорию входят лацидипин, нимодипин, фелодипин.
Эффективные лекарства от гипертонии оказывают на организм щадящее воздействие. Они не приводят к нарушениям потенции или психическим отклонениям. Благодаря их применению удается улучшить качество жизни. Однако подобные средства нельзя использовать без назначения врача.
Такие препараты требуются для устранения симптомов гипертонического криза. Они должны присутствовать в аптечке каждого человека, имеющего артериальную гипертензию. К средствам первой помощи относят следующее:
Противопоказания напрямую зависят от категории лекарственного средства. Однако многие препараты запрещено использовать в таких ситуациях:
- Беременность;
- Лактация;
- Обструкция желчевыводящих путей;
- Сложные болезни почек и печени;
- Бронхиальная астма;
- Повышенная чувствительность к компонентам средства;
- Декомпенсированная недостаточность сердца;
- Возраст менее 18 лет.
Подобрать лекарство от гипертонии без побочных действий довольно проблематично. Каждый препарат способен приводить к нежелательным последствиям для здоровья. К наиболее распространенным побочным эффектам относят следующее:
- Аллергические реакции;
- Болевые ощущения в органах пищеварения;
- Тошнота и рвота;
- Нарушения стула;
- Резкое падение давления;
- Депрессивные состояния;
- Ощущение сухости в ротовой полости;
- Нарушения сна.
При появлении подобных симптомов лекарственное средство нужно сразу же отменить и обратиться к врачу. Специалист сумеет подобрать более подходящий аналог. Иногда требуется проведение симптоматической терапии.
Пока лекарства от гипертонии без побочных эффектов отсутствуют. Ученым не удалось разработать вещество, которое принесет желаемый результат без вреда для здоровья.
Однако если рассматривать новые препараты, они имеют немало преимуществ по сравнению с лекарствами предыдущих поколений. К ним относят следующее:
- Высокая эффективность;
- Пролонгированное действие – это дает возможность минимизировать дозировку лекарства и свести к минимуму риск побочных эффектов;
- Комплексное действие – в этот список лекарств от гипертонии входят препараты, выполняющие сразу несколько функций.
В последнюю категорию входит лизиноприл. Он представляет собой ингибитор АПФ третьего поколения и включает в состав диуретик. Благодаря этому результативность терапии увеличивается.
В категорию лекарств третьего поколения входит физиотенз. Он почти не провоцирует побочных действий в виде сухости во рту или повышенной сонливости. Данный препарат разрешается использовать пациентам с бронхиальной астмой и сахарным диабетом.
К бета-блокаторам нового поколения, которые активно используются для борьбы с гипертензией, относят небиволол, лабеталол. Они редко провоцируют побочные эффекты и почти не вредят здоровью человека. С помощью подобных средств удается предотвратить появление осложнений гипертонии.
Отзывы о лучших лекарствах от гипертонии подтверждают высокую эффективность данных средств:
Марина: Для лечения гипертензии применяю препарат нового поколения – лизиноприл. Эффективное средство, которое помогает уменьшить давление. За время использования ни разу не было никаких побочных эффектов, так что очень довольна результатом.
Анна: При перепадах давления обратилась к врачу, который диагностировал у меня артериальную гипертензию. В результате назначил целый комплекс из бета-блокаторов и других средств. После этого мое состояние значительно улучшилось. Поэтому всем советую не тянуть, а своевременно обращаться к врачам.
Теперь вам известно, как подобрать лекарство от гипертонии. Чтобы минимизировать риск побочных эффектов и не причинить вреда здоровью, очень важно вовремя обратиться к врачу. Благодаря адекватной и комплексной терапии удастся улучшить свое состояние.
источник