Мёд обладает противовоспалительными свойствами, а потому в качестве одного из ингредиентов входит в состав многих средств для домашнего лечения от гриппа и простуды. Но может ли он лечить астму?
Мёдом часто лечат кашель и боль в горле, и он способен ослаблять эти симптомы у людей с астмой.
Ниже мы приведём научные аргументы, лежащие в основе лечения астмы мёдом. Мы также опишем риски, с которыми люди могут столкнуться при подобной терапии.
По-видимому, мёд способен давать пользу людям, которые страдают астмой. В частности, он может быть особенно эффективным при попытке установить контроль над кашлем.
Мёд повышает выработку слюны, которая смазывает дыхательные пути и снижает раздражение горла, из-за чего кашель может стать менее интенсивным.
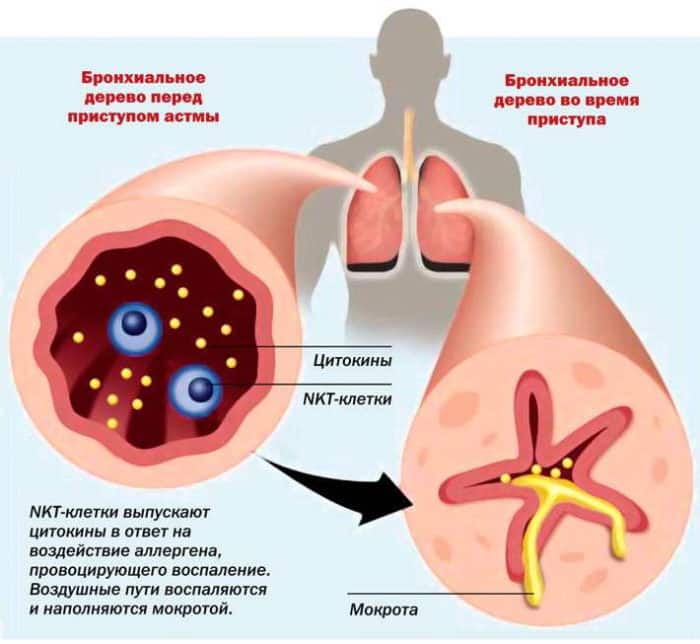
Мёд также имеет противовоспалительные свойства и может снизить отёки дыхательных путей, которыми сопровождается астма.
Департамент здоровья Университета штата Калифорния рекомендует взрослым людям ежедневно принимать по две чайные ложки мёда перед сном для ослабления кашля.
Другие теории относительно пользы мёда в лечении астмы не подкреплены серьёзными научными работами.
Например, некоторые сторонники лечения астмы мёдом, утверждают, что такой метод помогает снизить чувствительность организма к цветочной пыльце. Пыльца — распространённый аллерген, который провоцирует приступы астмы.
В рамках большинства проведённых исследований учёные изучали способность мёда подавлять кашель и при этом анализировали воздействие мёда на инфекции верхних дыхательных путей, а не на астму, хотя эти два состояния имеют похожие симптомы.
В исследовании, проведённом в 2012 году Американской академией педиатрии, приняли участие 300 детей в возрасте от года до пяти лет. Одной группе подопытных учёные давали цитрусовый мёд, второй — эвкалиптовый, третьей — мёд губоцветных (тимьян, шалфей, мелисса). Остальные дети получали плацебо.
У детей, принимавших мёд, было зафиксировано ослабление симптомов кашля и, как следствие, улучшение качества сна.
В 2012 году был опубликован доклад нигерийских учёных, основанный на двух клинических исследованиях, в которых в общей сложности было задействовано 265 детей, страдающих острым кашлем.
При сравнении эффективности мёда и средств для устранения кашля исследователи обнаружили, что мёд настолько же эффективен или немного эффективнее, чем дифенгидрамин или декстрометорфан — два известных вещества, которые входят в состав многих препаратов от кашля. Кроме того, было выявлено, что лечение мёдом приносит большую пользу в борьбе с кашлем, чем отсутствие какого-либо лечения.
В большинстве исследований учёные изучали свойства мёда при оральном приёме, а в 2014 году малайзийские эксперты узнали, что ингаляции мёда могут ослаблять симптомы астмы у кроликов. Несмотря на то, что результаты опытов оказались удовлетворительными, для их практического применения необходимы дополнительные исследования с участием людей.
Приём одной-двух чайных ложек мёда не вызывает никаких проблем у большинства людей, но и в данном отношении есть исключения.
Согласно рекомендации Центров по контролю и профилактике заболеваний США, детям, возраст которых не превышает одного года, не следует принимать мёд из-за риска развития ботулизма.
Ботулизм — редкий тип отравления, который вызывает бактерия Clostridium botulinum. Ботулизм может вызывать рвоту, проблемы с дыханием, паралич. Данное заболевание в некоторых случаях несёт угрозу жизни. Обычно оно передаётся через загрязнённую почву или продукты питания.
Мёд может содержать в себе споры Clostridium botulinum. У взрослых и у детей, которым уже исполнился год, естественная защита организма предотвращает развитие бактерий, а маленькие дети имеют ослабленную иммунную систему, поэтому споры, которые они случайно употребляют в пищу, могут развиваться и выделять токсины. Пастеризация мёда не снижает риск развития ботулизма, поэтому детям в возрасте до 12 месяцев его употреблять не следует.

У некоторых людей проявляются аллергические реакции на мёд. Обычно такие реакции связаны с тем, что мёд загрязнён пыльцой, а не пчелиным ядом. Человек, который имеет аллергию на укусы пчёл, не обязательно будет иметь аллергию на мёд.
Когда мёд производится, он может загрязняться пыльцой деревьев и других растений. Некоторые люди с аллергией на пыльцу могут сталкиваться с симптомами, когда употребляют в пищу мёд.
К симптомам аллергической реакции на мёд относится следующее:
Если наблюдается острая аллергическая реакция, человек может наблюдать свистящее дыхание, стеснение в груди и трудности дыхания. Острые аллергические реакции обычно требуют неотложной медицинской помощи.
Некоторым людям мёд помогает ослабить симптомы астмы, но только при помощи него нельзя эффективно управлять данным состоянием.
Ниже приведены терапевтические стратегии, которые можно использовать при астме.
Астма имеет близкую связь с аллергией. В некоторых случаях, контакты с аллергенами провоцируют симптомы заболевания.
Идентификация аллергенов помогает избежать их воздействия на организм в будущем. Например, люди с аллергией на цветочную пыльцу должны ограничить время, проводимое на открытом воздухе и вблизи открытых окон в те дни, когда содержание пыльцы в окружающей среде повышено.
Людям, страдающим астмой, курение наносит особенный вред. Сигаретный дым повреждает реснички — волосковидные структуры, которые выстилают дыхательные пути.
Люди с астмой и без того имеют чувствительные дыхательные пути, а ущерб, вызванный курением, может затруднить дыхание ещё больше.
Для лечения симптомов, возникающих внезапно, люди часто применяют ингаляторы, содержащие бронхолитики. Эти средства расслабляют напряжённые мышцы дыхательных путей и таким образом облегчают дыхание.
Некоторые ингаляторы для астмы содержат препараты, созданные для профилактики симптомов астмы.
Врачи могут назначить долгосрочное ежедневное лечение аэрозолями с бронхолитиками и кортикостероидами, которые помогают предотвращать проявление симптомов астмы.
Небольшие порции мёда способны ослабить кашель у детей и взрослых, страдающих астмой, но данный метод терапии не следует применять для младенцев.
Исследования не подтвердили, что мёд можно использовать в качестве альтернативы лекарственным препаратам, таким как преднизон.
Мёд можно приобрести в супермаркетах, на рынке и даже в онлайн-магазинах.
Каждому, кто наблюдает у себя симптомы астмы, следует поговорить об этом с врачом, который может предложить эффективные варианты лечения.
Приступы астмы могут быть весьма серьёзными, поэтому людям с астмой необходимо строго следовать терапевтическому плану, который разработал врач.
источник
Ингаляции позволяют значительно улучшить состояние больных бронхиальной астмой. Они положительно влияют на состояние всего бронхиального дерева. Подобрать самую эффективную ингаляции для себя можно из приведенных ниже, предварительно посоветовавшись врачом. В состав ингаляций при бронхиальной астме могут входить лекарственные травы, мед, прополис и даже минеральная вода.
Больных бронхиальной астмой лечат летом ингаляцией по методистке «ульевого воздуха» (метод Б. А. Охотского). Ингаляция проводится ежедневно по 10-15 минут, курс лечения состоит из 15-20 процедур. В течение лета проводится 2-3 курса.
В Болгарии для лечения хронического бронхита и бронхиальной астмы применяют следующий метод: проводится курс ингаляций аэрозолем грамицидина около 15 раз, затем курс ингаляции смесью меда и маточного молочка также 10-15 раз, и, наконец, ингаляций смесью меда с прополисом — 10-15 процедур. После 15-20 дней перерыва проводят 10-12 ингаляций тем составом, после которого наблюдалось явное улучшение.
Медолечение бронхиальной астмы аллергического происхождения можно проводить в домашних условиях. Хороший эффект дают медовые ингаляции. Ингаляции можно проводить утром и вечером по 15-20 минут. После процедуры нельзя сразу выходить на улицу, особенно в холодное время года.
Делают паровые ингаляции спиртовой настойкой прополиса, разведенной в персиковом масле в соотношении 1:2 или в дистиллированной воде в соотношении 1:3. Ингаляции делают 1-5 минут в течение 10-20 дней. Через полмесяца курс лечения желательно повторить.
Ингаляция экстрактом прополиса с использованием ручного ингалятора: 3 мл водного экстракта прополиса или водно-спиртового раствора (на 1 мл экстракта добавить 2 мл кипяченой воды). Вдыхать пары через рот и нос. Процедуру повторять 3-5 раз в день, а с профилактической целью — 1 раз в день, в период наибольшей вероятности заболевания.
Мед при лечении заболеваний органов дыхания в форме медовых ингаляций, аппликаций и приема внутрь. Хорошие результаты получают при лечении больных бронхиальной астмой, острым и хроническим ринитом, ларингитом.
Для ингаляции обычно используют 30% раствор меда в воде. В домашних условиях для этих целей используют чайник с небольшим количеством воды. После закипания воды добавляют 1 ст. л. меда и снимают с огня. На носик чайника надевают резиновую трубку и через нее осторожно вдыхают пары воды вместе с медом. По мере остывания воды периодически ее подогревают. Продолжительность ингаляции — 15-20 минут. Лучше всего ингаляции на ночь. Мед принимают внутрь в смеси с соками фруктов, овощей, молоком или чаем по 100-150 г в день, разделив на 3 порции.
Для ингаляции применяют медовую воду в соотношении 1:2 (1 часть еда и 2 части дистиллированной воды). На 1 процедуру, которая длится 20 минут, в ингалятор наливают 15-20 см3 медового раствора.
Ингаляция прополисом с воском утром и вечером по 15-20 минут в течение 2 месяцев подряд. В алюминиевую кружку емкостью 0,5 л кладут 40 г светлого воска и 60 г прополиса. Кружку ставят в другую, более широкую, с кипящей водой. Укрывшись с головой над кружкой, вдыхают улетучивающиеся фитонциды вместе с парами воды.
Взять 3-4 листа алоэ, 3-4 листа каланхоэ, среднюю луковицу, мелко покрошить ножом. Добавить 1 ст.л. камфарного масла и 1 ст.л. подсолнечного. Поставить на водяную баню и через конусообразную трубочку вдыхать пары 30 минут. При бронхиальной астме вдыхать ртом, выдыхать носом, а при гайморите, наоборот, вдыхать носом, выдыхать ртом. Лучше делать это на ночь. Приготовленный состав можно использовать 3 раза.
Ингаляции при бронхиальной астме. В эмалированную кастрюльку емкостью 1-1,5 л влить 1,5 стакана свежего молока, довести до кипения и бросить в молоко 1 -2 спичечных головки прополиса. Молоко должно кипеть еле-еле. Накрыть кастрюльку металлической лейкой, концом вверх. На конец лейки надеть резиновую трубочку. Вдыхать пар кипящего молока от 5 до 10 минут. Конец резиновой трубки обмотать бинтом, чтобы не обжечь губы. Затем кастрюлю снять с огня, остудить и поставить в холодильник. На следующий день в эту массу следует влить 0,5 стакана свежего молока и снова бросить 2 спичечные головки прополиса. Дышать снова 5-10 минут. И так целую неделю. В воскресенье, после ингаляции, массу, которая стала коричневой и густой, выливаем. С понедельника начинаем все сначала.
Ингаляции от бронхита делать 20 дней. Бронхиальную астму можно вылечить тремя курсами лечения с такими интервалами: 20 дней дышим — 10 отдыхаем (и так 3 раза).
Не забывайте! Молоко не выливать на протяжении целой недели, а только остужать и добавлять свежее и прополис. При ингаляции вдыхаем пары через рот, а выдыхаем только через нос. Ингаляции желательно делать на ночь.
При бронхиальной астме полезно вдыхать дым горящей полыни или травы мать-и-мачехи.
При бронхиальной астме полезно дышать дымом от сгорающих косточек черных маслин.
Иголки и шишки сосны собирались в кастрюлю, наполненную водой, которую доводили до бурного кипения. На стакан воды нужно взять фунт иголок и шишек, затем проводилось лечение ингаляцией (вдыхание) с помощью горячего пара. Для этого больной должен накрыть голову непропускающим пар материалом и держать свое лицо над горячей водой, вдыхая пар. Для лечения бронхиальной астмы рекомендовались 2 процедуры в день, приблизительно по 15 минут каждая.
Ингаляция паром хорошо прокипяченных картофельных клубней, после удаления воды, проводил ась, как описано выше. Процедуры делали до тех пор, пока не остынет картофель. Для лечения бронхиальной астмы 1 ингаляция сосновыми иголками более эффективна, чем несколько ингаляций картофелем.
источник

Высокая эффективность ингаляций при бронхиальной астме сделала их одним из основных способов лечения недуга. Существенная польза этих процедур объясняется особенностями проникновения лекарства в организм во время их проведения. Достоинствами ингаляции являются:
- максимально быстрая доставка лекарства непосредственно в поражённые бронхи;
- максимальная концентрация лекарства в поражённой области – при других способах приёма препаратов, когда они должны для воздействия проникнуть в кровь, их присутствие в месте воспаления значительно ниже, а из-за этого слабее и терапевтический эффект;
- наиболее длительное время воздействия лекарственного препарата на поражённые бронхи, так как, попадая в них в форме аэрозоля, он максимально долго сохраняется в органе;
- возможность использования даже маленькими детьми.
При грамотном проведении ингаляции очень эффективны, и человек с бронхиальной астмой уже после 1–2 сеансов чувствует заметное улучшение.
Ингаляции с использованием небулайзера проводятся при недуге достаточно часто. Связано это с рядом заметных преимуществ такого способа, главными среди которых являются:
- возможность применять прибор в начале развития приступа;
- возможность проведения процедуры даже лицами, находящимися на искусственной вентиляции лёгких;
- возможность введения больших доз лекарства;
- возможность использования небулайзера даже в транспорте;
- возможность дышать во время ингаляции как ртом, так и носом.
Кроме этого, следует отметить простоту в использовании аппарата, за счёт чего воспользоваться им самостоятельно может даже ребёнок в возрасте старше 7 лет.
Показаниями к применению ингаляций именно с помощью небулайзера при бронхиальной астме являются:
- младший детский возраст, когда использование карманного, персонального ингалятора невозможно;
- тяжёлое (бессознательное) состояние больного;
- невозможность координации больным вдохов и нажатий на персональный, карманный ингалятор;
- раздражение дыхательной системы при использовании специализированных противоастматических ингаляторов;
- особо длительные приступы удушья;
- астматический статус;
- пересушенность слизистых;
- необходимость введения больших доз препаратов непосредственно в пораженные бронхи.
В терапии бронхиальной астмы применяются компрессионный или ультразвуковой небулайзеры. Различием в них является способ, которым лекарство преобразуется в состояние аэрозольного облака. Врачи назначают для лечения бронхиальной астмы с помощью небулайзера такие средства:
- Препараты для расширения бронхов (бронходиляторы) – к ним относятся сульфат магния, беротек, атровент и беродуал; использование их возможно в обоих типах небулайзеров.
- Препараты для разжижения и выведения мокроты – они необходимы, так как во время бронхиальной астмы бронхи больного заполняются вязкой и тяжело отделяемой мокротой, в результате чего происходит резкое сужение просвета бронхов и развивается приступ. Основными муколитическими средствами для ингаляций при астме являются лазолван, раствор натрия хлорида (физраствор), флуимуцил. Использовать их можно во всех типах небулайзеров.
- Кромоглициевая кислота – этот препарат является стабилизатором мембран тучных клеток и применяется для купирования уже начинающегося приступа удушья. Он используется для ингаляций в обоих типах небулайзеров.
- Гормональные противовоспалительные препараты – их назначают в виде исключения в том случае, если другие способы лечения в течение длительного времени не приносят результатов. Такой характер применения вызван тем, что даже при ингаляторном лечении гормональные препараты способны принести вред организму больного, оказав нежелательное воздействие на собственный гормональный фон организма. Используются данные препараты только в компрессионных небулайзерах, так как под воздействием ультразвука эти составы разрушаются. Назначаться такая терапия может лишь опытным врачом. Самовольно использовать гормональные средства категорически запрещено.
Помимо перечисленных выше препаратов, в зависимости от состояния больного, лечащий врач может назначать для ингаляторного введения антибиотики и антисептики.
Кроме этого, важно помнить о том, что разводить лекарства можно исключительно физраствором. Дистиллированная вода или минеральная вода для этого не подходят и могут только спровоцировать сильный приступ.
Проведение паровых ингаляций возможно без использования специального оборудования. Они направлены непосредственно на лечение заболевания и позволяют на длительный срок полностью устранить приступы удушья. Использовать такие ингаляции во время начинающегося приступа запрещено, так как они не остановят его развитие и приведут к ещё большему ухудшению состояния больного. Важно также учитывать и то, что такие ингаляции нельзя проводить детям в возрасте до 7 лет. При бронхиальной астме эти процедуры проводятся по общим применяемым при различных заболеваниях правилам.
- Луково-чесночная ингаляция отлично устраняет воспалительный процесс в бронхах и на длительный срок снимает приступы бронхиальной астмы. Для того чтобы провести лечение, необходимо 1 крупную луковицу и 1 крупную головку чеснока очистить от кожуры и измельчить в блендере до состояния однородной массы. После полученную кашицу следует залить 1 стаканом крутого кипятка и настоять в течение 10 минут под крышкой. Далее полученным настоем нужно проводить ингаляцию на протяжении 10 минут, накрывшись полотенцем по типу козырька. Вдыхать пар следует спокойно через рот, делая небольшую задержку дыхания перед выдохом через нос. Такую процедуру повторяют утром и вечером на протяжении 14 дней. В год проводят 4 курса этих ингаляций.
- Ингаляции с листьями эвкалипта очень полезны для бронхов и производят выраженный противоастматический эффект. Для того чтобы получить состав для процедур, необходимо 1 столовую ложку измельчённых листьев залить 2 стаканами воды и поставить на огонь. Доведя препарат до кипения, его проваривают 15 минут и, сняв с огня, настаивают 15 минут. Вдыхают лекарственный пар под полотенцем 15 минут 3 раза в сутки. Для полного курса лечения необходимо 20 дней. В год эту терапию повторяют 2 раза. В том случае, если больного астмой поражают вирусные инфекции, эвкалиптовые ингаляции следует начинать применять вне плана.
- Полезно проводить ингаляции ромашкой аптечной. В лечебных целях 2 столовых ложки сухого растительного сырья заливают 1 стаканом кипятка и настаивают в термосе на протяжении 2 часов. После этого препарат немного подогревают и проводят ингаляцию с использованием полотенца. Длительность процедуры, в зависимости от того, насколько хорошо её переносит больной, составляет 15–20 минут. Ингаляцию делают 1 раз в 12 часов на протяжении 14 дней. Подобное лечение необходимо повторять 1 раз в 3 месяца.
- Действенным средством против бронхиальной астмы является мёд. Этот уникальный природный продукт очень полезен для бронхов и способен на несколько лет избавить от приступов удушья. Для того чтобы применить мёд при ингаляции, его в объёме 1 столовой ложки необходимо растворить в 250 мл воды, нагретой до температуры 80 градусов. Как только мёд полностью разойдётся, препарат можно использовать для ингаляции. Её проводят в течение 20 минут, плотно накрывшись полотенцем. Дыхание во время процедуры происходит ртом, дышать надо неспешно. Вдохи должны быть глубокими, но не доставляющими дискомфорта. Процедуру проводят утром и вечером на в продолжение 3 недель. В течение года необходимо пройти 3 курса медовых ингаляций. После проведения процедуры выходить на улицу нельзя на протяжении 2 часов.
- Спиртовой настой прополиса благотворно влияет на бронхи и может помочь даже при астме. Для того чтобы получить лекарство для ингаляции, сначала требуется развести прополис в персиковом масле в соотношении 1:2. Затем этот состав нужно смешать с водой, нагретой до 80 градусов, в следующей пропорции: 1 часть прополиса с маслом и 3 части воды. Дышат паром на протяжении 5 минут, слегка накрывшись полотенцем. Процедуру повторяют утром и вечером. Длительность лечения – 10 дней, после чего, сделав перерыв в 2 недели, курс повторяют. В течение года лечение таким способом требуется проводить дважды – весной и осенью.
- Полезной будет ингаляция полынью. Для того чтобы получить состав для проведения процедуры, 1 столовую ложку высушенной травы заливают 1 литром воды. Далее препарат доводят до кипения и проваривают в течение 10 минут. Слегка остудив состав, вдыхают его пар в продолжение 15 минут, не накрываясь полотенцем. Ингаляцию делают перед сном на протяжении 20 дней. Повторяют курс ингаляций 2 раза в год. Обычно этого достаточно, чтобы при лёгком течении астмы полностью устранить приступы удушья.
- Мать-и-мачеха является также действенным лекарством против астмы. Для ингаляции 1 столовую ложку высушенных листьев растения заливают 2 стаканами кипятка и настаивают в термосе на протяжении 10 минут. Далее, вылив состав в широкую стеклянную мисочку, проводят 10-минутную ингаляцию, плотно накрывшись полотенцем. Процедуру повторяют 2 раза в сутки на протяжении 10 дней. В год проводят 4 курса терапии.
Противопоказания для лечения бронхиальной астмы ингаляциями существуют и касаются преимущественно паровых процедур. Так, отказаться от ингаляторного лечения следует, когда наблюдаются:
- повышенная температура;
- сильное обострение астмы, когда приступы повторяются более 2 раз в неделю;
- наличие новообразований в дыхательной системе;
- новообразования в головном мозге;
- гнойные процессы в дыхательной системе;
- нарушения в работе сердца;
- гипертоническая болезнь;
- склонность к носовым и лёгочным кровотечениям.
Во всех остальных случаях ингаляции при бронхиальной астме можно проводить без опасений, но только по согласованию с лечащим врачом.
источник
Использовать мед при лечении бронхиальной астме нужно предельно внимательно, ведь на этот продукт у некоторых людей может быть аллергическая реакция. Если после консультации с лечащим врачом этот продукт решено использовать для лечения бронхиальной астмы, то требуется провести тестирование. Во время лечения можно использовать не только мед, а и другие продукты пчеловодства: прополис, воск, маточное молочко, забрус и пыльцу.
Апипродукты могут быть применимы как в составе фармацевтических препаратов, так и в обычном виде.
Медики рекомендуют при острой форме бронхиальной астмы отказаться от приема меда. Если же заболевание не является тяжелым, то употреблять мед можно не более 50 грамм в день. Во время этого заболевания лучше отдавать предпочтение меду из липы, подсолнечника, вереска.
Нередко принимают при бронхиальной астме маточное молочко в комплексе с медом. Пропорции при этом нужно соблюдать такие 2\100 или 1\100. Если есть необходимость в употреблении маточного молока, то его суточная доза не должна превышать 200 мг. При этом курс лечения может длиться один месяц.
Особо смелые люди решаются на лечебные укусы пчел в борьбе с бронхиальной астмой. Но, ни в коей мере это не должно быть самолечение, а только под присмотром специалиста апитерапевта. Только знающий и опытный человек знает предельные дозы пчелиного яда, подходящие места для укуса, длительность курса и прочие нюансы. Но, опять же, при тяжелых формах болезни, пчелиный яд не применяется. В помощь больному на бронхиальную астму рекомендуется начать употреблять 20% экстракт прополиса. Его употребляют в количестве 5 капель за полчаса до обеда. Применять в такой дозе прополис можно в течение двух месяцев.
Полезным является смесь из настойки алтея и меда при бронхиальной астме. Для приготовления настойки нужно одну столовую ложку корней растения залить одним стаканом кипятка. После 15 минутного настаивания на паровой бане и получасовой выдержки в комнатной температуре, можно начинать принимать, предварительно подсластив чайной ложкой цветочного меда. При приступах бронхиальной астмы, нужно принимать настой каждые пару часов с медом по две большие ложки.
Полезной оказывается при бронхиальной астме мед с клевером. Для приготовления этого средства нужно настоять две столовые ложки высушенных цветов клевера, на стакане кипятка. После 15 минутной настойки, добавив к напитку десертную ложку меда, принимать по половине стакана 3\день.
Очень полезной при болезнях дыхательных путей, и бронхиальной астмы, в том числе является следующее средство. Требуется смешивать 0,5 кг сливочного масла, 0,5 внутреннего жира из барана, десяток куриных яиц, 0,1 кг порошка какао. Все составляющие нужно проварить около десяти минут, затем остудить и начать употреблять 3\ день под одной большой ложке. Курс лечения этим снадобьем составляет один месяц, после двухнедельного перерыва лечение можно возобновить.
Средство от бронхиальной астмы из меда, чеснока и лимона. Требуется смешивать один литр цветочного натурального меда с соком десятка лимонов и десятком чесночных головок. Полученную смесь настаивают в плотно прикрытой таре в прохладе неделю. Принимают по истечению срока настаивания по большой ложке 3\день. Курс лечения составляет два месяца.
Полезными могут быть при бронхиальной астме медовые ингаляции. Процесс их проведения тот же, что и обычный, только в качестве раствора используется натуральный мед и вода, в соотношении 1\2. Длительность процедуры составляет 20 минут 2\ в день.
Лечение бронхиальной астмы с помощью меда и бальзама. Потребуется смешивать компоненты, каждого по одному стакану: натурального меда, сока из алоэ, сок клюквы, сок репчатого лука, сок из черной редьки, сок из лимона, сахарного песка, медицинского 96 градусного спирта. Все нужно смешать, хранить в холодильнике, а принимать по две больших ложки 3\день за полчаса до еды. Курс лечения может длиться полтора месяца.
Эффективным при бронхиальной астме является настой трав с прополисом. Требуется 35 грамм сухих листьев травы мать-и-мачехи, столько листьев подорожника, 30 грамм сосновый почек. Сухое сырье смешать, отделить две больших ложки залить их 0,5 литром кипятка. Настаивать отвар нужно в термосе пару часов. После этого требуется отвар процедить и употреблять 4\день по половине стакана. Параллельно нужно принимать прополис 20% концентрации по 30 капель. Если требуется лечить этим составом детей, то дозу уменьшают в два раза.

Можно маточное молочко смешать с водкой. Для его нужно водки взять в два раза больше маточного молочка. Употреблять эту спиртовую смесь нужно по 10 капель раз в день с большой ложкой простого молока. Нужно стараться, как можно дольше удерживать смесь во рту. Курс лечения маточным молочком и водкой может длиться до 18 дней.
Полезной может быть при лечении бронхиальной астмы настойка из имбиря. Замечено, что с начала приема имбирной настойки, приступы астмы становятся все реже и в более легкой форме. Потребуется 400 грамм порошка из имбирного корня залить одним литром кипятка. Настаивать имбирный напиток нужно на свету в течение двух недель. Иногда нужно содержимое взбалтывать. После этого смесь процеживают и разливают по стеклянным бутылкам. Принимают настойку после еды по одной маленькой ложке 2\в день с 30 мл воды. Данная настойка не только эффективна при бронхиальной астме, она благотворно отразится на работе почек и нормализует пищеварительный трак.
При частых приступах бронхиальной астмы нужно держать при себе пихтовое масло. Как только приступ бронхиальной астмы начнет тревожить, нужно капнуть несколько капель себе на ладони, растереть и глубоко вдохнуть.
источник
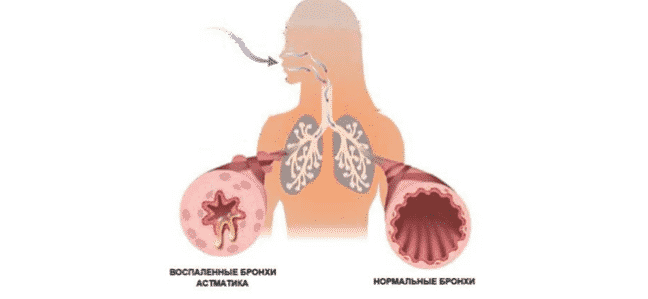
Бронхиальная астма – это хроническое заболевание, которое может привести к печальным последствиям, вплоть до летального исхода. Данное заболевание является последствием бронхитов, лечение которых выполнялось ненадлежащим образом. Причиной недуга является наличие воспалительного процесса в бронхах. Бронхиальная астма относится к заболеваниям, от которого полностью излечиться невозможно. Терапевтические мероприятия лишь снижают периодичность приступов, их интенсивность и не позволяют болезни прогрессировать.
Наиболее эффективным способом, позволяющим облегчить состояние больного астмой, является ингаляционная терапия. Ингаляции можно делать с помощью специального прибора – небулайзера. О нем, его разновидностях и использовании для лечения бронхиальной астмы и пойдет речь в данной статье.
Многие астматики, применяющие ингаляционную терапию при астматическом приступе, отмечают их эффективность. Это обусловлено особенностью проникновения целебного препарата в организм и уникальным целебным воздействием на дыхательную систему во время процедуры. Преимуществами ингаляционных процедур с использованием небулайзера являются:
- Лекарственное вещество попадает в кратчайшие сроки непосредственно на бронхи. Это оберегает внутренние органы от появления побочных эффектов.
- Большее количество лекарства попадает на пораженную зону. При приеме лекарственного средства другими способами оно изначально поступает в кровь, а уже потом и на область поражения. Это значительно уменьшает концентрацию препарата на воспаленном участке, что приводит к снижению терапевтического эффекта.
- Воздействие аэрозоля на воспаленные бронхи длится дольше, поскольку лекарственное средство сохраняется в них более продолжительное время.
- При использовании небулайзера для ингаляционных процедур можно купировать приступ, как в домашних условиях, так и находясь в пути.
- Благодаря конструктивным особенностям небулайзера, можно не контролировать выполнение вдохов и выдохов. Нужно дышать, придерживаясь обычного ритма. Поэтому небулайзер – это идеальный вариант для лечения детей.
Если грамотно делать ингаляции, то положительный эффект будет заметен почти сразу. Достаточно сделать процедуру 1 или 2 раза, чтобы страдающий бронхиальной астмой почувствовал значительно лучше.
Сегодня выпускают небулайзеры трех разновидностей:
- Компрессорные (струйные);
- Ультразвуковые;
- Электронно – сетчатые.
Одним из самых популярных и бюджетных вариантов является компрессорный небулайзер. Лекарственный препарат в нем преобразуется в форму аэрозоля с помощью компрессора, создающего мощный воздушный поток. Такой прибор обладает следующими плюсами:
- Он прост в применении;
- В ходе распыления лекарственного препарата его структура не изменяется;
- Благодаря встроенному экономайзеру подача лекарственного средства происходит только при его вдыхании;
- Приемлемая цена.
Ультразвуковой небулайзер оборудован генератором ультразвука, который преобразует целебный раствор в аэрозольную форму путем воздействия на него ультразвуковой волны. Это довольно компактный прибор, который работает почти бесшумно. Поскольку под воздействием ультразвука в лекарственных препаратах изменяется структура крупных молекул, далеко не все распыляемые растворы могут применяться для лечения небулайзером при бронхиальной астме. Это один из существенных минусов устройства.
В электронно – сетчатом устройстве целебный раствор приобретает форму аэрозоля путем его подачи на вибрирующую мембрану. Этот прибор объединяет в себе все преимущества, которыми обладают предыдущие разновидности небулайзера. Однако и у него есть один существенный минус – дороговизна.
Ингаляционная терапия с помощью небулайзера – это распространенный способ лечения астмы. Его неоспоримыми преимуществами являются:
- Использовать устройство можно тогда, когда приступ только начинается;
- Процедура может проводиться даже пациентами, подключенными к аппарату искусственной вентиляции легких;
- Возможно использование прибора, находясь в транспортном средстве;
- Дышать во время процедуры можно как с помощью носа, так и ртом;
- Можно вводить сразу большие дозы лекарственных средств за одну процедуру.
Простота применения устройства способствует тому, что пользоваться им легко смогут даже дети от 7 лет и старше.
При лечении астмы ингаляции выполняют с помощью ультразвукового или компрессорного небулайзера. Терапевтические процедуры могут продолжаться в течение многих лет, поэтому нужно максимально осторожно подходить к подбору лекарств. Для лечения астматического приступа рекомендуется применять следующий перечень лекарств:
- Бронходиляторы – лекарственные средства, которые способствуют расширению бронхов. Они обеспечивают скорейшее купирование приступа астмы. К ним принадлежат беродуал, атровент, беротек и раствор люголя
- Препараты, разжижающие мокроту и облегчающие ее отхождение. К муколитикам относятся физраствор, флуимуцил и лазолван. Их применение необходимо, поскольку при бронхиальной астме скапливается вязкая мокрота, которая плохо выводится. В результате просвет бронхов сужается и начинается астматический приступ. Лазолван – это еще и хороший профилактический препарат.
- Кромогликат натрия – лекарственное средство, являющееся стабилизатором мембран тучных клеток. С его помощью купируют начинающийся приступ удушья.
- Глюкокортикостероиды – противовоспалительные средства. Нормализуют работу легких, способствуют снижению активности бронхов.
- При наличии инфекции назначают препараты с антибактериальным эффектом.
Внимание! Нельзя разводить лекарственное средство минеральной или дистиллированной водой! Это может стать причиной астматического приступа. Для приготовления лекарства может быть использован только физраствор.
Если человек, больной бронхиальной астмой, предпочитает для проведения ингаляционной терапии пользоваться небулайзером, для начала он должен обратиться за консультацией к лечащему врачу. Выбирать подходящую модель небулайзера следует с учетом особенностей протекания заболевания и перечня назначенных медикаментов. Покупая аппарат, нужно внимательно изучить его следующие характеристики:
- Величину частиц лекарственного средства в аэрозоле;
- Совместимость с другими лекарствами;
- Комплектацию прибора;
- Возможность устройства работать в автономном режиме.
Размер создаваемых частиц особенно важен при покупке ультразвукового небулайзера, поскольку в большинстве из них не предусмотрена возможность регулирования размера продуцируемых частиц.
Лечить бронхиальную астму рекомендуется с помощью небулайзера, который может создавать аэрозольные частички величиной 2 – 5 мкм. Такие молекулы отличаются лучшим проникновением в верхние дыхательные пути. Частички большего размера не достигают цели, а оседают в области ротоглотки, гортани и трахеи. Слишком маленькие частички оседают в альвеолах, минуя бронхи.
Многим астматикам рекомендуют ингаляционные процедуры с добавлением топических кортикостероидных медикаментов, которые не предназначены для применения в ультразвуковых небулайзерах. Устройства этого типа не могут применяться и при наличии в дыхательных путях инфекции, которую лечат ингаляциями с добавлением антибиотиков.
При покупке небулайзера ребенку, устройство должно быть укомплектовано респираторной маской, она не дает аэрозолю распыляться вокруг.
При тяжелой форме астмы проведение ингаляций может понадобиться в любую секунду и в любом месте, значит следует выбирать прибор, который может работать в автономном режиме.
Срок эксплуатации любого небулайзера составляет приблизительно 100 ингаляций, затем требуется замена распылителя. Чем дольше эксплуатационный период, тем выше цена устройства.
Приступая к лечению бронхиальной астмы с помощью ингаляционных процедур, нужно помнить, что у них есть целый ряд противопоказаний. Исключить ингаляции нужно:
- При высокой температуре тела;
- При имеющихся новообразованиях в органах дыхания;
- В период обострения заболевания, когда за неделю бывает более двух приступов;
- При наличии опухолей в головном мозге;
- При частых приступах гипертонии;
- Если есть проблемы в работе сердца;
- При наличии гнойных воспалений в дыхательной системе;
- Если периодически случаются носовые и легочные кровотечения.
Если у астматика данные симптомы отсутствуют, то он может спокойно лечиться ингаляциями для избавления от своего заболевания.
Внимание! При бронхиальной астме ингаляции через небулайзер необходимо проводить только после консультации с врачом.
Выполняя ингаляции при приступе бронхиальной астмы нельзя заниматься самолечением, лучше доверить это опытному врачу. Только он сможет рассчитать частоту выполнения процедур и время их проведения. Грамотный подход к лечению астмы дает возможность постепенно минимизировать количество приступов. Проведение ингаляционных процедур удлиняет период ремиссии и облегчает дыхание, что позволяет астматикам жить полноценной жизнью.
источник
Лечение бронхиальной астмы всегда начинают с применения ингаляторов. Обусловлено это тем, что ингаляции при астме показывают высокую эффективность в борьбе с бронхоспазмами.
Препараты, используемые в ингаляторах, способствуют расширению бронхов и уменьшению отека слизистой. Благодаря этому удается избежать обострений, применив небольшие дозы лекарства.
Часто больным не объясняют правила пользованиями ингаляторами, а от этого зависит эффективность лечения. Кроме того, разнообразие методов ингаляции позволяет найти индивидуальный подход к терапии астмы.
Ингаляции при бронхиальной астме – это самый эффективный метод лечения. Главное – это способность приборов доставлять средство точно к очагу воспаления, что позволяет избежать системного влияния.
Кроме того, прямое влияние на бронхи дает возможность купировать удушье в самые короткие сроки, а также избавить от изнуряющего кашля, который довольно часто наблюдается у астматиков.
При других способах введения лекарство сначала подвергается биотрансформации в организме, некоторая часть его активных веществ нейтрализуется ферментами.
Помимо этого, распыление средства при ингаляции позволяет распределить его равномерным слоем и воздействовать на большую площадь пораженного органа.
Важное преимущество – возможность самостоятельного использования ингаляций маленькими детьми и пожилыми людьми. При правильной технике проведения манипуляции улучшение наступает после 1–2 использований.
Применение ингаляторов при бронхиальной астме – важная и необходимая часть лечения. Но всегда нужно помнить, что у каждого препарата есть свои противопоказания, и ингаляторы не исключение.
Все противопоказания или побочные эффекты связаны с воздействием активных веществ, входящих в состав используемых для процедуры лекарств.
Кроме того, есть состояния, при которых проводить ингаляцию просто запрещено. Например:
- легочные кровотечения, а также эпизоды кровохарканья, особенно если не установлена их природа;
- эмфизема легких;
- пневмоторакс;
- наличие болезней сердца и/или сосудов;
- гипертоническая болезнь разной этиологии;
- постинфарктное состояние;
- постинсультное состояние;
- повышение температуры тела – от 38,3 °С;
- индивидуальная непереносимость основного действующего вещества.
Также некоторые ингаляции не рекомендуется проводить больше 8 раз в сутки. Если интенсивность приступов астмы вынуждает часто проводить ингаляции, то нужно обратиться к доктору для коррекции базисной терапии.
- Воздушные: суть заключается в распылении вещества из баллончика при помощи сжатого воздуха. Обычно для этого используют муколитические или брохолитические средства.
- Паровые: самые доступные, т. к. для их проведения требуется только паровой небулайзер. Показаны для лечения острых респираторных инфекций трахеи и бронхов, терапии профессиональных заболеваний. Противопоказаны при полипозе слизистой оболочки дыхательных путей.
- Ультразвуковые: принцип основан на разбивании лекарственного вещества на микрочастицы. Часто для таких ингаляций используют бронхолитики. Показаны в основном для лечения астмы.
- Влажные: используется портативный ингалятор, лекарство распыляется без предварительного подогрева или иного воздействия. Используют в основном антигистаминные препараты, а также антибиотики, солевые растворы и бронхолитики.
- Тепловлажные: при проведении процедуры используются растворы, нагретые до температуры 39-43 °С. Обычно используются для улучшения мукоцилиарного клиренса. Вместо лекарства применяют минеральную воду.
- Инсуффляции: вдыхание сухих частиц лекарства, для этих средств используют специальные ингаляторы – инсуффляторы. Часто такие ингаляторы используют для лечения бронхиальной астмы в период обострения.
- Масляные: вдыхание частиц подогретого масла растительного происхождения. Минеральные масла использовать нельзя. При использовании этих ингаляций слизистая покрывается тонким слоем масла, защищающего от вредного действия факторов внешней среды. Нельзя применять людям, которые контактируют с пылью, т. к. пыль смешивается с маслом и происходит закупорка мелких бронхов.
Небулайзер преобразовывает лекарство в мелкодисперсную пыль, что позволяет в сочетании с равномерной подачей в равной степени распределить его между верхними и нижними отделами бронхов. Преимущества небулайзера:
- ингаляции можно проводить всем пациентами, вне зависимости от возрастной категории;
- при небулайзерной терапии дыхание должно быть нормальным, нет необходимости делать вдох глубже;
- возможность купировать астматический приступ за короткий промежуток времени, так как препарат сразу поступает в очаг воспаления;
- небулайзер можно использовать даже при тяжелом состоянии пациента;
- возможность использовать прибор самостоятельно;
- в емкость для лекарства можно поместить несколько средств одновременно;
- постоянная подача лекарства, пока работает компрессор.
Необходимо помнить о соблюдении чистоты прибора и его деталей: после эксплуатации небулайзера маску следует хорошо промыть асептическим раствором, а затем высушить.
Часто применяют этот прибор при бронхиальной астме во время прохождении курса лечения дома. Также рекомендуются периодические ингаляции людям, работающим в условиях повышенного загрязнения воздуха, для профилактики развития профессиональных заболеваний, к которым относится и астма.
Чтобы предотвратить нежелательные последствия ингаляций, перед использованием небулайзера стоит пройти обследование и проконсультироваться со специалистом. Самостоятельное лечение не рекомендуется.
При бронхиальной астме ингаляторы заправляются лекарством, которое назначил врач, с учетом тяжести состояния:
- легкое обострение: разовая ингаляция с применением бронходилататоров, для профилактики приступов и осложнений можно повторить процедуру через 4–5 часов;
- средней или тяжелой степени: 2-3 дозы с интервалом в 20 минут, повторение цикла – спустя 4–6 часов.
Если после небулайзерной терапии улучшения дыхания не наступило, то пациенту рекомендуется госпитализация в стационар.
Эти препараты назначают при легких приступах для облегчения дыхания. Такой эффект достигается за счет активации бета2-адренорецепторов, находящихся в стенках бронхов.
Под их воздействием актин и миозин — белки, отвечающие за сокращение мышц — не взаимодействуют друг с другом, и происходит расслабление гладких мышц бронхов.
В результате просвет дыхательных путей увеличивается, и дыхание восстанавливается. Из этой группы применяют для ингаляции такие вещества, как сальбутамол, салметерол, фенотерол и орципреналин.
Но также бронходилатирующим эффектом обладает ипратропия бромид, который блокирует мускариновые рецепторы в стенках бронхов.
Угнетение этих рецепторов препятствует проникновение ионов кальция внутрь клетки. Так как кальций вызывает сокращение мышц, его дефицит вызывает расслабление.
Для ингаляций применяют комбинированные средства, которые оказывают более выраженное действие. Например, препараты, содержащие фенотерол и ипратропия бромид, часто назначаются пульмонологами ввиду их эффективности для снятия приступов любой степени.
Для ингаляций применяются чаще всего только дексаметазон и триамциналон. Их противовоспалительный эффект обусловлен сужением мелких сосудов, при этом образование жидкости уменьшается, прекращается накопление в зоне воспаления лейкоцитов, уменьшается активность макрофагов, снижается продукция медиаторов воспаления.
Таким образом, глюкокортикостероиды снижают активность местного клеточного ответа иммунной системы, уничтожая центральное звено в патогенезе бронхиальной астмы.
Кроме того, используют лекарства, содержащие такие вещества, как флутиказон, будесонид и беклометазон. Применение этих препаратов в момент приступа астматику не поможет.
Но современные комбинации глюкокортикостероидов и бронходилататоров, применяемые в качестве базисной терапии, помогают избежать серьезных обострений и нормализовать дыхание.
Препараты этой группы предотвращают высвобождение из тучных клеток гистамина, который способствует развитию удушья и продукции мокроты.
В норме гистамин участвует в иммунных реакциях, изменяя тонус сосудов и привлекая другие иммунные клетки. Но в патогенезе астмы он является частью механизма развития аллергической реакции.
Во время приступа и при обострении заболевания эта группа препаратов не поможет, потому что гистамин уже успел выделиться. Поэтому астматики принимают эти медикаменты в профилактических целях.
На сегодняшний день только кромолин-натрий используется в терапии астмы.
Действие этих препаратов заключается в снятии отека и улучшении отхождения мокроты. Они особенно важны при астме, потому что из-за спазма и слишком вязкой консистенции секрет не выводится из бронхов.
Мукоцилиарный клиренс в бронхах при астме нарушен, и формируется вторичное воспаление. К муколитикам, применяемым посредством небулайзера, относятся ацетилцистеин.
Используется он только после консультации с врачом. Кроме того, препарат нельзя применять в моменты приступов астмы, потому что он усиливает бронхоспазмы.
Для проведения паровых ингаляций не нужен небулайзер. Для ингаляции этого вида достаточно выбрать емкость, которая хорошо держит тепло и не дает пару рассеиваться.
Паровые ингаляции нельзя проводить в период обострений и детям до 7 лет. Народная медицина предлагает много рецептов от астмы.
- С использованием листьев эвкалипта. Для этого берут 1 столовую ложку высушенных листьев и заливают 2 стаканами воды. Затем ставят на огонь, доводят до кипения и варят около 15 минут. После этого отвару необходимо настояться еще 15 минут. Рекомендуется вдыхать пар под полотенцем в течение 10–15 минут до 3 раз в сутки. Полный курс составляет 20 процедур.
- Ингаляции с аптечной ромашкой. Берут 2 столовые ложки высушенных цветков и заливают 250 мл кипятка, настаивают в термосе 2 ч. Перед применением подогреть и дышать паром под полотенцем в течение10–15 минут с частотой 1–2 раза в сутки. Курс длится до 14 дней.
- Настой мать-и-мачехи часто помогает снять спазм и способствует отхождению мокроты. Для ингаляции необходимо взять 1 столовую ложку высушенных листьев и залить 2 стаканами кипятка, затем настоять в течение 10 минут. Процедура проводится под полотенцем течение 10 минут до 2 раз в сутки на протяжении 10 дней.
Перед применением народных средств необходимо проконсультироваться с врачом, так как компоненты, входящие в их состав, могут привести к бронхоспазму, ведь многие цветы и травы являются мощными аллергенами.
Эффективность ингаляций при астме зависит от правильности ее проведения. Если это небулайзер или паровые ингаляторы, то особых сложностей нет.
Правда, стоит помнить, что при использовании глюкокортикостероидных растворов для ингаляций небулайзером при бронхиальной астме необходимо прополоскать рот после процедуры, так как возможно развитие грибковой инфекции.
Общие правила проведения ингаляций:
- дыхание должно быть ровным и спокойным;
- одежду следует выбирать свободную, чтобы не мешала дыханию;
- не допускается неправильное положение туловища;
- перерыв между ингаляцией и приемом пищи должен составлять 1 час, это же относится к физической нагрузке;
- после процедуры следует отдохнуть в течение 15-20 минут, в зимнее время — до 40 минут. В это время нельзя разговаривать, принимать пищу, курить или петь;
- при бронхиальной астме вдыхать нужно через нос, затем задерживается дыхание на 2 секунды и делается медленный выдох через нос;
- при одновременном использовании нескольких лекарств следует принимать во внимание их совместимость;
- перед манипуляцией прочистить дыхательные пути помогает дыхательная гимнастика;
- растворы готовятся непосредственно перед процедурой.
Соблюдение этих простых правил, а также простейших мер безопасности способствует большей эффективности процедуры и поможет избежать осложнений.
Несмотря на то что ингаляция считается очень простой процедурой, знание ее особенностей и правил проведения позволит добиться наилучшего результата в лечении и профилактике бронхиальной астмы.
источник
Ингаляции при астме – эффективный метод лечения. Препараты, которые в них используются, расширяют бронхи, уменьшают отек слизистой, предотвращают обострения. Разнообразные методы ингаляций при астме позволяют выбрать индивидуальный подход к лечению.
Метод ингаляций при астме считается самым эффективным методом лечения. Приборы доставляют раствор к очагу воспаления. Раствор быстро купирует удушающий приступ и снимает кашель, характерный для астматиков. При других способах ввода, препарат проходит этап биотрансформации, некоторые активные вещества оказываются нейтрализованными ферменатами.
Раствор распределяется равномерно, воздействует на большую пораженную область. Ингаляции может сделать любой человек, даже в пожилом или детском возрасте.
Ингаляционные препараты не всегда можно использовать для лечения. Среди противопоказаний:
- Наличие у пациента легочного кровотечения
- Кровохаркание, в особенности, если причина не установлена
- Легочная эмфизема
- Пневмоторакс
- Сердечно-сосудистые заболевания
- Гипертония
- Недавно перенесенный инфаркт или инсульт
- Повышение температуры выше 38,3 градусов
- Наличие индивидуальной непереносимости компонентов лекарственных средств.
Пользоваться ингалятором рекомендуется не чаще восьми раз в день, если вы используете его чаще, нужно обратиться к врачу для исправления плана лечения.
Общие правила того, как делать ингаляции:
- Дыхание у больного должно быть ровным и спокойным;
- Пациент должен надеть свободную одежду, чтобы не стеснять дыхание;
- Прием еды возможен через час после процедуры;
- Отдых после ингаляции в летнее время составляет двадцать минут, а зимой – до сорока минут. В это время пациент находится в полном молчании;
- Проверьте, можно ли принимать одновременно несколько средств и какова их совместимость;
- Воздух вдыхается через нос, а выдыхается – ртом через несколько секунд;
- Дыхательная гимнастика перед ингаляцией прочистит дыхательные пути;
- Для ингаляций подходят только свежие растворы, приготовленные перед процедурой.
Описанные меры сделают процедуру более эффективной и предотвратят осложнения.
- Воздушными – раствор распыляется из боллончика сжатым воздухом. Для них применяются бронхолитики или муколитики.
- Паровыми – для этих ингаляций при астме пользуются паровым небулайзером. Вылечивают острые респираторные инфекции трахеи, бронхов. Им пользуются для профилактики заболеваний, связанных с профессиональной деятельностью.
- Влажными – распыление лекарства проходит без подогрева или иного воздействия. Пользуются солевыми растворами, бронхолитиками, антигистаминными средствами.
- Ультразвуковыми, при которых лекарственные компоненты разбиваются на микрочастицы. Назначаются для лечения астмы используются главным образом бронхолитики.
- Тепловлажными, при которых раствор нагревают до температуры от 39 до 43 градусов. Вместо медикаментов используют минеральную воду.
- Исуффляциями – вдыхаются сухие частицы лекарственных средств при помощи специальных ингаляторов. Метод подходит во время обострения патологии.
- Масляными – пациент вдыхает подогретые частицы растительного масла. Тонкий масляный слой защищает слизистую оболочку от вредоносных воздействий внешних факторов. Если у астматика происходит контакт с пылью, эта процедура не подходит, частицы пыли соединятся с маслом, и бронхи закупорятся.
Небулайзер при астме преобразует лекарственное средство в пыль, равномерно подает его в бронхи и распределяет. Плюсы лечения астмы небулайзером:
- Не важно, к какой возрастной категории относится пациент
- Человеку, страдающему астмой, при процедуре не нужно глубоко дышать
- Астматический приступ купируется за короткий срок за счет проникновения лекарства в очаг воспаления
- Ингаляции через небулайзер помогают, даже если пациент находится в тяжелом состоянии
- Можно использовать для ингаляций в домашних условиях
- Допустимо одновременное использование нескольких лекарств
- Лекарство подается постоянно во время работы компрессора
Небулайзер и его детали должны содержаться в чистоте: после использования маска промывается асептическим раствором и высушивается. Прибор используется с разрешения врача.
Лекарственные препараты назначаются исходя из общего состояния больного:
- При легком обострении – разовая ингаляция бронходилаторами. Мера повторяется через четыре-пять часов для профилактики.
- Для средней или тяжелой фазы используют две-три дозы с промежутком в двадцать минут. Цикл повторяется через четыре-шесть часов.
Рассмотрим подробнее препараты для небулайзера.
Назначаются при необходимости, или на регулярной основе, чтобы уменьшить персистирующие симптомы, когда приступы проходят в легкой форме. Дыхание облегчается благодаря активации бета-два адренорецепторов, расположенных в бронхиальных стенках. Белки, сокращающие мышцы не взаимодействуют друг с другом, расслабляются гладкие бронхиальные мышцы. Происходит увеличение просвета, восстановление дыхания.
Процедуры проводятся с применением сальбутамола, сальметерола, фенотерола, орципреналина. Также используется ипротрапия бромид, блокирующий мускариновые рецепторы в стенках бронхов. В результате ионы кальция не могут проникнуть внутрь клеток. Кальций сокращает мышцы, при его недостатке происходит расслабление.
Ингаляции проводятся с помощью дексаметазона и треамциналона, оказывающими противовоспалительное действие. Сужаются мелкие сосуды, жидкости становится меньше, в очаге воспаления не накапливаются лейкоциты. Макрофаги становятся менее активны, происходит снижение продукции медиаторов воспаления. Лекарственные препараты на основе флутиказона, будесонида, беклометазона не поможет при приступе астмы.
Препараты предотвращают высвобождение из тучных клеток гистамина, который развивает удушье и выделение мокроты. Гистамин – компонент иммунных реакций, он изменяет тонус сосудов и привлекает другие иммунные клетки. Но в патогенезе астмы он является частью механизма развития аллергической реакции. Во время приступа и при обострении заболевания неэффективны, гистамин успевает выделится. Мембранные стабилизаторы применяются для профилактики.
Действие муколитиков основываются на снятии отека и улучшении отхождения мокроты. Их применение важно: вязкая консистенция мокроты и бронхиальный спазм не дают секрету выйти из бронхов. Мукоцилиарный клиренс в бронхах при астме нарушается, формируя вторичное воспаление. К муколитикам, применяемым через небулайзера, относится ацетилцистеин. Используется он только после консультации с врачом. препарат нельзя применять при приступе астмы – он делает бронхиальные спазмы сильнее
Паровые ингаляции противопоказаны, когда заболевание находится в стадии обострения. Нельзя проводить их детям, младше семилетнего возраста. Предлагаем несколько рецептов:
Столовую ложку высушенных листьев залейте двумя стаканами воды. Поставьте на огонь, дайте закипеть и варите пятнадцать минут. Когда время подойдет, настаивайте отвар еще пятнадцать минут. Вдыхайте пары под полотенцем от десяти до пятнадцати минут три раза в день в течение двадцати дней.
Две столовые ложки высушенных цветков, залейте стаканом кипятка, настаивайте в термосе два часа. Перед процедурой подогрейте и дышите паром под полотенцем до 15 минут два раза в день. Длительность курса – две недели.
Настой мать-и-мачехи снимает спазм и помогает отхождению мокроты. Для ингаляции возьмите 1 столовую ложку высушенных листьев, залейте 2 стаканами кипятка, дайте постоять 10 минут. Длительность ингаляции 10 минут два раза в день. Астматик во время процедуры находится под полотенцем. Продолжительность курса – 10 дней.
Перед применением народных средств необходимо проконсультироваться с врачом, так как компоненты, входящие в их состав, могут привести к бронхоспазму – цветы и травы сильные аллергены. Не полагайтесь на средства народной медицины. Они – часть комплексной терапии. Не отвергайте медикаментозное лечение и рекомендации. Не делайте паровые ингаляции на травах без разрешения лечащего врача.
Ингаляции при бронхиальной астме — простой, результативный метод профилактики заболевания. Не увлекайтесь самолечением, согласуйте лечение с врачом. Каким лекарством лечить заболевание решает только он. Пациент должен быть проинформирован о том, как пользоваться ингалятором.
источник