Застойные процессы в бронхах, наблюдаемые во время обострения астмы или развития сопутствующих заболеваний, представляют значительную опасность для человека из-за выраженных нарушений дыхательной функции.
Мокрота при бронхиальной астме имеет слизистую консистенцию и отличается большим количеством специфических формаций, представленных спиралями Куршмана и кристаллами Шарко-Лейдена.
Мокрота – биологическая смесь, состоящая из накопленного трахеобронхиального секрета, слюны, слизистых жидкостей носа и околоносовых пазух. Слюна и слизь, образующиеся в полости носа, отличаются выраженными бактерицидными свойствами, в то время как образование секрета бронхов и трахей направлено на очищение организма от продуктов клеточного метаболизма.
Объем образованного трахеобронхиального секрета варьирует от 10 до 100 мл в сутки. Стоит отметить, что при нормализованной работе дыхательной системы вся продуцируемая слизь проглатывается.
Появление слизевых застоев связано с:
- увеличением количества синтезируемого секрета;
- изменением состава слизи из-за развития воспалительных процессов в области бронхов (аллергия, инфекционное заражение);
- нарушением механизма выхода жидкости из трахеобронхиальных структур.
В случае развития острого воспалительного процесса наблюдается ослабевание работы реснитчатого эпителия, приводящее к образованию застойных явлений в бронхах.
Стадия и форма бронхиальной астмы определяется по функциональным способностям внешнего дыхания и частоте приступов, в то время как характеристики мокротных масс позволяют выявить наличие сопутствующих патологий.
В зависимости от масштабов развития сопутствующих болезней мокрота может отличаться по:
Именно эти критерии, а также проведение лабораторного анализа способствуют постановке диагноза.
Особенности мокротных образований:
- начальная стадия бронхиальной астмы: пенистая слизь прозрачная или белого цвета в случае отсутствия сопутствующих инфекционных заболеваний;
- развитие вторичной инфекции: слизь имеет неприятный, резкий запах, наблюдаются гнойные вкрапления желтоватого оттенка;
- обширное распространение воспаления в области органов дыхания: наблюдаются гнойные вкрапления зеленоватого цвета, слизь густой консистенции, трудноотделяемая (в случае наличия резкого неприятного запаха возможно развитие онкологических процессов);
- кровотечения в области органов дыхательной системы: наблюдаются вкрапления коричневого или красного цвета;
- внутренние разрывы кровеносных сосудов: розоватый оттенок слизи.
Также стоит отметить, что образование мокроты не является отличительным признаком бронхиальной астмы, однако при её появлении рекомендуется провести исследование для выявления природы биологического материала и выявления наличия специализированных формаций. В случае неосложненного течения бронхиальной астмы выделения мокроты проявляются в конце приступа, объем слизевой жидкости небольшой.
К специализированным формациям относятся:
- Спирали Куршмана: белые или прозрачные образования штопорообразной формы, наблюдаемые в бронхах у астматиков.
- Кристаллы Шарко-Лейдена: гладкие кристаллы в форме октаэдров, не имеют цвета.
Для обнаружения формаций возможно назначение проведения анализа при помощи бактериального посева.
Образование мокроты у больных астмы значительно усиливается в периоды обострения. Кроме того, затруднение выхода слизи, вызванное увеличением густоты жидкости, способно спровоцировать нежелательные осложнения:
- перекрывание дыхательных ходов;
- нехватка дыхания, удушье;
- появление хрипов во время приступов;
- деформация бронхиальных просветов, непроходимость бронхов;
- структурные изменения бронхов.
Изучение микробиологической природы мокроты и наличия инфекции позволяет составить правильную стратегию лечения для более эффективной терапии.
Основной задачей лечения застоев является устранение накопленной жидкости из бронхов при помощи различных методик и медикаментозной терапии, направленной на улучшение отхаркивания.
Возможные способы лечения:
- Медикаментозная терапия.
- Лечебный массаж в области грудной клетки.
- Дыхательная гимнастика.
- Физиотерапия.
- Применение народных рецептов.
Перед использованием домашних методов необходимо убедиться в отсутствии аллергии на компоненты средств и проконсультироваться с врачом.
Медикаментозная терапия включает:
- стимулирующие отхаркивание средства и муколитики (способствуют разжижению и выведению мокроты) — Лазолван, Амбробене, Амброксол, Флюдитек, Либексин-Муко;
- антигистаминные средства – Телфаст, Тайлед, Интал;
- травяные сборы для разжижения и выведения мокроты.
Антигистаминные средства необходимо использовать при развитии удушья и застоев мокроты из-за реакции на аллерген.
Кроме того, если лечение направлено на устранение инфекционного заболевания, стоит помнить, что комбинировать разжижающие мокроту средств и кашлевые блокаторы строго запрещается.
Лабораторная диагностика мокротных масс назначается в случае:
- длительного кашля с выделением мокроты;
- подозрений на развитие бронхита, пневмонии и других инфекционных форм воспалительного процесса органов дыхательной системы;
- опасности развития туберкулеза легких;
- подозрений на развитие злокачественных новообразований в области органов дыхания (при появлении кровяных включений также необходимо пройти диагностику методами бронхоскопии и компьютерной томографии).
Повышенная вязкость слизи является опасной проблемой для людей с бронхиальной астмой. Своевременная диагностика способна не только обезопасить человека от развития тяжелого удушья вследствие перекрывания дыхательных путей, но и быстрее справиться с причиной патологичного состояния.
Застойные процессы в бронхах — патологичный процесс, развивающийся на почве аллергической реакции или воспаления инфекционной природы. Накопление мокротных масс в бронхах является особенно опасным состоянием для астматиков, так как патология может стать причиной развития удушья и тяжелых нарушений дыхания. Лечение направлено на стимуляцию отхаркивания, восстановления дыхания и разжижение слизи при помощи физиотерапевтических методов и лекарственных препаратов.
источник
Одной из причин бронхиальной обструкции является выделение густого секрета. На этапе диагностики очень важно понять причину возникновения болезни, для этого необходимо сделать анализ мокроты.
По результатам анализа можно судить о тяжести хронического воспаления бронхов, а также об эффективности назначенного лечения. При бронхиальной астме на основе исследования секрета можно сделать выводы о прогрессировании болезни и дальнейшем прогнозе.
В норме в просвет дыхательных путей выделяется небольшое количество слизи. Она необходима для смазывания стенок, предохранения их от инфекции и пересыхания.
При воспалении выработка секрета усиливается, он становится более вязким и густым, изменяется цвет. Также изменяется его запах, что зачастую свидетельствует о тяжелой патологии.
Мокрота при бронхиальной астме выделяется с кашлем, может содержать в себе примеси крови или эпителия бронхов. Выведение вязкого секрета наружу довольно затруднительно, поэтому он скапливается в просвете бронхов, нарушая дыхание больного.
Это становится одной из причин приступа удушья.
Для дифференциального диагноза имеет большое значение характеристика отделяемого из респираторного тракта. Для этого необходимо внимательно исследовать материал:
- Прозрачный цвет мокроты с белым оттенком при бронхиальной астме говорит о заболевании дыхательной системы в начальной стадии. Слизь при этом вырабатывается активно из-за воздействия аллергенов, которые таким образом выводятся наружу из дыхательных путей.
- Отделяемое желтого цвета означает, что в дыхательной системе развивается инфекционный воспалительный процесс.
- Зеленоватые выделения появляются при воспалении средней и тяжелой степени.
- Густая коричневая слизь свидетельствует о повреждении сосудов и недавнем кровотечении.
- Розовая пенистая мокрота при астме указывает на наличие кровотечения из-за повреждения стенки сосуда.
О характере мокроты при бронхиальной астме нужно спрашивать пациента в первую очередь, так как это напрямую влияет на лечение заболевания и прогноз. Обязательно на этапе диагностики проводится анализ слизи, выделяемой при кашле.
Целесообразно проведение анализа мокроты при подозрении на бронхиальную астму и любые другие болезни органов дыхания. Обязательно исследуется состав, качественные и количественные характеристики, проводится посев материала для выявления болезнетворных микроорганизмов и на чувствительность к антибактериальным средствам (при необходимости).
При наличии бронхиальной астмы такой анализ является одним из ключевых в диагностике болезни. По его результатам можно предположить причину возникновения астмы и, исходя из этого, выбрать метод лечения.
Перед сдачей мокроты на анализ очень важно подготовиться. Правильно проведенная подготовка влияет на достоверность полученного результата:
- За 8-12 часов до сдачи материала пациент должен употреблять больше жидкости. Это необходимо для улучшения отхождения секрета.
- Биоматериал сдается обычно в утренние часы, перед отхаркиванием нужно почистить зубы для удаления остатков пищи и микроорганизмов.
- За несколько дней до анализа нельзя употреблять алкоголь, исключается курение и тяжелая пища, ограничиваются физические нагрузки.
- Откашливание слизи проводится в чистую посуду, перед этим вся слюна обязательно сплевывается. Рекомендуется перед сбором экссудата прочистить носоглотку.
Для анализа будет достаточно 3-5 мл отделяемого при кашле. Материал необходимо доставить в лабораторию в течение 2-3 часов: это оптимальный срок для получения достоверного результата.
Экссудат сдается в лабораторию, где проводится его детальный анализ: оцениваются физико-химические свойства, исследуется клеточный состав. На основании полученных данных назначается лечение с обязательным учетом вида обнаруженной микрофлоры.
Процесс исследования образца материала при бронхиальной астме обычно длится не менее трех дней от момента сдачи его в лабораторию. Из особенностей оценки материала: огромную роль играет цвет отделяемого и примеси, среди которых можно в тяжелых случаях увидеть фрагменты тканей стенки бронхиального дерева.
В полученном результате лаборант обязательно указывает клеточный состав материала, по которому устанавливается природа и характер заболевания:
- при повышенном содержании эритроцитов можно предположить повреждение сосудов ввиду деструктивного процесса в тканях респираторного тракта;
- большое количество эозинофилов в слизи характерно для бронхиальной астмы, они свидетельствуют о ее аллергической природе;
- кристаллы Шарко-Лейдена указывают на аллергический процесс и его прогрессирование;
- количество мерцательного эпителия увеличивается при бронхиальной обструкции или воспалении бронхов;
- спирали Куршмана в анализе являются патогномоничным признаком астмы, говорят о спазме бронхов и скоплении густого секрета в просвете;
- макрофаги в отделяемой слизи подтверждают диагноз астмы.
Не менее важно соотношение содержания этих клеток. В зависимости от преобладания тех или иных клеточных структур назначается лечение.
Если в материале выявлены болезнетворные микроорганизмы, то необходимо провести бактериологический посев.
Мокроты при астме в бронхах вырабатывается очень много во время приступа. Она становится очень густой, перекрывая просвет. Это влечет за собой следующие последствия:
- закупорка дыхательных путей в результате невозможности выведения слизи и, как следствие, удушье;
- малопродуктивный кашель с мокротой и хрипами, недостаток воздуха;
- непроходимость бронхов, которые деформируются в процессе длительного воспаления, изменение структуры их тканей.
Одной из главных задач при лечении бронхиальной астмы является улучшение отхождения мокроты по бронхиальному дереву. Это можно обеспечить при помощи медикаментозных препаратов.
Также необходимо соблюдение общих рекомендаций.
При бронхиальной астме с мокротой назначают:
- отхаркивающие средства (улучшают отхождение слизи);
- муколитики (способствуют разжижению и ускоренному выведению мокроты);
- антигистаминные препараты (уменьшают отек, в случае аллергии борются с причиной);
- растительные средства в виде отваров для приема внутрь и ингаляций (помогают вывести слизь).
В помещении, где живет человек с бронхиальной астмой, должна поддерживаться повышенная влажность. Для этого можно использовать специальные увлажнители воздуха.
Астматику необходимо пить не менее полутора литров жидкости в сутки, проводить ингаляции паром с добавлением пихтового масла.
Бронхиальная астма — хроническое заболевание, но его можно и нужно держать под контролем. Для этого необходимо вовремя обратиться к врачу, который назначит обследование.
Одним из важнейших при диагностике астмы является исследование мокроты. Оно помогает отличить ее от других заболеваний и назначить правильное лечение.
источник
Мокрота при бронхиальной астме очень опасна, поскольку она сужает просвет в бронхах и затрудняет проход воздуха.
Бронхиальная астма представляет собой серьезное заболевание дыхательных путей, носящее воспалительный характер. При таком заболевании отекает слизистая оболочка носоглотки, накапливающаяся слизь в бронхах перекрывает свободное прохождение воздуха, в результате чего у пациента появляется затрудненное дыхание. Появляется одышка, а выделяющаяся мокрота при бронхиальной астме вызывает приступы кашля и удушья.
В бронхах человека регулярно образовывается слизь, которая защищает их от попадания на них частичек пыли и грязи и препятствует проникновению микроорганизмов.
Внутри поверхность бронхов покрыта маленькими ресничками. Их роль заключается в выталкивании излишков слизи из бронхов в носоглотку. В здоровом состоянии человек незаметно для себя проглатывает эту слизь. Такой процесс в организме происходит регулярно и является абсолютно нормальным.

В зависимости от характера болезни мокрота может иметь разный цвет, запах, консистенцию.
Вид мокроты при астматическом бронхите может быть различным. Но чаще всего мокрота характеризуется вязкой консистенцией, может быть слизистой или с примесями гноя, а также может содержать частички кровяных волокон. Мокрота может иметь неприятный запах, что свидетельствует о появлении или распаде опухолевых образований и серьезных изменениях в дыхательных путях.
Когда болезнь развивается, количество мокроты становится намного больше, что нередко вызывает закупорку дыхательных путей и затруднение дыхания. В результате человек начинает задыхаться и нуждается в срочной медицинской помощи.

Если наблюдается мокрота с кровью, то это может свидетельствовать о разорвавшемся сосудике в легких от напряженного кашля, а может говорить о развитии более серьезного заболевания, например, пневмонии, отека легкого или туберкулеза.
Поэтому при образовании мокроты в бронхах и затруднении дыхания рекомендуется незамедлительно обратиться в лечебное учреждения для получения квалифицированной медицинской помощи.
Бронхиальная астма может быть нескольких видов:
- при атопической бронхиальной астме возбудителем болезни является какой-либо аллерген, т.е. этот вид заболевания носит аллергический характер;
- собственно развитие бронхита, характеризующегося наличием всех сопутствующих симптомов данного заболевания, и образуется трудноотделяемая мокрота.

Для понимания характера мокроты и ее происхождения необходимо сделать специальный анализ. Лучше всего мокроту собирать во время приступа кашля, причем с утра, поскольку в утреннее время в бронхах скапливается наибольшее количество мокроты. Ее следует собрать в специальную емкость и отвезти в лабораторию.
Мокрота в легких может быть вязкой, тогда ее выход будет значительно затруднен. Для облегчения отхождения мокроты необходимо сделать ее более жидкой. Для этого рекомендуется употреблять большое количество теплой жидкости: чаи, морсы, соки, травяные настои.
Кроме того, лучшему отхаркиванию мокроты способствует повышенная влажность в помещении, для чего необходимо использовать увлажнитель воздуха или разложить в комнате мокрые полотенца.
Для избавления от мокроты при отхаркивании можно также использовать лекарственные препараты: таблетки или сиропы. Хороший эффект дает использование ингаляторов с физраствором или минеральным раствором. Попадание в легкие частичек лекарств, пропускаемых через ингалятор, способствует разжижению скопившейся слизи и быстрому ее выведению.

Мокрота отходит легче при использовании правильных лекарств:
- Отхаркивающие препараты — действуют на рефлекторные зоны. Вызывают сокращение мышц легких, тем самым способствуя более лучшему отхождению скопившейся слизи из дыхательных путей.
- Муколитические средства — подавляют образование большого количества слизи, тем самым облегчая состояние больного.
- Антигистаминные препараты — применяют, если приступ бронхиальной астмы вызван воздействием какого-либо аллергена.
- Разнообразные травяные отвары, настои, которые помогают разжижать мокроту и выводить ее из верхних дыхательных путей.
Влажность воздуха в помещении играет очень большую роль для пациентов с бронхиальной астмой, поскольку повышенная влажность обеспечивает более эффективное разжижение мокроты и освобождение дыхательных путей, в результате чего больной начинает чувствовать значительное облегчение. Поэтому врачи часто рекомендуют при проявлении признаков бронхиальной астмы налить в ванную горячую воду и оставить пациента дышать горячими парами.

Кашель с мокротой может сопровождаться повышением температуры, а может протекать и без этого симптома.
Если температура не повышается, но кашель есть, это может свидетельствовать о:
- аллергической реакции организма;
- легкой сердечной недостаточности;
- проникновении в дыхательные пути каких-либо посторонних предметов;
- действии на слизистую оболочку легких негативных факторов внешней среды;
- развитии респираторных заболеваний;
- такой причине кашля, как курение.
Не следует сразу же принимать медицинские препараты. Необходимо сначала обратиться к врачу для установления более точного диагноза.

- сдать общий и биохимический анализ крови;
- сдать анализ мокроты на посев для определения наличия бактерий и микроорганизмов;
- сделать рентген грудной клетки.
Помимо медикаментов хорошим эффектом для отхождения мокроты обладают ингаляции.
Для облегчения отхождения слизи и ее разжижения нужно устраивать домашние ингаляции паром несколько раз в день. Для улучшения отхаркивания мокроты из бронхов можно в воду добавлять анисовое масло. Пихтовое масло способствует уменьшению воспаления.
Старинным проверенным способом облегчения отхождение мокроты является смесь горячего молока с щелочной минеральной водой. Такую смесь необходимо принимать маленькими глоточками.
Также эффективным средством, способствующим освобождению дыхательных путей и облегчению дыхания, является вибрационный массаж грудной клетки.
Для тех, кто страдает хронической бронхиальной астмой, необходимо длительное время побыть на средиземноморском побережье, подышать морским воздухом и погреться на южном солнышке.
источник
Мокрота при астме – нормальное явление, которое свидетельствует о нарушении в функционировании слизистой бронхов. Из-за особенностей заболевания пациенту необходимо сдать ряд анализов для определения причины и степени тяжести патологии. Только после этого врач назначает соответствующее лечение.
Анализ мокроты позволяет определить тип возбудителя, что особенно важно для лечения бактериальных патологий дыхательных путей, так как врач должен подобрать действенный антибиотик.
Чтобы анализ мокроты при бронхиальной астме был максимально точным, нужно следовать правилам:
- сдавать слизь рекомендуется утром;
- в день сдачи нужно пить много воды;
- перед процедурой следует прополоскать рот водным раствором соды: это поможет убить бактерии в ротовой полости и снизить шанс ложного диагноза.
При отхаркивании в емкость должна попасть именно мокрота, а не слюна. Обычно пациенты провоцируют кашель, чтобы облегчить ее выведение, при этом достаточно 3–5 мл слизи. Взрослым стоит показать ребенку пример, как нужно правильно сдавать биоматериал на анализ.
Бывает, что пациент не может отхаркнуть слизь, тогда врач предлагает ингаляцию или перкуссионный массаж. Если мокрота не отходит, остается один вариант – применить катетер, который вводится в трахею и выкачивает немного биоматериала. Такой метод не распространен, поскольку провоцирует бронхиальные спазмы, от которых помогают только средства экстренной помощи.
Благодаря анализу мокроты можно выявить количество микроорганизмов, нейтрофилов, клеток эпителия, макрофагов и фибринов. Лаборант делит полученный биоматериал для применения разных методов диагностики: микроскопии и бакпосева. От полученных показателей во многом зависит курс лечения, поэтому к процедуре нужно подойти серьезно.
Состав слизи при астме индивидуален для каждого пациента. Как правило, мокрота стекловидная, она не имеет запаха и цвета, выглядит вязкой и поэтому трудно выводится из бронхов. Однако при запущенной форме астмы в ней можно заметить неспецифические включения: сгустки гноя или крови. Зеленоватый цвет и гнойный запах обычно являются признаками бактериальной инфекции или опухоли.
Нужно отметить, что изменение оттенка мокроты не всегда свидетельствует о жизнедеятельности опасных для здоровья микроорганизмов. Желтый или зеленый цвет может указывать на то, что в бронхах начался распад эозинофилов – подвида лейкоцитов крови.
Красные сгустки в мокроте говорят о травме сосуда слизистой, возникающей из-за напряженного кашля. При этом разрыв стенки капилляра может произойти в любом органе дыхательного пути, поэтому нужно провериться на наличие других заболеваний.
Если мокроты становится все больше, это может означать обострение астмы. Тем не менее для этого заболевания не характерны большие объемы слизи, поэтому при серьезном повышении отделимого нужно провериться на другую патологию, например, на воспаление легких.
На самом деле вязкая слизь вырабатывается в бронхах постоянно. Она является частью очистительной системы дыхательных путей и имеет важное свойство – задерживает частицы пыли и грязи, а затем выходит вместе с инородными веществами, поднимаясь к глотке. Бронхиальный секрет выталкивается благодаря ресничкам на слизистой бронхов. В норме за сутки вырабатывается не более 150 мл мокроты.
Обычно человек либо отхаркивает слизь, либо проглатывает, при этом ее наличие в глотке не вызывает особого дискомфорта. Другое дело – мокрота при астме, которая несет прямую опасность для пациента. Слизистая бронхов производит большое количество секрета, который может закупорить дыхательный просвет. Ситуацию осложняет то, что больной постоянно кашляет из-за бронхиального спазма, который и так приводит к ухудшению прохождения воздуха. При позднем или неправильном лечении последствия могут быть тяжелыми, вплоть до сердечных заболеваний, поэтому при первых признаках патологии необходимо обратиться к врачу.
Важно помнить, что терапия должна быть обговорена со специалистом, поскольку самостоятельное назначение лекарств приводит к ухудшению самочувствия.
Как правило, при астме выбор медикаментов ограничивается следующими группами препаратов:

- Антибиотики: Амоксициллин, Азитромицин, Ципрофлоксацин. После бактериального посева мокроты врач определяет наилучшее антибактериальное средство, к которому у инфекции нет устойчивости. Данные препараты уничтожают не только патогенную микрофлору, но и полезную, поэтому необходимо принимать дополнительные профилактические средства, например, лактобактерии.
- Муколитики: Мукалтин, Амбробене. Эти лекарства нужны для разжижения мокроты и усиления работы ресничек, что улучшает отхождение секрета и не дает ему застаиваться.
- Отхаркивающие средства: Бромгексин, АЦЦ, Термопсол. Препараты стимулируют функционирование гладкой мускулатуры и мерцательного эпителия, за счет чего мокрота легче выводится.
Вместе с аптечными лекарствами используются рецепты народной медицины для избавления от излишнего бронхиального секрета. Помогают следующие «классические» методы:
- мед и алоэ в пропорции 1:5;
- сироп из чеснока и лука;
- редька с медом.
Эффективным средством считается сосновое молоко: берется 3 зеленых шишки, кусочек смолы и ½ л подогретого молока. Ингредиенты смешиваются, настаиваются пару часов, а затем смесь процеживается. Отвар из сосновых почек также помогает вывести мокроту, так как оказывает муколитическое и антисептическое действия.
Мокрота при астме – опасный симптом, который может привести к удушью. Его необходимо правильно лечить, чтобы не нанести вреда организму дополнительной аллергической реакцией или ухудшением состояния из-за побочных эффектов. Если следовать рекомендациям врача, терапия пройдет успешно, и болезнь может перейти в стадию ремиссии.
источник

Анализ мокроты является обязательным при диагностике, с помощью которого врач может определить количество эозинофилов. Их показатель позволит дать точную оценку состоянию бронхов и наличие инфекции в дыхательной системе.
Сама же мокрота позволит изучить слизь на выявление бактерий, на присутствие или отсутствие гноя. Кроме того, если у больного частые и сильные приступы удушья, возможно наличие крови. Также о тяжести заболевания свидетельствует в наличии слизи повышенное количество нейтрофилов.
Выделение у больного мокроты при приступе является важным показателем наличия бронхиальной астмы. У каждого пациента она имеет свои особенности. При ее изучении можно определить характер течения болезни и подобрать соответствующее лечение, которое ослабит симптоматику и предотвратит приступы.
Бронхиальная слизь при исследовании имеет особенный цвет, запах и консистенцию, которые характерны именно для астмы. Она может быть вязкой, иметь слизисто-гнойные включения или кровяные прожилки. Если присутствует неприятный запах – это говорит о проблемах с органами дыхания или злокачественных образованиях. Если мокрота довольно густая, есть большой риск закупорки дыхательных путей.
Если цвет слизи имеет желтый или желто-зеленый оттенки, можно утверждать, что происходит распад в организме эозинофилов.
Именно поэтому проводят анализ мокроты, чтобы исключить у больного какие-либо другие заболевания дыхательной системы. Собранные данные позволят специалисту подобрать лечебную терапию, а также оценить ее эффективность.
С помощью этого диагностического метода врач определяет наличие бронхиальной астмы у больного. Лабораторные исследования слизи включают в себя определение ее физических составляющих, цитологию и бактериальный состав.
У здорового человека мокрота легко откашливается или проглатывается. У курящих людей, а также больных бронхитом или воспалением легких мокрота отхаркивается. Это нормальный показатель, который не должен вызывать беспокойства. Если количество выделений не превышает 100 мл в сутки – состояние крупных бронхов и трахей в норме.
Для организма слизь является важным компонентом. Она выполняет не только защитную функцию, но и способствует выведению из дыхательной системы мелких частиц, которые человек вдыхает, а также способствует очищению бронхиальной системы.
Если же выявлены патологии при лабораторных исследованиях, у больного присутствуют приступы удушья с незначительным количество мокроты, врач диагностирует астму. Поэтому анализ мокроты – один из главных показателей, который говорит о наличии или отсутствии заболевания.
Анализ могут назначать в следующих случаях:
- если больной страдает длительным кашлем с выделением мокроты;
- если диагностирован бронхит, воспаление легких и другие заболевания, связанные с дыхательной системой;
- при подозрении у больного туберкулеза;
- если есть подозрения на наличие злокачественных образований.
Собирать мокроту необходимо в стерильную емкость при приступе кашля. Лучше всего это делать в утреннее время, так как в этот промежуток времени в бронхах скапливается максимальное количество слизи. Необходимо собрать примерно 5 мл, чтобы у врача была возможность точно изучить все необходимые показатели.
Если слизь отходит плохо, можно для стимуляции выделения использовать ингалятор или провести специальный перкуссионный массаж. Если же данные манипуляции не будут способствовать отхождению выделений, больному ставят катетер. Его вводят в трахею для получения необходимого количества слизи.
Существуют правила, которые рекомендуется выполнять для сбора мокроты:
- За сутки перед сдачей анализа больному рекомендуется употреблять большое количество жидкости.
- Перед сбором обязательно проводят гигиенические процедуры ротовой полости.
- Прежде чем собирать слизь, сделать как можно глубже 3 вдоха.
- Собирают только слизь без слюны.
Емкость сдают максимум чем через 2 часа после сбора. Там проводится оценка слизи. Подсчитывается наличие в ней нейтрофилов, бактерий, фибрина и клеток эпителия. Для этого берут от 5 до 10 образцов, которые наносят на предметные стекла и высушивают перед анализом около 10 минут с использованием метилового спирта. Образцы окрашивают методами Грама и Романовского-Гимзе и изучают.
При высоком уровне нейтрофилов можно говорить о наличии инфекции. Если их больше 25 клеток, большая вероятность, что у больного бронхиальная астма. Если при анализе количество лейкоцитов составляет 50-90%, анализ подтверждает присутствие у человека астмы.
У здорового человека можно обнаружить цилиндрический мерцательный эпителий. При астме этот показатель выше 25. Обнаружение при анализе даже одного макрофага подтверждает наличие заболевания.
Если в анализе обнаружены спирали Куршмана и кристаллы Шарко-Лейдена, которые представляют собой желтоватые выделения в слизи, можно уверенно утверждать о наличии астмы у пациента.
В большинстве случаев она имеет вязкую консистенцию с наличием слизи, небольшого количества гноя или вкраплений крови. Чаще всего у нее неприятный запах, который связан с распадом или ростом злокачественных образований.
При тяжелых формах заболеваниях слизи довольно много, в результате чего она вызывает закупорку дыхательных путей, провоцируя приступ. Если при простудных заболевания она имеет прозрачный оттенок, при астме она желтого или зеленоватого оттенков. В некоторых случаях возможно наличие кровяных сгустков.
Узнайте какой у Вас кашель! Если у Вас долгое время присутствует кашель, то это возможно астма, проверьте:
Анализ мокроты – это важная составляющая для диагностики астмы. С его помощью врач подбирает лечение или корректирует его при недостаточной эффективности.
источник
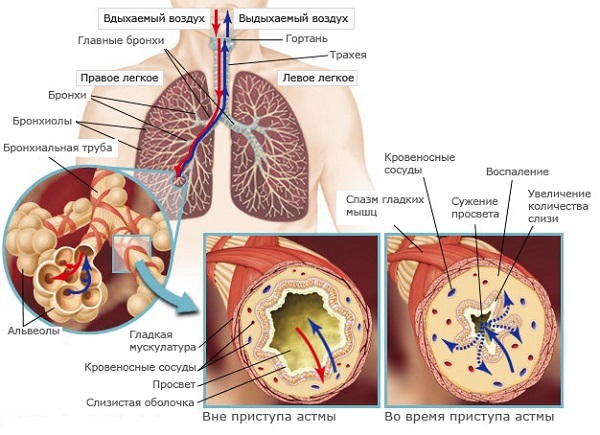
В основе этого заболевания лежит обструкция бронхов, которая обусловлена действием факторов внешней среды и характеризуется тремя основными признаками:
- Сокращением мышц бронхов, или бронхоспазмом;
- Набуханием слизистой оболочки бронхов;
- Закупоркой просвета бронхов вязкой слизью.
Важным звеном в возникновении бронхиальной астмы является измененная реактивность бронхов.
Выделяют две основные формы бронхиальной астмы — инфекционно-аллергическую и неинфекционно-аллергическую (атопическую). Развитию бронхиальной астмы может предшествовать состояние предастмы, т. е. состояние угрозы возникновения бронхиальной астмы. Состояние предастмы может наблюдаться при бронхите и пневмонии, протекающих с явлениями бронхоспазма, эозинофилии в крови и в мокроте. У таких больных могут наблюдаться вазомоторный ринит, отек Квинке, крапивница, головная боль, нейродермит.
Одним из основных клинических проявлений бронхиальной астмы является приступ удушья. Особенно затруднен выдох, который сопровождается свистящим дыханием. Продолжительность приступа различная: от 30 мин до нескольких часов, дней и даже недель.
Затянувшийся приступ бронхиальной астмы при резистентности к терапии и нарастании обструкции бронхов и дыхательной недостаточности приобретает характер астматического статуса.
Патоморфологически при бронхиальной астме обнаруживается закупорка всех мелких бронхов вязкими желтоватыми слизистыми пробками. Легкие растянуты, имеется выраженная в различной степени осложняющаяся пневмония. Микроскопически обнаруживаются резкое увеличение количества бокаловидных клеток, бронхиальных желез, слущивание поверхностных слоев эпителия, утолщение базальной мембраны и множество эозинофильных гранулоцитов как в стенках бронхов, так и в содержащейся в них слизи. В бронхиолах выраженных изменений не наблюдается. Могут появляться поля многослойной метаплазии и фиброз стенки бронхов. Мышечная ткань бронхов резко гипертрофирована, иногда могут наблюдаться участки с эозинофильными инфильтратами. При биопсии бронхов обнаруживаются субэпителиальные эозинофильные инфильтраты.
Макроскопически в мокроте видны желтоватые плотноватые, частью крошковатые клочки, в которых при микроскопическом исследовании выявляется большое количество фибрина, частично распадающихся эозинофильных гранулоцитов, кристаллы Шарко—Лейдена и спирали Куршмана.
Эпителиоциты бронхов находятся в мокроте в виде скоплений и пластов, могут быть метаплазированными или в состоянии жировой дистрофии. Иногда наблюдаются железистоподобные структуры. Аналогичные элементы можно обнаружить в мокроте и при аллергическом бронхите, сывороточной болезни и заболеваниях органов дыхания другой этиологии, протекающих с аллергическим компонентом, поэтому для правильной оценки результатов исследования мокроты необходимо учитывать данные клиники, особенно наличие основного синдрома бронхиальной астмы — приступа удушья.
Для больного с БА характерно откашливание слизи, которая заполняет бронхи, выделяясь там в большом количестве. Мокрота при бронхиальной астме обычно тяжело откашливается, это происходит после приступа. Для контроля за течением заболевания, оценки эффективности принимаемых препаратов и выявления степени тяжести болезни проводится анализ мокроты.
Характеристика слизи всегда свидетельствует об определенном признаке болезни. Именно потому целесообразно проводить лабораторное исследование.
Откашливаемая слизь может отличаться по нескольким признакам:
- Цвет (желтый, зеленовато-желтый, бесцветный, коричневый).
- Запах (обычный, гнилостный).
- Консистенция (вязкая, жидкая, густая).
В зависимости от цвета и запаха можно определить течение болезни (или сопутствующие инфекции). К примеру, откашливаемая слизь может становиться зеленой, если в организме протекает инфекция дыхательных путей. Гнилостный запах также свидетельствует о воспалительном процессе в бронхах или легких. При обострении болезни выделяемая мокрота имеет вид расплавленного стекла, а потому называется стекловидной. Однако, только по внешнему виду установить точный диагноз нельзя, для этого применяют исследование.
Для анализа образец подсушивают и размещают на специальных лабораторных стеклах. После этого его окрашивают и анализируют состав наличие следующих показателей:
- Бактерии – свидетельствуют об инфекции в организме, которая дает осложнения на бронхиальную астму.
- Альвеолярные макрофаги – при обструктивной астме можно выявить макрофаги с липидными каплями.
- Нейтрофилы – их повышенное количество характерно для гнойной мокроты, при эндогенной форме заболевания нейтрофилы преобладают.
- Фибрин – присутствует при воспалительных процессах, придает ей вязкость.
- Эозинофилы – наличествуют в мокроте при экзогенной (5-15%) и эндогенной (5-20%) форме болезни. Этот показатель уменьшается при лечении кортикостероидами, что позволяет проанализировать влияние применения препаратов на течение болезни.
- Эпителиальные клетки – наличие цилиндрического эпителия является нормой, поскольку он выстилает бронхи. При обнаружении клеток плоского эпителия можно сделать вывод о том, что в мокроту попало небольшое количество слюны.
Кроме этого, в исследуемом образце могут встречаться слизь, сгустки крови и неспецифические включения. Проведение исследования предусматривает анализ всех показателей, которые необходимы для определения формы и течения болезни. Если при микроскопии было установлено, что в организме протекает воспалительный процесс, доктор может назначить дополнительную диагностику для точной постановки диагноза.
Для получения материала, который больше всего подойдет для сдачи анализа, жидкость для исследования собирают утром сразу после пробуждения. В начале приступа при бронхиальной астме мокрота собирается в специальный контейнер. Чтобы получить самый достоверный образец необходимо:
- Собирать мокроту во время приступа (это наиболее комфортный способ для пациента. Если нет возможности собрать биоматериал таким образом, перед процедурой проводятся ингаляции, которые облегчают откашливание или перкуссионный массаж).
- За день до сдачи анализа необходимо употреблять много жидкости (она разжижает мокроту и облегчает ее откашливание во время приступа удушья).
- Непосредственно перед сдачей необходимо прополоскать полость рта водным раствором соды (это делается для того, чтобы предотвратить попадание микробов изо рта в мокроту).
- Перед началом сдачи анализа необходимо сделать три как можно более глубоких вдоха (это позволит бронхам раскрыться, а значит можно будет собрать больше материала для исследования).
Обычно для проведения анализа требуется от трех до пяти миллилитров мокроты. Отдельно стоит отметить, что материал для исследования доставляется в лабораторию не позднее, чем через два часа после сбора.
Анализ мокроты при бронхиальной астме является одной из диагностических процедур. Исследование бронхиальной мокроты позволяет врачу грамотно подобрать медикаментозную терапию для лечения. Анализ, позволяющий определить, как вывести формулу грамотного лечения, также проводится во время обострений для определения причин, которые вызвали усугубление состояния больного (бронхит, пневмония).
При таком заболевании как бронхиальная астма, мокрота исследуется для определения эффективности применяемой терапии.
Автор публикации: Ирина Ананченко
- Комментарии
- Вопросы
- nemat sadriddinov: Можно детям барсучий жиром влечет
- pomsveta.ru: Вылечить Астму можно без лекарств и прочего физического вмешательства. Современная медицина к .
- А. Рубен: База данных непременно будет украдена из-за хакинга через интернет или госизмены, как .
- ThomasGlorp: Теперь мне стало всё ясно, благодарю за нужную информацию.
- Надежда: Барсучий жир- прексрасное средство, особенно для астматиков со стажем. Нужно только посоветоваться .
- Anthonybus: Здравствуйте! Собираюсь сделать этот отзыв для тех, кому он будет полезен, а .
Вся информация на сайте представлена в ознакомительных целях. Перед применением любых рекомендаций обязательно проконсультируйтесь с врачом.
Бронхиальная астма – тяжелое хроническое заболевание, для диагностики которой проводится целый ряд мероприятий, в числе которых анализ мокроты. Это исследование проводится для определения количества эозинофилов, которые характеризуют состояние органов дыхания и возможного присоединения инфекции. Мокрота при бронхиальной астме обычно бывает плотной структуры и прозрачного цвета, изменения бронхиальной слизи говорят об усугублении состояния больного.
Слизь, которая образуется в бронхах при астме, является важным биологическим материалом. Она имеет индивидуальные особенности, которые зависят от состояния больного, возраста и наличия инфекционных заболеваний. Характер экссудата способствует определению степени и формы болезни, а также подбору правильной терапии.
Мокрота при астме имеет характерные цвет, структуру и запах, которые способствуют более точной диагностике:
- при начальной стадии бронхиальной астмы слизь бывает прозрачной или белого цвета без присоединения инфекции;
- если в мокроте появляется гной желтого цвета с резким запахом, можно говорить о присоединении инфекционного агента и воспалительном процессе в респираторном отделе;
- гнойная мокрота зеленого цвета, густая и трудноотделяемая характерна для неконтролируемого воспалительного заболевания органов дыхания, если присутствует неприятный запах, нельзя исключать риск развития онкологии;
- очень густая слизь коричневого оттенка или с кровяными прожилками говорит о внутреннем кровотечении в дыхательных путях;
- розовый цвет экссудата характерен при сопутствующих заболеваниях или внутренних разрывах сосудов и попадании крови в отделяемую слизь.
Чтобы подтвердить диагноз, проводят ряд различных исследований, не у всех при астме выделяется мокрота из бронхов. Если же больной откашливает слизь, ее берут на анализ, врачу очень важно установить, какая мокрота при бронхиальной астме у больного, чтобы назначить адекватное лечение.
Анализ мокроты при астме дает возможность оценить, в каком состоянии находятся бронхи и выявить инфекционного агента, если обнаружено воспаление. Для получения точного результата проводить забор материала для исследования следует по определенным правилам:
- необходимо приобрести стерильную емкость с крышкой в аптеке;
- сбор мокроты производят утром, сразу после сна, в это время бронхи максимально заполнены слизью;
- за сутки до сбора экссудата при астме необходимо увеличить употребление жидкости, чтобы облегчить отхождение мокроты;
- для получения достоверного результата за трое суток до сбора материала следует прекратить прием антибактериальных и противопаразитарных лекарственных средств;
- собирают слизь при приступе кашля;
- если мокрота не отходит самостоятельно, следует провести стимулирующую ингаляцию или массаж;
- перед сбором экссудата рекомендуется пополоскать рот содовым раствором, затем трижды глубоко вдохнуть и постараться откашлять максимальное количество мокроты.
Для лабораторного анализа достаточно 3-5 мл экссудата. Необходимо учитывать, что между сбором материала и его изучением должно пройти не более двух часов, в противном случае результат анализа может быть искажен.
Перед оценкой состава мокроты, полученный материал подвергают сушке, а затем окрашиванию с помощью специальной методики. Такой анализ характеризует клеточную структуру слизи, для бронхиальной астмы в мокроте характерны:
- увеличенное количество эритроцитов, которое говорит о разрушении структуры тканей;
- повышенное число частиц мерцательного эпителия;
- если обнаружен хотя бы один макрофаг, диагноз бронхиальной астмы можно считать подтвержденным;
- повышенное количество нейтрофилов указывает на присоединение инфекции вирусной или бактериальной этиологии;
- если количество эозинофилов увеличено, можно с уверенностью диагностировать экзогенную (аллергическую) форму астмы.
Изучив количественное соотношение элементов, которые обнаружены в слизи, можно установить дополнительные заболевания и оценить эффективность терапии стероидами. Если обнаружена инфекция, следует выявить возбудителя и назначить необходимое лечение. Это делается методом бактериологического посева.
Количество мокроты при бронхиальной астме увеличивается во время приступа. Если слизь вязкая и густая, что затрудняет ее отхождение, может возникнуть ряд осложнений:
- закупорка дыхательных путей слизью по причине ее вязкости;
- кашель со свистом и хрипами, вызывающий нехватку воздуха и удушье;
- сильное сужение стенок бронхов и их непроходимость;
- структурные изменения бронхиального дерева.
В этих случаях является обязательным назначение препаратов, разжижающих мокроту и способствующих ее выводу наружу.
Гнойная слизь при астме указывает на воспаление инфекционного характера и требует антибактериальной терапии, которую должен назначить врач, чтобы не спровоцировать дополнительный приступ лекарственными аллергенами.
Если у больного подозревают астму и наблюдается кашель с мокротой, врач может назначить исследование экссудата, также анализ делают при следующих показателях:
- если кашель длится долго, при этом выделяется мокрота;
- если подозревается развитие бронхита, пневмонии или других болезней органов дыхания;
- для подтверждения или исключения туберкулеза;
- при астме для оценки эффективности лечения стероидами;
- при подозрении онкологического заболевания.
Если слизи много и она имеет вязкую консистенцию, могут закупориваться дыхательные пути, вызывая кашель и приступ удушья. Астматикам обязательно делают анализ мокроты для назначения необходимого лечения.
Результат анализа может быть не точным только в двух случаях – если не правильно был собран биоматериал или не вовремя доставлен в лабораторию.
26 февраля . Институт аллергологии и клинческой иммунологии совместно с Министерством Здравоохранения проводят программу » Москва без аллергии«. В рамках которой препарат Гистанол Нео доступен всего за 149 рублей , всем жителям города и области!
источник
Заболевание бронхиальная астма развивается постепенно, переходя в хроническую форму. Если ее не лечить, развиваются опасные для жизни больного сопутствующие заболевания. Чтобы не допустить существенного осложнения здоровья, которое может привести к инвалидизации, нужно как можно раньше приступить к лечению. Одним из важных пунктов в постановке диагноза являются анализы мокроты.
Имея на руках результаты анализов, врач может определить количество эозинофилов и нейтрофилов (подвидов лейкоцитов). Анализ позволит правильно оценить состояние бронхов и выявить, есть ли инфекция в дыхательных путях. Отторжение большого количества слизи обычно указывает на наличие других заболеваний, отличающихся от астмы. Количество мокроты, которое отходит во время приступа у больного бронхиальной астмой, обычно небольшое. Но ее достаточно для того, чтобы провести микроскопическое исследование.
Кроме этого анализ мокроты позволяет обнаружить кровь и гной. В результате комплексного исследования и анализа врач устанавливает диагноз больному, определяет причины развития бронхиальной астмы, назначает лечение. Одним из видов анализов является проверка реакции возбудителей на определенные лекарственные средства.
Анализ мокроты назначается пациенту, если у него:
- Длительное время наблюдается кашель с выделением слизи
- Есть бронхит, особенно обструктивный, или заболевание легких
- При подозрении на онкологическое заболевание
- При угрозе заражения туберкулезом
Слизь в незначительных количествах отходит из органов дыхательной системы даже у здоровых людей. Она защищает стенки от пересыхания и помогает вывести из системы мелкие частицы, которые случайно попали в трахею или бронхи. Количество мокроты увеличивается у курящих людей или у больных простудными заболеваниями, бронхитом или воспалением легких. Но она в большинстве случаев легко откашливается. Если объем мокроты в сутки не превышает 100 мл, то состояние бронхолегочной системы считается удовлетворительным.
У больных бронхиальной астмой ее количество может быть большим, но отходит она слабо, скапливаясь в проходах и вызывая приступы.
- Увеличивается ее образование
- Изменяется состав из-за аллергических реакций и инфекционных процессов
- Нарушается механизм вывода из бронхов и трахеи
- Густые выделения могут привести к закупорке дыхательных путей, в результате чего может произойти удушье
При этом наблюдаются такие явления:
- В результате процессов, происходящих в бронхах, ткани деформируются, изменяется их структура, уменьшается прохождение воздуха.
- Кашель малопродуктивный, долго не прекращается. При этом слышны хрипы, ощущается недостаток воздуха.
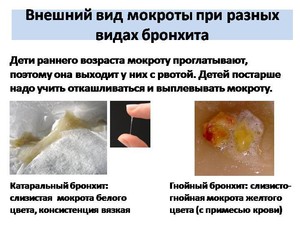
Характер мокроты при бронхиальной астме, которая выделяется во время приступа, отличается от выделений при других заболеваниях дыхательной системы внешне и по запаху. Они зависят от стадии заболевания:
- Мокрота прозрачная или белого оттенка, пенистой консистенции указывает на начальную стадию болезни без сопутствующих инфекций. Ее количество небольшое, отходит она в конце приступа.
- Желтый цвет и неприятный запах указывает на развитие воспалительного инфекционного процесса.
- Зеленый цвет вкраплений и густая консистенция указывает на то, что заболевание переходит в тяжелую форму.
- Коричневые вкрапления в слизи, высокая ее плотность указывает на повреждение сосудов и мелкие кровотечения.
- Розовая мокрота пенистой консистенции говорит о том, что кровотечение длится в настоящее время, происходят внутренние разрывы кровеносных сосудов бронхов.
При бронхиальной астме средней и тяжелой формы слизь очень плотная, образует пробки, которые с трудом выходят из бронхов. Часто они имеют разветвленную форму в виде дерева. Из-за своей консистенции слизь получила название «стекловидной» мокроты.
Встречаются микроскопические элементы, которые имеют специальные названия:
- Спирали Куршмана штопорообразной формы белого цвета или прозрачные.
- Кристаллы Шарко-Лейденатонкие, бесцветные, вытянутой веретеновидной формы.
Их нельзя разглядеть невооруженным глазом, для определения выполняют бактериальный посев.
Мокрота при бронхиальной астме может содержать гной и следы крови в форме прожилок, части тканей стенок бронхов. Цвет слизи в таком случае желтого или желто-зеленого оттенка. Если от мокроты исходит неприятный запах, это может указывать на наличие злокачественных образований.
Слизь собирают во время кашля. Посуда для сбора должна быть стерильной. Лучше купить в аптеке специальную пластиковую баночку. Проще сделать это утром, потому что всю ночь мокрота из бронхов не выводилась. Для того, чтобы можно было сделать общий анализ, нужно собрать не меньше 3-5 мл слизи.
Так как мокрота при астме отходит слабо, предварительно выполняют такие процедуры:
- За сутки перед сдачей общего анализа пьют много жидкости, чтобы слизь отходила легче.
- Перед проведением процедуры используют ингалятор или проводят перкуссионный массаж.
- В начале сбора делают три глубоких вдоха.
Выполняют еще ряд предписаний, которые влияют на правильность анализа:
- Перед самой процедурой чистят зубы, полощут полость рта и чистят носоглотку.
- Несколько дней до сдачи анализа не употребляют алкоголя, не курят.
- Пища, потребляемая несколько дней перед процедурой, должна быть легкой.
- Избегают физических нагрузок.
- Не собирают слюну, берут только мокроту.
- Сдать собранный материал нужно не позже 2-3 часов после сбора.
Если это не поможет, вводят в трахею катетер и через него берут нужное количество слизи для анализа. Такую процедуру может сделать только медицинский работник. Результат анализа мокроты при бронхиальной астме получают не меньше чем через 3 дня после сдачи в лабораторию.
Чтобы улучшить состояние больного, выполняют процедуры, которые способствуют уменьшению количества мокроты, более легкому ее отхождению:
- Применяют отхаркивающие препараты, муколитики для разжижения слизи (Лазолван, Амброксол Либестин-Муко).
- Антигистаминные препараты для уменьшения отека тканей как реакции на аллерген (Телфаст, Интал).
- Выполняют ингаляции с лекарственными растениями, пихтовым маслом.
- Дыхательная гимнастика улучшает отхождение мокроты.
- Увлажняют воздух в помещении, где находится больной.
- Применяют физиотерапевтические процедуры.
- Пьют от 1,5 л жидкости в сутки.
- Используют народные средства.
Перед началом приема препаратов и народных средств консультируются с врачом и проводят тесты или проверяют другим способом на отсутствие аллергии на них. Ни в коем случае нельзя принимать одновременно разжижающие препараты и средства от кашля.
Бронхиальная астма представляет опасность тем, что в бронхах собирается слизь, которая перекрывает суженные проходы. В результате ее скопление может привести к удушью, ухудшению самочувствия. Вовремя сданные анализы смогут быстро и правильно определить причины болезни и назначить адекватное лечение.
источник
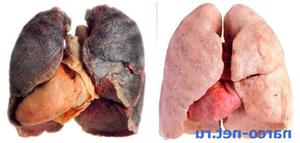
У здорового человека в дыхательных путях (легких, бронхах, трахее, гортани, в полости носа, глотки) все время производится секрет, на 90% состоящий из воды, а остальная часть – это минеральные соли. Такая слизь обычно непроизвольно проглатывается.
В норме мокрота слизистая и прозрачная, ее небольшое количество выделяется только по утрам у курящих людей или у тех, кто работает на пыльном производстве или проживает в условиях сухого воздуха. В таких случаях ее называет не мокротой, а трахеобронхиальным секретом. Если в организме развивается патология, то в мокроту может попасть:
- гной, если в дыхательных путях имеется бактериальное воспаление;
- кровь, когда во время пути от носа до бронхов повредились сосуды;
- слизь, если имеется воспаление небактериального характера.
Мокрота всегда сопровождает какое-либо заболевание. По характеру такого выделения можно предположить, какой недуг у человека. Обычно она обладает неприятным сладковатым запахом. Во время исследования при помощи микроскопа можно обнаружить грибки, бактерии, опухолевые клетки и паразиты. По имеющимся в секрете лейкоцитам можно судить о наличии воспаления, аллергии и о состоянии иммунитета.
Появление секрета в легких обычно вызвано туберкулезом, пневмонией, простудой и другими заболеваниями, связанные с проникновением посторонних частиц или микробов, что способствует увеличению количества слизи. Если отсутствует адекватное лечение, то велика вероятность появления осложнения (вторичная инфекция).
Наиболее распространенные причины появления мокроты:
- идиопатический легочный фиброз;
- муковисцидоз;
- туберкулез;
- загрязнение воздуха (химические вещества, мука, пыль и т. д.);
- заболевания легких;
- астма;
- вторичная бронхиальная инфекция (осложнение простуды, гриппа);
- курение;
- бронхит;
- отек легких.
Какие последствия от чрезмерного выделения секрета из легких? Это мешает газообмену в легких и способствует бактериальной колонизации. Благодаря кашлю легкие эффективно очищаются от мокроты.
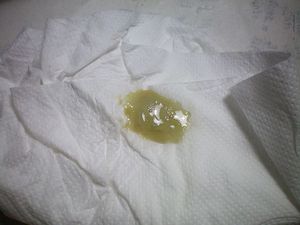
В некотором роде в постановке диагноза помогает цвет мокроты, ее запах и консистенция, которая может быть жидкой, вязкой, густой. Вязкий секрет характерен для воспалительных процессов в дыхательных путях, крупозной пневмонии, а через некоторое время она становится жидкой. Вязкость зависит от наличия в ней слизи и ее количества, а густота – от лейкоцитов и различного эпителия. Мокрота бывает жидкой при значительном количестве плазмы (при легочном кровотечении, отеке легких).
Если белая мокрота творожистой консистенции, то это означает, что в дыхательных путях имеется грибок. Кроме этого, она указывает и на туберкулез.
Секрет белого цвета может содержать небольшие кровянистые волокна, что свидетельствует о легочном осложнении, возникшее в результате повреждения сосудов гортани при кашле.
Итак, мокрота белого цвета характерна для следующих заболеваний:
- туберкулез;
- астма;
- хронический бронхит;
- отек легких.
Иногда при кашле может появиться белая пенистая мокрота. Причины ее возникновения – разнообразные недуги, в том числе имеющие инфекционный характер. Это может быть, например, ишемическая болезнь сердца, плевриты, пневмоторакс, абсцесс легкого.
Если при кашле цвет секрета – желтый, то это свидетельствует о следующих заболеваниях:
Желтые выделения не всегда означают наличие конкретного заболевания. Они часто появляются у курильщиков со стажем. Происходит это из-за того, что в сигаретном дыме имеются смолы, которые при сгорании дают желтый цвет и способны окрашивать все поверхности, с которыми они контактируют.
Такие выделения насыщены эозинофилами, которые указывают на болезни, имеющие инфекционный, аллергический или хронический характер. Обычно мокрота желтого цвета не имеет запаха. Если же появляется малоприятный запах, то чаще всего это означает, что легких началась гангрена или раковый процесс.
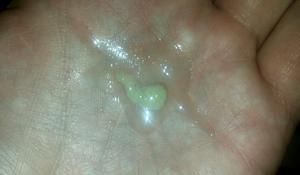
Подобные выделения характерны для трахеобронхита. Такое заболевание начинается с обычного насморка, который через некоторое время опускается в бронхи, а при кашле начинает выделяться зеленая мокрота. Секрет зеленого цвета имеет специфический запах.
Кроме этого, такие выделения без повышения температуры указывают на следующие заболевания:
- астма;
- трахеит;
- муковисцидоз;
- воспаление бронхов;
- гайморит.
Если мокрота зеленого цвета сопровождается повышением температуры, то, в первую очередь, это указывает на абсцесс, отек и воспаление легких. Также велика вероятность бронхиальной астмы, рака легких, инфаркта. Сильный кашель с зелеными слизисто-гнойными выделениями – основной симптом острого бронхита.
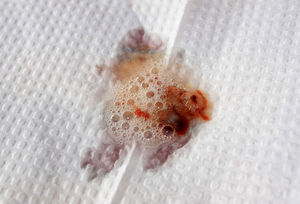
- острый или хронический бронхит, при котором сначала появляется сухой, а потом влажный кашель с выделением секрета различного цвета;
- туберкулез легкого – выделения содержат распадающуюся кровь;
- астма – сопровождается выделением секрета и усилением приступов;
- рак легких – при кашле отходит гнойная мокрота с кровяными прожилками.
Очень часто коричневые выделения возникают у курильщиков.
Красный цвет выделений обычно указывает на наличие крови, которая полностью меняет цвет слизи или отображается в виде пятен или прожилок. Розовый секрет также является признаком кровотечения, но в меньших количествах. Мокрота ржавого цвета также имеет такую окраску из-за присутствия крови, которая начала сворачиваться.
Кровь в выделяемом секрете указывает на следующие заболевания:
- легочная эмболия;
- туберкулез;
- рак легких;
- пневмококковая пневмония.
Слизистая или стекловидная мокрота обычно сопровождает бронхиальную астму.
Гнойный секрет при кашле является основным признаком гнойного бронхита и других заболеваний. В этом случае в легких, помимо жидкости, начинает скапливаться гной, выходящий вместе с мокротой. Появляются гнойные выделения в следующих случаях:
-
бронхиальная астма;
- гнойный бронхит;
- гнойники, возникшие в результате простудных заболеваний, ринита или синусита;
- аллергическая реакция;
- трахеит;
- абсцесс легких;
- бронхит обструктивного или хронического характера;
- осложнения после перенесенного гриппа.
Гнойный секрет требует срочного лечения, особенно если в нем была замечена кровь.
Таким образом, если при кашле появилась мокрота, то это практически всегда свидетельствует о присутствии какой-либо инфекции. Если такое состояние длится больше двух недель, то желательно посетить врача, чтобы пройти обследование и вылечить заболевание, избежав развития осложнений.
источник






 бронхиальная астма;
бронхиальная астма;