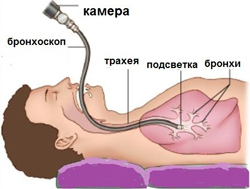
Как делают бронхоскопию? Немногие знают, но звучит это слово устрашающе. И не зря. Ведь это сложнейшая процедура, имеющая определенные риски. Проводят ее в стерильной операционной, соблюдая все соответствующие меры предосторожности.
Отзывы пациентов, прошедших через эту процедуру, о том, как делают бронхоскопию бронхов, успокаивают. Самое главное – это совершенно не больно, длится недолго, и при правильном проведении она не оставляет негативных последствий.
Огромные диагностические и лечебные возможности бронхоскопа с лихвой компенсируют неприятные ощущения пациента во время проведения процедуры. И все-таки, что такое диагностическая и лечебная бронхоскопия: как делают каждую из этих процедур?
На данный момент бронхоскопия – самый эффективный и наглядный метод обследования и проведения некоторых лечебных мероприятий внутренней полости легких, бронхов и трахеи. После введения внутрь оптического бронхоскопа, врач на мониторе может наблюдать полноценную картину и поставить точный диагноз.
Кроме диагностической, проводится еще и лечебная бронхоскопия. Отзывы бывших пациентов – прямое доказательство того, что лечебные свойства этой процедуры очень эффективны: быстрое удаление инородных тел и патологических веществ из бронхов, введение необходимых лекарственных препаратов.
Как делают бронхоскопию жесткую, и чем она отличается от гибкой? Жесткий (ригидный) бронхоскоп представляет собой систему полых негнущихся трубок с фонариком и камерой на одной стороне и манипулятором на другой. Процедура жестким бронхоскопом требуется для обнаружения инородного тела в бронхах или дыхательных путях или для остановки кровотечения из дыхательных органов.
Проводится жесткая бронхоскопия под наркозом. Поскольку наркоз общий, пациент не испытывает неприятных ощущений, не шевелится и не мешает врачу сконцентрироваться.
Часто жесткий бронхоскоп используют врачи скорой помощи и реанимационные бригады при оказании первой помощи, например, утопленнику. Это быстрый и эффективный способ удаления жидкости из легких. При обнаружении различных патологий в процессе диагностики, жесткий бронхоскоп позволяет врачу сразу же на месте их ликвидировать. При гибкой бронхоскопии такой возможности нет, врачу придется в последствии заново вводить аппарат в дыхательные пути пациента.
При отсутствии прямых показаний к жесткому типу бронхоскопии врачи стараются использовать эластичный фибробронхоскоп, в таком случае чаще всего достаточно местной анестезии. Он представляет собой гладкую трубочку из оптического кабеля со светодиодом, видеокамерой на одном конце и рычагом управления на другом.
Хоть гибкий тип бронхоскопии считается преимущественно диагностическим, специальный катетер внутри фибробронхоскопа при необходимости позволит удалить жидкость из бронхов или подать в них лекарства. Он легко и с минимальной травматичностью слизистых оболочек проникает в самые дальние отделы дыхательных органов.
Общий наркоз может быть назначен при гибкой бронхоскопии в зависимости от особенности психики пациента (детский возраст, неустойчивая психика, состояние шока и стресса).
Местная же анестезия подразумевает использование раствора лидокаина в виде спрея, им орошают сначала носовые пазухи, носоглотку, далее по мере продвижения аппарата – гортань, трахеи и бронхи. Лидокаин не только снимает болевые ощущения, но и подавляет рвотный и кашлевый рефлекс. Только местная анестезия рекомендована в пожилом возрасте или при наличии у пациента тяжелых заболеваний сердечно-сосудистой системы.
Диагностическая бронхоскопия требуется в следующих случаях:
- при туберкулезе;
- стаже курения от 5 лет;
- подозрении на рак легких;
- ателектазе легкого;
- кровотечении;
- обструкции органов дыхания;
- длительном кашле неизвестного происхождения;
- патологии, выявленной на рентгенологических снимках (воспаления, узлы, уплотнения).
Кроме того, лечебную бронхоскопию назначают:
- для извлечения инородных тел из органов дыхания;
- удаления новообразований, перекрывающих дыхательные пути;
- установки стента на дыхательные пути при их блокировании опухолями.
Что такое бронхоскопия и как к ней подготовиться? Как правило, пациенты узнают об этом только после осознания неизбежности процедуры и прочтении всевозможной литературы о том, как делают бронхоскопию. Положительный эффект процедуры зависит от квалификации и ответственного подхода врача и тщательной подготовки пациента.
Необходимо будет сначала сдать несколько анализов и пройти обследование (общий и биохимический анализ крови, мочи, функциональный легочный тест, рентген грудной клетки, электрокардиограмму сердца и некоторые другие, в соответствии с заболеванием пациента и цели исследования). Врач проведет беседу с пациентом, расскажет, где делают бронхоскопию,как будет проходить обследование, к чему следует подготовить себя морально заранее.
Кроме того, он предложит заполнить анкету, в которой следует указать:
- имеющиеся заболевания сердца;
- проблемы со свертываемостью крови;
- аутоимунные заболевания;
- препараты, на которые возможна аллергическая реакция;
- принимаемые медикаменты;
- хронические и острые заболевания;
- состояние беременности и другие особенности своего организма, которые могут повлиять на ход проведения процедуры бронхоскопии.
При плановом обследовании пациенту запрещается принимать пищу, алкоголь, курить не менее 8 часов. Желудок человека должен быть пустым. Допустимо принять заранее слабительные препараты или поставить очистительную клизму.
Больным бронхиальной астмой разрешается взять с собой в операционную ингалятор. Многие пациенты переживают и сильно нервничают перед исследованием. В таком случае человеку рекомендуют принимать легкие успокоительные. Очень важно эмоциональное состояние пациента — чтобы во время проведения процедуры он был спокоен и расслаблен — иначе врачу будет трудно делать плавные и очень точные движения, от которых зависит эффективность исследования.
Вопреки ожиданиям, процесс проведения бронхоскопии проводится безболезненно. При введении внутрь трубки чувствуется ком в горле, заложенность носа, онемение неба и затрудненность при глотании. Дыхание пациента не затруднено, так как диаметр трубки очень мал.
Пациент полностью восстанавливается и может покинуть здание больницы, принимать пищу, воду уже через 2-3 часа после окончания процедуры. Курить и принимать алкоголь нежелательно в течение первых двух суток. Если принимались седативные препараты, то в этот день лучше не садиться за руль и не управлять транспортным средством, поскольку они притупляют внимание, быстродействие и реакцию человека.
Как и любая другая медицинская процедура, бронхоскопия имеет ряд противопоказаний.
1. Относительные, если случай экстренный и нет возможности поставить диагноз другим методом:
- беременность (2 и 3-й триместр);
- запущенный сахарный диабет;
- увеличенная щитовидная железа;
- алкоголизм;
- бронхиальная астма.
2. Абсолютные, если возможен необратимый вред для здоровья:
- стадия декомпенсации одного из заболеваний сердечно-сосудистой системы человека (инфаркт миокарда, аневризма аорты, порок сердца, нарушения сердечного ритма, гипертоническая болезнь);
- дыхательная недостаточность или затрудненная проходимость бронхиальной системы;
- тромбоз сосудов — головного мозга или легочных;
- психо-неврологические заболевания пациента (эпилепсия, шизофрения);
- боли в брюшной полости различного происхождения.
Процедура проведения бронхоскопии достаточно сложна, при правильном ее проведении из неприятных ощущений остается только небольшое першение в горле. Однако от случайностей никто не застрахован, и в процессе могут выявиться осложнения:
- Механическое повреждение и даже прокол легкого, бронха и трахеи может привести к кровотечению.
- Перед процедурой в обязательном порядке проводится аллергическая проба, для этого пациенту вводят маленькую дозу анестезирующего вещества. Но иногда бывает, что проба пройдена успешно, а аллергия проявляется уже в процессе проведения процедуры, при увеличении дозы. Возможен отек гортани и анафилактический шок.
- Гортань каждого пациента индивидуальна, иногда из-за анатомических особенностей бронхоскоп может повредить голосовые связки.
- При несоблюдении рекомендаций врача после проведения процедуры, возможно значительное ухудшение здоровья и кровотечения.
Итак, изучив все возможные показания, противопоказания и риски, врач-терапевт или пульмонолог определяет целесообразность проведения бронхоскопии, обговаривает ее с пациентом и с письменного его согласия назначает день и час проведения процедуры.
источник
Трахеобронхоскопия (полное название процедуры) – современный лечебно-диагностический метод визуализации внутренних поверхностей трахеи и бронхов.
Обследование выполняется специальным оптическим прибором – фибробронхоскопом. По сути своей это многофункциональный эндоскоп, который состоит из гибкого кабеля с источником света и видео/фотокамерой на конце и ручкой управления с дополнительным манипулятором.
Решение о проведении бронхоскопии принимает врач-пульмонолог. Он же определяет объем и частоту обследования, учитывая предварительный диагноз и возраст пациента.
Бронхоскопию назначают в следующих случаях:
- Затемнения (диссеминированные очаги) на рентгеновских снимках;
- Подозрение на онкологию;
- Подозрение на присутствие инородного тела;
- Хроническая одышка, не связанная с заболеваниями сердечно-сосудистой системы или бронхиальной астмой;
- Кровохарканье;
- Абсцессы или кисты в легких;
- Длительные рецидивирующие пневмонии;
- Затяжные воспалительные процессы в бронхах;
- Бронхиальная астма (для определения причины);
- Аномальное расширение или сужение просвета бронхов;
- Контроль состояния органов верхних и нижних дыхательных путей до и после оперативного лечения.
Манипуляции, которые можно дополнительно выполнить во время процедуры:
- отбор патологического содержимого для определения чувствительности к антибиотикам;
- биопсия – забор биоматериала на гистологический анализ;
- введение контрастного вещества, необходимого при других диагностических процедурах;
- удаление инородных тел;
- промывание бронхов от патологического содержимого (мокроты, крови);
- прицельное введение лекарственных средств (непосредственно в область воспаления);
- устранение абсцессов (очагов с гнойным содержимым) путем дренирования (отсасывания жидкости) и последующим введением в воспаленную полость антибактериальных препаратов;
- эндопротезирование – установка специальных медицинских изделий для расширения просвета аномально суженых дыхательных путей;
- определение источника кровотечения и его остановка.
Бронхоскопию проводят даже новорожденным детям, но в этом случае выполняется она для осмотра только верхних дыхательных путей и только под общим наркозом.
Существует также ряд противопоказаний к этой процедуре, абсолютными из которых являются:
- стеноз гортани и трахеи 2 и 3 степени;
- дыхательная недостаточность 3 степени;
- обострение бронхиальной астмы.
Эти три состояния сопряжены с риском повреждения бронхов при введении эндоскопа.
- Аневризма аорты — нервное перенапряжение больного и манипуляции с эндоскопом могут спровоцировать разрыв аневризмы.
- Инфаркт и инсульт со сроком давности меньше 6 месяцев;
- Нарушения свертываемости крови;
- Психические заболевания (шизофрения, психоз и др.). Стресс и острая нехватка кислорода во время процедуры могут значительно ухудшить состояние пациента, вызвав очередной приступ заболевания.
- Индивидуальная непереносимость обезболивающих препаратов. Реакция на них может спровоцировать аллергию в любой степени ее проявления, вплоть до самой тяжелой – анафилактического шока и удушья.
Из относительных противопоказаний – состояний, при которых желательно перенести процедуру на более поздний срок, являются:
- острое течение инфекционных заболеваний;
- менструальное кровотечение (из-за пониженной свертываемости крови в этот период);
- астматический приступ;
- 2-3 триместр беременности.
Однако в случаях для реанимации (экстренных) бронхоскопия проводится независимо от наличия противопоказаний.
Перед бронхоскопией необходимо пройти ряд диагностических исследований:
- рентгенография легких,
- ЭКГ (электрокардиограмма),
- анализы крови (общий, на ВИЧ, гепатиты, сифилис),
- коагулограмма (кровь на свертываемость)
- и другие по показаниям.
Накануне вечером можно принять легкие седативные средства;
Ужин должен быть не меньше, чем за 8 часов до процедуры;
В день исследования запрещается курение (фактор, повышающий риск осложнений);
Бронхоскопия проводится строго на голодный желудок;
Утром сделать очистительную клизму (профилактика непроизвольного опорожнения кишечника вследствие повышения внутрибрюшного давления);
Непосредственно перед манипуляцией рекомендуется опорожнить мочевой пузырь.
Если необходимо, то врач назначит легкие успокоительные средства и в день процедуры. Больным бронхиальной астмой необходимо иметь при себе ингалятор.
Людям, страдающим сердечно-сосудистой патологией, подготовка к бронхоскопии проводится по индивидуально разработанной программе.
Длительность бронхоскопии составляет 30-40 минут.
Подкожно или методом распыления больному вводятся бронхорасширяющие и обезболивающие препараты, облегчающие продвижение трубки и устраняющие неприятные ощущения.
Положение тела пациента – сидя или лежа на спине.
Не рекомендуется двигать головой и шевелиться. Для угнетения рвотных позывов нужно дышать часто и не глубоко.
Вводится бронхоскоп через ротовую полость или носовой ход.
В процессе продвижения к нижним отделам доктор осматривает внутренние поверхности трахеи, голосовую щель и бронхи.
После обследования и проведения необходимых манипуляций бронхоскоп осторожно извлекается, а пациент направляется на некоторое время в стационар под наблюдение медперсонала (во избежание осложнений после процедуры).
Ощущения онемения, комка в горле и заложенности носа будут сохраняться до 30 минут. В это время и спустя еще час не рекомендуется курить и принимать твердую пищу. Также врачи не советуют в этот день управлять автомобилем, так как введенные успокаивающие препараты могут нарушать концентрацию внимания.
Расшифровка результатов исследования занимает всего 10-15 минут, так как изображение с видео/фотокамеры на современных приборах очень высокого качества. У специалиста есть возможность просмотреть картинку на мониторе компьютера в режиме реального времени и распечатать ее на бумаге. Результат бронхоскопии оценивает врач-пульмонолог, а затем, если требуется, он же назначает курс лечения больному.
Риск возникновения негативных последствий хоть и минимален, но возможен. Поэтому необходимо сразу же обратиться к врачу, если замечены следующие симптомы:
- кровохарканье в течение длительного времени;
- болезненные ощущения в грудной клетке;
- слышимые хрипы;
- ощущение удушья;
- тошнота и рвота;
- подъем температуры тела.
Эти симптомы могут быть признаками пневмоторакса, повреждения бронхов, бронхоспазма, воспаления легких, аллергии, кровотечения и т. д.
Бронхоскопия считается относительно безопасной, самой современной и самой информативной диагностической процедурой. Своевременное и качественное проведение процедуры, грамотная расшифровка результатов исследования позволяют с точностью до 100% установить верный диагноз и назначить адекватное лечение. Или опровергнуть предположения о наличии заболевания, тем самым избежать врачебной ошибки и сохранить пациенту здоровье, а порой, и жизнь.
источник
Бронхоскопия – это процедура, позволяющая осмотреть изнутри трахею и бронхи, взять для гистологического исследования участок подозрительной ткани, достать инородное тело, очистить дыхательные пути от вязкой мокроты. Это самый информативный метод изучения трахео-бронхиального дерева. Он позволяет увидеть минимальные образования и опухоли, но только в трахее, крупных и средних бронхах. Бронхоскопия бронхов – это также оптимальный способ очистки (лаважирования) дыхательных путей у тех людей, которым приходится длительно находиться на аппаратном дыхании.
Бронхоскопия представляет собой манипуляцию, которая проводится только в стационаре. Под местным (обработка слизистых лидокаином) или общим наркозом врач вводит в дыхательные пути специальный аппарат – бронхоскоп, который представляет собой или гибкую, или жесткую трубку. На одном конце прибора осветитель, другой заканчивается оптической системой, куда врач смотрит непосредственно глазами.
Сбоку бронхоскопа имеются отверстия, куда можно подсоединять:
- шприц: для промывания дыхательных путей или для аспирации мокроты для анализов;
- электроотсос: он будет «всасывать» мокроту или кровь – содержимое трахеи и бронхов;
- специальные щипцы или щеточки для взятия биопсии;
- электрод коагулятора – устройство для прижигания кровоточащих сосудов.
Для этих инструментов в теле прибора имеется специальный канал, через который они и проходят. Кроме того, прибор может сообщаться с видеоаппаратурой, чтобы врач оценивал состояние бронхов, глядя не в «трубку» самого аппарата, а глядя на монитор.
Обычно бронхоскоп вводится через рот. Некоторые врачи используют для этого ларингоскоп – прибор, который будет одновременно освещать путь для бронхоскопа и отжимать корень языка и надгортанник – хрящ, в который гибкий бронхоскоп может упираться.
Поскольку сделать бронхоскопию во многих случаях является жизненно важным (например, если имеется повреждение или аномалия развития шеи, а нужно обеспечить дыхание с помощью дыхательного аппарата), бронхоскоп можно вводить через нос.
Также, если больной дышит через трахеостому (отверстие в трахее, через которое вводится специальная канюля, связанная с дыхательным аппаратом), бронхоскоп вводится непосредственно в трахеостомическое отверстие. В этом случае отдельного обезболивания не требуется.
Что показывает бронхоскопия:
- трахею;
- главные – правый и левый – бронхи;
- долевые бронхи: справа три, слева два.
Более мелкие бронхи и бронхиолы бронхоскоп не визуализирует. Если есть подозрение, что опухоль или воспаление располагается именно там, проводится компьютерная или магнитно-резонансная томография.
Надеемся, что объяснено доступно, что это такое – бронхоскопия легких, хотя правильнее эту манипуляцию называть просто бронхоскопией (она в переводе означает «визуализация бронхов»).
Пройти бронхоскопию нужно, если:
- имеется одышка при отсутствии патологий сердца или бронхиальной астмы;
- мучит кашель, а рентгенография ничего не показывает;
- имеется кровохарканье;
- часто повторяются бронхиты и/или пневмонии;
- выделяется зловонная мокрота;
- есть ощущение неполного вдоха или выдоха, при этом заболевания сердца и грудного отдела позвоночника исключены;
- имело место быстрое снижение веса при отсутствии каких-либо диет;
- имеется муковисцидоз;
- на рентгенограмме легких обнаружен диссеминированный процесс – множество участков затемнения, что может быть как метастазами, так и легочным туберкулезом;
- по данным компьютерной томографии невозможно отличить участок нагноения от рака легких с распадом;
- установлен диагноз «туберкулез легких»;
- нужно установить причину тяжелой пневмонии, когда больной находится на аппаратном дыхании;
- необходимо оценить динамику лечения после резекции легкого, бронха;
- повторная бронхоскопия нужна после того, как при помощи этой методики была удалена опухоль;
- если на рентгенограмме видны расширения или сужения бронхов.
Это – бронхоскопия диагностическая и используется она для постановки диагноза.
Есть также лечебная процедура, которая используется, когда:
- в дыхательные пути попало инородное тело;
- невозможно провести интубацию трахеи с целью перевода больного на искусственную вентиляцию: для выполнения оперативного вмешательства или в критических ситуациях. Это кома, вызванная различными причинами; состояния, когда дыхание отключается (травмы шейного отдела спинного мозга, ботулизм, миопатии);
- нужно очистить дыхательные пути от мокроты или крови. Это крайне важно при лечении пневмонии, особенно на фоне муковисцидоза, когда мокрота очень вязкая;
- нужно остановить легочное кровотечение;
- один из бронхов перекрыла опухоль, спайки или мокрота, в результате чего возник ателектаз (выключение из дыхания участка легкого);
- нужно вывести гной из абсцесса легкого, расположенного возле бронха;
- пневмония протекает тяжело: дополнительный антибиотик лучше ввести непосредственно в нужный бронх.
В основном, бронхоскопия проводится с помощью гибкого бронхоскопа – фибробронхоскопа. Он довольно тонкий и может сгибаться в разные стороны. Но в некоторых случаях необходимо введение жесткого (металлического) прибора, который не гнется и не может быть введен в бронхи, отходящие под углом.
Показания к бронхоскопии жестким бронхоскопом – это удаление инородных тел, расширение суженных воспалением или спаечными процессами бронхов. На жесткий бронхоскоп удобнее надеть стент (расширяющую трубку из жесткого гофрированного пластика), и установить последний в суженный бронх. Его лучше применять во время торакальных операций – при лечении состояний, связанных с попаданием в плевральную полость гноя, воздуха или жидкости, а также с легочным кровотечением. Тогда бронхоскопом можно перекрыть бронх с больной стороны, где работают хирурги, и вентилировать аппаратом второе легкое.
Кроме жесткой и гибкой бронхоскопии разработан еще один вид исследования – виртуальная бронхоскопия. Он представляет собой компьютерную томографию легких и бронхов, которую обрабатывает особая компьютерная программа, воссоздающая трехмерную картинку бронхов.
Метод не такой информативный, но зато неинвазивный. При нем нельзя взять анализ мокроты, промывные воды или биопсию подозрительного участка, нельзя достать инородное тело или промыть бронхи от мокроты.
Подготовки к виртуальной биопсии не требуется. По методике выполнения она не отличается от компьютерной томографии. Пациент ложится на кушетку, которую помещают внутрь источника рентгеновского излучения.
Хоть рентгеновское излучение – низкодозное, метод не подходит для детей, беременным.
Подготовка к бронхоскопии очень важна, так как манипуляция – очень серьезная, относится к разряду инвазивных и требует только специального оснащения и особых навыков у врача.
Поэтому нужно начать с детальной беседы с лечащим терапевтом. Он скажет, какие консультации узких специалистов нужны. Так, если человек перенес инфаркт миокарда, ему нужно, по согласованию с кардиологом, за 2 недели до исследования увеличить дозу бета-блокаторов. Если человек страдает аритмией, ему нужно пересмотреть антиаритмическую терапию и, возможно, увеличить дозу препаратов или добавлять какой-либо другой антиаритмик. То же касается и сахарного диабета, и артериальной гипертонии.
Также всем нужно пройти такие исследования и показать их результаты:
- Рентген или компьютерная томограмма легких.
- ЭКГ.
- Анализы крови: общий, биохимический, коагулограмма.
- Анализ газов крови. Для этого нужны венозная и артериальная кровь.
Последний прием пищи – не позже 8 вечера. Тогда же можно принять последние плановые таблетки. Необходимость их приема с утра обсуждается отдельно.
Обязательно нужно вечером опорожнить кишечник с помощью клизмы, микроклизмы «Микролакс» («Норгалакс»), глицериновых свечей.
Нельзя курить в день исследования. Непосредственно перед процедурой нужно опорожнить мочевой пузырь. С собой необходимо взять полотенце или пеленку, чтобы можно было вытереться после исследования, страдающим аритмией – антиаритмические препараты, страдающим бронхиальной астмой – ингалятор. Съемные зубные протезы необходимо будет снять.
Обязательно нужно ознакомить врача, который будет проводить процедуру, с перенесенными заболеваниями и аллергиями, а также постоянно принимаемыми препаратами.
Подробно о том, как проходит бронхоскопия. Сначала поговорим о том, как эту процедуру выполняют без наркоза – под местной анестезией:
- Пациент приходит в кабинет, его просят раздеться до пояса и далее или лечь на кушетку в средине комнаты, или сесть на стул возле аппаратуры.
- Ему делают укол под кожу – в области плеча. Обычно это препарат «Атропин» — средство, которое будет подавлять выделение слюны и бронхиального содержимого. От него пересыхает во рту и учащается сердцебиение.
- Могут ввести препарат внутримышечно. Это успокаивающее, чтобы манипуляция легче переносилась.
- Также в рот распыляют препараты «Сальбутамол» или «Беродуал». Они нужны для расширения бронхов.
- Далее врач проводит местную анестезию. Он брызгает или смазывает анестетиком (обычно это лидокаин 10%) корень языка и чуть глубже. Таким же раствором обрабатывают и наружную часть бронхоскопа.
- После этого начинают аккуратно вводить бронхоскоп в рот. Перед введением в рот могут вставить загубник – пластмассовое приспособление, удерживающее зубы. Оно нужно для того, чтобы пациент не перекусил бронхоскоп.
- Если проведение бронхоскопии выполняется в лежачем положении, врач, обойдя голову пациента, может вводить в его рот и гортань прибор ларингоскоп. Это также сопровождается разбрызгиванием местного анестетика в дыхательные пути. Ларингоскоп откроет путь для бронхоскопа, поэтому последний будет введен быстрее и безопаснее.
- Скажем честно: введение бронхоскопа будет сопровождаться рвотным рефлексом, а также чувством нехватки воздуха. Первое связано с тем, что производится воздействие на корень языка. А воздуха не хватает, так как бронхоскоп займет 3/4 диаметра трахеи. Для устранения обоих этих эффектов нужно часто и поверхностно дышать («по-собачьи»).
- Исследование проводится довольно быстро, чтобы не вызвать выраженную гипоксию. Контроль уровня кислорода должен проводиться по прибору пульсоксиметру. Его датчик – «прищепка» – надевается на палец.
Во время бронхоскопии нельзя сгибаться, чтобы не повредить дыхательные пути бронхоскопом (особенно если используется жесткий прибор).
Если проводится бронхоскопия с биопсией, то это безболезненно. Ощущается только дискомфорт за грудиной. Слизистая оболочка бронхов практически не имеет болевых рецепторов. Введение лидокаина перед манипуляцией обусловлено необходимостью отключить вагальные (от слова «nervus vagus» – «блуждающий нерв») рефлексы с корня языка и голосовых связок, которые могут привести к остановке сердца.
Если проводится бронхоскопия под наркозом, она выполняется в положении пациента лежа. Тогда инъекции выполняются внутривенно, и человек в результате засыпает. Ему в трахею вводят трубку из жесткого полипропилена, которая подсоединяется к дыхательному аппарату. Некоторое время воздух в легкие нагнетается дыхательным аппаратом (выдох получается самопроизвольно), потом через трубку вводится бронхоскоп, и выполняется бронхоскопия. Как делают бронхоскопию, человек не чувствует.
Процедура под наркозом выполняется в детском возрасте, людям, которые сильно боятся процедуры, людям с неустойчивой психикой. Ее делают пациентам, которые уже находились на аппаратном дыхании, а также при необходимости проведения оперативного вмешательства.
После бронхоскопии ощущаются:
- тяжесть или давление за грудиной – в течение суток;
- онемение ротовой полости и гортани – в течение 2-3 часов;
- охриплость или гнусавость – в течение нескольких часов;
- может откашливаться мокрота с прожилками крови.
Нужно соблюдать такие правила:
- 3 часа находиться в стационаре под наблюдением персонала;
- 3 часа не есть, не пить и не курить. Еда и пища могут попасть в трахею, тогда как курение ухудшает заживление слизистой после манипуляции;
- в течение 8 часов не садиться за руль, так как вводились препараты, значительно снижающие скорость реакции;
- 2-3 последующих суток исключить физические нагрузки.
Необходимо также наблюдать за своим состоянием. Не должно быть:
- выделения из дыхательных путей крови в виде сгустков или жидкой крови;
- одышки;
- боли в грудной клетки при дыхании;
- повышения температуры;
- тошноты или рвоты;
- хрипов.
Первые результаты бронхоскопии врач пишет сразу же после исследования. Это могут быть такие слова:
- Эндобронхит. Это – воспаление внутренней оболочки бронха. Если он «катаральный», значит, слизистая оболочка была красная. «Атрофический» — оболочка истончена. «Гипертрофический» — бронхиальная оболочка утолщена, следовательно, просвет бронхов сужен. «Гнойный» — воспаление бактериальное, нужны антибиотики. «Фиброзно-язвенный» — воспаление сильное, привело к формированию язв, которые постепенно замещаются рубцовой (фиброзной) тканью.
- «Плотные бледно-розовые инфильтраты, возвышаются над слизистой» — признаки туберкулеза.
- «Сужение диаметра»: воспаление, муковисцидоз, опухоли, туберкулез.
- «Широкая основа новообразования, есть эрозии, они кровоточат, покрыты некрозом, неправильных контуров» — признаки рака.
- «Густая мокрота, сужение просвета» — признаки муковисцидоза.
- «Свищи» — признаки туберкулеза.
- «Втяжение стенки бронха, уменьшение просвета, отечная стенка» — признаки опухоли, растущей извне бронха.
- «Веретенообразные, мешкообразные расширения бронхов, густая гнойная мокрота» — признаки бронхоэктатической болезни.
- «Слизистая отечна, покрасневшая. Стенки бронхов выбухают. Мокроты много прозрачной, не гнойной» — признаки бронхиальной астмы.
Существуют такие противопоказания к бронхоскопии (именно диагностической):
- артериальная гипертензия с диастолическим («нижним») давлением более 110 mm Hg;
- психические заболевания;
- неподвижность (анкилоз) нижней челюсти;
- недавний инфаркт миокарда или инсульт (менее 6 месяцев назад);
- аневризма аорты;
- значительные нарушения ритма;
- нарушения свертывания;
- значительное сужение (стеноз) гортани;
- хроническая дыхательная недостаточность III степени.
В этих случаях может быть выполнена виртуальная бронхоскопия.
Отложить процедуру нужно во время острого инфекционного заболевания, обострения бронхиальной астмы, женщинам – во время менструации и с 20 недели беременности.
Когда бронхоскопия призвана помочь интубации, или нужна для извлечения инородных тел, стентирования бронхов или других лечебных целей, противопоказаний не существует. Такую процедуру проводят совместно врач-эндоскопист и врач-анестезиолог, под наркозом, после правильной интенсивной подготовки.
При бронхоскопии последствия могут быть следующими:
- бронхоспазм – сжатие стенок бронхов, из-за чего кислород перестает поступать в легкие;
- ларингоспазм – то же, что и предыдущее осложнение, только спазмируется и смыкается голосовая щель (гортань);
- пневмоторакс – попадание воздуха в плевральную полость;
- кровотечение из стенки бронха (может быть при биопсии);
- пневмония – вследствие инфицирования мелких бронхов;
- аллергические реакции;
- эмфизема средостения – попадание воздуха из бронха в клетчатку, окружающую сердце, отходящие от него крупные сосуды, пищевод и трахею;
- у страдающих аритмией – усиление ее.
Бронхоскопия может проводиться у детей с периода новорожденности – при условии, что в стационаре имеется аппарат такого маленького диаметра. Процедура проводится только под наркозом, а после нее назначаются антибиотики.
Бронхоскопию детям проводят при:
- резком затруднении дыхания, вызванном, по всей вероятности, инородным телом;
- точном определении наличия инородного тела в дыхательных путях;
- тяжелой пневмонии, особенно на фоне муковисцидоза;
- туберкулезе бронхов – для постановки диагноза или остановки кровотечения;
- если при наличии одышки на рентгенографии виден участок ателектаза;
- абсцессе легкого.
У детей больше вероятности развития ларинго- или бронхоспазма вследствие богатого кровоснабжения дыхательных путей. Поэтому общий наркоз зачастую дополняется местным.
Кроме того, осложнениями могут стать коллапс (резкое снижение артериального давления), анафилактический шок. Прободения трахеи встречаются крайне редко, так как бронхоскопия проводится гибкими бронхоскопами.
Бронхоскопия при туберкулезе – важная лечебно-диагностическая процедура. Она позволяет:
- с помощью аспирации бронхиального содержимого и бактериологического его исследования – выделить микобактерию туберкулеза (особенно если бакпосев был отрицательным) и определить чувствительность к противотуберкулезным препаратам;
- дренировать каверны (туберкулезные полости) от некроза;
- вводить противотуберкулезные препараты местно;
- рассечь фиброзную (рубцовую) ткань в бронхах;
- остановить кровотечение;
- оценить динамику лечения (для этого нужны повторные бронхоскопии);
- осмотреть швы после операции по удалению легкого;
- очистить бронхи от некротических масс и гноя, когда они прорвались туда из каверны или внутригрудных лимфоузлов;
- оценить состояние бронхов перед операцией;
- удалить свищи – соединения между очагом туберкулеза легких и бронхом.
источник
Пульмонология Е.В. Климанская
Всероссийский детский научно-методический и консультативный центр эндоскопии при клинике детских болезней ММА им. И.М. Сеченова
Оставляя в стороне неоспоримую роль эндоскопии в дифференциальной диагностике заболеваний, проявляющихся обструктивным синдромом, отождествляющим их развитие с астмой, — инородные тела, новообразования, врожденные пороки трахео-бронхиального дерева и т.п., — следует подчеркнуть, что мнения о целесообразности проведения бронхоскопии у больных бронхиальной астмой расходятся.
Одни авторы [1-3], придавая большое патогенетическое значение эндобронхиальному воспалению и уже с 60-х годов достаточно широко используя бронхоскопическую санационную терапию, указывают на высокую эффективность метода. Другие [4, 5] — осторожно подходят к решению этого вопроса, ссылаясь на небезопасность бронхоскопии при бронхиальной астме.
Наряду с этим, с позиций современного понимания бронхиальной астмы как хронического персистирующего воспаления дыхательных путей, чрезвычайно важно своевременное распознавание и адекватное лечение воспалительного процесса в бронхах. Все это обосновывает необходимость четкого определения роли и места бронхоскопии, пределов и перспектив ее диагностических и терапевтических возможностей при бронхиальной астме.
Бронхоскопия относится к наиболее информативным методам диагностики патологического процесса в нижних дыхательных путях. Более чем 30-летний опыт бронхологических исследований при бронхиальной астме у детей, которым располагает клиника детских болезней ММА им. И.М. Сеченова, позволяет сформулировать показания к бронхоскопии при бронхиальной астме, при определении которых мы выделяем диагностические и терапевтические аспекты.
Диагностическая бронхоскопия показана:
1) при терапевтически резистентном обструктивном синдроме, когда следует исключить наличие дополнительного препятствия вентиляции необратимого характера (инородное тело, новообразование, пороки развития трахео-бронхиального дерева) (рис. 1);
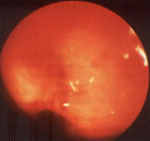
Рис. 1. Выбухание задней стенки надбифуркационной зоны трахеи (эндофото).
Ребенок 9 лет с клиническим диагнозам: бронхиальная астма, среднетяжелое течение. Диагноз после бронхоскопии: врожденный порок — двойная дуга аорты, сосудистый стеноз трахеи.
2) при откашливаний гнойно-слизистой мокроты для уточнения характера и степени эндобронхиального воспаления.
Лечебная бронхоскопия при бронхиальной астме имеет целью улучшение вентиляционной функции бронхов и легочного газообмена и проводится:
1) у больных с обильной секрецией, когда есть риск застоя содержимого бронхов и обтурационной непроходимости;
3) при гнойном эндобронхите;
4) при резистентном к терапии астматическом статусе с угрозой асфиксии.
Противопоказанием к проведению бронхоскопии являются острые воспалительные и инфекционные заболевания, сердечная недостаточность, нарушения свертывающей системы крови, непереносимость анестетиков и препаратов для общего обезболивания. Однако эти противопоказания могут быть относительными, если бронхоскопия применяется при угрозе асфиксии, обусловленной трахеобронхиальной непроходимостью (инородные тела, опухоли, врожденные пороки развития легких).
Использование бронхоскопии с целью диагностики бронхиальной астмы всегда вызывает большие сомнения, поскольку визуально определяемые изменения слизистой оболочки неспецифичны и присутствуют при различных обструктивных и необструктивных заболеваниях легких. Наши многолетние наблюдения свидетельствуют, что постоянным эндоскопическим признаком атопической бронхиальной астмы является отек слизистой оболочки бронхов; он выявляется у 94% обследованных детей. Наибольшая интенсивность отека отмечается в приступном периоде заболевания, и, как показали гистологические исследования, экссудация не ограничивается только собственно слизистой оболочкой, она проникает глубоко в стенку бронха, расслаивая мышечные пучки. Цвет слизистой оболочки варьирует от бледного с легким цианотичным оттенком до ярко-красного. Покраснение слизистой оболочки обусловлено присоединением инфекции. Секреторные нарушения зависят от фазы течения заболевания и определялись у 88% больных. Видимое сужение просвета бронхов наблюдается в детском возрасте у 70% обследованных детей, больных бронхиальной астмой. Непосредственной причиной обструктивного синдрома у детей младшего возраста следует считать отек и гиперсекрецию (см. рис. 2, 3).
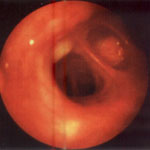
Рис. 2. Правый главный бронх. Выраженный отек слизистой оболочки, суживающий устье верхнедолевого бронха (эндофото).
Ребенок 3 лет, диагноз: бронхиальная астма.
Рис. 3. Гнойно-катаральный эндобронхит с застоем содержимого в сегментарных бронхах (эндофото).
Ребенок 6 лет. Диагноз: бронхиальная астма, послеприступный период.
Для длительно и тяжело болеющих бронхиальной астмой детей характерны утолщение бронхиальных шпор (место деления бронхов) и выраженная складчатость слизистой оболочки, являющиеся проявлением длительного бронхоспазма и утолщения гиалиновой мембраны бронхов.
Помимо визуальной оценки, решающими в уточнении природы эндобронхита являются результаты лабораторных исследований субстратов, получаемых во время эндоскопии. Обнаружение в аспирате большого количества нейтрофилов и патогенных микробов в этиологически значимых концентрациях свидетельствует в пользу инфекции, стимулирующей бронхоконстрикцию и удушье при бронхиальной астме. Визуально определяемые диффузный отек, светлый без примеси гноя секрет, содержащий в большом количестве эозинофилы, кристаллы Шарко-Лейдена, спирали Куршмана, с известной осторожностью позволяют говорить об аллергическом, абактериальном воспалении.
Трудную диагностическую проблему представляет бронхиальная астма у детей раннего возраста, так как многие заболевания нижних отделов респираторного тракта сопровождаются у них симптомами, сходными с бронхиальной астмой. Исследование функции внешнего дыхания и тесты на гиперчувствительность бронхов у этой группы больных трудны по исполнению и в практике не проводятся. Это ведет к запоздалой диагностике, оттягивает сроки противоастматической терапии и ухудшает исход болезни, что расширяет показания к бронхоскопии у этой категории больных.
Подтвердить или исключить аллергическую этиологию эндобронхиального воспаления может бронхоскопия с биопсией слизистой оболочки из нижних отделов дыхательных путей с дифференциально-диагностической целью. При гистологическом и гистохимическом исследовании бронхобиоптатов, по нашим данным [6], наиболее типичными для бронхиальной астмы изменениями оказались отек слизистой оболочки и мышечных пучков, утолщение и гомогенизация базальной мембраны, ее гофрированность. Электронномикроскопические и гистохимические исследования констатировали увеличение содержания коллагена в базальной мембране. Более поздние наши исследования показали, что клеточный состав инфильтрата слизистой оболочки при бронхиальной астме характеризуется достоверно большим количеством на 1 мм2 клеток-продуцентов IgЕ, IgА, дегранулированных тучных клеток и эозинофилов, чем при необструктивном бронхите.
Основными задачами бронхоскопии при лечении бронхиальной астмы являются:
1) ликвидация обтурационных нарушений бронхиальной проходимости;
2) подавление активности инфекционно-воспалительного процесса в нижних дыхательных путях путем прямого воздействия антибиотиками на этиологически значимую микробную флору.
Тактика лечебного воздействия, объем и характер бронхологического пособия зависят от фазы течения заболевания, степени выраженности обструктивного синдрома и обусловленной им дыхательной недостаточности. При обострении бронхиальной астмы легкой и средней тяжести иногда осуществляют бронхиальный лаваж (БЛ) — промывание бронхов, дробными введениями 15-20 мл (и более в зависимости от возраста ребенка) теплого физиологического раствора в долевые и сегментарные бронхи с последующей аспирацией содержимого. По окончании процедуры логически обосновано интрабронхиальное введение антибиотиков, если доказана роль инфекционного фактора в поддержании бронхоконстрикции у удушья. Оптимизация эндобронхиальной антибиотикотерапии достигается оригинальными, разработанными в нашей клинике, режимами введения антибиотиков [7, 8]. При гнойном эндобронхите с высокой степенью активности бронхиальной инфекции курс лечения включает 3-5 процедур в течение 3 недель.
Чрезвычайно сложным представляется вопрос об эффективности и безопасности проведения бронхоскопии при тяжелом обострении бронхиальной астмы, переходящем в астматический статус. С одной стороны, в развитии терминального состояния и генеза смертельного исхода у больных в астматическом статусе на первый план выступает острая дыхательная недостаточность, вызванная закупоркой терминальных бронхов плотными сгустками слизи. С другой — инструментальное вмешательство на определенных этапах именно у этой категории больных может осложняться бронхоспазмом и ларингоспазмом, поэтому высок риск гипоксических нарушений, представляющих угрозу жизни больного. В этой связи использование БЛ при затянувшихся приступах удушья и выраженной дыхательной недостаточности представляет терапевтическую дилемму, в решении которой должны участвовать квалифицированные анестезиологи-реаниматологи, бронхологи и клиницисты, имеющие опыт в лечении больных бронхиальной астмой.
Накопление опыта по применению бронхоскопии у больных, находящихся в status asthmaticus, еще продолжается. Поэтому вопросы повышения эффективности и безопасности бронхоскопии, а также уточнение показаний и противопоказаний к ее применению в астматическом статусе остаются актуальными [9, 10].
Методологические аспекты бронхоскопии при бронхиальной астме.
В целях повышения терапевтической эффективности и снижения риска возможных осложнений необходимо соблюдение определенных принципов.
Во-первых, это касается выбора аппарата и метода анестезии. При обострении легкой степени у детей школьного возраста, эмоционально устойчивых и контактных в общении с врачом, бронхоскопия может быть выполнена под местной анестезией фибробронхоскопом. При обострении астмы средней и тяжелой степени, независимо от возраста больного, оптимальные условия для осуществления полноценного бронхиального лаважа, хорошей оксигенации и достаточной элиминации углекислоты в течение всей процедуры обеспечиваются только при использовании ригидного инжекционного бронхоскопа и наркоза с мио-релаксантами при непрерывной искусственной вентиляции легких [8].
Во-вторых, перед предстоящей бронхоскопией целесообразно насыщение организма больного жидкостью, регидратация, поскольку это способствует размягчению бронхиальных сгустков и повышает эффективность бронхоаспирации.
Больным, находящимся в тяжелом обострении и в астматическом статусе, необходимо проведение интенсивной медикаментозной и инфузионной терапии, так как даже временное ослабление бронхоспазма и гипоксемии снижает риск бронхологического вмешательства. Лаваж бронхов у этого контингента больных является реанимационным пособием и должен проводиться в условиях реанимационного отделения опытными специалистами.
1. Климанская Е.В.; Сосюра В.Х. Бронхоскопия под наркозом у детей с бронхиальной астмой// Педиатрия. 1968. N9. С. 39-42.
2. Tbal W. Kinderhronchologie. Leipzig, 1972. S. 260-264.
3. Hofmann A. Stellenwert der Bmnchiallalage undder broncho-alveolaren avage beim Asthma broncbiale im Kindesalter/ /Kindercbir. 1988. Bd 43. Supp. 1. S. 16-18.
4. Балаболкин И.И. Бронхиальная астма у детей// Болезни органов дыхания у детей. М., 1987. С. 77-81.
5. Каганов С.Ю., Розанова Н.Н., Голикова Т.М. и др. Хронические заболевания легких у детей и критерии их диагностики. М., 1979. С. 211-217.
6. Климанская Е.В. Кодолова И.М., Сосюра В.Х., Тюрин Н.А. Клинико-морфологические сопоставления при бронхиальной астме и хронической неспецифической пневмонии у детей// Педиатрия. 1974. N7. С. 12-16.
7.Клячкин Л.М., Шварцман А.Б., Чушинский С.А. Клинико-эндоскопические варианты бронхоастматического статуса и его дифференцированное лечение// Клин. медицина. 1984. Т. 62. N12. С. 33-37.
8. Лукомский Г.И., Вайсберг Л.А. и др. Бронхологическое пособие при астматическом cтатуce// Coв. медицина. 1974. N2. С. 37-40.
9.Апоян B.Е., Подольский Г.А. Особенности санации трахеи и бронхов при тяжелом течении бронхиальной астмы// Вестн. хирургии им. И.И. Гpекoвa. 1979. Т. 122. N1. С. 80-82.
10. Бориско А.С. Интенсивная терапия и реанимация при астматическом состоянии// Анестезиология и реаниматология. 1978. N4. C. 77-81.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Эндоскопические методы исследования – это методы, которые позволяют осмотреть органы, имеющие хоть какую-нибудь минимальную полость («эндо» означает внутри, а скопия – исследовать) Таким образом, целью эндоскопических методов является осмотр внутренней полости органа. При проведении этих методов диагностики используются жесткие и гибкие приборы (эндоскопы). К первым относятся металлические трубки различного диаметра, а ко вторым приборы волоконной оптики. На конце эндоскопов находится лампочка, освещающая исследуемую полость, и видеокамера, которая подсоединена к монитору. При проведении бронхоскопии используются гибкие эндоскопы (синоним — фиброскоп), которые произвели настоящую революцию в медицине. Они состоят из множества стеклянных волокон (светодиодов), по которым передается изображение. За счет феномена полного отражения на границе двух сред получаемая картина обладает большой информативностью. При бронхоскопии фиброскоп вводится в бронхи через естественные отверстия, то есть через нос или рот.
Анатомия бронхов и бронхиального дерева
Нижние дыхательные пути человека состоят из трахеи, главных (правого и левого) бронхов и бронхиального дерева. Трахея или дыхательное горло делится на правый и левый главный бронх. От них отходят вторичные бронхи, которые, в свою очередь, делятся на мелкие ветви, а те — еще на более мелкие. Совокупность всех вторичных бронхов и их ветвей называется бронхиальным деревом. Таким образом, условно нижние дыхательные пути можно выразить следующим образом. Трахея – левый и правый главный бронх – вторичные бронхи – бронхиальное дерево. Во время бронхоскопии фиброскоп осматривает трахею, главные и вторичные бронхи, далее он переходит в средние и мелкие ветви бронхов. Однако фиброскоп не может проникнуть в мельчайшие бронхиолы, из-за мелкого их диаметра. Для исследования более мелких ветвей применяются другие методы диагностики, например, такие как виртуальная бронхоскопия.
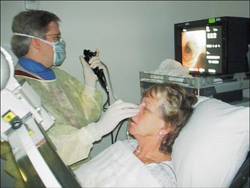
При проведении бронхоскопии пациент должен находиться в положении лежа на спине. Чаще всего под плечи дополнительно кладут валик из полотенца. Плановая лечебная бронхоскопия проводится утром, натощак. Если бронхоскопия проводится по экстренным показателям, то, конечно же, время суток не имеет значения. За 5 – 10 минут до начала проводится анестезия, то есть обезболивание. Анестезия является обязательным пунктом как плановой, так и экстренной бронхоскопии. Она не только снимает болевые ощущения у пациента, но и подавляет кашлевой рефлекс, который мог бы мешать проведению процедуры. Чаще всего анестетик используется в виде спрея или аэрозоли.
Через нос или рот вводится фиброскоп, который проходит в гортань, а из нее в трахею и бронхи. Через подсоединенный на другом конце окуляр врач осматривает проходящие пути. Дальнейшая тактика зависит от цели бронхоскопии. Для аспирации (вентиляция) патологической жидкости в бронхах или санации (промывание) гнойной полости в просвет бронхов вводится специальный аспирационный наконечник, посредством которого проводится отсасывание жидкости. Если целью бронхоскопии является промывание бронхиального дерева, то предварительно по тубусу фиброскопа вводится раствор для промывания бронхиального дерева (это может быть раствор фурацилина). Жидкость вводится небольшими порциями, после чего удаляется. Посредством чередования процессов введения жидкости и ее аспирации, осуществляется санация (по-простому промывание) бронхов.
При извлечении инородного тела из бронхов используются специальные щипцы, которые захватывают объект (это может быть горошина, фасоль) и извлекают его. При бронхиальном кровотечении используется процедура, которая называется тампонадой бронхов. В этом случае берется кусок поролона, который должен вдвое превышать диаметр бронхов. Его плотно сворачивают, смачивают в растворе антисептика и помещают в полость бронха, таким образом, закрывая его просвет. Для того чтобы ввести этот поролон в бронх, используются жесткие щипцы, которые проводятся через фиброскоп. Когда фиброскоп достигает места кровотечения, щипцы разжимаются, а поролон расправляется и заполняет собой просвет. В таком «утрамбованном» состоянии поролон находится в просвете бронхиального дерева до тех пор, пока не остановится кровотечение.
Если кровотечение небольшое, то вместо тампонады может применяться орошение кровоточащего сосуда раствором адреналина. Адреналин является веществом, которое вызывает резкое сужение сосудов и остановку кровотечения (если сосуд небольшой).
Правильная подготовка к бронхоскопии позволяет провести информативную процедуру с минимальными негативными последствиями. Целью предварительных мероприятий является устранение как эмоциональных, так и физиологических факторов, которые могут помешать этому исследованию.
Подготовка к бронхоскопии включает в себя следующие мероприятия:
- проведение медицинских обследований;
- предварительная врачебная консультация;
- психологическая подготовка пациента;
- соблюдение специального рациона;
- прием успокоительных средств;
- выполнение ряда действий непосредственно перед процедурой.
Чтобы исключить возможные противопоказания и определить оптимальный для пациента способ проведения бронхоскопии, перед процедурой следует пройти ряд обследований.
Подготовка к бронхоскопии предполагает следующие исследования:
- Рентгеновский снимок легких. Чтобы получить снимок легких (рентгенографию), через грудную клетку пропускают пучок рентгеновских лучей, которые затем отображаются на пленке. Так как кости поглощают излучение, на снимке они получаются белого цвета, а воздушные полости – наоборот, черного. Мягкие ткани на рентгенографии обозначены серым цветом. Ориентируясь на снимок, врач видит расположение патологических очагов и впоследствии при бронхоскопии уделяет им особенное внимание.
- Кардиограмма. Обследование проводится, для того чтобы получить графическое отображение работы сердца. На грудь, руки и ноги пациента устанавливаются специальные электроды, которые отслеживают сердечный ритм и передают его на компьютер, где данные сводятся в кардиограмму. Чтобы обследование прошло максимально информативно, за 2 – 3 часа до процедуры пациенту следует не кушать. По кардиограмме врач определяет, существует ли риск негативных последствий для сердца при бронхоскопии.
- Анализ крови. Чтобы исключить вероятность наличия инфекционных процессов и других заболеваний, которые могут стать препятствием для бронхоскопии, пациенту назначаются анализы крови. Для биохимического анализа кровь берется из вены, для общего – из пальца или тоже из вены. Чтобы результаты были достоверными, анализ надо проводить натощак, для чего нужно не есть за 8 часов до процедуры. Также за 1 – 2 дня рекомендуется отказаться от алкоголя и жирной пищи.
- Коагулограмма. Для проведения этого исследования из вены пациента берется кровь, которая потом проверяется на свертываемость. Коагулограмма назначается, для того чтобы исключить риск кровотечений во время и после бронхоскопии. Так же как и для других анализов крови, пациенту необходимо не кушать за 8 часов до процедуры и не употреблять за 1 – 2 дня спиртные напитки и продукты повышенной жирности.
Предварительная врачебная консультация
После получения данных по всем назначенным предварительным обследованиям, пациент направляется к врачу, который будет проводить бронхоскопию. Перед процедурой показана предварительная консультация, в ходе которой больному объяснят, что ему необходимо сделать до и после исследования легких. Человек, которому показана бронхоскопия, должен поставить доктора в известность о том, принимает ли он какие-нибудь лекарственные препараты, страдает ли аллергией, переносил ли он ранее наркоз. Эта информация поможет врачу подобрать оптимальный для пациента метод проведения процедуры.
Психологическая подготовка пациента
Эмоциональное состояние оказывает большое влияние на качество проведения бронхоскопии и получаемые результаты. Во время процедуры больной должен быть расслабленным и спокойным, так как в обратном случае врачу сложно проводить необходимые манипуляции бронхоскопом. Оптимальным методом, который поможет больному успокоиться, является ознакомление со всеми аспектами процедуры. Чтобы составить полное представление о том, как проводится бронхоскопия, пациенту следует во время предварительной консультации задать врачу все вопросы, которые его беспокоят. Продолжительность процедуры, характер ощущений до и после бронхоскопии, тип планируемого наркоза – эти и другие вопросы, которые могут возникнуть у больного, необходимо обсудить с врачом.
Кроме врачебной консультации, пациент должен также самостоятельно поработать над своим эмоциональным состоянием. Чтобы успокоиться, рекомендуется подумать о том, что бронхоскопия значительно ускоряет процесс выздоровления, вне зависимости от того, с какой целью она проводится (диагностической или лечебной). Также следует принять к сведению тот факт, что в слизистой бронхов отсутствуют болевые рецепторы. Поэтому дискомфорт при бронхоскопии больше обусловлен психологическими, чем физическими факторами. Накануне перед обследованием не рекомендуется смотреть фильмы или передачи негативного характера. Также по возможности следует ограничить влияние различных бытовых или профессиональных стрессовых факторов.
Бронхоскопия проводится натощак, поэтому последняя трапеза должна быть не менее чем за 8 часов до процедуры. Так как чаще всего исследование легких назначается на утро, то последним приемом пищи является ужин, после которого запрещены даже легкие перекусы. Ужин должен состоять из продуктов, которые быстро перевариваются и легко усваиваются. Рекомендуется отдавать предпочтение овощам, постному мясу или рыбе. Чтобы избежать дискомфорта во время процедуры, необходимо отказаться от пищи, которая способствует избыточному появлению газов в кишечнике.
Существуют следующие пищевые товары, которые провоцируют газообразование:
- любые бобовые культуры;
- все сорта капусты;
- редис, репа, редька;
- грибы, артишоки;
- яблоки, груши, персики;
- молоко и любые изделия из него;
- все напитки, которые содержат газы.
Обязательным условием является отказ от любых спиртных напитков за сутки до бронхоскопии. В день проведения обследования нужно отказаться от курения, так как употребление табачных изделий увеличивает риск появления осложнений. Также нельзя пить кофе, какао и любые напитки с кофеином.
При проведении бронхоскопии кишечник пациента должен быть пустым. В обратном случае из-за внутрибрюшного давления может случиться непроизвольное опорожнение во время процедуры. Поэтому утром, перед посещением клиники следует опорожнить кишечник. У некоторых пациентов, по причине волнения или особенностей желудочно-кишечного тракта возникают сложности с утренним актом дефекации. В таких случаях больному показана очистительная клизма.
Прием успокоительных средств
Чтобы снизить уровень тревожности, большинству пациентов перед бронхоскопией назначаются препараты седативного (успокаивающего) действия. Принимать такие лекарства нужно вечером, накануне проведения обследования. В ряде случаев показан повторный прием успокоительных, за 1 – 2 часа до процедуры.
Выполнение ряда действий непосредственно перед процедурой
Перед бронхоскопией пациент должен посетить туалет, чтобы опустошить мочевой пузырь. Если на шее или на таких частях тела как нос, язык, губы у человека есть украшения, их необходимо снять, так как они помешают врачу проводить необходимые манипуляции. Препятствием для бронхоскопа могут послужить брекеты и другие приспособления, которые крепятся к зубам, поэтому, если возможно, их тоже следует снять.
Диагностическая бронхоскопия позволяет выявить только эндобронхиальные проявления воспалительного процесса, то есть те изменения, которые расположены внутри бронхиального дерева. Выявленные при этом изменения чаще всего обозначаются термином «эндобронхит» (эндо – значит внутри). В зависимости от степени и обширности изменений выделяют несколько видов эндобронхита.
Видами эндобронхита являются:
- катаральный эндобронхит – характеризуется лишь покраснением и отечностью слизистой оболочки бронхов;
- атрофический эндобронхит – проявляется истончением и сухостью слизистой оболочки, но при этом хрящевой рисунок усилен;
- гипертрофический эндобронхит – характеризуется утолщением слизистой, что ведет к равномерному сужению просвета бронхов;
- гнойный эндобронхит – основным симптомом являются гнойные выделения, скапливающиеся в просвете бронхов;
- фиброзно-язвенный эндобронхит – характеризуется формированием язвенных поражений на слизистой, которые впоследствии замещаются фиброзной тканью.
За исключением отдельных случаев (рака, свищей и инородных тел) при бронхоскопии диагностируются воспалительные изменения бронхов. Чтобы их оценить, врач внимательно осматривает слизистую через фиброскоп, а точнее, через подсоединенную к нему камеру. Как правило, данные получаемые во время бронхоскопии передаются на видеомонитор. Получаемая на экране картинка дает более полную оценку слизистой. Также, что не менее важно, ее можно увеличить в несколько раз и получить более подробное изображение. Для того чтобы точно оценить характер воспалительного поражения, врач может взять кусочек слизистой для дальнейшего его изучения в лаборатории. Данная процедура называется биопсией.
Кроме воспалительных изменений бронхоскопия может диагностировать нарушение тонуса бронхиального дерева. Как правило, диагностируется гипотоническая дискинезия, для которой характерно увеличение дыхательной подвижности и спадение бронхов на выдохе.
Из-за разрастания опухолевой ткани или частых воспалительных изменений просвет бронхов может сужаться. Это также видно на бронхоскопии. При этом врач, проводящий бронхоскопию, может оценить степень сужения. При первой степени просвет сужен не более чем на одну восьмую, при второй степени – наполовину, а при третьей степени – более, чем на две трети.
К видам бронхоскопии относятся:
- лечебная бронхоскопия;
- диагностическая бронхоскопия;
- виртуальная бронхоскопия.
Лечебная бронхоскопия легких – это вид вмешательства, при котором устраняется какая-либо патология или вводится лекарственное вещество. Как и к любому исследованию, к бронхоскопии должны быть показания. Как правило, это подозрение на инородное тело, промывание, остановка бронхиального кровотечения.
К показаниям к лечебной бронхоскопии относятся:
- промывание бронхиального дерева;
- промывание и дренирование гнойной полости;
- извлечение инородных тел – чаще всего у детей;
- устранение закупорки дыхательных путей, которая может быть вызвана слизью или гноем;
- лечение свищей.
Также лечебная бронхоскопия может проводиться с целью остановки бронхиального кровотечения или для введения лекарств непосредственно в полость бронхов. Последний маневр, как правило, проводится при лечении бронхиальной астмы.
Как и у любого исследования, у лечебной бронхоскопии также имеются и противопоказания.
Противопоказаниями к проведению лечебной бронхоскопии являются:
- пороки сердца;
- вторая и третья степень артериальной гипертензии;
- тяжелое состояние пациента;
- экссудативный плеврит;
- аневризма аорты;
- патология гортани (например, туберкулез);
- опухоли средостения.
В то же время, врач должен учитывать и показания, и противопоказания. Например, если у пациента инородный объект в дыхательных путях, то бронхоскопия будет проводиться в любом случае, так как в противном случае это приведет к летальному исходу.
Диагностическая бронхоскопия проводится с целью выявления патологии. С помощью этого метода диагностики можно обнаружить воспалительное или рубцовое поражение слизистой оболочки бронхиального дерева. Также бронхоскопия выявляет опухоли, стенозы (сужения), свищи. Во время ее проведения также можно взять биопсию (кусочек ткани, который далее исследуется под микроскопом).
Показаниями к диагностической бронхоскопии являются:
- подозрения на рак легких;
- кровохарканье;
- обструктивная болезнь легких;
- туберкулез;
- стойкий, длительный кашель;
- патологические изменения в тканях легких, которые были выявлены на рентгене;
- курение более 5 лет;
- спадение (ателектаз) легкого.
Однако, как и для лечебной, для проведения диагностической бронхоскопии существуют противопоказания. Как правило, они ограничиваются патологиями сердца и сосудов. Объясняется это тем, что при проведении бронхоскопии резко повышается артериальное давление, что может осложнить существующие патологии.
К противопоказаниям для диагностической бронхоскопии относятся:
- обострение бронхиальной астмы;
- недавно перенесенный инфаркт миокарда;
- нарушение сердечного ритма в виде блокады или аритмии;
- сердечная недостаточность или легочная недостаточность;
- психические и неврологические заболевания, например, эпилепсия;
- состояние после черепно-мозговой травмы.
Проводится диагностическая бронхоскопия, так же как и лечебная. Обязательным пунктом является анестезия, которая позволяет ослабить мышцы бронхов, устранить кашлевой рефлекс и ликвидировать болезненные ощущения у пациента. После предварительной анестезии и правильного позиционирования пациента (он лежит на спине) через ротовую полость в гортань вводится фиброскоп. Далее он плавными движениями проталкивается в трахею, а из нее — в левый или правый бронх.
Виртуальная бронхоскопия – это метод, который исследует бронхи, не прибегая при этом к использованию зонда. Именно поэтому виртуальная бронхоскопия не относится к эндоскопическим методам диагностики, а является вариантом компьютерной томографии.
В основе виртуальной бронхоскопии лежит рентгенологический метод. Вращаясь, рентгеновская трубка дает изображение, которое в дальнейшем преобразовывается в трехмерное. Таким образом, с помощью специальной программы реконструируется полное изображение всего бронхиального дерева (главных и малых бронхов). При этом на картинке получаются видимыми все слои бронхов, включая слизистую оболочку. Преимуществом данного метода является возможность исследовать даже самые мелкие бронхи, которые не всегда удается увидеть на обычной бронхоскопии.
Минусы и плюсы виртуальной бронхоскопии
 Бронхоскопия при бронхиальной астме может назначаться для диагностики или лечения заболевания. В острых стадиях болезни процедура не проводится, так как может вызвать обострение и ухудшение состояния больного.
Бронхоскопия при бронхиальной астме может назначаться для диагностики или лечения заболевания. В острых стадиях болезни процедура не проводится, так как может вызвать обострение и ухудшение состояния больного. 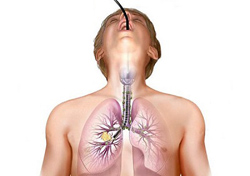 После бронхоскопии пациент может испытывать ряд неприятных ощущений, причиной которых является перенесенная анестезия и проведенные манипуляции. В некоторых, достаточно редких случаях, эндоскопия легких сопровождается осложнениями, которые могут появляться как во время процедуры, так и после нее.
После бронхоскопии пациент может испытывать ряд неприятных ощущений, причиной которых является перенесенная анестезия и проведенные манипуляции. В некоторых, достаточно редких случаях, эндоскопия легких сопровождается осложнениями, которые могут появляться как во время процедуры, так и после нее. Стоимость бронхоскопии определяет как метод осуществления процедуры, так и место, в котором она проводится.
Стоимость бронхоскопии определяет как метод осуществления процедуры, так и место, в котором она проводится.